Кто больше других рискует пострадать от развития резус-конфликта?
О том, что такое резусный конфликт, слышали многие люди. Поскольку в каждодневной жизни от существования резус-фактора ничего не меняется, и жизнь идет своим чередом, о важности этого показателя мало кто задумывается. Но вот резус-конфликт во время беременности обретает особое значение и для самочувствия женщины, и для безопасности плода. Материнство может быть под угрозой.
- Общая информация
- Процесс протекания
- Кто в группе риска
- Как определить заранее
- Действия в послеродовом этапе
- Особенности вскармливания
- Врожденные патологии младенцев
Общая информация
Резус-конфликт между матерью и ее будущим ребенком – это понятие реакции гуморального иммунитета. Она формируется у женщины, когда ее кровь не имеет этого компонента, на антигены, которые наличествуют в крови резус-положительного малыша.

Иногда резус-конфликт способен развиться из-за гемотрансфузии, проведенной с неправильным расчетом резус-фактора. В таком случае никакая помощь не не даст результата, и в большинстве случаев наступает смерть. Переливание крови всегда несет опасность. Врачи способны ошибиться при определении группы крови, резус-фактора. К тому же никто не может дать полной гарантии, что донорская кровь не несет в себе возбудителей опасных инфекций.
История болезни многих пациентов показывает, что выздоровление наступало быстрее, когда гемотрансфузия не применялась.
Конфликт матери и плода приводит к распаду эритроцитарных клеток у последнего. В итоге младенцы могут рождаться с тяжелыми патологиями, например, с гемолитической желтухой новорожденных. Известны случаи мертворождения или смертельного исхода для грудных детей.
Больше информации по этому вопросу можно получить из видеоролика ниже:
Резус – это особенный белок, который прикреплен к молекулам эритроцитов. Если он присутствует в крови человека, кровь считается резус-положительной. Когда этот фрагмент отсутствует, кровь резус-отрицательна.
Процесс протекания
Если возник резус-конфликт при беременности, последствия для ребенка могут быть самыми неприятными. Чтобы понять, почему так происходит, стоит подробнее рассмотреть механизм процессов, происходящих в этот момент в теле беременной женщины и плода, а не только само название.
Негативные процессы запускаются после того, как в кровь резус-отрицательной женщины попали эритроцитарные клетки плода, у которого положительный резус. Иммунитет матери расценивает эти молекулы как инородный фактор, поэтому продуцирует антитела к крови собственного ребенка.
В результате у зародыша повышается билирубин. Это связано с особенностями деятельности печени и селезенки. Эритроцитарные клетки утилизируются именно этими органами. Однако в антенатальный период, то есть во время внутриутробного развития, эти же органы отвечают за выработку новых клеток.
Из-за того, что эритроцитарные клетки плода усиленно уничтожаются антигенами матери, в организме ребенка запускаются процессы усиленного кроветворения.
Внимание! Рост уровня билирубина опасен для нерожденного ребенка. Это влияние может повредить мозг на этапе развития, что делает невозможным рождение полноценного ребенка.
Резкое снижение количества эритроцитарных клеток в организме ребенка и усиленная стимуляция печени и селезенки приводит к заметному увеличению этих органов. Все же без сторонней помощи эти органы не способны остановить резус-конфликт и восполнить недостающий объем эритроцитов. Это грозит ребенку в утробе матери сильной нехваткой кислорода. Развитие зародыша может замереть. Если не обнаружить проблему и не оказать своевременную квалифицированную помощь, может произойти смерть плода.
Кто в группе риска
Стоит отметить, что далеко не каждая роженица сталкивается с проблемой развития резус-конфликта. От чего зависит, появится данная проблема или нет? Предотвращение конфликта играет очень важную роль, ведь состояние критически опасно для малыша и женщины.
Мало понимать, что такое резус конфликт во время протекания беременности. Нужно знать, когда риск его появления высок, какова зависимость стиля жизни и вероятности развития осложнения, и как правильно отреагировать на это явление.
Акушерство уже десятки лет сталкивается с высоким риском отсутствия совместимости папы и мамы. Появится ли на свет будущий ребенок здоровым, зависит от группы и типа крови будущих родителей. Риск высок, если:
- у женщины резусных факторов в крови не присутствует,
- у будущего отца резусный фактор наличествует.
Важно! Невозможно доподлинно установить, разовьется ли резус-конфликт и какая кровь будет у рожденного ребенка. Однако в 75% случаев наследование происходит так, что плод перенимает резуса в крови отца.
Нельзя считать, что разные резус-факторы у мужчины и женщины – это повод сделать аборт, или зачатие невозможно. Ни в коем случае! Такая семья может иметь детей. Главное – правильно планировать беременность и принимать правильно подобранный антирезусный препарат.
Примечательно, что даже при разных резусных показателях у женщины и будущего ребенка, случай конфликта возникает не всегда. Так как кровоток женщины и ребенка не соединены непосредственно, проблемы могут возникнуть только при родах.
Внимание! При первичной беременности симптомы резус-конфликта развиваются крайне редко. Крови женщины еще неизвестны белки положительного резуса. Поэтому реакция сильно медленная и практически не ощутимая. Важна продуманная профилактика.
Нередко во время родов в кровь женщины попадает некоторая часть биоматериала ребенка. Если резусы различны, иммунная система матери «запоминает» их, вырабатывает антитела, и при вторичной беременности риск резус-конфликта значительно возрастает. Симптомы появляются очень быстро, и женщина нуждается в медицинской помощи.
Конфликт при вторичной беременности не должен означать, что женщина больна, и ей требуется лечение. Планирование детей при разных резусах должно быть заблаговременным. Если женщина решила забеременеть вновь, стоит учесть, как прошла первичная беременность, чем она завершилась.
Определить резус при последующем зачатии обычно проще, так как женщина уже осведомлена о своей проблеме. Повторный конфликт возникает после:
- самопроизвольного выкидыша в 3-4% случаев,
- перенесенного аборта в 5-6%,
- родового процесса – 10-15%.
Процентное соотношение может быть выше в случае осложненной предыдущей беременности. Также повлиять может проведение кесарева сечения или отслойка плаценты при предыдущей беременности.
Нельзя ориентироваться только на собственное ощущение. Возможно, врач порекомендует гемотест. Иногда ценные сведения врачу предоставляет моча. Важно понимать, какова норма для разных показателей, и периодически проводить их мониторинг, в том числе обращать внимание на гемоглобин.
Как определить заранее
Еще до зачатия женщина, планирующая ребенка, должна знать свой номер группы крови и резус-фактор. Невозможно точно предугадать, разовьется ли такое осложнение, как резус конфликт при беременности. Таблица, описывающая риски появления данного осложнения, дает лишь приблизительные данные.

Чтобы узнать, есть ли резус-конфликт при беременности, таблица по группам крови не поможет. Требуется сдать специальный анализ и внимательно наблюдать за картиной крови и самочувствием женщины.
Чтобы избежать развития резус-конфликта, применяют такую методику:
- выявляют, какой резус имеет жена,
- определяют показатель будущего отца.
Если у женщины резусного компонента нет, а у мужчины есть, проводится предупреждение конфликта. Для этого во время протекания беременности важно проходить необходимые исследования. Каждая стадия беременности должна внимательно контролироваться врачом. Нельзя ориентироваться только лишь на собственное чувство, что все в порядке. Необходимо проходить специальный тест.
На то, как часто проводится анализ инвитро на определение антител в крови, влияет срок беременности. Чаще всего обследования выполняются по такому графику:
- первый и второй триместр раз в месяц,
- третий триместр дважды в месяц,
- после того как истечет 35-я неделя, анализ проводится раз в неделю.
Лабораторные исследования на антитела к кровеносной жидкости ребенка следует проводить до развития родового процесса. Лечащий врач может проанализировать количество антител в крови и сделать определенные выводы.
Действия в послеродовом этапе
Если при беременности пришлось бороться с признаками резус-конфликта, у новорожденного берется проба для точного определения резуса. Если подозрения подтверждаются, матери вводится специальная сыворотка.

Введение иммуноглобулинов выполняется только женщине. Если кровь содержала титр антител во время беременности, разум подскажет, что делать такой укол противопоказано. Прививка проводится только в кабинете врача специалистом.
Внимание! Антирезусная сыворотка должна быть введена не позднее чем через 72 часа после родов.
К случаям, когда такая терапия должна проводиться, относятся следующие:
- трубная беременность,
- медикаментозный или хирургический аборт,
- гемотрансфузия,
- отслоение плаценты,
- амниоцентез,
- выкидыш,
- биопсия хориона.
Если появились предпосылки к началу резус-конфликта, лечение в домашних условиях противопоказано. Это приводит к смерти плода и тяжелым последствиям для самой женщины. Неважно, произошла беременность в первый или в четвертый раз, риск всегда сохраняется, и нужно быть чуткой и бережной к своему здоровью и понимать, что вы несете ответственность не только за себя, но и за будущего ребенка.
Уровень антител во время беременности может и понизиться, и повыситься. Не стоит верить в сочинение, что если данные вернулись в норму, больше сдавать кровь и контролировать показатели не нужно. Лечащий врач может дать правильные рекомендации в отношении проводимого лечения и необходимых анализов.
Особенности вскармливания
Бытует мнение, что кормить грудью ребенка при резус-конфликте противопоказано. Чтобы малыш мог вырасти полноценным человеком, с первых дней жизни он должен получать все необходимые питательные вещества. Что рекомендует доктор Комаровский Е. О.? Можно ли давать ребенку грудь, допустима ли лактация?
Если случилась такая ситуация, важно учитывать несколько аспектов. Противопоказание к грудному вскармливанию появляется только при гемолитической болезни плода. Сезон не влияет на то, допустимо ли проведение грудного вскармливания.
При высоких титрах антител рекомендуется временно, на несколько дней воздержаться от кормления грудью, но поддерживать лактацию путем сцеживания молока. Первые несколько недель требуется наблюдение врача в роддоме за состоянием ребенка.
Что это за патология – гемолитическая болезнь? Какова выживаемость среди детей с данным заболеванием? Подробнее о течении болезни и особенностях ее развития написано ниже.
Врожденные патологии младенцев
Независимо от того, многоплодная или одноплодная беременность, несовместимость проявляется одинаково. Если на свет родился пожелтелый малыш, врачи говорят о гемолитической желтушности плода. Откуда берется патология?
В кровеносном русле будущей матери, у которой отсутствует резусный компонент, начинается синтез антител против крови плода, в которой присутствует этот элемент. Когда эти тела попадают в кровоток зародыша, у него в организме запускаются негативные разрушительные процессы.
Антитела беременной женщины вступают в контакт с антигенами крови зародыша. В итоге происходит разрушение эритроцитарных клеток ребенка – гемолиз. Этот процесс и последствия, к которому он приводит, называется гемолитической болезнью.
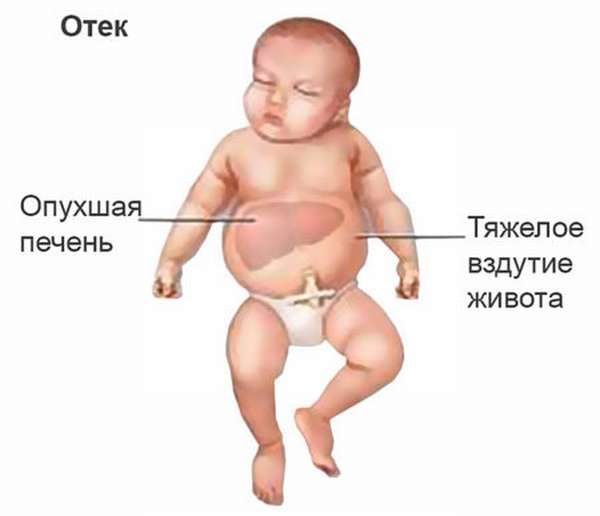
Организм ребенка начинает ощущать острую анемию, связанную с нехваткой красных кровяных телец в кровотоке. Состояние приводит к повреждениям головного мозга и почек. Процесс уничтожения эритроцитов не прекращается самостоятельно, он непрерывен.
В ответ на эти процессы организм крохи повышает продуцирование эритроцитов. В итоге органы, отвечающие за выработку новых кровяных телец, работают на пределе. Они увеличиваются в размерах.
До рождения врачи могут обнаружить утолщение плаценты и увеличение объема околоплодных вод. Эти симптомы хорошо заметны на картине УЗИ женщины.
В особо сложных картинах гемолитической болезни наступает смерть зародыша. Это объясняется острым кислородным голоданием. При этом месяц беременности практически всегда не имеет значения. Данное осложнение может наступить в любой момент.
Подробно о том, как женщине выносить здорового ребенка смотрите на видео:
ВСЯ ПРАВДА О РЕЗУС-КОНФЛИКТЕ
Если копируем пост или его часть для использования на ресурсах — ставим упоминание: «Автор: @9rebenok». Мое авторское право
Хочу затронуть такую страшную и важную тему, как резус-конфликт матери и плода во время беременности. Скажу сразу — это касается только тех мамочек, кому «посчастливилось» иметь кровь с отрицательным резус-фактором.☝
Разговаривая с «отрицательными» подругами, я ужаснулась, насколько безграмотны ВРАЧИ в этом вопросе, и как они вводят в заблуждение будущих мам, беря на себя огромную ответственность в виде инвалидности и даже внутриутробной смерти второго и последующих детей матерей с Rh-, в связи с чем решила все разложить по полочкам.
Буду максимально кратка и не буду писать медтерминами, хотя я знаю эту тему на 1000000000%, так как сама отношусь к резус-отрицательной мамочке и изучала сей вопрос досконально, ведь это здоровье моих детей! Даже самостоятельно определяла резус и группу своей крови
ЧТО ТАКОЕ РЕЗУС-ФАКТОР❓
Это белок, который содержится на «поверхности» эритроцитов крови и входит в их состав.
Если белок в нужном количестве, резус «положительный»(+).
Если белка мало или нет вовсе- резус «отрицательный» (-).
В КАКОМ СЛУЧАЕ МОЖЕТ ВОЗНИКНУТЬ РЕЗУС-КОНФЛИКТ❓
У матерей с «отрицательным» РФ, если их мужчина с «положительным» РФ, и ребенок наследовал РФ отца, то есть, также с «положительным» РФ.
НИКАК ИНАЧЕ.
То есть, если ваш мужчина с Rh-, то вам ничего не грозит! И не важно, + или — у вас!
Если у вас Rh+, вам все равно, с каким РФ ваш мужчина!
Могу утешить вас тем, что людей с отрицательным РФ на Земле примерно 15% от всего населения
ЧЕМ ОПАСЕН РЕЗУС-КОНФЛИКТ❓
Так как у матери в крови нет белка, а у плода есть, и он попадает в кровоток матери, иммунка мамы начинает воспринимать его как чужеродного агента, по типу вирусов и бактерий, и включает оборону — вырабатывает антитела. Начинает расти так называемый титр антител, другими словами, их количество.
Первенцу ничего не грозит, так как первые антитела не «озлоблены», они «не умеют» проникать сквозь плаценту и «не могут» нанести вред здоровью будущего ребенка. Но со временем антитела перерастают в другой «подвид»(для антител существуют соответствующие индексы-обозначения), дрессируются, агрессуют — и при повторной беременности они уже несут огромную опасность для плода.
Что происходит?
Антитела борятся с эритроцитами плода, попросту убивая их. Неокрепшая печень будущего дитя начинает работать в 2-3-5 раз интенсивнее, чтобы вырабатывать все новые и новые клетки крови, увеличивается в размерах и быстро изнашивается. Увеличиваются также и другие органы — селезенка и пр, и плод либо остается на всю жизнь инвалидом, либо умирает внутри матери.
КАК ИЗБЕЖАТЬ РЕЗУС-КОНФЛИКТА❓
Во-первых, чтобы предотвратить РК, мамочке нужно очень часто сдавать кровь в своей женской консультации на уровень титра.
Если титр начинает увеличиваться, значит, произошел большой спуск крови малыша в кровоток матери. Произойти это могло при внутриутробных травмах или патологиях, иногда спонтанно.
Но чаще всего попадание крови происходит в момент родов, особенно большое количество при кесаревом сечении.
Чтобы предотвратить плачевные последствия, необходимо 2 раза ввести будущей маме сыворотку иммуноглобулина человека, на 26-30 неделях беременности и в течение 72 часов после родов в случае положительного РФ ребенка.
На 26 неделе вводить ОБЯЗАТЕЛЬНО всем женщинам с Rh-, как бы вас ни убеждал врач, что ничего ребенку не грозит при первой беременности! Не слушайте никого, это невежество со стороны врача и очень опасно!
После родов вводить нужно только в том случае, если ребенок с Rh+.
ЧТО ЗА ВОЛШЕБНАЯ СЫВОРОТКА❓
Иммуноглобулин — это «живые» антитела, которые как раз и борются с эритроцитами плода.
Помогает сыворотка как бы подменой — антитела из сыворотки убивают случайно проникшие клетки крови ребенка раньше, чем собственные клетки крови матери успевают их «заметить», вследствие чего организм матери антитела не начинает производить.
На что обратить внимание при вводе сыворотки?
На правильную дозировку(по количеству антител в сыворотке)! Если антител в ней будет мало, их может не хватить для всех кровяных клеток ребенка, и начнет расти титр! Потому сыворотку некоторых производителей нужно вводить по 2 ампулы.
Вот и все. Надеюсь, прояснила я ситуацию с отрицашками и уже все не так страшно на деле. Но не забудьте, что ответственность за себя и своих детей лежит полностью на вас!
Если интересно — пишите в комментариях, и я в одном из следующих постов напишу историю о том, как мне посчастливилось самой себе определять группу и РФ крови
#дети #ребенок #резусфактор #кровь #беременность #мама #мамочка #сын #дочь #im_drugs
Резус-конфликт: проблема и решение
Резус-конфликт при беременности. Отрицательный резус-фактор
 Анастасия Хватова врач акушер-гинеколог
Анастасия Хватова врач акушер-гинеколог
- Когда возможен резус-конфликт?
- Гемолитическая болезнь плода
- Если в вашей крови обнаружили резус-антитела.
- Как избежать появления резус-антител
Резус-фактор – это особое вещество, содержащиеся в крови человека. Оно обязано своим именем животному – макаке-резус, у которого оно было впервые обнаружено. Доказано, что отсутствие этого вещества в крови женщины может негативно сказаться на судьбе ее беременности.

Резус-фактор (D-антиген) представляет собой белок, расположенный на поверхности эритроцитов (“красных кровяных телец” – клеток крови, приносящих кислород к тканям). Соответственно, резус-положительным является человек, на эритроцитах которого содержится резус-фактор (около 85% населения), и противном случае, если данное вещество отсутствует, такой человек является резус-отрицательным (10-15% населения). Резус-принадлежность плода формируется в самые ранние сроки беременности.
Когда возможен резус-конфликт?
Вероятность резус-конфликта во время беременности (несовместимости матери и плода по D-антигену) возникает в том случае, если будущая мама резус-отрицательна, а будущий папа резус-положителен и ребенок наследует резус-положительный ген от отца.
В случае если женщина резус-положительна или оба родителя резус-отрицательны, резус-конфликт не развивается.
Причиной резус-конфликта, или резус-сенсибилизации, во время беременности является проникновение резус-положительных эритроцитов плода в кровоток резус-отрицательной матери. При этом организм матери воспринимает эритроциты плода как чужеродные и реагирует на них выработкой антител – соединений белковой структуры (данный процесс называется сенсибилизацией).
Чтобы было понятно, почему в организме образуются антитела, сделаем небольшое отступление. Антитела – это иммуноглобулины плазмы крови человека и теплокровных животных, синтезируемые клетками лимфоидной ткани под воздействием различных антигенов (чужеродных агентов). Взаимодействуя с микроорганизмами, антитела препятствуют их размножению или нейтрализуют выделяемые ими токсические вещества; они способствуют выработку иммунитета, то есть антитела работают против антигена. Процесс иммунизации (сенсибилизации) в случае с резус-несовместимостью может происходить, начиная с 6-8 недель беременности (именно на этом сроке обнаруживаются эритроциты плода в кровотоке матери); действие антител матери направлено на устранение эритроцитов плода.
При первой встрече иммунной системы будущей матери с резус-положительными эритроцитами плода вырабатываются антитела (иммуноглобулины) класса М, структура которых не позволяет им проникать через плаценту; таким образом, данные антитела не оказывают никакого влияния на развивающийся плод. После этой встречи в иммунной системе матери формируются “клетки памяти”, которые при повторном контакте (происходящем при следующих беременностях) вырабатывают антитела (иммуноглобулины) класса G, которые проникают через плаценту и могут привести к развитию гемолитической болезни плода и новорожденного (подробнее см. ниже). Однажды появившись, антитела класса G остаются в организме женщины на всю жизнь. Таким образом, резус-антитела в организме резус-отрицательной женщины могут появляться при искусственном или самопроизвольном прерывании маточной или внематочной беременности, после первых родов при рождении резус-положительного ребенка. Резус-сенсибилизация возможна также, если женщине когда-либо проводилось переливания крови без учета резус-фактора. Риск развития резус-сенсибилизации возрастает при последующих беременностях, особенно в случае прерывания первой беременности, кровотечения во время беременности и родов, ручном отделении плаценты, а также при родоразрешении путем операции кесарева сечения. Это объясняется тем, что при перечисленных ситуациях в кровоток матери попадает большое количество резус-положительных эритроцитов плода и, следовательно, иммунная система матери реагирует ответным образованием большого количества антител.
По данным медицинской литературы, после первой беременности иммунизация возникает у 10% женщин. Если при первой беременности резус-иммунизации не произошла, то при последующей беременности резус- положительным плодом вероятность иммунизации вновь составляет 10%. Резус-антитела, циркулирующие в кровотоке будущей мамы, не вредят ее здоровью, но, проникая через плаценту, могут представлять серьезную опасность для плода.
Гемолитическая болезнь плода
Попадая в кровоток плода, иммунные резус-антитела вступают в реакцию с его резус-положительными эритроцитами (реакция “антиген – антитело”), вследствие чего происходит разрушение (гемолиз) эритроцитов и развивается гемолитическая болезнь плода (ГБН). Разрушение эритроцитов приводит к развитию анемии (снижению количества гемоглобина) у плода, а также к повреждению его почек и головного мозга. Поскольку эритроциты непрерывно уничтожаются, печень и селезенка плода стараются ускорить выработку новых эритроцитов, при этом увеличиваясь в размерах. Основными проявлениями гемолитической болезни плода являются увеличение печени и селезенки, увеличение количества околоплодных вод, утолщение плаценты. Все эти признаки выявляются с помощью ультразвукового исследования во время беременности. В самых тяжелых случаях, когда печень и селезенки не справляются с нагрузкой, наступает сильное кислородное голодание, гемолитическая болезнь приводит к внутриутробной гибели плода в различные сроки беременности. Чаще всего резус-конфликт проявляется после рождения ребенка, чему способствует поступление большого количества антител в кровь младенца при нарушении целостности сосудов плаценты. Гемолитическая болезнь проявляется анемией и желтухой новорожденных.
В зависимости от степени тяжести гемолитической болезни различают несколько ее форм.
Анемическая форма. Наиболее доброкачественный вариант течения ГБН. Проявляется сразу после рождения или в течение 1-й недели жизни анемией, с которой связана бледность кожных покровов. Увеличиваются размеры печени и селезенки, есть небольшие изменения в результатах анализов. Общее состояние малютки нарушается мало, исход подобного течения заболевания благоприятный.
Желтушная форма. Это наиболее частая средне тяжелая форма ГБН. Основными ее проявлениями являются ранняя желтуха, анемия и увеличение размеров печени и селезенки. Состояние малыша ухудшается по мере накопления продукта распада гемоглобина – билирубина: кроха становится вялым, сонливым, у него угнетаются физиологические рефлексы, снижается мышечный тонус. На 3 – 4-е сутки без лечения уровень билирубина может достигнуть критических цифр, и тогда возможно появление симптомов ядерной желтухи: ригидность затылочных мышц, когда малыш не может наклонить голову вперед (попытки привести подбородок к груди безуспешны, они сопровождаются плачем), судороги, широко открытые глаза, пронзительный крик. К концу 1-й недели может развиться синдром застоя желчи: кожа приобретает зеленоватый оттенок, кал обесцвечивается, моча темнеет, в крови повышается содержание связанного билирубина. Желтушная форма ГБН сопровождается анемией.
Отечная форма – самый тяжелый вариант течения заболевания. При раннем развитии иммунологического конфликта может произойти выкидыш. При прогрессировании болезни массивный внутриутробный гемолиз – распад эритроцитов – приводит к тяжелой анемии, гипоксии (дефициту кислорода), нарушениям обмена веществ, снижению уровня белков в кровяном русле и отеку тканей. Плод рождается в крайне тяжелом состоянии. Ткани отечны, в полостях тела (грудной, брюшной) скапливается жидкость. Кожа резко бледная, лоснящаяся, желтуха выражена слабо. Такие новорожденные вялы, мышечный тонус у них резко снижен, рефлексы угнетены.
Печень и селезенка значительно увеличены, живот большой. Выражена сердечно-легочная недостаточность.
Лечение ГБН направлено в первую очередь на борьбу с высоким уровнем билирубина, выведение материнских антител и ликвидацию анемии. Среднетяжелые и тяжелые случаи подлежат оперативному лечению. К оперативным методам относятся заменное переливание крови (ЗПК) и гемосорбция.
ЗПК до сих пор остается незаменимым вмешательством при наиболее тяжелых формах ГБН, так как предупреждает развитие ядерной желтухи, при которой билирубином повреждаются ядра головного мозга плода, и восстанавливает количество форменных элементов крови. Операция ЗПК состоит в заборе крови новорожденного и переливании ему в пупочную вену донорской резус-отрицательной крови той же группы, что и кровь новорожденного). За одну операцию может заменяться до 70% крови малыша. Обычно переливают кровь в количестве 150 мл/кг массы тела ребенка. При выраженной анемии переливают препарат крови – эритроцитную массу. Операция ЗПК нередко проводится повторно, до 4-6 раз, если уровень билирубина вновь начинает достигать критических цифр.
Гемосорбция представляет собою метод извлечения из крови антител, билирубина и некоторых других токсических веществ. При этом кровь младенца забирают и пропускают через специальный аппарат, в котором кровь проходит через специальные фильтры, “Очищенная” кровь вливается малышу снова. Преимущества метода следующие: исключается риск передачи инфекций с донорской кровью, малышу не вводится чужеродный белок.
После оперативного лечения или в случае более легкого течения ГБН проводятся переливания растворов альбумина, глюкозы, гемодеза. При тяжелых формах болезни хороший эффект дает внутривенное введение преднизолона в течение 4-7 дней. Кроме того, применяются те же методы, что и при транзиторной конъюгционной желтухе.
Весьма широкое применение нашел метод гипербарической оксигенации (ГБО). В барокамеру, куда помещают младенца, подается чистый увлажненный кислород. Этот метод позволяет заметно снижать уровень билирубина в крови, после него улучшается общее состояние, уменьшается воздействие билирубиновой интоксикации на мозг. Обычно проводится 2-6 сеансов, а в некоторых тяжелых случаях требуется проведение 11 -12 процедур.
И в настоящее время нельзя считать до конца решенным вопрос о возможности и целесообразности грудного вскармливания малышей при развитии ГБН. Одни специалисты считают его вполне безопасным, другие склоняются в пользу отмены грудного вскармливания в первую неделю жизни малютки, когда его желудочно-кишечный тракт наиболее проницаем для иммуноглобулинов и есть опасность дополнительного попадания материнских антител в кровяное русло младенца.

Если в вашей крови обнаружили резус-антитела.
Знать свою группу крови и резус-фактор желательно еще до беременности. Во время беременности при первом посещении женской консультации определяются группа и peзyc-принадлежность крови беременной женщины. Все беременные с резус-отрицательной кровью и при наличии резус-положительной крови мужа должны регулярно обследоваться на наличие антител в сыворотке крови. При обнаружении резус-антител необходимо обратиться и специализированные медицинские центры для дальнейшего наблюдения.
Специализированные современные перинатальные центры оснащены необходимым оборудованием, позволяющим следить за состоянием плода, своевременно диагностировать развитие гемолитической болезни плода. Перечень необходимых исследований у женщин с резус-сенсибилизацией включает в себя:
- периодическое определение уровня антител (титра антител) – проводится один раз в месяц,
- периодическое ультразвуковое исследование,
- при необходимости – проведение внутриматочных вмешательств: амниоцентеза, кордоцентеза (процедуры, проводимые под контролем УЗИ, в ходе которых иглой прокалывают переднюю брюшную стенку и проникают в полость плодного пузыря при амнноцентезе или в сосуды пуповины – при кордоцентезе); эти процедуры позволяют взять околоплодные воды или кровь плода на анализ.
–>
При выявлении тяжелой формы гемолитической болезни плода проводится внутриутробное лечение (под контролем ультразвукового исследования через переднюю брюшную стенку матери в сосуд пуповины вводится необходимое количество эритроцитарной массы), что позволяет улучшить состояние плода и продлить беременность. Регулярное наблюдение беременных с резус-сенсибилизацией в специализированных центрах позволяет выбрать оптимальные сроки и методы родоразрешения.
Как избежать появления резус-антител
Важная роль в профилактике резус-сенсибилизации отводится планированию семьи. Гарантией рождения здорового ребенка у резус-отрицательной женщины (при отсутствии предшествующей сенсибилизации во время переливания крови) является сохранение первой беременности. Для специфической профилактики используют препарат – антирезус-иммуноглобулин. Вводится этот препарат внутримышечно однократно после родов, если родился резус-положительный ребенок; после искусственного или самопроизвольного прерывания беременности, после операции, произведенной в связи с внематочной беременностью. Следует помнить, что препарат должен быть введен не позже чем через 48 часов после родов (желательно в течение первых двух часов), а в случае искусственного прерывания беременности или при внематочной беременности – непосредственно после окончания операции. При несоблюдении сроков введения действие препарата будет неэффективно.
Если у вас отрицательный резус, а у будущего малыша – положительный или если резус папы неизвестен, нет возможности его установить, то в случае отсутствия антител до конца беременности стоит побеспокоиться о том, чтобы в случае необходимости, если у ребенка определят положительный резус, в наличии имелся антирезус-иммуноглобулин. Для этого желательно заранее узнать, обеспечен ли данным препаратом выбранный вами роддом. В случае отсутствия иммуноглобулина нужно приобрести его заранее.
В настоящее время разрабатывается программа профилактики резус-сенсибилизации во время беременности. Для этого предполагается вводить антирезус-иммуноглобулин резус-отрицательным мамам, у которых не обнаружено антител, в середине беременности.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Резус-конфликт: оцениваем риски
Далеко не каждый из нас знает собственную группу крови и резус-фактор: можно даже в порядке эксперимента опросить друзей и коллег – большинство из них только плечами пожмет. Исключение – будущие мамы. И одна из причин, по которой эти персональные данные беременной просто необходимо знать, – риск развития резус-конфликта, проблемы редкой, но серьезной. Подробности – в нашей статье.
Далеко не каждый из нас знает собственную группу крови и резус-фактор: можно даже в порядке эксперимента опросить друзей и коллег – большинство из них только плечами пожмет. Исключение – будущие мамы. И одна из причин, по которой эти персональные данные беременной просто необходимо знать, – риск развития резус-конфликта, проблемы редкой, но серьезной. Подробности – в нашей статье.
Вероятность конфликта
Почти каждая пара на этапе планирования ребенка хоть что-то слышала о возможности пугающей «несовместимости» между будущей мамой и плодом. Отметим сразу: резус-конфликт – явление крайне редкое. И опасаться его следует лишь в том случае, если будущая мама – «носитель» отрицательного резус-фактора, а будущий папа – положительного.
По статистике, лишь около 15 процентов людей имеют отрицательный резус. Если вы попали в этот процент, вам необходимо знать следующее: вероятность рождения ребенка с положительным резусом у матери с резусом отрицательным – 50%. Однако отметим, что вероятность развития конфликта в первую беременность не так высока, как в последующие (при повторной беременности риск развития несовместимости значительно возрастает). В любом случае будущим родителям нужно принять все возможные меры для того, чтобы обезопасить малыша.
Суть конфликта
Собственно, резус-фактор – это белок, который образуется на поверхности красных кровяных телец (эритроцитов). У людей с отрицательным резусом этот белок отсутствует. И в повседневной жизни эта наша особенность никак нам не мешает и не помогает. Проблемы могут возникнуть только в процессе вынашивания резус-положительного плода резус-отрицательной мамой.
Суть конфликта состоит в следующем: резус-фактор плода (то есть тот самый белок) попадает через плаценту в организм матери, который воспринимает его как чужеродный объект. Для защиты от «чужаков» материнский организм активно вырабатывает антитела, которые, в свою очередь, уничтожают эритроциты ребенка.
Если в период первой беременности антитела в крови матери отсутствуют, в обычной ситуации плоду ничего не угрожает. Конфликт развивается только в том случае, если кровь плода каким-то образом попадает в кровоток матери. В каких случаях это может произойти?
-при отслоении плаценты (в период текущей беременности);
-при переливании крови будущей маме (даже если это произошло задолго до беременности) без учета ее резус-фактора;
-при некоторых медицинских манипуляциях на плодных оболочках.
Опасности резус-несовместимости
Если же резус-конфликт все-таки разовьется, это может представлять серьезную опасность для здоровья и даже жизни малыша.
Во-первых, печень и селезенка плода в ускоренном режиме воспроизводят новые эритроциты (ведь его кровяные тельца подвержены атаке со стороны антител матери), что приводит к их увеличению в размерах. Когда эти органы перестают справляться с восполнением эритроцитов, в крови ребенка резко падает уровень гемоглобина, и развивается анемия (так называемое малокровие). Что, в свою очередь, чревато кислородным голоданием (оно может вызвать отек плода и даже привести к его гибели).
Во-вторых, в период конфликта в кровь «выбрасывается» большое количество билирубина (желчного пигмента), который провоцирует развитие желтухи новорожденных. В-третьих, в результате чересчур активного гемолиза (разрушения) эритроцитов антителами у плода может начаться гемолитическая болезнь.
Как снизить риски?
А вот и самый главный вопрос, волнующий будущих мам с отрицательным резусом. Отвечаем: если пара находится в группе риска (когда будущая мать – резус «-», отец – резус «+»), женщине в период беременности необходимо находиться под пристальным наблюдением специалиста. Будущей маме придется регулярно сдавать кровь на наличие в ней резус-антител (до 32-й недели – раз в месяц, до 35-й – дважды в месяц, затем – еженедельно). Если антитела в крови мамы не выявляются, малышу ничего не угрожает. В 28 недель при отсутствии в крови будущей мамы резус-антител с профилактической целью вводится анти-резус иммуноглобулин.
Если же конфликт развился, врачи сделают все возможное, чтобы спасти ребенка. При необходимости может быть назначено исследование, позволяющее обнаружить наличие билирубина в околоплодных водах, а в процессе УЗИ могут быть выявлены такие отклонения от нормы, как увеличение печени и селезенки плода. Своевременное обнаружение подобных патологий дает врачам время на выработку стратегии. Для спасения крохи специалисты могут предложить в том числе:
-внутриутробное переливание крови (малышу, находящемуся в утробе матери, переливают эритроцитарную массу, чтобы возместить дефицит его собственных кровяных телец);
-плановое кесарево сечение (в некоторых случаях нужно как можно скорее «высвободить» ослабленный постоянной атакой антител плод)
А для того, чтобы избежать развития резус-конфликта при повторной беременности, матери с отрицательным резусом в течение 72 часов после первых родов стоит получить вакцину анти-резус-иммуноглобулина: этот препарат «связывает» ее антитела, препятствуя их потенциальной атаке на эритроциты будущего плода. Однако возможность подобной процедуры стоит заранее обговаривать с врачом-акушером.
Мы желаем вам легкой беременности и рождения здорового малыша!
Резус-конфликт
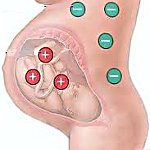
Резус-конфликт – иммунологическая несовместимость по резус-фактору крови резус-отрицательной матери и резус-положительного плода, характеризующаяся сенсибилизацией материнского организма. Причиной резус-конфликта является трансплацентарное проникновение эритроцитов плода, несущих положительный резус-фактор в кровоток резус-отрицательной матери. Резус-конфликт может вызывать внутриутробную гибель плода, невынашивание беременности, мертворождение и гемолитическую болезнь новорожденного.
- Причины резус-конфликта
- Механизм развития резус-конфликта
- Симптомы резус-конфликта
- Диагностика резус–конфликта
- Лечение резус-конфликта
- Профилактика резус-конфликта
- Цены на лечение
Общие сведения
Резус-конфликт может возникать у женщин с отрицательным резусом во время беременности или в процессе родов, если ребенок унаследовал положительный резус отца. Резус-фактор (Rh) крови человека – особый липопротеид (D-агглютиноген) в системе резус, находящийся на поверхности эритроцитов. Он присутствует в крови у 85% представителей человеческой популяции, являющихся резус-положительными Rh (+), а 15% не имеющих резус-фактора относятся к резус-отрицательной группе Rh (–).
Причины резус-конфликта
Изоиммунизация и резус-конфликт обусловлены попаданием резус-несовместимой крови ребенка в кровоток матери и во многом зависят от исхода первой беременности у Rh (–) женщины. Резус-конфликт во время первой беременности возможен, если женщине ранее проводилось переливание крови без учета резус–совместимости. Возникновению резус-конфликта способствуют предшествующие прерывания беременности: искусственные (аборты) и самопроизвольные (выкидыши).
Поступление в кровоток матери пуповинной крови ребенка часто происходит в процессе родов, делая материнский организм восприимчивым к Rh-антигену и создавая риск резус-конфликта в следующей беременности. Вероятность изоиммунизации увеличивается при родоразрешении путем кесарева сечения. Кровотечения при беременности или в родах вследствие отслойки или повреждения плаценты, ручное отделение плаценты могут провоцировать развитие резус-конфликта.
После проведения инвазивных процедур пренатальной диагностики (биопсии хориона, кордоцентеза или амниоцентеза) также возможна Rh-сенсибилизация материнского организма. У беременной с Rh (-), страдающей гестозом, диабетом, перенесшей грипп и ОРЗ, может наблюдаться нарушение целостности ворсин хориона и, как следствие, активация синтеза антирезусных антител. Причиной резус – конфликта может быть давняя внутриутробная сенсибилизация Rh(-) женщины, произошедшая при ее рождении от Rh(+) матери (2% случаев).
Механизм развития резус-конфликта
Резус-фактор наследуется как доминантный признак, поэтому у Rh (-) мамы при гомозиготности (DD) Rh (+) отца – ребенок всегда Rh (+), ввиду чего высок риск резус-конфликта. В случае гетерозиготности (Dd) отца возможности появления ребенка с положительным или отрицательным резусом одинаковы.
Формирование кроветворения плода начинается с 8-ой недели внутриутробного развития, на этом сроке эритроциты плода в небольшом количестве могут обнаруживаться в кровотоке матери. При этом Rh-антиген плода чужероден для иммунной системы Rh (–) матери и вызывает сенсибилизацию (изоиммунизацию) материнского организма с выработкой антирезусных антител и риском резус-конфликта.
Сенсибилизация Rh (–) женщины при первой беременности происходит в единичных случаях и шансы ее вынашивания при резус-конфликте достаточно высоки, так как образовавшиеся при этом антитела (Ig M) имеют небольшую концентрацию, плохо проникают через плаценту и не представляют серьезной опасности для плода.
Вероятность изоиммунизации в процессе родоразрешения больше, что может привести к резус-конфликту при последующих беременностях. Это связано с формированием популяции долгоживущих клеток иммунной памяти, и в следующую беременность при повторном контакте даже с незначительным объемом Rh-антигена (не более 0,1 мл), происходит выброс большого количества специфических антител (Ig G).
За счет малого размера IgG способны проникнуть в кровоток плода через гематоплацентарный барьер, вызвать внутрисосудистый гемолиз Rh (+) эритроцитов ребенка и угнетение процесса кроветворения. В результате резус-конфликта развивается тяжелое, опасное для жизни будущего ребенка состояние – гемолитическая болезнь плода, характеризующаяся анемией, гипоксией и ацидозом. Она сопровождается поражением и чрезмерным увеличением органов: печени, селезенки, головного мозга, сердца и почек; токсическим поражением ЦНС ребенка – «билирубиновой энцефалопатией». Без своевременно предпринятых мер профилактики резус-конфликт может привести к внутриутробной гибели плода, самопроизвольному выкидышу, мертворождению, или рождению ребенка с различными формами гемолитической болезни.
Симптомы резус-конфликта
Резус-конфликт не вызывает специфических клинических проявлений у беременной женщины, а обнаруживается по наличию в ее крови антител к Rh-фактору. Иногда резус-конфликт может сопровождаться сходными с гестозом функциональными расстройствами.
Резус-конфликт проявляется развитием гемолитической болезни плода, которая при раннем начале может приводить к его внутриутробной гибели с 20 по 30-ю неделю беременности, выкидышу, мертворождению, преждевременным родам, а также рождению доношенного ребенка с анемической, желтушной или отечной формой данного заболевания. Общими проявлениями резус-конфликта у плода являются: анемия, появление в крови незрелых эритроцитов (ретикулоцитоз, эритробластоз), гипоксическое поражение важных органов, гепато- и спеленомегалия.
Тяжесть проявлений резус-конфликта может определяться количеством антирезусных антител в крови матери и степенью зрелости ребенка. Крайне тяжело при резус-конфликте может протекать отечная форма гемолитической болезни плода – с увеличением размеров органов; резко выраженной анемией, гипоальбуминемией; появлением отеков, асцита; утолщением плаценты и увеличением объема околоплодных вод. При резус-конфликте может развиться водянка плода, отечный синдром новорожденного, увеличение массы ребенка почти в 2 раза, что может привести к летальному исходу.
Небольшая степень патологии наблюдается при анемичной форме гемолитической болезни; желтушная форма выражается желтушной окраской кожи, увеличением печени, селезенки, сердца и лимфоузлов, гипербилирубинемией. Билирубиновая интоксикация при резус-конфликте вызывает поражение ЦНС и проявляется вялостью ребенка, плохим аппетитом, частым срыгиванием, рвотой, сниженными рефлексами, судорогами, что впоследствии может привести к отставанию его психического и умственного развития, потере слуха.
Диагностика резус–конфликта
Диагностика резус-конфликта начинается с определения Rh-принадлежности женщины и ее мужа (желательно еще до наступления первой беременности или на самом раннем ее сроке). Если будущие мать и отец имеют отрицательные резусы – нет необходимости дальнейшего обследования.
Для прогноза резус-конфликта у Rh (-) женщин важными являются данные о проводимых в прошлом переливаниях крови без учета Rh-принадлежности, предыдущих беременностях и их исходах (наличие самопроизвольного выкидыша, медаборта, внутриутробной гибели плода, рождения ребенка с гемолитической болезнью), которые могут указывать на возможную изоиммунизацию.
Диагностика резус-конфликта включает определение титра и класса антирезусных антител в крови, которое проводится при первой беременности женщинам, несенсибилизированным по резусу – каждые 2 месяца; сенсибилизированным – до 32 недель гестации каждый месяц, с 32 -35 недели – каждые 2 недели, с 35 недель – еженедельно. Поскольку нет прямой зависимости степени поражения плода от величины титра антирезусных антител, то этот анализ не дает точного представления о состоянии плода при резус-конфликте.
Для контроля состояния плода проводится УЗ-исследование (4 раза в период с 20 по 36 неделю беременности и непосредственно перед родами), позволяющее наблюдать динамику его роста и развития. С целью прогноза резус-конфликта по УЗИ оценивают величину плаценты, размеры живота плода (в т. ч. печени и селезенки), выявляют наличие многоводия, асцита, расширение вен пуповины.
Проведение электрокардиографии (ЭКГ), фонокардиографии плода (ФКГ) и кардиотокографии (КТГ) позволяет гинекологу, осуществляющему ведение беременности, определить степень гипоксии плода при резус-конфликте. Важные данные дает пренатальная диагностика резус-конфликта методами амниоцентеза (исследование околоплодных вод) или кордоцентеза (исследование пуповинной крови) в динамике под контролем УЗИ. Амниоцентез проводят с 34 по 36-ю недели беременности: в околоплодных водах определяют титр антирезусных антител, пол будущего ребенка, оптическую плотность билирубина, степень зрелости легких плода.
Точно определить степень тяжести анемии при резус-конфликте позволяет кордоцентез, способствующий определению по пуповинной крови плода группу крови и Rh-фактор; уровни гемоглобина, билирубина, сывороточного белка; гематокрит, количество ретикулоцитов; антител, фиксированных на эритроцитах плода; газов крови.
Лечение резус-конфликта
Для ослабления резус-конфликта всем Rh (–) беременным на сроке 10-12, 22-24 и 32-34 недели гестации проводят курсы неспецифической десенсибилизирующей терапии, включающей витамины, метаболические средства, препараты кальция и железа, антигистаминные средства, кислородотерапию. На сроке гестации более 36 недель при наличии Rh-сенсибилизации матери и удовлетворительного состояния плода возможно самостоятельное родоразрешение.
Если при резус-конфликте отмечается тяжелое состояние плода – проводят плановое кесарево сечение на сроке 37 – 38 недель. Если такой возможности нет, плоду под контролем УЗИ выполняют внутриутробное переливание крови через пуповинную вену, что позволяет частично компенсировать явления анемии и гипоксии и продлить беременность.
При резус-конфликте возможно назначение беременной плазмафереза во второй половине гестации, чтобы снизить титр антител к Rh (+) эритроцитам плода в крови матери. При тяжелой степени гемолитического поражения плода сразу же после родов ребенку проводят процедуру заменного переливания одногруппной Rh-отрицательной крови или плазмы или эритроцитной массы I группы; начинают лечение гемолитической болезни новорожденного.
В течение 2 недель после родов не разрешается грудное вскармливание ребенка с признаками гемолитической болезни, чтобы не ухудшить состояние младенца. Если при резус – конфликте у новорожденного нет симптомов этого заболевания, то после инъекции маме антирезусного иммуноглобулина кормление грудью проводят без ограничений.
Профилактика резус-конфликта
Чтобы избежать весьма тяжелых последствий для ребенка при Rh-несовместимой беременности первостепенной задачей в гинекологии является предупреждение развития Rh-иммунизации и резус-конфликта. Большое значение для профилактики резус – конфликта у Rh (-) женщины имеет учет резус совместимости с донором при переливании крови, обязательное сохранение первой беременности, отсутствие в анамнезе абортов.
Важную роль в предупреждении резус-конфликта играет планирование беременности, с обследованием женщины на группу крови, Rh- фактор, на наличие антирезусных антител в крови. Риск развития резус-конфликта и наличие антител к резусу в крови женщины не является противопоказанием к беременности и поводом для ее прерывания.
Специфической профилактикой резус-конфликта является внутримышечная инъекция антирезусного иммуноглобулина (RhoGAM) донорской крови, которая назначается женщинам с Rh (-), не сенсибилизированным к Rh-антигену. Препарат разрушает Rh (+) эритроциты, которые возможно попали в кровоток женщины, тем самым, предотвращает ее изоиммунизацию и снижает вероятность резус-конфликта. Для высокой эффективности профилактического действия RhoGAM необходимо строго соблюдать сроки введения препарата.
Введение антирезусного иммуноглобулина Rh (-) женщинам для профилактики резус-конфликта проводят не позднее 72 часов после трансфузии Rh (+) крови или тромбоцитарной массы; искусственного прерывания беременности; самопроизвольного выкидыша, операции, связанной с внематочной беременностью. Антирезусный иммуноглобулин назначают беременным, принадлежащим к категории риска резус-конфликта, на 28 неделе гестации (иногда, повторно на 34 неделе) для профилактики гемолитической болезни плода. Если у беременной с Rh (-) наблюдались кровотечения (при отслойке плаценты, травме живота), проводились инвазивные манипуляции с риском развития резус-конфликта, антирезусный иммуноглобулин вводят на 7 месяце гестации.
В первые 48 – 72 ч после родов, в случае рождения Rh (+) ребенка и отсутствия антител к резусу в крови матери, инъекцию RhoGAM повторяют. Это позволяет избежать Rh-сенсибилизации и резус-конфликта в следующей беременности. Действие иммуноглобулина длится в течение нескольких недель и при каждой последующей беременности, если есть вероятность рождения Rh (+) ребенка и развития резус-конфликта препарат нужно вводить снова. Для Rh (-) женщин, уже сенсибилизированных к резус–антигену RhoGAM не эффективен.
Резус-конфликт
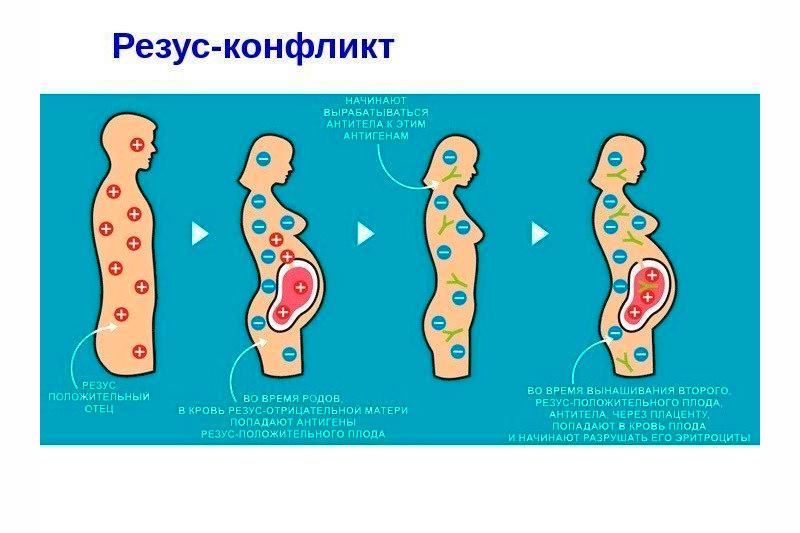
Резус-конфликт — несовместимость матери с плодом, которая основывается на защитной реакции женского организма: положительный резус крови ребенка не может существовать с отрицательным резусом матери. Это очень серьезное явление, поскольку резус-конфликт ведет к замиранию плода, искусственному прерыванию беременности и рождению мертвого ребенка.
- Что такое резус-конфликт при беременности?
- Причины резус-конфликта
- Симптомы резус-конфликта при беременности
- Симптомы осложненного резус конфликта при беременности
- Диагностика резус–конфликта
- Лечение резус-конфликта при беременности
- Профилактика резус конфликта при беременности
Резус фактор крови человека определяется наличием в резус-системе D-агглютиногена. Этот особый вид липопротеида располагается в верхней части эритроцитов. Данный элемент присутствует в крови у 85% жителей планеты, но 15% не имеют такого липопротеида, поэтому и являются резус-отрицательной группой. Специалисты разработали систему классификации резус-фактора в зависимости от группы крови и её резуса, положительный резус-фактор обозначается Rh (+), а отрицательный — Rh (-).
Резус-конфликт при беременности возникает исключительно у женщин с отрицательным резус-фактором. Ребенок может унаследовать положительный резус отцовской крови, отсюда и вытекают все последующие проблемы. Организм матери воспринимает ребенка как вирус и направляет все свои силы на борьбу с ним. Резус конфликт матери и плода не наблюдается, когда у пациентки Rh (+), а у вынашиваемого ребенка и его отца — Rh (-). Решающую роль играют показатели материнского резус-фактора крови.
Резус конфликт при первой беременности не несет большой угрозы для жизни малыша, ведь материнский иммунитет еще недостаточно вырабатывает атирезусные тела, но проблемы могут возникнуть на поздних сроках беременности. При каждом следующем зачатии ребенка иммунная система будет повышать количество антител по отношению к резус-фактору плода. Именно эти антитела проникают в кровь ребенка и провоцируют такое явление как резус-конфликт.
Сегодняшние достижения в области иммунологии значительно уменьшают риски, связанные с несовместимостью женщины и её малыша.
Что такое резус-конфликт при беременности?
Процесс слипания резус-положительных и резус-отрицательных эритроцитов называется агглютинация. Именно с этим явлением и борются соединенные с Rh-белком антитела — иммуноглобулины. Данные антитела имеют всего два типа: IgM и IgG.
Контакт материнских антител с эритроцитами ребенка наблюдается в полости между плацентой и маточной стенкой. Изначально при гематологическом столкновении происходит выработка антител типа IgM, которые имеют достаточно крупные размеры, не позволяющие им проникать к плоду через плаценту. Поэтому резус-конфликт при первой беременности является достаточно редким явлением. А вот при повторном попадании положительных молекул малыша в кровь женщины, начинается активная выработка антител второго типа — IgG . Их размеры намного меньше, следовательно они могут без проблем просачиваться сквозь плаценту и разрушать эритроциты ребенка. Наличие подобных процессов в организме вызывает развитие гемолитической болезни новорожденного. Поэтому резус конфликт при второй беременности несет серьезную угрозу для жизни ребенка.
Если первая беременность протекала без осложнений, а в организм вовремя был введен иммуноглобулин, то проблем при второй беременности тоже быть не должно. Не стоит опасаться раньше времени и переживать из-за отрицательного резус-фактора, так как он не является противопоказанием для зачатия ребенка. Просто резус-конфликтная беременность должна протекать под присмотром специалистов, а будущая мать должна быть предельно осторожной во всем.
Причины резус-конфликта
Спровоцировать это явление могут следующие факторы:
- Кровь с положительным резус-фактором ребенка попадает в материнскую кровь отрицательного резуса в момент рождения ребенка, что и активирует дальнейшую выработку антител в женском организме. Образованные единожды антитела, остаются в организме на всю жизнь.
- Несовместимая по резус-факторам кровь пациентки и плода может соединиться при патологическом протекании беременности: развитие оплодотворенного яйца вне матки, хирургическое вмешательство, самопроизвольное прерывание беременности, кровотечение, переливание крови с положительным резусом. Все вышеперечисленные факторы являются возможной причиной возникновения серьезных соложений при последующем вынашивании ребенка.
- На выработку антител в женском организме влияют проводимые раннее предродовые анализы: амниоцентнез, биопсия хориона. Для получения исследуемого материала необходимо внутриутробное вмешательство, что создает вероятность попадания резус-положительной крови плода в кровь матери.
Специалистами также выделяют не связанную с беременностью и родами, группу факторов риска, которая значительно увеличивает шанс проявления резус-конфликта матери и ребенка:
- выработка антител при переливании крови положительного резус-фактора;
- иммунизация при внутривенном введении наркотических веществ одной иглой на всех.
Симптомы резус-конфликта при беременности
Резус-конфликт матери и ребенка не имеет четко выраженной симптоматики. Обнаружить наличие гемолитического заболевания можно при прохождении УЗИ. На обследовании доктор сможет выявить скопление жидкости в брюшной полости, которое провоцирует нехарактерное увеличение животика. Также может наблюдаться аномальное увеличение жизненно важных органов: печени, селезенки, сердца. Проявление тех или иных симптомов свидетельствует о развитии определенной формы гемолитической болезни ребенка. Специалисты различают три типа заболевания: отечная, желтушная, анемическая.
Развитие данного заболевания имеет серьезные последствия и может стать причиной гибели ребенка в утробе матери с 20 недели беременности.
Симптомы осложненного резус конфликта при беременности
Степень сложности гемолитического заболевания зависит от количества выработанных антирезусных тел с Rh (-) в крови матери и от уровня развития плода. Серьезным осложнением является образование водянки плода, развитие отечного синдрома малыша и патологическое увеличение веса плода, что ведет к его гибели.
Диагностика резус–конфликта
Диагностирование заключается в обследовании женского организма и выявлении факторов риска возможного развития гемолитической болезни. Становясь на учет, каждая беременная женщина и отец будущего ребенка в обязательном порядке сдают анализ крови, определяющий её группу и резус-фактор. Если у женщины был обнаружен отрицательный резус-фактор, а у отца — положительный, необходимо один раз в месяц сдавать кровь на исследование антител и контроля их развития.
При первичном обнаружении антител, нужно определить их класс проявления. После 20 недели беременности пациентку обязательно нужно обследовать у специалиста, который и определит метод и срок предстоящих родов.
После 18 недели беременности осмотр состояния плода проводится при помощи ультразвукового исследования. Оценить состояние ребенка и уровень его развития можно при использовании следующих методов:
- Не инвазивные:
- проводится ультразвуковое исследование на наличие патологий у плода, изучаются размеры его органов, диаметр пуповинной вены, толщина плаценты. При нормальном протекании беременности УЗИ проводится 3 раза: на 18-20 неделе, 30-32 неделе и перед самыми родами 34-36 неделя. Если состояние ребенка не соответствует норме или проводилось переливание крови малышу, то ультразвуковое исследование могут проводить каждый день;
- допплерометрия; метод, оценивающий функциональность сердечной мышцы, показатели кровоснабжения крупных сосудов и пуповины;
- кардиотокография; направлена на обследование сердечно-сосудистой системы, что также помогает вовремя определить недостаток кислорода у плода.
- Инвазивные:
- амниоцентез: вмешательство в плодный пузырь с целью получения материала околоплодных вод с дальнейшим его исследование в лаборатории. Чтобы оценить общее состояние ребенка, изучается наличие присутствующего билирубина. Метод является очень точным, но, к огорчению, несет большую опасность: в плодный пузырь может попасть инфекция, вмешательство может привести к преждевременным родам, кровотечению. Амниоцентез назначают женщинам, у которых предыдущие роды сопровождались гемолитическим заболеванием малыша.
- кордоцентез: забор крови, предусматривающий прокол пуповины. Данный способ применяют в тех случаях, когда необходимо сделать переливание крови ребенку и максимально точно выяснить степень тяжести гемолиза. Осложнения после выполнения процедуры такие же, как и при амниоцентезе, однако на пуповине может развиться гематома, а в месте пункции пуповины может возникнуть кровотечение. Кордоцентез назначают женщинам, у которых был резус-конфликт во время предыдущих беременностей. Если при ультразвуковом исследовании были обнаружены симптомы гемолитической болезни, а количество выработанных антител превышает норму, то также необходимо проводить кордоцентез.
Осложнения после использования инвазивных методов диагностирования резус-конфликта матери и плода могут быть очень серьезными, поэтому необходимо сделать все возможное, чтобы избежать внутриутробного вмешательства. Женщину обязательно нужно проконсультировать и разъяснить тот риск, которому поддается плод. Доктор не может нести ответственность за поведение женского организма и успешное проведение процедуры, поэтому зачастую пациентка в письменной форме дает свое соглашение для дальнейшего применения процедур.
Лечение резус-конфликта при беременности
Современные терапевтические методики позволяют эффективно и быстро устранить угрозу жизни для плода, сохраняя ему жизнь и поддерживая нормальные показатели беременности. Самым эффективным методом остается переливание крови плода, которое назначают при развитии у ребенка малокровия. Вмешательство происходит исключительно при стационарном лечении, а после проведения процедуры женщина еще длительное время остается на сохранении, под тщательным присмотром акушеров. Переливание крови улучшает состояние плода и предотвращает преждевременные роды, также значительно снижаются риски развития у новорожденного гемолитического заболевания.
Женщины, у которых антитела были обнаружены на ранних сроках или прошлая беременность сопровождалась резус-конфликтом матери и плода, относятся к группе с повышенным риском осложнения. До 20 недели пациентки должны регулярно посещать женский кабинет, а после этого они направляются на стационарное лечение.
Также лечение может основываться на очищении материнской крови. Для этого применяют такие процедуры, как плазмаферез или гемосорбция. Ослабить иммунитет пациентки можно при помощи десенсибилизирующей терапии и иммуноглобулинного лечения. Однако статистика указывает на неэффективность данных методов, поэтому от них фактически полностью отказались.
Добиться нормализации состояния ребенка можно только прекратив доступ антител материнской иммунной системы, поэтому, как только медицинские показатели позволят ребенку выжить за пределами материнского утроба, проводится родоразрешение. Резус-конфликтная беременность обычно заканчивается преждевременными родами, так как на последних сроках антирезусные тела, поступающие к ребенку, вырабатываются в большем количестве. Способы и сроки, на которых проводится родоразрешение, зависят от индивидуальности женского организма и степени тяжести состояния плода. Самым щадящим методом считают кесарево сечение, поэтому он и является самым распространенным способом появления на свет малыша. Если пациентка достигла 36 недели беременности, то акушеры могут вызвать роды, которые будут проходить естественным путем, но немного раньше, запланированных сроков.
Профилактика резус конфликта при беременности
Чтобы предотвратить развитие гемолитической болезни, будущей матери вводят антирезусный иммуноглобулин D. Это очень эффективный препарат, который прошел ряд исследований и выпускается на предприятиях США, Франции и РФ. Препарат вводится на двадцать восьмой неделе беременности, ведь именно на этом сроке наблюдается увеличение риска развития резус-конфликта матери и плода. Повторное применение препарата необходимо провести на протяжении трех суток после родоразрешения.
Инъекцию могут назначать независимо от исходного результата: роды, искусственное прерывание беременности, аборт, внематочная беременность и т.д. Если во время любой из операций пациентка потеряла большое количество крови, доза иммуноглобулина должна быть увеличена.
При постановке на учет, женщина сдает анализы на определение резус-фактора крови, если результаты покажут, что он является отрицательным, то необходимо установить резус и отца ребенка. Если у мужчины окажется положительный резус-фактор, то плод может унаследовать его резус, что может спровоцировать резус-конфликт с матерью. В таком случае беременную регулярно обследуют и проверяют количество выработанных антирезусных тел. Если антитела не обнаруживаются, то ребенку ничего не угрожает. Сразу же после рождения у младенца берут кровь на анализ и определение группы и резус-фактора крови. Если результат укажет на то, что у малыша кровь с положительным резус-фактором, то матери также вводят иммуноглобулин D, чтобы предотвратить возможность появления резус-конфликта во время будущих беременностей.
Большая часть специалистов склоняются к тому, что вводить иммуноглобулин также стоит после переливания крови положительного резус-фактора или тромбоцитной массы, отслаивания плаценты, получении травм будущей матерью, биопсии хориона.
Резус-конфликт: причины и лечение
Многие будущие мамы наверняка слышали про резус-конфликт. Однако далеко не все понимают, что это за состояние, чем оно чревато для мамы и плода и кому его стоит опасаться.
Анна Каленова
Врач-гинеколог, г. Санкт-Петербург
В течение многих лет резус-конфликт при беременности был загадкой для акушеров и причиной многих, как тогда казалось, необъяснимых проблем с беременностью и гемолитической болезни новорожденных (состояние, когда у плода разрушаются красные клетки крови – эритроциты, переносящие кислород). И лишь примерно 60 лет назад с помощью макаки-резуса ученые открыли в эритроцитах (красных клетках крови) человека систему белков, которые и являлись основной причиной несовместимости мамы и плода. Эти белки-антигены и получили название системы – резус. Позже было доказано, что именно несовместимость крови мамы и плода по этим антигенам приводит к гемолитической болезни новорожденных.
Для начала стоит понять, что такое резус-фактор, у кого он есть и при каких условиях становится проблемой для развивающегося малыша.
Что такое резус-фактор?
Это особый белок, который располагается на поверхности эритроцитов. Он обнаруживается практически у всех людей – они считаются резус-положительными, и только у 15% белого населения его нет, эта немногочисленная группа является резус-отрицательной. Резус-фактор обозначается двумя латинскими буквами – Rh – и знаками плюс и минус.
Наличие резус-фактора не является болезнью, так же как и его отсутствие, это просто одна из характеристик крови. Так же как и все мы отличаемся по группам крови.

Почему возникает резус-конфликт?
Резус-конфликт возникает, если резус-отрицательная женщина беременна резус-положительным плодом. В таком случае в поздние сроки беременности фрагменты резус-положительных эритроцитов плода проникают в кровоток мамы, воспринимаются как чужеродные и вызывают защитную реакцию ее организма, суть которой заключатся в образовании антирезусных антител. Вот они-то, проникая обратно к малышу через плаценту, и могут вызывать разрушение эритроцитов его крови. Этот процесс носит название гемолиз. При разрушении эритроцитов в крови плода в больших количествах начинает образовываться билирубин. Он обладает токсическим действием. Количество билирубина в крови малыша помогает определить тяжесть резус-конфликта.
Разрушающее действие резус-положительных эритроцитов плода возникает не сразу. Сначала в крови резус-отрицательной женщины образуются антирезусные иммуноглобулины М, это означает, что она беременна резус-положительным ребенком и произошло так называемое знакомство двух организмов, в результате которого чувствительность клеток и тканей организма мамы повышается (этот процесс называется сенсибилизацией). Пока это еще не резус-конфликт, так как иммуноглобулины М не способны проникать через плаценту из-за своих больших размеров и, соответственно, не могут навредить растущему плоду. Затем примерно через 8–9 недель, а у некоторых женщин и через 6 месяцев, появляются иммуноглобулины G. Это значит, что сенсибилизация произошла и теперь возможен резус-конфликт, так как эти иммуноглобулины не такие большие и уже могут проникнуть обратно от мамы к малышу через плаценту. После 28 недель беременности кровоток между женщиной и плодом усиливается, что приводит к увеличению количества антирезусных антител в организме малыша и усилению их повреждающего действия. Они вызывают склеивание эритроцитов плода, что без должного лечения может привести к такому тяжелому осложнению, как гемолитическая болезнь новорожденных.
В дальнейшем при повторной беременности резус-положительным плодом организм мамы сразу начинает вырабатывать иммуноглобулин G, и это является причиной более раннего начала резус-конфликта и более сильного его проявления.

Факторы риска развития резус-конфликта
Если у будущей мамы резус-фактор отрицательный, а у папы ребенка – положительный, то факторами риска развития резус-конфликта будут:
- вторая и последующие беременности от данного партнера – как маточные, так и внематочные;
- выкидыши и аборты от данного партнера;
- артериальная гипертония у будущей мамы;
- кесарево сечение, проведенное в предыдущую беременность, и связанные с беременностью инвазивные гинекологические манипуляции: прерывание беременности, внематочные беременности, выкидыши, проведенные без введения антирезусного иммуноглобулина.
Диагностика
Диагностика при резус-конфликте направлена не только на выявление этого состояния, но и на оценку состояния малыша. Какие же исследования нужно будет проходить будущей маме?
Определение резус-фактора и группы крови. Всем беременным женщинам при постановке на учет, независимо от того, какая это по счету беременность, проводят обследование на группу крови и резус-фактор.
Определение антирезусных антител. Этот анализ проводят при постановке на учет всем будущим мамам, резус-отрицательным женщинам дают повторное направление на данный анализ на сроке 18–20 недель, независимо от резус-фактора партнера. Если партнер имеет резус-положительную кровь, определение антирезусных антител повторяют ежемесячно до 32 недель беременности (начиная с 18–20 недель), с 32 до 35 недель беременности анализ проводят дважды в месяц, с 35-й недели беременности – еженедельно, чтобы определиться с тактикой родоразрешения. Наличие данных антител в большом количестве (или, как говорят врачи, титре) и/или их быстрое и массивное нарастание указывают на наличие резус-конфликта. В таких случаях беременную женщину наблюдают совместно с врачами перинатального центра, куда ей дают направление в женской консультации.
Ультразвуковое исследование плода на сроке 18–20 недель беременности. Резус-конфликт можно заподозрить по следующим УЗИ-признакам:
- отечность и скопление жидкости в полостях плода;
- неестественная поза плода – так называемая поза Будды, когда в связи с большим количеством жидкости в животике малыш вынужден развести ножки в стороны;
- двойной контур головки;
- утолщение плаценты.
Последующие ультразвуковые исследования плода проводятся обычно в динамике для оценки состояния малыша в 24–26, 30–32 и 34–36 недель.

Доплерометрия и кардиотокография также позволяют понять, как чувствует себя малыш и нуждается ли он в активных лечебных мероприятитях.
По показаниям проводятся инвазивные методы диагностики:
Амниоцентез – это исследование, когда через прокол в плодных оболочках берется небольшое количество околоплодных вод на анализ, чтобы определить уровень билирубина.
Кордоцентез – это исследование, когда через прокол пуповины берется небольшое количество крови плода для определения количества билирубина.
Осложнения резус-конфликта
Почему врачи уделяют так много внимания резус-фактору будущей мамы? Дело в том, что резус-конфликт может неблагоприятно отразиться на течении беременности и состоянии плода. Он опасен следующими осложнениями:
- невынашивание беременности;
- развитие гемолитической болезни новорожденных (ГБН) – наиболее частое осложнение резус-конфликта. Болезнь может протекать в трех разных формах: отечной, желтушной и анемической. Самая опасная форма ГБН – отечная, так как отек мешает нормально работать органам малыша. Таким деткам часто требуются реанимационные мероприятия сразу после рождения и длительное лечение. На втором месте по опасности – желтушная форма, так как большое количество билирубина повреждает органы малыша – мозг, почки. И на третьем месте – анемическая форма, которая не так опасна, но требует контроля и восстановления уровня гемоглобина;
- внутриутробная гипоксия (кислородное голодание) плода.
Однако будущим мамам не надо расстраиваться и паниковать, ведь в настоящее время благодаря действиям медиков в 90–97% случаев осложнений резус-конфликта удается избежать.
При первой беременности риск развития резус-конфликта составляет примерно 10%, при повторных беременностях этот риск остается прежним, если антител не было выявлено, или возрастает с каждой последующей беременностью, если антитела вырабатывались. Рост риска зависит от того, как протекала беременность, каков был титр (количество) антител и была ли проведена вакцинация. После прерывания беременности или выкидышей у резус-отрицательной женщины, беременной резус-положительным плодом, риск развития резус-конфликта составляет примерно 3–5%.
Ведение беременности при резус-конфликте
Главная цель врача-гинеколога – предотвратить развитие осложнений, так как вылечить сам резус-конфликт невозможно.
Поскольку основная причина страдания малыша при резус-конфликте – гипоксия, то именно на ее устранение и направлено большинство манипуляций и препаратов. Основная задача женщины – максимально точно выполнять все рекомендации своего доктора. Ведь только так можно избежать тяжелых последствий для этой и, что немаловажно, для последующих беременностей.

Если в крови будущей мамы обнаружены антирезусные антитела, то необходимо провести лечение, которое предупредит увеличение их количества. Для этого используют неспецифические и специфические методы.
К неспецифицеским относят средства, направленные на укрепление сосудов плаценты, что помогает уменьшить количество антител, проникающих через нее к плоду. Это витаминотерапия, кислородотерапия, сеансы УФ-облучения, плазмаферез.
Специфическое лечение заключается во введении антирезусного иммуноглобулина. Этот препарат предотвращает сенсибилизацию (повышение чувствительности) резус-отрицательной женщины резус-положительными эритроцитами плода. Вводят его дважды – на 28-й неделе беременности и после родов при условии, что ребенок родился с положительным резус-фактором. Чтобы добиться защитного эффекта, сделать это необходимо в течение 48, максимум 72 часов после родов. Стоит помнить, что низкий уровень антирезусных антител в крови мамы не является причиной для отказа от вакцинации. Ведь введение антирезусного иммуноглобулина помогает значительно снизить осложнения резус-конфликта при последующих беременностях, но не исключает резус-конфликт в принципе. И в некоторых случаях может потребоваться повторная вакцинация. Также резус-отрицательной женщине требуется вакцина при абортах, переливании крови, акушерских инвазивных манипуляциях.
Как помочь малышу при резус-конфликте?
На данный момент существует только один метод с доказанной лечебной эффективностью – внутриутробное переливание крови. Оно применяется с 1963 года при тяжелых формах резус-конфликта – водянке плода, выраженной гипоксии и неэффективности вышеперечисленных методов. На данный момент техника процедуры полностью отработана, а риск осложнений очень сильно снизился. Внутриутробное переливание крови проводится под контролем УЗИ через небольшой прокол в мамином животе. В пуповину вводят эритроцитарную массу, которая позволяет снять внутриутробное кислородное голодание плода. Исследования показали, что большинство деток, перенесших внутриутробное переливание крови, растут и развиваются нормально.
Последующие беременности после резус-конфликта
Многих женщин, планирующих во второй раз стать мамой, волнует вопрос: если первая беременность протекала с резус-конфликтом, значит ли это, что в следующий раз стоит ожидать такого же развития событий? Нет, это не так. Но для того, чтобы все было хорошо, необходимы следующие условия:
- Конечно, было бы идеально, если бы женщина с отрицательным резус-фактором забеременела резус-отрицательным ребенком. Но на этот фактор мы, к сожалению, повлиять не можем.
- Своевременное введение антирезусного иммуноглобулина при первой и нынешней беременности – либо на 28-й неделе беременности, либо в течение 48–72 часов после.
- Отказ от абортов и переливаний крови без использования антирезусного иммуноглобулина.
- Соблюдение всех назначений своего лечащего врача.
Роды при резус-конфликте
Роды являются основным «лечением» резус-конфликта. После разрыва цепочки мать – плод организм женщины перестает передавать малышу антирезусные антитела, что дает возможность организму крохи восстановиться. Однако это происходит не сразу, так как антитела присутствуют в крови новорожденного еще несколько дней. Большинство родов при резус-конфликте проходят естественным путем. Но в некоторых случаях проводится кесарево сечение, поскольку такой вариант родоразрешения считается более щадящим для плода, когда малыш страдает от недостатка кислорода и ослаблен.
Показанием для преждевременного родоразрешения при резус-конфликте является ухудшение состояния плода и степень зрелости его легких.
Грудное вскармливание при резус-конфликте
Безусловно, вопрос, можно ли кормить малыша грудью при резус-конфликте, волнует очень многих мам. Однако до сих пор у специалистов нет единого мнения на этот счет. По последним рекомендациям, грудное вскармливание возможно через несколько дней после родов (обычно через 3–5 дней), пока большинство антител не будут выведены из организма мамы, а до начала кормлений рекомендуется сцеживать молоко для становления лактации.
Некоторые специалисты считают, что не нужны вообще никакие ограничения для грудного вскармливания. На самом деле все индивидуально и зависит от состояния как мамы, так и малыша после родов.
В заключение хочется отметить, что на данный момент благодаря развитию медицины и контролю врачей за течением беременности сопровождающейся резус-конфликтом, вполне возможно выносить и родить здорового малыша.
Можно ли определить резус-фактор плода?
Конечно, было бы удобно знать, какой резус-фактор у будущего малыша – ведь сразу станет понятно, надо ли будущей маме регулярно сдавать кровь на наличие антител и есть ли необходимость вводить антирезусный иммуноглобулин. Если у резус-отрицательной мамы, малыш тоже окажется с резус-отрицательным фактором крови, то все эти меры предосторожности будут не нужны. Однако еще совсем недавно определить это безопасным для развивающегося ребенка и общедоступным способом было нельзя. Но в настоящий момент такая возможность у будущих мам появилась – можно определить резус-фактор ребенка по крови мамы методом ПЦР. Метод основан на том, что во время беременности ДНК ребенка попадает в кровоток мамы, что и позволяет определить ДНК-резус будущего малыша. Данное обследование можно проводить начиная с 12-й недели беременности.


