Липидограмма
Липидограмма, или липидный профиль, – это комплексное исследование, определяющее уровень липидов (жиров) различных фракций крови. Позволяет обнаружить нарушение липидного (жирового) обмена и оценить риск развития сердечно-сосудистых заболеваний.
Результаты исследований выдаются с бесплатным комментарием врача.
Липидный профиль крови, липидный статус.
Lipid Panel, Coronary Risk Panel, Lipid Profile.
Колориметрический фотометрический метод.
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Нарушения липидного обмена играют важную роль в развитии атеросклероза сосудов и заболеваний сердечно-сосудистой системы. Научно доказано, что повышенное содержание холестерина в крови (гиперхолестеринемия) и локальные воспалительные изменения сосудистой стенки повышают риск утолщения и уплотнения стенки артерий с последующими нарушениями местного кровообращения. Атеросклеротическое поражение сосудов, по статистике, увеличивает вероятность инфаркта миокарда, инсульта, патологии почек.
Липидограмма позволяет оценить атерогенность (склонность к развитию атеросклероза) плазмы крови даже при нормальных уровнях общего холестерина. В исследовании липидного профиля определяются такие показатели, как триглицериды, общий холестерол (холестерин), липиды высокой, низкой и очень низкой плотности. Рассчитывается коэффициент атерогенности.
Холестерин является важным органическим веществом. Он синтезируется главным образом печенью (эндогенный холестерин), а также частично поступает в организм с пищей (экзогенный холестерин). Холестерин формирует клеточные мембраны всех органов и тканей организма, является предшественником стероидных гормонов, необходимых для полноценного развития, роста и полового созревания, принимает участие в синтезе желчных кислот, которые обеспечивают абсорбцию питательных веществ из кишечника. В крови холестерин циркулирует в комплексе с белками липопротеинами.
Липопротеины высокой плотности (ЛПВП) удаляют избыток свободного холестерина, накопившегося в периферических клетках. Они транспортируют холестерин в печень, где он катаболизируется с образованием жирных кислот, либо передают его липопротеинам очень низкой плотности (ЛПОНП), в результате чего последние превращаются в липопротеины низкой плотности (ЛПНП). ЛПВП являются антиатерогенными факторами, препятствующими образованию атеросклеротической бляшки в сосуде. Пониженный ЛПВП говорит о возможности развития заболевания.
Общий холестерин крови на 60-70 % представлен ЛПНП, которые способны задерживаться в сосудистой стенке и содействовать накоплению холестерина в тканях. Именно уровни ЛПНП и в меньшей мере общего холестерина в плазме крови определяют риск развития атеросклероза и сердечно-сосудистых заболеваний. Даже если норма холестерина сохраняется, повышение ЛПНП свидетельствует об атерогенных свойствах липидов крови.
Повышенный уровень триглицеридов в крови также ассоциирован с риском развития атеросклероза, ишемической болезни сердца и цереброваскулярной болезни.
Триглицериды представляют собой соединение эфиров жирных кислот и глицерина и являются главным источником энергии для организма. Преобладающее количество триглицеридов находится в жировой ткани, и только небольшой уровень определяется в крови. Они поступают с пищей или ресинтезируются в печени. Большинство триглицеридов транспортируются кровью в составе липопротеинов очень низкой плотности (ЛПОНП). Повышенный уровень триглицеридов нередко сочетается с сахарным диабетом, ожирением, артериальной гипертензией и изменением других показателей липидограммы.
Коэффициент атерогенности рассчитывается на основании показателей липидного обмена: КА = (холестерол общий – ЛПВП) / ЛПВП или КА = (ЛПНП + ЛПОНП) / ЛПВП. Коэффициент атерогенности, превышающий границы нормы, указывает на повышенный риск сердечно-сосудистых заболеваний.
Не-ЛПВП – холестерол, не связанный с липопротеинами высокой плотности, – параметр, комплексно оценивающий все фракции липопротеинов, которые участвуют в атерогенезе. Холестерол не-ЛПВП является расчетным и определяется как разница между общим холестерином (ОХС) и холестерином липопротеинов высокой плотности (ЛПВП). Показатель не-ЛПВП имеет более высокий уровень прогностической значимости по сравнению с ЛПНП у пациентов с метаболическим синдромом и СД. Европейское общество кардиологов и российское национальное общество по изучению атеросклероза рекомендуют определять не-ЛПВП как вторичную цель лечения, особенно у людей с высоким уровнем триглицеридов, диабетом или ожирением в связи с наличием у таких пациентов атерогенного липидного профиля.
При расшифровке липидного профиля необходимо учитывать и другие факторы риска развития сердечно-сосудистых заболеваний. К ним относятся возраст, пол, наследственная предрасположенность к дислипидемиям и заболеваниям сердца и сосудов, нарушение углеводного обмена (сахарный диабет), повышение артериального давления, ожирение, курение, употребление алкоголя, патология почек.
Для чего используется исследование?
- Чтобы оценить риск развития сердечно-сосудистых заболеваний.
- Для динамического наблюдения за пациентами с ишемической болезнью сердца, гипертонической болезнью, атеросклерозом сердца и сосудов, патологией почек, сахарным диабетом.
- Для обследования пациентов с семейным анамнезом по гиперхолестеринемии и высоким риском инфаркта миокарда или инсульта.
- Для контроля гиполипидемической терапии и диеты.
Когда назначается исследование?
- При профилактическом обследовании здоровых людей (после 20 лет рекомендовано раз в 5 лет определять уровень липидов в крови).
- При увеличении содержания общего холестерина.
- При повышенном уровне холестерина в анамнезе.
- При отягощенном наследственном анамнезе (сахарный диабет, инсульт, инфаркт миокарда, артериальная гипертензия).
- При наличии факторов, повышающих риск сердечно-сосудистых осложнений (возраст более 45 лет для мужчин и 55 лет для женщин, курение, избыточный вес, нарушения углеводного обмена, повышенное артериальное давление).
- При контроле эффективности гиполипидемической диеты и/или медикаментозного лечения статинами.
Что означают результаты?
Коэффициент атерогенности: 2,2 – 3,5.
Триглицериды: 1,0 ммоль/л; женщины: > 1,2 ммоль/л.
Холестерол – липопротеины низкой плотности (ЛПНП): 1 , показатели липидограммы трактуются следующим образом.
“Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. 2020”.
“2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk”.
Уровень 1,0 ммоль/л для мужчин и > 1,2 ммоль/л для женщин указывает на низкий кардиориск.
Холестерол – не-ЛПВП (холестерол, не связанный с липопротеинами высокой плотности).
Уровень Что может влиять на результат?
- Факторы, способные исказить результат:
- физические нагрузки, стресс, острая инфекция, травма;
- употребление пищи и алкоголя незадолго до исследования;
- курение перед сдачей анализа;
- длительное голодание, анорексия;
- исследование с внутривенным введением рентгеноконтрастного вещества незадолго до исследования;
- сопутствующие заболевания без адекватного лечения (патология печени, почек, эндокринные нарушения);
- беременность.
- Лекарственные препараты, повышающие уровень общего холестерола: бета-блокаторы, кортикостероиды, лансопразол, соли лития, пероральные контрацептивы, фенобарбитал, тиазиды.
- Лекарственные препараты, снижающие уровень общего холестерола: эстрогены, аллопуринол, андрогены, статины, фибраты, секвестранты жирных кислот, левотироксин, филграстим, тамоксифен.
- Лекарственные препараты, повышающие уровень ЛПВП: стероидные препараты, прогестины, андрогены, альфа-адреноблокаторы, карбамазепин, гиполипидемические препараты, эстрогены, гидроксихлорохин, индапамид, инсулин, гипогликемические препараты, фенобарбитал, фенитоин.
- Лекарственные препараты, снижающие уровень ЛПВП: пероральные контрацептивы, бета-блокаторы, метимазол, метилдопа, тамоксифен, тиазиды.
- Лекарственные препараты, повышающие уровень ЛПНП: анаболические стероиды, аспирин, карбамазепин, кортикостероиды, пероральные контрацептивы, фенотиазиды, прогестины, сульфаниламиды.
- Лекарственные препараты, снижающие уровень ЛПНП: холестирамин, клофибрат, эстрогены, неомицина сульфат, никотиновая кислота, статины, тироксин.
- Лекарственные препараты, повышающие уровень триглицеридов: бета-блокаторы, холестирамин, кортикостероиды, эстрогены, пероральные контрацептивы, тиазидные диуретики.
- Лекарственные препараты, снижающие уровень триглицеридов: аскорбиновая кислота, аспарагиназа, колестипол, клофибрат, метформин, ниацин.
- При избыточном содержании общего холестерина в крови за счет ЛПНП, что выражается и в повышении коэффициента атерогенности, назначается диета и гиполипидемическая терапия, целью которой является достижение оптимального уровня липидов в крови. Целевой уровень липидов зависит от факторов риска и сопутствующей патологии.
- Исследование липидного профиля крови не должно проводиться сразу после перенесенного инфаркта миокарда и еще в течение трех месяцев после него.
- Результаты анализа учитываются в комплексе с другими факторами риска развития атеросклероза и сердечно-сосудистых осложнений.
- Аполипопротеин A1
- Аполипопротеин B
- Липопротеин (a)
- Калий, натрий, хлор в сыворотке
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
- Коагулограмма № 1 (протромбин (по Квику), МНО)
- Лактатдегидрогеназа (ЛДГ) общая
- Глюкоза в плазме
- Гликированный гемоглобин (HbA1c)
- Глюкозотолерантный тест
- С-реактивный белок, количественно (высокочувствительный метод)
- Белок общий в сыворотке
- Тиреотропный гормон (ТТГ)
- Тироксин свободный (Т4 свободный)
- Лабораторное обследование при метаболическом синдроме
- Расширенное лабораторное обследование сердца и сосудов
- Лабораторное обследование при артериальной гипертензии
- Генетический риск развития гипертонии
- Эндотелиальная синтаза оксида азота (NOS3). Выявление мутации G894T (Glu298Asp)
- Эндотелиальная синтаза оксида азота (NOS3). Выявление мутации T(-786)C (регуляторная область гена)
- Ангиотензин-превращающий фермент (ACE). Выявление мутации Alu Ins / Del (регуляторная область гена)
- Аполипопротеин E (ApoE). Выявление полиморфизма e2-e3-e4
Анализ на липидный спектр крови
Холестерин представляет собой жировые молекулы, которые обеспечивают хорошую регенерацию клеточных мембран. Холестерин передвигается по кровеносной системе с помощью белков. Именно сочетание белков и жиров и называется липопротеидами, содержание которых в крови имеет определенные границы нормы.
Отклонение от нормальных соотношений липидного спектра может сигнализировать о нарушении обмена веществ, что грозит развитием серьезных заболеваний.
Самым простым способом проверить здоровье сосудов является анализ на липидный спектр крови, в том числе на содержание в ней общего холестерина.
Что это за анализ?
Липиды являются жироподобными веществами, отвечающими за выполнение множества функций. Дисбаланс липидов в крови грозит серьезными последствиями – от развития атеросклероза до возникновения ИБС (ишемической болезни сердца), инфаркта и инсульта. Анализ на липидный спектр назначается для выявления проблем, определения их тяжести и подбора наиболее эффективной схемы терапии.
Подготовка к проведению анализа
Для проведения анализа на липидный спектр крови пациенту не требуется особой подготовки. Для получения максимально достоверных показателей достаточно придерживаться нескольких несложных рекомендаций:
- минимум за шесть-восемь часов до исследования необходимо отказаться от приема пищи, разрешается пить только очищенную воду;
- за сутки до анализа не пить спиртные напитки:
- за полчаса-час до процедуры не курить;
- за сутки до забора крови избегать повышенных физических и эмоциональных нагрузок.
Объем венозной крови, необходимой для проведения анализа, составляет 10мл. Отчет с результатами исследования готов, как правило, на следующий день после процедуры. Расшифровкой липидного профиля крови занимается лечащий врач-терапевт, который подбирает дальнейшую терапевтическую тактику (при выявлении отклонений от нормы).
Показания к проведению анализа
Анализ на липидный спектр крови назначается лицам при следующих состояниях:
- пациентам старше 45 лет (анализ необходимо делать не реже одного раза в год);
- при наличии загрудинных болей, одышки, учащенного сердцебиения, обмороков;
- при диагностированных заболеваниях сердца (в качестве контроля за терапией);
- пациентам, страдающим заболеваниями почек, печени, щитовидной железы, а также сахарным диабетом, панкреатитом – для того, чтобы оценить сердечно-сосудистую систему, которая зачастую страдает при данных патологиях.
Что показывает исследование?
Оценка липидного спектра необходима для определения состояния жирового обмена в организме. Для составления данных специалисты определяют следующие показатели:
- общий холестерин;
- триглицериды;
- высокоплотные липопротеины;
- липопротеины очень низкой плотности;
- низкоплотные липопротеины;
- коэффициент атерогенности.
Анализ на липидный спектр крови позволяет предупредить риск развития острых сердечных патологий, инфаркта, инсульта, других серьезных заболеваний.
Что показывает повышение и понижение уровня
Как правило, у обследуемых пациентов выявляется повышенный холестерин. Прежде всего, данное нарушение обусловлено возрастными изменениями. Кроме того, повышенный уровень холестерина диагностируется у пациентов при следующих состояниях:
- алкоголизме;
- подагре, других заболеваниях, при которых нарушается минеральный обмен;
- ожирении и сахарном диабете;
- заболеваниях сердца;
- почечных заболеваниях, заболеваниях печени и щитовидной железы;
- генетической предрасположенности;
- в период беременности (у женщин);
- при приеме некоторых лекарственных препаратов.
Снижение уровня холестерина также свидетельствует о наличии проблем в организме пациента:
- печеночных или почечных патологий;
- нарушения усваивания пищи;
- голодания;
- инфекционных заболеваний.
Кроме того, показатель холестерина может снижаться при приеме определенных лекарственных средств.
Уровень холестерина можно откорректировать питанием с повышенным содержанием животных жиров.
Что показывает повышение высокоплотных липопротеинов
При низком содержании высокоплотных липопротеинов у пациентов значительно возрастает риск развития ишемической болезни сердца и инфаркта миокарда. Чаще этим заболеваниям подвержены мужчины, особенно те, кто страдает следующими патологиями:
- сахарным диабетом и ожирением;
- заболеваниями печени;
- атеросклерозом и сердечно-сосудистыми патологиями;
- алкоголизмом и табачной зависимостью.
Норма и отклонения
Анализ крови на липидный спектр крови позволяет предположить наличие ряда патологий.
Общий холестерин
В норме показатель общего холестерина у здоровых людей не должен превышать 5,1 ммоль/л. При наличии у пациентов сердечно-сосудистых заболеваний, определение целевых значений проводят в индивидуальном порядке.
При повышении уровня общего холестерина можно предполагать атеросклероз, нарушение функции щитовидной железы, нарушение жирового обмена, почечные патологии, наличие сахарного диабета.
Пониженный уровень общего холестерина может наблюдаться у пациентов с гепатитом, заболеваниями кишечника, истощением организма, некоторыми видами опухолей.
Триглицериды
Триглицериды являются жироподобными веществами, которые дают энергию всем клеткам организма. В норме у взрослых людей показатель триглицеридов не должен превышать 1,7 ммоль/л.
Повышенный уровень триглицеридов может диагностироваться у пациентов с атеросклерозом, печеночными, почечными патологиями, подагрой, сахарным диабетом. Снижение уровня связано с неполноценным питанием, заболеваниями печени, легких, щитовидной железы, травмами.
Липопротеиды
Низкоплотные липопротеиды (ЛПНП) зачастую называются «плохим» холестерином, так как именно их отложения в стенках сосудов приводит к образованию бляшек.
Высокоплотные липопротеиды (ЛПВП) удаляют из крови «плохой» холестерин, тем самым предупреждая его отложение в сосудистых стенках, а также помогают уменьшить уже формирующиеся бляшки. Поэтому они называются «хорошим» холестерином.
В норме уровень липопротеидов низкой плотности не должен превышать 4 ммоль/л. Для пациентов, перенесших инфаркт, стентирование и страдающих ишемической болезнью сердца, идеальным показателем ЛПНП является значение менее 3 ммоль/л.
Уровень липопротеидов высокой плотности у мужчин должен быть не меньше 1 ммоль/л, у женщин – не меньше 1,2 ммоль/л.
Обязательна оценка соотношения ЛПНП и ЛПВП. Для мужчин норма – 1 (ЛПВП) к 4 (ЛПНП), для женщин – 1,2 (ЛПВП) к 4 (ЛПНП).
При отклонениях от нормы уровня ЛПНП возрастает риск развития атеросклероза, нарушения обмена жиров, печеночных заболеваний. Кроме того, данное нарушение может свидетельствовать об отсутствии эффективности лечения сердечно-сосудистых заболеваний.
Цена в Москве
Проведение комплексного скрининга, включая анализ на липидный спектр крови, в Москве по доступным ценам предлагает Юсуповская больница, оснащенная новейшим диагностическим оборудованием ведущих производителей медицинской техники. Прием ведут врачи функциональной диагностики, кандидаты медицинских наук Смычков А.С. и Фролов А.А. При диагностированной дислипидемии специалисты высшей категории больницы Юсупова подберут каждому пациенту индивидуальную эффективную схему терапии, благодаря чему показатели вернутся к здоровым значениям в короткие сроки.
При подозрении на серьезные заболевания пациентам будет предложено дополнительное обследование с применением современных методик на высокотехнологичной аппаратуре, которой оборудована клиника, а также консультации врачей узких специализаций: терапевтов, кардиологов, эндокринологов, пульмонологов и др. Благодаря комплексному подходу достигаются долгосрочные результаты лечения.
Что это такое липидограмма,и какие сердечно-сосудистые она помогает выявить?
Что это такое липидограмма,и какие сердечно-сосудистые она помогает выявить?
Данное исследование предоставляет информацию о липидном составе крови и об уровне общего холестерина.
Для чего же осуществляется подобное исследование?
• Липидограмма в первую очередь дает возможность оценить риск возникновения сердечно-сосудистых заболеваний.
• Анализ используют для наблюдения за состоянием организма в ходе лечения при атеросклерозе, ишемической болезни сердца, гипертонической болезни, недугах почек и сахарном диабете.
• Анализ на липидограмму необходимо регулярно сдавать, если кто-то из родственников страдал гиперхолестеринемией, были случаи инсультов, инфарктов. Это поможет предупредить развитие подобных проблем со здоровьем.
• Липидограмма позволяет контролировать свой организм во время диеты по снижению холестерина, а также в ходе лечения.
А также анализ липидограммы независимо от возраста показана тем категориям лиц, у которых:
• индекс массы тела составляет более 25;
• наблюдается повышение артериального давления;
• сахарный диабет (повышен уровень глюкозы крови);
• окружность талии у женщин более 80 см, у мужчин – более 94 см;
• имеются заболевания печени, почек, щитовидной железы;
• близкие родственники имели повышенный холестерин и умерли в возрасте до 50 лет от инсульта или инфаркта;
• содержание ЛПВП снижается (при условии, что человек курит);
• есть аутоиммунные заболевания (ревматизм, красная волчанка и другие);
• были приступы инсульта, инфаркта, боли за грудиной;
• мужчинам в 40 лет и старше;
• женщинам в 50 лет и старше.
Также липидограмма назначается в том случае, если проводится лечение противохолестериновыми средствами, для оценки их эффективности.
Результаты липидограммы интерпретирует терапевт, при необходимости
назначает лечение. Если показатели липидограммы превышают норму, то врач устанавливает диагноз “гиперхолестеринемия”. Это патологическое нарушение в липидном обмене, как таковым заболеванием оно не является. Это своеобразная матрица для развития атеросклероза и поражений сердца.
Липидограмма даёт оценку следующим показателям липидного состава крови человека:
- Общий холестерин
- Липопротеины низкой плотности (ЛПНП), часто называемые «плохим» холестерином
- Липопротеины высокой плотности (ЛПВП)-часто называемый «хороший» холестерин.
- Триглицериды
Расшифровать и дать оценку полученным результатам липидограммы сможет врач-кардиолог или терапевт.
Расшифровка результатов обычно начинается с определения риска возникновения у человека сердечно-сосудистых заболеваний (в частности атеросклероза). Для этого нужно знать уровень общего холестерина. Также врач может задать несколько дополнительных вопросов о наличии тех или иных заболеваний и образе жизни (отношение к курению, алкоголю и др.)
Холестерин является основным липидом в организме. Поступает он к нам вместе с животными продуктами. Его количественный показатель – это показатель жирового обмена. У новорожденных определяется минимальный показатель, с течением времени он начинает расти, и уже к пожилому возрасту достигает своего максимума. Холестерин у женщин несколько выше чем у мужчин, и с возрастом в их организме он значительно быстрее накапливается.
На основании уровня общего холестерина, учитывая возраст и наличие вредных привычек, а также владея информацией об артериальном давлении пациента, врач сможет определить категорию риска, к которой он относится (низкого, высокого или очень высокого риска).
Норма содержания общего холестерина у взрослого человека – не более 5,2 ммоль/л. При этом чем показатель меньше, тем ниже риск сердечно-сосудистых заболеваний. Показатель общего холестерина более 4 ммоль/л уже говорит о наличии предпосылок к атеросклерозу. В этом случае врач порекомендует пересмотреть образ жизни, внести коррективы в систему питания.Если холестерин от 5,2 до 6,2, это умеренный риск развития атеросклероза, при цифре в 6,2 и выше – уровень высокий.
ЛПНП. Этот комплекс доставляет тканям холестерин. Показатель, определяющий атерогенность. В обиходе называют «плохим» холестерином. Быстро прикрепляется к стенкам сосудов, которые изменены какими-либо патологиями.
Норма ЛПНП («плохого» холестерина) – не более 3,3 ммоль/л. Оптимальным является показатель в промежутке между 2,6 и 3,3 ммоль/л. Этот тип липопротеинов является самым опасным для человека, так как именно этот холестерин может откладываться на стенках сосудов, что в итоге приводит к опасным состояниям, в том числе к смертельному исходу. Поэтому важно обратить особое внимание на уровень ЛПНП в крови.
Если уровень его достигнет 3,9 ммоль/л, это будет свидетельствовать об уже запущенном процессе нарушения жирового (липидного) обмена. Важно предотвратить эту ситуацию. Для этого всем людям старше 35-40 лет рекомендовано проходить данное обследование.
ЛПОНП. Липопротеиды, относящиеся к «плохому» холестерину. Впрочем, в развитии атеросклероза они не играют роли. Имеют только транспортное значение, синтезируясь в печени.
ЛПВП. По-другому – «хороший» холестерин. Его концентрация в высокой степени снижает риск развития сердечно-сосудистых заболеваний и атеросклероза. Норма ЛПВП («хорошего» холестерина) колеблется от 1,2 до 2,7 в зависимости от пола, возраста и др. В отличие от ЛПНП липопротеины высокой плотности(ЛПВП) должны с достаточном количестве содержаться в крови, а снижение их уровня повышает риск развития атеросклероза, ишемической болезни сердца.Этот вид липопротеинов необходим организму, так как отвечает за транспортировку липидов в печень, где в дальнейшем они перерабатываются и выводятся из организма. Средний и высокий уровень ЛПВП свидетельствует о благоприятном состоянии липидного обмена.
При расшифровке важно обратить внимание на соотношение двух видов липопротеинов – ЛПНП и ЛПВП, это соотношение называют коэффицентом атерогенности. Он не должен быть больше 3. Если он больше этого числа, значит пора бить тревогу, ведь количество «плохого» холестерина превышает количество «хорошего».
Триглицериды. Липиды, несущие структурную и энергетическую функцию. Они содержатся в крови у всех людей. Норма триглицеридов составляет 1,7 ммоль/л. Если показатель меньше указанного числа, значит у человека минимальный сердечно-сосудистый риск. Если уровень триглицеридов больше 1,7 значит риск заболеваний имеется.
Однако, рассматривать значение триглециридов без информации об общем холестерине, ЛПНП и ЛПВП не имеет смысла. Основную информацию предоставляют именно первые три показателя. Если же увеличено количество триглицеридов, то для их уменьшения необходимо заняться понижением содержания «плохого» холестерина в крови. Для снижения уровня триглицеридов (если их содержание более 4 ммоль/л) необходимо исключить алкоголь, жирную пищу, снизить калорийность рациона.
Коэффициент атерогенности (КА) Соотношение «хорошего» и «плохого» холестерина :
• Менее 3 – это риск развития атеросклероза, а также его дальнейших неприятных последствий минимальный.
• От 3 до 4 – неблагоприятный прогноз. Риск умеренный. Необходимо скорректировать свой образ жизни и питание.
• 4 и выше. Выявлены нарушения липидного обмена, причем процесс уже хронический, который требует лечения. Высокий риск развития инсульта, инфаркта. Норма практически всех вышеперечисленных показателей для мужчин и женщин одинакова, отличие состоит лишь в уровне ЛПВП. Для женщин он должен быть равен 1,4 ммоль/л (минимум). Чем выше показатель, тем меньше сердечно-сосудистый риск.
Важно правильно подготовиться к сдаче анализа на холестерин. Иначе есть вероятность получения недостоверного результата, так как липидный состав крови напрямую зависит от образа жизни человека сдающего аннализ.
- Перед иссдедованием не стоит придерживаться специальной диеты.Нужно вестипривычный образ жизни,питаться как обычно. Питание должно быть таким, каким оно будет и в последующий после сдачи анализа период.
- Липидограмму нельзя проводить при наличии каких-либо заболеваний и недомогании. Даже обычная простуда является причиной, чтобы отказаться от данного исследования, не говоря уже о тех ситуациях, когда обостряется хроническое заболевание. В этом случае от данного анализа стоит отказаться до более благоприятного периода .
Кровь из вены сдают натощак, при этом последний прием пищи должен быть не менее чем за 10 часов до процедуры забора крови.В это время разрешается пить минеральную (или обычную) воду без газа.
- Курение и прием напитков, содержащих алкоголь, перед исследованием запрещено.
- За неделю до прцедуры важно снизить физическую активность.
- Анализ необходимо сдавать людям, страдающим от ишемической болезни сердца, больным с сахарным диабетом, гипертонией и болезнью почек. Пациентам, пережившим инфаркт, инсульт следует обследоваться не реже одного раза в год.
Для профилактики нарушений липидного обмена важно правильное питание – избыток углеводов, злоупотребление жареной и жирной пищей отрицательно влияют на показатели липидограммы. Сбалансируйте свой рацион. Не нужно искать заклинаний и волшебных зелий, чтобы в норму пришла ваша липидограмма. Цена на правильные продукты питания и посещение спорткомплекса будет значительно ниже, чем если вам придется лечить свой «плохой» холестерин и негативные его последствия Ограничьте в первую очередь употребление жареной пищи, выпечки, животных жиров, сладостей, соленых продуктов. Включайте в свой рацион больше клетчатки (бобовых, овощей, злаковых, фруктов), эти продукты забирают из кишечника излишки желчи, препятствуют ее поступлению в кровь. Как известно, желчь – «дочь холестерина». Питайтесь чаще, но малыми порциями. Так запустится в организме правильный обмен веществ, уйдет лишний вес, снизится уровень холестерина.
Здоровый образ жизни
• Что касается физических нагрузок, начинайте с малого – ежедневные пешие прогулки на небольшие расстояния. Далее можно перейти к скандинавской ходьбе с палками, это позволит тренировать все тело. Очень полезна езда на велосипеде и плавание.
• Выполняйте в домашних условиях тренировки, не забывайте о йоге, она укрепляет не только тело, но и благотворно влияет на психику. Больше двигайтесь, будь то уборка в доме, танцы, работа на участке. Правильное питание в тандеме со спортом эффективно снижает вес.
• Боритесь со стрессами.
• Улыбайтесь чаще, несмотря ни на что
. • Слушайте любимую музыку, занимайтесь медитацией, читайте интересные книги.
• Выплескивайте негативные эмоции.
• Занимайтесь любимыми делами (у каждого они свои).
• Общайтесь с близкими и родными.
• Избавьтесь от вредных привычек.
• Смените обстановку, если чувствуете дискомфорт.
Придерживайтесь этих советов. Измените собственный образ жизни, питание, и вы увидите, как в лучшую сторону начнет меняться здоровье. Все показатели вашей липидограммы придут в норму.
лабораторной диагностики Шишкина Елена Викторовна
Расшифровка результатов липидного спектра, как проводят анализ и зачем это необходимо делать?
Анализ на липидный спектр крови – это исследование, с помощью которого определяется наличие в венозной крови холестерина, липопротеинов низкой, чрезвычайно низкой и высокой плотности. При определенных недугах количество липидов вырастает, что способствует отложению бляшек, появлению атеросклероза и прочих недугов. Все это препятствует нормальному кровотоку.
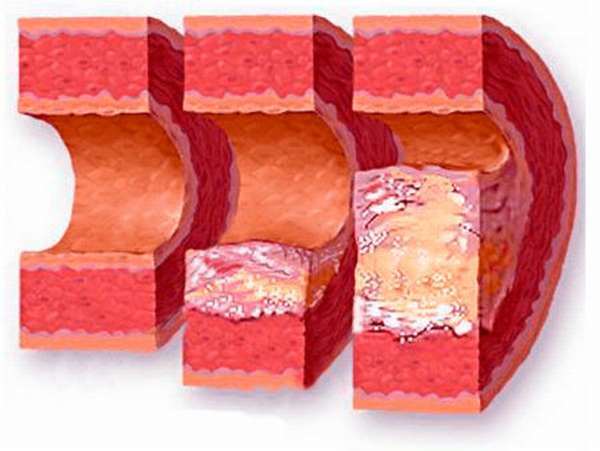
Если говорить о липидах высокой плотности, то они способствуют превращению холестерина в желчь. Преобразование происходит в желчном пузыре. При росте концентрации холестерина автоматически снижается ЛПВП, причем пропорционально. А это чревато уменьшением темпов выработки желчи организмом.
Анализ на холестерин проводят при различных недугах сердца, печени и расстройствах желчного пузыря.
- Информация о липидах и холестерине
- Вредные для организма жиры и фракции холестерина
- Показания к проведению исследования
- Что способствует нарушению липидограммы
- Последствия расстройства обмена липидов
- Расшифровка анализа: возможные отклонения липидов
- Профилактика отложений холестерина и диета
- Итоги
Информация о липидах и холестерине
Липиды – что это такое? Они представляют собой жиры, в которых нуждается человеческий организм. Основным веществом из этой обширной группы считается холестерин. На липиды возложены такие функции:
- Холестерин неотъемлемая часть клеточных мембран.
- Принимает участие в выработке гормонов у женщин и мужчин (эстрогена и тестостерона соответственно). Способствует синтезу кортизона.
- При воздействии солнечного излучения холестерин позволяет образовываться витамину D на кожном покрове. А без него усвоение кальция организмом попросту не происходит.
Все это говорит о том, что холестерин необходим для нормального функционирования органов. Всего в организме содержится около 350 г данного липида – 90% в тканях и 10% в плазме крови. Основное количество липидов образуется в организме, и лишь малая часть холестерина поступает в него с пищей. Определить значение холестерина можно с помощью липидного спектра.
Обратите внимание! Биохимическое исследование для контроля нормы липидов проводится натощак (есть до процедуры нельзя 8 часов). Кровь берется из вены.
Алкогольные напитки и сигареты могут повлиять на картину обмена липидов. Потому важно не принимать спиртное за 24 часа до анализа и не курить час-два. Не употреблять в пищу жирную еду за день до биохимических исследований.
Не сталкиваться со стрессами, психологическим и физическим чрезмерным напряжением организма. Результат теста на липиды может исказиться из-за травм, длительного воздержания от пищи, наличия инфекций. Расшифровку анализа на холестерин могут сделать неверной лекарственные препараты:
- гормональные,
- аспирин,
- аскорбиновая и никотиновая кислота,
- фенобарбитал и прочие.
Это не весь перечень, подробный список можно узнать на консультации у доктора. Потому потребуется предупредить лаборанта или врача, что вы принимаете определенные медпрепараты.
Вредные для организма жиры и фракции холестерина
Холестерин необходим человеческому организму, но имеется и обратная сторона медали. Излишнее или недостаточное количество определенных жировых веществ выражается различными заболеваниями. Существуют таблицы «плохих» (вредных организму) липидов. К ним относится и холестерин. Нормальные значения для различных показателей находятся в таблице, приведенной в этом разделе под списком.
Холестерин передвигается по кровотоку вместе с комплексами белков, потому выделяют комплексы холестерина:
- ЛПНП – липопротеины низкой плотности. Максимально опасные. С высокой вероятностью образуют в кровеносной системе бляшки атеросклероза.
- ЛПВП – липопротеины высокой плотности. Повышение этих фракций носит позитивный характер. Связано с тем, что липиды не дают атеросклеротическим бляшкам образовываться в плазме. За счет ЛПВП свободный холестерин полностью переносится в печень, где и распадается на безопасные частицы.
- ЛПОНП – липопротеины очень низкой плотности. Возникают вследствие употребления препаратов против избытка ЛПВП. Считаются настолько же вредными, как и ЛПНП.
- Триглицериды – жировые соединения. Считаются одним из основных источников энергии для клеток организма. Попадая в кровь в чрезмерном количестве, способны вызвать атеросклероз.
Не стоит руководствоваться одной лишь нормой холестерина при расшифровке анализа. Важную роль играют фракции вредных жиров – липидов. Их избыток способствует повышению рисков появления и прогрессирования болезней кровотока.
Показания к проведению исследования
Анализ крови на липидный спектр потребуется провести в следующих ситуациях:
- При проведении профилактических осмотров. Процедура показана с регулярностью в 5 лет.
- Наблюдается повышенный уровень жировой (липидной) части в крови. В народе такое явление именуется повышенным холестерином. Узнать об этом можно только после того, как будет сдан биохимический тест на липиды.
- Незавидная родословная. Исследование показано тем людям, у которых родственники страдали от различных сердечно-сосудистых недугов, диабета, инсульта.
- При контроле эффективности терапии станинами. В эту же группу входят люди, которым приписана гиполипидермическая диета.
Спектр может нарушиться и у людей, которые находятся под воздействием определенного фактора риска. Сюда входят пожилые, активные курильщики со стажем, диабетики, люди, ведущие малоподвижный образ жизни. В группе риска подверженные ожирению пациенты.
Анализ на липидный спектр проводится, если имеются подозрения хотя бы на один из недугов:
- цирроз печени, болезнь Боткина внепеченочной этиологии, атеросклероз, ишемия, инфаркт миокарда и стенокардия,
- почечная недостаточность, носящая хронический характер, клубочковый нефрит почек, злокачественные образования в поджелудочной железе и диабет,
- ожирение, гипо- и гипертиреоз (понижение и повышение выработки гормонов щитовидкой),
- алкоголизм, анорексия на почве нервного срыва, долгосрочный прием гормональных медикаментов, в том числе и противозачаточных средств,
- образование миелом, ожоговое заболевание, сепсис, подагра.
Следует соблюдать основные правила перед исследованием на холестерин. Если ими пренебречь, результаты при расшифровке некорректны.
Что способствует нарушению липидограммы
Повышение содержания холестерина в крови тревожит мужчин и женщин за 50. Что касается слабого пола, то до стадии климакса у них невысокий показатель холестерина в крови. А вот у мужчин количество липидов зашкаливает.
Это и объясняет, что женщины до климакса практически не подвержены развитию гипертонии, инсультов, ИБС и прочим недугам, которые тревожат представителей сильного пола.
Важно! Холестерин повышается по мере того, как человек употребляет жирную еду, курит, подвергается стрессовым ситуациям. Факторами риска являются избыточный вес и наследственность. От этого зависит возможность образования атеросклеротических бляшек в сосудах.
Рост уровня липидов, что выявляется анализом, может быть вызван одним из следующих недугов:
- недостаточность почек,
- синдром поликистоных яичников,
- гипотиреоз (пониженная выработка гормонов щитовидкой),
- сахарный диабет.
Значительное уменьшение хорошего холестерина может показывать исследование при беременности. В это же время у женщины обнаруживается повышенное содержание липидов в крови.
Если наблюдается уменьшение холестерина, то следует говорить о недугах печени, гипертериозе и стрессовых ситуациях. Иногда виновником может стать неправильная диета, сепсис и туберкулез.
Последствия расстройства обмена липидов
Нарушенный липидный спектр крови имеет свои последствия. Активная секреция холестерина чревата появлением различных заболеваний: от банальной гипертонии до инфаркта или инсульта. От избытка липидов страдает печень. От того, что повышается уровень холестерина в плазме, развивается жировой гепатоз или холестероз.
Пониженный уровень холестерина тоже далек от нормы и не считается лучшим, нежели его избыток. При пониженном липидном спектре наблюдаются такие недуги:
- состояние депрессии,
- остеопороз,
- бесплодие (и у женщин, и у мужчин),
- диабет,
- геморрагический инсульт.
Организм ощутит заметный недостаток витаминов А, Д, Е, и К. Будут проявляться проблемы с ЖКТ. У пациентов с пониженными липидами часто возникают проблемы с алкоголем, возрастает риск недоброкачественных образований в печени. Такие люди подвержены суицидальным мыслям в 6 раз чаще, чем другие.
Обратите внимание! Пониженный холестерин – первый шаг к развитию панкреатита.
Поэтому стоит придерживаться правильного питания и здорового образа жизни. Тогда содержание липидов будет в норме, а риски возникновения последствий для здоровья минимальны.
Расшифровка анализа: возможные отклонения липидов
Что такое липидограмма, и что показывает процедура? Благодаря анализу можно узнать содержание липидов в фекалиях. Чаще всего сдача проводится для подтверждения панкреатита. Биохимия позволит найти в кале жирные кислоты, триглицериды и прочее. Выявив скопления нормальных жиров, нехарактерных для здорового организма, можно утверждать, что пациент болен.
Исследуя липидный образ (спектр), врач должен принять во внимание возраст обследуемого: чем больше пациенту лет, тем выше содержание жиров. Основные показатели липидов таковы:
- ОХС. Если выше нормы, то свидетельствует о беременности, ожирении, неправильно подобранной диете. Может указывать на атеросклероз, ИБС, диабет, гипертонию, подагру и прочее.
- Рост общих жиров (липопротеинов) – указывает на сахарный диабет или гепатит.
- Повышение триглицеридов свидетельствует об ИБС, инфаркте миокарда, вирусном гепатите, тромбозе сосудов головного мозга. Является признаком панкреатита, подагры. Снижение говорит о проблемах с легкими, анорексии, дисфункции почек.
- КА – коэффициент атерогенности. Чем больше КА, тем выше риск образования атеросклеротических бляшек.
Низкое содержание липидов тоже опасно для человека. Оно подтверждает нарушения в обмене жиров.
Профилактика отложений холестерина и диета
Чтобы не дать недугу развиться, потребуется регулярно посещать врача и сдавать плазму крови для биохимического анализа. Рекомендуется на постоянной основе проходить медосмотры, действовать согласно рекомендациям докторов, в которые могут входить:
- периодическая ходьба пешком или бег,
- зарядка или другие физические упражнения,
- полноценный правильный рацион,
- отказ от спиртного и курения,
- ведение активного образа жизни, включая разнообразные спортивные игры.
При жировом дефиците или недостатке требуется правильно питаться, причем для каждого случая потребуются определенные продукты. Для снижения холестерина добавить в рацион:
- оливковое или соевое масло,
- отдать предпочтение птице (без кожи), рыбе и говядине в умеренных количествах,
- обезжиренное молоко,
- фрукты, ягоды (яблоки, гранат, вишня, виноград).
Не рекомендуется есть много яиц, особенно жаренных на подсолнечном масле или свином жире.

Повышению липидов способствуют продукты: жирные мясо-молочные изделия, сало, майонез, соусы, маргарин и фаст-фуд.
Итоги
Холестерин и прочие жиры – важные вещества крови и организма. Потому их дефицит или избыток могут негативно сказаться на здоровье. Определить отклонения позволит анализ на липидный спектр крови. Сдать кровь или провести липидограмму – лучшее решение при малейших подозрениях.
Расшифровкой результатов занимается дипломированный врач, который увидит причину понижения или повышения жиров. Он назначает лечение, проводит контроль жирового баланса, дает рекомендации. Все это в комплексе позволит привести уровень липидов к оптимальному значению.
Показатели липидограммы. Как правильно сдать анализ и что влияет на результат?
Дата публикации: 06 марта 2017 .
Врач лабораторной диагностики
клинико-
диагностической лаборатории
Капустина Е.В.
Направляясь на какое-либо исследование или анализ, все мы хотим получить правильный и самый достоверный результат, и в случае с липидограммой, как и при других анализах, нужно знать и соблюдать некоторые правила, чтобы не исказить показатели.
Липидный спектр крови очень чувствителен к внешним условиям. Это касается не только приема пищи. На результат могут оказать влияние волнение, чрезмерные физические нагрузки, прием лекарственных препаратов, проведенные незадолго другие исследования, употребление алкоголя накануне исследования, инфекции и т. д., поэтому все эти факторы нужно иметь в виду.
Забор крови на липидный спектр рекомендуется проводить утром, натощак, минимум через 12-14 часов после последнего приема пищи. За полчаса до исследования следует исключить физическую нагрузку и психоэмоциональные переживания, а также курение.
Перед взятием крови необходимо в течение 2 недель придерживаться своей обычной диеты.
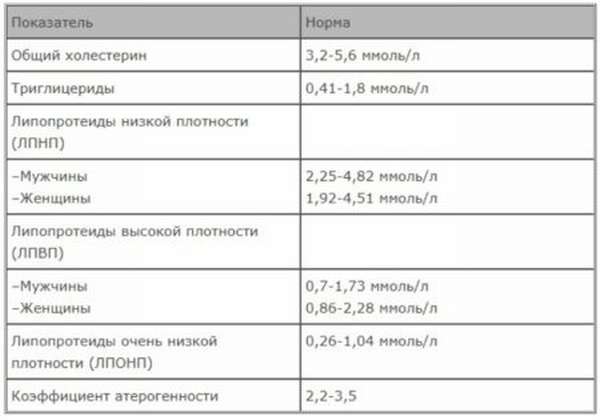
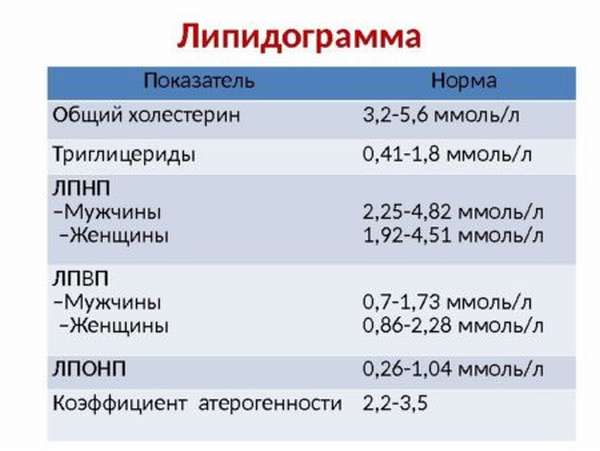
Основные показатели липидограммы:
- Общий холестерин (ХС)
- Триглицериды( нейтральный жир)(ТГ)
- Холестерин липопротеинов высокой плотности(ХС-ЛПВП, или HDL-холестерин)
- Холестерин липопротеинов низкой плотности (ХС -ЛПНП, или LDL-холестерин)
- Холестерин липопротеинов очень низкой плотности ( ХС-ЛПОНП)
- Коэффициент атерогенности (КА)
- Аполипопротеины ( апо-А, апо-В)
Как расшифровать анализ?
Многие знают, что уровень холестерина – важнейший показатель жирового обмена, поэтому его повышение всегда вызывает беспокойство. Однако, для правильных выводов только этого показателя недостаточно, ведь холестерин может повышаться и у абсолютно здоровых лиц, не провоцируя атеросклероз. В то же время нормальные и пониженные уровни холестерина не всегда свидетельствуют о благополучии. Для оценки жирового обмена важно установить соотношение отдельных липидных фракций, колебания которых в большей степени характеризуют патологию или норму .
Холестерин «путешествует» по сосудам не в одиночку, а в комплексе с белками, образуя глобулы (шарики) разного размера и плотности, которые называются липопротеины. Белки в составе липопротеинов называются аполипопротеинами. Чем больше в составе липопротеина белка, тем выше его плотность. Отсюда и выделяют липопротеины высокой (ЛПВП), промежуточной (ЛППП), низкой (ЛПНП) и очень низкой плотности (ЛПОНП),а также хиломикроны (ХМ) . Хиломикроны образуются в стенке кишечника, они переносят нейтральный жир (триглицериды), полученный с пищей. Холестерин и липопротеины образуются в печени и выполняют разные задачи.
Холестерин – неотъемлемый компонент мембран клеток, он входит в состав желчи, необходимой для правильного пищеварения, является предшественников половых гормонов, без которых не происходит развития, полового созревания и функционирования взрослого организма.
Но с другой стороны холестерин может быть причиной различных неприятностей:
Одной из главных отрицательных особенностей холестерина считают его непосредственное участие в образовании атеросклеротических бляшек на стенках артериальных сосудов. Эту «задачу» выполняют так называемые атерогенные холестерины в составе липопротеинов низкой и очень низкой плотности (ЛПНП и ЛПОНП), на долю которых приходится 2/3 от общего количества холестерина плазмы крови. Они наделены способностью «прилипать» к стенкам сосудов и участвовать в формировании холестериновой бляшки с последующим сужением просвета сосуда. Правда, «плохому» холестерину пытаются противодействовать антиатерогенные липопротеины высокой плотности (ЛПВП), защищающие сосудистую стенку, однако их в 2 раза меньше (1/3 от общего количества).
Норма холестерина в крови не должна превышать 5,2 ммоль/л, однако даже значение концентрации, приближающееся к 5,0, не может давать полной уверенности в том, что все у человека хорошо, поскольку содержание общего холестерина не является абсолютно достоверным признаком благополучия. Поэтом важно определять соотношение атерогенных (ЛПОНП и ЛПНП) и антиатерогенных (ЛПВП) липопротеинов, которое более тонко отражает состояние липидного обмена и течение атеросклероза.
Холестерин липопротеинов низкой плотности (ХС -ЛПНП, или LDL-холестерин) у здорового человека составляют 60-65% от общего количества и не превышает 3,5 ммоль/л. У тех, кого уже затронул атеросклероз, значения ХС-ЛПНП могут заметно увеличиться, то есть, этот показатель более информативен в отношении атеросклероза, чем уровень общего холестерина в крови.
Холестерин липопротеинов высокой плотности (холестерин HDL или ХС-ЛПВП) в норме у женщин должно быть больше, чем 1,2 ммоль/л (у мужчин нижняя граница другая –1,0 ммоль/л). Если уровень холестеринов ЛПВП становится меньше допустимых значений, они не могут в полной мере защищать сосуды. Количество частиц ЛПВП повышается при физических нагрузках на свежем воздухе.
Триглицериды имеют важное значение как источник энергии. Они переносятся в составе липопротеинов очень низкой плотности и хиломикронов. Их количество резко увеличивается после приема жирной пищи.
Установлено, что ТГ повышаются при атеросклерозе, сахарном диабете, лишнем весе, гипертонии и играют далеко не последнюю роль в развитии ишемической болезни сердца, сосудистых изменений мозга.
Такой показатель, как коэффициент атерогенности, который указывает на степень развития атеросклеротического процесса, но не является основным диагностическим критерием, рассчитывается математически по специальным формулам, нормальные его значения колеблются в пределах 2-3.
Коэффициент атерогенности тоже может служить прогностическим показателем. Если он ниже трех, то риск атеросклероза и сосудистых поражений сведен к минимуму. Уровень коэффициента в пределах 3-4 может говорить о повышенном риске атеросклероза, а при его значении 5 и выше пациенты обычно уже имеют те или иные проявления атеросклероза – ишемическую болезнь сердца, нарушение мозгового ковообращения, патологию почек, нарушение кровотока в конечностях. При таких цифрах вполне вероятны сосудистые осложнения.
Аполипопротеины – это относительно новые, современные показатели липидного обмена, они дополняют основные показатели липидограммы. АпоВ содержится в липопротеинах низкой плотности и повышает атерогенные свойства крови. АпоА связан с липопротеинами высокой плотности и увеличивает их антиатерогенность.
При расшифровке липидограммы у взрослых врач оценивает, есть ли отклонения в цифрах конкретных показателей. Считается, что риск появления атеросклероза повышен, если общий ХС, ХС-ЛПНП, ХС-ЛПОНП, апоВ и ТГ превышают нормальные значения. О патологии свидетельствуют также коэффициент атерогенности более трех и сниженное содержание липопротеинов высокой плотности( ХС –ЛПВП) и апоА.
Кроме того низкий уровень холестерина так же нежелателен, как и высокий( в том случае, если это не связано с приемом гиполипидемических препаратов); он может свидетельствовать о различной патологии: анемии, заболевании печени, повышенной функции щитовидной железы и даже онкологических заболеваниях.
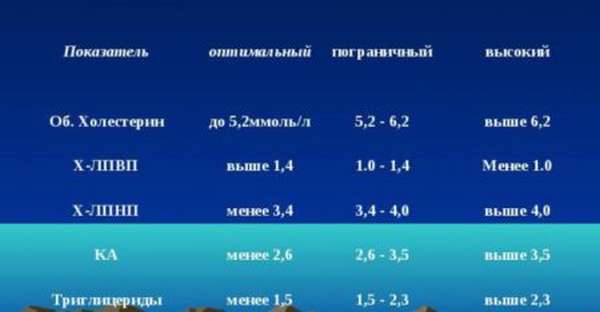
Оптимальными считают значения показателей липидного спектра:
Общий холестерин – 3,1-5,2 ммоль/л
Триглицериды до 1,7 ммоль/л;
Холестерин ЛПВП – 1,03-1,55ммоль/л у
Холестерин ЛПНП – 2,32 -3,5 ммоль/л
Коэффициент атерогенности – 2 -3,0;
Если у человека выявлена гиперхолестеринемия (повышенный уровень холестерина), то принято оценить ее степень:
- уровень холестерина 5,2-6,2 ммоль/л считается погранично-высоким
- 6,2-7,5 ммоль/л – умеренная гиперхолестеринемия
- >7,8 ммоль/л – тяжелая гиперхолестеринемия
Каждый взрослый человек старше 20 лет должен знать свой уровень холестерина и регулярно, не реже 1 раза в год, рекомендуется проводить определение общего холестерина, а каждые 5 лет выполнять полное исследование липидного спектра
Некоторые причины повышения уровня холестерина:
- неправильное питание;
- малоподвижный образ жизни;
- ожирение;
- табакокурение,
- злоупотребление алкоголем;
- сахарный диабет;
- артериальная гипертензия;
- заболевания печени;
- гипотиреоз;
- наследственное нарушение обмена липидов.
Липидограмма
Липидограмма — подвид биохимического анализа крови, который используется для оценки содержания различных фракций жиров в крови человека.
Липидограмма крови — что это такое и для чего сдают?
Вторым названием липидограммы является липидный профиль. В норме плазма насыщена липидами. Описываемая диагностическая процедура позволяет оценить отклонения жирового обмена крови, которые встречаются при ряде заболеваний.
 Что показывает липидограмма? Лабораторный тест демонстрирует увеличение или снижение базовых жировых фракций в плазме крови. Атеросклероз — наиболее распространенное заболевание, которое сопряжено с повышением концентрации липидов внутри сосудов. В результате прогрессирования данной патологии может развиваться инфаркт, инсульт, почечные заболевания
Что показывает липидограмма? Лабораторный тест демонстрирует увеличение или снижение базовых жировых фракций в плазме крови. Атеросклероз — наиболее распространенное заболевание, которое сопряжено с повышением концентрации липидов внутри сосудов. В результате прогрессирования данной патологии может развиваться инфаркт, инсульт, почечные заболевания
Понимая, что за анализ липидограмма, становится очевидным цель его проведения — необходимость оценки жирового обмена в организме человека. На основе полученных результатов проводится коррекция образа жизни пациента, а при наличии показаний назначается специфическая терапия.
Что входит в липидограмму крови?
Жиры в теле человека содержатся не только в подкожной клетчатке. Часть липидов постоянно пребывает в движении, перемещаясь по сосудам. Знание того, что показывает липидограмма, позволяет доктору ориентироваться в клинической ситуации и подбирать адекватное лечение.
Что включает в себя липидограмма?
- Общий холестерин. Биоактивное вещество, которое входит в состав мембраны каждой клетки. Холестерин является основой для создания стероидных гормонов и желчных кислот. Однако избыток описываемого соединения сопровождается его отложением в сосудах, что ведет к их постепенной закупорке с развитием сосудистых катастроф (инфаркт, инсульт).
- Триглицериды. Смесь эфиров жирных кислот с глицеролом. Небольшое количество этих веществ постоянно пребывает в сосудах, выполняя функцию одного из источников энергии.
- Липопротеиды высокой плотности (ЛПВП). Способствуют уменьшению концентрации свободного холестерола в плазме, связывая его и направляя в печень на переработку. ЛПВП помогают предотвращать риски неблагополучных сосудистых событий, условно это «хороший» холестерин.
- Липопротеиды низкой плотности (ЛПНП). Характеризуются способностью накапливания в сосудистой стенке с задержкой холестерина. Чем больше ЛПНП, тем выше шанс прогрессирования атеросклероза с развитием фатальных сосудистых событий, ЛПНП — это «плохой» холестерин.
- Коэффициент атерогенности (КА). Специально определяемый показатель, который рассчитывается для оценки риска развития патологий. КА рассчитывается по специально выведенной формуле. Чем выше показатель, тем хуже прогноз.
Подготовка к липидограмме
 Подготовка к сдаче крови на липидограмму требует воздержания от приема пищи за 8 часов до обследования. За 30 минут до лабораторной диагностики дополнительно следует исключить негативные психоэмоциональные реакции, курение и выполнение тяжелых физических нагрузок. Подготовка к анализу липидограммы не требует изменений образа жизни пациента. Врачу важно знать, как происходит жировой обмен в повседневных условиях.
Подготовка к сдаче крови на липидограмму требует воздержания от приема пищи за 8 часов до обследования. За 30 минут до лабораторной диагностики дополнительно следует исключить негативные психоэмоциональные реакции, курение и выполнение тяжелых физических нагрузок. Подготовка к анализу липидограммы не требует изменений образа жизни пациента. Врачу важно знать, как происходит жировой обмен в повседневных условиях.
Для липидограммы (холестерин, ЛПНП, ЛПВП, КА) используется венозная кровь пациента. С помощью колориметрического фотометрического метода в автоматическом режиме аппарат проводит подсчет жировых фракций. После получения результатов обследования доктор выполняет расшифровку липидограммы (норма или патология) у взрослых и детей.
Расшифровка липидограммы крови
В нашем медицинском центре результаты анализов с референтными значениями возможно получить по электронной почте (необходимо заполнить разрешение на отправку у администраторов центра) или забрать у администраторов в рабочие часы центра.
Расшифровка анализа крови (липидограммы) и постановка диагноза должна проводится только доктором. Традиционно у пациентов с повышенной вероятностью формирования кардиологической патологии наблюдается повышение активности общего холестерина, ЛПНП . ЛПВП могут уменьшаться.
Целью терапевтического лечения (модификация образа жизни и прием медикаментов при необходимости) является возвращение липидограммы к норме. На основе результатов этого обследования опытные врачи клиники «МедПросвет» помогут оценить риск развития патологии в будущем и эффективность проводимой терапии.
Что такое контроль липидограммы? В данном случае речь идет о динамическом наблюдении за изменениями в крови на фоне правильного образа жизни и принимаемого лечения. Уменьшение общего холестерина и в составе ЛПНП — положительный признак.
Цена липидограммы в клинике «МедПросвет» указана в прейскуранте внизу страницы. Также стоимость анализа можно уточнить у администраторов по тел. .
 Сдать анализы крови можно без предварительной записи ежедневно:
Сдать анализы крови можно без предварительной записи ежедневно:
- пн.-сб.: (первый забор), (второй забор)
- вс.: .
 Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.
Для получения результатов анализов по электронной почте необходимо оставить письменное согласие на отправку у администраторов медицинского центра.
Липидный состав крови: расшифровка и диагноз
Поделиться:
Содержание в крови различных жиров и их соотношений — важный показатель состояния здоровья человека. В ряде случаев он нуждается в пристальном контроле, а иногда и в коррекции. Разберемся, откуда в крови жиры и как за ними уследить.
Роль жиров в организме
Мембраны всех клеток нашего организма представляют собой двойной липидный слой. Нервные волокна, покрытые слоем миелина (вещества, на 75 % состоящего из жиров), проводят импульс в сотни раз быстрее, чем «голые» волокна.
Без жиров не работают жирорастворимые витамины D, E, K, A (поэтому морковный салат лучше заправлять растительным маслом). На основе молекулы холестерина строятся гормоны — половые, глюкокортикостероидные. И даже жировые складки на теле с точки зрения природы имеют глубокий смысл: это и амортизатор, и утеплитель, и запас на случай голода.
И в то же время избыток жиров является признанным фактором риска для многих болезней, от атеросклероза до сахарного диабета. Физические отложения жира вокруг и внутри органов затрудняют их работу. Кроме того, жир — гормонально активное вещество, и его избыток вмешивается в работу эндокринной системы, нарушая баланс.
Основные жиры, поступающие в организм извне, — это триглицериды (нейтральные жиры) и холестерин. Триглицериды используются в основном как запасное вещество и субстрат для выработки энергии. Холестерин — это база для синтеза стероидных гормонов, желчных кислот и витамина D.
Виды липопротеинов в крови
Жир не может путешествовать в крови в виде обычной капли, как в супе. Транспортируются жиры в организме в виде липопротеинов (ЛП) — соединений жиров с белками. После всасывания жировые молекулы образуют конгломераты с белковыми, причем часть белков является своеобразным ярлыком — адресом, по которому надо доставить жиры. Чем больше в липопротеине белка, тем выше будет его плотность.

Если вы сдадите анализ крови на липидограмму (липидный спектр), вы увидите там такие названия:
- ЛПНП — липопротеины низкой плотности. Белков немного, жиров много, направление движения — от печени к тканям, в которых липиды должны быть использованы.
- ЛПОНП — липопротеины очень низкой плотности. Соотношение еще больше сдвинуто в сторону липидов, причем в основном «запасных», а направляются эти частицы в жировую ткань для ее пополнения.
- ЛПВП — липопротеиды высокой плотности. В этих частицах много белков, и они несут холестерин «на выход» из организма — его избыток будет выведен через печень.
- ОХ — общий холестерин, т. е. содержащийся во всех видах ЛП в сумме. Каждый день холестерин и поступает с пищей, и вырабатывается самим организмом, и выводится с желчью. Поэтому существует термин «холестериновое равновесие» — 5,2–5,5 ммоль/л в крови. При таком уровне и риск атеросклероза минимален, и на строительство всех нужных веществ холестерина хватит.
- ТГ — сумма триглицеридов во всех ЛП.
Хорошо, плохо и слишком хорошо

Кажется, надо бороться за то, чтобы ЛПВП было много, а всех остальных — поменьше. Тогда холестерин и триглицериды будут двигаться в сторону выхода через желчь, а не в сторону накопления в виде атеросклеротических бляшек и жировых складок. В популярной литературе часто называют ЛПВП «хорошим холестерином», а ЛПНП и ЛПОНП — «плохим» (хотя, строго говоря, это и не совсем холестерин).
Читайте также:
Холестерин: лечение
Но существует парадоксальная, казалось бы, ситуация, когда чрезмерно высокий уровень ЛПВП говорит не об отличной защите от атеросклероза, а о серьезной угрозе здоровью.
Представьте липопротеин в виде вагончика, который нагружен холестерином и везет его в печень для выброса через желчь. Когда вагончик добирается до печени, его должен кто-то разгрузить. «Грузчиком» в печени работает белок SR-B1, который кодируется геном SCARB1.
При недостаточной работе этого гена «грузчиков» не хватает, и выведение холестерина из организма тормозится. Хорошего ЛПВП становится много, очень много — в два-три раза выше максимальной нормы, и теперь уже он не столько выводится, сколько накапливается в организме. В итоге состояние сосудов прогрессивно ухудшается.
Поэтому следует иметь в виду, что у каждого лабораторного показателя не зря существуют верхняя и нижняя границы. И если чего-то — даже «хорошего» — больше нормы, это может быть небезопасно. Контролируйте липидограмму ежегодно и будьте здоровы!

 Читайте также:
Читайте также: 
