Что называют вариабельностью сердечного ритма, алгоритм проведения анализа
Институт медико-биологических проблем
Московская медицинская академия им. И.М. Сеченова
Научно-исследовательская лаборатория «Динамика»
Анализ вариабельности сердечного ритма (ВСР) является методом оценки состояния механизмов регуляции физиологических функций в организме человека и животных, в частности, общей активности регуляторных механизмов, нейрогуморальной регуляции сердца, соотношения между симпатическим и парасимпатическим отделами вегетативной нервной системы.
Текущая активность симпатического и парасимпатического отделов является результатом многоконтурной и многоуровневой реакции системы регуляции кровообращением изменяющей во времени свои параметры для достижения оптимального для организма приспособительного ответа, которые интегральны по функции и усреднены по времени, отражают адаптационную реакцию целостного организма. Адаптационные реакции индивидуальны и реализуются у разных лиц с различной степенью участия функциональных систем, которые обладают в свою очередь обратной связью изменяющейся во времени и имеющей переменную функциональную организацию.
Характерной особенностью метода является его неспецифичность по отношению к нозологическим формам патологии и высокая чувствительность к самым разнообразным внутренним и внешним воздействиям. Метод основан на распознавании и измерении временных интервалов между RR-интервалами электрокардиограммы, построении динамических рядов кардиоинтервалов (кардиоинтервалограммы) и последующего анализа полученных числовых рядов различными математическими методами.
Здесь простота съема информации сочетается с возможностью извлечения из получаемых данных обширной и разнообразной информации о нейрогуморальной регуляции физиологических функций и адаптационных реакциях целостного организма.
Анализ ВСР начал активно развиваться в СССР в начале 60-х годов. Одним из важных стимулов его развития послужили успехи космической медицины [1]. В 1966 году в Москве состоялся первый в мире симпозиум по вариабельности сердечного ритма [2]. Максимальная активность исследователей, работающих в области анализа ВСР в СССР, отмечалась в конце 70-х – начале 80-х годов [3, 4].
Первые монографии по ВСР также были изданы в СССР [5, 6]. В Западной Евро- пе и США резкий рост числа исследований по ВСР начался в последние 10 – 15 лет. В настоящее время ежегодно публикуется до нескольких сотен работ. В России после спада активности исследований в области анализа ВСР в последние го- ды наблюдается повышенное внимание к этому методу [7, 8].
Так, в 1996 г. состоялся международный симпозиум по ВСР в г. Ижевске [9], а в 1999 г. значительное число докладов по ВСР было представлено на состоявшемся в Москве международном симпозиуме “Компьютерная электрокардиография на рубеже столетий” [10]. Однако несмотря на это большинство российских исследователей в настоящее время пользуется опубликованными Европейским Обществом Кардиологии и Северо-Американским Электрофизиологическим Обществом стандартами измерений, физиологической интерпретации и клинического использования этого метода [11], которые совершенно не учитывают данных многолетних исследований отечественной науки.
Основной задачей данной публикации является изложение современного состояния проблем анализа ВСР на основе традиций и опыта Российской (Советской) науки. Анализ значительного числа публикаций в российских журналах, материалы многочисленных конференций и симпозиумов показывают, что разработки Российских ученых в области анализа ВСР не только не отстают от зарубежных, но во многих разделах их опережают.
В настоящее время в России наметился новый этап активизации усилий ученых и практиков в отношении развития и использования методов анализа ВСР. Важной особенностью этого нового этапа является большой интерес к практическому применению новой методологии в различных областях прикладной физиологии и клинической медицины. В частности, следует упомянуть активное развитие этого метода в Саратовском НИИ кардиологии, где под руководством П.Я. Довгалевского получены важные результаты при исследовании больных с инфарктом миокарда [10].
В Воронежской медицинской академии под руководством Э.В. Минакова проводятся серьезные исследования по оценке эффективности применения методов анализа ВСР у больных с гипертонической болезнью и сахарным диабетом [10]. Серьезное внимание исследованиям ВСР уделяется в Военно-медицинской академии в Санкт-Петербурге [10]. В Челябинске под руководством Т.Ф. Мироновой развиваются новые подходы к использованию этого метода при различных видах аритмий и при гипертонической болезни.Выпущен первый в мире атлас ритмокадиограмм [12].
В Новокузнецке под руководством А.Н. Флейшмана на основе анализа медленноволновых колебаний сердечного ритма исследуются энергодефицитные состояния и нарушения метаболизма у больных с нейроэндокринной патологией и онкологическими заболеваниями [13]. Регулярно проводятся специальные симпозиумы, посвященные исследованию медленноволновых колебаний гемодинамики [14].
Активно развиваются исследования ВСР у детей и подростков [15, 16, 17]. Этот далеко неполный перечень проводимых в России исследований следует дополнить важным практическим аспектом проблемы, который заключается в том, что в России разработано и выпускается различными фирмами и предприятиями большое число приборов и аппаратов для анализа ВСР. Поэтому в ближайшем будущем можно ожидать активного и широкого внедрения методов анализа ВСР в России.
Это требует соответствующих неотложных мер по стандартизации и регламентации использования этих методов. Следует указать, что в настоящее время по поручению Комитета по новой медицинской технике Минздрава России подготовлена к выпуску специальная инструкция к серийно выпускаемым в нашей стране приборам для анализа коротких записей ВСР.

НАУЧНО-ТЕОРЕТИЧЕСКИЕ ОСНОВЫ МЕТОДА
Основная информация о состоянии систем, регулирующих ритм сердца, заключена в “функциях разброса” длительностей кардиоинтервалов. При этом необходимо учитывать и текущий уровень функционирования системы кровообращения.
При анализе ВСР речь идет о так называемой синусовой аритмии, которая отражает сложные процессы взаимодействия различных контуров регуляции сердечного ритма. При наличии нарушений ритма, различного происхождения, требуется применение специальных методов по восстановлению стационарности изучаемого процесса или особых аналитических подходов, например, методов нелинейной динамики.
Динамический ряд кардиоинтервалов может анализироваться на основе использования различных теоретических концепций. В зависимости от научных или практических задач, следует рекомендовать использование одного из следующих трех подходов:
1. Рассматривать изменения сердечного ритма в связи с адаптационной реакцией целостного организма, как проявление различных стадий общего адаптационного синдрома [18].
2. Рассматривать колебания длительностей кардиоинтервалов, как результат влияния многоконтурной, иерархически организованной многоуровневой системы управления физиологическими функциями организма. Этот подход основан на положениях биологической кибернетики [19] и теории функциональных систем [20]. При этом изменения показателей вариабельности сердечного ритма обусловлены формированием различных функциональных систем, соответствующих требуемому на данный момент результату.
3. Рассматривать изменения сердечного ритма, в связи с деятельностью механизмов нейрогормональной регуляции, как результат активности различных звеньев вегетативной нервной системы, модулирующих сердечную деятельность, в том числе ритм сердца [21, 22].
Теория адаптации в настоящее время является одним из фундаментальных направлений современной биологии и физиологии. Адаптационная деятельность организма человека и животных не только обеспечивает выживание и эволюционное развитие, но и повседневное приспособление к изменениям окружающей среды. Теория Г. Селье об общем адаптационном синдроме описывает фазовый характер адаптационных реакций и обосновывает ведущую роль истощения регуляторных систем при острых и хронических стрессорных воздействиях в развитии большинства патологических состояний и заболеваний [10].
Система кровообращения может рассматриваться как чувствительный индикатор адаптационных реакций целостного организма [1], а вариабельность сердечного ритма хорошо отражает степень напряжения регуляторных систем, обусловленную возникающей в ответ на любое стрессорное воздействие активацией системы гипофиз- надпочечники и реакцией симпатоадреналовой системы.
Более детальный анализ ВСР с применением методов автокорреляционного и спектрального анализа привел к разработке подхода, основанного на положениях биологической кибернетики и теории функциональных систем. В основе этого подхода лежит представление о вариабельности ритма сердца как о результате влияния на систему кровообращения многочисленных регуляторных механизмов (нервных, гормональных, гуморальных).
Функциональная система регуляции кровообращения представляет собой многоконтурную, иерархически организованную систему, в которой доминирующая роль отдельных звеньев определяется текущими потребностями организма. Наиболее простая двухконтурная модель регуляции сердечного ритма, предложенная Р.М. Баевским [2], основывается на кибернетическом подходе, при котором система регуляции синусового узла может быть представлена в виде двух взаимосвязанных уровней (контуров): центрального и автономного с прямой и обратной связью. Усовершенствованный вариант этой модели представлен на рис.1. Воздействие автономного уровня (контура) идентифицируется с дыхательной, а центрального – с недыхательной аритмией.
Рабочими структурами автономного контура регуляции являются: синусовый узел, блуждающие нервы и их ядра в продолговатом мозгу (контур парасимпатической регуляции). Дыхательная система рассматривается как элемент обратной связи в автономном контуре регуляции сердечного ритма.
Изменения ритмов работы сердца являются самым выразительным и очень объективным индикатором, который демонстрирует как изменения в процессах, происходящих внутри организма, так и реакцию организма на внешние воздействия. Об этом было хорошо известно еще прославленным медикам средневековья, таким как Авиценна и Парацельс.
В отличие от обыденных представлений о «подсчете пульса», во время которого наблюдатель сосредотачивает свое внимание на выявлении среднего показателя числа сокращений сердечной мышцы, великие врачеватели прошлого умели на основании изучения пульса больного выявлять разнообразные заболевания внутренних органов или другие болезни.

Деятельность центрального контура регуляции, который идентифицируется с симпатоадреналовыми влияниями на ритм сердца, связана с недыхательной синусовой аритмией и характеризуется различными медленноволновыми составляющими сердечного ритма. Прямая связь между центральным и автономным контурами осуществляется через нервные (в основном симпатические) и гуморальные связи. Обратная связь обеспечивается афферентной импульсацией с барорецепторов сердца и сосудов, хеморецепторов и обширных рецепторных зон различных органов и тканей.
Автономная регуляция в условиях покоя характеризуется наличием выраженной дыхательной аритмии. Дыхательные волны усиливаются во время сна, когда уменьшаются центральные влияния на автономный контур регуляции. Раз- личные нагрузки на организм, требующие включения в процесс управления сер- дечным ритмом центрального контура регуляции, ведут к ослаблению дыхательного компонента синусовой аритмии и к усилению ее недыхательного компонента.
Центральный контур регуляции сердечным ритмом – это сложнейшая многоуровневая система нейрогуморальной регуляции физиологических функций, которая включает в себя многочисленные звенья от подкорковых центров продолговатого мозга до гипоталамогипофизарного уровня вегетативной регуляции и коры головного мозга. Структуру центрального контура можно схематично представить состоящей из трех уровней. Этим уровням соответствуют не столько анатомо-морфологические структуры мозга, сколько определенные функциональные системы или уровни регуляции:
1-й уровень обеспечивает организацию взаимодействия организма с внешней средой (адаптация организма к внешним воздействиям). К нему относится центральная нервная система, включая корковые механизмы регуляции, координирующая функциональную деятельность всех систем организма в соответствии с воздействием факторов внешней среды (уровень A).
2-й уровень организует равновесие различных систем организма между собой и обеспечивает межсистемный гомеостаз. Основную роль на этом уровне играют высшие вегетативные центры (в том числе гипоталамо-гипофизарная система), обеспечивающие гормонально-вегетативный гомеостаз (уровень B).
3-й уровень обеспечивает внутрисистемный гомеостаз в различных системах организма, в частности в кардиореспираторной системе (систему кровообращения и систему дыхания можно рассматривать как единую функциональную систему). Здесь ведущую роль играют подкорковые нервные центры, в частности вазомоторный центр как часть подкоркового сердечно-сосудистого центра, оказывающего стимулирующее или угнетающее действие на сердце через волокна симпатических нервов (уровень C).
Каждый из рассмотренных уровней управления, характеризуется определенной периодикой колебаний регулируемых им показателей. Чем выше уровень управления, тем длиннее периоды колебательных процессов, что обусловлено наличием более значительного числа элементов регуляторного механизма [22]. Вариабельность сердечного ритма отражает сложную картину разнообразных управляющих влияний на систему кровообращения с интерференцией периодических компонентов разной частоты и амплитуды, нелинейным характером взаимодействия разных уровней управления.
Структура сердечного ритма включает не только колебательные компоненты в виде дыхательных и недыхательных волн, но и непериодические процессы (так называемые фрактальные компоненты). Происхождение этих компонентов сердечного ритма связывают с многоуровневым и нелинейным характером процессов регуляции сердечного ритма и наличием переходных процессов. Ритм сердца не является строго стационарным случайным процессом с эргодическими свойствами, что подразумевает повторяемость его статистических характеристик на любых произвольно взятых отрезках.
Наиболее близок и понятен физиологам и клиницистам подход к анализу вариабельности сердечного ритма, основанный на представлениях о механизмах нейрогормональной регуляции. Как известно, регуляция ритма сердца осуществляется вегетативной, центральной нервной системой рядом гуморальных и рефлекторных воздействий. Парасимпатическая и симпатическая нервные системы находятся в определенном взаимодействии и под влиянием центральной нервной системы и ряда гуморальных и рефлекторных факторов. К механизмам экстракардиального регулирования ритма сердца относятся:
1. механизмы кратковременного действия (барорефлексы, хеморефлексы, действие гормонов: адреналин, норадреналин, вазопресин);
2. механизмы промежуточного (по времени) действия (изменения транс- капиллярного обмена, релаксация напряжения сосудов, ренин-ангиотензиновая система);
3. механизмы длительного действия (регуляция внутрисосудистого объема крови и емкости сосудов).
Влияние на ритмическую деятельность сердца вегетативной нервной системы (ВНС) принято называть модулирующим [21]. Вегетативная иннервация различных отделов сердца неоднородна и несимметрична. У человека деятельность желудочков находится в основном под контролем симпатического отдела ВНС, а предсердий и синусового узла – как под симпатическим, так и парасимпатическим влиянием. В целом, парасимпатические влияния характеризуются относительно быстрым эффектом и возвращением измененных показателей к исходному уровню, а также большей избирательностью действия.
Постоянное воздействие симпатических и парасимпатических влияний происходит на всех уровнях сегментарного отдела вегетативной нервной системы. Действительные отношения между двумя системами сегментарного отдела вегетативной нервной системы сложны. Их сущность заключается в различной степени активности одного из отделов сегментарной вегетативной системы при изменении активности другого.
Это означает, что реальный ритм сердца может временами являться простой суммой симпатической и парасимпатической стимуляции, а временами – симпатическая или парасимпатическая стимуляция может сложно взаимодействовать с исходной парасимпатической или симпатической активностью. Часто при достижении полезного приспособительного результата одновременно наблюдается снижение активности в одном отделе вегетативной нервной системы и возрастание в другом.
Например, возбуждение барорецепторов при повышении артериального давления приводит к снижению частоты и силы сердечных сокращений. Этот эффект обусловлен одновременным увеличением парасимпатической и снижением симпатической активности. Такой тип взаимодействия соответствует принципу “функциональной синергии“.
В заключение следует подчеркнуть, что изложенные выше различные подходы к анализу ВСР не только не противоречат друг другу, но и являются взаимодополняющими. Текущая активность симпатического и парасимпатического отделов вегетативной нервной системы по существу является результатом системной реакции механизмов многоконтурной и многоуровневой регуляции.
Научная электронная библиотека

Прекина В И, Самолькина О Г,
1.1. Вариабельность ритма сердца
Для оценки риска развития неблагоприятных сердечных событий широко используется анализ вариабельности ритма сердца (ВРС), которая представляет собой временные колебания интервалов между последовательными ударами сердца (интервалов RR) и рассматривается как маркер активности вегетативной нервной системы (ВНС) [206]. ВРС – количественное выражение, мера синусовой аритмии. В последние годы возрос интерес к изучению ВРС как показателя, отражающего автономную регуляцию сердца и определяющего риск внезапной сердечной смерти [100, 226, 228]. В настоящее время ВРС признана наиболее информативным и доступным методом оценки вегетативной регуляции сердечного ритма и является неотъемлемой частью обследования кардиологических больных [227].
Несмотря на большое количество исследований, свидетельствующих о взаимосвязи симпатики, парасимпатики, барорефлекса, системы терморегуляции, гуморальных влияний с определенными временными и спектральными показателями ВРС, к настоящему времени накоплен большой фактический материал, не позволяющий однозначно рассматривать ВРС как метод оценки вагосимпатического баланса. Так, эксперты клиники Мэйо (США), проанализировав работы за 20-летний период в области ВРС, отметили, что, учитывая множественный характер эндо- и экзогенных факторов, влияющих на формирование структуры ритма сердца, параметры ВРС не отражают истинное состояние ВНС у больных с кардиоваскулярной патологией.
Основной целью исследования ВРС при суточном мониторировании ЭКГ (на длительных промежутках времени) является оценка функционального состояния пациента. Функциональное состояние пациента – это способность и готовность организма выполнять различные функции (по И.К. Анохину, 1975) [5], в частности – поддержание его гомеостаза и интеллектуального состояния [11]. Общей мерой для всех этих функций можно считать энергию, затраченную на их выполнение. Живой организм при взаимодействии с внешней средой стремится достигнуть полезного результата с наименьшими энергетическими затратами.
Одним из показателей нормального функционирования систем является нормальная ВРС. Высокая ЧСС, снижение ВРС и синусовой аритмии являются неблагоприятными факторами при оценке функционального состояния пациента [4, 123, 224]. Преобладание симпатической активности характерно для состояния стресса и неблагоприятно сказывается на деятельности сердечно-сосудистой системы, приводит к развитию тахикардии, сердечных аритмий, ишемии миокарда, гипертонических кризов [28, 113, 222, 223]. У пациентов с АГ и цереброваскулярными заболеваниями имеются изменения ВРС с преобладанием активности симпатической нервной системы [108]. Снижение ВРС связано с возрастом [21, 87].
Инсульт приводит не только к повышению уровня катехоламинов плазмы, но и изменениям автономной регуляции сердечно-сосудистой системы, нарушению ВРС, что может негативно влиять на электрическую нестабильность миокарда, провоцировать аритмии, которые могут ухудшать гемодинамику и негативно влиять на репаративные процессы в зоне церебральной ишемии [36, 145, 184]. При развитии ишемического инсульта отмечалась положительная корреляция между частотными показателями ВРС и уровнями систолического и диастолического АД в дневные и ночные часы, что свидетельствует о едином механизме, участвующем в регуляции работы сердечно-сосудистой системы, и его нарушении у больных в остром периоде ИИ [24]. Дисфункция вегетативной регуляции сердечно-сосудистой системы влияет на выживаемость после инсульта [193, 264].
В острейшем периоде ИИ происходит угнетение вегетативной регуляции сердца со снижением всех параметров ВРС и циркадного
индекса (ЦИ) ЧСС. Выявлена прямая связь между суммарной вегетативной активностью (SDNN) и тяжестью неврологического дефицита в начале и по окончании острого периода [114]. Риск возникновения инсульта коррелирует с низкими показателями SDNN ночью [176]. При наличии депрессии у больных с инсультом SDNN был зна-
чительно ниже [246].
При инсульте наблюдалось большее, чем у пациентов с гипертоническим кризом, снижение временных показателей ВРС и ЦИ [23, 128]. Отмечено снижение ВРС у больных с АГ в острейшем периоде ИИ [23]. К концу острого периода увеличивается выраженность вегетативного дефицита у больных ХСН, что обусловлено диффузными изменениями сердечной мышцы, приводящими к перестройке внутрисердечного вегетативного аппарата [115].
При наличии выраженного неврологического дефицита по окончании раннего восстановительного периода инсульта у больных хронической сердечной недостаточностью I-II ФК в динамике, по сравнению с острым периодом (7–10-й день болезни), выявлено статистически значимое снижение ВРС, нарастание активности симпатико-адреналовой системы. Регресс неврологической симптоматики в раннем восстановительном периоде ишемического МИ сопровождается уменьшением вегетативной дисфункции по данным ВРС [51].
Лакунарный инсульт в остром периоде сопровождается изменениями ВРС [37]. Сниженная парасимпатическая активность коррелирует с неблагоприятным ранним прогнозом у лиц с атеротромботическим
инсультом [182].
В остром периоде инсульта происходит снижение ВРС, обусловленное поражением определенных мозговых структур [210, 211]. К концу острого периода максимальный дефицит вегетативных влияний на ритм сердца сохраняется у больных с инсультом в вертебрально-базилярной системе и при большом очаговом поражении [114]. Проспективное наблюдение на протяжении 1 года состояния вегетативного статуса у больных после инсульта в вертебрально-базилярном бассейне указывает на значительную стойкость выявленных нарушений ВРС [133]. Cнижение ВРС более выраженно при правосторонней локализации церебрального поражения. При этом самые низкие значения ВРС регистрировались при вовлечении в патологический очаг правого островка [265]. При правосторонней локализации инсульта независимо от поражения островковой доли имеется стойкий дефицит вегетативной регуляции, в большей степени за счет парасимпатической составляющей, что может быть связано с более неблагоприятным прогнозом [115].
В острейшем периоде ИИ у больных с преимущественным поражением каротидного бассейна с образованием больших и средних по размеру очагов отмечается стойкое нарушение сердечно-сосудистой автономной регуляции.
Выявлены взаимосвязи церебральной и центральной гемодинамики в остром периоде вертебробазилярного инсульта ишемического генеза, выражающиеся в снижении мозгового кровотока не только в бассейне позвоночных артерий, но и в целом, при одновременном увеличении показателей насосной функции сердца в первые сутки мозговой катастрофы и с последующим её снижением к концу 3-й недели; при этом падение сердечного индекса менее 1,8 являлось прогностически неблагоприятным [42].
К концу острого периода инсульта увеличивается выраженность вегетативного дефицита у больных с хронической сердечной недостаточностью (ХСН), что обусловлено диффузными изменениями сердечной мышцы, приводящими к перестройке внутрисердечного вегетативного аппарата [116]. Регресс неврологической симптоматики в раннем восстановительном периоде ИИ сопровождается уменьшением вегетативной дисфункции по данным ВРС [51].
ЦИ ЧСС характеризует изменчивость ритма в течение суток и является важной характеристикой патологического процесса. Циркадные колебания частоты кардиальных кризов тесно связаны с биоритмами изменений электрофизиологических свойств в миокарде [187]. В первые сутки ИИ отмечается существенное снижение ЦИ, сохраняющееся на протяжении последующих трех недель. При локализации очага в вертебро-базилярной системе снижение ЦИ носит стойкий характер и свидетельствует о стабильности нарушений функциональных резервов сердечно-сосудистой системы, поражение в каротидной системе сопровождается адекватной реакцией ЦИ в процессе восстановления [145]. У больных с различным течением инсульта встречаются разные варианты изменений вегетативной регуляции и неодинаковая степень их выраженности, что позволяет использовать оценку изменений обоих отделов ВНС для прогнозирования тяжести и исхода заболевания [173, 181, 183, 212].
Наиболее информативные критерии ВРС, которые с вероятностью 70–82 % ассоциируются с высоким риском летального исхода при инсульте: SDNN 1,45 (Макаров Л.М., 2011). Незначительное отклонение циркадного профиля от нормы (пограничное значение) считали при значении ЦИ в пределах 1,2–1,23.
Кроме временных показателей ВРС использовали метод «анализа коротких участков» [110]. Интегральное заключение по ВРС проводилось по доле участков с малой вариабельностью: если больше 60 %, то «Резко снижена», от 30 до 60 % – «Умеренно снижена», меньше
30 % – «Норма».
С помощью исследования ВРС можно получить новые дифференциально-диагностические критерии дисфункции сердечно-сосудистой системы, в том числе и в результате сосудистого церебрального поражения. ВРС представляет собой объективный и чувствительный индикатор церебральной функции при инсульте.
В табл. 1.1.1 представлена сравнительная характеристика ЧСС, показателей ВРС и ЦИ пациентов, включенных в исследование. Средняя ЧСС в исследуемых группах была примерно одинаковой. Максимальное снижение SDNN отмечено у пациентов ОГ: на 11,36 % (P ОГ ( n = 108)
О чем вам расскажет вариабельность сердечного ритма: гид
Как один параметр, измеренный с помощью смартфона, определяет состояние вашего организма

Многие ученые считают, что будущее за превентивной медициной: наши гаджеты будут собирать достаточное количество информации о показателях здоровья, чтобы можно было начать принимать меры еще до того, как появится реальная проблема. Пока это во многом мечты: точные замеры по-прежнему делаются в лабораториях и клиниках на дорогом и мощном оборудовании.
Тем не менее кое-что уже можно измерять и с помощью смартфона. Например — вариабельность сердечного ритма (heart rate variability, HRV). Мобильные приложения научились «распаковывать» простую метрику в десятки полезных данных об организме, по которой делаются выводы об уровне стресса, работе центральной нервной системы и многом другом.
Как это возможно? Расскажем в нашем гиде.
Космическая технология
Использовать HRV начали еще в 1960-х. Его придумали как неинвазивный способ измерять уровень стресса в организме, оценивать функциональное состояние, риск заболеть и другие параметры. Изначально HRV применяли, чтобы следить за самочувствием астронавтов. Но вариабельность оказалась таким всеобъемлющим показателем, что вскоре изучать ее стали и за пределами NASA.
Что такое вариабельность сердечного ритма
Если очень упрощать — это показатель, отражающий неравномерность вашего сердцебиения.
Сердце бьется с неравными интервалами. Если ваш пульс — 60 ударов в минуту, это не значит, что ваше сердце сокращается ровно раз в секунду. На самом деле, ваше сердцебиение выглядит примерно так:
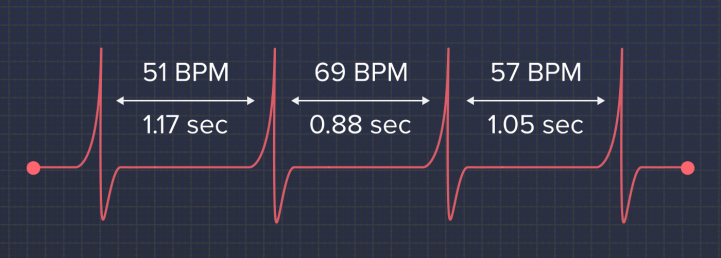
И это совершенно нормально. Сердце и не должно биться равномерно, оно даже не должно к этому «стремиться». Напротив — чем больше неравномерность, она же вариабельность сердечного ритма, тем лучше ваше функциональное состояние.
Как измерить HRV?
Большим прорывом стало появление новых технологий — в частности, смартфонов с камерами и вспышкой. Вы просто прикладываете палец к камере, и она фиксирует каждый удар сердца — приток крови затемняет кожу.
Показатели вариабельности рассчитывают различные приложения. Среди них, к примеру, Welltory — один из топовых сервисов в этой сфере с российскими корнями. Есть еще HRV4Training — это приложение заточено под спортсменов и помогает понять, как тренировки влияют на вариабельность (и наоборот). Приложение платное, им пользуются профессиональные спортсмены вроде членов NBA, NHL и участников Олимпийских игр.
Если вы хотите повысить точность измерений, можно подключать к приложениям гаджеты, которые считывают показатель вариабельности сердечного ритма — например, нагрудный датчик, специальный фитнес-браслет или клипсу. Есть и такие приложения — в частности, CardioMood и Elite HRV, — где вариабельность измеряется не с помощью камеры, а исключительно с помощью кардиомониторов.
Также показатель вариабельности самостоятельно измеряют некоторые гаджеты: например, Apple Watch и Oura Ring (кольцо, чья основная цель — мониторинг сна). Результаты можно увидеть в приложениях Apple Health и Oura соответственно. Но тут есть нюанс: эти гаджеты измеряют всего один показатель вариабельности — и поэтому их нельзя использовать для расширенной аналитики, в том числе подключать к приложениям, разработанным именно для анализа вариабельности.
Обратите внимание, что не каждый гаджет подойдет для измерения вариабельности — например, популярные Fitbit и Mi Band не «отдают» значения интервалов между ударами сердца, поэтому на базе их данных нельзя вычислить параметры, связанные с HRV. Список подходящих устройств можно посмотреть, например, тут.
Какие показатели рассчитываются на базе HRV
Один из главных параметров вариабельности сердечного ритма — это SDNN (Standard Deviation of the Normal-to-Normal). Как можно догадаться из названия, он помогает узнать стандартное (среднеквадратичное) отклонение интервалов между ударами сердца — их еще называют RR-интервалами — от среднего значения. Именно этот параметр отслеживают Apple Watch, и его можно увидеть в приложении Apple Health.
Есть еще один важный параметр вариабельности, сходный с SDNN — RMSSD (Root Mean Square of Successive Differences). Для его расчета используется разница между каждым RR-интервалом и предыдущим интервалом — то есть этот показатель дает представление о динамике. Параметр RMSSD использует в измерении вариабельности кольцо Oura Ring — его вы увидите на графике HRV в приложении Oura.
И SDNN, и RMSSD, и RR-интервалы измеряются в миллисекундах (мс).
На базе полученных параметров — SDNN, RMSSD и RR-интервалов — высчитывают и другие показатели. Один из важнейших — это pNN50: он показывает вероятность того, что каждый случайно выбранный интервал будет отличаться от среднего более чем на 50 мс. Сравнивая здоровых людей с теми, у кого, например, есть проблемы с сердцем, можно увидеть, что у здоровых показатель pNN50 оказывается выше.
Еще на базе HRV рассчитываются «волны». Не будем углубляться в детали — просто представьте, что все RR-интервалы выстроили в столбики, и стали считать маленькие колебания волнами с высокой частотой (high frequency, HF), а большие — с низкой (low frequency, LF и very low frequency, VLF).
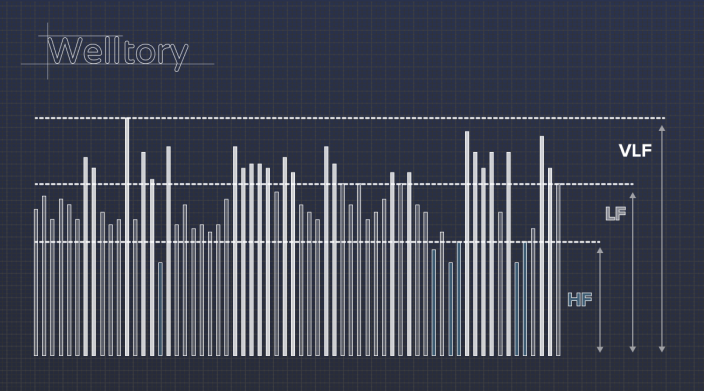
Какое отношение к здоровью имеют эти цифры?
Это главный вопрос. Речь здесь идет не прямом соответствии показателя состоянию организма (сдаешь анализ на кортизол –> понимаешь, какой у тебя уровень стресса), а о корреляции. Но — корреляции, подкрепленной большой статистикой.
Наблюдая, например, за показателем SDNN в течение длительных — суточных — измерений, ученые выяснили, что вариация этого показателя отражает, насколько хорошо в целом организм контролирует работу сердца. Это косвенно говорит о том, эффективна ли вегетативная (автономная) нервная регуляция организма. Обнаружили они это математически — проследив за корреляциями показателя SDNN и параметров, отражающих работу вегетатики.
Вегетативная система регулирует работу желез и внутренних органов в автономном режиме — в том смысле, что не зависит от воли человека: мы не можем усилием мысли заставить сердце биться быстрее или сузить зрачки. Состоит из двух дополняющих друг друга частей — симпатической и парасимпатической. Первая, вопреки названию, обычно не сулит ничего хорошего — это система, реагирующая на стресс. Вторая — регулирует работу организма в расслабленном, спокойном состоянии. Проще всего представить работу двух систем на примере травоядного животного — скажем, зебры: пока она мирно пасется, работает парасимпатическая система, при виде хищника включается система симпатическая. Чрезмерная, незатихающая активность симпатической системы у человека — признак хронического стресса.
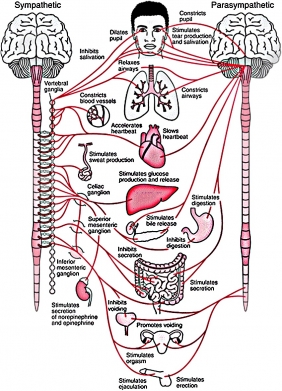
Что делает с нами симпатическая и парасимпатическая нервная система. Источник: Silvia Bunge, ResearchGate
С RMSSD, который достаточно точен даже при краткосрочных замерах — около 5 минут, другая история. Ученые во время своих экспериментов, тоже математически, выяснили, что в коротких промежутках на разнице между соседними ударами сердца и вариабельности сердечного ритма больше сказывается парасимпатика — та часть автономной нервной системы, что отвечает за расслабление. Именно поэтому параметр RMSSD можно использовать для того, чтобы оценить, насколько хорошо организм сейчас восстанавливается.
В итоге: RMSSD — более точный параметр для краткосрочных замеров, больше реагирует на парасимпатику, позволяет прямо сейчас оценить восстановление; SDNN — менее точный в быстрых замерах, имеет смысл наблюдать за ним в динамике, чтобы оценить, насколько вы в стрессе, сбалансирована ли автономная нервная система и не является ли ваша симпатика чересчур активированной.
Про упомянутые выше «волны» установили такие соответствия: HF–волны отвечают в большей степени за работу парасимпатической системы и за дыхание. Если они в данный момент сильны, значит, вы активно восстанавливаетесь. Мощность HF-волн недостаточна? Возможно, организм работает из последних сил, и нужно сесть и расслабиться, помедитировать и подышать.
А вот LF-волны, напротив, отражают активность симпатической нервной системы — той самой, что отвечает мобилизацией на стресс. Если их мощность достаточна, значит, вы в тонусе. Слишком высокий показатель может говорить о том, что вы перенапряглись, и нужно сбавить обороты. Низкая активность LF волн — показатель того, что вы чересчур расслаблены, и надо собраться и добавить здорового стресса в жизнь.
Еще один важный показатель — это соотношение LF/HF. Оно отражает то, насколько сбалансирована работа вегетативной нервной системы между двумя ее отделами — симпатическим и парасимпатическим. В норме это соотношение должно быть не ниже единицы.
Показатель VLF тоже говорит скорее о состоянии организма в целом. Он помогает определить, справляется ли автономная нервная система с регуляцией вашего состояния — или для борьбы со стрессом уже приходится подключать центральную нервную систему.
Как это работает: пример
Я измерила вариабельность сердечного ритма во время написания этого текста. Все показатели оказались в порядке: SDNN равен 76 мс (это даже лучше, чем в среднем у женщин моего возраста — 25–35 лет), RMSSD — 59 мс, тоже чуть лучше, чем в среднем. Если же брать нормативные диапазоны, то я буду на верхней границе нормы — отличный результат. И pNN50, который у меня равен 32,8%, находится ровно на уровне среднего здорового молодого человека.
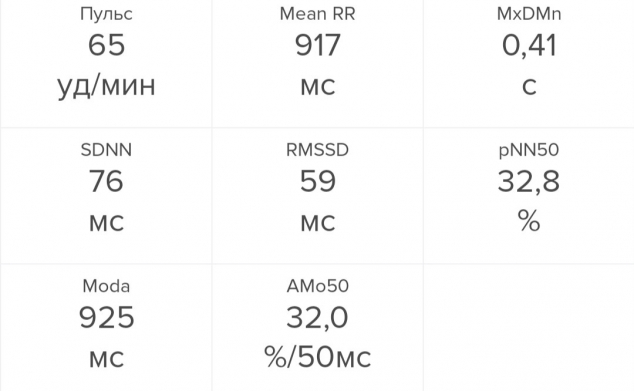
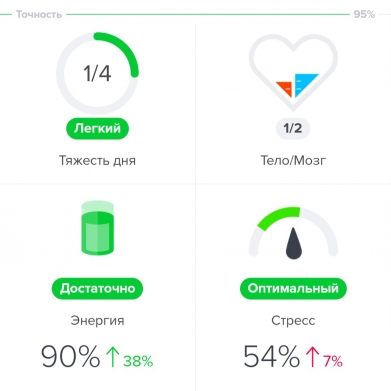
Приложение, которое я использовала — Welltory — выдало мне вердикт: сейчас вы в хорошем состоянии, у вас много энергии, а стресс оптимален. Поэтому, например, я могу сегодня пойти на силовую тренировку или взяться за сложную задачу по работе (чем я, собственно, и занимаюсь).
Но завтра мои параметры могут быть совсем иными — а значит, я получу другие советы и буду корректировать нагрузку в соответствии со своим состоянием.
Другой пример. Вчера я сделала измерение HRV перед сном.
Показатель HF-волн был на уровне 2170 мc2, LF — 1580 мc2. Соответственно, соотношение LF/HF было равно 0,7 — вроде бы ниже нормы. Но, как выяснилось, для позднего вечера это в самый раз: это значило лишь, что я хорошо восстанавливаюсь, и организм вошел в режим расслабления перед сном.
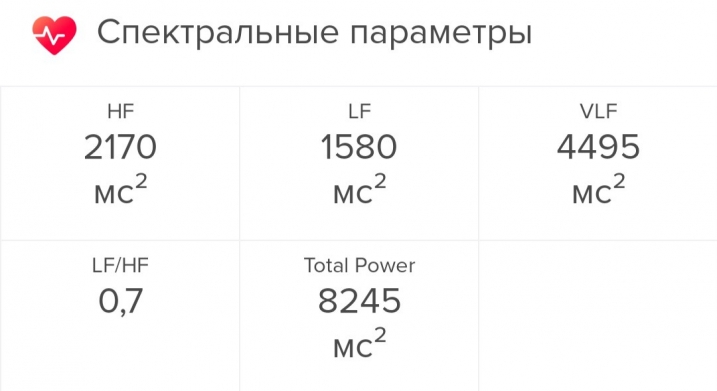
Показатель VLF оказался равен 4495 мc2. Приложение сказало мне, что это очень много — я, видимо, слишком вымоталась, и «из-за повышенного физического или эмоционального возбуждения автономная нервная система уже не справляется с управлением ритмом вашего сердца». В этот день я прошла около 12 тысяч шагов — это почти в два раза больше, чем я хожу обычно. Наверно, проблема была в этом.
Можно проще?
Для тех, кому лень разбираться во всем многообразии сложных параметров вариабельности, приложения предлагают простой «вердикт» — для этого показатели HRV переводятся в интуитивно понятные всем факторы. В случае с Welltory, которым пользуюсь я, это стресс, энергия и продуктивность (в вечернее время параметр «продуктивность» меняется на «тяжесть дня»).
Как рассчитываются эти факторы? Все довольно просто.
Есть готовые формулы, которые исследователи вывели математически, изучая разные параметры HRV, объективные и субъективные факторы самочувствия человека. Оказалось, что уровень стресса коррелирует с SDNN и LF — показателями, связанными с симпатикой. Энергия рассчитывается на базе работы парасимпатики, то есть параметров RMSSD и HF: чем хуже работает парасимпатическая нервная система, тем больше усталости копится — и энергии становится меньше. Наконец, показатель продуктивности/тяжести дня скоррелирован с работой префронтальной коры: чем больше она вынуждена вмешиваться в контроль за работой сердца, тем меньше ресурса остается для продуктивной работы. И определить это можно с помощью параметра VLF.
А как все эти готовые формулы применимы к жизни конкретного человека? Вот как: эти формулы «калибруются» под каждого пользователя приложения. Понятно, что мы все разные — и предсказать самочувствие любого случайного человека по одной и той же формуле было бы нереально. Поэтому приложение использует самообучающийся алгоритм — и в качестве исходных данных берет ваши замеры и обратную связь о самочувствии (картинка в правом верхнем углу).
Как применять это на практике?
Вариабельность сердечного ритма — хороший способ быстро и достаточно точно оценить функциональное состояние организма. В отличие от пульса, который в большей степени отражает реакцию организма на физическую активность, HRV учитывает также ментальную и эмоциональную нагрузку. Поэтому, измерив вариабельность сердечного ритма, вы можете в целом оценить, как ваше тело переносит все происходящее в вашей жизни.
Показатели, связанные с HRV, нестабильны. Поэтому интереснее всего наблюдать за ними в динамике. Если уж решите измерять вариабельность сердечного ритма, делайте это регулярно, желательно — в одно и то же время. Хотя бы 4–5 замеров в неделю — и со временем вы сможете увидеть какие-то тренды, заметить корреляцию параметров с образом жизни и, возможно, внести в него какие-то изменения.
Наверное, не стоит относиться к показателям вариабельности слишком серьезно. Замеры не должны заменять здравый смысл и ощущения, но они могут помочь в некоторых ситуациях. Например, так.
- Можно сделать вывод о том, как работать: продолжать в том же духе, устроить небольшой перерыв и размяться, чтобы проветрить голову и восстановить энергию, или же свернуть по возможности все дела до завтра. Высокий параметр LF, который к тому же превышает HF, говорит о том, что организм в тонусе — можно продолжать дела. Если все наоборот — значит, организм уже перешел к фазе восстановления, и стоит сделать перерыв. А если и это не поможет — остановиться и перенести оставшиеся дела на утро.
- Стоит отложить тяжелую тренировку, если показатели говорят о низкой энергии. Если ваш показатель RMSSD снижается, значит, парасимпатическая нервная система работает не очень хорошо — можно подстегнуть ее, сходив на йогу. А вот когда SDNN и RMSSD достаточно высоки, это значит, что ваш организм хорошо выдерживает стресс и восстанавливается — и он будет не против пробежки или приседаний со штангой.
- Имеет смысл изменить режим сна, если данные говорят о необходимости восстановиться. Низкие параметры RMSSD и HF, особенно в совокупности с высоким VLF — знак, что стоит посвятить больше времени отдыху.
- Какие задачи выбирать: браться ли за сложные, комплексные задачи, требующие умственного напряжения, сделать что-то творческое или разобраться с рутиной. Например, если у вас высокий показатель VLF, это значит, что мозг был вынужден подключиться к управлению ритмом сердца — на сложные и творческие задачи, требующие концентрации, у него вряд ли останутся силы. Поэтому в такой день займитесь лучше рутинной работой.
Научная электронная библиотека

Прекина В И, Самолькина О Г,
1.1. Вариабельность ритма сердца
Для оценки риска развития неблагоприятных сердечных событий широко используется анализ вариабельности ритма сердца (ВРС), которая представляет собой временные колебания интервалов между последовательными ударами сердца (интервалов RR) и рассматривается как маркер активности вегетативной нервной системы (ВНС) [206]. ВРС – количественное выражение, мера синусовой аритмии. В последние годы возрос интерес к изучению ВРС как показателя, отражающего автономную регуляцию сердца и определяющего риск внезапной сердечной смерти [100, 226, 228]. В настоящее время ВРС признана наиболее информативным и доступным методом оценки вегетативной регуляции сердечного ритма и является неотъемлемой частью обследования кардиологических больных [227].
Несмотря на большое количество исследований, свидетельствующих о взаимосвязи симпатики, парасимпатики, барорефлекса, системы терморегуляции, гуморальных влияний с определенными временными и спектральными показателями ВРС, к настоящему времени накоплен большой фактический материал, не позволяющий однозначно рассматривать ВРС как метод оценки вагосимпатического баланса. Так, эксперты клиники Мэйо (США), проанализировав работы за 20-летний период в области ВРС, отметили, что, учитывая множественный характер эндо- и экзогенных факторов, влияющих на формирование структуры ритма сердца, параметры ВРС не отражают истинное состояние ВНС у больных с кардиоваскулярной патологией.
Основной целью исследования ВРС при суточном мониторировании ЭКГ (на длительных промежутках времени) является оценка функционального состояния пациента. Функциональное состояние пациента – это способность и готовность организма выполнять различные функции (по И.К. Анохину, 1975) [5], в частности – поддержание его гомеостаза и интеллектуального состояния [11]. Общей мерой для всех этих функций можно считать энергию, затраченную на их выполнение. Живой организм при взаимодействии с внешней средой стремится достигнуть полезного результата с наименьшими энергетическими затратами.
Одним из показателей нормального функционирования систем является нормальная ВРС. Высокая ЧСС, снижение ВРС и синусовой аритмии являются неблагоприятными факторами при оценке функционального состояния пациента [4, 123, 224]. Преобладание симпатической активности характерно для состояния стресса и неблагоприятно сказывается на деятельности сердечно-сосудистой системы, приводит к развитию тахикардии, сердечных аритмий, ишемии миокарда, гипертонических кризов [28, 113, 222, 223]. У пациентов с АГ и цереброваскулярными заболеваниями имеются изменения ВРС с преобладанием активности симпатической нервной системы [108]. Снижение ВРС связано с возрастом [21, 87].
Инсульт приводит не только к повышению уровня катехоламинов плазмы, но и изменениям автономной регуляции сердечно-сосудистой системы, нарушению ВРС, что может негативно влиять на электрическую нестабильность миокарда, провоцировать аритмии, которые могут ухудшать гемодинамику и негативно влиять на репаративные процессы в зоне церебральной ишемии [36, 145, 184]. При развитии ишемического инсульта отмечалась положительная корреляция между частотными показателями ВРС и уровнями систолического и диастолического АД в дневные и ночные часы, что свидетельствует о едином механизме, участвующем в регуляции работы сердечно-сосудистой системы, и его нарушении у больных в остром периоде ИИ [24]. Дисфункция вегетативной регуляции сердечно-сосудистой системы влияет на выживаемость после инсульта [193, 264].
В острейшем периоде ИИ происходит угнетение вегетативной регуляции сердца со снижением всех параметров ВРС и циркадного
индекса (ЦИ) ЧСС. Выявлена прямая связь между суммарной вегетативной активностью (SDNN) и тяжестью неврологического дефицита в начале и по окончании острого периода [114]. Риск возникновения инсульта коррелирует с низкими показателями SDNN ночью [176]. При наличии депрессии у больных с инсультом SDNN был зна-
чительно ниже [246].
При инсульте наблюдалось большее, чем у пациентов с гипертоническим кризом, снижение временных показателей ВРС и ЦИ [23, 128]. Отмечено снижение ВРС у больных с АГ в острейшем периоде ИИ [23]. К концу острого периода увеличивается выраженность вегетативного дефицита у больных ХСН, что обусловлено диффузными изменениями сердечной мышцы, приводящими к перестройке внутрисердечного вегетативного аппарата [115].
При наличии выраженного неврологического дефицита по окончании раннего восстановительного периода инсульта у больных хронической сердечной недостаточностью I-II ФК в динамике, по сравнению с острым периодом (7–10-й день болезни), выявлено статистически значимое снижение ВРС, нарастание активности симпатико-адреналовой системы. Регресс неврологической симптоматики в раннем восстановительном периоде ишемического МИ сопровождается уменьшением вегетативной дисфункции по данным ВРС [51].
Лакунарный инсульт в остром периоде сопровождается изменениями ВРС [37]. Сниженная парасимпатическая активность коррелирует с неблагоприятным ранним прогнозом у лиц с атеротромботическим
инсультом [182].
В остром периоде инсульта происходит снижение ВРС, обусловленное поражением определенных мозговых структур [210, 211]. К концу острого периода максимальный дефицит вегетативных влияний на ритм сердца сохраняется у больных с инсультом в вертебрально-базилярной системе и при большом очаговом поражении [114]. Проспективное наблюдение на протяжении 1 года состояния вегетативного статуса у больных после инсульта в вертебрально-базилярном бассейне указывает на значительную стойкость выявленных нарушений ВРС [133]. Cнижение ВРС более выраженно при правосторонней локализации церебрального поражения. При этом самые низкие значения ВРС регистрировались при вовлечении в патологический очаг правого островка [265]. При правосторонней локализации инсульта независимо от поражения островковой доли имеется стойкий дефицит вегетативной регуляции, в большей степени за счет парасимпатической составляющей, что может быть связано с более неблагоприятным прогнозом [115].
В острейшем периоде ИИ у больных с преимущественным поражением каротидного бассейна с образованием больших и средних по размеру очагов отмечается стойкое нарушение сердечно-сосудистой автономной регуляции.
Выявлены взаимосвязи церебральной и центральной гемодинамики в остром периоде вертебробазилярного инсульта ишемического генеза, выражающиеся в снижении мозгового кровотока не только в бассейне позвоночных артерий, но и в целом, при одновременном увеличении показателей насосной функции сердца в первые сутки мозговой катастрофы и с последующим её снижением к концу 3-й недели; при этом падение сердечного индекса менее 1,8 являлось прогностически неблагоприятным [42].
К концу острого периода инсульта увеличивается выраженность вегетативного дефицита у больных с хронической сердечной недостаточностью (ХСН), что обусловлено диффузными изменениями сердечной мышцы, приводящими к перестройке внутрисердечного вегетативного аппарата [116]. Регресс неврологической симптоматики в раннем восстановительном периоде ИИ сопровождается уменьшением вегетативной дисфункции по данным ВРС [51].
ЦИ ЧСС характеризует изменчивость ритма в течение суток и является важной характеристикой патологического процесса. Циркадные колебания частоты кардиальных кризов тесно связаны с биоритмами изменений электрофизиологических свойств в миокарде [187]. В первые сутки ИИ отмечается существенное снижение ЦИ, сохраняющееся на протяжении последующих трех недель. При локализации очага в вертебро-базилярной системе снижение ЦИ носит стойкий характер и свидетельствует о стабильности нарушений функциональных резервов сердечно-сосудистой системы, поражение в каротидной системе сопровождается адекватной реакцией ЦИ в процессе восстановления [145]. У больных с различным течением инсульта встречаются разные варианты изменений вегетативной регуляции и неодинаковая степень их выраженности, что позволяет использовать оценку изменений обоих отделов ВНС для прогнозирования тяжести и исхода заболевания [173, 181, 183, 212].
Наиболее информативные критерии ВРС, которые с вероятностью 70–82 % ассоциируются с высоким риском летального исхода при инсульте: SDNN 1,45 (Макаров Л.М., 2011). Незначительное отклонение циркадного профиля от нормы (пограничное значение) считали при значении ЦИ в пределах 1,2–1,23.
Кроме временных показателей ВРС использовали метод «анализа коротких участков» [110]. Интегральное заключение по ВРС проводилось по доле участков с малой вариабельностью: если больше 60 %, то «Резко снижена», от 30 до 60 % – «Умеренно снижена», меньше
30 % – «Норма».
С помощью исследования ВРС можно получить новые дифференциально-диагностические критерии дисфункции сердечно-сосудистой системы, в том числе и в результате сосудистого церебрального поражения. ВРС представляет собой объективный и чувствительный индикатор церебральной функции при инсульте.
В табл. 1.1.1 представлена сравнительная характеристика ЧСС, показателей ВРС и ЦИ пациентов, включенных в исследование. Средняя ЧСС в исследуемых группах была примерно одинаковой. Максимальное снижение SDNN отмечено у пациентов ОГ: на 11,36 % (P ОГ ( n = 108)
Вариабельность сердечного ритма

Исследование вариабельности ритма сердца выступает в качестве комплексного показателя. Благодаря этому можно проводить оценку функциональных отношений между сердечной сосудистой, а также нейро-гуморальной системами.
Первоочередно, данный метод применяется для исследования функциональных способностей здоровых граждан. ВСР очень часто используется для исследования состояния здоровья людей спортивной сферы, а также космонавтов. В тот же момент, данный метод зарекомендовал себя в обследованиях раннего диагностирования отклонений в сердечной сосудистой системе. Кроме того, это измерения производят на доступном клиникам оборудовании, в частности при помощи прикроватных мониторов пациента.
О том что такое вариабельность сердечного ритма и как измерить этот показатель на мониторе пациента Votem — смотрите в нашем видеоролике.
Причины вариабельности ритма. Что это?
Вариабельность ритма сердца (англ. h eart rate variability; HRV) представляет собой изменения интервалов между систолами. Они образуются из-за влияния различных факторов как внешнего формата, так и внутреннего. Данный показатель определяется при помощи обследования продолжительности периодов сердечных сокращений за конкретное время. Как правило, для этого применяют показания электрической кардиограммы, точнее расстояние между зубцами R.
Кроме определения интервалов R-R используют определение N-N, точнее промежутков между обычными показателями, что в особенности имеет значение тогда, когда у больного диагностирована аритмия.
Организм человека представляет собой систему открытого типа. Это означает, что все изменения в среде сразу же отражаются на работе организма. Данная особенность является вариабельной основой, то есть изменение данных жизнедеятельности происходит из-за влияния разных факторов.
Сердце в данном случае представляет собой достаточно чуткий орган. На его деятельность особое влияние оказывает общее состояние организма, а тем более эндокринная и нервная системы. При выявлении каких-либо изменений в организме, на работу сердца определенным образом оказывает влияние нервная система. Отдел симпатического назначения увеличивает частоту сердечных биений, силу сокращений. А вот действие блуждающего нерва обратное, а именно происходит уменьшение рассматриваемых показателей.

Учитывая сказанное, ВСР помогает определить изменения в работе сердца. Значит, благодаря ему можно определить отклонения в деятельности систем регуляции.
Способы диагностирования HRV
Как уже упоминалось выше рассматриваемый метод достаточно прост, но он чаще всего используется в стационарных условиях. Это объясняется тем, что необходимо полностью контролировать уровень нагрузки на организм. Так удастся получить точные данные о состоянии сердечной работы, а также о реакции сердца на разные стимулы.
Диагностику вариабельности можно проводить несколькими вариантами. В зависимости от того, какова продолжительность регистрации проводится следующая классификация:
- Кратковременные. Максимальная продолжительность составляет 5 минут. Применяется в поликлиниках, а также во время обследований массового типа.
- Средние. Максимальное время обследования не более 2-х часов. Используются при функциональных пробах.
- Суточные или многочасовые. Используются в реанимационных отделениях, а также во время операций.
Наиболее часто применяют кратковременные записи. В зависимости от того, какие задачи выполняются в процессе обследования, они классифицируются на:
- Параллельные. Выступают в качестве варианта медицинского контролирования.
- Специальные. Используются во время обследований в диагностике всего организма функционального типа.
В настоящее время имеется довольно много вариантов анализа. К ним относятся:
- Методики статистики. Проведение измерений между промежутками R-R, а также N-N. После чего осуществляется определение обычных отклонений в интервалах, либо вариационный коэффициент.
- Методы геометрии. Выражаются в определении вероятных характеристик сведений, которые были получены, а также постройку гистограмм графического типа.
- Ритмография кореляции. Это отображение на графике кардиологических интервалов. В данном случае достаточно хорошо видны выпадения, либо дополнительное сердечное сокращение.
- Методы спектрального анализа. С их помощью можно выявить данные разных частот о ритме сердца. Это позволяет провести анализ регулирующих органов. Обратим внимание, что есть вероятность того, что аритмия исказит итоги данного обследования.
Какие еще факторы влияют на изменения ритма сердца?

Необходимо учитывать то, что на данные изменения ритма сердца оказывает влияние не только здоровье. На это влияют и некоторые иные факторы:
- Пол. У лиц женского пола показатели превышают те, которые получают у мужчин.
- Возраст. Показатели вариабельности снижаются с возрастом.
- Вес. Лишний вес оказывает влияние на то, что уменьшается вариабельность.
- Спорт. Человек, который занимается спортом, имеет большие резервы изменчивости.
- Эмоциональное состояние. Плохое настроение, переживания ухудшают данные.
Кроме того, на ВСР отрицательное воздействие оказывают нарушения сна, режима питания, употребление тех или иных медицинских препаратов, а также загрязнение среду окружения. Проще говоря, все то, из-за чего нарушается работа организма, а тем более его систем регуляции.
Вариабельность ритма достаточно быстро уменьшается во время некоторых заболеваний — ишемия, гипертензия, инсульт, болезнь Паркинсона.
Кроме того, при наличии следующих болезней, показатели будут снижены, но не критично — синдром перетренировки, начальная стадия сердечной недостаточности, склероз и др.
Особенно важен данный метод в случае, если будет использована в исследованиях новорожденных, а также детей в утробе с целью оценивания риска наличия синдрома внезапной смерти.
Вариабельность ритма сердца — это довольно простая методика для обследования наиболее важных систем органов. Благодаря тому, что это достаточно недорогой метод обследования, его очень часто используют во время скрининговых обследований массового типа. Это делается для того, чтобы определить возможные отклонения на начальной стадии. Расширенное использование в сфере космонавтики, а также для обследований спортсменов, подтверждает профилактическую важность метода.
Что называют вариабельностью сердечного ритма, алгоритм проведения анализа

Важнейшими характеристиками функционирования организма на всех этапах его жизни являются не только определенный результат физиологически и социально целесообразной деятельности, но и динамика широкого спектра показателей различных физиологических систем человеческого организма. В спектре используемых показателей для оценки функционального состояния организма в настоящее время отмечается растущий интерес к изучению вариабельности сердечного ритма (ВСР). Как известно, ВСР рассматривается как мера влияния на сердце вегетативной нервной системы (ВНС). При этом возникает вопрос о связи между ВНС и частотой сердечного сокращения (ЧСС). ЧСС в каждый конкретный момент времени определяется балансом между активностью вагуса, который замедляет этот ритм, и симпатической активностью, которая ускоряет этот ритм [1].
По мере накопления научных данных стало ясно, что изучение ВСР необходимо не только для индивидуальной, но и для популяционной оценки [1, 6]. Понимание связи между показателями ВСР и факторами риска на уровне практически здоровой популяции требует ответа на вопрос о том, как ЧСС и ВСР связаны с возрастом и полом, как ЧСС и ВСР соотносятся с поведенческими социальными и психосоциальными факторами и насколько факторы окружающей среды могут менять характер ВСР.
Возраст и показатели вариабельности сердечного ритма. В ходе онтогенетического исследования с применением функциональных тестов было показано, что в онтогенезе системы регуляции сердечного ритма можно выделить несколько периодов: до 13-14 лет происходит активное созревание механизмов регуляции сердечного ритма, что проявляется в достижении к этому возрасту показателей, характерных для взрослых людей. В последующий период (15-16 лет) процессы развития резко замедляются, хотя реакция на функциональные тесты всё ещё отличается от таковой у взрослого человека [2].
В более старших возрастных группах отдельными авторами не было найдено связей между ЧСС и возрастом [3, 19, 43]. В других работах такая определенная ассоциация между ЧСС и возрастом была обнаружена [32, 39, 41, 43]. При сопоставлении ВСР мужчин в возрасте 26-43 лет с мужчинами в возрасте 64-76 лет было установлено, что в более старшей возрастной группе значения ЧСС были выше, чем в более молодой когорте [39]. Рядом исследователей установлено, ЧСС отрицательно связана с возрастом женщин [32]. Возраст является главным детерминантом снижения уровня показателей ВСР, обусловливая 22-39 % вариабельности показателей SDNN (среднее квадратическое отклонение величин RR-интервалов, отражающее суммарный эффект вегетативной регуляции сердца), мощности LF (показатель, отражающий симпатическую и парасимпатическую модуляцию сердечного ритма) и HF (показатель дыхательных, парасимпатических модуляций ритма сердца) [41]. Аналогичные результаты по характеру снижения ВСР с возрастом приведены в работе других авторов [19, 43]. Было отмечено, что SDNN постепенно снижается с возрастом, достигая к 90 годам 60 % от исходного значения. HF снижается, начиная с 20 лет, в то время как снижение LF не наблюдается до сорокалетнего возраста. Влияние возраста на отношение LF/HF (индекс вегетативного баланса) не столь однозначно. В ряде исследований не было выявлено связей между возрастом и этим показателем [3, 25, 26]. Другие авторы отмечают уменьшение соотношения LF/HF с возрастом [21, 35]. Выраженность данного снижения, оцененная с помощью математической модели, составляла около 15 % мощности HF и LF на каждые 10 лет увеличения возраста [28].
Кроме того, было показано, что нелинейные показатели ВСР (аппроксимированная энтропия, константа Ляпунова) коррелируют с возрастом – по мере старения нелинейная вариабельность сердечного ритма уменьшается [5, 30]. Материалы изучения 15 пожилых людей (средний возраст в начале исследования – 70 лет) в течение 15 лет, сообщают о значительном повышении ЧСС и значительном уменьшении SDNN, мощности LF и отношения LF/HF. При этом не было обнаружено существенного изменения спектральной мощности компонента HF с возрастом [40]. Эти данные, в целом, согласуются с теми, которые были получены в ходе поперечных исследований, но для более точной оценки возрастных изменений ВСР необходимо проведение продольных исследований.
Пол и вариабельность сердечного ритма. Женщины имеют более высокую частоту сердечных сокращений, чем мужчины, особенно в молодые года [17. 39, 32, 38]. Различие между полами в возрасте 10-29 лет по ЧСС было оценено в пределах 5-7 ударов в минуту. Начиная с 30 лет, половые различия ослабевают, а с 40-50 лет нивелируются [32, 43]. Значение показателя SDNN значительно ниже у женщин, чем у мужчин, хотя это половое различие уменьшается в пожилом возрасте. Сравнение результатов исследования мужчин и женщин в возрасте от 26 до 76 лет показало, что в возрасте от 26-43 лет среднее дневное значение SDNN у мужчин составляет 153 ± 51 мс и у женщин 97 ± 24 мс. Эти авторы не обнаружили значимых половых различий по данному показателю и в возрастной группе 64-76 лет. Женщины обычно имеют более низкое значение LF и более высокое значение HF, чем мужчины. Данные о влиянии пола на отношение LF/HF противоречивы. Исследования в рамках проекта «Риск атеросклероза в общинах» (ARIC) установили, что женщины среднего возраста имеют значение геометрической средней мощности LF 3,12 мс2, по сравнению с аналогичным показателем у мужчин на уровне 4,10 мс2 (p
Что называют вариабельностью сердечного ритма, алгоритм проведения анализа
Во второй половине ХХ века сформулирована концепция так называемых «факторов риска», общих для наиболее распространённых заболеваний сердечно-сосудистой системы, которые имеют наибольшее значение в структуре смертности. Однако такой параметр как частота сердечных сокращений практически никогда не упоминается как фактор риска сердечных заболеваний. Частота сердечных сокращений оказывает непосредственное влияние на скорость метаболических процессов.
Увеличение частоты сердечных сокращений является маркёром повышенного риска смерти от всех причин. При снижении частоты сердечных сокращений возможно увеличение продолжительность жизни за счёт сохранения здоровья. Ритм сердца регулируется специализированными клетками сердечной мышцы, деятельность которых модулируется симпатической, парасимпатической нервной системой и местной нейро-гуморальной активностью. Оценка симпато-парасимпатического баланса и фона нейрогуморальной регуляции осуществляется с помощью метода вариабельность сердечного ритма. Метод даёт возможность оценить текущее функциональное состояние организма человека, оценить его адаптационные резервы и прогнозировать состояние здоровья [3].
Прогрессирующее снижение уровня здоровья среди лиц мужского пола среднего возраста, обусловленное в значительной степени влиянием социальных факторов, заставляет названные контингент населения применять в профилактических целях различные медицинские технологии. Российскими учёными создано уникальное устройство – Корректор функционального состояния, на котором записана гармоничная, образная информация в ритмах магнитного поля Земли и внешнего космического излучения. По своему воздействию корректор функционального состояния нормализует жизненные биоритмы человека и согласует их с изменением внешнего поля Земли, гармонизирует работу центральной и периферической нервной системы. Оздоровительный эффект достигается за счёт структуризации всех функциональных систем организма продольными электромагнитными волнами магнитного поля Земли, составляющих основу жизни всех белковых систем.
В представленной статье изложены результаты исследования влияния воды, структурированной на корректорах функционального состояния №1 и №2, на функциональное состояние организма мужчин с целью коррекции гомеостаза посредством влияния на нейро-вегетативную регуляцию частоты сердечного ритма.
Исследование проводилось среди лиц мужского пола, занимающихся восточными единоборствами. Основная задача тренировок – сохранение физического здоровья и восстановление психо-эмоционального статуса в условиях повышенного социального напряжения и недостатка физической активности.
Эндогенная физиологическая регуляция сердечного ритма состоит из нескольких компонентов [2].
Вегетативная нервная система оказывает неоднородное и несимметричное влияние на узловые образования проводящей системы сердца. Деятельность парасимпатического отдела вегетативной нервной системы во многом зависит от акта дыхания. Симпатический отдел вегетативной нервной системы под влиянием норадреналина повышает частоту сердечных сокращений. Латентный период от начала действия норадреналина до изменения сердечного ритма составляет 1 – 3 секунды.
Самая медленная регуляция кровообращения – гуморально-метаболическая. Она обеспечивается активностью циркулирующих в крови гормонов и активных веществ самой ткани (тканевых гормонов).
Совокупность регуляторных влияний на частоту сердечного ритма проявляется меняющейся продолжительностью временных интервалов между сердечными сокращениями [1]. Данный феномен изображается графически на кардиоритмограмме (рис. 1).
Рис.1. Вид кардиоритмограммы
Неровный верхний край кардиоритмограммы формируется тремя видами волн различной частотной характеристики: волны парасимпатической регуляции, волны симпатической регуляции, волны нейро-гуморальной регуляции.
Визуальный анализ верхнего края кардиоритмограмм у всех обследованных мужчин при первичной регистрации и после коррекции структурированной водой свидетельствует об их относительной идентичности. Вероятно, у мужчин представленной возрастной группы с адекватной массой тела и периодическими занятиями в спортзале восточными единоборствами, регуляция сердечного ритма осуществляется сформировавшимися природными механизмами, характерными для сохранения гомеостаза человека как биологического вида.
Таким образом, синусовый ритм у здорового человека всегда нерегулярный – «вариабельный». Признаком «нормальной вариабельности» синусового ритма является его характерная волновая структура.
Для оценки качества регуляции частоты сердечных сокращений проведён спектральный (частотный) анализ волн кардиоритмограммы [1]. Спектральный анализ позволяет охарактеризовать периодические составляющие в колебаниях сердечного ритма и количественно оценить их вклад в регуляцию частоты сердечных сокращений (рис. 2).
В динамике изучено изменение регуляторного влияния волн высокой частоты или парасимпатического отдела вегетативной нервной системы, волн низкой частоты или симпатического отдела вегетативной нервной системы и волн очень низкой частоты или нейро-гуморальной регуляции частоты сердечного ритма.
Уменьшение доли симпатической регуляции на 13% свидетельствует об улучшении гомеостатических реакций в организме мужчин за счёт снижения эрготропного компонента.
Высокочастотная составляющая в спектре волн, регулирующих частоту сердечных сокращений, повысилась с 17,78 ± 3,9% до 24,98 ± 3,76%. Увеличение показателя высокочастотных волн свидетельствует об изменении метаболических процессов,направленных на регуляцию сердечного ритма за счёт трофотропного компонента. Улучшение довольно значительное: на 1/3 (29%) от исходного уровня.
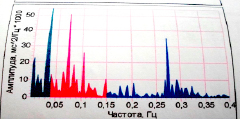
Рис. 2. Вид спектрограммы
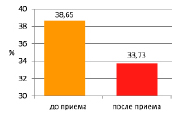
Диаграмма 1. Показатели симпатической регуляции на фоне приёма структурированной воды
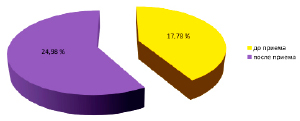
Диаграмма 2. Динамика парасимпатической регуляции на фоне приёма структурированной воды
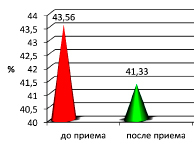
Диаграмма 3. Изменение показателей нейро-гуморальной регуляции на фоне приёма структурированной воды
Доля волн очень низкой частоты у мужчин среднего возраста на фоне употребления структурированной воды снизилась с 43,56 ± 9,76% до 41,33 ± 5,78%, что соответствует 5%. Вероятно, наметившаяся тенденция к снижению роли нейро-гуморальной регуляции сердечного ритма, характеризует коррекцию биологического возраста мужчин.
Итоговый анализ спектральных данных вариабельности сердечного ритма даёт возможность сделать вывод о клинико-физиологическом состоянии обследованных мужчин.
Адаптация к внешней среде у мужчин среднего возраста происходит по энергозатратному пути обеспечения гомеостатических функций за счёт увеличения активности симпатического отдела вегетативной нервной системы. Вероятно, такой тип регулирования обусловлен повышенным психо-эмоциональным напряжением, которое испытывают мужчины, адаптируясь к агрессивным социальным факторам.
Немаловажную роль играет нарушение режима питания и сна, отсутствие возможности отдохнуть в естественной природной среде в лесу и/или на берегу моря, где будут исключены такие патологические факторы как городской шум и высокая напряжённость электромагнитных полей.
Совокупность названных обстоятельств позволяет предположить, что, несмотря на кажущееся внешнее здоровье, биохимические функции у мужчин среднего возраста изменены и находятся в состоянии предболезни. Прежде всего страдает сердечно-сосудистая система.
Полученные данные позволяют сформулировать профилактические медицинские рекомендации:
1. Коррекция образа жизни за счёт выполнения регламента периодов сна и бодрствования для восстановления биологических ритмов в организме.
2. Пересмотр рациона питания с целью обеспечения организма калием, кальцием, магнием, йодом из продуктов питания. Соблюдение режима питания.
3. Использование прогрессивной медицинской профилактической российской технологии «Корректоры функционального состояния» для восстановления информационной структуры клеток, тканей и органов в организме человека. Технология даёт возможность профилактики формирования неблагоприятных патофизиологических процессов на биофизическом уровне. Данная технология хорошо сочетается с другими оздоравливающими методами, удобна в применении (питьё воды), не требует особых условий применения, даёт возможность воздействовать на изменённые информационные поля начиная от клеток различных органов человеческого тела до коррекции биополя целого организма.
Таким образом, для мужчин среднего возраста параметры теста вариабельность сердечного ритма являются важным независимым предиктором «предболезненного» состояния гомеостаза, особенно при сердечно-сосудистой патологии. Оценка показателей вариабельности сердечного ритма может быть полезна при первичной и вторичной профилактике различной соматической патологии.


