Бурсит в тазобедренном суставе
Бурситы в области тазобедренного сустава
Бурсы – это небольшие заполненные желеобразным содержимым мешотчатые образования, расположенные в различных областях человеческого тела, в т.ч. в области плечевого, локтевого, тазобедренного, коленного суставов и пяточной кости. Они содержат небольшое количество жидкости и располагаются между костями и мягкими тканями, способствуя уменьшению трения между этими структурами.
Бурсит – это воспаление бурсы. В области тазобедренного сустава чаще всего воспаляются две крупные бурсы. Однако из них расположена в области наружной поверхности бедренной кости и покрывает собой ее часть, называемую большим вертелом. Воспаление этой бурсы называется трохантерный бурсит.
Еще одна бурса – подвздошно-поясничная бурса – расположена на передней поверхности тазобедренного сустава (обращенной в сторону паха). Ее воспаление иногда называют бурситом тазобедренного сустава, однако боль при этом будет локализоваться в глубине паховой области. Встречается такой бурсит не так часто, как трохантерный, однако лечится он точно так же.
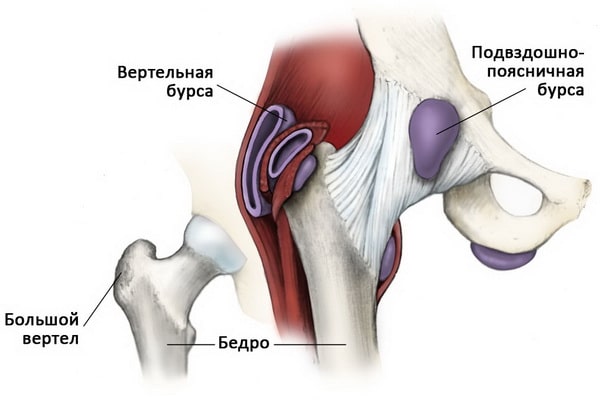
Бурсит тазобедренного сустава чащ всего характеризуется воспалением бурсы в области большого вертела бедра, хотя воспаляться также может и подвздошно-поясничная бурса.
Основным симптомом трохантерного бурсита является боль по наружной поверхности тазобедренного сустава. Боль обычно распространяется по наружной поверхности бедра. На ранней стадии заболевания пациенты обычно описывают острую и достаточно интенсивную боль. Позднее она может притупляться, становиться ноющей и распространяться на большую площадь.
Обычно боль усиливается ночью, когда пациент лежит на больном боку, и при вставании со стула после того, как провел в нем достаточно длительное время. Также боль может усиливаться при длительной ходьбе, подъеме по лестнице и приседании.
Бурсит тазобедренного сустава может встречаться у кого угодно, однако чаще он встречается у женщин и лиц среднего или пожилого возраста.
С развитием бурсита тазобедренного сустава могут быть связаны следующие факторы:
- Повторяющиеся стрессовые нагрузки. Это может быть бег, подъем по лестнице, велосипед или длительное нахождение на ногах.
- Травма тазобедренного сустава. Бурсит может быть следствием падения на наружной поверхность тазобедренного сустава или длительного лежания на этом боку.
- Заболевания позвоночника. К таким заболеваниям относят сколиоз, спондилоартрит поясничного отдела позвоночника и другие проблемы со спиной.
- Неравенство длины конечностей. Если одна нога значительно короче другой, страдает ваша походка, что может приводить в т.ч. к воспалению вертельной бурсы.
- Ревматоидный артрит. Вероятность развития бурсита при этом заболевании выше.
- Перенесенная операция. Операция в области тазобедренного сустава или эндопротезирование тазобедренного сустава также могут быть причиной развития бурсита.
- Остеофиты или депозиты кальция. Подобные изменения могут развиваться в области прикрепления к большому вертелу сухожилий мышц. Они могут раздражать бурсу и вызывать ее воспаление.
Доктор проведет тщательное обследование, чтобы точно определить локализацию ваших болевых ощущений. Также он может провести дополнительные тесты для исключения других возможных повреждений или заболеваний. Эти тесты могут включать рентгенографию, костную сцинтиграфию и магнитно-резонансную томографию.
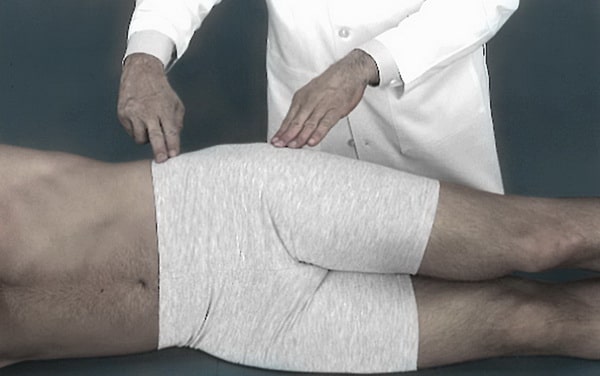
Доктор оценивает наличие болезненности по наружной поверхности тазобедренного сустава.
Консервативное лечение
На начальном этапе лечение бурсита тазобедренного сустава обычно консервативное. У многих пациентов оно позволяет добиться значительного улучшения. Консервативные мероприятия включают:
- Модификация активности. Следует избегать тех видов физической активности, которые способствуют усилению симптомов.
- Нестероидные противовоспалительные препараты (НПВП). Ибупрофен, целекоксиб и другие аналогичные препараты помогают уменьшить боль и воспаление. Принимать их следует с осторожность и только ограниченный период времени. Обсудите со своим врачом возможность применения этих препаратов. Они не лишены побочных эффектов, особенно при наличии у вас некоторых заболеваний или если вы кроме этого принимаете определенные медицинские препараты.
- Вспомогательные средства опоры. При необходимости вы можете пользоваться тростью или костылями.
- Физиотерапия. Доктор может порекомендовать вам специальные упражнения, способствующие увеличению силы и эластичности мышц в области тазобедренного сустава. Вы можете выполнять эти упражнения самостоятельно или под контролем физиотерапевта. Кроме упражнений вам могут быть назначения и другие физиотерапевтические мероприятия – роликовый массаж, лед, тепло или ультразвук.
- Инъекции кортикостероидов. Введение кортикостероидов вместе с местным анестетиком помогает купировать симптомы бурсита. Это простой и эффективный метод лечения, который можно применять амбулаторно. Обычно выполняет одна инъекция. Эффект ее может быть временным или постоянным. Если боль и воспаление возвращаются, инъекции можно 1-2 раза повторять с интервалом в несколько месяцев. Число таких инъекций должно быть ограниченным, поскольку кортикостероиды могут вызывать повреждение тканей в области введения.
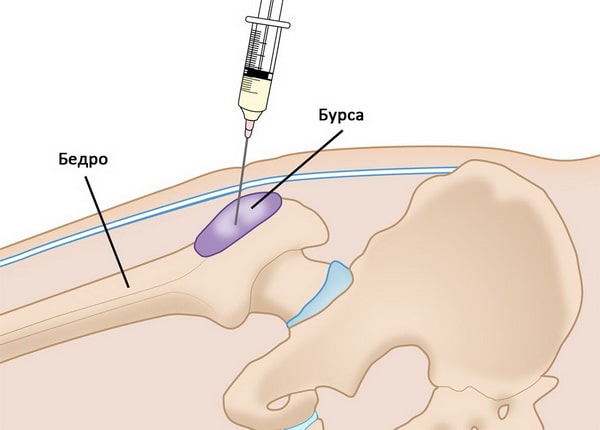
Введение кортикостероида в вертельную бурсу
Хирургическое лечение
Хирургическое лечение при бурсите тазобедренного сустава бывает показано редко. Если все консервативные мероприятия исчерпали себя, доктор может порекомендовать вам удаление бурсы. Удаление бурсы никак не отражается на функции тазобедренного сустава.
В настоящее время приобретает популярность артроскопическая техника удаления бурсы. При этом используются 2 небольших (1 см) разреза кожи. Через один из них в бурсу вводится миниатюрная камера, называемая артроскопом, а через другой – инструменты, с помощью которых бурса удаляется. Такая операции менее травматична, а восстановление после нее проходит быстрей и менее болезненно для пациента.
После любой из таких операций пациентам не обязательно оставаться в больнице даже на ночь. Ранние результаты артроскопической техники удаления бурсы оказались весьма оптимистичными, однако она все еще требует более глубокого изучения.
Реабилитация
После операции следует короткий реабилитационный период. Большинство пациентов в течение нескольких дней после операции пользуются тростью или костылями. Вставать и ходить они могут начать уже в день операции. Болевые ощущения после операции обычно проходят в течение нескольких дней.
Профилактика бурсита
Развитие бурсита тазобедренного сустава не всегда можно предотвратить, однако вы можете предотвратить усугубление симптомов заболевания.
- Избегайте занятий, характеризующихся высокой нагрузкой на тазобедренные суставы
- Похудейте, если это необходимо
- При разнице длины конечностей используйте соответствующие стельки, которые эту разницу компенсируют
- Поддерживайте хороший тонус мышц в области тазобедренного сустава.
Видео о нашей клинике травматологии и ортопедии
Бурсит тазобедренного сустава: оградите себя от инвалидности
Бурсит – воспалительное заболевание, поражающее суставные мешки с синовиальной жидкостью. Они служат амортизаторами при физических нагрузках суставов. Поэтому воспалительные процессы при бурсите влияют на подвижность и скольжение волокон по костной поверхности сустава.
Бурсит тазобедренного сустава воздействует на опорно-двигательный аппарат, поражая одну из синовиальных сумок. В самом тазобедренном суставе находится большое количество синовиальных мешков с жидкостью, но бурсит способен поразить лишь определенные, например седалищный, вертикальный или подвздошно-поясничный.
Тазобедренный бурсит часто встречается среди профессиональных спортсменов, особенно тех, кто занимается бегом на дальние дистанции. Опасность этого воспаления заключается в том, что без правильного и своевременного лечения пациент может потерять способность передвигаться без посторонней помощи. А при осложнениях может случиться заражение крови, что приведет к летальному исходу. В связи с этим очень важно вовремя отреагировать на первые признаки бурсита и незамедлительно обратиться за помощью к специалисту.
Причины возникновения тазобедренного воспаления
Воспаление в области тазобедренного сустава возникает по причине многих факторов, среди которых:
- неконтролируемые нагрузки на сустав;
- обретенная патология позвоночника, например сколиоз, артроз, артрит и т.д.;
- избыточный вес;
- плоскостопие;
- асимметрия длины ног;
- травма кости бедра;
- остеофиты и отложения солей кальция;
- последствия хирургического вмешательства в области тазобедренного сустава и прочее.
По статистике, заболевание чаще проявляется у женщин старше 40 лет, чем у мужчин или пациентов помоложе. Несмотря на перечень факторов возникновения бурсита, самой распространенной причиной являются травмы, ушибы и ссадины. Также причиной может стать инфицирование микробами при порезах, мелких ранах и ссадинах в области сустава.
Симптомы бурсита тазобедренного сустава
Главным симптомом тазобедренного воспаления является острая боль, ощущаемая на наружной части бедренной поверхности. С момента начала воспаления болевые ощущения могут усиливаться, а их интенсивность – увеличиваться. Но со временем боль утихает – это обусловлено распространением воспаления.
Помимо резкой боли в суставе, проявляются прочие симптомы:
- в области пораженного сустава образуется незначительная опухоль;
- возникает отек;
- повышается общая температура тела, иногда до 40 °C;
- усиление боли при сгибании или разгибании сустава;
- слабость в теле и общее недомогание.
Зачастую при тазобедренном воспалении пациент ощущает острую боль на наружной части бедра, что создает дискомфорт в лежачем положении на пораженной стороне. Часто может возникать проблема со сном.
Тазобедренный бурсит создает дискомфорт при ходьбе по лестнице, а в некоторых случаях боль может становиться интенсивнее. Острая боль возникает на начальных этапах протекания болезни. Когда воспаление развивается до хронической формы, то болевые ощущения притупляются, а симптомы становятся менее заметными.
Диагностика тазобедренного воспаления
Тазобедренный бурсит требует точной диагностики квалифицированными врачами. Симптомы этого воспаления можно спутать с другими заболеваниями, например, артритом. Поэтому при подозрениях на бурсит тазобедренного сустава рекомендуется обратиться за помощью к специалисту.
При диагностике врач проводит визуальный осмотр пораженного участка с последующей пальпацией. Пациент должен рассказать о степени боли, обстоятельствах проявления и т.д. Также возможна процедура пробы Обера (в случае подозрения на вертельный бурсит).
Основная диагностика проходит в два этапа:
- анализ характера боли;
- специальное исследование посредством рентгена.
Для исключения других заболеваний и патологий, связанных с тазобедренным суставом, проводятся МРТ и сканирование костной ткани. В завершение диагностики врач делает инъекцию обезболивающего для подтверждения диагноза. Если у пациента наблюдается облегчение, значит, диагноз верный, можно назначать лечение.
Процесс лечения бурсита
При бурсите пациенту необходимо ограничить любые физические нагрузки на тазобедренный сустав и исключить действия, усиливающие боль. Нейтрализация боли и предотвращение развития болезни происходит с помощью нестероидных противовоспалительных лекарств, прописанных врачом.
Воспаления сустава в легкой форме лечится амбулаторно и заключается в одноразовом введении лекарственных средств в поврежденный синовиальный мешок. Если лечение не дает нужного эффекта, пациенту делают еще одну инъекцию.
В комплексное лечение также входят реабилитационные упражнения. После остановки воспалительного процесса пациенту назначают электрофорез, ультразвук и лечебную гимнастику. Главная цель эффективного лечения бурсита заключается не в снятии симптомов или воспаления, а в предотвращении хронического развития болезни.
Хирургическое вмешательство назначают в тяжелых случаях, когда стандартная процедура лечения не дает ожидаемого эффекта. Единственным решением будет удаление поврежденного мешка. Процедура включает такие этапы:
- рассечение поврежденной части бедра;
- установка артроскопа – позволяет хирургу беспрепятственно удалить синовиальный мешок;
- непосредственное удаление пораженного мешка.
Сама операция по удалению характеризуется минимальным риском травматичности и менее болезненным реабилитационным процессом. Со временем образуется новый мешок, а свойства сустава нормализуются.
Народные средства против бурсита помогут снять воспаление, но при этом достичь основной цели лечения будет крайне сложно. При недолжном отношении к процессу лечения или восстановления бурсит может обрести хронический характер, что осложнит последующее лечение, а в худшем случае приведет к осложнениям.
Возможные осложнения
Если вовремя не отреагировать на первые признаки воспаления тазобедренного сустава или пренебрегать лечением, могут возникнуть такие осложнения, как:
- разрушение сустава;
- распространение инфекции в ткани;
- воспалительные процессы в крови.
При бурсите тяжелой формы существует риск септического шока, что приведет к предсмертному состоянию и ампутации ноги.
Профилактика заболевания
В первую очередь, необходимо следить за состоянием опорно-двигательного аппарата. Для этого нужно своевременно лечить сколиоз, плоскостопие, компенсировать асимметрию тела и т.д. Пациенту необходимо минимизировать риски травм бедра и следить за нагрузками на сустав.
При занятии спортом важно придерживаться техники безопасности. Здоровый образ жизни положительно скажется на состоянии опорно-двигательного аппарата, но важно контролировать нагрузки и не подвергать стрессу тазобедренный сустав.
Бурсит тазобедренного сустава у взрослых



Что нужно знать о бурсите тазобедренного сустава
Что такое бурсит
Если обратиться к учебнику латинского языка, можно узнать, что слово «bursa» означает сумка, а «it» – воспаление. Соответственно, бурсит – это воспаление слизистой сумки, которая находится рядом с суставом, в нашем случае, с тазобедренным.
– Эта сумка выполняет защитные функции, они минимизируют истираемость суставов и повышает их подвижность, – объясняет врач-кинезиолог, эксперт по избавлению от боли в позвоночнике и суставах Анастасия Шагарова.
Причины бурсита тазобедренного сустава у взрослых
К наиболее частым причинам бурсита тазобедренного сустава у взрослых можно отнести:
- травмы;
- избыточный вес;
- сколиоз;
- смещение тазобедренного сустава;
- асимметрия тела;
- плоскостопие;
- слабость сосудов и прочее.
– В подавляющем большинстве случаев причиной бурсита становится травма. Особенно часто заболевание развивается в пожилом возрасте, когда ткани и слизистые ослаблены, организм накопил токсины, а все воспалительные процессы в организме развиваются стремительнее и чаще. У пациентов пожилого возраста бурсит может появиться даже после несерьезного, казалось бы, падения, – поясняет врач-кинезиолог Анастасия Шагарова.
Кроме пожилых людей в группе риска – спортсмены, а также люди с избыточным весом, чьи суставы испытывают постоянную нагрузку.
– Рискуют пострадать от бурсита и те, у кого имеются следующие проблемы: сколиоз, который ослабляет ткани, мышцы и приводит к дисбалансу всего организма; смещение тазобедренного сустава; разная длина ног и асимметрия тела; плоскостопие; слабость сосудов (часто проявляется в образовании синяков даже после незначительного удара) и нарушение тургора кожи, – отмечает специалист.
Симптомы бурсита тазобедренного сустава у взрослых
- острая боль в месте воспаления рядом с тазобедренным суставом;
- четко выраженная опухоль с внешней или внутренней (паховой) стороны таза, в зависимости от того, какая именно слизистая сумка воспалена;
- усиление боли при движении таза, поднятии ноги;
- повышение температуры тела.
Лечение бурсита тазобедренного сустава у взрослых
Лечение бурсита тазобедренного сустава зависит от природы воспаления. Бурсит может быть двух видов: асептический (наиболее распространенный) и септический.
В первом случае воспаление возникает из-за кровоизлияния в бурсу или из-за системных заболеваний (подагра или ревматоидный артрит, реже – системная красная волчанка, склеродермия). В этом случае нужны противовоспалительные средства и лечение сопутствующих заболеваний.
При септическом бурсите воспаление сопровождает инфекция: в бурсу попадают бактерии или другие микроорганизмы. Тут уже придется прибегнуть к антибиотикам.
Диагностика
Диагностировать бурсит тазобедренного сустава должен специалист, так как его симптомы иногда напоминают артрит и другие недуги.
– В качестве первичных обследований назначают МРТ – самое частое и показательное исследование, которое демонстрирует состояние кости, тканей и состояния синовиальной сумки. Рентген в этом случае малоинформативен, поскольку отображает только целостность или повреждение кости, – поясняет эксперт.
Современные методы лечения
Если воспаление инфекционное, имеется гнойный процесс в тканях или кости, врач рекомендует принимать антибиотики. Доверить выбор лекарства следует специалисту, так как именно он на основании анализов может заключить, какие бактерии провоцируют воспаление и к какому препарату они будут наиболее уязвимы.
Иное дело, если воспаление асептическое и инфекции нет, в таком случае можно обойтись холодными компрессами и противовоспалительными медикаментами. Но решение о такой терапии тоже должен принимать только врач. Иногда назначается аутоплазменная терапия, при которой в воспаленную область вводится плазма крови самого пациента.
– При острой форме бурсита показан постельный режим и состояние покоя для тазового сустава. После того как острая фаза пройдет, полезны регулярные занятия лечебной физкультурой. В этой стадии результативны методики и практики кинезиологии – науки о лечении опорно-двигательного аппарата и внутренних органов без таблеток. Врач подбирает пациенту комплекс лечебных упражнений для укрепления мышц, связок, суставов, исправления положения костей, – уточняет врач-кинезиолог Анастасия Шагарова.
В редких случаях пациенту с бурситом может быть показана госпитализация. Это необходимо в ситуации, когда септический бурсит выходит из-под контроля, поднимается высокая температура, появляется абсцесс. В случае асептического бурсита госпитализация может быть показана, если положительный эффект отсутствует после двух месяцев консервативного лечения.
Бурсит тазобедренного сустава: симптомы и лечение
Воспаление синовиальной околосуставной сумки тазобедренного сустава называется бурсит. Синовиальная сумка представляет собой небольшую полость, выстланную синовиальной оболочкой. Синовиальная сумка играет роль амортизатора при скольжении мышц относительно костей. При развитии бурсита вокруг сустава может воспалиться сразу несколько синовиальных сумок.
В Юсуповской больнице проводится реабилитация пациентов с заболеваниями опорно-двигательного аппарата, заболеваниями суставов. После консультации врача-ортопеда пациент направляется на диагностические исследования. В больнице можно пройти МРТ, КТ, рентген, УЗИ, сдать анализы, получить консультацию у других специалистов. По результатам исследования назначается лечение, реабилитационные мероприятия.
Бурсит тазобедренного сустава
Бурсит тазобедренного сустава может развиться в седалищной, подвздошно-гребешковой, вертельной синовиальных сумках. Костный выступ бедренной кости (большой вертел) покрыт синовиальной сумкой. После травмы или в результате инфекционного заражения может развиться воспаление синовиальной сумки или ее раздражение. Больной испытывает сильную боль в области бедра. Наиболее часто такое воспаление развивается у спортсменов и женщин. Воспаление вертельной синовиальной сумки называется трохантеритом или вертельным бурситом.
С другой стороны (внутренней) бедренной кости находится подвздошно-гребенчатая синовиальная сумка, которая также может воспалиться. Воспаление подвздошно-гребенчатой синовиальной сумки происходит редко, боль при ее воспалении отдает в пах. Подвздошно-гребешковая синовиальная сумка находится рядом с суставом, ее воспаление часто принимают за коксит (воспаление самого тазобедренного сустава). Воспаление седалищной синовиальной сумки сопровождается болью, которая усиливается при физических нагрузках.
Чаще всего бурсит поражает женщин среднего и пожилого возраста, гораздо реже он встречается у мужчин. Это связано с особенностями строения скелета женщины, более широким тазом, что способствует трению мягких тканей о большой вертел бедренной кости.
Бурсит тазобедренного сустава: симптомы
Симптомы бурсита тазобедренного сустава проявляются в виде:
- чувства жжения в области бедра;
- боли во время сна, нарушение сна;
- болевой синдром в области тазобедренного сустава, боль постепенно нарастает или становится резкой;
- ограничение движения сустава при подъеме по лестнице, длительной ходьбе, длительном сидении на твердом покрытии;
- слабость;
- недомогание;
- отек тазобедренного сустава;
- повышение температуры;
- гнойный процесс в области синовиальной сумки.
Основными причинами развития бурсита становятся следующие факторы:
- искривление позвоночника (сколиоз), разная длина ног, врожденные патологии развития опорно-двигательного аппарата, заболевания позвоночника (артрит, артроз поясничного отдела);
- ревматические заболевания;
- остеофиты;
- большие физические нагрузки на тазобедренный сустав;
- излишний вес тела;
- травмы тазобедренного сустава и бедренной кости;
- гиподинамия;
- переохлаждение;
- хирургические операции на тазобедренных суставах;
- сахарный диабет;
- заболевания щитовидной железы, нарушение гормонального уровня;
- пожилой возраст;
- инфекционное заражение.
Первым симптомом бурсита становится сильная боль, которая заставляет пациента обратиться за помощью к врачу. Осмотр врача поможет определить изменения в состоянии тазобедренного сустава, местоположение воспаленной синовиальной сумки. Затем пациента могут направить на ряд исследований – МРТ, рентген, пробу Обера (на отведение бедра).
Бурсит тазобедренного сустава: лечение
Лечение бурсита начинается с назначения противовоспалительной терапии. Пациенту может быть назначена гормональная терапия, в случае тяжелого течения заболевания нередко прибегают к хирургическому лечению – малоинвазивной операции. Требуется ограничение движения в области бедра, что позволяет снизить боль, ограничение нагрузок на тазобедренный сустав (постельный режим). Назначают физиотерапевтические процедуры: лечебный массаж, ЛФК (индивидуальная программа занятий), электрофорез, УВЧ, парафиновые или озокеритовые аппликации и другие физиотерапевтические процедуры.
В Юсуповской больнице восстановительная программа для пациентов с заболеваниями тазобедренных суставов разрабатывается специалистом по реабилитации. Упражнения лечебной физкультуры помогают укрепить ягодичные мышцы, направлены на растяжку напрягателя широкой фасции бедра, илиотибиальный тракт. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Бурсит
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Причины бурсита
Избыточные нагрузки на сустав или травма, а также длительная нагрузка может быть причиной воспаления околосуставной сумки. Сумка наполняется избыточным количеством жидкости, которая вызывает давление на окружающие ткани. Непосредственно первым сигналом бурсита является боль, часто сопровождаемая покраснением отечностью и болезненностью. Это отличительная особенность бурсита в отличие от тендинита, который является воспалением сухожилия в месте прикрепления сухожилия мышцы к кости. Определенное значение в возникновение бурсита имеет возраст и наиболее часто в старшем возрасте подвержено бурситу плечевой сустав, который имеет наибольший диапазон движений среди всех суставов. Как правило, боль при бурсите в плече возникает после сна и регрессирует постепенно в течение дня (боль, как правило, локализуется в верхней части плеча). Другими областями, где наиболее часто бывают бурситы это область локтевых суставов бедренных коленных и область большого пальца руки.
Основными причинами развития бурсита являются травма, инфекции и ревматологические заболевания.
Травма
Травма может быть как провоцирующим фактором, так и непосредственно приводить к развитию бурсита.
Бурсит часто развивается из-за особенностей работы человека. Тяжелая физическая работа, связанная с необходимостью выполнять длительные повторяющиеся и тяжелые нагрузки.Наиболее распространенная причина хронического бурсита – незначительная травма, которая может произойти, например, в плече при резком броске мячом. Или, к примеру, бурсит препателлярный возникает от длительного стояния на коленях при мытье полов.
Возможно также развитие острого бурсита от удара, например по колену, что приводит к накоплению крови в бурсе.
Инфекции
Сумки находятся близко к поверхности кожи и нередко подвержены инфицированию вследствие этого – такой бурсит называют инфицированным. Наиболее частым микроорганизмом вызывающими бурсит являются стафилококк. Наиболее подвержены инфицированному бурситу люди с ослабленной иммунной системой (больные диабетом, хронические алкоголики, пациенты длительно принимающие кортикостероиды). В 85 % случае инфицированные бурситы встречаются у мужчин. Ревматологические состояния.
Ревматологические заболевания
При различных ревматологических состояниях возможно вторичное воспаление сумок. Кроме того такие заболевания как подагра или псевдоподагра из-за отложения солей в сумке могут вызвать развитие бурсита.
Симптомы
Общие симптомы бурсита включают:
- Боль, воспаление и отечность в плече, локте, бедре, или колене, особенно заметные при разгибании суставов.
- Скованность или снижение диапазона движений в суставе с или без боли.
- Слабость в мышцах из-за боли. Бурсит может быть причиной боли и болезненности в области заинтересованной кости или сухожилия. Сумки могут увеличиваться в размерах что может быть причиной затруднения движения. Как правило, бурситы бывают в области плеча локтя колена и бедра.
Плечо
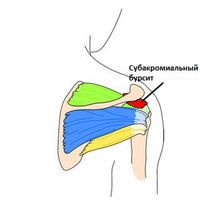 В плече субакромиальная сумка (поддельтовидная сумка) отделяет сухожилие supraspinatus от подлежащей кости и дельтовидной мышцы. Воспаление этой сумки обычно – результат травмы окружающих структур, обычно вращающей манжеты. Это состояние ограничивает диапазон движения плеча, приводящего к «импиджмент синдрому» и характеризуется болью в передней и боковой части плеча. Дискомфорт вызывает заведение руки над головой и нагрузки на плечо.
В плече субакромиальная сумка (поддельтовидная сумка) отделяет сухожилие supraspinatus от подлежащей кости и дельтовидной мышцы. Воспаление этой сумки обычно – результат травмы окружающих структур, обычно вращающей манжеты. Это состояние ограничивает диапазон движения плеча, приводящего к «импиджмент синдрому» и характеризуется болью в передней и боковой части плеча. Дискомфорт вызывает заведение руки над головой и нагрузки на плечо.
Боль ночью усиливается, объем движений в плече уменьшается и появляется болезненность в определенных зонах.
Локоть
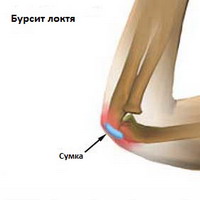 Бурсит кончика локтя(olecranon), является наиболее распространенной формой бурсита.
Бурсит кончика локтя(olecranon), является наиболее распространенной формой бурсита.
- Боль может увеличиваться в локте в согнутом состоянии, так как увеличивается давление на сумку.
- Этот вид бурсита чаще всего имеет посттравматический характер и может быть связан как с прямой травмой так же и при избыточной ротации и сгибании в локте (например, при покраске).
- Инфицирование также довольно часто происходит при этом виде бурсита.
Колено
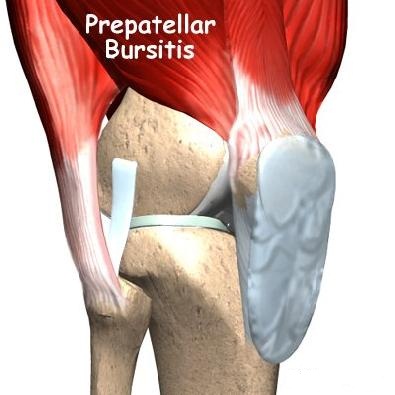
- Препателллярный бурсит передней коленной чашечки. Опухоль на передней части коленной чашечки может быть вызвана хронической травмой (как от стояния на коленях) или последствием удара по колену. Опухоль может появиться в течение 7-10 дней после единственного удара по этой области, обычно от падения. Препателлярный бурсит также называют коленом священника или коленом уборщика ковров.
- Подколенный бурсит располагается в области расположения трех главных сухожилий внутренней части колена. Этот вид бурсита бывает чаще всего у пациентов с наличием артрита и это, как правило, женщины средних лет с избыточным весом. Подколенный бурсит проявляется болями при сгибании колена и в ночное время. Причем боли по ночам вынуждают пациентов спать в определенных позах при которых боли становятся меньше. Кроме того для этого бурсита характерно увеличение боли при подъеме по лестнице, возможно с иррадиацией по внутренней поверхности бедра. Подколенный бурсит нередко встречается также у спортсменов особенно у бегунов на большие дистанции.
Лодыжка
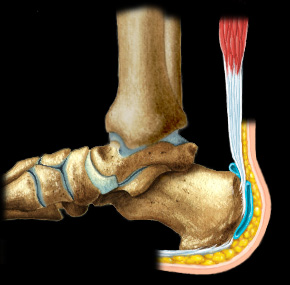 Бурсит лодыжки возникает, когда происходит воспаление сумки под ахилловым сухожилием позади пятки. Чаще всего вызывается местной травмой, связанной с ношением плохо подобранной обуви (часто высокие каблуки), или при длительной ходьбе
Бурсит лодыжки возникает, когда происходит воспаление сумки под ахилловым сухожилием позади пятки. Чаще всего вызывается местной травмой, связанной с ношением плохо подобранной обуви (часто высокие каблуки), или при длительной ходьбе
Также этот бурсит может быть следствием ахиллова тендонита.
Бурсит в этой части тела часто происходит как последствие избыточных нагрузок у молодых легкоатлетов, конькобежцев, и у подростков женского пола начинающих носить туфли на каблуках. Боль обычно локализуется в конце пятки и увеличивается при движении стопы.
Ягодицы
Бурсит седалищно-ягодичный (Ischiogluteal) вызывается воспалением седалищной сумки, которая находится между основанием тазовой кости и, большой мышцей ягодицы (musculus gluteus maximus). Воспаление может быть вследствие длительного сидения на твердой поверхности или занятий велосипедным спортом. Бурсит Ischiogluteal также называют болезнью ткача. Боль возникает при сидении и при ходьбе.
- Возможно, болезненность в области лобковой кости, которая усиливается при сгибании и вытягивании ноги.
- Боль может иррадиировать по задней поверхности бедра.
- При надавливании в области воспаленной сумки появляется острая боль.
- Боль усиливается в положении лежа с пассивно согнутыми бедрами.
- Возможно затруднение при вставании на цыпочки с больной стороны.
Бедро
Бурсит подвздошно-поясничной мышцы. Эта сумка является самой большой и находится глубоко в тканях бедра около сустава. Бурсит этой локализации как правило связан с проблемами в бедре такими как артрит или травма бедра
Боль при подвздошно-поясничном бурсите локализуется в передней части бедра с иррадиацией в колено и увеличивается при разгибании бедра и ротации. ?Экстензия бедра во время ходьбы причиняет боль так, что приходится укорачивать шаг и ограничивать нагрузку на ногу. Возможна болезненность в области паха. Иногда увеличенная сумка может напоминать грыжу. Возможны также такие ощущения как покалывание или онемение если происходит компрессия чувствительных нервов увеличенной сумкой
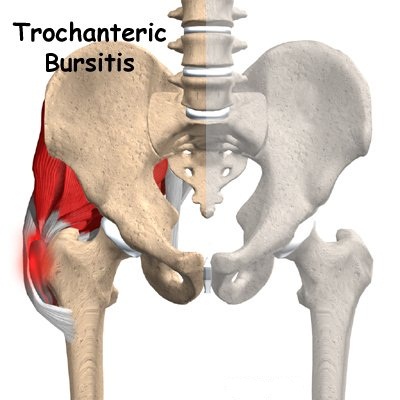 Вертлужный бурсит (bursitis trochanteric) располагается в верхней части бедренной кости возникает, как правило, у грузных женщин средних лет. Вертлужный бурсит проявляется болями в боковой части бедра с иррадиацией в ягодицы или в колено. Боль усиливается при движении местном давлении или вытяжении ноги. Боль усиливается в ночное время и не позволяет спать на пораженной стороне. Учитывая, что бурсит может быть инфекционного характера и будет необходимо лечение антибиотиками или же пункция сумки необходимо обратиться за лечебной помощью в следующих случаях.
Вертлужный бурсит (bursitis trochanteric) располагается в верхней части бедренной кости возникает, как правило, у грузных женщин средних лет. Вертлужный бурсит проявляется болями в боковой части бедра с иррадиацией в ягодицы или в колено. Боль усиливается при движении местном давлении или вытяжении ноги. Боль усиливается в ночное время и не позволяет спать на пораженной стороне. Учитывая, что бурсит может быть инфекционного характера и будет необходимо лечение антибиотиками или же пункция сумки необходимо обратиться за лечебной помощью в следующих случаях.
- Наличие болей в суставе более нескольких дней.
- Ограничение подвижности в уставе.
- Наличие отечности, которая не исчезает после приема НПВС.
- Повышение температуры при наличии болей в суставе.
- Более горячие на ощупь участки в области сустава или покраснение.
- Участки болезненности в области сустава.
Диагностика
Диагноз бурсит выставляется на основании совокупности симптомов, клинических проявлений, истории заболевания и инструментальных методах диагностики. История болезни позволяет выяснить наличие сопутствующей соматической патологии.
Некоторые диагностические процедуры могут быть назначены, для того чтобы исключить другие причины болевых проявлений. Они включают следующие диагностические процедуры:
- Рентгенография позволяет визуализировать наличие остеофитов или артритов.
- Анализ пунктата (микроскопия), который был получен в результате пункции увеличенной сумки, позволяет исключить подагру и наличии инфекции. Бурсит в колене и локте наиболее часто подвержен инфицированию.
- Анализы крови позволяют исключить ревматологические заболевания (например, ревматоидный артрит) и метаболические заболевания (сахарный диабет).
- МРТ может быть назначено при необходимости детальной визуализации морфологической картины.
Лечение
Хотя бурсит, как правило, излечивается самостоятельно и исчезает через несколько дней или недель, необходимо принимать меры, направленные на уменьшение нагрузки или травматизации. Есть пациенты, которые предпочитают перетерпеть болевые проявления, но это может привести к развитию хронического бурсита формированию депозитов кальция в мягких тканях, что в итоге приведет ограничению подвижности в суставе.
В первую очередь обычно проводится медикаментозное лечение. Препараты НПВС позволяют уменьшить боль воспаление. Возможно также применение стероидов коротким курсом (с учетом наличия соматических заболеваний).При инфицированных бурситах обязательно назначается курс антибиотиков.
Пункция воспаленной бурсы позволяет аспирировать избыточную жидкость и уменьшить давление на окружающие ткани. Инъекции анестетиков вместе со стероидами в воспаленную сумку помогают уменьшить воспалительный процесс.
Физиотерапия (ультразвук или диатермия) не только может уменьшить дискомфорт и воспаление при бурсите, но также и может расслабить спазмированные мышцы и снять воздействие на, нервы, и сухожилия. Кроме того возможно применение местного воздействия холодом или современной методики криотерапии.
Иногда при стойком бурсите и наличии болевых появлений рекомендуется хирургическое удаление воспаленной бурсы.
Профилактикой бурсита является исключение нагрузок приведших к развитию бурсита. Нередко рекомендуется ношение ортопедических приспособлений, особенно если работа связана с определенным риском травмирующих движений. ЛФК тоже позволяет оптимизировать работу мышц и связок.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Современные подходы к лечению бурсита (рекомендации хирургу амбулаторного звена)
*Импакт фактор за 2018 г. по данным РИНЦ

Читайте в новом номере
В статье приведены рекомендации хирургу амбулаторного звена по проблеме лечения бурсита
Для цитирования. Ахтямова Н.Е. Современные подходы к лечению бурсита (рекомендации хирургу амбулаторного звена) // РМЖ. 2016. № 3. С. 193–196.
Патологические процессы во внесуставных мягких тканях (скелетных мышцах, сухожилиях и их синовиальных влагалищах, фасциях, апоневрозах, синовиальных сумках) составляют большую группу болевых синдромов опорно-двигательного аппарата и объединены под названием «заболевания мягких околосуставных тканей» [1–4].
Заболевания мягких околосуставных тканей весьма распространены, и в настоящее время отмечается тенденция к дальнейшему росту заболеваемости данной нозологией. Согласно литературным данным, при обследовании 6000 населения поражения околосуставных мягких тканей выявляются у 8% лиц. Не менее 25–30% пациентов, обращающихся амбулаторно за медицинской помощью к хирургам, травматологам, невропатологам, ревматологам, составляют больные с поражением мягких околосуставных тканей [3, 4].
Патологические изменения в околосуставных мягких тканях могут быть проявлением как локального, так и системного заболевания. Чаще всего поражение внесуставных тканей носит местный характер в виде бурсита, тендинита, теносиновита, тендовагинита, энтезита, фасцита – вследствие локальных перегрузок, микротравм и перенапряжения, особенно на фоне врожденных или приобретенных аномалий скелета, таких как сколиоз и кифоз позвоночника, гипермобильный синдром, осевые деформации костей и др. [3, 4].
С другой стороны, внесуставные поражения могут быть одним из проявлений системных заболеваний, в том числе воспалительных (ревматоидный артрит, серонегативные спондилоартриты), эндокринных (сахарный диабет, гипотиреоз), метаболических (подагра, гиперлипидемия и др.) [1].
Структура заболеваний внесуставных мягких тканей представлена более чем 50 самостоятельными нозологическими формами, среди которых превалируют поражения сухожильно-связочного аппарата, именуемые болезнями околосуставных мягких тканей: периартриты, энтезопатии, тендиниты, тендовагиниты, лигаментиты, бурситы и др. [1]. Несмотря на высокую распространенность и многообразие форм поражения, до сих пор отсутствует единство в терминологии, методике обследования больных и критериях диагностики заболеваний мягких тканей. Предлагались различные варианты систематизации поражений внесуставных мягких тканей: болезни группировали по анатомическому, этиопатогенетическому принципу, по клиническим проявлениям и пр. Классификация и систематизация нозологий необходима в целях улучшения диагностики.
Наиболее обоснованным представляется систематизация поражений околосуставных мягких тканей по анатомо-функциональному принципу. Согласно данному принципу все поражения околосуставных мягких тканей можно объединить в 4 группы [2].
I. Болезни мышц
1.1. Воспалительные заболевания мышц – миозиты
1.2. Невоспалительные заболеваний мышц – миопатии
1.2.1. Реактивные
1.2.2. Метаболические
1.2.3. Эндокринные
1.2.4. Сосудистые
1.2.5. Токсические
II. Поражения фиброзных и синовиальных образований
2.1. Тендиниты
2.2. Тендовагиниты и теносиновиты
2.3. Бурситы
2.4. Лигаментиты – туннельные синдромы
2.5. Фасциты и апоневрозиты
2.6. Комбинированные формы поражения – периартриты
2.7. Сочетанные формы поражения
III. Болезни подкожной жировой клетчатки
3.1. Узловатая эритема
3.2. Болезненный липоматоз – синдром Деркума
3.3. Панникулиты
IV. Первичная фибромиалгия
Несмотря на высокую распространенность заболевания, многообразие нозологических форм и высокий уровень нетрудоспособности, обусловленный патологией внесуставных мягких тканей, до настоящего времени данной проблеме уделяется незаслуженно мало внимания.
Одной из наиболее часто встречающихся нозологических форм поражения околосуставных мягких тканей являются бурситы. Удельный вес этой патологии в общей структуре болезней опорно-двигательного аппарата весьма высок, поэтому данная патология привлекает к себе пристальное внимание специалистов. Представления о ней изменились и дополнились в результате исследований последнего времени. Зачастую бурситы справедливо считались типичной патологией представителей определенных профессий, которые и обусловливают локализацию процесса: локтевые суставы чаще поражаются у кожевников, граверов, полировщиков, чеканщиков; коленные – у плиточников, паркетчиков, шахтеров; плечевые – у кузнецов, грузчиков; бурсит передней поверхности лопатки – у землекопов и пильщиков; пяточной бурсит – у продавцов и балерин [5–7]. Однако профессиональные бурситы – это только часть проблемы патологических процессов, с которыми сталкиваются врачи как амбулаторной, так и стационарной практики.
Согласно современным представлениям, ключевым фактором в развитии бурсита является механическое повреждение околосуставной сумки, реже – инфекция, нарушения обмена веществ, интоксикация, аллергические реакции, аутоиммунные процессы. Механическое повреждение может быть связано с действием чрезмерной нагрузки или снижением толерантности к прежней нагрузке при возрастных изменениях [8]. Механическая нагрузка на синовиальную сумку приводит к увеличению продукции синовиальной жидкости, обеспечивая тем самым необходимую амортизацию структурных элементов.
Структура синовиальной сумки благоприятна для развития воспаления. Она представляет собой узкую щелевидную полость, выстланную синовиальной оболочкой, отграниченную от окружающих тканей капсулой и заполненную синовиальной жидкостью. Такие особенности обеспечивают присоединение инфекционного компонента и формирование воспалительных инфильтратов. Синовиальные макрофаги играют ключевую роль в формировании иммунного ответа и могут быть активированы посредством самых разных провоспалительных факторов, поэтому постоянная антигенная стимуляция синовиальной оболочки может способствовать развитию хронического бурсита [5, 8, 9].
В клинической практике существуют классификации бурсита разной обусловленности [5]:
• с учетом локализации (локтевого, коленного, плечевого сустава и т. д.) и названия пораженной бурсы;
• в зависимости от клинического течения: острый, подострый, хронический бурсит;
• асептический (неинфицированный) и инфицированный бурсит;
• с учетом возбудителя: специфический (при сифилисе, туберкулезе, бруцеллезе, гонорее) и неспецифический бурсит;
• по характеру экссудата: серозный (плазма с примесью небольшого количества форменных элементов крови), гнойный (микроорганизмы, разрушенные клетки, распавшиеся лейкоциты), геморрагический (жидкость с большим количеством эритроцитов) и фибринозный (с высоким содержанием фибрина) бурсит.
Клинические проявления бурситов обусловлены особенностями строения и функции сустава, вокруг которого расположены синовиальные сумки. Ведущим симптомом бурсита является возникшая в месте поражения округлая флюктуирующая припухлость, болезненная при пальпации, с явлениями локальной гипертермии. Кроме этого, клинически бурситы характеризуются наличием болевого синдрома, заметно снижающего качество жизни пациентов.
В большинстве случаев длительность заболевания ограничивается одной-двумя неделями и серьезной опасности для здоровья человека не представляет. Однако при присоединении микробной флоры и дальнейшем развитии воспалительного процесса серозное воспаление быстро переходит в гнойную форму. Распространение гнойного процесса на окружающие ткани может протекать по типу флегмонозного воспаления с некрозом стенки сумки и образованием подкожных и межмышечных флегмон. В запущенных случаях образуются длительно незаживающие свищи. Прорыв гноя в полость сустава приводит к развитию гнойного артрита.
Наиболее часто встречается бурсит локтевых синовиальных сумок и синовиальных сумок плечевого, тазобедренного и коленного суставов, а также области ахиллова сухожилия. Бурсит локтевого сустава в большинстве случаев представляет следствие хронической травмы при занятиях спортом или в процессе профессиональной деятельности. При этом поражается в основном подкожная синовиальная сумка локтевого отростка, реже – лучеплечевая синовиальная сумка латерального надмыщелка [7, 8].
В области плечевого сустава наиболее часто поражаются сумки, не сообщающиеся с полостью сустава, – подкожная акромиальная, поддельтовидная и субакромиальная. Жалобы сводятся к болям при отведении и вращении верхней конечности. Особенно болезненно протекает бурсит поддельтовидной сумки [7, 10].
Бурсит в области тазобедренного сустава отличается тяжестью течения. Чаще подвергается воспалению глубоко расположенная подвздошно-гребешковая сумка, находящаяся между мышцами и суставной капсулой, а также поверхностная или глубокая синовиальные сумки в области большого вертела бедренной кости. Бурситы данных локализаций сопровождаются болями в области тазобедренного сустава, усиливающимися при ходьбе, особенно в начале движения, локальной болезненностью при пальпации в области большого вертела. Активные движения, особенно наружная ротация и отведение, остро болезненны.
Подвздошно-поясничный бурсит связан с воспалением синовиальной сумки, расположенной между подвздошно-поясничной мышцей и передней поверхностью тазобедренного сустава. Сумка имеет большие размеры и в ряде случаев сообщается с полостью сустава. При накоплении в ней значительного количества экссудата она может определяться в паху в виде опухолевидного образования. Бурсит сопровождается болями в области тазобедренного сустава. Сдавление растянутой сумкой бедренного нерва может приводить к появлению болей и парестезий в бедре [8, 11].
Появление ограниченной припухлости в области коленного сустава отмечается при поражении синовиальных сумок. Так, в подколенной области может быть обнаружено ограниченное эластичное образование, связанное с воспалением полуперепончато-икроножной сумки (киста Бейкера). У некоторых больных она достигает больших размеров и может распространяться на голень. Ограниченная припухлость в области надколенника характерна для препателлярного бурсита. Развитие инфрапателлярного бурсита приводит к формированию кистовидного образования, которое выпячивается по обе стороны от собственной связки надколенника. Бурсит «гусиной лапки» представляет собой воспаление синовиальных сумок, расположенных в области прикрепления к большеберцовой кости сухожилий полусухожильной, портняжной и стройной мышц. Обычно он не сопровождается значительной припухлостью, но вызывает боли при нагрузке и локальную болезненность при пальпации в зоне поражения [6, 8, 11, 12].
Следствием большой физической нагрузки может быть бурсит в зоне ахиллова сухожилия. Бурсит данной локализации сопровождается болью вблизи места прикрепления ахиллова сухожилия к пяточной кости. Объективно в данной области определяются припухлость, гиперемия кожи, локальная болезненность при пальпации [11].
Особое внимание следует уделить своевременному лечению бурситов, поскольку недостаточная эффективность лечебных мероприятий ведет к длительным срокам нетрудоспособности, а у 35–50% больных, согласно литературным данным, – к частому развитию рецидивирующих и хронических форм [1, 4, 5, 8, 9]. Следствием этого может быть возникновение стойких функциональных нарушений, которые в значительной мере ограничивают физическую активность, в том числе трудоспособность, оказывают негативное влияние на качество жизни пациентов.
Обязательным условием эффективного лечения бурсита является устранение нагрузки на пораженную зону. Характер ограничения нагрузки зависит от тяжести заболевания и локализации пораженного очага.
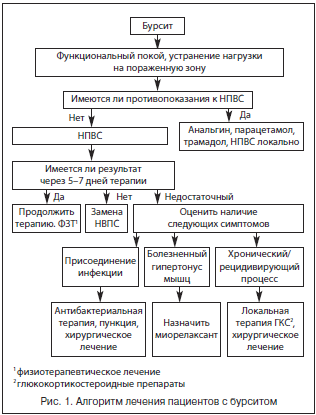
Традиционно лечение бурсита начинается с назначения нестероидных противовоспалительных средств (НПВС) (рис. 1). НПВС включены в программу патогенетической терапии бурситов как один из основных компонентов.
Механизм противовоспалительного действия нестероидных средств – единый для всех препаратов этой группы, основан на торможении синтеза медиаторов воспаления – простагландинов за счет угнетения активности фермента циклооксигеназы (ЦОГ) [2, 8, 9].
Учитывая многообразие существующих препаратов, выбор одного из них может представлять трудности, требует внимания к каждому отдельному случаю. Подбор НПВС осуществляется эмпирически, с учетом выраженности анальгетического и противовоспалительного эффекта, длительности действия, индивидуальной переносимости препарата. При отсутствии эффекта в течение 5–7 дней препарат следует заменить нестероидным средством другой химической группы (табл. 1) [2].

Несмотря на многообразие препаратов, идеального нестероидного противовоспалительного лекарственного средства не существует. Тем не менее результаты проведенных исследований, а также оценка динамики применения НПВС позволяют выделить определенных лидеров. Один из таких препаратов группы НПВС – нимесулид (Найз®). В отличие от большинства НПВС нимесулид селективно ингибирует провоспалительную изоформу ЦОГ-2 и не влияет на физиологическую ЦОГ-1 [13], он является первым из синтезированных селективных ингибиторов ЦОГ-2 [14]. Еще одно преимущество при назначении нимесулида – его некислотное происхождение (в молекуле нимесулида карбоксильная группа заменена сульфонанилидом), что обеспечивает дополнительную защиту слизистой оболочки ЖКТ [14, 15]. Анальгетическая активность нимесулида близка к таковой у индометацина, диклофенака, пироксикама. Нимесулид также обладает рядом фармакологических эффектов, не зависимых от блокады ЦОГ-2. В частности, он подавляет гиперпродукцию главных провоспалительных цитокинов (интерлейкин-6, ФНО-), фермент фосфодиэстеразу-4 и тем самым снижает активность макрофагов и нейтрофилов, играющих принципиальную роль в патогенезе острой воспалительной реакции [14, 15].
Согласно высказыванию британского профессора К. Рейнсфорда, «нимесулид является НПВС, оказывающим обезболивающее, противовоспалительное и жаропонижающее действие благодаря уникальным химическим и фармакокинетическим свойствам и обладающим многофакторным механизмом действия, который выходит за пределы его селективной ингибиторной активности в отношении фермента ЦОГ-2» [16].
Для усиления терапевтического эффекта и быстрого купирования воспалительного и болевого синдрома важно использовать комплексный подход в лечении. Доказано, что совместное применение Найза – таблеток и Найз геля усиливает лечебный эффект и способствует быстрому купированию боли и воспаления [17]. Основа Найз геля представлена изопропиловым спиртом, который позволяет действующему веществу быстро проникать глубоко в ткани, непосредственно к очагу воспаления. И уже через 15 мин лекарство практически полностью всасывается с поверхности кожи и концентрируется в месте воспаления.
Препарат Найз® (нимесулид) выпускается в двух формах – в форме таблеток 100 мг для перорального применения и в виде 1% геля для наружного локального применения [18].
Таким образом, многообразие форм поражения внесуставных мягких тканей, их высокая распространенность и социальная значимость обусловливают актуальность проблемы диагностики и лечения бурситов. Своевременность и полноценность лечения позволяют избежать развития затяжных и рецидивирующих форм заболевания.
Среди многообразия НПВС, являющихся препаратами выбора в лечении бурситов, нимесулид претендует на одно из первых мест по эффективности лечения.
Сочетанное применение пероральных и локальных форм НПВС улучшает результаты лечения при упорно и тяжело протекающем заболевании.
Бурсит
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Причины бурсита
Избыточные нагрузки на сустав или травма, а также длительная нагрузка может быть причиной воспаления околосуставной сумки. Сумка наполняется избыточным количеством жидкости, которая вызывает давление на окружающие ткани. Непосредственно первым сигналом бурсита является боль, часто сопровождаемая покраснением отечностью и болезненностью. Это отличительная особенность бурсита в отличие от тендинита, который является воспалением сухожилия в месте прикрепления сухожилия мышцы к кости. Определенное значение в возникновение бурсита имеет возраст и наиболее часто в старшем возрасте подвержено бурситу плечевой сустав, который имеет наибольший диапазон движений среди всех суставов. Как правило, боль при бурсите в плече возникает после сна и регрессирует постепенно в течение дня (боль, как правило, локализуется в верхней части плеча). Другими областями, где наиболее часто бывают бурситы это область локтевых суставов бедренных коленных и область большого пальца руки.
Основными причинами развития бурсита являются травма, инфекции и ревматологические заболевания.
Травма
Травма может быть как провоцирующим фактором, так и непосредственно приводить к развитию бурсита.
Бурсит часто развивается из-за особенностей работы человека. Тяжелая физическая работа, связанная с необходимостью выполнять длительные повторяющиеся и тяжелые нагрузки.Наиболее распространенная причина хронического бурсита – незначительная травма, которая может произойти, например, в плече при резком броске мячом. Или, к примеру, бурсит препателлярный возникает от длительного стояния на коленях при мытье полов.
Возможно также развитие острого бурсита от удара, например по колену, что приводит к накоплению крови в бурсе.
Инфекции
Сумки находятся близко к поверхности кожи и нередко подвержены инфицированию вследствие этого – такой бурсит называют инфицированным. Наиболее частым микроорганизмом вызывающими бурсит являются стафилококк. Наиболее подвержены инфицированному бурситу люди с ослабленной иммунной системой (больные диабетом, хронические алкоголики, пациенты длительно принимающие кортикостероиды). В 85 % случае инфицированные бурситы встречаются у мужчин. Ревматологические состояния.
Ревматологические заболевания
При различных ревматологических состояниях возможно вторичное воспаление сумок. Кроме того такие заболевания как подагра или псевдоподагра из-за отложения солей в сумке могут вызвать развитие бурсита.
Симптомы
Общие симптомы бурсита включают:
- Боль, воспаление и отечность в плече, локте, бедре, или колене, особенно заметные при разгибании суставов.
- Скованность или снижение диапазона движений в суставе с или без боли.
- Слабость в мышцах из-за боли. Бурсит может быть причиной боли и болезненности в области заинтересованной кости или сухожилия. Сумки могут увеличиваться в размерах что может быть причиной затруднения движения. Как правило, бурситы бывают в области плеча локтя колена и бедра.
Плечо
 В плече субакромиальная сумка (поддельтовидная сумка) отделяет сухожилие supraspinatus от подлежащей кости и дельтовидной мышцы. Воспаление этой сумки обычно – результат травмы окружающих структур, обычно вращающей манжеты. Это состояние ограничивает диапазон движения плеча, приводящего к «импиджмент синдрому» и характеризуется болью в передней и боковой части плеча. Дискомфорт вызывает заведение руки над головой и нагрузки на плечо.
В плече субакромиальная сумка (поддельтовидная сумка) отделяет сухожилие supraspinatus от подлежащей кости и дельтовидной мышцы. Воспаление этой сумки обычно – результат травмы окружающих структур, обычно вращающей манжеты. Это состояние ограничивает диапазон движения плеча, приводящего к «импиджмент синдрому» и характеризуется болью в передней и боковой части плеча. Дискомфорт вызывает заведение руки над головой и нагрузки на плечо.
Боль ночью усиливается, объем движений в плече уменьшается и появляется болезненность в определенных зонах.
Локоть
 Бурсит кончика локтя(olecranon), является наиболее распространенной формой бурсита.
Бурсит кончика локтя(olecranon), является наиболее распространенной формой бурсита.
- Боль может увеличиваться в локте в согнутом состоянии, так как увеличивается давление на сумку.
- Этот вид бурсита чаще всего имеет посттравматический характер и может быть связан как с прямой травмой так же и при избыточной ротации и сгибании в локте (например, при покраске).
- Инфицирование также довольно часто происходит при этом виде бурсита.
Колено

- Препателллярный бурсит передней коленной чашечки. Опухоль на передней части коленной чашечки может быть вызвана хронической травмой (как от стояния на коленях) или последствием удара по колену. Опухоль может появиться в течение 7-10 дней после единственного удара по этой области, обычно от падения. Препателлярный бурсит также называют коленом священника или коленом уборщика ковров.
- Подколенный бурсит располагается в области расположения трех главных сухожилий внутренней части колена. Этот вид бурсита бывает чаще всего у пациентов с наличием артрита и это, как правило, женщины средних лет с избыточным весом. Подколенный бурсит проявляется болями при сгибании колена и в ночное время. Причем боли по ночам вынуждают пациентов спать в определенных позах при которых боли становятся меньше. Кроме того для этого бурсита характерно увеличение боли при подъеме по лестнице, возможно с иррадиацией по внутренней поверхности бедра. Подколенный бурсит нередко встречается также у спортсменов особенно у бегунов на большие дистанции.
Лодыжка
 Бурсит лодыжки возникает, когда происходит воспаление сумки под ахилловым сухожилием позади пятки. Чаще всего вызывается местной травмой, связанной с ношением плохо подобранной обуви (часто высокие каблуки), или при длительной ходьбе
Бурсит лодыжки возникает, когда происходит воспаление сумки под ахилловым сухожилием позади пятки. Чаще всего вызывается местной травмой, связанной с ношением плохо подобранной обуви (часто высокие каблуки), или при длительной ходьбе
Также этот бурсит может быть следствием ахиллова тендонита.
Бурсит в этой части тела часто происходит как последствие избыточных нагрузок у молодых легкоатлетов, конькобежцев, и у подростков женского пола начинающих носить туфли на каблуках. Боль обычно локализуется в конце пятки и увеличивается при движении стопы.
Ягодицы
Бурсит седалищно-ягодичный (Ischiogluteal) вызывается воспалением седалищной сумки, которая находится между основанием тазовой кости и, большой мышцей ягодицы (musculus gluteus maximus). Воспаление может быть вследствие длительного сидения на твердой поверхности или занятий велосипедным спортом. Бурсит Ischiogluteal также называют болезнью ткача. Боль возникает при сидении и при ходьбе.
- Возможно, болезненность в области лобковой кости, которая усиливается при сгибании и вытягивании ноги.
- Боль может иррадиировать по задней поверхности бедра.
- При надавливании в области воспаленной сумки появляется острая боль.
- Боль усиливается в положении лежа с пассивно согнутыми бедрами.
- Возможно затруднение при вставании на цыпочки с больной стороны.
Бедро
Бурсит подвздошно-поясничной мышцы. Эта сумка является самой большой и находится глубоко в тканях бедра около сустава. Бурсит этой локализации как правило связан с проблемами в бедре такими как артрит или травма бедра
Боль при подвздошно-поясничном бурсите локализуется в передней части бедра с иррадиацией в колено и увеличивается при разгибании бедра и ротации. ?Экстензия бедра во время ходьбы причиняет боль так, что приходится укорачивать шаг и ограничивать нагрузку на ногу. Возможна болезненность в области паха. Иногда увеличенная сумка может напоминать грыжу. Возможны также такие ощущения как покалывание или онемение если происходит компрессия чувствительных нервов увеличенной сумкой
 Вертлужный бурсит (bursitis trochanteric) располагается в верхней части бедренной кости возникает, как правило, у грузных женщин средних лет. Вертлужный бурсит проявляется болями в боковой части бедра с иррадиацией в ягодицы или в колено. Боль усиливается при движении местном давлении или вытяжении ноги. Боль усиливается в ночное время и не позволяет спать на пораженной стороне. Учитывая, что бурсит может быть инфекционного характера и будет необходимо лечение антибиотиками или же пункция сумки необходимо обратиться за лечебной помощью в следующих случаях.
Вертлужный бурсит (bursitis trochanteric) располагается в верхней части бедренной кости возникает, как правило, у грузных женщин средних лет. Вертлужный бурсит проявляется болями в боковой части бедра с иррадиацией в ягодицы или в колено. Боль усиливается при движении местном давлении или вытяжении ноги. Боль усиливается в ночное время и не позволяет спать на пораженной стороне. Учитывая, что бурсит может быть инфекционного характера и будет необходимо лечение антибиотиками или же пункция сумки необходимо обратиться за лечебной помощью в следующих случаях.
- Наличие болей в суставе более нескольких дней.
- Ограничение подвижности в уставе.
- Наличие отечности, которая не исчезает после приема НПВС.
- Повышение температуры при наличии болей в суставе.
- Более горячие на ощупь участки в области сустава или покраснение.
- Участки болезненности в области сустава.
Диагностика
Диагноз бурсит выставляется на основании совокупности симптомов, клинических проявлений, истории заболевания и инструментальных методах диагностики. История болезни позволяет выяснить наличие сопутствующей соматической патологии.
Некоторые диагностические процедуры могут быть назначены, для того чтобы исключить другие причины болевых проявлений. Они включают следующие диагностические процедуры:
- Рентгенография позволяет визуализировать наличие остеофитов или артритов.
- Анализ пунктата (микроскопия), который был получен в результате пункции увеличенной сумки, позволяет исключить подагру и наличии инфекции. Бурсит в колене и локте наиболее часто подвержен инфицированию.
- Анализы крови позволяют исключить ревматологические заболевания (например, ревматоидный артрит) и метаболические заболевания (сахарный диабет).
- МРТ может быть назначено при необходимости детальной визуализации морфологической картины.
Лечение
Хотя бурсит, как правило, излечивается самостоятельно и исчезает через несколько дней или недель, необходимо принимать меры, направленные на уменьшение нагрузки или травматизации. Есть пациенты, которые предпочитают перетерпеть болевые проявления, но это может привести к развитию хронического бурсита формированию депозитов кальция в мягких тканях, что в итоге приведет ограничению подвижности в суставе.
В первую очередь обычно проводится медикаментозное лечение. Препараты НПВС позволяют уменьшить боль воспаление. Возможно также применение стероидов коротким курсом (с учетом наличия соматических заболеваний).При инфицированных бурситах обязательно назначается курс антибиотиков.
Пункция воспаленной бурсы позволяет аспирировать избыточную жидкость и уменьшить давление на окружающие ткани. Инъекции анестетиков вместе со стероидами в воспаленную сумку помогают уменьшить воспалительный процесс.
Физиотерапия (ультразвук или диатермия) не только может уменьшить дискомфорт и воспаление при бурсите, но также и может расслабить спазмированные мышцы и снять воздействие на, нервы, и сухожилия. Кроме того возможно применение местного воздействия холодом или современной методики криотерапии.
Иногда при стойком бурсите и наличии болевых появлений рекомендуется хирургическое удаление воспаленной бурсы.
Профилактикой бурсита является исключение нагрузок приведших к развитию бурсита. Нередко рекомендуется ношение ортопедических приспособлений, особенно если работа связана с определенным риском травмирующих движений. ЛФК тоже позволяет оптимизировать работу мышц и связок.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.


