Какова опасность в зависимости от типа аритмии?

Негативные риски обусловлены множеством факторов, включая возраст пациента, общее состояние его здоровья, а также вид заболевания, который был диагностирован. Последствия для каждого типа нарушений могут быть разными, так как различаются причины, приведшие к болезни:
- Брадиаритмия – характеризуется пониженным пульсом притом, что человек не является спортсменом. Сердце совершает менее 60 ударов в минуту, при снижении частоты до 40 единиц вероятна потеря сознания и остановка сердца, происходит смерть. Эта патология так же вызывает развитие сердечной недостаточности;
- Тахикардия – проявляется учащенным сердцебиением, в результате чего сердце не получает необходимый кислород. Пульс превышает 80 ударов в минуту, кровь попадает в главную мышцу организма, но сразу же выталкивается обратно. Остановка сердца при таком заболевании – редкость, однако есть вероятность развития тромбов и закупорки сосудов;
- Экстрасистолия – болезнь, при которой сердечная мышца сокращается раньше, чем нужно. Такое нарушение сопровождается головокружением, шумом в ушах, чувством тревоги. У человека развивается хроническая депрессия, а органы не получают нужного количества кислорода. Наиболее часто этот вид аритмий проявляется у курильщиков, наркоманов и алкоголиков.
Как можно убедиться, любой тип синусовой аритмии таит в себе опасность – для сердца, других органов, самочувствия пациента. Именно поэтому не стоит откладывать лечение в долгий ящик, ведь при отсутствии помощи вероятность летального исхода повышается.
Как можно убедиться, любой тип синусовой аритмии таит в себе опасность – для сердца, других органов, самочувствия пациента. Именно поэтому не стоит откладывать лечение в долгий ящик, ведь при отсутствии помощи вероятность летального исхода повышается.
Это нужно знать: что такое синусовая аритмия сердца и чем она опасна

Сердце – значимый орган, работа которого еще не до конца изучена, не взирая на успехи и прорывы современной медицины.
Это своеобразный насос, нагнетающий кровь, благодаря которому она циркулирует по системе кровообращения и питает весь организм.
Но иногда его работа дает сбой. Давайте разберемся, что это такое — синусовая аритмия сердца, опасно ли такое нарушение ритма и чем.
Синусовая аритмия подразумевает под собой сбои в работе сердца, когда разница между сердечными сокращениями более 10% (если этот показатель меньше, патологии нет). При этом пульс остается в нормальных пределах (60-80 ударов в минуту).
Симптомы и клинические проявления
Симптоматика у нарушения синусового ритма неспецифическая. Точно диагностировать болезнь по внешним проявлениям нельзя. Но есть несколько признаков, по которым можно заподозрить проблему и отправить больного на углубленную диагностику.
Наиболее четко о патологии свидетельствует ощущение замирания сердца. Его сложно описать тому, кто не знаком с проблемой, но у больного проявляются характерные ощущения, которые он описывает именно так. Чувство замирания сердца проявляется при аритмии с увеличенными интервалами между сердечными циклами. Если интервалы уменьшаются, характерным проявлением будет учащенное сердцебиение.
Любому варианту будут сопутствовать:
- панические ощущения (часто боязнь смерти);
- дискомфортные или болевые ощущения в области грудной клетки;
- эмоционально нестабильное состояние;
- дрожь;
- ощущение нехватки воздуха.
Два и более из этих признаков одновременно – повод для клинической диагностики.
Первые признаки заболевания определяются на приема у врача. Внешний осмотр может указать на бледность кожных покровов, синюшность носогубного треугольника. При выслушивании прослушивается неправильный ритм. Подсчет ЧСС указывает на учащение или замедление ритма, но оно незначительное, по сравнению с фибрилляцией или мерцанием.
Что это такое
Любое отклонение от принятой нормы в работе сердца называется аритмией. В зависимости от места появления врачи делят на аритмию тканей предсердия и желудочков, атриовентрикулярную или синусовую аритмию сердца.
Если сердце бьется реже принятого показателя – это состояние называют брадикардией, а если показатель чистоты сердечных сердцебиений превышает 80 – это тахикардия. Так же можно выделить их сочетание — тахикардия сердца, брадиаритмия. Чем опасна синусовая аритмия сердца?
Сердечная аритмия – это несинхронность (не скоординированость) в работе нескольких составляющих, синусная означает, происхождение аритмии. Синусовая аритмия сердца начинается в синусовом узле, который является, так сказать, барабанщиком ритма. Он располагается в стенке правого предсердия, и именно он, создает тот самый ритм в 60-80 ударов.
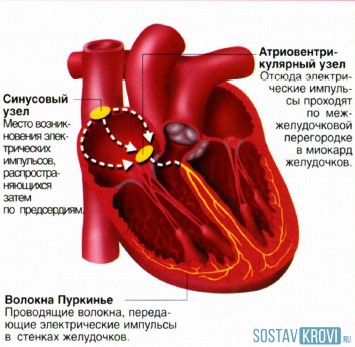 Место возникновения электрических импульсов в сердце
Место возникновения электрических импульсов в сердце
- инфаркт миокарда;
- различные патологии анатомической структуры сердца (врожденные и приобретенные), могут привести к развитию гипертрофической, рестриктивной кардиомиопатий. Эти нарушения не дают нормально работать всем узлам и тканям и как следствие возникает аритмия;
- ишемическая болезнь сердца;
- различные кардиосклерозы (инфекционные).
Как обнаружить и как лечить синусовую аритмию?
Чем опасна синусная аритмия сердца? До пересечения барьера в 10 % данная аритмия ничем не опасна. Следует сказать, что если ее вообще не наблюдают, то это тоже не очень хорошо.
Окончательно подтвердить диагноз можно лишь в результате проведения ЭКГ, данное исследование выявляет все сердечные заболевания и стадии их развития.
Аритмия у ребенка и подростка
На долю НСР приходится около 60% кардиологической педиатрической смертности. До определенного момента заболевание может протекать бессимптомно, проявляясь только на пленке ЭКГ. Преходящие нарушения нередко возникают у полностью здоровых детей, что затрудняет прогнозирование. В группу риска входят малыши в возрасте 4-5; 7-8; 12-13 лет. Наиболее частая форма нарушений – МВР (13.5%). Несколько реже отмечаются брадикардии (3.5%), тахиаритмии (2,7%), экстрасистолии (1.9%), WPW (0.5%). К числу причин патологического уменьшения ЧСС у детей и подростков относится:
- вегетососудистая дистония;
- нарушение вегетативной обеспеченности синатриального узла;
- ухудшение питания СА-зоны (склероз или стеноз артерии);
- воспалительные болезни сердца;
- синдром слабости СА узла;
- изменения со стороны ЦНС (менингоэнцефалит, опухоли, гематомы).
У ребенка синусовая аритмия в тахисистолической форме является результатом конституционных или наследственных изменений. Кроме того, она может свидетельствовать о наличии железодефицитной анемии, артериальной гипотензии, тиреотоксикоза, интоксикации и лихорадки при инфекционных заболеваниях. Непосредственное купирование аритмии проводится только при высокой степени опасности внезапной сердечной смерти. Основная терапия направлена на устранение причин болезни.
На долю НСР приходится около 60% кардиологической педиатрической смертности. До определенного момента заболевание может протекать бессимптомно, проявляясь только на пленке ЭКГ. Преходящие нарушения нередко возникают у полностью здоровых детей, что затрудняет прогнозирование. В группу риска входят малыши в возрасте 4-5; 7-8; 12-13 лет. Наиболее частая форма нарушений – МВР (13.5%). Несколько реже отмечаются брадикардии (3.5%), тахиаритмии (2,7%), экстрасистолии (1.9%), WPW (0.5%). К числу причин патологического уменьшения ЧСС у детей и подростков относится:
Причины заболевания
Разным возрастным группам присущи разные причины появления. От того, сколько лет пациенту, зависит не только схема лечения, которую изберет врач, но и прогнозы по заболеванию. Чем более молодой возраст человека, обратившегося за помощью, тем более благоприятно течение болезни.
Детям синусовая аритмия свойственна из-за быстрого роста организма, за которым не успевает нервная система ребенка. Но если аритмия из физиологической перешла к болезненной, то причин у этого может быть несколько:
- Частный и сильный стресс. Если ребенок часто чувствует подавленность, то это может стать причиной проблем с сердечным ритмом.
- Пороки развития во внутриутробном периоде.
- Пороки сердца. Если у ребенка изначально есть заболевания, то они могут способствовать появлению указанной клинической картины.
- Заболевания внутренних органов. Они наносят удар по организму, и одна из первых кто принимает на себя удар – это сердечная мышца.
- Генетическая предрасположенность к аритмиям и нарушениям в кровеносной системе.
- Как длительные болезни, так и лечение от них влияют на здоровье сердца.
Люди среднего возраста и молодые редко страдают физиологическими синусовыми аритмиями. Чаще всего аритмия у среднего возраста вызвана какой-либо патологической ситуацией:
- Нарушения артериального давления. Резкие перепады, постоянно повышенное или пониженное давление изнашивают сердечную мышцу, которая вынуждена подстраиваться под работу всей кровеносной системы.
- Хронические заболевания. Особенно это касается проблем с легкими и щитовидной железой.
- Вредные привычки, алкоголизм, курение, ожирение.
- Инфекционные болезни, вирусное инфицирование.
- Длительный и сильный стресс.
- Операции на сердце, сильные нагрузки на него.
- Недостаток ионов калия и/или магния в организме человека.
Нужно отметить, что в зрелом возрасте у человека есть намного больше способов самостоятельно уберечь себя от аритмий, если он не имеет дело с наследственным фактором. Для этого ему необходимо отказаться от вредных привычек и стремиться регулировать уровень стресса в своей жизни.
Пожилые люди – это те, кто чаще всего страдает от этой проблемы. Все, что было перечислено для предыдущих возрастных групп людей, играет также роль и для пожилых, но в их случае добавляется фактор сопутствующих сердечных болезней, которые могут стимулировать развитие заболевания. Также возраст человека очень сильно влияет на степень изношенности сердечной мышцы, а значит и ее работу. Разумеется, для пожилого человека особенно важным является отказ от кофе, алкоголя и табака, снижение уровня вредной пищи.
Пациент должен понимать, что присутствие каких-либо из этих признаков – это повод немедленно обратиться к врачу и не затягивать. Аритмия, как и все прочие проблемы с сердцем, может быть очень опасна для жизни и здоровья.
Физиотерапия
- Магнитное лечение.
- Лазерное, водное воздействие.
- Иглоукалывание (с большой осторожностью).
Назначаются только после коррекции состояния медикаментами. В качестве основной меры мало эффективны.
Лекарства показаны в комплексе. Конкретный курс, дозировку и схему подбирает специалист, никакой самодеятельности.
Патогенез неправильного ритма
Нормальная частота сердечных сокращений у здорового человека колеблется в пределах от 60 до 80 ударов в минуту. За поддержание такого ритма в норме отвечают нервные клетки, находящиеся в синусовом узле.
Сложный процесс деполяризации (изменения заряда) мембран этих клеток генерирует нервные импульсы, которые передаются по специальным пучкам ко всем клеткам сердечной мышцы.
Часть пучков заставляет сокращаться предсердия, часть идет к атриовентрикулярному узлу, находящемуся на границе предсердий и желудочков.
Там происходит нормальная задержка импульса, предназначение которой – поддержка поочередности сокращения предсердий и желудочков.
Далее импульс идет к двум ножкам пучка Гиса, который доставляет его непосредственно к мышечной стенке желудочков. Данная схема работы нервной системы сердца позволяет понять происхождение нарушений ритма.
А заключения, надо сказать, бывают разными, например — Синусовая аритмия. Падать ли маме в обморок сразу или прежде бежать к платному кардиологу, имея на руках такое ЭКГ своего чада?
Симптоматика
При аритмии симптоматика часто отсутствует, а признаки отклонений случайно обнаруживаются на кардиограмме во время очередного медосмотра.
Тем не менее, существует ряд критериев, которые позволяют определить у себя нарушение ритма:
- непродолжительные паузы в активности сердца, а затем его ускоренное биение;
- необъяснимая тревога, боязнь умереть;
- ощущение, что нечем дышать;
- внезапно накатывающая слабость;
- головокружение;
- снижение температуры в конечностях.
Если ребенок говорит о том, что у него сильно стучит сердце, то это сигнал к проведению обследования, так как дети в нормальном варианте свое сердцебиение не ощущают.

Тем не менее, существует ряд критериев, которые позволяют определить у себя нарушение ритма:
Дыхательная аритмия
Проблема связана с периодическим изменением воздействия блуждающего нерва на синусовый узел в разных фазах дыхания. Проявляется в повышенном количестве сердечных сокращений на вдохе и сниженном — на выдохе, из-за чего сердечная мышца начинает работать в аритмичном режиме. Наличие подобного нарушения в большинстве случаев не представляет реальной угрозы и никак не отражается на скорости и объёме перекачиваемой крови. Спустя определённое время нарушение проходит самостоятельно и не требует специального лечения.

Достаточно частым явлением становится дыхательная аритмия у детей дошкольного и младшего школьного возраста. Нужно отметить, что такое явление у взрослых практически всегда наблюдается у курящих, при симптомах вегето-сосудистой дистонии и после перенесенных инфекционных заболеваний. Как правило, не причиняет никакого дискомфорта и никак не выражается явной внешней симптоматикой.
Достаточно частым явлением становится дыхательная аритмия у детей дошкольного и младшего школьного возраста. Нужно отметить, что такое явление у взрослых практически всегда наблюдается у курящих, при симптомах вегето-сосудистой дистонии и после перенесенных инфекционных заболеваний. Как правило, не причиняет никакого дискомфорта и никак не выражается явной внешней симптоматикой.
Диагностика синусовой аритмии
Первые признаки заболевания определяются на приема у врача. Внешний осмотр может указать на бледность кожных покровов, синюшность носогубного треугольника. При выслушивании прослушивается неправильный ритм. Подсчет ЧСС указывает на учащение или замедление ритма, но оно незначительное, по сравнению с фибрилляцией или мерцанием.
Основными диагностическими методами определения аритмии считается электрокардиография и холтеровское мониторирование, контролирующее показатели ЭКГ и артериального давления.
В процессе диагностики важно отличить “недыхательную” синусовую аритмию от синусово-дыхательной формы. Для этого регистрируется сердечный ритм, и если он не ассоциирован с фазами дыхания, значит это собственно синусовая аритмия.

Основные ЭКГ-признаки всех видов синусовой аритмии:
- перед каждым комплексом QRS определяется зубец Р, что указывает на синусовый ритм;
- интервалы RR могут между собой отличаться не менее чем на 10%, что означает неправильную сердечную деятельность;
- частота сердечных сокращений повышена, снижена или нормальная.
Дополнительными методами диагностики считаются лабораторные и инструментальные методы исследования. При данной патологии они помогают уточнить протекание заболевания – транзиторное (непостоянное) или постоянное. Для этого назначаются анализы мочи, крови, биохимия крови, ЭхоКГ, УЗИ-сердца. В зависимости от специфики основного заболевания может проводится коронарография (при ИБС) или рентгенография грудной полости (при сердечной недостаточности).
Первые признаки заболевания определяются на приема у врача. Внешний осмотр может указать на бледность кожных покровов, синюшность носогубного треугольника. При выслушивании прослушивается неправильный ритм. Подсчет ЧСС указывает на учащение или замедление ритма, но оно незначительное, по сравнению с фибрилляцией или мерцанием.
Насколько опасна выраженная синусовая аритмия у детей?
Выраженная синусовая аритмия – это патологическое состояние, характеризующееся нарушением работы источника импульсов в синусовом узле. При нормальной работе именно в синусовом узле формируются электрические импульсы, задающие ритм сердечных сокращений, варьирующийся от 60 до 80 ударов в минуту. При изменении этого показателя в большую сторону диагностируется тахикардия, а в случае, если имеет место замедление частоты, может быть диагностирована брадикардия, а кроме того, возможен третий вариант, сопровождающийся нерегулярным сердцебиением.

Сердце — один из самых важных органов в организме человека, нарушения его работы ведут к недостаточному кровоснабжению других жизненно-важных органов: печени, легких, головного мозга. Предупредить заболевания сердечно-сосудистой системы поможет здоровый образ жизни, правильное питание, занятия спортом и регулярное посещение врача.
Лечение
Чем опасна синусная аритмия сердца? До пересечения барьера в 10 % данная аритмия ничем не опасна. Следует сказать, что если ее вообще не наблюдают, то это тоже не очень хорошо.
Синусовая аритмия, имеющая слабую или умеренную степень интенсивности (то есть, редкие и не сильно выраженные случаи частоты сокращений сердца ниже 60 или выше 90 ударов в минуту), не требует специфического лечения.

Если причина нарушения ритма – заболевания сердца, то терапия направлена на их устранение. В случае неврологической или психологической природы аритмии – нужно соблюдать профилактические меры. При устойчивой форме можно обратиться за помощью к неврологу или психотерапевту.
Длительная и интенсивная синусовая аритмия (с ежедневными неоднократными приступами в течение длительного времени) приводит к осложнениям, поэтому при такой форме нарушения требуется лечение:
- медикаменты (самый распространенный методы лечения);
- физиотерапия;
- установка кардиостимулятора (при брадикардии);

Последствия синусовой аритмии для организма весьма серьезны.
Советы врача: как справиться с приступом синусовой аритмии
Внезапное появление синусовой аритмии в основном возникает у людей, страдающих заболеваниями сердца. Чтобы снять приступ, можно попробовать применить специальные методы, усиливающие влияние парасимпатической нервной системы путем раздражения блуждающего нерва. Такие приемы называются вагусными пробами:
- проба Вальсальвы – нужно на максимально возможном выдохе раздуть щеки в течение 30 секунд;
- массаж каротидного синуса – надо нащупать сонную артерию на шее около угла нижней челюсти и начать на нее надавливать и массировать. Но делать это нужно только с одной стороны, иначе есть риск создать препятствие току крови к головному мозгу и потерять сознание;
- форсированный кашель – быстро и сильно кашлять;
- холодовая проба – опускание лица в тазик, наполненный холодной водой.
Однако с вагусными пробами стоит быть очень осторожным, так как они устраняют только учащенное сердцебиение и могут сильно его замедлить, что может быть опасно.
Необходимо также измерить свое артериальное давление. Если оно ниже, чем 90/60 мм рт.ст., то вагусные пробы лучше не проводить.
Поэтому первое, что нужно сделать для снятия приступа СА, – это обратиться к врачу. При очень плохом самочувствии следует вызвать «Скорую помощь».
Если Вы хотите знать о тахикардии все, советуем посмотреть видео ниже по ссылке. Причины, симптомы, диагностика и признаки того, что пора к врачу — обо всем этом за 7 минут. Приятного просмотра!
Синусовую аритмию очень легко распознать на электрокардиограмме. Ее основные признаки:
- неодинаковое расстояние между зубцами R-R (то увеличенное, то уменьшенное), при этом разница между самым коротким и наиболее длинным интервалом превышает 10% от среднего значения;
- сохранение синусового ритма – это означает, что перед каждым QRS-комплексом стоит зубец P, который в отведениях II, III, aVF всегда остается положительным.

Чтобы определить, нужно ли в дальнейшем искать причину патологии, я должен отличить дыхательную аритмию от других ее разновидностей. Сделать это достаточно просто. Во время снятия кардиограммы я прошу пациента задержать дыхание. Если ритм при этом полностью нормализуется– это дыхательная аритмия.

Недыхательные формы СА бывают следующими:
- периодические – когда аритмия возникает постепенно;
- апериодические – изменение интервалов R-R появляется внезапно. Такая форма чаще встречается у людей, имеющих кардиологические заболевания.
Если у человека на ЭКГ обнаруживается недыхательная СА, я всегда дополнительно назначаю холтеровское (суточное) мониторирование, так как у этих пациентов нередко встречаются и другие нарушения ритма сердца, особенно замедления проводимости (блокады).
- периодические – когда аритмия возникает постепенно;
- апериодические – изменение интервалов R-R появляется внезапно. Такая форма чаще встречается у людей, имеющих кардиологические заболевания.


