ЭКГ и ЭХО: в чем заключается разница и что лучше, если обследуется сердце?
В каких случаях назначается УЗИ и ЭхоКГ
Врач может направить пациента на обследования, если имеются показания к ЭхоКГ:
- Боли в грудной области или сердечной мышце.
- Шумы и срывы ритмичности во время работы сердца.
- Ишемия или острый инфаркт.
- Симптомы, указывающие на развитие сердечной недостаточности.
- Одышка, быстрое утомление.
- Недостаток воздуха.
- Частая бледность кожи.
Обязательно врач назначит ЭКГ пациенту, которые перенес операцию на мышце, пострадал от травмы грудной клетки.
Что лучше выбрать УЗИ сердца или эхокардиографию, об этом вы сможете узнать, если посмотрите это видео:
Рекомендации получат больные, если есть показания к УЗИ:
- Частые головные боли, перешедшие в хроническую форму.
- Искусственный сердечный клапан.
- Гипертония.
- Чрезмерно активные занятия спортом.
- Атеросклероз.
Преимущества проведения обследования в нашей клинике
Среди основных достоинств медицинского центра «Юнона» можно выделить следующие пункты:
ЭКГ и ЭХО: в чем заключается разница и что лучше, если обследуется сердце?
ЭКГ и ЭхоКГ – это две диагностические процедуры, с помощью которых можно тщательно изучить сердце человека. Но несмотря на общую цель, ЭхоКГ отличается от процедуры ЭКГ сразу по трем параметрам:
- методика проведения;
- характер выявления патологий;
- представление полученных результатов.
Ну а определить, что лучше сканирует сердце, ЭхоКГ или ЭКГ, мы попробуем далее в статье.
Электрокардиография, как и УЗИ, считается простым и доступным исследованием, проводимым на сердце, которое занимает всего около 20 минут. Для исследования используется аппарат с датчиками, которые крепятся на грудной клетке пациента и транслируют информацию о его сердце на специальную бумажную ленту в виде непрерывной кривой линии.
Изменения этой кривой свидетельствуют о следующих нарушениях в сердце пациента:
- Изменение размеров одной из камер, чаще всего левого желудочка.
- Патологические нарушения сердцебиения (экстрасистолии, бради- или тахикардия, аритмия).
- Нарушения проводимости на каком-либо участке из-за блокады.
- Рубцовые изменения после перенесенного ИМ.
- Воспалительный процесс в миокарде.
- Ишемия в результате ухудшения кровоснабжения миокарда.
Важно! Процедура ЭКГ, в отличии от УЗИ, Холтер-сканирования и ЭхоКГ, способна выявлять многие серьезные патологии максимально быстро, поэтому в экстренных случаях (во время приступа) используют именно его.
Что касается процедуры ЭхоКГ, то ее характерное отличие от ЭКГ в том, что сердце сканируется лишь одним датчиком, который перемещается по грудной клетке пациента из одной области, в другую, а полученные данные от сканера транслируются на экран аппарата ЭхоКГ в виде трехмерной проекции органа.
Стоит отметить, что ЭхоКГ и ЭКГ дополняют друг друга и назначаются пациенту одновременно. Поэтому игнорировать показания любого из двух исследований категорически не рекомендуется.
Во время процедуры ЭКГ врач определяет следующие показатели функционирования сердца:
- Автоматизм (постоянность импульсов, возникающих в сердце человека, и влияющих на сокращение мышцы).
- Проведение (передача импульса по миокарду).
- Возбуждение (реакция миокарда на полученный импульс).
- Сокращение (эффективность работы миокарда по выбросу крови).
- Тоничность (сохранение формы камер после цикла сокращения).
Оценив работу перечисленных функций с помощью ЭКГ аппарата, врач делает конкретные выводы о протекании сердечных заболеваний: стенокардии, ИБС, инфаркта миокарда. Все эти патологии можно выявить и с помощью аппарата УЗИ.
Что касается процедуры ЭхоКГ, то с ее помощью определяют более широкий спектр патологий, возникающих в сердце пациента:
- Врожденные или приобретенные пороки.
- Воспалительные процессы (перикардиты, эндокардиты, миокардиты).
- Острый инфаркт.
- Аневризмы (данное заболевание часто возникает в сердце после ранее перенесенного инфаркта).
- Кардиомиопатии.
- Тромбоз крупных артерий, расположенных в сердечно-сосудистой системе.
- Злокачественные и доброкачественные опухоли.
Проводя эхокардиографию сердца, врач может заметить не только характерные изменения органа, свидетельствующие о наличии какой-либо серьезной патологии, но еще нарушение кровотока, которое возникает при заболеваниях сосудов.
Подводя итог в вопросе разницы между ЭКГ и ЭХО сердца, можно сделать однозначный вывод о том, что эти процедуры существенно отличаются друг от друга. В первую очередь, стоит отметить, что ЭхоКГ, по сравнению с ЭКГ и УЗИ показывает более детальную информацию о сердце человека, в результате чего врачу удается обнаружить гораздо больший спектр патологий.
Еще одно характерное отличие процедуры ЭхоКГ от ЭКГ в том, что она занимает больше времени, а значит, применить ее в экстренных случаях не представляется возможным. Ну и последнее отличие заключается в том, что ЭхоКГ – более современный метод диагностики миокарда. Однако, несмотря на такую разницу между этими процедурами, ЭхоКГ и ЭКГ принято назначать пациентам одновременно, для получения полной картины о состоянии сердца и сосудов.
Характеристики электрокардиографии, показания, ограничения
 Запись электрокардиограммы производится с помощью электрокардиографа
Запись электрокардиограммы производится с помощью электрокардиографа
Сердце сокращается за счет электрических потенциалов. Электрокардиограф (аппарат ЭКГ) регистрирует импульсы, исходящие от сердца, что в последующем передается на специальную пленку. Запись электрических импульсов осуществляется в виде кривой. Графическое изображение ЭКГ называется электрокардиограммой. На ней можно увидеть сокращение желудочков, предсердий, а также паузы между их работой. По отклонениям от нормальной ЭКГ доктор определяет вид патологии у пациента.
Показания к кардиографии
- атеросклеротическое повреждение сосудов;
- ожирение;
- артериальная гипертония;
- высокий уровень холестерина;
- эндокринопатии;
- пациенты старше 40 лет;
- вредное производство (профпригодность);
- наследственность по заболеваниям сердца;
- перенесенные инфекционные болезни (тонзиллит).
 После перенесенной ангины пациент берется на краткосрочную диспансеризацию, включающую проведение ЭКГ
После перенесенной ангины пациент берется на краткосрочную диспансеризацию, включающую проведение ЭКГ
- боли в области сердца;
- наличие одышки;
- интенсивный продолжительный болевой синдром в области живота;
- стойкая артериальная гипертензия;
- упадок сил;
- травмы груди;
- нарушения ритма;
- боли в области позвоночного столба преимущественно слева;
- болевой синдром в шее и нижней челюсти.
Ограничений к назначению исследования нет, за исключением повреждения кожного покрова в месте наложения электродов. Серьезной подготовки метод не требует. Во время проведения нужно учитывать возможность приема сердечных лекарственных средств больным, которые могут искажать результаты обследования.
Чтобы сделать ЭКГ, пациента укладывают на кушетку, накладывают специальные электроды на грудь (6 электродов на присосках), запястья и лодыжки (в виде зажимов). Лежать пациент должен неподвижно, дышать спокойно. Если необходимо, то врач попросит затаить дыхание на несколько секунд. Во время проведения электрокардиографии можно делать нагрузочные тесты. Больного могут попросить встать или сделать приседания, а также пройтись на беговой дорожке.
В чем заключается УЗИ сердца
Этот метод основан также на ультразвуке, используемом в диагностических целях. В процессе работы аппарат производит волны. Врач, при помощи датчика направляет их в нужную часть тела. Звук отражается от образований и возвращается обратно искаженным. Сигнал регистрируется УЗИ аппаратом и выводится на экран монитора для анализа. Процедура назначается людям после серьезных инфекций – чаще бактериальных. Иногда УЗИ нужно при подозрениях на опухоль сердца.
Читайте так же: особенности УЗ-исследования сердечной мышцы и функций органа.
Важно! УЗИ и Эхо сердца – это одно и то же. Однако аппарат не может заменить ЭКГ. Эти исследования не взаимозаменяемы.
Корректнее будет говорить о том, что методы дополняют друг друга. Исследования способны характеризовать разные стороны работы сердца. ЭКГ диагностирует функцию проводящей системы сердца, ее различных нарушений. При помощи метода можно косвенно судить о размерах полостей сердца.
ЭКГ – это исследование, которое проводится для изучения ритма сердца
Наряду с этим, метод не информативен в отношении структурных особенностей сердца – например, клапанного аппарата, при определении пороков, воспалений или тромбов. В подобных ситуациях УЗИ становится более предпочтительным исследованием, нежели ЭКГ. Оно помогает прямым воздействием изучить камеры сердца, клапаны, слои и возможные дефекты, аневризмы после случившегося инфаркта, объемы крови и др.
Например, у больного на УЗИ обнаружили тахикардию (частое биение мышцы), однако врач пока ничего не может сказать о природе образования и типе. Требуется проведение ЭКГ. В итоге, нельзя сказать, лучше Эхо или УЗИ сердца. Все зависит от ситуации.
УЗИ сердца и эхокардиография это одно и тоже
Эхокардиография или УЗИ сердца использует отраженные от сердца ультразвуковые эхосигналы для создания изображений различных структур и оценке функции сердца.
При двумерной (2D) эхокардиографии датчик устанавливается в определенную анатомическую плоскость сканирования. Отраженные ультразвуковые эхосигналы обрабатываются и отображаются в режиме реального времени в виде секторного изображения на мониторе УЗИ аппарата. Допплеровская эхокардиография отображает скорости кровотока в виде цветной карты потока или в виде спектра скоростей в течение сердечного цикла. В современных приборах для эхокардиографии используется технология преобразователей с фазированной решеткой. Преобразователи с фазированной решеткой имеют два важных значения.
Отличные конструктивные особенности датчиков, подходящих для проведения УЗИ сердца:
- Они занимают небольшую площадь «апертуру», что идеально подходит для сканирования узких межреберных промежутков (поскольку ребра значительно ослабляют ультразвуковой луч).
- Их функция электронного управления лучом облегчает сканирование через сравнительно широкую анатомическую плоскость сканирования, несмотря на их небольшую площадь основания.
Таким образом термин эхокардиография и УЗИ сердца обозначает одно и тоже исследование. Поэтому не будет ошибкой называть данный вид исследования этими терминами.
Основные виды эхокардиографии
Два основных свойства ультразвука используются для получения информации о структуре и функциях сердца.
Анатомическая эхокардиография или эхокардиография в B-режиме в первую очередь полагается на относительную силу или амплитуду (высота волны над базовой линией) отраженных ультразвуковых эхосигналов для определения их «эхоотражательной способности» или степени яркости на отображаемом изображении.
Допплеровская эхокардиография, напротив, анализирует изменение или сдвиг частоты (принимаемых эхо-сигналов по сравнению с переданными эхо-сигналами) для определения скорости кровотока и движения ткани миокарда.
Использование контрастных веществ для УЗИ сердца (контрастная эхокардиография) может улучшить B-режим и допплеровскую эхокардиографию. Эхокардиография с отслеживанием спеклов — это аналитический метод, который отслеживает движение структур B-режима на протяжении сердечного цикла, чтобы предоставить информацию о сердечном движении, скорости и деформации.
Клиническое значение эхокардиографии
Эхокардиография – наиболее широко используемый метод визуализации сердца. Его роль в диагностике и лечении пациентов с подозрением на сердечно-сосудистые заболевания доказана клинически.
Преимущества эхокардиографии. УЗИ сердца – наиболее универсальный метод визуализации сердца. Он может предоставить широкий спектр клинически полезной информации в различных условиях, с меньшими затратами и более быстрыми результатами по сравнению с другими методами визуализации сердца.
Портативные инструменты с батарейным питанием, известные как переносные ультразвуковые аппараты, можно использовать за пределами больниц в таких местах, как общественные клиники, места с ограниченными ресурсами, машины скорой помощи и самолеты (даже космические корабли). Карманные устройства были названы «ультразвуковыми стетоскопами» будущего.
Основные когнитивные навыки, необходимые для компетентности в эхокардиографии
- Знание физических принципов формирования эхокардиографического изображения и измерения скорости кровотока.
- Знание настроек прибора, необходимых для получения оптимального изображения.
- Знание нормальной анатомии сердца.
- Знание патологических изменений анатомии сердца вследствие приобретенных и врожденных пороков сердца.
- Знание гидродинамики нормального кровотока.
- Знание патологических изменений кровотока из-за приобретенных и врожденных пороках сердца.
- Когнитивные навыки, необходимые для компетентности в трансторакальной эхокардиографии у взрослых
- Базовые знания, изложенные выше.
- Знание соответствующих показаний к УЗИ сердца
- Знание проблем дифференциальной диагностики в каждом конкретном случае и эхокардиографических технологий и методы, необходимые для исследования этих возможностей.
- Знание соответствующих манипуляций с датчиком.
- Знание аускультации сердца и электрокардиографии для корреляции с результатами эхокардиограммы.
- Умение отличить адекватное эхокардиографическое исследование от неадекватного.
- Знание соответствующих полуколичественных и количественных методов измерения и способность отличить адекватное количественное определение от неадекватного.
- Возможность сообщить пациенту результаты обследования, медицинскую карту и др.
- Знание альтернатив эхокардиографии.
Информация для пациента о проведении УЗИ сердца
Трансторакальная эхокардиография или тоже, что и УЗИ сердца — это простое неинвазивное исследование. Нужно дать пациенту простую информацию о том, для чего оно предназначено и как изображения создаются с помощью звуковых волн.
Пациенту следует знать, что ему нужно будет раздеться до пояса и полежать на кровати на боку определенное время. Если есть несоответствие пола между эхокардиографом и пациентом, следует выбрать сопровождающего.
Врач должен быть внимателен к тому факту, что пациенту может быть неудобно лежать в фиксированном положении на боку в течение определенного периода времени (например, проблемы с бедром или коленом), и давать пациенту возможность двигаться или рассматривать альтернативные положения для визуализации. Кроме того, пациенту может быть неудобно, когда датчик для УЗИ сердца прижимают к груди.
Врач перед эхокардиографией должен знать о любых осложняющих исследование медицинских проблемах, таких как повышенный индекс массы тела, деформации грудной клетки, заболевания легких, заболевания молочных желез или сердечная недостаточность, которые могут затруднить визуализацию.
УЗИ сердца или эхокардиография
Зачем нужно УЗИ сердца, что показывает это исследование и кому оно рекомендовано – на эти и другие вопросы подробно отвечает кардиолог, врач функциональной диагностики к.м.н. Светлана Рэмовна Кузьмина-Крутецкая.

Добрый день. Меня зовут Светлана Рэмовна Кузьмина-Крутецкая, я кардиолог, врач функциональной диагностики.
Мы сегодня поговорим о диагностических методах исследования в кардиологии, которых достаточно много, они все позволяют дополнить диагноз пациента и часто назначаются в современной кардиологической практике. Одно из исследований – это у УЗИ сердца или эхокардиографическое исследование, которое назначают достаточно часто. Оно позволяет оценить структурные анатомические особенности сердца, рассмотреть его полости, рассмотреть мышцу сердечную, рассмотреть клапаны сердца, и также современные аппараты позволяют исследовать скорость кровотока на клапанах.
Таким образом, врач может сделать заключение о хорошей или плохой сократительной функции сердца, о том, есть или нет сужение клапанов, насколько герметично работают клапаны. Косвенным образом мы можем измерить давление в полостях сердца, и, таким образом, это – единственный метод, который позволяет заглянуть в человека изнутри наиболее безболезненным и, если можно так сказать, приятным способом. Потому что метод основан на том, что аппарат излучает ультразвуковую волну, которая проникает внутрь человека, отражается от движущих структур сердца и возвращается в этот же датчик. По изменению волны аппарат определяет дальность расстояния до тех или иных структур сердца, а также может определить скорость движения сердца.
Все из школьной программы помнят про эффект Доплера, когда нам рассказывали на уроках физики, что звезды, которые приближаются к земле, излучают красный свет, потому что волна меняет свою частоту. Звезды, которые от земли удаляются, они окрашиваются в синий цвет.Ровно то же самое, в красный или в синий цвет раскрашиваются сердечные потоки, токи крови, которые движутся или к датчику, или от датчика. По тому, что должно быть в норме, врач знает нормальный ли это поток или он патологический, который возникает в тот момент, например, когда клапан закрылся негерметично.
Таким образом, это очень удобное исследование, которое можно выполнять многократно, очень удобно для динамического наблюдения за теми или иными проблемами, которые есть у пациента. Оно рекомендовано в целом всем людям, помимо электрокардиограммы. Хотя бы для того, чтобы были какие-то исходные данными, с которыми можно было бы сравнивать потом изменения, которые уже появятся. Например, самая частая причина для направления на это исследование – это гипертоническая болезнь, пациенты с повышенным давлением их сердца. Хотя субъективно пациент не испытывает никаких жалоб, у него может даже голова не болеть, он хорошо себя чувствует. Но его сердце работает в условиях повышенного давления, таким образом, мышца сердечная увеличивает свою толщину, потому что этот миокард, как спортсмен-тяжеловес, каждую секунду выталкивает кровь в зону с высоким сопротивлением, с высоким давлением. Постепенно увеличивается толщина стенки левого желудочка, и он меняет свою конфигурацию. Возникает так называемая гипертрофия левого желудочка.
Это является дополнительным очень важным фактором риска развития сердечно-сосудистых осложнений, инфарктов или инсультов. Потому, что вслед за гипертрофией левого желудочка начинает менять свою конфигурацию левое предсердие, которое более слабое, с тонкими стенками. Оно начинает расширяться, ему очень сложно протолкнуть кровь из себя вот в такой утолщенный, ригидный, то есть жесткий левый желудочек, который плохо расслабляется. Не столько плохо сокращается, сколько плохо расслабляется. Левое предсердие начинает увеличиваться. Как только левое предсердие увеличилось в своих размерах, оно начинает думать, а зачем мне синусовый ритм, почему я должно сокращаться ритмично? Оно теряет способность сокращаться ритмично, и у человека возникают пароксизмальные, может быть даже очень кратковременные нарушения ритма, с которыми он не успевает обратиться к врачу, зафиксировать их на электрокардиограмме.
Между тем, эти приступы аритмии, если это действительно фибрилляция предсердий, потеря синусового ритма, могут являться причиной тромбообразования в полостях сердца.Таким образом, у пациента возникает риск образования тромбов, и, соответственно, инсультов, потому что эти тромбы могут отрываться, они не очень крупные, но, тем не менее, они могут отрываться и вызывать закупорку сосудов головного мозга.Вот все эти данные, самые ранние признаки изменения конфигурации сердца, так называемого ремоделирования, может оценить эхокардиографическое исследование, например. И очень интересна динамика этих показателей у пациента, который уже начал принимать таблетки для лечения артериальной гипертензии – повышенного давления. Чем лучше, чем регулярнее пациент принимает таблетки, чем более стабильным является его давление, а нормальное давление для сердца, признано, что оно должно быть где-то вокруг 120/80 мм ртутного столба плюс-минус 10, то есть, от 110 до 130 – это оптимальное, так называемое давление. Если пациент регулярно принимает таблетки, его давление достигло вот этих целевых значений, что очень важно, круглосуточно, потому что оно может повышаться и в ночные часы, когда пациент не знает об этом, для этого нужно контролировать давление в ранние утренние часы, чтобы убедиться, что весь 24 часа цикл мы закрыли препаратами и стабилизировали давление. То мы можем увидеть даже обратную динамику этой гипертрофии левого желудочка, увеличение левого предсердия. Таким образом, этот человек может в будущем избежать очень грозных осложнений, принципиально меняющих качество жизни пациента.
Вот сейчас мы можем посмотреть несколько картинок. Здесь как раз показано, как сокращается левый желудочек, он на разрезе выглядит вот таким кружочком. Мы видим, что все стеночки сердца сокращаются активно, навстречу друг другу, очень энергично. Визуально мы можем сказать, что здесь нормальная сократительная функция левого желудочка. Конечно, мы проводим очень много измерений, цифр, поэтому протокол УЗ-исследования или эхокардиографии, он выглядит достаточно подробно. Здесь, например, мы можем видеть клапаны двигающиеся, два предсердия – левое, правое. Левый желудочек, правый, желудочек. Протокол УЗ-исследования достаточно подробный. Обычно врач записывает 100-120 различных циклов и анализирует очень много параметров. Мы можем измерить и скорость кровотока на клапанах сердца. Эта скорость кровотока, она измеряется очень точно, и во многих случаях это позволяет избегать инвазивных процедур, то есть, тех процедур, которые связаны с введением катетера в полости сердца.
Таким образом, с открытием эхокардиографиического исследования, жизнь кардиологов и пациентов изменилась драматически в лучшую сторону.
ЭКГ и ЭхоКГ: в чем разница?

Часто пациенты спрашивают: почему мне назначают ЭКГ, почему не назначают Эхо? Какой из этих двух видов диагностики более информативен? Что нужно сделать, чтобы мне сделали именно Эхо?
ЭКГ и ЭхоКГ не являются взаимозаменяемыми методами; и тот, и другой активно используется при диагностике различных заболеваний сердца, однако между ними есть значительная разница. На ЭКГ мы получаем проекцию продвижения электрического импульса по сердечной мышце, видим все преграды на пути импульса, и это позволяет нам составить относительно полное представление о том, как работает сердце и в какой именно области есть проблемы. ЭхоКГ, напротив, дает нам двумерное или трехмерное изображение сердца, и мы можем увидеть особенности его строения, заметитьклапанные и другиепороки, оценить состояние полостей сердца и т.д.
Нельзя сказать, что одно из этих исследований более информативно, чем другое. К примеру, при визуализации можно увидеть исключительно трансмуральные повреждения миокарда (то есть, проходящие через все стенки), а на ЭКГ видны нетрансмуральные изменения и рубцы. В то же время, визуализация дает нам представление о размерах всех отделов сердца, о скорости кровотока в каждом из них, о состоянии клапанов и полостей – чего на ЭКГ увидеть невозможно. Поэтому, например, частый диагноз «пролапс митрального клапана» нельзя поставить по результатам одной только ЭКГ.
Увидеть или услышать сердце?
Назначить тот или иной вид инструментального исследования сердца должен врач-кардиолог или терапевт; в этом вопросе он опирается на полученную от пациента информацию о жалобах, общем состоянии здоровья, а также на результаты клинического осмотра.
Чаще всего ЭКГ назначают раньше ЭхоКГ, так как, во-первых, ЭКГ является оптимальным методом для выявления неотложных состояний, таких как инфаркт миокарда, а во-вторых – это наиболее доступный метод, вполне информативный и при плановых профилактических проверках здоровья.
Получив результаты ЭКГ, врач может заподозрить конкретное заболевание и назначить пациенту ЭхоКГ. Это стандартный маршрут плановой диагностики, позволяющий выявить почти все патологии сердца.
Памятка пациенту: чем отличается ЭКГ от ЭхоКГ
Электрокардиография
Эхокардиография
Регистрация электрических импульсов, проходящих по сердечной мышце
Ультразвуковое исследование сердца; регистрация ультразвуковых волн в тканях, преобразуемых в электрический сигнал
Выявление острого инфаркта миокарда или следов перенесенного инфаркта (рубцов);
Наличие блокад; Ишемические или дистрофические повреждения сердечной мышцы.
Точные размеры камер сердца, аорты, легочной артерии и вен, подходящих к сердцу;
Толщина стенок желудочков сердца, или степень гипертрофии;
Оценка систолической и диастолической функции сердца;
Скорость кровотока на каждом из клапанов сердца;
Врожденные и приобретенные пороки сердца, патологии перикарда.
Показания к проведению исследования
Подозрение на острый инфаркт миокарда;
Стенокардия, боли за грудиной;
Перенесенный инфаркт миокарда;
Нарушения сердечного ритма, частое сердцебиение;
Выявленные пороки и ишемическая болезнь сердца
Периодические боли в области грудной клетки;
Частая одышка, ощущение нехватки воздуха;
Частые головные боли, обмороки, отеки, повышенное артериальное давление;
Нарушения сердечного ритма, частое сердцебиение;
Выявленные пороки и ишемическая болезнь сердца
ЭКГ можно сделать в любом амбулаторно-клиническом центре, любом стационаре, в любой машине «скорой помощи» – как планово, так и экстренно.
ЭхоКГ можно сделать в плановом порядке в амбулаторно-поликлиническом центре или в профильном отделении стационара
Сроки получения результата
В экстренном порядке – до 5-10 минут, в плановом порядке – в течение 3-5 рабочих дней.
В плановом порядке – в среднем около 5 рабочих дней.
Совет пациенту
Если вас беспокоят повторяющиеся боли в сердце или за грудиной, частая одышка при физических нагрузках или в состоянии покоя, вы чувствуете, что сердце «заходится» – обратитесь к врачу общей практики в поликлинике по месту прикрепления. Врач направит вас на обследования, в числе которых может быть не только ЭКГ, но и некоторые лабораторные анализы, а также откроет для вас запись на консультацию кардиолога.
Если у вас внезапные сильные боли за грудиной, тяжелый приступ одышки, повышенное сердцебиение – не терпите боль в сердце, не ждите, пока «само отпустит». Вызовите «Скорую помощь». Врачи «Скорой помощи» также могут снять ЭКГ, а также быстро распознать неотложное состояние, требующее госпитализации.
Правильная техника снятия ЭКГ
Метод электрокардиографии, предполагающий регистрацию электрических полей сердца и выведение графика на дисплее или бумаге, на протяжении многих лет считается самым эффективным способом диагностики заболеваний сердца и нарушений его работы.
Благодаря электрокардиограмме, специальному графическому изображению, врач может оценить качество работы сердца и своевременно определить возможные патологии и отклонения от нормы.

Для проведения процедуры применяется электрокардиограф, представляющий собой аппарат с регистрирующим устройством и усилителем биопотенциала сердца.
Медсестра будет допущена к работе с аппаратом ЭКГ лишь в том случае, если пройдет специальное обучение. Техника снятия электрокардиограммы требует от специалиста не только знаний и опыта, но и понимания определенных условных обозначений графического изображения.
Процедура выполняется в помещении, оснащенном специальным оборудованием, а также возле постели пациента или при работе за пределами стационара в экстренных случаях.
В кабинете, где проводится регистрация ЭКГ, обязательно соблюдаются условия: он должен располагаться далеко от источников электрических помех, кушетка должна быть покрыта одеялом с металлической заземленной сеткой.
Зачем проводится электрокардиография?
Электрокардиография является одним из обязательных пунктов любой плановой диспансеризации. Всем пациентам, даже при отсутствии жалоб и симптомов, необходимо периодически проходить диагностику, так как это позволяет своевременно обнаруживать возможные проблемы со здоровьем и сразу же приступать к лечению.
Пациентам с сердечно-сосудистыми заболеваниями электрокардиографию нужно проводить чаще для контроля работы сердца и самочувствия, а также оценки качества терапии.
Метод применяется регулярно, если у пациента имеются проблемы с давлением, ожирением, непостоянством ритма сердца.
Параметры
Список параметров, определяемых посредством электрокардиографии:
- Нарушения калиевого баланса.
- Нарушения магниевого баланса.
- Ритм сердечных сокращений.
- Зоны некроза.
- Возможные нарушения кровоснабжения миокарда.
- Утолщение стенок сердца.

Подготовка к электрокардиографии
- Специалист должен сохранить необходимые персональные данные пациента с указанием даты и времени регистрации ЭКГ, а также номер истории болезни.
- Подготовка предполагает правильное расположение пациента во время процедуры и подключение электродов. Пациенту следует лечь на кушетку. В редких случаях при определенных заболеваниях или травмах допустимо положение сидя.
- После того, как пациент примет нужное положение, медсестра очистит те участки кожи, где будут зафиксированы электроды. Для этого она использует специальное средство для обезжиривания.
- Каждый электрод обрабатывается раствором хлорида натрия. На них наносится особый гель в целях улучшения проводимости.
Что подразумевается под отведениями?
Схемы, регистрирующие различие показателей, принято называть «отведениями». Во время электрокардиографии на графическом изображении специалист отслеживает работу сердца в разных отведениях. Принято рассматривать стандартные отведения, усиленные и грудные отведения.
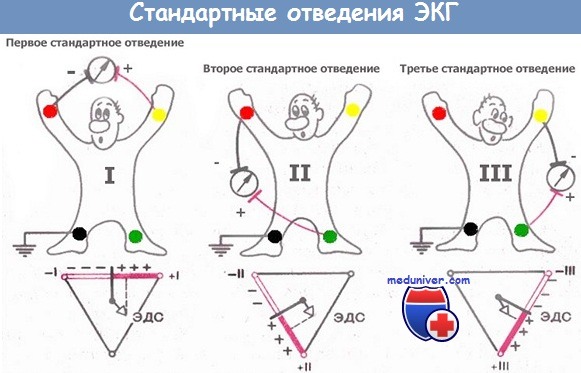
Стандартные отведения:
- I стандартное отведение – различие потенциалов на правой и левой руке.
- II стандартное отведение – различие потенциалов на левой и правой ноге.
- III стандартное отведение – различие потенциалов на левой руке и левой ноге.

Усиленные отведения:
- AVL (левая рука).
- AVF (левая нога).
- AVR (права рука).
Грудные отведения – 6 отведений V1, V2, V3, V4, V5, V6.

Правильная фиксация электродов
При проведении электрокардиографии используются электроды для фиксации на нижних и верхних конечностях, а также электроды для грудной клетки. От качества расположения электродов на теле пациента зависит качество восприятия электрических импульсов. Поэтому алгоритм действий должен быть максимально строгим.
Электроды для стандартных отведений имеют особые цвета:
- Права рука – красный электрод.
- Левая рука – желтый электрод.
- Правая нога – черный электрод.
- Левая нога – зеленый электрод.

После фиксации электродов на конечностях, проводится наложение электродов на определенные области грудной клетки пациента:
- Электрод V1 – область на уровне четвертого межреберного промежутка с правой стороны от грудины.
- Электрод V2 – область на уровне четвертого межреберного промежутка с левой стороны от грудины.
- Электрод V4 фиксируется раньше, чем V3. Электрод V4 должен быть прикреплен в области пятого межреберного промежутка с левой стороны, при этом учитывается среднеключичная линия.
- Электрод V3 – область между электродами V2 и V4.
- Электрод V5 – область пятого межреберного промежутка, при этом учитывается передняя подмышечная линия.
- Электрод V6 – область на уровне пятого межреберья (по центру подмышечной линии).

Регистрация отведений
При регистрации стандартных отведений расположение электродов должно быть следующим:
- Первое стандартное отведение: правая рука (-), левая рука (+).
- Второе стандартное отведение: правая рука (-), левая нога (+).
- Третье стандартное отведение: левая нога (+), левая рука (-).
Пациент должен находиться в состоянии покоя. Специалист просит его не нервничать и не двигаться. Затем осуществляется запись ЭКГ в I, II и III отведениях, после этого запись в усиленных и грудных отведениях. При этом в каждом отведении регистрируется от 4 сердечных циклов.
Как интерпретировать ЭКГ?
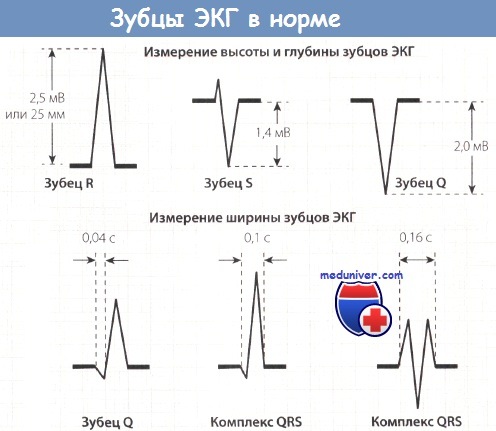
Одна из целей электрокардиографии – получение электрокардиограммы, особого графического изображения с ломаной кривой и острыми пиками. Пики (или зубцы) находятся на графике над горизонтальной линией.
Они обозначают глубину и частоту изменений ритма. При расшифровке результатов регистрации ЭКГ большое значение имеют промежутки между этими зубцами. Они обозначаются в электрокардиограмме буквенными сочетаниями: «TP», «QRST», «TP».

Восстановительная фаза между сокращениями мышцы на графике обозначается «Т». Возбуждение предсердий и деполяризация – буквой «Р», восстановительный цикл желудочков – буквой «U», возбуждение желудочков обозначается буквами «S», «Q», «R».
Кардиограмма здорового пациента
Специалист ориентируется на установленные нормы и сравнивает их с показателями полученной кардиограммы. Если состояние здоровья пациента хорошее, кардиограмма должна отобразить следующие параметры:
- QT – не более 450 миллисекунд.
- Р – положительный.
- ЭОС – не отклонена.
- S – отрицательный, ниже зубца R.
- Т – положительный.
- Q – отрицательный.
- ЧСС – от 60 до 80.
- QRS – около 120 миллисекунд.

Возможные отклонения
Специалист должен определить расстояние от одного зубца R до другого.
- Если между зубцами R имеются различия расстояния, то это может свидетельствовать о том, что у пациента сердечная аритмия.
- О брадикардии могут говорить низкие показатели частоты сердечных сокращений.
- Если нет зубца Р, произошла смена водителя ритма.
- При частом сердечном ритме подозревается тахикардия.
- Если число желудочных комплексов выше 105, это признак тахикардии.
- Но если число желудочных комплексов ниже 60, то это признак брадикардии.
Как правильно делать ЭКГ, классификация различных методик, этапы диагностики
• При всякой регистрации ЭКГ следует сначала зарегистрировать калибровочный сигнал. Он должен соответствовать 1 мВ (1 см).
• При измерении электрокардиографических показателей высоту зубцов в миллиметрах переводят в милливольты, а ширину – в секунды.
• Толщину изоэлектрической линии в значение показателя не включают.
Методика регистрации ЭКГ в настоящее время очень проста. В прошлом при помощи электрокардиографов была возможна только непрямая регистрация потенциалов сердца. Этот процесс был очень трудоемким, утомительным для больного и дорогостоящим. В результате технического усовершенствования метода с 1950-х годов стала возможной прямая регистрация; кривые, которые можно записать с его помощью, хотя и не отражают абсолютно точно электрическую активность сердца, тем не менее, могут применяться в клинике.
1. Калибровка. Перед регистрацией ЭКГ всегда необходимо записать калибровочный зубец. Аппарат настраивают таким образом, чтобы 1 см точно соответствовал 1 мВ, в противном случае необходима коррекция по калибровочному зубцу. При анализе электрокардиографических показателей следует учитывать две величины: высоту или глубину зубцов и их ширину.
2. Скорость подачи бумажной ленты. Скорость подачи бумажной ленты в электрокардиографах в Германии обычно равна 50 мм/с, так как интерпретация кривой при меньшей скорости регистрации, например при 25 мм/с (которая обычно принята в США), затруднительна. Только в определенных случаях, например при диагностике нарушений ритма сердца, ЭКГ можно регистрировать со скоростью движения бумажной ленты 25 или 10 мм/с.
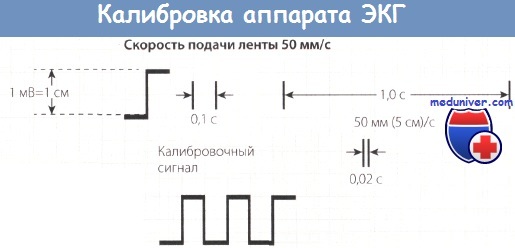
3. Измерение отдельных зубцов и интервалов. После регистрации калибровочного сигнала до появления кривой сердечного сокращения регистрируется прямая линия. Это так называемая изоэлектрическая, или нулевая, линия. Если зубец направлен вверх, т.е. располагается над изоэлектрической линией, то он считается положительным.
И, наоборот, зубец считается отрицательным, если он направлен вниз от изоэлектрической линии. Кроме того, ЭКГ-показатели, в частности высоту или глубину зубцов, при необходимости количественной оценки характеризуют также в милливольтах или миллиметрах. При измерении электрокардиографических показателей толщину изоэлектрической (нулевой) линии не засчитывают.
Ширину зубцов, например комплекса QRS, определяют только в секундах. Горизонтальный отрезок кривой длиной 1 мм соответствует временному интервалу 0,02 с, т.е. наименьшей клетке на бумажной ленте. Так, 5 маленьких клеток соответствуют 0,1 с при скорости движения бумажной ленты 50 мм/с.
4. Определение частоты сокращений желудочков
Частоту сокращений желудочков определяют по следующей формуле: Частота сокращении = 60/Интервал RR, с.
Интервал RR представляет собой расстояние от одного зубца R до следующего зубца R. В настоящее время частоту сокращений желудочков можно определить при помощи электрокардиографической линейки. При этом следует обратить внимание, как считывается с линейки ЧСС: по двум или по трем интервалам RR.
В настоящее время из практических соображений все чаще пользуются линейками, рассчитанными для определения ЧСС по двум интервалам RR, так как они позволяют определить ЧСС и при выраженной брадикардии, достигающей 30 в минуту, в то время как линейки, рассчитанные для определения по трем интервалам RR, не позволяют сделать это при брадикардии менее 50 в минуту.
5. ЭКГ-отведения
– При регистрации ЭКГ в настоящее время используют 12 стандартных отведений: 6 отведений от конечностей и 6 грудных.
– В неотложных ситуациях, например при нарушениях ритма сердца, часто бывает достаточно ограничиться регистрацией ЭКГ только в отведениях от конечностей (эйнтховенских отведениях).
– 6 отведений от конечностей (I, II, III и aVR, aVL, aVF) расположены во фронтальной плоскости, а б грудных отведений (V1-V6) – в горизонтальной плоскости, проходящей через сердце.
При помощи этих 12 отведений можно получить пространственное представление о распределении электродвижущей силы (ЭДС) сердца и о ее изменениях.
Для точного анализа ЭКГ в настоящее время необходимо обязательно зарегистрировать ЭКГ в 12 так называемых стандартных отведениях. Это 6 отведений от конечностей и 6 грудных отведений.
12 стандартных отведений ЭКГ:
а) 6 отведений от конечностей:
• Эйнтховенские отведения, т.е. биполярные отведения от конечностей (I, II, III)
• Отведения Гольдбергера, или усиленные однополюсные отведения от конечностей (aVR, aVL, aVF)
б) 6 грудных отведений:
• Отведения Вильсона, или однополюсные грудные отведения (V1-V6)
ЭКГ тведения от конечностей
Шесть отведений от конечностей включают в себя 3 эйнтховенских отведения и 3 отведения Гольдбергера. Эти отведения, дополняя друг друга, дают представление об электродинамических феноменах во фронтальной плоскости сердца, т.е. в направлении «спереди назад».
Электроды от конечностей распознают по цвету и накладывают над запястьями и голеностопными суставами.
Расположение электродов, накладываемых на конечности:
• правая рука: красный
• левая рука: желтый
• левая нога: зеленый
• правая нога: черный
* “Каждая Женщина Злее Собаки (Ч)”

Цветовое обозначение электродов нужно хорошо запомнить, так как если его не запоминают или забывают, то, как правило, путают электрические провода. Как показывает опыт, чаще всего путают красный и желтый электроды, накладываемые на руки, что приводит к неправильной интерпретации ЭКГ. Цветовую маркировку четырех электродов лучше всего запомнить по расположению сигналов светофора: красному, желтому, зеленому:
• начинают с наложения красного электрода на правую руку,
• затем накладывают желтый электрод на левую руку
• зеленый электрод на левую ногу;
• после чего накладывают черный электрод заземления на правую ногу.
Учебное видео последовательности наложения электродов ЭКГ
Редактор: Искандер Милевски. Дата обновления публикации: 22.7.2021
Как правильно делать ЭКГ, классификация различных методик, этапы диагностики
2017.07.26 800 Диагностика
Процедура снятия ЭКГ назначается кардиологом при подозрении на заболевания сердца и сосудов. Некоторые категории граждан регулярно проходят это обследование по причине протекания хронических заболеваний или по роду профессиональной деятельности. Пациенты, которым впервые назначили этот способ диагностики, задаются вопросом, зачем нужно делать ЭКГ?
Описание обследования
Сердцебиение сопровождается электрическими импульсами, которые регистрируются специальным прибором – кардиографом. Прибор имеет несколько датчиков, собирающих информацию с различных точек человеческого тела, которые расположены в области грудной клетки, на верхних и нижних конечностях. Кардиограмма представляет собой волны на графике, соответствующие каждой из фаз сердечного ритма.
Как делают ЭКГ? Процедура для пациентов разных возрастов проводится по одной и той же схеме. Смысл манипуляций – фиксация сокращений и расслаблений сердечной мышцы. Диагностическое мероприятие проводится поэтапно: вначале датчики фиксируют на теле человека, а затем электроды передают информацию о работе сердца в прибор.
Кардиограф выдает график, согласно которому специалист определяет наличие у пациента той или иной патологии и составляет подходящую схему терапии. Процедура проводится быстро и не имеет абсолютных противопоказаний к выполнению.
При помощи ЭКГ диагностируются такие сердечно-сосудистые заболевания, как пороки сердца, инфаркт миокарда, воспалительные заболевания и др. Имеет значение не только правильное проведение ЭКГ, но и подготовка к нему, грамотная расшифровка результата. Только эти мероприятия в комплексе позволят своевременно выявить и устранить опасные патологии системы кровообращения.
Сколько раз в год можно делать обследование? ЭКГ рекомендуется выполнять с периодичностью раз в год лицам старше 40 лет, пациентам, имеющим проблемы с сердцем. Как часто пациенту требуется проходить обследование, определяет врач в зависимости от состояния его здоровья.
Стандартная схема проведения исследования
Врач делает ЭКГ следующим образом:
- Перед установкой датчиков убеждается, что на теле больного не присутствуют металлические украшения. Тело пациента освобождается от лишней одежды, обнажается верхняя часть туловища, область запястий и голеней.
- Точки прикрепления электродов обрабатываются специальными составами для лучшего прикрепления датчиков к поверхности кожи.
- Человек принимает горизонтальное положение, лежа на спине. Перед тем как сделать ЭКГ, врач записывает всю информацию о пациенте.
- Датчики фиксируются на теле при помощи специальных зажимов. Приборы размещают в нижней части предплечий, внешней и внутренней области голеней.
- Грудные отведения прикрепляют к коже грудной клетки в 6 зонах при помощи липкой ленты.
- Датчики подключают к прибору по определенной схеме: красный провод крепят к правой руке; желтый – к левой верхней конечности; зеленый – к левой нижней, белый – к грудной клетке.
- Происходит регистрация отведений. По стандартной схеме датчики регистрируются за счет поочередного соединения: 1 отведение – датчик от левой верхней конечности соединяют с электродом правой руки; 2 отведение – датчик от правой верхней конечности совмещают с электродом левой ноги; 3 отведение – совмещают датчики конечностей, расположенных с левой стороны.
 Стандартная схема выполнения ЭКГ
Стандартная схема выполнения ЭКГ
Важно! Во время процедуры человек должен не двигаться и пребывать в спокойном психоэмоциональном состоянии.
Для регистрации электрокардиограммы пациенту рекомендуется следовать некоторым правилам:
- во время диагностического мероприятия ровно дышать и избегать эмоциональных перегрузок;
- не принимать пищу за 2-3 часа до процедуры;
- пациентам с сильной одышкой рекомендуется выполнять процедуру в положении сидя;
- женщинам следует снять бюстгальтер.
У пациентов, которые никогда не делали ЭКГ, часто возникает вопрос – сколько по времени проходит исследование? Ответ: около 3-5 минут. Еще один вопрос, интересующий женщин, – нужно ли снимать лифчик перед ЭКГ? Ответ: при регистрации ЭКГ присоски ставят на поверхность кожи грудной клетки, а любые материалы, в том числе и бюстгальтер, создают помехи.
 ЭКГ женщинам
ЭКГ женщинам
Нестандартные схемы
Для обследования сердечных ритмов, проявляющихся только во время физической активности, применяются нестандартные схемы ЭКГ, например, стресс-тест. Измерения ритма сердца проводятся после упражнений на беговой дорожке или велосипеде. Если у больного имеются противопоказания к физическим нагрузкам, то для проведения стресс-теста ему вводят внутримышечно препараты, стимулирующие работу сердца.

Стресс-тесты назначаются для диагностики у пациента ишемической болезни сердца на ранних стадиях развития, не проявляющейся характерной симптоматикой.
За несколько часов до того, как делается процедура, из рациона исключаются алкогольные и кофеинсодержащие напитки.
Следует знать! ЭКГ сердца по стандартной схеме проводится в лежачем положении. Но при необходимости подтверждения нарушений сердечного ритма или проводимости сердечных артерий процедуру проводят в положении стоя. Перед ЭКГ женщинам понадобится только снять бюстгальтер, а мужчинам желательно сбрить волосы на груди, чтобы запись электрокардиограммы прошла как можно лучше.
Если стресс-тесты регистрируют аномальные показатели, то диагностику проводят с гипервентиляцией легких. Для чего используется эта методика? Неспецифические изменения на кардиограмме могут появиться по двум причинам – из-за усиленной физической активности или в результате заболеваний сердечно-сосудистой системы.
Чтобы понять причину аномалии, врач предлагает пациенту дышать ровно и глубоко. За это время в организме протекают адаптационные изменения, а линия на ЭКГ приобретает нормальный физиологический вид. Если после гипервентиляции сердечный ритм учащается в два и более раза относительно контрольного результата, то пробу считают положительной. Это свидетельствует о наличии у больного нейродисциркулярной дистонии.
Стресс-тест с гипервентиляцией не проводится детям и пациентам, страдающим от проблем с мозговым кровообращением, поскольку исследование может спровоцировать спазм сосудов.
Если у больного отмечается предрасположенность к нерегулярному ритму, то ему назначают холтеровский мониторинг. В этом случае с помощью стандартной схемы не удастся выявить отклонение за несколько минут. Прибор для проведения холтеровского мониторинга имеет 2, 3 или 12 клапанов. Его носят в течение 24-48 часов.
Устройство для холтеровского мониторинга
Как правильно носить устройство? Самоклеющиеся датчики крепят к обработанным участкам кожи. Провода, отходящие от электродов, поступают к записывающему аппарату. Во время исследований человек может вести привычный образ жизни.
Основное условие во время исследования – избегать намокания устройства. Параллельно с холтеровский мониторингом пациент должен записывать моменты появления неприятных признаков в области сердца. Врач будет сравнивать сделанные записи с показаниями устройства.
ЭКГ, как простой и одновременно достоверный способ определения сердечных заболеваний, используется с 1873 года. На деятельности органа кровообращения отражаются не только сердечно-сосудистые патологии, но и другие нарушения в организме. При возникновении неприятных сердечных симптомов сделайте ЭКГ, чтобы врач смог отследить аномалии в работе органа и назначить своевременную схему терапии.
Проведение ЭКГ При проведении ЭКГ покоя также могут быть обнаружены такие заболевания, как:
- Аритмия (нарушение сердечного ритма);
- Тахикардии (быстрое биение сердца);
- Брадикардия (урежение частоты сердечных сокращений);
- Гипертрофия желудочка (утолщение сердечной мышцы);
- Дилатации предсердий (расширение полости предсердия);
- Наличие или отсутствие ишемических областей (где сердечная мышца не получает достаточного количества крови и питательных веществ из-за сужения артерий, питающих сердце);
- Наличие или отсутствие некрозных областей миокарда (где сердечная мышца не получает крови и питательных веществ из-за заблокированных коронарных артерий);
- Прошлый или текущий инфаркт миокарда. В этом отношении ЭКГ обеспечивает точный диагноз острой или хронической ишемии, имеющих возможность определить точное состояние сердечной мышцы;
- Гипертрофическая кардиомиопатия (это генетический дефект, в котором сердечная мышца утолщается ненормально).
В Центральном клиническом госпитале ФТС России, ЭКГ покоя проводится на электрокардиографах: GE Healthcare MAC 5500, SCHILLER CARDIOVIT AT-102 и SCHILLER CARDIOVIT AT-1 в реальном режиме. Программное обеспечение обладает передовым анализом и современной интерпретации последнего поколения, а так же позволяет передавать изображения в режиме Daikom.
Отделение
По техническим причинам телефон 48-88-88 не работает!

Для связи с нами просим звонить по телефонам: 47-77-02, 47-77-03.
Проблема вскоре будет устранена! Спасибо за понимание.
ЭКГ (электрокардиография) – это популярный метод исследования сердечной мышцы, который активно применяется в кардиологии с начала 20 века. Он позволяет самостоятельно диагностировать многие заболевания сердца. Однако существуют случаи, когда определенные нарушения в работе данного органа можно увидеть только в период приступа. Специально для этого был разработан метод ЭКГ с нагрузкой. Он подразумевает провоцирование организма на развитие приступа и фиксацию данных о работе сердечной мышцы в такой момент.
ЭКГ с нагрузкой предполагает следующие способы диагностики скрытых нарушений:
- функциональные пробы;
- велоэргометрия;
- тредмил;
- Холтер-мониторирование.
Все вышеперечисленные методы применяет наш хабаровский диагностический центр «Клиника Современных Технологий». Рассмотрим каждый из них подробнее.
Функциональные пробы
Это наиболее простой и доступный способ диагностики скрытой патологии сердца. Для того, чтобы сделать ЭКГ в Хабаровске такого плана, необходимо иметь лишь электрокардиограф и секундомер. В данном случае определяются допустимые способности сердца выдерживать физическую нагрузку, а также период восстановления после нее.
Пациента просят выполнить разные физические упражнения и фиксируют отрезок времени, в течение которого миокард приходит в свое нормальное состояние. Обычно восстановительный период длится 3 минуты.
Что входит в функциональные пробы:
- метод Мартинэ (20 приседаний);
- бег;
- степ-тесты;
- клино-ортостатическая проба для детей.
Функциональные испытания проводят для оценки профпригодности военных и спортсменов. Школьникам таким образом определяют группу здоровья, что важно для посещения физкультуры и некоторых секций.
Велоэргометрия
В данном случае ЭКГ с нагрузкой проводится на специальном велосипеде, который задает интенсивность кручения педалей. Метод очень информативен, помогает провести диагностику стенокардии, выявить ишемию сердца, сердечную недостаточность, скрытую артериальную гипертензию, а также оценить динамику прохождения болезни и эффективность подобранной терапии.
Проводится для пациентов от 15 до 75 лет.
Тредмил
Аналогичен предыдущему методу, только в качестве спортивного оборудования здесь используется беговая дорожка с наклоном. Каждый определенный отрезок времени угол наклона увеличивается. Данные с электрокардиографа фиксируются во время и после тестовой ходьбы, далее выполняется сравнение с показателями нормы.
Сделать ЭКГ в Хабаровске такого плана можно и ребенку.
Холтер-мониторирование
Данный вид исследования сердечной мышцы можно только частично назвать методом ЭКГ с нагрузкой. Специальный аппарат фиксируется на пациенте на сутки и измеряет активность сердца при выполнении привычных бытовых задач. Человек должен провести этот день в своем
обычном ритме, детально фиксируя все действия в дневнике (от этого во многом зависит точность интерпретации). Метод не имеет никаких противопоказаний.
Если вам необходимо сделать ЭКГ в Хабаровске – обращайтесь в наш диагностический центр.
Можно ли пациенту с имплантированным электрокардиостимулятором (ЭКС) проводить УЗИ, КТ и МРТ?
УЗИ (ультразвуковое исследование) – это достаточно удобный и высокоинформативный метод диагностики. Исследование проводится с использованием ультразвуковых волн (звуковой волны высокой частоты). Датчик посылает ультразвуковой сигнал, отраженные волны возвращаются, информация перерабатывается компьютером и выводится на монитор. Ультразвуковые волны никак не могут повлиять на работу электрокардиостимулятора. Поэтому, пациентам с кардиостимуляторами можно проводить УЗИ любой части тела, даже области самого кардиостимулятора.
КТ (компьютерная томография) современный и достаточно информативный метод исследования, в основе которого лежит рентгеновское излучение, которое проходит через тело пациента в разных направлениях. Ослабленную интенсивность излучения на выходе из тела больного измеряют детекторы. Компьютер обрабатывает всю полученную информацию и выводит на экран в виде изображения.
Рентгеновские лучи на влияют на работу кардиостимулятора. Даже сама операция по имплантации ЭКС проводится под рентген-аппаратом. Поэтому пациентам можно делать и рентгенграфию, и флюорографию, и КТ.
Немного сложнее ситуация с МРТ.

Магнитро-резонансная томография (МРТ) современный и широко распространенный метод диагностики, основанный на получении резонанса от ядер водорода при воздействии на них сильным электромагнитным излучением, т.е. в основе лежит сильное магнитное поле, которое выводит из строя кардиостимулятор.
Поэтому на дверях кабинета МРТ весит предупреждение, что вход в кабинет с имплантированным кардиостимулятором опасен для жизни и строго запрещен.
Но не всегда МРТ можно заменить другими методами диагностики. Многие заболевания диагностируются именно по данным МРТ. Какой же выход у этих пациентов?
В настоящее время имеются кардиостимуляторы, совместимые с МРТ, на паспорте которых имеется специальная пометка «MR». Выполнение МРТ у больных с МРТ-совместимым кардиостимулятором требует перевода кардиостимулятора в специальный режим. Т.е. перед проведением процедуры МРТ необходимо посетить своего врача и перевести с помощью программатора кардиостимулятор в МРТ-совместимый режим. После проведения МРТ, необходим перевод ЭКС в обычный режим работы.
Кардиостимулятор имплантируется на длителное время (в среднем 10 лет). Перед имплантацией обязательно поинтересуйтесь у своего лечащего врача, какой кардиостимулятор Вам будут имплантировать и с каким функциями. Возможно в ближайшее время Вам не требуется МРТ-диагностика, но Вы не знаете, что Вам будет с Вами через 3-5-7 лет.
Выбирайте для себя лучшее и живите полноценной жизнью
Полезная информация
 Медицина для взрослых Наши услуги Кардиология экг с нагрузкой ЭКГ с нагрузкой — проба Мартинэ (20 приседаний за 30 сек.). Функциональная проба – часть комплексной методики врачебного контроля лиц, занимающихся физической культурой и спортом, а также при поступлении в ряд учебных заведений. Применение таких проб необходимо для характеристики функционального состояния организма занимающегося и его тренированности.Пробу с физической нагрузкой желательно проводить утром натощак. За три часа до проведения пробы так же следует исключить курение, употребление напитков с кофеином и алкоголем. На обследование необходимо приходить в удобной одежде.Проба с физической нагрузкой в виде пробы Мартинэ (20 приседаний) проводится в дополнение к основной ЭКГ для оценки устойчивости сердечно-сосудистой системы к физической нагрузке и процессов восстановления её деятельности после прекращения нагрузки. Это обследование может проводиться, как в рамках общей диспансеризации, так и для оценки динамики в процессе лечения сердечно-сосудистых заболеваний. Помимо этого данное обследование назначается лицам при профотборе на работу, требующую высокую физическую нагрузку. Как проходит диагностическое обследование:
Медицина для взрослых Наши услуги Кардиология экг с нагрузкой ЭКГ с нагрузкой — проба Мартинэ (20 приседаний за 30 сек.). Функциональная проба – часть комплексной методики врачебного контроля лиц, занимающихся физической культурой и спортом, а также при поступлении в ряд учебных заведений. Применение таких проб необходимо для характеристики функционального состояния организма занимающегося и его тренированности.Пробу с физической нагрузкой желательно проводить утром натощак. За три часа до проведения пробы так же следует исключить курение, употребление напитков с кофеином и алкоголем. На обследование необходимо приходить в удобной одежде.Проба с физической нагрузкой в виде пробы Мартинэ (20 приседаний) проводится в дополнение к основной ЭКГ для оценки устойчивости сердечно-сосудистой системы к физической нагрузке и процессов восстановления её деятельности после прекращения нагрузки. Это обследование может проводиться, как в рамках общей диспансеризации, так и для оценки динамики в процессе лечения сердечно-сосудистых заболеваний. Помимо этого данное обследование назначается лицам при профотборе на работу, требующую высокую физическую нагрузку. Как проходит диагностическое обследование:
- Сначала выполняют ЭКГ в покое.
- Затем выполняется физическая нагрузка — проба Мартинэ (20 приседаний за 30 сек.).
- После выполненной нагрузки регистрируют ЭКГ сразу после выполнения нагрузки, а затем — через 3 мин. отдыха. Анализируют величину изменений показателей сразу после работы в сравнении с покоем, длительность и характер восстановления.
Оценка результата. При хорошем функциональном состоянии сердечно-сосудистой системы изменение ЧСС и пульсового давления на пробу Мартинэ не превышает 50…80 % от цифр покоя. Определяется увеличение ЧСС после приседаний сравнительно с исходной в % . Например, пульс исходный 60 уд./мин., после 20 приседаний 81 уд./мин., поэтому (81–60) : 60 ґ 100 = 35%.Восстановление длится не более 3-5 минут. Тренированный организм при этом проявляет признаки экономизации деятельности сердечно-сосудистой системы и в покое, и в нагрузке.Восстановление пульса после нагрузки. Для характеристики восстановительного периода после выполнения 20 приседаний за 30 с на 3-й мин. восстановления выполняется ЭКГ, по величине разности ЧСС до нагрузки и в восстановительном периоде оценивается способность сердечно-сосудистой системы к восстановлениюРезультаты функциональных проб оцениваются в сопоставлении с другими данными врачебного контроля. Нередко неблагоприятные реакции на нагрузку при проведении функциональной пробы являются наиболее ранним признаком ухудшения функционального состояния, связанного с заболеванием, переутомлением, перетренированностью. 


