Клиническое течение крупноочаговой формы инфаркта
С клинической точки зрения кардиологи выделяют несколько периодов инфаркта миокарда крупноочагового характера:
- предынфарктный;
- острейший (ишемическая стадия);
- острый (некротическая стадия);
- подострый (организационная стадия);
- постинфарктный (этап рубцевания).
Расходятся пациенты и в описании боли. У кого-то наблюдается распирающая сердце болезненность, другие отмечают боль жгучего характера, а третьи и вовсе описывают болевой синдром, как ломящее или сдавливающее ощущение. Но все отмечают, что болевой синдром в считанные секунды достигает максимальной интенсивности, а затем держится на протяжении нескольких часов. У некоторых пациентов боль может носить волнообразный характер, то ослабевая, то усиливаясь. В единичных случаях больные отмечали полное отсутствие боли, у некоторых пациентов болевой синдром носил незначительный характер, поэтому они просто не придали этому симптому значения. И все же в большинстве клинических случаев болевой синдром носит интенсивный и продолжительный характер.
Классификация по Killip
Критерии Киллипа применяются для определения сократительной функции сердца.
В основу классов тяжести положены клинические проявления, представленные в таблице.
Кстати! Классификация Киллипа разработана для оценки сердечной деятельности на фоне инфаркта миокарда, но применяется при других заболеваниях. Предназначена для определения тактики лечения.
Известен врачам также аритмический вариант инфаркта. Эта форма проявляется лишь нарушением частоты сердцебиения – пароксизмальной тахикардией, мерцательной аритмией или экстрасистолией.
Предынфарктный (продромальный) период
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
Механизм развития инфаркта
Инфаркт миокарда – одно из наиболее распространенных и при этом самых опасных заболеваний сердечно-сосудистой системы. Он характеризуется высокой летальностью, большая часть которой приходится на первые часы приступа кислородного голодания (ишемии) сердечной мышцы. Некротические изменения необратимы, но возникают в течение несколько часов.
Множество факторов влияет на сердечно-сосудистую систему, повышая риск возникновения инфаркта. Это курение, несбалансированный рацион с большим количеством транс-жиров и углеводов, гиподинамия, сахарный диабет, неправильный образ жизни, ночная работа, подверженность стрессам и множество других. Причин же, которые непосредственно приводят к ишемии, всего несколько – это спазм коронарных сосудов, питающих сердце (острая сосудистая недостаточность), их закупорка атеросклеротической бляшкой или тромбом, критическое увеличение потребностей миокарда в питании (например, во время тяжелых физических нагрузок, стресса), повреждение стенки сосуда с его последующим разрывом.
Сердце способно компенсировать ишемию некоторое время за счет накопленных внутри кардиомиоцитов (клеток сердечной мышцы) питательных веществ, однако запасы исчерпываются уже через несколько минут, после чего клетки отмирают. Зона некроза не может принимать функциональное участие в работе мышечного органа, вокруг нее возникает асептическое воспаление, присоединяется системный иммунный ответ на повреждение. Если в нужный момент не оказать помощь, зона инфаркта продолжит расширяться.
Важнейшим методом диагностики инфаркта является ЭКГ (электрокардиограмма), которая легкодоступна, и может быть проведена уже в карете скорой помощи с целью идентификации типа и локализации повреждения. По изменениям электрической активности сердца можно судить обо всех параметрах инфаркта – от размеров очага до длительности.
Классификация инфарктов миокарда и различия видов

Инфарктом миокарда называют поражение сердечной мышцы из-за нарушения ее кровоснабжения. В той части, где развилось кислородное голодание, отмирают клетки, первые погибают уже через 20 минут после прекращения поступления крови.
Инфаркт входит в топ заболеваний, которые вызывают смертность населения. Ежегодно только в Европе по этой причине умирает 4,3 млн жителей.
Классификация инфарктов миокарда подразумевает под собой четыре стадии развития заболевания по времени и клинической картине – повреждения, острая, подострая, рубцовая.
Локализация
Локализация пораженной области очень широка и охватывает практически весь орган. По этому признаку есть следующие виды ИМ:
- передний — локализуется строго на передней стенке органа;
- переднеперегородочный – помимо передней стенки захватывает и часть перегородки;
 септальный или перегородочный — расположен в толщине межжелудочковой перегородки;
септальный или перегородочный — расположен в толщине межжелудочковой перегородки;- в области верхушки сердца;
- передневерхушечный – расположен на верхушке сердца с захватом передней стенки;
- переднебоковой – расположен на передней стенки и переходит на левую;
- переднебазальный – верхняя часть передней стенки неподалеку от предсердия;
- боковой расположен в левой стенке;
- задний – на середине задней стенки;
- заднебоковой;
- заднебазальный.
Также есть инфаркт левого и правого желудочков, отдельно межжелудочковой перегородки.
При диагностики точное место расположение некроза указывать не обязательно. Достаточно обозначить примерную область поражения.
Диагностика проводится в клинических условиях и под наблюдением специалиста. Атипичные формы опасны тем, что большинство пациентов, не подозревая у себя инфаркта, не обращаются за квалифицированной помощью.
Инфаркт миокарда по стадиям
У большей части пациентов инфаркт миокарда развивается постепенно. Сначала у больного со стенокардией увеличивается частота и продолжительность сердечных приступов, снижается порог физической нагрузки, возникают боли в загрудинной области, которые не беспокоили уже много лет. А «Нитроглицерин» не купирует болевой синдром так быстро, как раньше.
После начала приступа и появления стойкой ишемии и некроза выделяется 4 стадии развития инфаркта, каждая имеет свои клинические симптомы и проявления на кардиограмме.
- Бледные кожные покровы, холодный пот, синий носогубный треугольник.
- Аускультативно отмечается приглушение I тона в зоне верхушки.
- Частота пульса меняется. По данным статистики, нарушение ритма и проводимости, тахикардия или брадикардия, наблюдается у 90% больных.
- Давление сначала повышается, а потом падает.
- Появляется одышка, в некоторых случаях наблюдаются признаки легочной недостаточности.
- В анализе крови отмечается рост уровня тропонина и миоглобина.
Диагностика
На основании одних только симптомов поставить диагноз нельзя. Чтобы подтвердить наличие патологического процесса, используют лабораторные и инструментальные методики. Главным диагностическим методом является электрокардиограмма. В ходе процедуры можно заметить изменения в сердечной мышце, вызванные инфарктом. Также для подтверждения болезни назначают:
- Ультразвуковое исследование сердца.
- Ангиографию коронарных сосудов.
- Сцинтиграфию.
- Биохимический анализ крови. При инфаркте в крови увеличивается уровень тропонина, креатинфосфокиназы, миоглобина. Эти показатели свидетельствуют о некрозе миокарда.
Диагностика инфаркта миокарда проводится в условиях стационара.
Особое внимание следует уделять боли. Это основной симптом приступа. Во время инфаркта она бывает жгучей, колющей или сжимающей. Интенсивность болевого синдрома очень высокая. Облегчить самочувствие не помогает Нитроглицерин. Это состояние может наблюдаться несколько минут или часов.
Причина №3 — Малоактивный образ жизни
У тех, кто ведет пассивный образ жизни, замедляется кровообращение и вырабатывается меньше ферментов, расщепляющих жиры. Они оседают на стенках сосудов и формируют внутри них атеросклеротические бляшки.
Другие факторы, которые провоцируют болезнь:
потребление алкогольных напитков;
половая принадлежность — у мужчин инфаркт диагностируется в 3-5 раз чаще, чем у женщин.;
Патологическая анатомия инфаркта миокарда
Патанатомически в центре инфаркта размещается место некроза, по его периметру – участок повреждения, а далее – зона ишемии. Поражение имеет неправильную форму, выглядит как пятно глинистого цвета на красном фоне здоровой ткани.
В зависимости от размера некротизированного участка выделяют две формы инфаркта миокарда – мелкоочаговая и крупноочаговая. Они, в свою очередь, делятся по степени проникновения некроза вглубь тканей на несколько видов.
- крупноочаговый:
- трансмуральный;
- интрамуральный;
- мелкоочаговый:
- субэпикардиальный;
- субэндокардиальный.
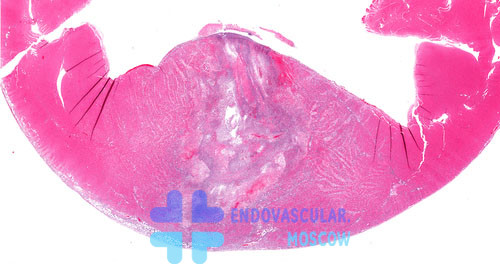
Фото среза левого желудочка сердца с зоной инфаркта
Что такое трансмуральный инфаркт миокарда? Это наиболее тяжелый вариант развития патологии, при котором некроз проходит через все ткани сердца. В отличии от трансмурального интрамуральный инфаркт возникает только в мышечном слое и не повреждает остальные ткани органа.
Субэпикардиальный некроз развивается с той стороны мышечной стенки сердца, которая ближе к эпикарду, а субэндокардиальный – ближе к эндокарду.
В течении заболевания выделяют несколько периодов, во время которых происходят основные изменения в поврежденном органе:
- Наиболее острый – возникновение ишемии определенного участка и образование некроза, его длительность составляет от 30 до 120 минут.
- Острый – завершение некротических изменений и размягчение поврежденного участка – миомаляция. Длиться около 10 дней.
- Подострый – формирование рубца в месте некроза. Начинается после завершения миомаляции и длится 4-8 недель.
- Послеинфарктный – уплотнение рубца и адаптация миокарда к новым условиям работы. Может длиться до полугода.
Самый опасный острый период, поскольку именно в нем развиваются осложнения инфаркта, которые приводят к смерти.
- крупноочаговый:
- трансмуральный;
- интрамуральный;
- мелкоочаговый:
- субэпикардиальный;
- субэндокардиальный.
Реабилитация
Реабилитация после инфаркта миокарда начинается в зависимости от тяжести состояния, начиная с четвертого дня болезни. В первый день реабилитации больной может только присесть на кровати под контролем врача. Через какое-то время (в среднем неделя от начала болезни) больной может встать и сделать пару шагов. Еще через неделю разрешено немного пройтись по палате и только на третьей неделе пациенту разрешают выходить в коридор.
В дальнейшем пройденное за день расстояние постепенно увеличивается и при благополучном течении больные могут быть переведены в санаторий, где им назначается специальная физкультура и пешие прогулки. Так же важно правильное питание таких больных с исключением соли и животных жиров и преобладанием растительной пиши и морепродуктов.
При правильном лечении и реабилитации последствия инфаркта миокарда часто удается свести к минимуму. Из-за выхода из строя участка сердечной мышцы у пациентов после инфаркта может развиваться сердечная недостаточность с прогрессированием симптомов (одышки, отеков), так же вследствие и инфаркта могут появляться различные аритмии.
Диагностика
На основании одних только симптомов поставить диагноз нельзя. Чтобы подтвердить наличие патологического процесса, используют лабораторные и инструментальные методики. Главным диагностическим методом является электрокардиограмма. В ходе процедуры можно заметить изменения в сердечной мышце, вызванные инфарктом. Также для подтверждения болезни назначают:
- Ультразвуковое исследование сердца.
- Ангиографию коронарных сосудов.
- Сцинтиграфию.
- Биохимический анализ крови. При инфаркте в крови увеличивается уровень тропонина, креатинфосфокиназы, миоглобина. Эти показатели свидетельствуют о некрозе миокарда.
Диагностика инфаркта миокарда проводится в условиях стационара.
Особое внимание следует уделять боли. Это основной симптом приступа. Во время инфаркта она бывает жгучей, колющей или сжимающей. Интенсивность болевого синдрома очень высокая. Облегчить самочувствие не помогает Нитроглицерин. Это состояние может наблюдаться несколько минут или часов.
Профилактика инфаркта миокарда
- антитромботическая терапия аспирином или его аналогами снижает риск рецидива инфаркта миокарда;
- бета-блокаторы назначают пациентам, у которых имеется нарушение функции левого желудочка;
- терапия препаратами, снижающими уровень холестерина в крови (статины);
- прием полиненасыщенных жирных кислот;
- ингибиторы ангиотензин-превращающего фактора.
Эксперты: Баргер С. И., кандидат медицинских наук, кардиолог Давид Дундуа, кандидат медицинских наук, кардиолог
Осложнения инфаркта миокарда 3-й группы (тяжелые):
• рецидивирующее или затяжное течение инфаркта миокарда;
• клиническая смерть;
• истинный или ареактивный кардиогенный шок;
• отек легких;
• острая правожелудочковая недостаточность;
• атриовентрикулярная блокада выше I ст. при переднем инфаркте миокарда;
• полная атриовентрикулярная блокада при любой локализации инфаркта миокарда;
• желудочковая пароксизмальная тахикардия;
• острая аневризма сердца;
• тромбоз и тромбоэмболии в различные органы;
• желудочно-кишечное кровотечение;
• недостаточность кровообращения II Б – III стадии (степени), а также резистентная форма;
• сочетание 2 и более осложнений 2-й группы (средней степени тяжести).
На все это огромное влияние оказывает уровень организационной и лечебно-профилактической помощи, начиная с доврачебного, затем стационарного этапа и завершая санаторно-поликлиническим.
Инфаркты, но не поражение миокарда
Существует ряд состояний, которые путают с инфарктом миокарда:
- Лакунарный инфаркт – это прекращение кровотока в одном из перфорантных сосудов головного мозга.
- Мочекислый – неопасное преходящее изменение в почках. Встречается почти у каждого новорожденного.
Существует разделение по количеству инфарктов миокарда:

 септальный или перегородочный — расположен в толщине межжелудочковой перегородки;
септальный или перегородочный — расположен в толщине межжелудочковой перегородки;
