Возможности холтеровского мониторирования в выявлении ишемии миокарда.
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
На сегодняшний день скрининговым методом выявления ишемии миокарда по-прежнему является нагрузочный ЭКГ-тест. Тем не менее, можно встретить противоречивые публикации о возможностях холтеровского мониторирования в диагностике ИБС, при этом большинство авторов указывает на невысокую (от 10 до 50%) чувствительность этого метода. Поэтому обсуждение места холтеровского мониторирования в алгоритме верификации ИБС представляется актуальнойтемой практической кардиологии.
Преимущества и недостатки холтеровского мониторирования по сравнению с нагрузочным тестированием.
В публикациях,о которых говорилось выше,большинство авторов использует двух- и трехканальные суточные регистраторы ЭКГ. Разумеется,чувствительность метода будет гораздо выше при использовании двенадцатиканального регистратора, хотя, конечно, ни один из холтеровских регистраторов не сможет заменить нагрузочный тест в качестве скринингового метода.
У этих двух методов исследования есть общее: динамика ЭКГ во времени. Во всем остальном они принципиально различаются. При этом у холтеровского мониторирования по сравнению с нагрузочным тестированием имеются три принципиальных недостатка:
- во время холтеровского мониторирования пациент сам выбирает нагрузочный режим, поэтому часто не достигается субмаксимальная ЧСС;
- нагрузка не носит непрерывно-нарастающего характера;
- нагрузочный режим не поддается немедленному контролю врача (возможен только ретроспективный анализ).
Тем не менее, у холтеровского мониторирования имеется ряд преимуществ в выявлении ишемии миокарда как по сравнению со стандартной ЭКГ покоя, так и по сравнению с нагрузочными тестами. К таким преимуществам относятся:
- возможность естественного моделирования (собирая анамнез, можно смоделировать практически любую типичную для пациента ситуацию,которая провоцирует ишемический приступ);
- возможность установления четкой причинно-следственной связи приступа и условий его возникновения (по дневнику сопоставляется активность пациента с временем начала и окончания эпизода ишемии);
- выявление немой ишемии миокарда, особенно в ночные часы;
- оценка эффективности антиангинальной терапии в зависимости от времени суток и возможность более четкой терапевтической коррекции с учетом других изменений (например, нарушений ритма и проводимости сердца).
Ишемией миокарда является ситуация недостаточности кровоснабжения миокарда с двумя различными исходами: последующим восстановлением обмена веществ в кардиомиоцитах (возникает нарушение процесса реполяризации и регистрируется динамика зубца Т) или прогрессирующим развитием повреждения мышечных волокон (проявляется определенными формами смещения сегмента ST выше или ниже изолинии). При дальнейшем ухудшении кровоснабжения сердца происходит необратимое повреждение большего количества миокардиоцитов, развитие воспаления и некроза. При этом отмечается выраженная динамика ST сегмента и изменение комплекса QRS.
Во время холтеровского мониторирования можно отчетливо увидеть первые два исхода коронарной недостаточности, о которых и пойдет разговор в этой лекции.
Варианты ишемической и неишемической динамики ST-T.
Не всякая динамика ST-T (конечной части желудочкового комплекса) должна расцениваться как ишемическая. Существуют наиболее типичные варианты ишемических изменений зубца Т и сегмента ST в мониторных отведениях, а также стереотипные состояния состояния, с которыми приходится дифференцировать эпизоды ишемии миокарда.
Динамика зубца Т
При ишемии миокарда в зависимости от зоны поражения (субэндокардиальная или субэпикардиальная) регистрируются различные зубцы Т: высокий заостренный, уплощенный или инвертированный (отрицательный).
Ведущее значение в диагностике ишемии имеет не фоновый характер этих изменений, а их динамика за все время регистрации. При этом самым сложным обстоятельством является то, что все три описанные формы зубца Т могут быть позиционными. Особенно часто такая динамика зубца Т регистрируется в ночное время. В сомнительных случаях имеет смысл сделать тестовые регистрации в разных положениях тела: стоя, лежа на правом и левом боку, лежа на спине, лежа на животе.
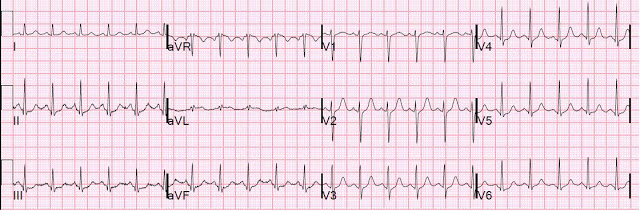
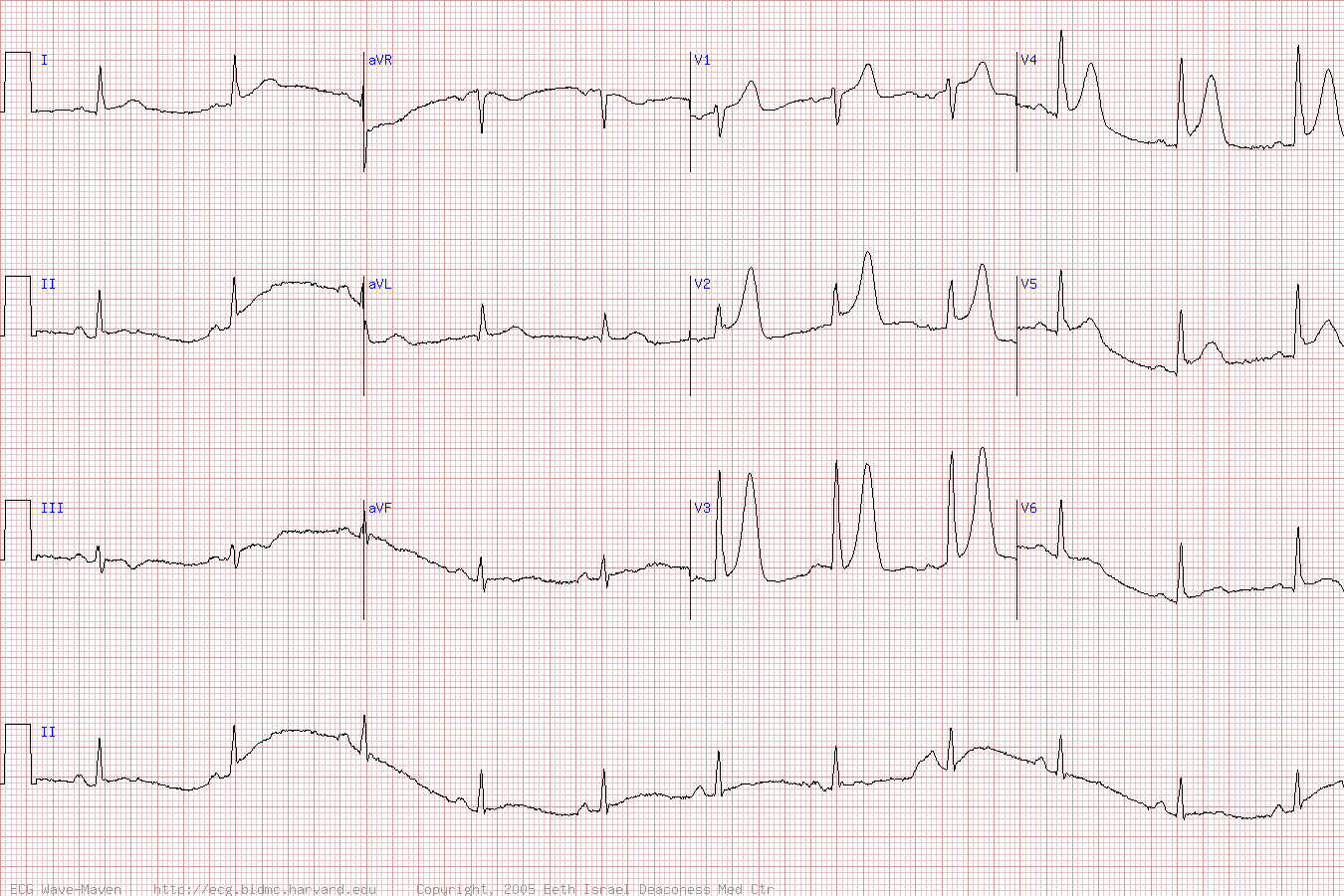
В отрыве от клинической картины, изменения зубца Т при регистрации ЭКГ покоя не специфичны для ишемической болезни сердца. Так, например, высокий заостренный зубец Т (рис.1)следует дифференцировать с синдромом ранней реполяризации желудочков, гиперкалиемией, провлениями алкогольной кардиомиопатии, ваготонией.
Рис. 1. Пациент К., 54 лет: на момент проведения холтеровского мониторирования уровень K+ в крови составил 5.35 мэкв/л (в норме до 4.7 мэкв/л).
При выявлении отрицательных или сглаженных Т зубцов необходимо дифференцировать ишемию миокарда с другими ситуациями, например:
- вариантами нормальной ЭКГ у детей и подростков;
- «спортивное сердце» (изменения ЭКГ на фоне интенсивных физических нагрузок в настоящее время или в прошлом);
- гипервентиляцией;
- проявлениями перикардита, миокардита (отрицательные Т зубцы в большинстве или во всех отведениях);
- аритмогенной дисплазией правого желудочка (чаще регистрируется отрицательный Т зубец в отведениях V1-V2);
- нарушением мозгового кровообращения (глубокие отрицательные зубцы Т с широким основанием);
- интоксикацией окисью углерода;
- типокалиемией.
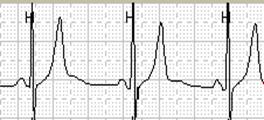
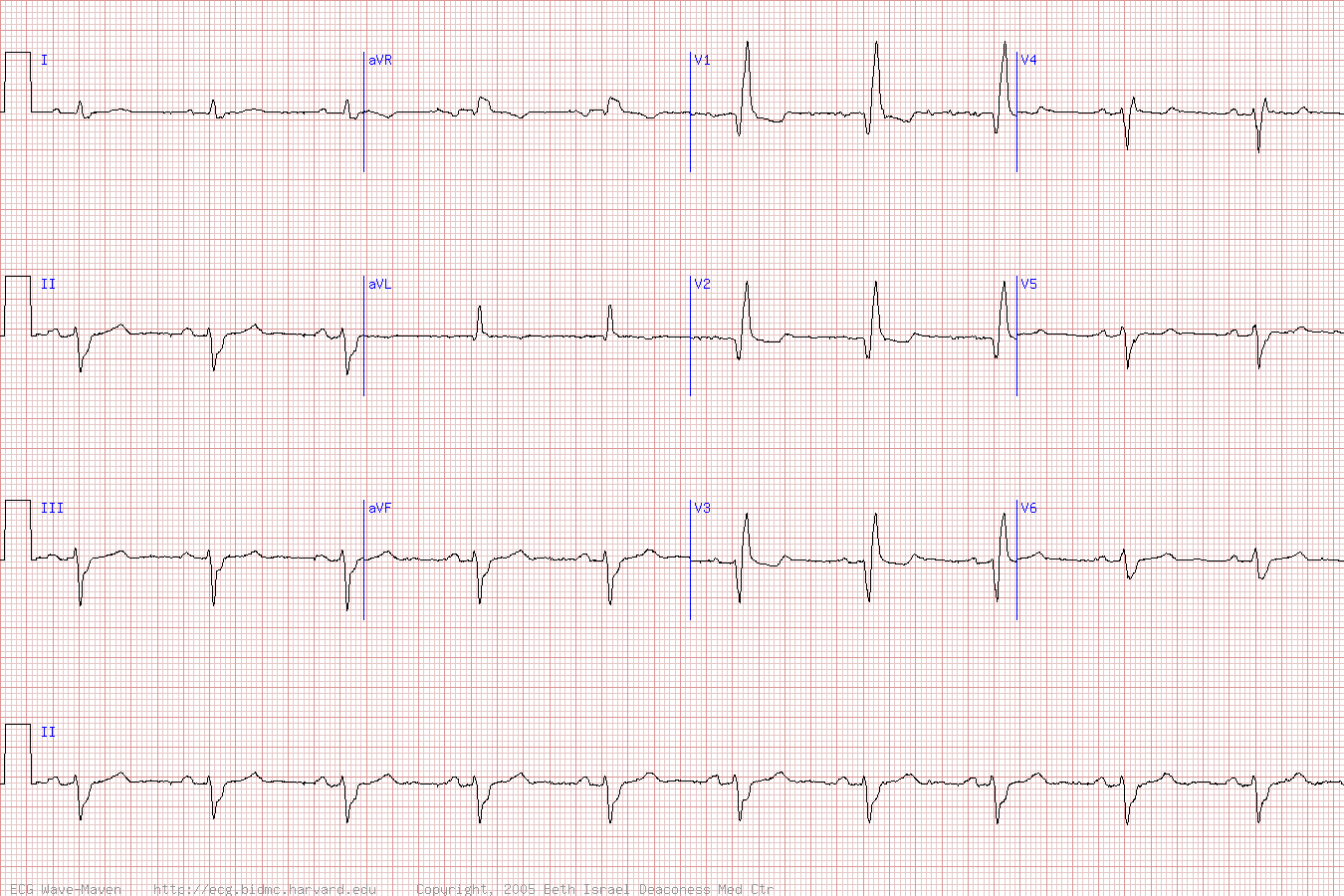
Именно соответствие по времени инверсии зубца Т типичному болевому приступу по дневнику (давящая боль в области сердца) делает наиболее вероятным ишемический характер инверсии зубца Т (рис.2).
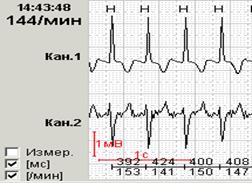
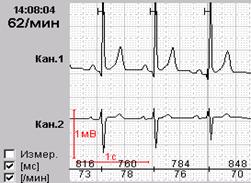
Рис.2.Больной Г., 63 лет: появление инверсии зубца Т при подъеме по лестнице (соответствует пометке в дневнике «давящая боль в груди»).
| А – ЭКГ в покое (чтение книги) | Б – ЭКГ при подъеме по лестнице |
 |  |
Динамика сегмента ST
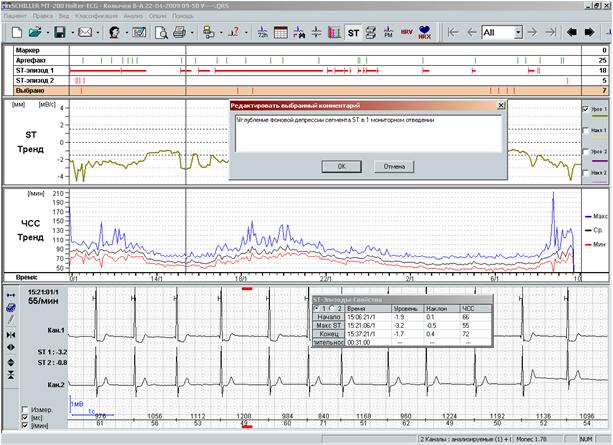
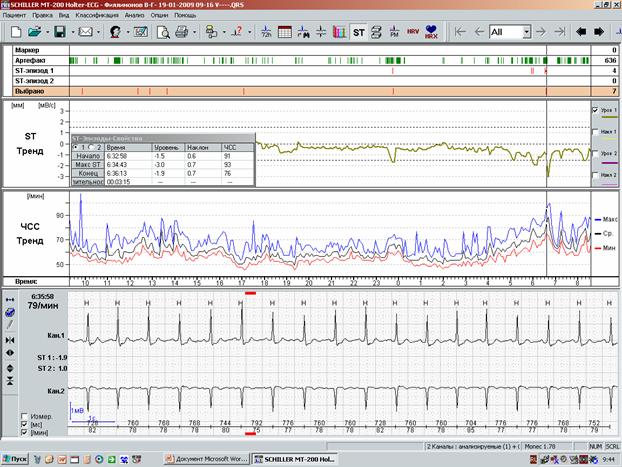
При проведении автоматического анализа данных суточного мониторирования ЭКГ формируется кривая временной дисперсии сегмента ST по отношению к изолинии. Эта кривая называется трендом ST. При этом идеальным для врача является возможность расположения рядом тренда STс таблицей абсолютных значений динамики, тренда ЧСС и соответствующего фрагмента ЭКГ. Выбирая фрагмент тренда, подозрительный на ишемическую депрессию сегмента ST, врач «блуждает» курсором по тренду и сопоставляет различные фрагменты ЭКГ между собой. Необходимо обязательно просмотреть все эпизоды элевации и депрессии сегмента ST не менее 1 мм (мы, со своей стороны, настоятельно советуем проверять все фрагменты тренда, близкие по абсолютному значению к 1 мм). Именно такой вариант работы программного обеспечения является, без сомнения, наиболее удобным для работы (рис.3).
Рис.3. Рабочее окно программы: тренд ST с таблицей абсолютных значений, тренд ЧСС и соответствующий курсору фрагмента ЭКГ.
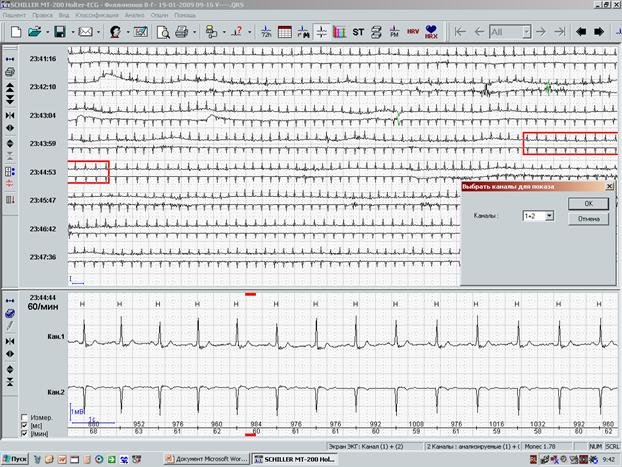
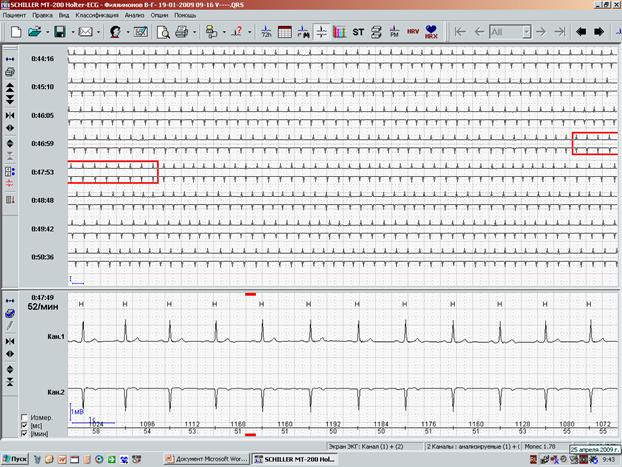
Все «подозрительные» фрагменты в обязательном порядке сопоставляются с записями дневника пациента в графе «Самочувствие», а также выводятся в окне «Обзор ЭКГ» (рис.4). Именно анализ полной регистрации ЭКГ дает возможность увидеть начало и окончание ишемических изменений. При этом программное обеспечение обязательно должно давать возможность выведения на экран любого из каналов или всех (по Вашему желанию) каналов, в которых производилось мониторирование.
Рис.4. Окно «обзор ЭКГ» – выведение подозрительного на ишемическую динамику фрагмента ЭКГ.
Диагностически значимой и наиболее специфичной является устойчивая горизонтальная (рис.5А) или косонисходящая (рис.5Б) депрессия сегмента ST в пределах одного и того же отведения.
Рис.5. Наиболее специфичная динамика сегмента ST: А-устойчивая горизонтальная депрессия, Б-косонисходящая депрессия.
Быстрая косовосходящая депрессии сегмента ST на фоне синусовой тахикардии также не является высокоспецифичной и носит физиологичный характер. Медленная косовосходящая и неустойчивая горизонтальная депрессия сегмента ST в сочетании с типичной клиникой является крайне подозрительной на ишемию миокарда (рис.6).
Рис.6. Медленная косовосходящая и неустойчивая горизонтальная депрессия сегмента ST.
При этом особенно важным является сравнение характера сегмента ST в покое и при нагрузке в течение суток: именно динамика сегмента от изолинии является наиболее показательной. Поэтому в распечатке значимых фрагментов ЭКГ в итоговом заключении свое место обязательно должен найти фрагмент, где сегмент ST находится на изолинии (рис.7).
Рис. 7. Тот же пациент: фрагмент регистрации в ночное время (сегмента ST находится на изолинии).
Нередко у одного и того же пациента можно увидеть разные морфологические варианты депрессии сегмента ST в течение суток, при этом клинические проявления ишемии могут быть абсолютно одинаковыми или отсутствовать.
Стоит также помнить, что при наличии во время мониторирования фоновой депрессии специфичность динамики сегмента ST снижается.
Сложность анализа всегда создают артефакты, «наводка» и «дрейф» изолинии при естественных движениях пациента. При этом снижение качества записи выявляется при наибольшей физической активности больного, т.е. как раз в то время, когда наиболее вероятна регистрация ишемических эпизодов.
Большое внимание при использовании холтеровского мониторирования уделяется диагностике немой (безболевой) ишемии миокарда, а также эпизодов ночной стенокардии. Именно жалобы пациента на боли в области сердца (дискомфорт, чувство нехватки воздуха) в ночные часы являются показанием к проведению суточного мониторирования ЭКГ с целью исключения ишемии миокарда. Необходимо помнить, что, имея возможность анализировать ЭКГ лишь в 2-3 отведениях (большинство регистраторов), практически не представляется возможным определять топику выявленных изменений.Поэтому для этих категорий пациентов предпочтительным будет использование двенадцатиканальных суточных регистраторов ЭКГ, особенно в тех случаях, когда речь идет о необходимости проведения коронароангиографии в ближайшие сроки. Именно в такой ситуации холтеровское мониторирование позволяет высказаться в пользу экстренной коронароангиографии без проведения нагрузочного теста.
При работе с программным обеспечением большое значение имеет возможность выбора вольтажа ЭКГ-сигнала. На рисунке 8 представлен один и тот же фрагмент регистрации с разным вольтажом, что создает разные впечатления при просмотре.
Рис. 8. Выбор вольтажа и абсолютное значение депрессии сегмента ST в одном и том же фрагменте холтеровской регистрации: А-максимальный вольтаж, Б-минимальный вольтаж.
| А | 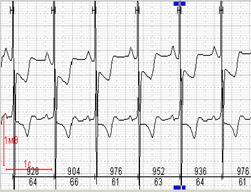 | Б | 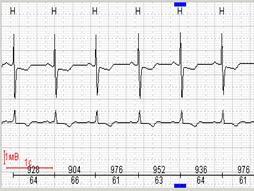 |
Так же как и при анализе стандартной ЭКГ покоя, анализ ишемических изменений значительно затрудняется при блокаде внутрижелудочковой проводимости, выраженной гипертрофии миокарда и т.п.
Кроме того, хотелось бы также напомнить о достаточно частых случаях ложноположительной диагностики ИБС у пациентов с тяжелой анемией, а также у женщин на фоне приема эстрогенов или в пременопаузе с фоновой депрессией сегмента ST. С такими пациентами нередко сталкивается каждый практикующий врач. Выявление динамики сегмента ST у таких больных требует обязательного полного дообследования (проведение нагрузочного тредмил-теста или велоэргометрии, перфузионной сцинтиграфии миокарда, стресс-эхокардиографии).
В заключении хотелось бы еще раз подчеркнуть место холтеровского мониторирования в алгоритме диагностики ИБС. Этот метод, конечно, не является скрининговым методом диагностики ИБС. Тем не менее, ценность суточной регистрации ЭКГ в выявлении ишемии миокарда неоспорима у некоторых категорий больных. Именно холтеровское мониторирование является методом выбора для тех пациентов, которым противопоказан нагрузочный тест (первые трое суток после обширного инфаркта миокарда для исключения ранней постинфарктной стенокардии) или для больных, где требуются особые условия воспроизведения коронарной недостаточности (ночная немая ишемия миокарда,вазоспастическая стенокардия). Нередко именно использование этого метода позволяет выработать правильную стратегию дальнейшего ведения тяжелых пациентов.
Элевация сегмента ST и инфаркт миокарда
Я долго думал о том, как написать этот раздел для врачей не кардиологов и пришел к выводу, что самым важным будет научится не пропустить признаки инфаркта. Считаю, что это будет большим достижением, чем забивать себе голову такими понятиями как: эндокардиальная, эпикардиальная ишемии и механизмами их развития, каким образом протекают стадии инфаркта различных стенок, какие артерии отвечают за тот или иной участок сердца и так далее. Оставим эти «фигуры высшего пилотажа» кардиологам, у нас цели более земные.
Итак начнем мы с самого главного — Инфаркт миокарда с элевацией ST. Такой инфаркт сопровождается очень высокой смертностью и требует срочного лечения, желательно открыть артерию в течение первых 60-90 минут. Поэтому пропустить его является непростительной ошибкой. Любому врачу, во чтобы то ни стало, необходимо научиться находить элевацию ST на ЭКГ. Вы можете не уметь определять ритм и блокады ножек пучка Гиса, но инфаркт с элевацией ST нужно знать в лицо!
С этого момента мы познакомимся с «розовыми ЭКГ», которые вы привыкли видеть ежедневно. Как всегда, я постараюсь использовать ЭКГ высокого качества, но во время инфаркта и/или когда больной мечется в кровати от боли в груди «образцовые ЭКГ» получаются редко.
Элевация ST и инфаркт с элевацией ST
Для того чтобы правильно оценить степень элевации нужно знать в каком месте ее измерять.
Вот посмотрите на картинку! Где вы будете измерять тут элевацию? Если возьмете левее, то будет меньше, правее — больше.
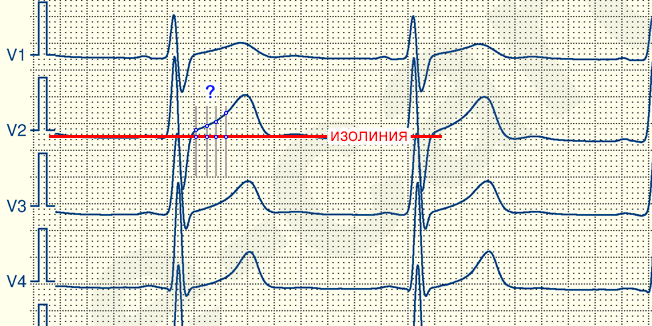
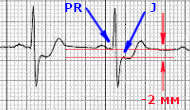
Для того чтобы стандартизировать измерения в практику была введена методика определения точки i ( ischemia ). Первым этапом в ее определении является поиск точки точку j (junction), которая находится в месте где заканчивается зубец S (если нет S, то R) и начинается сегмент ST. Если от точки j отступить 0,04 с (то есть 2 мм при скорости движения ленты 50 мм/сек), то в найдете точку i в которой и нужно измерять высоту элевации или депрессии.
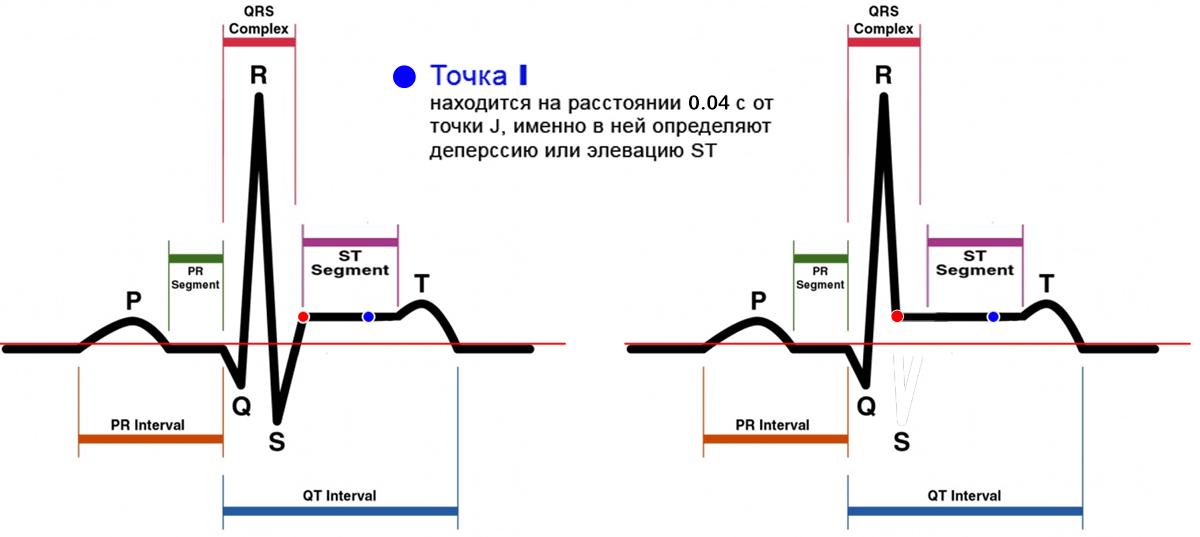
В норме элевация не превышает 1 мм, но в отведениях V2-V3 может быть до 2 мм или даже 2,5 мм, у лиц моложе 40 лет.
Давайте посмотрим как это выглядит в жизни.
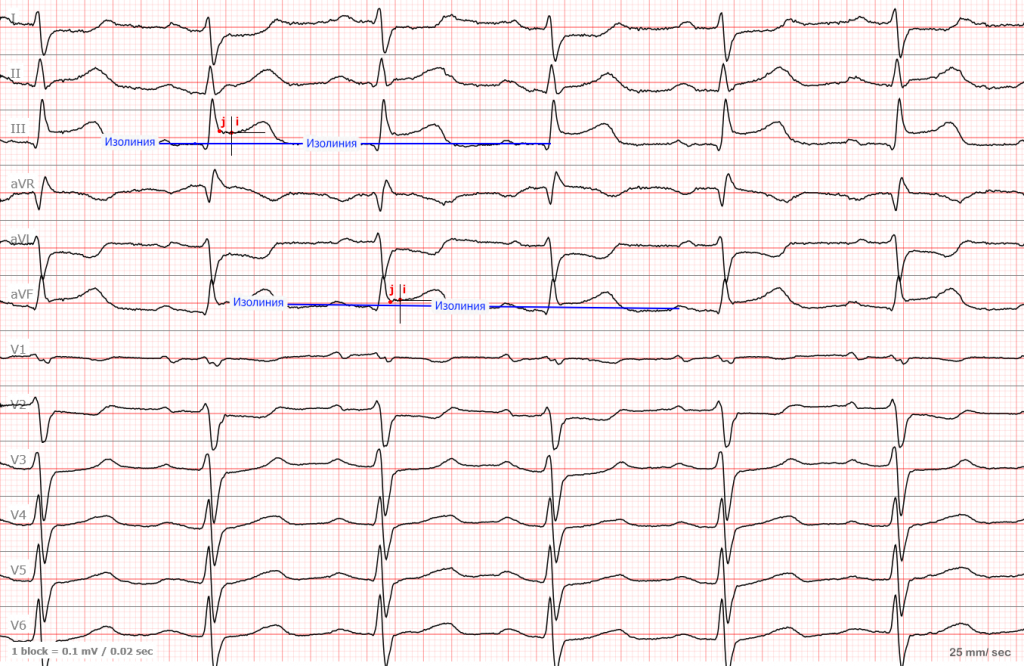
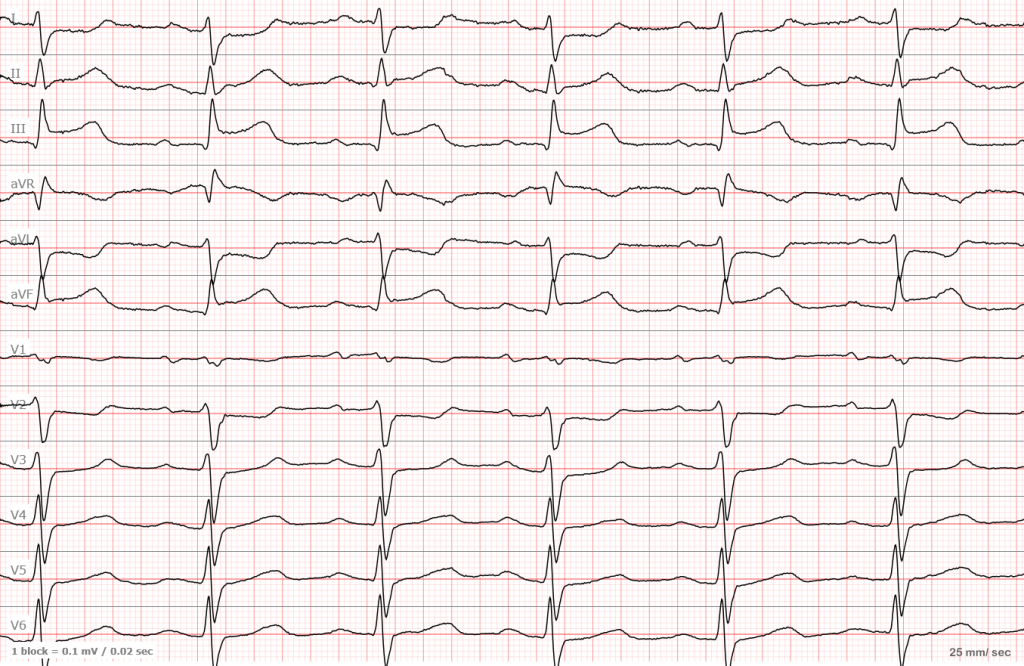 Вот так выглядят измерения. Вы можете увидеть элевацию не менее 2 мм в отведении III и почти 1,5 мм в отведении AVF
Вот так выглядят измерения. Вы можете увидеть элевацию не менее 2 мм в отведении III и почти 1,5 мм в отведении AVF
 Наведите курсор чтобы увеличить рисунок
Наведите курсор чтобы увеличить рисунок
Теперь, что касается инфаркта с элевацией ST
Важнейшим критерием на ряду с элевацией являются реципрокные изменения — депрессия ST в отведениях, противоположных области инфаркта. То есть, если где-то есть элевация, то где-то рядом должна быть депрессия. В редких случаях реципрокные изменения возникают в тех участках, которые на обычных ЭКГ не видны, но давайте договоримся сразу — всех больных с элевацией ST и соответствующими жалобами вы отправляете на госпитализацию немедленно или представляете их кардиологу.
Ситуации в которых вы можете решать проблему самостоятельно ограничиваются случаями, когда у вас на руках имеется ЭКГ для сравнения. То есть, вы со 100% уверенность можете утверждать, что ЭКГ выглядела так и ранее, например: случаи с постинфарктыми изменениями или синдром ранней реполяризации — об этом поговорим далее.
Теперь давайте вернемся к предыдущей ЭКГ. Это — инфаркт.
ЭКГ №1
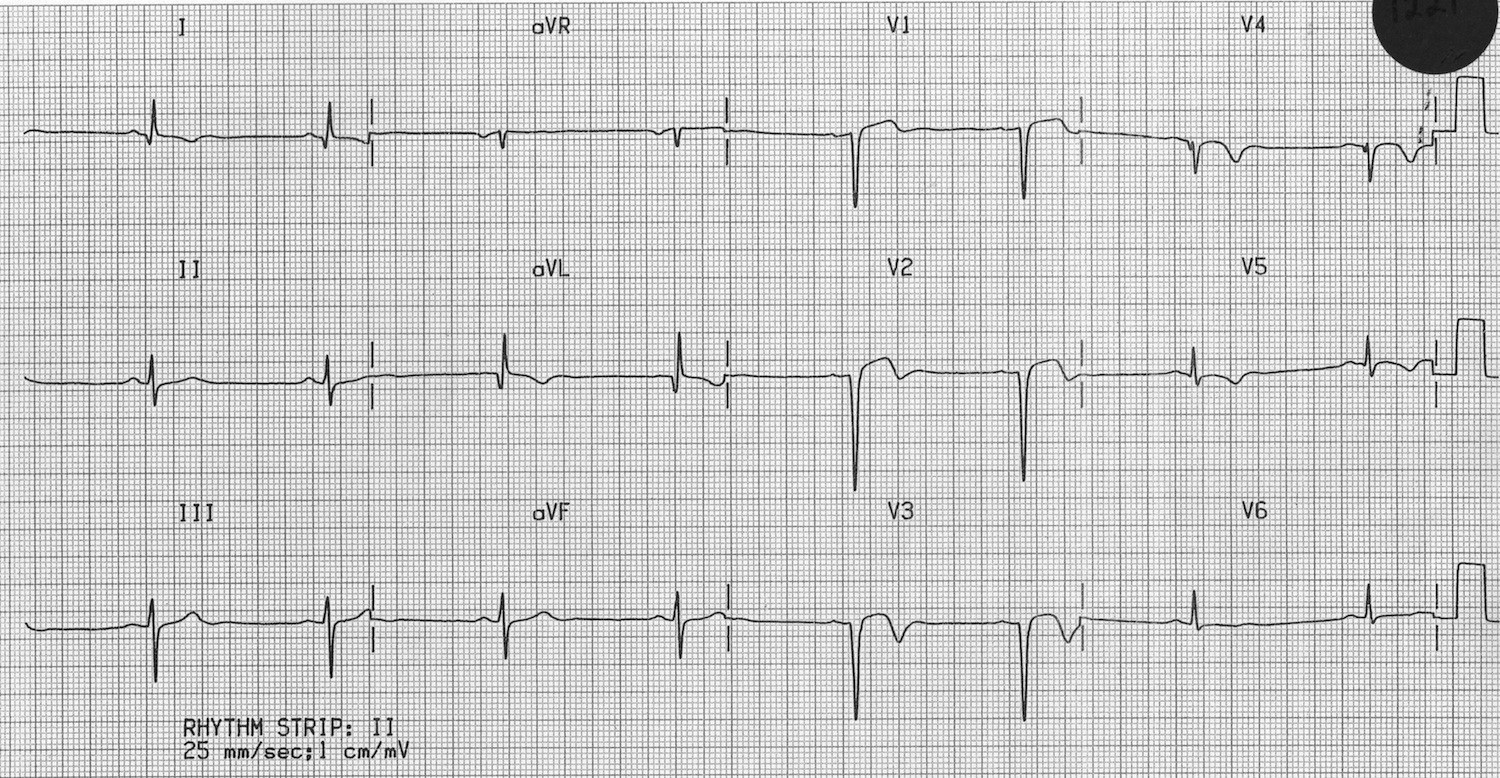
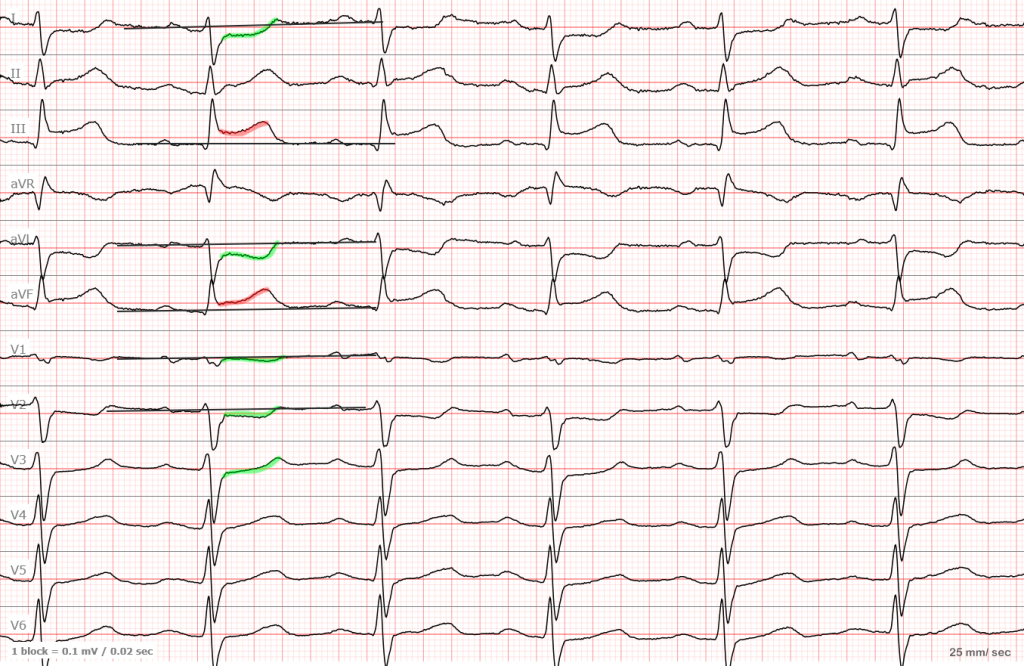 Красным цветом выделена элевация, а зеленым — депрессия являющаяся реципрокной. Такая ЭКГ в 99,9999% случаев говорит об остром инфаркте в области нижней стенки (III, aVF). Запомните, чтобы говорить о наличии инфаркта, вам нужно выявить изменения в смежных отведениях. Например (III, aVF или I, aVL или два соседних грудных отведения).
Красным цветом выделена элевация, а зеленым — депрессия являющаяся реципрокной. Такая ЭКГ в 99,9999% случаев говорит об остром инфаркте в области нижней стенки (III, aVF). Запомните, чтобы говорить о наличии инфаркта, вам нужно выявить изменения в смежных отведениях. Например (III, aVF или I, aVL или два соседних грудных отведения).
ЭКГ №2
Давайте рассмотрим еще одну ЭКГ с нижним инфарктом. Не обращайте внимание на мелкую дрожь в отведениях V1-V2 — это артефакты и они ничего не значат.
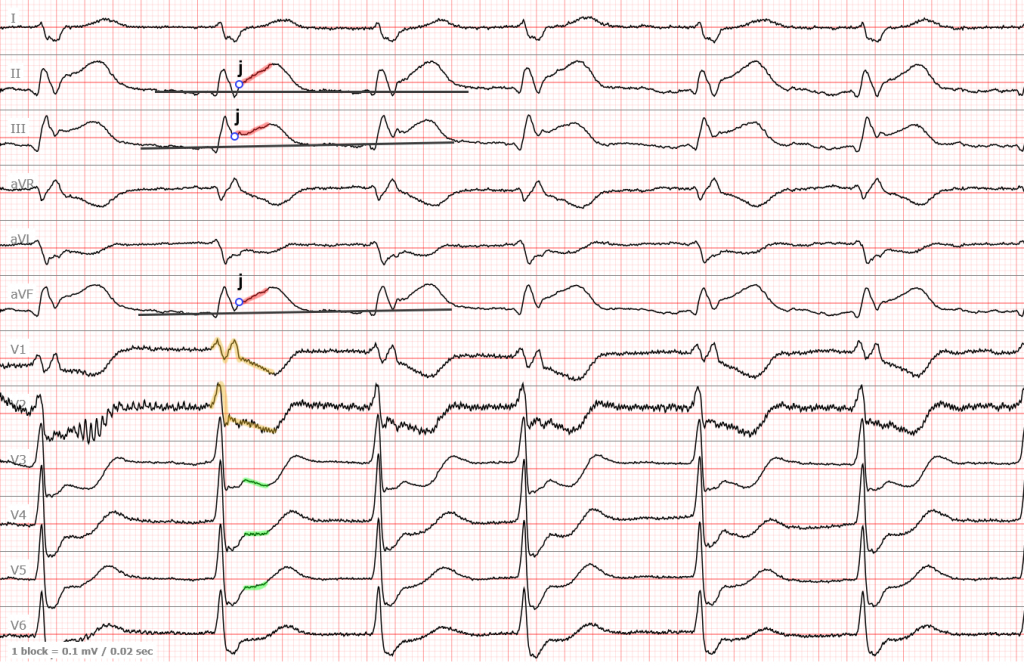
Красным выделена область элевации , зеленым — реципрокной депрессии . Желтый — это также реципрокные изменения, но из-за наличия полной блокады правой ножки пучка Гиса (надеюсь вы ее заметили) это утверждение можно оспорить.
ЭКГ №3
Ну и еще одна ЭКГ уже с инфарктом боковой стенки (I, AVL, обычно есть и V5-V6 но не всегда) пояснения думаю излишние.
 ЭКГ №4
ЭКГ №4
И последняя ЭКГ с передне-боковым инфарктом. Здесь имеется некий дрейф изолинии, так что я выбрал для измерений наиболее «чистый» участок.
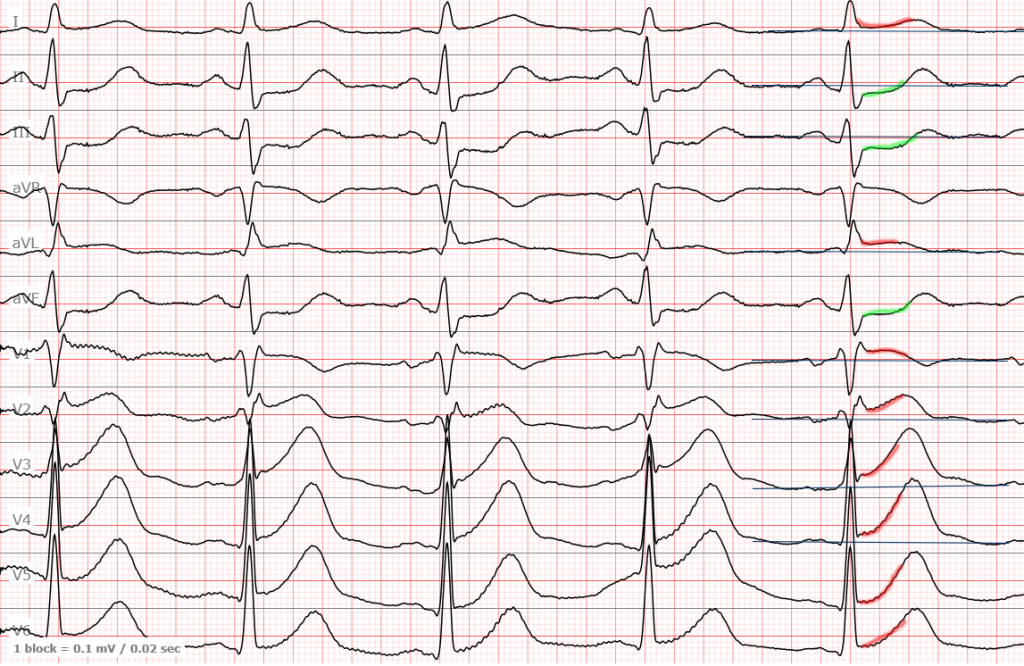
В целом, этого материала достаточно для наших скромных целей. И в можете попробовать пройти задание, чтобы закрепить пройденный материал. ЗАДАНИЕ 5.3
Или, если хотите, двигаемся дальше «Рубцовые изменения»
Если вы нашли какую-либо ошибку, пожалуйста, выделите фрагмент текста и нажмите «Ctrl+Enter»
Блог по клинической электрофизиологии
Клиническая ЭКГ и клиническая функциональная диагностика от профессионалов
четверг, 1 марта 2018 г.
Клинический пример и лекция доктора Смита: элевация ST в aVR и диффузная депрессия ST это картина ЭКГ, которую вы должны знать и понимать!
Элевация ST в aVR и диффузная депрессия ST это картина ЭКГ, которую вы должны знать и понимать!
NEW. Оригинал от 28.02.2018 г – см. здесь. Этот клинический случай доктору Смиту прислал Sam Ghali.
60-летний мужчина вызвал “скорую” после появления внезапной боли в груди, сердцебиения и одышки. Вот его основные жизненные показатели:
ЧСС: 130-160, АД: 140/75, ЧДД: 22, t°: 36,9С° F, SaO2: 98%.
Это его ЭКГ:
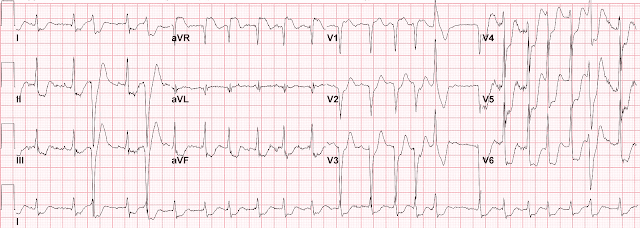
- Фибрилляция предсердий с быстрым ритмом желудочков (тахисистолия) с частотой около 140 в мин.
- Имеется несколько аберрантно проведенных комплексов.
- Выявляется высокая элевация ST в aVR в несколько миллиметров и диффузная депрессия ST с максимальным вектором депрессии в направлении II отведения от конечностей и отведения V5 в горизонтальной плоскости.
Что Вы думаете?
Чтение ЭКГ – это прежде всего распознавание образов (морфологий). И эта конкретная морфология с элевацией ST в aVR с диффузной депрессией ST – очень важная картина ЭКГ, которую вы обязаны уметь распознавать. Но что, вероятно, более важно, чем возможность распознать такую картину, это понимание, что она отражает. Распространенным заблуждением является то, что элевация ST в aVR в данном случае представляет собой «ИМпST» или острую трансмуральную (на всю толщину стенки сердечной мышцы) ишемию. Если бы это было верным, то пациент, скорее всего, уже был бы мертв или, по крайней мере, находился в глубоком кардиогенном шоке. Ключом к пониманию происходящего при такой картине ЭКГ, является знание того, что элевация ST в aVR является реципрокной к диффузной депрессии ST и что эта диффузная депрессия ST представляет собой глобальную субэндокардиальную ишемию!
Итак, главный вопрос, на который вы должны ответить:
Что вызывало глобальную субэндокардиальную ишемию?
Крайне важно понять, что чаще всего причиной такой ишемии является глобальная перегрузка миокарда без причин, напрямую приводящих к ОКС (тромбоза коронарных артерий)! Это, прежде всего, глубокий сепсис, тахикардия, анемия, гипоксемия и т. д.. Также очень важно понять, что в этих условиях, отличных от ОКС, вы можете видеть такую картину ЭКГ как при наличии поражения коронарных артерий, так и без такового.
Конечно же, это может быть и ОКС. И если это так, то вы имеете дело с поражением ствола левой КА, проксимальным поражением ПМЖВ или даже с многососудистым поражением коронарного русла. Но имейте в виду, что даже если это ОКС, вы все равно еще имеете дело с субэндокардиальной, а не трансмуральной ишемией.
Вот субкостальное сечение при прикроватном УЗ, записанное у нашего пациента в ПИНе:

Итак, что вызвало диффузную субэндокардиальную ишемию у нашего пациента?
Если значительно повышена частота сердечных сокращений, как в этом случае, разумно подозревать, что ишемия, вероятно, вызвана тахикардией или «ишемией потребности». Поэтому, учитывая нормальную ФВ, отмеченную на Эхо (и, кстати, я настоятельно рекомендую оценивать ФВ у любого пациента, прежде чем давать ему какие-либо препараты с отрицательным инотропным действием) было принято решение болюсно, а затем и в виде инфузии вводить дилтиазем и контролировать изменение состояния на фоне динамики частоты желудочковых сокращений. Был достигнут контроль ЧСЖ (частота сердечных сокращений у пациента значительно снизилась – до 80 в мин). Пациент чувствовал себя намного лучше, и его симптомы почти полностью разрешились.
Комментарий Смита: также важно оценить объем, прежде чем давать препараты с отрицательным инотропным или отрицательным хронотропным действием. Такая тахикардия может быть ответом на плохое заполнение ЛЖ (компенсаторная). Похоже, что ни ЛЖ, ни ПЖ не наполняются достаточно хорошо. Если фиброз предсердий и частый ритм желудочков приводят к такой частоте сердечных сокращений, что именно частота является причиной плохого заполнения ЛЖ, то должно быть некоторое увеличение давления наполнения левых отделов, которое высоковероятно приведет к отеку легких или, хотя бы, к признакам перегрузки жидкостью. В таких случаях полезна оценка наполнения нижней полой вены и, если бы выявлялся ее коллапс, то самым первым действием должно было бы быть введение жидкости (или крови, если это желудочно-кишечное кровотечение). Если это не приведет к более медленному сердечному ритму, тогда необходимо введение блокаторов АВ-узла, например дилтиазема.
Повторная ЭКГ, зарегистрированная через 25 минут после первой:

По-прежнему – фибрилляция предсердий.
Частота сердечных сокращений снизилась более чем на 65 ударов., но, несмотря на резкое снижение частоты сердечных сокращений, сохраняется картина глобальной субэндокардиальной ишемии! (Элевация ST в aVR с диффузной депрессией ST, при которой максимальный вектор депрессии направлен в сторону отведений II и V5)
Если бы эта повторная ЭКГ показала разрешение этой глобальной субэндокардиальной ишемии, было бы разумно сделать вывод, что она, скорее всего, была результатом фибрилляции предсердий с неконтролируемым желудочковым ответом. Но, поскольку эта закономерность сохранялась и после контроля ЧСЖ и в отсутствие каких-либо других явных клинических причин, следует предположить, что этиология данной ишемии – действительно ОКС, что означает наличие острой нестабильности бляшек в левой основной коронарной артерии (стволе), проксимальном сегменте ПМЖВ или при участии нескольких судов.
Пациенту было начато введение гепарина в дополнение к аспирину, который он получил по дороге в клинику. (Следует отметить, что важно не начинать у этих пациентов двойную антитромбоцитарную терапию, так как существует высокая вероятность того, что им потребуется АКШ.) Было принято решение срочно направить пациента на ангиографию.
Результаты катетеризации:
- Левая главная КА: дистальный стеноз 90-95% левой главной артерии, включая устье ПМЖВ и левой огибающей артерии.
- ПМЖВ: Локальный 80% стеноз сразу после отхождения первой диагональной ветви.
- Огибающая: Тяжелое поражение у устья и умеренные изменения проксимального сегмента.
- Правая: 100% хроническая общая окклюзия в проксимальном сегменте.
При обсуждении с кардиологом-интервенционалистом, который выполнял исследование, выяснилось, что компонентом 90-95% стеноза левой главной КА является острый тромб, что говорит о том, что это ОКС, вследствие тромботического стеноза ствола ЛКА !
Дальнейшее развитие ситуации:
Возьмите на заметку
- Ключом к оценке ЭКГ является распознавание образов. ЭКГ, на которой имеется элевация ST aVR, по крайней мере, 1 мм + диффузная депрессия ST с максимальным вектором депрессии в направлении II и V5, является электрофизиологической морфологией, которую вы должны знать. Такая ЭКГ соответствует наличию глобальной субэндокардиальной ишемии.
- Когда вы видите такую ЭКГ, вы должны соотнести эту диффузную субэндокардиальную ишемию с двумя основными категориями: ОКС vs Не-ОКС. Не принимайте автоматически наличие ОКС. Я видел такую ошибку много раз, когда ОКС становится фокусом, легко “объясняющим” основную причину. Очень важно иметь в виду, что в таком случае этиология гораздо более вероятно будет Не-ОКС, нежели ОКС!
- Ключом к определению этиологии является анамнез, физический осмотр, клиническая картина, лабораторные данные, эхо, постоянное мониторирование и частая переоценка ситуации. Если вы выявили и устранили потенциально обратимые причины ишемии, но такая морфология ЭКГ сохраняется, тогда вы имеете дело с ОКС, пока не будет доказано обратное.
- Воздержитесь от использования двойной антитромбоцитарной терапии у таких пациентов, поскольку имеется высокая вероятность того, что им потребуется КШ.
- 5. Помните, что если такая морфология ЭКГ представляет собой ОКС, то элевация ST aVR не является результатом прямого повреждения (или трансмуральной ишемии), а представляет собой реципрокные изменения, обратные диффузной депрессии ST. Поэтому эти случаи ОКС не являются «ИМпST». Однако, несмотря на то, что для таких пациентов нет обобщенных данных, определяющих сроки лечения, я бы отстаивал необходимость гораздо более срочного направления такого пациента в рентгеноперационную, чем других «ИМбпST». Причиной является то, что ОКС является очень динамичным процессом и без дополнительного преимущества оптимальной медикаментозной терапии (а второй ингибитор тромбоцитов следует придержать) имеется более высокая вероятность внезапного закрытия окклюзированного сосуда и эволюцию ситуации в трансмуральную ишемию. Если это произойдет в проксимальном сегменте ПМЖВ, стволе ЛКА или при наличии многососудистого поражения, территория миокарда, находящегося под угрозой настолько велика, что возникает высокая вероятность, что у пациента разовьется остановка сердца и он погибнет до того, как можно будет провести реперфузию!
- Комментарий Смита: при диффузной субэндокардиальной ишемии вы можете не найти никаких аномалий движения стенок. Глобальная функция ЛЖ может даже быть нормальной, хотя она также может быть и глобально снижена. Обычное прикроватное эхо не помогает в: 1) дифференцировании причины элевации ST в aVR 2) исключении ОКС.
Приложение от доктора Смита
Вот раздел об отведении aVR при ОКС, написанный Смитом в: Miranda et al. “New Insights into the Use of the 12-lead ECG in Acute MI in the ED” (Canadian J Cardiol 34(2):132-145; Feb 2018)
Многие эксперты рассматривают морфологию ЭКГ с наличием элевации ST в aVR, с диффузной депрессией ST в других отведениях (мы будем называет ее далее «морфология aVR STE»), как признак острой тромботической окклюзии левой главной КА. Руководства по ИМпST 2013 г ACC/AHA считают такую морфологию «эквивалентом ИМпST», при которой тромболитическая терапия не противопоказана (уровень доказательности B, неопределенный класс рекомендаций). Однако эти выводы основаны на исследованиях, в которых повреждения левой главной КА не являлись истинной субтотальной или полной окклюзией (т. е. кровоток по TIMI 0/1). Интервенционное сообщество определяет окклюзирующее поражения левой главной КА как > 50% снижение резерва кровотока по соответствующему сосуду или 75% стеноз, но неотложное вмешательство в отношении поражений, не соответствующих этим критериям, является крайне необходимым, если это тромботическое поражение и у пациента имеются рефрактерные ишемические симптомы (т.е. не разрешающиеся при применении нитратов, антитромбоцитарной и антитромботической терапии).
Хотя почти половина пациентов с элевацией ST aVR 1 мм при ОКС потребует для реваскуляризации операции шунтирования коронарной артерии, инфарктная артерия часто не является левой главной коронарной артерией, а чаще ПМЖВ или тяжелым 3-х сосудистым поражением. Что еще более важно, такие результаты находки ЭКГ часто связаны с неокклюзирующей причиной (например, исходная гипертофия ЛЖ, ишемия потребности, вторичная к дыхательной недостаточности, аортальный стеноз, геморрагический шок и т.д.). Knotts et al. сообщили, что только у 23% пациентов с таким типом aVR STE было найдено заболевание главной левой коронарной артерии (меньше, чем если было бы определено по наличию 50% стеноза). Только у 28% пациентов был ОКС с тромботическим поражением любого сосуда, и у этих пациентов “левая главная” был виновником всего лишь у 49% (14% всех случаев). У 62% пациентов это была “базальная” ЭКГ, обычно вследствие гипертофии ЛЖ.
Таким образом, обзоров ряда сообщений экспертов подчеркивают низкую специфичность “морфологии aVR STE”, предпочитая обозначать такую находку как глобальную субэндокардиальную ишемию; при этом синдроме – элевация ST в aVR является реципрокной, обратной к вектору депрессии ST, направленному в сторону отведений II и V5.
“Морфология aVR STE” также не является чувствительным критерием острой тромботической окклюзии левой “главной”. В противовес, ИМпST с новой блокадой правой ножки и передней ветви левой уверенно указывает на тромбоз левой главной КА.
Следует еще раз подчеркнуть, что истинная тромботическая окклюзия левой главной КА (т.е. кровоток TIMI 0) встречается в неотложной кардиологии достаточно редко, потому что большинство пациентов либо умирает до прибытия, либо ситуация распознается клинически по наличию тяжелого кардиогенного шока. Таким образом, сообщаемые находки в виде элевации ST в aVR при тромботической окклюзии левой главной КА имеют очень низкие положительные прогностические значения. Из тех пациентов, кто добирается до клиники, большинство поступает с истинной элевацией ST.
ACC/AHA заявляет, что тромболитики не противопоказаны при диффузной депрессии ST, связанной с элекацией ST aVR. Из-за плохой специфичности такого признака для тромботической окклюзии ствола мы предлагаем, чтобы тромболитическая терапия рассматривалась только для пациентов с диффузной депрессией ST, явно связанной с ОКС, рефрактерной ко всем терапевтическим мероприятиям и только тогда, когда ангиография/ЧКВ абсолютно недоступна.
Изменения на ЭКГ при ишемической болезни сердца (вводный обзор)
Ишемическая болезнь сердца (ИБС) по определению ВОЗ представляет собой дисфункцию, связанную с уменьшением снабжения миокарда артериальной кровью. При этом возникает дисбаланс между потребностью сердца в кислороде и недостаточным поступлением кислорода из-за сниженного кровоснабжения. Нарушение кровоснабжения миокарда при ИБС связано с патологией коронарных артерий.
В данном разделе в обзорном виде рассмотрены изменения, которые регистрируются на кардиограмме, при разных вариантах ИБС. Более подробно каждый вариант рассмотрен в других разделах.
Основными признаками ишемии на ЭКГ являются изменения сегмента ST и зубца T. При развитии инфаркта, а также постинфарктного кардиосклероза на кардиограмме может появиться патологический зубец Q.
Изменения сегмента ST
В норме сегмент ST расположен на изолинии или около нее.
Оценки допустимых отклонений ST немного расходятся в разных исследованиях. Также могут быть разными подходы к измерению отклонения ST.
Патологическим считаются следующие смещения сегмента ST.
- Снижение (депрессия) ST на 0,5 мм и больше в V2-V3 и на 1 мм и больше в остальных отведениях.
- Повышение (элевация) ST
- на 2 мм и больше в V2-V3 и на 1 мм и больше в остальных отведениях у мужчин (у мужчин моложе 40 лет допустимо повышение ST в V2-V3до 2,5 мм).
- на 1,5 мм и больше в V2-V3 и на 1 мм и больше в остальных отведениях у женщин
Если в двух или более, чем в двух, соседних отведениях сегмент ST отклоняется от изолинии больше указанных величин, то это является патологией.
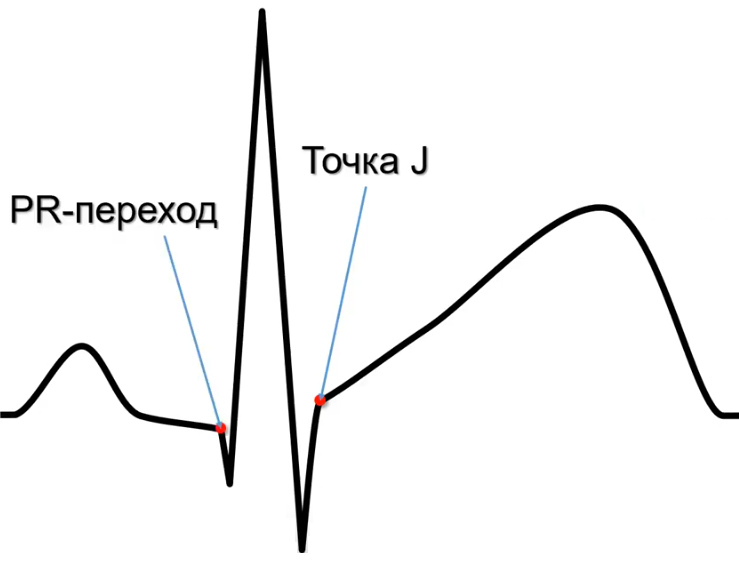
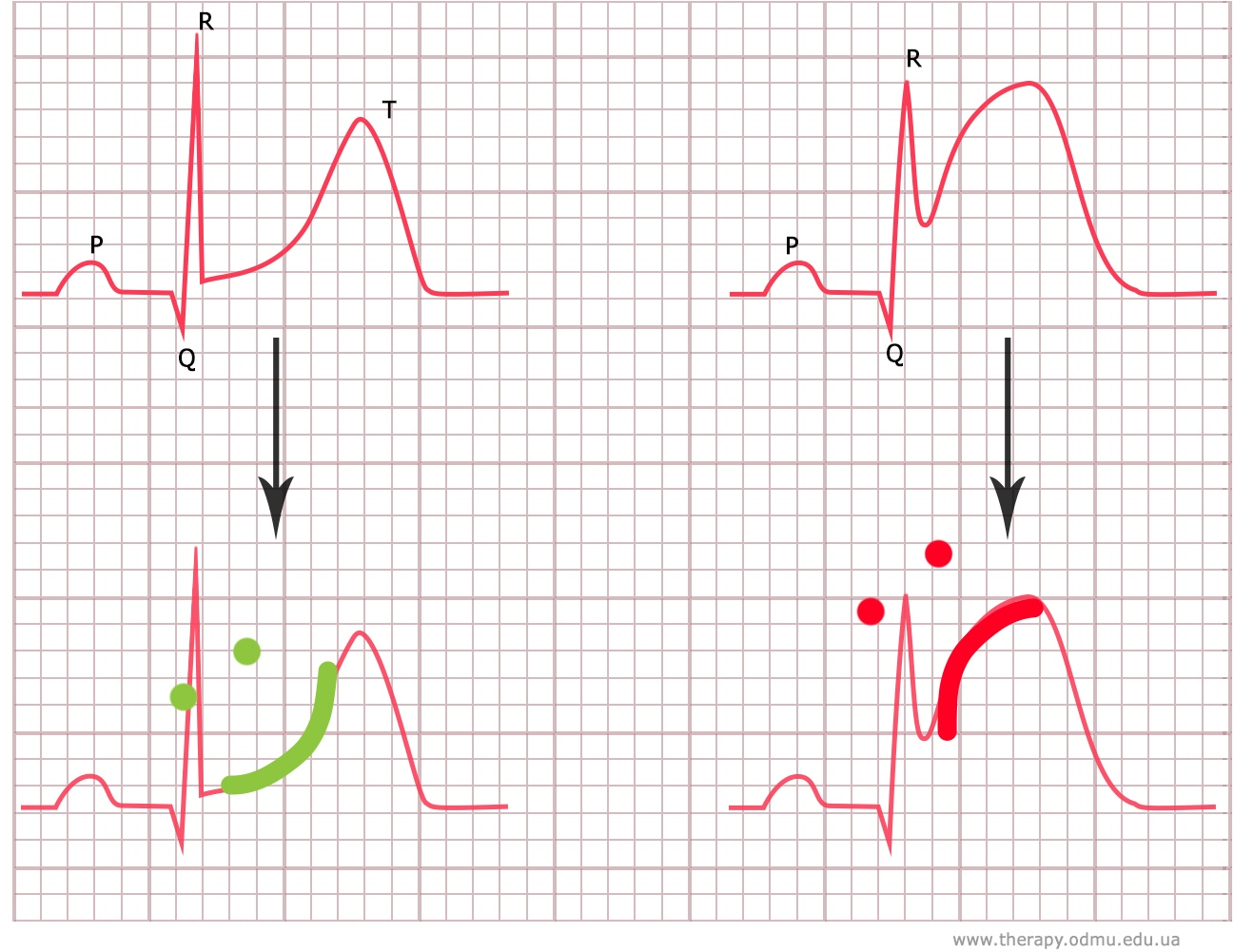
Отклонение ST обычно измеряют в точке J (место перехода комплекса QRS в сегмент ST), а также в точке ST60 (на расстоянии 0,06 с от точки J) и в точке ST80 (на расстоянии 0,08 с от точки J).
При измерении отклонения ST в точке J сравнение проводят с уровнем интервала PR в точке перехода PR в комплекс QRS. Это показано на схеме 1.
Схема 1. Точка J и точка PR перехода
На ЭКГ 1 показано, как можно измерить смещение сегмента ST. В приведенном примере зарегистрирована депрессия ST на 2 мм.
ЭКГ 1. Фрагмент кардиограммы со смещением сегмента ST
Измерение смещения сегмента ST не в точке J, а на расстоянии 0,08 с, т.е. на расстоянии 2 мм от точки J может быть альтернативным подходом. Это особенно актуально, когда имеет место исходное смещение интервала PR и сегмента ST из-за волны реполяризации предсердий.
Волна реполяризации предсердий (обозначается Ta), наслаивается на комплекс QRS и, как правило, не видна на ЭКГ. Однако в некоторых случаях волна Ta становится заметной и смещает интервал PR, QRS и начальный участок ST.
Иллюстрация феномена предсердной реполяризации, которая смещает интервал PR, QRS и начальный участок ST на схеме 2. Здесь красным пунктиром показана волна Ta.
Схема 2. Волна реполяризации предсердий Ta
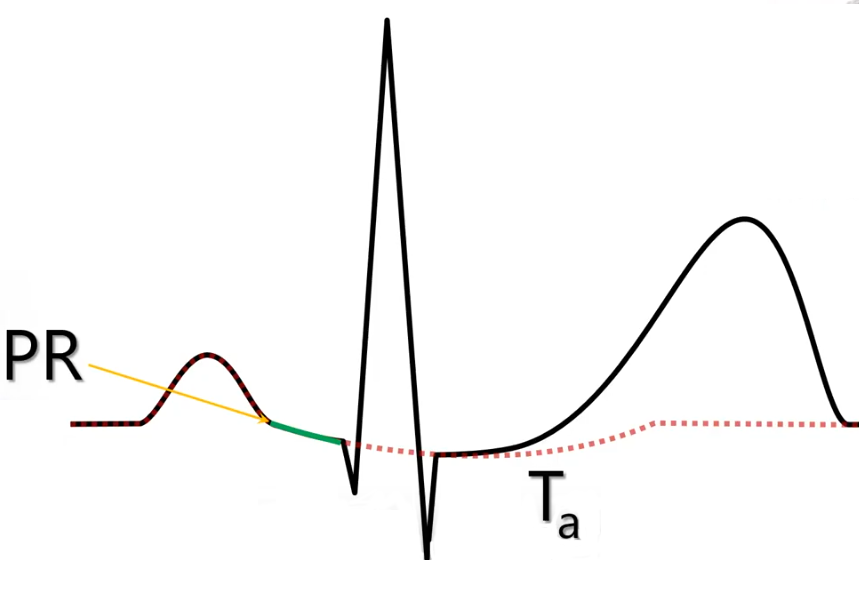
Считается, что волна реполяризации предсердий по длительности не превышает 0,08 с после окончания комплекса QRS. В связи с этим измерение смещения ST в ряде случаев проводят на расстоянии 0,08 с от точки J. Точку на расстоянии 0,08 с (2 мм) от точки J называют точкой I или ST80. Когда смещение оценивают в точке ST80, то сравнение проводят с интервалом TP (между зубцом T и зубцом P), а не с интервалом PR.
На ЭКГ 2 пример, когда волна предсердной реполяризации имитирует депрессию сегмента ST. Кардиограмма снята у пациентки 25 лет с жалобами на дискомфорт в грудной клетке. Пациентка злоупотребляет кофеином. На записи зарегистрирована тахикардия и депрессия ST в отведениях II, III, aVF и V2-V6. Однако, если посмотреть внимательно, видно также, что сегмент PR имеет косонисходящую форму. Это связано с волной предсердной реполяризации Ta, которая также смещает вниз и ST. Если измерить уровень ST в точке ST80 (через 2 мм после точки J) и сравнить с уровнем сегмента TP, то значимой депрессии не будет.
ЭКГ 2. Смещение ST, вызванное выраженной волной предсердной реполяризации
Впрочем, в случае на ЭКГ 2 и без этой корректировки не было данных за ишемию, т.к. форма сегмента ST косовосходящая. Для ишемии характерна косонисходящая или горизонтальная депрессия ST. Морфологическая оценка изменений сегмента ST более важна, чем оценка смещения по той или иной методике.
Смещение сегмента ST выше или ниже обычного положения может быть при разных вариантах ИБС, а также при другой патологии сердца (например, при блокадах проводящих путей желудочков, при гипертрофии желудочков, при тахикардии и в других случаях).
Разные авторы и разные руководства предлагают различные способы измерения уровня ST, но все сходятся в том, что оценка морфологического паттерна позволяет сделать более точное заключение. Поэтому для того чтобы понять, с чем связано отклонение ST в каждом конкретном случае, надо знать морфологические варианты смещения ST.
Снижение сегмента ST при ИБС
Посмотрите на схему 3 с примерами депрессии сегмента ST. Признаком ишемии может быть горизонтальная или косонисходящая депрессия ST. Косовосходящая депрессия ST не является признаком ишемии.
Схема 3. Варианты депрессии ST
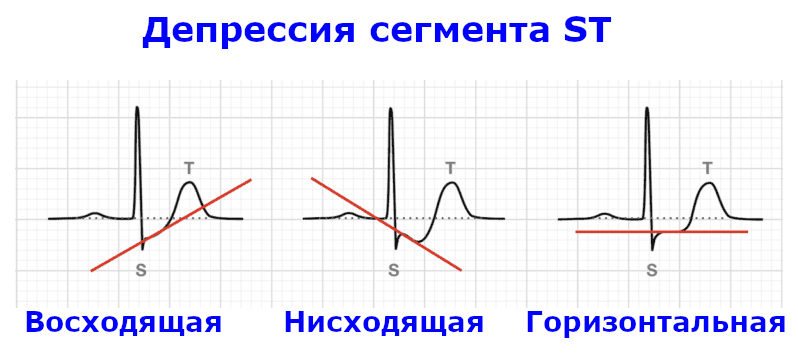
Депрессия сегмента ST может быть при стабильной стенокардии напряжения, при нестабильной стенокардии и при инфаркте без подъема сегмента ST.
- При субэндокардиальной ишемии косонисходящая или горизонтальная депрессия, как правило, регистрируется во многих отведениях: в I, II, V4-V6, а также в других отведениях. Пример такой ишемии приведен на ЭКГ 3.
- Депрессия ST, связанная с субэндокардильной ишемией, как правило, сочетается с элевацией ST более 1 мм в отведении aVR. Элевация ST в aVR является реципрокной (зеркальной) по отношению к диффузной депрессии в грудных отведения. Кроме того, элевация ST в aVR может указывать на окклюзию главного ствола левой коронарной артерии (left main coronary artery – LMCA). Пример элевации ST в aVR в сочетании с депрессией ST во многих отведениях также есть на ЭКГ 3.
- Если число отведений, в которых есть депрессия ST, ограничено одной областью (например, только в нижних отведениях), это может быть связано с реципрокными (зеркальными) изменениями, по отношению к элевации ST при инфаркте миокарда. Пример на ЭКГ 4.
ЭКГ 3. Снижение сегмента ST при субэндокардиальной ишемии миокарда
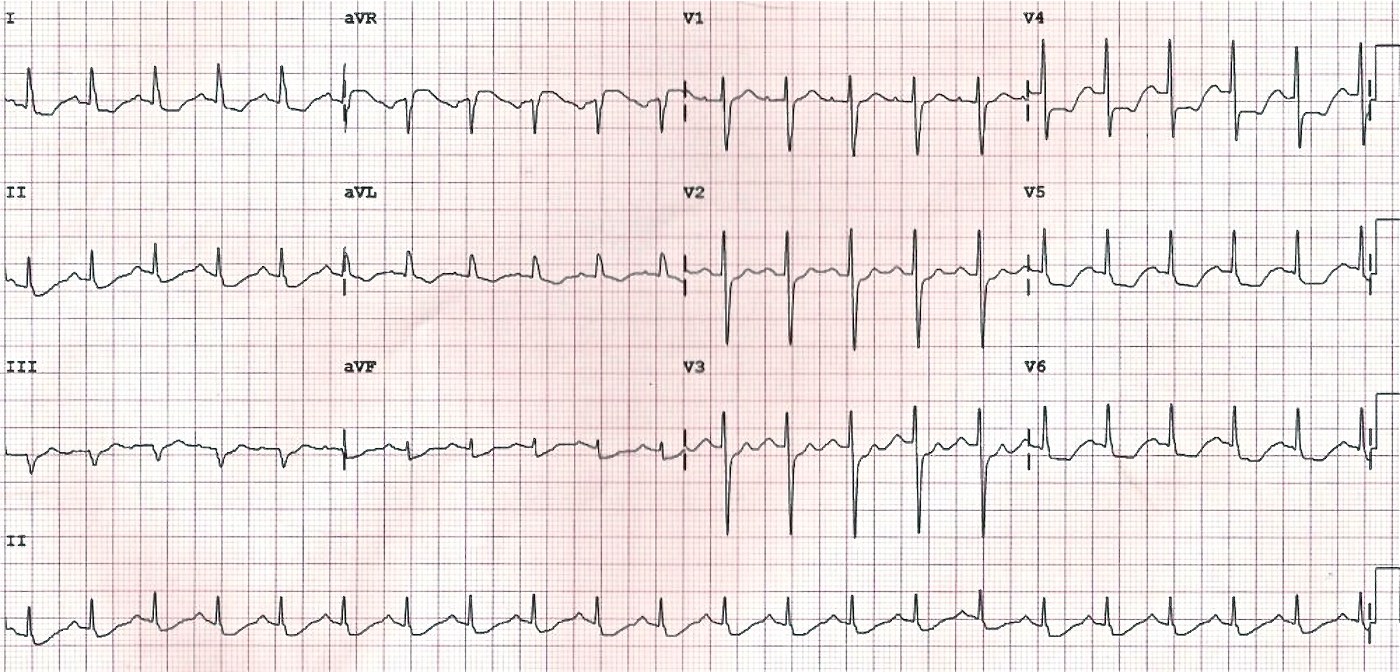
На ЭКГ 3 зарегистрировано снижение ST в I, II, V4-V6. Это признак субэндокордиальной ишемии. Кроме того, на кардиограмме есть повышение сегмента ST в отведении aVR, что указывает на сужение главного ствола левой коронарной артерии (left main coronary artery – LMCA).
Повышение сегмента ST при ИБС
Повышение сегмента ST связано с трансмуральной или субэпикардиальной ишемией.
Посмотрите на схему 4, где приведены два типичных варианта элевации ST: вогнутая и выпуклая. Для ИБС характерна выпуклая элевация.
Схема 4. Вогнутая и выпуклая элевация ST
При ИБС элевация сегмента ST может быть при инфаркте с подъемом ST, при стенокардии Принцметала, а также при постинфарктной аневризме желудочка.
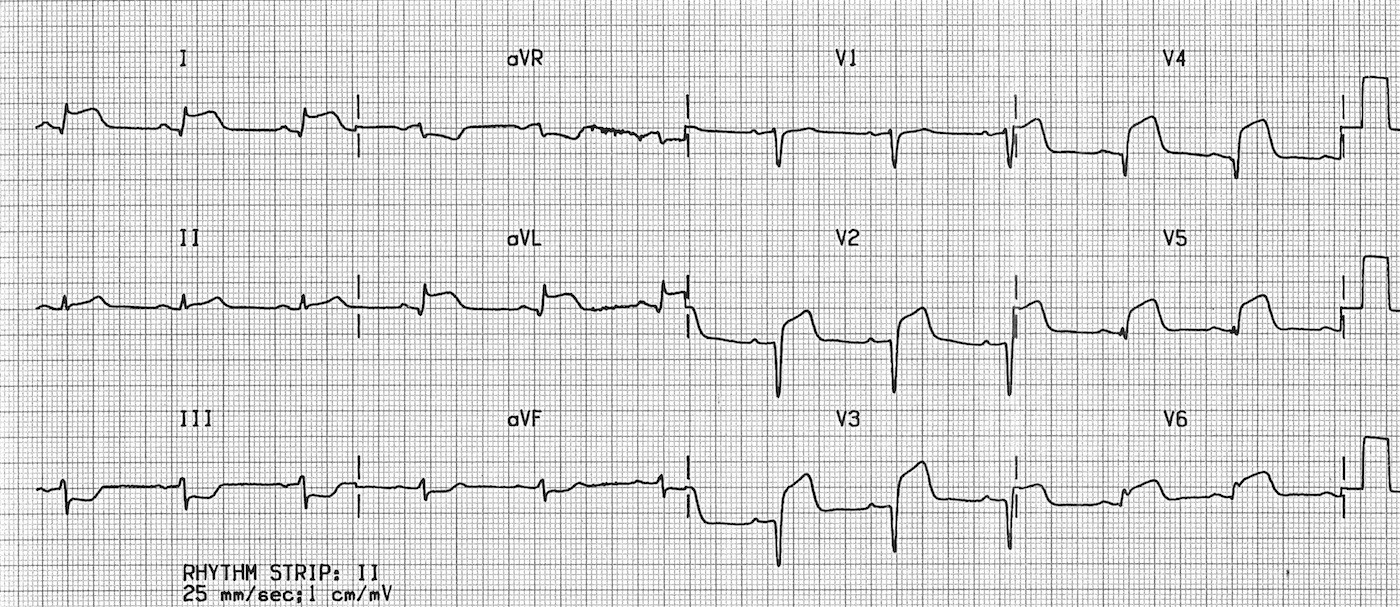
На ЭКГ 4 приведен пример элевации ST в отведениях I, aVL, V2-V6, указывающую на инфаркт миокарда в области передней и боковой стенок левого желудочка. Помимо элевации на кардиограмме есть депрессия ST в нижних отведениях (III, aVF). Это реципрокные (т.е. зеркальные) изменения, отражающие тот же процесс, что и элевация ST в I, aVL, V2-V6, но в отведениях, расположенных с другой стороны по отношению к области с инфарктом. Вообще, если на кардиограмме есть депрессия ST, характерная для ишемии, в большом числе отведений, то это указывает на субэндокардиальную ишемию. А если такая депрессия зарегистрирована в ограниченном числе отведений, как на ЭКГ 4, то это, как правило, реципрокные изменения, связанные с инфарктом с подъемом ST.
Кроме того, на ЭКГ 4 зарегистрированы патологические зубцы Q (в данном случае комплексы QS) в отведениях V2-V4. Патологический Q – это признак некроза.
ЭКГ 4. Повышение сегмента ST при инфаркте миокарда
Изменения зубца T при ИБС
При ИБС зубец T может быть изменен в двух ситуациях.
- При ишемии, связанной с приступом стенокардии, может быть зарегистрирован отрицательный T в двух (или в более двух) соседних отведениях.
- При острейшей фазе инфаркта миокарда с подъемом ST может быть зарегистрирова высокий положительный T.
Посмотрите на ЭКГ 5 с примером ишемии и инвертированными зубцами T.
ЭКГ 5. Отрицательные зубцы T при ишемии миокарда
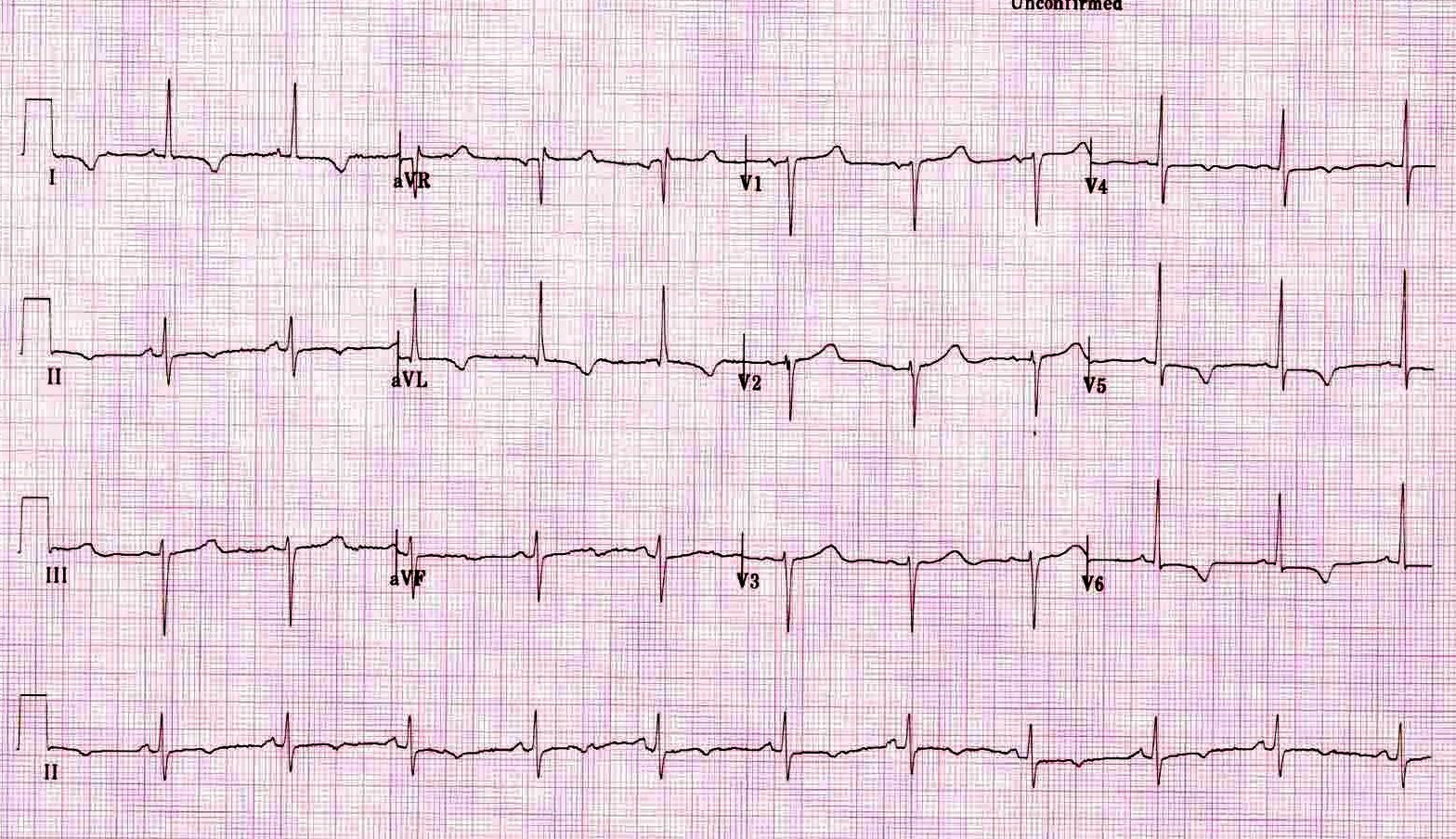
На ЭКГ 5 зарегистрированы инвертированные зубцы T в левых отведениях: в V5-V6, I, aVL.
Отрицательные T указывают на ишемию, если выполняются следующие условия.
- Глубина отрицательных T должна быть не менее 1 мм.
- Отрицательные T должны быть зарегистрированы не менее, чем в двух соседних отведениях.
- Комплекс QRS перед отрицательным T имеет высокий положительный зубец R.
- Динамичность изменений. Это должны быть “новые” инвертированные T (на старых кардиограммах их не должно быть). В течение некотрого времени (часов или дней) должно быть возвращение зубца T к изолинии.
Кроме того, следует помнить, что инвертированный T в отведениях III, aVR, V1 является вариантом нормы.
На ЭКГ 6 приведен другой пример изменения зубца T при ИБС: высокий коронарный T в острейшую фазу инфаркт миокарда с подъемом ST. Это начальный и очень короткий период инфаркта, поэтому далеко не всегда удается зарегистрировать его на ЭКГ.
ЭКГ 6. Высокий положительный T в острейшую фазу инфаркта миокарда
Патологический зубец Q при ИБС
Патологический зубец Q при ИБС указывает на появление зоны некроза при остром инфаркте миокарда или на постинфарктный кардиосклероз при ранее перенесенном инфаркте.
Признаки нормального зубца Q:
- В норме зубец Q отсутствует в отведениях V1-V3.
- В отведениях III и aVR может быть зубец Q с глубиной более 2 мм.
- В остальных отведениях может быть зарегистрирован маленький и неширокий зубец Q.
Признаки патологического зубца Q:
- Зубец Q, имеющий ширину более 1 мм, считается патологическим.
- Зубец Q, имеющий глубину более 2 мм (кроме отведений III и aVR), считается патологическим.
- Зубец Q, имеющий амплитуду более 25% от амплитуды следующего за ним комплекса QRS, считается патологическим.
- Любой зубец Q в отведениях V1-V3 считается патологическим.
Посмотрите на пример патологического Q на ЭКГ 7.
ЭКГ 7. Патологический зубец Q в грудных отведениях
На ЭКГ 7 зарегистрированы патологические зубцы Q в отведениях V1-V3. Кроме того, комплекс rsr в отведении V4 указывает на аневризму желудочка.
На следующей кардиограмме зарегистрирована постинфарктная аневризма передней стенки левого желудочка.
ЭКГ 8. Аневризма передней стенки
На ЭКГ 8 в отведениях V1-V3 зарегистрированы глубокие патологические Q, а также остаточная элевация ST и инвертированные зубцы T. Такая картина указывает на наличие аневризмы левого желудочка в результате перенесенного инфаркта передне-перегородочной области.
Основные изменения на ЭКГ, связанные с ИБС:
- Нисходящая или горизонтальная депрессия сегмента ST в двух и более соседних отведениях указывает на субэндокардиальную ишемию.
- Отрицательный зубец T в двух и более соседних отведениях (кроме отведений III, aVR, V1) указывает на ишемию.
- Выпуклая элевация сегмента ST в двух и более соседних отведениях указывает на трансмуральную ишемию или на инфаркт.
- Патологический зубец Q указывает на наличие зоны некроза при развитии инфаркта или на кардиосклероз после ранее перенесенного инфаркта.
- Патологический Q в сочетании с остаточной элевацией сегмента ST, сохраняющиеся длительное время, указывают на наличие постинфарктной аневризмы.
- Элевация сегмента ST в отведении aVR более 1 мм в сочетании с депрессией ST в грудных отведениях указывает на сужение главного ствола левой коронарной артерии.
LearnECG.ru Руководство по электрокардиографии онлайн для врачей и студентов.
Данные организации. ИП Бабкин Константин Владимирович. ОГРНИП 318774600379247. ИНН 772633657143.
Причины и клиническое значение экг– феномена элевации сегмента ST Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Задионченко Владимир Семенович, Шехян Грант Георгиевич, Щикота Алексей Михайлович, Ялымов Анатолий Александрович
Изменения ST могут быть вариантом нормальной ЭКГ , отражать некоронарогенные изменения миокарда и служить причиной острой коронарной патологии, требующей неотложной тромболитической терапии. Указано, что терапевтическая тактика в отношении больных с элевацией сегмента ST различна. Актуальность дифференциальной диагностики причин элевации сегмента ST на ЭКГ обусловлена высокой частотой и значимостью патологических состояний, лежащих в его основе, а также существенными различиями в терапевтической тактике и прогнозе заболеваний. На основании анализа отечественной и зарубежной литературы, а также собственных данных авторами подчеркнуто, что элевация сегмента ST отнюдь не всегда отражает коронарогенную патологию, а практикующему врачу часто приходится проводить дифференциальную диагностику многих заболеваний, в том числе редко встречающихся.
Похожие темы научных работ по клинической медицине , автор научной работы — Задионченко Владимир Семенович, Шехян Грант Георгиевич, Щикота Алексей Михайлович, Ялымов Анатолий Александрович
ETIOLOGY AND THE CLINICAL SIGNIFICANCE OF THE EKG – PHENOMENON, ST SEGMENT ELEVATION
ST segment changes can be a variant of norm, non-coranorigenic changes of myocardium and the sign of acute coronary pathology, which requires urgent thrombolytic therapy. The management strategies of ST elevation are different from case to case. Based on the analysis of Russian and western literature as well as the own data authors’ indicate that the ST segment elevation is not always the sign of coronary artery pathology. The importance of differential diagnosis of ST segment elevations are associated with the frequency and the severity of the pathology and differences in management strategies. Practicing physicians are often have to conduct a differential diagnosis of multiplepathologies as well as the rare ones.
Текст научной работы на тему «Причины и клиническое значение экг– феномена элевации сегмента ST»
ПРИЧИНЫ И КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ ЭКГ- ФЕНОМЕНА ЭЛЕВАЦИИ СЕГМЕНТА ST В.С. ЗАДИОНЧЕНКО, Г.Г. ШЕХЯН, А.М. ЩИКОТА, А.А. ЯЛЫМОВ
ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава РФ
Изменения ST могут быть вариантом нормальной ЭКГ, отражать некоронарогенные изменения миокарда и служить причиной острой коронарной патологии, требующей неотложной тромболитической терапии. Указано, что терапевтическая тактика в отношении больных с элевацией сегмента ST различна. Актуальность дифференциальной диагностики причин элевации сегмента ST на ЭКГ обусловлена высокой частотой и значимостью патологических состояний, лежащих в его основе, а также существенными различиями в терапевтической тактике и прогнозе заболеваний. На основании анализа отечественной и зарубежной литературы, а также собственных данных авторами подчеркнуто, что элевация сегмента ST отнюдь не всегда отражает коронарогенную патологию, а практикующему врачу часто приходится проводить дифференциальную диагностику многих заболеваний, в том числе редко встречающихся.
Ключевые слова: ЭКГ, элевация сегмента ST, причины, дифференциальная диагностика.
ETIOLOGY AND THE CLINICAL SIGNIFICANCE OF THE EKG – PHENOMENON, ST SEGMENT ELEVATION
V.S. ZADIOCHENKO, G.G. SHEHYAN, A.M. SHIKOTA, AA. YALIMOV A.I. Yevdokimov Moscow State University of Medicine and Dentistry
ST segment changes can be a variant of norm, non-coranorigenic changes of myocardium and the sign of acute coronary pathology, which requires urgent thrombolytic therapy. The management strategies of ST elevation are different from case to case. Based on the analysis of Russian and western literature as well as the own data authors’ indicate that the ST segment elevation is not always the sign of coronary artery pathology. The importance of differential diagnosis of ST segment elevations are associated with the frequency and the severity of the pathology and differences in management strategies. Practicing physicians are often have to conduct a differential diagnosis of multiplepathologies as well as the rare ones.
Key words: EKG, ST segment elevation, etiology, differential diagnosis
В ПОМОЩ ПРАКТИЧЕСКОМУ ВРАЧУ
W. В^у и соавт. проанализировали результаты оценки врачами неотложной помощи 448 ЭКГ с элевацией сегмента ST. Ошибочная оценка ЭКГ в виде гипердиагностики острого инфаркта миокарда (ИМ) с последующим проведением больным тромболитической терапии выявлена в 28% случаев при аневризме сердца (АС), в 23% – при синдроме ранней реполяри-зации желудочков (СРРЖ), в 21% – при перикардите и в 5% – при блокаде левой ножки пучка Гиса (БЛНПГ) без признаков ИМ.
Оценка ЭКГ-феномена, заключающегося в элевации сегмента ST, носит комплексный характер и включает анализ не только особенностей изменения ST и других компонентов ЭКГ, но и клинической картины заболевания. В большинстве случаев детальный анализ ЭКГ является достаточным для дифференциации основных синдромов, приводящих к подъему сегмента ST. Изменения ST могут быть вариантом нормальной ЭКГ, отражать некоронарогенные изменения миокарда и служить причиной острой коронарной патологии, требующей неотложной тромболитической терапии. Таким образом, терапевтическая тактика в отношении больных с элевацией сегмента ST различна.
Допустима элевация сегмента ST вогнутой формы в отведениях от конечностей до 1 мм, в грудных отведени-
ях V1-V2, иногда V3 – до 2-3 мм, в отведениях V5-V6 – до 1 мм (рис. 1).
2. Инфаркт миокарда с подъемом сегмента ST (ИМ)
ИМ – это некроз участка сердечной мышцы, возникающий вследствие абсолютной или относительной недостаточности коронарного кровообращения. Электрокардиографические проявления ишемии, повреждения и некроза миокарда зависят от локализации, глубины этих процессов, их давности, размеров поражения. Считается, что острая ишемия миокарда проявляет себя главным образом изменениями зубца Т, а повреждение – смещением сегмента SТ, некроз – формированием патологического зубца О и снижением зубца R (рис. 2, 4).
ЭКГ больного ИМ претерпевают изменения в зависимости от стадии заболевания. На стадии ишемии, которая обычно продолжается от нескольких минут до 1-2 ч, над очагом поражения регистрируется высокий зубец Т. Затем при распространении ишемии и повреждения на субэпикардиальные отделы выявляются подъем сегмента SТ и инверсия зубца Т (от нескольких часов до 1-3 сут.). Процессы, происходящие в это время, могут быть обратимы, и описанные выше ЭКГ-изменения могут исчезнуть, но чаще они переходят в следующую стадию, с образованием некроза в миокарде. Электрокардиографически это проявляется возникновением патологического зубца О и уменьшением амплитуды зубца R.
Рис. 1. ЭКГ в норме. Элевоция сегмента ST вогнутой формы в aVL, V1-V3 до 1 мм
А – острая стадия. Подъем оегм екта ЗТ
Б – подо строя стадия (начало). Сохраняется подъем оегыента 5Т формирование отрицательного зубца Т и патологического зубца О В – подоетрая стадия (окончание). Сегмент БТ на изолинии, углубление отрицательного зубца Т, патологический зубец О Г – рубцовая стадия. Сегмент &Т на изолинии. -рознообразкыП* (положительный, двухфазный, отрицательный) зубец Т, патологический зубец О
3. Стенокардия Принцметала (СП)
При развитии спазма эпикардиальной артерии и последующем трансмуральном повреждении миокарда отмечается подъем сегмента ST в отведениях, отражающих зону поражения. При СП спазм обычно недлительный, и сегмент ST возвращается к изолинии без последующего некроза миокарда. При СП характерными являются цикличность приступов болей, монофазный вид кривой на ЭКГ и нарушения ритма сердца. Если спазм продолжается достаточно долго, развивается ИМ. Причиной ангиоспазма коронарных артерий является эндотелиальная дисфункция.
Подъем сегмента ST при СП и развивающемся ИМ не имеет существенных различий, так как является отражением одного патофизиологического процесса: трансму-ральной ишемии вследствие окклюзии эпикардиальной артерии, вызванной преходящим спазмом при первом состоянии и персистирующим тромбозом – при втором (рис. 3, 4).
Больные СП – это преимущественно молодые женщины, не имеющие классических факторов риска ише-мической болезни сердца (ИБС), исключая курение. СП связана с такими проявлениями ангиоспастических состояний, как синдром Рейно и мигрирующие головные боли. Объединяет эти синдромы возможность развития аритмии.
Для диагностики СП пробы с физической нагрузкой малоинформативны. Наиболее чувствительным и специфичным провокационным тестом является внутривенное введение 50 мкг эргоновина с 5-минутным интервалом до получения положительного результата, при этом суммарная дозировка препарата не должна превышать 400 мкг. Проба с эргоновином считается положительной при появлении приступа стенокардии и подъема сегмента ST на ЭКГ. Для быстрого купирования симптомов ангиоспазма, вызванного эргоновином, используют нитроглицерин. Динамику изменений сегмента ST при СП позволяет проследить длительная регистрация ЭКГ по методу Холтера. В терапии СП используют вазодилататоры – нитраты и антагонисты кальция, противопоказаны Ь-адреноблокаторы и высокие дозы ацетилсалициловой кислоты.
4. Аневризма сердца (АС)
АС обычно образуется после трансмуральных ИМ. Выбухание стенки желудочка вызывает растяжение соседних участков миокарда, что приводит к появлению зоны трансмурального повреждения в окружающих участках миокарда. На ЭКГ для АС характерна картина трансмурального ИМ, в связи с чем в большинстве ЭКГ-отведений наблюдается QS, изредка – Qr. Для АС специфична «застывшая» ЭКГ, которая не претерпевает динамических изменений по стадиям, а сохраняется стабильной в течение многих лет. Эта застывшая ЭКГ имеет признаки, наблюдаемые во II, III стадиях ИМ с подъемом сегмента ST (рис. 5).
5. Синдром ранней реполяризации желудочков (СРРЖ)
СРРЖ представляет собой ЭКГ-феномен, заключающийся в регистрации элевации сегмента ST до 2-3 мм выпуклостью книзу, как правило, во многих отведениях, наиболее показательно – в грудных. Точка перехода нисходящей части зубца R в зубец Т при этом находится над изолинией, часто в месте этого перехода определяется зазубрина или волна («верблюжий горб», «волна Осбор-на», «шляпный крючок», «гипотермический горб», «волна J»), зубец Т положительный. Иногда в рамках данного синдрома отмечается резкое нарастание амплитуды зубца R в грудных отведениях, в сочетании с уменьшением и последующим исчезновением зубца S в левых грудных отведениях. Изменения ЭКГ могут уменьшаться во время пробы с физической нагрузкой, регрессировать с возрастом (рис. 6).
Рис. 3. ЭКГ при стенокардии Принцметала, на высоте ангинозного приступа
Рис. 4. ЭКГ при СП и крупноочаговом передне-распространенном инфаркте миокарда. Элевация сегмента БТ VI—Ув, реципрокная депрессия вТ II, III, аУЯ
Рис. 5. ЭКГ при хронической аневризме верхушки левого желудочка. Элевация вТпатологический зубец О I, аVI..
Рис. 6. ЭКГ при синдроме ранней реполяризации желудочков. Элевация сегмента в! более отчетливая в грудных отведениях, и зазубрина в месте соединения зубцов и Т
6. Острый перикардит (ОП)
Характерным ЭКГ-признаком перикардита является конкордантное (однонаправленное с максимальным зубцом комплекса QRS) смещение сегмента ST в большинстве отведений. Данные изменения являются отражением повреждения, прилежащего к перикарду суб-эпикардиального миокарда.
В ЭКГ-картине ОП выделяют ряд стадий:
Конкордантное смещение ST (элевация ST в тех отведениях, где максимальный зубец желудочкового комплекса направлен вверх – I, II, aVL, aVF, V3-V6 и депрессия ST в отведениях, где максимальный зубец в QRS направлен вниз – aVR, V! V2, иногда aVL), переходящее в положительный зубец Т (рис. 7).
Сегмент ST приближается к изолинии, зубец Т сглаживается.
Зубец Т становится отрицательным в большинстве отведений (кроме aVR, где он становится положительным).
Нормализация ЭКГ (сглаженные или слабоотрицательные зубцы Т могут сохраняться длительно). Иногда при перикардите наблюдается вовлечение в воспалительный процесс миокарда предсердий, что отражается на ЭКГ в виде смещения сегмента РО (в большинстве отведений – депрессия РО), появления суправентри-кулярных аритмий. При экссудативном перикардите с большим количеством выпота на ЭКГ, как правило, отмечается снижение вольтажа всех зубцов в большинстве отведений.
7. Острое легочное сердце (ОЛС) При ОЛС на ЭКГ регистрируются в течение короткого времени признаки перегрузки правых отделов сердца (возникает при астматическом статусе, отеке легких,
Рис. 7. экг при перикардите, 1-я стадия, Отмечается конкордантная элевация сегмента ST е большинстве отведений
Рис. 8. ЭКГ при остром легочном сердце (тромбоэмболия мелких ветвей легочной артерии). Резкое отклонение ЭОС вправо, поворот 51-0111, блокада правой ножки пучка Гиса. Предсердная экстрасистол ия
пневмотораксе, наиболее частая причина – тромбоэмболия в бассейне легочной артерии). Наиболее характерными ЭКГ-признаками являются:
1. SI-QШ – формирование глубокого зубца S в отведении I и глубокого (патологического по амплитуде, но, как правило, неуширенного) зубца Q в отведении III.
2. Элевация сегмента ST, переходящая в положительный зубец Т (монофазная кривая), в «правых» отведениях – III, aVF, VI, V2, в сочетании с депрессией сегмента ST в отведениях I, aVL, V5, V6. В дальнейшем возможно формирование отрицательных зубцов Т в отведениях III, aVF, VI, V2. Первые два ЭКГ-признака иногда объединяют в один – так называемый признак Мак-Джина-Уайта – QIII-TIII-SI.
3. Отклонение электрической оси сердца (ЭОС) вправо, иногда – формирование ЭОС типа SI-SII-SIII.
4. Формирование высокого остроконечного зубца Р («Р-ри!|гюпа1е») в отведениях II, III, aVF.
5. Блокада правой ножки пучка Гиса.
6. Блокада задней ветви левой ножки пучка Гиса.
7. Увеличение амплитуды зубца R в отведениях II, III, aVF.
8. Остро возникшие признаки гипертрофии правого желудочка: RV1>SV1, R в отведении VI более 7 мм, соотношение RV6/SV6 —v
Из-за чего происходит развитие элевации или депрессии сегмента st на ЭКГ?
Сотрудники «Областной клинической больницы №1», г. Тюмень, Филиала Томского НИМЦ «Тюменский кардиологический научный центр», «Тюменского государственного медицинского университета» и «Научного центра неврологии», г Москва, подготовили статью, посвященную электрокардиографическим изменениям у детей.
Считается, что инфаркт миокарда встречается исключительно во взрослой практике. В связи с этим у педиатров отсутствует должная настороженность к данной проблеме. Следует учитывать, что электрокардиографические изменения у детей, характерные для инфаркта миокарда, в ряде случаев являются признаками другой патологии. В статье приведено описание четырех пациентов с различными нозологиями, сопровождающимися подъемом сегмента ST при регистрации электрокардиограммы: с наличием «миокардиального мостика», синдромом Кавасаки, аномальным отхождением левой коронарной артерии, посттравматическим осложнением радикальной коррекции врожденного порока сердца. Обсуждаются трудности дифференциально-диагностического поиска данных нозологий.
Регистрация электрокардиографического феномена – элевации сегмента ST на электрокардиограмме у ребенка – требует дифференциально-диагностического поиска этиологического фактора или триггерного механизма повреждения миокарда, адекватного терапевтического подхода. Ишемия миокарда в детском возрасте не всегда имеет клиническую картину инфаркта миокарда, сравнимую с взрослой симптоматикой, она может быть следствием различной патологии сердечно-сосудистой системы: врожденных аномалий или воспалительных изменений коронарных артерий, реже врожденных пороков сердца, первичных кардиомиопатий, опухолей и травмы сердца.
Клинический случай 1. Пациентка Н., 15 лет, поступила экстренно 03.11.16 с жалобами на давящие боли за грудиной и в эпигастральной области, ощущение инородного тела за грудиной. Из анамнеза заболевания: 02.11.16 во время тренировки ощутила слабость, была однократная рвота. 03.11.16 состояние ухудшилось, появились боли за грудиной и в эпигастрии, нарастала слабость, головокружение, два эпизода синкопе. При первичном осмотре частота сердечных сокращений 58 в минуту, насыщение артериальной крови кислородом (SatO2) 99%, артериальное давление 90/60 мм рт.ст. На электрокардиограмме синусовая брадикардия, частота сердечных сокращений 41 в минуту, замедление атриовентрикулярного проведения, элевация сегмента ST преимущественно в отведениях III и aVF. Уровень тропонина Т в крови 630 нг/л. Госпитализирована в отделение с подозрением на инфаркт миокарда.
Из анамнеза жизни: с 5 лет занимается фигурным катанием, тренировки ежедневно по 2–3 ч. Наблюдение у детского кардиолога нерегулярное, в 11 лет выявлены недостаточность митрального клапана, синусовая аритмия, преходящее замедление атриовентрикулярного проведения, умеренные нарушения процессов реполяризации по верхушечно-боковой поверхности, снижение толерантности к нагрузкам. Аллергологический анамнез и наследственность не отягощены.
Объективно: при аускультации сердца тоны приглушены. Частота сердечных сокращений 45 в минуту. Артериальное давление 90/60 мм рт.ст. SatO2 99%. Лабораторно: уровень тропонинов на 2-е сутки 360 нг/мл, на 5-е сутки – 2000 нг/мл; креатинкиназа и креатинкиназа-МВ не определены. На электрокардиограмме синусовая брадикардия 41 в минуту, замедление атриовентрикулярного проведения, элевация ST в отведениях III, aVF; эхокардиография: гипокинезия переднеперегородочно-верхушечных сегментов левого желудочка; коронарография: в среднем сегменте передней нисходящей артерии «мышечный мостик» со стенозом артерии в систолу до 50%; магнитно-резонансная томография сердца: картина острого инфаркта миокарда перегородочно-апикальных отделов и боковой стенки левого желудочка.
Клинический диагноз: Основной: врожденная аномалия развития коронарных артерий (мышечный мостик в передней нисходящей артерии). Инфаркт миокарда II типа заднебоковой, апикальной локализации, без снижения контрактильной функции левого желудочка от 03.11.16. Осложнение основного: постинфарктный кардиосклероз. Ранняя постинфарктная стенокардия. Функциональный класс I. В отделении получала консервативную терапию: бисопролол, клопидогрел, кардиомагнил и эзомепразол. Состояние стабилизировалось, показатели гемодинамики улучшились (артериальное давление 110/70 мм рт.ст., SatO2 98%, частота сердечных сокращений 60 в минуту), уровень тропонина-Т снизился до нормы. После выписки в динамике по данным магнитно-резонансной томографии сердца – уменьшение размеров измененного сигнала на бесконтрастных сериях, отсутствие жидкости в полости перикарда; при сцинтиграфии миокарда выявлено значительное уменьшение площади стойкого дефекта перфузии (до 16%). В настоящее время состояние стабильно, пациентка состоит на диспансерном учете.
Клинический случай 2. Пациент Л., 5 лет, поступил 05.04.17 с жалобами на повышение температуры тела до 39 °С, слабость, вялость, отечность пальцев рук и ног, кашель, насморк.
Из анамнеза заболевания: болен с 24.03.17, острое начало с повышения температуры тела до 38 °С, боли в животе перед дефекацией, учащение стула до 5 раз. 26.03.17 (2-е сутки) купирование лихорадки, но сохранение нарушений стула и болевого абдоминального синдрома. В ночь с 29 на 30.03.17 (4–5-е сутки) повторный подъем температуры до 38 °С, самостоятельно начали прием нестероидных противовоспалительных препаратов с кратковременным положительным эффектом. На 5-е сутки болезни обратились в инфекционный стационар, выставлен диагноз: острая респираторная вирусная инфекция, рекомендовано амбулаторное лечение с приемом противовирусных препаратов. 31.03.17 (6-е сутки) присоединился катаральный синдром (заложенность носа, редкий непродуктивный кашель), подъемы температуры до 39 °С сохранялись. Общая продолжительность лихорадочного синдрома составила более 7 дней. 01.04.17 (7-е сутки) появилась пятнистая, мелкоточечная сыпь розового цвета с локализацией на ногах, груди, в межлопаточной области без тенденции к слиянию.
Ребенок осмотрен участковым педиатром амбулаторно, назначены парацетамол, амоксициллин, фенкарол. К вечеру – сыпь крупнопятнистая, с тенденцией к слиянию, в связи с чем обратились в приемное отделение областной клинической больницы №1. Поставлен диагноз: острая аллергическая крапивница. На фоне введения преднизолона сыпь купировалась, от госпитализации отказались. 02.04.17 (8-е сутки) на фоне сохранения температуры до 39,5 °С возникла инъекция сосудов склер, явления хейлита. 03.04.17 на 9-е сутки болезни сыпь усилилась, вновь обратились в приемное отделение. Проведены дополнительные методы исследования: в общем анализе крови нейтрофильный лейкоцитоз (21,64·109 /л), тромбоцитоз (402·109 /л); на обзорной рентгенограмме органов грудной полости усиление легочного рисунка в прикорневых отделах; электрокардиограмма: синусовая тахикардия 110 в минуту, неполная блокада правой ножки пучка Гиса, незначительная элевация сегмента ST в отведениях II, III, aVF, V4–V6. Выставлен диагноз: острое респираторное заболевание, аллергиче- ская реакция по типу крапивницы, назначена терапия в амбулаторных условиях. 04.04.17 (10-е сутки) появилась и стала нарастать отечность пальцев стоп, сохранялся катаральный синдром и лихорадка до 39 °С, которая не поддавалась купированию приемом нестероидных противовоспалительных препаратов. 05.04.17 (11-е сутки) обратились в инфекционный стационар повторно. При осмотре состояние тяжелое, субфебрильная лихорадка, на коже пятнисто-папулезная сыпь, отечность коленных и голеностопных суставов, пальцев ног. В гемограмме: нейтрофильный лейкоцитоз (15,3·109 /л), повышение СОЭ до 56 мм/ч, С-реактивный белок 25,1, высокий уровень антистрептолизина-О. Ребенок переведен в детское отделение областной клинической больницы №1.
Из анамнеза жизни: отягощенный перинатальный анамнез (осложненное течение беременности на фоне угрозы прерывания, отслойки плаценты, оперативное родоразрешение). Аллергологический анамнез не отягощен. Наследственность отягощена по материнской линии – бронхиальная астма, сахарный диабет 2-го типа, по отцовской линии – ревматоидный артрит.
Объективно при поступлении: температура тела повышена до 38 °С, инъекция сосудов склер, кожные покровы бледные, диффузная пятнистая сыпь розового цвета. Пальцы кистей и стоп отечны. Коленные и голеностопные суставы увеличены, при пальпации умеренно болезненные. Отмечается хейлит. Пальпируются нижнечелюстные и задние шейные лимфатические узлы (до 1,0 см), безболезненные, не спаяны с кожей и окружающими тканями. Зев гиперемирован, высыпаний нет. Носовое дыхание затруднено. При аускультации сердца тоны ясные, ритм правильный, частота сердечных сокращений 107 в минуту, выслушивается систолический шум на верхушке сердца, акцент II тона. Артериальное давление 100/60 мм рт.ст.
ЭКГ: описание, норма и признаки патологий

Электрокардиография – это метод фиксации и изучения электрических полей, появляющихся в процессе работы сердца. Эти электрические поля дают точное представление о том как функционирует сердечно-сосудистая система. ЭКГ – это недорогой и эффективный метод диагностики в кардиологии.
Принцип ЭКГ
Работа аппарата ЭКГ заключается в том, что датчики, размещенные на теле пациента фиксируют вектор и силу электрического заряда, который создает сердце в процессе работы. Изменения вектора электрического заряда записывается на бумажной ленте в виде графика. Анализ этого графика позволяют сделать вывод о правильности работы сердца и возможных заболеваниях.
Регистрация электрокардиограммы осуществляется в:
- трех стандартных отведениях;
- в 12 отведениях.
Регистрация ЭКГ в 3 стандартных отведениях
Регистрация электрокардиограммы в 3 стандартных отведениях называется одноканальной ЭКГ. Она позволяет получить общую картину состояния сердца и используется при кардиологическом обследовании пациента при отсутствии специфических жалоб.
Определяется разность потенциалов между:
- левой рукой и правой рукой – это показатель работы передней стенки сердца;
- между левой ногой и правой рукой – это суммарное отражение 1 и 3 отведений;
- между левой ногой и левой рукой – это показатель работы задней стенки сердца.
Эти отведения образуют равносторонний треугольник Эйнтховена, вершины которого расположены на электродах, размещенных на конечностях. В середине треугольника находится электрический центр сердца. Электрод на правой не используется для отведений, а предназначен для заземления.
Линия, соединяющая два электрода одного отведения, называется осью отведения. Когда вектор электрического заряда сердца находится в отрицательной части оси отведения, то записывается отрицательное отклонение – зубцы Q, S, если вектор находится в положительной части оси отведения, то записывается положительное отклонение – зубцы P, R, T.
Регистрация ЭКГ в 12 отведениях
Регистрация электрокардиограммы в 12 отведениях используется при специфических жалобах пациентов для получения дополнительной информации о работе сердечно-сосудистой системы, небольших изменениях, выявления очага ишемии или некроза, причин нарушения проводимости и ритма.
Помимо 3 стандартных отведений определяется разность потенциалов между:
- между левой ногой и объединенными руками (aVF) – это показатель работы задне-нижней сердечной стенки;
- между левой рукой и объединенными левой ногой и правой рукой (aVL) – это показатель работы левой передне-боковой стенки;
- между правой рукой и объединенными левой ногой и левой рукой (aVR) – это показатель работы правой боковой стенки.
Кроме этого используются шесть однополюсных грудных отведений, когда 6 электродов устанавливаются непосредственно на грудную клетку:
- V1 и V2 – это показатель работы правого желудочка;
- VЗ – это показатель работы межжелудочковой перегородки;
- V4 – это показатель работы верхушки;
- V5 – это показатель работы левого желудочка и передне-боковой стенки;
- V6 – это показатель работы боковой стенки левого желудочка.
Регистрация данных с однополюсных грудных отведений позволяет судить о положении сердца в грудной клетке, величине желудочков, определить гипертрофию правых отделов, оценить состояние предсердий и выявить различные патологии.
Регистрация ЭКГ в 12 отведениях позволяет определить даже небольшие изменения в работе сердца, которые не покажет регистрация ЭКГ в 3 стандартных отведениях.

Что показывает ЭКГ
- частоту сердечных сокращений;
- ритм сердечных сокращений;
- положение электрической оси сердца;
- размеры и расположение сердца;
- состояние сердца.
При наличии патологий электрокардиография может выявить:
- аритмию;
- блокаду;
- инфаркт миокарда;
- ишемические изменения;
- дистрофические процессы;
- электролитные нарушения;
- синдром Вольфа–Паркинсона–Уайта;
- гипертрофию желудочков;
- другие патологические процессы в сердце.

Нормальная ЭКГ
На нормальной электрокардиограмме последовательно отображаются:
- нулевая линия;
- маленький зубец Р – в норме продолжительностью 0,7 – 0,12 секунд и амплитудой 0,5 – 2,5 мм;
- небольшой ровный сегмент PQ;
- отрицательный зубец Q (может отсутствовать) – в норме продолжительностью 0,03 секунд и амплитудой 0,3 – 0,5 мм;
- высокий положительный зубец R, в норме амплитудой 10-19 мм, и отрицательный зубец S, в норме амплитудой 0,2-0,5 мм;
- ровный сегмент ST;
- округлый положительный зубец Т – в норме продолжительностью 0,12-0,28 секунд и амплитудой не более четверти зубца R;
- очень низкий округлый положительный зубец U.
Норма интервалов составляет:
- P-Q – продолжительность 0,2 – 0,8 секунд;
- P-R – продолжительность 0,18 – 0,2 секунд;
- QRST – продолжительность 0,38 – 0,55 секунд;
- QRS – продолжительность 0,06 – 0,1 секунд;
- S-T – продолжительность 0,35 – 0,44 секунд.
Частота сердечных сокращений рассчитывается как:
ЧСС = 60/(расстояние между зубцами R * K).
K – коэффициент, зависящий от того с какой скоростью снята электрокардиограмма: при скорости 25 мм/c коэффициент – 0,04, а при 50 мм/c коэффициент равен 0,08.
Нормой считается 50-90 ударов в минуту.
Например, если расстояние R составило 20 мм, а кардиограмма снята при скорости 25 мм/c:
ЧСС = 60/(20*0,04) = 75 ударов в минуту (в норме).
Сердечный ритм оценивается по степени ритмичности кардиограммы. В норме она должны быть повторяющейся с возможными отклонениями до 10%. Для оценки отклонений сравниваются расстояние между зубцами R-R.
При этом сердечный ритм в норме имеет синусовую природу, на что указывает зубец P, который положителен в 1 и 2 отведении и отрицателен в отведении aVR.
В основном такие показатель говорят о том, что сердце здорово. Но стоит помнить, что расшифровку ЭКГ должен делать врач, только он может поставить правильный диагноз, поэтому не стоит расшифровывать электрокардиограмму самостоятельно.
Патологии в ЭКГ
Электрокардиограмма отличная от нормальной может указывать на различные заболевания и нарушения в работе сердца.
Среди заболеваний могут быть:
- аритмия;
- гипертрофия предсердий;
- блокада;
- ишемическая болезнь;
- перикардит;
- миокардит;
- тромбоэмболия;
- гипокалиемия;
- тахикардия;
- нарушения ритма сердца;
- инфаркт миокарда.
Аритмия
Аритмия характеризуется тем, что среди нормальных сокращений сердца есть и сокращения с отклонениями от нормы, сердце бьется реже или чаще, чем нужно, размер зубцов кардиограммы не одинаковый в каждом сердцебиении.
Такие особенности ЭКГ могут говорить об аритмии.
Аритмия может быть опасна и приводить к тромбоэмболии, сердечной недостаточности и даже остановке сердца при отсутствии своевременного лечения и помощи.
Гипертрофия предсердий
При гипертрофии левого предсердия на ЭКГ зубец P в 1 и 2 отведении является двугорбым, а в V1 отрицательным и продолжительными.
Гипертрофия миокарда предсердий — это увеличение толщины миокардиальной стенки сердца, в условиях хронической перегрузки работы сердца объемом и давлением. Гипертрофия может привести к аритмии сердца.
Блокада
При блокаде ножек пучка Гиса на ЭКГ наблюдается уширением интервала QRS, а при полной блокаде сегмент ST и зубец Т становятся отрицательными.
Блокада – это замедление проведения электрического сигнала по проводящей системе сердца. Приводит к замедление частоты сердечных сокращений до менее 50 ударов в минуту.
Ишемическая болезнь
При ишемической болезни сердца на ЭКГ сегмент ST слегка опущен, а зубец T имеет неглубокое отрицательное значение.
Ишемическая болезнь представляет собой стеноз коронарных артерий в результате атеросклероза. В результате закупорки артерии может развиться инфаркт миокарда.
Перикардит
При перикардите на ЭКГ наблюдается незначительный подъем сегмента ST от восходящего колена зубца S, обращенный вогнутостью вниз, а зубец Т – положительный. При хроническом перикардите сегмент ST не приподнятый, а зубец Т – отрицательный и острый.
Перикардит – это воспалительное поражение серозной оболочки сердца, проявляющееся в появлении жидкости в области перекарда и фиброзам, что приводит к затруднению работы сердца.
При своевременной диагностике и лечении пациент полностью выздоравливает.
Миокардит
При миокардите на ЭКГ чаще наблюдается депрессия сегмента ST и отрицательный зубец Т. Но не всегда, бывают и другие особенности ЭКГ, которые указывают на миокардит, такие как изменение продолжительности интервала PQ, признаки, указывающие на блокады левой или правой ножки ПГ и нарушение ритма сердца.
Миокардит – это поражение мышечной оболочки сердца в результате воспалительных процессов. Приводит к сердечной недостаточности, одышке, нарушению ритма сердца, дискомфорт, боли в области сердца и другие симптомы.
При обнаружении миокардита положена госпитализация и лечение.
Тромбоэмболия
При тромбоэмболии легочных артерий на ЭКГ сегмент RS – Т смещен вверх и наблюдается отрицательный зубец T в отведениях V1-V4.
Тромбоэмболия представляет собой закупорку сосуда тромбом и нарушение кровотока.
При обнаружении тромбоэмболии необходима срочная госпитализация и лечение.
Гипокалиемия
При гипокалиемии на ЭКГ при начальной форме заболевания наблюдается большая волна U, а при тяжелой форме – депрессия сегмента ST и глубокий отрицательный зубец Т.
Гипокалиемия – сниженная концентрация ионов калия в крови. Может вызывать утомляемость, слабость, нарушение дыхания, кишечную непроходимость и другие нарушения.
Лечение направлено на восполнения уровня калия в организме.
Тахикардия
Тахикардия характеризуется увеличением частоты сердечных сокращений выше 90 ударов в минуту в покое. При тахикардии на ЭКГ может наблюдаться увеличенный сегмент QRS.
Тахикардия это симптом, который указывает на наличие ряда заболеваний чаще эндокринной и нервной систем.
При выявлении тахикардии требуется дальнейшая диагностика для выявления причины и ее устранения.
Инфаркт миокарда
При инфаркте миокарда на ЭКГ в одном случае может наблюдаться как отсутствие подъема сегмента ST и зубца Q, так и подъем и деформация сегмента ST, большой зубец Q и остроконечный отрицательный зубец T.
Инфаркт миокарда – острое, угрожающее жизни заболевания при котором нужна быстрая госпитализация и оперативное лечение.
Инфаркт миокарда возникает из-за тромбоза коронарной артерии, в результате чего возникает закупорка артерии, частичное или полное прекращение кровоснабжения и начало процесса отмирания тканей.

Как проходит диагностика ЭКГ
Процедура электрокардиографии происходит безболезненно и быстро:
- Пациент заходит в диагностический кабинет ЭКГ.
- Снимает одежду по пояс и закатывает штаны, оголяя голени ног.
- Врач смазывает датчики гелем и прикрепляет к телу пациента, фиксируя их.
- Доктор просит пациента принять нужное положение тела на кушетке, стоя или на велоэргометре.
- Диагност включает аппарат ЭКГ и начинает записывать диаграмму.
- Врач снимает датчики с тела пациента, просит протереть тело салфетками от геля и одется.
- Доктор анализирует электрокардиограмму, ставит диагноз, дает рекомендации и дальнейшие указания.
При суточном холтеровском мониторировании врач размещает датчики на теле пациента, которые подключены к небольшому портативному устройству, собирающими данные электрокардиографии непрерывно в течение суток. Датчики и устройство ЭКГ прячутся под одежду и пациент носит их 24 часа. Затем возвращается к врачу, снимает устройство и датчики. Доктор анализирует ЭКГ, делает выводы и ставит диагноз пациенту.
Методы ЭКГ
- Классический метод. Регистрация электрокардиограммы в 3 стандартных и 12 отведениях. Электроды крепятся на тело пациента, который лежит на кушетке. Кардиограмма снимается в состоянии покоя.
- Векторкардиография. Электрический вектор работы сердца регистрируется и отображается в виде проекции объемной фигуры на плоскости отведений.
- Нагрузочные пробы. Регистрация ЭКГ, когда пациент находится на велоэргометре при возрастающей ступенчатой физической нагрузке. Чаще применяется для диагностики ишемической болезни сердца.
- Холтеровское мониторирование. Запись электрокардиографии непрерывно в течение суток с помощью специального портативного аппарата.
- Прекардиальное картирование. Электроды матрицей 6х6 фиксируются на грудной клетке пациента, сигналы с которых обрабатываются компьютером. Используется для определения повреждений миокарда при остром инфаркте миокарда.
- Внутрипищеводная электрокардиография. ЭКГ записывается с помощью электрода, введенного в пищевод пациента. Применяется для диагностики блокад и определения состояния предсердий и атриовентрикулярного соединения.
- Гастрокардиомониторирование. Одновременная запись гастрограммы и электрокардиограммы в течение суток. Используется для диагностики гастро- и кардиозаболеваний.
- Электрокардиография высокого разрешения. Регистрация низкоамплитудных и высокочастотных потенциалов, с амплитудой порядка 1—10 мкВ и с применением многоразрядных АЦП (16—24 бита).

Расшифровка ЭКГ
Расшифровкой электрокардиограммы занимается врач, только он может выявить заболевания, поставить правильный диагноз и дать дальнейшие направления. Человеку без медицинского образования заниматься расшифровкой ЭКГ не следует.
При расшифровке электрокардиограммы диагност обращает внимание на продолжительность, амплитуду, форму, частоту, повторяемость и прочие параметры следующих элементов кардиограммы:
- зубец Р;
- сегмент PQ;
- зубец Q;
- зубец R;
- зубец S;
- сегмент ST;
- зубец Т.
Когда нужно делать ЭКГ
Электрокардиографию следует делать в следующих случаях:
- Направления терапевта или другого врача;
- В профилактических целях 1 раз в год после 40 лет;
- Боли в грудной клетке или под лопаткой;
- Затрудненное дыхание;
- Отек конечностей и лица;
- Отдышка в состояния покоя;
- Повышенное артериальное давление;
- Хронические заболевания опорно-двигательного аппарата.

Стоимость ЭКГ в нашей клинике
Мы оказываем следующие услуги в области кардиологии и ЭКГ диагностики:
- Прием кардиолога первичный – 1500 рублей;
- Прием кардиолога повторный – 1400 рублей;
- ЭКГ с расшифровкой – 500 рублей;
- ЭКГ без расшифровки – 250 рублей;
- Расшифровка ЭКГ, сделанной в другой клинике – 300 рублей;
- Суточное мониторирование ЭКГ по Холтеру – 2200 рублей;
- Комплексное суточное мониторирование АД + ЭКГ по Холтеру – 3500 рублей;
- Велоэргометрия (нагрузочные пробы) – 1800 рублей;
- Программа “здоровое сердце” – 6500 рублей;
- Суточное мониторирование АД – 1700 рублей;
- Тропаниновый тест – 400 рублей.
Записаться на ЭКГ к врачу можно через онлайн форму на сайте или по телефонам 8 (800) 350-94-58 и +7 (4872) 49-57-57.

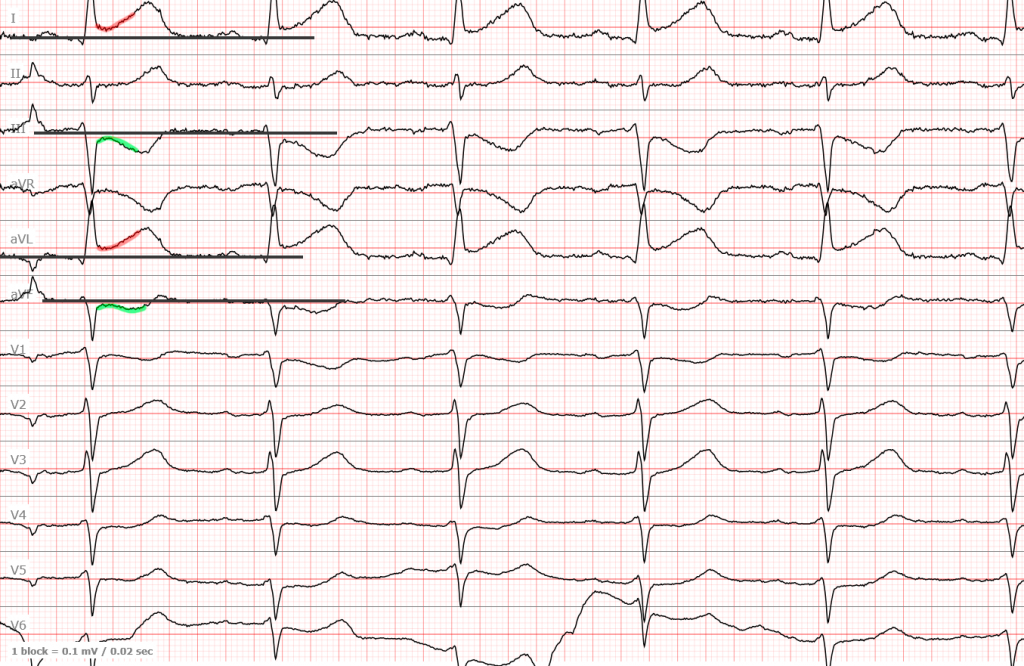 ЭКГ №4
ЭКГ №4