Как проводится ЭКГ?
Содержание статьи:
- Показания к проведению ЭКГ
- Алгоритм ЭКГ-диагностики
- Техника проведения ЭКГ
- Как читать кардиограмму
- Какие болезни сердца показывает ЭКГ
- Холтеровское мониторирование: показания
- Техника проведения суточного мониторирования
- Электрокардиография под нагрузкой: показания и подготовка
- Техника проведения стресс-теста
- Отличие ЭКГ от Эхо-КГ
- Проведение ЭКГ на дому
ЭКГ (электрокардиография, или кардиограмма) сердца – наиболее простой и часто используемый метод оценки работы сердца. Прибор для записи кардиограммы называется электрокардиограф. Он улавливает и регистрирует электрические импульсы, которые возникают в сердечной мышце. Метод неинвазивный – для него не требуется нарушение кожных покровов, проникновение в полости организма.
Показания к проведению ЭКГ
Электрокардиографию делают в профилактических целях, для первичной диагностики заболеваний и для отслеживания динамики состояния у больных с уже диагностированными патологиями сердца.
- профосмотры детей в определенном возрасте, перед поступлением в детский
сад, школу, спортивные секции, лагеря;
- профосмотры юношей призывного возраста;
- профосмотры работников предприятий, профессиональных спортсменов;
- диспансеризация граждан;
- комиссии для получения водительского удостоверения, разрешения на оружие;
- обследование перед госпитализацией на плановое оперативное лечение;
- обследование беременных женщин при постановке на учет в женской консультации.
Для первичной диагностики электрокардиографию назначают людям, у которых выявлены симптомы болезней сердца. Пациентам с уже установленным диагнозом кардиограмму записывают в ходе лечения, на периодических обследованиях после выздоровления.
Алгоритм ЭКГ-диагностики
Сердце человека самопроизвольно вырабатывает электрические импульсы, которые вызывают его сокращение и расслабление. Импульсы проходят по мышечной ткани сердца от точки их возникновения до места сокращения. Это цикличный и непрерывный процесс. Импульсы улавливаются электродами кардиографа, усиливаются, фиксируются гальванометром и отображаются в виде графика на специальной бумаге – пленке ЭКГ или в электронном виде.
Кривая, вычерченная на пленке, ничего не скажет пациенту. Ее дешифровка проводится врачом-кардиологом или специальным программным обеспечением. Часто в дополнение к электрокардиограмме делают УЗИ (Эхо-КГ исследование) сердца.
Подготовка к процедуре
На кардиограмму обычно направляют врач-кардиолог, терапевт или педиатр. Пациенту необходимо заранее предупредить врача о приеме антиаритмических средств, лекарств от гипертонии, сердечных гликозидов. Общие правила подготовки пациента к ЭКГ:
- за 2-3 часа до исследования не пить чай, кофе, энергетические напитки, не курить;
- в день процедуры не принимать успокаивающие средства;
- избегать физической нагрузки, не заниматься спортом до записи электрокардиограммы;
- надеть одежду, позволяющую без затруднений освободить грудь, щиколотки и запястья.
Записью кардиограммы занимается медсестра кабинета электрокардиографии. Поэтому если пациент хочет что-то обсудить с врачом, нужно сделать это заранее. Результат также сообщит врач, через некоторое время после процедуры, достаточное для подготовки описания. Время проведения ЭКГ занимает от 5 до 10 минут (в покое), ЭКГ с нагрузкой проводится 15-20 минут.
Техника проведения ЭКГ
Пациент ложится на кушетку, оголяет голени, предплечья и верхнюю часть тела. Медсестра обезжиривает участки кожи, на которые будут накладываться электроды, протирая их салфеткой, смоченной в изотоническом растворе хлорида натрия. Поверхность электродов также обезжиривается, на нее или на кожу наносится гель для улучшения электропроводимости.
Электроды фиксируются на теле пациента в определенном порядке. На правую руку накладывается красный электрод, на левую – желтый. Для правой ноги предназначен черный электрод, для левой – зеленый. На грудь в определенных позициях накладываются 6 электродов (V1 – красный, V2 – желтый, V3– зеленый, V4 – коричневый, V5 – черный, V6 – синий) или один электрод последовательно перемещается в разные точки.
Перед записью ЭКГ пациенту нужно успокоиться, во время записи – не шевелиться, не делать глубоких вдохов. ЭКГ сердца можно делать так часто, как это необходимо, процедура не оказывает никакого влияния на организм.
Как читать кардиограмму
Оценить результат электрокардиографии людям без специальной медицинской подготовки практически невозможно. Расшифровку ЭКГ у взрослых и детей делает либо врач, направивший пациента на это исследование, либо доктор отделения функциональной диагностики.
На пленке ЭКГ отображается график в виде ломаной кривой с пиками (зубцами) и интервалами между ними, расположенными на прямой линии, которая называется изолинией. Зубцы обозначаются буквами латинского алфавита – P, Q, R, S, T, интервалы – P-Q, P-R, QRST (QT), QRS, S-T. Для интерпретации результатов кардиограммы врач оценивает продолжительность зубцов в секундах и их амплитуду в стандартных отведениях в миллиметрах, а также продолжительность интервалов в секундах.
Существуют установленные нормы этих величин. Сравнивая результат ЭКГ с нормальными показателями, врач может заподозрить отклонение от нормы частоты сердечных сокращений, наличие аритмий, диагностировать такие острые состояния, как инфаркт миокарда, приступ стенокардии.
Какие болезни сердца показывает ЭКГ
ЭКГ – один из наиболее точных методов для диагностики нарушений ритма. С ее помощью можно выявить причину нарушения ритма, местонахождение патологического очага возбуждения, вид аритмии. Также хорошо на электрокардиограмме отображается частичная или полная блокада проводящих путей сердца.
Важную роль электрокардиография играет в диагностике острого инфаркта миокарда. Изменения при инфаркте четко отображаются на ленте, в сочетании с клиникой это позволяет своевременно начать лечение и во многих случаях спасти больного. Поэтому у врачей или фельдшеров скорой помощи на вызовах к больным с жалобами на боли в сердце всегда при себе портативный аппарат, чтобы иметь возможность сделать кардиограмму сердца на дому.
Холтеровское мониторирование: показания
Для более точной диагностики некоторых болезней сердца и сосудов назначают дополнительные виды ЭКГ-исследований. Один из них – непрерывная запись электрокардиограммы в течение 24 (реже 48, 72) часов, или мониторинг по Холтеру. Он показан в следующих ситуациях:
- восстановительный период после инфаркта миокарда;
- диагностика и отслеживание динамики различных кардиомиопатий;
- оценка работы сердечно-сосудистой системы при врожденных и приобретенных пороках сердца;
- гипертоническая болезнь;
- хроническая сердечная недостаточность;
- подозрение на аритмии;
- боли за грудиной неустановленного характера без изменений на кардиограмме в покое;
- беспричинные головокружения и обмороки.
Техника проведения суточного мониторирования
На грудной клетке пациента размещаются электроды, так же как при снятии кардиограммы в покое, дополнительно они фиксируются лейкопластырем. Электроды соединены с регистратором, который больной носит в специальном футляре все время мониторинга.
Запись электрокардиографии при мониторинге может быть фрагментарной (пациент нажимает кнопку на регистраторе при ухудшении состояния) или постоянной (регистрируются все сердечные циклы в течение суток или более). При этом обследуемый ведет специальный дневник, куда записывает время сна, бодрствования, наличие физической нагрузки, стрессы и другие значимые события. Дополнительно пациент может выполнять по назначению врача нагрузочные тесты.
Электрокардиография под нагрузкой: показания и подготовка
ЭКГ под нагрузкой (стресс-тест, или тредмил-тест) делают для уточнения диагноза ишемической болезни сердца, для контроля сердечной деятельности после аортокоронарного шунтирования при инфаркте миокарда, для постановки диагноза и отслеживания динамики некоторых пороков сердца.
Исследование проводится и здоровым людям – профессиональным спортсменам, летчикам гражданской и военной авиации, кандидатам на службу в силовых структурах, контрактную службу в армии.
Чтобы подготовиться к ЭКГ с нагрузкой, следует отказаться от чая, кофе, алкогольных и энергетических напитков, курения в течение суток до процедуры. Последний прием пищи должен быть за 3-4 часа до записи электрокардиограммы. Интенсивные физические нагрузки необходимо прекратить за двое суток до исследования. Мужчинам за трое суток до процедуры нужно отказаться от приема средств, улучшающих потенцию («Виагра», «Сиалис»).
Техника проведения стресс-теста
Записывается кардиограмма в покое, затем – во время или сразу после физической нагрузки, при необходимости – через несколько минут после нагрузки.
- приседания – 20 раз за 40-60 секунд;
- подъем и спуск ногами степ-платформы – 20 раз за 40-60 секунд;
- бег на беговой дорожке в умеренном темпе в течение 20-25 секунд;
- трехминутная нагрузка на велоэргометре.
Врач оценивает частоту сердечных сокращений, их ритм в покое, изменения этих показателей при нагрузке и в восстановительный период. Иногда одновременно с записью электрокардиограммы под нагрузкой измеряют артериальное давление и оценивают показатели в комплексе.
После процедуры медицинский работник должен проконтролировать состояние пациента до восстановления нормальных показателей частоты пульса.
Отличие ЭКГ от Эхо-КГ
Эхо-КГ, или эхокардиография, которую называют также УЗИ сердца – процедура, которая кардинально отличается от ЭКГ.
Эхокардиография – ультразвуковое неинвазивное исследование сердца и сосудов. Высокочастотный звук, испускаемый датчиком эхокардиографа, проходя через ткани сердца, отражается от них и регистрируется этим же датчиком. Результат выводится в виде изображения на монитор.
Данные Эхо-КГ позволяют оценить размеры сердца, толщину, целостность и структуру сердечной мышцы, размеры полостей желудочков и предсердий, сократимость миокарда, состояние клапанов и крупных сосудов.
УЗИ и ЭКГ – разные методы, поэтому нельзя сказать, что лучше проверять состояние сердца каким-то из них. Для оценки деятельности сердечно-сосудистой системы эти исследования назначаются в комплексе.
Проведение ЭКГ на дому
Снятие кардиограммы на дому возможно не только в экстренных случаях. Услуга записи ЭКГ с ее одновременной расшифровкой и консультацией врача-кардиолога востребована среди пожилых людей, маломобильных граждан, инвалидов, пациентов, которым показан постельный режим. Поводом для проведения ЭКГ в домашних условиях и в удобное время может стать нежелание посещать поликлинику (особенно в период пандемии), ненормированный рабочий график пациента. Кроме того, в поликлиниках ожидание записи на процедуру нередко растягивается на недели вперед.
Показаниями для записи кардиограммы на дому являются те же состояния, что перечислены выше. Техника процедуры также ничем не отличается от ЭКГ в медицинском учреждении. Врач приезжает домой к пациенту в заранее оговоренное время, с портативным аппаратом для записи электрокардиографии. После снятия кардиограммы доктор проводит ее расшифровку. Пациенту выдается заключение, которое он передает лечащему врачу или использует в других целях (комиссии, профосмотры).
Как проверить сердце
Сердечно-сосудистые заболевания не только являются одной из главных причин смертности, но и стремительно «молодеют» — все чаще от них страдают люди в возрасте от 35 до 40 лет. Разбираемся, как проверить работу сердца, пока не стало поздно. В этом нам помогает эксперт по лабораторной диагностике ЛабКвест Латытина Юлия Сергеевна.
Когда нужно проверять сердце и сосуды
Когда есть симптомы. Основными симптомами сердечно-сосудистых заболеваний считаются одышка, головокружение, повышенная потливость и отёки. Если эти симптомы регулярны, то стоит обращаться к врачу.
Когда нужно принять решение насчет занятий спортом. Речь не о легкой зарядке по утрам, а о плавании, беге, серьезных силовых тренировках, то есть нагрузках средне-высокой интенсивности. То есть заниматься можно и без рекомендации врача, но перед подготовкой к марафону нужно посетить кардиолога. Особенно, если вы хотите заниматься спортом ради результатов.
Когда есть факторы риска. Среди основных факторов риска: диабет, курение, стрессы, малоподвижный образ жизни, высокий уровень холестерина, высокое давление, сердечно-сосудистые заболевания родственников. Обо всех этих факторах нужно обязательно рассказывать врачу.
Какие есть методы диагностики сердца
Пробы Мартине и Штанге. С этими тестами можно дома измерить пульс и понять, нужно ли идти к врачу для дальнейшей диагностики. Особенно, если выраженных симптомов нет, а понять состояние здоровья хочется.
Проба Мартине проводится следующим образом: пациент должен присесть 20 раз за 30 секунд. После замерить пульс и зафиксировать результат. Далее нужно сделать минутный перерыв и замерить пульс повторно. Нормальным результатом считается разница в 60-80% между показателями пульса в состоянии покоя и после приседаний.
Для пробы Штанге нужно сделать 2-3 глубоких вдоха-выдоха и задержать дыхание. Если удается не дышать больше 40 секунд, то, скорее всего, проблем нет. Если меньше 40, нужно идти к кардиологу.
Осмотр кардиолога. Диагностика сердца начинается в кабинете кардиолога. Врач спросит о симптомах, перенесенных инфекциях, применении лекарств, употреблении алкоголя и табака, психологическом напряжении и стрессах. Также он узнает семейный и личный анамнез, выяснит, нет ли хронических заболеваний.
Кардиолог оценивает цвет кожи, чтобы исключить анемию и другие нарушения функций сердца, проверяет пульс, чтобы оценить кровоток, измеряет артериальное давление и температуру тела. Также осматривает вены шеи, перкутирует грудную клетку и выслушивает сердце стетоскопом.
При необходимости кардиолог обращается к окулисту, чтобы тот осмотрел сосуды и нервные окончания сетчатки глаза. Это также позволяет определить склонность к сердечно-сосудистым заболеваниям.
Электрокардиография. Электрокардиограмма помогает проверить работу водителя ритма сердца, оценить проводимость электрических импульсов, частоту и ритм сердечных сокращений. Также ЭКГ может показать повреждение сердечной мышцы после инфаркта. Этот метод один из самых простых безболезненных — для него нужен только электрокардиограф, проводят его, как правило, быстро.
Лабораторные анализы. Комплексные программы анализов показывают риск развития атеросклероза, который в свою очередь, может привести к развитию нарушений сердечного ритма, стенокардии, инфаркту миокарда и внезапной остановке сердца. Программы исследований показаны как мужчинам, так и женщинам. Врачи рекомендуют сдавать такой анализ всем пациентам старше 20 лет не реже, чем раз в 5 лет. При наличии факторов риска и после 40 лет исследование может назначаться чаще.
Нагрузочные тесты. Если знать, как человек выдерживает физические нагрузки, можно понять, есть ли у него ишемическая болезнь сердца, насколько поражены сосуды, а также выявить другие признаки заболеваний, которые не проявляются в состоянии покоя.
Пациента подключают к электрокардиографу и/или тонометру, он выполняет разные виды физической нагрузки, чаще всего идет по беговой дорожке или крутит педали велотренажера. Если артериальное давление становится слишком высоким или критически изменяются сегменты на ЭКГ, процедуру прекращают.
Непрерывная амбулаторная регистрация ЭКГ. Такое исследование проводят, чтобы обнаружить кратковременные и непредсказуемые нарушения сердечного ритма. Пациенту надевают холтеровский монитор, который регистрирует ЭКГ в течение 24 часов. Данные передаются на компьютер врача. Также во время исследования пациент должен фиксировать все симптомы, связанные с работой сердца.
Рентгенография. Ее делают почти любому человеку с подозрением на болезни сердца. По рентгеновскому снимку грудной клетки оценивают размер и форму сердца, структуру сосудов в легких и грудной полости. Также по снимку можно оценить состояние легких, выявить избыточную жидкость — это может указывать на выраженную сердечную недостаточность.
Компьютерная томография. Этот метод позволяет увидеть изменение в сердце, главных сосудах и легких. С помощью КТ проводят «срезы» грудной клетки в нескольких плоскостях и на компьютере составляют модель сердца, по которой можно изучать его особенности.
Эхокардиография или УЗИ. В этом методе используется ультразвук — через специальный датчик, приложенный к телу, ультразвуковые волны распространяются в тканях, изменяют свои характеристики в зависимости от состояния внутренних органов и возвращаются к датчику, преобразуясь в электрический сигнал. Метод, как и предыдущий, дает информацию об анатомии сердца, позволяет выяснить причины шумов, оценить работу сердца.
Магнитно-резонансная томография. Этот метод позволяет получить точные изображения сердца с помощью магнитного поля. Плюсы исследования в его точности, минусы — в дороговизне, большом количестве времени на получение изображения, вероятных приступах клаустрофобии у пациентов, помещенных в большой электромагнит.
Радионуклидное исследование. Этот метод используют как альтернативу рентгенологическим исследованиям: используют радиоактивные индикаторы, но с вероятностью гораздо меньшего облучения. Индикаторы вводят в вену, и они, попадая в сердце, передают сигнал на экран компьютера.
С помощью этого метода ищут источники болей в груди неизвестного происхождения. Например, можно обнаружить, как именно сужение сосудов влияет на работу сердца.
Катетеризация сердца. В ходе такого исследования тонкий катетер с измерительным прибором на кончике вводят через артерию или вену. Его ведут до главных сосудов и сердечных камер. Катетеры позволяют измерять давление, исследовать сердечные клапаны и сосуды.
Пальпация области сердца
Больной может находиться в положении стоя, сидя, лежа на спине. Врач стоит или сидит справа, лицом к больному.
Положите правую руку с сомкнутыми пальцами ладонной поверхностью на переднюю грудную стенку так, чтобы основание ладони было на середине грудины, а кончики пальцев — над верхушкой сердца. Если ощущается пульсация в IV межреберье у левого края грудины и в эпигастральной области, констатируйте наличие сердечного толчка. Сердечный толчок у здорового человека, за редкими исключениями, не пальпируется. Он выявляется при гипертрофии и дилатации правого желудочка. Сердечный толчок лишь в редких случаях можно выявить у здоровых астеников с очень тонкой грудной клеткой.
Вращением руки против часовой стрелки, не отрывая пальцев от грудной клетки, установите кончики сомкнутых пальцев по ходу межреберья. Верхушечный толчок в норме может не определяться. Он не выявляется у части здоровых людей, когда удар верхушки сердца приходится на ребро. Если ощущается пульсация под кончиками пальцев, констатируйте наличие верхушечного толчка (удар верхушки сердца в систолу проецируется на переднюю грудную стенку).
Характеристики верхушечного толчка
При определении верхушечного толчка оцениваются следующие показатели.
Локализация верхушечного толчка. В норме он определяется в V межреберье на 1—2 см кнутри от левой срединно-ключичной линии.
Смещение влево наблюдается при дилатации левого желудочка (недостаточность клапанов аорты или митрального клапана, поражение миокарда с развитием дилатации камер сердца). Смещение верхушечного толч 252 И влево возможно и при наличии патологических процессов, вызывающих смещение сердца влево (правосторонний плеврит, гидроторакс, пневмоторакс, левосторонний пневмосклероз). Верхушечный толчок смещается влево также в результате оттеснения его дилатированным правым желудочком (недостаточность трехстворчатого клапана, стеноз левого атриовентрикулярного отверстия).
Смещение верхушечного толчка влево и вниз наблюдается при выраженной дилатации левого желудочка (недостаточность клапанов аорты).
Смещение влево и вверх наблюдается при состояниях, сопровождающихся повышением уровня стояния диафрагмы (асцит, метеоризм, ожирение).
Смещение кнутри происходит в результате смещения всего сердца вправо из—за левостороннего экссудативного плеврита, гидроторакса, пневмоторакса или из—за правостороннего обтурационного ателектаза, пневмосклероза.
Площадь верхушечного толчка (или его ширина в сантиметрах) — расстояние между II и IV пальцами, расположенными у внутренней и внешней границ пальпируемого верхушечного толчка. У здорового человека этот показатель не превышает 2 см. Если ширина верхушечного толчка составляет менее 2 см, его называют ограниченным. Если ширина верхушечного толчка составляет более 2 см, его называют разлитым. Разлитой верхушечный толчок выявляется при дилатации левого желудочка (недостаточность клапанов аорты или митрального клапана, поражение миокарда с развитием дилатации камер сердца).
Сила верхушечного толчка. Определяется по силе удара в пальцы. Сильный верхушечный толчок наблюдается при усиленной деятельности сердца (например, при значительной физической нагрузке) или при патологии (гипертрофии левого желудочка).
Высота верхушечного толчка. Определяется по амплитуде подъема пальцев. Высокий верхушечный толчок выявляется при патологических состояниях, сопровождающихся диастолическим переполнением левого желудочка. Наблюдается при недостаточности клапанов аорты, при выраженной недостаточности митрального клапана.
Резистентность верхушечного толчка. Определяется по силе давления пальцев, которую нужно приложить, чтобы «погасить» верхушечный толчок. Резистентный (т.е. неподатливый) верхушечный толчок определяется, когда есть препятствие изгнанию крови из левого желудочка в аорту (при стенозе устья аорты, высоком артериальном давлении).
Отрицательный верхушечный толчок— это втяжение грудной клетки над проекцией верхушки сердца в систолу. Симптом обнаруживается при констриктивном перикардите и является результатом образования спаек перикарда.
Симптом «кошачьего мурлыканья» — это вибрация грудной стенки, напоминающая мурлыканье кошки. Появление данного симптома обусловлено низкочастотными колебаниями струи крови при прохождении через суженное (стенозированное) отверстие клапана. При наличии симптома «кошачьего мурлыканья» его необходимо сопоставить с пульсом на сонной артерии. Если вибрация совпадает с пульсовым толчком на сонной артерии, констатируют систолическое «кошачье мурлыканье», если не совпадает — диастолическое. Появление диастолического «кошачьего мурлыканья» во время пальпации верхушечного толчка характерно для митрального стеноза. Выявление данного симптома возможно Также во II межреберье слева и справа от грудины и у основания мечевидного отростка. Систолическое дрожание во II межреберье справа от грудины возникает при сужении аортального клапана или просвета аорты. Систолическое дрожание во II межреберье слева от грудины возникает при сужении устья легочной артерии при открытом боталловом протоке. Диастолическое дрожание над областью мечевидного отростка выявляется при стенозе правого атриовентрикулярного отверстия (редкий порок).
Коронарография сосудов сердца: суть процедуры, показания и противопоказания – как проходит осмотр кардиолога и операция в Клинике МЕДСИ
Оглавление
- Что такое коронарография
- Виды
- Показания к коронарографии
- Противопоказания
- Подготовка к коронарографии
- Как производится коронарография
- Возможные осложнения
- После коронарографии
- Преимущества проведения коронарографии в МЕДСИ
Ряд серьезных заболеваний требует точной и быстрой постановки диагноза, благодаря чему удается не только избавить человека от неприятных симптомов, но и спасти его жизнь. В клиниках МЕДСИ используются современные диагностические методики, одна из которых – коронарография – чрезвычайно важна при наличии ишемической болезни сердца, нарушениях ритма и проводимости сердца и других патологиях сердечнососудистой системы. ИБС – заболевание, которое является одной из основных причин смертности во всех странах мира. ИБС диагностируется преимущественно у мужчин после 40 лет, однако коронарографию следует проходить при наличии показаний, вне зависимости от пола. Исследование применяется с середины 20 века, и в развитых странах является вторым по распространенности среди малоинвазивных процедур.
Что такое коронарография
Коронарная ангиография – малоинвазивное исследование сосудов сердца, в ходе которого врач получает рисунок сосудов сердца с помощью введения в артерии рентгенконтрастного вещества. Сегодня данная процедура считается одной из самых информативных в кардиологии в отношении патологии сосудов.
Инвазивность коронарографии заключается в выполнении прокола вены для введения специальной тонкой трубки – катетера, которая в ходе процедуры будет продвинута к сердцу. Ход продвижения катетера контролируется врачом с помощью оборудования. При коронарографии вводят рентгенконтрастное вещество – такое, которое способно поглощать рентгеновские лучи. Благодаря данному веществу и работе рентген-аппарата на экране монитора формируется картина сосудов, и врач может в деталях изучить места сужения артерий и степень данной патологии. Коронарография сосудов сердца редко требует общего наркоза, в подавляющем большинстве случаев достаточно местной анестезии. Исследование не требует длительной госпитализации и имеет высокую диагностическую ценность для определения состояния здоровья пациента, методики его лечения и объема необходимых хирургических манипуляций.
Виды коронарографии отличаются объемом проведения исследования:
- Общая. Выполняется в отношении всех коронарных артерий. Это классическое исследование, результаты которого могут быть записаны на рентген-пленку, съемный носитель или диск компьютера
- Селективная. Проводится в отношении нескольких сосудов. Занимает мало времени, может быть применена несколько раз для получения снимков в различных проекциях
В зависимости от методики проведения коронарография сердца может быть следующих видов:
- Интервенционная. Является наиболее распространенной методикой, предполагает введение катетера для заполнения сосудов сердца рентгенконтрастным веществом
- КТ-коронарография. Не требует введения катетера, так как рентгенконтрастное вещество вводится в вену
- Ультразвуковая. Используется в основном в научных исследованиях, сама методика схожа с интервенционной коронарографией, отличие заключается в том, что катетер снабжен датчиком УЗИ для оценки состояния сосудистой стенки
Показания к коронарографии
Показаний к процедуре достаточно много, их список постоянно расширяется, но к наиболее часто встречающимся относят следующие:
- Подозрение на ИБС. Коронарография сердца особенно актуальна, если отсутствуют типичные симптомы данной болезни
- Боли за грудиной неясной этиологии. Проводится при наличии факторов риска ишемической болезни, размытости результатов анализов, а также при наличии двух и более случаев госпитализации пациента в стационар с жалобами на боль за грудиной
- Развитие острого коронарного синдрома. Коронарография позволяет установить начинающийся инфаркт миокарда и своевременно принять меры по недопущению гибели клеток сердечной мышцы
- Патологии коронарного русла. У пациентов со стенокардией исследование дает возможность увидеть места сужения артерий и принять меры против ишемии или инфаркта
- Некоторые кардиологические операции. С помощью коронарографии можно определить патологию сосудов перед операцией, связанной с аневризмой аорты, или заменой сердечных клапанов. Исследование позволяет определить объем предстоящей операции
Коронарографию сосудов проводят в том числе перед серьезными операциями по трансплантологии, а также для людей с профессиями повышенных рисков – летчиков, космонавтов и других.
Противопоказания
Процедура может быть проведена для любого пациента, однако ее откладывают или проводят с большой осторожностью в некоторых случаях.
- При непереносимости рентгенконтрастного вещества
- При неконтролируемой желудочковой аритмии
- При нарушениях свертываемости крови
- В период острого инфекционного заболевания
- При инсультах
- При тяжелых анемиях
- При активных кровотечениях любой природы
При наличии у пациента таких состояний исследование по возможности не проводят до стабилизации здоровья, однако в экстренных случаях коронарография сосудов допустима, так как она имеет большую диагностическую ценность и может быть чрезвычайно важной для спасения жизни человека.
Подготовка к коронарографии
Перед процедурой пациент проходит различные исследования – крови, УЗИ сердца, электрокардиографию, нагрузочный тест и сдает другие анализы, полный список которых назначается лечащим врачом.
Коронарография выполняется в первой половине дня, натощак, и длится от 30 до 120 минут. Если исследование проводят амбулаторно, предварительной госпитализации не требуется, и пациент приходит утром сразу на коронарографию. В стационаре же госпитализация выполняется накануне.
Для уменьшения нервозности перед исследованием проводится инъекция препарата, успокаивающего нервную систему. В процессе выполнения процедуры пациент может наблюдать на экране ход коронарной ангиографии, общаться с врачом, но в некоторых случаях возможно также использование общего наркоза.
Для введения рентгенконтрастного вещества выполняется пункция артерии на руке или бедре, поэтому место пункции следует заранее освободить от волосяного покрова.
Как производится коронарография
Коронарография сердца проводится в специально оснащенной рентген-оборудованием операционной. Пациента подключают к датчикам электрокардиограммы, обрабатывают место прокола вены антисептиками и выполняют местное обезболивание. Когда операционное поле готово, сосуд прокалывают для введения катетера. Он представляет собой тонкую трубочку, которую врач продвигает к устью артерии, контролируя это продвижение с помощью аппаратуры. Когда устье артерии достигнуто, через конец катетера в месте пункции врач начинает подавать контрастное вещество, которое через катетер доходит до сосудов сердца. В это время выполняются рентген-снимки и видеозапись процесса заполнения сосудов веществом. И пациент, и врач могут следить за выполнением коронарографии на экране. Когда снимки сделаны, врач завершает процедуру, извлекая катетер и накладывая на место пункции давящую повязку.
Возможные осложнения
В перечень возможных осложнений входят следующие.
- Аллергическая реакция на контрастное вещество. При наличии высыпания на коже, расстройств пищеварения, головной боли врач может назначить лекарства от аллергии
- Кровотечение. Состояние пациента после процедуры контролирует врач, и иногда может потребоваться повторное наложение давящей повязки
- Инфаркт миокарда, нарушения ритма сердца. После процедуры вместе с пациентом в палате может находиться близкий человек, а врачебный контроль обеспечивается лечащим врачом и врачом, проводившим процедуру, что позволит вовремя диагностировать серьезное осложнение
- Разрыв коронарной артерии. Данное осложнение имеет низкую вероятность и более характерно для пациентов с сильными поражениями артерий. В 99 % случаев разрыва артерии осложнение получается ликвидировать с помощью срочной операции
Однако все эти осложнения маловероятны, их суммарная частота составляет не более 2 %, а проведение исследований до процедуры и врачебное наблюдение после нее делают риски для пациентов минимальными.
После коронарографии
Сразу после завершения исследования на место прокола артерии накладывают салфетку и с силой фиксируют ее специальным прибором для остановки кровотечения. Через 10-15 минут салфетку меняют тугой повязкой. В ближайшие 5-10 часов пациент должен находиться под врачебным наблюдением в обычной палате. Срок пребывания в лечебном учреждении зависит в том числе от показателей свертываемости крови. Все это время пациент должен сохранять горизонтальное положение, не разрешается также сгибать руку или ногу, на которой проводилась пункция. Прием пищи возможен сразу после процедуры. Обычно пациент на второй день после процедуры полностью работоспособен и может покинуть палату. Врачи тщательно изучают полученные снимки и видео.
Преимущества проведения коронарографии в МЕДСИ
В клиниках МЕДСИ коронарография сосудов сердца проводится только врачами высшей категории. Для удобства пациентов и получения точных результатов мы предлагаем:
- Современное оборудование
- Амбулаторные условия проведения исследования
- Комфортные палаты
- Эффективную премедикацию
Коронарография сосудов в МЕДСИ позволяет быстро и точно установить диагноз и выбрать наиболее эффективную методику лечения болезни. Звоните, чтобы получить дополнительную информацию и записаться на прием к врачу.
Функциональная диагностика сердечно-сосудистой системы в амбулаторной практике
Понятие «функциональная диагностика» объединяет различные методы исследования и оценки функций органов и систем организма, которые могут проводиться как в покое (электрокардиография, электроэнцефалография, эхокардиография), так и при нагрузке (велоэргометрия и тредмилл-тест, чрезпищеводная электрокардиостимуляция, дыхательный тест при электроэнцефалографии и другие). Нагрузка подразумевает под собой искусственное создание условий, при которых исследуемый орган или система функционируют в «экстремальных» условиях, позволяющих выявить скрытые патологические изменения. В некоторых ситуациях используют нагрузочные пробы с различными лекарственными средствами, где провоцирующим фактором являются химические вещества. Самый распространенный пример – проба с лекарственными препаратами, расширяющими бронхи, при исследовании функции дыхательной системы. Отдельным классом следует выделить продолжительные по времени исследования (суточное мониторирование электрокардиограммы по Холтеру, суточное мониторирование артериального давления и др.).
Основными методами функциональной диагностики в амбулаторной практике являются стандартные исследования функций сердечно-сосудистой системы, одинаково необходимые как для первичной диагностики, так и для дальнейшего отслеживания состояния сердца и сосудов. К этим методам относятся:
Электрокардиография (ЭКГ)
Первичным, самым распространенным и часто назначаемым методом исследования функции сердца является электрокардиография (ЭКГ).
ЭКГ – это запись электрической активности сердца в покое, в данный момент времени, на бумагу или электронный носитель.
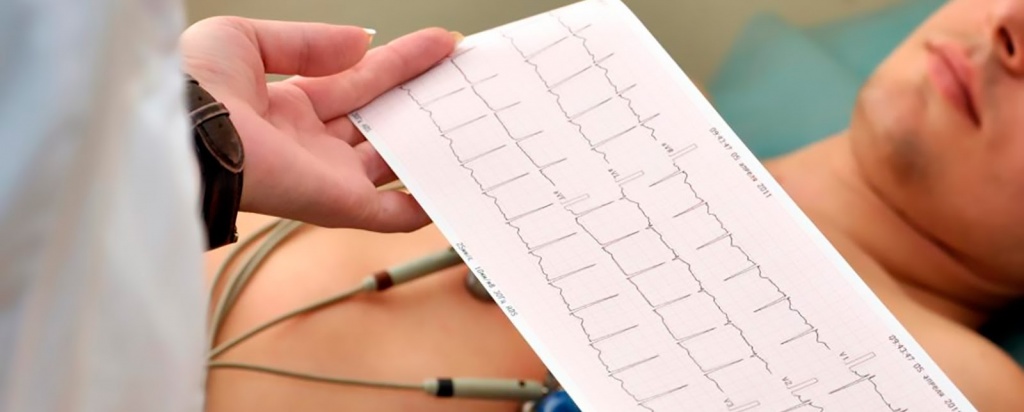
ЭКГ является основным методом диагностики патологии сердца в амбулаторно-поликлинической практике и позволяет диагностировать:
- нарушения ритма сердца и внутрисердечной проводимости;
- наличие гипертрофии сердечной мышцы и перегрузки различных отделов сердца, например, при пороках сердца, гипертонической болезни, сердечной недостаточности;
- изменения миокарда при кардиомиопатиях, миокардите, ишемической болезни сердца, инфаркте миокарда.
Следует отметить, что электрокардиография даже в норме отличается вариабельностью, что зависит от возраста, пола, анатомических и конституциональных особенностей человека и других факторов. И именно правильная интерпретация графического отображения деятельности сердца, проводимая врачом функциональной диагностики, анализ зубцов, интервалов ЭКГ, позволяет проводить правильную клиническую оценку и дифференциальную диагностику.
ЭКГ часто используется и при неотложных клинических ситуациях, требующих экстренного лечения:
- жалобах на боли в грудной клетке, под левой лопаткой, боли в левой руке, боли в эпигастральной области;
- ощущении «неправильности» работы сердца (перебои в работе сердца, сердцебиение, ощущение «остановок» сердца);
- внезапно возникшей одышке, ощущении нехватки воздуха;
- эпизодах головокружения, потери сознания, «потемнения» в глазах для исключения кардиальной причины этих жалоб.
ЭКГ включена практически во все терапевтические программы диспансерного наблюдения, предварительные, периодические и профилактические медицинские осмотры.
С ЭКГ начинается обследование всех пациентов, предъявляющих жалобы на повышение артериального давления, имеющих указание в истории жизни (анамнезе) на наличие хронического или перенесенного острого заболевания сердца.
ЭХО-кардиографию (ЭХО-КГ)
При выявлении у пациента в ходе осмотра повышенных цифр артериального давления, расширения границ сердца, шумов при выслушивании сердца, выявлении на ЭКГ патологических изменений, а также, если на рентгенограмме органов грудной клетки видны изменения размера и формы сердца, нетипичное его расположение, или же определяются видоизмененные аорта и легочная артерия, врач назначает ультразвуковое исследование сердца: трансторакальную ЭХО-кардиографию.
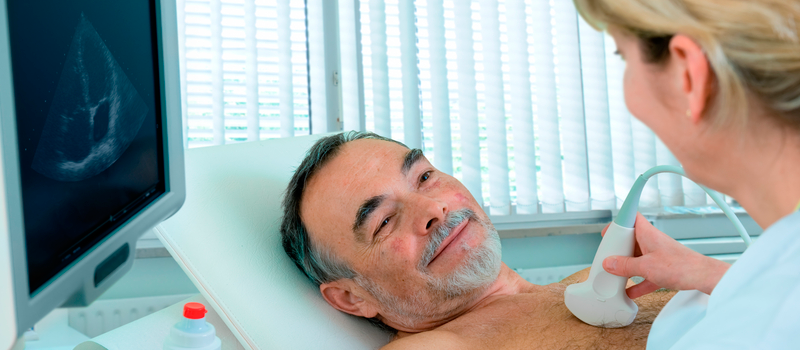
ЭХО-кардиография (ЭХО-КГ, УЗИ сердца) это ультразвуковой метод исследования строения и функции сердца. Метод основан на улавливании датчиком отраженных от структур сердца ультразвуковых сигналов и преобразовании их в изображение на экране монитора. При выполнении ЭХО-КГ врач оценивает:
- размеры сердца и его камер, а также давление в них,
- состояние предсердий и желудочков (камер сердца) и клапанов сердца,
- толщину стенок сердца, их структуру и целостность,
- сократительную функцию миокарда (работу сердечной мышцы),
- особенности движения крови внутри сердца через клапаны
- состояние внешней оболочки сердца – перикарда
- состояние легочной артерии и аорты, давление в них.
ЭХО-КГ является основным методом диагностики острых и хронических заболеваний сердца: пороков, воспалительных заболеваний клапанного аппарата сердца и его оболочек (эндокардит, перикардит). При данном исследовании также проводится оценка и уточняется степень гипертрофии миокарда, наличие дисфункции работы сердечной мышцы при ее поражении (инфаркт, миокардит), наличие тромбов в полостях сердца. Врач-кардиолог или терапевт, соотнося данные, полученные при ЭХО-КГ с клинической картиной, решают вопрос о тактике дальнейшего ведения пациента.
Суточное мониторирование ЭКГ по Холтеру
В зависимости от характера течения патологического процесса, клиническая картина в текущий момент времени может не давать четких критериев для установки клинического диагноза. В этом случае врач назначает диагностические исследования, проводимые в более широком временном диапазоне, в режиме повседневной деятельности пациента, позволяющие не только провести мониторинг деятельности сердечно сосудистой системы, но и выявить те триггерные факторы, которые приводят к патологическим сдвигам. К данной группе исследований, применяемых в амбулаторной практике, относятся суточное мониторирование ЭКГ по Холтеру (СМЭКГ по Холтеру) и суточное мониторирование артериального давления (СМАД).
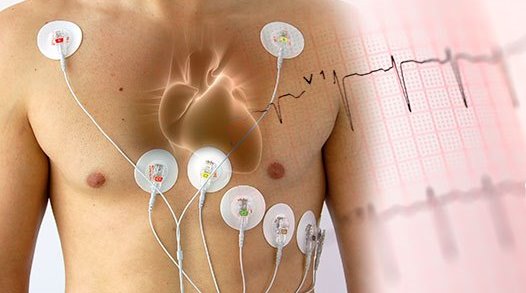
Система суточного мониторирования ЭКГ состоит из регистратора ЭКГ (который пациент обычно носит на поясе в предлагающемся футляре) и системы электродов (проводов), присоединяющихся к телу пациента. По окончании исследования врач переносит ЭКГ данные в компьютерную программу, и после выполнения цифрового анализа, интерпретирует результаты и составляет врачебное заключение.
Показаниями для проведения суточного мониторирования ЭКГ являются:
- подозрение на нарушение сердечного ритма и проводимости;
- подозрение на ишемическую болезнь сердца;
- оценка правильности работы искусственного водителя ритма (кардиостимулятора);
- обмороки, приступы головокружения и внезапной слабости в анамнезе.
Для проведения исследования важна правильная подготовка кожи к постановке электродов: волосы в местах присоединения проводов сбриваются, кожа обезжиривается. Пациенту желательно надеть свободную удобную одежду на время обследования. Водные процедуры (принятие ванны, душа) на время СМЭКГ исключаются.
Во время исследования пациент ведет обычный образ жизни (работает, занимается спортом, гуляет), записывая все возникающие в процессе мониторинга жалобы в специальный дневник. Кроме того, в дневнике указывается возможный прием лекарств, смена видов физической активности.
Суточное мониторирование артериального давления (СМАД)
Помимо суточного мониторирования ЭКГ в амбулаторной практике часто используется суточное мониторирование артериального давления (СМАД).
Этот вид исследования первично назначается пациентам, у которых были выявлены повышенные цифры артериального давления (самостоятельно пациентом или на приеме у врача). Исследование позволяет исключить феномен «белого халата», когда повышение давления происходит только во время приема врача. При СМАД уточняется:
- степень повышения артериального давления в течение суток;
- преимущественное время повышения артериального давления в течение суток;
- скорость утреннего повышения артериального давления;
- зависимость гипертонии от физической активности пациента.
Все эти факторы влияют на прогноз риска развития сердечно-сосудистых осложнений у пациента с гипертонией (инфаркт миокарда, инсульт и др.).
Пациентам, с уже установленным диагнозом и принимающим лекарственные препараты, суточное мониторирование АД назначается для оценки эффективности проводимой терапии.
Исследование проводится в течение 24 часов. Пациенту на руку одевают манжету, сравнимую с манжетой стандартного тонометра, к которой присоединяется регистратор (принцип тот же, что и при мониторировании ЭКГ). Один раз в 15 минут в дневное время и один раз в 30 минут в ночные часы аппарат надувает манжету, проводит измерение артериального давления пациенту и записывает данные на электронный носитель внутри прибора. Пациент так же, как и при мониторировании ЭКГ, ведет дневник жалоб, приема медикаментов и физической активности. По истечении 24 часов врач переносит данные исследования в компьютер, интерпретирует результаты и выдает заключение.
Часто суточное мониторирование ЭКГ и АД проводят одновременно. Существуют современные приборы бифункционального мониторирования ЭКГ и АД, позволяющие вести одновременную запись АД и ЭКГ на один аппарат. В практическом смысле это оправдано тем, что чаще всего у пациентов нарушения деятельности сердца совпадают по времени с патологией артериального давления (например, ишемические приступы на фоне повышения АД).
Исследование СМАД не требует специфической подготовки. Для удобства пациенту рекомендуется приходить на исследование в свободной одежде. Во время мониторирования пациент ведет привычный для себя образ жизни.
В заключении следует отметить, что приведенные методы функциональных исследований являются рутинными, используемыми в амбулаторной практике для первичной диагностики патологии сердечно сосудистой системы. Дальнейшее ведение пациента определяется индивидуально, в соответствии с характером выявленных нарушений.
Консультации и приемы в клинике “Семейный доктор” проводятся по предварительной записи. Мы работаем в выходные и праздничные дни. Запись на прием по телефону контакт-центра +7 (495) 775 75 66 , через форму онлайн записи и в регистратуре клиники.
Информацию для Вас подготовила:

Конюхова Мария Юрьевна, терапевт, врач функциональной диагностики. Ведет прием в корпусе клиники на Бауманской.
Исследования сердца, артериального давления: ЭКГ, Холтер-ЭКГ, Эхо-КГ, СМАД
Мы предлагаем Вам комплексное обследование сердца и сердечно-сосудистой системы. В случае выявления заболевания мы предложим Вам помощь терапевта, кардиолога и др. Помимо проведения исследования наша специалист проведет расшифровку ЭКГ, результатов СМАД и т.д.
Смотрите наше видео о диагностике сердца, сосудов и функции внешнего дыхания
Сердце выполняет главную насосную функцию в нашем организме, его задача – обеспечивать адекватное поступление к тканям крови, а вместе с ней кислорода и питательных веществ. При заболеваниях сердца (ИБС, атеросклероз, кардит и т.д.) страдает не только само сердце, но и другие органы, в том числе головной мозг.
В нашей клинике исследование сердечно-сосудистой системы проходит в двух направлениях:
- Исследование строения и функции сердечной мышцы;
- Исследование сосудов;
- Поиск причины, вызвавшей нарушение в работе сердечно-сосудистой системы.
Методы исследования сердечной сосудистой системы
- ЭКГ, Холтер-ЭКГ, ЭКГ с нагрузкой – определение электрических потенциалов сердца для уточнения причин болей в сердце, ощущения «перебоев» в работе сердца, обмороков, тахикардии и других приступообразных состояний.
- Эхо-КГ – данный метод позволяет в реальном времени оценить состояние тканей сердца, сократительную способность сердечной мышцы, работу клапанов сердца.
- Суточный мониторинг артериального давления, исследование АД под нагрузкой – При возникновении проблем с понижением или повышением артериального давления, обследование пациента обычно начинается с исследования суточного артериального давления. Суточное мониторирование дает гораздо больше информации, чем его однократное измерение.
- Коронарогрэафия – применяется для диагностики ишемической болезни сердца с помощью визуализации коронарных артерий на коронограрентгенограммах
- Самостоятельный контроль артериального давления и частоты пульса – во многих случаях мы рекомендуем регулярно измерять пульс и артериальное давление, чтобы определить эффективность проводимого лечения.
- Полисомнография. Исследование сна. Диагностика проблем со сном – если возникают нарушения работы сердца во время сна, например, остановки дыхания во сне (ночные апноэ), ночные эпизоды сердцебиения, повышение артериального давления, связанное с храпом, мы рекомендуем проведение полисомнографии.
- биохимический анализ крови (липидный профиль
- коагулограм
- консультация терапевта или кардиолога.
Электрокардиография: ЭКГ, Холтер-ЭКГ, ЭКГ с нагрузкой
Электрокардиография. ЭКГ – основной и обязательный метод исследования сердца, его функционального состояния. ЭКГ помогает определить причину болей, одышки, учащенного сердцебиения, получить объяснение ощущениям «перебоев» в работе сердца, причину отеков и выявить скрыто протекающее нарушение ритма сердца.
Обычная рутинная ЭКГ выполняется в положении лежа в течение нескольких минут. На грудь, руки и ноги пациента крепятся датчики, с которых на регистрирующий прибор поступают сигналы, и врач их описывает. Кардиограмма, проводимая в течение нескольких минут не отражает полной картины состояния сердца и не является диагнозом. Если речь идет о приступообразных состояниях – целесообразнее проводить суточный мониторинг ЭКГ по Холтеру.
Холтер –ЭКГ (Холтеровское мониторирование). Метод непрерывной регистрации работы сердца в течение суток, который позволяет выявить кратковременные изменения ритма и кровоснабжения сердца, происходящие в течение суток, включая ночное время, тем самым выявить скрыто и кратковременно возникающие проблемы с сердцем. В результатах Холтеровского мониторирования видна реакция сердца на все события, которые происходили в течение суток, включая физическую нагрузку, стресс, сон, прием пищи и т.д.
Как выполняется Холтеровское мониторирование. Запись ЭКГ осуществляется с помощью специального портативного регистратора, размером с мобильный телефон, и датчиков на груди, которые пациент носит с собой под одеждой. После установки регистратора мы рекомендуем вести Ваш обычный образ жизни с почасовым отображением в дневнике эмоциональных и физических нагрузок, получаемых в течение суток.
ЭКГ с нагрузкой. В основном выполнение ЭКГ с нагрузкой требуется для определения годности человека к разного рода экстремальным нагрузкам, например, для лётчиков, спортсменов и перед призывом в армию. Проведение ЭКГ с нагрузкой позволяет выявить скрытую сердечно-сосудистую недостаточность и порог физических нагрузок, который пациент может переносить без вреда для своего здоровья. ЭКГ с нагрузкой чаще выполняется молодым пациентам.
Как выполняется ЭКГ с нагрузкой. ЭКГ с нагрузкой выполняется с помощью велоэргометрии (велотренажера) или тредмила (движущейся дорожки). Доктор устанавливает специальные датчики на тело пациента и в режиме нарастающей физической нагрузки осуществляется непрерывная запись ЭКГ, позволяющая определить порог физической нагрузки, не вызывающий нарушения сердечной деятельности.
Рекомендуем Вам брать с собой в клинику результаты ранее проведенных исследований ЭКГ, которые могут оказаться полезными для более точного определения динамики патологических процессов в сердечной мышце.
Основные показания к проведению ЭКГ, Холтер – ЭКГ, ЭКГ с нагрузкой:
- Боли в области сердца
- Ишемическая болезнь сердца
- Одышка не ясного происхождения
- Учащенное сердцебиение
- Ощущение перебоев в сердце
- Отеки неуточненной природы
- Повышение или понижение артериального давления
- Профилактическое обследование
Эхокардиография / Эхо-КГ / УЗИ сердца
Эхокардиография или Эхо-КГ, УЗИ сердца – метод ультразвуковой диагностики функционального и анатомического состояния сердечной мышцы и клапанного аппарата сердца. УЗИ сердца относительно просто выполняется, не оказывает вредного влияния на пациента и обладает большой информативностью. Как правило мы проводим Эхо-КГ для диагностики ишемической болезни сердца, при обследовании по поводу болей в сердце, сердечной недостаточности, пороков сердца и воспалительных заболеваний (кардитов).
Как выполняется Эхо-КГ:
УЗИ сердца проводится при помощи ультразвукового аппарата, оснащенного кардиологическим датчиком и соответствующей программой в положении пациента лежа на кушетке. Ультразвук свободно проникает в межреберные промежутки и, отражаясь от сердца и движущейся крови, возвращается к датчику. Доктор с помощью датчика получает ультразвуковой сигнал, отображающий анатомическое состояние тканей сердечной мышцы, клапанного аппарата, затем с помощью набора программ обрабатывает полученное изображение и производит вычисление параметров работы сердца.
Рекомендуем Вам брать с собой в клинику результаты ранее проведенных исследований Эхо-КГ, которые могут оказаться полезными для сравнения с полученными новыми данными эхокардиографии. Так можно судить об эффективности проводимого лечения и улучшении/ухудшении состояния сердца.
Основные показания к проведению Эхо-КГ:
- Боли в области сердца
- Обмороки при физической нагрузке
- Ишемическая болезнь сердца
- Анатомические пороки развития сердца
- Недостаточность или стеноз клапанов сердца
- Нарушение сердечной гемодинамики
- Воспалительные процессы в сердце – кардит
- Отёки ног
- Решение вопроса о показаниях к оперативному лечению
Суточный мониторинг артериального давления, исследование АД под нагрузкой
Суточное мониторирование артериального давления (АД) отражает истинные его величины в течение суток при Вашем обычном образе жизни. Эти данные невозможно получить при однократном измерении артериального давления. В некоторых случаях целесообразно провести одновременный мониторинг ЭКГ (электрокардиограммы) и артериального давления.
Суточное мониторирование АД при повышенном артериальном давлении позволяет провести раннюю диагностику артериальной гипертензии, ее связь с эмоциональными и физическими нагрузками, оптимизировать время приема лекарственных препаратов. Этот метод позволяет выявить больных с ночной гипертонией, когда повышение артериального давления незаметно, а потому опасно, а также для оценки АД при ночной стенокардии и дыхательной недостаточности.
Суточное мониторирование АД при пониженном артериальном давлении позволяет найти причину обмороков и полуобморочных состояний, приступов слабости.
Как выполняется суточный мониторинг артериального давления. Пациенту накладывается манжета на левую руку, которая затем находится на руке в течение суток и небольшой компрессор с регистратором, который с определенной частотой нагнетает воздух в манжету и производит измерение АД. Важно вести обыденный образ жизни с почасовым отображением в дневнике эмоциональных и физических нагрузок, получаемых в течение суток.
Исследование артериального давления под нагрузкой. Исследование артериального давления под нагрузкой позволяет произвести оценку направленности и степени выраженности сдвигов базовых гемодинамических показателей под влиянием разного вида физических нагрузок, а также скорости их восстановления.
Как проводится исследование артериального давления под нагрузкой. Пациенту в покое производят измерение артериального давления и сравнивают его значение после нагрузки на велоэргометре или физических упражнений. При проведении суточного мониторирования артериального давления можно провести тестовые подъемы по лестнице (согласовываются с врачом).
Рекомендуем Вам брать с собой в клинику результаты ранее проведенных исследований АД, которые могут оказаться полезными для ранней диагностики артериальной гипертензии и оптимизировать время приема лекарственных препаратов.
Основные показания к проведению суточного мониторинга артериального давления:
- Нестабильные показатели артериального давления
- Частые головные боли неуточненной природы
- Отеки на ногах
- Для уточнения степени артериальной гипертонии и индивидуальных ритмов колебания АД в течение уток
- Для подбора адекватной терапии гипертонической болезни
- Для контроля проводимого лечения
- Обмороки
Основные показания к проведению исследования АД под нагрузкой:
- Длительные стрессовые состояния
- Нестабильные показатели артериального давления
- Ухудшение самочувствия при физической нагрузке
- Обследование перед стрессовыми нагрузками (летчики, спортсмены, военнослужащие)
Коронарография – диагностика ишемической болезни сердца
Коронарография – это контрастное рентгенологическое исследование сосудов сердца, проводимое в амбулаторных условиях без госпитализации. Коронарография позволяет определить характер, локализацию, протяженность и степень сужения коронарных сосудов сердца. Это исследование выполняется для определения целесообразности хирургического лечения ишемической болезни сердца.
Как выполняется коронарография:
Под местным или общим обезболиванием врач через бедренную артерию или через артерию предплечья устанавливает специальный катетер, который по кровеносному руслу через верхнюю часть аорты проводится в сосуды, питающие сердце. По катетеру вводится рентгеноконтрастное вещество, которое с током крови разносится по коронарным артериям, питающим сердечную мышцу. С помощью специального аппарата – ангиографарегистрируются участки нарушения проходимости кровеносного русла. По завершении исследования врачом делается заключение о выборе метода лечения.
Подготовка к проведению коронарографии:
Перед выполнением коронарографии необходимо сдать общий анализ крови, провести определение группы крови и резус – фактора, исследование крови на гепатиты и ВИЧ – инфекцию. Вопрос необходимости проведения коронарографии решается после консультации врача кардиолога
Основные показания к выполнению коронарографии:
- Ишемическая болезнь сердца с риском развития инфаркта миокарда
- Сердечная недостаточность
- Нестабильная стенокардия, не поддающейся лекарственной коррекции
- Нарушения функции левого желудочка, сопровождающиеся артериальной гипотонией или отеком легких
- Установление степени риска осложнений в ходе планирования операций на сердце по поводу протезирования клапанов, коррекции врожденных пороков сердца
Самостоятельный контроль артериального давления и частоты пульса
Самый простой способ контроля за работой сердца и артериальным давлением – это самостоятельные измерения с занесением данных в дневник. Мы рекомендуем проводить регулярные измерения артериального давления и пульса в течение 10 дней: обычно этого периода достаточно для получения статистически достоверного результата. Такой контроль, в том числе, позволяет оценить эффективность назначенного лечения.
Как выполнять самостоятельный контроль артериального давления и частоты пульса: Процедуру измерения мы рекомендуем выполнять сидя на стуле со спинкой, положив руки на стол на уровне груди или живота. Измерения проводятся утром сразу после пробуждения от сна и вечером перед укладыванием ко сну в спокойной обстановке. Не рекомендуется перед измерением артериального давления и пульса ходить по лестнице, пить горячие напитки, плотно есть и принимать душ. Допускается проводить процедуру измерения через интервал в 15 – 20 минут после этих моментов. Все результаты измерений числа пульса и давления записываются в табличку с которой через 5 – 10 дней надо прийти к доктору или прислать по электронной почте.
Поиск причины, вызвавшей нарушение в работе сердечно-сосудистой системы

- Исследование сосудов
В том случае, если причина страдания сердечной мышцы – атеросклероз, мы предложим Вам провести ультразвуковое исследование (УЗИ) сосудов головного мозга и шеи, ультразвуковое исследование сосудов рук и ног т.к. при атеросклеротическом повреждении сосудов сердца велика вероятность, что в процесс вовлечены какие-то другие сосуды. - Биохимическое исследование крови (исследование липидного профиля т.е. соотношение вредного и полезного холестерина);
- Иммунологические и микробиологические исследования (бактериологические посевы, ПЦР, определение антител к инфекциям). Эти исследования могут пригодиться для подбора целенаправленного лечения кардита.
- Иммунограмма может пригодиться для поиска причины, по которой возбудитель кардита смог попасть в организм. Обычно иммунная система препятствует попаданию в организм любого чужеродного агента (бактерии, вируса и т.д.). Наша задача – найти неработающее звено иммунитета и предотвратить развитие кардита в будущем.
 При дисбалансе в различных формах холестерина развивается атеросклероз. Атеросклеротические холестериновые бляшки перекрывают просвет сосудов, нарушают кровообращение, могут быть причиной инфаркта миокарда и боли в сердце.
При дисбалансе в различных формах холестерина развивается атеросклероз. Атеросклеротические холестериновые бляшки перекрывают просвет сосудов, нарушают кровообращение, могут быть причиной инфаркта миокарда и боли в сердце.
Мы рекомендуем регулярно проводить обследование сердца, а именно – велоэргометрия, Эхо-КГ (УЗИ сердца), СМАД и другие. Это поможет выявить проблемы с сердечно-сосудистой системой до появления явных симптомов. Велоэргометрия – незаменимое исследование, чтобы проверить, как миокард (сердечная мышца реагирует) на физическую нагрузку или стресс, УЗИ сердца показывает сократительную способность миокарда. Суточное мониторирование артериального давления (СМАД) поможет выявить тенденции изменения артериального давления, помочь в поиске факторов, способствующий подъему давления.
Техника снятия ЭКГ
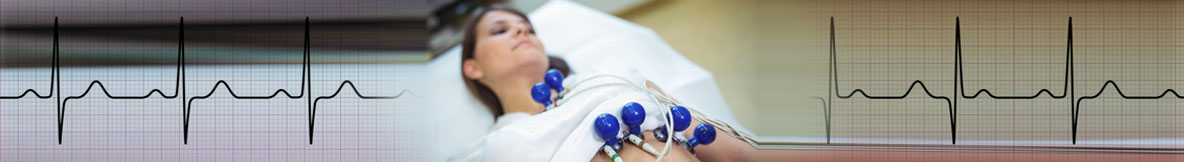
Важным навыком для медицинской сестры является правильная техника снятия ЭКГ (электрокардиограммы). Напомним, что электрокардиография — это методика регистрации электрических полей сердца, возникающих в процессе его деятельности. а также их получение их графического изображения на бумаге или дисплее. Электрокардиография является информативным и неинвазивным методом исследования работы сердца — удобным и ценным для пациента и лечащего врача.
Электрокардиограмма — это графическое изображение в виде кривой, полученное в процессе электрокардиографии на бумаге или дисплее. Запись ЭКГ проводится с помощью аппаратов — электрокардиографов.
Любой электрокардиограф имеет:
- входное устройство;
- усилитель биопотенциала сердца;
- регистрирующее устройство.
Медицинская сестра допускается к работе с электрокардиографом только после обучения, лучше всего по специализации “Функциональная диагностика”. Регистрация ЭКГ проводится в специально приспособленном и оборудованном помещении, а также в палате у постели больного, на дому, на месте оказания медицинской помощи, в карете скорой помощи.
Кабинет ЭКГ должен быть удален от любых предполагаемых источников электрических помех. Целесообразным является экранирование кушетки: она покрывается специальным одеялом с вшитой заземленной (!) металлической сеткой.

Портативный 12-канальный электрокардиограф с 7” сенсорным экраном.
Быстродействие и эффективность – отличительные характеристики 12-канального электрокардиографа с большим сенсорным экраном предназначен для больших объемов работы – в больницах, где..
CARDIOVIT АТ-102 plus полностью отвечает клиническим требованиям, имеет расширенный функционал (ЭКГ покоя, интерпретация, нагрузочные тесты, спирометрия, определение пейсмейкера), аккумулятор..
Электрокардиограф с сенсорным экраном MS-2015, созданный компанией SCHILLER, упрощает интерпретацию ЭКГ и оптимизирует рабочий процесс за счет функции формирования отчетов. MS-2015 предназначен для..
CARDIOVIT AT-101 – это 3-х канальный электрокардиограф со встроенным термопринтером и экраном, широко используется как в стационарах, так и в машинах скорой помощи.
Техника снятия ЭКГ: алгоритм
Непосредственно перед плановой регистрацией ЭКГ пациент не должен принимать пищу, курить, употреблять возбуждающие напитки (чай, кофе, «энергетики»), нагружать организм физически.
Фиксируем в необходимой документации персональные данные пациента, номер истории болезни, дату и время снятия ЭКГ.
Укладываем пациента на кушетку в положение лежа на спине. Обезжириваем те участки кожи, куда будем накладывать электроды — протираем их салфеткой, смоченной в изотоническом растворе хлорида натрия (0,9%).
Накладываем электроды: 4 пластинчатых — на нижние трети внутренней поверхности голеней и предплечий, а на грудь — грудные электроды, снабженные присосками-грушами. При одноканальной записи используют 1 грудной электрод, при многоканальной — несколько.
К каждому электроду присоединяем провода определенного цвета, идущие от электрокардиографа.
Общепринятая маркировка проводов электрокардиографа:
- красный — правая рука;
- желтый — левая рука;
- зеленый — левая нога;
- черный — правая нога (заземление пациента);
- белый — грудной электрод.
При регистрации ЭКГ в 6 грудных отведениях при наличии шестиканального электрокардиографа используют следующую маркировку наконечников:
- красный — для подключения к электроду V1;
- желтый — к V2;
- зеленый к V3;
- коричневый — к V4;
- черный — к V5;
- синий или фиолетовый — к V6.
Чаще всего ЭКГ регистрируют в 12 отведениях:
- стандартных (двухполюсных) отведения (I, II, III);
- 3 усиленных однополюсных отведения;
- 6 грудных отведений.
Стандартные (двухполюсные) отведения ЭКГ
Регистрация стандартных отведений от конечностей проводится при попарном подключении электродов:
- I стандартное отведение — левая рука (+) и правая рука (-);
- II стандартное отведение — левая нога(+) и правая рука (-);
- III стандартное отведение — левая нога (+) и левая нога (-).
Электроды накладываются на левой руке, правой руке и левой ноге (смотрите маркировку на рисунке). На правую ногу накладывается 4-й электрод для подключения к заземляющему проводу.
Формирование трех стандартных электрокардиографических отведений от конечностей. Внизу — треугольник Эйнтховена, каждая сторона которого является осью того или иного стандартного отведения
Усиленные однополюсные отведения от конечностей
Однополюсные отведения характеризуются наличием только одного активного — положительного — электрода, отрицательный электрод индифферентен и представляет собой «объединенный электрод Гольберга», который образуется при соединении через дополнительное сопротивление двух конечностей.
Усиленные однополюсные отведения имеют следующие обозначения:
- aVR — отведение от правой руки;
- aVL — от левой руки;
- aVF — от левой ноги.
Формирование трех усиленных однополюсных отведений от конечностей. Внизу — треугольник Эйнтховена и расположение осей трех усиленных однополюсных отведений от конечностей.
Грудные отведения
Грудные отведения в ЭКГ являются однополюсными. Активный электрод присоединяется к положительному полюсу электрокардиографа, а объединенный от конечностей тройной индифферентный электрод — к отрицательному полюсу аппарата. Грудные отведения принято обозначать буквой V:
- V1 — активный электрод располагают в IV межреберье у правого края грудины;
- V2 — в IV межреберье у левого края грудины;
- V3 — между IV и V межреберьями по левой окологрудинной линии;
- V4 — в V межреберье по левой среднеключичной линии;
- V5 — в V межреберье по передней подмышечной линии;
- V6 — и V межреберье по средней подмышечной линии.
Выбор усиления электрокардиографа
При подборе усиления каждого канала электрокардиографа необходимо, чтобы напряжение в 1 mV вызывало отклонение гальванометра и регистрирующей системы в 10 мм. В положении переключателя отведений «0» регулируют усиление аппарата и регистрируют калибровочный милливольт. При слишком большой амплитуде зубцов (1 mV = 5 мм) можно уменьшить усиление, при малой (1 mV = 15-20 мм) — увеличить.
Регистрация ЭКГ
Запись электрокардиограммы проводится при спокойном дыхании пациента. Сначала — в I, II, III стандартных отведениях, далее — в усиленных однополюсных отведениях от конечностей (aVR, aVL, aVF), затем — в грудных отведениях V1. V2, V3, V4, V5, V6. В каждом из отведений следует регистрировать не менее 4-х сердечных циклов.
Как можно заключить из представленного, при необходимых знаниях и навыках техника снятия ЭКГ не должна представлять для медицинской сестры никаких сложностей.
Последние новости

Пусть не забудется вовек, что сделал в дни войны обычный человек. Солдат, крестьянин, юноша и мальчик. Они столь сильно верили в удачу, в страну, в себя и точно знали — Россию никому бы не отдали. Пусть в этот день взлетает ввысь салют, пускай сегодня песни тех далеких лет поют. С Днем Победы!

Приглашаем Вас посетить и принять участие в работе – V Медицинского форума-выставки «Неделя здравоохранения в Республике Башкортостан» с 7 по 10 апреля 2020 г. в Уфе, в выставочном комплексе «ВДНХ-ЭКСПО».
20-22 марта – беспрецедентное событие!! II ежегодная Конференция «PreventAge-медицина – перекрёсток 7 дорог» «Современные возможности и перспективы онкопревенции и комплементарных методов в онкологии»

Приглашаем Вас принять участие в очередном мероприятии, продолжающем образовательные традиции Казанской школы травматологов-ортопедов.
В рамках конференции в формате 3D параллельно на трех экранах будут транслироваться около 30 оперативных вмешательств по большинству патологий мочевыводящих систем человека.
XII международный симпозиум по спортивной медицине и реабилитологии под эгидой Первого МГМУ им. И.М. Сеченова. 19-20 октября, Москва. Два дня, более 30 докладов, мастер-классы, выставочная экспозиция.
Консультация по оснащению медицинского учреждения
Все права защищены, копирование материалов сайта возможно только с согласия владельца сайта.
Мы работаем:
Пн.-Пт. с 9 до 17;
Выходной Сб., Вс.


