Кардиограмма – зубцы, интервалы, сегменты. ЭКГ под силу каждому. Лекция для врачей №2. Курс бесплатных лекций для врачей
Лекция для врачей №2. Курс “ЭКГ под силу каждому“. Курс бесплатных лекций для врачей. П одробно разъяснено, как формируется каждый элемент на ЭКГ, почему зубцы имеют разную направленность и за что отвечают. Лекцию для врачей проводят авторы книги ” ЭКГ под силу каждому ” врачи-кардиологи Анатолий Щучко, Андрей Щучко,
Дополнительный материал
Физико-технические основы ЭКГ. Формирование электрокардиограммы
Электрокардиограмма (ЭКГ) – это графическое отображение электрических процессов, происходящих в миокарде.
Распространение возбуждения в сердце в норме происходит в следующей последовательности: СА узел, правое предсердие, левое предсердие, АВ узел, ножки пучка Гиса, перегородка, желудочки. Возбуждение миокарда (деполяризация) распространяется от эндокарда к эпикарду, а восстановление потенциала покоя (реполяризация) происходит в обратном направлении – от эпикарда к эндокарду.
Электродвижущую силу (ЭДС), возникающую при возбуждении сердца, принято представлять в виде вектора, имеющего направление и величину. При этом основание вектора соответствует отрицательному заряду, а вершина положительному заряду. Положительный полюс вектора ЭДС сердца направлен в сторону невозбужденного миокарда, а отрицательный полюс в сторону возбужденного миокарда.
Строгая последовательность электрического сердечного цикла представлена на ЭКГ рядом зубцов, обозначаемых латинскими буквами: P, Q, R, S, T, U (рисунок 2).
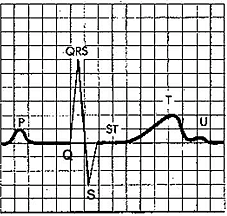
Рисунок 2. Нормальный ЭКГ-комплекс
Первый в ряду зубец Р отражает деполяризацию предсердий. Начальная ½ зубца Р соответствует деполяризации правого предсердия, а конечная ½ зубца Р соответствует деполяризации левого предсердия.
Следующий за зубцом Р зубец Q в норме отражает деполяризацию межжелудочковой перегородки. Процесс возбуждения начинается с деполяризации левой части межжелудочковой перегородки. Фронт возбуждения движется слева направо и вперед (вектор 1) (рисунок 3). Величина вектора ЭДС невелика, так как масса миокарда межжелудочковой перегородки небольшая.
Зубец R отражает деполяризацию стенок и апикальных (верхушечных) отделов левого и правого желудочков. Поскольку масса миокарда правого желудочка значительно уступает массе левого желудочка, то вектор ЭДС направлен справа налево (вектор 2). Это самый большой по величине вектор.
Зубец S отражает конечный этап деполяризации желудочков – возбуждение заднебазальных отделов желудочков и основания правой части межжелудочковой перегородки. Результирующая ЭДС имеет малую величину и направлена вправо и вверх (вектор 3).
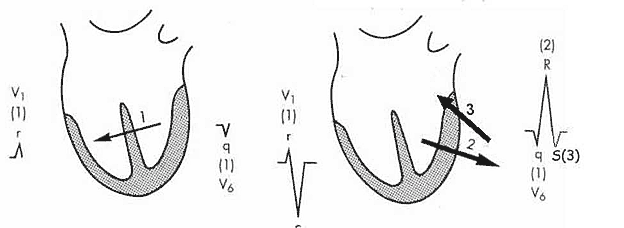
Рисунок 3. Направление векторов деполяризации желудочков и их связь с формированием зубцов комплекса QRS (по Goldberger A.L., 1999 с дополнениями).
Зубец Т характеризует реполяризацию желудочков. В некоторых случаях за зубцом Т может быть виден еще один зубец – зубец U, происхождение которого не ясно. Реполяризации предсердий не отражается на обычной ЭКГ из-за малой величины потенциала.
Зубцы, направленные вверх, называют положительными зубцами, а зубцы, направленные вниз, – отрицательными зубцами. Направление зубца зависит от направления вектора ЭДС отдела сердца, ответственного за формирование зубца. При записи ЭКГ при направлении вектора ЭДС в сторону регистрирующего (положительного) электрода отмечается отклонение кривой ЭКГ вверх, а при направлении вектора в противоположную от электрода сторону – отклонение вниз. Поэтому в разных отведениях один и тот же зубец может иметь разное направление (разную полярность). Зубец Р может быть положительным, отрицательным или двухфазным, зубец R – только положительным, зубцы Q и S – только отрицательными, зубец Т – положительным или отрицательным, зубец U – положительным. При отсутствии в сердце разности потенциалов регистрируется изоэлектрическая линия (изолиния).
Зубцы Q, R и S отражают деполяризацию миокарда желудочков поэтому их объединяют в одну структуру – комплекс QRS. В норме комплекс QRS может иметь один, два или три отдельных зубца. Положительное отклонение в комплексе QRS всегда соответствует зубцу R. При возникновении второго положительного отклонения его обозначают как зубец R’ (читается как R-прим). Предшествующее зубцу R отрицательное отклонение называют зубцом Q, а следующее за зубцом R отрицательное отклонение называют зубцом S. В случае отсутствия положительного зубца R единственный оставшийся отрицательный зубец комплекса QRS называют комплекс QS.
Время от начала зубца Q или зубца R до вершины зубца R называют временем внутреннего отклонения. Время внутреннего отклонения характеризует продолжительность деполяризации сердечной мышцы от эндокарда до эпикарда.
Кроме зубцов на ЭКГ принято выделять ряд сегментов и интервалов. Интервал PQ, иногда называемый интервалом RR, это участок ЭКГ от начала зубца R до начала зубца Q или в случае отсутствия зубца Q до начала зубца R. Интервал PQ характеризует время проведения по предсердиям и АВ узлу. Сегмент PQ (сегмент RR) – это участок ЭКГ от конца зубца R до начала зубца Q (зубца R) соответствует времени активации пучка Гиса и его ножек. Сегмент ST – это участок ЭКГ от окончания зубца S (точка соединения J) до начала зубца Т соответствует времени полного охвата возбуждением желудочков. Интервал QT – это участок ЭКГ от начала зубца Q до конца зубца Т характеризует продолжительность электрической систолы сердца. Участок ЭКГ от конца зубца T до начала зубца P соответствует изоэлектрической линии.
Книга для лекции “Кардиограмма – зубцы, интервалы, сегменты. Бесплатный курс лекций по ЭКГ”.
Причины отрицательного зубца Т на ЭКГ, возможные заболевания сердца и степень их влияния на показатель
На рисунке представлены электрокардиограммы в отведениях I и III, зарегистрированные у больных с инфарктом передней стенки и с инфарктом задней стенки через 1 год после перенесенного заболевания. Конфигурацию комплекса QRS можно назвать типичной для обоих клинических случаев. Обычно зубец Q комплекса появляется в отведении I при поражении передней стенки и уменьшении мышечной массы передней стенки левого желудочка. При поражении задней стенки зубец Q выражен в отведении III из-за уменьшения мышечной массы задней околоверхушечной области желудочков.
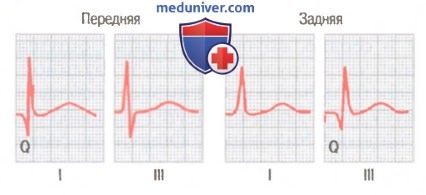 Электрокардиограмма через 1 год после перенесенного инфаркта передней стенки и задней стенки. Обратите внимание на зубец Q в отведении I (инфаркт передней стенки) и зубец Q в отведении III (инфаркт задней стенки)
Электрокардиограмма через 1 год после перенесенного инфаркта передней стенки и задней стенки. Обратите внимание на зубец Q в отведении I (инфаркт передней стенки) и зубец Q в отведении III (инфаркт задней стенки)
Конечно, не во всех случаях после перенесенного инфаркта электрокардиограмма выглядит именно так. Очаговые рубцовые изменения миокарда, а также очаговые нарушения проводимости вызывают самые разные и необычные изменения комплекса QRS (например, появление слишком глубокого зубца Q), уменьшение амплитуды зубцов, увеличение продолжительности QRS.
Токи повреждения при стенокардии. Стенокардия («грудная жаба») проявляется в виде приступов боли в сердце, которую больные ощущают в верхней части грудной клетки, за грудиной. Возникшая боль часто иррадиирует в область шеи и левую руку. Такие приступы вызваны умеренной ишемией миокарда. Обычно в состоянии покоя болевых ощущений нет, но как только нагрузка на сердце возрастает, появляется приступообразная боль.
Иногда во время приступа стенокардии на электрокардиограмме появляется потенциал повреждения, т.к. коронарный кровоток оказывается недостаточным, чтобы обеспечить адекватную реполяризацию клеток в ишеминизированных зонах миокарда.
Изменения зубца Т на электрокардиограмме
Как подчеркивалось ранее, зубец Т в норме положительный во всех трех стандартных биполярных отведениях. Его появление на электрокардиограмме связано с тем, что верхушка и наружная поверхность желудочков реполяризуется раньше, чем внутрижелудочковая поверхность. Следовательно, изменения зубца Т возникают при нарушении нормальной последовательности процесса реполяризации. Это может произойти по разным причинам.
 Отклонение электрической оси влево при блокаде левой ножки A-В пучка (обратите внимание на продолжительный комплекс QRS)
Отклонение электрической оси влево при блокаде левой ножки A-В пучка (обратите внимание на продолжительный комплекс QRS)
Влияние медленного распространения волны деполяризации на характеристики зубца Т. Обратимся опять к рисунку, где продолжительность комплекса QRS электрокардиограммы увеличена. Причиной этого является задержка проведения возбуждения в левом желудочке, связанная с блокадой левой ножки А-В пучка. Блокада левой ножки приводит к тому, что левый желудочек деполяризуется на 0,08 сек позже, чем правый. Благодаря этому QRS-вектор смещается влево. Если учесть, что длительность рефрактерного периода правого и левого желудочков примерно одинакова, становится ясно, что в правом желудочке процесс реполяризации начинается раньше, чем в левом. Это приводит к тому, что во время формирования зубца Т правый желудочек уже становится электроположительным, в то время как левый желудочек остается электроотрицательным. Другими словами, результирующий вектор Т смещается вправо — в направлении, противоположном QRS-вектору, поэтому при значительной задержке проведения возбуждения в желудочках зубец Т направлен в противоположную сторону по сравнению с комплексом QRS.
Укорочение периода деполяризации в отдельных областях желудочков вызывает изменение зубца Т. Если период деполяризации в области основания желудочков укорачивается (т.е. уменьшается продолжительность потенциала действия), реполяризация желудочков начинается не с верхушки, как это обычно происходит, а с основания. Поскольку основание желудочков реполяризуется раньше, чем верхушка сердца, вектор реполяризации направлен от верхушки («минус») к основанию («плюс»). При этом направление вектора Т меняется на противоположное— и во всех трех стандартных отведениях регистрируется отрицательный зубец Т вместо положительного. Таким образом, одно только укорочение потенциала действия в клетках основания желудочков приводит к выраженному изменению зубца Т.
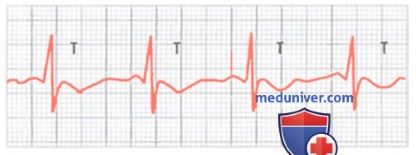 Изменение полярности зубца Т при умеренной ишемии верхушки сердца
Изменение полярности зубца Т при умеренной ишемии верхушки сердца
Наиболее частой причиной укорочения периода деполяризации является умеренная ишемия, которая возникает при острой или хронической закупорке коронарных артерий, а также при относительной коронарной недостаточности во время физической нагрузки. Ишемия приводит к усилению тока ионов через калиевые каналы, в результате возникают изменения зубца Т.
Для выявления начальных стадий коронарной недостаточности больному предлагают выполнить серию физических упражнений, во время которых регистрируют электрокардиограмму и отмечают изменения зубца Т. Эти изменения неспецифические, т.е. возникают всякий раз, когда в каком-либо участке желудочков период деполяризации становится короче, чем в остальной массе миокарда.
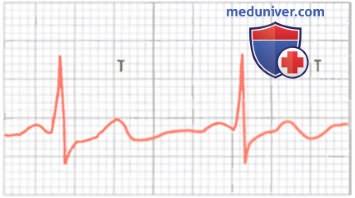 Двуфазный зубец Т под влиянием токсической дозы дигиталиса
Двуфазный зубец Т под влиянием токсической дозы дигиталиса
Влияние дигиталиса на зубец Т. Дигиталис — это препарат, который применяют при коронарной недостаточности для того, чтобы увеличить силу сердечных сокращений. Превышение дозы дигиталиса приводит к тому, что период деполяризации в одних участках желудочков увеличивается по сравнению с другими. В результате неспецифические признаки, такие как изменение полярности или появление двуфазного зубца Т, могут возникнуть в одном или нескольких отведениях электрокардиограммы и стать самыми ранними проявлениями передозировки.
О каких заболеваниях может рассказать электрокардиография (ЭКГ)?
Электрокардиограмма (ЭКГ) считается основным диагностическим методом для выявления различных заболеваний сердечно-сосудистой системы. Наше сердце работает в организме под контролем собственного водителя ритма, вырабатывающего электрические импульсы и направляющего их в проводящую систему, именно они и регистрируются на ЭКГ. Получается, что по средствам электрокардиограммы, мы можем записать своеобразный язык нашего миокарда. По отклонениям основных зубцов: P, Q, R, S и T возможно определить какое именно заболевание лежит в основе сердечно-сосудистой патологии.
Гипертрофия отделов сердца
Гипертрофия отделов сердца возникает в результате нарушений гемодинамики в кровяном русле, которые провоцируют перегрузку желудочков или предсердий. На ЭКГ можно увидеть семь основных признаков гипертрофии сердечной мышцы:
- Увеличение времени внутреннего отклонения, поскольку в гипертрофированном миокарде возбуждение дольше распространяется на участке от эндокарда к эпикарду.
- Возрастание амплитуды зубца R, при этом вектор возбуждения больший по своей величине.
- Ишемия субэндокардиальных слоев сердца, обусловленная тем, что они испытывают недостаток крови, притекающей по коронарным артериям.
- Нарушение проводимости.
- Отклонение электрической оси сердца в сторону гипертрофированного отдела, так как его масса возрастает из-за роста кардиомиоцитов.
- Изменение электрической позиции сердца.
- Смещение переходной зоны (V3), проявляющееся изменением соотношения зубцов R и S в третьем грудном отведении.
Стенокардия
Заболевание характеризуется приступами ангинозной боли, длящимися от нескольких секунд до двадцати минут. Данная болезнь является одной из формишемической болезни сердца. При классической форме стенокардии напряжения электрокардиографические признаки проявляются изменением конечной части желудочкового комплекса QRS:
- Депрессия сегмента S – Т.
- Разнообразные изменения зубца Т, например, уменьшение амплитуды, двухфазность, изоэлектричность или негативность.
- Очаговый характер указанных изменений: они регистрируются в одном или двух отведениях, так как наблюдающаяся гипоксия носит локальный характер, развиваясь в бассейне отдельной ветви коронарной артерии.
В периоды между приступами зачастую на ЭКГ вообще отсутствуют какие-либо патологические изменения. Кроме того, вышеописанные отклонения возможны при многих других болезнях сердца и патологических состояниях. Именно поэтому в ряде случаев диагностика стенокардии бывает затруднена.
Аритмия
Патология сердечно-сосудистой системы, связанная с нарушением образования импульса возбуждения или его распространением по миокарду. В большинстве случаев проявляется сбоем ритма сердечных сокращений, отмечаются периоды учащения и постепенного замедления. Обычно частота сердечных сокращений возрастает при вдохе и снижается при выдохе. Особенности ЭКГ следующие:
- Периодичность изменения интервалов R – R более чем на 0,1 секунд.
- В отличие от других нарушений ритма наблюдается постепенное изменение длительности интервала R – R, обычно за счет отрезка T – P.
- Характерны небольшие колебания P – Q и Q – T.
Самым достоверным электрокардиографическим признаком синусовой аритмии считается постепенное периодическое укорочение участка R – R на фоне учащения ритма и наоборот удлинение R – R интервалов при замедлении ритма.
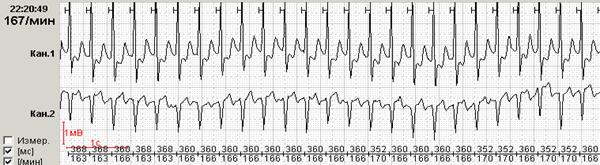
Тахикардия
Повышение частоты сердечных сокращений называется тахикардией. При этом ритм сердца ускоряется до 100-150 ударов в минуту. Подобноенарушение может развиваться вследствие повышения автоматизма синусового узла. Патология присуща и здоровым лицам при физических нагрузках или эмоциональных стрессах. Причиной часто бывают ишемия, дистрофические изменения, разнообразные инфекции и токсические воздействия. Основные ЭКГ-признаки:
- Отмечается уменьшение промежутка R – R, поскольку укорачивается интервал T – P.
- При выраженной тахикардии происходит сокращение отрезка P – Q.
- Степень учащения сердечного ритма прямо пропорциональна уменьшению Q – T.
- Восходящее смещение сегмента RS – T вниз от изоэлектрической линии.
- Амплитуда и направленность зубцов соответствует норме.
Брадикардия
Отклонение, которое проявляется пониженной частотой сердечных сокращений (менее 60 в одну минуту). Возникает при сниженном автоматизме синусового узла, может встречаться даже у здоровых людей, например у спортсменов, при воздействии различных факторов. Частой причиной считается возрастание тонуса блуждающего нерва. Электрокардиографическая картинав принципе, мало отличается от нормы, только ритм замедлен. Отмечаются следующие изменения на ЭКГ:
- Возрастает интервал R, за счет смещения T – P.
- Q – T возрастает соответственно снижению частоты ритма.
- Амплитуда и вектор зубцов меняется незначительно.
Аневризма сердца
Аневризма сердца – это увеличение полости миокарда вследствие патологических изменений мышечных слоев или аномалии развития органа на стадии эмбриогенеза. К основным признакам аневризмы сердца можно отнести выпячивания в ее области из-за истончения стенки, которые могут разорваться. Именно это может привести к непоправимым последствиям, предотвратить которые помогает ЭКГисследование. Существуют два ведущих признака, которые позволяют диагностировать аневризму:
- Зубец QS присутствует в отведениях, где обычно регистрируется высокий R.
- «Застывшая» ЭКГ-кривая: вместо Q появляется куполообразный, смещенный вверх от изолинии сегмент RS – T, иногда возникает отрицательный каронарный T-зубец.
Экстрасистолия
Экстрасистолия является наиболее частым нарушением сердечного ритма. Патология развивается из-за появления активного гетеротопного очага, способного генерировать электрический импульс перебивающий работу синусового узла. Проявляется внеочередным возбуждением и последующим сокращением отделов сердца или его целиком:
- На ЭКГ экстрасистолы различны по форме, отношению к изолинии, месту положения зубца Р или шириной, направленностью зубцов комплекса QRST.
- Наличие увеличенной паузы (компенсаторной) за экстрасистолой.
- Предсердной экстрасистоле присущи: интервал R(с)—R(э)
Расшифровка ЭКГ: наиболее важные показатели кардиограммы с примерами нарушений

Алена Герасимова (Dalles) Разработчик сайта, редактор
- Запись опубликована: 26.01.2020
- Время чтения: 1 mins read
Существуют нормы зубцов и интервалов, которые говорят о том, что сердце здорово.
Зубцы
| Зубец | Продолжительность , сек | Амплитуда в стандартных отведениях, мм |
| P | 0,7-0,12 | 0,5-2.5 |
| Q | 0,03 | 0,3-0,5 |
| R | Оценивается в комплексе QRS | 10-19 |
| S | Оценивается вместе в составе интервала S-T | 0,2- 0,5 |
| Т | 0,12- 0,28 | Не более 1/4 величины зубца R |
Интервалы
| Интервал | Продолжительность, сек |
| P-Q | 0,2—0,8 |
| P-R | 0,18—0,2 |
| QRST (QT) | 0,38—0,55 |
| QRS | 0,06—0,10 |
| S-T | 0,35- 0,44 |
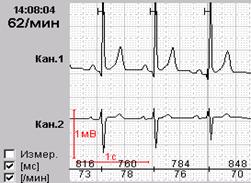
Определение частоты сердечных сокращений (ЧСС) и направления электрической оси сердца
По данным кардиограммы можно определить число сердечных сокращений. Для этого нужно измерить расстояние между двумя зубцами R- самыми высокими на ЭКГ, оценить, с какой скоростью снималась кардиограмма и произвести расчеты.
Горизонтальное положение электрической оси сердца
Если ЭКГ снята со скоростью 25 мм/с, для расчёта будет применяться коэффициент 0,04 а, если скорость составляла 50 м/с коэффициент будет 0,08.
Количество сокращений рассчитывается по формуле:
ЧСС = 60/ расстояние между зубцами R* коэффициент
Например, расстояние между зубцами на кардиограмме составило 15 мм, а кардиограмма снята со скоростью 25 мм/с.
В этом случае расчёт будет таким:
В этом случае число сердечных сокращений составит 100 уд/мин. Поскольку нормой считается 50–90 уд/мин, у такого больного имеется незначительная тахикардия.
Чтобы определить направление электрической оси сердца, надо оценить размеры зубца R в стандартных отведениях. В норме он должен быть самым большим во II отведении. Это говорит о том, что сердце расположено правильно с небольшим отклонением влево.
Самый большой зубец R в III отведении говорит об отклонении сердца право, а в I – влево. В этих случаях нужно проанализировать кардиограмму на гипертрофию левого или правой части сердца, которая чаще всего и приводит к таким процессам.
Сердечный ритм и аритмии
В норме сердце бьётся ритмично, поэтому кардиограмма похожа на повторяющийся орнамент. Возможны небольшие отклонения – до 10% от нормы. Чтобы понять, вписывается ли разница между промежутками в 10%, нужно оценить фрагменты ЭКГ, измерив расстояния между зубцами R-R по клеточкам или с помощью линейки.
Если между этими промежутками фиксируется значительная разница, у пациента диагностируется аритмия.
Сердечный ритм в норме должен быть синусовым. Об этом говорит синусовая природа зубца Р, который положителен в I-II отведении и отрицателен в отведении AVR. Этот зубец также, как правило, положителен в I отведении, AVF и в грудных отведениях V3- V6.
В отведении V1 и V2 он может быть как положительным так или двухфазным (состоящим из двух мелких зубцов). Все эти случаи считаются вариантом нормы. В остальных случаях диагностируется нарушение ритма.
Аритмии могут быть различной тяжести – от легких, регистрируемых только на ЭКГ, до тяжелых, приводящих к смертельным исходам. Многие из этих состояний корректируются с помощью лекарственных препаратов.
Нарушения сердечного ритма могут наблюдаться при слабости синусового узла, воспалительных изменениях в миокарде, нарушении питания сердечной мышцы, ишемической болезни (ИБС), инфарктах.
Разберем различные виды аритмий
Синусовые аритмии, возникают из-за нарушений в синоатриальном узле, расположенном в правом предсердии. В этом случае все зубцы сохраняют размер, форму и последовательность.
Виды синусовых аритмий:
- Синусовая тахикардия, при которой сердце бьется чаще 90 уд/мин, но ритм кардиограммы сохраняется. Такое состояние не всегда говорит о болезни, поскольку может наблюдаться у здоровых людей при эмоциональном возбуждении и физических нагрузках.
- Синусовая брадикардия – аритмия, при которой сердце бьётся реже, чем нужно. При таком нарушении проверить щитовидную железу, поскольку брадикардия часто возникает при недостатке щитовидных гормонов.
- Дыхательная синусовая аритмия, при которой сердце во время вдоха и выдоха бьётся с разной частотой. Такая особенность считается вариантом нормы.
- Экстрасистолия – аритмия, при которой на фоне нормальной кардиограммы появляются «внеплановые» сокращения.
Дыхательная синусовая аритмия
Дыхательная синусовая аритмия
Недыхательная синусовая аритмия
Иногда экстрасистолы чередуются с нормальными сердечными сокращениями. В этом случае возникают:
- Бигеминия – состояние, при котором из каждых двух сердечных сокращений одно является экстрасистолическим.
- Тригеминия — при этом нарушении за двумя нормальными сокращениями следует одно патологическое.
- Квадригеминия — в этом случае из четырех сокращений три нормальные, а одно- экстрасистолическое.
- Предсердная экстрасистолия развивается из-за возникновения внеочередного очага возбуждения в тканях предсердия. В этом случае нервный импульс идёт не от синусового узла, а от тканей миокарда. При подозрении на такое состояние нужно оценить на кардиограмме внешний вид зубца Р на «внеплановом» сокращении. Он, как правило, сглаженный, малозаметный или даже отрицательный.
- Узловая экстрасистолия возникает из-за импульса, появившегося в атрио-вентрикулярном узле. При какой патологии на внеочередном сокращении видны изменённый зубец P и уменьшенный интервал PQ. В некоторых случаях зубец P может даже появиться после сокращения сердца. Поскольку без дополнительных видов диагностики выяснить в таких случаях, какая именно тахикардия возникла у больного очень сложно. В ЭКГ ставится заключение о наджелудочковой (суправентрикулярной) тахикардии.
- Желудочковая экстрасистолия – тяжелая аритмия, при которой неправильно работают желудочки, выталкивающие кровь в предсердия. Наиболее безопасны в этом в этом плане одиночные желудочковые экстрасистолы, представляющие собой единичные сокращения, отличающиеся от нормальной ЭКГ. Встречаются парные желудочковые экстрасистолы, при которых такие сокращения возникают парами. Иногда встречаются желудочные экстрасистолы, появляющиеся из разных очагов миокарда. В этом случае на кардиограмме видны разнообразные неправильные зубцы, имеющие разную длину, ширину, и другие размеры.
- Пароксизмальная тахикардия — нарушение ритма, при котором на ЭКГ видны сердечные сокращения, следующие безостановочно друг за другом. Больные при этом ощущают толчки в груди, сменяющиеся приступами сердцебиения, сопровождающимися неприятными ощущениями в груди.
После такого приступа (пароксизма) возникает длительная пауза. Возникают жалобы на головокружение, тошноту, может нарушаться речь. Такое состояние чаще всего связано с поражением миокарда в области проводящих волокон, оставшемся после инфаркта или с воспалительными процессами. Иногда это нарушение может возникать из-за проблем с нервной системой и сопровождать тяжёлые неврозы.
Существует разновидность пароксизмальной тахикардии, импульсы при которой идут не с синусового узла, а из узла АВ. Картина в этом в этом случае будет схожей, однако на кардиограмме в часто повторяющихся сокращениях будет присутствовать зубец P, который» выпадает при пароксизмальной тахикардии, идущей от предсердий. Такой вид аритмии называется тахикардией А-В соединения.
Трепетание предсердий – признаки тяжелой аритмии на кардиограмме
Трепетание предсердий – тяжёлая аритмия, при которой кардиограмма напоминает зубья пилы. Все зубцы небольшие, примерно одного размера . Количество СС при этом может доходить до 300 уд/мин.
Форма трепетания предсердий
Причина такого состояния – возникновения в сердце очага, который взял на себя функции автоматизма и формирует неправильные сокращения. Импульсы неполноценные, хаотичные, слишком частые, поэтому их проводящая система пропустить просто не может. В результате кардиограмма регистрирует частые мелкие сокращения, не приводящие к полноценному сердечному циклу.
Трепетание предсердий – опасная патология, поскольку она не даёт сердцу перекачивать кровь . Больные жалуются на одышку, боли за грудиной у них могут наблюдаться нарушения кровоснабжения органов.
Фибрилляция – разновидность трепетания, при котором в сердце создаются незначительные импульсы отображаемые на кардиограмме в виде мелких волн. Такая картина вызывается волнами фибрилляции (F-волнами).
Наиболее частый вариант такого ритмического состояния это фибрилляция предсердий или мерцательная аритмия. Это заболевание чаще встречается у людей, страдающих гипертонией, лишним весом, пороками сердца, ИБС, болезнями легких и почек.
Самой тяжелой формы аритмии считаются фибрилляция и трепетание желудочков. При трепетании желудочков зубцы ЭКГ становятся похожими на высокие зубья пилы, но в данном случае имеется хоть какой-то сердечный ритм. При фибрилляции кардиограмма становится хаотичной, полностью теряет ритм и выделить на ней какие-либо зубцы и участки становится невозможно.
Эти состояния сопровождаются хаотичным сжатием мышц желудочков, которые не в состоянии вытолкнуть кровь в большой или малый круг кровообращения. Фибрилляция и трепетание желудочков возникают при инфарктах, тромбоэмболии, закупорке тромбами крупных артерий, травме сердца, передозировке лекарств.
Фибрилляция предсердий является одним из самых тяжелых осложнений инфаркта миокарда и часто приводит к летальному исходу. В этом случае проводится дефибрилляция — процедура, по время которой врач пытается запустить сердце помощью электродов, через которые проходит электрический ток. Больному выводятся лекарства, в том числе внутрисердечно. Но даже это не всегда дает положительный результат.
Возможности холтеровского мониторирования в выявлении ишемии миокарда.
Аксельрод А.С., заведующая отделением функциональной диагностики
Клиники кардиологии ММА им. И.М. Сеченова
На сегодняшний день скрининговым методом выявления ишемии миокарда по-прежнему является нагрузочный ЭКГ-тест. Тем не менее, можно встретить противоречивые публикации о возможностях холтеровского мониторирования в диагностике ИБС, при этом большинство авторов указывает на невысокую (от 10 до 50%) чувствительность этого метода. Поэтому обсуждение места холтеровского мониторирования в алгоритме верификации ИБС представляется актуальнойтемой практической кардиологии.
Преимущества и недостатки холтеровского мониторирования по сравнению с нагрузочным тестированием.
В публикациях,о которых говорилось выше,большинство авторов использует двух- и трехканальные суточные регистраторы ЭКГ. Разумеется,чувствительность метода будет гораздо выше при использовании двенадцатиканального регистратора, хотя, конечно, ни один из холтеровских регистраторов не сможет заменить нагрузочный тест в качестве скринингового метода.
У этих двух методов исследования есть общее: динамика ЭКГ во времени. Во всем остальном они принципиально различаются. При этом у холтеровского мониторирования по сравнению с нагрузочным тестированием имеются три принципиальных недостатка:
- во время холтеровского мониторирования пациент сам выбирает нагрузочный режим, поэтому часто не достигается субмаксимальная ЧСС;
- нагрузка не носит непрерывно-нарастающего характера;
- нагрузочный режим не поддается немедленному контролю врача (возможен только ретроспективный анализ).
Тем не менее, у холтеровского мониторирования имеется ряд преимуществ в выявлении ишемии миокарда как по сравнению со стандартной ЭКГ покоя, так и по сравнению с нагрузочными тестами. К таким преимуществам относятся:
- возможность естественного моделирования (собирая анамнез, можно смоделировать практически любую типичную для пациента ситуацию,которая провоцирует ишемический приступ);
- возможность установления четкой причинно-следственной связи приступа и условий его возникновения (по дневнику сопоставляется активность пациента с временем начала и окончания эпизода ишемии);
- выявление немой ишемии миокарда, особенно в ночные часы;
- оценка эффективности антиангинальной терапии в зависимости от времени суток и возможность более четкой терапевтической коррекции с учетом других изменений (например, нарушений ритма и проводимости сердца).
Ишемией миокарда является ситуация недостаточности кровоснабжения миокарда с двумя различными исходами: последующим восстановлением обмена веществ в кардиомиоцитах (возникает нарушение процесса реполяризации и регистрируется динамика зубца Т) или прогрессирующим развитием повреждения мышечных волокон (проявляется определенными формами смещения сегмента ST выше или ниже изолинии). При дальнейшем ухудшении кровоснабжения сердца происходит необратимое повреждение большего количества миокардиоцитов, развитие воспаления и некроза. При этом отмечается выраженная динамика ST сегмента и изменение комплекса QRS.
Во время холтеровского мониторирования можно отчетливо увидеть первые два исхода коронарной недостаточности, о которых и пойдет разговор в этой лекции.
Варианты ишемической и неишемической динамики ST-T.
Не всякая динамика ST-T (конечной части желудочкового комплекса) должна расцениваться как ишемическая. Существуют наиболее типичные варианты ишемических изменений зубца Т и сегмента ST в мониторных отведениях, а также стереотипные состояния состояния, с которыми приходится дифференцировать эпизоды ишемии миокарда.
Динамика зубца Т
При ишемии миокарда в зависимости от зоны поражения (субэндокардиальная или субэпикардиальная) регистрируются различные зубцы Т: высокий заостренный, уплощенный или инвертированный (отрицательный).
Ведущее значение в диагностике ишемии имеет не фоновый характер этих изменений, а их динамика за все время регистрации. При этом самым сложным обстоятельством является то, что все три описанные формы зубца Т могут быть позиционными. Особенно часто такая динамика зубца Т регистрируется в ночное время. В сомнительных случаях имеет смысл сделать тестовые регистрации в разных положениях тела: стоя, лежа на правом и левом боку, лежа на спине, лежа на животе.
В отрыве от клинической картины, изменения зубца Т при регистрации ЭКГ покоя не специфичны для ишемической болезни сердца. Так, например, высокий заостренный зубец Т (рис.1)следует дифференцировать с синдромом ранней реполяризации желудочков, гиперкалиемией, провлениями алкогольной кардиомиопатии, ваготонией.
Рис. 1. Пациент К., 54 лет: на момент проведения холтеровского мониторирования уровень K+ в крови составил 5.35 мэкв/л (в норме до 4.7 мэкв/л).
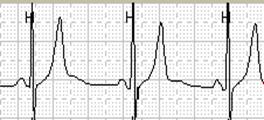
При выявлении отрицательных или сглаженных Т зубцов необходимо дифференцировать ишемию миокарда с другими ситуациями, например:
- вариантами нормальной ЭКГ у детей и подростков;
- «спортивное сердце» (изменения ЭКГ на фоне интенсивных физических нагрузок в настоящее время или в прошлом);
- гипервентиляцией;
- проявлениями перикардита, миокардита (отрицательные Т зубцы в большинстве или во всех отведениях);
- аритмогенной дисплазией правого желудочка (чаще регистрируется отрицательный Т зубец в отведениях V1-V2);
- нарушением мозгового кровообращения (глубокие отрицательные зубцы Т с широким основанием);
- интоксикацией окисью углерода;
- типокалиемией.
Именно соответствие по времени инверсии зубца Т типичному болевому приступу по дневнику (давящая боль в области сердца) делает наиболее вероятным ишемический характер инверсии зубца Т (рис.2).
Рис.2.Больной Г., 63 лет: появление инверсии зубца Т при подъеме по лестнице (соответствует пометке в дневнике «давящая боль в груди»).
| А – ЭКГ в покое (чтение книги) | Б – ЭКГ при подъеме по лестнице |
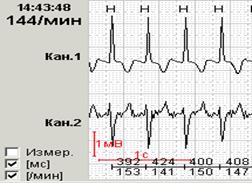 |  |
Динамика сегмента ST
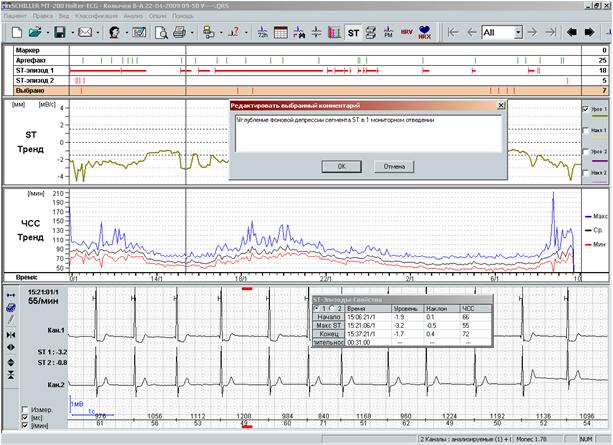
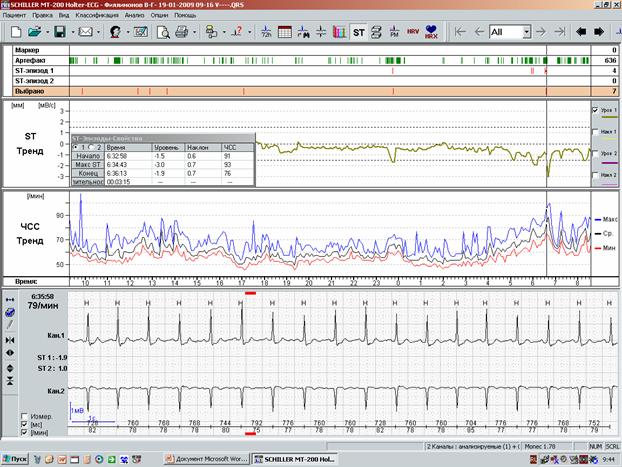
При проведении автоматического анализа данных суточного мониторирования ЭКГ формируется кривая временной дисперсии сегмента ST по отношению к изолинии. Эта кривая называется трендом ST. При этом идеальным для врача является возможность расположения рядом тренда STс таблицей абсолютных значений динамики, тренда ЧСС и соответствующего фрагмента ЭКГ. Выбирая фрагмент тренда, подозрительный на ишемическую депрессию сегмента ST, врач «блуждает» курсором по тренду и сопоставляет различные фрагменты ЭКГ между собой. Необходимо обязательно просмотреть все эпизоды элевации и депрессии сегмента ST не менее 1 мм (мы, со своей стороны, настоятельно советуем проверять все фрагменты тренда, близкие по абсолютному значению к 1 мм). Именно такой вариант работы программного обеспечения является, без сомнения, наиболее удобным для работы (рис.3).
Рис.3. Рабочее окно программы: тренд ST с таблицей абсолютных значений, тренд ЧСС и соответствующий курсору фрагмента ЭКГ.
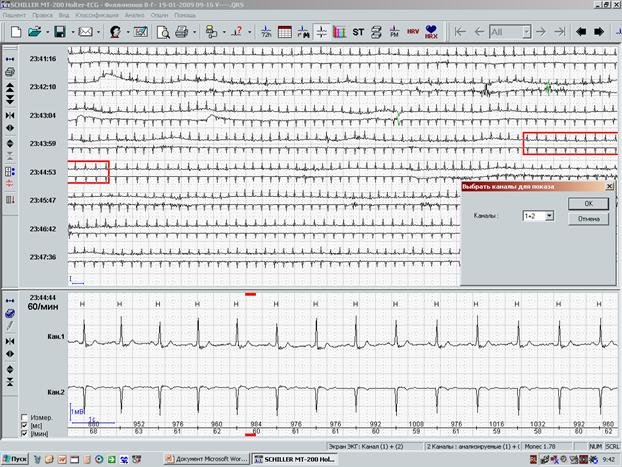
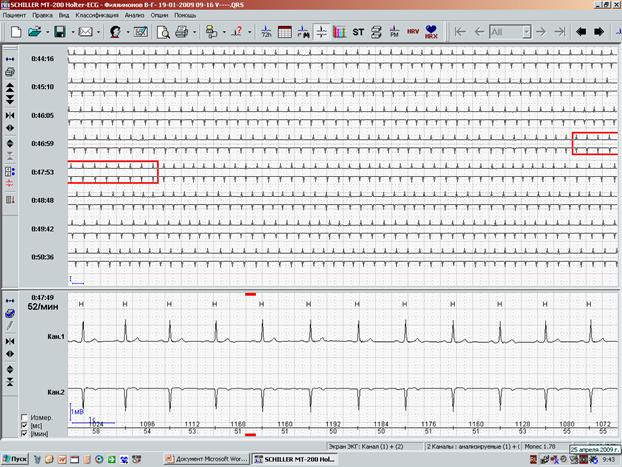
Все «подозрительные» фрагменты в обязательном порядке сопоставляются с записями дневника пациента в графе «Самочувствие», а также выводятся в окне «Обзор ЭКГ» (рис.4). Именно анализ полной регистрации ЭКГ дает возможность увидеть начало и окончание ишемических изменений. При этом программное обеспечение обязательно должно давать возможность выведения на экран любого из каналов или всех (по Вашему желанию) каналов, в которых производилось мониторирование.
Рис.4. Окно «обзор ЭКГ» – выведение подозрительного на ишемическую динамику фрагмента ЭКГ.
Диагностически значимой и наиболее специфичной является устойчивая горизонтальная (рис.5А) или косонисходящая (рис.5Б) депрессия сегмента ST в пределах одного и того же отведения.
Рис.5. Наиболее специфичная динамика сегмента ST: А-устойчивая горизонтальная депрессия, Б-косонисходящая депрессия.
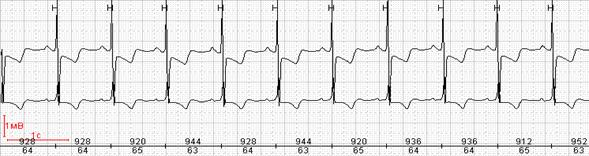
Быстрая косовосходящая депрессии сегмента ST на фоне синусовой тахикардии также не является высокоспецифичной и носит физиологичный характер. Медленная косовосходящая и неустойчивая горизонтальная депрессия сегмента ST в сочетании с типичной клиникой является крайне подозрительной на ишемию миокарда (рис.6).
Рис.6. Медленная косовосходящая и неустойчивая горизонтальная депрессия сегмента ST.
При этом особенно важным является сравнение характера сегмента ST в покое и при нагрузке в течение суток: именно динамика сегмента от изолинии является наиболее показательной. Поэтому в распечатке значимых фрагментов ЭКГ в итоговом заключении свое место обязательно должен найти фрагмент, где сегмент ST находится на изолинии (рис.7).
Рис. 7. Тот же пациент: фрагмент регистрации в ночное время (сегмента ST находится на изолинии).
Нередко у одного и того же пациента можно увидеть разные морфологические варианты депрессии сегмента ST в течение суток, при этом клинические проявления ишемии могут быть абсолютно одинаковыми или отсутствовать.
Стоит также помнить, что при наличии во время мониторирования фоновой депрессии специфичность динамики сегмента ST снижается.
Сложность анализа всегда создают артефакты, «наводка» и «дрейф» изолинии при естественных движениях пациента. При этом снижение качества записи выявляется при наибольшей физической активности больного, т.е. как раз в то время, когда наиболее вероятна регистрация ишемических эпизодов.
Большое внимание при использовании холтеровского мониторирования уделяется диагностике немой (безболевой) ишемии миокарда, а также эпизодов ночной стенокардии. Именно жалобы пациента на боли в области сердца (дискомфорт, чувство нехватки воздуха) в ночные часы являются показанием к проведению суточного мониторирования ЭКГ с целью исключения ишемии миокарда. Необходимо помнить, что, имея возможность анализировать ЭКГ лишь в 2-3 отведениях (большинство регистраторов), практически не представляется возможным определять топику выявленных изменений.Поэтому для этих категорий пациентов предпочтительным будет использование двенадцатиканальных суточных регистраторов ЭКГ, особенно в тех случаях, когда речь идет о необходимости проведения коронароангиографии в ближайшие сроки. Именно в такой ситуации холтеровское мониторирование позволяет высказаться в пользу экстренной коронароангиографии без проведения нагрузочного теста.
При работе с программным обеспечением большое значение имеет возможность выбора вольтажа ЭКГ-сигнала. На рисунке 8 представлен один и тот же фрагмент регистрации с разным вольтажом, что создает разные впечатления при просмотре.
Рис. 8. Выбор вольтажа и абсолютное значение депрессии сегмента ST в одном и том же фрагменте холтеровской регистрации: А-максимальный вольтаж, Б-минимальный вольтаж.
| А | 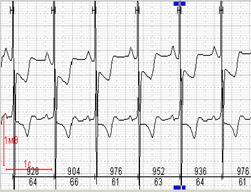 | Б | 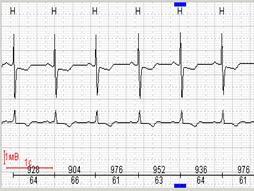 |
Так же как и при анализе стандартной ЭКГ покоя, анализ ишемических изменений значительно затрудняется при блокаде внутрижелудочковой проводимости, выраженной гипертрофии миокарда и т.п.
Кроме того, хотелось бы также напомнить о достаточно частых случаях ложноположительной диагностики ИБС у пациентов с тяжелой анемией, а также у женщин на фоне приема эстрогенов или в пременопаузе с фоновой депрессией сегмента ST. С такими пациентами нередко сталкивается каждый практикующий врач. Выявление динамики сегмента ST у таких больных требует обязательного полного дообследования (проведение нагрузочного тредмил-теста или велоэргометрии, перфузионной сцинтиграфии миокарда, стресс-эхокардиографии).
В заключении хотелось бы еще раз подчеркнуть место холтеровского мониторирования в алгоритме диагностики ИБС. Этот метод, конечно, не является скрининговым методом диагностики ИБС. Тем не менее, ценность суточной регистрации ЭКГ в выявлении ишемии миокарда неоспорима у некоторых категорий больных. Именно холтеровское мониторирование является методом выбора для тех пациентов, которым противопоказан нагрузочный тест (первые трое суток после обширного инфаркта миокарда для исключения ранней постинфарктной стенокардии) или для больных, где требуются особые условия воспроизведения коронарной недостаточности (ночная немая ишемия миокарда,вазоспастическая стенокардия). Нередко именно использование этого метода позволяет выработать правильную стратегию дальнейшего ведения тяжелых пациентов.
Альтернация зубца Т: способна ли предсказывать непредсказуемое?
Одной из самых актуальных проблем в медицине была и остается внезапная сердечная смерть (ВСС). Принимая во внимание данные статистики американской ассоциации сердца на 2008 год, она составляет около 13% всех смертельных случаев и приблизительно 50% от всех кардиоваскулярных смертей [1]. В США ВСС регистрируется в среднем с частотой 1-2 случая на 1000 человек (0,1-0,2%) в течение 1 года наблюдения, а по данным авторов разных стран этот показатель варьирует от 0,36 до 1,28 на 1000 человек [2]. Выживаемость после ВСС варьирует от 5 до 60%. Это зависит от возраста пациента, характера имеющейся патологии, а также интервала времени, прошедшего между началом реанимационных мероприятий и дефибрилляцией. Очевидно, что борьба с ВСС должна проводиться в нескольких направлениях, и одним из них является ее профилактика. Поэтому, несмотря на развитие терапевтических и профилактических возможностей в отношении проблемы ВСС, например, разработка и совершенствование имплантируемых и внешних кардиовертеров-дефибрилляторов (КД), не теряет свое значение идентификация пациентов высокого риска ВСС. Активно продолжается поиск, разработка и изучение новых риск-предикторов, а также сравнение их с уже известными маркерами риска, имеющими свои плюсы и минусы. Так как преимущественными механизмами ВСС являются желудочковая тахикардия (ЖТ) и фибрилляция желудочков (ФЖ) [3], то огромное количество научных работ направлено на изучение вероятности развития именно жизнеопасных желудочковых аритмий (ЖА) при помощи риск-стратифицирующих методик. Самым распространенным неинвазивным методом для скринингового определения аритмического риска является рутинное холтеровское мониторирование (ХМ) ЭКГ с акцентом на выявление желудочковых нарушений ритма, оценкой их числа и морфологии. Кроме того, анализируя суточную запись ЭКГ, возможно обнаружение поздних потенциалов желудочков (ППЖ), определение длительности и дисперсии интервала QT, оценка вариабельности (ВСР) и турбулентности сердечного ритма (ТСР), восстановления частоты сердечных сокращений (ЧСС) после физической нагрузки. Кроме ХМЭКГ к неинвазивным методам относится и эхокардиография с определением фракции выброса (ФВ) левого желудочка (ЛЖ). По данным большого числа проведенных исследований систолическая дисфункция ЛЖ считается самым лучшим доступным предиктором ВСС. Однако эпидемиологические наблюдения показывают, что только у трети пациентов из группы риска с ФВ ЛЖ менее 30% развиваются первичные аритмические события [4, 5].
В соответствии с результатами больших многоцентровых исследований MADIT и MUSTT было выдвинуто предположение, что данные, полученные в ходе эндокардиального электрофизиологического исследования (ЭФИ) обладают высокой предсказательной информацией для идентификации пациентов, у которых имплантация КД будет эффективна [6, 7]. Но в то же время исследование MUSTT наводило на мысль, что само по себе ЭФИ – недостаточно чувствительный метод для идентификации широких групп пациентов с риском ВСС [7].
Помимо маркеров риска, определяемых в ходе инструментальных методов обследования, конечно, принимаются во внимание и другие факторы, указывающие на высокий потенциальный риск ВСС. К ним относятся гипертрофия ЛЖ, нарушения внутрижелудочкового проведения, курение, ожирение, сахарный диабет, дислипидемия, отягощенная наследственность по сердечно-сосудистым заболеваниям (ССЗ) и внезапной смерти [4], однако специфичностью в отношении ЖА они не обладают.
К сожалению, такие неинвазивные маркеры риска, как ФВ ЛЖ, частая желудочковая эктопия и ППЖ, при достаточной чувствительности страдают низкой специфичностью и прогностической ценностью (ПЦ) положительного результата [8, 9]. Оценка ВСР, особенно в комбинации с ФВ ЛЖ, желудочковой эктопической активностью и ППЖ, значительно улучшает риск-предикцию, но ПЦ положительного результата все же остается низкой [9]. ТСР при высокой специфичности (90%) имеет относительно низкую чувствительность (43%).
В 2001 году R.Мeyburg [10] проанализировал принцип отбора пациентов, участвующих в крупных исследованиях по оценке эффективности имплантации КД для первичной и вторичной профилактики ВСС. Им было установлено, что современный подход к выделению групп высокого риска, основанный на результатах таких исследований как AVID, MADIT-I, MADIT-II, CASH, недостаточен и охватывает меньше половины пациентов, которые, в конечном счете, умирают внезапно. У основной же категории больных, умерших внезапно, факторы риска не выявлялись (см. рис. 1).
В противовес вышеизложенному согласно данным исследования SCD-HeFT [11] у 70-75% пациентов из группы высокого риска, определенной в соответствии с риск-стратифицирующими маркерами, имплантированный КД ни разу не выполнил свое предназначение. Большое количество неразрешенных вопросов и недостатки имеющихся предиктивных методик создают предпосылки для непрерывных больших популяционных исследований с целью дальнейшего изучения причин ВСС и поиска новых риск-стратифицирующих маркеров с высокой чувствительностью, специфичностью и прогностической точностью.
Так около 2-х десятилетий назад исследователи обратили внимание на появление в определенных случаях на ЭКГ альтернации реполяризации (альтернации зубца Т – АЗТ), и предположили, что она может служить предиктором злокачественных ЖА [12-14]. Различают макро и микровольтную АЗТ. Макроальтернация зубца Т представляет собой изменения морфологии (формы, амплитуды, длительности или полярности) зубца Т, заметные невооруженным глазом на поверхностной ЭКГ. Едва уловимые изменения зубца Т на микроскопическом, или микровольтном, уровне (микровольтная АЗТ – мвАЗТ) обычно не очевидны на ЭКГ, но отражают весьма важные аномалии реполяризации. Отличие в морфологии волны Т может составлять всего лишь несколько микровольт в амплитуде, что останется незамеченным при визуальном контроле на поверхностной ЭКГ. Поэтому были разработаны сложные сигналпреобразующие методики для выявления и анализа АЗТ на уровне микровольт [15-17]. Далее в нашем обзоре речь пойдет преимущественно о мвАЗТ, или в иностранной литературе – MTWA.

Рис. 1. Распространенность ВСС (объяснение в тексте).
В 2005 году данная методика наравне с сигнал-усредненной ЭКГ, была одобрена FDA [18], а в 2006 году в руководстве ACC/AHA/ESC по ведению пациентов с ЖА и профилактике ВСС в разделе электрофизиологических методик рекомендации в отношении АЗТ для прогнозирования риска развития жизнеугрожающих ЖА были представлены на уровне IIа класса (уровень доказательности В) [2].
В медицинской литературе уже опубликованы результаты большого количества исследований, изучающих мвАЗТ с позиции прогнозирования желудочковых тахиаритмий и ВСС. Международные исследования оценивали мвАЗТ у пациентов с разнообразной патологией: ИБС и кардиомиопатии (КМП), осложненные хронической сердечной недостаточностью (ХСН), артериальная гипертензия, синдром Бругада. Большинство из них – проспективные исследования, некоторые – контролируемые; в нескольких использовалось ЭФИ как «золотой» стандарт для определения риска ЖА.
МЕТОДЫ РАСЧЕТА АЛЬТЕРНАЦИИ ЗУБЦА Т
Одной из особенностей анализа мвАЗТ является ее оценка в определенных границах частоты сердечных сокращений (ЧСС): преимущественно в ходе нагрузочных проб (ВЭМ или тредмилл-теста), а при необходимости в условиях фармакологических стресс-тестов или электрокардиостимуляции. Тест на мвАЗТ может проводиться как самостоятельным исследованием, так и в одном протоколе ЭФИ или нагрузочной пробы.
Существует несколько методов по определению мвАЗТ. Некоторые из них направлены на описание частоты встречаемости АЗТ в различных клинических группах, другие помогают в дальнейшем пролить свет на ее механизмы, третьи распространяют анализ мвАЗТ на новые клинические протоколы и методы обследования (например, ХМ ЭКГ). Более 10 методов удачно применяются для оценки мвАЗТ, но лишь 2 имеют мировое распространение в коммерческих доступных системах – спектральный (англ. Spectral Method, SM, [15, 19]) и модифицированный метод скользящего среднего (англ. Modified Moving Average, MMA, [20]).
Спектральный анализ мвАЗТ производится по последовательно идущим 128 QRST комплексам [19, 21]. Для каждой из точек T волны строится последовательность из 128 разниц между значениями в этой точке у соседних комплексов. Каждая такая последовательность подвергается преобразованию Фурье после умножения на окно Хэмминга, после чего считается энергетический спектр (то есть модуль спектра в квадрате). Затем усредненный спектр определяется как среднее арифметическое спектров для каждой из точек Т волны. Наличие выраженного пика в последней точке усредненного спектра (соответствующей нормированной частоте 0,5 – компоненте исходной последовательности с периодом в две точки, т.е. два QRS комплекса) говорит о присутствующей АЗТ (рис. 2).
МвАЗТ характеризуется двумя количественными параметрами: амплитудой альтернации (Valt) и коэффициентом альтернации (k). Величина Valt определяется как квадратный корень из разницы между значением усредненного энергетического спектра, соответствующего нормированной частоте 0,5 (т.е. последнее значение спектра), и средним значением спектрального шума. Коэффициент k (в англ. k-score) – это отношение вышеупомянутой разницы к среднему стандартному отклонению шума. Он свидетельствует о том, статистически значимо ли пик альтернации выделяется на уровне шума. За участок спектрального шума принимается интервал 0,40-0,46 (нормированные частоты).
Критерии по интерпретации полученных расчетов при спектральном анализе мвАЗТ были предложены D.M.Bloomfield and R.J.Cohen [22]. Были выделены 3 варианта результата теста на мвАЗТ: положительный, отрицательный и сомнительный/неопределенный тест.
Критерии положительного теста на мвАЗТ:
- регистрируется устойчивая мвАЗТ
- в течение более 1 минуты
- с Valt .1,9 мкв (.V)
- k>3
- в любом из ортогональных отведений (X, Y, Z) или двух прекордиальных отведениях,
- при условии, что АЗТ начинает регистрироваться при ЧСС 10%, а уровень спектрального шума – не >2 мкв (.V).
Критерии отрицательного теста на мвАЗТ
- отсутствие мвАЗТ до тех пор, пока не будет достигнута ЧСС >105 ударов в минуту («максимально отрицательная ЧСС»). Критерии сомнительного/ неопределенного теста на мвАЗТ
Отсутствие достижения критериев положительного или отрицательного теста по
- ЧСС,
- Valt,
- k
- лительности,
- отведениям,
- наличие большого количества артефактов и других причин, по которым невозможно корректно оценить АЗТ.
Модифицированный метод скользящего среднего (MMA) основан на временном анализе мвАЗТ [20, 23]. В ММА методе комплексы разбиваются на две группы – четные и нечетные. В каждой группе скользящее среднее в какой-либо точке T волны определяется для каждого QRS комплекса как значение среднего для предыдущего комплекса, скорректированное в зависимости от его соотношения с текущим комплексом: увеличенного, если разница между текущим и средним в этой точке положительна, и уменьшенного, если эта разница отрицательна. Значение, на которое корректируется среднее, пропорционально разнице между текущим и средним, если эта разница не превосходит некоторого порога или в противном случае равно этому порогу. Значение альтернации для текущего комплекса определяется как максимум разности между средними для четных и нечетных комплексов для каждой точки T волны. Далее выбирается максимальное значение альтернации на протяжении 15 секунд. Однако, принимая во внимание большие величины Valt (в десятки раз) при ММА, чем при спектральном методе, требуются проспективные исследования с целью сравнения эквивалентности этих методов.
АЛЬТЕРНАЦИЯ ЗУБЦА Т В СТРАТИФИКАЦИИ РИСКА ВНЕЗАПНОЙ СМЕРТИ
Многие исследователи предполагают, что тест на мвАЗТ способен стать одним из лучших предикторов для стратификации риска ВСС у пациентов с ИБС, сниженной ФВ ЛЖ и ХСН [6, 11, 24-26]. Высокая отрицательная прогностическая точность теста в этих группах идентифицирует пациентов с очень низкой вероятностью развития ЖА, тем самым предрасполагая к тому, что тест на мвАЗТ, возможно, в будущем обязательно будет учитываться при определении показаний к имплантации КД [27]. Рассмотрим результаты проведенных исследований, в которых были выявлены особенности значимости теста на мвАЗТ в определенных нозологических группах пациентов.
МвАЗТ у пациентов с ИБС и ФВ ЛЖ.30%
Исследование MADIT-II показало, что пациентам с ИБС, постинфарктным кардиосклерозом (давность перенесенного инфаркта миокарда (ИМ) не менее 40 дней) и ФВ ЛЖ.30% целесообразна эмпирическая имплантация КД [26, 28]. Однако достаточно высока вероятность того, что прибор выполнит свое предназначение лишь у небольшого процента пациентов. Возможно, именно отрицательный тест на мвАЗТ сможет идентифицировать среди таких пациентов группу низкого риска аритмических событий [29].

Рис. 2. Пример усредненного спектра мощности колебаний морфологии Т волны от комплекса к комплексу QRST (фрагмент оценки мвАЗТ при ХМЭКГ, программное обеспечении – KT Result2, «ИНКАРТ», Санкт-Петербург).
Так, если для сохранения 1 жизни по исследованию MADIT-II требуется 18 ИКД [26], то положительный тест на АЗТ снизит это число до 7 [30]. Таким образом, у пациентов, удовлетворяющих критериям MADIT-II (напомним, это пациенты с ИБС, ИМ давностью более 4-х недель, ФВ ЛЖ .30%), дополнительная информация в виде теста на мвАЗТ может внести вклад в более рациональный отбор пациентов для имплантации КД. При этом комбинация показателей ФВ ЛЖ и мвАЗТ обладает большей прогностической силой, чем они в отдельности, при первичной и вторичной профилактике ВСС [24].
Целью исследования Microvolt T-wave Alternans Testing for Risk Stratification of post-MI patients (MASTER-I) (2003-2007 гг.) было доказательство того, что если у пациента со сниженной ФВ ЛЖ (.30%) наблюдается отрицательный тест на мвАЗТ, то развитие жизнеопасных аритмий у него маловероятно. В таком случае данный тест позволил бы в будущем дифференцированно подходить к имплантации КД. Однако результаты разочаровали исследователей: во-первых, первичная конечная точка (устойчивая ЖТ/ФЖ) значительно не различалась между пациентами с отрицательным и неотрицательным тестом (уровень риска = 1,26 (0,76-2,09, р=0,37)); во-вторых, патологический тест на мвАЗТ указывал на больший риск смерти от всех событий, а не развития жизнеугрожающих ЖА. Исходя из этого, исследователи сделали вывод, что тест на мвАЗТ не вправе использоваться для отказа от ИКД у пациентов, удовлетворяющим MADIT-II критериям, а биологические причины и доказательства преобладания общей смертности у пациентов с патологическим тестом на мвАЗТ требуют дальнейшего изучения [31].
В мультицентровом проспективном когортном исследовании Т.Chow и соавт. [32] изучалось, является ли мвАЗТ независимым предиктором смертности пациентов с ишемической КМП, ФВ ЛЖ.35% при отсутствии в анамнезе ЖА. Тест на мвАЗТ считался положительным при наличии устойчивой альтернации Т на ЧСС .110 уд/мин, а отрицательным – при отсутствии критериев для положительного теста при максимальной ЧСС .105 уд/мин. Все другие тесты классифицировались как сомнительные/неопределенные. В ходе статистического анализа сомнительные и положительные тесты были объединены как неотрицательные (наблюдались у 67% пациентов). Последние были связаны с более высоким риском смерти от всех причин и аритмической смертности.
В следующем проспективном когортном нерандомизированном исследовании Т.Chow и соавт. [33] оценивали, сохраняет ли имплантированный КД свое значение в профилактике ВСС среди пациентов с ишемической КМП с отрицательным и неотрицательным тестом на мвАЗТ. Первичной конечной точкой была смертность от всех причин и разряды КД. Средний период наблюдения составил 27 месяцев. 52% пациентов были имплантированы КД. На основании мультивариантного анализа было выявлено, что имплантация КД сопровождалась низкой смертностью от всех причин у пациентов с неотрицательным тестом в основном за счет снижения аритмической смертности.
S.H.Hohnloser и соавт. [34] проанализировали объединенные данные исследований T.Klingenheben и Т.Ikeda [35, 36] по мвАЗТ у пациентов с перенесенным ИМ и сниженной ФВ ЛЖ для оценки способности теста в выявлении пациентов с сомнительной целесообразностью имплантации КД. В течение 2-х летнего периода наблюдения риск ВСС был значительно ниже у пациентов с отрицательным тестом на мвАЗТ, в сравнении с пациентами с положительным или сомнительным/неопределенным тестом. Риск комбинированной конечной точки, состоящей из устойчивой ЖТ и ВСС, также был значительно ниже у пациентов с отрицательным тестом на мвАЗТ. Поэтому авторы позволили себе сделать вывод о том, что результаты теста на мвАЗТ могут играть определяющую роль в выборе кандидатов на имплантацию КД (рис. 3).
A.A.Armoundas и соавт. [37] проводили обзор проспективных клинических исследований для оценки теста на мвАЗТ как предиктора тахиаритмических событий у пациентов систолической дисфункцией ЛЖ, но при отсутствии в анамнезе ЖА. Оказалось, что средний ежегодный уровень фатальных и нефатальных аритмических событий среди пациентов с отрицательным тестом составил всего лишь 1%, что подтверждает высокую прогностическую значимость отрицательного результата теста. Так авторы настойчиво рекомендуют обязательную оценку АЗТ в комплексном обследовании пациентов, которые считаются кандидатами на имплантацию КД.
МвАЗТ у пациентов с ИБС и ФВ ЛЖ 31-40%
В этой категории пациентов вопрос риск-стратификации в отношении ВСС еще менее определен. В исследование MUSTT (критерий включения – ФВ ЛЖ.40%, но в среднем ФВ ЛЖ составила 30% [25]) и в MADIT-I (критерий включения – ФВ ЛЖ . 35%, а средняя ФВ ЛЖ – 26% [6]) также были включены пациенты с ФВ ЛЖ
ЭКГ сердца: особенности процедуры, показания к проведению и расшифровка результатов анализа
Электрокардиография (ЭКГ) входит в необходимый минимум средств медицинской диагностики состояния пациента. Преимуществами метода электрокардиографии являются отсутствие потребности в специальной подготовке пациента и оперативность получения данных о его сердечной деятельности. Современные электрокардиографы делают процесс обследования быстрым и комфортным.
Первый электрокардиограф был создан в 1903 году Вильямом Эйтховеном, который впоследствии получил за свое изобретение Нобелевскую премию. Ни один другой широко используемый метод клинической диагностики пока не удостоился подобной награды. К настоящему времени «зубцы» электрокардиограммы стали узнаваемым и популярным символом, который можно увидеть на логотипах и инфографике. Чем же обусловлен такой успех метода?
Суть метода
Электрокардиография (ЭКГ) – метод медицинского исследования сердца, который основан на регистрации электрических потенциалов, возникающих во время сердечной деятельности. На теле пациента размещаются специальные датчики, а считанные с их помощью сигналы выводятся на бумагу или пленку с помощью самописца. В результате получается график, называемый электрокардиограммой. Показания ЭКГ играют важную роль в диагностике сердечных заболеваний.
Современные приборы для ЭКГ – электрокардиографы – бывают портативными и стационарными. Портативные электрокардиографы используются бригадами скорой помощи, сотрудниками небольших медицинских кабинетов и клиник. Стационарный электрокардиограф менее подвержен воздействию помех и дает более точные показания. Такими приборами пользуются в более крупных лечебных учреждениях. Стационарные и портативные электрокардиографы могут быть разными по функциональности и удобству пользования. Новейшие модели электрокардиографов могут хранить в памяти сотни ЭКГ и выдавать предварительный диагноз в автоматическом режиме.
Когда электрокардиография необходима?
Для профилактики и раннего выявления сердечно-сосудистых заболеваний рекомендуется делать ЭКГ не реже одного раза в год. Показаниями к проведению ЭКГ также являются:
- боли в грудной клетке;
- одышка;
- аритмия;
- ухудшение общего самочувствия после физических или эмоциональных нагрузок;
- перенесенные соматические или инфекционные заболевания, грозящие осложнениями;
- предстоящая хирургическая операция;
- первый и третий триместры беременности;
- мониторинг состояния тяжелобольных.
ЭКГ-обследование безопасно, поскольку не оказывает воздействия на организм человека, а только регистрирует электрические импульсы, создаваемые сердцем. Противопоказаний для проведения ЭКГ не существует.
Проведение ЭКГ: особенности процедуры
Измерение ЭКГ рекомендуется проводить в теплых помещениях, удаленных от возможных источников электрических помех. Пациент должен быть раздет до пояса, голени следует освободить от одежды. Датчики (отведения) в общем случае устанавливаются на грудную клетку и конечности. Для обеспечения лучшего контакта кожи с датчиками используются специальные электропроводящие гели и растворы. Мышечная дрожь в холодном помещении или недостаточный контакт датчиков с кожей могут исказить показания. Исследование проводят в положении пациента лежа, реже – стоя. Регистрируется как минимум 6-10 сердечных циклов. Хотя специальной подготовки к ЭКГ не требуется, наиболее корректные результаты можно получить через два и более часа после приема пищи (натощак).
ЭКГ-методика имеет следующие разновидности:
- универсальная ЭКГ с 12 отведениями (3 стандартных, 3 униполярных и 6 грудных);
- ЭКГ с дополнительными грудными отведениями для детальной диагностики нарушений ритма и проводимости сердца;
- ЭКГ с отведениями от внутренних органов – например, внутрипищеводная;
- мониторинг по Холтеру с применением специального прибора, который устанавливается на пациенте на сутки для непрерывного снятия показаний;
- ЭКГ с физическими или лекарственными нагрузками – для оценки реакции сердца на возможные медицинские назначения.
Результаты исследования
Кардиограмма представляет собой периодически повторяющийся комплекс направленных вверх и вниз зубцов. Зубцы на ЭКГ обозначают латинскими буквами, каждая из которых присваивается определенному участку сердца. Одноименные зубцы в показаниях разных датчиков могут иметь разную величину.
- Возбуждение сердечной мышцы начинается с предсердий. На ЭКГ это отображается в виде зубца Р. В норме он имеет высоту 1-2 мм и продолжительность 0,08-0,1 с.
- Расстояние от начала зубца Р до зубца Q (интервал РQ) демонстрирует время распространения возбуждения от предсердий к желудочкам. В норме это 0,12-0,2 с.
- Возбуждение желудочков отражает комплекс зубцов QRS. Его продолжительность в норме составляет 0,06-0,1 с.
- При снижении возбуждения желудочков записывается зубец Т. Интервалы ST и PQ в норме выглядят сходным образом и по амплитуде различаются не более чем на 1 мм.
- За один сердечный цикл принимается расстояние между двумя ближайшими зубцами R. Подсчитав количество этих циклов в одной минуте, можно получить частоту сердечного ритма.
- Интервал ТР соответствует расслабленному состоянию сердечной мышцы (диастоле), в это время записывается прямая линия. При остановке сердца ЭКГ представляет собой сплошную прямую линию без зубцов.
- По амплитудам зубцов рассчитывается положение так называемой электрической оси сердца, которая, как правило, совпадает с геометрической осью сердца. Направление электрической оси показывает правильность расположения сердца.
В результате анализа кардиограммы можно определить состояние сердца в целом, функциональное состояние миокарда и частоту сердечных сокращений. Поверхностный анализ данных ЭКГ может провести врач любой специальности. Для этого достаточно представлять себе ЭКГ сердца в норме, а также типичные отклонения – например, при инфаркте.
Расшифровка ЭКГ должна производиться с учетом анамнеза. Например, у беременных электрическая ось сердца может быть горизонтальной из-за того, что растущий плод оказывает давление на сердце и смещает его. Горизонтальная электрическая ось сердца является нормальной при беременности, но может свидетельствовать о наличии патологии в иных случаях.
Примеры заключений по ЭКГ:
- Ритм сердца синусовый, правильный, ЧСС 84 уд. за 1 мин. Нормальное положение электрической оси сердца.
- Ритм сердца синусовый, правильный. ЧСС 76 уд. за 1 мин. Горизонтальная электрическая ось сердца. Признаки гипертрофии левого желудочка.
Стоимость электрокардиографии
На такую простую и кратковременную процедуру, как электрокардиография, цена, как правило, доступна. Средняя стоимость ЭКГ с расшифровкой в Москве составляет 1200 руб.


