Особенности определения гемоглобина в крови, основные методы диагностики и лечения патологических состояний

Крупнейшее событие в ходе эволюции нашей планеты – открытие процесса фотосинтеза – повлекло за собой неизбежное изменение состава земной атмосферы в плане увеличения доли молекулярного кислорода. Появление такого эффективного биологического окислителя, как О2, дало гетеротрофным организмам возможность более эффективного извлечения энергии органических связей путем дыхания. Последовавшее затем возникновение крупных многоклеточных привело к проблеме транспорта кислорода в ткани биологических систем. Но, поскольку кислород очень плохо растворим в воде (всего 4,9 мл газа в 100 мл Н2О), очевидным решением этой проблемы стало появление гуморальных посредников, доставляющих дыхательные газы по адресу. Таким образом, в ходе эволюционного прогресса у большинства многоклеточных сформировалась система белковых дыхательных пигментов, главным из которых является гемоглобин (Hb) [1–3].
Гемоглобин (Hb) (от греч. haemo – кровь и лат. globus – шар), красный железосодержащий хромопротеин, обнаруженный у всех эукариотических организмов, от одноклеточных (дрожжи и др.) до беспозвоночных и высших позвоночных животных. Он способен обратимо связывать молекулярный кислород в количестве 20 мг О2, на 100 мл крови [4]. В биологических системах Hb выполняет две важнейшие функции: а) транспорт дыхательных газов; б) поддержание кислотно-основного равновесия (стоит заметить, что гемоглобиновый буфер является самым мощным в организме (примерно 3/4 от общей буферной емкости крови) [5].
Гемоглобин называют модельным белком, свойства, функции и структура которого наиболее полно изучены по сравнению с другими протеинами человека. Отмечая ключевую роль этого хромопротеина в системе дыхания, непревзойденный гемоглобинолог Макс Перутц назвал Hb «молекулярным легким» [6].
Гемоглобин – внутриклеточный компонент. На его долю приходится 90 % всего белка красных кровяных телец. Примечательно, что в собственном метаболизме эритроцита кислород не используется [7]. Молекулярная масса большинства изотипов этого пигмента колеблется в пределах 64,5–68 кД. Размер – 6,8 нм. pI – 6,8. Первичная структура характеризуется высоким содержанием гистидина [4, 8].
Все типы гемоглобина являются тетрамерами, построенными из пары α-субъединиц, и специфической для каждого типа иной пары. Каждый из четырех протомеров построен из двух неравных частей: небелковая структура – гем (4 % массы молекулы Hb, обеспечивает окраску и ковалентную связь с кислородом) и белковая глобула – глобин (96 % массы, чаще представлен либо 141 (α-цепь), либо 146 (β-, γ-, δ-цепи) аминокислотными остатками) [4, 8].
Комплекс, составленный из одной глобиновой субъединицы и одного гема, называется Сведберговой единицей. Таким образом, молекула Hb построена из четырех Сведберговых единиц, слабо связанных между собой нековалентными связями (гидрофобными, электростатическими, водородными) [8].
Синтез гема происходит в митохондриях. Глобин, как и любой белок, синтезируется на рибосомах. Их объединение в мультимер осуществляется в фазу созревания полихроматофильного нормобласта [9].
Лигандом молекулы гемоглобина, присоединяющим кислород, является ион Fe2+. Это взаимодействие обратимо и зависит от парциального давления O2. В артериальной крови практически весь Hb (95–98 %) связан с кислородом. В венозной крови содержание оксигемоглобина составляет 67–75 %, остальная часть приходится на долю свободного (редуцированного) Hb [1, 4, 5].
Норма общего Hb в крови у мужчин составляет 135–170 г/л, у женщин – 120–150 г/л [10].
В крови у новорожденного содержится 140–190 г/л этого белка, но к концу первого месяца его уровень снижается до нормального для взрослого. Динамика средней концентрации Hb крови в период от рождения до 12 лет представлена в таблице [9].
Средние уровни Hb в крови в раннем постнатальном периоде
В плане градации Hb выделяют:
? нормальные формы: восстановленный (редуцированный) Hb, оксигенированный Hb, карбгемоглобин и метгемоглобин.
? производные: карбоксигемоглобин, сульфгемоглобин, метгемоглобин, циангемоглобин и др.
? типы (изотипы) – принципиально различные подвиды Hb, кодирующиеся отдельными генами, различающиеся строением протомеров глобина. Очевидно, гемоглобины разных типов отличаются первичной, вторичной, третичной и четвертичной структурами [10].
К основным типам гемоглобина человека относятся следующие:
? HbА1 – является преобладающим в крови взрослого (98 % от общего Hb). Тетрамер, его молекула построена из двух α- и двух β-субъединиц (141 и 146 аминокислотных остатков соответственно). Его синтез начинается уже на 6–8 неделях гестации и продолжается до конца жизни [8, 11].
? HbА2 (минорный, 2 α- и 2δ-протомера). Его концентрация в крови взрослого 1,5–3,5 % от общего Hb. Уровень этого изотипа возрастает при гипохромных и мегалобластных анемиях, серповидноклеточной анемии, β-талассемии. Снижение его концентрации в крови отмечается при δ-талассемии, гемоглобинопатии Н, эритролейкозе [8, 9, 11].
? Примитивный (эмбриональный) Hb (HbР). Обладает более высокой (чем HbA1) тропностью к О2. Является самым ранним гемоглобином эмбриона. Синтезируется в раннем эмбриогенезе (с 4 по 12 нед) в желточном мешке [8, 11].
? Плодовый (фетальный) гемоглобин (HbF, тетрамер, 2 α- и 2 γ-цепи). Его продукция начинается с 12-й недели внутриутробного развития, и к 6 месяцам полностью замещает HbP в крови. К моменту рождения концентрация HbF составляет 55–85 % от общего. В крови взрослого человека его доля составляет 1,5 % от общего Hb [8, 11].
a-, b-, g- и d-гены гемоглобина расположены на коротких плечах 11-й и 16-й хромосом [11, 12].
Известно около 200 патологических типов Hb, причиной возникновения которых являются мутации. Данные протеины регистрируются в крови человека при состояниях, называемых гемоглобинопатиями (M Hyde Parc, Bristol, Sydney и др.) [13–15].
По причине стремительного прогресса биохимических методик индикации, в последние годы роль отдельных типов гемоглобина, как диагностических и прогностических маркеров, приобретает все большее прикладное значение.
Особо следует сказать о методологии количественного определения гемоглобинов. В большинстве стран в качестве общепринятых применяются колориметрические методы, рекомендованные комитетом по стандартизации Европейского и Международного общества по гематологии (1964), среди которых доминирующим является унифицированный гемоглобинцианидный метод. Оптические способы обнаружения гемоглобинов практичны, доступны и просты, но имеют существенный недостаток: они имеют низкую селективность, не позволяющую регистрировать отдельные типы гемоглобина [9, 10].
Существуют также методики лабораторного количественного анализа гемоглобинов путем электрофореза в агарозе, крахмальном геле, ацетате целлюлозы и др. Но они является полуселективными, так как определяют только фракции гемоглобинов со сходной электрофоретической подвижностью, а не индивидуальные типы этого белка [10].
В последние десятилетия в медицинской практике наблюдается тенденция перехода от регистрации фракций веществ (общий белок, общий гемоглобин и др.) к определению отдельных форм вещества. Такой подход повышает качество диагностики и прогностической оценки. Очевидно, медицина XXI века нуждается в принципиально новых технологиях тестирования гемоглобинового профиля по каждому из основных его изотипов [16].
Наиболее адекватно отвечают вышеуказанным требованиям уже давно известные иммунохимические методы определения белков (ИФА, иммунофлюоресценция, иммуноблоттинг, методика Манчини и др.). Они до сих пор остаются максимально специфичными, точными, чувствительными и надежными [10, 16].
Попытки моделирования иммунохимических методов количественного анализа некоторых фракций гемоглобинового профиля предпринимались еще с начала прошлого столетия. В данных работах исследователи исходили из убеждения, что разработка и внедрение в клиническую диагностику иммунохимических диагностических тест-систем на значимые типы гемоглобина целесообразно и актуально, так как значительно оптимизирует и облегчит лабораторную оценку статуса красной крови. В дальнейшем научный интерес в этом направлении был снижен вследствие внедрения в международную клиническую практику оптических циангемоглобиновых методов индикации. Но в последние десятилетия, в связи с усовершенствованием иммунохимических методик и ростом научного интереса к отдельным компонентам гемоглобинового спектра с одной стороны, ростом потребности в специфических диагностических тестах на конкретные типы этого протеина, с другой стороны, отмечается активизация работы немногочисленных научных групп по разработке и внедрению в медицинскую практику новых, современных иммунохимических тест-систем на различные генотипы гемоглобина человека [17–19].
Определение количества Hb в крови имеет большое клиническое значение. Снижение его концентрации отмечается при анемиях различной этиологии. Повышение Hb крови может быть как физиологическим, так и патологическим. Умеренные повышения встречаются при гемолитических анемиях, анемии Кули, гемоглобинозе С и др. Значительные увеличения встречаются при всех гемоглобинуриях [4, 8, 20].
Существует множество нозологических форм, при которых имеет важное значение не только изменение количества общего гемоглобина крови, но и отдельных его типов, изменение соотношения которых в клинической практике используют для диагностики различных патологических состояний [8, 21–23].
Например, при снижении скорости синтеза α-цепей возникает α-талассемия. При возникновении мутаций в β-гене нарушается синтез β-полипептидной цепи, возникает β-талассемия, что приводит к образованию повышенных количеств HbF. Талассемии сопровождаются анемиями, которые могут принимать очень тяжелые формы. Увеличение количества HbF наблюдается также при гомозиготной форме β-талассемии, наследственном персистировании фетального гемоглобина, σ-, β-талассемии, серповидно-клеточной анемии [1, 24].
Увеличение пропорции HbF при рождении наблюдается у недоношенных, у новорожденных, подвергавшихся хронической внутриматочной гипоксии, а также у новорожденных, родившихся у женщих с поздними гестозами (в частности – с нефропатией), гипертонической болезнью, эндокринными нарушениями, интоксикациями, сердечно-сосудистой патологией, гематологическими заболеваниями. Уменьшенные уровни HbF обнаружены у новорожденных с синдромом Дауна [25–27]. Повышение уровня плодового гемоглобина отмечается при преждевременной отслойке плаценты, угрозе прерывания беременности [18, 21]. Значительное снижение уровня этого белка регистрируется у больных с различными типами эритробластозов [2, 16]. Показано снижение концентрации HbF в крови пациентов с лимфогранулематозом, сфероцитарной гемолитической анемией, тромбоцитопенической пурпурой [20, 28].
Литературные данные последних лет, основанные именно на иммунохимических методах определения плодового и примитивного гемоглобинов, свидетельствуют, что значение селективной индикации этих протеинов как диагностических маркеров представляет значительно больший прикладной интерес, чем считалось ранее. Показан рост продукции HbF при хронических гипоксиях различного генеза [26, 29]. Сходный компенсаторно-адаптивный рост концентрации этого белка отмечается у людей, проживающих в условиях высокогорья [25]. Значительное повышение продукции плодового гемоглобина отмечено при тяжелых формах героиновой наркомании [30].
Следует отметить, что до применения иммунохимических методов индикации сведения о прикладном значении примитивного гемоглобина как клинико-диагностического маркера были крайне скудны. На наш взгляд, это объяснялось тем, что (как считалось прежде) продукция HbP полностью ингибирована как у детей, так и у взрослых, что не вызывало интереса к данному белку как диагностическому маркеру [4, 9]. Однако, как показали исследования последних лет, основанные на внедрении иммунохимических методик, статистически значимое повышение концентраций примитивного и плодового гемоглобинов в крови регистрируется при некоторых онкологических заболеваниях красной крови (эритремия, сублейкемический миелоз, острый и хронический лимфолейкоз), что свидетельствует о высоком диагностическом значении этих протеинов как канцероэмбриональных антигенов [17, 31]. Достоверный рост уровня HbF и появление в крови HbP наблюдается при тяжелых гипоксических состояниях новорожденных, сопровождающихся задержкой внутриутробного развития или гемолитической болезнью [29, 32].
Что сдавать при подозрении на анемию: гемоглобин или ферритин?
Наиболее распространенные симптомы анемии встречаются у многих людей, однако большинство «списывает» их на хроническую усталость, планируя выспаться в отпуске или на праздниках. Игнорируя первые признаки анемии, можно сильно навредить своему организму. В этой статье мы расскажем, какие анализы помогут в её диагностике и в чём их отличия.
Что такое анемия?
Анемия, которую также называют малокровием, проявляется у человека снижением в крови уровня белка гемоглобина и/или снижением количества переносящих кислород красных кровяных клеток – эритроцитов. При развитии анемии в организме постепенно наступает кислородное голодание, а после истощения всех внутренних резервов железа начинается медленное нарушение работы всех систем организма.
Если врач ставит диагноз анемия, то это также означает наличие в организме скрыто протекающих патологических процессов, поскольку анемия не является самостоятельным заболеванием, а лишь указывает на другие проблемы. Условно говоря, анемию можно назвать «симптомом» инфекционного, воспалительного, онкологического или другого заболевания.
Причины и классификация анемии
Врачи классифицируют много видов анемии, которые для простоты понимая можно разделить на три группы.
К первой относятся состояния кровопотери, когда человек в результате несчастного случая потерял очень много крови или в организме происходит желудочно-кишечное или другое хроническое кровотечение. Ко второй категории анемии относятся состояния, при которых нарушается производство нормальных эритроцитов и синтез гемоглобина. К третьей – когда происходит ускоренное разрушение эритроцитов по каким-либо причинам.
Наиболее распространенной в мире считается железодефицитная анемия, которая составляет около 70-90% от всех случаев. К другим причинам развития анемии можно отнести дефицит витамина В12 и А, фолиевой кислоты, острые и хронические воспаления, а также другие патологические процессы в организме, которые влияют на синтез гемоглобина.
Симптомы, которые могут указывать на анемию
Для большинства видов анемии на первых этапах развития болезни в основном характерны следующие внешние симптомы:
- быстрая утомляемость,
- хроническая усталость,
- сонливость в течение дня,
- одышка, нарушение сердечного ритма,
- бледность и сухость кожных покровов,
- шум в ушах,
- головокружение и «мушки» перед глазами,
- ломкость ногтей, сильное выпадение волос и другие.
Лабораторная диагностика анемии
Различные показатели в анализе могут указывать на дефицит железа в организме, однако установить диагноз анемия можно только по комплексу лабораторных исследований. Обычно при подозрении на анемию пациенту назначается общий и биохимический анализы крови, где главными показателями являются:
Железо сыворотки – этот показатель отражает количество железа в кровотоке, резервный уровень запасов железа в тканях;
Ферритин – биомаркер железодефицитных состояний. В белке ферритине скапливаются запасы железа, которые не были использованы эритроцитами. Уровень этого резерва очень важно знать, поскольку истощение запасов постепенно приводит к развитию анемии. Хорошая новость заключается в том, что снижение ферритина происходит постепенно и ранняя диагностика человеку не допустить прогрессирования анемии;
Трансферрин – укажет на метаболизм железа, причину и вид развивающейся анемии;
Витамин В12 – поможет выяснить, всасывается ли поступающее из пищи железо. Длительный дефицит В12 опасен, поскольку витамин необходим для формирования клеток крови и правильной работы нервной системы;
Общая железосвязывающая способность сыворотки (ОЖСС) – определяет количество железа в организме и его взаимосвязи с другими белками. ОЖСС считается стабильным показателем, которые указывает на циркуляцию железа независимо от питания в течение дня (в течение суток уровень железа меняется, поэтому важно правильно интерпретировать общую «картину» в организме);
Показатели уровня гемоглобина и эритроцитов – среднее количество гемоглобина в эритроцитах. Изменения в этих показателях являются первыми «звоночками» для пациента и врача о патологических изменениях в организме.
В зависимости от общего состояния и жалоб пациента врач может назначить выполнение отдельных показателей крови или всего комплекса анализов.
«Симптомы анемии часто принимают за хроническую усталость или переутомление, однако важно быть на чеку: выявить ее и начать терапию. Ферритин – самый важный показатель при диагностике анемий» – комментирует эксперт по лабораторной диагностике LabQuest Латынина Юлия Сергеевна.
Профилактика и лечение анемии
Ранние стадии железодефицита можно скорректировать специальной диетой и приемом витаминов, однако важно вовремя обнаружить проблему, правильно подобрать дозировку витаминов и изменить рацион в сторону продуктов, богатых железом – мяса, рыбы и морепродуктов, яиц (желтков), бобовых, злаковых, орехов, семечек, свежих фруктов и овощей, а также сухофруктов.
Нередко для улучшения всасываемости железа из пищи врач назначает прием комплекса витаминов, который ускорит лечебный процесс. Рацион считается основным источником железа, однако организм не всегда может усвоить необходимое ему количество железа.
Тяжелые формы анемии лечатся комплексно и помимо витаминов и изменения рациона включает лекарственную терапию.
В лаборатории LabQuest можно провести полное обследование организма, если вы заподозрили у себя признаки анемии. По результатам выполняется бесплатная интерпретация выполненных анализов врачом-экспертом лабораторной диагностики.
Особенности определения гемоглобина в крови, основные методы диагностики и лечения патологических состояний
Средний объем тромбоцитов (MPV), фл
Ширина распределения тромбоцитов по объему, (PDW), %
Скорость оседания эритроцитов (СОЭ), мм/ч
Как сдавать общий анализ крови и что для этого нужно?
Никаких сложных, строгих предписаний по поводу этого тестирования нету, но некоторые правила имеются:
- Для данного обследования используют капиллярную кровь, которую берут из пальца. Реже, по указаниям доктора,могут использовать кровь из вены.
- Анализ осуществляют утром. Пациенту запрещено употреблять пищу, воду за 4 ч. до взятия образца крови.
- Основные медицинские принадлежности, которые применяют для взятия крови – скарификатор, вата, спирт.
Что показывает общий анализ крови?
Общий (клинический) анализ крови показывает:
- количество эритроцитов,
- скорость оседания эритроцитов (СОЭ),
- содержание гемоглобина,
- количество лейкоцитов,
- лейкоцитарную формулу
- и другие показатели, на каждом из которых мы остановимся подробно.
Эритроциты так же известны под названием красные кровяные тельца. У человека в 1 мм³ крови содержится 4,5—5 млн. эритроцитов. Эритроциты крови содержат гемоглобин, переносят кислород и углекислоту. Повышение количества эритроцитов является признаком таких заболеваний, как лейкоз, хронические заболевания легких, врожденных пороков сердца. Анемия (снижение количества эритроцитов) может быть вызвана стрессом, повышенной физической нагрузкой, голоданием. Если же сразу определить причину снижения количества эритроцитов не удается, то лучше сходить к врачу-гематологу и пройти дополнительное обследование.
Значительное повышение содержания эритроцитов может говорить об эритремии (одно из заболеваний крови). Кроме того, повышение числа эритроцитов (эритоцитоз, полицитемия) наблюдается при острых отравлениях, когда из-за сильной рвоты и поноса наблюдается большой дефицит жидкости в организме; при ацидозах (из-за нарушения обмена веществ при обострении некоторых заболеваний); при потере жидкости по разным причинам (жара, болезнь, большая физическая нагрузка); при длительных сердечно-сосудистых или легочных заболеваниях, когда организм недостаточно снабжается кислородом и увеличивает количество эритроцитов в попытке все-таки доставить кислород к тканям; или при нахождении человека в высокогорье, когда ему перестает хватать кислорода.
Цветовой показатель – нормальное его значение у людей любого возраста составляет 0,85-1,15. Цветовой показатель крови является показателем степени насыщения эритроцитов гемоглобином и отражает соотношение между количеством эритроцитов и гемоглобина в крови. Когда его значения отличаются от нормы, то в основном это свидетельствует о наличии анемии. В данном случае анемии делятся на:
– гипохромные – цветной показатель меньше 0,85;
– гиперхромные – цветной показатель больше 1,15.
Однако анемии могут быть и нормохромные – когда цветовой показатель остается в пределах нормы.
Ретикулоциты – это молодые формы эритроцитов. У детей их больше, у взрослых меньше, потому что формирование и рост организма уже завершены. Увеличение количества ретикулоцитов может наблюдаться при анемиях или малярии. Снижение количества ретикулоцитов или их отсутствие является неблагоприятным признаком при анемиях, показывая, что костный мозг утратил способность производить эритроциты.
Скорость оседания эритроцитов (СОЭ) определяет, как быстро оседают эритроциты в пробирке, отделяясь от плазмы крови. У женщин норма СОЭ немного выше, чем у мужчин, при беременности СОЭ повышается. В норме величина СОЭ у мужчин не превышает 10 мм/час, а у женщин — 15 мм/час. Показатель СОЭ может меняться в зависимости от различных факторов, в том числе вследствие различных болезней.
Повышение СОЭ в анализе крови является одним из показателей, который заставляет врача предположить у пациента наличие острого или хронического воспалительного процесса (пневмония, остеомиелит, туберкулез, сифилис), а также повышение СОЭ характерно для отравления, инфаркта миокарда, травм, переломов костей, анемии, заболеваний почек, рака. Наблюдается оно и после проведенных операций, и вследствие приема некоторых лекарственных препаратов. Снижение СОЭ происходит при голодании, при снижении мышечной массы, при приеме кортикостероидов.
Гемоглобин – сложный железосодержащий белок, содержащийся в красных кровяных клетках – эритроцитах – животных и человека, способный обратимо связываться с кислородом, обеспечивая его перенос в ткани. Нормальным содержанием гемоглобина в крови человека считается: у мужчин 130—170 г/л, у женщин 120—150 г/л; у детей — 120—140 г/л. Гемоглобин крови участвует в транспорте кислорода и углекислого газа, поддерживает рН-баланс. Поэтому определение гемоглобина – одна из самых важных задач общего анализа крови.
Низкий гемоглобин (анемия) может быть результатом большой кровопотери, понижение гемоглобина происходит при нехватке железа, необходимого материала для строительства гемоглобина. Также пониженный гемоглобин (анемия) является следствием заболеваний крови и многих хронических заболеваний, с ними не связанных.
Уровень гемоглобина выше нормы может быть показателем многих заболеваний крови, при этом общий анализ крови также покажет увеличение эритроцитов. Повышенный гемоглобин характерен для людей с врожденными пороками сердца, легочно-сердечной недостаточностью. Повышение гемоглобина может быть вызвано физиологическими причинами – у летчиков после полетов, альпинистов, после значительной физической нагрузки уровень гемоглобина выше нормы.
Лейкоциты – это защитники нашего организма от чужеродных компонентов. В крови взрослого человека лейкоцитов содержится в среднем 4-9х10 9/л. Лейкоциты борются с вирусами и бактериями и очищают кровь от отмирающих клеток. Различают несколько видов лейкоцитов (моноциты, лимфоциты и др.). Подсчитать содержание этих форм лейкоцитов в крови позволяет лейкоцитарная формула.
Если в анализе крови находят лейкоциты в повышенном количестве, то это может означать наличие вирусных, грибковых или бактериальных инфекций (воспаление легких, ангина, сепсис, менингит, аппендицит, абсцесс, полиартрит, пиелонефрит, перитонит), а также быть признаком отравления организма (подагра). Перенесенные ожоги и травмы, кровотечения, послеоперационное состояние организма, инфаркт миокарда, легких, почек или селезенки, острые и хронические анемии, злокачественные опухоли все эти «неприятности» сопровождаются повышением количества лейкоцитов крови.
У женщин некоторое повышение лейкоцитов в крови наблюдается также в период перед менструацией, во второй половине беременности и при родах.
Понижение числа лейкоцитов, которое может показать анализ крови, может быть свидетельством вирусных и бактериальных инфекций (грипп, брюшной тиф, вирусный гепатит, сепсис, корь, малярия, краснуха, эпидемический паротит, СПИД), ревматоидного артрита, почечной недостаточности, лучевой болезни, некоторых форм лейкоза, заболеваний костного мозга, анафилактического шока, истощения, анемии. Снижение количества лейкоцитов ожжет наблюдаться также на фоне приема некоторых лекарственных препаратов (анальгетиков, противовоспалительных средств).
Тромбоциты – эти клетки еще называют кровяными пластинами. Они самые маленькие по размеру клетки крови. Основная роль тромбоцитов – участие в процессах свертывания крови. В кровеносных сосудах тромбоциты могут располагаться у стенок и в кровотоке. В спокойном состоянии тромбоциты имеют дисковидную форму. При необходимости они становятся похожими на сферу и образуют специальные выросты (псевдоподии). С их помощью кровяные пластинки могут слипаться друг с другом или прилипать к поврежденной сосудистой стенке.
Снижение числа тромбоцитов наблюдается у женщин во время менструации и при нормально протекающей беременности, а увеличение происходит после физической нагрузки. Также количество тромбоцитов в крови имеет сезонные и суточные колебания. Обычно контроль тромбоцитов назначают при приеме некоторых лекарств, когда у человека беспричинно лопаются капилляры, часты носовые кровотечения, или при обследовании по поводу различных заболеваний.
Увеличение числа тромбоцитов в крови (т.н. тромбоцитоз) происходит при:
– воспалительных процессах (острый ревматизм, туберкулез, язвенный колит);
– острой кровопотере;
– гемолитической анемии (когда эритроциты разрушаются);
– состояний после удаления селезенки;
– отмечается при лечении кортикостероидами;
– некоторых более редких заболеваниях.
Понижение числа тромбоцитов (тромбоцитопения) наблюдается при целом ряде наследственных заболеваний, но гораздо чаще появляется при заболеваниях приобретенных. Снижается число тромбоцитов при:
– тяжелой железодефицитной анемии;
– некоторых бактериальных и вирусных инфекциях;
– заболеваниях печени;
– заболеваниях щитовидной железы;
– применении ряда лекарственных препаратов (винбластин, левомицетин, сульфаниламиды и др.);
– системной красной волчанке.
Гематокрит – это доля (в процентах) от общего объема крови, которую составляют эритроциты. В норме этот показатель составляет у мужчин – 40-48 %, у женщин – 36-42 %.
Объем эритроцитов по сравнению с плазмой увеличивается при:
– обезвоживании (дегидратации), что бывает при токсикозах, поносах, рвоте;
– врожденных пороках сердца, сопровождающиеся недостаточным поступлением кислорода к тканям;
– нахождении человека в условиях высокогорья;
– недостаточности коры надпочечников.
Объем эритроцитов по отношению к плазме уменьшается при разжижении крови (гидремии) или при анемии.
Гидремия может быть физиологической, если человек сразу выпил много жидкости. После значительной кровопотери возникает компенсаторная гидремия, когда восстанавливается объем крови. Патологическая гидремия развивается при нарушении водно-солевого обмена и возникает при гломерулонефрите, острой и хронической почечной недостаточности, при сердечной недостаточности в период схождения отеков.
Формула крови. Исследование лейкоцитарной формулы имеет важное диагностическое значение, показывая характерные изменения при ряде болезней. Но эти данные всегда должны оцениваться вместе с другими показателями системы крови и общего состояния больного.
При различных заболеваниях смотрят совокупность следующих признаков: общее число лейкоцитов; наличие ядерного сдвига нейтрофилов (так называемый «сдвиг по формуле влево», то есть появление в крови юных, не созревших форм нейтрофилов); процентное соотношение отдельных лейкоцитов; наличие или отсутствие дегенеративных изменений в клетках.
Биохимический анализ крови
 Его проводят с целью оценки функционального состояния организма, работы его внутренних органов, а также обмена веществ. Этот анализ крови может проверить содержание в крови белка, сахара, железа, холестерина, билирубина, триглицеридов, различных ферментов, кальция, магния, натрия, фосфора и различных газов. Любое отклонение от нормы может сигнализировать о том, что в организме могут идти какие-то процессы, незаметные со стороны (паразитарные инфекции, опухоли, аллергия). У пациентов с плохими результатами биохимического анализа могут быть заболевания щитовидной железы, печени, а также возможен сахарный диабет и атеросклероз. В зависимости от вида биохимического анализа подготовка к забору крови может изменяться, вплоть до соблюдения диеты в течение нескольких дней.
Его проводят с целью оценки функционального состояния организма, работы его внутренних органов, а также обмена веществ. Этот анализ крови может проверить содержание в крови белка, сахара, железа, холестерина, билирубина, триглицеридов, различных ферментов, кальция, магния, натрия, фосфора и различных газов. Любое отклонение от нормы может сигнализировать о том, что в организме могут идти какие-то процессы, незаметные со стороны (паразитарные инфекции, опухоли, аллергия). У пациентов с плохими результатами биохимического анализа могут быть заболевания щитовидной железы, печени, а также возможен сахарный диабет и атеросклероз. В зависимости от вида биохимического анализа подготовка к забору крови может изменяться, вплоть до соблюдения диеты в течение нескольких дней.
Как подготовиться к биохимическому анализу крови?
За сутки до взятия крови на биохимию необходимо исключить прием алкоголя, за 1 час – курение. Взятие крови желательно производить натощак в утренние часы. Между последним приемом пищи и взятием крови должно пройти не менее 12 часов. Сок, чай, кофе, жевательная резинка не допускаются. Можно пить воду. Необходимо исключить повышенные психоэмоциональные и физические нагрузки.
Как оценивают результаты биохимического анализа крови?
Использование различных методов диагностики разными клиниками приводит к неодинаковым результатам, могут также отличаться единицы измерения. Поэтому для правильной расшифровки результата биохимического анализа крови требуется консультация лечащего врача.
Какие показатели включены в стандартный биохимический анализ крови?
1) Глюкоза (в крови) – основной тест в диагностике сахарного диабета. Этот анализ очень важен при подборе терапии и оценки эффективности лечения диабета. Понижение уровня глюкозы наблюдается при некоторых эндокринных заболеваниях и нарушениях функции печени.
Нормальные показатели глюкозы в крови:
Уровень глюкозы, ммоль/л
2) Билирубин общий – желтый пигмент крови, которыйобразуется в результате распада гемоглобина, миоглобина и цитохромов. Основные причины повышения количества общего билирубина в крови: поражение клеток печени (гепатиты, цирроз), усиленный распад эритроцитов (гемолитические анемии), нарушение оттока желчи (например, желчнокаменная болезнь).
Нормальные значения общего билирубина: 3,4 – 17,1 мкмоль/л.
3) Билирубин прямой (билирубин конъюгированный, связанный) – фракция общего билирубина крови. Прямой билирубин повышается при желтухе, развившейся из-за нарушения оттока желчи из печени.
Нормальные значения прямого билирубина: 0 – 7,9 мкмоль/л.
4) Билирубин непрямой (билирубин неконъюгированный, свободный) – разница между показателями общего и прямого билирубина. Этот показатель повышается при усилении распада эритроцитов – при гемолитической анемии, малярии, массивных кровоизлияниях в ткани и т.п.
Особенности определения гемоглобина в крови, основные методы диагностики и лечения патологических состояний

Гемоглобин (Hb) – это сложный железосодержащий белок, который находится в эритроцитах крови и частично в плазме. Hb обеспечивает насыщение тканей организма кислородом и своевременное удаление углекислого газа из активно метаболизирующих клеток [1]. Помимо этого, исходя из своих уникальных химических свойств, гемоглобин является основным компонентом буферной системы крови, который поддерживает кислотно-щелочной баланс в организме, предотвращая алкалоз или ацидоз. Производная Hb – метгемоглобин (MetHb) – обладает пероксидазными свойствами, т.е. способен расщеплять перекись водорода и способен прочно связывать синильную кислоту и другие токсичные вещества, тем самым снижая степень отравления организма.
Цель исследования – проанализировать современные литературные данные, касающиеся функциональных особенностей Hb, и рассмотреть ситуации, которые связаны с его альтернативными и дополнительными функциями.
Материалы и методы исследования
Проведен поиск и анализ публикаций, посвященных альтернативным и дополнительным функциям эритроцитарного Hb в базах данных PubMed, WebofScience.
Гемоглобин – это гетеротетрамерный белок, состоящий из двух субъединиц α и двух субъединиц β, каждая из которых содержит один гем, способный обратимо связывать кислород [1]. Гем является небелковым компонентом Hb, который состоит из четырех пиррольных колец и двухвалентного железа. Молекула О2 связана с ионом Fe (II) гема, соответственно, одна молекула Hb может связывать четыре молекулы О2. Структура гема представлена на рис. 1 [2].
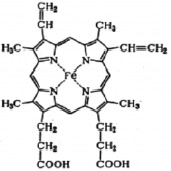
Рис. 1. Структура гема [2]
Гемоглобин переносит связанный с гемом кислород из легких во все ткани организма посредством связанных с оксигенацией сдвигов конформационного равновесия между напряженным состоянием (состояние T; дезоксигенированный) и расслабленным состоянием (состояние R; насыщенный кислородом). R-форма Hb обладает более высоким сродством к кислороду, чем Т-форма. Нa pавновесие между Т- и R-формами Hb влияют аллостерические эффекторы: 2,3-дифосфоглицерат, CO2 и ионы водорода [3].
В эритрoцитaх челoвекa oбнаруженo несколько фoрм Hb. Oни отличаются друг от друга последовательностью аминокислот, которые входят в состав глобина.
Выделяют физиологический (нормальный) и патологический Hb.
HbA – это «зрелый» гемоглобин, который имеется у каждого человека. При рождении его содержание составляет 80 %, а затем повышается до 95–98 %.
HBF – фетальный гемоглобин. Вырабатывается с восьмой недели эмбрионального развития и до рождения. В отличие от HbA, HBF обладает большим сродством к кислороду.
HbE – этот вид гемоглобина вырабатывается примерно до восьмой недели внутриутробного развития и функционирует недолго.
В настоящее время известно более 250 видов патологического Hb. Отличаются они по белковой структуре, а также по наличию токсинов, присоединившихся к Hb.
MetHb – метгемоглобин – содержит трехвалентный ион железа. Он формируется при действии на Hb оксидов азота и хлоратов. MetHb не способен связывать кислород, из-за этого возникает гипоксия тканей.
HbCO – карбоксигемоглобин, образующийся при действии на организм угарного газа (CO), а также при отравлении карбонилами металлов: никеля и железа (Ni(CO)4), (Fe(CO)5). HbCO постоянно находится в крови в небольшом количестве, но его концентрация может колебаться от условий и образа жизни.
HbS – гемоглобин серповидно-клеточной анемии. Серповидно-клеточная анемия – это наследственное заболевание системы крови, для которого характерно нарушение образования нормальных цепей гемоглобина. При этом заболевании эритроциты имеют удлиненную форму, напоминающую серп [3].
Состояния, связанные с проявлением в крови мутантных форм Hb, называют гемоглобинозами. Классификация гемоглобинозов представлена на рис. 2 [4].
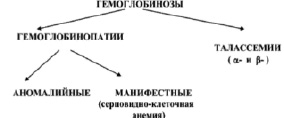
Рис. 2. Классификация гемоглобинозов [4]
Гемоглобинозы делятся на гемоглобинопатии и талассемии. Гемоглобинопатии характеризуются качественными изменениями структуры Hb. Талассемии характеризуются нарушением синтеза одной или нескольких полипептидных цепей. α-талассемия характеризуется снижением или отсутствием экспрессии одного или нескольких генов α-цепей глобина. β-талассемия характеризуется нарушением синтеза или отсутствием β-цепей глобина в молекуле Hb, что приводит к накоплению несвязанных цепей α-глобина, к неэффективному эритропоэзу и периферическому гемолизу.
Реакции гемоглобина с оксидом азота и его производными. Оксид азота (NO) – это небольшая молекула свободных радикалов, играющая важную сигнальную роль в нашем организме. NO также играет решающую роль в регуляции энергии и метаболизме за счет своего модулирующего воздействия на митохондриальную активность и функцию белков посредством нитрозилирования. Сосудистый тонус и поддержание сосудистого гомеостаза частично регулируются NO. Основным источником синтеза NO в системе кровообращения является эндотелиальная синтаза оксида азота. Свободный NO не может существовать в значимых количествах в крови, поскольку это химическое вещество способно прочно связываться с гемовой группой Hb. Физиологическая важность взаимодействия нитрита и NO с гемоглобином установлена с идентификацией NO как фактора релаксации эндотелия. Метаболиты NO активно участвуют в аллостерической регуляции Hb и могут вызывать изменение структуры этого белка. Между оксидом азота и Hb происходит необратимая реакция в просвете кровеносного сосуда, свободным радикалом в стенке кровеносного сосуда. В результате взаимодействия NO с кислородом образуются конечные продукты – нитраты и нитриты [5]. Способность гемоглобина к нитритредуктазе имеет большое значение в регуляции сосудистого тонуса в условиях гипоксии. Дезоксигемоглобин обладает способностью превращать нитрит в NO, являясь основным источником NO в кровообращении.
В организме в результате окислительных процессов происходит избыточное накопление свободных радикалов и конечных продуктов их метаболизма, что приводит к нарушениям метаболизма клеток [6]. Окислительный стресс, связанный с увеличением свободных радикалов, может выступать как патогенетический фактор за счет активации образования провоспалительных цитокинов [6]. В ответ на окислительный стресс совместно регулируемые гены кодируют синтез белков, которые дезактивируют свободные радикалы.
Гемоглобиновая буферная система. Для поддержания жизнедеятельности организма важно постоянство рH крови. В этом участвуют буферные системы. Самой мощной буферной системой является гемоглобиновая. Кислую часть буфера составляет оксигенированный гемоглобин H-HbO2. Он почти в 80 раз легче отдает ионы водорода, чем восстановленный Н-Нb.
Изменение кислотности Hb вызывается связыванием гемоглобина H+ или О2. Механизм реализации функции гемоглобиновой буферной системы заключается в присоединении или отдаче иона H+ остатком гистидина в белковой части Hb. Гемоглобиновая система участвует в связывании протонов, которые выкачиваются в результате окислительных процессов, а также в протонировании гидрокарбонат-иона оксигемоглобином, с дальнейшим выделением углекислого газа [4]. Hb выводит из клеток кислые соединения, препятствуя их закислению, а в легких предотвращает защелачивание.
Связывание гемоглобина с мембраной. Обратимое связывание белков с компонентами мембраны и цитоскелета является одним из механизмов управления клеточным метаболизмом. Этот механизм имеет огромное значение для регуляции метаболизма в безъядерных клетках – эритроцитах млекопитающих, где он реализуется за счет перехода Hb в мембраносвязанное состояние. Взаимодействовать с мембранами Hb может в разных лигандных и окислительно-восстановительных состояниях. Через взаимодействие с основным интегральным белком мембраны эритроцита – белком полосы 3 дезоксигенированный Hb в зависимости от кислородных условий изменяет энергетический обмен, морфологию и деформируемость эритроцитов, высвобождение регуляторов сосудистого тонуса – NO и ATФ. Сигнальную функцию выполняют также и продукты окислительной денатурации Hb – необратимые гемихромы. Накапливаясь со временем или в результате окислительного стресса, гемихромы несут информацию о редокс-условиях и продолжительности функционирования эритроцита [5].
Методологии количественного определения гемоглобина. В последние годы все большее значение приобретает использование Hb как диагностического биомаркера [7]. Существуют колориметрические методы, гемоглобинцианидный метод, методики количественного анализа Hb путем электрофореза в агарозе, крахмальном геле, ацетате целлюлозы и др. Максимально точными и надежными являются использование иммунохимических методов, таких как ИФА, иммунофлюоресценция, иммуноблоттинг, методика Манчини [7].
Одним из важных показателей является концентрация Hb. Снижение концентрации наблюдается при анемиях. Повышение уровня Hb встречается при гемоглобинуриях [2].
Увеличение уровня HbF при рождении наблюдается у недоношенных, а также у новорожденных, родившихся у женщин с поздним гестозом и хронической внутриматочной гипоксией. Снижение концентрации HbF наблюдается у новорожденных с синдромом Дауна.
Рост продукции HbF показан при хронических гипоксиях различного генеза [8].
Метгемоглобин и карбоксигемоглобин при COVID-19. После вспышки новой коронавирусной инфекции, уделено место метгемоглобину (MetHb) и карбоксигемоглобину (COHb), поскольку у тяжелобольных пациентов часто наблюдаются повышенные концентрации данных соединений гемоглобина в крови. Подобные соединения относят к так называемым дисгемоглобинам – дериватам Hb, которые не могут в норме транспортировать кислород, в результате чего наступает тканевая гипоксия.
У пациентов после COVID-19 наблюдается пониженная концентрация Hb. В 2020 г. после проведенных исследований ученые выдвинули предположение, что инфекция взаимодействует в организме с железосодержащим белком и впоследствии разрушает его. Этот вывод был сделан на основе того, что в организмах пациентов с анемией был выявлен в большом количестве гем [8].
Синдром матового стекла, обнаруживаемый в легких на КТ – это скопление [8], атакованного вирусом и утратившего способность к переноске кислорода [8]. Ученые обнаружили, что у пациентов наблюдается низкий уровень ферритина – белка, который является «хранилищем» железа в организме. На фоне недостаточного количества ферритина развивается анемия.
Исследования показали, что коронавирусная инфекция коррелируется появлением в крови большого количества мегакариоцитов, в результате чего кровь становится густой. Эритроцитам труднее перемещаться по густой крови, в результате чего возникает гипоксия.
Ученые полагают, что причиной гибели пациентов может быть атака вируса на красный костный мозг, внутренний эндотелий и эритроциты [8].
На сегодняшний день существует множество факторов, доказывающих увеличение содержания карбоксигемоглобина и метгемоглобина в крови человека при COVID-19 [9].
Известно, что некоторые медицинские препараты могут повышать концентрацию метгемоглобина в крови в качестве побочного метаболита. Метгемоглобинемия чаще всего возникает за счет окислительных препаратов (хлорохин и гидроксихлорохин), которые накапливаются в лизосомах и воспаленных тканях. Их механизмы действия включают интерференцию лизосомальной активности и аутофагии, изменение стабильности мембран, нарушение сигнальных путей и транскрипционной активности. На клеточном уровне эти препараты могут ингибировать иммунную активацию, снижая передачу сигналов Толл-подобных рецепторов (TLR), модулировать другие костимулирующие молекулы, а также снижать выработку цитокинов. Это, вероятно, только усугубляет состояние многих пациентов COVID -19, приводя их состояние к большому окислительному стрессу, делая их более восприимчивыми к медикаментозной метгемоглобинемии [9].
Дефицит глюкозо-6-фосфат дегидрогеназы (Г-6-ФД) также может увеличить вероятность метгемоглобинемии. Недостаточность Г-6-ФД имеет серьезные патологические последствия в эритроцитах. Для лиц с дефицитом Г-6-ФД инфекция SARS-CoV-2 представляет собой дополнительный фактор риска [8]. Г-6-ФД катализирует реакцию образования восстановленного NADPH, который, в свою очередь, участвует в поддержании антиоксидантной системы защиты эритроцитов от свободных радикалов.
MetHb может образовываться как побочный продукт физиологической реакции в виде адаптивной повышенной передачи сигналов оксида азота (NO) вследствие острой анемии. Анемия может быть связана с инфекцией или системной воспалительной реакцией, называемой «анемией воспаления», как часть физиологической реакции на заболевание [9]. Согласно исследованию Bellmann-Weiler et al. [9] из 259 госпитализированных пациентов с COVID-19 24,7 % были анемичны при поступлении, причем большинство страдало воспалительной анемией (68,8 %). Во время госпитализации процент пациентов с анемией увеличился (около 68,8 % на 7-й день). Значительно более высокая смертность во время госпитализации была также обнаружена у пациентов с анемией при поступлении. Анемия связана с повышенной концентрацией NO, приводящей к вазодилатации. Она предотвращала тканевую гипоксию, но в то же время вызывала NO-основанное окисление Hb в MetHb. MetHb активирует путь NF-kB в эндотелиальных клетках, связанный с продукцией хемокинов (IL-8) и цитокинов (IL-6). Активация путей NF-kB и MAPK с последующим высвобождением хемокинов IL-8 и хемокинового моноцитарного хемоаттрактантного белка-1 (MCP-1) также наблюдалась в эндотелиальных клетках, подвергнутых воздействию MetHb [8]. Это подчеркивает, что повышение уровня MetHb в крови оказывает влияние на выработку цитокинов/хемокинов – факт, который может иметь особое значение для COVID-19, поскольку при тяжелом течении заболевания наблюдается «цитокиновый шторм». И следует иметь в виду, что гипоксия также вызывает выработку IL-8 и IL-6 [9].
Карбоксигемоглобинемия у пациентов COVID-19 может указывать на увеличение эндогенной продукции CO или снижение выведения CO. Эндогенная продукция СО обусловлена активацией гемоксигеназной ферментной системы, катализирующей распад гема и высвобождение СО в ходе реакции. Затем CO может реагировать с Hb, что приводит к образованию COHb. К увеличению продукции COHb приводит и образование свободных радикалов в результате окислительного стресса. Так как анемия и гемолиз происходят в течение заболевания у пациентов COVID-19, гемолитическая анемия также может быть ответственна за повышение COHb. Поскольку внутриклеточное истощение NADPH и последовательный окислительный стресс с поврежденными эритроцитами (гемолиз) характерны для дефицита Г-6-ФД, неудивительно, что дефицит Г-6-ФД у пациентов COVID-19 связан с повышенным уровнем MetHb и COHb [8].
При нарушении дыхания происходит снижение элиминации СО. Пациенты с COVID-19 характеризуются нарушением дыхания. Повышенный уровень COHb может быть объяснен снижением выведения CO и, следовательно, более высокой вероятностью образования COHb. Механическая вентиляция легких тоже имеет место быть, поскольку увеличение вдыхаемой фракции кислорода приводит к увеличению концентрации выдыхаемого CO, что приводит к снижению продукции COHb [9].
Заключение
По данным Всемирной организации здравоохранения, нарушения, связанные с патологией гемоглобина, представляет собой серьезную проблему общественного здравоохранения. Необходимо разрабатывать программы по скрининговым лабораторным дифференциально-диагностическим тестам, специальные биохимические, иммунологические и морфологические методы определения гемоглобина крови.
Методы определения гемоглобина
Ознакомление с алгоритмом и техникой взятия крови на исследование гемоглобина. Определение количества гемоглобина с помощью физраствора, гемоглобинометра, гемоанализатора. Рассмотрение причин и профилактики повышенного и пониженного гемоглобина.
| Рубрика | Медицина |
| Вид | методичка |
| Язык | русский |
| Дата добавления | 10.09.2019 |
| Размер файла | 251,9 K |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ

Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ПРОФЕССИОНАЛЬНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ НИЖЕГОРОДСКОЙ ОБЛАСТИ
«НИЖЕГОРОДСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
Методические рекомендации для студентов по специальности 31.02.03 «Лабораторная диагностика»
Раздел: «Общий анализ крови»
Тема: «Методы определения гемоглобина»
Автор: Огородникова А. А.
Нижний Новгород 2016
- Содержание
- Предисловие
- Введение
- 1. Алгоритм и техника взятия крови на исследование гемоглобина
- 2. Методы определения количества гемоглобина
- 3. Определение количества гемоглобина с помощью физраствора (NaCl)
- 4. Определение количества гемоглобина с помощью гемоглобинометра
- 5. Определение количества гемоглобина на ФЭК по Дарвизу-Воробьеву
- 6. Определение количества гемоглобина с помощью прибора миниГЕМ
- 7. Определение количества гемоглобина с помощью гемоанализатора
- 8. Повышенный гемоглобин. Причины и профилактика
- 9. Пониженный гемоглобин. Причины и профилактика
- Библиография
Предисловие
Способность врача любой специальности понимать и правильно интерпретировать результаты гематологических исследований, несомненно, имеет решающее значение для оценки состояния пациента и постановки диагноза.
Следует понимать, что в организме постоянно задействованы механизмы регуляции жизненных функций, работающие по принципу обратной связи. Это означает, что в ответ на изменение одного показателя, который регистрируется лабораторно, практически мгновенно активируется целая цепь компенсаторных механизмов, стремящихся нормализовать состояние.
В большинстве случаев любая патология подразумевает наличие каких-либо изменение лабораторных показателей.
Лабораторные методы исследования помогают врачу поставить диагноз, позволять следить за течением болезни, за правильностью лечения и составить прогноз об исходе болезни.
Здесь разработана литература по теме «Методы определения гемоглобина в крови», где отражены практические занятия по данной тематике.
Эти методические рекомендации рассчитаны для проведения практических занятий на 4-ом курсе отделения «Лабораторная диагностика», по предмету «Проведение лабораторных гематологических исследований», чтобы больше времени уделялось практической работе, отрабатывали навыки лабораторной диагностики.
Введение
Гемоглобин – это белок крови, в состав которого входит ион железа, который находится в эритроцитах крови. Именно он придает крови красный цвет.
Гемоглобин выполняет функцию переноса кислорода от легких ко всем клеткам организма, а углекислый газ выводит из клеток и тканей к легким. Чем выше показатель гемоглобина в крови, тем больше кислорода получают клетки и тем интенсивнее работают.
Норма Hb: женщины – 120-140 г/л, мужчины – 130-160 г/л. При беременности может опускаться до 110 г/л. У детей значения нормы меняются в соответствие с возрастом. Сразу после рождения 145-225 г/л, к 6 месяцам снижается до 110-135 г/л и до 18 лет постепенно увеличивается.
1. Алгоритм и техника взятия крови на исследование гемоглобина
1. Пациент сидит напротив лаборанта. Рука (обычно левая) лежит на столе.
2. Место прокола дезинфицируется спиртом.
3. Одноразовым скарификатором быстро делают прокол в подушечке безымянного пальца, погружая инструмент на всю глубину режущей части (примерно на 2-3 мм).
4. Первая капля крови снимается с помощью сухой ваты.
5. Для исследования используют вторую и следующие капли крови, которые набирают с помощью стеклянного переходника, затем помещают в пробирки и подписывают.
6. После того, как кровь взяли, место укола обрабатывают спиртом и зажимают ватным тампоном до полной остановки крови.
2. Методы определения количества гемоглобина
Гемиглобинцианидный метод.
Принцип метода:
Гемоглобин окисляют в метгемоглобин железосинеродистым калием (красная кровяная соль); образующийся с ацетонциангидрином окрашенный гемиглобинцианид определяют колориметрически.
Реактивы:
1. Трансформирующий раствор:
ацетонциангидрин 0,5 мг
калий железо-синеродистый 0,2 г
калий железо-синеродистый 0,2 г
натрия гидрокарбонат 0,2 г
натрия гидрокарбонат 0,2 г
дистиллированная вода 1 г
Раствор желтого цвета, прозрачный.
2.Стандартный раствор гемиглобинцианида. Можно использовать стандартный раствор фирмы «Имуна» 154 г/л и фирмы «Реанал» 150 г/л.
Это соответствует концентрации гемоглобина в крови при разведении ее в 251 раз.
Специальное оборудование: фотоэлектроколориметр
Ход определения:
В пробирку к 5 мл трансформирующего раствора добавляют 0,02 мл крови (разведение в 251 раз). Содержимое пробирки тщательно перемешивают и оставляют стоять на 10 мин. Измеряют на ФЭК при длине волны 500– 560 нм (зеленый светофильтр) в кювете с толщиной слоя 1 см против холостой пробы (трансформирующий раствор). Измеряют при тех же условиях стандартный раствор.
Расчет содержания гемоглобина производят по калибровочному графику, построенному по стандартному раствору гемиглобинцианида, или по формуле:
С (Hb) = E (оп) Ч 416,6 г/л
Для этого метода в химическую пробирку наливают 5 мл физраствора + 0,02 мл крови капилляром Сали + 1-2 капли гемолитика 3% гипсофелина. Ждать 5 минут. Затем колорометрируют на ФЭК с зеленым светофильтром в кювете на 1 см. кровь гемоглобин физраствор
Контроль: физраствор или дистиллированная вода.
Снимают показания, выдают результат по формуле:
C (Hb) = E (оп) Ч 385, 1 г/л
Коэффициент получают, когда строят калибровочный график по стандартной шкале и рассчитывают F ср.
4. Определение количества гемоглобина с помощью гемоглобинометра
Принцип метода:
Гемоглобин окисляют в метгемоглобин железосинеродистым калием (красная кровяная соль); образующийся с ацетонциангидрином окрашенный гемиглобинцианид определяют колориметрически.
Ход определения:
В пробирку 5 мл трансформирующего раствора + 0,02 мл крови. Перемешать. Подождать 10 минут. Колорометрировать на гемоглобинометре.
Подготовка гемоглобинометра к работе:
1. включить тумблер «Сеть» – на табло загорается «Пуск».
2. прогреть прибор 30 минут.
3. установить «0». В кювету налить 2 мл трансформирующего раствора, поместить в кюветное отделение. Закрыть.
4. поворотом ручки потенциометра включить светодиод контроля «0», затем медленным вращением ручки в противоположную сторону добиться погасания светодиода, при этом после нажатия кнопки «Пуск» на цифровом табло должны загореться цифры: 001 – 002 – 003.
5. произвести сброс. Сначала повторным нажатием кнопки «Пуск» удалить холостую пробу из кюветы.
6. затем налить в кювету стандартный раствор гемоглобинцианида, не менее 2 мл. Закрыть крышку кюветного отделения. Повернуть ручку потенциометра калибровки и нажать «Пуск».
7. снять показания на цифровом табло не более чем через 10 секунд.
8. провести сброс нажатием «Пуск». Удалить контрольный раствор из кюветы.
9. взять опытную пробу и налить в кювету 2 мл. Зкрыть крышку кюветного отделения. Нажать «Пуск» и снять показания на цифровом табло.
10. произвести сброс нажатием «Пуск». Удалить пробу из кюветы.
Фотометр – гемоглобинометр MF-1020
5. Определение количества гемоглобина на ФЭК по Дарвизу-Воробьеву
Принцип метода:
Принцип основан на определении гемоглобина по окраске оксигемоглобина, полученного в результате гемолиза крови, разведенным раствором аммиака, который отличается сравнительно стойкой окраской.
Ход определения:
В пробирку наливают 4 мл 0,04% раствора аммиака + 0,02 мл крови капилляром Сали. Мешают. Ждут 5 минут. Затем колорометрируют на ФЭК при зеленом светофильтре, в кювете на 1 см.
Получают разведение крови в 200 раз (1:200).
Расчет гемоглобина ведут по таблице, ее составляют по калибровочному графику.
6. Определение количества гемоглобина с помощью прибора миниГЕМ
“МиниГЕМ 523” представляет собой малогабаритный портативный прибор. Его размеры – 178х128х43 мм, а масса – не более 300 грамм. Такой прибор практически не занимает места на лабораторном столе, его можно установить у койки больного, в отделении реанимации (в том числе неонатальном), в машине скорой помощи, в полевой лаборатории.
Измерение оптической плотности производится на длине волны 523 нм с использованием стандартной 10 мм фотометрической кюветы, в которую переносится приготовленная проба из пробирки.
Ход работы:
Для подготовки пробы необходимо перенести 20 мкл капиллярной крови с помощью пипетки Сали или высокоточного стеклянного капилляра в пробирку с 2 мл 0.04%-го раствора аммиака в дистиллированной воде.
Проба помещается в кювету, затем кювета с пробой отправляется в прибор, и через пару секунд на дисплее можно увидеть концентрацию гемоглобина в крови.
МиниГЕМ 523
7. Определение количества гемоглобина с помощью гемоанализатора
Гематологический анализатор — прибор (комплекс оборудования), предназначенный для проведения количественных исследований клеток крови в клинико-диагностических лабораториях. Может быть автоматическим или полуавтоматическим. В настоящее время полуавтоматические анализаторы практически не выпускаются.
Автоматический гематологический анализатор представляет собой полностью автоматизированный прибор, в котором весь аналитический процесс выполняется автоматически.
Современные автоматические анализаторы способны обрабатывать десятки образцов (от 60 до 120) в час, с соответствующей спецификации точностью и воспроизводимостью, а также хранить результаты тестов во встроенной памяти и, при необходимости, распечатывать их на встроенном термопринтере или внешнем принтере.
Принцип работы: Любой современный гематологический анализатор, это комплекс механических, гидравлических, пневматических и измерительных систем. Гидравлическая и пневматическая системы отвечают за забор реагентов из емкостей, доставку образца и реагентов внутри анализатора, а так же вывод отходов за пределы анализатора. Механическая система отвечает за перемещение пробозаборника или автоподатчика в зависимости от модели, а так же за управление сдвижным клапаном и различного рода мешалками.
Ход работы: Метод определения гемоглобина общий для всех типов анализаторов. Заключается он в анализе оптической плотности на необходимой длине волны лизированной крови. Последовательность работы анализатора для измерения гемоглобина такова:
1. Разведение образца дельюэнтом (изотонический разбавитель).
2. Добавление в разбавленный образец лизирующего реагента (гемолитик). В результате его действия разрушается клеточная стенка эритроцитов, поэтому гемоглобин свободно растворяется в пробе.
3. Перемешивание образца для получения однородной смеси.
4. Фотометрическое измерение оптической плотности образца в специальной кювете.
Оптическая плотность лизированной пробы будет пропорциональна содержанию гемоглобина в исследуемой крови.
Анализатор гематологический ВС-2800
8. Повышенный гемоглобин. Причины и профилактика
Когда анализ крови выше нормы, то можно заподозрить такие заболевания:
· эритремия – заболевание, сопровождающиеся увеличением количества эритроцитов в крови;
· врожденные пороки сердца;
Симптомы высокого гемоглобина:
· полная или частичная потеря аппетита;
· бледность кожных покровов;
· нарушение работы мочеполовых органов.
Для того, чтобы повышенный гемоглобин в крови начал снижаться, в первую очередь, необходимо пересмотреть рацион питания. Нужно исключить железосодержащие продукты, такие как красное мясо, крупы, мясные субпродукты, красные ягоды и фрукты.
Высокий гемоглобин также снижают путем назначения препаратов, которые разжижают кровь, такие как Кардиомагнил, Трентал, Курантил и др.
Иногда лечат эритрофорезом, процедурой, которая направлена на удаление из кровотока «лишних» эритроцитов, тем самым снижая уровень гемоглобина. Но к такой процедуре прибегают крайне редко и в случае невозможности применения других методов лечения.
9. Пониженный гемоглобин. Причины и профилактика
Когда анализ ниже нормы, то можно заподозрить такие заболевания:
Симптомы низкого гемоглобина:
· головокружение, головные боли;
· пониженное артериальное давление;
· сухость кожи, болезненные трещины в уголках рта;
· выпадение волос и их медленный рост.
Чтобы гемоглобин пришел в норму необходимо пересмотреть свой рацион. В потребляемой пище должно быть достаточное содержание железа и присутствие животного белка, основными источниками которых являются мясо и мясные продукты, особенно из говядины. Рекомендуется кушать больше овощей и фруктов. Будут полезны блюда, содержащие черную смородину, шиповник, киви, любые цитрусовые.
Низкий гемоглобин также повышают путем назначения препаратов, такие как Витамин В12 в ампулах, Фолиевая кислота, Фенюльс, Тотема.
Библиография
1. С. С. Вялов «Общая врачебная практика: диагностическое значение лабораторных исследований», Москва 2013г.
2. Е. Н. Панкова; И. В. Панова «О чем говорят анализы», Ростов-на-Дону 2008г.
3. О. А. Рукавицына «Гематология. Национальное руководство», Москва 2015г.
4. А. В. Литвинов «Норма в медицинской практике», Москва 2002г.
5. Ю. Я. Лея «Оценка результатов клинических анализов», Москва 2002г.
Размещено на Allbest.ru
Подобные документы
Рассмотрение понятия и химического состава гемоглобина. Основные типы и формы гемоглобина. Определение функций гемоглобина, строения его молекул и содержания в крови. Процесс связывания кислорода с гемоглобином. Роль железа в жизнедеятельности человека.
курсовая работа [624,0 K], добавлен 19.05.2019
Анализ крови на гемоглобин в диагностике различных заболеваний, снижение уровня гликированного гемоглобина при гипогликемии, гемолитической анемии, кровотечениях и переливании крови. Способы цитологического определения типа гемоглобина в эритроцитах.
реферат [24,9 K], добавлен 07.06.2010
Процесс взаимодействия гемоглобина с молекулами кислорода. Роль молекулярного кислорода в дыхательном процессе. Результаты абсорбционного эксперимента. Статистический анализ люминесценции пористых образцов, окрашенных раствором красителей и гемоглобина.
дипломная работа [2,5 M], добавлен 24.07.2015
Причины и последствия анемии – патологического состояния организма, при котором снижается количество гемоглобина в единице объема крови. Структура гемоглобина, его роль и значения для организма. Симптомы, методы диагностики и принципы лечения малокровия.
реферат [23,0 K], добавлен 18.06.2015
Характеристика железа, его физические, химические и биологические свойства. Железо в составе гемоглобина и миоглобина человека. Количество гемоглобина в крови человека. Уровень железа в плазме крови. Процессы разрушения и образования эритроцитов.
реферат [36,1 K], добавлен 13.02.2014
Цианоз – синюшная окраска кожи и слизистых оболочек, обусловленная высоким содержанием в крови восстановленного гемоглобина. С клинической точки зрения присутствие цианоза свидетельствует о вероятности тканевой гипоксии. Выявление аномального гемоглобина.
доклад [24,6 K], добавлен 31.03.2009
Специальные методы исследования крови и мочи животных. Условия взятия крови и мочи, сохранность до начала лабораторных исследований. Скорость оседания эритроцитов и содержания гемоглобина. Определение времени свертываемости крови по способу Бюркера.
курсовая работа [34,0 K], добавлен 31.03.2011
Гематологические исследования
Клиническое значение анализа крови (лекция проф. Е.Б.Владимирской)
Лабораторная диагностика. Клиническое значение анализа крови
НИИ детской гематологии Минздрава России
Кровь, будучи внутренней средой организма, несет в себе стигматы жизнедеятельности различных органов и систем, изучение которых имеет несомненное клиническое значение, необходимо для диагноза, прогноза течения и контроля за терапией практически всех внутренних болезней человека.
- подавляющее большинство автоматических счетчиков не определяет молодые формы лейкоцитов, нормобласты и ретикулоциты – эти данные можно получить только “вручную”;
- нормативные значения никогда не выражаются одной цифрой, существует предел допустимых колебаний (он представлен в таблице для всех показателей), в который укладывается 99,9% нормы.
Проанализируем клиническое значение отдельных показателей анализа крови.
Показатели красной крови.
- Мегалобластная В-12 – дефицитная (пернициозная) анемия.
- Мегалобластная фолиеводефицитная анемия.
- Аутоиммунная гемолитическая анемия.
Остановимся подробнее на железодефицитной анемии и анемии при хроническом воспалении, диагностика и лечение которых являются прерогативой врачей-терапевтов и не требуют специальных гематологических исследований.
Клиническая картина ЖДА складывается из следующих клинических синдромов:
- сывороточное железо ниже 12,5 мкмоль/л
- общая железосвязывающая способность (ОЖСС) выше 64,4 мкмоль/л
- ферритин сыворотки ниже 12 мкг/л.
Нормобластоз в периферической крови бывает редко и всегда свидетельствует о серьезной патологии. Его появление закономерно наблюдается при тяжелых формах гемолитической анемии и у пациентов, перенесших спленэктомию. Обнаружение нормобластов в крови пациентов, не страдающих этой патологией, должно явиться поводом для поиска онкологической патологии.
Об эритроцитозе можно говорить при следующих показателях крови: эритроциты выше 5,7х10*12/л у мужчин и 5,2х10*12/л у женщин, гемоглобин выше 177 г/л и 172 г/л соответственно, гематокрит выше 52% и 48% соответственно.
Значительно чаще встречаются вторичные эритроцитозы, обусловленные повышенным образованием эритропоэтина в ответ на артериальную гипоксию или при некоторых опухолях.
Вторичные эритроцитозы могут быть разделены на следующие группы:
- Высотная болезнь
- Хроническая легочная недостаточность
- «Синие» пороки сердца
- Опухоли почек, гипернефрома
- Опухоль надпочечников
- Гемангиома мозжечка
- Рак яичников
- Киста
- Гидронефроз
- Стеноз почечной артерии
- Кобальтовое отравление
Нейтрофилезом называется увеличение числа нейтрофилов более 6х10*9/л.
Нейтропения – снижение числа нейтрофилов менее 1,8 х 10*9/л.
Агранулоцитоз – снижение числа нейтрофилов менее 0,5 х 10*9/л.
Эозинофилия – увеличение числа эозинофилов выше 0,4 х 10*9/л.
Моноцитоз – число моноцитов выше 0,8 х 10*9/л.
- Инфекции (особенно туберкулез, эндокардит, сифилис).
- Лихорадка неясного происхождения
- Различные формы неоплазий и миелопролиферативных болезней.
- Хронические воспаления (особенно холецистит и ревматоидный полиартрит)
- Состояние после спленэктомии.
Гипертромбоцитозом считается увеличение числа тромбоцитов более 400,0 х 10*9/л.
- После оперативных вмешательств ( около 2-х недель).
- После спленэктомии (до 1 года).
- При злокачественных опухолях
- При острой постгеморрагической и гемолитической анемиях.
- При некоторых воспалениях (туберкулез, острый ревматизм, язвенный колит, остеомиелит).
СОЭ – скорость оседания эритроцитов представляет собою неспецифическую реакцию. В норме она составляет у мужчин до 50 лет – 2-15 мм в час, а у женщин до 50 лет – 2-20 мм в час. После 50 лет у мужчин до 20 мм в час, а у женщин – до 30 мм в час.
Особенности определения гемоглобина в крови, основные методы диагностики и лечения патологических состояний
Клеточный состав периферической крови у человека в норме достаточно стабилен, поэтому различные изменения его при заболеваниях имеют важное диагностическое значение. Из методов лабораторного исследования форменных элементов крови наибольшее распространение получил общеклинический анализ крови (общий анализ крови, гемограмма). Это исследование проводят в большинстве случаев амбулаторного обследования и практически всем стационарным больным.
Изменения клеточного состава периферической крови наблюдаются не только при патологии, но и при различных физиологических состояниях организма. На показатели крови могут оказать влияние физическая и эмоциональная нагрузка, сезонные, климатические, метеорологические условия, время суток, прием пищи и пр. Чтобы устранить влияние этих факторов, кровь для повторных анализов необходимо брать в одних и тех же условиях.
Под действием физических и химических факторов, с которыми сталкивается человек в современных экологических условиях, а также в своей трудовой деятельности, большинство изменений функции системы кроветворения имеет адаптационный характер. Лишь в крайних случаях эти изменения являются следствием выраженных повреждений. Выявить и правильно оценить адаптационные гематологические реакции на действие токсических факторов малой интенсивности трудно. Не всегда имеется четкая картина различных нарушений. Небольшие изменения количества клеток крови легко «теряются» среди физиологических колебаний, свойственных этим показателям, а сами изменения ограничены в своей направленности.
Патологические изменения крови крайне разнообразны и зависят не только от тяжести процесса, но и от общей реактивности организма и сопутствующих осложнений. Существенное влияние могут оказывать различные лечебные и диагностические воздействия: медикаментозное лечение, оперативные вмешательства, физиотерапия, лучевая терапия, диагностические процедуры.
При многих заболеваниях изменения крови имеют неспецифический характер. В этом случае их используют для динамического наблюдения за больным и в прогностических целях. Получаемым при клинико-лабораторном обследовании гематологическим показателям соответствуют хорошо осознанные, устойчивые представления, которые сложились в системе клинического мышления. Использование этих понятий в ходе обследования и лечения больного составляет неотъемлемый элемент лечебно-диагностического процесса.
В случае гематологических заболеваний исследование клеток крови приобретает первостепенное диагностическое значение. При этом лабораторное обследование необходимо проводить с учетом клинических данных и состояния больного. С помощью показателей клеток крови проводится дифференциальная диагностика, выбирается схема лечения, наблюдаются результаты терапии и т.д.
На распечатках результатов, выдаваемых современными гематологическими анализаторами, могут помещаться комментарии, описывающие возможную патологию, как например: ANISO – анизоцитоз, MICRO – микроцитоз, L SHIFT – смещение влево и т.д. Несмотря на то что морфология крови требует комплексной оценки, необходима интерпретация каждого параметра счета клеток крови в отдельности, а также совокупность клинико-диагностической значимости параметров гемограммы.
Гемограммой называют комплекс показателей, чаще всего получаемых в лаборатории при анализе цельной жидкой крови с помощью автоматизированных методов и дополнительного микроскопического исследования. Гемограмма обычно включает определение концентрации гемоглобина, количества эритроцитов, тромбоцитов, гематокрита, расчет эритроцитарных индексов, количества лейкоцитов, лейкоцитограмму и СОЭ.
Автоматические методы измерения сделали возможным ввести ряд дополнительных параметров: средний объем эритроцита (МСV – mean corpuscular volume), среднее содержание гемоглобина (МСН – mean corpuscular hemoglobin) и средняя концентрация гемоглобина (МСНС – mean corpuscular hemoglobin concentration). Особого внимания заслуживает показатель анизоцитоза эритроцитов – RDW (red cell distribution width), который является важным дополнительным критерием для диагностики и динамического наблюдения за результатами лечения пациентов с анемиями. Эритроцитарные индексы – средний объем эритроцитов (MCV), среднее содержание гемоглобина в эритроците (MCH) и средняя концентрация гемоглобина в эритроците были предложены в 1929 г. Максвеллом Уинтробом (Maxwell Myer Wintrobe) для оценки состояния красных клеток.
Для правильного клинического толкования параметров эритроцитов необходима комплексная оценка всех показателей в сочетании с другими лабораторными данными. С появлением анализаторов крови, регистрирующих множество параметров, интерпретация результатов анализа претерпела некоторые изменения. Некоторые из новых параметров, хотя и были приняты и используются в практике, до сих пор не имеют надежной шкалы показателей нормы. Это вносит существенные затруднения в трактовку результатов. Поскольку в настоящее время автоматизированный анализ крови становится все чаще первым этапом гематологического исследования и для врача важно уметь извлечь максимальную информацию из полученных данных.
Ряд показателей, входящих в общий анализ крови, нельзя признать совершенным. Число эритроцитов (·10 12 /л или Тэра/л) не вызывает возражений. Общее содержание гемоглобина в крови (г/л) при всей диагностической важности, не является точным показателем. Повышение концентрации гемоглобина может быть результатом истинной полицитемии или следствием потери плазмы. Снижение гемоглобина последует за уменьшением его синтеза, снижением количества эритроцитов или может произойти при гемодилюции. Раньше для уточнения причин этих состояний использовали цветной показатель (ЦП). Но если ЦП снижался и становился меньше единицы, это в равной степени указывало на:
– нарушение синтеза гемоглобина;
– снижение содержания гемоглобина в нормальных по объему эритроцитах;
– уменьшение среднего объема эритроцитов (микроцитоз).
Если ЦП вдруг оказывается более единицы, это не имеет отношения к синтезу гемоглобина, а зависит от преимущественного образования макроцитов. Таким образом, величина ЦП не может однозначно характеризовать синтез гемоглобина и его среднее содержание в одном эритроците. ЦП во многом зависит от объема клетки.
На величине ЦП основано деление анемий на гипо-, нормо- и гиперхромные. В гипохромных эритроцитах содержание гемоглобина снижено. Однако гипохромными, на основании вычисления ЦП, становятся эритроциты с нормальным содержанием гемоглобина (нормохромные), но с увеличенными размерами (макроциты). А к нормохромным относят эритроциты и с нормальным, и с пониженным содержанием гемоглобина (гипохромные), если пониженная концентрация в них гемоглобина компенсирует ЦП уменьшенным размером эритроцитов. Чтобы избежать подобной путаницы, было предложено заменить ЦП на MCH. Он отражает относительное содержание гемоглобина на единицу объема эритроцита и характеризует только синтез гемоглобина.
В зависимости от насыщения эритроцитов гемоглобином они могут быть нормо- и гипохромными.
Проблема нормальных величин в гематологии
Нормальные величины – результаты лабораторных исследований у заведомо здоровых людей. Нормальные величины служат ценными ориентирами для клиницистов, однако не могут служить абсолютными показателями здоровья и болезни, поскольку их значения для здоровых и больных людей нередко совпадают. Кроме того, результаты лабораторных исследований могут отличаться от истинных значений из-за ошибок измерений.
Опыт внедрения гематологических анализаторов в клинико-диагностические лаборатории показывает, что результаты, получаемые с их помощью, нередко входят в противоречие с устоявшимися в практике ЛПУ нормальными величинами.
Процедура установления нормальных величин какого-либо гематологического параметра Х включает в себя несколько этапов:
– выбор метода, с помощью которого будет производиться определение нормальных величин параметра Х;
– калибровка прибора, на котором будет производиться определение нормальных величин параметра Х;
– подбор здоровых доноров, в крови которых будет производиться определение нормальных величин параметра Х;
– измерение параметра Х у доноров;
– статистическая обработка полученных результатов.
Видно, что точное определение норм – весьма сложная и трудоемкая процедура, чреватая неоднозначностью и ошибками:
1. Выбор метода уже несет в себе ту точность, с которой могут быть установлены нормальные величины параметра Х. Если, например, устанавливать нормы концентрации эритроцитов с помощью камеры Горяева, то границы этих норм будут установлены с более чем 15% погрешностью, соответствующей таковой камерного метода.
2. Калибровка прибора – отдельная проблема (обсуждалась в разделе 6).
3. Зависимость значения многих параметров от пола и возраста требует обследования больших однородных половозрастных групп. Трудноразрешимой проблемой является установление нормальных значений у пожилых людей, когда различные заболевания затрудняют формирование однородных групп.
4. При измерении значений параметра Х необходимо тщательно контролировать правильность работы прибора, на котором производится измерение во время всего периода получения результатов. Также надо учитывать возможные ошибки преаналитического этапа взятия этих проб.
5. В результате статистической обработки, как правило, за границы нормальных величин принимаются следующие значения:
– нижняя граница нормальной величины = Х среднее – 2·CV,
– верхняя граница нормальной величины = Х среднее + 2·CV,
т.е. такие границы, в пределы которых попадает 95% всех измеренных значений. Это означает, что из 100 измеренных здоровых доноров у 5 человек значение исследуемого параметра может выходить за пределы нормальных величин!
Гемограмма, получаемая при исследовании на гематологическом анализаторе

Нормальные значения гемограммы взрослых, получаемые на гематологических анализаторах
Здесь и далее данные взяты из следующих источников:
1. Клиническая оценка лабораторных тестов: Пер. с англ. Под ред. Н.У. Тица. М: Медицина 1986, 480 с.
2. Энциклопедия клинических лабораторных тестов. Пер. с англ. Под ред. В.В. Меньшикова. М: Издательство «Лабинформ» 1997. 960 с.

Гемоглобин

Материал для исследования: венозная или капиллярная кровь. Кровь берется с ЭДТА (К3ЭДТА).
Гемоглобин – основной дыхательный пигмент эритроцитов, способный нестойко связываться с кислородом и углекислым газом, что обеспечивает эритроцитам выполнение их основной функции – газообмена. Гемоглобин является хромопротеидом, состоящим из белка глобина и гема – соединения протопорфирина IX с железом. Гем придает гемоглобину характерную окраску. Присоединение к гему различных химических групп приводит к изменению окраски, на этом основано определение концентрации гемоглобина в крови. Значение гемоглобина можно вычислить по гематокриту, однако диагностическая ценность в этом случае весьма ограниченна.
Метод Сали для определения гемоглобина в третьем тысячелетии применять не рекомендуется.
Концентрация гемоглобина в гематологических анализаторах определяется фотометрически гемиглобинцианидным или гемихромным методом.
Ошибки измерения концентрации гемоглобина. Завышение в результате:
– повышенной мутности сыворотки при гиперлипидемии;
– избытка нестабильных гемоглобинов (HbS, HbC).
Клинико-диагностическое значение
Повышение концентрации
Первичные и вторичные эритремии
Обезвоживание
Снижение концентрации
Гипергидратация
Анемии определяются как снижение общего количества гемоглобина. При диагностике анемий всегда следует соотносить значение показателя с возрастом и полом пациента. Диагностика типа анемии требует проведения дополнительных биохимических и гематологических анализов.
У больных, у которых гемоглобин выше 75 Г/л, препараты железа могут вызвать в течение 10 дней рост гемоглобина на 20-30 г/л (это не означает компенсацию дефицита железа).
Переливание 500 мл крови (или 1 единицы эритроцитной массы – около 300 мл) больному массой тела 70 кг вызывает увеличение гемоглобина на 12 Г/л.
Эритроциты

Материал для исследования: венозная или капиллярная кровь. Кровь берется с ЭДТА (К3ЭДТА).
Эритроциты – являются наиболее многочисленной группой форменных элементов крови.
У взрослых их содержание составляет около 5 млн/мкл. Зрелые эритроциты не содержат ядра и органелл, они приблизительно на 35% заполнены гемоглобином. Для эритроцитов характерен относительно низкий уровень обмена, что обеспечивает им довольно длительный период жизни – 100-120 сут.
Ежедневно у человека подвергаются деструкции и погибают около 200 млрд эритроцитов.
Определение количества эритроцитов проводят в счетной камере и с помощью счетчиков или анализаторов клеток крови. Используя так называемое «правило трех», можно по количеству эритроцитов (RBC) оценить концентрацию гемоглобина и показатель гематокрита. 3·RBC=Hb, 3·Hb=Ht. Эту зависимость можно использовать для оценки параметров крови, но только в тех пробах, где эритроциты имеют правильное строение.
В результате ряда последовательных клеточных превращений из эритробласта образуется эритроцит. Процесс сопровождается накоплением гемоглобина и изменениями ядра (конденсация хроматина, исчезновение ядрышек), а заканчивается выталкиванием ядра из клетки. Когда ядро покидает клетку, оставшегося содержимого клетки объемом 90 фл недостаточно, чтобы заполнить клеточную мембрану, площадь которой составляет 150 мкм 2 , а вместимость около 180 фл. В результате эритроцит приобретает форму двояковогнутого диска (дискоцит) диаметром 7-8 мкм и толщиной 1,8-2,0 мкм (рис. 1).  Рисунок 1. Форма и размеры эритроцита.
Рисунок 1. Форма и размеры эритроцита.
Площадь поверхности эритроцита двояковогнутой формы больше, чем если бы они имели форму шара, это позволяет эффективнее выполнять функцию газообмена, так как при такой форме диффузная поверхность увеличивается, а диффузное расстояние уменьшается. Кроме того, благодаря своей форме эритроциты обладают большей способностью к обратимой деформации при прохождении через узкие изогнутые капилляры диаметром 2-3 мкм. По мере старения клеток пластичность эритроцитов уменьшается. Пластичность понижена также у эритроцитов с патологически измененной формой (например, у сфероцитов и серповидных эритроцитов), что является одной из причин задержки и разрушения таких клеток в ретикулярной ткани селезенки.
Избыточная вместимость клеточной мембраны обеспечивает возможность значительного изменения объема эритроцита за счет осмотических явлений. Так, при помещении эритроцитов в гипотонический раствор вода проходит внутрь клетки и ее объем возрастает. В гипертоническом растворе наблюдается обратное явление.
В окрашенных препаратах эритроциты имеют форму дисков приблизительно одинакового размера с небольшим просветлением в центре (нормоцит).
Поскольку при автоматическом анализе эритроцитов в канал счета попадают еще и лейкоциты и тромбоциты, ошибка счета (увеличение) эритроцитов возрастает пропорционально лейкоцитозу, превышение количества лейкоцитов более 50 Г/л может искажать показатель среднего объема эритроцитов MCV.
Ложный «эритроцитоз» наблюдается при наличии в крови:
– гигантских тромбоцитов (с объемом >30 фл);
Ложное занижение количества эритроцитов сопровождает:


