Гиперхолестеринемия
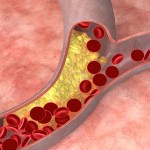
Гиперхолестеринемия – это увеличение концентрации общего холестерина в плазме крови выше 5 ммоль/л. Причины данного лабораторного отклонения могут быть разнообразными – от погрешности в питании и ожирения до эндокринных расстройств и генетических заболеваний. Чаще всего клинически протекает бессимптомно. В некоторых случаях наблюдаются ксантомы (узловые образования на коже в области суставов), ксантелазмы (бляшки желтоватого цвета в области век), липоидная дуга на роговице. Уровень холестерина исследуется в венозной крови до приема пищи. Коррекция осуществляется с помощью диеты и назначения статинов.
Классификация
Наиболее часто в клинической практике используется классификация гиперхолестеринемии по Фридериксону, в основе которой лежит разделение по преобладанию той или иной фракции холестерина:
- Тип I – увеличение концентрации хиломикронов (ХМ).
- Тип IIa – повышение уровня липопротеидов низкой плотности (ЛПНП).
- Тип IIb – высокое содержание липопротеидов низкой и очень низкой плотности (ЛПОНП и ЛПНП).
- Тип III – увеличение уровня липопротеидов промежуточной плотности (ЛППП).
- Тип IV – повышение значений ЛПОНП.
- Тип V – высокий уровень ЛПОНП и ХМ.
По происхождению гиперхолестеринемию подразделяют на:
1. Первичную. Данная форма в свою очередь делится на:
- Полигенную. Наиболее частая разновидность. Вызвана сочетанием генетической предрасположенности и воздействия экзогенных факторов (питание, курение и т.д.).
- Семейную. Обусловлена различными наследственными нарушениями липидного обмена из-за генетических мутаций.
2. Вторичную. Высокое содержание в крови холестерина, развивающееся на фоне некоторых заболеваний, эндокринных расстройств или приема лекарственных препаратов.
По степени увеличения в крови уровня холестерина выделяют:
- Легкую гиперхолестеринемию – от 5,0 до 6,4 ммоль/л.
- Умеренную гиперхолестеринемию – от 6,5 до 7,8 ммоль/л.
- Высокую гиперхолестеринемию – 7,9 ммоль/л и выше.
Причины гиперхолестеринемии
Физиологические
Значения холестерина могут превышать норму и у здоровых людей. Например, изменения в балансе женских половых гормонов во время беременности вызывает увеличение уровня холестерина. После родов показатели возвращаются к норме. В случае неправильной подготовки перед сдачей биохимического анализа крови (прием жирной пищи накануне сдачи крови) холестерин оказывается выше нормы.
Наследственные нарушения обмена липидов
Данная группа заболеваний носит название «наследственные (семейные) гиперхолестеринемии». Они обусловлены мутациями генов, кодирующих экспрессию рецепторов липопротеидов (LDLR, АпоВ-100, PCSK9) или фермента липопротеинлипазы. Это приводит к нарушению катаболизма и поглощения липопротеидов клетками, в результате чего концентрация холестерина в крови начинает значительно возрастать.
Отличительной особенностью семейных форм гиперхолестеринемии является обнаружение очень высоких показателей холестерина (у гомозиготных больных он может достигать 20 ммоль/л) уже с раннего детства (5-7 лет). Все это ассоциировано с быстрым прогрессированием атеросклероза и развитием серьезных сердечно-сосудистых осложнений уже в 20-25-летнем возрасте. Для нормализации уровня холестерина требуется агрессивная липидснижающая терапия.

Ожирение
Избыточный вес занимает первое место среди этиологических факторов гиперхолестеринемии и составляет более 90% всех ее случаев. Патогенез влияния избыточного веса на уровень холестерина выглядит следующим образом. Адипоциты выделяют большое количество биологически активных веществ, снижающих чувствительность клеток к инсулину, формируется инсулинорезистентность.
В результате активируется липолиз и высвобождение свободных жирных кислот (СЖК). Из поступающего в печень избытка СЖК синтезируется большое количество ЛПОНП – одной из фракций холестерина. Гиперхолестеринемия нарастает медленно и прямо пропорциональна степени ожирения, может постепенно вернуться к норме при снижении веса, однако при длительном течении становится необратимой.
Болезни почек
Причиной гиперхолестеринемии могут быть заболевания почек, сопровождающиеся нефротическим синдромом: начальная стадия гломерулонефритов, диабетическая или гипертоническая нефропатия, нефропатия при множественной миеломе. Возрастание показателей ХС связано с потерей с мочой белков-переносчиков и ферментов, участвующих в катаболизме липидов (лецитин-холестерин-ацетилтрансферазы, липопротеинлипазы).
Тяжесть гиперхолестеринемии коррелирует со степенью протеинурии. После специфической терапии основного заболевания и купирования нефротического синдрома уровень ХС обычно нормализуется, однако в части случаев остается повышенным длительное время, что может потребовать дополнительных лечебных мер для предупреждения прогрессирования атеросклероза.
Эндокринные расстройства
Особое место в структуре причин гиперхолестеринемии занимают болезни эндокринной системы. Недостаточность или избыточная продукция того или иного гормона вызывает значительные сдвиги на разных этапах липидного метаболизма.
- Сахарный диабет 2 типа. Наиболее распространенная причина среди эндокринных заболеваний. Механизм развития гиперхолестеринемии такой же, как при ожирении (относительный дефицит инсулина, усиленный синтез ЛПОНП). Степень повышения ХС соответствует тяжести диабета. Для нормализации показателей необходима как противодиабетическая, так и липидснижающая терапия.
- Гипотиреоз. Тироксин и трийодтиронин стимулируют образование рецепторов ЛПОНП, регулируют активность холестерин-7-альфа-гидроксилазы – основного фермента синтеза желчных кислот. Снижение концентрации гормонов щитовидной железы при гипотиреозе приводит к замедлению катаболизма ЛПОНП и превращения холестерина в желчные кислоты. Гиперхолестеринемия умеренная, полностью обратимая. Исчезает вместе с остальными симптомами заболевания после заместительной гормонотерапии.
- Болезнь/синдром Иценко-Кушинга. Первичный и вторичный гиперкортицизм увеличивают содержание холестерина как прямо (гормоны коры надпочечников глюкокортикостероиды снижают количество ЛПОНП-рецепторов) так и опосредованно (через развитие стероидного сахарного диабета). Гиперхолестеринемия сильнее выражена и более стойкая, чем при гипотиреозе.
Холестаз
Повышение уровня холестерина в сыворотке может наблюдаться при болезнях печени и желчевыводящих путей, сопровождающихся внутри- или внепеченочным холестазом (застоем желчи). Гиперхолестеринемия вызвана нарушением утилизации ХС для выработки желчных кислот. Ее степень коррелирует с тяжестью холестаза.
Наиболее высокие показатели наблюдаются при первичном склерозирующем холангите, первичном и вторичном билиарном циррозе, менее выраженные – при паренхиматозных болезнях печени (алкогольном, вирусных гепатитах, жировой дистрофии печени). Устранение холестаза приводит к достаточно быстрой нормализации ХС.
Другие причины
- Аутоиммунные заболевания:системная красная волчанка, гипергаммаглобулинемия.
- Метаболические расстройства:подагра, болезни накопления (болезнь Гоше, Нимана-Пика).
- Психические заболевания:нервная анорексия.
- Прием лекарственных препаратов: оральных контрацептивов, бета-адреноблокаторов, тиазидных диуретиков.
Диагностика
Лабораторно гиперхолестеринемия выявляется при исследовании венозной крови. Помимо концентрации общего ХС большую информативность несет определение его фракций и триглицеридов. Для дифференциальной диагностики важное значение имеет возраст пациента и другие анамнестические данные – прием медикаментов, наличие близких родственников с подтвержденной семейной формой гиперхолестеринемии. Для уточнения этиологического фактора проводится следующее обследование:
- Рутинные лабораторные анализы. Измеряется содержание печеночных трансаминаз (АЛТ, АСТ), маркеров холестаза (щелочной фосфатазы, гамма-глутамилтранспептидазы), глюкозы. При подозрении на нефротический синдром проводится общий анализ мочи, анализ на микроальбуминурию, суточную протеинурию.
- Гормональные исследования. Определяется концентрация ТТГ, тиреоидных гормонов (свободные Т4 и Т3). Для подтверждения гиперкортицизма проверяется уровень кортизола в крови после выполнения малой и большой дексаметазоновых проб.
- Иммунологические тесты. Проводятся анализы на маркеры вирусных гепатитов (HBsAg, HCV), антимитохондриальные (АМА), антинейтрофильные (ANCA) антитела.
- УЗИ. На УЗИ органов брюшной полости могут обнаруживаться камни желчного пузыря, утолщение стенок, признаки жировой инфильтрации в печени.
- Генетические исследования. В случае подозрения на наследственную гиперхолестеринемию методом полимеразной цепной реакции выявляются мутации генов рецепторов LDLR, PSCK-9, АпоB-100.

Коррекция
Консервативная терапия
При обнаружении гиперхолестеринемии необходимо обязательно обратиться к врачу для выяснения причины этого лабораторного феномена и подбора грамотного лечения. Большое внимание уделяется борьбе с основным заболеванием (иммуносупрессивной терапии при нефротическом синдроме, гормонозаместительной при гипотиреозе, желчегонной при холестазе), так как его устранение может привезти к нормализации уровня ХС без дополнительного вмешательства.
Немедикаментозные методы коррекции гиперхолестеринемии включают полный отказ от курения, ограничение употребления алкоголя. Также пациентам, страдающим ожирением, для снижения массы тела необходимо соблюдать диету с уменьшением в рационе доли животных жиров (сливочное масло, жареное мясо, колбасы) и увеличением растительных жиров (овощи, морепродукты), фруктов и цельнозерновых продуктов, регулярно выполнять различные физические упражнения.
Для медикаментозной коррекции гиперхолестеринемии применяются следующие лекарственные препараты:
- Статины (аторвастатин, розувастатин). Наиболее эффективные и часто назначаемые средства для снижения уровня ХС. Механизм действия основан на подавлении синтеза ХС в печени.
- Фибраты (клофибрат). Данные ЛС стимулируют активность фермента ЛПЛ, тем самым ускоряют деградацию ЛП. Снижают не только ХС, но и триглицериды, поэтому нередко становятся препаратами выбора у больных, страдающих сахарным диабетом.
- Эзетимиб. Ингибирует всасывание ХС в кишечнике. Используется в комбинации со статинами.
- Ингибиторы PCSK9 (алирокумаб). Это моноклональные антитела, которые связываются с рецепторами ЛПНП в печени, что стимулирует распад липопротеидов. Назначаются при неэффективности статинов.
- Секвестранты желчных кислот (холестирамин, колестипол). Представляют собой ионообменные смолы, подавляющие абсорбцию желчных кислот в кишечнике. Истощение запасов ЖК активирует их синтез из холестерина в печени. Применяются у пациентов с холестазом.
- Никотиновая кислота. Данный препарат уменьшает поступление жирных кислот в печень, из-за чего подавляется синтез ЛП. Обладает слабым гипохолестеринемическим эффектом, поэтому используется как дополнение к другим препаратам.
- Омега-3-жирные кислоты. Эйкозапентаеновая и докозагексаеновая кислоты являются компонентами рыбьего жира. Данные вещества связываются с ядерными рецепторами PPAR клеток печени, что приводит к снижению сывороточного уровня липидов.
Хирургическое лечение
Одно из обязательных условий в эффективном лечении гиперхолестеринемии – нормализация массы тела. Пациентам с морбидным ожирением (индекс массы тела выше 40), особенно в сочетании с сахарным диабетом 2 типа, при безуспешности консервативных методов показаны бариатрические операции – бандажирование желудка, желудочное шунтирование или резекция.
Если гиперхолестеринемия вызвана холестазом вследствие желчнокаменной болезни, выполняется хирургическое удаление желчного пузыря (холецистэктомия). Пациентам с болезнью Иценко-Кушинга проводится эндоскопическая трансназальная аденомэктомия (удаление аденомы гипофиза). При синдроме Иценко-Кушинга прибегают к двусторонней адреналэктомии.
Прогноз
Гиперхолестеринемия приводит к отложению ХС на стенках артериальных сосудов, формированию атеросклеротических бляшек, сужению просвета и ухудшению кровоснабжения органов и тканей. Основное клиническое значение это имеет для коронарных и мозговых артерий. Поэтому длительное повышение концентрации холестерина является неблагоприятным прогностическим фактором в отношении сердечно-сосудистых заболеваний и ассоциировано с такими грозными осложнениями как острый инфаркт миокарда и острое нарушение мозгового кровообращения.
Причины повышенного холестерина в крови
Причинами повышенного холестерина в крови часто называют злоупотребление жирной пищей (например, фаст-фудом, богатым, к тому же, трансжирами) и метаболический синдром (неправильное питание вкупе с малоподвижным образом жизни, подробнее: занятия спортом для победы над атеросклерозом). На практике, причиной повышенного холестерина редко является одно только неверное питание (т.к. лишь 20% содержания холестерина в крови определяется пищей, оставшуюся часть вырабатывает печень самостоятельно).
Что же касается метаболического синдрома, то, действительно, малоподвижный образ жизни ведет к снижению (на 10 – 15%) уровня липопротеинов высокой плотности («хорошего» холестерина, ЛПВП), отвечающих за удаление липопротеинов низкой плотности («плохого» холестерина, ЛПНП) из кровотока. Однако метаболический синдром влияет не столько на уровень холестерина в крови, сколько на развитие атеросклероза – процесса (и заболевания) накопления холестериновых отложений и бляшек на внутренних стенках сосудов (атеросклеротические бляшки образуются как раз из ЛПНП).
В 70 – 80% случаев причинами высокого уровня холестерина в крови являются заболевания внутренних органов и организма в целом: гепатит, цирроз (болезни печени), сахарный диабет, нефроптоз, почечная недостаточность, панкреатит, злокачественные опухоли (новообразования), болезни щитовидной и (или) поджелудочной желез. Также причинами высокого уровня холестерина являются генетическая предрасположенность (вероятность наследования проблем с метаболизмом от родителей превышает 75%), избыточное увлечение приемом гормональных препаратов (кортикостероиды или бета-блокаторы могут вести к повышению уровня холестерина).
Уровень холестерина в крови может быть повышен по причине злоупотребления алкоголем и курением. Причем алкоголь является причиной не только повышенного уровня холестерина низкой плотности, но снижения концентрации липопротеинов высокой плотности (ЛПВП). Последние отвечают за «расчистку» кровеносных сосудов и перенос (транспортировку) частиц ЛПНП в печень, где те уничтожаются и выводятся из организма. К тому же злоупотребление алкоголем смещает синтез собственного ЛПВП в область мелких частиц ЛПВП-3, неспособных эффективно осуществлять функции по транспортировке лишнего холестерина в печень.
Отказ от табакокурения и злоупотребления алкоголем может повысить уровень полезного холестерина на 10 – 15% (точно также как и регулярные – продолжительностью от 30 минут – физические нагрузки), что, безусловно, благоприятно скажется и на снижении общего холестерина (ОХ) и «вредного (ЛПНП), а также выправлении соотношения ЛПНП к ОХ (один из важнейших показателей риска развития атеросклероза).
Причины повышения уровня холестерина в крови
Причинами повышения уровня холестерина в крови являются возраст, изменения индекса массы тела (веса) в большую сторону – вплоть до ожирения, гиподинамия (недостаток движения), продолжение злоупотребления гормональными препаратами, сохранение вредных привычек и неправильное питание. Часто наблюдается и умеренно повышенный холестерина при беременности.
Можно утверждать, что повышение уровня холестерина имеет своей причиной на 10 – 15% недостаток физической активности, на 20% — неправильное питание и на 10 – 15% — злоупотребление спиртными напитками и курение. Влияние гормональных препаратов обычно оценивается в 5 – 7%, но здесь все индивидуально.
Для многих пациентов является неожиданностью, что уровень их холестерина в крови оказался завышенным – никаких симптомов данное отклонение не имеет, и зачастую человек может о нем узнать исключительно по биохимическому анализу крови, который хоть и рекомендуется проводить каждые 5 лет начиная с 20-летнего возраста, на практике почти никем не делается. Причиной, почему уровень холестерина может оказаться повышен при первом посещении врача, скорее всего, будет неправильный образ жизни – низкая активность и неправильное питание. Генетическая предрасположенность может выявиться в любом возрасте, равно как и заболевания, связанные с нарушением метаболизма. См. также: экспресс диагностика холестерина и какие симптомы при высоком холестерине.
От чего возникает повышенный уровень холестерина
Причиной возникновения высокого уровня холестерина могут быть как модифицируемые (связанные с образом жизни), так и не модифицируемые (возраст, генетическая предрасположенность) факторы. Если не считать экспериментальных работ по изменению генома взрослого человека (проводятся, например, в Колумбии, но американскими компаниями, т.к. в самих США эксперименты над генотипом запрещены законом), то повлиять на не модифицируемые причины возникновения повышенного холестерина невозможно.
Модифицируемые факторы, в наибольшей степени повышающие уровень холестерина, это, конечно же, малоподвижный – менее 30 минут физической активности с учащением пульса в день – образ жизни, увлечение продуктами быстрого приготовления всех форм (от полуфабрикатов до биг-маков), недостаток продуктов, которые снижают уровень холестерина в крови (богатых на омега-3 жирные кислоты и растительную клетчатку – в растворимой и нерастворимой форме).
Несмотря на то, что влияние рациона питания сложно назвать определяющим – лишь 20% находящегося в крови холестерина поступает вместе с пищей – регулярное употребление продуктов богатых животным жиром и трансжирами (продукция быстрого приготовления, маргарин, к примеру) и быстрыми углеводами (мучное, сладкое) гарантированно приводит к накоплению на внутренних поверхностях кровеносных сосудов холестеринового налета, грозящего превратиться сначала в «мягкие», а затем – после насыщения кальцием – твердые атеросклеротические (холестериновые) бляшки.
Проблема с быстрыми углеводами еще и в том, что они вводят человека в порочный круг: быстрый рост сахара в крови после приема пищи вызывает повышение уровня инсулина, который «сбивает» сахар, в результате чего возникает острое чувство голода, подавлять которое, скорее всего, человек будет сладким или мучным. А это уже путь к росту индекса массы тела (ИМС) и, как следствие, ожирению. Также см.: повышение сахара и холестерина в крови.
В совокупности все перечисленные выше причины могут выбить уровень холестерина из нормы. Сегодня нет единого (согласованного) мнения, какова норма ЛПНП, ЛПВП и ОХ. Однако есть вопросы, в которых врачи солидарны:
- уровень общего холестерина свыше 6,95 ммоль/л – представляет риск для здоровья пациента и может требовать медикаментозного лечения (с применением статинов, лекарственных препаратов от холестерина);
- чем выше уровень ЛПВП, тем лучше, и нет оснований для отказа от того, чтобы его поднимать (в чем поможет даже алкоголь! – правда в умеренных, не более 1 порции в день для женщин и 1 – 2 порций для мужчин, дозе, подробнее: влияние алкоголя на холестерин в крови);
- рост отношения ЛПНП к ОХ является плохим признаком и ведет к рискам развития атеросклероза, а через него – к стенокардии и ишемии и инфаркта и инсульта.
Умеренно повышенным уровнем холестерина признается отметка в 6,1 – 6,95 ммоль/л, когда препараты для снижения ЛПНП еще не назначаются, но рацион питания меняется и даже формируется специальная диета (подробнее: как снизить уровень холестерина диетой), освобождённая или облегченная от продуктов с высоким содержанием холестерина (например, креветок и обычных яиц, хотя ни один врач не порекомендует вообще их не есть).
Как лечить повышенный холестерин в крови с учетом причин его возникновения
После выяснения причин высокого уровня холестерина разрабатывается методика его лечения. Крайне высокие значения уровня ЛПНП всегда купируются статинами – эти препараты, увы, имеют множество побочных эффектов (к счастью, большинство из них не представляют серьезной опасности для здоровья, например, за 20 лет не выявлено случаев повреждения печени, хотя незначительно ее функции статины угнетают), а потому всегда используются в последнюю очередь. Лекарства используются при высоких рисках инфарктов и инсультов в обязательном порядке.
Медикаментозное лечение повышенного холестерина крови является консервативным методом, но еще более консервативным будет лечение через диету и изменение образа жизни (в том числе использование для очищения сосудов от холестерина народных средств). Таким образом можно снизить уровень ЛПНП, если его причиной был метаболический синдром. Диеты и физические нагрузки прописываются, если уровень холестерина колеблется в пределах 6,1 – 6,95 ммоль/л или чуть выше. При более низких значениях, как правило, специального лечения не требуется и прописывается простая диета с исключением (ограничением) некоторых жирных продуктов и насыщения рациона растительной едой.
Хирургические методы лечения не применяются для повышенного холестерина, но только в отношении запущенных стадий его производных, например, при стенокардии, когда коронарные сосуды (питающие сердце) забиты атеросклеротическими бляшками настолько, что нормальная работа сердца невозможна и высок риск ишемической болезни сердца (ИБС) либо приступа инфаркта.
Вне зависимости от причин возникновения повышенного холестерина, последствия (при отсутствии должного лечения и при условии развития заболевания) всегда один и те же:
- атеросклероз – образование большого количества атеросклеротических (холестериновых) бляшек в кровеносных сосудах: современная медицина не рассматривает фактор высокого ЛПНП в качестве достаточного условия развития атеросклероза, склоняясь к воспалительной природе этого процесса, однако факт в том, что атеросклероз ведет к нарушению снабжения тканей организма кровью с кислородом и питательными веществами (нутриентами) путем постепенно сужения артерий и вен;
- гипертония – если сечение кровеносных сосудов стало меньше, то для прокачки того же (или сопоставимого) количества крови сердцу необходимо развивать большее усилие (создавая большее же давление), что сказывается как на росте систолического (верхнего) давления, так и к еще большему повреждению стенок кровеносных сосудов и образованию в местах этих повреждений новых и новых холестериновых бляшек (исполняющих роль «заплаток»);
- когда количество холестериновых бляшек становится большим, серьезно возрастает и риск их отрыва – мягкие бляшки при этом формируют кровяные сгустки (поэтому пациентам с атеросклерозом прописывается аспирин и его производные – он предотвращает формирование кровяных сгустков), но вне зависимости от вида бляшки, она может легко закупорить кровеносный сосуд (вплоть до последующего развития некроза ткани и ампутации конечности, если закупорка произошла здесь);
- инсульт или инфаркт – это когда оторвавшаяся бляшка (тромб, если бляшка была мягкой) попадает в мозг или сердце;
- стенокардия – это атеросклероз коронарных сосудов, может привести к ишемии и лечится только хирургическим путем, причем если в отношении отдельных сосудов тела и конечностей может применяться относительно безболезненная процедура стентирования, то лечение запущенных форм стенокардии – шунтирование.
Т.е. последствия повышенного уровня холестерина назвать не страшными никак нельзя.
Специфические причины повышенного холестерина у мужчин и женщин
Причиной повышенного холестерина в крови у женщин может быть беременность. При этом нормой отклонения принимается полутора – двукратный рост максимально допустимого ОХ. Никакого лечения, если причиной роста уровня холестерина была беременность, не требуется. Однако через 2 – 3 месяца после родов следует сдать анализ крови на биохимический анализ крови с тем, чтобы убедить, что ОХ пришел в норму или стремиться к норме до беременности.
Недопустимо высоким признается уровень холестерина у беременных женщин выше 15 ммоль/л (до 12 – норма, а между 12 и 15 – требует внимания). Последствиями таких значений ОХ может стать даже развитие атеросклероза у плода, а потому ситуация требует особо тщательного внимания. Также специфической причиной роста уровня холестерина может быть менструальный цикл, когда изменения в гормональном балансе организма ведут к росту ОХ на 5 – 7%.
Причинами повышенного холестерина в крови у мужчин обычно являются следствие социального поведения: большее (по сравнению с женщинами) количество употребляемого алкоголя, пристрастие к курению и выбранная социальная роль – добытчика и кормилица семьи, что в эпоху офисной работы гарантированно ведет к малоподвижному образу жизни. Последствиями развития таких причин и является меньшая продолжительность жизни мужчин, в том числе в результате сердечно-сосудистых заболеваний. И это даже несмотря на то, что допустимая максимальная концентрация ОХ в крови у мужчин выше, чем у женщин.
Высокий холестерин в крови
Холестерин – органическое соединение, которое содержится в клеточных мембранах. Необходим для построения клеток, синтеза половых гормонов, желчных кислот, обмена нутриентов. Он выполняет важную роль в организме человека, однако порой наносит существенный вред.
Холестерин в крови бывает двух видов: «хорошим» (ЛПВП) и «плохим» (ЛПНП). Повышение концентрации последнего становится основной причиной образования бляшек в сосудах, в результате чего увеличивается риск инсульта и инфаркта. Высокий уровень холестерина опасен для здоровья, поэтому его нужно снижать. О самых действенных методах пойдет речь в статье.
От чего повышается холестерин?
До 80% общего холестерина синтезируется организмом человека из жиров и лишь только 20% попадает к нам с пищей. Причем содержится это органическое вещество исключительно в продуктах животного происхождения.
Именно злоупотребление животными жирами до недавнего времени считалось основной причиной высокого холестерина, но как оказалось, это не совсем верное предположение. В пище не бывает липопротеинов высокой или низкой плотности, такими они становятся во время переработки в нашем организме. Поэтому обменные нарушения, эндокринные заболевания, болезни печени, кишечника и надпочечников – основные причины возникновения высокого холестерина.
В группе риска повышения ЛПНП и раннего развития атеросклероза находятся:
- пациенты с сахарным диабетом, ожирением;
- люди с эндокринными заболеваниями, например, гипотиреозом, дефицитом половых гормонов;
- женщины старше 50 лет, а также мужчины старше 35 лет;
- люди с вредными привычками;
- больные с заболеваниями почек, печени, поджелудочной железы;
- пациенты с наследственной предрасположенностью;
- женщины, которые продолжительное время принимали гормональные препараты.
Люди из группы риска обязательно должны пройти обследование на уровень холестерина в крови. Поскольку они подвержены болезням сердца и сосудов.
Риск высокого уровня холестерина в крови повышается при наличии предрасполагающих факторов. К их числу относится малоподвижный образ жизни, вредные привычки, переедание, обилие вредной и жирной пищи, дефицит витамина D, омега-3 полиненасыщенных жирных кислот в рационе.
Высокий холестерин у женщин чаще бывает из-за лишнего веса или низкого уровня эстрогена. Как правило, эта проблема возникает в период менопаузы. Высокий холестерин у мужчин встречается в более молодом возрасте, уже после 35 лет. Причина этому – вредные привычки и нерациональное питание.
Нормальные показатели холестерина
В среднем у здорового человека содержится около 2 г холестерина на 1 кг массы тела. Если говорить о лабораторных нормах, то это 3,6-7,8 ммоль/л. Однако при расшифровке результатов важно понимать, о каком холестерине идет речь. Существуют следующие его разновидности:
- ЛПВП – липопротеины высокой плотности, «хороший» холестерин, который утилизирует излишки «плохого»;
- ЛПНП – липопротеины низкой плотности, основные переносчики холестерина в крови, имеют второе название – «плохой» холестерин;
- ЛПОНП – липопротеины очень низкой плотности, транспортируют эндогенные липиды.

Высокий уровень последних двух видов – предрасполагающий фактор развитию атеросклероза.
Какой холестерин считается высоким? Любой (общий, «хороший» или «плохой»), если его концентрация выше 5 ммоль/л. Если ранее для ЛПВП не было границ, то сейчас ученые пришли к выводу, что оптимальный его уровень для мужчин – 1,9 ммоль/л, для женщин – 2,4 ммоль/л. Важно, чтобы его концентрация не опускалась ниже 1,5 ммоль/л, поскольку это вызовет повышение ЛПНП.
Если уровень «плохого» холестерина в пределах 5-6 ммоль/л, то он является умеренно повышенным. Если достигает 7 ммоль/л и более, то опасным для жизни.
Исследования подтвердили, что чрезвычайно высокий холестерин у мужчин повышает риск преждевременной смерти на 106%. Для женщин этот показатель составит 68%. Но не лучше ситуация и в случае экстремально низкого уровня ЛПВП. Чрезмерное снижение «хорошего» холестерина также неблагоприятно влияет на состояние здоровья, повышает вероятность ранней смертности.
Осложнения от повышенного холестерина
Высокий холестерин опасен тем, что повышает вероятность развития таких болезней:
- атеросклероз – сопровождается образованием атеросклеротических бляшек, снижением эластичности стенок сосудов, сужением артерий;
- ишемическая болезнь сердца – сопровождается сужением коронарной артерии, из-за чего происходит гипоксия миокарда, нарушается его функционирование;
- гипертония – проявляется повышенным артериальным давлением, на фоне которого вероятны инсульт, инфаркт, сердечная недостаточность и другие тяжелые осложнения;
- инсульт – острое нарушение мозгового кровообращения в результате закупорки или разрыва сосуда головного мозга;
- инфаркт – гибель участка сердечной мышцы из-за прекращения кровоснабжения.
Большая часть этих заболеваний, как известно, заканчивается летальным исходом.
Высокий холестерин в молодом возрасте становится причиной ранней инвалидности и смертности. Из-за повышенной концентрации ЛПНП стенки сосудов становятся менее эластичными, на них откладываются атеросклеротические бляшки, которые затрудняют кровоток. В результате формируются тромбы, которые и становятся причиной инфаркта, инсульта.
Признаки высокого холестерина:
- боль в сердце, приступы стенокардии;
- тяжесть, болевые ощущения в ногах даже после незначительных физических нагрузок;
- появление сгустков крови при несильном кровотечении;
- желтые пятна на коже, преимущественно в области глаз, жировики.
Более тяжелые симптомы высокого холестерина у мужчин и женщин появляются при критических значениях ЛПНП. Это может быть предынсультное или предынфарктное состояние.
Чем раньше выявить высокий холестерин и его причины, тем эффективнее лечение.
Как лечить повышенный холестерин
Чтобы снизить концентрацию ЛПНП, важно устранить причину высокого уровня холестерина и все предрасполагающие факторы. Для начала стоит сделать липидограмму. Обследование показывает насколько серьезно повышение. Лечит высокий холестерин терапевт или кардиолог. Есть также более узкопрофильный специалист – липидолог.
Чтобы снизить высокое содержание холестерина в организме, необходимо придерживаться рекомендаций:
- Соблюдать диету. А именно снизить потребление животных жиров, «быстрых» углеводов, продуктов с транс-жирами. Коррекция питания снижает уровень ЛПНП на 10-15%.
- Отказаться от вредных привычек. Причем губительно для здоровья не только активное, но и пассивное курение.
- Вести активный образ жизни. Полезно гулять на свежем воздухе, выделять время для физкультуры. Заниматься хотя-бы 30-60 мин. в день.
- Контролировать вес. Особенно опасны жировые отложения в области живота.
- Контролировать уровень сахара в крови. Эта рекомендация касается пациентов с сахарным диабетом, а также людей, которые имеют предрасположенность к этой болезни.
- Вылечить эндокринные болезни, привести в норму гормональный фон.
Порой для лечения высокого уровня холестерина требуются статины. Они производят моментальный эффект, однако ученые все чаще говорят об их недостатках. Препараты этой группы не обладают избирательным действием, снижают все подряд – и «плохой», и «хороший» холестерин, а еще негативно влияют на функционировании печени. Однако их вред меньший, нежели осложнения критически высокого уровня ЛПНП.
Продукты, которые необходимо ограничить
Сразу хочется сказать, что с помощью одной диеты вылечиться невозможно. Лечение высокого холестерина комплексное. Однако некоторые пищевые ограничения просто необходимы.
При высоком уровне ЛПНП ограничивается потребление таких продуктов:
- мясо – говядина, телятина, баранина, свинина;
- птица – утка, гусь;
- сало, животные субпродукты;
- колбасные изделия, копчености;
- консервы;
- молочная продукция высокой жирности;
- морепродукты – икра, креветки, устрицы;
- маргарин, майонез;
- куриный желток;
- кофе;
- сахар, мучные изделия;
- фаст-фуд, полуфабрикаты, чипсы, сухарики и другие вредные продукты;
- соль (она препятствует расщеплению жиров).
Также ограничивается потребление жареной пищи, однако полностью убирать из рациона все животные жиры нельзя. Если организм ощутит нехватку холестерина, поступающего извне, он усилит его синтез. При составлении диеты важно проконсультироваться с диетологом.
Рекомендуемые продукты
В лечебных целях помимо безхолестериновой диеты, нужно употреблять в пищу продукты, которые снижают уровень холестерина. Это зерновые, овощи, фрукты, растительные масла.
Перечень рекомендуемых продуктов:
- жирные сорта рыбы – скумбрия, лосось, сардина;
- отруби, зародыши пшеницы;
- цельнозерновые каши – перловая, кукурузная, овсяная, ячневая, пшенная;
- растительные масла – оливковое, арахисовое, льняное;
- фрукты – авокадо, цитрусовые, яблоки;
- ягоды – малина, вишня, клюква, черника, черноплодная рябина и красный виноград;
- овощи – помидоры, свекла, кабачки, морковь;
- зелень, бобовые, в том числе соя;
- приправы – базилик, лавр, черный или красный перец, тмин;
- орехи – миндаль, фисташки, грецкие и кедровые орешки;
- семена кунжута, семечки подсолнечника;
- зеленый чай.
Как только появились симптомы высокого холестерина, следует сразу же включить эти продукты в рацион. Снизить уровень ЛПНП и риск развития болезней сердечно-сосудистой системы помогают омега-3 ПНЖК, антиоксиданты (витамины А, С, Е), магний, клетчатка и пектины, которые содержатся в пище.
Ежедневно употреблять не менее 5 видов овощей, около 400 г. Их количество должно быть в 2-3 раза больше остальной еды. Рыбу, богатую омега-3, употреблять 2-3 раза в неделю.
Чтобы восстановить липидный обмен, важно не только правильно питаться, но и соблюдать режим. Врачи рекомендуют есть 5-6 раз в день, но небольшими порциями. При приготовлении блюд отдавать предпочтение таким методам готовки: варка, тушение и запекание без корочки.
Высокий уровень холестерина у мужчин диагностируют уже в 30-35 лет, поэтому липидограмму стоит делать, начиная с этого возраста каждые 5 лет. Если пациент имеет наследственную предрасположенность или находится в группе риска, то обследование проводится раз в 2-3 года.
Норма холестерина

В последнее время к холестерину в медицине приковано повышенное внимание. Анализ на его содержание даже включен в комплекс обследований в рамках диспансеризации. Когда его в организме слишком много, излишки начинают налипать на стенки артерий. В итоге это приводит к их сужению, вплоть до полного перекрытия. Это чревато серьезными заболеваниями сердца и риском инфаркта миокарда. Поэтому так важно знать, какой в норме уровень холестерина и как его достичь.
Что такое холестерин
Это разновидность липидов, присутствующая в структуре клеток людей и животных. 20% его поступает с пищей, а основная масса синтезируется самим организмом. При нормальной концентрации это вещество не вредно, а даже необходимо, ведь оно:
- укрепляет клеточные мембраны;
- способствует пищеварению;
- участвует в образовании половых гормонов;
- стимулирует выработку витамина D;
- защищает нервные волокна;
- снижает проницаемость клеток.
Холестерин присутствует в организме в любом возрасте. Он требуется для выживания и не может быть чем-либо заменен. Однако мы часто слышим упоминание этого вещества в негативном контексте. Это заблуждение, поскольку вред наносит лишь один его вид. Их важно различать.
Хороший и плохой холестерин
Хорошим в быту называют липопротеин высокой плотности, а плохим – липопротеин низкой плотности. Липопротеин – это холестерол в белковой оболочке из аполипопротеина.
Высокая плотность означает, что непосредственно холестерола в соединении немного: основная масса приходится на белок. В таком соотношении транспортировка липида облегчается. Он поступает в печень и выводится с желчью, нигде не оседая. Поэтому его и считают хорошим.
Липопротеин низкой плотности, напротив, преимущественно состоит из холестерола. Его вывод из организма затруднен. Именно такой тип считается плохим. Он задерживается в клетках сосудов и вызывает атеросклероз. К тому же он имеет склонность к накоплению с возрастом. У взрослого человека его значительно больше, чем у ребенка.
Норма холестерина в крови у мужчин и женщин по возрасту
С годами показатели, которые могут считаться нормальными, меняются. Неодинаковы значения для мужчин и женщин. Перед вами таблица, которая поможет не запутаться в них и держать состояние здоровья под контролем.
| Возраст | Норма общего холестерина (ммоль/л) | |||
|---|---|---|---|---|
| Женщины | Мужчины | |||
| Минимум | Максимум | Минимум | Максимум | |
| 20-30 лет | 3,16 | 5,75 | 3,16 | 6,32 |
| 30-40 лет | 3,37 | 6,27 | 3,57 | 6,99 |
| 40-50 лет | 3,81 | 6,86 | 3,91 | 7,15 |
| 50-60 лет | 4,20 | 7,77 | 4,09 | 7,15 |
| 60-70 лет | 4,45 | 7,85 | 4,12 | 7,10 |
| 71 год и старше | 4,48 | 7,25 | 3,73 | 6,86 |
Распространен миф, что нужно начинать отслеживать уровень холестерина ближе к пенсионному возрасту. Это большое заблуждение. Врачи рекомендуют впервые сдать кровь на его содержание уже в 25 лет. Нездоровый образ жизни современной молодежи способствует более активному накоплению липопротеинов низкой плотности, из-за чего и молодеют сердечные болезни.
Почему нарушается липидный обмен в организме
Метаболизм липидов – это сложный обменный процесс. Важной составляющей частью является обмен холестерола. Его нарушения являются одной из основных причин сердечно-сосудистых заболеваний.
Расстройство может произойти по разным причинам:
- наследственность (в этом случае первые симптомы появляются еще в детстве);
- заболевания желудочно-кишечного тракта;
- эндокринные патологии;
- нехватка или переизбыток ферментов;
- дисфункция почек;
- прием гормональных медикаментов;
- вредные привычки;
- повышенный индекс массы тела;
- гиподинамия.
Для взрослого человека нарушение липидного обмена не проходит незаметно. У мужчин раньше времени выпадают волосы, у женщин сбивается менструальный цикл. Избытки холестерина отражаются на состоянии кожи и общем самочувствии.
Симптомы повышенного холестерола в организме
Избыток этого вещества имеет внешние признаки. Вокруг радужной оболочки глаза образуются белые круги. Кожа желтеет, на ней появляются липидные отложения (ксантомы). Обычно это небольшие бугорки, но бывают ксантомы и в виде папул.
Остальные симптомы конкретно на повышение холестерина не указывают. Больной испытывает:
Все эти неприятности подсказывают, что пора обратиться к врачу. Понять по симптомам, что пора сдавать анализ именно на ЛПНП, сложно. В результате нарушение липидного обмена долго остается незамеченным, иногда до возникновения закупорки сосуда. Из-за этого холестерин называют тихим убийцей.
Что делать для нормализации холестерина
Сегодня не редкость, когда результаты анализа крови на общий холестерин отклоняются от нормальных. При этом хорошего в организме может не хватать, тогда как уровень плохого повышен. Соответственно, значение липопротеинов низкой плотности нужно сокращать, а высокой – увеличивать.
Начнем с последнего. Для этого достаточно интенсивной физической активности. Очистить организм от ЛПНП сложнее. Это требует:
- изменения рациона;
- похудения;
- увеличения продолжительности сна тем, кто недосыпает, и уменьшения – тем, кто пересыпает;
- регулирования температурного режима во избежание перемерзания;
- приема медикаментов.
Если повышенный холестерин вызван эндокринным или иным заболеванием, без должного лечения понизить его будет сложно. Поэтому, прежде чем принимать меры, стоит обследоваться комплексно, в частности сдать кровь на гормоны.
Диета и образ жизни людей с высоким холестерином
Взрослый человек понимает, что нормальный показатель холестерина – это залог здоровья сосудов. Атеросклероз затрудняет кровоток, сердце вынуждено работать на износ, чтобы прокачать кровь через суженные артерии. Рано или поздно бляшки перекроют сосуд, и человека ждет инфаркт.
Во избежание такого исхода важно достичь нормального уровня ЛПНП. Для этого важно скорректировать образ жизни, а в первую очередь – пищевые привычки:
- снизить потребление траснжиров;
- увеличить потребление мононенасыщенных жиров;
- увеличить потребление полиненасыщенных жиров;
- отказаться от растворимого кофе и пить только натуральный в ограниченном количестве.
Нельзя забывать, что норма холестерина в крови с годами меняется. Поэтому периодически (хотя бы раз в пять лет) свою диету нужно пересматривать. И делать это лучше под контролем врача.
Что нельзя есть, а что можно
Трудность следования диете заключается в том, что попадающие под запрет трансжиры содержатся в продуктах, к которым многие привыкли. Больному придется полностью отказаться от сладкого и мучного, сократить до минимума потребление жирной пищи. Диетологи стараются подобрать здоровые альтернативы вредным продуктам.
| Нельзя | Можно |
|---|---|
| Пирожные | Овсяное печенье |
| Свинина | Курица |
| Жареные блюда | Тушеные блюда |
| Сливочное масло | Растительное масло |
| Сметана | Нежирный йогурт |
| Субпродукты (печень, легкие) | Рыба |
| Манная каша | Овсяная каша |
| Мармелад | Натуральное желе |
Спорным продуктом являются яйца. Желтки способствуют повышению холестерина, тогда как белки, наоборот, полезны для его расщепления. Рекомендованный выход – разделить яйцо на части и есть только белки.
Препараты, снижающие общий холестерин
Эта группа медикаментов называется станины. Это один из видов гиполипидемических средств, используемых для устранения нарушений липидного обмена.
К статинам прибегают, когда уровень липопротеинов низкой плотности настолько высок, что коррекцией образа жизни его снизить невозможно. Самовольно их принимать нельзя, поскольку неправильная дозировка отразится на работе печени. Взрослому человеку лучше записаться к кардиологу.
Косвенно помогают при повышенном холестероле и витамины. Главная роль здесь отводится представителям группы B. B3 участвует в метаболизме жиров, B6 способствует усвоению жирных кислот, B8 ускоряет липидный обмен. Витамины A и E препятствуют образованию холестериновых бляшек.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
ПОВЫШЕННЫЙ ХОЛЕСТЕРИН: о чем это говорит, и что надо делать?
Холестерин – органическое вещество, природный жирорастворимый спирт. В организме всех живых существ, входит в состав клеточной стенки, образуя ее структурность и участвуя в транспорте веществ внутрь клетки и обратно.
Холестерин существует в виде двух: LDL или липопротеид низкой плотности (ЛПНП) называют «плохим» холестерином. Липопротеид высокой плотности (ЛПВП) или HDL — называют «хорошим».
Высокий холестерин в крови, не считавшийся проблемой еще несколько десятков лет назад, сейчас волнует многих. Инфаркты и инсульты уносят жизни многих людей, и причиной половины их них является атеросклероз сосудов, который, в свою очередь, является следствием повышенного холестерина в крови у мужчин и женщин. О чем это говорит, и что надо делать в таком случае.
Показано определение холестерина следующим пациентам:
• Женщинам, длительно принимающим гормональные контрацептивы;
• Женщинам в менопаузе;
• Мужчинам после 35 лет;
•Людям из группы риска по наследственности;
• При достижении определенного возраста;
• Страдающим сахарным диабетом и гипотиреозом;
• Страдающим ожирением;
• Имеющим вредные привычки;
• При наличии симптомов системного атеросклероза.

Большинство специалистов считают, что сидячая работа, малоподвижный образ жизни, отсутствие регулярной физической нагрузки на свежем воздухе, переедание, обилие вредной пищи в рационе — являются определяющими факторами в раннем развитии атеросклероза и причинами высокого холестерина у населения.
Норма холестерина может колебаться в диапазоне 3,6-7,8 ммоль/л. Однако врачи говорят, что любой уровень холестерина свыше 6 ммоль/л считают повышенным и представляет риск для здоровья, так как может спровоцировать атеросклероз, другим словом закупорить сосуды, создавая препятствия для тока крови по венам и артериям.
Классификация уровней холестерина в крови:
• Оптимальный – 5 и менее ммоль/л.
• Умеренно повышенный – 5-6 ммоль/л.
• Опасно повышенный холестерин – 7,8 ммоль/л.
При этом различают несколько видов данных соединений:
• ЛПВП – липопротеиды высокой плотности, транспортируют излишки свободного холестерина из тканей в печень для переработки и выведения.
• ЛПНП – липопротеиды низкой плотности, предназначенные для транспорта холестерина из печени к тканям.
• ЛПОНП – липопротеиды очень низкой плотности, переносят эндогенный холестерин, триглицериды в организме.

Повышенное содержание в крови холестерина способствует развитию атеросклеротического поражения стенок кровеносных сосудов и является одним из факторов риска развития тяжелых сердечно-сосудистых заболеваний, таких как стенокардия (ишемическая болезнь сердца) и инфаркт миокарда, мозговой инсульт и перемежающаяся хромота.
Почему холестерин в крови повышен, о чем это говорит и что надо делать? Риск появления повышенного холестерина увеличивается в случае наследственной предрасположенности, если близкие родственники больны атеросклерозом, ИБС или артериальной гипертензией.
С возрастом риск развития гиперхолестеринемии также повышается. В среднем возрасте повышение холестерина чаще выявляется у мужчин, однако с наступлением климакса женщины становятся подвержены этой патологии так же часто, как и мужчины.
Тем не менее, основные причины высокого холестерина у женщин или мужчин имеют приобретенный характер:
• Неправильный образ жизни больного: гиподинамия, курение, злоупотребление спиртными напитками, частые стрессовые ситуации;
• Сопутствующие заболевания: ожирение, сахарный диабет, системные заболевания соединительной ткани;
• Кулинарные предпочтения: регулярное употребление жирной пищи, животного происхождения, недостаточное количество в рационе свежих овощей и фруктов.
Все вышеперечисленные факторы – это прямые ответы, почему может быть повышен холестерин, а точнее, это прямые результаты некачественного отношения к своему здоровью.
Симптомы
Вот определенные признаки, по которым можно выявить холестерин выше нормы:
• стенокардия из-за суживания коронарных артерий сердца.
• боли в ногах при физических нагрузках.
• наличие сгустков крови и разрывов кровеносных сосудов.
• разрыв бляшек и как следствие сердечная недостаточность.
• наличие ксантомы – это желтые пятна на коже, чаще всего в области глаз.
Сам по себе высокий холестерин не имеет никаких признаков. Симптомы бывают у атеросклероза – общепринятого последствия излишнего холестерина. Если простуду вы можете распознать по легкому насморку, то повышенный холестерин в крови иногда обнаруживается только после инфаркта.
Иными словами, не стоит дожидаться, пока признаки высокого холестерина проявят себя. Лучше делать анализы для профилактики раз в 1-5 лет (в зависимости от риска).

Как лечить повышенный холестерин?
Для того, чтобы снизить высокий уровень холестерина в крови нужен комплексный подход. Проконсультируйтесь со своим лечащим врачом для выбора оптимальной программы борьбы с повышенным содержанием холестерина.
В зависимости от степени риска, применяются разные методы лечения:
• отказ от вредных привычек;
• лечебная физкультура;
• снижение веса;
• специальные диеты;
• медикаментозное лечение.
Помогает снизить холестерин в крови у женщин и мужчин:
• физическая активность 5-6 раз в неделю по 30-60 минут;
• не ешьте продукты, содержащие транс-жиры;
• ешьте побольше клетчатки, в продуктах, разрешенных для низко-углеводной диеты;
• ешьте морскую рыбу хотя бы 2 раза в неделю или принимайте жирные кислоты Омега-3;
• бросьте курить;
• будьте трезвенником или пейте алкоголь умеренно.

Следует отметить важное значение регулярных медицинских осмотров, ведь большинство заболеваний гораздо проще вылечить на начальной стадии, когда человека еще практически ничто не беспокоит. Помните: осложнения, которые вызываются повышенным холестерином, необратимы, а лечение не избавляет от существующих проблем, а лишь предотвращает развитие новых.
Для того, чтобы понизить гиперхолестеринемию, следует ограничить в своем рационе продукты повышающие холестерин:
Холестерин – его норма, отклонения от нормы, причины отклонений
” data-image-caption=”” data-medium-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/09/Холестерин-–-его-норма-отклонения-от-нормы-причины-отклонений.jpg?fit=450%2C300&ssl=1″ data-large-file=”https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/09/Холестерин-–-его-норма-отклонения-от-нормы-причины-отклонений.jpg?fit=825%2C550&ssl=1″ />
Сердечно-сосудистые заболевания – ведущая причина заболеваемости и смертности людей в современном мире. Развитие этих болезней у каждого человека определяется индивидуально несколькими факторами.
Основной риск сердечно-сосудистых заболеваний – гиперхолестеринемия.
Гиперхолестеринемия – нарушения липидного состава крови, сопровождающиеся повышением в ней концентрации холестерина.
Что нужно знать о холестерине?
Холестерин – это липопротеин. Липопротеин – это комбинация жиров и белков. Большая часть холестерина (80%) вырабатывается в печени, 20% его поступает в организм с продуктами питания. Человеку нужно не более 300 мг холестерина в сутки.
Холестерин выполняет несколько важных функций:
- отвечает за формирование мембран клеток, поддерживает их прочность и эластичность;
- участвует в производстве желчи печенью;
- участвует в синтезе витамина Д;
- участвует в синтезе половых гормонов;
- защищает нервную систему;
- участвует в процессах метаболизма.
Какой бывает холестерин?
Холестерин низкой плотности (ЛПНП) – это «плохой» холестерин. Он оседает на стенках кровеносных сосудов и образует бляшки. Они со временем разрастаются и сужают артерии, затрудняя или полностью блокируя кровоснабжение сердца и головного мозга. В результате нарушается снабжение этих органов кислородом и питательными веществами.
Высокие уровни ЛПНП – основная причина сердечно-сосудистых заболеваний, сердечного приступа, инфаркта и инсульта. ЛПНП имеет и положительное значение, например, он нейтрализует вредные токсины.
Источники «плохого» холестерина – продукты животного происхождения: свинина, говядина, бекон, куриный окорочок и обжаренная кожа, колбаса, яичные желтки, сметана, сливки, твердые сыры, творог, шоколад.
Холестерин высокой плотности (ЛПВП) – это «хороший» холестерин. Он выполняет структурную роль в клетках, принимает участие в синтезе гормонов и витамина D. Желчные кислоты, помогающие перерабатывать жир в тонком кишечнике, печень производит из «хорошего» холестерина.
«Хороший» холестерин связывает «плохой» холестерин и тяжелые триглицериды, удаляет их из клеток, транспортирует их в печень для переработки. Он помогает предотвратить сердечно-сосудистые заболевания.
Источники «хорошего» холестерина: дикий лосось, скумбрия, тунец, палтус, авокадо, оливковое масло, грецкие орехи.
Триглицериды входят в состав липопротеинов очень низкой плотности (ЛПОНП), участвующих в образовании холестериновых бляшек. Увеличения уровня этих жиров в крови может привести к сердечным заболеваниям и диабету. После еды организм превращает лишние калории в триглицериды. Они накапливаются в жировых клетках.
Проблемы возникают, если уровень холестерина превышает 5,0 ммоль / л.
Важно знать уровень в крови всех видов холестерина. Это:
- общий холестерин;
- холестерин низкой плотности (ЛПНП) или «плохой холестерин»;
- холестерин высокой плотности (ЛПВП) или «хороший» холестерин;
- триглицериды.
Причины высокого уровня холестерина
Причинами высокого холестерина могут быть:
- избыточный вес;
- употребление в пищу большого количества сладкого и жирного;
- курение;
- употребление алкоголя;
- малоподвижный образ жизни;
- беременность.
Высокий холестерин характерен для некоторых болезней:
- врожденная гиперлипидемия;
- патологии гепатобилиарной системы;
- рак поджелудочной железы;
- сахарный диабет;
- гипотиреоз;
- патологии почек.
Причины очень низкого холестерина
Причинами очень низкого холестерина могут быть:
- острые инфекции;
- сепсис;
- обширные ожоги;
- голодание и очень строгая диета;
- употребление слишком много жирных кислот (омега).
Очень низкий холестерин может быть признаком заболеваний:
- гиполипопротеинемия;
- гипертиреоз;
- рак печени и другие онкологические заболевания;
- цирроз печени, особенно на поздних стадиях;
- хроническая анемия;
- патологии костного мозга;
- хроническая легочная патология.
Как проверить уровень холестерина?
Анализ крови на холестерин можно сдать в медицинской лаборатории. Лучше планировать его заранее, так как для него требуется подготовка.
- анализ крови сдается натощак, поэтому последний прием пищи не менее чем за 12 часов до процедуры;
- исключить из меню все жареное и жирное, отказаться от алкоголя и курения за 2 – 3 дня до сдачи анализа;
- сообщите врачу о приеме лекарств, некоторые медикаменты оказывают существенное влияние на уровень холестерина: антибиотики, витамины, гормоны, фибраты, статины, мочегонные и гипотензивные препараты, нестероидные противовоспалительные средства.
Для домашнего использования в аптеке можно купить индивидуальные тест-системы для определения уровня холестерина. Но их точность несопоставима с результатами лабораторных исследований. На действие этих тестов могут повлиять факторы внешней среды – повышенная температура и влажность.
Общий холестерин
Общий холестерин – это сумма «хорошего» и «плохого» холестерина.
Норма у мужчин, ммоль/л
Норма у женщин, ммоль/л
5,18–6,19 — умеренно повышенный;
> 6,22 — высокий уровень
5,18–6,19 — умеренно повышенный;
> 6,22 — высокий уровень
Холестерин низкой плотности (ЛПНП)
Ниже 1,8 ммоль / л
Ниже 2,5 ммоль / л
4,1 и более ммоль / л
Холестерин высокой плотности (ЛПВП)
Ниже 1 ммоль / л
1 – 1,4 ммоль / л для мужчин
1 – 1,6 ммоль / л для женщин
более 1,4 ммоль / л для мужчин
более 1,6 ммоль / л для женщин
Если количество «хорошего» холестерина снижено, а «плохого» увеличено на фоне высокого общего холестерина, то риск сердечно-сосудистых заболеваний еще более выражен.
Т риглицериды (ЛПОНП)
Ниже 1,7 ммоль / л
1,7 – 2,2 ммоль / л
2,3 – 5,6 ммоль / л
Более 5,6 ммоль / л
Как снизить уровень холестерина?
Чтобы снизить количество холестерина в крови, необходимо изменить свой образ жизни:
- Следите за своим весом. Увеличение массы тела на пол килограмма увеличивает уровень холестерина на две единицы.
- Жиры, содержащие насыщенные жирные кислоты, повышают уровень холестерина в крови. Поэтому выбирайте продукты, содержащие полиненасыщенные жирные кислоты: оливковое масло, авокадо, рапсовое масло, орехи.
- Сократите употребление яиц до трех в неделю.
- Ешьте больше бобовых. Питательные и дешевые, они содержат водорастворимую клетчатку – пектин. Он покрывает холестерин и выводит его из организма. Все бобовые имеют способность снижать уровень холестерина.
- Ешьте больше фруктов. Фрукты также обладают способностью снижать уровень холестерина, потому что богаты пектином.
- Добавьте в рацион овсянку. Овсяные отруби снижают уровень холестерина, потому что богаты пектиноподобной сывороткой.
- Эффективны в снижении уровня холестерина кукурузные отруби.
- Морковь снижает уровень холестерина, поскольку содержит пектин.
- Ешьте чеснок. Свежий чеснок снижает содержание в крови вредных жиров.
- Физические упражнения – основной способ повышения уровня защитных липопротеинов высокой плотности. А они снижают уровень нежелательных ЛПНП.
- Не курите! У курильщиков низкий уровень “хорошего” холестерина.
Тщательное соблюдение этих рекомендаций поможет снизить уровень холестерина на 10-12%.
Если соблюдение диеты в течение трех – шести месяцев не приводит к снижению уровня общего холестерина до нормы –
Медицинские препараты, снижающие уровень холестерина:
- статины Зокор, аторвастатин считаются лучшими, они снижают уровень холестерина на 20-40%, облегчают течение заболеваний, вызванных атеросклерозом, снижают смертность от сердечно-сосудистых заболеваний;
- смол-секвестранты – холестирамин, колестипол;
- никотиновая кислота и ее производные – эндурацин, ниацин снижают уровень холестерина на 30-40%;
- фибраты – фенофибрат, гемфиброзил.
Главное – не заниматься самолечением, руководствуясь рекламой пищевых добавок. Из них эффективны только препараты с растворимой клетчаткой, действующие на холестерин. Однако эффективность их не заменит здоровый образ жизни и нормальное питание.
Кардиологи всего мира считают, что каждому человеку старше 20 лет необходимо знать свой уровень холестерина. Если холестерин повышен, это опасный фактор, способствующий развитию атеросклероза и тяжелых сердечно-сосудистых заболеваний.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Повышенный уровень холестерина в крови, причины, симптомы, лечение
- Компании
- Takeda. О компании, буклеты, каталоги, контакты
- Olympus. О компании, буклеты, каталоги, контакты
- Boston Scientific. О компании, буклеты, каталоги, контакты
- Pentax. О компании, буклеты, каталоги, контакты
- Fujifilm & R-Farm. О компании, буклеты, каталоги, контакты
- Erbe. О компании, буклеты, каталоги, контакты
- Еще каталоги
- Мероприятия
- Предстоящие мероприятия
- Прошедшие мероприятия
- Фотоотчеты
- Информация
- С чего начать
- Новости
- Последние публикации
- Приказы
- СОП
- Протоколы
- Клинические рекомендации
- Клинические случаи
- Статьи
- Видео
- Вопрос-ответ
- Опросы
- Все для работы
- Вакансии и работадатели
- Обучение
- Классификации
- Азбука Эндоскописту
- Академия EndoExpert.ru
- Атлас Эндоскопии
- Викторина EndoQuizTime
- Тесты, клинические задачи
- Вебинары
- НМО, Аккредитация
- Проект StandUp
- Проект EndoEnglish
- Проект Liversurgery.ru
- Дайджест
- О Дайджесте EndoExpert.ru
- Новый номер
- Подписка на Журнал EndoExpert.ru
- Архив журнала
- QuaCol
- О проекте
- Образовательные модули
- Брошюра с материалами
- Видеозаписи лекций
- МОВИПРЕП
- Разделы
- Пациентy
- О Эндоскопии
- О Гастроэнтерологии
- Подготовка к колоноскопии
- Подготовка к гастроскопии
- Подготовка к исследованию
- Полезные статьи
- Найти врача
- Записаться на операцию
- Анализы перед операцией
- Задать вопрос
- Записаться на прием
Просмотренные публикации












QR-код этой страницы
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Случайный выбор
данная функция, случайным образом выбирает информацию для Вашего изучения,
запустите выбор нажав кнопку ниже

Случайный выбор
Обратная связь
Напишите нам
Сообщение об ошибке
Что улучшить?


Полный текст статьи:
Когда человеку делают анализ крови, там среди показателей часто присутствует значение уровня холестерина. В молодом возрасте люди в основном не обращают на него внимания, но постепенно приходят к осознанию того, что знать уровень своего холестерина важно, поскольку его повышение может быть опасно для здоровья.
Как выглядит холестерин?
Многие представляют себе холестерин как жир и считают, что чем жирнее пища, тем больше в ней холестерина. Такая точка зрения оправдана лишь отчасти. Холестерин содержится в крови и выглядит как вязкая субстанция. Считать холестерин исключительно вредным нельзя, потому что он расходуется организмом в процессе выработки гормонов и образования клеточных мембран. В разной степени холестерин участвует в работе иммунной, нервной и пищеварительной систем, поэтому определённый объём холестерина должен содержаться в организме постоянно. Другое дело, что удерживать его в пределах допустимой нормы не всегда легко.
Избыток холестерина имеет свойство откладываться на внутренних стенках артерий. Поначалу это незаметный процесс, но постепенно из-за холестеринового слоя диаметр артерии сужается, а кровь начинает хуже через неё проходить. В местах сужения сосуда из холестеринового слоя формируется плотное образование, которое принято называть “холестериновой бляшкой”. Холестериновые бляшки не только практически полностью перекрывают ток крови по сосуду, но и снижают его эластичность. Процесс образования холестериновых называется “атеросклерозом”.
Сами по себе единичные холестериновые бляшки не представляют серьёзной опасности для здоровья, однако если не принимать меры, то со временем их станет слишком много. Кроме того, холестериновая бляшка — это начальная стадия развития тромба. Нередко тромбы образуются там, где находились атеросклеротические бляшки. Опасность тромба в том, что он полностью запечатывают сосуды и могут перекрыть ток крови к жизненно важным органам. Если тромб возникает в сосуде, питающем сердце, у человека может случиться инфаркт миокарда, а если ток крови останавливается в сосуде, питающем головной мозг, то человек может перенести инсульт.
Приводит ли высокий холестерин к смерти?
Сам по себе холестерин не считается смертельно опасным. К смерти могут привести осложнения, вызванные высоким уровнем холестерина. Некоторые из них мы уже назвали. Атеросклероз может спровоцировать развитие ишемической болезни сердца, а одним из осложнений может стать инфаркт миокарда, инсульт, острый тромбоз и другие заболевания. Перечень может быть большим и определяется тем, какие артерии были поражены.
Весь ли холестерин одинаковый?
Холестерин содержится в крови, но не растворяется в ней. По организму холестерин разносится липопротеинами. Молекулы липопротеинов высокой плотности (ЛПВП) перемещают холестерин из артерий в печень. Позже этот холестерин выводится из организма и не откладывается на стенках сосудов. Такой холестерин считают “хорошим”, поскольку он не только не повышает, а снижает риск развития сердечно-сосудистых заболеваний.
Другой тип холестерина, переносится молекулами липопротеинов низкой плотности (ЛПНП) из печени по всему телу. В периферических тканях холестерин постепенно оседает на стенках сосудов, в результате чего образуются атеросклеротические бляшки. Человеку важно следить и не допускать повышения уровня именно липопротеинов низкой плотности, или “плохого” холестерина.
Ещё одна форма липидов, которые обеспечивают организм энергией, но в большом количестве могут быть вредны, — триглицериды. Они синтезируются печенью или попадают в организм вместе с пищей, а затем переходят в кровь. Большое содержание триглицеридов в крови также нежелательно, поскольку может нарушить работу органов кровообращения.
Что повышает холестерин?
Повышение уровня холестерина может быть связано с различными факторами. Первое, на что стоит обратить внимание, — рацион. Если у человека наблюдается небольшое повышение уровня холестерина врачи обычно рекомендуют ему употреблять меньше пищи с высоким содержанием насыщенных жиров, однако способствовать повышению уровня холестерина могут и некоторые нарушения в работе организма. Например, хроническая почечная недостаточность или снижение функции щитовидной железы. У некоторых людей уровень холестерина может быть повышенным “от природы” и передаваться по наследству. Такая генетическая аномалия называется “семейной гиперхолестеринемией”.
Формируя свой рацион, нужно помнить, что холестерин содержится только в продуктах животного происхождения. Этот аргумент часто приводят в пользу растительного типа питания вегетарианцы. Однако это не означает, что если исключить животную пищу, то остальное питание может быть бесконтрольным. Жаренная на растительном масле пища и продукты с содержанием пальмового масла тоже способны оказать негативное влияние на липидный обмен.
Нужно ли следить за холестерином здоровым людям?
Часто люди начинают следить за теми или иными показателями, когда появляются проблемы и ухудшается самочувствие, но профилактика всегда лучше лечения. Понятие “здоровый человек” слишком общее. Возможно, сейчас у вас нет проблем с печенью с обменом веществ, но это не значит, что их не будет в будущем. Люди с выявленными нарушениями липидного обмена должны регулярно сдавать анализы на холестерин, но и остальным не стоит проверять прочность своего организма.
Если в вашем рационе часто присутствуют жирные блюда, калорийная пища, да и вообще вы любите налегать на сладкое, то это рано или поздно повысит ваш холестерин. Своё влияние могут оказать и другие факторы сердечно-сосудистого риска. На выходе вы рискуете получить атеросклероз со всеми сопутствующими последствиями.
Норма холестерина
Если по результатам анализов ваш холестерин в норме, значит, серьёзных причин для беспокойства нет. При условии соблюдения правил здорового питания и здорового образа жизни следующее обследование можно проходить через несколько лет.
Если же уровень холестерина повышен (от 5 до 6,4 ммоль/л и больше), то стоит контролировать его каждый полгода, чтобы наблюдать динамику. В это же время нужно пересмотреть свой рацион, убрать оттуда продукты, повышающие холестерин, а также отказаться от вредных привычек: курения и употребления алкоголя. О дополнительных рисках, связанных с наличием сопутствующих заболеваний, вас должен предупредить лечащий врач.
Уровнем повышенного риска считается уровень холестерина свыше 6,4 ммоль/л. Такой показатель говорит о необходимости специализированного лечения, поскольку велика вероятность развития ишемической болезни сердца и других сердечно-сосудистых осложнений. Программу лечения должен составить врач на основе проведённых анализов, в том числе на выявление уровня ЛПНП, ЛПВП и триглицеридов.
Группа риска по атеросклерозу
Атеросклероз — коварное заболевание, которое развивается постепенно. Уровень холестерина — это косвенный показатель риска развития атеросклероза, но некоторой категории людей нужно с определённой периодичностью сдавать анализы на холестерин. Такие рекомендации даются:
- мужчинам старше 40 лет;
- женщинам старше 45 лет;
- людям с диагностированным сахарным диабетом;
- людям с избыточным весом;
- людям с заболеваниями щитовидной железы, почек и повышенным артериальным давлением;
- курильщикам;
- людям, которые ведут малоподвижный образ жизни.
Важно понимать, что на первой стадии развития атеросклероз не имеет видимых специфических проявлений. Человек может даже не подозревать о развивающемся заболевания и о проблеме с холестерином. Поэтому врачи рекомендуют регулярно сдавать кровь для проведения биохимического анализа.
Когда начинать следить за холестерином?
Для профилактики не бывает слишком рано. Лучше привыкать следить за своим здоровьем с молодого возраста, тогда оно преподнесёт вам меньше неприятных сюрпризов. Особенно важно уделять внимание своему здоровью после 40 лет, это актуально как для мужчин, так и для женщин. У мужчин ишемическая болезнь сердца может начать развиваться раньше, чем у женщин. Это объясняется гормональным фоном. У женщин детородного возраста в организме больше “хорошего” холестерина, в то время как у мужчин перевес может склоняться в сторону “плохого”. После наступления менопаузы уровень “плохого” холестерина у женщин также может начать расти вместе с уровнем триглицеридов.
Если раньше считалось, что от атеросклероза страдают преимущественно люди зрелого и пожилого возраста, то сейчас болезнь диагностируют у более молодых пациентов, поэтому разумно будет начать контролировать уровень холестерина в 30-35 лет. Если анализ покажет, что всё в норме, повторную проверку можно проводить через 3-4 года, если же уровень холестерина повышен или наблюдается генетическая предрасположенность к развитию заболеваний сердца и сосудов, то проверять уровень холестерина стоит чаще.
Страдают ли дети от повышенного холестерина?
Уровень холестерина у детей, как правило, не поднимается выше нормы, однако они тоже могут попасть в группу риска, если в их семье обнаружена наследственная гиперхолестеринемия. В этом случае ребёнка поставят на учёт у педиатра-кардиолога с раннего возраста. Контрольный анализ уровня холестерина стоит сделать в возрасте двух лет, а затем периодически повторять.
Проявления атеросклероза
Невозможно заранее предугадать, какие артерии могут стать жертвами атеросклероза. Это зависит исключительно от того, на каких участках будет оседать и накапливаться холестерин. От этого же зависит риск развития тех или иных заболеваний.
Разные проявления атеросклероза
Симптомы повышенного холестерина
Определить точный уровень холестерина в организме можно только после проведения анализа, но есть симптомы, которые могут указать на наличие нарушений в работе организма. Это не позволит поставить диагноз, однако должно стать поводом для похода к врачу терапевту-липидологу или кардиологу. Запишитесь на профилактический приём, если:
- физические нагрузки или излишнее волнение провоцируют появление ноющей боли за грудиной;
- даже незначительная физическая нагрузка вызывает ощущение нехватки кислорода;
- вы стали быстрее уставать, а усталость сопровождается чувством тяжести в области груди;
- у вас часто без причины болит голова, шумит в ушах, ощущается кислородное голодание вплоть до обмороков.
Если вы заметили у себя описанные симптомы, запишитесь на приём к врачу. Достаточно будет посетить терапевта, чтобы тот провёл профилактический осмотр и, при необходимости, направил к другим профильным специалистам.
Диагноз “атеросклероз” трудно поставить без биохимического и инструментального обследования, поэтому приготовьтесь к тому, что вам придётся сдать ряд анализов. Обычно обследование начинается с анализа крови и ЭКГ. Затем в зависимости от полученных результатов назначается программа лечения, если это необходимо. Кровь у пациента, как правило, берут из вены, но если необходим быстрый результат, то его можно получить экспресс-методом через взятие крови из пальца. Для получения более точных результатов сдавать кровь рекомендуется натощак.


