Нестабильная стенокардия
Нестабильная стенокардия — это период обострения ишемической болезни сердца, сопровождающийся высоким риском развития некротических изменений миокарда и внезапной кардиальной смерти. Пациенты отмечают сильные загрудинные боли, нарушения ритма, одышку и генерализованные отеки. План диагностических мероприятий включает кардиографию, Эхо-КГ, лабораторные методы и ангиографию. Лечение базируется на комплексной медикаментозной терапии. При неэффективности консервативных мероприятий или обширном характере повреждения кардиальной мышцы применяются инвазивные методы (реваскуляризация).
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы нестабильной стенокардии
- Осложнения
- Диагностика
- Лечение нестабильной стенокардии
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Нестабильная стенокардия является актуальной проблемой современной кардиологии из-за наличия плохо контролируемых клинических проявлений. Согласно последним рекомендациям, данная патология вместе с мелкоочаговым и крупноочаговым инфарктом миокарда входит в понятие острого коронарного синдрома, соответственно, представляет серьезную угрозу для жизни и здоровья пациента. В 25% наблюдений заболевание завершается некротическим процессом в миокарде, 80% из них — в первые семь дней с начала обострения. Летальность составляет около 15%, наиболее высокий уровень смертности наблюдается у лиц с массивной гибелью кардиомиоцитов, поражающей все кардиальные стенки.

Причины
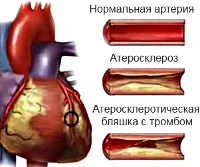
К настоящему времени установлено, что основным этиологическим фактором прогрессирующего течения ишемической болезни в целом и нестабильной стенокардии в частности является постепенное сужение просвета коронарных артерий. Это создает предпосылки для некроза кардиомиоцитов, ухудшает прогноз для пациента. Основной причиной патологического процесса считается атеросклероз. Отложение липидов на эндотелии коронарных сосудов ведет к формированию бляшки, способной значительно снизить объем кровотока по артерии.
Размер образования имеет второстепенное значение, на первый план выходит наличие большого липидного ядра и тонкой покрышки, при разрыве которых начинают формироваться тромбы. Одновременно с этим поврежденные сосуды становятся чрезмерно восприимчивыми к сосудосуживающим веществам, выделяемым тромбоцитами, что влечет за собой дополнительное сужение просвета артерий.
Патогенез
Основные патогенетические механизмы дестабилизации стенокардии связаны с формированием тромбоцитарного агрегата. Развитию тромбоза коронарной артерии предшествует поражение сосудистой стенки атеросклеротическими бляшками с их последующим разрывом. Чаще ему подвергаются липидные образования, которые обладают обширным подвижным растущим ядром, занимающим более половины их объема, и тонкой соединительнотканной оболочкой. В такой бляшке обычно присутствует значительное количество лимфоцитов и макрофагов, способных быстро инициировать воспалительную реакцию.
Надрыву способствует критическая масса бляшки, окисление ее содержимого, высокое артериальное давление и физические нагрузки. Затем начинается процесс тромбообразования с активацией факторов свертывания крови. Сформированный агрегат состоит из фибрина, эритроцитов и лейкоцитов, обычно имеет протяженность около 1 см. Нестабильная стенокардия также может развиваться на фоне коронароспазма, обусловленного нарушением функции эндотелия и повышением его чувствительности к вазоконстриктивным веществам.
Классификация
В практической медицине часто используют классификацию, согласно которой патология делится на три класса в зависимости от скорости формирования болевого синдрома: дебютная (1 класс), развившаяся в течение месяца (2 класс) и за последние 48 часов (3 класс). Однако эта номенклатура не учитывает этиологические и клинические особенности заболевания. Поэтому общепризнанным среди практикующих кардиологов считается выделение следующих форм нестабильной стенокардии:
- Впервые возникшая. Приступы загрудинных болей появились впервые либо после длительного (до нескольких лет) бессимптомного периода. Обычно пациенты ощущают боли на фоне активной физической нагрузки, выявляется тенденция к увеличению частоты и интенсивности пароксизмов.
- Прогрессирующая. За последние 30 дней больной отмечает значительное увеличение частоты приступов (в том числе появление боли в покое), их продолжительности, потребности в нитратах. Обычно он может указать точную дату начала негативных изменений. Патология нередко сочетается с аритмиями и снижением функции левого желудочка.
- Спонтанная. Стенокардия с возникающими единичными приступами, не зависящими от физической активности, продолжительностью более 15 минут. Нитроглицерин недостаточно эффективен, наблюдаются признаки ишемии на ЭКГ, однако некроз не развивается.
- Вариантная (стенокардия Принцметала). Болевой синдром возникает в покое, имеет высокую интенсивность, длится более 10 минут. Особенность данной формы — появление кардиалгии в одно и то же время суток, наличие выраженного подъема сегмента ST на кардиограмме. В межприступный период заболевание себя никак не проявляет, пациент может выполнять любую физическую работу без последствий.
- Постинфарктная. Появление, учащение и усиление приступов через 1-10 дней после перенесенного инфаркта миокарда. Этот вариант болезни представляет опасность из-за возможного расширения зоны некроза, значительного ухудшения работы левого желудочка.
Симптомы нестабильной стенокардии
Клиническая картина включает несколько обязательных признаков. Основной симптом – боль средней или высокой интенсивности сжимающего либо давящего характера длительностью от 10-15 минут, которая локализуется за грудиной, по левому ее краю, отдает в левую руку, плечо, лопатку, левую часть шеи или нижнюю челюсть. Кардиалгия слабо купируется нитроглицерином, часто требует неоднократного приема, имеет тенденцию к прогрессированию — увеличению частоты приступов.
Выделяются провоцирующие боль факторы: физическая активность, эмоциональные потрясения, неблагоприятный тип погоды, обильный прием пищи. Особенностью нестабильной формы патологии является невозможность установления четкой закономерности между интенсивностью воздействий и развитием симптома. Кардиалгия часто наблюдается в покое или при минимальной нагрузке (наклоны тела, ходьба по дому). К другим признакам относят нарушения ритма и проводимости — увеличение частоты кардиальных сокращений, ощущение перебоев в работе сердца. На этом фоне возможно развитие одышки, чувства нехватки воздуха.
Осложнения
Из-за прогрессирующего течения нестабильная стенокардия часто становится причиной развития осложнений. Основными неблагоприятными последствиями являются инфаркт миокарда и увеличение вероятности внезапной сердечной смерти. Возможны кардиальные аритмии: патологическая тахикардия, брадикардия, экстрасистолии, блокады проведения импульса. Постоянный характер процесса сказывается непосредственно на миокарде, что приводит к развитию хронической сердечной недостаточности по обоим кругам кровообращения. В тяжелых случаях исходом ХСН становится отек легких и гибель пациента.
Диагностика
Нестабильная стенокардия имеет достаточно неспецифические признаки, поэтому физикальное обследование дает крайне скудные данные. Помимо боли могут отмечаться симптомы сердечной недостаточности и нарушений гемодинамики: генерализованные отеки, одышка, быстрая утомляемость. Уточняются предрасполагающие факторы риска, семейный анамнез. На первом этапе диагностики основной задачей является исключение инфаркта, затем – внесердечных причин кардиалгий и неишемических патологий сердца. В клинической практике используются следующие методы:
- Электрокардиография. Типичными признаками на ЭКГ являются ишемические изменения – элевация сегмента ST и инверсия зубца Т в двух последовательных отведениях. Важно отслеживание признаков в динамике, сравнение текущей картины с предшествующими записями. Полностью нормальная ЭКГ при наличии симптомов не исключает ОКС и стенокардию, однако вынуждает расширить диагностический поиск.
- Лабораторные методы. В общем анализе крови обнаруживаются признаки воспаления — лейкоцитоз, повышение СОЭ. В биохимическом анализе определяется количество холестерина, липидных фракций, глюкозы. Это необходимо для оценки риска атеросклеротического поражения коронарных сосудов. Важнейшее значение имеет уровень тропонинов, позволяющий с точностью установить наличие инфаркта, глубокого ишемического повреждения кардиомиоцитов.
- Эхокардиография. УЗИ сердца выполняется для уточнения размеров камер, миокардиальной структуры, внутрикардиальной гемодинамики и состояния клапанной системы. Возможно выявление нарушений сократимости. Процедура может проводиться в стресс-режиме с физической нагрузкой для установления функционального класса патологии. Нормальная картина Эхо-КГ не исключает наличия нестабильной стенокардии.
- Коронарография. Это инвазивное рентгенологическое исследование коронарных сосудов дает возможность определить степень сужения артерий и причину данного явления — спазм, наличие атеросклеротических бляшек с оценкой их состояния, тромбы в просвете. На основе полученной информации можно решить вопрос о необходимости оперативного лечения.
Дифференциальная диагностика проводится с некоронарными причинами болезненных ощущений в области сердца, способными имитировать инфаркт миокарда. Чаще всего заболевание дифференцируют с гипертрофической кардиомиопатией, пороками, миокардитом, перикардитом и кардиальной аневризмой. Необходимо исключить сосудистые патологии: тромбоэмболию легочной артерии, расслоение стенки аорты. В последнюю очередь рассматривают внесердечные причины кардиалгии: межреберную невралгию, плеврит и пневмонию.
Лечение нестабильной стенокардии
Диагностированная патология требует скорейшей госпитализации для наблюдения и лечения. Назначается строгий постельный режим, бессолевая диета, проводится весь спектр необходимых клинических исследований. Обязательной является запись ЭКГ в динамике. Основные цели включают предотвращение развития инфаркта, уменьшение симптоматики, улучшение качества жизни и прогноза пациента. При адекватной терапии, благоприятном течении заболевания стабилизация наступает через одну-две недели. Основным методом остается медикаментозное воздействие, которое предполагает использование средств нескольких основных фармакологических групп:
- Антиангинальные препараты. Необходимы для купирования непосредственно стенокардии. Назначаются нитраты, способствующие расширению просвета сосудов и улучшению кровоснабжения сердечной мышцы, уменьшающие преднагрузку. Также используются кардиоселективные бета-блокаторы, антагонисты кальциевых каналов, уменьшающие частоту сердечных сокращений и потребность миокарда в кислороде. В экстренных случаях может применяться нейролептаналгезия путем внутривенного введения сильных обезболивающих средств.
- Тромболитические препараты. Обязательными составляющими лечебной программы являются дезагреганты (аспирин, клопидогрель, тиклопидин) и прямые антикоагулянты (гепарин), которые препятствуют тромбообразованию. При отсутствии явных противопоказаний требуется длительный прием препаратов данных групп.
- Гиполипидемические препараты. В долгосрочной перспективе применяются статины, способствующие нормализации уровня холестерина и назначаемые независимо от его исходного уровня. Постоянный прием достоверно снижает общую смертность, вероятность повторных приступов и осложнений. Обычно используется аторвастатин или симвастатин. Возможна комбинация с никотиновой кислотой.
Сохранение кардиалгии, несмотря на проводимую терапию, наличие обширной зоны ишемии с прогрессирующим характером процесса и поражение крупных коронарных артерий являются показаниями для назначения инвазивных методов воздействия. Выбор способа реваскуляризации зависит от данных коронароангиографии. Осуществляют транслюминарную коронарную ангиопластику, коронарное шунтирование. Эти оперативные вмешательства лишь в незначительной степени улучшают отдаленный прогноз пациента, однако значительно повышают качество его жизни и практически полностью устраняют симптоматику.
Прогноз и профилактика
При своевременной госпитализации, адекватно проведенном лечении и соблюдении врачебных рекомендаций прогноз относительно благоприятный. Эффективной профилактикой является предотвращение ожирения, отказ от вредных привычек (прежде всего – курения), минимизация стрессовых воздействий. Существенную роль играет регулярная физическая активность, степень которой зависит от возможностей больного. Это может быть ходьба, бег, катание на велосипеде или лыжах, плавание. Необходимо контролировать артериальное давление, рационально и сбалансировано питаться.
Диагностика стенокардии
Центр Патологии Органов Кровообращения оказывает полный спектр квалифицированных медицинских услуг, связанных с профилактикой, диагностикой и лечением стенокардии различной сложности.
Диагностика стенокардии
Важной задачей при лечении сердечно-сосудистых заболеваний является дифференциальная диагностика стенокардии. В большинстве случаев стенокардия – симптом развивающейся в результате отложения холестерина на внутренних стенках сосудов ишемической болезни сердца, поэтому усилия врачей-кардиологов должны быть направлены на диагностирование последней.
Если вы чувствуете дискомфорт и боль в области груди или левого плеча после тяжелых нагрузок или стресса – незамедлительно обращайтесь к врачу-кардиологу. Самолечение может усугубить протекание заболевания.
Помните, только специалист с использованием современных средств диагностики может определить ишемическую болезнь сердца, назначить лечение и предотвратить трагический исход!
Опрос и осмотр пациента
Важную роль в дифференциальной диагностике стенокардии напряжения играют опрос и осмотр пациента. При составлении истории болезни кардиолог изучает все беспокоящие пациента симптомы, факторы риска, например, наличие вредных привычек, ожирение и т.д., а также возможную генетическую предрасположенность. При обследовании врач прослушивает сердечные тона, ищет признаки поражений магистральных артерий, а также признаки нарушения липидного обмена – одной из главных причин образования холестериновых бляшек. Внешне они проявляются в появлении ксантом и ксантелазм – кожных новообразований характерного желтого цвета.
Лабораторная диагностика стенокардии
Лабораторная диагностика состоит из общего анализа крови. При первичном обследовании на ишемическую болезнь сердца перечень биохимических показателей обязательно включает общий холестерин, холестерин липопротеидов различной плотности, глюкозу, креатинин, АСТ и АЛТ. Отклонение от нормы этих биохимических показателей в крови позволяет диагностировать разные формы сердечно-сосудистых заболеваний, в том числе и ишемию миокарда.
Электрокардиография – одна из самых важных методик дифференциальной диагностики стенокардии. При подозрении на стенокардию особенно показательна ЭКГ в период болевого синдрома. Например, благодаря такой ЭКГ можно осуществить диагностику нестабильной стенокардии (вазоспастической). Однако, чтобы получить анализ, необходимы стационарные условия. Диагностировать ишемию миокарда при помощи ЭКГ удается за счет фиксирования изменений определенных сегментов кардиограммы.
Эхокардиография
Важный метод для дифференциальной диагностики сердечно-сосудистых заболеваний, позволяющий в режиме реального времени наблюдать за работой сердца. Принцип действия такой диагностики основан на отражении волн ультразвука от тканей сердца, сигналы которых затем формируются в изображение. Благодаря ЭхоКГ можно оценить сократительную активность миокарда, а также дифференцировать боль при стенокардии от болей другой природы.
Холтеровское мониторирование
Суточное, или холтеровское, мониторирование представляет непрерывный процесс наблюдения в течение суток за сердцем пациента при помощи специального регистратора, данные с которого отправляются на стационарное оборудование лечащего врача. Такой вид ЭКГ позволяет диагностировать нестабильную стенокардию и стенокардию при отсутствии симптомов, помогает оценить назначенное ранее лечение, фиксирует изменения в кардиограмме во время нагрузок, стрессов, сна и т.д. Может быть как амбулаторным, так и стационарным, это зависит от целей проведения исследования и самочувствия пациента.
Нагрузочные тесты
Электрокардиография с физической нагрузкой (Стресс-ЭКГ, Велоэргометрия) – очень полезный метод, помогающий диагностировать стенокардию напряжения. Также не стоит и забывать про стресс-эхокардиографию, позволяющую уточнить диагноз. Поскольку стенокардия проявляется при физической активности, метод позволяет точно выявить порог нагрузки, период восстановления, изучить работу сердца после купирования боли. Такая диагностика осуществляется на специальных велоэргометре и тредмиле (беговой дорожке). Однако подойдет она не всем: пациентам с острой стенокардией нагрузочные тесты противопоказаны.
Фармакологические тесты
Фармакологические тесты являются альтернативой нагрузочным, рекомендованы пациентам, которые по разным причинам не могут выполнять физическую нагрузку. Принцип их действия заключается во введении специальных препаратов, за счет которых потребность миокарда в кислороде возрастает, тем самым симулируя активность. В зависимости от препарата эта потребность возникает в результате увеличения частоты сердечных сокращений или перераспределения крови в пользу не пораженных атеросклерозом сосудов.
Рентгенография
Рентгенография не является самым точным методом в данном случае, тем не менее по-прежнему используется некоторыми кардиологами. Данный метод позволяет оценить количественные характеристики: общие размеры сердца, камер и крупных сосудов (легочной артерии и аорты), выявить наличие кальцинатов в миокарде.
Коронарная ангиография (коронарография)
Метод, позволяющий оценить состояние коронарных артерий за счет введения рентгеноконтрастного раствора в основание аорты через специальный катетер. Коронарная артериография выявляет холестериновые бляшки, тромбы, надрывы и спазмы артерий. Данный вид диагностики показан всем пациентам со стенокардией III и IV класса, перенесшим остановку сердца, а также если иные методы не позволяют получить ясную клиническую картину.
Диагностика стенокардии в Центре патологии органов кровообращения
Сегодня инструментальная диагностика играет ценную роль в наблюдении за состоянием сердечно-сосудистой системы. Ишемическая болезнь сердца не поддается полному излечению и требует от больного повышенного внимания к собственному организму. Мониторинг состояния при помощи современного медицинского оборудования позволяет грамотно корректировать терапию, продлевая тем самым жизнь пациента.
В Центре патологии органов кровообращения проводится полный спектр исследований сердечно-сосудистой системы. Наши опытные кардиологи работают с новейшим медицинским оборудованием, позволяющим выявить заболевание на ранних стадиях, а также диагностировать бессимптомные формы стенокардии.
Специализируясь на безоперационных методах диагностики и лечения болезней сердца, наши врачи быстро, безболезненно и, самое главное, совершенно безопасно проведут любую процедуру, поставят точный диагноз и вернут вас к здоровой и полноценной жизни!
Не откладывайте проблемы со здоровьем, залог успеха в лечении ишемической болезни – ее своевременная диагностика!
Дифференциальная диагностика стенокардии и других сердечно-сосудистых заболеваний
Дата публикации: 02 июля 2015 .
Врач- кардиолог
отделения кардиологии №1
Вербицкий В.Л.
У некоторых больных с типичной клиникой стенокардии и положительными нагрузочными пробами (по объективным критериям) при коронарографии не находят каких-либо изменений в коронарных артериях; у таких больных нет признаков и спонтанной стенокардии. В этих случаях можно говорить об ИБС при неизмененных коронарных артериях. В англоязычной литературе этот вид патологии называют «синдром икс».Специальные исследования показывают, что у этих больных значительно снижена способность коронарных артерий к дилатации, что обнаруживается при оценке коронарного кровотока с помощью радионуклидов аргона или рубидия в условиях дипиридамоловой пробы. При биопсии миокарда у этих больных находят методом электронной микроскопии дегенеративные изменения в кардио-миоцитах. Таким образом, и снижение коронарного резерва, и данные биопсии позволяют думать о «синдроме икс», как о начальных проявлениях дилатационной кар-диомиопатии. Этот диагноз становится еще достовернее, если у больных появляется стойкая или преходящая (появляющаяся на нагрузках) блокада левой ветви пучка Гиса.
При синдроме пролапса митрального клапана бывает давящая или жгучая боль в третьем—четвертом меж-реберье слева от грудины. Значительно реже боль локализуется позади грудины или мечевидного отростка. Неинтенсивная боль может продолжаться часами, усиливаясь после физических и эмоциональных нагрузок. В момент усиления боль может охватывать всю область сердца. У части больных боль купируется нитроглицерином. Боль часто сочетается с нарушениями ритма сердца (экстрасистолия, мерцательная аритмия, атриовентрику-лярная блокада).Предполагают, что пролапс митрального клапана предрасполагает к спазму коронарных артерий. Этот синдром чаще встречается у больных астенического телосложения с плоской грудной клеткой — с уменьшенным ее переднезадним размером. У больных с пролапсом митрального клапана часто выявляются нарушения сегмента ST и зубца Т, особенно при проведении пробы с физической нагрузкой. На ФКГ и при ауксультации у больных выявляется мезосистоли-ческий шум на верхушке, которому часто предшествует мезосистолический щелчок. Диагностика пролапса митрального клапана значительно улучшилась благодаря широкому применению в клинике ультразвуковых методов исследования сердца. Оно позволяет обнаружить выпадение в предсердие одной или обеих створок митрального ‘клапана. Ценные диагностические данные позволяет получить вентрикулография. Установление диагноза пролапса митрального клапана не исключает одновременного наличия у больного стенозирующего коронарного атеросклероза.
Клапанный стеноз устья аорты, как и артериальная гипертензия, ведет к перегрузке и гипертрофии левого желудочка, повышая потребность миокарда в кислороде. Наблюдаемое при пороке этого типа укорочение периода диастолического наполнения левого желудочка способствует уменьшению коронарного кровотока. Эти больные часто предъявляют жалобы на боль в области сердца. На ранних стадиях заболевания они носят характер кардиалгии, а при выраженном аортальном стенозе возникают типичные приступы стенокардии.Если у больных стенокардией выслушивается систолический шум на аорте, то необходимо проведение всех доступных диагностических исследований, направленных на выявление аортального стеноза. Диагноз аортального стеноза ставят на основании характерного систолического шума (ромбовидный шум на фонокардиограмме), физи-кальных, рентгенологических и электрокардиографических признаков гипертрофии левого желудочка. Рентгенологически часто выявляется обызвествление аортального клапана.Большое дифференциально-диагностическое значение имеют данные эхокардиографического исследования. Выявление аортального стеноза не исключает одновременного наличия атеросклероза коронарных артерий. Аортальный стеноз у больного стенокардией, сочетающийся с приступами сердечной астмы, имеет тяжелый прогноз.
При митральном пороке сердца больные нередко предъявляют жалобы на боль в области сердца, у некоторых неотличимую от стенокардии. Причиной этой боли может быть характерная для митрального стеноза легочная гипертензия, патогенетически связанная с недостаточностью кровоснабжения гипертрофированного правого желудочка. Иногда болевые ощущения имеют невротическую основу, но типичные приступы стенокардии с высокой вероятностью указывают на сопутствующее стенози-рующее поражение коронарных артерий сердца, что подтверждается данными коронароангиографии.При проведении дифференциальной диагностики стенокардии нужно исключать аорталгии — боль, сопровождающую воспалительные и дегенеративные заболевания аорты. При редком в наше время сифилитическом аортите возникает аортальная недостаточность, патологический процесс также захватывает устья коронарных артерий сердца, что может сопровождаться типичными приступами стенокардии. При неспецифическом аорто-артериите типичная стенокардия отмечается редко, характерна длительная боль в области сердца без иррадиации.
При аневризме дуги аорты поставить правильный диагноз помогают многочисленные сопутствующие симптомы, вызванные сдавлением соседних органов (кашель, дисфагия, осиплость, нарушения зрения, обмороки, асимметричный пульс, сдавление верхней полой вены).При расслоении аорты боль с самого начала имеет максимальную интенсивность. Характерна самая широкая иррадиация: боль, начавшись за грудиной, затем ирради-ирует в шею, спину, в область живота, вдоль позвоночника и даже в ноги. «Паучьи» пальцы и другие признаки синдрома Марфана могут навести врача на мысль о связи боли в грудной клетке с расслоением аорты, к которому эти больные предрасположены.
Боль в области сердца является самым частым и одним из ранних симптомов миокардита. Они разнообразны, в отличие от стенокардии длятся часами и сутками. В остром периоде болезни интенсивность боли может меняться, но боль практически постоянная. При диагностике необходимо учитывать связь с перенесенной недавно инфекцией, повышение температуры, лейкоцитоз, увеличение обоих желудочков сердца. При более или менее длительном течении обязательными симптомами миокардита становятся кардиомегалия и сердечная недостаточность. Дифференциально-диагностические трудности чаще возникают при нетяжелом поражении сердца, когда после ангины, гриппа или другой инфекции появляются неприятные ощущения в области сердца, сопровождающиеся изменениями конечной части желудочкового комплекса ЭКГ. У больных отмечается наклонность к тахикардии и одышке, выслушивается систолический шум. Чаще эти симптомы — проявления инфекционно-аллергического миокардита, постепенно они претерпевают обратное развитие.
Боль в области сердца — частое явление у лиц, страдающих алкоголизмом. При этом часто ставят диагноз ИБС, а болевые ощущения расценивают как стенокардию. Затруднения в диагностике связаны с тем, что больные скрывают злоупотребление алкоголем. На ЭКГ часто выявляются неспецифические изменения сегмента ST и зубца Т. Велоэргометрическая проба может быть положительной. При рентгенографии выявляется расширение границ сердца. На эхокардиограмме устанавливают дилатацию левого желудочка. Динамическое наблюдение за больными показывает утяжеление поражения миокарда и появление тяжелых аритмий, спровоцированных большим количеством алкоголя. Диагностика алкогольной кардиопатии облегчается при одновременных признаках поражения печени. Многие сердечно-сосудистые расстройства у этих больных связаны с вегетативными нарушениями, которые проявляются весьма рано, еще до развития тяжелого поражения миокарда. При коронарографии, как правило, стенозирующие поражения коронарных артерий не выявляются.
За ИБС очень часто принимают кардиалгический синдром у больных нейроциркуляторной дистонией (нами использовано одно из многих обозначений заболевания). Кардиалгический синдром при нейроциркуляторной дис-тонии длительный и упорный. Боль в основном колющая или ноющая, локализуется главным образом в области верхушки сердца или во втором—четвертом межреберье слева от грудины. Боль купируется или уменьшается приемом валокордина, валидола, седативных препаратов, при применении горчичников.
Вегетативно-дистонический синдром при нейроциркуляторной дистонии проявляется лабильностью пульса и АД, периферическими сосудистыми нарушениями, вегетативно-сосудистыми пароксизмами преимущественно симпатико-адреналового генеза. Астенический синдром характеризуется как физической, так и интеллектуальной истощае-мостью, значительным снижением работоспособности. Слабость (неврогенной природы) проявляется прежде всего в утренние часы. В течение дня ощущение слабости и усталости может возрастать, заставляя больных ложиться в постель. Для нейроциркуляторной дистонии характерен синдром невротических дыхательных расстройств: ощущение нехватки воздуха, неудовлетворенность вдохом и зевота, потребность периодически делать глубокие вдохи. Иногда на первое место выходит ощущение удушья или комка в горле. Реже встречаются периоды «пароксизмальной одышки невротика».Яйца с нейроциркуляторной дистонией никогда не чувствуют себя полностью здоровыми, у них всегда выявляется какой-либо синдром или сочетание нескольких. Начало или обострение заболевания, как правило, связано со стрессовой ситуацией (психическое и физическое перенапряжение), реже с инфекционным воздействием или с гормональной перестройкой (беременность, аборт, дизовариальные расстройства, климакс).
Длительное существование сердечно-сосудистых расстройств без четкой органической патологии сердца склоняет в пользу диагноза нейроциркуляторной дистонии. Изменения ЭКГ касаются только конечной части желудочкового комплекса. При нормальных размерах сердца и нормальном положении электрической оси регистрируются двухфазные или отрицательные зубцы Т, особенно в грудных отведениях.Чтобы точнее интерпретировать нарушения ЭКГ, предложен ряд функциональных и фармакологических проб. Пробы с гипервентиляцией и ортостатическая приводят к появлению или углублению изоэлектрических или отрицательных зубцов Т в грудных отведениях. После прекращения пробы ЭКГ приближается к исходному уровню. Пробы с пропранололом и хлоридом калия при положительных результатах характеризуются переходом отрицательного или двухфазного зубца Т в положительный. Положительные результаты пробы чаще наблюдаются при нейроциркуляторной дистонии, указывая, что изменения конечной части желудочкового комплекса связаны с функциональными нарушениями. Однако не следует переоценивать дифференциально-диагностическое значение этихпроб. Положительная проба с пропранололом скорее говорит о повышенной активности симпатико-адреналовой системы, что бывает и при коронарной патологии. Вело-эргометрическая проба у большинства больных отрицательная. Больные часто отказываются ее проводить до достижения диагностических критериев из-за боязни или усталости. В этих случаях большую ценность приобретают другие нагрузочные пробы. Дипиридамоловая проба у’этих больных, как правило, отрицательна. Изопротереноловая проба изредка бывает ложноположительной при гипер-симпатикотонии. Большую диагностическую ценность имеет чреспищеводная электрическая стимуляция предсердий.
У больных этой категории крайне важно проведение всего комплекса нагрузочных проб. Если все пробы отрицательны, то диагноз ИБС с уверенностью снимается. Если часть проб положительна, то больным необходимо сделать коронарографию. Исключение коронарной патологии позволяет более четко сформулировать диагноз и выбрать лечение.
При установлении диагноза нейроциркуляторной дистонии нужно учитывать возможные варианты течения заболевания (от легкого до тяжелого). Для легкого характерны относительная моносимптоматика, возможно спонтанное исчезновение симптомов, сохранение трубоспособ-ности. ЭКГ, как правило, изменена незначительно. Лекарственная терапия часто не нужна. Среднетяжелое заболевание длительное, с обилием симптомов, снижением или временной утратой нетрудоспособности; больным необходима медикаментозная терапия. Тяжелое течение характеризуется стойкостью и множественностью патологических симптомов без тенденции их к исчезновению, трудоспособность снижена.
Тяжесть клинических проявлений нейроциркуляторной дистонии определяется главным образом выраженностью тахикардиального и астенического синдромов, а также наличием вегетативно-сосудистых пароксизмов, присоединением кардиофобии и других выраженных психоэмоциональных расстройств. Среди множества жалоб больного нейроциркуляторной дистонией нужно выделять скупые, но вполне поддающиеся идентификации симптомы стенокардии напряжения. Надо учитывать возможность сочетания ИБС и нейроциркуляторной дисточнии, что дает возможность поставить оба диагноза одновременно. Обычно в таких случаях врач опирается на данные коронарографии.
Диагностика стенокардии
Стенокардия в переводе с латинского означает «грудная жаба». Это заболевание, основным проявлением которого является болевой приступ за грудиной, реже – в области сердца.
Боль при стенокардии имеет давящий характер, отдает в челюсть, спину, руки и даже зубы. Иногда подобные приступы сопровождаются также слабостью, тошнотой, одышкой и повышенной потливостью. Как правило, такая боль за грудиной возникает в результате перенапряжения, на фоне стресса, эмоционального возбуждения или после плотного обеда.
Продолжительность приступа 1-15 минут. Для того чтобы уменьшить боль, нужно успокоиться, посидеть или полежать, отдохнуть и попытаться расслабиться. Также помогают препараты, способствующие усилению кровоснабжения миокарда и расширяющие сосуды сердца (как правило, в качестве первой помощи врачи рекомендуют нитроглицерин).
Если у человека наблюдаются подобные приступы, ему требуется качественное обследование. Диагностика стенокардии складывается из визуального осмотра врачом и сочетания клинико-лабораторных и специальных кардиологических методов исследования.
Клинический осмотр
Клинический осмотр включает в себя детальный опрос больного и составление истории заболевания. Это необходимо для установления причины, предварительной оценки степени тяжести заболевания и прогноза. Изучаются жалобы больного, оценивает интенсивность и локализация болевого синдрома, а так же способы устранения боли.
Затем доктор определяет индекс массы тела (так как ожирение является одним из предрасполагающих факторов развития стенокардии). Подсчитывает частоту сердечных сокращений (ЧСС), параметры пульса и артериальное давление на обеих руках, и выслушивает сердце с помощью фонендоскопа.
Лабораторная диагностика нацелена на выявление уровня гемоглобина, холестерина, глюкозы, липидов, креатинина и некоторых других веществ. Эти анализы подтверждают наличие атеросклероза, как предрасполагающего фактора стенокардии.
Что касается диагностики инструментальной, то она включает в себя: ЭКГ, ЭхоКГ, рентгенографию органов грудной клетки, нагрузочные тесты, холтеровское мониторирование, коронарную ангиографию и томографию миокарда.
Электрокардиография в 12 отведениях является обязательным методом исследования, необходимым для выявления ишемии миокарда (кислородного голодания сердечной мышцы), характерного для стенокардии. Зачастую на ЭКГ не отмечается никаких изменений. Это возможно при проведении исследования в состоянии покоя. Именно поэтому так важно и информативно зарегистрировать ЭКГ во время болевого приступа.
Рентгенография органов грудной клетки
У больных стабильной стенокардией этот метод не имеет большого значения. Его проводят при подозрении на порок сердца, заболевания легких или сердечную недостаточность, повлекших за собой стенокардию. Благодаря этому исследованию можно обнаружить увеличение размеров сердца, застой крови в легких, отложение кальция в сердечной мышце и увеличение предсердий. Все это имеет большое значение для определения прогноза стенокардии.
Нагрузочные пробы
Нагрузочные пробы проводят для того, чтобы изучить, как реагирует сердце пациента на ту или иную нагрузку. Для исследования используется велоэргометр или тредмил (беговая дорожка).
Холтеровское мониторирование
Холтеровское мониторирование – это исследование, с помощью которого наблюдают за работой сердца в течение суток. Носимый портативный регистратор проводит круглосуточную запись ЭКГ и передают информацию о работе сердца в компьютер. Благодаря такому исследованию фиксируются все нарушения сердечного ритма, болевые и безболевые приступы ишемии миокарда.
Коронарная ангиография – это на данный момент основной и наиболее достоверный способ диагностики состояния сосудов сердца. Его проводят тогда, когда необходимо решить вопрос о выборе оптимальной терапии стенокардии: медикаментозное лечение или оперативное вмешательство. Коронарная ангиография позволяет определить наличие, месторасположение, протяженность и характер атеросклеротического поражения сосудов. А так же спазм артерий, тромбоз, изъязвление, кальциноз и аномалии развития сосудов сердца. Определив степень сужения сосуда, можно понять, насколько оно влияет на кровоснабжение сердца. Отсюда делается вывод, достаточно ли медикаментозной терапии или требуется хирургическая замена сосудов.
Мультиспиральная компьютерная томография сердца и коронарных сосудов
Мультиспиральная компьютерная томография сердца и коронарных сосудов (МСКТ) необходима для определения атеросклероза сосудов сердца, выявления врожденных и приобретенных пороков, для исследования кровотока и обнаружения кальциноза.
Как правило, назначают МСКТ в следующих ситуациях:
- В ходе обследования женщин в возрасте 55-75,а мужчин 45-65 лет, не имеющих установленных сердечно-сосудистых заболеваний. Целью МСКТ является выявление начальных признаков атеросклероза – основы стенокардии.
- Пациентам старше 65 лет, жалующимся на боль в грудной клетке и не имеющим при этом установленного диагноза ИБС (ишемическая болезнь сердца).
- Для проведения дифференциальной диагностики между хронической сердечной недостаточностью ишемического характера и болями другого происхождения, например, миокардита.
Эндоваскулярная эхокардиография
Эндоваскулярная эхокардиография (ЭхоКГ) дает наиболее полную оценку характера поражения сосудов сердца. Благодаря этому исследованию у врачей появляется возможность детально оценить и рассмотреть атеросклеротическую бляшку, установить вероятность образования тромба. Но в настоящее время эндоваскулярная ЭхоКГ не входит в перечень обязательных исследований больных стенокардией и выполняется в случае необходимости по назначению лечащего врача.
Стенокардия
Понятие «стенокардия» объединяет различные виды болевых симптомов в области сердца, возникающих преимущественно во время интенсивной физической нагрузки. На языке медицины это признак ишемии миокарда, который дает о себе знать приступами на 15-20 минут и приходит при приеме нитроглицерина. Симптомы могут давать о себе знать одновременно или единичными проявлениями, это затрудняет первичную диагностику. При появлении первых настораживающих признаков важно немедленно обратиться за медицинской помощью, т.к. стенокардия является верным предвестником инфаркта миокарда и указывает на серьезные нарушения в работе сердечной мышцы.
Классификация и симптомы стенокардии
В зависимости от симптоматической картины выделяют:
- стабильный тип заболевания, протекающий в неизменной форме и требующий самого серьезного лечения;
- нестабильная стенокардия – наиболее опасная, носящая первичный характер или каждый раз дающая о себе знать новыми симптомами;
- стенокардия напряжения выступает неизменным признаком возрастания физической активности;
- стенокардия покоя не имеет четких причин и может проявляться даже во сне, сопровождается чувством паники, удушьем, набором вегетативных расстройств.
Отличить стенокардию напряжения от других заболеваний сердечной мышцы позволяют характерные признаки:
- давящая жгучая боль;
- отдача под левую лопатку, в шею или руку;
- заметные колебания пульса и давления.
Любые признаки стенокардии должны стать поводом для обращения к профильному врачу для уточнения диагноза и назначения соответствующего лечения.
Причины стенокардии
Многолетнее изучение стенокардии позволяет точно назвать физиологический механизм развития заболевания. Вследствие нарушения питания и обмена веществ просвет артерий постепенно сужается за счет атеросклеротических бляшек. Ухудшение кровотока вызывает кислородное голодание клеток сердечной мышцы, что становится причиной явных и достаточно сильных болевых ощущений. Одновременно может возникать спазм сосудов, вызванный нервным перенапряжением или переохлаждением организма.
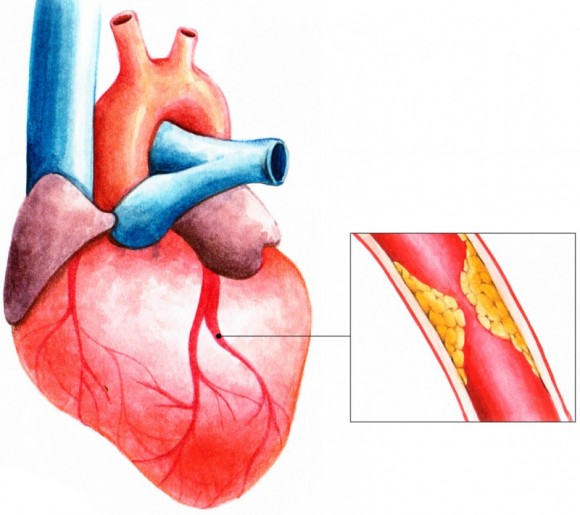
Появление и накопление на стенках сосудов атеросклеротических бляшек часто спровоцировано:
- симптомами артериальной гипертензии;
- курением;
- ожирением;
- симптомами сахарного диабета;
- гиподинамией, малоподвижным образом жизни;
- неудовлетворительным качеством питания.
Процесс уменьшения просвета артерии происходит постепенно. При его сужении на 50% и более кровоток заметно ухудшается, что приводит к нарушениям в работе сердечной мышцы. Физическая активность и психоэмоциональное напряжение способствуют усугублению ситуации, заставляя сердце работать в интенсивном режиме на фоне кислородного голодания. Недостаток кислорода становится причиной нарушения питания мышечной ткани, что вызывает характерный болевой синдром с признаками удушья и давления в области сердца.
Факторы риска, запускающие процесс сужения сосудов из-за образования склеротических бляшек
При постановке первичного диагноза специалист обязательно принимает во внимание возможное действие одного или нескольких следующих факторов:
- гиперлипидемия – нарушения обмена холестерина с одновременным снижением липопротеидов высокой плотности;
- ожирение, вызванное преобладанием в рационе животных жиров и калорийных блюд на фоне недостатка злаковых, овощей, фруктов и бобовых;
- гиподинамия – недостаток движения, запускающий развитие ожирения на фоне накопления холестерина;
- артериальная гипертензия – спутник ишемической болезни сердца вследствие кислородной недостаточности;
- анемия – снижение уровня гемоглобина на фоне общей слабости организма;
- сахарный диабет второго типа, который считается одним из наиболее опасных факторов риска;
- табачная зависимость – способствует уменьшению объема кислорода в крови, повышает давление и способствует спазмированию артерий, суженных из-за накопления атеросклеротических бляшек.
Достаточно действия хотя бы двух факторов, чтобы стенокардия приобрела серьезный характер и потребовала немедленного вмешательства специалиста.
Методы диагностики стенокардии
Поставить пациенту точный диагноз помогают лабораторные и инструментальные методы обследования. Анализ крови позволяет определить:
- уровень общего холестерина и так называемых липидных фракций;
- показатели свертываемости крови;
- уровень глюкозы;
- маркеры системного воспаления;
- наличие в составе крови прочих веществ, влияющих на обмен холестерина и уровень насыщенности крови кислородом.
В числе инструментальных методов диагностики особое значение имеют:
- ЭКГ на пике приступа стенокардии;
- суточный ЭКГ мониторинг, позволяющий выявить отклонения в работе сердца в различных внешних условиях;
- ЭхоКГ – выявляет ишемические изменения и нарушения в процессе сокращения сердечной мышцы;
- велоэргометрия – выявляет предельный уровень нагрузки для пациента без риска появления симптомов стенокардии;
- стресс-эхогокардиография с применением ультразвуковых волн;
- компьютерная томография структуры сердца;
- коронарография – рентгенография с введением контрастного вещества.
На основании полученных результатов разрабатывается лечебный курс и принимается решение об оперативном вмешательстве.
Лечение стенокардии
Поскольку стенография развивается на фоне ишемической болезни сердца, важно устранить первопричину заболевания, чтобы затем справиться с сопутствующими признаками. Одновременно принимаются меры по снятию болевого синдрома и предупреждение новых приступов.
Первой помощью при стенокардии является прием нитроглицерина, снижающего боль. Постоянный лечебный курс делает акцент на приеме антиишемических препаратов, благодаря которым сердце продолжает стабильно работать в условиях нехватки кислорода. Расширить просвет кровеносных сосудов позволяет стентирование и аортокоронарное шунтирование, возвращающее артериям проводящую способность. Прочие клинические рекомендации при стенокардии подбираются с учетом состояния пациента, его возраста и степени выраженности сердечной патологии.
Прогноз лечения
Отсутствие своевременной помощи при появлении стабильных признаков стенокардии может стать причиной обширного инфаркта миокарда с высоким риском летального исхода. Напротив, своевременное лечение позволяет контролировать возникновение новых приступов, снизить их частоту и обеспечить пациенту полноценную здоровую жизнь.
Профилактика стенокардии
Снизить риск развития заболевания позволяет контроль веса и артериального давления, здоровый образ жизни, отказ от курения, полноценная физическая активность, сохранение стабильного психоэмоционального состояния, лечение сахарного диабета.
Лечение стенокардии в АО «Медицина» (клиника академика Ротйберга)
Лучшие кардиологи АО «Медицина» (клиника академика Ройтберга) в ЦАО Москвы готовы провести осмотр и назначить полный комплекс обследований для постановки точного диагноза. Быстро пройти все исследования можно в диагностическом отделении клиники, что сэкономит время и позволит получить достоверные результаты. Уточнить время приема специалистов и записаться на обследования вы можете по телефону +7 (495) 775-73-60.
Частые вопросы
Чем опасна стенокардия?
В случае пренебрежительного отношения пациента к своему здоровью и отказа от медицинской помощи частота приступов может нарастать, а болевые ощущения усиливаться. Дальнейшее уменьшение просвета может стать причиной острого кислородного голодания и развития инфаркта миокарда с неблагоприятным прогнозом.
Как снять приступ стенокардии в домашних условиях?
При появлении первых болевых ощущений следует немедленно прекратить работу или движение, принять сидячее или лежачее положение, положить под язык таблетку нитргоглицерина, который всегда должен быть под рукой. При потемнении в глазах и ухудшении восприятия стоит попросить окружающих о помощи. Важно постараться зафиксировать состояние, предшествующее приступу, и длительность последнего, чтобы сообщить о нем лечащему врачу.
Как определить стенокардию?
В числе характерных признаков стенокардии – сильная давящая боль в области сердца с отдачей в периферические части тела, ощутимые колебания пульса и давления. Приступ наступает при резкой физической или психоэмоциональной нагрузке и сходит на нет в течение 15-20 минут. Провести дифференцированную диагностику и точно назвать причину заболевания сможет только лечащий врач.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Стенокардия
Что такое стенокардия
Смертность от заболеваний системы кровообращения в течение многих лет стабильно занимает первое место по причинам смерти в развитых и развивающихся странах.
Многие заболевания сердца клинически проявляются неприятным синдромом стенокардии.
Стенокардия (лат. Angina Pectoris – грудная жаба) – это болевой синдром в грудной клетке, одно из проявлений ишемической болезни сердца (ИБС). Возникает вследствие недостаточности кровоснабжения сердечной мышцы из-за сужения артерий, питающих сердце, называемых коронарными артериями. Чаще болеют мужчины в возрасте старше 40 лет.
Классификация
Клинически выделяют несколько типов стенокардии по характеру течения. Это удобно для определения тактики лечения:
- Стабильная стенокардия напряжения – приступы возникают при физических нагрузках. Боль или дискомфорт снимаются покоем или приемом нитроглицерина;
Нестабильная стенокардия – может возникать в спокойном состоянии без явных провоцирующих факторов или при таких нагрузках, которые ранее боль не вызывали. Прогрессирование симптомов – опасное состояние, которое может привести к инфаркту миокарда. Различают:
- впервые возникшую – появляется в течение 2 месяцев после первого болевого приступа;
- прогрессирующую – боль возникает при меньших физических усилиях, в покое, длится дольше, эффективность принимаемых препаратов снижается;
- раннюю постинфарктную или послеоперационную стенокардию – симптомы возобновляются после перенесенного инфаркта или операции по устранению ИБС.
Причины возникновения стенокардии
Основная причина появления заболевания – атеросклероз коронарных артерий, в англоязычной литературе болезнь чаще называют коронарной болезнью сердца. Холестерин накапливается на стенках сосудов, вызывает образование бугорков, атеросклеротических бляшек. Бляшки сужают просвет артерии, уменьшая количество поступающей крови ниже участка сужения. Но так как в состоянии покоя потребность в кислороде минимальна, кровоток к сердечной мышце достаточен. При физических нагрузках или психоэмоциональном перенапряжении сердцу требуется гораздо больше кислорода, но имеющееся сужение препятствует усилению кровотока, возникает недостаток кровоснабжения участка сердца, возникает кислородное голодание, или ишемия. Когда же боль у человека со стенокардией напряжения вдруг появляется в покое, то, как правило, это означает резкое измерение кровообращения в коронарных артериях, присоединение спазма или тромбоза. Это состояние называют нестабильной стенокардией.
Развитию стенокардии способствует неправильный образ жизни:
- Артериальная гипертония
- Сахарный диабет
- Хроническая болезнь почек
- Курение, употребление алкоголя, переедание
- Неправильное питание (употребление жирной, калорийной, высокоуглеводной пищи)
- Малоподвижный или сидячий образ жизни
- Хронический стресс, депрессия;
- Невнимательное отношение к своему здоровью, игнорирование медицинских осмотров.
Симптомы стенокардии
Описывая свои ощущения, пациенты обычно жалуются на:
- давящую боль за грудиной, в левой половине грудной клетки;
- жжении в груди, как при изжоге;
- боль, которая может отдавать в правую или левую руку, шею, нижнюю челюсть;
- нехватку воздуха, одышку.
Провоцировать недомогания могут не только физическая нагрузка или эмоциональное перенапряжение, но и переедание, резкое снижение температуры окружающей среды, повышение артериального давления и т.д. Длительность приступа – от 2-х до 15 минут. Боль может быть терпимой, либо ярко выраженной, но часто сопровождается страхом.
При первых признаках или симптомах заболевания важно сразу же обратиться к врачу. Кардиологический центр ФНКЦ ФМБА предлагает пациентам профессиональную консультацию и программы обследования.
Диагностика
Диагноз стенокардии ставится на основе клинических признаков заболевания, то есть на характерных жалобах пациента. Однако для уточнения причины, степени, стадии, функционального класса заболевания необходимо провести некоторые инструментальные обследования:
- ЭКГ
- Нагрузочную (провокационную) пробу с физической нагрузкой;
- ЭХО-КГ;
- Коронароангиографию (инвазивную или мультиспиральную компьютерную томографию);
- Лабораторные анализы.
Профилактика стенокардии
Стенокардия – хроническое заболевание сердца, которое снижает работоспособность и качество жизни, может перерасти в инфаркт миокарда. Профилактика направлена на лечение и контроль за течением заболевания, предупреждение развития ИБС. Поэтому важно придерживаться рекомендаций лечащего врача и выполнять все его предписания.
К дополнительным профилактическим мерам относят:
- контроль веса и его снижение, при необходимости;
- контроль артериального давления;
- изменение образа жизни: отказ от курения и употребления спиртосодержащих напитков;
- диета – отказаться от соленого, жирного, острого, копчёного;
- стабилизация психоэмоционального состояния;
- лечение сопутствующих заболеваний – сахарного диабета, ожирения;
- лечебная физкультура.
Чтобы не допустить появления стенокардии, важно периодически наблюдаться у кардиолога. В нашем центре ФНКЦ ФМБА вы можете пройти комплексное исследование сердца, чтобы своевременно принять меры по профилактике или лечению заболевания.
Как лечить стенокардию
В кардиологическом центре ФНКЦ ФМБА успешно применяют передовые методы лечения стенокардии:
- Оптимальное медикаментозное лечение. Может проводиться амбулаторно либо стационарно в отделении кардиологии. Лечение подразумевает прием медикаментозных препаратов –В-адреноблокаторов, антиагрегантов, статинов, нитратов и пр.;
- Аортокоронарное шунтирование – операция, позволяющая обойти место поражения (сужения) сосуда с помощью шунтов (сосудистых протезов), создавая параллельный канал для тока крови к миокарду;
- Стентирование коронарных артерий – малотравматичный способ лечения, при котором через миниатюрный катетер к суженному участку коронарной артерии подводится стент (распорка), насаженный на баллон. Баллон раздувают жидкостью, стент расправляется, отдавливая бляшку, сужающую просвет артерии, баллон быстро сдувается и удаляется. Стент как распорка остается в просвете артерии, предотвращаю повторное сужение и обеспечивая нормальный кровоток.
В нашей клинике проводятся уникальные операции с минимальной инвазией, а также качественная диагностика различных заболеваний сердца. Специалисты кардиологического центра ФНКЦ ФМБА успешно применяют в своей работе передовые европейские методы лечения. Постоянно повышают квалификацию и обмениваются опытом на международных конференциях.
Стенокардия
Стенокардия – одно из проявлений заболевания сердечно-сосудистой системы. Лечение такого заболевания можно доверить только высококлассным специалистам. В нашем центре на протяжении более 30 лет накоплен огромный опыт лечения патологии сердечно-сосудистой системы. Современные методы хирургического лечения позволяют не только устранить симптомы заболевания, но и продлить жизнь нашим пациентам. В центре выполняется более 3500 эндоваскуляряных (малоинвазивных) операций (через небольшой разрез кожи):
Лечение стенокардии и других заболеваний сердечно-сосудистой системы в нашем центре выполняются как на платной основе, так и по программе ВТМП (квота). Если вы хотите пройти лечение в нашем центре Вам необходимо записаться на консультацию по телефонам (пн – пт 9:00-16:00): 8 (495) 201-68-33 , 8 (499) 394-33-04 .
Ждем Вас в нашем центре!
Определение
Стенокардия (устаревшее: грудная жаба) — заболевание, проявляющееся болью, чувством дискомфорта за грудиной или чувством нехватки воздуха. Боль обычно связана с физической или эмоциональной нагрузкой, но также может появляться в покое, при приеме пищи и при выходе на холод. Обычно болевой синдром длиться не более 10-15 минут и может «отдавать» в левую руку, между лопаток, шею, нижнюю челюсть. Боль исчезает при прекращении физической нагрузки или приёме нитроглицерина под язык.
Причины развития

Стенокардия возникает во время недостаточности питания сердца. Причинами недостаточного питания являются несоответствие между потреблением миокарда (сердечной мышцы) и доставкой крови по коронарным артериям.
Наиболее частая причина (более 90% случаев) является атеросклеротическое поражение коронарных артерий (сосудов, которые поставляют кровь к миокарду). Атеросклеротическое поражение – отложение холестерина на стенках сосудов и дальнейшее образование атеросклеротических бляшек. В результате образования атеросклеротических бляшек нарушается ток крови к сердцу. При физической или другой нагрузке, когда увеличивается потребность сердца в кислороде, сосуды сердца не могут обеспечить полноценную доставку крови к миокардку из-за атеросклеротических бляшек. В этот момент наступает ишемия миокарда, что проявляется в виде стенокардии.
Клиническая картина
Пациенты со стенокардией, как правило, ощущают дискомфорт или боль в области груди, однако стенокардия еще может проявляться чувством нехватки воздуха и нарушением ритма сердца. Боль обычно давящего, сжимающего, жгучего или разлитого характера. Болевой синдром пациенты описывают, прикладывая сжатый кулак или раскрытую ладонь к грудине.
Боль часто «отдает» в межлопаточную область, левое плечо (реже правое плечо), левую руку, шею, челюсть (причем чаще в зубы с левой стороны); одним из редких проявлений стенокардии могут быть боль в эпигастральной области (что может сопровождаться тошнотой, рвотой, изжогой и даже коликами) или боль в области головы, что сильно затрудняет диагностику.
Приступы стенокардии обычно возникают при физической нагрузке, сильном эмоциональном стрессе, после приёма большого количества пищи или пребывания на холоде, а также при повышении артериального давления.
Продолжительность приступов длиться от 1 до 15 минут и исчезают при прекращении нагрузки или приёме нитроглицерина (изокета). Если болевой синдром длится более 25 минут развивается некроз миокарда (инфаркт миокарда).
Одышка может быть эквивалентом боли у больных с безболевой формой стенокардии или же сопровождает приступ боли (в большинстве случаев). Нарушения сердечного ритма являются менее постоянным признаком стенокардии. В некоторых случаях больные жалуются на то, что во время приступов ощущают ускоренное сердцебиение или «замирание сердца».
Классификация стабильной стенокардии (стенокардии напряжения):
- I функциональный класс – приступы загрудинных болей возникают достаточно редко. Боли возникают при необычно большой, интенсивной нагрузке.
- II функциональный класс – приступы развиваются при быстром подъеме по лестнице, быстрой ходьбе, особенно в морозную погоду, на холодном ветру, иногда после еды.
- III функциональный класс – выраженное ограничение физической активности, приступы появляются при обычной ходьбе до 100 метров, иногда сразу при выходе на улицу в холодную погоду, при подъеме на первый этаж, могут провоцироваться волнениями.
- IV функциональный класс – происходит резкое ограничение физической активности, пациент становится неспособным выполнять любую физическую работу без проявления приступов стенокардии; характерно, что могут развиваться приступы стенокардии покоя – без предшествующей физической и эмоциональной нагрузки.
Диагностика

Лабораторные анализы.
- Клинический анализ крови.
- Биохимический анализ крови – пациентам со стенокардией необходимо исследовать липидный профиль (показатели общего холестерина , липопротеиды высокой плотности (ЛПВП) , липопротеиды низкой плотности (ЛПНП) и уровень триглицеридов ) для оценки сердечно-сосудистого риска и необходимости коррекции. Также определяют уровень креатинина для оценки функции почек.
- Оценка уровня сахара крови. Для выявления сахарного диабета как сопутствующей патологии при ИБС оценивают уровень глюкозы натощак или проводят тест толерантности к глюкозе.
- При наличии клинических признаков дисфункции щитовидной железы определяют уровень гормонов щитовидной железы в крови.

Инструментальные методы

Коронарография – “золотой стандарт” в кардиологии при ишемической болезни сердца.
Коронарография (или коронарная ангиография) – метод диагностики состояния коронарного русла. Она позволяет определить локализацию и степень сужения коронарных артерий.
Лечение
Цели лечения:
- Выявление и лечение заболеваний, ухудшающих течение и клинические проявления стенокардии.
- Уменьшение факторов риска атеросклероза.
- Предупреждение развития осложнений (инфаркта миокарда или внезапной сердечной смерти).
Способы лечения:
- Уменьшение факторов риска и изменение образа жизни
- Адекватная медикаментозная терапия
- Восстановление коронарного кровотока (баллонная ангиопластика и стентирование или операция коронарного шунтирования)
Медикаментозная терапия
Лекарственные препараты, влияющие на прогноз (назначаются врачом-кардиологом при отсутствии противопоказаний)
- Препараты препятствующие образованию тромбов (ацетилсалициловая кислота). Они препятствуют агрегации тромбоцитов, то есть препятствуют тромбообразованию.
- Бета-адреноблокаторы (Метапролол, Атенолол, Бисапролол и другие). Блокируя специальные рецепторы уменьшают потребность миокарда в кислороде, тем самым нормализуя баланс в потребности и доставки кислорода по суженным коронарным артериям.
- Ингибиторы ангиотензин-превращающего фермента (Периндоприл, Эналаприл, Лизиноприл и другие). Прием этих препаратов значительно снижает риск смерти от сердечно-сосудистых заболеваний, а также вероятность развития сердечной недостаточности

Восстановление коронарного кровотока


