Что такое атеросклероз?
Хроническое заболевание, вследствие которого происходит поражение артерий, отложение липидов, разрастание и воспаление фибрина, называется атеросклероз сосудов. На начальных стадиях развития патологические признаки болезни отсутствуют, но по мере прогрессирования симптомокомплекс становится выраженный. Если лечение несвоевременно или неадекватно, возникают тяжелые осложнения, вплоть до летального исхода.
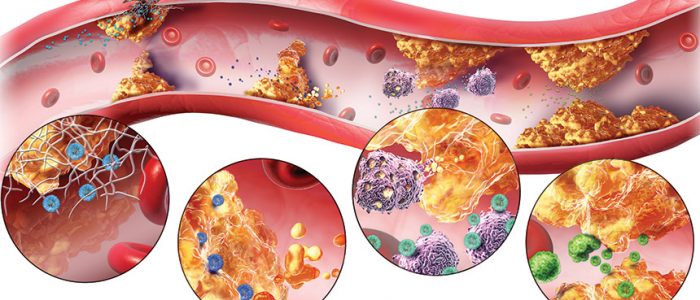
Хроническое заболевание, вследствие которого происходит поражение артерий, отложение липидов, разрастание и воспаление фибрина, называется атеросклероз сосудов. На начальных стадиях развития патологические признаки болезни отсутствуют, но по мере прогрессирования симптомокомплекс становится выраженный. Если лечение несвоевременно или неадекватно, возникают тяжелые осложнения, вплоть до летального исхода.
Препараты при атеросклерозе
Препараты линии Диэнай подходят как при уже диагностированном атеросклерозе, так и для профилактики атеросклероза сосудов. В данном случае разница будет лишь в длительности приема и в количестве препаратов.
Например, для профилактики атеросклероза сосудов головного мозга можно принимать Мидивирин – источник олигонуклеотидов и природного таурина.
Для профилактики атеросклероза сосудов сердца – можно взять один базовый Диэнай либо в сочетании с Веномакс, – источник олигонуклеотидов и биофлавоноидов, препарат чистит сосуды и укрепляет стенки сосудов.
Для профилактики атеросклероза сосудов нижних конечностей – можно также взять Веномакс, но в комплексе с Веномакс Аксиома. Веномакс Аксима ускоряет отток лимфы из тканей, в которых снижено кровообращение, устраняет отеки нижних конечностей.
В случаях прогрессирующего атеросклероза можно порекомендовать следующие комплексы:
- Атеросклероз сосудов головного мозга, – препараты:
- 1-й месяц: Диэнай 70 капсул
- 2-й месяц: Веномакс 50 капсул + Вазомакс 30 капсул
- 3-й месяц: Мидивирин 70 капсул
- 4-й месяц: Нейростим 50 капсул
- 5-й месяц: Нейростим Индиго 10 капсул
- Облитерирующий атеросклероз сосудов нижних конечностей, – препараты:
- 1-й месяц: Диэнай + Веномакс Аксиома 10 капсул
- 2-й месяц: Веномакс + Веномакс Аксиома
- в дальнейшем можно повторить
- Атеросклероз сосудов сердца, – препараты:
- 1-й месяц: Диэнай 70 капсул + Вазомакс 30 капсул
- 2-й месяц: Веномакс 50 капсул + Веномакс Аксиома 10 капсул
- в дальнейшем можно повторить
Диэнай и Веномакс – снижают уровень холестерина и триглицеридов в крови, а также обладают иммуномодулирующими свойствами.
Нейростим – молекулярное питание для нервной ткани.
Мидивирин – хороший препарат для сосудов головного мозга.
Свойства Веномакс включает в себя антиоксидантные и гиполипидемические свойства растительных флавоноидов. Экспериментальные и клинические исследования показали, что эти соединения обладают способностью эффективно «умиротворять» агрессивные радикалы кислорода, повреждающие сосудистые клетки, снижать синтез холестерина, активировать биологическое окисление жирных кислот и подавлять воспалительный процесс в сосудах. Последнее является весьма важным, поскольку в результате воспаления атеросклеротическая бляшка становится нестабильной и в любой момент может наступить ее разрыв, чреватый образованием тромба и развитием инфаркта миокарда.
Клинические испытания Диэнай показали, что уровень холестерина и триглицеридов в крови снижается на 25-30% в отличии от фармакологических препаратов статинов, оказывающих прямой подавляющий эффект на синтез холестерина, отмена приема Диэнай не вызывает резкого обратного действия, то есть еще более высокого повышения уровня холестерина. Диэнай можно и нужно принимать с традиционными гиполипидемическими препаратами, так как механизмы его антиатерогенного действия отличаются, а следовательно, дополняют и делают комплексным лечение мультифактериального атеросклероза.
Дозировка: начинаете прием с 1 капсулы в день, затем через каждые 3 дня увеличиваете дозировку на 1 капсулу. Максимальная дозировка – 3-4 капсулы в день.
Причины
Причины развития атеросклероза сосудов хорошо известны, их можно разделить на две группы: изменяемые и те, которые не поддаются изменению.
К первой группе относится чрезмерное употребление калорийной и жирной пищи, низкая физическая активность, стрессы и вредные привычки. Постоянное переедание, употребление жареной, жирной и острой пищи способствуют повышению уровня холестерина и его отложению на сосудистых стенках.
Постоянное и чрезмерное употребление алкогольных напитков, как и курение, не только способствует изменению холестеринового обмена, но и вызывает спазм сосудов, повышает риск тромб образования.
Такие хронические заболевания как: гипертоническая болезнь, сахарный диабет и ожирение, являются условно изменяемыми причинами, но по отдельности, или хуже, в совокупности, способствуют прогрессированию атеросклеротического процесса.
Ко второй группе относятся: возраст, пол и наследственность. Риск развития атеросклероза сосудов повышается с возрастом.
Изучено, что мужчины чаще подвергаются болезни, чем женщины. Женщин, в какой-то мере защищает гормональный фон (преимущественно гормон эстроген).
Так же, доказана генетическая склонность к развитию атеросклероза сосудов, которая относится к особенным факторам риска.
 Кто рискует в первую очередь к содержанию ↑
Кто рискует в первую очередь к содержанию ↑
Причины развития атеросклероза сосудов хорошо известны, их можно разделить на две группы: изменяемые и те, которые не поддаются изменению.
Как лечить атеросклероз
Пациентов страдающих атеросклерозом сосудов волнует вопрос: «Излечимо ли заболевание?» Современная медицина считает, что полностью излечить атеросклероз невозможно, но остановить его прогрессирование вполне реально. Лечение атеросклероза сосудов – это длительный процесс, который должен начаться сразу же после выявления патологии. Всемирная Организация Здравоохранения разработала клинические рекомендации по методам лечения данной патологии.
Народные целители предлагают свои методы избавления от недуга. К примеру, Неумывакин рекомендует при атеросклерозе употреблять внутрь перекись водорода, утверждая, что это беспроигрышный метод исцеления. Однако перед этим следует проконсультироваться с врачом, ведь самолечение не всегда приводит к желаемому результату!

При несвоевременном оказании квалифицированной помощи эти осложнения часто приводят к летальному исходу!
Общие сведения
Атеросклероз – это одно из серьезных и опасных хронических заболеваний сосудов сердца и головного мозга, в которых образуются одиночные или множественные очаги холестериновых и липидных отложений, своеобразных атероматозных бляшек, состоящих из кальция, холестерина и соединительной ткани во внутренней оболочке артерий.
Артерия, у которой поражена стенка, становится менее эластичной и вследствие чего уплотняется. Постепенно разрастающаяся соединительная ткань и кальциноз приводят к деформированию и значительному сужению просвета между стенками артерии вплоть до ее полного закупорки, этим самым вызывая хроническую недостаточность снабжения кровью и ишемию органа, который питается через пораженную артерию. Возможна также острая закупорка артерий тромбами или содержимым от распавшегося субстанта атероматозной бляшки, что вызывает осложнения атеросклероза, приводит к образованию некроза (инфаркту) или гангрене в питаемом артерией органе.
Общее поражение всех артерий организма встречается довольно редко. Очень часто наблюдается закупорка сосудов определенных органов: головного мозга и сердца, нижних конечностей или почек. Прогрессирование атеросклероза выражается в том, что при интенсивной функциональной нагрузке на орган приток крови к нему оказывается недостаточным. Это приводит к неприятным ощущениям со стороны органа. Клиника заболевания варьируется в зависимости от локализации и распространения пораженных артерий. Атеросклероз имеет хроническое течение и является причиной утраты трудоспособности и даже преждевременной смерти.
К атеросклерозу располагает гипертония, ожирение, повышенный уровень нервно-психических нагрузок, высокие показатели уровня холестерина, сахарный диабет, нездоровый образ жизни, недостаточная двигательная активность, курение и пр. Средний возраст, в котором атеросклероз наиболее часто поражает человеческий организм от 40 до 45 лет. Мужчины подвержены атеросклерозу в 3, а иногда и в 4 р. чаще, чем женщины, это связано с тем что профилактика атеросклероза у сильного пола чаще воспринимается не серьезно. В частности курение и прием алкоголя мужчины продолжают, несмотря на угрозу заболевания.
Атеросклеротическое поражение аорты проявляется постепенно нарастающей артериальной гипертонии, шумами, появляющимися перед брюшным отделом аорты по восходящей. Осложнением в этом случае является недостаточное кровоснабжение головного мозга и как следствие – головокружения, обмороки, инсульты. Угрожающим для жизни больного является расслаивающаяся гематома аорты. Заболевание проявляется приступом боли, в грудной или в брюшной полости. Возникают все симптомы острой потери крови. Наиболее частым и опасным для жизни осложнением атеросклероза аорты является аневризма аорты, характеризующаяся внезапным разрывом с кровотечением в грудную полость или в забрюшное пространство, приводящее к смертельному исходу. Аневризма грудной аорты проявляется охриплостью голоса, грубыми систолическими шумами, дисфагией.
Проявления атеросклероза коронарных артерий
При поражении коронарных артерий больной жалуется на боли за грудиной, чувство слабости и утомляемости. Во время обострения болезни возникает чувство онемения в левой руке, одышка. Приступы сопровождаются страхом смерти, помутнением или полной потерей сознания. Опасность этого вида патологии состоит в высоком риске летального исхода из-за инфаркта миокарда.
При поражении коронарных артерий больной жалуется на боли за грудиной, чувство слабости и утомляемости. Во время обострения болезни возникает чувство онемения в левой руке, одышка. Приступы сопровождаются страхом смерти, помутнением или полной потерей сознания. Опасность этого вида патологии состоит в высоком риске летального исхода из-за инфаркта миокарда.
Осложнения атеросклероза
Осложнениями атеросклероза служат хроническая или острая сосудистая недостаточность кровоснабжаемого органа. Развитие хронической сосудистой недостаточности связано с постепенным сужением (стенозом) просвета артерии атеросклеротическими изменениями – стенозирующим атеросклерозом. Хроническая недостаточность кровоснабжения органа или его части ведет к ишемии, гипоксии, дистрофическим и атрофическим изменениям, разрастанию соединительной ткани и развитию мелкоочагового склероза.
К возникновению острой сосудистой недостаточности приводит острая закупорка сосудов тромбом или эмболом, что проявляется клиникой острой ишемии и инфаркта органов. В ряде случаев может происходить разрыв аневризмы артерии с летальным исходом.
Нарушения кровотока по другим артериям определяется проведением ангиографии – контрастной рентгенографии сосудов. При атеросклерозе артерий нижних конечностей по данным ангиографии регистрируется их облитерация. С помощью УЗДГ сосудов почек выявляется атеросклероз почечных артерий и соответственные нарушения функции почек.
Профилактика атеросклероза сосудов
Лучшее лечение атеросклероза — его профилактика. Она является необходимой с целью предотвращения возникновения первых признаков и симптомов заболевания, что позволит побороть атеросклероз уже на начальных стадиях. Профилактика заключается в первую очередь в диете: не злоупотреблять жирной пищей, а также обязательном отказе от курения. В случае наличия гипертонической болезни (гипертонии) необходимо поддерживать нормальные значения артериального давления с осуществлением его контроля, а также приема медикаментозных препаратов, предварительно проконсультировавшись у терапевта или кардиолога. При наличии сахарного диабета показано поддержание нормального уровня глюкозы в крови посредством приема сахароснижающих препаратов, назначенных эндокринологом, ежедневный контроль уровня глюкозы в крови, регулярное наблюдение у эндокринолога.
При подозрении на атеросклероз, необходим осмотр врача-специалиста:
Атеросклероз коронарных артерий
Недостаток кровоснабжения сердца вызывает боли в груди. Ощущения могут быть кратковременными до 15 минут, после физических нагрузок. Боли в груди сопровождаются следующими проявлениями у больного:
- одышка, появляется практически одновременно с болевым синдромом;
- головокружение;
- приступы тошноты, вплоть до рвоты.
Своевременное реагирование на симптомы атеросклероза коронарных артерий, способно предупредить инфаркт миокарда.
Типы атеросклероза подробно можно разделить на несколько: это и стадии развития, и формы заболевания, и степень формирования.
Суть заболевания
Для начала необходимо разобраться, что такое атеросклеротическая болезнь. Диагноз атеросклероз ставят пациентам с видимыми изменениями в состоянии сосудов. Их просвет сужается из-за наличия холестериновых отложений во внутренних оболочках капилляров и последующих проблем с кровоснабжением определенного органа, в области которого произошли патологические изменения сосудистого русла.
Прогрессирующие атеросклеротические изменения зачастую приводят к инвалидизации и даже к летальному исходу, если пациент не обращается к специалистам, не предпринимает попыток диагностировать и вылечить заболевание. Поражаются в первую очередь крупные сосуды эластического типа (это аорта и широкие артерии) и мышечно-эластического типа (сердца, мозга и сонные артерии).
По этой причине патологические изменения проявляются на сердце и головном мозге, они приводят к ишемии, инфаркту и инсульту. Заболеваемость сосудистыми патологиями, такими как атеросклероз, за последние десятилетия приобрела угрожающие масштабы.
По данным врачебной статистики, инвалидность из-за тяжелых последствий болезни люди получают даже чаще, чем после травм, инфекций и онкологии. Диагностируют атеросклероз чаще у мужчин, достигших 45-летнего возраста, женщины заболевают в 3–4 раза реже. Однако и у молодых пациентов проявления болезни специалисты регулярно фиксируют.
В первую очередь, атеросклероз – это нарушение обмена липидов и белков в стенках капилляров. При этом изменяется нормальный баланс бета-липопротеидов (они продуцируются в избыточном объеме), соотношение между протеинами, уровнем холестерина и фосфолипидов. В развитии заболевания можно определить несколько стадий:
Атеросклероз сосудов сердца и мозга
Атеросклероз сосудов сердца является основной причиной ишемической болезни сердца (ИБС). При данной форме заболевания в коронарных артериях формируются бляшки, сужающие и их просвет и, следовательно, затрудняющие приток крови к миокарду.

К ранним признакам, которые позволяют заподозрить атеросклеротическое поражение коронарного русла, относят:
- появление одышки при физической нагрузке, которая ранее хорошо переносилась;
- повышенную утомляемость, общую слабость;
- периодическое чувство нехватки воздуха, которое появляется без видимых на том причин;
- учащенное сердцебиение, ощущения перебоев в работе сердца.
Все это – ранние признаки атеросклероза сосудов сердца, которые с течением времени прогрессируют, симптоматика усугубляется. Кроме того, при естественном течении заболевания, со временем появляются и другие симптомы:
- боли в груди, левом плече, левой половине лица и шеи, лопатке;
- чувство сдавления, тяжести, жжения за грудиной;
- выраженная потливость;
- эпизоды панических атак, сопровождающиеся страхом смерти, выраженным психоэмоциональным возбуждением.

Такие яркие проявления болезни связаны с тем, что в условиях гипоксии сердечная мышца ослабевает. Она хуже справляется со своей работой, а ведь сердце – это жизненно-важный орган. К симптомам, связанным с дисфункцией сердечной мышцы, присоединяются и симптомы, отражающие реакцию центральной нервной системы.
Атеросклероз сосудов головного мозга служит основой для многих церебро-васкулярных заболеваний, в числе которых ишемический и геморрагический инсульты. Каким образом атеросклероз может привести к развитию острого нарушения мозгового кровообращения?
Все просто, ведь атеросклеротическая бляшка создает препятствие кровотоку, а когда она растет, ее диаметр может достигнуть критических значений и полностью перекрыть сосудистый просвет.
Кроме того, сосуды, пораженные атеросклерозом, всегда ослаблены, их стенки истончены, что создает условия для кровоизлияния.
Самые ранние симптомы атеросклероза сосудов мозга включают:
- общую слабость, вялость;
- снижение толерантности к умственным нагрузкам;
- эпизоды головокружения, шума в ушах;
- ухудшение памяти, а также концентрации внимания.
Если болезнь не лечится, прогрессирует, симптоматика закономерно усугубляется. При это появляется и ряд других симптомов, таких как:

- головные боли;
- нарушения сна;
- поведенческие расстройства, включающие эмоциональную лабильность;
- мелькания «мушек» перед глазами;
- обморочные состояния.
Подобные нарушения связаны с высокой чувствительностью нервных клеток к гипоксии. Когда приток артериальной крови ослабевает, нейроны испытывают нехватку кислорода, их функция нарушается. Каким образом это проявится – головной болью или же обмороком, будет зависеть от того, какая часть мозга испытывает гипоксию, насколько она обширна.
Такие яркие проявления болезни связаны с тем, что в условиях гипоксии сердечная мышца ослабевает. Она хуже справляется со своей работой, а ведь сердце – это жизненно-важный орган. К симптомам, связанным с дисфункцией сердечной мышцы, присоединяются и симптомы, отражающие реакцию центральной нервной системы.
Признаки и симптомы атеросклероза сосудов, кто болеет и как лечить
Ну а уж если вы обнаружили у себя повышенный уровень холестерина, не стоит вдаваться в панику. Очень важно то, из каких частей он будет состоять.
Медикаментозная терапия

Прием препаратов – это наиболее распространенный вариант лечения, который применяется на любой стадии развития заболевания. Какой врач лечит атеросклероз? Этим занимается кардиолог или терапевт, в зависимости от места локализации поражений. Ведется прием препаратов для комплексного воздействия на организм:
- Лекарства, нормализующие артериальное давление – например, Гидрохлортиазид, Индапамид, Кариол, Конкор, Биол и другие;
- Препараты для коррекции липидного обмена – Квестран, Зокор, Крестр, Пармидин, Ангинин и аналоги;
- Направленные на контроль уровня сахара – Сиофор, Дианормет, Глюкофаж, Глиформин, Минидаб, Толиназе, Амарил;
- Для поддержания метаболизма – Редуксин, Голдлайн, Орсотен и различные БАДы со слабительным эффектом.
Как бороться с атеросклерозом сосудов? Врачи уверены, что грамотная терапия включает комплексный подход. Необходимо совмещать прием медикаментов с правильным питанием, отказом от вредных привычек, занятием спортом. На начальной стадии остановить атеросклеротический процесс помогают и щадящие меры, а прием фармацевтических лекарств не требуется.
- Дилатация сосудов – вводится баллонный аппарат для раздавливания бляшек;
- Стентирование – аналогичный метод, но в зону сужения вводят саморасправляющийся стент;
- Шунтирование и эндартерэктомия – открытые виды хирургических вмешательств, отличающиеся длительным периодом восстановления;
- Ампутация конечностей – в некоторых ситуациях является необходимой мерой для сохранения жизни.
Основные причины проблемы
Причин для образования и развития проблем с сосудами и кровотоком существует много. Среди самых основных  можно отметить сильный недостаток физической активности на протяжении каждого дня и всей жизни в целом.
можно отметить сильный недостаток физической активности на протяжении каждого дня и всей жизни в целом.
Проблема может развиться из-за потребления большого количества сахара, жирных жареных продуктов, вредной рафинированной химической пищи, в которых присутствует большое количество холестерина.
Сильное поражение и изменение сосудов связано с иными распространенными патологиями, как разные формы диабета, лишний вес и повышенные показатели давления. Еще одной распространенной причиной и основанием развития является наследственность.
Сильное поражение и изменение сосудов связано с иными распространенными патологиями, как разные формы диабета, лишний вес и повышенные показатели давления. Еще одной распространенной причиной и основанием развития является наследственность.
Атеросклероз
Атеросклероз – заболевание, при котором на стенках артерий откладываются атеросклеротические бляшки (они состоят из холестерола и других соединений жиров, кальция, волокон соединительной ткани), что вызывает сужение просвета пораженных сосудов.
Атеросклероз распространен во всем мире и является ведущей причиной смертности во многих странах.
По артериальным сосудам кровь, обогащенная кислородом и необходимыми веществами, транспортируется к органам и тканям. В норме сосуды обладают эластичной и упругой стенкой, что необходимо для притока достаточного количества крови.
При сужении пораженных атеросклерозом сосудов приток крови к органам и тканям, получающим питание из данных артерий, снижается. Когда объем приносимой по артериям крови уменьшается до определенных критических значений, возникают проявления заболевания. Так, при поражении артерий сердца это могут быть боли в сердце, одышка, головокружение, учащенное сердцебиение. Кроме того, бляшки могут отрываться от стенки сосуда, вызывая его закупорку в более узком месте. Это может приводить к инфаркту, инсульту.
Причины появления атеросклеротических бляшек многообразны и не полностью изучены. К ним относится повреждение внутренней стенки артерий (может происходить при повышенном артериальном давлении, сахарном диабете), дислипидемия (нарушение соотношения различных видов жиров в организме), наследственная предрасположенность.
Лечение атеросклероза может быть хирургическим и консервативным. Хирургическое направлено на удаление атеросклеротических бляшек и восстановление просвета пораженного сосуда. Важную роль и в лечении, и в профилактике заболевания играет изменение образа жизни: соблюдение диеты, физические упражнения, отказ от вредных привычек (например, курения).
На ранних стадиях заболевания симптомы атеросклероза могут отсутствовать. Наиболее часто поражаются артерии сердца, головного мозга, нижних или верхних конечностей, почек. При этом возникают различные симптомы.
Поражение артерий сердца (коронарных артерий) может сопровождаться:
- болью сжимающего характера, дискомфортом за грудиной;
- болью в левой руке, плече, нижней челюсти или спине преимущественно слева;
- одышкой;
- тошнотой;
- учащенным сердцебиением;
- головокружением.
Симптомы поражения артерий головного мозга:
- внезапное онемение, слабость в руке, ноге, в мышцах лица преимущественно на одной стороне тела;
- внезапное нарушение речи (отсутствие способности к произнесению звуков, слов);
- нарушение понимания обращенной речи;
- резкое нарушение зрения на один или оба глаза;
- внезапное головокружение, нарушение походки, потеря координации;
- резкая головная боль.
Данные симптомы могут свидетельствовать о нарушении мозгового кровообращения (инсульте) или транзиторной ишемической атаке (при ней они проходят в течение 24 часов).
При поражении сосудов ног или рук:
- онемение рук или ног;
- чувство холода в руках или ногах;
- хромота, снижение силы мышц;
- боли в пораженных конечностях.
При поражении сосудов почек повышается артериальное давление. При этом могут возникать следующие симптомы:
- головная боль;
- тошнота;
- головокружение;
- потемнение в глазах.
Общая информация о заболевании
Атеросклероз – заболевание, при котором на стенках артерий откладываются атеросклеротические бляшки (они состоят из холестерола и других соединений жиров, кальция, волокон соединительной ткани), что вызывает сужение просвета пораженных сосудов.
Атеросклероз распространен во всем мире и является ведущей причиной смертности во многих странах.
Холестерол – жироподобное вещество, жизненно необходимое организму. Он входит в состав клеток, требуется для синтеза гормонов. Часть холестерола образуется самим организмом, часть поступает с пищей при употреблении животных жиров.
Холестерол переносится к тканям и клеткам с помощью специальных соединений с белком – липопротеинов низкой и очень низкой плотности. Их еще называют “вредным холестеролом”, так как именно они обладают способностью образовывать атеросклеротические бляшки.
Липопротеины высокой плотности (“полезный холестерол”) – соединения, которые забирают избыток холестерола из клеток и переносят его в печень, где он перерабатывается.
При высоком уровне холестерола в крови липопротеины высокой плотности не успевают “убирать” избыток холестерола из клеток и тканей, что приводит к отложению холестерола на стенках артерий. Таким образом, увеличение количества липопротеинов низкой и очень низкой плотности, а также снижение количества липопротеинов высокой плотности способствует развитию атеросклероза.
Точные причины повышения уровня холестерола в крови неизвестны. По мнению исследователей, он в большей степени зависит от способности организма производить холестерол и перерабатывать его излишки, так как 80 % холестерола образуется в организме, а не поступает с пищей. Несмотря на это определенные факторы способствуют повышению уровня холестерола в крови:
- характер питания – употребление жирной пищи с большим содержанием холестерола, трансжирных кислот (содержатся в твердых жирах, полученных из жидких жиров растительного происхождения), увеличивает уровень холестерола и повышает риск сердечно-сосудистых заболеваний;
- масса тела – при лишнем весе уровень холестерола имеет тенденцию к повышению;
- низкая двигательная активность;
- наследственная предрасположенность – способность организма к синтезу и переработке холестерола может передаваться по наследству;
- возраст – с возрастом уровень холестерола повышается, причем у женщин до периода менопаузы он ниже, чем у мужчин того же возраста, а период менопаузы уровень холестерола у них возрастает.
Заболевание развивается медленно. Первые изменения на стенках артерий могут возникать даже в детстве.
Атеросклеротические бляшки формируются в местах повреждения внутренней стенки артерий. В норме внутренняя поверхность артерий покрыта тонкой оболочкой – эндотелием. Одной из функций эндотелия является предотвращение адгезии (прилипания) элементов крови к стенкам неповрежденных сосудов. По различным причинам эндотелий на определенном участке повреждается. Это может быть обусловлено:
- высоким артериальным давлением;
- высоким уровнем холестерола в крови;
- сахарным диабетом;
- курением (вещества, поступающие в кровь при курении, оказывают токсическое действие на эндотелий).
В области повреждения возникает очаг воспаления. Развивается специфическая реакция, направленная на восстановление целостности эндотелия, что вызывает присоединение тромбоцитов и других клеток к очагу повреждения эндотелия. Липопротеины низкой и очень низкой плотности также задерживаются в очаге поврежденного эндотелия. Так постепенно образуется атеросклеротическая бляшка. Со временем в состав данного участка включаются волокна соединительной ткани, кальций и другие компоненты.
Атеросклеротические бляшки бывают стабильные и нестабильные. Стабильные растут медленно и не разрушаются. Нестабильные могут распадаться. Фрагменты распавшейся бляшки, застревая в сосудах, способны вызывать нарушения кровообращения. Закупорка сосудов в головном мозге может приводить к инсульту (острому нарушению мозгового кровообращения), нарушение кровообращения в сердце – к инфаркту.
С течением времени заболевание медленно прогрессирует. Изменение образа жизни, своевременное лечение, контроль уровня холестерола, сахара в крови, артериального давления способны остановить его развитие.
Кто в группе риска?
- Лица старшего возраста;
- имеющие близких родственников с заболеваниями сердца;
- пациенты с повышенным артериальным давлением;
- больные сахарным диабетом;
- пациенты с повышенным уровнем холестерола в крови;
- лица с повышенной массой тела;
- курильщики;
- ведущие малоподвижный образ жизни.
Важную роль в диагностике атеросклероза играют лабораторные исследования. Назначается комплекс анализов, которые позволяют выявить отклонения в обмене жиров, риск развития атеросклероза по нескольким показателям (липидный профиль). При этом понятие нормы для уровня холестерола и его фракций не всегда применимо – необходимо учитывать особенности конкретного пациента (возраст, пол, наличие сопутствующих заболеваний и другие показатели). Также проводятся обследования, в ходе которых оценивается степень сужения артерий, выраженность нарушения кровотока.
Основные лабораторные анализы:
- Холестерол – липопротеины низкой плотности (ЛПНП). ЛПНП переносят холестерол к тканям. При определенных условиях они способствуют формированию атеросклеротических бляшек. Уровень ЛПНП при атеросклерозе повышен.
- Холестерол – липопротеины высокой плотности (ЛПВП). Липопротеины высокой плотности осуществляют доставку холестерола из клеток и тканей в печень. Являются “полезными” липопротеинами, которые снижают риск развития атеросклероза. Чем выше содержание ЛПВП, тем ниже опасность атеросклероза.
- Холестерол общий. Характеризует общее количество всех видов липопротеинов, которые циркулируют в крови. Большая его часть образуется в печени, и примерно 10-20 % поступает с пищей. Основные превращения холестерола проходят в печени, поэтому уровень холестерола также является одним из показателей ее функции. При атеросклерозе он повышен. Однако главное не общий уровень холестерола, а соотношение отдельных его фракций. Так, содержание ЛПНП может быть сильно повышено при нормальном или незначительно превышающем норму общем холестероле.
- Триглицериды – соединения, которые образуются в кишечнике из жиров. Они используются в качестве источника энергии, и их избыток откладывается в жировой ткани. Данный анализ используется для оценки обмена жиров: при атеросклерозе уровень триглицеридов повышен.
- Липопротеин (a). Липопротеин (а) представляет собой комплекс липопротеина низкой
плотности и белка аполипопротеина (а). Аполипопротеин (а) способствует образованию атеросклеротических бляшек, поэтому повышение его уровня свидетельствует о высоком риске развития раннего атеросклероза. - Аполипопротеин A1. Является компонентом системы липопротеинов высокой плотности и способствует выведению лишнего холестерола из тканей. Анализ проводится для оценки риска атеросклероза. При дефиците аполипопротеина А1 риск развития атеросклероза повышен.
- Аполипопротеин B. Основной компонент всех липопротеинов, кроме липопротеинов высокой плотности. Увеличение данного показателя свидетельствует о повышенном риске атеросклероза.
Дополнительные лабораторные анализы:
- Глюкоза в плазме. Повышенный уровень сахара в крови (при сахарном диабете) способствует развитию атеросклероза, так как при этом возникают изменения в стенках артерий и развиваются нарушения в обмене веществ.
- Тропонин I (количественно). Белок, участвующий в сокращении сердечной мышцы. При повреждении клеток сердца (например, при инфаркте миокарда) его уровень в крови возрастает. Используется при диагностике инфаркта миокарда.
- Ультразвуковая доплерография. Метод основан на действии ультразвука. Позволяет оценить степень сужения артерий, выраженность нарушения кровотока.
- Ангиография. В просвет сосудов исследуемого органа (например, сердца) вставляется катетер. По нему вводится рентген-контрастное вещество. Под воздействием рентгеновских лучей на экране получают изображение сосудов исследуемого органа. Во время ангиографии возможно расширение сосуда путем установки стента и проведение других манипуляций.
- Электрокардиограмма. Регистрирует биопотенциалы, которые образуются при работе сердца. Относится к высокоинформативным и доступным методам обследования.
- Тесты с нагрузкой (стресс-тесты). Основаны на изучении деятельности сердца в условиях физической нагрузки. При выполнении упражнений регистрируется частота сердечных сокращений, артериальное давление, частота дыхания и другие показатели.
Лечение атеросклероза может быть консервативным и хирургическим. В некоторых случаях достаточно коррекции образа жизни: правильное питание, отказ от вредных привычек, регулярные физические нагрузки.
Также назначаются препараты с различным механизмом действия:
- снижающие уровень холестерола в крови, что препятствует росту атеросклеротических бляшек (некоторые из них способствуют уменьшению в размерах уже существующих бляшек);
- улучшающие реологические свойства (текучесть) крови, препятствующие образованию тромбов;
- для снижения артериального давления;
- другие лекарственные препараты (например, для снижения уровня сахара в крови при диабете).
В острых ситуациях (при инфаркте) может быть проведена тромболитическая терапия. Для этого вводятся сильнодействующие препараты, которые растворяют тромб, что позволяет снизить объем повреждения пораженного органа.
В отдельных случаях требуется оперативное лечение, которое направлено на восстановление ширины просвета сосуда, возобновление нормального кровотока. К таким методам относится:
- Ангиопластика. В просвет суженного сосуда под контролем рентгена вводится специальный катетер, на конце которого раздувается баллон, расширяющий данный сосуд. Для профилактики повторного сужения в просвет сосуда вводится стент (специальная сетчатая трубочка), поддерживающий необходимую ширину просвета.
- Эндартерэктомия. Удаление атеросклеротической бляшки через небольшой разрез из просвета сосуда.
- Формирование сосудистых анастомозов (сообщений-шунтов между сосудами в обход пораженного сосуда). Суть операции состоит в создании кровотока в обход пораженного атеросклерозом участка артерии.
- Правильное питание (снижение количества насыщенных жиров и, напротив, повышение доли ненасыщенных жиров – рыбы типа лосося, растительных масел, – достаточное употребление фруктов и овощей)
- отказ от курения, алкоголя;
- регулярные занятия спортом;
- поддержание нормальной массы тела;
- контроль уровня холестерола, сахара в крови;
- контроль артериального давления.
Рекомендуемые анализы
Литература
- Mark H. Birs, The Merk Manual, Litterra, 2011. Atherosclerosis, p 809.
- характер питания – употребление жирной пищи с большим содержанием холестерола, трансжирных кислот (содержатся в твердых жирах, полученных из жидких жиров растительного происхождения), увеличивает уровень холестерола и повышает риск сердечно-сосудистых заболеваний;
- масса тела – при лишнем весе уровень холестерола имеет тенденцию к повышению;
- низкая двигательная активность;
- наследственная предрасположенность – способность организма к синтезу и переработке холестерола может передаваться по наследству;
- возраст – с возрастом уровень холестерола повышается, причем у женщин до периода менопаузы он ниже, чем у мужчин того же возраста, а период менопаузы уровень холестерола у них возрастает.


