Лазерная терапия при остеоартрозе

Остеоартроз (от греч. arthron — сустав, синонимы: деформирующий артроз, деформирующий остеоартроз) – полиэтиологическое дегенеративно-дистрофическое заболевание суставов, характеризующееся изменениями суставных поверхностей, разрастанием краевых остеофитов, приводящее к деформации суставов. В основе заболевания лежит нарушение питания суставных (эпифизарных) концов костей.
Остеоартроз – одно из наиболее древних заболеваний человека, являющееся эволюционным наследием человека. Обычно остеоартрозом болеют люди среднего и пожилого возраста с избыточной массой тела. По данным статистики им страдает более 10% обследованного населения планеты всех возрастов, после 80 лет данное заболевание встречается практически у всех.
Заболевание носит прогрессирующий характер. В начале болезненные изменения появляются во внутренней (т. н. синовиальной) оболочке суставной сумки, затем они захватывают хрящ, покрывающий суставные поверхности сочленяющихся костей; хрящ постепенно разрушается, обнажая кость; костная ткань местами разрежается, местами уплотняется, образуются костные шипообразные выросты — развивается картина деформирующего артроза.
Причины появления заболевания:
– наследственные и врожденные заболевания костно-суставной системы – врожденная дисплазия тазобедренного сустава, сколиоз, лордоз, кифоз, плоскостопие, аномалии развития скелета, плоскостопие (при котором имеется смещение центра тяжести, приводящее к усилению нагрузки на суставы);
– внутрисуставные переломы и вывихи;
– пожилой возраст (чаще у пожилых и женщин в период постменопаузы);
– чрезмерная нагрузка на суставы (тяжелый физический труд, чрезмерное занятие спортом, избыточная масса тела);
– хронический гемартроз (кровоизлияние в коленный сустав, связанный с надрывом синовиальной оболочки при травме);
– болезни эндокринной и нервной системы (сахарный диабет и нейротрофическая артропатия);
– заболевания сосудов нижних конечностей.
Из-за выраженного болевого синдрома и резкого ограничения объема движений остеоартроз приводит к потере трудоспособности и инвалидности, что имеет важную социальную значимость.
Симптомы:
– Ноющая боль в суставе, усиливающаяся при движении и нагрузках на больной сустав. Обычно боль усиливается к концу дня.
– Припухлость появляется только при обострениях, довольно заметна и причиняет большие неудобства.
– Ломота и хруст в суставе, причем, сначала хруст не сильный, при отсутствии лечения хруст усиливается и даже слышен окружающим. Хруст в суставах объясняется тем, что газовые пузырьки, находящиеся в синовиальной жидкости, при растяжении суставной сумки начинают лопаться, таким образом, слышен треск или хруст. Хруст в суставе – первый из ранних симптомов остеоартроза.
– Тугоподвижность – ограничение подвижности сустава. Пациент с трудом сгибает и разгибает сустав.
Чаще артроз развивается в тазобедренном, коленном и первомплюсне-фаланговом суставах. Причем, гонартроз (артроз коленных суставов) чаще встречается у женщин, в то время как коксартроз (артроз тазобедренных суставов)– у мужчин.
При гонартрозе боль в колене локализуется на передней или внутренней боковой поверхности сустава, значительно усиливается при ходьбе и уменьшается в покое, сустав отечный, движения в колене ограничены. В мышцах,которые расположены вблизи коленного сустава, образуются небольшие плотные болезненные узелки.
Коксартроз – самая распространенная патология среди заболеваний суставов у людей. Главными причинами, вызывающими данное заболевание, являются нарушение или отсутствие 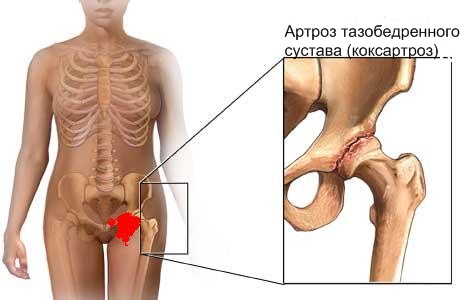 прямой осанки, привычка сидеть,забросив ногу на ногу, облокачиваться на одну руку, сидеть к столу под углом и спать, разворачиваясь в бедре на постель. Основной симптом коксартроза – боль в паху, отдающая вниз по передней и боковой поверхности бедра, иногда в ягодицу или в колено. В покое боль стихает, а при попытке встать со стула или с кровати – усиливается. Страдающему коксартрозом трудно отвести ногу в сторону, трудно подтянуть ногу к груди, трудно надеть носки, обувь, вряд ли он сможет сесть на стул «верхом», широко раздвинув ноги, или сделает это с большим трудом. Нога почти перестает вращаться (от бедра) вправо-влево или вращается за счет движений поясницы.
прямой осанки, привычка сидеть,забросив ногу на ногу, облокачиваться на одну руку, сидеть к столу под углом и спать, разворачиваясь в бедре на постель. Основной симптом коксартроза – боль в паху, отдающая вниз по передней и боковой поверхности бедра, иногда в ягодицу или в колено. В покое боль стихает, а при попытке встать со стула или с кровати – усиливается. Страдающему коксартрозом трудно отвести ногу в сторону, трудно подтянуть ногу к груди, трудно надеть носки, обувь, вряд ли он сможет сесть на стул «верхом», широко раздвинув ноги, или сделает это с большим трудом. Нога почти перестает вращаться (от бедра) вправо-влево или вращается за счет движений поясницы.
Методы диагностики
Осмотр врача-специалиста (остеопата, травматолога, невропатолога), пальпация, изучение активных и пассивных движений в суставах, сопоставление длины конечностей,ультразвуковое сканирование суставов (сонография), артроскопия, рентгенография, магниторезонанская томография (МРТ) суставов и др.
Лечение
Лечение является индивидуальным и назначается только после постановки точного диагноза. Целями проводимого лечения являются: уменьшение выраженности болевого синдрома; оптимизация и поддержание функционального состояния суставов; предотвращение или замедление прогрессирования структурных изменений суставных тканей хряща, субхондральной кости, связочного аппарата и мышц; информирование пациентов о течении, методах лечения и исходах заболевания.
Метод лечения конкретного больного должен разрабатываться с учётом тяжести и распространенности суставного поражения, общего статуса больного и наличия сопутствующих заболеваний. Это достигается как медикаментозными, так и не медикаментозными методами, при неэффективности которых прибегают к хирургическим методам лечения.
В начальной стадии остеоартроза можно справиться при помощи медикаментозной терапии, позволяющей приостановить дальнейшее разрушение хряща и восстановить его структуру, устранить или уменьшить боль, восстановить двигательные функции сустава. С этой целью применяются:
– обезболивающие средства, нестероидные противовоспалительные препараты (НПВС);
– гормональные препараты (адренокортикотропного ряда), которые особенно эффективны при введении в пораженный сустав;
– ингибиторы протеолитических ферментов, биогенные стимуляторы;
– хондропротекторы – препараты, нормализующие секрецию суставной жидкости, восстанавливающие суставной хрящ или предупреждающие его деструкцию (разрушение). Данная группа препаратов эффективна только при I-III ст. остеоартроза, поскольку полностью разрушенный хрящ восстановить невозможно;
– имплантанты синовиальной жидкости – препараты на основе гиалуроновой кислоты, фактический аналог синовиальной жидкости в суставах;
– гомеопатические, экстрактивные, сосудистые,метаболические и витаминные препараты и др..
Медикаментозная терапия не всегда приводит к желаемому результату, эффект от нее порой кратковременный, к тому же, практически все препараты имеют нежелательные побочные эффекты.
При остеоартрозе успешно применяются методы физиотерапии. Более того,зачастую, физиотерапия становится ведущим лечебным методом, альтернативой медикаментозной терапии. При остеоартрозе назначают локальную физиотерапию: лазерную терапию, лазеролечение, магнитотерапию, электролечение, светолечение, тепло- и криолечение, лечение механическими воздействиями и др.
Показания для применения физиотерапии основываются на том, что физиотерапевтические процедуры улучшают периферическое, региональное и центральное кровообращение, оказывают болеутоляющее действие, улучшают трофику тканей, нормализуют нейрогуморальную регуляцию и нарушенные иммунные процессы. Применяются радоновые, хлоридно-натриевые, йодобромные, сероводородные ванны, широко используется грязелечение,аппликации парафина, озокерита, массаж, лечебная физкультура.
Лечебная физкультура (ЛФК) должна быть регулярной и проводиться без увеличения нагрузки на суставную поверхность, способствуя тем самым укреплению мышц. Упражнения, рекомендованные врачом при остеоартрозе, должны выполняться в положении сидя или лежа. Успешно применяется приданной патологии кинезиотерапия (в пер. -«лечение движением») – разновидность лечебной физкультуры, оказывающая положительное воздействие на суставы,мышцы и связки.
Массаж – обладает обезболивающим,противовоспалительным действием, способствует восстановлению функций суставов,снижению напряжения, улучшает трофику, тонус и силу.
Диета – специфической диеты при остеоартрозе не существует. Питание должно быть достаточно разнообразным, витаминизированным, сбалансированным. Не переедайте, снижайте свой вес при его избытке, тем самым Вы уменьшите нагрузку на сустав.
Рассмотрим более подробно вопрос применения методов квантовой терапии при остеоартрозе.
Лазерная терапия – современный высокоэффективный метод лечения широкого спектра заболеваний, в том числе и остеоартроза.
Метод основан на применении малых доз сразу нескольких электромагнитных и световых излучений:
– импульсное инфракрасное лазерное излучение;
– импульсное некогерентное инфракрасное излучение;
– пульсирующий красный и синий свет;
– постоянное магнитное поле;
Аппараты лазерной терапии для лечения остеоартроза:




Учеными доказано,что лазерное воздействие усиливает внутриклеточные биохимические и биофизические реакции, увеличивает функциональную активность клеток, усиливает восстановительные процессы в суставе, оказывает выраженное противовоспалительное и противоболевое действие, улучшает циркуляцию крови как на местном, таки на общем уровне, приводя к повышению притока кислорода и питательных веществ к тканям, оказывает иммунокорректирующий эффект.
Лазерная терапия остеоартроза включает в себя:
1. Лазерную гемотерапию (общее воздействие на обменные процессы организма, усиление кровотока в проблемной зоне):

2. Зональное воздействие на суставы:
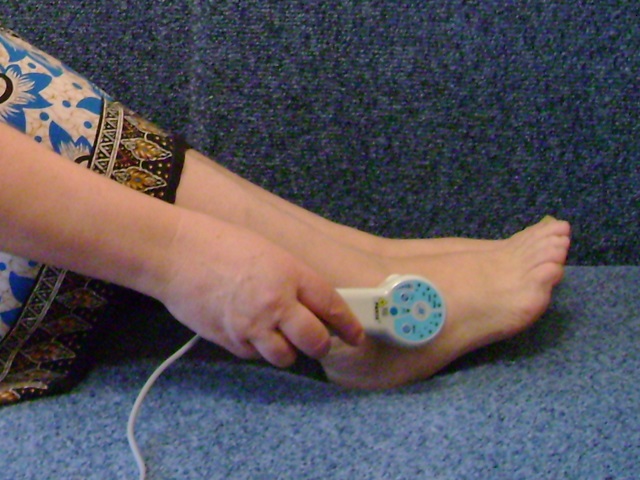
3. Лазерный фотофорез (ЛФФ):
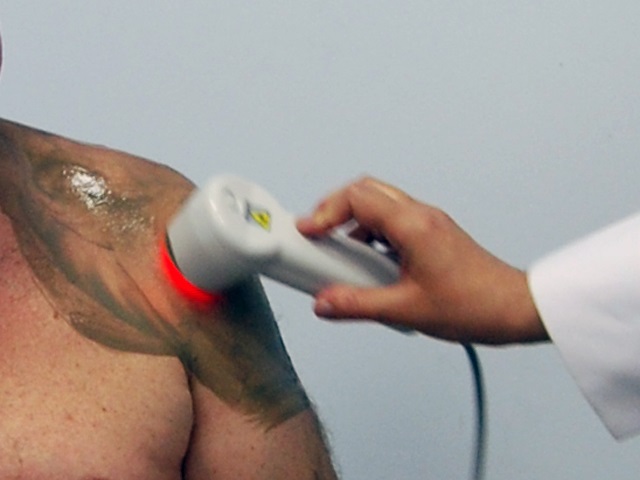
Лазерный фотофорез – одновременное применение лазерной терапии и лекарственного препарата (геля, крема, грязи и т.д.), в результате чего повышается тканевая проницаемость для поступления лекарственного вещества в проблемную зону, улучшается кровообращение, купируется болевой синдром, мышечный спазм, уменьшаются отек, воспаление, улучшаются обменные процессы в тканях суставов.
Данная методика доказала свою высокую эффективность при лечении артроза. Процедура безопасна, комфортна, безболезненна и легко выполнима.
Методика проведения лазерного фотофореза
1. Предварительно на чистую сухую кожу наносится тонким слоем лекарственное вещество. Это может быть крем, лечебная грязь, гель с обезболивающим, противовоспалительным, хондропротекторным эффектом. 2. На излучатель аппарата серии «РИКТА» навинчивается насадка №4 из комплекта оптических насадок КОН-1. 3. Сеанс проводится на частоте1000 Гц, время воздействия на один сустав 3-5-10 минут.
Время проведения сеанса зависит от размера сустава:
Мелкие – 3мин., средние – 5 мин., крупные – 10 мин.
Методика воздействия: контактная сканирующая, скорость передвижения излучателя 0,5-1,5 см в сек.
Курс лечения состоит из 10-12 сеансов, по 1 сеансу в день или через день.
По окончанию сеанса лазерной терапии обеспечьте себе 15-минутный отдых.
При вялотекущем процессе рекомендуется проводить лечение в первой половине дня, до12 часов, при активном процессе – во второй половине дня. Данные рекомендации связаны с хронобиологическими процессами организма человека.
Применение квантового фотофореза с обезболивающими и хондропротекторными препаратами особенно эффективно при выраженном болевом синдроме.
Пациенты отмечают, что после первых сеансов лазерной терапии исчезают болевые ощущения в суставе, резко снижается отечность окружающих тканей, уменьшаются воспалительные проявления, снимаются напряженность и спазм мускулатуры вокруг пораженного сустава.
После проведения курса лазерной терапии пациенты отмечают прилив сил, способность передвигаться самостоятельно,безболезненно, улучшается осанка, предотвращается дальнейшая деформация суставов.
На начальных стадиях заболевания лазерная терапия позволяет полностью избавиться от остеоартроза, а в запущенных случаях – значительно улучшить положение и обеспечить стойкую ремиссию.
Наряду с вышеперечисленным лечением пациентам с остеоартрозом показано санаторно-курортное лечение в районах с относительно низкой влажностью воздуха, без частых перемен погоды и циклонов – Южный берег Крыма, Северный Кавказ, Урал, Средняя Азия.
В тяжёлых или запущенных случаях, при отсутствии эффекта от проводимых лечебных мероприятий, производится хирургическая операция (эндопротезирование) по замене сустава на искусственный – металлический имплантат, заменяющий суставные поверхности. После восстановительного периода человек практически полностью возвращается к полноценной жизни. Благодаря современным технологиям эндопротезы служат долго – 20-30лет.
Профилактика
Профилактика остеоартроза подразделяется на первичную и вторичную.
Первичная профилактика должна начинаться в детском возрасте и заключаться в слежении за осанкой детей, правильной позой за партой во избежание развития сколиоза, проведении коррекции плоскостопия, поддержании нормального веса (соответственно возрасту и росту), правильной организации физических нагрузок на растущий организм.
Вторичная профилактика заключается в соблюдении рекомендаций специалистов по двигательной активности и применения базисного и профилактического лечения. Меры вторичной профилактики состоят в своевременном обнаружении лиц,страдающих минимальными признаками начинающегося остеоартроза, в соблюдении мероприятий, препятствующих рецидивированию реактивного синовита – дозированная ходьба, облегченный труд, ходьба с опорой и другие мероприятия, разгружающие суставы, а также постоянное применение базисной терапии остеоартроза и общеукрепляющие мероприятия, приводящие к улучшению общего кровообращения и улучшению обмена веществ.
Советы врача
– проводите профилактические курсы лазерной терапии;
– минимизируйте нагрузку на больной сустав, не перегружайте суставы;
– не носите груз массой более 3 кг;
– при избытке веса – похудейте;
– больше двигайтесь, гуляйте на свежем воздухе;
– избегайте длительного стояния и длительной ходьбы;
– занимайтесь спортом, но давайте себе только умеренные нагрузки;
– полы мойте шваброй;
– не сидите нога на ногу;
– старайтесь не садиться на низкие стулья и кресла;
– носите обувь на мягкой подошве с ортопедическими стельками, откажитесь от ношения обуви на высоких каблуках;
– катайтесь на велосипеде, бегайте и ходите, ходите на лыжах по ровным дорогам, дома велосипед можно заменить велотренажером, это снимет часть нагрузок с суставов;
– плавайте в море, реке, океане, в бассейне, занимайтесь аквааэробикой (при занятии плаванием суставы отдыхают, работают только мышцы);
– не переохлаждайте суставы, держите их в тепле;
– избегайте ушибов и травм.
Помните! Остеоартроз развивается постепенно, но в 10% наблюдений приводит к инвалидности, тем самым значительно ухудшая качество жизни. Не ждите, когда придется ходить с палочкой или делать операцию.
Принцип лечения при артрозе коленного сустава с помощью лазеротерапии
На коленный сустав приходится большинство нагрузок. К тому же он часто подвергается травмированию. Поэтому в данном суставе нередко развиваются дегенеративные процессы, в особенности артроз. В последнее время для лечения артроза коленного сустава используют лазер.
Лазер и его польза
Лазером называют аппарат, способный создавать световую энергию, обладающую особыми характеристиками, с помощью которых достигается специфическое воздействие на организм.
Впервые стали использовать лазер в 1964 году для терапии ортопедических заболеваний. С тех пор лазеротерапия получила широкое распространение.
В основе лечения лазером лежат 4 постулата:
- результат лечения зависит от используемого спектра;
- действенность терапии почти не проявится, если будут присутствовать другие источники света;
- вылечить тяжелых больных с хроническими болезнями можно только при использовании красного света, обладающего самой высокой биологической активностью.
Лазеротерапия при артрозе коленного сустава оказывает обезболивающее, противоотечное, противовоспалительное, ранозаживляющее и стимулирующее действие на ранних стадиях развития болезни и понижает риск хирургического вмешательства на поздних стадиях.
 Лазерное излучение стимулирует микроциркуляцию крови, расширяя капилляры, и активизирует регенерацию хрящей.
Лазерное излучение стимулирует микроциркуляцию крови, расширяя капилляры, и активизирует регенерацию хрящей.
Под воздействием лазера:
- усиливаются внутриклеточные реакции;
- нормализуется обмен веществ;
- улучшается синтез белка;
- ускоряется местный кровоток;
- улучшается поступление питательных веществ и кислорода к клеткам;
- повышается способность тканей к регенерации;
- улучшается подвижность суставов;
- уходят болевые проявления;
- останавливается развитие воспалительных процессов;
- активизируется деятельность экзокринных и эндокринных желез;
- улучшается функционирование опорно-двигательной и нервной систем;
- стимулируется работа кроветворных органов;
- уменьшается вязкость крови;
- понижается риск образования тромбов;
- убирается напряжение мышц и спазм сосудов;
- восстанавливается работа мускулатуры;
- исчезают отеки;
- понижается концентрация холестерина в крови;
- повышается потребление глюкозы;
- рассасываются отложения солей;
- укрепляется иммунитет;
- повышается действенность медикаментозной терапии;
- снижается негативное воздействие лекарств;
- мобилизуются скрытые способности организма.
Но лазерная терапия при артрозе, несмотря на свою эффективность, используется только в качестве дополнительного метода лечения.
Лазерная терапия при артрозе осуществляется двумя способами:
- Под действием лучей повышается температура тканей, происходит расширение кровеносных сосудов, что улучшает циркуляцию крови в зоне воздействия, способствуя рассасыванию воспалительного инфильтрата, уменьшению отека и избавлению от боли, возникающей в результате давления инфильтрата на окружающие ткани. Кроме того, лазерная терапия при артрозе оказывает анестезирующее действие на нервные окончания, чем ослабляет чувствительность и обезболивает.
- Лучи воздействуют на клетки на молекулярном уровне, повышая их активность, улучшая поступление питательных веществ и кислорода, ускоряя восстановительные процессы и уменьшая воспалительные реакции.
Лазеротерапия при артрозе коленного сустава воздействует только на пораженный участок, не затрагивая близлежащих тканей. Но, чтобы лечение оказалось успешным, необходимо его начинать при первых проявлениях болезни. В этом случае можно добиться полного выздоровления. Если же дегенеративные процессы зашли далеко, то удастся только затормозить дальнейшее развитие болезни, но не вылечить ее.
 Как проходит лечение?
Как проходит лечение?
Лечение артроза коленного сустава лазером осуществляется как в амбулатории, так и дома. Но оно должно обязательно происходить под контролем врача. Для лечения коленных суставов в основном используют лазеры ДЭНАС, Орион-5, Алмаг-01, Милта-Ф-5-01 наибольшее количество положительных отзывов получила аппарат Рикта Эсмил.
Лазеротерапия при артрозе коленного сустава в основном осуществляется с помощью инфракрасного лазера, проникающего на глубину 6–8 сантиметров в мягких тканях и на 2,5 сантиметра в костной ткани.
Световой луч легко проникает сквозь ткани к суставу, активизируя биохимические реакции, в результате чего в несколько десятков раз увеличивается скорость клеточного обмена веществ и повышается скорость локального кровотечения. Вышеперечисленные процессы вызывают интенсивное питание, очищение и обновление клеток. На месте поврежденных и разрушенных клеток образуются новые здоровые клетки, что приводит к восстановлению тканей и исчезновению болей.
Лечение артроза коленного сустава лазером осуществляется длительными курсами, состоящими из 10–15 сеансов. В течение недели проводят максимум 2 сеанса, чтобы не возникли побочные явления. Длительность сеанса – 10–15 минут.
Чтобы усилить действие световых лучей, лазерная терапия при артрозе сочетается с лечебной физкультурой и массажем.
Показания к применению
Лечение лазером применяется при острых и хронических болезнях суставов воспалительного и дегенеративно-дистрофического происхождения.
Лазерная терапия рекомендуется при:
- периартритах;
- периартритах, осложненных бурситами;
- артрозах;
- артритах;
- остеохондрозах;
- болезни Бехтерева;
- нарушениях трофических функций в конечностях;
- пяточных шпорах;
- воспалении сухожилий бедра;
- долго незаживающих ранах;
- болевых ощущениях после травм и ампутаций конечностей;
- патологических состояниях, вызванных сбоями в нейротрофической системе контроля.
Лазерная терапия при артрозе оказывает эффективное действие и полностью безопасна для больных, но производить ее можно только по рекомендации врача.
Противопоказания
Противопоказано лечение артроза коленного сустава лазером при:
- онкологических заболеваниях;
- инфекциях;
- болезнях крови и кровотечениях;
- легочной и сердечной недостаточности;
- инфаркте и инсульте;
- гипертоническом кризисе;
- гиперфункции щитовидной железы;
- туберкулезе;
- циррозе печени.
Лазерная терапия
Лечение суставов лазером – это метод, в основе которого лежит воздействие предельно концентрированной мощной энергии на определенный участок тела. Данная технология хорошо себя зарекомендовала во многих сферах медицины и стала незаменимой частью лечения самых разных болезней. Среди заболеваний, на которые лазерная терапия способна оказать положительное терапевтическое влияние, можно выделить такие как артрит плечевого, локтевого, тазобедренного и других суставов, травмы и деформации связок, воспаления и травмы сухожилий, бурсит, пяточная шпора и др. Мы предлагаем своим пациентам лазеротерапию как методику, позволяющую разрешить многие проблемы со здоровьем.
Суть лазеротерапии
Благодаря воздействию концентрированным светохромным лучом, генерируемым лазером, в тканях происходят определенные изменения, которые зависят от мощности и интенсивности потока. Параметры лечебного излучения выбираются врачом в зависимости от показания к лечению и от режима работы аппарата. Высокоинтенсивный лазер применяется в хирургии, а низкоинтенсивный в диагностических и терапевтических целях. Фотобиологические процессы, возникающие при поглощении энергии, способствует притоку крови в проблемное место. В результате усиливается регенерация ткани, уменьшается воспаление и проходит болевой синдром.

Преимущества лазеротерапии
- Антибактериальный и антивирусный эффект.
- Снятие воспаления и отечности.
- Исчезновение боли.
- Стимулирование иммунитета.
- Уменьшение вязкости крови.
- Улучшение самочувствия после первого сеанса.
- Минимальное количество противопоказаний.
Показания к лечению лазером
Результаты лазеротерапии радуют врачей и больных при многих заболеваниях, поэтому применение лазера входит в стандарты лечения практически всех областей медицины. Но особенно широкое распространение лечение лазером нашло в ортопедии. Воспользоваться процедурами лазерной терапии могут пациенты с жалобами на:
- артриты и артрозы;
- поражения коленных суставов;
- заболевания и травмы связок и сухожилий;
- болезни стопы (пяточная шпора и другие);
- эпикондилит;
- послеоперационные проблемы;
- мигрень;
- невралгия;
- воспаления после травмы;
- заболевания сосудов;
- незаживающие раны и язвы;
- лимфостаз;
- заболевания кожи;
- спортивные травмы.
Данный метод показан и для профилактики осложнений после оперативных вмешательств, с целью предотвращения рецидивов кожных болезней, для оздоровления организма.
Лечение суставов лазером и противопоказания
Абсолютных противопоказаний к лазеротерапии мало, а индивидуальные противопоказания врач определяет в каждом конкретном случае. Обычно не рекомендовано лечение лазером в следующих ситуациях:
- проблемы с щитовидной железой;
- заболевания крови;
- острое инфекционное заболевание;
- психическое расстройство.
Недавно считалось, что лазер нельзя применять больным с онкологией. Последние данные доказали эффективность низкого лазерного излучения в процессе восстановления онкологических больных. Напоминаем, что только врач может оценить риск воздействия лазерного луча в каждом конкретном случае.

Как проходит сеанс лазеротерапии?
Специально к процедуре готовиться не надо. Желательно за месяц до курса не посещать солярий, не загорать на природе, не пользоваться фоточувствительными кремами и лосьонами. Врач внимательно осматривает пациента и проводит тщательный опрос. Очень важно выбрать правильную схему физиотерапии – тип методики, частоту импульсации и длину волны. Подбор оптимальных параметров под силу только хорошему и опытному специалисту. После выявления проблемной зоны, врач находит точку приложения и обрабатывает ее в течение 5 минут. В это время пациент чувствует приятное тепло. Весь сеанс обычно продолжается полчаса. Врач может назначить 10-15 сеансов, которые проводятся ежедневно. Затем делается перерыв от 1 до 3 месяцев и для закрепления эффекта проводят еще один курс лазеротерапии.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:
 телефон +7(495)120-46-92
телефон +7(495)120-46-92
 эл.почта info@euromed.academy
эл.почта info@euromed.academy
 Форма обратной связи
Форма обратной связи  Telegram
Telegram  Мы в WhatsApp
Мы в WhatsApp
 Наш адрес – г. Москва, ул. Трифоновская 11
Наш адрес – г. Москва, ул. Трифоновская 11
Физиотерапия при артрозе
Дегенеративные изменения в суставах принято лечить медикаментозным способом. Однако в период ремиссии, когда боль утихла, пациенту часто назначают физиотерапевтические процедуры. Каждая из них направлена на восстановление двигательной активности пораженного сустава и может использоваться как самостоятельно, так и в комплексе с другими терапевтическими мероприятиями, что более эффективно.
ТОП-5 физиотерапевтических процедур при артрозе
1. Лечебный массаж.
Механическое воздействие способствует разогреву тканей, вследствие чего улучшается их кровоснабжение, устраняется спазм мышц. Правильный массаж обезболивает, а также ускоряет синтез синовиальной жидкости. С этой целью специалисты практикуют разминание, поглаживание, растирание и поколачивание. Для смягчения эффекта хорошо подходят массажные мази или масла.
Проникая внутрь через кожу, свет воздействует на пораженные ткани и стимулирует регенерацию. Лазер обладает выраженным обезболивающим эффектом – снижает чувствительность нервных окончаний, а также улучшает кровообращение.

Лазеротерапия показана в основном пациентам с артрозом позвоночника – шейного и поясничного отделов
Метод базируется на вихревых магнитных потоках, которые уменьшают застой и отек ткани на достаточно большой глубине – 5-10 см. Магнитотерапия также способствует регенерации, ускоряет рассасывание отеков в околосуставных тканях, улучшает метаболизм и благоприятно действует на воспаления.

Улучшения после магнитотерапии отмечают до 90 % пациентов
4. Аппликации озокерита.
В составе озокерита – вещества нефтяного происхождения – есть минеральные масла, смолы и парафины. Именно поэтому он часто используется в качестве основы теплолечения, в виде аппликаций и компрессов на пораженный сустав. Благодаря разогревающему эффекту улучшается микроциркуляция крови, а также уменьшается боль.
Лекарственные препараты, например обезболивающие и противовоспалительные новокаин, димексид, вводят при помощи электротока через неповрежденную кожу. Это избавляет пациента от побочных эффектов, которые возможны при обычном введении. Кроме того, лекарства действуют локально – непосредственно на сустав. Действующее вещество накапливается в слоях кожи после нескольких процедур. Сила тока минимальна и не ощущается человеком.

Терапевтический эффект от курса электрофореза сохраняется до трех недель
Два инновационных физиотерапевтических метода
Лечение артроза и остеоартроза холодом стали практиковать относительно недавно. Охлажденный газ благоприятно воздействует на воспаленные ткани, снимает отечность, блокирует болевые рецепторы. Вследствие охлаждения снижается тонус мышц, что позволяет избавиться от мышечных спазмов и боли в суставах.
Этот инновационный метод предполагает введение гомеопатических средств в биологически активные точки организма путем поверхностных инъекций. Специалист индивидуально подбирает точки акупунктуры и гомеопатические препараты для каждого пациента в зависимости от степени тяжести и локализации артроза. Техника активно применяется на Западе, но в России еще не получила широкого распространения.
Еще один востребованный физиотерапевтический метод – ударно-волновая терапия:
Насколько эффективен ультразвук
Ультразвук используют при артрозе в основном для обезболивания и снятия воспаления. Оптимального эффекта удается достичь при совмещении этой процедуры с введением хондропротекторов. При таком условии регенерация хрящевой ткани происходит быстрее, активизируются собственные силы организма. Терапия занимает не менее 15 дней.
Ультразвуковые волны отличаются по характеристикам, что позволяет получать с их помощью абсолютно разные результаты:
- улучшать метаболизм и приводить в норму кровоснабжение;
- прогревать пораженные ткани;
- ускорять выработку ферментов, влияющих на восстановление тканей.
Ультразвуковую терапию назначают в основном в период реабилитации после хирургического вмешательства. При запущенных стадиях, например при артрозе суставов 2 степени, особенно сама по себе, процедура малоэффективна.

Ультразвук улучшает в суставах метаболизм
Помогут ли ванны
Некоторым пациентам с диагнозом артроз назначают бальнеотерапию – прием специальных лечебных ванн. Наиболее часто практикуют такие:
Активное вещество улучшает питание и кровоснабжение суставов и тканей, способствует выработке собственной синовиальной жидкости. Для достижения эффекта необходимо пройти 10-15 сеансов продолжительностью 7-15 минут (температура воды – 33-36 °С).
Особенно полезны для сердечной мышцы и костей, но часто назначаются и при артрозах. Активное вещество улучшает кровоснабжение костей и суставов, снимает болевой синдром, а также в целом повышает иммунитет. Проходить такие процедуры можно каждый день или через день в течение 10-15 минут. Для достижения эффекта необходимо 10-15 сеансов.

Радоновые ванны полезны не только при артрозе: они оказывают общеукрепляющее действие
Есть ли противопоказания к физиотерапии при артрозе
Проходить физиотерапевтические курсы нельзя:
- при беременности на поздних сроках;
- если в суставе происходит активный воспалительный процесс;
- при психических заболеваниях (эпилепсии, психомоторном возбуждении и других патологиях со склонностью к возбуждению);
- при злокачественных образованиях любой локализации;
- при активных формах туберкулеза;
- при тяжелых болезнях сердца и сосудов, например сердечной недостаточности 2-3 стадии или гипертонической болезни 3 стадии;
- тяжелом атеросклерозе;
- при крайнем истощении организма и сильной потере веса;
- при склонностях к кровотечениям.

Каждый вид физиотерапии имеет собственные противопоказания
5 правил успешной физиотерапии при артрозе
- Назначать физиотерапевтические процедуры можно только в период ремиссии. Если присутствует острый воспалительный процесс, его необходимо купировать медикаментозно.
- Процедуры для пациента подбирают индивидуально – на основе результатов обследований, заключений ортопеда, хирурга или ревматолога.
- Нельзя начинать лечение без предварительного получения результатов общего анализа крови и мочи, ЭКГ (для людей после 40) и гинекологического осмотра для женщин.
- Физиотерапия проводится за полтора-два часа до обеда или через 40 минут после завтрака, но никогда натощак или после еды.
- По окончании процедуры пациент должен провести еще 20-30 минут в кабинете, чтобы организм отдохнул и адаптировался.
Если артроз еще не прогрессировал, имеет смысл подключить к медикаментозному и другому лечению физиотерапию. Максимальный эффект будет именно при комплексном подходе, что потребует значительных усилий и немало времени.
Если подвижность сустава серьезно ограничена, болевой синдром и рентген-снимки указывают на тяжелое течение, не обойтись без более серьезных методов. Один из них – внутрисуставные инъекции вископротеза «Нолтрекс», искусственного заменителя синовиальной жидкости – метод проверенный, безопасный и надежный.
Артроз
Человек постоянно находится в движении. С одной стороны это тренирует наш организм, позволяет адоптироваться в окружающей среде. С другой – нагружает опорно-двигательный аппарат, создает травмоопасные ситуации, результатом которых является преждевременного изнашивания суставов. Именно так развивается артроз коленного сустава – один из самых частых диагнозов на приеме у ревматолога и ортопеда-травматолога.
Чтобы не допустить инвалидности, артроз нужно лечить. Из этой статьи вы узнаете все об этом заболевании. В Москве его успешно лечат в медицинском центре «Парамита».
Что такое артроз
Артроз – это заболевание суставов дегенеративно-дистрофического характера с постепенным разрушением хрящевой и разрастанием костной ткани. Процесс сопровождается деформацией, нарушением суставной функции и болями. В последнее время чаще применяется термин остеоартроз (остеоартрит ОА) – группу заболеваний, в основе которых лежит не чисто дистрофические, а дистрофически-воспалительные процессы, приводящие к постепенному разрушению сустава. Все больше специалистов считают, что причины артрозов и остеоартрозов, механизмы их развития одинаковы, то есть, по сути это одно и то же заболевание.
По статистике в разных странах артрозами страдает от 10 до 20% населения. Возрастные нарушения в опорно-двигательном аппарате к 80 годам имеют практически все. При этом больные далеко не всегда вовремя обращаются к врачу и долго лечатся самостоятельно, что приводит к инвалидизации. Тогда как правильно подобранное лечение может избавить от страданий и приостановить прогрессирование заболевания. Коды артроза по МКБ 10: M15-M19.
Причины и механизм развития артроза
Причины развития суставного дегенеративно-дистрофического процесса многообразны. Артроз – это заболевание, начинающееся постепенно на фоне врожденных особенностей строения соединительной ткани, а также длительного микротравмирования, перенесенных острых суставных повреждений и заболеваний. Почти все хронические воспалительные процессы (артриты) со временем переходят в дегенеративно-дистрофические с периодическими рецидивами воспаления. Наконец, самая большая группа артрозов – возрастные.
Факторами, предрасполагающими к развитию и прогрессированию данного патологического процесса являются:
- малоподвижный образ жизни;
- тяжелые профессиональные или спортивные физические нагрузки;
- профессии, связанные с длительным нахождением в положении стоя, без движения;
- лишний вес;
- эндокринные заболевания и гормональные расстройства, приводящие к нарушению кровообращения и обмена веществ: сахарный диабет, атеросклероз, заболевания щитовидной железы, ожирение;
- венозная недостаточность;
- неправильное нерегулярное питание, вредные привычки (курение, злоупотребление алкоголем) – усиливают обменные нарушения;
- наследственная предрасположенность к заболеваниям опорно-двигательного аппарата.
Под действием всех перечисленных причин начинают постепенно разрушаться клетки хряща, покрывающего суставные поверхности костей. Хрящ сначала истончается, теряет свою эластичность, а затем растрескивается. Подхрящевая костная ткань начинает тереться о такую же полуразрушенную костную поверхность на другой стороне сочленения и разрушаться. Реакцией костной ткани на такой процесс является ее разрастание, особенно по краям сустава, что приводит к ограничению подвижности и суставной деформации.
Особенностью клеток суставных тканей является способность реагировать на любые, даже незначительные травмы. Разрушенные клетки продуцируют провоспалительные (вызывающие и поддерживающие воспалительный процесс) цитокины. Поэтому разрушение хрящей и костей сопровождается асептическим воспалительным процессом в синовиальной оболочке (синовитом) и выпотом воспалительной жидкости в суставную полость. Периодически развивающееся воспаление способствует еще более активному отмиранию клеток твердых тканей и прогрессированию заболевания.
Процесс длительный, поначалу он никак себя не проявляет, так как хрящевая ткань не содержит нервных окончаний, поэтому болевых ощущений на ранних стадиях у больных нет. Они появляются при травмировании расположенной под хрящом надкостницы и при обострении воспалительных процессов (надкостница и синовиальная оболочка очень хорошо иннервированы).
Тяжелее протекает артроз, развивающийся на фоне хронических воспалительных процессов. Происходит полное разрушение суставных тканей с формированием анкилоза (неподвижности) и инвалидизацией. Возрастные нарушения протекают не так агрессивно и редко приводят к тяжелым нарушениям.
В группе риска женщины после 50 лет, мужчины после 40 лет, лица, страдающие эндокринной патологией и хроническими артритами, а также лица, занимающиеся тяжелым физическим трудом, профессиями, связанными с длительным пребыванием в положении стоя, спортсмены (тяжелоатлеты и занимающиеся травмоопасными видами спорта). Для данных лиц особое значение имеет профилактика артроза.
Симптомы артроза
Признаки артроза появляются не сразу, а через несколько лет после начала дегенеративно-дистрофического процесса или когда присоединяется воспаление.
Первые признаки
Начинается незаметно с болевых ощущений в конечностях на фоне физических нагрузок. Утром, после длительного пребывания в состоянии покоя в суставах появляются так называемые «стартовые боли» в сочетании с легким сковыванием. Все это проходит после начала активных движений. Болевые ощущения ноющие, тупые, не слишком интенсивные. Все это приводит к тому, что больные на ранних стадиях редко обращаются к врачу, предпочитая лечиться народными средствами. Тогда как именно на этой стадии проще всего приостановить прогрессирование заболевания.
Явные симптомы
Болезненность усиливается, становится постоянной, не дает уснуть по ночам, нарастает при изменении погоды. Часто болит вся конечность. Пожилые люди отмечают ломоту в костях, ноющие боли в мышцах и суставах. Особенно часто развивается артроз суставов нижних конечностей – коленного и тазобедренного. Больной быстро устает при ходьбе, суставы при артрозе с трудом сгибаются, формируется тугоподвижность.
Больные жалуются на нестабильность конечности и появление неуверенной походки. В коленях при сгибании появляется грубый хруст из-за того, что лишенные хряща суставные поверхности трутся друг о друга. Он отличается от легкого похрустывания при воспалении – синовите. Колено деформируется за счет краевого разрастания костной ткани. Так как больные стараются меньше двигаться, развивается атрофия (уменьшение в объеме) мышц, отчего походка становится еще более нестабильной.
В верхней конечности артроз чаще развивается после травм или на фоне хронических артритов. Деформация отчетливо видна в межфаланговых суставчиках кисти. На пальцах формируются костные наросты – узелки Гебердена и Бушара, а сама кисть приобретает квадратную форму.
Опасные признаки артроза
К опасным симптомам относятся:
- появление отека и болей в постоянно ноющей конечности – признак воспаления, требующего лечения;
- развитие суставной деформации;
- боли в мышцах и костях конечности;
- неустойчивая походка, нарушение подвижности при сгибании и разгибании конечности;
- постоянная болезненность, переходящая на всю конечность.
Чем опасен артроз
Поэтому в последние годы стали выделять такое заболевание, как остеоартроз или остеоартрит (ОА) в зависимости от того, какой процесс преобладает в суставе – дегенеративно-дистрофический или воспалительный. Именно ОА является причиной тяжелых нарушений функции конечности.
Стадии артроза
Клинико-рентгенологические стадии артроза по классификации Келлгрена–Лоуренса:
- Нулевая. Больной ощущает дискомфорт, иногда болезненность при ходьбе. На рентгене изменений нет.
- Начальная (сомнительная). Больного беспокоят умеренные тупые болевые ощущения при продолжительной ходьбе, иногда небольшой хруст при сгибании конечности. На рентгене: незначительное сужение суставной щели, небольшие участки краевых костных дефектов.
- Легкая. Болезненность усиливается, появляется по утрам вместе с кратковременной скованностью, при движении усиливается. На рентгене при 2 степени видны: четкое сужение суставной щели и единичные костные разрастания (остеофиты) по краям суставных поверхностей.
- Умеренная (дегенеративная). Появляется ночной болевой синдром. Болят кости и мышцы. Иногда сустав слегка отекает, болезненность усиливается (признак воспаления). На рентгене: еще большее сужение суставной щели и разрастание остеофитов; повышается плотность кости (остеосклероз).
- Тяжелая (деформирующая). Боли постоянные, ноющие, усиливаются при движении, грубый хруст при сгибании конечности, атрофия мышц и деформация. На рентгене: суставная щель резко сужена, края суставной поверхности значительно разрослись, что привело к изменению структуры и деформации сустава. Подробнее про деформирующий артроз читайте в этой статье.
Возможные осложнения
Артроз – это заболевание, осложняющееся:
- хроническим, нарастающим от физических нагрузок болевым синдромом;
- суставной деформацией;
- нарушением функции конечности – тугоподвижностью, сменяющейся полной или частичной неподвижностью;
- утратой трудоспособности и инвалидизацией.
Обострения артроза
Для дегенеративных заболеваний характерно медленное прогрессирующее течение. Усиление болевого синдрома появляется при сырой холодной и ветреной погоде, а также при появлении воспаления. Воспалительные процессы протекают с небольшой припухлостью и умеренным усилением болезненности. Как правило, воспалительный процесс носит асептический характер, но при наличии очагов инфекции и хронических заболеваний возможно инфицирование. Поэтому при появлении при артрозе симптомов воспаления лучше обратиться к врачу. Самостоятельно можно сделать следующее:
- принять любое обезболивающее средство – Анальгин, Найз, Парацетамол;
- нанести на кожу над пораженным суставом обезболивающую мазь или гель – Вольтарен, Быструмгель, Пенталгин и др.;
- обеспечить покой больной конечности.
Локализации и клинические формы
Артроз развивается преимущественно в наиболее нагружаемых суставах – коленных и тазобедренных. Но после травмы или на фоне артрита деградационно-дистрофические процессы могут прогрессировать в любом суставе.
Классификация остеоартроза
Существует несколько классификаций. Самыми известными являются:
- Классификация по этиологии (причинам развития):
- первичные – причины развития не установлены;
- вторичные – развиваются на фоне травм и заболеваний.
- Классификация по клиническим формам:
- полиостеоартроз – множественное поражение суставов; делится на узелковый (узелки Гебердена и Бушара) и безузелковый;
- олигоостеоартроз – количество пораженных суставов не более двух;
- моноостеоартроз – поражение одного сустава;
- в сочетании – с остеохондрозом или остеоартрозом позвоночника.
- Классификация по локализации:
- межфаланговые;
- тазобедренные;
- коленные;
- другие.
Артроз нижних конечностей
Из-за высокой нагрузки ноги страдают в первую очередь:
- Артроз тазобедренного сустава (коксартроз) – самый тяжелый. Особенности строения тазобедренного сустава (глубокая суставная впадина, узкая суставная щель) способствуют быстрому развитию дегенеративно-дистрофических нарушений с вовлечением в процесс мышц и связок. Если присоединяется воспаление, то развивается эффект частичной или полной неподвижности. Часто развивается на фоне врожденных дисплазий, вывихов, подвывихов бедра, остеохондропатий (асептический некроз головки бедренной кости – болезнь Пертеса). Симптомы артроза: болезненность вначале появляются только к концу дня, но постепенно нарастает, беспокоит весь день, отдает в паховую и ягодичную область. Чтобы уменьшить болевые ощущения при коксартрозе, больной держит ногу в вынужденном положении, отчего она кажется короче здоровой. Болевой синдром очень сильный, поэтому больные часто соглашаются на эндопротезирование.
- Артроз коленного сустава (гонартроз) – самый частый. Колено выдерживает самые высокие нагрузки и травмируется, поэтому гонартроз развивается чаще всего. Выделяют артрозы двух суставов:
- пателлофеморальный – развивается после перенесенных травм в надколенниково-бедренном сочленении и вначале отличается незаметным течением, так как сочленение имеет много хрящей-амортизаторов, долго не позволяющих травмировать кость; но постепенно появляются боли после физических нагрузок, длительной ходьбы или нахождения в положении стоя, при подъеме или спуске с лестницы; со временем они становятся постоянными, тупыми, ноющими, усиливаются при перемене погоды; часто развивается воспаление синовиальной оболочки (синовит), из-за чего боль становится острой;
- тибиофеморальный артроз (бедренно-большеберцового сочленения) – развивается реже и протекает легче. Боли при этом отдают вниз, в область голени и стопы; полная неподвижность при гонартрозе наступает редко. Очень важны профилактика и своевременное лечение артроза коленного сустава – это позволит человеку жить без боли. Но даже при запущенном заболевании избавить пациента от боли вполне реально.
- Голеностопный – на голеностоп также падает большая нагрузка, поэтому и артроз в нем развивается часто. Он также часто травмируется и дегенеративный процесс носит посттравматический характер. Он поражается также при реактивном артрите. Симптомы: заболевание длительно протекает бессимптомно, но потом появляются боли. Вначале при физической нагрузке, а затем постоянные, ноющие. Характерна также скованность движений после продолжительного отдыха, которая проходит в течение получаса. Полная неподвижность голеностопа встречается редко и только если в основе заболевания лежит длительно протекающий воспалительный процесс.
- Пятка – артроз может развиваться в области подтаранного или таранно-пяточно-ладьевидного сочленений после перенесенных травм и заболеваний. Долго никак себя не проявляют затем начинают появляться болезненные ощущения в пятке, постепенно приобретающие постоянный мучительный характер. Инвалидизация встречается редко.
Артроз верхних конечностей
Артроз в суставах рук развивается реже. Основные особенности локализаций в отдельных суставах:
- Артроз плечевого сустава. Обычно развивается после травм и на фоне микротравмирования у спортсменов-тяжелоатлетов, а также у лиц, занимающихся тяжелой физической работой. Акромиальный (акромиально-ключичный) артроз является следствием травм и воспалительных процессов. Протекает вначале незаметно, но потом появляются болевые ощущения в верхней части плеча, отдающие в локоть и в шею, скованность движений и хруст при движении. Болезненность может носить постоянный изматывающий характер. Иногда сопровождается воспалением, что способствует прогрессированию заболевания. При отсутствии лечения развивается частичный анкилоз. Подробнее о плечевом артрозе читайтет здесь.
- Локтевой артроз – встречается редко в основном у шахтеров, кузнецов и работников некоторых других профессий, имеющих дело с виброинструментами. Симптомы: боли в локте при сгибании и разгибании руки, скованность после длительного отдыха. При отсутствии лечения – стойкое нарушение функции.
- Артроз суставов кисти. Чаще всего дегенеративный процесс развивается в запястно-пястном суставе I пальца, так как он обычно подвергается травматизации при бытовых работах. Проявляется периодически появляющейся тупой болезненностью в наружной стороне ладони, отдающей в большой палец.
- Артроз суставов пальцев. Развивается при выполнении мелких работ (вязание, вышивание, шитье). В дистальных (самых верхних) межфаланговых суставах патологический процесс проявляется он в виде разрастаний костной ткани – узелков Гебердена, суставных болей обычно не бывает или они появляются лишь изредка, например, при перемене погоды. В проксимальных межфаланговых суставах заболевание проявляется в виде таких же костных разрастаний на суставах пальцев, расположенных ниже, – узелков Бушара.
Хруст в суставах – когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Лечение хряща коленного сустава
Автор статьи
Внутри коленного сустава есть хрящи. Они покрывают суставные поверхности костей: бедренной и большеберцовой. Хрящи смягчают трение. Они обеспечивают сохранность внутрисуставных структур даже на фоне интенсивных физических нагрузок. К сожалению, в силу различных заболеваний возможно истончение или механическое повреждение хрящей. В этом случае пациенту требуется лечение.
Лечение хряща коленного сустава
Принципы лечения
Подходы к лечению зависят от того, по какой именно причине истончился хрящ. Это может произойти в результате:
- воспалительных заболеваний;
- дегенеративных процессов;
- травм;
- проведенных хирургических операций.
Лечение может быть направлено на устранение симптомов, замедление дегенеративных процессов, купирование воспаления, усиление регенераторных способностей хрящевой ткани. Иногда требуется хирургическое вмешательство. Оно позволяет выполнить замещение дефектов хрящевой поверхности.
Консервативные методы
Если гиалиновый хрящ коленного сустава истончен, лечение начинают консервативными методами. Применяются такие способы терапевтического воздействия:
- Коррекция образа жизни.
- Физиотерапевтическое лечение и массаж.
- Лечебная физкультура.
- Медикаментозная терапия.
Коррекция образа жизни
Изначально необходимо устранить все факторы, которые могут провоцировать истончение хряща коленного сустава. Лечение начинают с того, что пациенту рекомендуют отказаться от тяжелой физической работы, спорта. Потому что при продолжающемся механическом раздражении хряща он будет повреждаться, а полноценное восстановление хрящевой ткани невозможно по причине его слабого кровоснабжения.
Пациенту необходимо:
- снижение массы тела, если ИМТ превышает 25 кг/м2;
- уменьшение нагрузки на больную ногу;
- применение ортопедических приспособлений (ортезов, стелек);
- использование трости или костылей.
Физиотерапия
Физиотерапевтическое лечение применяется с целью уменьшения отека, боли. Оно позволяет улучшить кровообращение в той зоне тела, которая находится в непосредственной близости к поврежденным коленным хрящам. В результате улучшается трофика тканей, уменьшаются явления гипоксии, ускоряются регенераторные процессы.
Применяются такие виды физиолечения:
- электрофорез;
- гальванизация;
- фонофорез;
- электростимуляция;
- магнитотерапия;
- лазеротерапия;
- вибромассаж и другие.
Физиотерапия часто сочетается с медикаментозным лечением. Местные препараты наносятся на кожу. Затем проводится электрофорез или фонофорез для их лучшего проникновения внутрь суставной полости.
Физиотерапия
Лечебная физкультура
Физические тренировки помогают укрепить мышцы, разгрузить коленный сустав. Они также способствуют восстановлению хряща за счет улучшения кровообращения. При нагрузке к мышце приливает кровь. Расширяются сосуды. Поэтому кровоснабжение суставной капсулы возрастает. Улучшается и кровенаполнение тех частей хряща, которые прилегают к капсуле.
Медикаментозная терапия
Применение препаратов остается одним из главных способов лечения. В данный момент не существует лекарственных средств, которые гарантированно восстанавливают хрящи или хотя бы предотвращают их дальнейшее разрушение. Однако ряд лекарственных средств позволяют добиться неплохих результатов за счет усиления регенераторных процессов, снижения воспаления, защиты хряща от сильных механических воздействий.
Препараты могут использоваться такими способами:
- применяются внутрь;
- вводятся внутримышечно или внутривенно;
- наносятся на кожу над коленным суставом;
- вводятся инъекционно внутрь сустава.
Так как в большинстве случаев происходит постепенное разрушение хряща коленного сустава, лечение проводится таблетированными формами препаратов. Они удобнее в использовании и не требуют постоянного участия медицинского персонала в лечебном процессе.
Часто применяются и внутрисуставные инъекции. Они хороши тем, что позволяют после нескольких введений лекарств получить устойчивый длительный результат. Он сохраняется полгода или год. Применение уколов в колено позволяет снизить потребность в медицинских препаратах, которые применяются перорально. Соответственно, уменьшается медикаментозная нагрузка и риск побочных эффектов.
Кремы и гели – это вспомогательное лечение. Оно исключительно симптоматическое. Используется для уменьшения боли, устранения отека. Нет местных препаратов, которые могли бы восстановить суставные хрящи колена или хотя бы замедлить их дегенерацию.
Медикаментозная терапия
Основные группы препаратов, которые применяются для лечения хрящей коленных суставов
НПВС. Эти препараты не могут восстановить хрящи. Но они способны в некоторых случаях замедлить их дегенерацию за счет устранения воспалительного процесса. Кроме того, нестероидные противовоспалительные средства принимаются с целью снижения болевого синдрома, который неизбежно развивается в случае истончения хрящей из-за сильного трения суставных поверхностей во время выполнения любых движений в коленном суставе.
Хондропротекторы. Это препараты хондроитина и глюкозамина. Их получают из хрящей животных. Хондропротекторы вводятся внутрь сустава, инъекционно внутримышечно, наносят на кожу или принимают внутрь.
Только последний способ применения имеет смысл с точки зрения доказательной медицины. Нанесение хондропротекторов на кожу в виде геля не имеет доказанной эффективности. Введение в сустав или внутримышечно приносит пользу, но лечение нужно длительное (от 6 месяцев), а при таком способе введения переносимость терапии значительно ухудшается.
Несмотря на то, что врачи очень часто назначают хондропротекторы внутрь в капсулах, нет доказательств, что они восстанавливают суставной хрящ. Исследования лишь показывают, что при артрозе коленного сустава длительное применение хондроитина в комбинации с глюкозамином позволяет уменьшить симптомы заболевания.
Гиалуронат. Вводится внутрь коленного сустава. Подобные препараты также выпускаются в лекарственных формах для наружного использования или для применения внутрь. Однако такие способы лечения не имеют убедительных доказательств эффективности. Поэтому гиалуронат в таблетках в основном продается как биологически-активные добавки, а не препараты.
Введение гиалуроновой кислоты внутрь сустава позволяет повысить её концентрацию в синовиальной жидкости. Уменьшается трение хрящей, предотвращается их дистрофия. Симптомы уменьшаются или уходят на несколько месяцев. После этого инъекцию гиалуроната можно выполнить повторно.
PRP. Этой аббревиатурой обозначают богатую тромбоцитами плазму. Её получают из собственной крови пациента, центрифугируют, а затем вводят в сустав. Это один из самых эффективных способов усиления регенерации хрящей. Тромбоциты выделяют большое количество факторов роста. В результате репарация хрящевой ткани усиливается. Но восстановление хрящей колена возможно только в случае ранней стадии артроза или при незначительном их травматическом повреждении.
Хирургические методы
При значительных дефектах суставной поверхности восстановление хрящевой ткани возможно только хирургическими методами. Для этого используется множество различных методов. Некоторые из них очень дорого стоят и доступны только за границей (Германия, Швейцария, США). Одни способы появились недавно, другие применяются уже более 50 лет.
Наибольшую эффективность хирургические методы восстановления хряща имеют при:
- рассекающем остеохондрите;
- травматическом повреждении колена;
- остеоартрозе до 2 степени.
При других заболеваниях, а также в случае выраженного гонартроза полноценно восстановить хрящевые поверхности часто не удается.
Основные хирургические методы восстановления гиалинового хряща коленного сустава:
Субхондральная туннелизация. Врач просверливает в нескольких местах хрящ и субхондральную костную ткань. Открывается кровотечение. Результатом становится образование на месте искусственно нанесенной травмы волокнистого хряща.
Микрофрактурирование. Усовершенствованная методика, которая постепенно вытесняет туннелизацию. Механизм воздействия аналогичный. Формируются множественные микропереломы субхондральной кости с сохранением её каркаса. Методика более безопасна, потому что исключаются ожоговые повреждения хрящей, неизбежные при сверлении.
Аутотрансплантация хряща. Применяется для закрытия тех дефектов суставной поверхности, которые подвергаются максимальным механическим нагрузкам. Здесь хрящи имеют наибольшую толщину. Для аутотрансплантации берутся хрящи с другого участка тела пациента и подсаживаются в коленный сустав. Недостатками метода является дополнительная травматизация донорских участков и недостаток материала при обширных хрящевых дефектах.
Имплантация аутологичных хондроцитов. Берут маленький фрагмент хряща, затем культивируют. Фактически, для пациента выращивается новый хрящ. Его закрепляют на матрице, придавая нужную форму, и имплантируют в сустав. Метод максимально эффективен у пациентов до 55 лет, при дефекте хрящевой поверхности до 10 квадратных сантиметров. Недостатки: высокая стоимость и необходимость проведения двух операций (для забора хряща, а затем для его имплантации в колено).
При появлении признаков повреждения суставных хрящей человек должен обращаться к врачу как можно быстрее. Есть немало способов восстановления суставных поверхностей колена, однако большинство из них становятся малоэффективными в запущенных клинических случаях.
Физиотерапия при артрозе суставов

Артроз, или остеоартрит является наиболее распространенным скелетно-мышечным расстройством. Причин заболевания может быть много, но чаще всего это генетическая предрасположенность, избыточный вес, тяжелая работа или интенсивные занятия спортом. Правильно подобранные методы физиотерапии были признаны одним из наиболее важных факторов, снижающих риск развития остеоартрита. Однако, как и лечение, физиотерапевтическое воздействие следует подбирать индивидуально, с учетом типа заболевания и стадии его развития.
Правильно подобранный вид физиотерапии уменьшает боль, улучшает физическую форму и качество жизни пациента, а также может замедлить развитие дегенеративных изменений.
Применение физиотерапии при лечении артроза
Дегенеративные изменения суставов чаще всего являются результатом механического износа тканей, травм, сопутствующих заболеваний, а также перегрузок суставов, вызванных тяжелой физической работой, частым и длительным нахождением в одной позе, а иногда и чрезмерной физической активностью. Процесс дегенерации суставной ткани не может быть обращен вспять, но развитие дегенеративных изменений можно замедлить. Поэтому, физиотерапия при артрозе сустава зачастую играет ключевую роль в лечение пациентов.
Лечение артроза сустава физиотерапией, назначенной лечащим врачом позволить добиться следующих результатов:
- замедлить прогрессирующий дегенеративный процесс;
- облегчить боль;
- увеличить диапазон движений в суставах;
- увеличить мышечную силу;
- предотвратить атрофию мышц;
- улучшить общее состояние больного;
- поддерживать пациента в адекватной физической форме.
Физиотерапевтические процедуры всегда подбираются индивидуально, с учетом:
- текущего состояния пациента;
- тяжести дегенеративного заболевания;
- наличия сопутствующих патологий;
- ожиданий и потребностей пациента, связанных с его повседневной жизнью.
Физиотерапия
Физиотерапия при артрите сустава имеет разнообразные направления, могут использоваться как методы лазерного, ультразвукового воздействия, так и массаж или терапия лечебными грязями. Рассмотрим подробнее, какая физиотерапия назначается при артрозе.
Ультразвук
Ультразвуковая терапия или ультрафонотерапия заключается в воздействии через кожу на более глубокие структуры ультразвуковой волны (механической, акустической волны с частотой выше предела слуха) с целью получения терапевтических эффектов. Ультразвуковая физиотерапия при артрозе направлена на получение обезболивающего эффекта и стимуляции процессов клеточного восстановления. Видимые эффекты ультразвуковых волн включают вазодилатацию, расслабление мышц и сухожилий, прекращение воспаления, улучшение заживления, замедления процесса дегенерации суставной ткани. Кроме того, ультразвук рассматривается как фактор, ускоряющий процессы восстановления в хронической фазе воспалительных реакций
Механическое
Под физиотерапией механического типа, как правило, подразумевают мануальное лечение. Мануальная терапия — это вид лечения опорно-двигательного аппарата, основанного на знании анатомии, физиологии и биомеханики тела. Мануальное лечение является наиболее эффективным методом реабилитации, который оказывает положительное влияние на улучшение подвижности суставов, уменьшение боли и восстановления мышечного баланса.
Метод оздоровления с помощью мануальной терапии включает в себя множество лечебных приемов, которые позволяют выполнять вытяжение, скольжение или сдавливание сустава.
Одним из современных, безопасных и часто используемых методов мануального воздействия является способ Маллигана, основанный на использовании безболезненных пассивных техник, выполняемых терапевтом в сочетании с одновременными активными движениями, выполняемыми пациентом.
Мануальная физиотерапия при артрозе может быть очень эффективной, если она индивидуально адаптирована к потребностям пациента.
Противопоказанием к применению мануального лечения может быть системное острое воспаление с лихорадкой, переломы костей, разрывы связок или капсулы сустава, повреждение мышц, нестабильность суставных соединений.
Магнитотерапия
Магнитотерапия — методика, которая использует переменные низкочастотные магнитные поля (до 100 Гц) и магнитную индукцию от 0,1 до 10 мТл при лечении отдельных заболеваний опорно-двигательного аппарата. Механизм действия магнитного поля на тело очень сложен и еще не объяснен во многих деталях, тем не менее, позволяет достичь таких результатов как:
- обезболивающий эффект
- противовоспалительный эффект
- увеличение поглощения кислорода тканями
- стимуляция периферического кровообращения
- противоотечный эффект
- ускорение процессов регенерации мягких тканей
- ускорение процесса сращения кости
- влияние на свободные радикалы кислорода
Магнитная физиотерапия при артритах и артрозах определяется как абсолютно безопасная процедура. Использование ее даже в течение очень длительного времени не вызывает побочных эффектов.
Массаж (изометрический)
Такой вид массажа предусматривает выполнение упражнений в фиксировании мышц в напряжении без последующих движений в суставе. Изометрический массаж проводится при возникновении мышечной слабости на фоне артроза или после длительного выздоровления. Он также выполняется как массаж, способствующий увеличению мышечной массы, силы и улучшению двигательных возможностей сустава. Благодаря изометрическому массажу улучшается кровообращение в суставе, снижается выраженность болей и воспалительного процесса.
Грязелечение
Такой вид терапия предусматривает использование целебных грязей — образований природного происхождения, состоящих из воды, минералов и органических веществ. Грязелечение суставов помогает устранить отеки, восстанавливает их подвижность, увеличивает амплитуду движений. Грязь активизирует огромное количество биохимических реакций в организме. Более того, она делает это на клеточном уровне, что позволяет нормализовать работу различных органов и укрепить иммунитет — как общий, так и местный.
Лазеротерапия
Лазерная терапия, то есть световое лечение естественным образом стимулирует регенерацию тканей на клеточном уровне. Очень слабый луч видимого или инфракрасного света, генерируемый лазером, вызывает колебания атомов в облученных клетках и тканях. Такой воздействие улучшает кровообращение, питание и регенерацию клеток, стимулирует синтез белка, регенерирует кровеносные сосуды, вызывает рост фибробластов и коллагеновых волокон, что благотворно воздействует на состояние суставной ткани. Дополнительное лазер оказывает противовоспалительное и обезболивающие действие.
Противопоказания к физиотерапии
Физиотерапия при артритах и артрозах, как и любой другой вид лечения, имеет свои противопоказания. Ограничения будут зависеть от методики физиолечения, однако можно выделить общие проблемы, когда подобный вид терапии не рекомендуется:
- онкологические заболевания;
- беременность;
- наличие кардиостимулятора;
- патологии щитовидной железы;
- эпилепсия;
- тяжелые вирусные инфекции;
- высокая температура;
- прием фотосенсибилизирующих препаратов;
- ишемическая болезнь сердца (может потребовать наблюдения кардиолога во время физиолечения).
Применение лекарственных средств и БАДов совместно с физиотерапией
Следует понимать, что физиотерапия — это только часть лечения, которая не может использоваться как самостоятельный метод терапии. Чтобы достичь максимально хороших терапевтических результатов следует прибегать к медикаментозному лечению, которое должно состоять из лекарственных препаратов и биологически активных добавок.
Наиболее рекомендуемыми средствами при артрозе, дополняющими физиотерапию, считаются хондропротекторы. Одним из таких является АРТРА® МСМ — биологически активная добавка на основе глюкозамина и хондроитинсульфата. Хондропротекторы улучшают метаболизм хряща, замедляют или приостанавливают его разрушение, оказывают противовоспалительное действие. Особенно важно, что такие препараты практически не имеют побочных эффектов.
Скажем сразу, что ни один из методов физиотерапии не сможет полностью остановить процесс разрушения хрящевой ткани, однако поможет замедлить процесс ее разрушения, устранить болезненные ощущения и воспалительные процессы. Стоит отметить, что физиотерапия очень часто дополняет классическое лечение, ее также рекомендуют некоторым пациентам после ортопедических операций.
Многие заболевания опорно-двигательного аппарата, которые первоначально были квалифицированы для хирургии, поддаются коррекции благодаря совместной работе ортопедов и физиотерапевтов, а также самого пациента. Возможность избежать оперативного вмешательства, что всегда несет риск осложнений, является одним из самых больших успехов физиотерапии.

Каждый день наш организм подвергается серьезным физическим испытаниям, нередко приводящим к воспалениям и боли в суставах, истощению хрящевой ткани. Поэтому, очень важно следить за здоровьем суставов и связок. Не важно, занимаетесь ли вы спортом, сопряженным.

Сустав — сложная структура, состоящая из костей, хряща, суставной сумки и связочного аппарата. Нарушение целостности этих структур приводит к боли и нарушению двигательной функции. Колено несет большие нагрузки, именно поэтому артроз коленного сустава (гонартроз) довольно.
1 Bottegoni C et al. Carbohydr Polym. 2014 Aug 30;109:126-38.
2 Henrotin Y, Mobasheri A. Current Rheumatology Reports (2018) 20:72
3 Butawan M et al. Nutrients 2017,9,290-310.
Свидетельство о гос. регистрации АРТРА ® МСМ №: AM.11.06.01.003.E.000044.10.18 от 10.10.2018
Регистрационное удостоверение АРТРА ® №: П 014829/01 от 20.12.2007
В случае возникновения потребительских претензий, просим обращаться в организацию, указанную на упаковке.

 Как проходит лечение?
Как проходит лечение?
