Пункция сустава

Пункция сустава — это хирургическая процедура, в ходе которой врач вводит иглу в суставную сумку и забирает определенное количество находящейся там жидкости.
Пункция бывает диагностической и лечебной. Проводится под местной анестезией. Ее назначают в сложных случаях только по медицинским показаниям.
Процедуру имеет право проводить лишь врач в условиях специально подготовленного хирургического кабинета или малой операционной.
Пункция сустава — это маленькая хирургическая операция, ее успех во многом зависит от опыта и квалификации врача. В нашей клинике пункцию суставов проводят опытные специалисты с использованием современного оборудования. Записаться на предварительную консультацию можно на сайте.
Диагностика

Зачем нужна пункция сустава
Жидкость в суставной сумке присутствует всегда — это смазка и проводник питательных веществ в ткани кости и хряща. Здоровая синовиальная жидкость прозрачна и имеет вязкую консистенцию. Любые отклонения в ее составе и физических характеристиках указывают на патологию и помогают выявить причину заболевания.
При лабораторном анализе могут быть выявлены:
- Белковые соединения. Указывают на травмы и воспаления.
- Гной. Появляется при артрите, вызванным сепсисом или бактериями.
- Кровь. Сопровождает травмы или болезни крови, образование кист и разрушение костных тканей.
- Кристаллы. Указывает на подагру или псевдоподагру.
- Взвесь, делающая жидкость непрозрачной — на воспаление.
Врачи назначают пункцию и для облегчения состояния пациента, когда при помощи шприца врач откачивает излишки суставной жидкости, гной и вводит через прокол лекарство. После процедуры уменьшается боль и припухлость сустава, купируется разрушение.
Пункцию можно проводить на любом суставе: коленном, локтевом, голеностопном, тазобедренном, плечевом.
Показания и противопоказания
Диагностические пункции назначаются:
- для определения состояния сустава, в том числе — после травм и деформаций;
- биохимического анализа синовиальной жидкости;
- оценки состояния менисков.
Лечебные пункции назначаются:
- для откачивания излишнего объема жидкости;
- введения обезболивающих препаратов при предстоящем оперативном вмешательстве, антибиотиков — при лечении воспалений;
- забора крови из внутрисуставных гематом (следствие гемартроза);
- введения кислорода при артрозах, дистрофических изменениях, периартрите, посттравматическом артрозе.
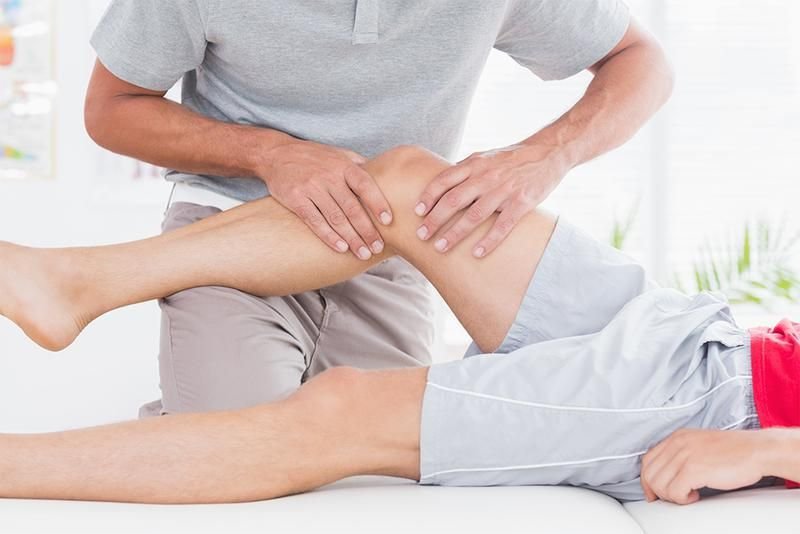
- при остром воспалении суставов,
- гнойном артрите,
- хроническом воспалении суставов,
- травмах,
- аллергических поражениях,
- системных заболеваниях: туберкулезе, бруцеллезе, ревматизме, волчанке.
Противопоказаний к проведению пункции немного, многие из них являются относительными. То есть по решению врача жидкость можно изъять после предварительной подготовки, если это необходимо для назначения адекватного лечения пациента.
- острый гнойно-воспалительный процесс;
- кожные заболевания, локализованные в зоне возможного прокола;
- серьезные психические заболевания.
Если пациент длительное время принимал антикоагулянты или у него нарушена свертываемость крови решение о проведении пункции примет врач.
Нужно ли готовиться к пункции сустава
Специальной подготовки от пациента не требуется.
Возможно, врач предварительно предложит вам сдать анализы и провести тест на аллергию.
Если вы ощущаете беспокойство перед процедурой — обсудите детали с врачом. Обсудите последовательность действий, уточните, какое обезболивание вам проведут. Возможно, вы будете чувствовать себя увереннее, если переговорите с людьми, которым уже делали пункцию сустава.
Чтобы полностью довериться врачу, тщательно выбирайте клинику. Опытный врач, использующий современное оборудование и надежные медикаменты, проведет процедуру быстро, а вероятность осложнений будет минимальной.
- Накануне процедуры постарайтесь выспаться.
- За 2—3 часа до похода в поликлинику легко перекусите.
- Примите душ.
- Наденьте удобную одежду и обувь.
- Попросить друзей или родных сопровождать вас. Физическая поддержка вам не понадобится, но психологическая — вполне вероятно.
- Заходя в кабинет, ничего не бойтесь. Максимально расслабьтесь — так врачу будет удобнее провести пункцию, это займет меньше времени.
Как проводится процедура
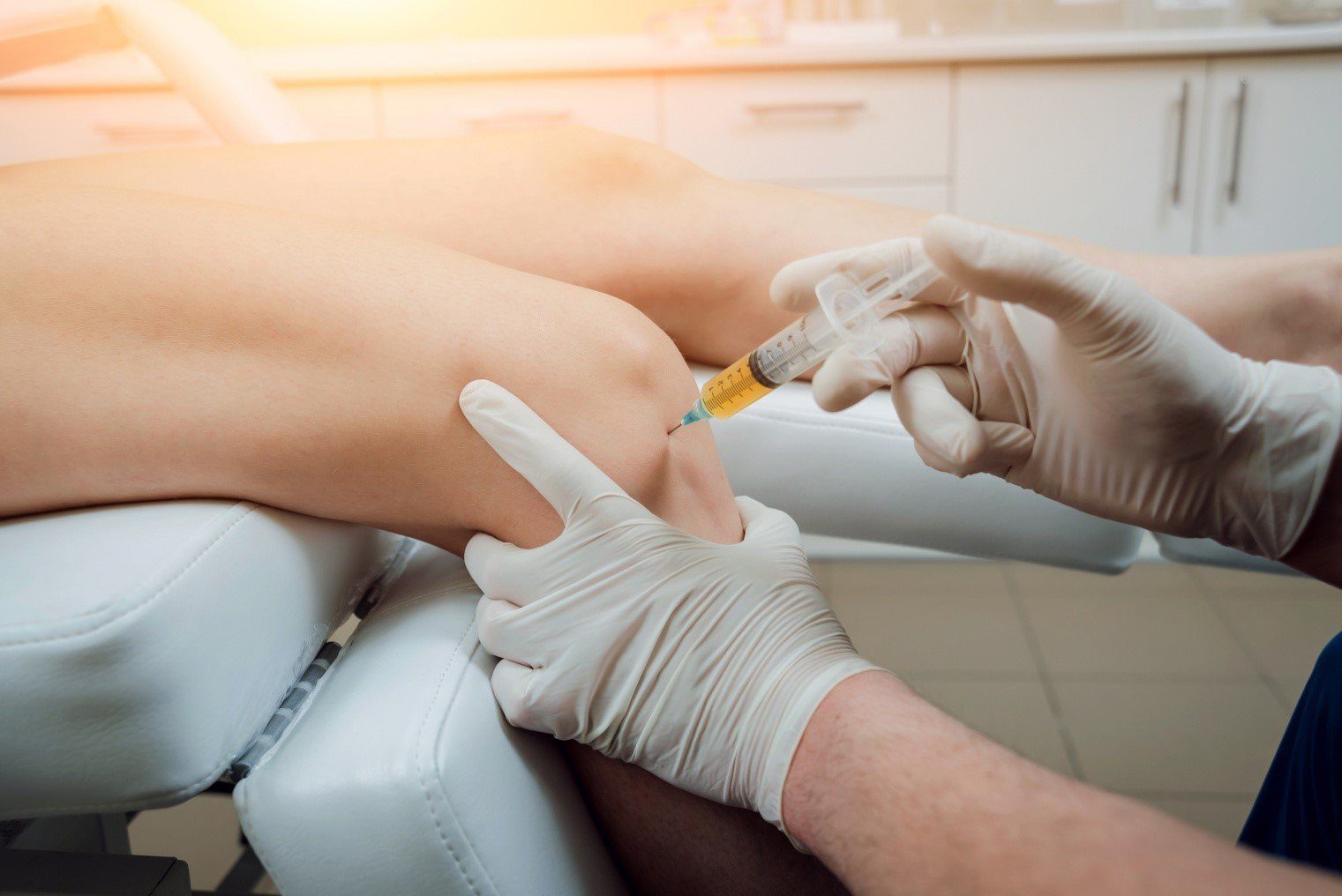
Качественно проведенная пункция занимает не более 15 минут, неприятные ощущения минимальны.
- Ассистент помогает пациенту расположиться на стуле или кушетке таким образом, чтобы врач получил доступ к суставу. Важно, чтобы пациенту тоже было комфортно и он смог расслабиться. Для этого под предназначенную для манипуляции конечность подложат валик или подушку.
- Врач выбирает место для прокола. Кожу тщательно очищают антисептиком.
- При необходимости врач использует аппараты УЗИ, чтобы максимально точно ввести иглу в полость сустава. Тогда в проекции прокола нужно нанести проводящий гель.
- На кожу распыляется анестетик или делается обезболивающая инъекция под кожу. В редких случаях возможен общий наркоз — если предстоит глубокая пункция, пациентом является ребенок или тревожный человек.
- Как только анестезия начинает действовать, врач вводит иглу, проникает в сустав и поднятием поршня шприца изымает суставную жидкость.
- Если процедура лечебная, к игле присоединяют шприц с лекарством и медленно вводят его через тот же прокол.
- Иглу вынимают, место прокола перевязывают или заклеивают стерильным пластырем. Впоследствии здесь может возникнуть отек и боль. В норме через 2–3 дня неприятные ощущения исчезнут.
В это время пациенту лучше не заниматься спортом, не работать физически и беречь место прокола от перегрева, переохлаждения, пыли и грязи. Отеки быстрее рассосутся, если пациент будет выполнять рекомендации врача. Но может азначить мазь для суставов, физиотерапию, противовоспалительные препараты.
После правильно проведенной процедуры осложнения возникают редко. Среди них:
- небольшие кровоподтеки;
- незначительное кровотечение в суставе;
- изменение пигмента кожи.
В единичных случаях после пункции в суставную сумку может проникнуть инфекция. Поэтому наблюдайте за своим самочувствием и при первых признаках лихорадки, слабости и интоксикации немедленно обращайтесь к врачу.
Диагностическая лечебная пункция суставов
Услуги Травматологии – ортопедии

Диагностическая лечебная пункция суставов
 Суть операции
Суть операции
Пункция суставов производится шприцем на 10-20 г, с иглой 5-6 см в длину и 1-2 мм в толщину. Тонкие иглы используют для введения в сустав лекарств, когда нет необходимости забора жидкости изнутри, что позволяет существенно снизить травматизацию. Для откачивания применяют 2-ух мм иглы, при этом уменьшается риск, что они забьются твердыми частицами. От врача требуются исключительно аккуратные движения. Так, игла не должна входить в суставную сумку более, чем на 1-1,5 см, а малейшие колебания кончика, когда он проходит через синовиальную оболочку, сильно ее травмируют. Существует прием, который препятствует заражению и вытеканию содержимого сустава через отверстие: кожу необходимо оттянуть, чем достигается искривление полости прокола.
В целях уменьшения рисков патологий, на ногу после пункции накладывают тугую повязку, или иммобилизируют ее шиной. Для профилактики осложнений врач тщательно следит за ходом заживления, хотя возможно и амбулаторное лечение.
Риски и осложнения
Синовиальная оболочка, составляющая стенки суставной сумки — нежная ткань, повреждение которой будет долго восстанавливаться и может стать причиной патологических процессов. Так же она особенно уязвима для микробов, поэтому действуют строгие правила антисептики. Так, поверхность сустава обеззараживают двумя способами: двукратно йодом, после чего спиртом. Тут необходимо быть аккуратным: йод, проникнув на кончике иглы в рану, может вызвать химической ожог оболочки. Инструменты стерилизуются химическим и термическим путями.
Если суставная пункция проводится на здоровом суставе с целью забора — она уменьшает и без того небольшой объем синовиальной жидкости. Обильное количество пунктата может привести к началу воспалительных процессов и разрушению хряща. Так же, за счет отрицательного давления в сумке, через ее стенки происходит осмос воды и иных инородных примесей из синовиальной жидкости, а уменьшение ее количества отрицательно скажется на этом процессе.
Показания
- Биохимический анализ пунктата, а так же тест на наличие примесей (гной или кровь при травмах и воспалительных процессах).
- Используя рентгенографию и препараты, которые задерживают лучи, можно получить точную информацию о повреждениях менисков. При этом препарат вводится непосредственно внутрь сумки.
Множество информации получают не из лабораторного анализа, а прямо во время операции. Когда жидкость начинает поступать в шприц — следят за ней. Обращают внимание на цвет, консистенцию, наличие кровяных или гнойных примесей. Иногда для этого применяют новокаин, который имеет свойство изменять цвет и вязкость при контакте с инородными биологическими жидкостями. Биохимические анализы пунктата позволяют выявить патологии в обменных процессах, происходящих в сумке. Кроме механической, она исполняет питательную функцию: доставляет необходимые вещества к бессосудистым хрящам.
- Откачивание экссудата, примесей крови и гноя из полости суставной сумки. Показано при острых воспалительных процессах.
- Введение различных лекарственных средств. К примеру, местную анестезию при операциях и болезненных манипуляциях. При воспалениях — антибиотики, кортикостероидные препараты.
- При гемартрозе в полости сустава возникают гематомы, которые затрудняют двигательную функцию и способствуют развитию инфекции, поэтому показана пункция крови из них.
Существует третье показание — введение кислорода в суставную сумку. Применяется при дегенеративно-дистрофических поражениях опорно-двигательного аппарата, при плечелопаточном периартрите, артрозе суставов или как средство профилактики посттравматического артроза. У этого метода лишь одно противопоказание — наличие острых гнойно-воспалительных процессов в месте пункции.
Применяется медицинский кислород и специализированный инструмент, хотя возможно использование и другого оборудования, вроде аппарата для продувки фаллопиевых труб.
Нюансы проведения пункции разных суставов
Техника проведения операции различна для разных суставов из-за их строения, врач должен отчетливо понимать, как и где расположены те или иные ткани, кости и другие анатомические образования, чтобы максимально точно проложить путь прокола между ними, не задев ничего лишнего или не уперевшись в кость.
Пункция плечевого сустава
Принято различать три вида пункций плечевого сустава: переднюю, заднюю и боковую. Принципиального отличия в технике нет, во всех случаях ориентиром служит акромиально-ключичное сочленение, а игла вводится соответственно спереди, сзади и сбоку от него.
Прокол кожи осуществляется строго перпендикулярно ее поверхности, после чего направление продвижения меняется на нужное. Ввод осуществляется до появления ощущения, будто игла «провалилась» или пока в шприце не появится пунктат.
Пункция локтевого сустава
Перед началом руку сгибают в локте под углом 90°. Иглу проводят в полость сзади, между наружным краем локтевого отростка и нижним краем наружного надмыщелка, непосредственно над головкой лучевой кости.
Если нужно взять пункцию с заднего заворота сустава, то иглу вкалывают через сухожилие трицепса, над вершиной локтевого отростка, и осторожно проводят по направлению к синовиальной оболочке.
Пункция лучезапястного сустава
Прокол производится на задней поверхности, у дистального конца лучевой кости, между сухожилиями разгибателей большого и указательного пальцев.
Пункция тазобедренного сустава
Осуществляется спереди или сбоку. При первом способе точка прокола находится на середине линии, проводимой от верхнего края большого вертела к точке между средней и внутренней третью паховой связки. Иглу вкалывают спереди, перпендикулярно к верхнему краю головки бедренной кости, у края вертлужной впадины.
При втором способе иглу вводят снаружи, над верхушкой большого вертела, и продвигают во фронтальной плоскости по направлению к соответствующей точке противоположной стороны.
Пункция коленного сустава
Прокол осуществляется около верхнего края надколенника, иглу продвигают через сухожилие квадрицепса по направлению к кости, совершая вращательные движения. Возможно выполнение пункции и верхненаружного, верхневнутреннего и нижненаружного краев надколенника.
Пункция голеностопного сустава
Прокол осуществляется впереди, между наружной лодыжкой и сухожилием длинного разгибателя пальцев. Продвигают в заднемедиальном направлении, между лодыжкой и латеральной поверхностью таранной кости.
Пункция плечевого сустава
Пункция плечевого сустава – это медицинская манипуляция, суть которой заключается во введении пункционной иглы в полость плечевого сустава. Процедура может проводиться с диагностической, лечебной или эвакуаторной целью. Метод широко применяется для лечения и диагностики ревматологических и травматологических заболеваний.
Показания к проведению
Пунктирование плечевого сустава позволяет извлечь из суставной сумки лишнюю синовиальную или патологическую жидкость (наличие экссудата определяется физикальными методами и при помощи УЗИ). Манипуляция дает возможность вводить лекарственные препараты внутрь суставного пространства, если это необходимо. Введение медикаментов непосредственно в полость сустава позволяет максимально эффективно воздействовать на патологический очаг и уменьшить дозу используемого вещества.
Извлеченную из полости сочленения жидкость можно направить на лабораторное исследование, что позволяет получить ценные диагностические данные.
Манипуляция показана для диагностики и лечения следующих заболеваний и патологических состояний:

- гемартроз – кровоизлияние в суставное пространство (если не провести своевременную эвакуацию крови, то организуется кровяной сгусток и произойдет замещение плотной соединительной тканью), это приведет к развитию анкилоза;
- гнойные воспалительные процессы (для извлечения гнойного экссудата и введения антибактериальных препаратов);
- воспаление, которое приводит к скоплению значительного количества выпота в его полости (артриты, бурситы, синовиты);
- подозрение на опухолевое поражение кости или элементов сустава (позволяет выявить атипичные клеточные элементы);
- введение анальгезирующего средства для обезболивания процедуры вправления вывиха.
Противопоказания к проведению
- воспалительные заболевания кожных покровов в месте предполагаемого прокола;
- обширные раневые повреждения в области плечевого сустава;
- патология свертывающей системы крови, которая может привести к развитию кровотечения;
- сопутствующие заболевания в стадии декомпенсации.
Методика проведения пункции
Глубокое знание анатомии и топографических особенностей строения области плеча обеспечит наибольшую эффективность процедуры и поможет избежать многих нежелательных осложнений. Преимуществом метода является то, что он не требует наличия сложных и дорогих инструментов.
Техника выполнения пункции сустава плеча во многом аналогична пункции коленного сустава.

- Пациент занимает удобную исходную позицию (сидя или лежа на здоровой стороне).
- Осуществляют обеззараживание кожи растворами антисептических средств.
- Проводят местную инфильтрационную анестезию Новокаином (при непереносимости можно заменить на Лидокаин).
- Врач определяет место пункции (существует 3 общепринятых доступа для введения иглы: передний, задний и боковой).
- Вводят пункционную иглу, предварительно смещая пальцем кожу в месте прокалывания (для того чтобы предотвратить попадание инфекции через раневой канал).
- Прокол специалист осуществляет под контролем до ощущения провала иглы.
- После попадания в суставную полость производят выполнение всех необходимых манипуляций (эвакуация жидкости, введение лекарств).
- По завершении процедуры место прокола обрабатывается антисептиком и закрывается стерильной повязкой.
Самыми частыми осложнениями являются:
- повреждение сухожильно-связочного аппарата;
- гематомы и кровоизлияния в сустав;
- аллергические реакции;
- инфекционно-воспалительные заболевания сустава или окружающих тканей.
Однако при квалифицированном осуществлении манипуляции осложнения возникают редко.
Точки воздействия
Существует три точки пункции. Для каждого больного врач в индивидуальном порядке определяет самый оптимальный доступ.
Спереди сустав плеча пунктируют, вводя иглу ниже клювовидного отростка лопатки. Иглу продвигают вглубь на 2-3 см так, чтобы она оказалась между клювовидным отростком и головкой плечевой кости.
Сзади точка укола пункционной иглы находится в углублении, образованном дельтовидной и надостной мышцами. Иглу вводят на глубину 3-4 см, направляя её снизу вверх.
На наружной поверхности плеча ориентиром для осуществления боковой пункции является самая выпуклая часть акромиона лопатки. Иглу продвигают через слой дельтовидной мышцы, ориентируя её снаружи внутрь и несколько книзу.
Период восстановления
 Сроки реабилитации пациента в основном зависят от тяжести патологии, по поводу которой проводилась пункция.
Сроки реабилитации пациента в основном зависят от тяжести патологии, по поводу которой проводилась пункция.
Если имело место скопление большого количества жидкости, то сразу после её эвакуации пациенты отмечали улучшение состояния и уменьшение болевого дискомфорта.
В первые дни после процедуры рекомендуется ограничить активные движения в пораженном суставе. Для уменьшения отечности и предотвращения развития гематом и кровоизлияний показаны наложение тугой повязки и локальный холод на область сустава.
Ускорить восстановление поможет лечебная физическая культура. Объем и вид упражнений врач-физиотерапевт подбирает индивидуально для каждого пациента (учитывается тяжесть заболевания и тренированность организма).
Пункция плечевого сустава – это ценный диагностический и лечебный метод, который достаточно часто используется в травматологии и ревматологии. Данная манипуляция хорошо переносится больными и имеет низкий риск возникновения осложнений.
Лечебно-диагностическая пункция сустава
Травматолого-ортопедическое отделение
Пункция сустава – это метод диагностики ортопедических и ревматологических заболеваний. Таким неоперативным способом можно уточнить характер синовиальной жидкости в полости сустава или обнаружить очаг инфекции.
В большинстве случаев припухлость в области сустава, которую можно определить визуально и мануально, указывает на вероятное наличие воспалительного процесса. Чтобы провести более точную диагностику, в достаточно крупные суставы – коленный, тазобедренный, плечевой – вводят иглу-канюлю и делают забор скопившейся жидкости – пунктата, после чего осуществляют его исследование. Именно это и является основной задачей пункции.
Не следует забывать, что для постановки однозначного диагноза важно комплексное сочетание разных методов диагностики и сравнение их результатов. Так, при подозрении на инфекционное заболевание необходима пункция сустава, вслед за которой проводится лабораторное исследование взятого содержимого на количество лейкоцитов (белых кровяных телец, свидетельствующих о воспалении) и дифференциальный анализ крови. Важный показатель – С-реактивный белок: его повышенная концентрация также указывает на остро протекающий воспалительный процесс. В дополнение ко всем этим анализам делают рентгеновский снимок затронутого сустава. После этого нередко бывает необходима еще и магнитно-резонансная, компьютерная томография или сцинтиграфия – в том числе и чтобы исключить определенные причины возникновения инфекционного процесса.
Для диагностики ревматологических заболеваний особенное значение имеет иммунологический анализ скопившейся жидкости.
Почему столь эффективно исследование синовиальной жидкости? Дело в том, что в ее функции, кроме питания хрящевой ткани и содействия скольжению частей сустава, входит также фильтрация. Поэтому такие субстанции незначительного размера, как, например, белок, мочевая кислота, лактатдегидрогеназа легко обнаруживаются в суставной жидкости, а на основе этих данных можно уже сделать базовые выводы о патогенезе, то есть возникновении заболевания. Обычно даже невооруженным взглядом врач замечает помутнение этой жидкости, которое указывает на чрезмерную концентрацию патологических клеток, а значит, на воспаление. Наличие же частиц крови говорит о травматическом поражении, например, повреждении мениска или хряща – что является в принципе наиболее частой причиной опухания сустава и скопления в нем жидкости. Визуально чистая и вязкая суставная жидкость свидетельствует о здоровом состоянии сустава.
Пункция сустава применяется не только в диагностических, но и в терапевтических целях, в частности, для снижения остроты болевых ощущений, обычных при повышенном давлении на сустав. Если наличие воспаления подтверждено, с помощью канюли выводят всю скопившуюся синовиальную жидкость, что разгружает сустав и облегчает состояние больного. Кроме того, таким образом можно избежать перерастяжения окружающих тканей.
Как правило, терапевтическая пункция проводится при значительном опухании сустава, позволяющем предположить наличие большого количества суставной жидкости. Особенно важное терапевтическое значение имеет вывод жидкости с содержанием крови – при сильных кроповодтеках, гематомах и других травмах в области сустава. Застой крови в данном случае может послужить причиной повреждения хрящевой ткани и развитии дальнейшей воспалительной реакции, а своевременно проведенная пункция позволяет избежать данных осложнений.
Однако при воспалительном заболевании сустава проводить пункции, даже регулярные, в качестве единственного метода терапии недостаточно – эффект после них слишком кратковременный. Но этим же способом можно ввести в суставные ткани фармакологический препарат, обычно кортизон, который обладает более длительным действием. Инъекций следует избегать при наличии инфекции, например, при бактериальном артрите.
Противопоказаний для пункции сустава немного: это, например, значительные изменения в стандартном процессе свертывания крови, раны и повреждения кожной поверхности, наличие кожного заболевания в месте предполагаемой инъекции, что грозит занесением инфекции в суставную ткань.
В числе осложнений бывают механическое разрушение иглой отдельных сосудов и нервов, возможно, с внутренним кровоизлиянием, а также занесение дополнительной инфекции – например, с кожной поверхности. Однако происходит это довольно редко, а при соблюдении необходимой стерильности и профессионально точных действиях – практически никогда. Наиболее современные методы предполагают, кроме того, проведение пункции при ее одновременной визуализации с помощью ультразвукового контроля, что еще больше повышает отточенность манипуляции. При медикаментозных инъекциях не исключены аллергические реакции.
Пункция сустава представляет собой нехирургическую манипуляцию, не требующую поэтому особой подготовки и малоболезненную. Чтобы максимально притушить воспаление, рекомендуется интенсивное охлаждение болезненного ареала перед процедурой – ни в коем случае не допускается применение тепла! Если пациент уже принимает антибиотики, он обязательно должен проинформировать об этом своего лечащего врача. Общий наркоз при пункции сустава не применяется, лишь в редких случаях требуется местная анестезия.
После пункции в течение суток нужно избегать контакта затронутого участка тела с водной средой; в течение некоторого времени избегать занятий спортом и сколько-нибудь существенных физических нагрузок. Крайне важно принимать назначенные врачом медицинские препараты в точно предписанной дозировке.
Пункция сустава
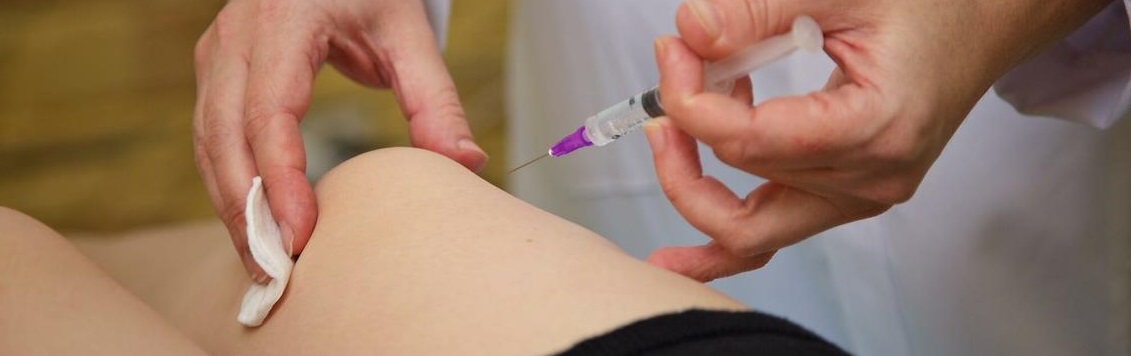
– это манипуляция, которая выполняется диагностической или лечебной целью. Её с успехом применяют хирурги, травматологи, ревматологи. Манипуляция дает хороший лечебный эффект при заболеваниях суставов, позволяет оценивать динамику воспалительного процесса в суставе, а также служит основой диагностического алгоритма при травме, воспалении и т.д.
Внутрисуставная пункция, артроцентез (от латинского punctio– прокол, centesis – прокол) представляет собой прокол тонкой иглой, который обеспечивает доступ в полость сустава после предварительного обезболивания 1% раствором новокаина. Манипуляция безопасна и имеет крайне малый процент возможных осложнений. Он составляет всего 0,1% случаев.
Диагностическая пункция суставов:
Выполняется с диагностической целью при воспалительных заболеваниях суставов и травмах. В процессе пункции из полости сустава получают синовиальную жидкость, которая может содержать кровь, гной, воспалительный транссудат или экссудат. Далее проводится анализ полученного пунктата.
Показания:
- Травма сустава, травматический гемартроз (наличие крови в полости сустава);
- Острое воспаление сустава со скоплением жидкости;
- Инфекционный артрит;
- Подагра;
- Воспалительные и дегенеративные артропатии: ревматоидный артрит, спондилоартриты, в т.ч. осложненные вторичным синовитом;
- Специфические инфекционные и системные заболевания с поражением суставов: туберкулез, бруцеллез, системная красная волчанка и другие;
- Подготовка к операции эндопротезирования, артроскопии коленного сустава;
- Пункция сустава проводится с целью получения доступа к внутрисуставной полости и введения воздуха или контраста перед выполнением рентгеновского обследования – артрография или пневмоартрографии.
Лечебная пункция суставов::
Лечебная пункция сустава проводится с целью удаления патологического содержимого, промывания внутрисуставной полости и введения в сустав лекарственных препаратов. Во внутрисуставную полость могут вводиться:
- Препараты с хондроитином, гиалуроновой кислотой, так называемые «протезы синовиальной жидкости»;
- Противовоспалительные препараты гормонального происхождения и др.;
Удаление патологического содержимого способствует снижению давления внутри сустава, снижению болевого синдрома, увеличению мобильности конечности, профилактике инфекционно-воспалительных осложнений заболевания, травмы. Лечебная пункция проводится несколько раз с интервалом в несколько недель.
Как проводится пункция сустава:
Основная техника выполнения диагностической и лечебной пункции сустава принципиально не отличается. Предварительно проводится обезболивание 1% раствором новокаина. Далее проводится прокол (в определенных для каждого сустава точках) кожи, суставной капсулы и осуществляется доступ в полость сустава. Прокол проводится с соблюдением всех мер стерильности. Крупные суставы могут пунктироваться под контролем УЗИ (ультразвуковая диагностика). После завершения манипуляции место прокола обрабатывают антисептиком и накрывают стерильной повязкой.
Лечебная и диагностическая пункция суставов в Нижнем Новгороде:
В медицинском центре «Тонус ЛАЙФ» опытными специалистами проводятся лечебно-диагностические внутрисуставные пункции. В клинике проводится тщательная диагностика заболеваний суставов с применением современных лабораторных, визуализирующих и эндоскопических методик.
Наши специалисты

Грунина Елена Андреевна
врач-ревматолог, к.м.н., доцент
Записаться на лечебную и диагностическую пункцию суставов в Нижнем Новгороде Вы можете по телефону 8 (831) 411-11-31 .
Записаться на прием
Поиск
Услуги
- Консультативно-диагностический центр
- Клиника Неврологии и Эпилептологии
- Многопрофильный детский центр
Новости и акции
- Поздравляем любимый «Тонус» с Днем рождения! 2 Сентябрь, 2021
- Скидка 30% на рентген грудной клетки (профилактический, диагностический) до конца сентября! 1 Сентябрь, 2021
- Консультация детского травматолога-ортопеда – со скидкой 10% до конца сентября! 1 Сентябрь, 2021
- Консультация детского кардиолога + ЭКГ – со скидкой 10% до конца сентября! 1 Сентябрь, 2021
- Прием детского психолога – со скидкой 10% до конца сентября! 1 Сентябрь, 2021

О центре
ТОНУС ЛАЙФ – это масштабный проект, основанный на лучших традициях и 20-ти летнем опыте сети медицинских клиник «Тонус». Мы специализируемся на диагностике любого уровня и сложности, неврологии, психиатрии, кардиологии,
ревматологии и эндокринологии.
Отзывы о клинике:
Хочу выразить огромную благодарность и признательность неврологу-эпилептологу Емельяновой Валерии Владимировне! Это первоклассный специалист и профессионал своего дела. Она грамотно подобрала препарат, что не получилось у предыдущего специалиста, а сегодня мы его отменили, так как все пролечили. Результат говорит сам за себя. Уважение вам! Анастасия
Спасибо огромное доктору Першину Александру Борисовичу за консультации и лечение, за 2 месяца вернул в нормальное состояние. Перед приемом волновалась, но доктор располагает и обладает «успокоительной» интонацией.
Александр Борисович внимательно выслушал, уточнил нужную информацию и назначил препараты, которые сразу начали помогать, с первых дней приема начались улучшения. А через 2 месяца уже ровное состояние, хорошее настроение, стало появляться забытое ощущение радости жизни, и творчество вернулось и активность. Очень благодарна доктору! Продолжаю лечение (доктор говорил, что состояние совсем нормализуется и закрепится, а это очень радует). Екатерина
Хочу выразить свою глубочайшую благодарность врачу Першину Александру Борисовичу за помощь моей маме. Ей 84 года. Настоящий профессионал, грамотный специалист, очень внимателен к своим пациентам. Он облегчил страдания моей мамы, не знаю, как бы разрешилась госпитализация без участия Александра Борисовича. Звонил, интересовался как наши дела, консультировал даже после приема. Помог по всем вопросам. Человек с большим, чутким и добрым сердцем. Хочу поклониться Вам в ноги за помощь маме. Сколько буду жива, всегда буду помнить! Зарима
Диагностическая лечебная пункция суставов
Услуги Травматологии – ортопедии

Диагностическая лечебная пункция суставов
 Суть операции
Суть операции
Пункция суставов производится шприцем на 10-20 г, с иглой 5-6 см в длину и 1-2 мм в толщину. Тонкие иглы используют для введения в сустав лекарств, когда нет необходимости забора жидкости изнутри, что позволяет существенно снизить травматизацию. Для откачивания применяют 2-ух мм иглы, при этом уменьшается риск, что они забьются твердыми частицами. От врача требуются исключительно аккуратные движения. Так, игла не должна входить в суставную сумку более, чем на 1-1,5 см, а малейшие колебания кончика, когда он проходит через синовиальную оболочку, сильно ее травмируют. Существует прием, который препятствует заражению и вытеканию содержимого сустава через отверстие: кожу необходимо оттянуть, чем достигается искривление полости прокола.
В целях уменьшения рисков патологий, на ногу после пункции накладывают тугую повязку, или иммобилизируют ее шиной. Для профилактики осложнений врач тщательно следит за ходом заживления, хотя возможно и амбулаторное лечение.
Риски и осложнения
Синовиальная оболочка, составляющая стенки суставной сумки — нежная ткань, повреждение которой будет долго восстанавливаться и может стать причиной патологических процессов. Так же она особенно уязвима для микробов, поэтому действуют строгие правила антисептики. Так, поверхность сустава обеззараживают двумя способами: двукратно йодом, после чего спиртом. Тут необходимо быть аккуратным: йод, проникнув на кончике иглы в рану, может вызвать химической ожог оболочки. Инструменты стерилизуются химическим и термическим путями.
Если суставная пункция проводится на здоровом суставе с целью забора — она уменьшает и без того небольшой объем синовиальной жидкости. Обильное количество пунктата может привести к началу воспалительных процессов и разрушению хряща. Так же, за счет отрицательного давления в сумке, через ее стенки происходит осмос воды и иных инородных примесей из синовиальной жидкости, а уменьшение ее количества отрицательно скажется на этом процессе.
Показания
- Биохимический анализ пунктата, а так же тест на наличие примесей (гной или кровь при травмах и воспалительных процессах).
- Используя рентгенографию и препараты, которые задерживают лучи, можно получить точную информацию о повреждениях менисков. При этом препарат вводится непосредственно внутрь сумки.
Множество информации получают не из лабораторного анализа, а прямо во время операции. Когда жидкость начинает поступать в шприц — следят за ней. Обращают внимание на цвет, консистенцию, наличие кровяных или гнойных примесей. Иногда для этого применяют новокаин, который имеет свойство изменять цвет и вязкость при контакте с инородными биологическими жидкостями. Биохимические анализы пунктата позволяют выявить патологии в обменных процессах, происходящих в сумке. Кроме механической, она исполняет питательную функцию: доставляет необходимые вещества к бессосудистым хрящам.
- Откачивание экссудата, примесей крови и гноя из полости суставной сумки. Показано при острых воспалительных процессах.
- Введение различных лекарственных средств. К примеру, местную анестезию при операциях и болезненных манипуляциях. При воспалениях — антибиотики, кортикостероидные препараты.
- При гемартрозе в полости сустава возникают гематомы, которые затрудняют двигательную функцию и способствуют развитию инфекции, поэтому показана пункция крови из них.
Существует третье показание — введение кислорода в суставную сумку. Применяется при дегенеративно-дистрофических поражениях опорно-двигательного аппарата, при плечелопаточном периартрите, артрозе суставов или как средство профилактики посттравматического артроза. У этого метода лишь одно противопоказание — наличие острых гнойно-воспалительных процессов в месте пункции.
Применяется медицинский кислород и специализированный инструмент, хотя возможно использование и другого оборудования, вроде аппарата для продувки фаллопиевых труб.
Нюансы проведения пункции разных суставов
Техника проведения операции различна для разных суставов из-за их строения, врач должен отчетливо понимать, как и где расположены те или иные ткани, кости и другие анатомические образования, чтобы максимально точно проложить путь прокола между ними, не задев ничего лишнего или не уперевшись в кость.
Пункция плечевого сустава
Принято различать три вида пункций плечевого сустава: переднюю, заднюю и боковую. Принципиального отличия в технике нет, во всех случаях ориентиром служит акромиально-ключичное сочленение, а игла вводится соответственно спереди, сзади и сбоку от него.
Прокол кожи осуществляется строго перпендикулярно ее поверхности, после чего направление продвижения меняется на нужное. Ввод осуществляется до появления ощущения, будто игла «провалилась» или пока в шприце не появится пунктат.
Пункция локтевого сустава
Перед началом руку сгибают в локте под углом 90°. Иглу проводят в полость сзади, между наружным краем локтевого отростка и нижним краем наружного надмыщелка, непосредственно над головкой лучевой кости.
Если нужно взять пункцию с заднего заворота сустава, то иглу вкалывают через сухожилие трицепса, над вершиной локтевого отростка, и осторожно проводят по направлению к синовиальной оболочке.
Пункция лучезапястного сустава
Прокол производится на задней поверхности, у дистального конца лучевой кости, между сухожилиями разгибателей большого и указательного пальцев.
Пункция тазобедренного сустава
Осуществляется спереди или сбоку. При первом способе точка прокола находится на середине линии, проводимой от верхнего края большого вертела к точке между средней и внутренней третью паховой связки. Иглу вкалывают спереди, перпендикулярно к верхнему краю головки бедренной кости, у края вертлужной впадины.
При втором способе иглу вводят снаружи, над верхушкой большого вертела, и продвигают во фронтальной плоскости по направлению к соответствующей точке противоположной стороны.
Пункция коленного сустава
Прокол осуществляется около верхнего края надколенника, иглу продвигают через сухожилие квадрицепса по направлению к кости, совершая вращательные движения. Возможно выполнение пункции и верхненаружного, верхневнутреннего и нижненаружного краев надколенника.
Пункция голеностопного сустава
Прокол осуществляется впереди, между наружной лодыжкой и сухожилием длинного разгибателя пальцев. Продвигают в заднемедиальном направлении, между лодыжкой и латеральной поверхностью таранной кости.
4 возможных осложнения после эндопротезирования сустава
В последнее десятилетие в некоторых европейских государствах операции по замене сустава стали чем-то обыденным. Так, в Германии ежегодно устанавливают около 90 тысяч эндопротезов коленного и более 160 тысяч – тазобедренного сустава. И это несмотря на существование других, эффективных методов лечения артроза и остеоартроза. А между тем хирургическое вмешательство в организм всегда опасно, а в данном случае часто приводит к серьезным осложнениям.


Покраснение или припухлость в районе эндопротеза – повод сегодня же показаться врачу
4 опасных осложнения после эндопротезирования
В течение первого года после вмешательства возможно развитие ранней инфекции. Ее причиной может стать недостаточная стерильность операционного зала или инфицирование операционной раны. Если воспаление появляется позже, виной тому – внешнее инфекционное заболевание. На проблему указывают покраснение и припухлость, повышение температуры тела, болевой синдром, а также выделение секретов в области эндопротеза.
2. Интраоперационные осложнения.
Любая операция – это риск, особенно если речь идет о сложной имплантации искусственного сустава. Существует вероятность повреждения нервов или кровеносных сосудов. В редких случаях происходит срыв резьбы стержня и перфораций в креплении эндопротеза. Иногда из-за неправильного позиционирования впоследствии пациенту диагностируют вывих или деформацию, несовместимую с привычным образом жизни, а из-за недостаточной фиксации происходит ослабление элементов протеза и его нестабильность.

Даже самые искусные хирурги-ортопеды ошибаются: они тоже люди
3. Постоперационные осложнения.
Тромбоз, пролежни, эмболия, плохое общее состояние организма – далеко не все «сюрпризы» послеоперационного периода. Иногда медики отмечают скопление жидкости и недостаточно быстрое заживление раны, повторное кровотечение и гематомы. Пациенты могут жаловаться на тугоподвижность, а те, кто не прислушался к советам по реабилитации, из-за ослабленных мышц во время первых попыток передвижения получают вывихи. Сложность постоперационного периода как раз в том, чтобы выполнить абсолютно все рекомендации и не навредить самому себе.
Как долго прослужит искусственный сустав, зависит от реабилитационного периода. Пациенту предстоит пройти долгий путь к тому, чтобы сустав прижился. Вот лишь некоторые рекомендации от специалиста:
4. Переломы и нарушение стабильности.
Современные эндопротезы изготавливают из высококачественных материалов, поэтому такие явления, как усталость металла и усталостные переломы, практически не встречаются. Однако это не исключает вероятности переломов диафиза бедренной кости в однополюсном эндопротезе бедра и поломки коленного сустава в однополюсном эндопротезе колена. Как правило, это происходит на фоне ослабления креплений компонентов, которое бывает вследствие чрезмерной нагрузки на искусственный сустав примерно через 10-15 лет после имплантации.

Искусственный сустав может «порадовать» нарушением стабильности в любой момент
Как предупредить проблему
Если вы остановились на эндопротезировании сустава, приготовьтесь к регулярным посещениям медиков и прохождению клинических обследований. Периодическая рентгенография поможет заранее выявить проблему – изменения в костной ткани или имплантате. Бить тревогу стоит при малейших намеках на «неполадки» в эндопротезе – нарушениях его функций, покраснениях, отечности.
Если вы еще не приняли решения о методе лечения артроза или остеоартроза, рассмотрите альтернативный вариант, который не дает осложнений и имеет минимум противопоказаний. Внутрисуставные инъекции «Нолтрекс» – заменителя синовиальной жидкости – показаны при артрозе второй и даже третьей степени. Курс включает несколько уколов с интервалом в неделю, после чего восстанавливается вязкость суставной жидкости, хрящи перестают тереться друг о друга – пациент может вернуться к привычному образу жизни на длительный период.
В отличие от хирургического вмешательства, внутрисуставные инъекции Noltrex не опасны для здоровья, а также не требуют от вас серьезных усилий в период восстановления. Инфицирование и постоперационные осложнения исключены, если пройти курс в условиях медкабинета, под контролем УЗИ, с рекомендованной периодичностью. Операция, в свою очередь, – это огромный риск, и совершенно не важно, экстренная она или плановая.

 Суть операции
Суть операции
