Лечение пяточной шпоры
Сочетание противовоспалительного и обезболивающего действия при физиотерапии позволяет значительно сократить сроки лечения пяточной шпоры. Надежда на то, что боль в пятке пройдет сама по себе, пожалуй, самая большая ошибка. Иногда люди тянут по шесть месяцев, прежде чем приходят к врачу. В отличие от других частей тела, стопа постоянно находится под нагрузкой, поэтому травмированная пятка сама выздороветь не может.
Костная шпора (остеофит) – это костный нарост, образованный поверх нормальной кости. Для большинства людей костная шпора ассоциируется с чем-то острым, однако, это лишь костное новообразование. Она, как правило, мягкая, однако может стираться, причиняя боль при трении о другие кости или мягкие ткани, такие как сухожилия, связки или нервы. Костные шпоры могут образовываются не только на пятке, но и на позвоночнике, плечах, руках, бедрах, коленях.
Главный симптом пяточной шпоры – боль в пятке. Она может возникнуть внезапно, а может постепенно нарастать со временем. Если боль ощущается под пяткой со стороны подошвы, то скорее всего поражены пяточные сухожилия. Если боль концентрируется над пяткой, по задней поверхности голени, то есть вероятность поражения ахиллова сухожилия.
Как и остальная часть стопы, пятка выполняет роль амортизатора. Мягкая жировая прослойка и пяточная кость, самая большая из 26 костей стопы, могут выдерживать колоссальные нагрузки при беге и ходьбе. Но через пяточную кость проходят кровеносные сосуды, отчего в сравнении с другими костями она более мягкая, губчатая, проходят через нее и нервы. Многие нервы ноги именно через пятку проходят к другим частям стопы. Именно из-за наличия нервных каналов и кровеносных сосудов пятка так чувствительна к травмам.
При возникновении интенсивных болей в пятках следует обратиться к врачу (ортопеду). Врач установит причину боли и поставит диагноз. Правда в большинстве случаев для этого придется провести ряд дополнительных обследований: рентгенодиагностику, общий и биохимический анализы крови.
Пяточная шпора лечение
Лечение пяточной шпоры обычно направлено на облегчение боли и уменьшение воспаления. Для этого применяются всевозможные подкладки, подушечки, которые уменьшают давление на подошвенную часть пятки. Кроме того, используется ортопедическая обувь, которая корректирует положение стопы, уменьшая натяжение подошвенной фасции.
Медикаментозная терапия пяточной шпоры сводится к приему обезболивающих и противовоспалительных препаратов. Местно применяются различные мази и гели. В тяжелых случаях, для уменьшения воспаления и снятия болевого синдрома проводятся инъекции в место пяточной шпоры стероидных препаратов в сочетании с местным анестетиком. Используются и народные средства – траволечение. Все эти виды лечения в большинстве случаев направлены исключительно на снятия обострений и профилактику прогрессирования процесса.
Наиболее эффективным и радикальным лечением пяточной шпоры является применение физиотерапии. В условиях стационара хороший результат дает применение аппаратов УВЧ в сочетании с тепловыми процедурами (ванны и массаж). Но, если учитывать, что 90% процентов больным приходится решать эту проблему амбулаторно, то возникает вопрос: как же себе помочь в домашних условиях?
Поэтому очень важно применение физиотерапевтического лечения в домашних условиях, особенно тем больным, которым затруднительно перемещаться из-за болей. В начальных стадиях проявлениях болезни положительный эффект дает применение магнитотерапии. Аппараты магнитотерапии способствуют улучшению микроциркуляции, уменьшают боль, усиливают дренажную функцию.
Если течение пяточной шпоры осложнено фасциальными, туннельными синдромами, поражениями периферических нервов, распространенными болями не только в пятке, а и во всей стопе, голени и даже в бедре, то лучше использовать вместе с аппаратами магнитотерапии, аппараты электротерапии. Электронейро- (ЭНС) и миостимуляция способствует улучшению микроциркуляции, снятию болей или улучшению чувствительности. ЭНС улучшает или восстанавливает нейро-мышечную регуляцию пораженных конечностей.
Если мы зададимся целью не только улучшить состояние пациента, а попытаться рассосать появившуюся пяточную шпору, то лучше использовать аппараты магнито-лазерной терапии, то есть проводить лечение пяточной шпоры лазером. Аппараты лазерной терапии вызывают в организме ускорение процессов восстановления, оказывает обезболивающее, рассасывающее, противоотечное действие. Они прекрасно расширяют сосуды, способствуют насыщению тканей кислородом, препятствуют развитию осложнений, усиливают действие медикаментозной терапии. Лечебный эффект усиливается благодаря одновременному воздействию различных излучений: инфракрасного непрерывного, импульсного лазерного и магнитного поля. Обычно достаточно 3-4 курсов лечения чтобы снять проблему. Если проблему запустить, дело может дойти и до оперативного хирургического вмешательства.
Методики лазерной терапии пяточной шпоры в домашних условиях есть у аппаратов Милта БИО 0-22 Вт и Милта-Ф-5-01 (лучше мощность 9-12 или 12-15 Вт).
Лазерная терапия при пяточной «шпоре»

Пяточная “шпора” (Calcar Caicaneum) – распространенное заболевание опорно-двигательного аппарата, проявляющееся болями в области пятки. По статистике, боль в области пятки испытывает каждый 10-ый человек. Причем, у людей старше 50 лет частота данного заболевания составляет 25% случаев, у людей от 70 лет и старше – 85%.
Боли в пяточной области являются следствием поражения или воспаления либо ахиллового сухожилия и его сумок – в этом случае боль будет возникать над пяткой по задней поверхности ноги, либо следствием поражения сухожилий подошвенных мышц – здесь боль возникает в пяточной области со стороны подошвы.
Боль вызвана давлением костного нароста на воспаление мягких тканей. Интенсивность боли не зависит от величины и формы нароста, часто крупные и мягкие на ощупь не вызывают боли, а небольшие и плоские – оказываются, наоборот, очень болезненными.
Причины возникновения пяточной «шпоры»:
– дегенеративно-дистрофические изменения в костях;
– травмы, ушибы, переломы;
– ходьба в обуви на высоких каблуках;
– атеросклероз сосудов нижних конечностей;
– перенесенные инфекции и др.
Точную причину возникновения данного заболевания удается выяснить не всегда.
Симптомы
Пациент испытывает жгучую боль в области пятки, возникающей при опоре на пятку, при попытке наступить на пятку или при сгибании подошвы. Большинство пациентов жалуется на ощущение раскаленного “гвоздя” под пяткой и при каждом шаге этот “гвоздь” будто впивается в ногу. В состоянии покоя и лежа боли отсутствуют. Боли могут быть настолько интенсивными, что человек, щадя себя, начинает наступать только на носок или на внешний край стопы, что в дальнейшем может привести к деформации стопы.
Внешне пяточная “шпора” ничем не проявляется, пациент может самостоятельно определить болезненную точку или зону при прощупывании пятки, это может быть область внутреннего отростка пяточного бугра, т.е. ближе к внутреннему краю пяточной кости или какая-то иная зона.
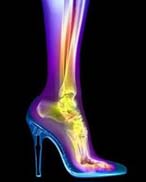
 Достоверным диагностическим критерием данного заболевания является наличие на рентгенограмме костного выступа в области подошвенной поверхности пяточной кости.
Достоверным диагностическим критерием данного заболевания является наличие на рентгенограмме костного выступа в области подошвенной поверхности пяточной кости.
Лечение пяточной «шпоры» может быть оперативным и консервативным.
В комплекс консервативного лечения входят:
– физиотерапия (лазерная терапия, грязевые, озокеритовые, парафиновые аппликации, ударно-волновая терапия, ультразвук, электрофорез с противовоспалительными препаратами, минеральные ванны, рентген-терапия);
– массаж мышц стопы и голени;
– ношение индивидуальных стелек.
Разработана эффективная, безболезненная методика лечения пяточной «шпоры», которая в короткие сроки устраняет симптомы данного заболевания.
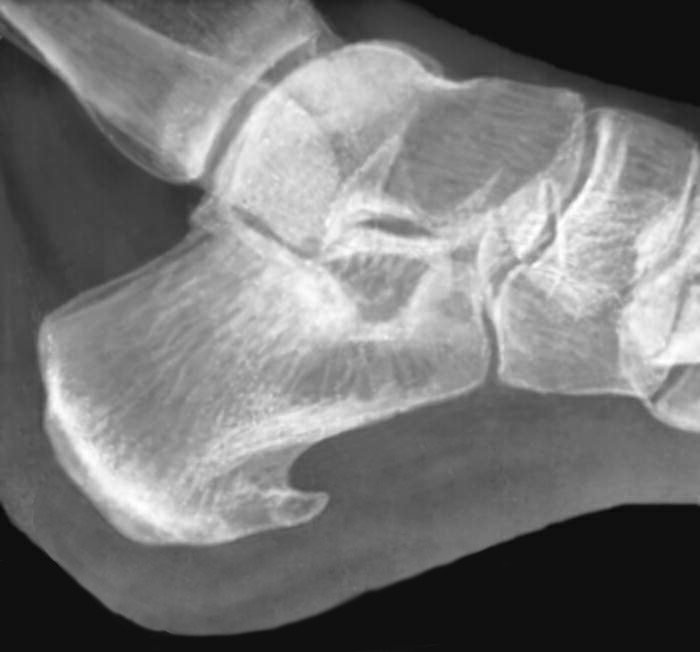
Лазерное воздействие на “шпору” усиливает микроциркуляцию в проблемной зоне, улучшает питание тканей, в результате чего исчезает болевой синдром и, соответственно, улучшается качество жизни. Сеансы лазерной терапии включают в себя воздействие определенными частотами, небольшими временными параметрами на определенные зоны: подошвенная сторона пяточной кости, боковые и задние поверхности ахиллового сухожилия. Вся процедура занимает не более 15 минут. Наряду с лазерной терапией, оправдано применение противовоспалительных и обезболивающих лекарственных средств.
Сеанс лазерной терапии аппаратом РИКТА-ЭСМИЛ 1А для лечения пяточной “шпоры”
Лазерная терапия проводится как в условиях лечебного учреждения, так и в домашних условиях. В течение всего периода лечения желательно в течение 2-3-х недель соблюдать полный покой.
При проведении лазерной терапии пяточной шпоры большинство пациентов достигает улучшения после 4-5 процедуры.
По окончанию курса лазерной терапии (10-15 ежедневных процедур) в большинстве случаев (до 95%) болевой синдром больше не повторяется и наступает явное улучшение. Повторный курс лазерной терапии рекомендуется провести через 1 мес.
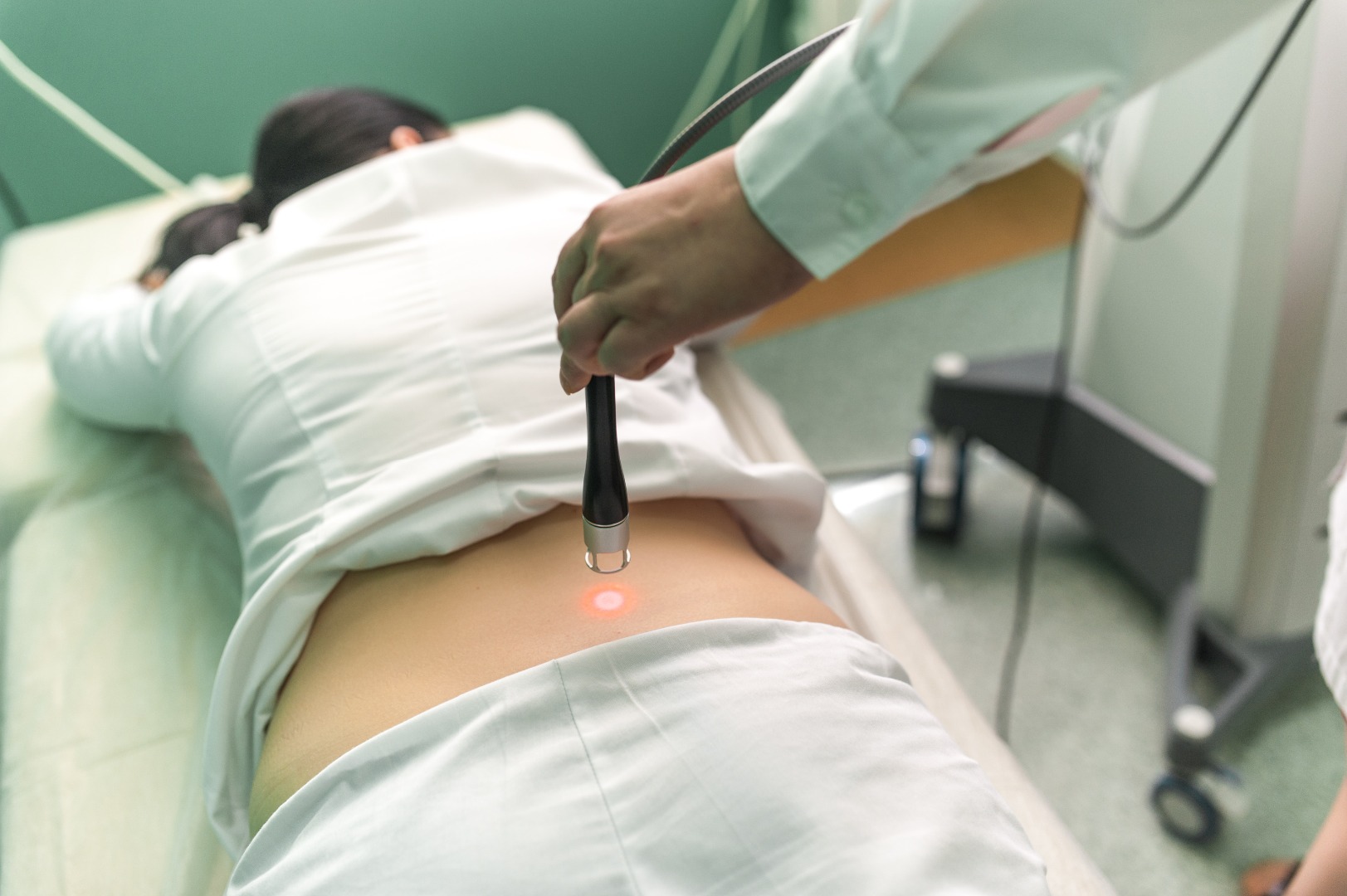
Заслуживает внимания и метод фотофореза, который применяется для лучшего проникновения лекарственных веществ в глубь мягких тканей за счет лазерного воздействия. Обычно в качестве лекарственного вещества используются противовоспалительные гели, крема и т.д.
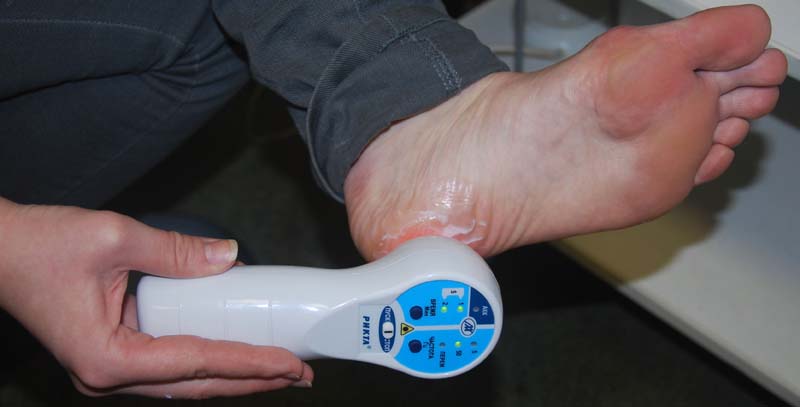
Сеанс фотофореза на область пятки аппаратом РИКТА-ЭСМИЛ 1А
В самых тяжелых случаях, когда все возможные методы лечения не дают результата (2-3% больных), приходится проводить рентгенотерапию. И в очень редких случаях, при отсутствии эффекта от лечения, прибегают к хирургическому лечению.
Профилактика пяточной «шпоры»:
– борьба с избыточным весом;
– активный двигательный режим;
– своевременное и квалифицированное лечение заболеваний позвоночника и суставов;
– отсутствие перегрузки стоп;
– ношение ортопедических стелек при плоскостопии;
– ношение удобной обуви.
При возникновении первых признаков пяточной “шпоры”, нужно проводить профилактический курс лазерной терапии.
ХИЛ-терапия – Лазерная терапия высокой интенсивности или ХИЛ-терапия
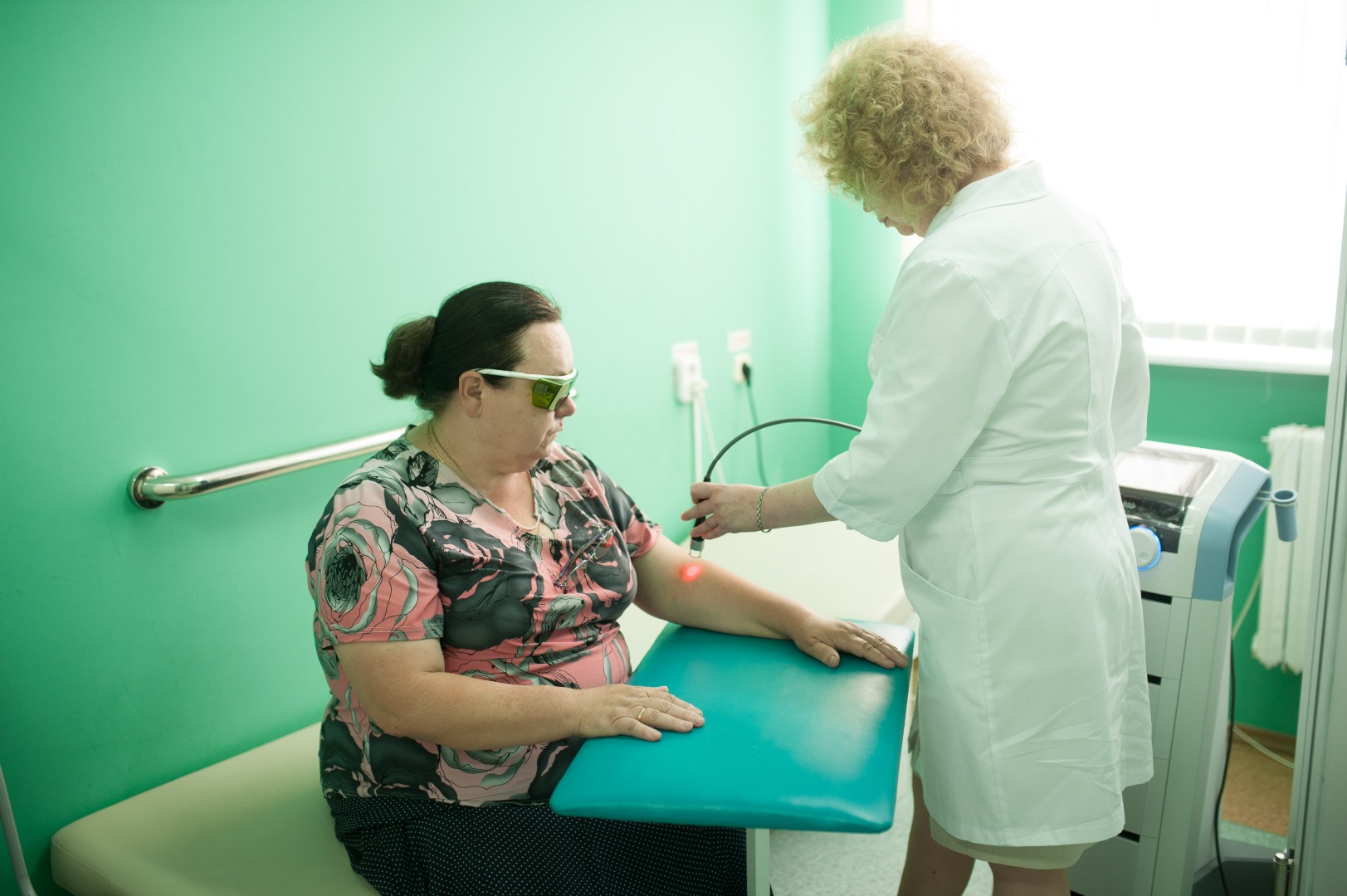
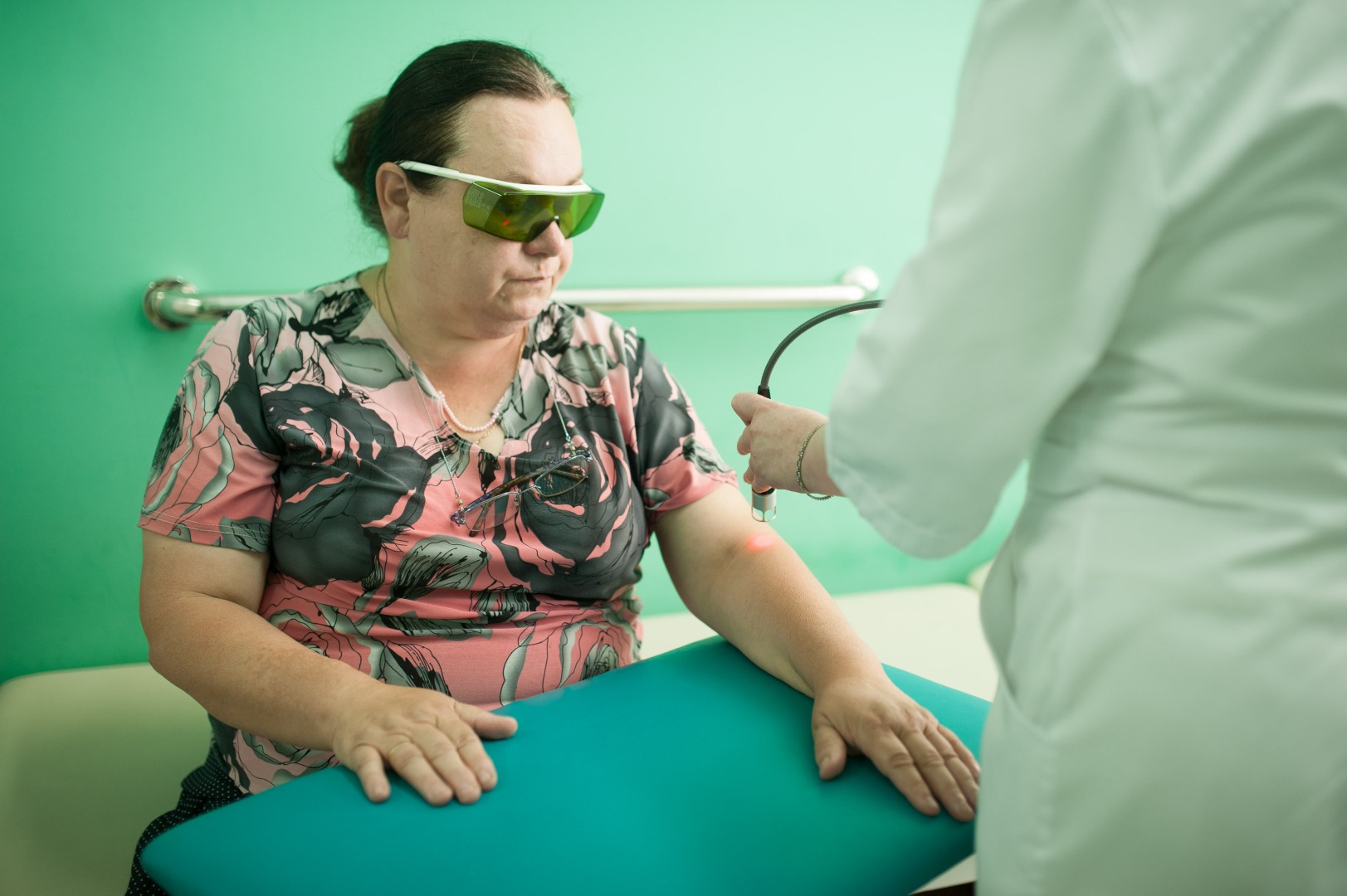
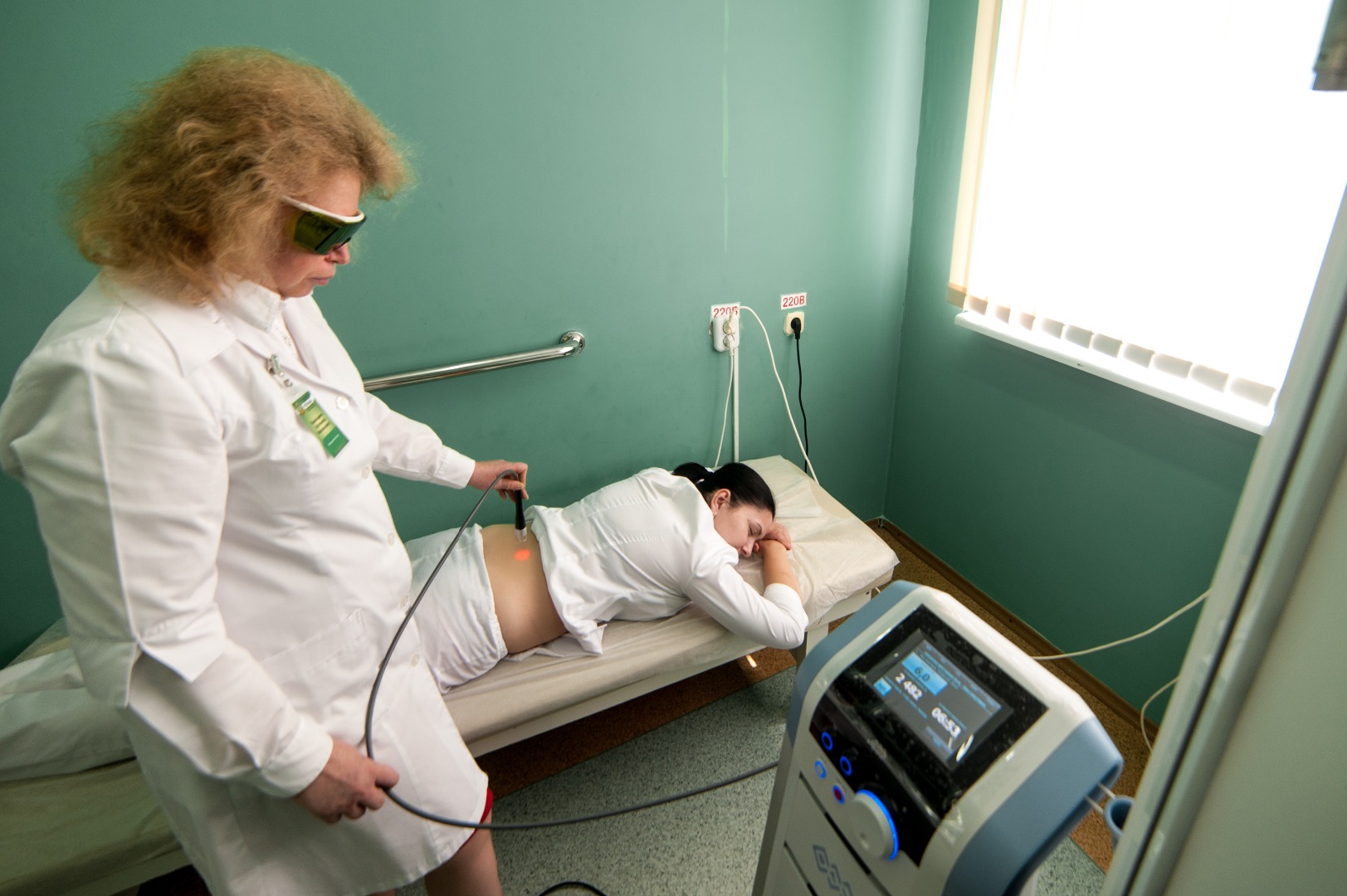
ХИЛ-терапия — методика лазерного лечения опорно-двигательного аппарата (костной ткани, мышц, суставов, сухожилий), а также кровеносной и лимфатической системы. Лазер высокой интенсивности позволяет создавать пучок энергии с высокой силой воздействия — несколько тысяч Вт/см. Метод признан революционным, поскольку другие лазерные медицинские технологии не дают выраженный обезболивающий эффект.
Эффекты ХИЛ-терапии:
- Анальгезирующий – уменьшение острых болей, сохраняется длительное время.
- Биостимуляция – ускорение процесса заживления.
- Тепловой эффект при биостимуляции – повышение температуры в тканях улучшает локальную микроциркуляцию (без термического повреждения).
- Противовоспалительный и противоотечный эффект – стимулирует обмен веществ, быстро снимает отёк.
Особенности ХИЛ-терапии
- универсальность (можно воздействовать на разные по структуре ткани);
- глубокое проникновение излучения;
- короткий пульсирующий сигнал лазера дает высокую точность воздействия без перегрева;
- отсутствие термического повреждения тканей.
Показания для ХИЛ-терапии
- Острые заболевания костно-мышечной системы (режим обезболевания)
- Хронические заболевания костно-мышечной системы (режим биостимуляции
- Цервикалгия, дорсалгия, поясничная боль, боль в плече, эпикондилит (боль в локтевом суставе), синдром запирательного канала, синдром карпального канала, боли в кистях, боль в тазобедренном суставе, в коленном, голеностопном, подошвенный фасциит при пяточной шпоре, разрывы мыщц, мышечные спазмы, растяжение связок, болезненные триггерные точки;
Противопоказания для ХИЛ-терапии
- злокачественные заболевания; доброкачественные онкологические заболевания в зоне воздействия;
- острые вирусные инфекции; активный туберкулез;
- беременность; индивидуальная непереносимость;
- болезни крови; недостаточность кровообращения выше Н2А.
- применение в области глаз – запрещено;
- наличие кохлеарного (ушного) импланта; металлического импланта;
- облучение эндокринных желез (яички у мужчин, щитовидная железа, надпочечники);
- лихорадящие состояния;
- эпилепсия;
- татуировки;- облучение веснушек;
- нарушение чувствительности в обрабатываемой области;
- медикаментозная светочувствительность (к примеру: прием доксициклина и др.препаратов согласно инструкции по применению).
Часто задаваемые вопросы.
Каковы риски при использовании лазера высокой интенсивности?
Лечение с помощью лазера высокой интенсивности является безопасным. Тем не менее, существуют меры предосторожности, которые необходимо соблюдать, чтобы обеспечить безопасность использования. Высокоинтенсивное лазерное излучение может быть опасно для глаз (даже закрытых), поэтому и пациент, и оператор (медицинский работник) должны надевать специальные защитные очки. Так как лазер высокой интенсивности работает на высоких мощностях, оператор (медицинский работник) должен постоянно спрашивать пациента о его ощущениях во время лечения.
Болезненная ли процедура?
Одним из главных преимуществ высокоинтенсивной лазерной терапии является то, что она абсолютно безболезненна. Оператор (медицинский работник) выполняет терапию, перемещая аппликатор вдоль поверхности кожи сканирующими или спиралевидными движениями либо в контакте с поверхностью кожи, либо бесконтактным способом, удерживая аппликатор прямо над обрабатываемой областью.
Могу ли я получить ожог при использовании лазера высокой интенсивности?
Возможность получения ожога при проведении высокоинтенсивной лазерной терапии минимальна, так как терапия является динамической, и аппликатор непрерывно перемещается вдоль поверхности кожи. В импульсном режиме (фаза обезболивания) ощущение теплового эффекта минимально, либо отсутствует вовсе. В непрерывном режиме (фаза биостимуляции) тепловой эффект присутствует, но программы терапии лазером высокой интенсивности обеспечивают безопасное его использование.
Как много сеансов мне потребуется?
Количество сеансов зависит от симптомов, их тяжести и от реакции организма пациента на терапию. Количество сеансом может варьироваться от 3 до 15, в очень тяжёлых случаях — больше. Проконсультируйтесь со своим лечащим врачом по поводу необходимого вам количества процедур.
Как часто проводится терапия?
Обычно проводится от 2 до 5 процедур в неделю. Оператор (медицинский работник) назначает количество сеансов так, чтобы лечение было не только максимально эффективным, но и не мешало расписанию пациента.
Имеет ли терапия побочные эффекты?
Побочных эффектов данный вид лечения не имеет. Возможно лёгкое покраснение зоны воздействия непосредственно после терапии, которое проходит в течение нескольких часов. Как и при большинстве видов физиотерапии, пациент может почувствовать временное ухудшение состояния, которое также проходит за короткое время.
Есть ли ограничение количества сеансов терапии?
Врач определяет, нуждается ли пациент в большем количестве сеансов, или терапия неэффективна в данном конкретном случае и лучше применить другой метод лечения.
Вызывает ли метод привыкание?
Нет, в отличие от обезболивающих препаратов данный вид лечения не вызывает привыкания.
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
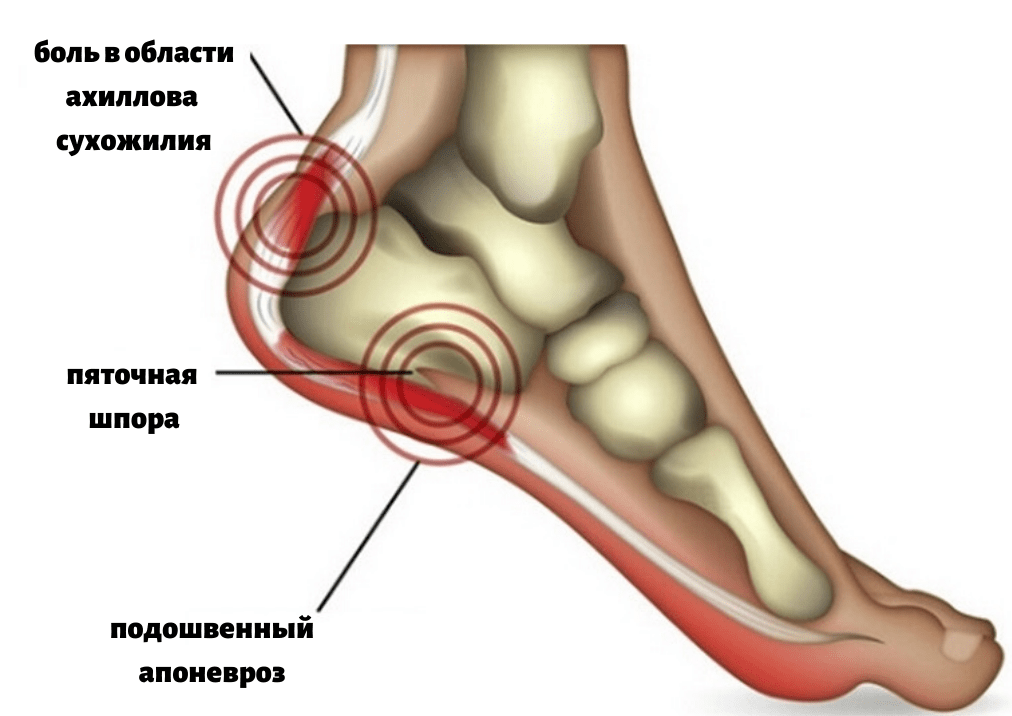 Пяточная шпора — это оссификация (закостенение) сухожилия подошвенной мышцы в области ее прикрепления к пяточной кости, возникающее в результате асептического воспалительного процесса в подошвенной (плантарной) фасции — плантарного фасциита. Эти костные выросты (шпоры) возникают в месте подошвы, где ткани испытывают наибольшую нагрузку веса тела.
Пяточная шпора — это оссификация (закостенение) сухожилия подошвенной мышцы в области ее прикрепления к пяточной кости, возникающее в результате асептического воспалительного процесса в подошвенной (плантарной) фасции — плантарного фасциита. Эти костные выросты (шпоры) возникают в месте подошвы, где ткани испытывают наибольшую нагрузку веса тела.
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
- считается, что пяточные шпоры являются следствием инволютивных процессов (процессов старения) человеческого организма и обнаруживаются как анатомическая особенность у лиц среднего и пожилого возраста, так как у пожилых людей уменьшается толщина подкожно-жировой ткани в пяточной области, которая, как известно, выполняет амортизирующую функцию, и ее защитная функция ослабевает;
- развитию воспалительного процесса способствует наличие избыточного веса;
- в 90% случаев пяточная шпора развивается на фоне продольного плоскостопия, так как при данном заболевании наблюдается анатомически неправильное распределение нагрузки на стопы;
- острая и хроническая травма пяточной кости при интенсивных занятиях спортом (особенно прыжково-ударной нагрузки) без правильно подобранной спортивной обуви, а также длительные нагрузки на область пятки способствуют образованию пяточных шпор;
- имеют значения и заболевания, связанные с нарушением обмена веществ (подагра), со значительным нарушением кровообращения и плохой проходимости сосудов (атеросклероз сосудов нижних конечностей, облитерирующий эндартериит и др.);
- воспаление пяточной области бывает следствием и ряда хронических воспалительных заболеваний суставов (артрита, полиартрита);
- заболевания позвоночника, нарушающие осевую нагрузку, также могут быть причиной формирования пяточной шпоры;
- достаточно часто пяточная шпора встречается у женщин старше 40 лет.
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
Для этого нужно:
- сначала выполнить легкое поглаживание стопы от носка к пятке и в сторону голени;
- затем сделать более плотные растирающие движения;
- кулаком с упором в свод стопы провести круговые надавливания;
- пальцами разминать точку (ямку) под пяткой;
- сильными полукруговыми охватывающими движениями промассировать сухожилие задней мышцы голени в области лодыжек;
- закончить повтором поглаживания.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
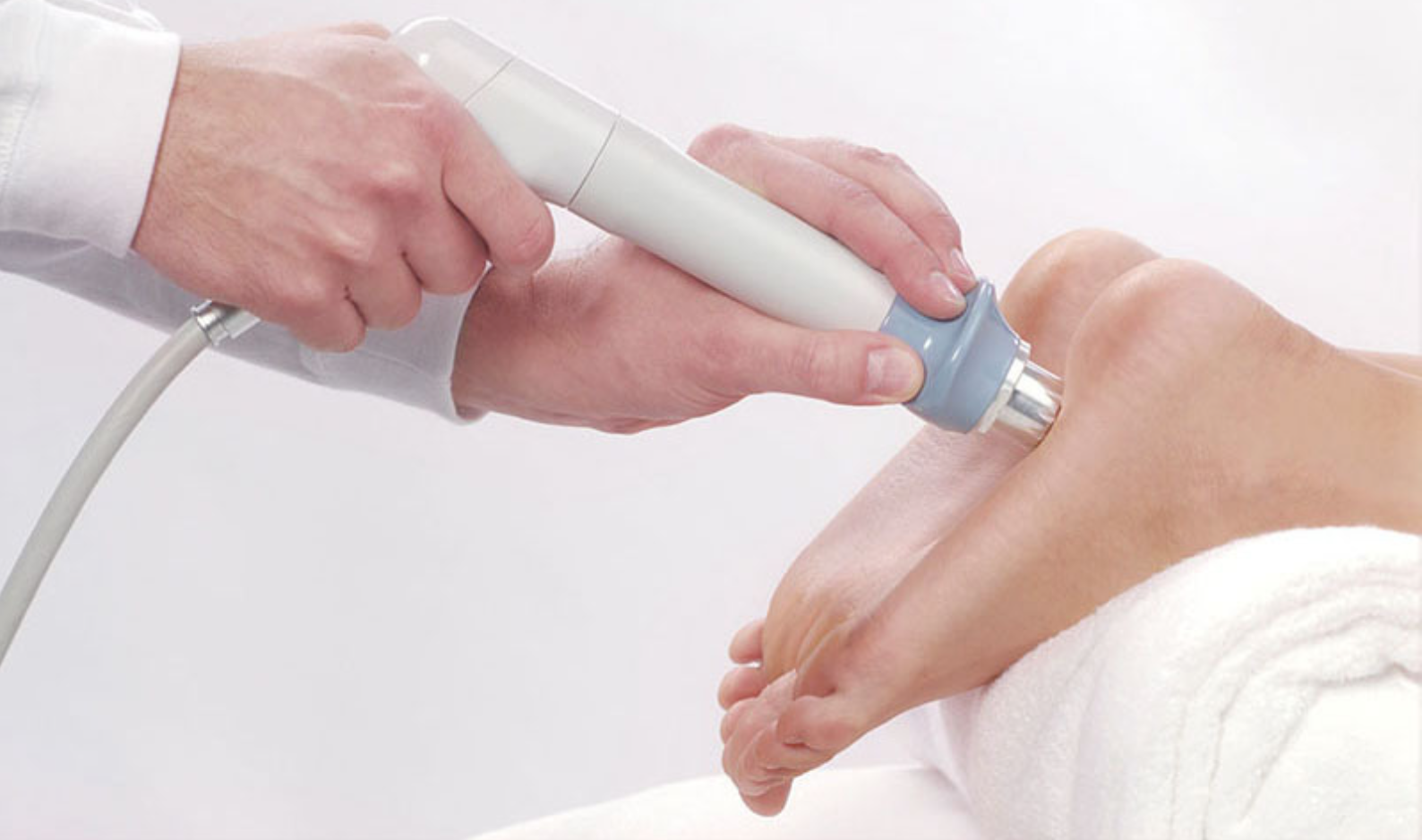
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата:
- необходимо бороться с избыточным весом,
- соблюдать активный двигательный режим,
- постараться избегать перегрузки стоп,
- проводить квалифицированное и своевременное лечение заболеваний суставов и позвоночника,
- препятствовать развитию и прогрессированию плоскостопия,
- при уже имеющемся плоскостопии применять ортопедические стельки,
- отдавать предпочтение физиологичной, эргономичной и удобной обуви,
- при наличии самых минимальных симптомов пяточной шпоры сразу начинать профилактический курс терапии с применением различных физиотерапевтических методов.
Как лечат пяточную шпору?
Как лечат пяточную шпору?

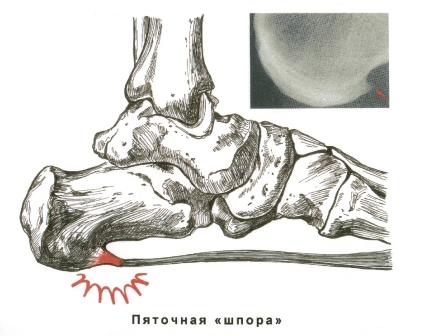
Причинами образования шпор могут быть продольное плоскостопие, острая и хроническая травма, ревматизм, инфекция, сосудистые и нейродистрофические расстройства.
Клиническая картина типична. Чаще всего больные жалуются на так называемую «стартовую боль». Страдающим данным недугом тяжелее всего даются первые шаги после сна, длительного сидения. Боли могут быть жгучими, острыми при опоре на пятку, определяемые больными как чувство гвоздя в пятке. Боли могут распространяться по всей пяточной области, или локализоваться по внутренней поверхности пятки. Боли могут появиться внезапно и носить острый характер или развиваются постепенно, переходя в хронические. Больные непроизвольно стараются разгрузить пятку.
При осмотре пяточной области, как правило, патологических изменений не обнаруживается. При надавливании на бугор пяточной кости со стороны подошвы и при сдавливании пятки с боков определяется болезненность.
При задней пяточной шпоре отмечается болезненность у места прикрепления ахиллова сухожилия при ходьбе и давлении задником обуви. Возможен отёк этой области, омозолелость кожи.
Интенсивность боли не зависит от величины шпоры, определяемой на рентгенограмме. Довольно часто острые по форме и крупные по размеру шпоры являются случайной рентгенологической находкой. В то же время, возможны сильные боли в пяточной области при нормальной рентгенологической картине.
 Подошвенным фасцитом называется воспаление подошвенной фасции. Подошвенная фасция – это широкая полоса волокнистой ткани, располагающаяся вдоль подошвы ноги от пятки до передней части стопы. Существует оправданное мнение, что в развитии пяточной шпоры первичным является подошвенный фасцит. Воспаление вызывает реактивный остеобластический процесс, в результате которого и развивается пяточная шпора.
Подошвенным фасцитом называется воспаление подошвенной фасции. Подошвенная фасция – это широкая полоса волокнистой ткани, располагающаяся вдоль подошвы ноги от пятки до передней части стопы. Существует оправданное мнение, что в развитии пяточной шпоры первичным является подошвенный фасцит. Воспаление вызывает реактивный остеобластический процесс, в результате которого и развивается пяточная шпора.
Признаки подошвенного фасцита хорошо выявляются при ультразвуковом исследовании мягких тканей стопы. Целесообразно перед выбором метода лечения пяточной шпоры производить УЗИ мягких тканей стопы.
Лечение пяточной шпоры
Лечение пяточной шпоры консервативное и зависит от причины развития заболевания и стадии процесса. Рекомендуется комплекс лечебных мероприятий, направленных на ликвидацию воспалительного процесса. Назначаются нестероидные противовоспалительные препараты, место гели и мази, обладающие противовоспалительным и рассасывающим эффектом, фонофорез с гидрокортизоном, криотерапия. Хороший и стойкий эффект даёт однократное введение дипроспана местно.
Важнейшим условием эффективности лечения обеспечение разгрузки болезненной области. Для этого по показаниям назначают индивидуальные ортопедические стельки с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой. Как временную меру рекомендуют использование подпяточника с углублением или отверстием в центре – так называемое рзгрузочное приспособление. Такие приспособления продаются в ортопедических салонах. Наиболее полноценной считается разгрузка с помощью ортопедической обуви с углублением в каблуке. При задней шпоре углубление делается в заднике. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника. В комплекс лечения пяточной шпоры включат тёплые ванны с морской солью мылом, содой, лечебную гимнастику, массаж мышц стопы и голени. Эти мероприятия направлены на улучшении кровоснабжения тканей стопы.
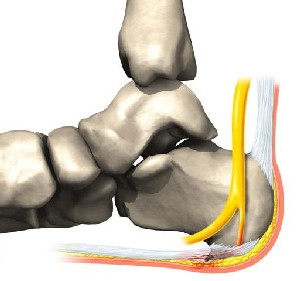
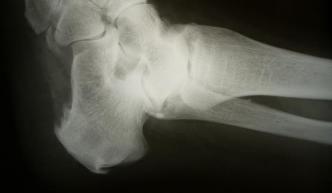
После стихания воспалительного процесса, что должно быть подтверждено ультразвуковой диагностикой, назначается ударно-волновая терапия.
В нашем Центре применение методик ударно-волновой терапии ( УВТ) в сочетании с инъекциями лекарственных препаратов (в частности, дипроспана) дает устойчивые положительные результаты, что позволяет лечить пяточную шпору быстрее.
Пяточная шпора
Заболевания
Операции и манипуляции
Истории пациентов
Пяточная шпора
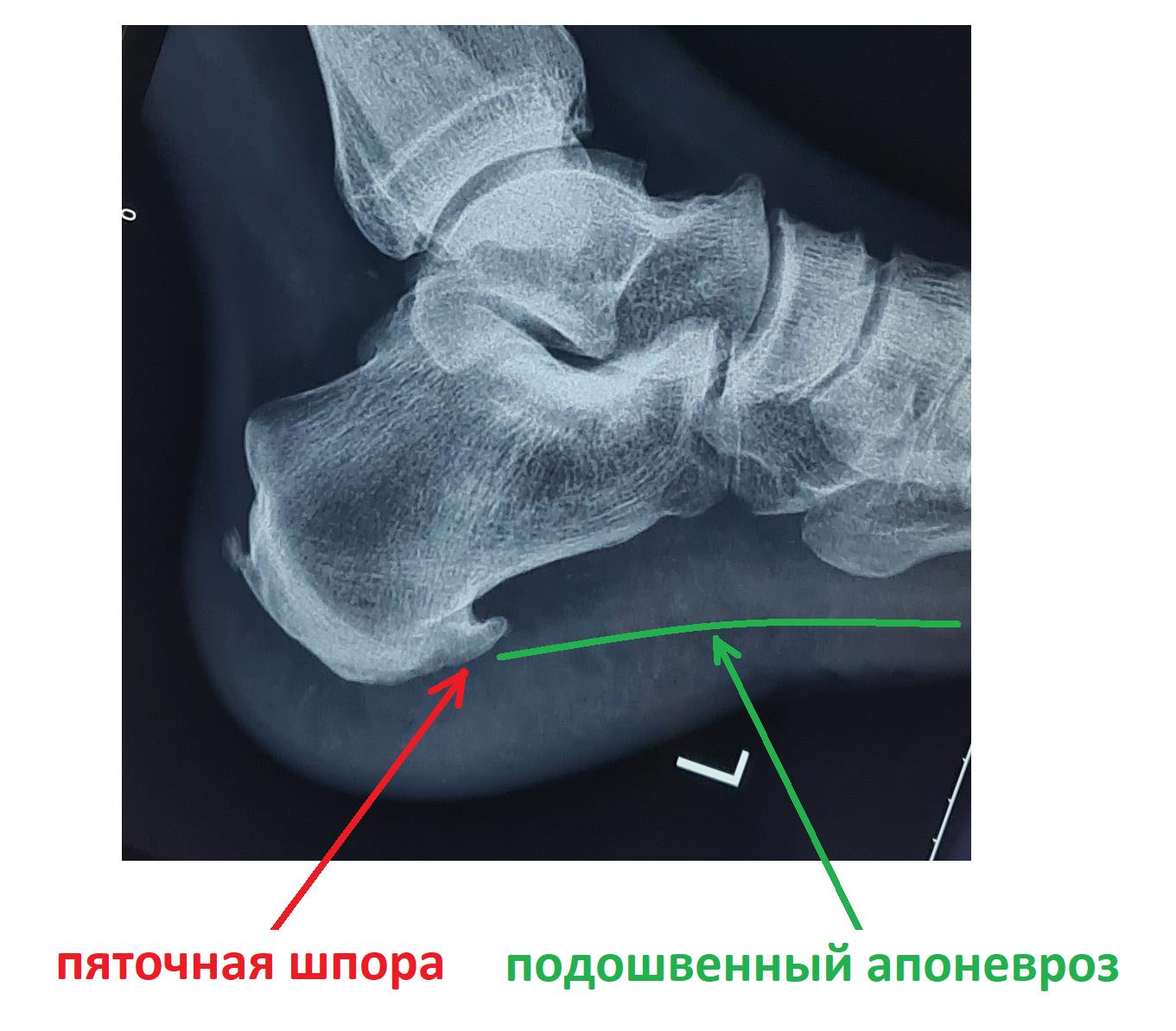
Боль в области пятки – именно с этой жалобой обращаются к травматологу- ортопеду особенно часто. И наиболее распространённой причиной боли в пятке является так называемая “пяточная шпора”. Пяточная шпора – это устаревшее название, описывающее рентгенологическую картину длительно текущего плантарного фасциита (более точно «инсерционного плантарного фасциоза»). Несмотря на то что название неточное и устаревшее, оно всё ещё фигурирует в Международной Классификации Болезней 10-го пересмотра (МКБ 10). Широко распространённая патология, вызванная воспалением подошвенного апоневроза в месте его прикрепления к пяточной кости.

Итак, пяточная шпора, что же это такое, где она располагается, отчего возникает и как избавиться от боли в пятке. Обо всём этом я расскажу вам в данной статье. Для начала определимся с тем, где именно должно болеть. При пяточной шпоре болит подошвенная часть пяточного бугра, в том месте где к нему прикрепляется подошвенный апоневроз, чаще с медиальной, или внутренней стороны стопы.
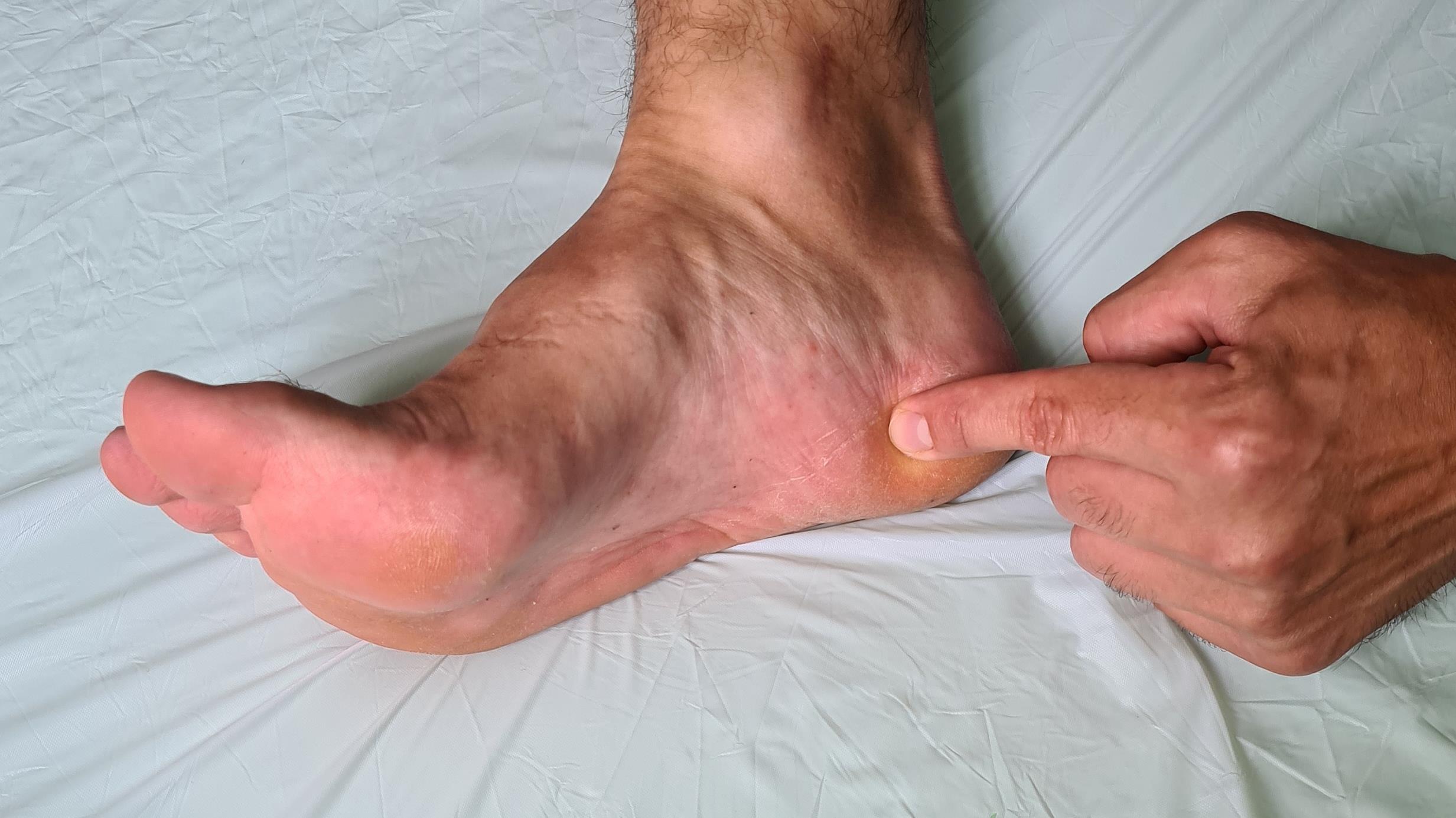
Встречается пяточная шпора с равной частотой у мужчин и женщин. Провоцирующих факторов великое множество, это и повышенная масса тела, сниженная эластичность стопы, ограничение тыльного сгибания стопы из-за укороченного ахиллова сухожилия, активные занятия бегом и танцами, но все эти факторы прямо или косвенно приводят к перегрузке подошвенного апоневроза. Именно поэтому нам надо более подробно рассмотреть анатомию данного сегмента стопы и голени, чтобы понять каким образом избавиться от боли в пятке быстро, качественно, а главное – навсегда.
Причины пяточной шпоры
Плантарная фасция или подошвенный апоневроз – широкая связка, которая соединяет между собой пяточную кость с одной стороны а с другой вплетается в капсулу плюснефаланговых суставов, прикрепляясь к головкам плюсневых костей и основанию фаланг пальцев. На картинке ниже изображен подошвенный апоневроз вид с внутренней стороны стопы и со стороны подошвы.
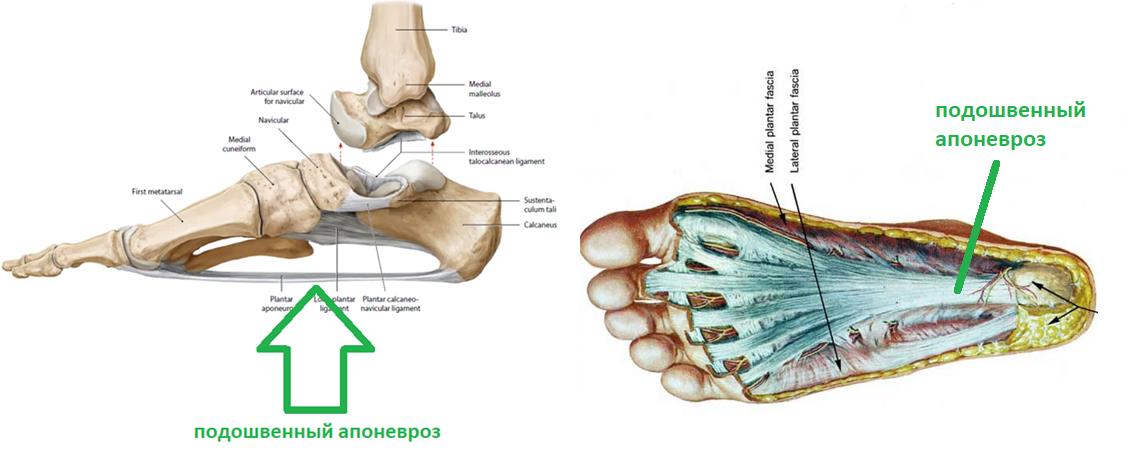
Таким образом подошвенный апоневроз является одной из основных структур удерживающих продольный свод стопы. Он работает как пружина, или как рессора, не давая продольному своду стопы проваливаться вниз в положении стоя, при ходьбе и беге.
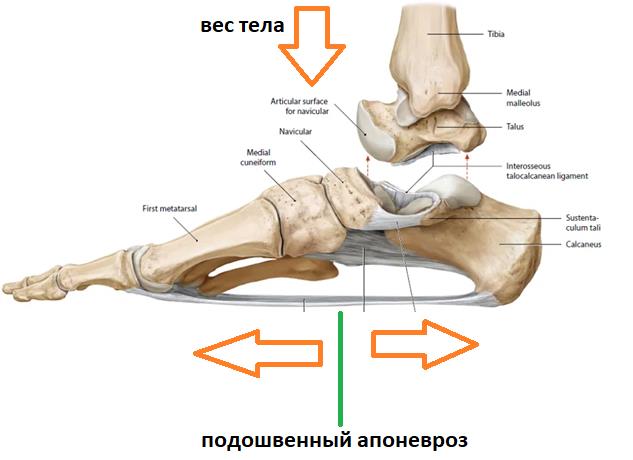
Вторая функция подошвенного апоневроза, это передача тяги с икроножной и камбаловидной мышц голени на передний отдел стопы во время ходьбы, бега и прыжков.
При этом пяточная кость выступает в качестве блока лебёдки, увеличивая усилие, развиваемое икроножной мышцей.
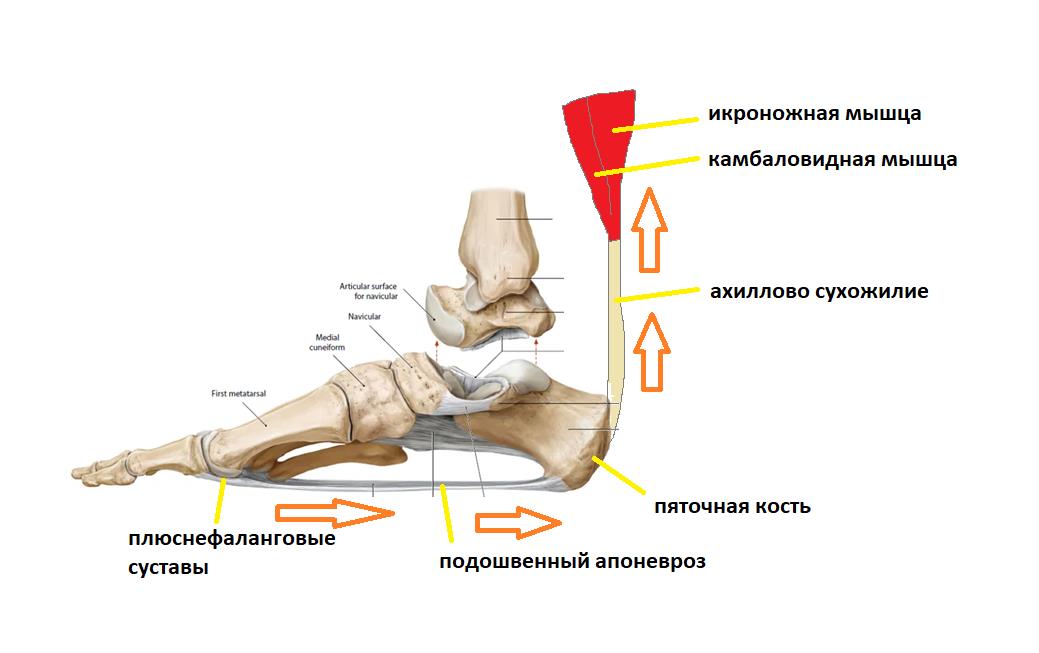
Таким образом получается что во время ходьбы подошвенный апоневроз последовательно испытывает 2 типа нагрузок.
Сначала он нагружается всем весом тела, и выполняет функцию амортизатора, а потом передаёт усилие от мощного трицепса голени (2 головки икроножной + камбаловидная мышцы) для выполнения шага.
Теперь представьте себе, вес тела, допустим 80 кг, и количество шагов, допустим 10000 в день, суммарная циклическая нагрузка 800 тонн, и так каждый день. Согласитесь – колоссальная циклическая нагрузка. Это и предрасполагает к повреждению подошвенного апоневроза. Но почему он повреждается именно в месте прикрепления к пяточной кости, и что к этому приводит?
Сухожилие обладает определённым уровнем упругости и деформируемости, так как оно состоит практически полностью из коллагена. Кость обладает значительно меньшими показателями упругости, так как на 50% состоит из минерального матрикса, гидкрокси-аппатита, она намного твёрже и устойчивее к деформации. Поэтому зона перехода упругой системы в неупругую – прикрепления к кости, является наиболее часто повреждаемой.
Что же приводит к ещё большему увеличению нагрузки на подошвенный апоневроз?
- Лишний вес – увеличивает статическую нагрузку на апоневроз.
- Плоскостопие – меняет направление действия механических сил на апоневроз, перегружая его внутреннюю часть, и в значительной мере ослабляет работу других амортизирующих механизмов стопы.
- Укорочение трицепса голени и ахиллова сухожилия – увеличивает силу тяги за пяточную кость.
- Ходьба по твёрдым поверхностям в обуви на тонкой, плохо амортизирующей подошве
Чуть более подробно остановимся на пункте 3, и потом перейдём к лечению.
Представьте что трицепс голени (икроножная мышца и камбаловидная мышца) постоянно напряжён, спазмирован, и тянет за пяточную кость даже если никакой подошвенный толчок в данный момент времени не требуется.
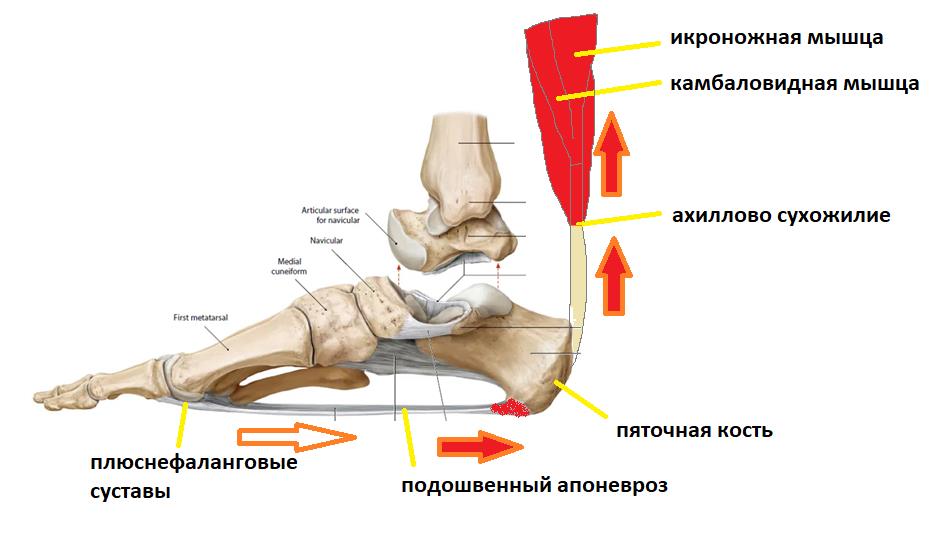
В такой ситуации подошвенный апоневроз будет постоянно натянут, так как будто вы всё время ходите на мысках.
Такая ситуация часто возникает если не уделять должного внимания растяжке, а также при ходьбе на каблуках. Так с болью в пятке на приём часто обращаются женщины после перехода из обуви на каблуках, в обувь на плоской подошве. Также часто от пяточной шпоры или плантарного фасциита, страдают люди с нейро-дегенеративными заболеваниями, последствиями инсульта, приводящими к повышенному тонусу икроножной мышцы.
Патофизиология пяточной шпоры.
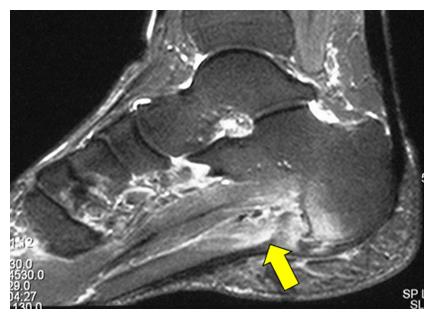
Подошвенная фасция (или плантарная фасция, плантарный апоневроз, подошвенный апоневроз) – тонкая плоская связка, обеспечивающая статическую поддержку свода стопы. Хроническая перегрузка данной структуры приводит к формированию микроразрывов в области прикрепления подошвенного апоневроза к пяточной кости. Повторяющиеся эпизоды травмы приводят к формированию очага асептического воспаления и периостита. Так как к пяточному бугру также прикрепляются сухожилия мышцы приводящей большой палец, короткий сгибатель большого пальца, квадратная мышца стопы, их сухожилия также могут быть вовлечены в воспалительный процесс. Длительное воспаление и периостит в конечном итоге могут привести к образованию оссификата в области прикрепления к пяточной кости, который и получил в народе название «пяточной шпоры».
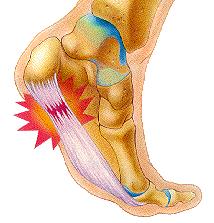
Симптомы пяточной шпоры.
-Для плантарного фасциита характерна сильная утренняя или стартовая боль (первые шаги после сна или после длительного сидениялежания)
-Острая боль в пяточной области, чаще всего появляется впервые внезапно, при вставании с кровати. При ощупывании пятки, боль чаще концентрируется ближе к её внутреннему краю.
– Изначально боль беспокоит только по утрам, часто уменьшается при ходьбе на мысках, но проходит по мере ходьбы в течение дня, пациент говорит о том что ему нужно «расхаживаться».
– Затем боль может начать беспокоить и по вечерам, особенно после значительной физической нагрузки.
– Боль часто бывает двухсторонней.
– болезненность при пальпации по внутренней поверхности пяточного бугра.
– ограничение тыльного сгибания стопы из-за контрактуры ахиллова сухожилия.
– боль может провоцироваться отведением большого пальца так как его сухожилие находится в непосредственной близости от плантарной фасции.
Диагностика пяточной шпоры.
В том случае если провоцирующие факторы длительно травмируют подошвенный апоневроз, в месте его прикрепления к пяточной кости образуются микроразрывы коллагена, за которыми следует хроническое воспаление, рубцевание, фиброз и в конечном счёте оссификация – то есть превращение в кость. Именно это оссифицированное сухожилие и выглядит на рентгене как шпора.
Рентгенография чаще всего не выявляет никаких изменений на начальных этапах заболевания. С течением времени может сформироваться костный шип, который и получил название «пяточной шпоры».
УЗИ – позволяет выявить воспалительные изменения, визуализирует отёк и скопление жидкости вокруг ткани фасции.
МРТ – дополнительный метод исследования, может быть использовано с целью предоперационного обследования и дифференциальной диагностики в затруднительных случаях.
Лечение пяточной шпоры.
Каким же образом можно вылечить избавиться от боли в пятке? Я думаю вы уже догадались – устранить причины. Напомню – основными причинами плантарного фасциита являются:
- Лишний вес – увеличивает статическую нагрузку на апоневроз.
- Плоскостопие – меняет направление действия механических сил на апоневроз, перегружая его внутреннюю часть, и в значительной мере ослабляет работу других амортизирующих механизмов стопы.
- Укорочение трицепса голени и ахиллова сухожилия – увеличивает силу тяги за пяточную кость.
- Ходьба по твёрдым поверхностям в обуви на тонкой, плохо амортизирующей подошве
Берём обувь с хорошей амортизацией, поддержкой продольного свода, поддержкой пяточной кости. Таким образом мы устраняем причину №4.

В кроссовки ставим ортопедические мягкие спортивные стельки. Таким образом мы устраняем причину №2 – плоскостопие. Стелька берёт на себя часть рессорной функции подошвенного апоневроза, и заодно ставит кости стопы в более физиологичное положение. К тому же она обеспечивает дополнительную амортизацию (причина №4).
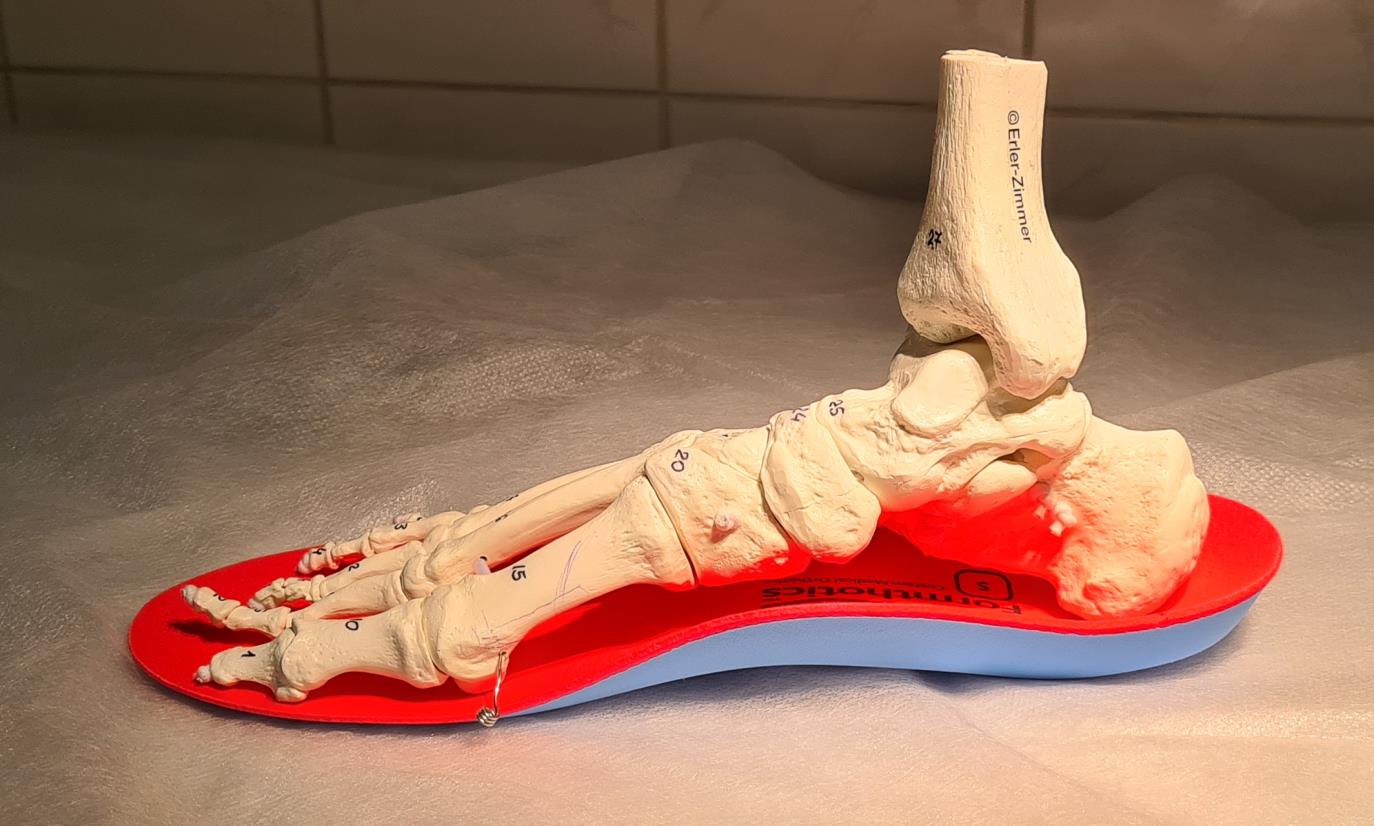
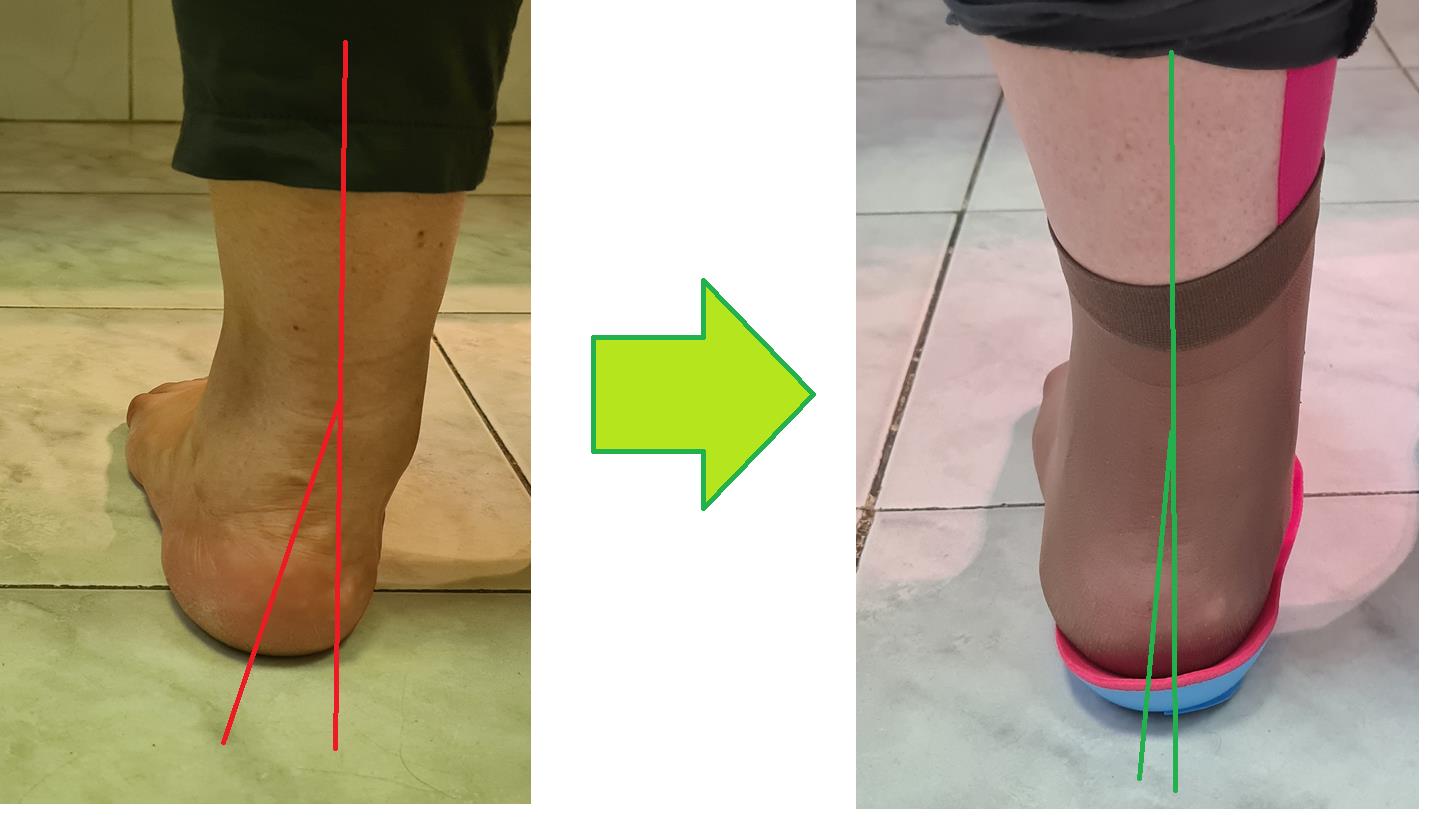
Пример изменения позиции пяточной кости на ортопедической стельке.
И приступаем к растяжке икроножной и камбаловидной мышцы (причина №3)
Я покажу вам 3 простых упражнения, которые надо будет делать по 20 секунд, 5 раз в день. В сумме получается 5 минут в день. Если вы последуете моим советам, в 95% случаев уже через неделю боль в пятке снизится на 34, а через 6 недель полностью пройдёт. Самое важное – дисциплина, не забывать делать упражнения, поставить себе напоминалку в телефоне, написать стикер и приклеить его к монитору рабочего компьютера, в общем любым доступным способом не позволять себе лениться.
1)упражнение у стены

Оранжевой стрелкой показана область где вы должны чувствовать растяжение. Делаете упражнение плавно, медленно, без боли. Доходите до максимального натяжения и задерживаетесь в таком положении на 20 секунд. Не отрываем пятку от пола, не сгибаем ногу в коленном суставе, стопа смотрит чётко вперёд или немного вовнутрь.
2) упражнение у стены

Выполняем точно так же как и первое упражнение. При этом натяжение должно чувствовать в нижней части голени, так тянется камбаловидная мышца. Также как и в первом упражнении – не отрываем пятку от пола, стопа смотрит немного вовнутрь. Если у вас проблемы с коленным суставом (разорван мениск, гонартроз) то это упражнение может быть дискомфортным, в таком случае его лучше пропустить.
3) Упражнение на ступеньке.

Также как и предыдущие два, это упражнение мы делаем плавно, контролируемо, без рывков, полностью свесив пятки постепенно расслабляемся, даём мышце хорошенько растянуться, можно немного согнуть колени чтобы больше тянуть камбаловидную мышцу. Также как и предыдущие упражнения, делаем 20 секунд.
Итак, вы потратили 1 минуту, и сделали 3 упражнения. Оцените свои ощущения. Вероятнее всего вам уже стало немного лучше. Если делать это 5 раз в день, результат не заставить себя долго ждать.
Переходим к причине №1 – это лишний вес. Конечно же надо худеть. Поэтому когда боль в пятке прошла или значительно уменьшилась, одеваем кроссовки со стельками и идём гулять свои 10- 15 тысяч шагов в день.
Если через 6 недель такого лечения боль не уменьшилась на 75% или полностью не прошла – вы приходите на приём, и мы решаем вопрос о проведении ударно-волновой терапии и инъекций богатой тромбоцитами плазмы. Но повторюсь, это требуется очень, очень-очень редко.
В качестве дополнительных лечебных мероприятий могут использоваться:
– Противовоспалительные препараты (недельный курс любых НПВС, коксибов или напроксенов)
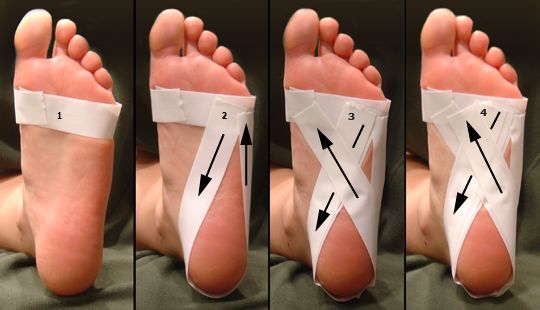
– Ночное ортезирование. Во время сна полностью расслабленная стопа переходит в положение подошвеного сгибания или эквинуса. Как следствие, натяжение плантарной фасции ослабевает, а воспалительный процесс приводит к её рубцеванию в укороченном положении. После пробуждения это обуславливает те самые «утрение боли». Фиксация стопы в ночное время (во время сна) при помощи специальных ортезов, или просто длинного чулка в нейтральном положении, позволяет предотвратить рубцовый процесс с укорочением плантарной фасции.
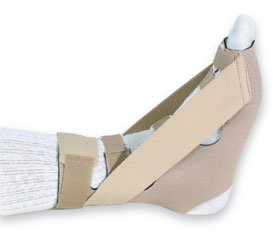
– Гипсование на срок 2-6 недель. За счёт полной разгрузки в нейтральном положении позволяет воспалению полностью стихнуть.
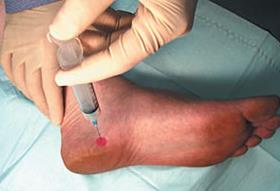
– Локальные инъекции ГКС длительного действия (бетаметазон, дипроспан). Необходимо вводить препарат только в зоне воспаления, и в небольшом количестве, так как существует достаточно высокий риск атрофии жирового тела пяточной кости и дегенеративного разрыва плантарной фасции при нарушении техники введения. В качестве более безопасного метода применяются инъекции богатой тромбоцитами плазмы. Тромбоциты также обладают выраженным противовоспалительным действием, однако в отличие от стероидов не вызывают огромного количества побочных эффектов. К сожалению эффект от тромбоцитов также возникает не сразу, как при уколе стероидов, а нарастает постепенно, в течение месяца.
– Ударно-волновая терапия. Ещё одна технология используемая в борьбе с пяточной шпорой. Часто требуется выполнение нескольких последовательных процедур (1 раз в месяц на протяжении 3 месяцев) для достижения полного клинического эффекта.
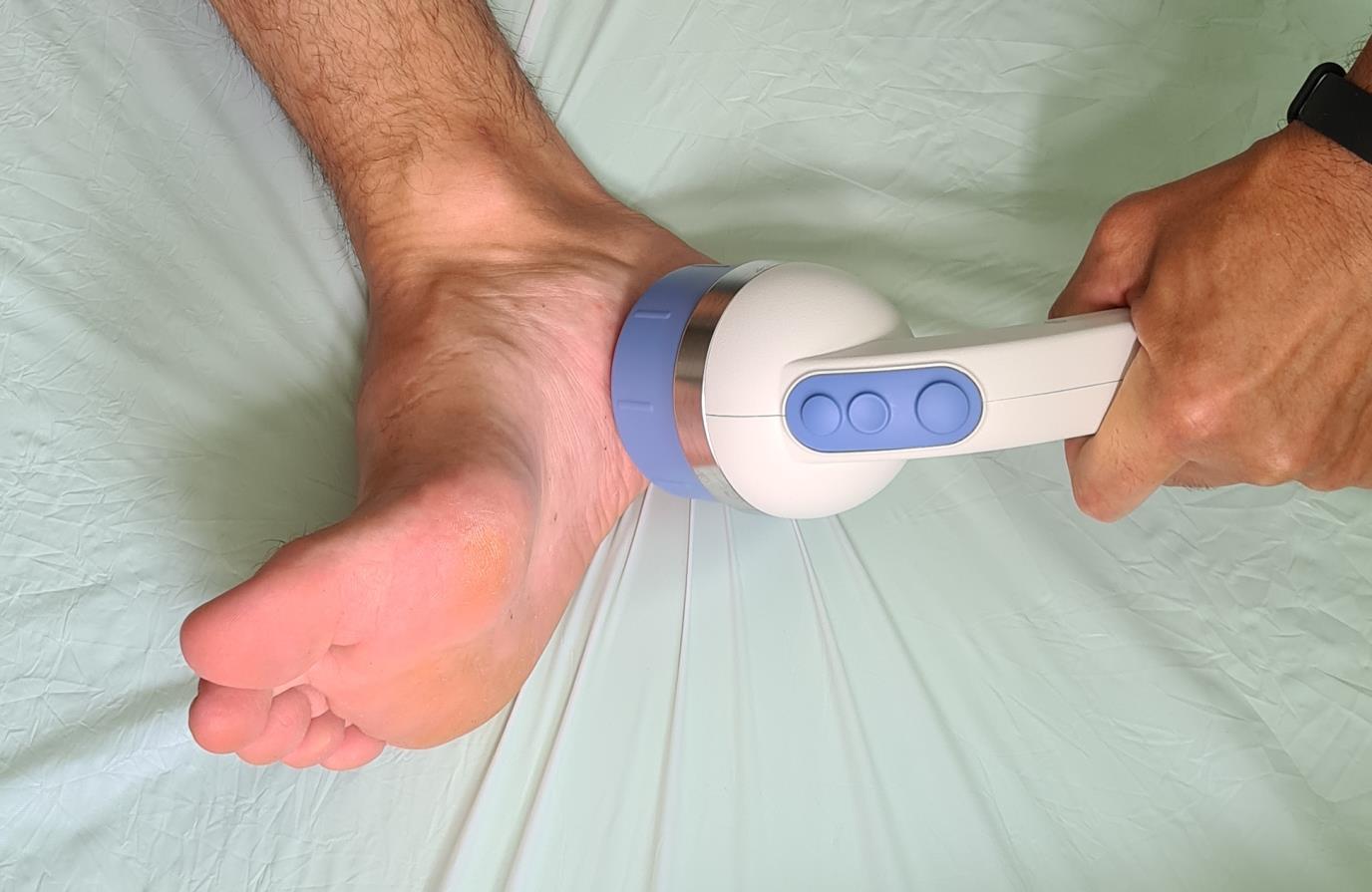
При неэффективности всех вышеперечисленных методов на протяжении 6-9 месяцев показано оперативное лечение. Оно требуется не более чем в 1% случаев.
– Хирургический релиз плантарной фасции. Заключается в высвобождении от спаек места прикрепления плантарной фасции и рассечении её медиального отдела на 13 – 23. Может быть выполенена как артроскопически (из 2 маленьких разрезов) так и открыто.
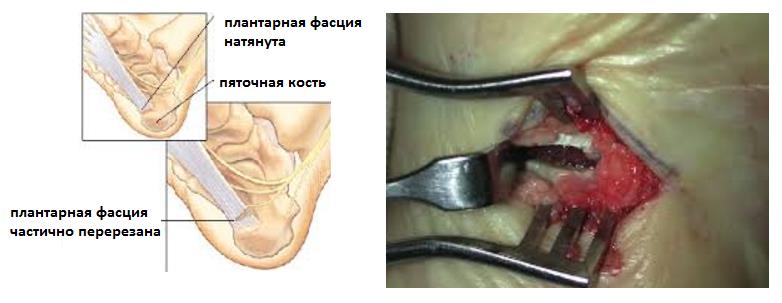
– В редких случаях производится удаление собственно «пяточной шпоры». Показанием для данного вмешательства служит большой размер, который может приводить к дополнительной травматизации подошвенной фасции собственно костным разрастанием.
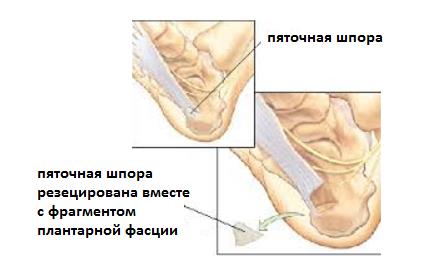
– Дополняется декомпрессией дистального отдела тарсального туннеля при параллельной компрессионной нейропатии большеберцового нерва.
Хирургическое лечение эффективно в 70-90% случаев но при этом характеризуется затяжной реабилитацией, и увеличением нагрузки на наружно-тыльные отделы стопы. Необходимость в хирургическом лечении при грамотно проведённом консервативном лечении не возникает практически никогда.
И на этом всё, с вами был доктор Никифоров, оставайтесь активными и здоровыми, и до новых встреч.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Эндопротезирование коленного сустава. Подготовка, проведение эндопротезирования, реабилитация
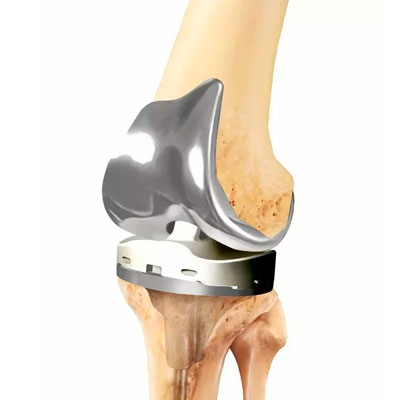
В этой статье мы поговорим о эндопротезировании коленного сустава.
Эндопротезирование коленного сустава можно разделить на три этапа:
- Подготовка к операции;
- Проведение операции по эндопротезироваию коленного сустава;
- Реабилитация после операции.
При подготовке к операции есть несколько важных моментов. Сначала нужно приехать на консультацию к травматологу-ортопеду, чтобы он посмотрел объем движения, вашу походку, назначил обследование в виде рентгенографии.
Если врач травматолог-ортопед видит показания к оперативному вмешательству, он выдает вам определенный список анализов:
- Анализ крови;
- Анализы мочи, развернутые формы;
- Гастроскопия;
- Узи вен нижних конечностей;
- ЭКГ;
- Флюорография грудой клетки.
В назначенный день госпитализации вы приезжаете рано утром натощак для проверки всех анализов которые вы сдали. Если доктор не видит никаких противопоказаний, то вы в этот день госпитализируетесь. Исходя из рингаического обследования и клинического заключения, вам индивидуально подбирается эндопротез по степени связанности.
Эндопротез коленного сустава, как правило, состоит из трех компонентов — это бедренный компонент, тибиальный компонент и между ними полиэтиленовый вкладыш. Сплавами могут быть — кобальт-хромовый сплав, титановый сплав.
С собой необходимо иметь костыли, желательно подмышечные алюминиевые телескопические и компрессионный трикотаж (первый класс компрессии) если нет сопутствующей сосудистой патологии.
Происходит оформление документации, и вы госпитализируетесь в специализированное травматологическое отделение. Далее проходите консультацию анестезиолога. Вам подбирается подходящий метод обезболивания — либо это спинальная анестезия, либо это общий наркоз. Как правило, такие виды операции делаются под спинальной анестезией.
Накануне операции, вечером, медицинским персоналом делается подготовка вас. Выполняются очистительные клизмы, и сбривается волосяной покров в месте оперативного вмешательства. В стандартных случаях происходит операция на следующий день после госпитализации.
В день операции вы должны передать все ценные вещи родственникам или мед.персоналу. Рано утром вас везут в операционную. Там встречает вас анестезиолог с кем вы консультировались. Выполняет спинальную анестезию. Спинальная анестезия заключается в том, что делается первый укол в виде обезболивающего в проекцию позвоночного столба, далее вы уже не чувствуете и выполняется сама анестезия. Все это происходит абсолютно безболезненно и под контролем анестезиолога.
Спинальная анестезия действует в течение шести часов от момента ее выполнения. Как правило, операция длится от 1 до 2-х часов.
В первые часы после операции вы находитесь под контролем в отделении интенсивной терапии не более 12 часов. Далее вас переводят в палату травматологии ортопедии, и начинается третий этап — реабилитация.
В течение 12 часов после операции вам не разрешено вставать, так как спинальная анестезия может ослаблять чувства и двигательную активность в нижних конечностях.
Уже на следующий день после операции ваши родственники могут вас навестить.
Реабилитация после эндопротезирования
Итак, третий этап — это реабилитация. Она начинается с первых дней после операции. В 1 сутки лечащий врач вам объясняет, как нужно выполнять движение в нижних конечностях.
Первое — нужно выполнять сгибание разгибание в голеностопных суставах, в коленном суставе, не оперированном и оперированном до угла сгибания 45 градусов.
Лечащий доктор подробно объясняет, как необходимо спускать ноги с кровати, как делать первый шаг при помощи дополнительной опоры — это в виде ходунков или костылей. Активизация происходит в пределах палаты. В первые сутки это ходьба до туалета и обратно.
В первые сутки к вам будет прикреплен реабилитолог, который будет контролировать ваше движение и нагрузку на оперированную конечность. Вторые и третьи сутки вы будете под наблюдением лечащего доктора-реабилитолога и будут выполняться послеоперационные перевязки.
В день выписки вам предоставляют документы: это паспорт импланта, который вам установлен, выписка с полным спектром лечения, антибиотикотерапия, дата операции и последующие рекомендации.
В рекомендациях указано:
- Место наблюдения и реабилитации;
- Срок снятия швов;
- Количество перевязок.
В паспорте эндопротеза будет дата операции, фамилия оперирующего доктора и все стикеры от компонентов эндопротеза. Это вам необходимо будет для вашего последующего наблюдения в поликлинике по месту жительства. Паспорт эндопротеза вам будет необходим в аэропорту, когда вы будете проходить через рамку металлоискателя.
После стационарного лечения вы можете пройти реабилитацию в поликлинике в группе лфк под контролем врача реабилитолога или в нашем санатории в течение двух недель под присмотром наших специалистов.
Особенно стоит отметить, что снятие швов происходит на 14 сутки после операции. Ходьба при помощи дополнительной опоры (это костыли либо ходунки) — 8 недель после операции. Компрессионный трикотаж (1 класс компрессии) — 6-8 недель и антикоагнуляционная терапия в течение шести недель. Это вы будете принимать препараты для того, чтобы не сгущалась кровь и не образовывались тромбы.
Полностью социально-адаптированынм вы будете на шестой месяц после операции. Желательно консультироваться у своего лечащего или оперирующего врача через месяц после операции, через три, полгода и год. Далее по мере возможности.


