Осложнения
Наиболее часто высокие значения ОХ и ЛПНП приводят к появлению атеросклеротического заболевания.
Для этой патологии характерны изменения, которые происходят в стенках сосудов. Как следствие — развитие сердечно-сосудистых болезней: ишемия миокарда или мозговых сосудов, атеросклероз магистральных артерий.
Также гиперхолестеринемия может вызвать осложнения в виде:
- Инфаркта миокарда;
- Ишемического инсульта;
- Геморрагического инсульта;
- Закупорки магистральных сосудов;
- Острого коронарного синдрома.
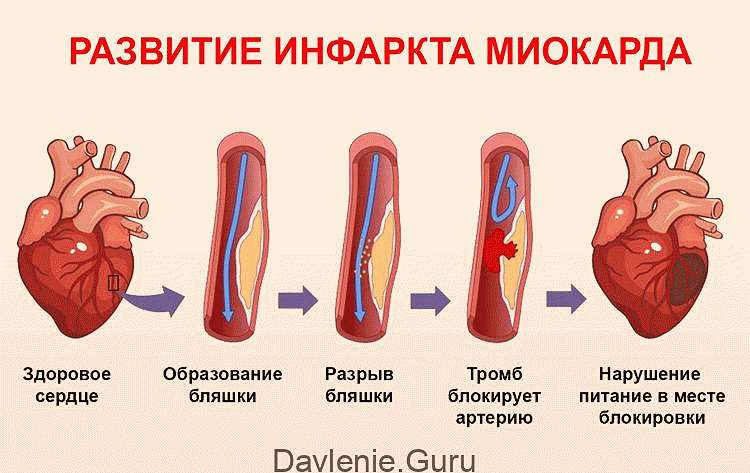
Также Всемирная организация здравоохранения классифицировала чистую гиперхолестеринемию по следующим формам:
- Тип 1 — наследственная гиперхиломикронемия;
- Тип 2а — наследственная гиперхолестеринемия;
- Тип 2б — комбинированная гиперлипидемия;
- Тип 3 — наследственная дис-бета-липопротеинемия;
- Тип 4 — эндогенная гиперлипидемия;
- Тип 5 — наследственная гипертриглицеридемия.
Диета, примерное меню
Самой эффективной диетой для снижения холестерина признана вегетарианская. Людям, которые не могут найти в себе силы отказаться от мяса, советуют хотя бы уменьшить потребление красного мяса (свинины, говядины). Заменителем могут выступать бобовые, курица, кролик.

Ваша диета станет здоровее, если вы будете следовать следующим советам:
Выбирайте здоровые жиры. Насыщенные увеличивают уровень холестерина, ЛПНП. Красное мясо, яйца, цельные молочные продукты – основные источники таких липидов. Замените их растительным маслом, орехами, семечками.
Избегайте транс-жиров. Их очень много во всевозможных снеках и фаст-фудах. Добросовестные производители указывают количество транс-жиров на упаковке.
Ограничьте потребление холестерина: мясо, яичные желтки, необезжиренные молочные продукты.
Ешьте цельнозерновые каши. Овсянка, гречка, пшено, рис, макароны из твердых сортов пшеницы содержат клетчатку, витамины, минералы, которые необходимы организму.
Сделайте упор на фрукты, овощи. Эти продукты богаты пищевыми волокнами, витаминами, минералами. Самыми полезными считаются сезонные овощи.
Добавьте к своему рациону палтуса, тунца, треску, сельдь, скумбрию, лосось. Эти виды рыб содержат гораздо меньше насыщенных жиров, холестерина, чем курятина, говядина, свинина. Лосось, сельдь, скумбрия – хороший источник омега-3-жирных кислот, необходимых для здорового сердца.
Умеренные дозы алкоголя способны увеличивать концентрацию «полезных» липопротеидов, но не настолько, чтобы рекомендовать его как способ лечения. Злоупотребление приводит к нарушению работы печени, увеличивает риск развития атеросклероза, а также многих других заболеваний.
Идеальный рацион должен включать (% от общего числа калорий):
- насыщенные жиры – менее 7%;
- мононенасыщенные жиры – 20%;
- полиненасыщенные жиры – 10%;
- белки – 15%;
- углеводы – 50%;
- пищевые волокна – 25 г/день;
- холестерол – менее 200 мг/день.
Как может выглядеть ваше меню на день?
- Завтрак: овсянка с бананом, апельсиновый сок, тост, кофе или чай.
- Обед: порция овощного супа, яблоко, салат из помидоров, капусты, зелени, заправленный нежирной сметаной, рыба, компот.
- Ужин: рис, нежирный сыр, салат из сезонных овощей, фасоль.
- Перекусы: овощи, орехи, семечки, морковь.
Умеренные дозы алкоголя способны увеличивать концентрацию «полезных» липопротеидов, но не настолько, чтобы рекомендовать его как способ лечения. Злоупотребление приводит к нарушению работы печени, увеличивает риск развития атеросклероза, а также многих других заболеваний.
Чистая гиперхолестеринемия — причины и признаки болезни, диагностика, способы терапии и профилактика
Холестерин – это представитель липидов (жиров) в крови. Он является важным составляющим элементом клеточной структуры, так как принимает участие в синтезе гормонов и выработке энергии. Повышение уровня холестерина в крови называют гиперхолестеринемией (МКБ 10). Данное патологическое отклонение не является болезнью, но при продолжительных высоких показаниях может привести к развитию серьезных заболеваний.
Существует два вида холестерина: «хороший» и «плохой». Первый – это липопротеины высокой плотности, которые защищают печень от атеросклероза. «Плохой» холестерин имеет низкую плотность, поэтому способствует развитию заболеваний сосудов и сердца. Повышение уровня липопротеинов двух видов называют гиперхолестеринемией. Для определения показателей используется образец крови, взятый натощак.
Консервативная терапия
При обнаружении гиперхолестеринемии необходимо обязательно обратиться к врачу для выяснения причины этого лабораторного феномена и подбора грамотного лечения. Большое внимание уделяется борьбе с основным заболеванием (иммуносупрессивной терапии при нефротическом синдроме, гормонозаместительной при гипотиреозе, желчегонной при холестазе), так как его устранение может привезти к нормализации уровня ХС без дополнительного вмешательства.
Немедикаментозные методы коррекции гиперхолестеринемии включают полный отказ от курения, ограничение употребления алкоголя. Также пациентам, страдающим ожирением, для снижения массы тела необходимо соблюдать диету с уменьшением в рационе доли животных жиров (сливочное масло, жареное мясо, колбасы) и увеличением растительных жиров (овощи, морепродукты), фруктов и цельнозерновых продуктов, регулярно выполнять различные физические упражнения.
Для медикаментозной коррекции гиперхолестеринемии применяются следующие лекарственные препараты:
- Статины (аторвастатин, розувастатин). Наиболее эффективные и часто назначаемые средства для снижения уровня ХС. Механизм действия основан на подавлении синтеза ХС в печени.
- Фибраты (клофибрат). Данные ЛС стимулируют активность фермента ЛПЛ, тем самым ускоряют деградацию ЛП. Снижают не только ХС, но и триглицериды, поэтому нередко становятся препаратами выбора у больных, страдающих сахарным диабетом.
- Эзетимиб. Ингибирует всасывание ХС в кишечнике. Используется в комбинации со статинами.
- Ингибиторы PCSK9 (алирокумаб). Это моноклональные антитела, которые связываются с рецепторами ЛПНП в печени, что стимулирует распад липопротеидов. Назначаются при неэффективности статинов.
- Секвестранты желчных кислот (холестирамин, колестипол). Представляют собой ионообменные смолы, подавляющие абсорбцию желчных кислот в кишечнике. Истощение запасов ЖК активирует их синтез из холестерина в печени. Применяются у пациентов с холестазом.
- Никотиновая кислота. Данный препарат уменьшает поступление жирных кислот в печень, из-за чего подавляется синтез ЛП. Обладает слабым гипохолестеринемическим эффектом, поэтому используется как дополнение к другим препаратам.
- Омега-3-жирные кислоты. Эйкозапентаеновая и докозагексаеновая кислоты являются компонентами рыбьего жира. Данные вещества связываются с ядерными рецепторами PPAR клеток печени, что приводит к снижению сывороточного уровня липидов.
- Статины (аторвастатин, розувастатин). Наиболее эффективные и часто назначаемые средства для снижения уровня ХС. Механизм действия основан на подавлении синтеза ХС в печени.
- Фибраты (клофибрат). Данные ЛС стимулируют активность фермента ЛПЛ, тем самым ускоряют деградацию ЛП. Снижают не только ХС, но и триглицериды, поэтому нередко становятся препаратами выбора у больных, страдающих сахарным диабетом.
- Эзетимиб. Ингибирует всасывание ХС в кишечнике. Используется в комбинации со статинами.
- Ингибиторы PCSK9 (алирокумаб). Это моноклональные антитела, которые связываются с рецепторами ЛПНП в печени, что стимулирует распад липопротеидов. Назначаются при неэффективности статинов.
- Секвестранты желчных кислот (холестирамин, колестипол). Представляют собой ионообменные смолы, подавляющие абсорбцию желчных кислот в кишечнике. Истощение запасов ЖК активирует их синтез из холестерина в печени. Применяются у пациентов с холестазом.
- Никотиновая кислота. Данный препарат уменьшает поступление жирных кислот в печень, из-за чего подавляется синтез ЛП. Обладает слабым гипохолестеринемическим эффектом, поэтому используется как дополнение к другим препаратам.
- Омега-3-жирные кислоты. Эйкозапентаеновая и докозагексаеновая кислоты являются компонентами рыбьего жира. Данные вещества связываются с ядерными рецепторами PPAR клеток печени, что приводит к снижению сывороточного уровня липидов.
Эффективные препараты
Если пациенту ставится диагноз «чистая гиперхолестеринемия», для снижения уровня холестерина назначается комплексная медикаментозная терапия. Во время лечения необходимо строго соблюдать методические рекомендации врача, что поможет предупредить тяжелые последствия. Применяются лекарства таких групп:
- фибраты;
- секвестранты желчных кислот;
- статины;
- моноклональные антитела ингибиторы PCSK9;
- омега-3 кислоты.
Экзогенная и эндогенная холестеринемия часто сопровождается повышением артериального давления. Для нормализации показателей назначаются противогипертензивные таблетки. Когда уровень холестерина придет в норму, подкожные узлы рассосутся. Если этого не происходит, патология лечится такими методами:
- криодеструкция;
- лазерное удаление;
- электрокоагуляция;
- хирургическое иссечение.
У больных с гомозиготной формой патологии медикаментозное лечение гиперхолестеринемии зачастую не приносит эффекта. Если через определенное время симптомы ухудшаются, рекомендовано делать трансплантацию печени, иначе прогнозы на восстановление ухудшаются.
Экзогенная и эндогенная холестеринемия часто сопровождается повышением артериального давления. Для нормализации показателей назначаются противогипертензивные таблетки. Когда уровень холестерина придет в норму, подкожные узлы рассосутся. Если этого не происходит, патология лечится такими методами:
Методы лечения
Для нормализации уровня холестерина в крови и устранения гиперхолестеринемии предпринимаются лекарственные и немедикаментозные методы лечения. Известно, что концентрация холестерина в крови нередко провоцируется нерациональным питанием, богатым жирами животного происхождения.
Поэтому коррекция рациона при незначительном повышении этого показателя поможет справиться с гиперхолестеринемией без специальных лекарств. Если же показатели холестерина в крови стабильно высокие, при этом наблюдается прогрессирование сосудистых изменений и присутствует отрицательная симптоматика, то необходима медикаментозная терапия, а порой и оперативное лечение.
Немедикаментозная терапия включает следующие направления:
- нормализацию массы тела;
- посильную физическую нагрузку;
- ограничения в рационе жиров животного происхождения;
- увеличение потребления витаминов и пищевых волокон;
- существенное ограничение или отказ от употребления алкоголя;
- отказ от курения.
Согласно клиническим рекомендациям, в рамках медикаментозного лечения назначаются специальные препараты, действие которых направлено на снижение концентрации уровня холестерина в крови через различные механизмы. Одним из основных групп лекарственных средств для пациентов с высоким липидным уровнем являются статины.
Их действие направлено на снижение выработки холестерина в печени, а также снижение внутриклеточного содержания липопротеинов. Кроме того, статины стимулируют разрушение жироподобных веществ и препятствуют повреждению сосудов.
Препараты этой группы подбираются индивидуально в зависимости от степени тяжести патологии. Недопустим самостоятельный прием таких препаратов, поскольку они имеют множество побочных эффектов.
Следующая группа препаратов, назначаемая для лечения гиперхолестеринемии – секвестранты желчных кислот. На фоне их приема происходит вывод желчных кислот, содержащих холестерин, в кишечник с последующим выходом из организма.
Фибраты снижают концентрацию триглицеридов и повышают содержание полезного холестерина высокой плотности. Обычно назначаются совместно со статинами. В схему лечения гиперхолестеринемии включаются также препараты, содержащие омега-3 полиненасыщенные жирные кислоты.
При тяжелых формах гиперхолестеринемии применяются экстракорпоральные методы лечения. К таковым относятся каскадная плазмофильтрация, иммуносорбция липопротеинов, гемосорбция, плазмосорбция. Суть этих методов заключается в изменении свойств и состава крови больного вне организма посредством специальных приборов.
Лечить гиперхолестеринемию народными средствами целесообразно лишь при незначительном отклонении от нормы уровня липопротеинов. Считается, что среди средств нетрадиционной медицины наиболее эффективными в снижении холестерина являются рецепты на основе чеснока, лимона, меда. Но прежде чем приступать к подобному лечению, следует проконсультироваться с лечащим врачом.
Она предполагает воздействие на изменяемые факторы риска, в частности:
Терапия гиперхолестеринемии
Понижения концентрации холестерина в крови можно достичь изменением образа жизни и применением лекарственных препаратов. Корректировка привычного уклада жизни при гиперхолестеринемии – по сути профилактические мероприятия для поддержания приемлемых показателей холестерина.
Если они не помогли, доктор предпринимает медикаментозные меры, назначая:
- Омега-3 кислоты – понижают риск патологических изменений сердечного ритма, увеличивают продолжительность жизни пациентов после инфаркта. Поддерживают нормальное содержание холестерина, предотвращают тромбообразование, делая сосуды эластичнее и прочнее.
- Фибраты – корректируют липидный обмен в организме, активируют фермент липопротеидлипазу, ускоряя обмен жиров. Способствуют повышению уровня «хорошего» холестерина, препятствуя развитию атеросклероза. Могут применяться одновременно со статинами.
- Секвестранты желчных кислот – используют холестерин, продуцируемый печенью, для своего синтеза. Уменьшают возможность развития патологий сердца, в том числе ишемии, снижают количество летальных случаев от инфаркта миокарда.
- Ингибиторы – всасывают холестерин из кишечника, понижая его содержание в крови. Относительно безвредны, могут приниматься пациентами, страдающими серьезными заболеваниями (к примеру, печени). Можно принимать со статинами.
- Статины – угнетают выработку холестерина печенью и понижают его концентрацию внутри клеток. Способствуют разрушению жиров, увеличивают срок жизни больных, понижают количество возможных последствий атеросклероза и интенсивность сосудистых нарушений. Способны провоцировать негативные изменения мышечных тканей и печени, в связи с чем их прием требует систематического контроля анализов крови на предмет признаков поражений печени. При печеночных недугах не назначаются.
При гиперхолестеринемии хороший эффект дают:
Что такое гиперхолестеринемия? Причины и симптомы патологии, прогноз на жизнь

Гиперхолестеринемия — это показатель высокого уровня в крови холестерина.У любого человека повышается уровень холестерина в зависимости от возраста, а также от половых признаков.
У женщин более высокие показатели наличия в организме ЛПВП, чем у представителей мужского пола.
Холестерин определяется по методу биохимического анализа состава крови. Кровь сдавать на анализ, нужно на годный желудок, что позволит более точное выполнение липограммы.
Гиперхолестеринемия — это показатель высокого уровня в крови холестерина.У любого человека повышается уровень холестерина в зависимости от возраста, а также от половых признаков.
Причины
В основном расстройство провоцируется следующими факторами:
- Сахарный диабет. Хроническое заболевание. Для него типично снижение выработки инсулина или чувствительности к таковому. Отсюда нарушения обмена веществ. Ключевой способ коррекции — диета. Также контроль уровня сахара, а сама гиперхолестеринемия лечится симптоматически.
- Недостаточная выработка гормонов щитовидной железы. Гипотиреоз.
- Применение некоторых лекарственных средств. О возможности роста уровня холестерина нужно узнавать в аннотации к конкретному препарату.
- Патологии со стороны печени. От гепатита до цирроза.
- Неправильное питание. Выступает ключевым фактором риска. Но в качестве основного момента не рассматривается, поскольку здоровый организм вполне способен скорректировать изменений самостоятельно.
- Отягощенная наследственность. Как уже было выяснено, существуют генетически обусловленные формы патологического процесса.
- Среди факторов риска можно назвать такие моменты, как избыточная масса тела, неправильное питание высоким содержанием животного жира, артериальная гипертензия, недостаток физической активности.
Причины могут рассматриваться и в комплексе. Нередко природа проблемы складывается из целой группы факторов.
Причины могут рассматриваться и в комплексе. Нередко природа проблемы складывается из целой группы факторов.
Гиперхолестеринемия
Гиперхолестеринемия (гиперлипидемия, гиперлипопротеинемия, дислипидемия) – это патологическое состояние, при котором наблюдается аномальное повышение уровня холестерина в крови. Гиперхолестеринемия является одним из основных факторов риска развития атеросклероза и сердечно-сосудистой патологии. При этом риск возрастает пропорционально повышению концентрации в крови пациента липопротеинов низкой плотности.
Холестерин – это органическое соединение, которое содержится в клеточных мембранах всех живых организмов, кроме безъядерных. Холестерин не растворяется в воде, однако растворим в органических растворителях и жирах. Примерно 80% холестерина продуцируется самим организмом человека, остальной поступает в организм с пищей. Соединение необходимо для выработки надпочечниками стероидных гормонов, синтеза витамина D, а также обеспечивает прочность клеточных мембран и регулирует их проницаемость.
К атерогенным, т. е. способствующим образованию холестерина, нарушениям липидного обмена относятся повышение в крови уровня общего холестерина, триглицеридов, липопротеинов низкой плотности и снижение уровня липопротеинов высокой плотности.
Вторичная форма гиперхолестеринемии развивается на фоне гипотиреоза, сахарного диабета, обструктивных заболеваний печени, болезней сердца и сосудов, вследствие применения ряда лекарственных препаратов (иммунодепрессантов, диуретиков, бета-блокаторов и пр.).
Омега-3 полиненасыщенные жирные кислоты
Вещества регулируют количество триглицеридов, а также стимулируют работу сердца. Как известно, омега-3 содержится в большинстве видов жирной рыбы, которую в случае отсутствия проблем с весом, можно смело ввести в диету.
- Снижение веса;
- Распределение физических нагрузок в зависимости от уровня притока кислорода (индивидуальный подбор программы с учетом всех сопутствующих заболеваний и степени их выраженности);
- Нормализация рациона, строгий контроль количества поступающих веществ в соответствии с объемом нагрузок (отказ от жирного и жареного, замена жирных белков менее калорийными, увеличение ежедневной порции фруктов и овощей);
- Отказ от приема алкоголя (помогает замедлить набор массы, обмен мочевой кислоты нормализуется, вероятность возникновения побочных эффектов при приеме лекарственных препаратов снижается);
- Ограничение на табакокурение (позволяет понизить риск развития патологий сердечно-сосудистой системы, повышается концентрация веществ антиатерогенной группы);
причины

Чистая гиперхолестеринемия передается человеку от родителей из-за генетической мутации на хромосоме 19.
Состояние влияет на печень человека. Печень отвечает за производство холестерина, что помогает создавать здоровые клеточные стенки. Однако, когда у человека есть чистая гиперхолестеринемия, печень неспособна перерабатывать холестерин и регулировать уровень холестерина. В результате количество холестерина накапливается в организме.
Существуют две формы этого условия: гетерозиготная семейная гиперхолестеринемия (HeFH) и гомозиготная семейная гиперхолестеринемия (HoFH).
Условие HeFH возникает, когда человек наследует чистую гиперхолестеринемию от одного родителя.
Условие HoFH возникает, когда человек наследует чистую гиперхолестеринемию от обоих родителей. По данным Фонда семейной гиперхолестеринемии, эта форма заболевания очень редка и встречается только у 1 из 160 000-1 миллионов человек в мире. Форма HoFH этого состояния часто приводит к более тяжелым симптомам, чем форма HeFH.
Условие HoFH возникает, когда человек наследует чистую гиперхолестеринемию от обоих родителей. По данным Фонда семейной гиперхолестеринемии, эта форма заболевания очень редка и встречается только у 1 из 160 000-1 миллионов человек в мире. Форма HoFH этого состояния часто приводит к более тяжелым симптомам, чем форма HeFH.
Злокачественные опухолевые образования
Злокачественная патология простаты – наиболее распространенное заболевание, поражающее мужчин старше пятидесяти–шестидесяти лет. Причинами возникновения рака простаты являются наследственность, прогрессирующая аденома (доброкачественная опухоль).
Симптомы и основные проявления рака можно разбить на три группы:
- Нарушение оттока из мочи. Мочеиспускание частое, мелкими порциями. Преобладает ночное мочевыведение. Позывы к мочеиспусканию выраженные.
- Симптомы, как результат роста опухоли. Появление крови в семенной жидкости, моче. Нарушение эрекции. Ощутимые боли, локализующиеся в области паха, промежности, поясницы.
- Симптомы, как результат возникновения метастаз. Болевые ощущения в костях, отечность конечностей, увеличение лимфоузлов, резкое снижение веса. Развивается анемия в результате снижения уровня гемоглобина, эритроцитов. Наблюдается также раковое истощение, так называемая кахексия.
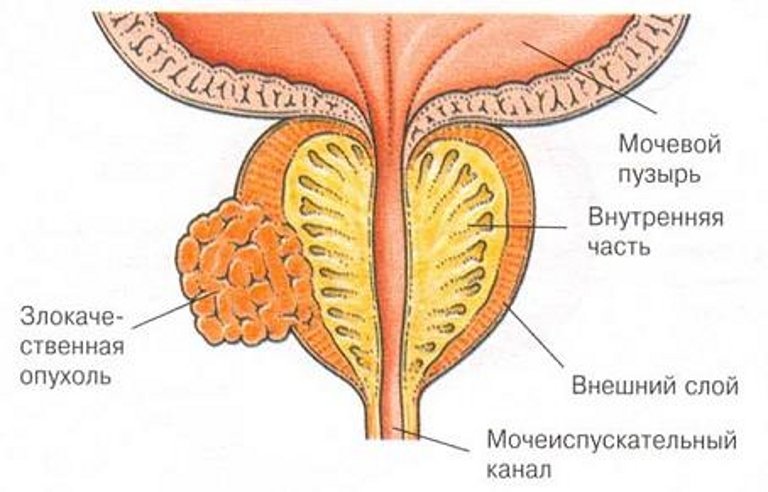 Злокачественная опухоль
Злокачественная опухоль
Диагностика раковых опухолей и их лечение является обязательными этапами на пути выздоровления. Такие методы исследования, как биопсия простаты, магнитно-резонансная томография, ультразвуковое сканирование, помогают установить точный диагноз, характеристики, расположение раковой опухоли.
Лечение рака простаты осуществляется хирургическим путем и при помощи малоинвазивного вмешательства. Под хирургическим подразумевается радикальное удаление простаты с сохранением функции эректильной, мочеиспускательной. Примером малоинвазивного вмешательства является нацеленное воздействие высокоинтенсивными ультразвуковыми волнами. Экстремальное повышение температуры приводит к разрушению раковых клеток. Проводится также лучевая терапия, нацеленная на опухоль, лимфатические узлы.
Боль, локализирующаяся в области поясницы, болезненность, сопровождающая процесс мочевыведения, малые порции мочи – основные симптомы аденомы.
Когда проявляется
Малоподвижный образ жизни;
Избыточная масса тела, вызванная неправильно составленным рационом питания, нарушенным обменом веществ;
Патологические пищевые привычки, например, пристрастие к приготовлению блюда на сале;
Частое распивание спиртных напитков, сопровождающееся обильной закуской;
Совпадение нескольких факторов.
Увеличение в меню доли полиненасыщенных жирных кислот;
Использование лекарственных препаратов
Оно показано при значительном отклонении холестерина от допустимой нормы. В такой ситуации назначают:
.jpg)
- Статины. Это эффективные препараты, способствующие снижению уровня холестерина низкой плотности (ЛПНП). Хорошие отзывы об этих лекарственных средствах обусловлены не только их эффективностью, но и редким проявлением побочных эффектов. Не назначают пациентам с патологиями печени.
- Эзетимиб. Предотвращает вероятность всасывания жировых компонентов в кишечнике. Эффективность препарата не столь высока, как у статинов. Однако практически отсутствуют побочные действия.
- Секвестранты. Основное их действие – выведение из организма холестерина. Среди возможных побочных эффектов – влияние на процесс пищеварения и изменение вкусовых рецепторов.
- Фибранты. Понижают уровень триглицеридов и способствуют повышению количества “хорошего” холестерина (ЛПВП).
- Омега-3. Полиненасыщенные жирные кислоты также приводят к стабилизации уровня триглицеридов.
Лечение исключительно тяжелых стадий патологии предусматривает применение экстракорпорального метода — процедуру очищения крови специальными приборами. Она проводится только в условиях стационара по назначению врача.
Черный шоколад. Повышает уровень ЛПВП.


