Лечение
После постановки диагноза больному назначаются высокие дозы кортикостероидов, причем особенно эффективен препарат под названием «Преднизолон».
Лечение рекомендуется продолжать примерно в течение месяца, после чего дозу постепенно снижают с таким расчетом, чтобы терапия была отменена за 10-12 месяцев.
Подобная схема дает хорошие результаты у 90% больных и позволяет нормализовать температуру тела и уровень СОЭ в крови.
После уменьшения дозы пациент должен пребывать под постоянным контролем лечащего врача, так как любые отклонения от нормы свидетельствуют о рецидиве заболевания. При этом существует определенное количество людей, которым приходится принимать «Преднизолон» в поддерживающей дозировке на протяжении нескольких лет.
 Примерно в 10% случаев высокие дозы «Преднизолона» не дают ожидаемого эффекта, поэтому пациентам предписывается трехдневная терапия «Метилпреднизолоном» внутривенно, после чего переходят на оральный прием препаратов. Такая тактика особенно эффективна тогда, когда у человека наблюдается развитие глазных патологий.
Примерно в 10% случаев высокие дозы «Преднизолона» не дают ожидаемого эффекта, поэтому пациентам предписывается трехдневная терапия «Метилпреднизолоном» внутривенно, после чего переходят на оральный прием препаратов. Такая тактика особенно эффективна тогда, когда у человека наблюдается развитие глазных патологий.
Гормональная терапия на сегодняшний день считается единственным способом лечения, который может быстро подавить симптомы и проявления гигантоклеточного артериита. Эффективность других методик пока что не нашла подтверждения.
Узнайте больше о височном и иных формах болезни Хортона из этого видео:
О причинах и признаках расслоения аорты вы можете узнать из этой публикации.
Чем опасен облитерирующий тромбангиит нижних конечностей и как его лечить — выясните, нажав сюда.
Так как причины болезни Хортона пока что не выяснены, в качестве профилактики больным рекомендуются общие меры по укреплению организма (здоровый образ жизни, отказ от вредных привычек, умеренные физические нагрузки), а также своевременное лечение инфекционных заболеваний.
Что такое височный артериит?
Височный артериит, также называемый болезнью Хортона, гигантоклеточным артериитом или черепным артериитом, является ревматическим сосудистым заболеванием. В основном поражаются крупные и средние сосуды. Чаще всего заболевание возникает на ветвях сонной артерии. Эти сосуды снабжают кровью височную область, затылок и глаза. Примерно у каждого пятого пациента височный артериит поражает аорту. Менее чем в одном проценте случаев заболевание затрагивает сосуды, артерии головного мозга или другие артерии внутренних органов.
Височный артериит является одним из аутоиммунных заболеваний. Потому что в пораженных сосудах определенные клетки иммунной системы (гранулоциты и лимфоциты) накапливаются и образуют хроническое воспаление. Под микроскопом также можно обнаружить особенно крупные клетки, называемые гигантскими клетками. Болезнь, которая сегодня обычно называется гигантоклеточным артериитом, заставляет клетки стенки сосуда размножаться и в конечном итоге сужать пораженный сосуд. В результате, особенно при физических нагрузках, кровоснабжения уже недостаточно. В зависимости от пораженного органа возникают соответствующие симптомы.
Височный артериит также называется болезнью Хортона или височный артериит Хортона, согласно его первооткрывателю. Это одно из самых распространенных ревматических заболеваний сосудов. Поражает болезнь в основном взрослых и пожилых людей в возрасте 50-70 лет. Гигантоклеточный артериит поражает женщин примерно в три раза чаще чем мужчин.
Височный артериит является одним из аутоиммунных заболеваний. Потому что в пораженных сосудах определенные клетки иммунной системы (гранулоциты и лимфоциты) накапливаются и образуют хроническое воспаление. Под микроскопом также можно обнаружить особенно крупные клетки, называемые гигантскими клетками. Болезнь, которая сегодня обычно называется гигантоклеточным артериитом, заставляет клетки стенки сосуда размножаться и в конечном итоге сужать пораженный сосуд. В результате, особенно при физических нагрузках, кровоснабжения уже недостаточно. В зависимости от пораженного органа возникают соответствующие симптомы.
Гигантоклеточный (височный) артериит (болезнь Хортона)
Гигантоклеточный (височный) артериит (болезнь Хортона) — гранулематозный артериит, возникающий у лиц старше 50 лет и характеризующийся своеобразной клинической картиной с обязательным поражением височных артерий, избирательным вовлечением ветвей глазничных артерий и частым сочетанием с ревматической полимиалгией.
В 1880 г. заболевание достаточно полно было описано J. Hatchinson, наблюдавшим больного с головной болью и резким набуханием височных артерий. В 1932 г. В. Horton подробно описал клиническую картину заболевания, характеризующуюся лихорадкой, похуданием в сочетании с болью в теменной области и изменением сосудов сетчатки. Им же было дано морфологическое описание гигантоклеточного гранулематозного артериита. С этого времени данное заболевание стало описываться в литературе по имени автора — болезнь Хортона (БХ).
Заболеваемость БХ, по данным эпидемиологических исследований, варьирует в широких пределах: от 0,49 до 15—30 на 100 тыс. населения в возрасте старше 50 лет, что объясняется использованием различных диагностических критериев, а также географическими факторами. Отмечается повышение заболеваемости в северных широтах. Заболеваемость БХ на седьмом и восьмом десятилетии жизни почти в 3 раза выше, чем на шестом.
Этиология заболевания неизвестна. Несколько чаще болеют женщины. Предполагают наличие генетической предрасположенности в связи с тем, что заболевание связано с частым выявлением HLA-DR4. Резкое повышение заболеваемости у людей старше 50 лет и преобладание среди них женщин свидетельствует о роли возрастных и гормональных изменений в развитии БХ.
Патоморфологическая картина БХ характеризуется системностью поражения артериального русла, своеобразием локализации основных зон поражения и наличием гигантских клеток в составе инфильтрата. При БХ может быть поражен любой артериальный бассейн, но чаще всего (практически во всех случаях) находят изменения аорты и отходящих от нее крупных сосудов. С уменьшением калибра артерии признаки воспаления отмечаются реже (в коронарных артериях — в 42%, почечных — в 32%, абдоминальных — в 40% случаев).
Клиническая картина
Симптомы при прогрессировании височного ангиита (артериита) можно поделить на три вида:
- Болевой синдром. Тут у пациента явно выражена боль в области виска со стороны воспаленной артерии и в нижнечелюстной зоне, поскольку сильно страдает тройничный нерв. Болезненность усиливается при наклоне головы, её поворотах, при жевании и даже разговоре. Больной ощущает явную пульсацию в височной артерии. Боль напоминает мигрень. Длится она с постоянной стабильностью. При прикосновении к височной артерии болезненность усиливается. Изредка возможно лихорадочное состояние (38-39 градусов). Налицо апатия и снижение аппетита. При ухудшении состояния пациент ощущает боль в мышцах плечевого пояса, бедер и ягодиц. Состояние называют полимиалгией.
- Сосудистый синдром. На фоне воспалительного процесса в артерии у больного в зоне поражения сосуда проявляется покраснение и припухлость. В окружающей зоне проявляются узелковые образования под волосами, напоминающие узелковый полиартериит.
- Синдром потери зрения. Эта симптоматика проявляется уже как следствие прогрессирующего заболевания. То есть если воспаление длится 2 и более месяцев, у пациента начнется расстройство зрения. Сначала больной будет ощущать двоение в глазах и возможно помутнение. Глаза начнут болеть.

Важно: Если здоровьем не заняться серьезно, рано или поздно случится ишемия глазного нерва. Это приводит к внезапной потере зрения.
Вылечить пациента при своевременно начатой терапии можно почти полностью. Так утверждает современная медицина. Однако основная опасность патологии кроется в том, что на начальных стадиях она практически незаметна. Лечение, как правило, начинают уже при явных признаках. А это значит, что височный артериит прогрессирует уже более месяца.
Диагностика болезни Хортона
Совокупность клинических признаков, характерный возраст пациентов, лабораторные данные, результаты биопсии височной артерии, заключения окулиста и невролога в большинстве случаев позволяют своевременно диагностировать болезнь Хортона. Положительный эффект глюкокортикостероидной терапии также говорит в пользу правильно поставленного диагноза.
Клинический анализ крови при болезни Хортона обычно выявляет гипохромную анемию, лейкоцитоз и значительное ускорение СОЭ (50-70мм/ч), в биохимическом анализе крови характерна диспротеинемия с уменьшением количества альбуминов, повышение Ig G. На консультации окулиста проводят определение остроты зрения и осмотр глазного дна. Для выявления сосудистых нарушений головного мозга производят неврологический осмотр пациентов с болезнью Хортона, УЗГД экстракраниальных сосудов и глазных сосудов, КТ и МРТ головного мозга, ангиографию сосудов головного мозга.
Гистологическое исследование материалов биопсии височной артерии выявляет характерные для болезни Хортона изменения в виде утолщения внутреннего и среднего слоя сосудистой стенки; образования в стенке сосуда гранулем и скоплений гигантских клеток, лимфоцитарных инфильтратов; пристеночного тромбоза; сужения просвета пораженного сосуда. Однако отсутствие характерной гистологической картины при наличии типичных клинических симптомов не исключает диагноз болезни Хортона. Это связано с тем, что поражение артерии носит сегментарный характер и в ходе биопсии возможно взятие непораженного участка артерии. Дифференциальная диагностика болезни Хортона проводится с ревматической полимиалгией, мигренью, болезнью Такаясу, фибромиалгиями.
Американской Ревматологической Ассоциацией разработаны диагностические критерии болезни Хортона, специфичность которых по мнению авторов достигает 91,2%. К ним относятся: возраст заболевших старше 50 лет; возникновение характерной головной боли; не связанные с атеросклерозом изменения височной артерии (уплотнение, снижение пульсации, болезненность); показатели СОЭ более 50 мм/ч; типичная гистологическая картина при биопсии височной артерии. Диагноз болезни Хортона ставится в случае наличия 3 из 5 указанных признаков.
Американской Ревматологической Ассоциацией разработаны диагностические критерии болезни Хортона, специфичность которых по мнению авторов достигает 91,2%. К ним относятся: возраст заболевших старше 50 лет; возникновение характерной головной боли; не связанные с атеросклерозом изменения височной артерии (уплотнение, снижение пульсации, болезненность); показатели СОЭ более 50 мм/ч; типичная гистологическая картина при биопсии височной артерии. Диагноз болезни Хортона ставится в случае наличия 3 из 5 указанных признаков.
Как лечится
Лечение следует начинать как можно скорее из-за риска потери зрения. Если врач подозревает диагноз и почти уверен в нем, то терапию начинают до получения результатов биопсии височной артерии. В отличие от лечения ревматоидной полимиалгии, где требуются только низкие дозы кортикостероидов (также называемые глюкокортикоидами), лечение гигантоклеточного артериита обычно включает высокие дозы кортикостероидов.
Как правило, доза преднизона составляет 40-60 мг (мг) в день (дельтазон, преднизолон, метилпреднизолон, метипред и др.). Головные боли и другие симптомы быстро проходят при приеме стероидов, а СОЭ снижается до нормального уровня.
Высокая доза кортикостероидов обычно назначается на месяц, а затем постепенно уменьшается. Дозировку регулирует доктор в каждом конкретном случае. Если в процессе появляются повторяющиеся симптомы височного артериита или растет СОЭ, то дозу не уменьшают и оставляют прежней. В большинстве случаев доза преднизона может быть снижена до 5-10 мг в день в течение нескольких месяцев. Пациенты, как правило, прекращают прием лекарства на один-два года.
Гигантоклеточный височный артериит после курса лечения обычно проходит и не появляется повторно.
В 2017 году был одобрен для лечения Тоцилизумаб (Актемра). Это лекарство можно вводить внутривенно в течение месяца или самостоятельно в виде подкожной инъекции раз в 1-2 недели. Было показано, что Тоцилизумаб обеспечивает стойкую ремиссию у большего количества пациентов через один год лечения. При этом требуются уменьшенные дозы преднизолона.
В 2017 году был одобрен для лечения Тоцилизумаб (Актемра). Это лекарство можно вводить внутривенно в течение месяца или самостоятельно в виде подкожной инъекции раз в 1-2 недели. Было показано, что Тоцилизумаб обеспечивает стойкую ремиссию у большего количества пациентов через один год лечения. При этом требуются уменьшенные дозы преднизолона.
Клиническая картина
Болезнь начинается остро или подостро с общей слабости, субфебрильной температуры, потливости по ночам, бессонницы, тошноты, потери аппетита, похудания, множественных миалгий и артралгий. Этот симптомокомплекс Барбер (H. S. Barber, 1957) назвал «ревматической полимиалгией». Поскольку при биопсии височных артерий больных «ревматической полимиалгией» обнаружен гигантоклеточный артериит [Алестинг и Барр (K. Alesting, J. Barr), 1963], то большинство авторов отождествляет ее с продромальной стадией височного артериита. Продромальная стадия продолжается несколько недель или месяцев, прежде чем появятся основные симптомы болезни.
Наиболее характерным симптомом височного артериита является головная боль. Она локализуется в лобной, височной и теменной областях головы, реже в затылочной области (в случае вовлечения затылочной артерии). На коже головы появляются набухшие, жгутообразно извитые плотные красные полоски — воспаленные артерии. Постоянные боли ноющего и пульсирующего характера приступообразно обостряются с появлением нестерпимых болей стреляющего характера и жгучих болей. Спонтанное обострение боли наступает чаще ночью, но внешние раздражители могут вызвать обострение в любое время. Пульсация пораженных артерий на некоторое время усиливается, но потом постепенно ослабевает и прекращается полностью. Тогда при пальпации находят плотные, болезненные жгуты, а также небольшие болезненные узелки — затромбированные мелкие артерии. Распространение процесса на артерии лица сопровождается появлением здесь острых спонтанных болей либо своеобразным синдромом «перемежающейся хромоты» в жевательных мышцах и языке при еде и разговоре. Этот симптом является патогномоничным для височного артериита.
Нарушение зрения у 30—50% больных наступает обычно через 4—5 недель после появления головной боли. Слепота на один или оба глаза возникает либо остро, либо ей предшествуют преходящие нарушения зрения. Форма дефектов полей зрения различна. Причиной слепоты служит либо ишемическое повреждение зрительного нерва при поражении глазничных и заднересничных артерий, либо закупорка центральной артерии сетчатки. На глазном дне в первые дни находят отек соска зрительного нерва, а при закупорке центральной артерии сетчатки — геморрагии и экссудаты. Все эти процессы завершаются атрофией зрительного нерва (см.). На электроретинограмме как пораженного, так и клинически здорового глаза появляются большие α-волны. Ее показатели улучшаются после стероидной терапии даже в случаях, когда зрение не восстанавливается. В результате ишемии наружных мышц глаза наступает офтальмоплегия (см.).
Магистральные артерии на шее поражаются чаще внутричерепных. При этом развивается либо регионарная церебральная ишемия, проявляющаяся очаговыми неврологическими симптомами, либо диффузная цереброваскулярная недостаточность с изменениями психики. Фокальные и генерализованные эпилептические припадки, а также множественные асимметричные невриты с быстрым развитием слабости и похудания проксимальных мышц конечностей тоже имеют ишемическое происхождение. Поражение аорты (встречается редко!) приводит к формированию ее аневризмы. Гигантоклеточный коронарит вызывает стенокардию и может закончиться инфарктом. Применение обычных коронароактивных средств в этом случае нецелесообразно, эффективна только стероидная терапия.
Из других проявлений системного артериита гигантоклеточного описывают поражение почек с артериальной гипертензией, амилоидоз печени и селезенки, перемежающуюся хромоту, генерализованную лимфаденопатию и трофические расстройства кожи.
Из других проявлений системного артериита гигантоклеточного описывают поражение почек с артериальной гипертензией, амилоидоз печени и селезенки, перемежающуюся хромоту, генерализованную лимфаденопатию и трофические расстройства кожи.
Височный артериит: симптомы и лечение

Височным (темпоральным) артериитом называют хроническое воспалительное заболевание сосудов с поражением стенок артерий крупного и среднего калибра и преимущественным вовлечением в этот процесс височной артерии. Его также называют болезнью Хортона (по фамилии врача, в 1932 году давшего подробное описание этой патологии) или гигантоклеточным гранулематозным артериитом. Клиническая картина складывается из признаков системного воспалительного процесса и нарушения функционирования страдающих от гипоксии (недостатка кислорода) органов.
Височный артериит описан еще в первой половине прошлого века, но точные причины его развития до сих пор не выяснены. Известно, что воспаление артериальной стенки вызывается не прямым повреждением или воздействием микроорганизмов, а аутоиммунным повреждением клеток.
Симптоматика заболевания
Признаки височного артериита во многом зависят от степени тяжести заболевания, места локализации и стадии его развития. Тем не менее, существует ряд общих характеристик патологии, которые проявляются во всех случаях, независимо от этапа прогрессирования болезни, например:

- Больного начинает сильно лихорадить, что сопровождается продолжительной или периодически возникающей температурой в пределах 38-39 градусов.
- Во время протекания болезни у больного в периферических артериях не прослушивается пульс.
- Постоянные боли в области головы, которые могут возникать даже при малейших прикосновениях. Боль может присутствовать в височной доле, в области роста волос.
- У висков нередко наблюдаются отеки.
- Головная боль может постепенно перейти в шейный отдел.
- Больной начинает испытывать сильный дискомфорт в области лица, что выражает в пощипывании, покалывании, жжении и даже онемении во время обычного разговора.
- Возникает постоянное ощущение слабости, пассивности, утомляемости, пропадает аппетит.
- Человек испытывает постоянную раздражительность, у него наблюдается потеря сна, что со временем приводит к состоянию депрессии.
- Происходит уплотнение артерий и вен в области поражения.
- В некоторых случаях у больных может наблюдаться проблема с поднятием века.
- Если болезнь прогрессирует, человек начинает резко терять вес.
- В запущенной стадии может возникнуть временная слепота, что происходит вследствие сильного снижения кровоснабжения в области глазных нервов.
- Так же могут наблюдаться тупые боли в области суставов и мышц.

Запущенная стадия заболевания распознается достаточно легко, поскольку в области поражения возникает сильное увеличение сосудов, что визуально хорошо просматривается. Если поражаются крупные сосуды, гигантоклеточный артериит может сопровождаться такими симптомами, как инфаркт миокарда, хромота, инсульты и иные аналогичные патологии.
Своевременно выявленные симптомы и лечение недуга помогут больному избежать осложнений, которые могут привести к печальным последствиям.
- Больного начинает сильно лихорадить, что сопровождается продолжительной или периодически возникающей температурой в пределах 38-39 градусов.
- Во время протекания болезни у больного в периферических артериях не прослушивается пульс.
- Постоянные боли в области головы, которые могут возникать даже при малейших прикосновениях. Боль может присутствовать в височной доле, в области роста волос.
- У висков нередко наблюдаются отеки.
- Головная боль может постепенно перейти в шейный отдел.
- Больной начинает испытывать сильный дискомфорт в области лица, что выражает в пощипывании, покалывании, жжении и даже онемении во время обычного разговора.
- Возникает постоянное ощущение слабости, пассивности, утомляемости, пропадает аппетит.
- Человек испытывает постоянную раздражительность, у него наблюдается потеря сна, что со временем приводит к состоянию депрессии.
- Происходит уплотнение артерий и вен в области поражения.
- В некоторых случаях у больных может наблюдаться проблема с поднятием века.
- Если болезнь прогрессирует, человек начинает резко терять вес.
- В запущенной стадии может возникнуть временная слепота, что происходит вследствие сильного снижения кровоснабжения в области глазных нервов.
- Так же могут наблюдаться тупые боли в области суставов и мышц.
Клинические проявления
Симптомы гигантоклеточного артериита могут развиваться постепенно в течение нескольких недель или остро.
Заболевание может начинаться с таких системных проявлений, как лихорадка (обычно невысокая), утомляемость, недомогание, необъяснимое снижение массы тела, потливость. У некоторых пациентов первоначально диагностируют ЛНГ. Позднее у большинства больных появляются симптомы, связанные с пораженными артериями.
Наиболее характерный симптом – выраженные головные боли (височные, затылочные, лобные или диффузные). Они могут сопровождаться болезненностью при прикосновении к коже в области скальпа или причесывании.
Отмечается нарушение зрения с диплопией, скотомами, птозом, возможна потеря зрения. Короткие эпизоды частичной или полной потери зрения на один глаз могут быстро сменяться стойкой необратимой потерей зрения. При отсутствии лечения может также поражаться второй глаз. Однако полная двусторонняя слепота нехарактерна. Потеря зрения обусловлена артериитом ветвей глазной артерии, ведущим к ишемии зрительного нерва. При исследовании глазного дна могут быть обнаружены признаки ишемического неврита зрительного нерва, бледность и отек его диска, ватные тельца и мелкие геморрагии. Позднее развивается атрофия зрительного нерва. Редко возникает центральная слепота, связанная с инфарктом затылочного участка коры, обусловленным поражением соответствующих региональных сосудов. За последние 5 десятилетий число случаев зрительных расстройств снизилось и возросли темпы восстановления зрения, вероятно, из-за того, что гигантоклеточный артериит обнаруживается и лечится еще до появления зрительных нарушений.
Может появляться интермиттирующая перемежающаяся хромота (ишемические мышечные боли) жевательных мышц и мышц языка или конечностей. Перемежающаяся хромота жевательных мышц больше выражена при пережевывании твердой пищи. Хронический подвывих нижней челюсти и диплопия связаны с более высоким риском появления слепоты.
Неврологические проявления, такие как инсульты и транзиторные ишемические атаки, могут возникать в результате сужения ветвей сонных или вертебробазилярных артерий.
Аневризма грудной аорты и расслоение аорты являются серьезными, часто поздними, осложнениями и могут прогрессировать при отсутствии других симптомов.
При физикальном исследовании могут быть обнаружены припухлость и болезненность в области височных артерий с узелками или эритемой либо без них. Височные артерии могут быть заметны при обследовании. Височная артерия, которая не сдавливается, а, скорее, перекатывается под пальцами исследователя, является патологически измененной. При аускультации крупных артерий шеи и конечностей, а также аорты может выслушиваться шум.
Лечение
При подтверждении височного артериита существуют два метода лечения, оперативное вмешательство или медикаментозное лечение, которое способствует только купированию заболевания.
В медикаментозном лечении назначаются препараты глюкокортикостероидной группы. Это гормональные препараты, и дозировки весьма значительные. Самый распространенный назначаемый препарат – это Преднизолон, также существует множество его аналогов. Дозировка Преднизолона назначается обязательно врачом в индивидуальном порядке для каждого пациента. Дозировка зависит от картины заболевания, возможна как обычная, так и высокая.
При острой стадии патологии, зачастую Преднизолон вводится внутримышечно или внутривенно. Как только острый приступ будет снят, можно будет вернуться к приему лекарства в форме таблеток.
Продолжительность медикаментозной терапии также назначает врач, обычно срок лечения составляет 14 дней. При приёме глюкокортикостероидов обязательно требуется постоянный контроль артериального давления и уровень сахара в крови.
Если приём Преднизолона назначается на весьма продолжительный срок, то параллельно врач назначает препараты, поддерживающие уровень калия в крови пациента. Обязательно составляется особый режим питания. Делается это для того, чтобы предотвратить появление гипокалиемии. Вводиться еще один обязательный препарат метандростенолон, главная его цель – избежать возникновения катаболизма и остеопороза.
Противопоказаниями для применения Преднизолона являются:
- Индивидуальная непереносимость составляющих;
- Частое повышение артериального давления;
- Сахарный диабет;
- Острый эндокардит;
- Нефрит;
- Язва желудка;
- Психозы;
- Послеоперационный период;
- Активная форма туберкулёза.
Для предупреждения образования тромбов у пациента, назначаются гепариновые препараты. Дозировка и способ применения назначается врачом, в индивидуальном порядке для каждого пациента. Антикоагулянты категорически запрещены, если у больного имеется геморрагический диатез и иные заболевания, инициирующие слабую свертываемость крови.
Противопоказания для гепарина:
- Повышенная проницаемость сосудов;
- Тяжёлые нарушения работы почек и печени;
- Анемия;
- Венозная гангрена;
- Лейкоз;
- Эндокардит;
- Кровотечения;
- Аневризма.
Если протекание височного артериита весьма тяжёлое, то врач может внести решение в пользу проведения хирургического вмешательства. Данная операция называется – ангиопротезирование. Представляет собой устранение поражённых участков в венозном русле. Решение о проведении операции принимается в том случае, если имеются осложнения височного артериита.
Срок медикаментозной терапии при подтверждённом диагнозе может быть достаточно долгий. Обычно, это от десяти, до двенадцати месяцев, а бывает и намного дольше.
Существуют и народные методы лечения при височном артериите, но не стоит забывать, что это весьма серьёзное заболевание. Народные средства не способы полностью избавить от заболевания, а всего лишь помогут облегчить состояние.
Отвары трав, способствующие уменьшению головной боли:
- Марьин корень.
- Цветки бузины сибирские.
- Зверобой продырявленный.
- Мята перечная.
- Мать – и – мачеха.
- Полынь обыкновенная.
- Душица обыкновенная.
- Клевер луговой.
- Корень валерианы.
- Семечки укропа огородного.
А также, имеются различные народные методики:
- Разрезать вдоль небольшой листок комнатного алоэ, чтобы получилось две половины. Прилечь в темной комнате и приложить разрезом к височной области, находиться в таком положении около 30 минут.
- Смазать соком чеснока височную и лобную область.
- В молоко добавить несколько зубчиков чеснока, довести до кипения. Выждать немного времени, чтобы настоялось и остыло до тёплого состояния. 5-10 капель отвара закапать в каждый ушной проход, затем наклонить голову, чтобы вся жидкость вытекла.
- Ломтики сырого картофеля обмотать в марлевую ткань и приложить к височной и лобной областям.
- Сваренный в мундире картофель немного остудить и тёплый приложить к височной и лобной областям.
- Расслабление, состояние полного покоя и медитация.
- Сок сырого картофеля, выпить его требуется сразу, после приготовления.
- Употребление картофеля на протяжении всего дня. Необходимо сварить один килограмм картофеля, отчистив от кожуры и без добавления соли. Затем, весь день съедать по одному картофелю, обмакивая в сахар.
- Полежать, закрыв глаза или уснуть.
Не стоит ждать от народных методов невыполнимого. Они не смогут полностью избавить от заболевания, а лишь облегчат болевые ощущения. Поэтому следует незамедлительно обратиться к врачу, чтобы он назначил нужное лечение.
Срок медикаментозной терапии при подтверждённом диагнозе может быть достаточно долгий. Обычно, это от десяти, до двенадцати месяцев, а бывает и намного дольше.
Гигантоклеточный височный артериит
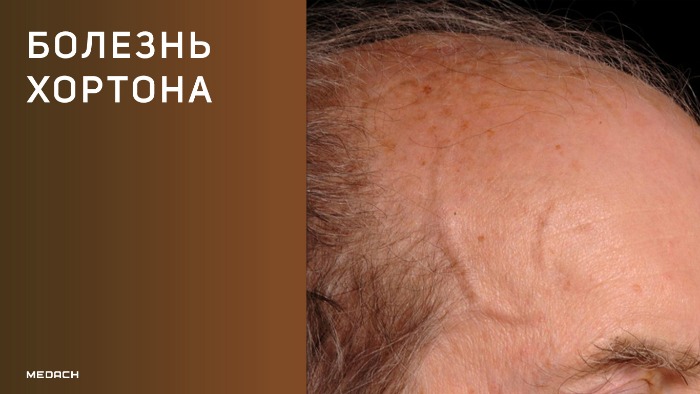
Гигантоклеточный артериит (ГКА, болезнь Хортона) относится к группе системных васкулитов, поражающих преимущественно крупные и средние сосуды. В клинической практике в основном диагностируется височный и краниальный артериит, но болезнь довольно часто поражает аорту и ее крупные ветви.
Заболевание впервые описано в 1932 году американским врачом Хортоном, в честь которого и было названо. Данная патология чаще встречается в Северной Европе и странах Скандинавии, в сравнение с ними заболеваемость в Азии и странах Арабского востока ниже в десятки раз. К развитию болезни Хортонаболее склонны люди старше 50-ти лет, особенно женщины (мужчины/женщины — 3 к 5).
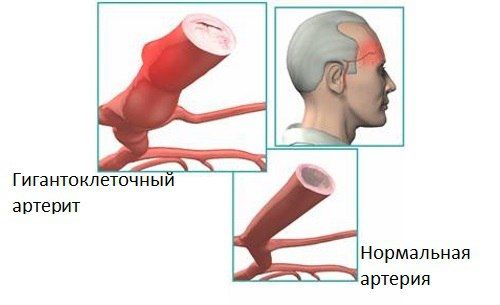
Патогенез
Ведущим механизмом в патогенезе ГКА считается нарушение иммунного ответа по типу аутоиммунного процесса. Основные иммунопатогенетические процессы при ГАК:
- Инфильтрация артериальной стенки воспалительными клетками, особенно Т-клетками, вызвавшими неадекватную активизацию адаптивной иммунной системы;
- Обособленное системное воспаление.
В качестве провоцирующих факторов предполагаются инфекционные агенты (вирусы гриппа, герпеса, гепатитов и т.д.), а также носительство генов HLA В14, А10, В8.
Классификация
Выделяют 3 варианта течении болезни:
- Классический;
- Генерализованный — часто у лиц моложе 50 лет (реже встречается головная боль, возможно поражение висцеральных сосудов);
- Атипичный — моно- или олигосимптомное течение (вероятно поражение “нехарактерных” сосудов);
Относительно частоты вовлечения артерий в патологический процесс выделяют:
- часто поражаемые (экстракраниальные ветви сонной артерии) — a. temporalis superficialis, a. masseterica, a.lingualis;
- редко поражаемые (артерии конечностей) — a. subclavia, a. axillaris, a. iliaca interna, a. femoralis;
- крайне редко поражаемые (висцеральные артерии за исключением a. carotis interna, a.vertebralis) — aa. coronariae, truncus coeliacus, a. mesenterica superior, а. renalis.
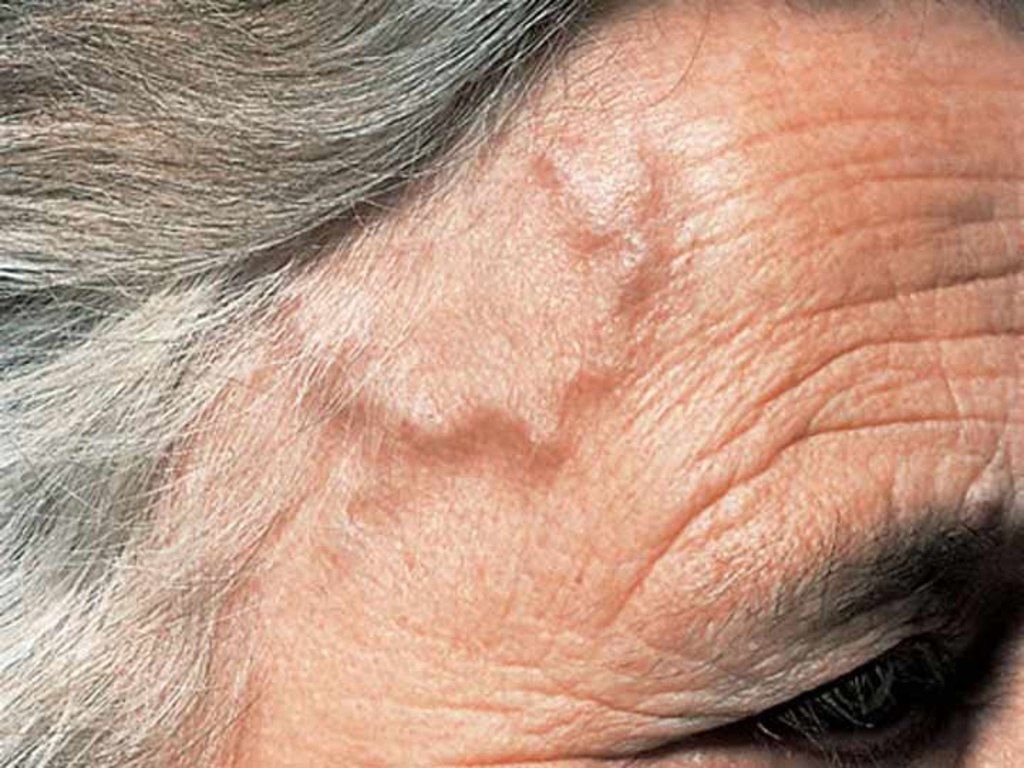
Клиническая картина
Проявления болезни могут возникнуть остро, после перенесенной инфекции, или же прогрессировать на протяжении нескольких недель.
Составляющими типичного течения болезни Хортона являются общая симптоматика, сосудистые проявления, поражение органа зрения.
К общим симптомам относятся:
- Фебрильная лихорадка;
- Интенсивная, тупая или пульсирующая головная боль, которая может быть одно- или двусторонней, болезненность скальпа, болезненность и затруднения при жевании (перемежающаяся “хромота” нижней челюсти) – усиливается ночью и нарастает на протяжении нескольких недель;
- Потеря аппетита;
- Похудение;
- Повышенная утомляемость, нарушения сна;
- Артралгии и миалгии – ГКА часто ассоциирован с ревматической полимиалгией;
Сосудистые проявления представлены уплотнением и воспалением теменных и височных артерий, транзиторными ишемическими атаками (ТИА) и инсультами, инфарктами сердца и паренхиматозных органов, перемежающейся хромотой — в зависимости от локализации процесса.
Поражения органа зрения возникают вследствие ишемической невропатии зрительного нерва, наиболее грозным последствием которой является полная потеря зрения.
Диагностика
Диагностические критерии Американской ассоциации ревматологов:
- Возраст начала болезни старше 50 лет — развитие или обнаружение симптомов у лиц старше 50 лет;
- “Новая” головная боль — развитие новой или изменение прежней локализации головной боли;
- Патология височной артерии — болезненность височной артерии при пальпации или уменьшение пульсации, не связанное с атеросклерозом сосудов шеи;
- Повышение СОЭ — СОЭ более 50 мм/ч по методу Вестергрена;
- Биопсийно доказанная патология артериальной стенки — морфологическое исследование биопсийного материала артериальной стенки показывает васкулит, характеризующийся преимущественно мононуклеарной инфильтрацией или гранулематозным воспалением, обычно с мультинуклеарными гигантскими клетками.
— Для постановки диагноза артериита Хортона необходимо наличие трёх из пяти критериев.
В диагностике важную роль играют как жалобы больного, так и данные анамнеза (например, впервые ли появилась боль такого характера), а также данные лабораторных и инструментальных методов обследования.
Из лабораторных методов применяют общеклинические анализы, а также определение СОЭ, С-реактивного белка и фибриногена.
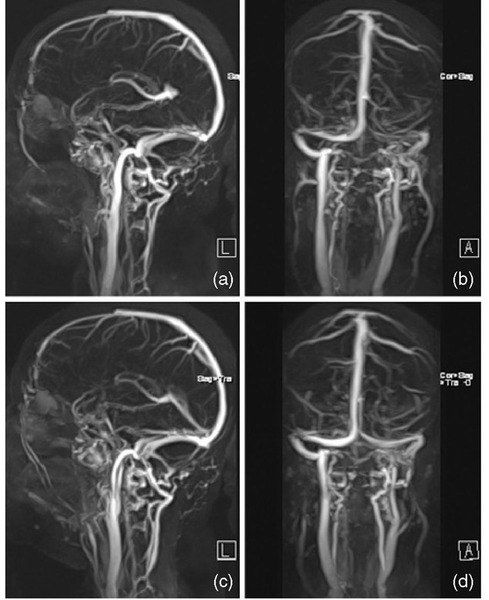
Инструментальная диагностика предполагает использование УЗ-исследование височной артерии, допплерография аорты и ее ветвей, краниальных и экстракраниальных сосудов, МРТ и КТ для диагностики поражения органов и наличия аортальных осложнений .
Золотым стандартом верификации диагноза ГКА является биопсия височной артерии, при помощи которой выявляют воспалительные инфильтраты, пролиферацию интимы, многоядерные гигантские клетки в инфильтратах. Также возможно цитохимическое иммунное окрашивание на воспалительные клетки — при скрытых инфильтратах. В ходе биопсии “забирают” не менее 1 см артерии.
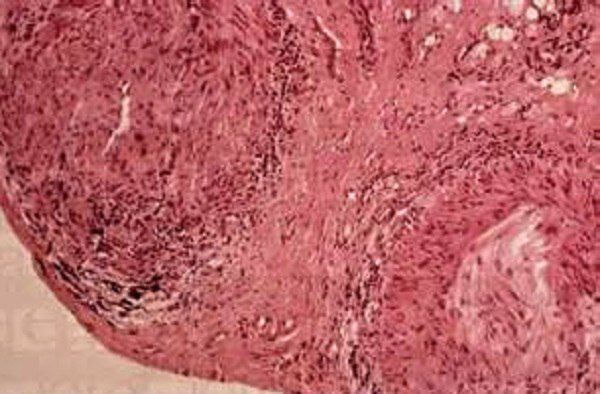
Впрочем, отрицательный результат биопсии не является показанием к прекращению лечения.
Больным с данным диагнозом нужна также консультация офтальмолога, хирурга и невролога.
Лечение
(Основным методом лечения является иммуносупрессивная терапия глюкокортикоидами и цитостатиками при неэффективности гормональных препаратов, а также симптоматическая терапия)
Рекомендованная начальная доза преднизолона при неосложненном ГКА составляет 0,7 мг/кг в сутки с постепенным ее снижением до 15–20 мг/сут в течение 3 мес, далее до 7,5–10 мг/сут к 6-му месяцу, до 5 мг/сут к 12-му месяцу и отмена глюкокортикоидов (ГК) через 18–24 мес лечения.
Систематическое назначение пульсовых внутривенных введений метилпреднизолона не рекомендовано.
Больным ГКА при наличии транзиторного или стойкого поражения органа зрения требуется незамедлительное назначение преднизолона внутрь в дозе 1 мг/кг в сутки или метилпреднизолона внутривенно 500–1000 мг в течение 1–3 дней (с последующим назначением преднизолона внутрь в дозе 1 мг/кг в сутки).
Скорость снижения дозы ГК и продолжительность лечения при ГКА с офтальмологическими осложнениями не отличаются от схемы, рекомендованной при неосложненном ГКА.
Назначение низких доз аспирина (75–300 мг/сут) необходимо рассматривать во всех случаях недавно диагностированного ГКА с учетом соотношения пользы и рисков; при ГКА с поражением органа зрения следует рекомендовать низкие дозы аспирина. Систематическое же назначение антикоагулянтов или статинов не рекомендуется.
При неоднократных обострениях или множественных рецидивах у ГК-зависимых больных (преднизолон 10–15 мг/сут) может быть назначен метотрексат; лечение тоцилизумабом может рассматриваться в случае неэффективности метотрексата.
Лечение в среднем длится в среднем около 2 лет и в большинстве случаев приводит к выздоровлению.
Патогенез
Гигантоклеточный (височный) артериит
Гигантоклеточный артериит – это аутоиммунное воспаление слизистой оболочки артерий. Чаще всего поражаются артерии головы, особенно височной области. По этой причине гигантоклеточный артериит иногда называют височным.
Гигантоклеточный артериит вызывает головную боль, болезненность кожи головы, боль в области нижней челюсти и проблемы со зрением. Без лечения это заболевание может привести к инсульту или слепоте.
Своевременное лечение кортикостероидами, как правило, устраняет симптомы височного артериита и может предотвратить потерю зрения. Скорее всего, вы начнете чувствовать себя лучше в течение нескольких дней после начала лечения. Но даже на фоне лечения рецидивы довольно часты.
Вы должны будете регулярно наблюдаться у вашего врача для профилактических осмотров и лечения каких-либо побочных эффектов терапии кортикостероидами.
Наиболее распространенным симптомом височного артериита является тяжелая головная боль, поскольку височные артерии поражаются с двух сторон. Начало заболевания может напоминать простуду.
Как правило, симптомы височного артериита включают:
- Постоянные, сильные головные боли, как правило, в височной области
- Болезненность при прикосновении к коже головы
- Боль в нижней челюсти, особенно при жевании и открывании рта
- Лихорадку
- Слабость
- Непреднамеренную потерю веса
- Утрату зрения или двоение в глазах, особенно у людей, которые также имеют боль в области челюсти
- Внезапную и стойкую одностороннюю потерю зрения.
Боль и скованность в шее, плечах или бедра являются частыми симптомами заболевания, связанного с височным артериитом, – ревматической полимиалгии. Около 50 процентов людей с височным артериитом страдают ревматической полимиалгией.
Если у вас появилась стойкая головная боль, не характерная для вас ранее, или какие-либо из перечисленных выше симптомов, обратитесь к врачу как можно быстрее. Если у вас височный артериит, необходимо начать лечение как можно скорее, как правило, это помогает предотвратить потерю зрения.
При височном артериите происходит воспаление и отек стенок артерий. Это приводит к тому, их просвет сужается, уменьшается количество крови, – и, следовательно, кислорода и жизненно важных питательных веществ, – притекающей к органам и тканям.
При височном артериите поражаются могут поражаться практически любые артерии крупного и среднего размера и почти всегда поражаются височные артерии, которые располагаются кпереди от ушной раковины, идут выше и распадаются на лобные и теменные ветви. Иногда поражаются отдельные участки сосудистой стенки, между которыми сохраняются нормальные неизмененные участки.
Точные причины развития височного артериита неизвестны. Существует генетическая предрасположенность к нему.
Факторы, повышающие риск развития височного артериита:
- Возраст. Височный артериит развивается только у взрослых людей, в основном у тех, кто старше 50 лет. В большинстве случаев первые симптомы появляются в возрасте от 70 до 80 лет.
- Пол. Женщины примерно в два раза больше шансов на развитие этого заболевания.
- Раса и географический регион. Височный артериит является больше распространен в Северной Европе.
- Ревматическая полимиалгия. Наличие ревматической полимиалгии повышает риск развития височного артериита.
- Семейный анамнез. Иногда височный артериит передается из поколения в поколение.
Височный артериит может вызвать следующие осложнения:
- Слепота. Нарушение кровоснабжения может привести к внезапной, безболезненной потере зрения в одном или, редко, обоих глазах. Потеря зрения, как правило, является необратимой.
- Аневризма аорты. Аневризма – это выбухание стенки сосуда, образующееся из-за ее ослабления. Обычно поражается аорта – самая крупная артерия, которая расположена по средней линии в грудной и брюшной полости. Может произойти разрыв аневризмы аорты с опасным для жизни внутренним кровотечением. Это может случиться в любой момент, поэтому необходимо ежегодно проходить обследование: рентгенографию органов грудной полости, ультразвуковое исследование (УЗИ) или компьютерную томографию (КТ).
- Инсульт. Это редкое осложнение височного артериит.
Обратитесь к врачу общей практики. Он или она может направить вас к окулисту (офтальмологу), если у вас возникли симптомы со стороны органов зрения, специалисту по заболеваниям нервной системы (невропатологу), если вас беспокоят головные боли, или специалисту по заболеваниям суставов, костей и мышц (ревматолог).
Вы можете взять с собой друга или члена семьи с собой к врачу. Иногда может быть трудно запомнить всю информацию, которую вы получите во время приема. Сопровождающий вас друг или родственник может помочь вам вспомнить то, что вы пропустили или забыли.
Приведенная ниже информация поможет вам подготовиться к посещению врача.
Что вы можете сделать
Перед посещением врача составьте список:
- Ограничений, которые нужно соблюдать перед обследованиями. Во время визита к врачу обязательно узнайте, как подготовиться к обследованиям, которые будут назначены. Например, для подготовки к некоторым диагностическим процедурам вам придется следовать определенным инструкциям.
- Симптомов, которые вас беспокоят, в том числе тех, которые кажутся не связанными с причиной вашего обращения к врачу.
- Основных сведений о себе, в том числе укажите перенесенные стрессы или недавние изменения жизни.
- Всех лекарственных препаратов, витаминов и добавок, которые вы принимаете, с указанием дозировок.
- Вопросов задавать своему врачу.
При височном артериите список основных вопросов к врачу может включать следующие:
- Что является наиболее вероятной причиной моих симптомов?
- Каковы другие возможные причины?
- Какие обследования потребуется, чтобы подтвердить диагноз? Требуют ли они специальной подготовки?
- Какие методы лечения вы мне назначите?
- Каких побочных эффектов можно ожидать от лекарственных препаратов?
- Как долго мне нужно будет принимать лекарственные препараты, и каков мой долгосрочный прогноз?
- Может ли височный артериит рецидивировать?
- У меня есть эти другие сопутствующие заболевания. Как я могу наилучшим образом сочетать их лечение с лечением височного артериита?
- Должен ли я изменить свой рацион питания? Нужно ли мне принимать какие-либо пищевые добавки?
- Есть ли у вас какие-либо брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Чего ожидать от вашего врача
Ваш врач может задать вам ряд вопросов, таких как:
- Когда у вас впервые появились симптомы?
- Эти симптомы беспокоят вас постоянно или время от времени?
- Насколько серьезны ваши симптомы?
- Улучшает ли что-либо ваше состояние и, если да, то что?
- Ухудшает ли что-либо ваше состояние и, если да, то что?
Что вы можете сделать
Спросите вашего врача, могут ли обезболивающие, такие как ацетаминофен (Тайленол, другие), ибупрофен (Адвил, Мотрин, другие) или напроксен (Алив) облегчать головную боль.
Височный артериит иногда бывает трудно диагностировать, так как его ранние симптомы напоминают симптомы многих распространенных заболеваний, поэтому врач будет стараться исключить другие возможные причины ваших проблем.
Для диагностики височного артериита используются следующие методы вместе или по отдельности:
- Общий осмотр. Помимо расспроса и сбора анамнеза, ваш врач может провести тщательный медицинский. Если врач подозревает, что у вас височный артериит, в общем анализе крови скорее всего будет отмечаться повышение скорости оседания эритроцитов (СОЭ). Этот анализ показывает, как быстро эритроциты оседаютосмотр, обращая особое внимание на области проекции височных артерий. Часто артерии становятся болезненными и твердыми при пальпации, по внешнему виду и на ощупь напоминают твердую вереку, пульсация в них снижается.
Анализы крови на дно пробирки. Высокие значения СОЭ могуть указывать на наличие воспаления в организме.
Также иногда определяют уровень С-реактивного белка (СРБ), который синтезируется в печени при воспалении. С помощью этих же анализов оценивают динамику на фоне лечения.
- Биопсия. Лучший способ подтвердить диагноз височного артериита – биопсия пораженного сосуда с последующим гистологическим исследованием. Процедура проводится в амбулаторных условиях под местной анестезией, как правило, она причиняет незначительный дискомфорт. Рубец после процедуры остается небольшой. Образец ткани исследуют под микроскопом в лаборатории.
При височном артериите в стенке артерий при гистологическом исследовании часто обнаруживаются признаки воспаления и патологические гигантские клетки, которые дали заболеванию название гигантоклеточный артериит. В некоторых случаях, височный артериит не сопровождается характерными изменениями при гистологическом исследовании. Если результаты исследования не ясны, врач может рекомендовать повторную биопсию височной артерии с другой стороны.
Визуализирующие исследования могут быть рекомендованы для диагностики височного артериита и оценки ответа на лечение. Они включают:
- Магнитно-резонансную ангиографию (МРА). Это магнитно-резонансная томография (МРТ) с использованием контрастного вещества, которое позволяет получить детальные изображения ваших кровеносных сосудов. Во время исследования вы будете находиться в аппарате, напоминающем трубу, поэтому заранее сообщите врачу, если это будет дискомфортно для вас.
- Допплерография. Исследование основано на использовании звуковых волн для получения изображения кровеносных сосудов и кровотока.
- Позитронно-эмиссионная томография (ПЭТ). С помощью внутривенного введения радиоактивного индикатора получают детальное изображение ваших кровеносных сосудов и выявляют области воспаления.
Лечение височного артериита основано на применении высоких доз кортикостероидов, таких как преднизолон. Начинать лечение нужно немедленно, чтобы предотвратить потерю зрения, поэтому врач может начать лечение еще до подтверждения диагноза результатами биопсии.
Скорее всего, вы начнете чувствовать себя лучше в течение нескольких дней после начала лечения. Если у вас нет полной слепоты, ваши симптомы со стороны органов зрения, скорее всего, уменьшатся в течение трех месяцев.
Вам, возможно, потребуется продолжать принимать лекарства в течение одного – двух лет или дольше. После первого месяца лечения врач может постепенно начать снижать дозировку, пока вы не дойдете до самой низкой дозы, с помощью которой можно контролировать воспаление.
Некоторые симптомы, особенно головная боль, могут вновь вернуться на фоне уменьшения дозировки. В этот же период у многих начинают развиваются симптомы ревматической полимиалгии. С такими ухудшениями состояния можно бороться путем некоторого увеличения дозы кортикостероидов. Ваш врач может также назначить препарат под названием метотрексат, который помогает уменьшить побочные эффекты кортикостероидов.
Кортикостероиды могут привести к развитию ряда серьезных побочных эффектов, таких как остеопороз, высокое артериальное давление и мышечная слабость. Для того, чтобы бороться с этими опасными побочными эффектами, ваш врач может контролировать плотности костной ткани и назначать содержащие кальций и витамин D добавки или другие лекарства, которые могут предотвратить потерю костной массы. Ваш врач также может контролировать ваше артериальное давление и может рекомендовать программу физических упражнений, изменения диеты и лекарственные препараты для снижения артериального давления. Большинство побочных эффектов уходит, когда лечение кортикостероидами закончено.
Когда височный артерии распознается на ранней стадии и сразу же начинается лечение, прогноз, как правило, хороший. Ваши симптомы, скорее всего, быстро уменьшатся после начала лечения кортикостероидами, и ваше зрение, вероятно, будет сохранено. Главной проблемой для вас будут побочные эффекты кортикостероидов.
Справиться с ними вам помогут следующие советы:
- Ешьте здоровую пищу. Правильное питание может помочь предотвратить потенциальные проблемы, такие как снижение плотности костной ткани, повышение артериального давления и диабет. Сделайте основой своего рациона свежие фрукты и овощи, цельные злаки, постное мясо и рыбу, ограничивая при этом соль, сахар и алкоголь. Будьте уверены, чтобы получаете достаточное количество кальция и витамина D. Эксперты рекомендуют 1200 мг кальция и 800 международных единиц (МЕ) витамина D в день для женщин старше 50 лет и мужчин старше 70 лет. Обсудите с врачом, какая дозировка необходима вам.
- Регулярно делайте физические упражнения. Регулярные аэробные упражнения, такие как ходьба, могут помочь предотвратить потерю костной ткани, повышение артериального давление и диабет. Это также приносит пользу сердцу и легким. Кроме того, многие люди считают, что физические упражнения улучшают их настроение и качество жизни. Если вы не привыкли к физической активности, начинайте медленно и увеличивайте нагрузку постепенно. Ваш врач может помочь вам спланировать программу упражнений, которая подходит именно для вас.
- Регулярно проходите осмотр у врача. Обратитесь к врачу, чтобы проверить наличие побочных эффектов лечения и развитие каких-либо осложнений.
- Обсудите с врачом необходимость ежедневного приема аспирина. Спросите врача, надо ли вам принимать 75- 150 мг аспирина ежедневно. При ежедневном
Чем больше вы узнаете о височном артериите и его лечении, тем лучше вы можете контролировать его лечение. Ваш врач может ответить на ваши вопросы, кроме того, полезную информацию вы можете получить в интернете. Знайте, какие побочные эффекты имеют лекарственные препараты, которые вы принимаете, и сообщайте о любых изменениях самочувствия своему врачу.
Приведенная ниже информация поможет вам подготовиться к посещению врача.
Как развивается артериит

Височный артериит описан еще в первой половине прошлого века, но точные причины его развития до сих пор не выяснены. Известно, что воспаление артериальной стенки вызывается не прямым повреждением или воздействием микроорганизмов, а аутоиммунным повреждением клеток.
Первичная выработка антител может быть спровоцирована нарушением работы иммунной системы после контакта с вирусами и некоторыми бактериями. Вирусы могут менять антигенный состав клеток человеческого организма, что будет восприниматься иммунной системой как появление чужеродных вредоносных агентов. Вырабатываемые защитные комплексы (антитела) будут прикрепляться к стенкам сосудов и разрушать их. В результате в стенках крупных и средних артерий возникают очаги воспаления.
Вначале сосудистые стенки инфильтрируются и утолщаются, затем в очагах воспаления образуются гранулемы – скопления клеток. При этом при гистологическом исследовании в них обнаруживаются плазматические клетки, лимфоциты, эозинофилы, гистиоциты и гигантские многоядерные клетки. Именно из-за них болезнь и получила свое название, хотя не у всех пациентов с классической клинической картиной выявляются гигантские клетки.
Из-за воспаления сосуды становятся утолщенными, с неровной поверхностью, внутри них могут обнаруживаться тромбы. При этом поражается не вся площадь артерии, а лишь отдельные сегменты. Этот процесс является асимметричным и чаще всего захватывает височную артерию. Также нередко вовлекаются позвоночные, задние цилиарные, глазные артерии и центральная артерия сетчатки. Еще изменения могут обнаруживаться в сонных, подключичных, брыжеечных и подвздошных артериях, изредка – в коронарных артериях. А при воспалении стенки аорты в ней образуются аневризмы.
- общие симптомы воспаления в виде слабости, повышения температуры тела (нечасто), потливости, утомляемости, похудания;
- местные симптомы, связанные с поражением поверхностно расположенных артерий (височной, затылочной) в виде головной боли, локальной болезненности при прикосновении к коже над пораженным сосудом, иногда выбухание и извитость артерии;
- признаки недостаточности работы органов, получающих недостаточно кислорода из-за сужения и тромбоза пораженных артерий.
Симптоматика заболевания
Признаки височного артериита во многом зависят от степени тяжести заболевания, места локализации и стадии его развития. Тем не менее, существует ряд общих характеристик патологии, которые проявляются во всех случаях, независимо от этапа прогрессирования болезни, например:

- Больного начинает сильно лихорадить, что сопровождается продолжительной или периодически возникающей температурой в пределах 38-39 градусов.
- Во время протекания болезни у больного в периферических артериях не прослушивается пульс.
- Постоянные боли в области головы, которые могут возникать даже при малейших прикосновениях. Боль может присутствовать в височной доле, в области роста волос.
- У висков нередко наблюдаются отеки.
- Головная боль может постепенно перейти в шейный отдел.
- Больной начинает испытывать сильный дискомфорт в области лица, что выражает в пощипывании, покалывании, жжении и даже онемении во время обычного разговора.
- Возникает постоянное ощущение слабости, пассивности, утомляемости, пропадает аппетит.
- Человек испытывает постоянную раздражительность, у него наблюдается потеря сна, что со временем приводит к состоянию депрессии.
- Происходит уплотнение артерий и вен в области поражения.
- В некоторых случаях у больных может наблюдаться проблема с поднятием века.
- Если болезнь прогрессирует, человек начинает резко терять вес.
- В запущенной стадии может возникнуть временная слепота, что происходит вследствие сильного снижения кровоснабжения в области глазных нервов.
- Так же могут наблюдаться тупые боли в области суставов и мышц.

Запущенная стадия заболевания распознается достаточно легко, поскольку в области поражения возникает сильное увеличение сосудов, что визуально хорошо просматривается. Если поражаются крупные сосуды, гигантоклеточный артериит может сопровождаться такими симптомами, как инфаркт миокарда, хромота, инсульты и иные аналогичные патологии.
Своевременно выявленные симптомы и лечение недуга помогут больному избежать осложнений, которые могут привести к печальным последствиям.
К сожалению, даже опытный врач, при первом посещении пациента, не всегда может сразу выявить такую болезнь, как височный артериит. Проблема состоит именно в том, что многие симптомы данной патологии во многом схожи со многими иными заболеваниями. Поэтому для того, чтобы поставить точный диагноз, пациента направляют на лабораторные и диагностические исследования.


