Осложнения
Гемодинамические нарушения в сердечной мышце и ее ишемические повреждения вызывают многочисленные морфо-функциональные изменения, определяющие формы и прогноз ИБС. Результатом ишемии миокарда являются следующие механизмы декомпенсации:
- недостаточность энергетического метаболизма клеток миокарда – кардиомиоцитов;
- «оглушенный» и «спящий» (или гибернирующий) миокард – формы нарушения сократимости левого желудочка у пациентов с ИБС, имеющие преходящий характер;
- развитие диффузного атеросклеротического и очагового постинфарктного кардиосклероза – уменьшение количества функционирующих кардиомиоцитов и развитие на их месте соединительной ткани;
- нарушение систолической и диастолической функций миокарда;
- расстройство функций возбудимости, проводимости, автоматизма и сократимости миокарда.
Перечисленные морфо-функциональные изменения миокарда при ИБС приводят к развитию стойкого снижения коронарного кровообращения, т. е. сердечной недостаточности.
В качестве рабочей классификации, по рекомендации ВОЗ (1979 г.) и ВКНЦ АМН СССР (1984 г.), кардиологами-клиницистами используется следующая систематизация форм ИБС:
Ишемические болезни сердца: причины, симптомы, диагностика и лечение
 Кого из нас хотя бы раз в жизни не беспокоила боль в сердце? Таких людей, к сожалению, очень мало. У некоторых боли в сердце возникают единовременно, у других – довольно часто. Причин таких ощущений достаточно много, одной из них является ишемическая болезнь сердца. ИБС – что это такое, как проявляется и как с этим справится расскажет эта статья.
Кого из нас хотя бы раз в жизни не беспокоила боль в сердце? Таких людей, к сожалению, очень мало. У некоторых боли в сердце возникают единовременно, у других – довольно часто. Причин таких ощущений достаточно много, одной из них является ишемическая болезнь сердца. ИБС – что это такое, как проявляется и как с этим справится расскажет эта статья.
Ишемическая болезнь сердца – это заболевание, в результате которого происходит несоответствие между потребностью сердечной мышцы в кислороде и его доставкой к ней. Может быть как остро протекающим процессом, так и хроническим.
- атеросклеротическое поражение – является основной причиной возникновения заболевания. Атеросклеротическая бляшка, растущая в сосуде, закрывает его просвет, вследствие чего через коронарную артерию проходит меньший объем крови;
- врожденные генетические аномалии венечных артерий – порок развития, который сформировался внутриутробно;
- воспалительные заболевания венечных артерий (коронарииты), возникающие вследствие системных заболеваний соединительной ткани или узелкового периартериита;
- аневризма аорты, которая находится в процессе расслоения;
- сифилитическое поражение стенок коронарных сосудов;
- тромбоэмболия и эмболия венечных артерий;
- врожденные и приобретенные пороки сердца.
Лечение
Терапия проводится в кардиологическом отделении или амбулаторно, если тяжесть состояния отсутствует. Основу составляет применение медикаментов.
Важно решить три задачи: устранить первопричину патологического процесса, снять симптомы, предотвратить осложнения. Направления реализуются разными путями, только последнее интегрировано в предыдущие два.
Борьба с первопричиной предполагает назначение препаратов нескольких групп:
- Статины. Растворяют холестериновые бляшки, выводят липидные структуры из организма. Необходимы для борьбы с атеросклерозом. Наиболее популярное средство — Аторис.
- Тромболитики. Не дают формироваться кровяным сгусткам, нормализуют текучесть соединительной ткани. Гепарин или Аспирин-Кардио.
- Противогипертонические. От ингибиторов АПФ и антагонистов кальция до препаратов центрального действия. Нормализуют артериальное давление.
Бета-блокаторы. Понижают уровень АД и восстанавливают ритм, снимают увеличение ЧСС. - Кардиопротекторы. Защищают сердце от негативных влияний, также улучшают питание миокарда. Милдронат.
- Средства на основе магния и калия (Аспаркам и другие).
- Антиаритмические. По показаниям, считаются тяжелыми лекарствами, не подходят для продолжительного приема. Используются курсами. На усмотрение специалиста. Амиодарон или Хинидин как основные.
- Бета-блокаторы. Анаприлин, Метопролол, Карведилол.
Сердечные гликозиды не назначаются.
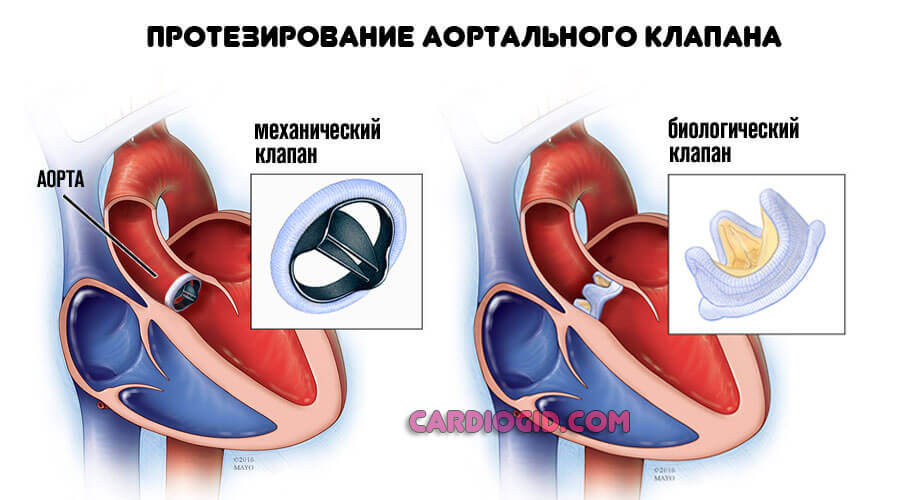
Причиной развития ишемии миокарда может быть и порок, анатомический дефект. Чаще страдают перегородки и клапаны (трикуспидальный, аортальный или митральный). В таком случае не обойтись без хирургического вмешательства.
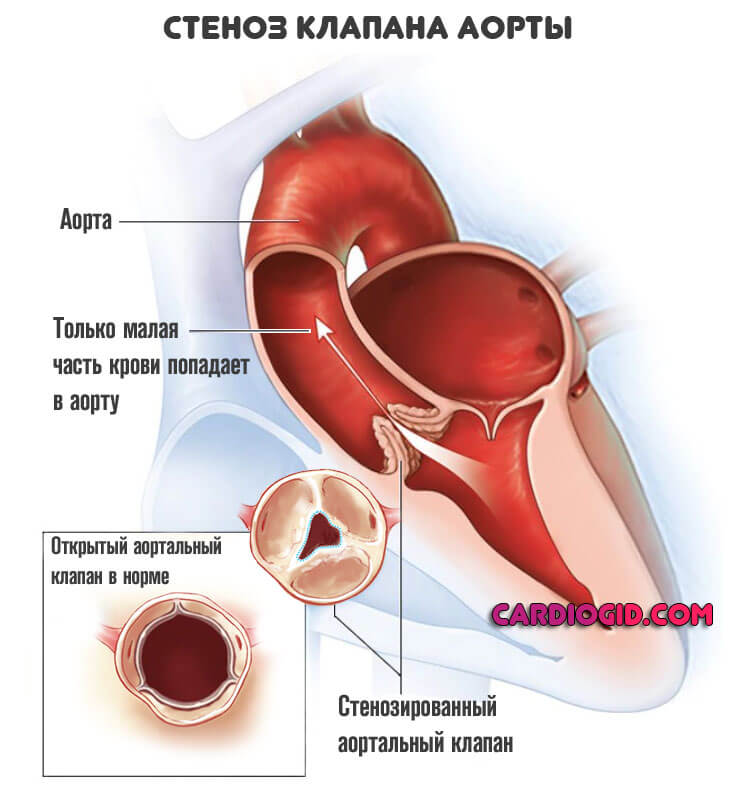
Операция заключается в протезировании пораженного участка. Реже пластике, восстановлении анатомической формы, целостности тканей. Но это почти никогда не приносит результата. Замена предпочтительнее.
На протяжении всей последующей жизни необходимо придерживаться ряда ограничений. Одних таблеток недостаточно.
Чаще всего ИБС и ишемия миокарда вообще — хронические состояния, которые могут быть скорректированы, компенсированы, но полностью не устраняются никогда.
Какие рекомендации дают специалисты:
- Отказ от курения, спиртного.
- Коррекция рациона. Минимум жира, жареного, копченостей, полуфабрикатов, солений, тонизирующих напитков. Соль до 7 граммов в сутки. Но не менее 3-4. Показан лечебный стол №10 или, лучше, консультация диетолога, назначение индивидуального рациона.
- Полноценный отдых в течение хотя бы 7-8 часов за ночь.
- Прогулки на свежем воздухе, недостаток движения повышает риски.
Все вопросы стоит обсудить с лечащим врачом, уточнить у него характер ограничений.
Если нет опасных форм аритмии, предынфарктного состояния , отсутствует некроз в анамнезе — благоприятный.
Проявления ишемии миокарда
Часто симптоматика схожа с признаками других заболеваний из сферы кардиологии. Поэтому для постановки диагноза нужно пройти ряд исследований в медучреждении. При самодиагностике обратите внимание на следующие симптомы:
- одышка при физической активности или без видимых причин;
- нарушение сердечного ритма;
- сильная усталость после слабых нагрузок;
- явление изжоги и колик в брюшной полости.
Пожилые люди нередко путают их с другими недугами. Однако, если бывают частые недомогания, быстрая утомляемость, боли в области сердца, обратитесь к кардиологу и пройдите обследование. В этом случае вначале назначается диагностика – электрокардиограмма, эхокардиография, МРТ и прочие исследования.
Миокард, а затем и другие органы не получают питание
Развивается гипотрофия, атрофия, гипоплазия, дистрофия
Изменение диаметра капилляров и артериол
Снижение специфической функции
Сердечная мышца деградирует
Замедление циркуляции крови
Уменьшение лимфообразования и лимфооттока
Объем тургора органа или ткани недостаточен
Снижение пульсации артериальных сосудов
Сужение и уменьшение их количества
Сужение области плазматического тока
Осевой «цилиндр» расширен
Число функционирующих капилляров становится меньше
Изменение в сосудах, отвечающих за микроциркуляцию
Стенокардия и её виды
Ей называют внезапную боль в груди без видимых причин. Симптомы часто выражаются болью не только в грудной клетке, но и левом плече или руке. Возможны болевые ощущения в спине и шее. Это связано с тем, что данные части тела разделяются общими нервными проходами.
Существуют ее различные формы:
- Напряжения – боль возникает при физкультуре, стрессах, неблагоприятных погодных условиях.
- Покоя – в последних стадиях, когда даже без нагрузки остается тягостное ощущение.
- Вариантная – требует немедленной госпитализации.
- Прогрессирующая – боли усиливаются циклически.
- Стабильная – заболевание не прогрессирует, симптоматика повторяется.
Если рассматривать, как проявляется ишемическая болезнь сердца, то она может напомнить о себе во время занятий спортом или в стрессовой ситуации. Ключевой орган не снабжается кровью в полном объеме, что вызывает приступ стенокардии.

Число функционирующих капилляров становится меньше
Диагностика
Диагностика ишемической болезни сердца включает в себя лабораторные и инструментальные методики.

При вазоспастической или спонтанной стенокардии боль и другие признаки ишемии миокарда развиваются без связи с физической нагрузкой, она отмечается в утренние часы, часто провоцируются воздействием холода. Хорошо снимаются только антагонистами кальция.
Аортокоронарное шунтирование
Открытая операция при сужениях коронарных артерий. Смысл заключается в создании обходного пути для крови. В качестве обхода применяются собственные вены или артерии пациента. Операция может проводиться с искусственным кровообращением или без него. Из-за развития технологии коронарной ангиопластики аортокоронарное шунтирование отступает на второй план, так как является более травматичным и используется только при обширных поражениях коронарного русла.
- Препараты нитроглицерина
Лечение ИБС
Сегодня для лечения ИБС врач, ориентируясь на форму патологии, назначает комплекс терапевтических мероприятий, который включает медикаментозную и немедикаментозную терапию, хирургические способы коррекции состояния пациента.
Сегодня для лечения ИБС врач, ориентируясь на форму патологии, назначает комплекс терапевтических мероприятий, который включает медикаментозную и немедикаментозную терапию, хирургические способы коррекции состояния пациента.
Причины ИБС
К основным причинам развития патологии относятся:
- атеросклероз коронарных сосудов;
- спазматическое состояние коронарный артерий, что приводит к повышению их чувствительности к внешним и внутренним неблагоприятным факторам;
- патологии венечных артерий.
Патологический процесс характеризуется тем, что нарушается функция сосудов: они перестают полноценно снабжать миокард кровью, питательными компонентами и кислородом.
Чаще всего первопричинами патологических изменений функций сосудов становятся:
- поражение коронарных артерий, приводящее к нарушению системы кровообращения;
- увеличение нагрузки на сердце;
- развитие сосудистых болезней в сочетании с нарушением обмена веществ.
Провоцирующие факторы классифицируются на 2 группы: устранимые и неустранимые. Если на развитие первых еще можно как-то повлиять, то противостоять вторым уже практически невозможно.

В группу неустранимых факторов включены следующие особенности организма человека: расовая принадлежность, возрастные критерии, наследственность.
К числу устранимых факторов относят курение , лишний вес (ожирение), сахарный диабет , пассивный образ жизни (отсутствие физической нагрузки), психическое и эмоциональное перенапряжение, повышенное артериальное давление, повышенная свертываемость крови.
Внезапный летальный исход
Факторы риска ишемической болезни сердца:
- Пол (мужской)
- Возраст >40-50 лет
- Наследственность
- Курение (10 и более сигарет в день в течение последних 5 лет)
- Гиперлипидемия (общий холестерин плазмы > 240 мг/дл; холестерин ЛПНП > 160 мг/дл)
- Артериальная гипертония
- Сахарный диабет
- Ожирение
- Гиподинамия
- — Атеросклероза коронарных артерий с сужением их просвета более, чем на 70%.
- — Спазма неизмененных (малоизмененных) коронарных артерий.
- — Нарушения микроциркуляции в миокарде.
- — Повышения активности свертывающей системы крови (или снижение активности противосвертывающей системы).
Что такое ишемическая болезнь и каковы причины ее возникновения
ИБС, или ишемическая болезнь сердца, — это хроническое или острое нарушение кровоснабжения миокарда (мышечного слоя сердца), возникающее вследствие недостаточного снабжения сердца кислородом. Это происходит, когда к сердечной мышце из-за поражения коронарных артерий в ограниченном количестве поступает артериальная кровь (либо не поступает вовсе). Острая форма ИБС — инфаркт миокарда, хроническая — стенокардия.
Сердечно-сосудистые заболевания (ССЗ) лидируют в печальном списке причин смертности населения во многих развитых странах, в том числе и в России, где до 2014 года включительно более половины смертей были обусловлены болезнями системы кровообращения [1] .
В последние годы появилась тенденция к уменьшению случаев смерти по этой причине. Начиная с 2015 года процент умерших от ССЗ составляет менее половины всех смертей и продолжает сокращаться. Так, за 2015 год смерть от болезней системы кровообращения наступала в России в 48,74% случаев [2] . В 2018 году этот показатель снизился до 46,3% случаев [3] .
Тем не менее эта цифра все еще превышает этот же показатель в странах Европы. Несмотря на то, что болезни системы кровообращения являются основной причиной смерти во всех развитых странах мира, доля умерших от ССЗ в ЕС заметно ниже, чем в России, где в 2015 году она составляла 36,7% [4] .
Среди болезней системы кровообращения выделяется, прежде всего, ишемическая болезнь сердца (ИБС), являющаяся причиной более чем половины случаев смерти от сердечно-сосудистых заболеваний. По данным статистики, в 2018 году ИБС стала причиной смерти 53% умерших от болезней системы кровообращения — 24% от общего числа умерших (в 3% случаев смерть наступала от инфаркта миокарда).
Отчего же возникает недостаточность кровоснабжения артерий? Самая распространенная причина сужения проходов сосудов — возникновение атеросклеротических бляшек, образующихся из-за отложений на стенках сосудов жира. Соответственно в группу риска входят те люди, у которых есть множество предпосылок к отложениям холестерина в артериях: курящие, злоупотребляющие алкоголем, страдающие от сахарного диабета и ожирения, те, у кого есть генетическая предрасположенность к гиперлипидемии.
Статистика заболеваемости
По данным Министерства здравоохранения РФ, от ишемической болезни сердца в основном умирают люди, находящиеся в трудоспособном возрасте — до 54–59 лет (свыше 42%), причем случаев смерти по причине ИБС среди мужчин примерно в два раза больше, чем среди женщин. У населения пенсионного возраста (после 60–65 лет) показатели смертности среди обоих полов примерно равны.
По данным Министерства здравоохранения РФ, от ишемической болезни сердца в основном умирают люди, находящиеся в трудоспособном возрасте — до 54–59 лет (свыше 42%), причем случаев смерти по причине ИБС среди мужчин примерно в два раза больше, чем среди женщин. У населения пенсионного возраста (после 60–65 лет) показатели смертности среди обоих полов примерно равны.
Наши рекомендации при ишемической болезни сердца
Препараты, рекомендуемые при ишемической болезни сердца (ИБС):
- Диэнай – чистит сосуды, нормализует обмен веществ, снимает воспалительные процессы;
- Веномакс – улучшает микроциркуляцию, укрепляет стенки сосудов.
- Дополнительно можно порекомендовать Вазомакс – ормализует сосудистый тонус, способствует устранению излишнего спазма артерий, препятствует застойным явлениям в сосудистой системе.
Практически в 100% случаев после приема препаратов отмечается положительная динамика:
- понижается функциональный класс при ИБС. На примере можно пояснить так: больной мог пройти без приема нитроглицерина 300 метров. После приема препаратов (Диэнай, Веномакс) способен пройти 1-3 км;
- стабилизируется артериальное давление, прекращаются скачки, снижается доза гипотензивных препаратов;
- уменьшаются явления атеросклероза артерий. Сосуды становятся более проходимы. Этот эффект неоднократно подтверждался инструментальным обследованием.
Ниже чуть подробнее о каждом из препаратов
Когда можно помочь
Эти вещества связывают лишний холестерин и нормализуют жировой обмен, обеспечивая антисклеротический эффект.
Диета
Ишемия сердца это серьезное заболевание, которое в лечении требует комплексного подхода. Важную роль в процессе выздоровления играет питание. Больной должен придерживаться таких правил:
- Уменьшить присутствие в рационе соли, сахара, сладостей, кондитерских изделий. Нужно следить, чтобы в продуктах в минимальном количестве присутствовали простые углеводы, жирное мясо, икра, острые и соленые блюда, кофе и какао.
- Важно, чтобы в рационе не было продуктов с содержанием холестерина и жиров животного происхождения.
- За один раз стоит съедать небольшую порцию пищи. Лучше есть чаще, но понемногу.
- Ежедневно употреблять продукты с аскорбиновой кислотой, кальцием витаминами А, В и С, калием.
- Вместо растительного масла лучше присмотреться к оливковому, кукурузному. В нем содержатся омега-3 жирные кислоты, которые необходимы для нормальной работы сердечно-сосудистой системы.
- Готовиться пища должна методом паровой обработки, варки или тушения. Жареное полностью под запретом.
Соблюдение этих правил позволит улучшить общее состояние организма и избежать дальнейшего развития патологического процесса.
Соблюдение этих правил позволит улучшить общее состояние организма и избежать дальнейшего развития патологического процесса.
Диагностика
Диагностика включает комплекс мероприятий. Врач опрашивает пациента относительно беспокоящих симптомов и характера их протекания (с чем связаны обострения, как часто беспокоят), изучает анамнез (болел ли пациент ишемией ранее, проводилось ли лечение, какие хронические заболевания имеет и пр.).
Важное значение в диагностике патологии имеет ЭКГ. Методика позволяет обнаружить нарушения нормального функционирования сердца. ЭхоКГ помогает определить размеры органа, состояние клапанов, полостей, оценить сократительную способность, наличие акустических шумов. Иногда проводят эхокардиографию с физической нагрузкой. Метод позволяет выявить латентную форму ИБС.
Чтобы определить состояние сосудов назначается коронарография. Она помогает установить степень окклюзии, стеноза, проходимости сосудов. Визуализировать сердце в разных плоскостях позволяет МРТ.
Терапия ИБС должна быть комплексной. Пациенту назначается немедикаментозное лечение с коррекцией образа жизни и питания. Больному следует уменьшить физическую активность, чтобы не повышать потребность миокарда в кислороде. Также необходима диета, которая улучшит показатели крови, снизит вероятность отложений на стенках сосудов и уменьшит нагрузку на сердечную мышцу. Пациенту нужно ограничить соль, жиры, быстрые углеводы. Важно следить за калорийностью потребляемой пищи.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Высшая квалификационная категория, Член Российского кардиологического общества
Ишемия головного мозга
Хронической ишемией головного мозга называют прогрессирующую дисфункцию головного мозга, которая проявляется как следствие повреждения ткани мозга в условиях длительной недостаточности церебрального кровоснабжения.
Как правило, данное состояние возникает на фоне атеросклероза и артериальной гипертензии. Часто у больного с ишемией головного мозга эти состоянии сочетаются. Однако и другие недуги сердечно-сосудистой системы могут в итоге спровоцировать ишемию головного мозга. Также определяющее значение имеет наличие у человека аномалий сосудов, венозной патологии, компрессии артериальных и венозных сосудов, церебрального амилоидоза. Однако в качестве главных причин возникновения хронической ишемии головного мозга определяют все же наличие атеросклероза и артериальной гипертензии.
В качестве клинических проявлений ишемии головного мозга возникают полиформные двигательные расстройства, также у больного значительно ухудшается память и способность качественно учиться, эмоциональный фон человека терпит нарушения. Для данного заболевания характерно прогрессирование, стадийность.
Выделяют три стадии ишемической болезни мозга. На первой стадии описанные выше симптомы сочетаются с анизорефлексией, негрубыми рефлексами орального автоматизма. У больного может немного измениться походка, снизиться координация и устойчивость. Человек может часто раздражаться, впадать в депрессивное состояние. Также возможно проявление легких когнитивных расстройств: замедленность реакций, инертность интеллекта.
На второй стадии болезни заболевания неврологическая симптоматика становится более выраженной. Однако при этом у пациента уменьшается количество жалоб ввиду снижения критики к собственному состоянию. Эмоциональные расстройства становятся более значимыми, человек не может полноценно планировать действия и держать их под контролем. На этой стадии уже могут проявиться некоторые признаки уменьшения социальной и профессиональной адаптации.
На третьей стадии заболевания отдельные неврологические синдромы проявляются особенно ярко: нарушается равновесие и ухудшается ходьба, может проявиться недержание мочи. Возможны психотические расстройства, нарушения мышления, памяти, речи. В итоге иногда расстройства перерастают в деменцию. Часто такие больные теряют работоспособность, а позже — и возможность самостоятельно себя обслуживать.
Прежде всего, врач изучает анамнез больного, обращая внимание на наличие характерных компонентов: инфаркта миокарда, ишемии сердца, стенокардии, артериальной гипертензии и др. В обязательном порядке проводится физикальное обследование, при котором выявляются патологии в работе сердечнососудистой системы. В процессе лабораторных исследований определяются причины развития заболевания. Рекомендуется также проведение ряда инструментальных исследований. Так, больной обязательно проходит ЭКГ, эхокардиографию, офтальмоскопию и ряд других специфических исследований, которые назначает врач. Ангиографию сосудов головного мозга проводят только в редких случаях.


