Кто первым сделал пересадку человеческого сердца?
Знаменитый кардиохирург Кристиан Барнар провел первую пересадку сердца, также был литератором и ярым противником апартеида.
Сегодня пересадка сердца превратилась в рутинную операцию. Люди с донорским сердцем работают, женятся, занимаются спортом. Вынашивают и рожают детей.
Первая пересадка человеческого сердца произошла 3 декабря 1967 года – 48 лет назад. Кардиохирург, который решился на эту операцию, – Кристиан Барнард. Ему же принадлежит фраза: “Даже пересаженное сердце способно любить”.
Первой успешной операцией Кристина Барнарда стала трансплантация почки в октябре 1967 года. Окрыленный успехом, Барнард стал искать пациента, который бы согласился на пересадку сердца. Долго ждать не пришлось. 54-летний польский эмигрант Луис Вашкански, страдавший неизлечимой сердечной болезнью, принял предложение профессора стать первым пациентом с пересаженным сердцем.

55 летний Луис Вашканский с пересаженным сердцем
Других шансов выжить у больного не было. Оставалось только ждать донорского органа, и Вашкански получил его. Сердце было взято у 23-летней девушки, погибшей в автокатастрофе. 3 декабря 1967 года в половине второго ночи две бригады хирургов приступили к операции. Через несколько часов кропотливой работы, в половине шестого, пересаженное сердце начало биться.
На следующий день Барнард проснулся знаменитым, а первые страницы газет пестрели заголовками, сообщавшими о сенсации в области медицины. Однако доктора Барнарда в данный момент волновало лишь то, как поведет себя организм по отношению к чужому сердцу.

Кристиан Барнард
К счастью, оно продолжало работать, причем настолько хорошо, что через несколько дней пациенту разрешили вставать с постели. Но беда пришла с другой стороны – мощные дозы иммунодепрессантов ослабили иммунитет Вашкански. Пациент заболел воспалением легких, от которого не смог оправиться. Восемнадцать дней – ровно столько билось первое пересаженное сердце.
Вскоре беда пришла и в дом хирурга: сначала трагически погиб его сын, а затем от Кристиана ушла жена. В это же время профессор Барнард решил оставить хирургию и стал уделять больше внимания проблеме замедления старения.
Подобно профессору Преображенскому из романа Булгакова, на склоне лет Барнард занялся вопросами омоложения. Он сотрудничал со швейцарской клиникой, где проводились процедуры по омоложению. Барнард был озабочен и собственным старением. На то имелись тайные причины: он снова влюбился.
В 1987 году Кристиан женился на красавице-фотомодели, которая была моложе своего знаменитого мужа на 40 лет. У супругов родились двое детей, но и этот брак, третий по счету в жизни хирурга, оказался недолговечным. Впрочем, жизненные невзгоды не лишили врача оптимизма. Размышляя над проблемой сохранения здорового сердца, он пришел к выводу, что его собственная жизнь может служить иллюстрацией того, как можно такое сердце сохранить. В итоге на свет появилась книга “50 путей к здоровому сердцу”.
В ней знаменитый хирург высказал нетрадиционный взгляд на здоровье, отторгнув многие прописные истины. Эта книга, по его словам, должна была научить людей избегать сердечных заболеваний и продлевать полноценную жизнь.

Кристиан Барнард на склоне лет
Книга знаменитого хирурга содержит множество ценных рекомендаций и полна парадоксов. Например, “будьте осторожнее со строгими диетами. После большинства курсов похудения худеет только ваш кошелек”. Барнард призывал не нервничать по пустякам. Он считал, что люди часто сами придумывают себе переживания. “Большинство вещей, вызывающих стресс, не стоят того”, – писал он. Тем не менее Барнард полагал, что стресс сам по себе не опасен. Он тонизирует, активизирует работу мозга, повышает защитные силы организма.
В последние годы жизни Барнард с тревогой наблюдал изменения, происходящие в медицине. Он возмущался новым типом врачей-технократов, которые лечат на основе высоких технологий, но забывают о важности человеческих отношений между доктором и больным.
Барнард добился успеха не только в профессиональной деятельности, но и как литератор. Ярый противник апартеида, он издал ряд книг автобиографического характера, написал роман о донорстве. Сразу несколько изданий предложили ему стать ведущим колонки о здоровом образе жизни, и Барнард с удовольствием делился своими мыслями с газетных страниц.
Кристиан Барнард умер в сентябре 2001 года во время отдыха на Кипре. И ведь как странно устроена жизнь! Человек, который знал о сердце все, не раз держал этот орган в своей руке и спас тысячи больных-сердечников от неминуемой смерти, сам стал жертвой сердечного приступа.
Мировой рекорд по продолжительности жизни с пересаженным сердцем держит американец Тони Хьюзман: он прожил с пересаженным сердцем 32 года и скончался от заболевания, не связанного с сердечно-сосудистой системой. Первая в СССР пересадка сердца была проведена 4 ноября 1968 года группой врачей, которой руководил академик АМН СССР Александр Александрович Вишневский. Она закончилась неудачно, и “тему прикрыли”. Первая удачная операция такого рода прошла 12 марта 1987 года под руководством академика Валерия Ивановича Шумакова.
Строительство градирен в Москве по выгодным ценам.
Кристиан Барнард на склоне лет
Операция по пересадке сердца

- Историческая справка
- Что представляет собой искусственное сердце?
- Кому показана пересадка?
- Противопоказания к проведению операции
- Какое обследование проводится перед операцией?
- Ход и техника операции
- Что делают после пересадки сердца?
- Какие осложнения могут последовать после пересадки?
- Как проводится реабилитация послеоперационного больного?
- Какие обследования назначают в послеоперационном периоде?
- Видео по теме
Пересадка сердца (трансплантация) не просто замена собственного органа пациента на аналог от умершего донора. Это система мер, обеспечивающих приживаемость и работу здорового сердца. Необходимость операции диктуется безрезультатным длительным лечением, уверенностью врачей в близком смертельном исходе из-за сердечной патологии человека.
- гемооксигенаторы — обеспечивающие насыщение кислородом во время работы специального насоса для перекачивания крови из венозной системы в артериальную, их называют аппаратами для искусственного кровообращения и широко используют для операций на открытом сердце;
- кардиопротезы — технические механизмы для имплантации и замены работы сердечной мышцы, они должны соответствовать параметрам деятельности, обеспечивающей достаточное качество жизни человека.
Методики и техника выполнения операции

Из инструментальной диагностики пациенту, требующему пересадки, выполняют:
- электрокардиографию;
- эхокардиографию;
- катетеризацию правых отделов с тонометрией;
- рентгенографию органов грудной клетки;
- спирометрию;
- фиброгастродуоденоскопию;
- УЗИ органов брюшной полости и щитовидной железы;
- сканирование сонных артерий и сосудов нижних конечностей;
- коронарографию.
Доктор тщательно собирает анамнез с уточнением сопутствующей патологии, любых трансфузий, оперативных вмешательств, предшествующих трансплантации, беременности.
Накануне пациент подписывает официальные документы о согласии на операцию по пересадке сердца. Запрещается прием пищи и жидкости, поскольку требуется общая анестезия.
Как проходит операция? Доступ к сердцу осуществляют через срединную стернотомию (разрез грудины). Затем пациента присоединяют к аппарату искусственного кровообращения. Высекают части желудочков и предсердий, оставляя достаточный участок ткани для сохранения иннервации, что играет существенную роль в поддержании гомеостаза в послеоперационном периоде.
Одновременно другая группа хирургов готовит трансплантат. После тщательного осмотра, дабы исключить пороки и прочие видимые патологии, немедленно выполняют кардиоплегию. Затем иссекают аорту, полые вены и легочные сосуды, сердце освобождают от остатков перикарда и вынимают из грудной клетки. Орган безотлагательно помещают в консервирующий раствор (+4 °С), чтобы обеспечить холодовую защиту.
Следующий шаг – подшивание трансплантированного органа, воссоединение сосудистого русла и восстановление сердцебиения. После успешного запуска сердца рану ушивают, а на грудину накладывают повязку. Подробнее о процессе операции смотрите в нашем видео о пересадке.
Первый этап реабилитационного процесса начинается с пребывания пациента в кардиореанимации. Основная задача врачей в этот период – обеспечить адекватное функционирование пересаженного сердца и предотвратить возможные осложнения.
Даже пересаженное сердце способно любить. Кристиан Барнард
Риск первопроходца
О том, что первопроходцев венчает слава, известно всем. Однако мы не всегда задумываемся над тем, как это сложно, ответственно, а зачастую и рискованно — идти нехоженым путём. Кардиохирург из ЮАР Кристиан Барнард, впервые осуществивший успешную пересадку сердца от человека человеку, ни на минуту не забывал об этом. Но врач годами, упорно, через неудачи и сомнения, шёл к своей цели и, в конце концов, добился желаемого, навсегда вписав своё имя в историю медицины.
Это событие произошло в госпитале Кейптауна. К тому времени Барнард провёл уже более полутора тысяч операций на сердце и активно экспериментировал с пересадкой этого органа собакам.
«До 1986 года доктор Демихов руководил лабораторией, в которой разрабатывали методы трансплантации почек, печени, конечностей, желез внутренней и внешней секреции». Цитата из материала «Не измени себе… Человеческий подвиг Владимира Демихова»
Первым человеком, которому Барнард решился пересадить донорское сердце, стал его 54-летний пациент Луис Вашкански. На фоне сердечной недостаточности и сахарного диабета в тяжёлой форме пережитые им несколько инфарктов практически не оставляли Луису шансов на будущее, счёт жизни шёл буквально на недели. Поэтому мужчина согласился на операцию не задумываясь.
Первая пересадка
Донором стала 25-летняя сотрудница местного банка Дениз Дарваль: девушку сбил на автомобиле нетрезвый водитель, её череп был безнадёжно повреждён, но сердце оказалось не тронутым. Подписывая согласие на трансплантацию, отец несчастной проявил незаурядное мужество: если вы не в состоянии спасти мою дочь, сказал он, попробуйте хотя бы сохранить жизнь этому мужчине.
Донором стала 25-летняя сотрудница
местного банка Дениз Дарваль
Около часа ночи 3 декабря 1967 года Кристиан Барнард начал первую в мире пересадку сердца человеку. Операция длилась, по разным источникам, от пяти до семи часов, врачу помогали двадцать с лишним специалистов-медиков.
Луис Вашкански и Дениз Дарваль
Самыми напряжёнными стали минуты, когда к пересаженному сердцу подсоединили все сосуды. Первыми начали сокращаться предсердия, потом заработали желудочки, у больного появился пульс.
Продолжение пути
Однако первый опыт нельзя было назвать вполне успешным: Луис Вашкански умер на 18-й день после операции от тяжёлой двусторонней пневмонии. Вскрытие показало, что пациент умер от двусторонней пневмонии, вызванной ослаблением иммунной системы.
Уже через месяц кардиохирург проводит вторую аналогичную операцию. Его новый пациент, Филипп Блайберг, прожил с новым сердцем более полутора лет и даже успел написать книгу о своих ощущениях.
Среди тех, кому Кристиан Барнард пересадил сердце (операция была проведена в 1971 году), дольше всех прожил Дирк ван Зыл — рекорд составил 24 года.
Жизнь после операции
Вслед за Барнардом хирурги многих стран с энтузиазмом начали заниматься пересадкой сердца. Однако зачастую должной профессиональной подготовки врачам не хватало, и летальных исходов оказалось немало. Лишь появление практического опыта в проведении таких операций и появление новых, более совершенных иммунодепресантов позволили заметно снизить процент смертности пациентов.
Статистика пересадок сердца в мире, основанная на рабочих данных Всемирной организации здравоохранения, говорит о том, что в среднем таких операций в мире делается сегодня около 5400 каждый год. С новым сердцем живут уже более 55 000 человек.
Ежегодно в мире пересадок
сердца делается около 5400
Однако трансплантация главного человеческого органа — это только полдела. Период после операции протекает непросто, так как зачастую медицина вынуждена сталкиваться с последствиями пересадки сердца. Чтобы добиться приживаемости донорского органа, пациенту назначаются подавляющие иммунитет сильные препараты, а это довольно часто провоцирует развитие вирусных, бактериальных или грибковых инфекций.
Рокфеллер пережил пересадку сердца 6 или 7 раз, и ещё дважды трансплантацию почек. Так ли это? Читайте здесь
Но всё же у большинства людей, перенесших такую операцию (82–85%), есть перспективы прожить ещё 10-20 лет. А представители ассоциации кардиологов в Нью-Йорке опубликовали данные, согласно которым, 70% людей с донорскими сердцами после успешно пройденной реабилитации возвращаются к привычному образу жизни и даже работают без ограничений.
Хирург, благотворитель, писатель
Кристиан Барнард прославился не только как кардиохирург. Уже после получения мирового признания он много и плодотворно занимался благотворительностью. На его средства созданы и продолжают помогать людям во всех уголках планеты различные фонды: помощь получают онкологические клиники, малообеспеченные семьи.
Кристиан Барнард, Майкл Дебэйки и Адриан Кантровиц перед записью передачи «Лицо нации», 24 декабря 1967 года
Кроме того, Кристиан Барнард написал не только 250 научных трудов, но и стал автором 15-ти художественных книг. Наибольшую известность принёс ему роман «Нежелательные элементы», повествующий о непростой истории двух врачей в ЮАР времен апартеида.
В общей сложности Кристиан Барнард стал обладателем 36-ти престижных наград, полученных им в двадцати с лишним разных странах. Ему вручены более семи десятков золотых, серебряных и бронзовых медалей, а 26 городов мира сделали его своим почётным гражданином. Умер врач 2 сентября 2001 года от сердечного приступа, спровоцированного астмой.
Текст: Игорь Чичинов
Донором стала 25-летняя сотрудница
местного банка Дениз Дарваль
ПЕРЕСАДКА СЕРДЦА – ПЕРЕСАДКА ЛИЧНОСТИ?
В материалах рубрики использованы материалы следующих изданий: “New Scientist” (Англия), “Bild der Wissenschaft”, “PM Magazin” (Германия), “Зa m’interesse” и “Sciences et Avenir” (Франция), а также сообщения агентств печати и информация из Интернета.
Первую пересадку сердца человеку осуществил южноафриканский хирург Кристиан Барнард в 1967 году. С тех пор в мире выполнено около 54 тысяч таких пересадок, операция стала почти рутинной. Но только сейчас медики обратили внимание на странные последствия, иногда сопровождающие пересадку сердца.
Американка Дебби В., проснувшись после операции в палате интенсивной терапии и открыв глаза, увидела над собой лицо медсестры. “Может быть, вам чего-то хочется? Что вам принести?” – спросила сестра. Дебби улыбнулась: “Ужасно хочется баночку пива”.
Что здесь необычного? А необычно то, что Дебби до операции была убежденной трезвенницей и не употребляла никаких алкогольных напитков.
Через пять месяцев ей снова разрешили водить автомашину. Первым делом она направилась в “Макдоналдс”, хотя до того не переносила рестораны быстрого питания. На этот раз ей страшно захотелось кусочков курятины, жаренных в кляре. И радикально изменились ее музыкальные вкусы: раньше она слушала только классику, теперь полюбила рэп. Дебби задумалась: может быть, такие резкие изменения личности связаны с пересадкой сердца?
В США врачи не скрывают, от кого был взят орган для пересадки. Так Дебби познакомилась с семьей погибшего донора – восемнадцатилетнего негритянского паренька Хови, разбившегося на мотоцикле. В кармане кожаной куртки Хови был найден пакетик с его любимой пищей – жаренной в кляре курятиной. Он любил пиво и рэп. Неужели с пересаженным органом пациент получает часть личности донора?
Во всяком случае, такое ощущение присутствует у многих. Согласно опросу, проведенному в Ганновере (Германия), каждый третий пациент, нуждающийся в трансплантации, не хотел бы получить орган от преступника или самоубийцы. И половина из них отклонила бы орган, взятый у животного (например, пересаживают клапаны сердца свиньи). Суеверие? Подсознательный страх потерять самого себя? Возможно.
Биолого-технологические проблемы трансплантации органов практически решены. И около пяти лет назад ученые заинтересовались психологическими проблемами, возникающими у таких пациентов. Выяснилось, что многие из них испытывают странное ощущение, словно их личность изменилась. Так, профессор психологии Бригитта Бунцель из Австрии сообщила о женщине, которая после пересадки сердца чувствовала, что в ее теле есть кто-то другой, что она уже не “я”, а “мы”, словно она делит свое тело с другим человеком. Через несколько месяцев странное ощущение прошло.
Из опрошенных Бунцель пациентов примерно 6% говорят об изменениях личности, связанных, по их мнению, с пересадкой сердца. В других исследованиях эта доля доходит до 21 и даже 31%, но считается, что на деле она еще выше: многие стесняются говорить о странных переживаниях, опасаясь, что их примут за сумасшедших.
Американский кардиолог Пол Пирсолл опросил более сотни реципиентов сердца, полагающих, что чувствуют свою связь с погибшим донором. Пирсолл проверил их рассказы, поговорив с родственника ми и друзьями доноров. Он расспрашивал о привычках, вкусах, профессии и других особенностях того, чей орган пересажен другому человеку. Оказалось, что более чем у 10% оперированных встречаются по меньшей мере две необычные для них, но присущие донору особенности, появившиеся после операции. Так, 47-летний рабочий, не интересовавшийся искусством, после того как ему пересадили печень молодого скрипача, поразил окружающих внезапно вспыхнувшей любовью к классической музыке. Молодой человек, которому пересадили сердце утопленника, вдруг начал испытывать иррациональный страх перед водоемами.
Тридцатисемилетняя американка Кэтрин Бекман получила сердце от юноши, погибшего в дорожной катастрофе. Вскоре у нее начала болеть спина, и никакие средства не помогали. Народный целитель, к которому она обратилась, осторожно высказал предположение: может быть, спина сильно пострадала у донора пересаженного органа? Предположение подтвердилось: в автокатастрофе у несчастного была размозжена вся спина.
Как все это понимать? “Ключ к разгадке – сердце”, – говорит американский профессор Гэри Шворц. По словам Шворца, сердце – мощный генератор электромагнитной энергии. Магнитное поле сердца в 5000 раз сильнее магнитного поля мозга, современными датчиками оно регистрируется с расстояния до 30-40 метров. Профессор предполагает, что эти мощные поля могут служить для передачи информации в любой уголок организма. Кроме того, сердце производит гормоны и так называемые нейротрансмиттеры – вещества, вызывающие возбуждение или торможение нервных клеток. “Между сердцем и мозгом имеются кроме известных чисто нервных связей прямые нейрохимические и электрохимические коммуникации” – считает Гэри Шворц. Мысли, чувства, страхи и мечты, по его гипотезе, могут из мозга транслироваться в клетки сердца и там отлагаться в клеточной памяти, а затем переходить в мозг того человека, которому сердце пересадили. Существование клеточной памяти, правда, тоже еще нуждается в доказательствах.
Немецкий невролог Фридрих Штриан считает таким доказательством явление фантомных болей. Нога или рука ампутирована, но продолжает болеть. Это нервные клетки, к которым шли болевые сигналы от отсутствующей уже конечности, продолжают помнить о боли.
Но существуют и другие, менее экзотические теории. Серьезная операция сопровождается наркозом, в дальнейшем пациент должен всю жизнь принимать лекарства, подавляющие отторжение, и другие средства. Все эти медикаменты могут иметь еще слабо изученные побочные действия, например изменение вкусов и привычек в питании.
Жизнь в ожидании смерти подходящего донора (например, в Германии пересадки органа ждут сейчас примерно 12 000 человек, а ежедневно осуществляется в среднем одиннадцать таких операций), тягостные переживания в этот период не могут не оказать влияние на психику пациента. Сама операция тоже нелегкое переживание. И после успешной пересадки многие задумываются: “Я жив благодаря человеку, который погиб. Как я должен жить, чтобы оправдать эту его невольную жертву? Что он любил при жизни, что он одобрил бы в моем поведении?” Если нет возможности узнать об этом у родных и друзей донора, многие просто выдумывают себе такой персонаж.
Само возвращение к жизни после месяцев и лет все ухудшающегося состояния здоровья – тоже мощная психологическая встряска, вероятные последствия которой еще плохо известны.
Через пять месяцев ей снова разрешили водить автомашину. Первым делом она направилась в “Макдоналдс”, хотя до того не переносила рестораны быстрого питания. На этот раз ей страшно захотелось кусочков курятины, жаренных в кляре. И радикально изменились ее музыкальные вкусы: раньше она слушала только классику, теперь полюбила рэп. Дебби задумалась: может быть, такие резкие изменения личности связаны с пересадкой сердца?
Кто такие доноры?
Донорские органы могут быть взяты как у живых, так и у погибших людей, но в случае с сердцем первый вариант невозможен по естественным причинам (орган непарный и жизненно необходимый). Между тем, в интернете можно встретить множество желающих отдать свое здоровое сердце любому нуждающемуся. Часть желающих стать донорами не до конца понимают, что их собственная жизнь при этом закончится, часть – осознают, но готовы «поделиться» в силу потери смысла и цели жизни.

Пересадка сердца от живого здорового человека невозможна, ведь забор этого органа будет равносилен убийству, даже в том случае, если потенциальный донор сам хочет его кому-то отдать. Источником сердец для пересадки обычно становятся люди, погибшие от травм, при ДТП, жертвы смерти мозга. Препятствием к пересадке может стать расстояние, которое нужно будет преодолеть донорскому сердцу на пути к реципиенту – орган сохраняет жизнеспособность не более 6 часов, и чем этот промежуток меньше, тем более вероятен успех трансплантации.
Идеальным донорским сердцем будет считаться такой орган, который не поражен ишемической болезнью, функция которого не нарушена, а возраст его обладателя – до 65 лет. В то же время, для трансплантации могут быть использованы сердца с некоторыми изменениями – начальные проявления недостаточности предсердно-желудочковых клапанов, пограничная гипертрофия миокарда левой половины сердца. Если состояние реципиента критическое и требует проведения трансплантации в кратчайшие сроки, то может быть использовано и не совсем «идеальное» сердце.
Пересаживаемый орган должен подходить по размеру реципиенту, ведь ему предстоит сокращаться в довольно ограниченном пространстве. Главным критерием соответствия донора и реципиента считают иммунологическую совместимость, которая предопределяет вероятность успешного приживления трансплантата.
Перед забором донорского сердца опытный врач еще раз его обследует уже после вскрытия грудной полости, если все хорошо – орган помешается в холодный кардиоплегический раствор и перевозится в специальной термоизоляционной емкости. Желательно, чтобы период транспортировки не превышал 2-3 часов, максимум – шесть, но при этом уже возможны ишемические изменения в миокарде.
Различают гетеротопическую и ортотопическую трансплантацию. Первый способ заключается в сохранении собственного органа реципиента, а донорское сердце располагается справа внизу от него, накладываются анастомозы между сосудами и камерами органа. Операция технически сложна и трудоемка, требует последующей антикоагулянтной терапии, два сердца вызывают сдавление легких, но этот метод предпочтителен для больных с выраженной гипертензией малого круга.
Операция, которая изменила все. Первая пересадка сердца в мире
Хирург Кристиан Барнард обеспечил себе вечную славу, успешно проведя то, что до него не удавалось никому, — пересадку сердца. Хоть и его не менее известный коллега, Теодор Бильрот более столетия назад говорил, что ничего, кроме порицания со стороны своих коллег, такой врач не получит, оказалось, что все произошло иначе.
Хирург Кристиан Барнард обеспечил себе вечную славу, успешно проведя то, что до него не удавалось никому, — пересадку сердца. Хоть и его не менее известный коллега, Теодор Бильрот более столетия назад говорил, что ничего, кроме порицания со стороны своих коллег, такой врач не получит, оказалось, что все произошло иначе.
2 декабря 1982 года проведена первая успешная и долговечная пересадка механического сердечного имплантата
2 декабря 1982 года американский хирург Дейтон Кули в критической ситуации имплантировал искусственное сердце Jarvik 7 пациенту Барни Кларку. Пациент прожил с искусственным сердцем 112 дней, которые, как сказал один из участников операции, «дали больше знаний, чем предыдущие девять лет» жизни Барни Кларка. Примечательно, что Кларк, будучи верующим человеком, согласился на операцию не для продления жизни, а для помощи науке.
В день пересадки Дейтон Кули работал под руководством другого знаменитого хирурга Майкла Эллиса Дебейки и даже не предупредил его о предстоящей операции, что привело к драматическим последствиям в их отношениях. Поведение Кули было признано неэтичным, и он был вынужден перейти на работу в другой госпиталь. Даже разработка искусственного сердца велась разными путями. Когда был создан Jarvik 2000 J весом 90 грамм, в клинике Дебейки использовали DeBakey Mikromed весом всего 53 грамма. Врачи помирились через сорок лет, когда Кули было 87 лет, а Дебейки – 99.
Искусственное сердце Jarvik 7, разработанное доктором Робертом Джарвиком в лаборатории знаменитого врача Виллема Йохана Колффа, было не первым (что понятно по цифре 7) и не единственным искусственным сердцем к тому времени. Но именно это устройство стало наиболее востребованным и применимым при операциях на сердце. В новых модификациях оно выпускается до настоящего времени фирмой SynCardia Systems.
Первое пересаженное сердце было искусственным: пластмассовый насос с моторчиком. Операцию по его пересадке провел в 1937 году выдающийся отечественный хирург и основоположник научной трансплантологии Владимир Петрович Демихов. Собака, которой была проведена операция, прожила с искусственным сердцем два часа. Человеку впервые было пересажено сердце в 1964 году американским хирургом Джеймсом Харди. Пациенту пересадили сердце шимпанзе. Больной прожил всего полтора часа: маленькое сердце шимпанзе не смогло обеспечить крупного мужчину. Первую пересадку сердца от человека человеку произвел в 1967 году в ЮАР Кристиан Бернард. Донором был женщина 25 лет, а реципиентом 55-летний мужчина. Пациент прожил 18 суток и умер от двусторонней пневмонии, поскольку пересадка чужих тканей требовала полного подавления собственного иммунитета. Кстати, до конца жизни Бернард считал своим учителем В. П. Демихова. В нашей стране первая пересадка сердца была проведена в 1987 году хирургом Валерием Ивановичем Шумаковым.
В настоящее время пересадка сердца стала рутинной операцией. В мире производится около 6000 пересадок сердца в год. Однако количество научных проблем по мере развития этого направления современной хирургии возрастает. Кроме того, остаются актуальными все возникшие при первых пересадках проблемы. Первый вопрос: искусственное или «натуральное»? Пересадка сердца от донора требует специального подбора, типирования, что может надолго задержать спасительную операцию, когда обратный отсчет идет даже не днями, а часами – больной может так и не дождаться подходящего донора. К несчастью, количество людей, ожидающих трансплантацию сердца во всем мире, значительно превышает возможности получения донорских сердец. Именно это поддерживает напряженную активность в разработке искусственного сердца.
Функция, которую выполняет человеческое сердце как насос, оказалась настолько значительной, что масса искусственного сердца превышает 6 килограмм. Источник питания и двигатель надо носить с собой в рюкзаке или катить за собой на тележке. Отчасти поэтому борьба идет за уменьшение размеров и создание таких внутренних поверхностей искусственного сердца, которые минимально способствуют образованию тромбов. В Новосибирском институте патологии кровообращения им. Мешалкина имплантируют искусственное сердце отечественной разработки. К настоящему времени имплантировано более 20 таких искусственных сердец.
Устройство с дисковым насосом уменьшает контакт крови с механическими поверхностями, тем самым минимизируя образование тромбов. Сам прибор по размерам меньше зарубежных аналогов, проще имплантируется и стоит в почти впятеро дешевле. Это устройство может в дальнейшем значительно потеснить иностранные аналоги, поскольку стоимость операции по пересадки сердца в США превышает 800 тысяч долларов. Однако все имплантируемые искусственные сердца имеют выход наружу, что является потенциальным источником инфекции и ограничивает сроки их применения.
Американская фирма AbioCor создала искусственное сердце, имплантируемое целиком: когда источник питания находится под кожей и может подзаряжаться снаружи. Пока это устройство находится в стадии испытаний. В любом случае, искусственное сердце – это этап на пути пересадки донорского сердца. 25-летний Сэм Ларкин живет с искусственным сердцем фирмы SynCardia уже семнадцать месяцев. Он может находиться вне дома и даже играет в баскетбол. Но это несравнимо с донорским сердцем, максимальная продолжительность жизни с которым в настоящее время составляет 33 года. Именно столько прожил Джон Маккаферти, которому пересадка была проведена в 1983 году. Пересаженное сердце тоже может стареть, болеть и приходить в негодность. Миллиардер Дэвид Рокфеллер сделал себе первую пересадку сердца в 1976 году. В этом году, ко дню его 101-летия, ему пересадили шестое по счету сердце.
В Массачусетском госпитале ученые разработали совершенно новый способ получения донорских сердец. Сердце, которое не подошло для трансплантации, помещают в специальную среду, где удаляют практически все живые клетки, оставляя «каркас». Этот каркас заселяют клетками, взятыми у больного, и за две недели выращивают новое сердце. Такие пересадки уже сделаны на мышах.
Еще одним путем получения нового сердца стали попытки напечатать его на 3D-принтере. Поскольку ткани сердца достаточно однородны, то напечатать его даже легче, чем другие органы. Предположительный срок реализации этого направления оценивается в десять лет. Достижения современной науки позволяют искать новые пути в области пересадки сердца.
2 декабря 1982 года американский хирург Дейтон Кули в критической ситуации имплантировал искусственное сердце Jarvik 7 пациенту Барни Кларку. Пациент прожил с искусственным сердцем 112 дней, которые, как сказал один из участников операции, «дали больше знаний, чем предыдущие девять лет» жизни Барни Кларка. Примечательно, что Кларк, будучи верующим человеком, согласился на операцию не для продления жизни, а для помощи науке.
Мифы без сердца
Перед вами уникальный документ – журнал “Лайф” за декабрь 1967 года. На его обложке написано: “Дар человеческого сердца. Умирающий мужчина выжил, благодаря сердцу умершей девушки”. А на фотографии – Луис Вашканский, “перенесший (снова читаем текст) историческую трансплантацию, улыбается после проведенной операции”.

Историческая трансплантация? Да, конечно. А точнее – революция в медицинской науке и практике. И началась она 3 декабря 1967 года, когда в Кейптаунском госпитале Гротен Схур выдающийся хирург Кристиан Барнард впервые в мире пересадил 54-летнему Луису Вашканскому сердце молодой женщины, погибшей в автокатастрофе. До этого уже пересаживали почки, печень, легкие. Полвека – это срок. В развитых странах подобные операции – будни медицины, как говорится, они на потоке. Можно подводить итоги, можно заглядывать в будущее. Однако доклад главного трансплантолога Минздрава России, руководителя Федерального научного центра трансплантологии и искусственных органов имени В.И. Шумакова, академика Сергея Готье в честь 50-летия первой пересадки сердца называется “Трансплантология органов: мифы, реальность, будущее”.
Сергей Владимирович, так почему мифы? Потому что ни одна отрасль медицины так не будоражит наше воображение, как пересадка органов? Все-таки: вместо своей почки работает чужая. Вместо своего легкого дышит донорское. Почек две. Легких тоже пара. Пересаживать можно не всю печень, а лишь ее фрагмент. А сердце… Оно единственное, без него нет жизни. Это только в песнях “вместо сердца пламенный мотор”. Когда Барнард провел его первую пересадку, медицинское сообщество приняло это неоднозначно. Были не только и даже не столько восторги, а совсем напротив. И по сей день к пересадке органов, сердца тем более, отношение разное. Спасение? Долго не живут? Те, кто прошел через эту процедуру, обречены на развитие злокачественных новообразований? И так далее. Поэтому вы специально говорите о мифах, сопровождающих пересадку органов?
Сергей Готье: И поэтому тоже. Так вот о мифах. Начну по порядку. Иногда утверждают, что трансплантология в России вне закона. Абсолютная ложь, основанная на незнании действительного положения вещей. Точно так же, как и якобы не все органы можно пересадить в России, что ради пересадки надо отправляться в другие страны. Утверждаю: любая пересадка органов проводится в нашей стране, и проводится успешно.


Следующий миф, который любят использовать кинематографисты, телевидение, авторы детективов: любой орган можно извлечь чуть ли не в сарае, даже в подворотне, органы продают, покупают. Абсолютная чушь! Забор органов – очень сложная процедура, которую способны проводить только обученные специалисты в соответствующих условиях. Так же как продажа органов – дело нереальное, поскольку требуется тщательнейший отбор по соответствию того или иного органа тому или иному человеку.
Следующий миф: люди с пересаженными органами долго не живут. Мировой опыт, мой личный опыт свидетельствуют: это не так. Люди с пересаженными органами в основном живут столько же, как и те, кому никто ничего не пересаживал. Есть масса примеров их долгожительства. Более того, дети, которым в свое время была сделана пересадка, живут, взрослеют, работают, обзаводятся семьями, рожают. Другое дело, что прошедшие трансплантацию нуждаются в особом медицинском контроле.
Еще один миф: органное донорство противоречит замыслу Божьему. Тут хочу сказать, что расцвет современной трансплантологии во многом обязан участию католической церкви, которая сформулировала постулат: “Не берите свои органы на небо. Они нужны нам здесь”. А Патриарх Кирилл в своем Обращении к российским трансплантологам написал, что Русская православная церковь приветствует усилия трансплантологов по спасению жизней людей, и что органное донорство – проявление гуманизма и милосердия.

На Третьем Национальном конгрессе трансплантологов, пожалуй, самым впечатляющим моментом был тот, когда на сцену вышли здоровые успешные люди, которым когда-то были пересажены органы. А я до сих пор помню Шуру Шалькову, которой в 1987 году Валерий Иванович Шумаков впервые в России успешно пересадил сердце. Помню, наверное, именно потому, что путь к этой пересадке был очень непрост. Ведь еще в 1937 году наш великий соотечественник Владимир Петрович Демихов, тогда еще студент биологического факультета, впервые в мире сконструировал прообраз искусственного сердца и успешно использовал его в экспериментах на собаках. К великому сожалению, и в ту пору, да и сейчас, нередко действует убеждение, что нет пророков в собственном отечестве. Демихова не признавали даже тогда, когда он демонстрировал свою уникальную собаку с двумя головами. Более того, его обвиняли в том, что он не врач, а биолог-экспериментатор, и ему не место в медицине. И свой век он доживал в убогой квартире на окраине Москвы. Хотя весь мир Демихова почитает и признает как основоположника мировой трансплантологии. Отрадно, что в наше время в НИИ Склифосовского появилась памятная доска в честь Демихова, которого в свое время Склиф приютил. А 100-летие Демихова трансплантологи отметили специальным форумом и открытием памятника в Центре трансплантологии имени Шумакова. Но вернусь к Шуре. Когда я впервые увидела ее после операции, весело бегущую по ступенькам Института трансплантологии, сказала Валерию Ивановичу: “Эта выживет”. Валерий Иванович ответил: “Очень на это надеюсь”. Решила объяснить, “выживет потому, что не осознает, что в ее груди чужое сердце”. Но почему в стране Демихова так долго не приступали к пересадке сердца? Почему только через 20 лет Валерий Иванович Шумаков смог удачно пересадить сердце Шуре?


Сергей Готье: Психология таких пациентов – очень важный фактор, и мы его учитываем. А почему только через 20 лет? Отечественные хирурги не раз пытались пересадить сердце. Но эти попытки были обречены, потому что сердце изымалось у доноров после прекращения кровообращения. Официальное понятие “смерть мозга – это и есть смерть человека” появилось только в конце 80-х годов.
С Шуры Шальковой началась эра трансплантации сердца в нашей стране. А что теперь?
Сергей Готье: Приведу цифры. В 2016 году проведено 270 трансплантаций сердца. В этом году, думаю, будет больше 300. Такие операции проводят не только в Москве, но и в Петербурге, Краснодаре, Новосибирске, Екатеринбурге, Кемерове. Недавно первые пересадки сердца сделаны в Челябинске, Красноярске, а буквально неделю назад – в Ростове-на-Дону.
В прошлом году только в вашем центре проведено 132 пересадки сердца, больше чем во всех других центрах трансплантации в мире. Но объясните мне, почему же все-таки некоторые соискатели чужого сердца отправляются за рубеж?
Сергей Готье: Это, кстати, очередной миф, который, если не возражаете, хочу развеять. Да, к сожалению, некоторые сограждане больше доверяют западной медицине, чем нашей. Не хочу никого переубеждать, только приведу примеры из практики нашего центра. В последнее время мы все чаще получаем письма, содержание которых сводится к просьбе забрать из клиники (Италии, Германии) нашего соотечественника, поскольку ему показана трансплантация сердца. Выясняется, что пациент, страдающий тяжелейшим заболеванием сердца, с надеждой на благоприятный исход, отправился в зарубежную клинику. Там за немалые деньги провели обследование и вручили направление к нам на пересадку.
Почему не делают сами? Ведь пациенты готовы платить огромные деньги.
Сергей Готье: Все очень просто, но об этом не все знают: согласно международным конвенциям, донорские органы пересаживаются только гражданам своей страны.
Помню времена, когда известные в нашей стране медики заявляли, что хирург прикоснувшийся скальпелем к сердцу, вообще не имеет права именоваться врачом. Времена меняются. Вот у меня приглашения на различные мероприятия последних дней. В них сообщается, что Лео Антонович Бокерия только что провел уникальную операцию 80-летнему мужчине, у которого был выраженный стеноз аортального клапана. Московские детские кардиохирурги вместе с коллегами из Белоруссии начинают операции по лечению нарушений сердечного ритма у детей 5-6 лет… Я это к тому, что сердце перестало быть табу. И все же его пересадку у нас делают меньше, чем в других развитых странах. Почему?
Сергей Готье: Я уже сказал, что трансплантация сердца является прерогативой не только Москвы, но и других регионов. Но количество трансплантаций напрямую зависит от наличия донорских органов. Сейчас мы идем к созданию общероссийской системы донорства, цель которой максимально использовать национальный донорский ресурс для спасения жизни наших граждан. Наиболее успешно такая система действует в столичном регионе. В результате принятия нескольких разумных решений частота донорских изъятий на миллион населения в год приближается к 20, что немногим меньше, чем во Франции и в Италии, и уже намного больше, чем в Германии. Подготовлен законопроект, который предусматривает развитие донорства и трансплантации органов в большинстве регионов страны. Это, прежде всего, обеспечит возможность пересадки почки по месту жительства и, конечно, увеличит возможность пересадки печени, сердца и легких в крупных трансплантационных центрах по всей стране.
На недавнем конгрессе трансплантологов познакомилась с президентом Всемирного трансплантологического общества госпожой Нэнси Эшер. Говорили с Нэнси о том, что сейчас выращиваются органы, создаются искусственные, появляются органы, полученные в результате клеточных технологий. Это изменит лицо трансплантологии? Нэнси считает, что такое вполне возможно. Сказала, что при университете, где она трудится, существует три фермы по выращиванию трансгенных свиней. Известно же, что именно органы свиней более всего приемлемы для пересадки человеку. И Нэнси надеется в будущем году провести первую операцию по имплантированию человеку почки, взятой у трансгенной свиньи. И у вас в центре, Сергей Владимирович, есть лаборатория по выращиванию донорских органов. Значит, со временем проблема донорства утратит остроту, значит, сама трансплантология будет совсем иной. И пересадка органов станет проще и доступнее?
Сергей Готье: За счет новых технологий она, возможно, станет доступней. Но не проще. И это будет новая эра. А пока нужно решать насущные проблемы.
Помню времена, когда известные в нашей стране медики заявляли, что хирург прикоснувшийся скальпелем к сердцу, вообще не имеет права именоваться врачом. Времена меняются. Вот у меня приглашения на различные мероприятия последних дней. В них сообщается, что Лео Антонович Бокерия только что провел уникальную операцию 80-летнему мужчине, у которого был выраженный стеноз аортального клапана. Московские детские кардиохирурги вместе с коллегами из Белоруссии начинают операции по лечению нарушений сердечного ритма у детей 5-6 лет… Я это к тому, что сердце перестало быть табу. И все же его пересадку у нас делают меньше, чем в других развитых странах. Почему?
Русский учитель
В 1966 году (на 12 лет позже, чем Демихов) хирург из ЮАР Кристиан Барнард провел операцию по вживлению собаке второй головы, а в 1967 году – первую в мире пересадку сердца человеку и стал знаменит на весь мир. После операции Барнард сказал, что у него ничего не получилось бы без его русского учителя.
Тем временем гонения на Демихова продолжались. В 1970-е годы, на пике гонений, группа хирургов во главе с академиком АМН Владимиром Бураковским написали монографию «Пересадка сердца», в которой должное место отвели и Демихову. Однако, несмотря на все регалии Бураковского издать работу в Москве не удалось. Профессор Лео Бокерия «пробил» издание в Грузии. Тиражом в одну тысячу экземпляров…
В 1988 году в Германии собирался конгресс трансплантологов. Организаторы прислали приглашение и Демихову. Владимир Петрович никак на это не отреагировал. Слишком хорошо он запомнил свою поездку в Мюнхен. Но тут вмешалась дочь. Она обратилась к тогдашнему министру здравоохранения академику Евгению Чазову и он дал разрешение на поездку. Владимир Петрович к тому времени был уже серьезно болен. Этот конгресс был прощанием «отца трансплантологии» со своим детищем…
Примечания
- ↑Barnard CN.The operation. A human cardiac transplant: an interim report of a successful operation performed at Groote Schuur Hospital, Cape Town (англ.) // South African Medical Journal[en] . — 1967. — No. 41 (48) . — P. 1271-4 . — ISSN0256-9574. — PMID 4170370.
- ↑Барнард К.Н. Пересадка сердца человеку: предварительное сообщение об успешной операции, проведенной в Госпитале Гроот Шур, Кейптаун. S. Afr. Med. J. 1967;41(48):1271-4.
- ↑В. И. Каледа.Кристиан Барнард (1922–2001) и его путь к пересадке сердца // Патология кровообращения и кардиохирургия. — 2017-09-22. — Т. 21 , вып. 3S . — С. 92–100 . — ISSN2500-3119.
- ↑ 12Елена Ионова.Американец прожил с донорским сердцем 31 год и умер… от рака кожи. Комсомольская правда (12 августа 2009). Проверено 13 октября 2014.
- ↑Hunt SA.Taking heart–cardiac transplantation past, present, and future (англ.) // The New England Journal of Medicine. — 2006. — No. 355 (3) . — P. 231-5 .
Основа этой страницы находится в Википедии. Текст доступен по лицензии CC BY-SA 3.0 Unported License.
RusTransplant
трансплантация спасает, когда остальное бессильно
И 12 марта 1987 года Валерий Шумаков и его команда предприняли эту самую последнюю попытку. Они победили: советскую бюрократию, обстоятельства и саму смерть.
Пересадка сердца (трансплантация) — сколько стоит, что такое искусственное сердце и сколько живут после пересадки?
 Пересадка сердца – операция высочайшей сложности, предусматривающая трансплантацию здорового органа от донора к реципиенту с серьезными нарушениями сердечно-сосудистой деятельности.
Пересадка сердца – операция высочайшей сложности, предусматривающая трансплантацию здорового органа от донора к реципиенту с серьезными нарушениями сердечно-сосудистой деятельности.
Требует применения сложного медицинского оборудования и высококвалифицированного персонала.
Пересадка сердца – наименее распространенная операция в области кардиохирургии.
Это обусловлено следующими факторами:
- Дорогостоимостью процедуры;
- Ограниченным количеством доноров (лиц с функционирующим сердцем и констатированной гибелью мозга);
- Сложностью постреабилитационного периода;
- Длительностью поиска подходящего донора;
- Кратковременности сохранения органа в автономном состоянии;
- Этической стороной проблемы.
Несмотря на вышеперечисленные сложности, современный уровень медицины позволяет весьма успешно проводить трансплантацию органа с последующим сохранением качества жизни пациента.
- Кто совершил первую в мире пересадку сердца?
- Сколько стоит сердце человека?
- Кому необходима пересадка?
- Противопоказания
- Пересадка сердца детям
- Как стать донором?
- Искусственное сердце
- Как проходит операция?
- Послеоперационные осложнения
- Профилактика после пересадки сердца
- Прогноз
Пересадка сердца – наименее распространенная операция в области кардиохирургии.
Кто первым сделал пересадку человеческого сердца?
Сегодня пересадка сердца превратилась в рутинную операцию. Люди с донорским сердцем работают, женятся, занимаются спортом. Вынашивают и рожают детей.
Первая пересадка человеческого сердца произошла 3 декабря 1967 года – 48 лет назад. Кардиохирург, который решился на эту операцию, – Кристиан Барнард. Ему же принадлежит фраза: “Даже пересаженное сердце способно любить”.
ИА “Амител” вспоминает интересные факты из биографии этого человека, благодаря которому спасены тысячи человеческих жизней.
Первой успешной операцией Кристина Барнарда стала трансплантация почки в октябре 1967 года. Окрыленный успехом, Барнард стал искать пациента, который бы согласился на пересадку сердца. Долго ждать не пришлось. 54-летний польский эмигрант Луис Вашкански, страдавший неизлечимой сердечной болезнью, принял предложение профессора стать первым пациентом с пересаженным сердцем.
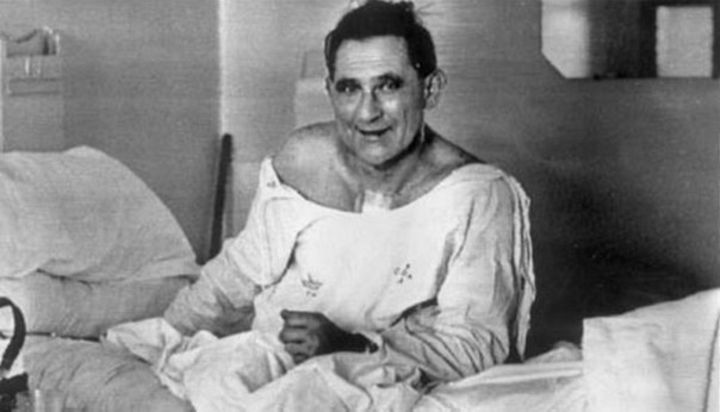
Других шансов выжить у больного не было. Оставалось только ждать донорского органа, и Вашкански получил его. Сердце было взято у 23-летней девушки, погибшей в автокатастрофе. 3 декабря 1967 года в половине второго ночи две бригады хирургов приступили к операции. Через несколько часов кропотливой работы, в половине шестого, пересаженное сердце начало биться.
На следующий день Барнард проснулся знаменитым, а первые страницы газет пестрели заголовками, сообщавшими о сенсации в области медицины. Однако доктора Барнарда в данный момент волновало лишь то, как поведет себя организм по отношению к чужому сердцу.

К счастью, оно продолжало работать, причем настолько хорошо, что через несколько дней пациенту разрешили вставать с постели. Но беда пришла с другой стороны – мощные дозы иммунодепрессантов ослабили иммунитет Вашкански. Пациент заболел воспалением легких, от которого не смог оправиться. Восемнадцать дней – ровно столько билось первое пересаженное сердце.
Вскоре беда пришла и в дом хирурга: сначала трагически погиб его сын, а затем от Кристиана ушла жена. В это же время профессор Барнард решил оставить хирургию и стал уделять больше внимания проблеме замедления старения.
Подобно профессору Преображенскому из романа Булгакова, на склоне лет Барнард занялся вопросами омоложения. Он сотрудничал со швейцарской клиникой, где проводились процедуры по омоложению. Барнард был озабочен и собственным старением. На то имелись тайные причины: он снова влюбился.
В 1987 году Кристиан женился на красавице-фотомодели, которая была моложе своего знаменитого мужа на 40 лет. У супругов родились двое детей, но и этот брак, третий по счету в жизни хирурга, оказался недолговечным. Впрочем, жизненные невзгоды не лишили врача оптимизма. Размышляя над проблемой сохранения здорового сердца, он пришел к выводу, что его собственная жизнь может служить иллюстрацией того, как можно такое сердце сохранить. В итоге на свет появилась книга “50 путей к здоровому сердцу”.
В ней знаменитый хирург высказал нетрадиционный взгляд на здоровье, отторгнув многие прописные истины. Эта книга, по его словам, должна была научить людей избегать сердечных заболеваний и продлевать полноценную жизнь.

Книга знаменитого хирурга содержит множество ценных рекомендаций и полна парадоксов. Например, “будьте осторожнее со строгими диетами. После большинства курсов похудения худеет только ваш кошелек”. Барнард призывал не нервничать по пустякам. Он считал, что люди часто сами придумывают себе переживания. “Большинство вещей, вызывающих стресс, не стоят того”, – писал он. Тем не менее Барнард полагал, что стресс сам по себе не опасен. Он тонизирует, активизирует работу мозга, повышает защитные силы организма.
В последние годы жизни Барнард с тревогой наблюдал изменения, происходящие в медицине. Он возмущался новым типом врачей-технократов, которые лечат на основе высоких технологий, но забывают о важности человеческих отношений между доктором и больным.
Барнард добился успеха не только в профессиональной деятельности, но и как литератор. Ярый противник апартеида, он издал ряд книг автобиографического характера, написал роман о донорстве. Сразу несколько изданий предложили ему стать ведущим колонки о здоровом образе жизни, и Барнард с удовольствием делился своими мыслями с газетных страниц.
Кристиан Барнард умер в сентябре 2001 года во время отдыха на Кипре. И ведь как странно устроена жизнь! Человек, который знал о сердце все, не раз держал этот орган в своей руке и спас тысячи больных-сердечников от неминуемой смерти, сам стал жертвой сердечного приступа.
Мировой рекорд по продолжительности жизни с пересаженным сердцем держит американец Тони Хьюзман: он прожил с пересаженным сердцем 32 года и скончался от заболевания, не связанного с сердечно-сосудистой системой. Первая в СССР пересадка сердца была проведена 4 ноября 1968 года группой врачей, которой руководил академик АМН СССР Александр Александрович Вишневский. Она закончилась неудачно, и “тему прикрыли”. Первая удачная операция такого рода прошла 12 марта 1987 года под руководством академика Валерия Ивановича Шумакова.
К счастью, оно продолжало работать, причем настолько хорошо, что через несколько дней пациенту разрешили вставать с постели. Но беда пришла с другой стороны – мощные дозы иммунодепрессантов ослабили иммунитет Вашкански. Пациент заболел воспалением легких, от которого не смог оправиться. Восемнадцать дней – ровно столько билось первое пересаженное сердце.
Содержание
- 1 История
- 2 Хирургическая техника
- 3 См. также
- 4 Примечания
- 5 Литература
- 6 Ссылки
- 1937 г. — первое в мире искусственное сердце;
- 1946 г. — первая в мире гетеротопическая пересадка сердца в грудную полость;
- 1946 г. — первая в мире пересадка комплекса сердце-легкие;
- 1951 г. — первая в мире ортотопическая пересадка сердца без использования искусственного кровообращения;


