Причины развития болезни и факторы риска
Существует множество причин, способных спровоцировать тромбофлебит. На первое место среди причин принято выдвигать венозные воспаления, характерные для людей с хронической венозной недостаточностью и варикозным расширением. Также повышается риск развития патологии у женщин, длительно использующих гормональную контрацепцию и у заядлых курильщиков. В редких случаях часто повторяющийся флебит может быть признаком паранеопластического характера, то есть говорить о возможном злокачественном заболевании. Конкретными причинами тромбофлебита у госпитализированных пациентов являются внутривенные канюли. Если возникает воспаление вены, канюля должна быть немедленно удалена.
Кроме того, существуют определенные факторы риска, повышающие шансы на развитие тромбофлебита:
- местные воспалительно-гнойные процессы.
- посттромбофлебитический синдром;
- нарушение работы сердечнососудистой системы;
- ранее проведенные операции на нижних конечностях;
- некоторые виды раковых патологий.
- инфекционные болезни.
Кроме того, существуют определенные факторы риска, повышающие шансы на развитие тромбофлебита:
Признаки тромбофлебита нижних конечностей
Клиническая картина тромбофлебита нижних конечностей во многом определяется формой заболевания.
Острый тромбофлебит поверхностных вен нижних конечностей возникает внезапно. У пациента резко повышается температура тела до 38-39 °С, что сопровождается сильным ознобом (сотрясающий озноб). При пальпации пораженная вена прощупывается как болезненный тяж. Кожные покровы над ним нередко гиперемированы. Подкожная клетчатка может быть уплотненной, что объясняется формированием инфильтрата. Паховые лимфатические узлы на стороне поражения увеличиваются.
Симптомы тромбофлебита нижних конечностей в подострой форме менее выражены. Заболевание обычно протекает при нормальной температуре тела (у некоторых пациентов в первые дни может отмечаться незначительная лихорадка до 38 °С). Общее состояние страдает мало. При ходьбе возникают умеренно выраженные болезненные ощущения, но местных признаков активного воспалительного процесса нет.
Рецидивирующая хроническая форма тромбофлебита поверхностных вен нижних конечностей характеризуется обострением ранее возникшего воспалительного процесса или втягиванием в него новых участков венозного русла, т. е. имеет признаки, схожие с острым или подострым течением. В период ремиссии симптоматика отсутствует.
При хроническом рецидивирующем тромбофлебите нижних конечностей необходимо ежеквартально проводить превентивное лечение заболевания, направленное на предотвращение возникновения обострений.
Тромбофлебит глубоких вен нижних конечностей у половины пациентов протекает бессимптомно. Заболевание диагностируется, как правило, ретроспективно уже после развития тромбоэмболических осложнений, чаще всего тромбоэмболии легочной артерии.
У остальных 50% пациентов признаками заболевания являются:
- чувство тяжести в ногах;
- стойкий отек голени или всей пораженной нижней конечности;
- распирающие боли в области икроножной мышцы;
- повышение температуры тела до 39-40 °С (при острой форме тромбофлебита нижних конечностей);
- симптом Пратта (глянцевая кожа над очагом поражения, на которой отчетливо виден рисунок подкожной венозной сети);
- симптом Пайра (боль распространяется по внутренней поверхности бедра, голени и стопы);
- симптом Хоманса (тыльное сгибание стопы сопровождается возникновением боли в икроножной мышце);
- симптом Лювенберга (сдавление голени манжетой от тонометра при создании давления 80–100 мм ртутного столба приводит к возникновению болевых ощущений, хотя в норме они должны появляться при давлении свыше150–180 мм ртутного столба);
- пораженная конечность на ощупь холоднее, чем здоровая.
Также в диагностике этой формы заболевания применяют следующие методы инструментальной диагностики:
Чем лечить тромбофлебит?
Схема лечения зависит от тяжести протекания тромбофлебита вен нижних конечностей. Преимущественно осуществляется лечение в домашних условиях, однако, при острой форме показана госпитализация в стационар.
Терапия заболевания состоит из комплекса мероприятий:
- прием медикаментов;
- инвазивная терапия;
- местная терапия;
- физиопроцедуры – УВЧ, СМТ, возможен электрофорез с противовоспалительными препаратами;
- фиксирование пораженного участка эластичными бинтами.
Методы консервативного лечения тромбофлебита включают:
- Медикаментозные препараты – противовоспалительные, антикоагулянты для разжижения плазмы, спазмолитики и антибиотики.
- Использование физиотерапевтических методик – введение антикоагулянтов с помощью электрофореза, водолечение с переменными ваннами, УВЧ процедуры.
- Постельный режим – в зависимости от характера и тяжести протекания заболевания физическая активность должна быть сведена к минимуму. Нога находиться в горизонтальном положении на возвышенной поверхности;
- Применение компрессионного белья предотвращающего сосудистые расширения повреждение их стенок – бинты специального назначения, колготки и гольфы для компрессии пораженных венозных стенок.
При несостоятельности консервативной терапии применяют радикальную и малоинвазивную хирургию.
- Склеивание пораженного русла методом склеротерапии – введение в сосуд специального состава.
- Метод венозной тромбэктомии применяется для извлечение тромбозных згустков специальным катетером.
- Удаление тромба эндоскопическим методом. С помощью эндоскопических инструментов, введенных в сосуд, удаляется тромб и устанавливается специальный улавливающий фильтр или делается перевязка сосуда.
- Методика эндовазальной лазерной коагуляции. В результате обработки лазером венозных стенок и тромбозного сгустка происходит склеивание сосуда, полностью выводя его из процесса кровообращения, направляя кровь по здоровому руслу.
- Радикальный хирургический метод подразумевает удаление пораженной вены, для предотвращения дальнейшего распространения патологического процесса. Сегодня применяется в исключительных случаях, при обширном процессе, угрожающем жизни пациенту.
Все эти методы достаточно эффективны. Позволяют пациентам вернуться к нормальной безболезненной жизни.

Одной из причин возникновения описанного заболевания является ожирение. Поэтому всем, кто подвержен любому заболеванию венозной системы, нужно ограничивать себя в употреблении некоторых продуктов.
Как лечить тромбофлебит нижних конечностей?
Комплексное лечение тромбофлебита нижних конечностей поводят с помощью препаратов следующих групп:
- Антибиотики из группы тетрациклинов, пенициллинов или цефалоспоринов. Их назначают в том случае, когда тромбофлебит нижних конечностей вызван бактериальной инфекцией.
- Сульфаниламиды. Применяются для борьбы с патогенными микроорганизмами, на которые не действует антибиотик.
- Антикоагулянты непрямого действия. Их назначают для профилактики образования тромбов. Дозировку препаратов подбирают индивидуально в зависимости от чувствительности пациента и свертывания крови. Их нельзя назначать при наличии свежих ран, туберкулеза, болезней почек и во время менструации.
- Протеолитические ферменты. Препараты этой группы комбинируют с антикоагулянтами. Они обладают тромболитическим и противовоспалительным действием.
- Спазмолитики. Средства применяют для устранения спазма сосудов.
- Кортикостероиды. Обладают противовоспалительным действием, уменьшают отек и зуд. Их не назначают в том случае, если причиной тромбофлебита является бактериальная инфекция.
- Нестероидные противовоспалительные средства. Препараты этой группы устраняют воспалительный процесс и уменьшают боль.
- Витаминные комплексы, содержащие витамины А, Е, С, группу В, рутин. Они укрепляют сосуды, улучшают работу иммунной и нервной системы.
При остром тромбофлебите пациенту показан постельный режим с возвышенным положением ног. В большинстве случаев больному с таким диагнозом необходимо ограничить двигательную активность на 10–12 дней. Если температура тела нормализовалась, боль и ощущение мурашек исчезли, пациенту разрешают вставать.
Иногда симптомы тромбофлебита нижних конечностей наблюдаются на протяжении нескольких месяцев, что указывает на переход заболевания в подострую или хроническую стадию.
При поверхностном тромбозе, когда угроза отсоединения тромба отсутствует, строгий постельный режим показан в течение 3–5 дней.
В дальнейшем больному рекомендуют ограничить двигательную активность, бег, быструю ходьбу или поднятие тяжестей, при котором необходимо напряжение нижних конечностей.
На основании полученных результатов ставится диагноз, и назначается дальнейшее лечение.
Когда обращаться за медицинской помощью
Запишитесь к врачу, если у вас есть признаки отека, боли и воспаления поверхностных вен на ногах. Если вам не станет лучше через неделю – две, или если станет еще хуже, лучше перестраховаться, чтобы убедиться, что у вас нет более серьезного состояния.
Например, тромбофлебит глубоких вен требует немедленной врачебной помощи.
Если вы наблюдаете у себя какие-либо из этих признаков, срочно обратитесь в отделение неотложной помощи больницы:
- высокая температура с любыми симптомами в ноге;
- шишки на ноге;
- сильная боль и отек конечности;
- необъяснимая значительная одышка, которая может быть первой подсказкой о том, что тромб уже проник в ваше легкое.
Если у вас возникли проблемы с дыханием, немедленно вызывайте скорую помощь.
Консервативная терапия будет включать в себя препараты для разжижения крови (антикоагулянты) и антибиотики, в случае выявления признаков инфекции и др. Продолжительность антикоагулянтного лечения обычно составляет 3-6 месяцев.
Тромбоз глубоких вен нижних конечностей



Люди, страдающие варикозным расширением вен на ногах (часто это состояние называют варикозной болезнью) сталкиваются с одним крайне неприятным осложнением – это тромбоз глубоких вен (ТГВ). Хотя тромбы могут образоваться где угодно, в области нижних конечностей они бывают намного чаще. В этом случае говорят о тромбозе вен нижних конечностей – это серьезное состояние, которое возникает, когда внутри вены, расположенной глубоко в теле, образуется тромб, перекрывающий кровоток. Тромб – это сгусток крови, который превратился в твердую, плохо растворимую пробку, закупоривающую вену.
Сгустки крови внутри глубоко расположенных вен обычно образуются на бедре или голени, но они могут развиваться и в других областях вашего тела (включая руки, грудную клетку, мозг и сердце). Другие названия, связанные с этим состоянием, могут включать такие термины как тромбоэмболия (обычно в связи с повреждением легочной артерии), посттромботический синдром и постфлеботический синдром.
спазматическая или постоянная боль внутри пораженной конечности, которая обычно начинается в голени и распространяется на стопу;
Тромбофлебит нижних конечностей
Тромбофлебит нижних конечностей – это заболевание, при котором происходит воспаление венозных стенок, в результате чего в их просвете образуются тромбы (сгустки крови). Чаще всего болезнь затрагивает поверхностные вены ног, но иногда воспалительный процесс развивается в области глубоких вен.
Исследования показали, что у 20% пациентов тромбофлебит поверхностных вен развивается одновременно с тромбозом глубоких вен.
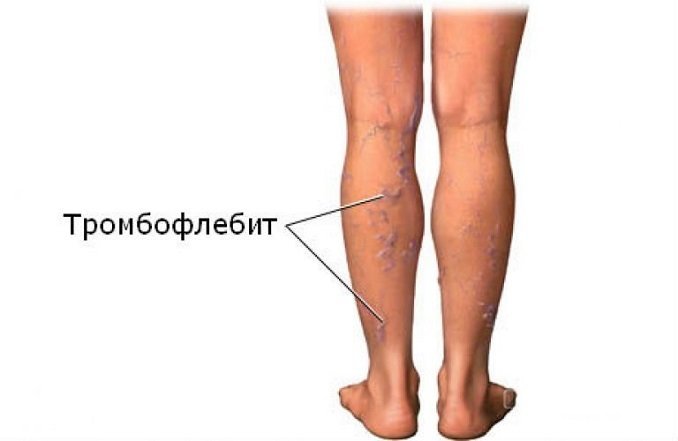
Исследования показали, что у 20% пациентов тромбофлебит поверхностных вен развивается одновременно с тромбозом глубоких вен.
Тромбофлебит

Тромбофлебит — это воспалительный процесс острого характера, возникающий в стенках вены. При этом в просвете вены образуется тромб.
Общие сведения
Тромбофлебит характеризуется уплотнением и покраснением по ходу расширенной вены, резкой болезненностью, отеком, повышением местной и общей температуры тела. В большинстве случаев требует оперативного лечения ввиду высокой вероятности развития грозных последствий: септических осложнений, отрыва тромба, ведущего к тромбозу глубоких вен или тромбоэмболии ветвей легочной артерии. Тромбофлебит может протекать остро или хронически. Если в период манифестации острого тромбофлебита пациент не получал адекватного лечения, велика вероятность того, что болезнь примет хронический рецидивирующий характер. Нередко острый тромбофлебит переходит в хронический даже при своевременной адекватной терапии. По характеру патологического процесса выделяют негнойный тромбофлебит.
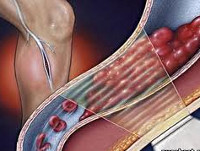
Возможен неблагоприятный вариант развития заболевания. В этом случае процесс захватывает глубокие вены или распространяется проксимально (восходящий тромбофлебит). Опасность тромбоза глубоких вен увеличивается при варикозной болезни, сопровождающейся клапанной недостаточностью перфорантных вен (сосудов, соединяющих глубокие и поверхностные вены).
Настойка на цветах белой акации
Чтобы приготовить такое средство, требуется одна столовая ложка лепестков акации. Ее заливают 100 мл спирта и настаивают в закрытой банке в тепле и темноте. Через 10 суток настойку можно применять наружным способом (втирать ее в пораженную ногу или делать компрессы).
Чтобы излечиться от болезни и избежать ее повторных проявлений, нужно скорректировать свое питание. Важно ежедневно употреблять свежие фрукты, овощи и продукты, содержащие клетчатку в достаточном количестве. Это объясняется тем, что клетчатка укрепляет стенки сосудов.
Тромбофлебит у беременной женщины
Во время беременности происходит изменение состава и количества крови. Так организм готовится лучше обеспечить кислородом развивающийся плод. И возместить потерю крови во время родов. Но изменение количества и качества крови повышает риск образования тромбов.
Если женщина полная, страдает от токсикоза и мало двигается, то возможность появления тромбов резко возрастает. Недостаточность физических нагрузок снижает тонус сосудов. Присутствие одного или нескольких признаков провоцирует заболевание.
Тромбофлебит нижних конечностей: симптомы, фото и лечение у беременных женщин. Тромбофлебит у беременных женщин чаще всего проявляется в последние 3 месяца беременности. Заболевание негативно сказывается на развитие младенца. Он недополучает достаточное количество кислорода.
Тромбофлебит во время беременности приводит к тромбозу полой вены и сепсису. Для лечения тромбофлебита у беременной женщины врачи не применяют антибиотики. Пациентке назначают флеботоники: “Вазокет”, “Веноплант”, “Детралекс”. Лекарства уменьшают боль и отекание тканей, укрепляют оболочки сосудов, снижают проницаемость.
Для снижения воспаление и отёков применяют “Ортофен”, “Синметон”. Разжижению крови способствуют: “Тиклид” и “Клопидогрел”. Лечение во время вынашивания младенца в основном состоит из компресса и примочек. Для этого применяют красные томаты. Помидоры измельчают и накладывают на поражённые участки эпидермиса, сверху закутывают полиэтиленом и утепляют тёплым платком.
Компресс действует 2 часа. Затем его следует заменить другими измельчёнными помидорами. Процедура активирует кровоток в поражённых сосудах. Операцию беременной женщине проводят, если матери или малышу угрожает смерть. В остальных случаях операцию откладывают на послеродовый период.
 Тромбофлебит нижних конечностей
Тромбофлебит нижних конечностей
1. Для уменьшения воспаления помогают нестероидные мази. Это – “Диклофенак”, “Индовазин”, “Нурофен”-гель. Мазью 2-3 раза на протяжение суток просто смазывают поражённые участки эпидермиса, если нет язв. Процедуры проводят полмесяца.
Лечение
Поверхностный тромбофлебит нижних конечностей и неосложненный тромбофлебит глубоких вен лечат консервативным путем, придерживаясь постельного режима, диеты, специальных оздоровительных упражнений, адекватной медикаментозной терапии и непосредственного устранения возможной причины тромбофлебита нижних конечностей.
Фармакологическая помощь при поставленном диагнозе оказывается двумя способами – местной (непосредственно на пораженные участки) и общей терапией.
- Антикоагулирующие мази. Такие мази производят на основе белка гепарина. Они обеспечивают достижение обезболивающего, противовоспалительного эффекта, блокируют свертываемость крови, тем самым снижают степень образования тромбов.
- Мази с нестероидными противовоспалительными препаратами. Эффект данных средств направлен на снижение уровня веществ, которые стимулируют воспалительный процесс – простагландинов, а также, на достижение обезболивающего эффекта. Зачастую применяются мази «Диклофенак», «Нурофен гель» и другие.
- Антикоагулирующие препараты. Средства группы антикоагулянтов оказывают тромборастворяющее действие, помогают снизить свертываемость крови.
- Нестероидные противовоспалительные препараты. Способны ликвидировать очаги воспаления в глубоко расположенных сосудах, куда не способны проникнуть мази. Препараты имеют ряд противопоказаний, таких как язва желудка или двенадцатиперстной кишки, поражения печени.
- Ангиопротекторные препараты. Оказывает лечебное действие путем укрепления сосудистой стенки, стимуляции тонуса сосудов, значительно снижают проницаемость стенки капилляров.
Помощь при осложненных формах, отрыве тромба от стенки, при прогрессировании воспаления на другие участки сосудистого аппарата заключается в проведении хирургической операции.
Существует несколько методик вмешательства:
- Ушивание нижней полой вены. Производится прошивание ее изнутри и наложение с внешней стороны стенки специального зажима. Вследствие, остается небольшой проток, через который кровь может свободно течь.
- Тромбэктомия с помощью катетера. Удаление тромба из полости сосуда с восстановлением нормального тока крови.
- Наложение металлического кава-фильтра в стенке полой вены. В просвет ее устанавливается специальный фильтр, который способен задерживать тромб, но не препятствуя при этом кровотоку.
Первая помощь в случае приступа острого тромбофлебита предусматривает немедленное обращение в службу скорой помощи. Во время ожидания бригады больной должен самостоятельно, или с помощью родных, лечь спиной на кровать и поднять ноги на возвышенный предмет (подушка или валик).
Категорически запрещено использование мазей, массажей и различных народных методов, так как это может привести к отрыву тромба и значительному ухудшению состояния.
Ряд мероприятий достоверно поможет больным этой патологией:
Как питаться при тромбозе?
Эффект от лечения будет зависеть от рациона больного, так как подобным пациентам показана лечебная диета. В рацион должно быть включено достаточно фруктов и овощей. В них содержится много клетчатки, а она способствует укреплению стенок сосудов.
Про соленую и острую пищу стоит забыть, подобные блюда препятствуют естественному выведению жидкости из организма. Также, объем циркулирующей крови способен расти из-за вредной еды, что негативно сказывается на самочувствии.
Чтобы предотвратить образование новых сгустков и помочь разжижению крови, важно включить в рацион продукты, в которых много витамина Е. Сюда относят льняное масло, рыбий жир и морепродукты. Вопросы по питанию и разрешенным продуктам стоит задать своему врачу, он выдаст памятку с советами по сбалансированному рациону.
Для того, чтобы на снимке точно определялась локализация тромба, предстоит введение контраста через вену. У такого простого способа больше информативности, чем у ультразвукового исследования. Особые случаи предполагают проведение МРТ или КТ-ангиографии.
Актуальность проблемы
Согласно статистическим данным, тромбофлебит – это патология, которая в 30% случаев приводит к серьёзному осложнению – тромбоэмболии лёгочной артерии с последующим летальным исходом. Опасность болезни заключается в том, что отрыв тромба происходит неожиданно и без каких либо предупреждающих признаков.
Сгусток, попадая в систему нижней полой вены, проникает в правые отделы сердца, а из них – с током крови в ветви лёгочной артерии, закрывая их просвет. Также актуальность проблемы при тромбофлебите состоит в развитии осложнений в виде варикозной болезни или венозной недостаточности – приводящих к расстройству местного кровотока и системным нарушениям.

Согласно наблюдениям ученых – тромбофлебит ног занимает лидирующие позиции по инвалидизации лиц в возрасте старше 40 лет. Рассмотрим подробнее, чем и как лечить тромбофлебит венозных сосудов ног.
Код тромбофлебита нижних конечностей по МКБ 10 соответствует шифру «I 80.0-3». Такое обозначение упрощает диагностику лечение при переводе пациента в другую страну.
Этиологией или причинами возникновения тромбофлебита являются повреждение сосудистой стенки, повышение вязкости крови и формирование застойных явлений в венозной системе. Сначала это приводит к тромбозу – образованию сгустков в зоне повреждения, а позднее и к их воспалению. Поскольку кровоток снижен – тромбообразование продолжается, сгусток растёт, постепенно увеличивается и закрывает просвет вены. Постепенно проявляются первые признаки тромбофлебита.
Симптоматика
Поверхностный тромбофлебит начинается с небольшого покраснения пораженного участка. По мере развития воспаление распространяется на всю вену, и она в результате выступает над поверхностью кожи в виде тяжа, повторяющего форму сосуда. Иногда болезнь затрагивает и более мелкие вены, которые отходят от участка поражения.
Кожные покровы нижних конечностей отекают, пациент испытывает непрекращающийся зуд, болевые ощущения носят пульсирующий жгучий характер.
Общее состояние человека постепенно ухудшается. Температура может достигать 38 градусов, появляется озноб, нарушения сна. С присоединением инфекционного процесса может развиться абсцесс или сепсис.
Поверхностный тромбофлебит начинается с небольшого покраснения пораженного участка. По мере развития воспаление распространяется на всю вену, и она в результате выступает над поверхностью кожи в виде тяжа, повторяющего форму сосуда. Иногда болезнь затрагивает и более мелкие вены, которые отходят от участка поражения.


