Флебэктазия (варикоз) пищевода: причины, лечение и как избежать болезни
Пищевод является частью пищеварительного канала, обладает моторной функцией и обеспечивает продвижение пищи в желудок. Заболевания пищевода значительно ухудшают качество жизни пациента, могут привести к многочисленным осложнениям, а в запущенных стадиях и к летальному исходу. Одной из таких патологий является варикоз пищевода.
Патологическое расширение вены пищевода или медицинским термином флебэктазия — заболевание, проявляющееся нарушением работы венозной системы. Как следствие, наблюдается повышение давления (гипертензия) в полой и воротной вене. Зачастую первопричиной становится гипертензия печени, которая влечет за собой не только варикоз пищевода, но и варикоз желудка, а также увеличение селезенки. По сути, это цепная реакция, поскольку сосудистая система пищевода взаимосвязана с печеночной артерией и сосудами ЖКТ.
Пищевод является частью пищеварительного канала, обладает моторной функцией и обеспечивает продвижение пищи в желудок. Заболевания пищевода значительно ухудшают качество жизни пациента, могут привести к многочисленным осложнениям, а в запущенных стадиях и к летальному исходу. Одной из таких патологий является варикоз пищевода.
Варикозное расширение вен пищевода
Варикозное расширение вен пищевода – патология эзофагеальных вен, характеризующаяся их извитостью и мешотчатым расширением за счет формирования флебоэктазов. Причиной данного заболевания может служить поражение печени, сердца и других органов. Чаще всего варикоз пищевода никак не проявляется до возникновения самого грозного осложнения – кровотечения. Основной метод диагностики варикоза – ЭГДС, в процессе которой производится лечебный гемостаз. Также лечение включает в себя консервативные мероприятия: терапию основного заболевания, медикаментозную остановку кровотечения. При неэффективности терапевтических мероприятий проводится шунтирующая операция.
Варикозное расширение вен пищевода – патология эзофагеальных вен, характеризующаяся их извитостью и мешотчатым расширением за счет формирования флебоэктазов. Причиной данного заболевания может служить поражение печени, сердца и других органов. Чаще всего варикоз пищевода никак не проявляется до возникновения самого грозного осложнения – кровотечения. Основной метод диагностики варикоза – ЭГДС, в процессе которой производится лечебный гемостаз. Также лечение включает в себя консервативные мероприятия: терапию основного заболевания, медикаментозную остановку кровотечения. При неэффективности терапевтических мероприятий проводится шунтирующая операция.
Диагностика и классификация варикоза вен, проходящих в пищеводе
Современными методами диагностики заболевания вен в пищеводе являются:
- УЗИ брюшной полости;
- лабораторные анализы;
- рентгенологические исследования;
- эзофагоскопия.
Согласно выявленным изменениям устанавливается определенная степень заболевания (их всего 4).
При 1 степени варикоза пищевода наблюдаются единичные эктазии вен, а выявляются они при помощи эндоскопии.
Для 2-й степени характерно четкое отграничение вен, проходящих в нижней части пищевода. На этой стадии развития заболевания просвет еще не имеет сужений, а слизистая оболочка не претерпевает изменений.
3 степень варикоза пищевода присуще выбухание вен, расположенных выше центральной части пищевода. Их просвет сужен. Определяются красные маркеры – единичные ангиоэктазии.
При определении тонкости слизистой оболочки, множества варикозных узлов в просвете, ангиоэктазий и эрозий на поверхности слизистой диагностируется 4 степень заболевания.
 В практике флебологов встречаются и случаи сочетания двух патологий – варикоза пищевода и желудка. Если специалистами выявляется отдельное поражение вен, то этот факт не всегда свидетельствует о наличии портальной гипертензии. Бывает, что причиной обоих заболеваний оказывается тромбоз селезеночной вены. Тогда устанавливается другой диагноз – эозинофильный гастрит, при котором пораженная слизистая кишечника становится патологическим фактором, вызывающим поражение мышечных слоев. В этом случае недуг берет свое начало с фиброза и обструкции кишки. Для точной постановки диагноза здесь следует провести гистологическое обследование.
В практике флебологов встречаются и случаи сочетания двух патологий – варикоза пищевода и желудка. Если специалистами выявляется отдельное поражение вен, то этот факт не всегда свидетельствует о наличии портальной гипертензии. Бывает, что причиной обоих заболеваний оказывается тромбоз селезеночной вены. Тогда устанавливается другой диагноз – эозинофильный гастрит, при котором пораженная слизистая кишечника становится патологическим фактором, вызывающим поражение мышечных слоев. В этом случае недуг берет свое начало с фиброза и обструкции кишки. Для точной постановки диагноза здесь следует провести гистологическое обследование.
Соблюдение диеты при варикозе вен пищевода – еще одна важная мера, помогающая сохранить здоровье пищеварительной системы. Помните, что правильный режим питания заключается в 4-6 – разовом употреблении пищи (в течение суток), а последний прием пищи не должен осуществляться позднее, чем за 3-4 часа до отхода к ночному сну. Что касается термической обработки продуктов, лучше готовить их на пару или варить. Также не следует есть блюда слишком холодными или слишком горячими.
Лекарственная терапия варикоза вен пищевода
Медикаментозное лечение варикозного расширения вен пищевода заключается, главным образом, в мерах профилактики разрыва и кровотечения, но некоторые препараты могут быть также использованы для остановки кровотечения.
Обычно используются следующие лекарственные средства:
- Бета-блокаторы: попадают в категорию гипертонических препаратов, роль которых заключается в том, чтобы понизить кровяное давление в сосудах и, следовательно, предотвратить разрыв варикозно расширенной вены. Все больше используется для лечения варикозно-расширенных вен пищевода пропанолол (известный под торговым названием Индерал) и надолол (Коргард), последний используется в основном для профилактики рецидивов у пациентов, которые уже имели кровотечения.
- Вазоактивные лекарства: аналоги вазопрессина, например, терлипрессин (известный как Глипрессин), или аналоги соматостатина, такие как, например, октреотид. Они уменьшают количество крови, которая поступает в воротную вену, что снижает портальное давление и приток крови в вены пищевода. Используются в качестве профилактики кровотечения и лечения варикозного расширения вен пищевода.
- Нитраты: в основном они используются в лечении и профилактики рецидивов. Их действия – это, в основном, расширение вен, что приводит к снижению давления. Наиболее часто используется изосорбида 5 мононитрат.
- Склерозирующие агенты: терапия с помощью склерозирующих агентов, таких как, например, этаноламина олеат, включает введение препарата эндоскопическим путем на уровне расширенной вены. Эти препараты вызывают сужение кровеносных сосудов и, следовательно, уменьшение кровотечения, используются, таким образом, в случае кровотечения, но не в качестве профилактической терапии.
- Другие категории лекарств: другие препараты, которые могут быть использованы, чтобы избежать кровотечения из варикозно-расширенных вен, – это ингибиторы протонного насоса, такие как омепразол. Использование этих препаратов основано на том, что желудочная кислота, попавшая в пищевод, может привести к повреждению сосудов. Однако, он всегда используется в комбинации с другими препаратами, о которых мы ранее говорили.
Обычно используются следующие лекарственные средства:
Причины варикоза пищевода
 Основными причинами варикоза пищевода, в отличие от других форм заболевания с другой локализацией расширенных сосудов, являются патологии внутренних органов, чаще всего печени. В результате воспалительных и деструктивных процессов в органе оказывается влияние на состояние воротной вены. В ней повышается давление (портальная гипертензия), в результате чего ее стенки растягиваются, а клапанный аппарат перестает нормально функционировать. Далее процесс распространяется на венозные узлы верхнего отдела пищеварительного тракта.
Основными причинами варикоза пищевода, в отличие от других форм заболевания с другой локализацией расширенных сосудов, являются патологии внутренних органов, чаще всего печени. В результате воспалительных и деструктивных процессов в органе оказывается влияние на состояние воротной вены. В ней повышается давление (портальная гипертензия), в результате чего ее стенки растягиваются, а клапанный аппарат перестает нормально функционировать. Далее процесс распространяется на венозные узлы верхнего отдела пищеварительного тракта.
На возникновение заболевания могут повлиять и другие факторы:
- патологическое локализованное сужение (стеноз) воротной вены вследствие атеросклероза или тромбоза;
- доброкачественные и злокачественные опухоли печени и пищевода, которые давят на вены, провоцируя застой крови и, как следствие, варикоз пищевода;
- врожденные и приобретенные сосудистые аномалии;
- злокачественные процессы в щитовидной железе (злокачественный зоб).
Спровоцировать заболевание могут хронические нарушения в работе пищеварительных желез, желудка и сердечно-сосудистой системы. В редких случаях патология является наследственной.
По статистике чаще всего специалисты регистрируют начало варикозного расширения вен пищевода при циррозе печени на фоне длительного алкоголизма. Наиболее подвержены заболеванию мужчины старшего возраста.
Из-за разнообразия предрасполагающих факторов лечение варикоза пищевода всегда предполагает терапию основного заболевания, так как без него болезнь будет стремительно прогрессировать.
Из-за разнообразия предрасполагающих факторов лечение варикоза пищевода всегда предполагает терапию основного заболевания, так как без него болезнь будет стремительно прогрессировать.
Как лечат патологию вен пищевода?
Лечение варикозного расширения вен пищевода отличается плановым вариантом и схемой, зависящей от возникновения экстренной проблемы, опасного для жизни кровотечения.
При отсутствии массивного кровотечения пациент нуждается в терапии основного заболевания, усиленном введении кровоостанавливающих средств. Больного необходимо госпитализировать в профильное отделение. Режим — постельный, головной конец кровати приподнимают.
Кровотечение провоцируется поднятием тяжести, физической работой, повышенной температурой тела, приемом антикоагулянтов, процедурой фиброгастроскопии. Но иногда возникает спонтанно на фоне общего здоровья. Дифференцировать кровотечение необходимо от распадающейся опухоли пищевода и желудка, прорастания опухоли в крупный сосуд и его прорыв, травмирования сосудов инородным телом.
Варикоз пищевода и цирроз печени
Варикозное расширение вен пищевода можно наблюдать у 70% больных циррозом печени. Такое явление объясняется тем, что при циррозе в печени происходит образование рубцовых тканей, вытесняющих здоровые клетки. Это замедляет движение крови и вызывает застойные явления, которые служат причиной развития данной патологии в нижних отделах пищевода. Варикозные кровотечения являются причиной смерти страдающих циррозом в 10-15% случаев. Наиболее грозным диагностическим признаком являются ранние рецидивы.
По этой причине больные циррозами печени должны подвергаться регулярным эндоскопическим обследованиям на предмет выявления варикозных вен. При отсутствии расширения пищеводных вен частота таких осмотров должна составлять один раз в 2 года, в случае наличия – один или 2 раза в год. Частота и степень обнаруживаемого расширения вен обычно бывает пропорциональна тяжести цирроза.
В лечении таких больных большое значение придается профилактике повторных кровотечений. Она основана на применении лекарственных средств, понижающих портальное давление, эндоскопической склеротерапии и хирургических приемов. Следует отметить, что профилактика рецидивов имеет более худшие результаты, чем профилактика первого эпизода кровотечения.
- лабораторные анализы;
- УЗИ печени;
- эзофагоскопия;
- рентгенологические исследования.
Профилактика варикоза пищевода
Профилактические методы показаны на любой стадии заболевания. Полностью болезнь не излечивается, но профилактика способна предотвратить прогрессирование варикоза и переход на следующую стадию с тяжелыми осложнениями. Методы воздействия:
- Снижение веса (при условии избыточного) — помогает исключить повышенные нагрузки на всю венозную систему организма и избежать угрозы сдавливания сосудов отложениями висцерального жира. Основным методом считается низкокалорийная диета и переход на здоровое питание. Также помогут повышение двигательной активности при сидячем образе жизни, корректирование режима сна и отдыха.
- Лекарственные средства — способ исключить развитие болезни и предотвратить дальнейшие отклонения патологически измененных вен. Основное внимание при этом направлено на лечение первичного заболевания (причины), в соответствии с чем определяется тактика терапии. Назначаются снижающие кислотность препараты и витамины. При диагностике цирроза печени, присутствующего в 50% случаев, используются неселективные бета-адреноблокаторы.
- Исключение алкоголя — под действием спиртных напитков расширяются венозные сосуды, чего сосудистая стенка может не выдержать, спровоцировав кровотечение.
- Малоинвазивные методы — склерозирование, лигирование, эмболизация вариксов, селезеночной вены, трансюгулярное внутрисистемное печеночное шунтирование. Такие способы не выступают альтернативой хирургическому вмешательству, но помогают снизить количество экстренных операций. Они могут стать единственно возможным методом для больных с противопоказаниями к оперативному лечению.
Основным профилактическим методом остается эндоскопическое обследование, которое больным с уже имеющимся диагнозом необходимо проходить регулярно с частотой, обусловленной стадией заболевания и рекомендациями врача.
При выявлении симптоматики варикоза пищевода пациент может госпитализироваться для наблюдения в гастроэнтерологическое или хирургическое отделения. В зависимости от состояния больного и развития болезни используются следующие методы лечения:
Лечение
Лечить заболевание необходимо сразу после его выявления. Для достижения положительных результатов проводится комплексная терапия, включающая медикаментозное и терапевтическое лечение. При установлении 3 или 4 стадии развития ВРВП назначается хирургическое вмешательство. Но даже после его проведения существует большой риск рецидива патологии в течение трех лет.
- Обшивание вен.
- Портосистемное стент-шунтирование. Процедура относится к эндоскопическим способам и проводится с помощью введения в печень стента, который соединяет печеночные и портальные сосуды.
- Анастомоз.
- Деваскуляризация. Во время процедуры полностью удаляются и заменяются протезом травмированные сосуды.
Прогноз
Варикозное расширение вен пищевода является неизлечимым состоянием и почти в 50% случаев при возникновении даже первого кровотечения становится причиной смерти больного. Своевременное лечение позволяет продлевать жизнь таких пациентов.
После первого кровотечения более чем у половины выживших через 1-2 года происходит очередная сосудистая катастрофа, которая в подавляющем большинстве случаев становится летальной. Кроме этого, состояние больного в значительной мере отягощается основным тяжело протекающим заболеванием.
Варикозное расширение вен пищевода является опасной патологией, которая сопровождается изменением строения венозных сосудов этого органа и высоким риском развития кровотечений. Длительное время это состояние может протекать бессимптомно, но даже первое кровотечение может становиться причиной смерти больного. Именно поэтому лечение этой патологии должно начинаться как можно раньше.
Симптомы варикозного расширения вен пищевода
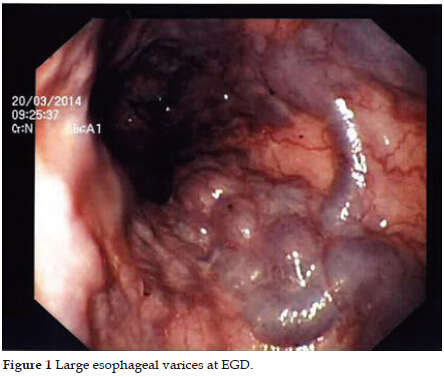
Первоначально проявляются такие признаки:
- одышка;
- боли в области грудной клетки;
- ощущение тяжести в грудине;
- постоянная изжога, если ее раньше не было;
- тяжело глотать, или при этом чувствуется дискомфорт.
Достаточно часто при ВРВП отмечают такое явление, как «голова медузы». При этом наблюдается определенный рисунок на животе и грудине, его образуют сосуды, которые расширились и выступают из-под кожи.
Когда происходит разрыв вены, возникает сильное кровотечение, оно провоцирует появление определенных симптомов:
- артериальная гипотензия;
- рвота с примесями крови;
- примеси крови в каловых массах;
- нехарактерна для пациента тахикардия.
Если кровотечение не сильное человек чувствует слабость, резкое недомогание, ярко проявляются симптомы анемии.
- артериальная гипотензия;
- рвота с примесями крови;
- примеси крови в каловых массах;
- нехарактерна для пациента тахикардия.
Общая информация
Варикозное расширение вен может осложняться массивным кровотечением без предшествующих симптомов.
Оглавление
Причиной возникновения ВРВП является застой в эзофагальных венах и повышение давления в них. Главным фактором этого является нарушение кровотока, и повышение давления в одной из трех магистральных вен.
Народные методы
Дополнением к основному лечению могут послужить средства народной медицины. Цель такой терапии — общее укрепление организма, снятие воспаления печени, желчных путей, нормализация артериального давления и работы желудочно-кишечного тракта.
При печеночных патологиях рекомендуется ежедневно утром и вечером принимать по чайной ложке меда с незначительным количеством маточного молочка, а также пергу. В медицинской литературе можно встретить советы по употреблению морковного сока (не более 1/3 стакана). Предварительно его следует разбавить кипяченой водой в соотношении 1:1. Его нужно пить за 30 минут до еды.
Помимо вышеуказанных, можно воспользоваться более сложным рецептом. Для него необходимо смешать части следующих растений:
- 1 часть ромашки;
- 1 часть корня солодки;
- 2 части листьев перечной мяты;
- 1 часть зверобоя;
- 1 часть чистотела.
Из полученной сухой смеси нужно выделить одну столовую ложку, залить ее кипятком, далее отваривать на тихом огне в течение 5 минут. После того, отвар остынет, его можно принимать внутрь. Режим дозирования: употреблять полученный препарат по 1 стакану дважды в день.
Важно помнить, что трава чистотела ядовита. Поэтому ее использование ни в коем случае не должно превышать пределов рекомендуемых дозировок.
Если пациент вдобавок страдает артериальной гипертензией, ему можно рекомендовать употребление сока алоэ. Для нормализации давления необходимо ежедневно пить по 3 капли свежего сока растения. Перед употреблением его нужно растворить в чайной ложке воды. При таком лечении целевой уровень АД должен быть достигнут через 3 месяца.
Помочь восполнить недостаток витаминов и активировать иммунитет способно применения средств на основе осиновой коры. К примеру, в домашних условиях можно приготовить отвар: следует взять столовую ложку измельченной коры, залить ее 500мл кипятка и прокипятить 10 минут на слабом огне. После снятия кастрюли с плиты, нужно укутать ее полотенцем и оставить на 3 часа. Пить готовый препарат рекомендуется по 1/2 стакана трижды в день.
Рябина известна как источник витамина Р и А. Последний в больших количествах содержится в моркови, однако в рябиновых ягодах каротина все равно больше. Кроме того, данная культура в народной медицине используется при многих заболеваниях печени. Из рябины готовят сиропы и варенье. Можно заготовить ее и впрок: высушить ягоды (в дальнейшем, плоды заливаются кипятком и принимаются три раза в сутки).
Помочь восполнить недостаток витаминов и активировать иммунитет способно применения средств на основе осиновой коры. К примеру, в домашних условиях можно приготовить отвар: следует взять столовую ложку измельченной коры, залить ее 500мл кипятка и прокипятить 10 минут на слабом огне. После снятия кастрюли с плиты, нужно укутать ее полотенцем и оставить на 3 часа. Пить готовый препарат рекомендуется по 1/2 стакана трижды в день.
Диагностика и лечение
Определяется у пациента варикозное расширение вен желудка и пищевода такими методами как:
 УЗИ исследование пищевода, органов брюшной полости;
УЗИ исследование пищевода, органов брюшной полости;- общий анализ крови;
- рентгенография с применением контраста;
- эзофагоскопическое исследование пищевода.
Устанавливая диагноз, учитывают, что кровотечение может вызвать язвенное поражение пищевода, распадающаяся опухоль или синдромом Меллори – Вейса. Это продольный разрыв слизистой верхней части желудка или дистальной области пищевода, вызванный частой рвотой.
При подтверждении диагноза ВРВ пищевода назначается лечение, соответственно степени поражения сосудов пищеводной трубки. Если болезнь обнаружена при появлении кровотечения, то лечение направленно на его остановку:
- переливание крови;
- сосудосуживающие препараты;
- кровоостанавливающие лекарства;
- электрокоагуляция пораженного сосуда;
- передавливание пораженных сосудов специальным зондом.
После этого проводятся терапевтические мероприятия, направленные на предупреждение рецидива (повтора) приступа. Если наблюдается варикозное расширение вен пищевода при циррозе печени, то поводят лечение основного заболевания. Оно направленно на восстановление функции печеночной ткани. Также больному рекомендуют отказаться от вредных привычек, избегать сильных физических нагрузок.
- Назначают антациды (лекарства, снижающие кислотность желудочного сока), чтобы предупредить излишнее раздражение слизистой пищевода.
- Вяжущие препараты, которые снимают воспаление.
- Витаминная терапия.

При диагнозе варикоз пищевода лечение медикаментами может быть дополнено хирургическим вмешательством для предупреждения рецидивов возможно проведение.
Бандаж – над варикозным расширением устанавливаются небольшие диски из резины. Склеротирование – введение кровоостанавливающего раствора в пораженную вену. Проводить процедуру нужно не менее четырех раз в год. Деваскуляризация – полностью удаляются все поврежденные вены, не поддающиеся восстановлению.
При циррозе печени больному нельзя делать классическую операцию. В этом случае проводят эндоскопическое легирование сосудов пищевода. Процедура заключается в перевязывании сосуда нейлоновыми петлями или эластичными кольцами.
Портосистемное шунтирование, при котором соединяются портальная и печеночная вены. Это дает возможность нормализовать давление в сосудах.
Бандаж – над варикозным расширением устанавливаются небольшие диски из резины. Склеротирование – введение кровоостанавливающего раствора в пораженную вену. Проводить процедуру нужно не менее четырех раз в год. Деваскуляризация – полностью удаляются все поврежденные вены, не поддающиеся восстановлению.

 УЗИ исследование пищевода, органов брюшной полости;
УЗИ исследование пищевода, органов брюшной полости;
