Общие симптомы ВПС
У всех пороков, как и у любых заболеваний, которые нарушают работу какого-то одного органа, есть общие симптомы. Их проявление зависит от тяжести заболевания и характера дефекта:
- Одышка, которая особенно заметна при кормлении ребенка, плаче и других физических нагрузках;
- Бледность или цианоз кожи — зависит от типа ВПС. Сперва ее можно заметить на губах и возле носа, а затем она распространяется дальше;
- Вялость, быстрая утомляемость;
- Ребенок плохо растет;
- Увеличение или уменьшение числа сердечных сокращений;
- Потливость;
- Медленная прибавка в весе.
- Общий артериальный ствол
Лечение врожденного порока сердца у новорожденных
03.03.2018 дети 6,246 Просмотры

Врожденный порок сердца (ВПС) – патологическое нарушение строения органа и крупных сосудов, которое произошло еще в период внутриутробного развития. Зачастую такие явления мешают полноценному кровообращению. У детей такой диагноз ставят у одного из ста новорожденных.
Общие симптомы ВПС
Тяжелые ВПС практически всегда легко обнаруживаются сразу после рождения или в течение первых месяцев жизни. Клиническая картина заболевания может включать такие признаки:
- Цианоз;
- Учащенное дыхание;
- Тяжелое дыхание, кряхтение, раздувание ноздрей;
- Отекание конечностей, появление отеков вокруг глаз, на животе;
- Одышка во время лактации.
Легкие формы ВПС могут протекать незаметно в течение многих лет, так как не имеют четко выраженных симптомов. В старшем возрасте ВПС у детей включает следующие признаки:
- Появление одышки при физических нагрузках;
- Быстрая утомляемость во время физических упражнений;
- Отекание конечностей.
- Отверстия в сердце. Образуются в стенках, которые разделяют сердечные камеры. Также появляются между кровеносными сосудами, выходящими из сердца. В результате кровь, насыщенная кислородом, смешивается с венозной (содержит большое количество углекислого газа). Это приводит к кислородному голоданию всех органов и тканей. Разновидности:
- Дефекты перегородки. Стенка, разделяющая сердечные камеры, перестает быть сплошной.
- Открытый артериальный проток. Клапан между легочной артерией (переносящей венозную кровь) и аортой (по которой движется кровь, богатая кислородом) вовремя не закрывается;
- Открытый атриовентрикулярный канал (аномалия предсердно-желудочковой перегородки) – отверстие образуется в центральной части сердца.
- Затруднение кровотока. Сосуды или клапаны сужаются вследствие ВПС, и сердечная мышца вынуждена с большей силой проталкивать кровь через них. Разновидности:
- Стеноз легочной артерии. Слишком узкий клапан, через который кровь из правого желудочка поступает в легочную артерию и далее по ней – в легкие;
- Стеноз клапана аорты. Слишком узкий клапан, через который кровь выходит из левого желудочка и поступает в аорту, после чего насыщает кислородом весь организм.
Как бьется сердце
Чтобы иметь хотя бы примерное представление о том или ином пороке, нужно представить себе нормальное сердце — как оно устроено и как работает. Многие аспекты анатомии и работы сердца освещены ранее, однако чтобы детальнее понять сущность пороков и их опасности, нужно разобраться в особенностях кровотока в малом и большом круге кровообращения.
Сердце малыша имеет четыре камеры, от которых отходят различные сосуды, приносящие или уносящие кровь. Кроме того, в сердце имеются и несколько клапанов, которые отграничивают кровь в отделах сердца в разные фазы сокращений, не давая ей осуществлять течение в обратном направлении. Именно благодаря такому строению сердца и сосудов в норме артериальная и венозная кровь ребенка не смешиваются, равно как и не смешивается кровь в большом и малом кругах кровообращения, а ток крови осуществляется в одном направлении. Это происходит таким образом:
- от тела малыша венозная кровь, богатая углекислотой, по системе полых вен (верхней и нижней) поступает в правое предсердие;
- за счет его сокращения в фазу систолы сердца открывается трехстворчатый клапан, и порция крови поступает в правый желудочек, и клапан тут же смыкается, не давая крови при сокращении желудочка затечь обратно в предсердие;
- спустя доли секунды начинает сокращаться правый желудочек, выталкивая кровь через клапан легочной артерии по направлению к легким. Хотя сосуд и называется артерией, кровь в нем венозная и богата углекислотой. В этом состоит особенность легочного круга кровообращения: там в артерии венозная кровь, а в венах — артериальная.
- в легких кровь отдает углекислоту, насыщается кислородом и по системе легочных вен (помним о сказанном выше, в венах легких кровь артериальная) поступает в левое предсердие;
- за счет сокращения левого предсердия происходит раскрытие митрального (двустворчатого) клапана и порция крови, обогащенной кислородом, попадает в левый желудочек, клапан тут же смыкается, не давая при сокращении желудочка течь крови обратно в предсердие;
- за счет сокращения стенок желудочка, самого мощного из всех отделов сердца, кровь через открывающийся аортальный клапан поступает в аорту, крупнейший магистральный ствол организма. От аорты в дельнейшем отходят все крупные артерии, питающие все отделы тела, в том числе и мозг, и само сердце.
Один сердечный цикл занимает в среднем от 0,8 секунды у взрослого до секунды у новорожденного, весь объем крови организм перекачивает за примерно полминуты. Эта несколько упрощенная схема позволит нам в дальнейшем лучше понять анатомию тех или иных пороков, их особенностей и способа исправления.
Частота встречаемости пороков растет год от года. Это связано со многими факторами — прежде всего, с уровнем развития диагностической техники и выявлением пороков у тех малышей, у кого раньше это было сделать невозможно. Но и печальная статистика тоже неумолима — здоровых детей становится все меньше.
Почему дети рождаются с пороком сердца?
Точных причин возникновения этих патологий врачи пока не выявили, но известно, что нарушения развития сердца и сосудов провоцируют такие факторы:
- Генетическая склонность.
- Хромосомные болезни.
- Хронические заболевания у будущей мамы, например, болезни щитовидной железы или сахарный диабет.
- Возраст будущей мамы больше 35 лет.
- Прием лекарств во время беременности, у которых есть отрицательное воздействие на плод.
- Неблагоприятная экологическая ситуация.
- Пребывание беременной в условиях повышенного радиоактивного фона.
- Курение в первом триместре.
- Употребление наркотических средств или алкоголя в первые 12 недель после зачатия.
- Плохой акушерский анамнез, например, выкидыш или аборт в прошлом, преждевременные предыдущие роды.
- Вирусные заболевания в первые месяцы беременности, особенно краснуха, герпесная инфекция и грипп.
Наиболее опасным для формирования сердечных пороков периодом называют срок с третьей по восьмую недели беременности. Именно в этот период у плода закладываются камеры сердца, его перегородки, а также магистральные сосуды.
В следующем видеоролике подробнее сказано о причинах, которые могут привести к врожденным порокам сердца.
У каждого ребенка развитие сердечного порока проходит такие три фазы:
- Стадию адаптации, когда для компенсации проблемы детский организм мобилизует все резервы. Если их недостаточно, ребенок погибает.
- Стадию компенсации, во время которой организм ребенка работает относительно стабильно.
- Стадию декомпенсации, при которой резервы исчерпываются, а у крохи появляется сердечная недостаточность.
В большинстве случаев при пороках сердца у новорожденного ему требуется хирургическое лечение. Операцию детям с сердечными пороками проводят в зависимости от клинических проявлений и тяжести патологии. Одним малышам показано немедленное хирургическое лечение сразу после обнаружения порока, другим выполняют вмешательство во время второй фазы, когда организм компенсировал свои силы и легче перенесет операцию.
Успех лечения и профилактика
Ранняя диагностика и тщательное следование рекомендаций детских кардиохирургов значительно улучшают прогноз при ВПС, однако далеко не во всех случаях. Основным показателем, позволяющим делать какие-либо предположения, выступает вид порока и его тяжесть. Если ребенок доживает до 2–3 лет, шансы на выздоровление или улучшение состояния существенно возрастают. Смертность в таком случае составляет около 5% от общего количества больных. Уходом за детьми занимаются родители в домашних условиях или же медперсонал кардиологических отделений.
Учитывая, что распространенными провоцирующими факторами ВПС выступают генетические нарушения, женщинам рекомендуется внимательно относится к беременности и по возможности готовиться к ней заранее. Особенно это касается семейных пар из групп риска.
До планируемого зачатия обоим партнерам нужно:
- сдать необходимые анализы;
- вылечить сопутствующие заболевания;
- отказаться от вредных привычек;
- пропить витаминные комплексы.
После наступления беременности нужно как можно раньше встать на учет в женской консультации, регулярно посещать гинеколога и проходить обследование. Особое внимание стоит уделить генетическим скринингам, которые делаются в каждом триместре.
Ранее всем детям с ВПС рекомендовали полный отказ от физических нагрузок. Сейчас вести обычную двигательную активность разрешено малышам, которые:
- прошли хирургическую коррекцию нарушения;
- не имеют одышки, тахикардии, повышенного АД и других негативных симптомов.
Таким детям не повредит спортивная ходьба и плаванье, а вот профессиональный спорт при ВПС – табу, независимо от самочувствия.
Нужен ли будет специальный уход за детьми с ВПС, будет зависеть от типа дефекта и результата лечения.

Нужен ли будет специальный уход за детьми с ВПС, будет зависеть от типа дефекта и результата лечения.
Тетрада Фалло
Наиболее тяжелый порок, включающий в себя сразу четыре аномалии:
- стеноз (сужение) легочной артерии;
- дефект межжелудочковой перегородки;
- декстрапозиция аорты;
- увеличение правого желудочка.

Современные методики позволяют лечить подобные изъяны, но ребенок с таким диагнозом пожизненно находится на учете у кардиоревматолога.
Лечение, его тактика, будет зависеть от степени тяжести порока и от того, в какой фазе находится его развитие. Всего их выделяют три: аварийная, фаза компенсации и декомпенсации.
Причины врожденных пороков сердца
Современная медицина до настоящего времени не знает точных причин врожденных пороков в том или ином случае. Специалисты придерживаются мнения, что это – совокупность нескольких факторов:
- Мутации хромосом на генном уровне. На их долю приходится около 10% ВПС.
- Вирусные инфекции, которые женщина перенесла во время беременности. К ним относят краснуху, токсоплазмоз, энтеровирус, грипп и пр. Вирусы представляют наибольшую опасность для беременной в первом триместре.
- Серьезные хронические заболевания беременной, такие, как красная волчанка, сахарный диабет, эпилепсия и др.
- Возраст беременной больше 35 лет. Эта основание не относится к числу главных, однако женщины этой возрастной группы находятся в зоне риска. Чем старше возраст женщины, тем больше у нее приобретенных заболеваний. Иммунитет и защитные силы становятся слабее, больше риска заболеть во время беременности. Слишком молодые родители также подвержены опасности.
- Тяжелая экологическая ситуация в районе проживания родителей. Это может быть радиационный выброс, облучение, сильное загрязнение воздуха металлами и иными вредными веществами и пр. Данный фактор не является первопричиной и воздействует на организм будущего малыша в комплексе с другими.
- Употребление сильнодействующих препаратов во время беременности. К ним относятся мощные обезболивающие, гормональные и другие средства. Применение практически любого лекарства беременной должно быть согласовано с курирующим врачом.
- Курение, употребление алкоголя и наркотиков беременной. Согласно статистике, курящие девушки на 60% имеют больше шансов родить ребенка с пороком сердца. Пассивное курение также является негативным фактором.
- Замершие ранее беременности или рождение мертвого плода. Возможно, они были следствием патологии сердца.
- Нередко ВПС является частью другой, не менее серьезной патологии (синдрома Дауна, Марфана и др.).
- Наследственность играет большую роль в формировании плода. Если у одного из родителей имеется патология, то риски, что у малыша обнаружится порок, повышаются.
Наибольшей опасности плод подвергается на сроке от двух до семи недель беременности. В эти сроки закладываются основные органы, в том числе и сердце с его элементами. Предупредить ВПС практически невозможно, но риски можно существенно снизить.

- Мутации хромосом на генном уровне. На их долю приходится около 10% ВПС.
- Вирусные инфекции, которые женщина перенесла во время беременности. К ним относят краснуху, токсоплазмоз, энтеровирус, грипп и пр. Вирусы представляют наибольшую опасность для беременной в первом триместре.
- Серьезные хронические заболевания беременной, такие, как красная волчанка, сахарный диабет, эпилепсия и др.
- Возраст беременной больше 35 лет. Эта основание не относится к числу главных, однако женщины этой возрастной группы находятся в зоне риска. Чем старше возраст женщины, тем больше у нее приобретенных заболеваний. Иммунитет и защитные силы становятся слабее, больше риска заболеть во время беременности. Слишком молодые родители также подвержены опасности.
- Тяжелая экологическая ситуация в районе проживания родителей. Это может быть радиационный выброс, облучение, сильное загрязнение воздуха металлами и иными вредными веществами и пр. Данный фактор не является первопричиной и воздействует на организм будущего малыша в комплексе с другими.
- Употребление сильнодействующих препаратов во время беременности. К ним относятся мощные обезболивающие, гормональные и другие средства. Применение практически любого лекарства беременной должно быть согласовано с курирующим врачом.
- Курение, употребление алкоголя и наркотиков беременной. Согласно статистике, курящие девушки на 60% имеют больше шансов родить ребенка с пороком сердца. Пассивное курение также является негативным фактором.
- Замершие ранее беременности или рождение мертвого плода. Возможно, они были следствием патологии сердца.
- Нередко ВПС является частью другой, не менее серьезной патологии (синдрома Дауна, Марфана и др.).
- Наследственность играет большую роль в формировании плода. Если у одного из родителей имеется патология, то риски, что у малыша обнаружится порок, повышаются.
Осложнения при врожденном пороке сердца
Рождение ребенка — ответственный этап в жизни родителей. В первые часы, дни и недели жизни малыша за ним нужен особенный уход. Некоторое время мама и грудничок находятся под присмотром квалифицированного медицинского персонала, а затем, если у врачей нет подозрений относительно здоровья малыша, его и маму могут выписать домой. И тут уже сами родители должны следить за ребенком и отмечать все необычные проявления и симптомы, если таковые появятся. Важно своевременно обратиться к врачу, как только обнаружены первые признаки проблемы. Если действовать недостаточно быстро, последствия будут неблагоприятными, у ребенка могут появиться серьезные проблемы со здоровьем.
Дети, у которых был диагностирован порок сердца, часто страдают и от дополнительных заболеваний. Сюда нужно отнести анемию, ишемическую болезнь и различные инфекционные заболевания. Если сердце функционирует не так, как положено, это может привести к развитию дефектов в работе многих внутренних органов. Часто на фоне ВПС появляются проблемы с головным мозгом и центральной нервной системой.
Еще одним серьезным осложнением врожденного порока сердца является эндокардит инфекционного характера. Данное заболевание представляет собой воспаление сердечной оболочки. Болезнь может перейти от области сердца на печень, почки и селезенку. Чтобы не допустить развития инфекционного эндокардита, необходимо принимать антибиотики. Они назначаются лечащим врачом, а их прием будет особенно актуальным в то время, когда малыша готовят к операции. Антибиотики не дадут бактериям проникнуть в детский организм при хирургическом вмешательстве.
Родители ребенка, у которого был диагностирован врожденный порок сердца, должны понимать, что их малыш подвержен различным болезням в значительно большей степени, чем большинство других деток. В связи с этим необходимо внимательно относиться к укреплению иммунной системы ребенка, правилам гигиены и всему остальному, что может спровоцировать осложнения при ВПС.
- ультразвуковое обследование
- эхокардиограмму
- электрокардиограмму
Причины врожденных и приобретенных пороков сердца у новорожденных
В своем большинстве врожденные пороки сердца развиваются из-за неблагоприятного влияния окружающей среды на маму и плод во время беременности. К такого рода влияниям кардиологи относят:
- генетические факторы риска;
- внутриутробные инфекционные процессы;
- возрастной барьер родителей (старше 35 для женщин и старше 50 лет – для мужчин);
- факторы экологии (радиационный фон, мутагенные агенты и т. п.);
- воздействие токсинов (тяжелые металлы, кислоты, спирты, альдегиды и т. п.);
- прием медикаментов;
- мамины болезни в период гестации (тяжелый токсикоз, сахарный диабет и т. п.).
В группе риска по возникновению врожденного порока сердца находятся такие детки:
- с имеющимися генетическими болезнями (в том числе, синдромом Дауна);
- появившиеся на свет вследствие преждевременных родов;
- с любыми другими пороками развития органов и систем.

Главными причинами появления приобретенных пороков сердца у новорожденных врачи называют:
- стрептококковую инфекцию (из-за ревматических поражений организма);
- тяжелую гипертонию;
- кардиомиопатия;
- токсические поражения внутренней, средней и внешней оболочек сердца;
- дисфункцию проводящей системы главного органа кровообращения;
- травмы и опухоли (в чрезвычайно редких случаях).
- стеноз и/или недостаточность митрального (двустворчатого) клапана;
- патология трикуспидального (трехстворчатого) клапана;
- стеноз и недостаточность аортальных клапанов;
- патология клапанов легочной артерии.
Признаки
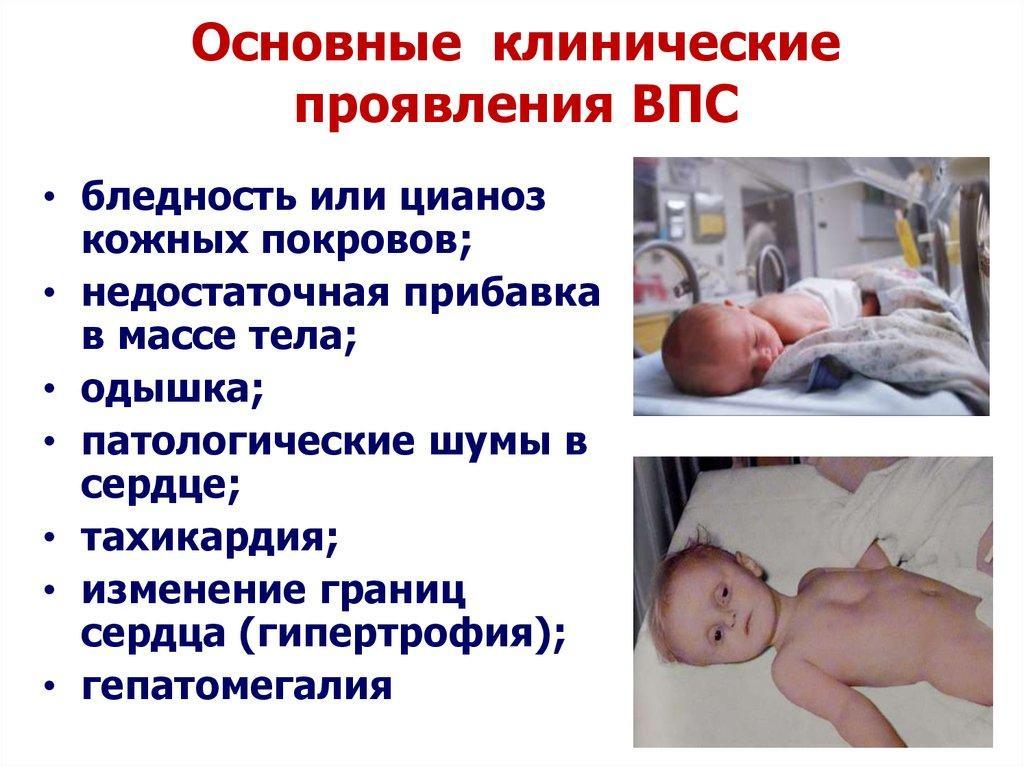
Основными признаками врожденного порока сердца могут быть такие симптомы:
- синюшность или бледность наружных кожных покровов (чаще в области носогубного треугольника, на пальцах и стопах), которая особенно сильно проявляется во время грудного вскармливания, плача и натуживания;
- вялость или беспокойство при прикладывании к груди;
- медленная прибавка в весе;
- частое срыгивание во время кормления грудью;
- беспричинный крик;
- приступы одышки (иногда в сочетании с синюшностью) или постоянно учащенное и затрудненное дыхание;
- беспричинная тахикардия или брадикардия;
- потливость;
- отеки конечностей;
- выбухание в области сердца.
При обнаружении таких признаков родители ребенка должны незамедлительно обратиться к врачу для обследования ребенка. При осмотре педиатр может определить сердечные шумы и рекомендовать дальнейшее лечение у кардиолога.
Для диагностики детей с подозрением на врожденный порок сердца применяется комплекс таких методик исследования:
Классификация
Классификация в медицинской практике порока сердца у новорожденного подразделяется на 3 категории.
- Транспозиция (вены смещаются на место артерий и наоборот).
- Тетрада Фалло (патологическое увеличение правого желудочка из-за смещения аорты в правую сторону).
- Атрезия (просвет в легочной артерии в этом случае зарастает).

- Патология перегородки, которая располагается между предсердиями.
- Патология перегородки между желудочками сердца у новорожденного.
- Видами ВПС также является стеноз (слишком узкий или слишком широкий клапан аорты).
- Недостаточность одного из клапанов.
С дефектами может родиться любой ребенок, главное это вовремя обнаружить и начать проводить терапию. Классификация патологии различается по симптомам.
Лечение ВПС должно быть комплексным. В особо тяжелых случаях может потребоваться операция. Если у ребенка есть такой диагноз, то после рождения и до 1 года его следует обследовать у педиатра и кардиолога каждые три месяца. После 1 года — раз в 6 месяцев.
Причины и последствия, лечение порока сердца у новорождённого


- Чистим лицо в домашних условиях от прыщей и черных точек – 17.04.2019
- Какую смесь лучше выбрать для новорождённого при смешанном вскармливании: советы мам! – 16.06.2017
- Как получить СНИЛС на новорождённого ребенка: список необходимых документов – 09.06.2017
Для родителей большим шоком является диагноз: врождённый порок сердца (ВПС). В первые минуты кажется, что мир рухнул. Но не стоит отчаиваться.
Для родителей большим шоком является диагноз: врождённый порок сердца (ВПС). В первые минуты кажется, что мир рухнул. Но не стоит отчаиваться.
Виды и классификация патологии
Разновидностей ВПС очень много (насчитывается более 100 различных видов), однако, чаще всего встречаются такие разновидности как.
Патология считается одной из разновидностей ВПС, однако, проявляется она, как правило, у детей более старшего возраста. Заболевание возникает в том случае, когда в аортальном клапане образуются всего лишь 2 створки, в то время, когда в норме их должно быть 3.
Причины

Грипп в период беременности
Врожденные пороки сердца могут возникать по нескольким причинам. Среди возможных факторов, играющих роль в их формировании, выделяют следующие:
- Наследственность. Вероятность рождения больного ребенка возрастает в том случае, если у близких родственников имеются сердечные пороки врожденного типа.
- Инфекции в период беременности. Опасность для беременной женщины и плода могут представлять такие инфекционные заболевания как грипп, корь, краснуха, герпес и др.
- Вредные привычки будущей мамы. Злоупотребление алкоголем, курение, прием наркотиков оказывают отрицательное влияние в период формирования сердечно-сосудистой системы, и могут стать причиной рождения ребенка с сердечной патологией.
- Производственные вредности. Вдыхание паров тяжелых металлов, работа на автозаправочной станции при контакте с топливом и другие производственные вредности могут негативно влиять на развитие плода.
- Запрещенные препараты во время беременности: антидепрессанты, фенитоины, кумарины и др.
- Сахарный диабет, системная красная волчанка у беременной.
Причиной приобретенных пороков сердца у новорожденных детей и детей более старшего возраста являются заболевания и травмы, которые затрагивают сердечно-сосудистую систему. Наиболее часто к формированию приобретенных пороков сердца могут привести такие инфекционные заболевания как ревматический эндокардит, инфекционный эндокардит, сепсис, травмы грудной клетки с вовлечением сердечно-сосудистой системы.
Причиной приобретенных пороков сердца у новорожденных детей и детей более старшего возраста являются заболевания и травмы, которые затрагивают сердечно-сосудистую систему. Наиболее часто к формированию приобретенных пороков сердца могут привести такие инфекционные заболевания как ревматический эндокардит, инфекционный эндокардит, сепсис, травмы грудной клетки с вовлечением сердечно-сосудистой системы.


