Рентгенография ТБС: особенности проведения, диагностические возможности и расшифровка
Рентген тазобедренного сустава – это простой метод визуализации, который доступен и широко применяется в ортопедии и травматологии. С его помощью выявляют переломы, вывихи, подвывихи и грубые дефекты в строении костной ткани. Но рентгенография малоинформативна на ранних стадиях остеоартроза, при поражениях связочно-капсульного аппарата сустава. Она не позволяет увидеть мягкие ткани, в чем сильно уступает магнитно-резонансной томографии.

Место рентгенографии в диагностике заболеваний ТБС
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
В современной медицине популярны высокоточные визуализирующие методы исследования (МРТ, КТ). Врачи используют их все чаще, пренебрегая традиционной рентгенографией. На прием к травматологам нередко приходят пациенты, имеющие на руках только результаты МРТ, но не имеющие рентгенограммы. Такая ситуация выглядит странно и нелогично.
Поскольку рентгенография — недорогой метод исследования, ее используют на первичном уровне медицинской помощи. Семейный врач или терапевт имеет право назначить пациенту только рентген. На КТ и МРТ больного могут направлять травматолог, ортопед, хирург, другой узкий специалист (если это необходимо).
Если вы впервые обратились к врачу с жалобами на боли в ТБС, а он сразу же назначил вам МРТ – не спешите выкладывать круглую сумму за дорогое обследование. Подобное назначение обычно неоправданно. Вам лучше сходить на консультации к другим специалистам.
- низкая цена;
- доступность;
- быстрота обследования;
- возможность наблюдать патологию в динамике;
- безопасность при грамотном назначении.
Рентгенография позволяет диагностировать многие заболевания и травматические повреждения ТБС. Более точные визуализирующие методы исследования обычно требуются для уточнения диагноза и выбора тактики лечения. Иногда рентгенография бессильна в диагностике незначительных изменений в суставе, сопровождающихся болевым синдромом. Поэтому при сильных болях неизвестной этиологии пациентам могут назначать МРТ, КТ или УЗИ.
В чем основные различия между КТ и МРТ? Магнитно-резонансная томография позволяет выявить повреждения суставной капсулы, связок и мягких тканей. На компьютерных томограммах хорошо визуализируются мелкие костные дефекты, которые не видны на рентгене.
Насколько безопасно обследование
При исследовании ТБС организм получает сравнительно небольшую дозу радиации, которая не превышает 1,5 миллизиверт. Подобное облучение не способно навредить здоровому человеку. Но рентген тазобедренных суставов разрешается делать не чаще 1 раза в 6 месяцев. Беременным рентгенографию можно назначать только в крайних случаях.
Безопасная доза рентгеновского облучения для взрослого здорового человека составляет 3-4 мЗ в в год. 2-2,5 миллизиверта в год каждый из нас получает из внешней среды. Источники радиации — солнечные и космические лучи, почва, еда, вода и даже воздух.
Возможности рентгенографии
В ортопедии и травматологии рентгенологическое исследование используют для диагностики деформирующего коксартроза, артритов, асептического некроза головки бедренной кости, костных новообразований, вывихов, переломов шейки бедра и т. д. Рентгтенография позволяет подтвердить наличие патологии, но не всегда дает достаточно информации. Нельзя, например, получить послойное изображение тканей, из-за чего врачи не могут определить точную локализацию патологических изменений.
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Симптомы и синдромы, которые выявляют с помощью рентгенографии:
- сужение суставной щели. Признак дистрофических изменений суставных хрящей. Этот симптом выявляют у больных с деформирующим остеоартрозом и хроническими артритами;
- остеопороз. Снижение плотности костей. Характеризуется уменьшением количества костных балок в единице объема костной ткани. Патология развивается в пожилом возрасте. Сам остеопороз протекает бессимптомно, но на его фоне зачастую развивается деформирующий остеоартроз и переломы шейки бедра;
- деструкция. Возникает вследствие инфекционного процесса. Характеризуется разрушением участков кости с их дальнейшим замещением гноем, грануляциями или опухолевой тканью. Наличие деструкции может указывать на парапротезную инфекцию, остеомиелит, злокачественные новообразования;
- некроз. Неинфекционное омертвение костной ткани. Чаще всего участки некроза появляются в области головки бедренной кости. Причина – возрастное ухудшение кровотока и обмена веществ.
Выявление того или иного признака на рентгенограмме косвенно указывает на определенную патологию. Часто для постановки диагноза врачу хватает данных анамнеза, осмотра и рентгенографического исследования.
Многие из вас интересовались, что лучше – рентген или МРТ тазобедренного сустава? Магнитно-резонансная томография дает больше возможностей визуализации, а доза облучения при обследовании практически равна нулю. Но МРТ является недешевым методом. В Москве стоимость обследования колеблется в пределах 3000-7000 рублей.
Как делают рентген тазобедренного сустава
Чтобы получить исчерпывающие сведения о состоянии пациента, ему делают обзорную рентгенограмму таза в прямой проекции. Проведение рентгенографии только одного сустава является ошибкой. Для полноценного анализа рентгенологу необходимо видеть снимки обоих ТБС. Часто выявить патологию ему помогает именно сравнение.
- Подготовка. Перед рентгеном тазобедренного сустава пациенту не нужна специальная подготовка. В кабинете рентгенолога больному требуется только снять с себя одежду и лечь на стол в то положение, которое укажет врач.
- Проведение исследования. Для получение обзорной рентгенограммы пациента укладывают на спину. Таз исследуемого не должен наклоняться и поворачиваться. Чтобы получить правильное отображение шеечно-диафизарного угла, рентгенолог разворачивает обе стопы больного кнутри на 15 градусов. Установив рентгеновскую трубку, он выходит из комнаты и делает снимок.
Рис 1. Укладка пациента при выполнении обзорной рентгенографии в прямой проекции.
- а — положение исследуемого и расстояние до рентгеновской трубки;
- b — направление луча при исследовании.
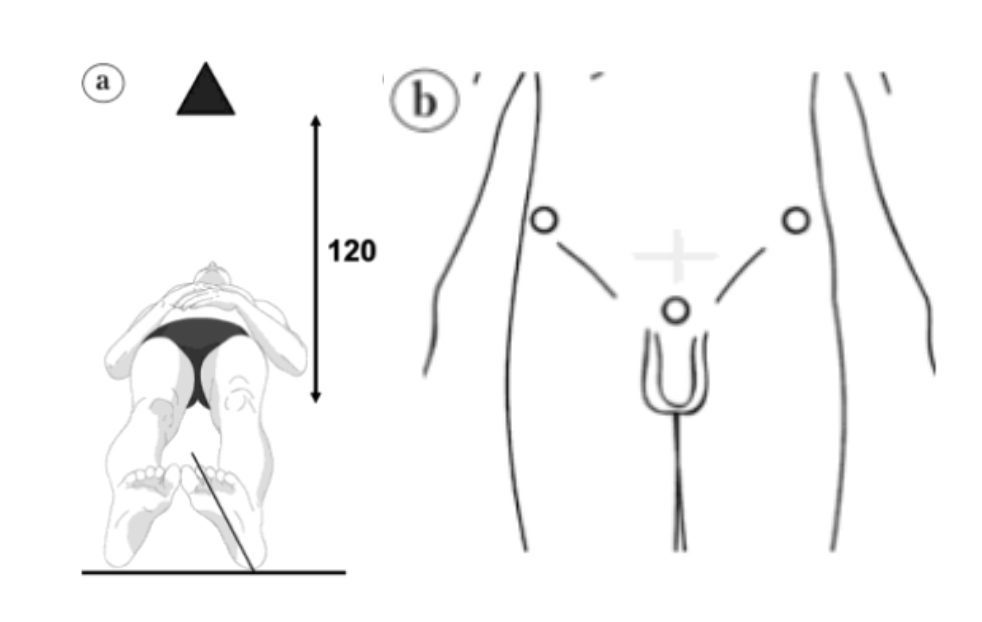
Помимо обзорного снимка, пациенту также делают рентгенографию больного сустава в боковой проекции. Существует несколько методик его получения. Выбор какой-либо из них зависит от того, какие структуры сустава требуется визуализировать. Исследование может проводиться как стоя, так и в лежачем положении.
Расшифровка результатов
Получив снимки, рентгенолог анализирует и описывает их. Записав результаты, он отдает рентгенограммы и заключение пациенту на руки. Тот идет с ними на консультацию к травматологу или ортопеду. Специалист еще раз анализирует снимки и, учитывая другие имеющиеся данные, определяет диагноз.
При расшифровке рентгена тазобедренных суставов у ребенка необходимо учитывать его возраст. Это нужно, чтобы наличие зон роста и возрастных особенностей строения ТБС не привело к диагностическим ошибкам.
Наиболее частые изменения на рентгенограммах и их описание:
УЗИ, МРТ, КТ, рентген тазобедренного сустава – что лучше?


Лабораторные анализы, МРТ, КТ, рентген – вот далеко не полный перечень способов диагностики заболеваний тазобедренных суставов, и каждый из них лучше подходит при той или иной патологии. Обследование суставов таза и бедра обычно начинается с приема у ортопеда, в ходе которого врач оценивает походку, проверяет нарушения внутренней ротации, сгибания, разгибания и отведения, наличие болезненности при пальпации и пассивных движениях. По результатам осмотра доктор скорее всего поставит первичный диагноз и, если нужно, даст направление на лабораторные исследования и аппаратную диагностику.
В медицинских центрах Санкт-Петербурга наиболее распространенными инструментальными способами диагностики тазобедренного сустава являются:
- УЗИ тазобедренного сустава.
- Рентгенография.
- КТ тазобедренного сустава.
- МРТ тазобедренного сустава.
Содержание статьи:
- Что лучше – МРТ или рентген тазобедренного сустава?
- Что лучше – УЗИ или МРТ тазобедренного сустава?
- МРТ или КТ тазобедренных суставов – что лучше?
- Недостатки МРТ тазобедренного сустава
Лабораторные обследования в общем и целом менее информативны, чем визуализация состояния сустава и костей посредством томографии, рентгена или УЗИ, но при некоторых системных ревматических заболеваниях они играют важную роль. Например, ортопед-ревматолог или ревматолог может назначить сдачу:
- антинуклеарных антител (АНА) и антител к двухцепочечной ДНК;
- антинейтрофильных цитоплазматических антител (АНЦА) ;
- ревматоидного фактора и антител к циклическому цитруллинированному пептиду (АЦЦП); HLA-B27 при спондилоартропатиях,
чтобы провести диагностику аутоиммуных заболеваний суставов или выявить воспалительные процессы.
Что лучше – МРТ или рентген тазобедренного сустава?
Рентген сустава – это метод в основном экстренной диагностики при травме бедра. Рентген-аппаратами оснащено большинство травмпунктов в СПб. Рентгенография позволяет быстро определить костные нарушения. Однако при заболеваниях суставов кости обычно не поражаются, поэтому рентген для диагностики патологий тазобедренного сустава – малоинформативный метод сканирования. Врач скорее всего назначит уточняющую МРТ для верификации диагноза, если рентгенография показала наличие патологии. В отличие от рентгена, который визуализирует исключительно нарушения костной ткани, МРТ хорошо показывает все анатомические структуры, которые входят в состав тазобедренного сустава или находятся в близкорасположенной области.
Магнитно-резонансная томография является профилирующим методом обследования в суставной хирургии. Томографию сустава назначают перед операциями, чтобы получить детализированный атлас расположения нервов и сосудов, четкое изображение всех частей сустава и локализации очагов патологии. Такая информация позволяет хирургу составить подробный план предстоящего хирургического вмешательства и избежать врачебных ошибок.
После протезирования МРТ тазобедренного сустава используют, чтобы убедиться в правильном расположении суставного протеза.
Этот метод диагностического исследования применяют, чтобы скорректировать план терапевтического процесса и посмотреть, насколько те или иные лечебные мероприятия являются результативными.
Если перед вами стоит вопрос, как диагностировать тазобедренный сустав – на рентгене или МРТ, в 99% случаев более информативным и предпочтительным способом диагностики будет магнитно-резонансное исследование.
Первичный прием
ОРТОПЕДА
ВСЕГО 1800 рублей!
(подробнее о ценах ниже )
Что лучше – УЗИ или МРТ тазобедренного сустава?
МРТ или КТ тазобедренных суставов – что лучше?
КТ тазобедренного сустава лучше, чем МРТ, покажет костную патологию. Она позволяет выявлять первичные и метастатические опухоли костей, остеомиелит, некроз костной ткани, кальциноз околосуставных тканей (при кальцифицирующих тендинитах). При подозрении на ревматоидный артрит, подагру или остеоартроз с помощью КТ можно выявить эрозии, костные кисты, а также сужение суставной щели и остеофиты. При псевдоподагре на снимках компьютерной томографии хорошо визуализируются отложения кристаллов пирофосфата кальция в суставном хряще. КТ тазобедренных суставов за одно обследование комплексно покажет:
- перелом или дислокацию бедра, вызванные травмами или падением;
- степень плотности костной ткани, а также поможет обнаружить раннюю резорбцию кости, которая может стать причиной перелома.
Магнитно-резонансное исследование лучше, чем КТ, показывает мягкие и суставные структуры бедра. Она позволяет оценить состояние хряща, который покрывает бедренную головку и вертлужную впадину, обнаружить его мелкие трещины и дефекты, вызывающие артрит тазобедренного сустава. С помощью МРТ бедра проводят тщательный анализ состояния самой уязвимой части сустава – головки бедренной кости. На полученных изображениях четко видно деформацию или нестабильное положение головки, а также хорошо прослеживается состояние кровеносных сосудов, которые проходят вдоль шейки бедра.
МРТ позволяет диагностировать болезнь Пертеса, которая возникает из-за недостаточности кровоснабжения шейки бедра вследствие ущемления или разрыва кровеносных сосудов.
Сканирование с помощью магнитно-резонансного томографа визуализирует признаки саркомы Юинга – это злокачественная опухоль, которая может влиять на устойчивость бедер и чаще всего поражает мужчин в детском и раннем взрослом возрасте.
МР-исследование используют для тщательного обследования злокачественных опухолей, чтобы увидеть степень расширения кости и мягких тканей опухоли и проследить ее связь с близлежащими анатомическими структурами.
На снимках МРТ тазобедренного сустава хорошо видны участки растяжения связок, разрывы или утолщения сухожилий, воспалительные процессы в мышечной ткани.
Обследование на томографе позволяет найти места ущемления нервов, диагностировать тромбоз глубоких вен бедра, что может стать причиной легочной эмболии, если эти сгустки с током крови достигнут сосудов, питающих легкие.
МРТ является лучшим методом диагностики таких патологий опорно-двигательного аппарата, как импиджмент синдром тазобедренного сустава, бурсит, абсцесс, тендинит.
Недостатки МРТ и КТ тазобедренного сустава
Основным недостатком КТ тазобедренного сустава является лучевая нагрузка на организм. В среднем она составляет 2-3 мЗв за одно сканирование. Поэтому компьютерная томография строго противопоказана беременным женщинам на любом сроке вынашивания и не желательна для детей малого возраста (до 7 лет).
Когда что лучше – УЗИ, МРТ, КТ, рентген тазобедренного сустава




Современные способы визуализации патологических отклонений тазобедренного сустава поражают воображение – томография, ультразвук, рентген. Учитывая их количество, возникает вопрос, чем руководствуются врачи, выбирая, что лучше: УЗИ, МРТ, КТ или рентген в качестве метода диагностики. Какое из обследований стоит пройти, чтобы оценить реальную картину происходящего, и как это влияет на здоровье и способ лечения заболеваний тазобедренного сустава.
Что лучше МРТ или рентген тазобедренного сустава

Давно и успешно используемый, но при этом простой, быстрый и дешевый способ исследования с помощью малой дозы рентгеновских лучей. Рентген тазобедренного сустава проводится в качестве первичной диагностики и позволяет увидеть переломы, в том числе – шейки бедра, вывихи, деформации кости, аномальный рост кости или костные изменения, а также проследить наличие посторонних предметов в мягких тканях, окружающих кость.
Рентген тазобедренного сустава назначают при четкой симптоматике, указывающей на перелом или вывих костей тазобедренного сустава, таких, как очень сильная боль с частичной или полной потерей подвижности, хромота. Рентген широко используется в качестве контроля срастания костей после перелома и перед ортопедическими операциями, связанными с протезированием.
К сожалению, возможности рентгена ограничены лишь оценкой ущерба, нанесенного костям. Для диагностического исследования мягкой ткани и связок требуется дополнительное введение контрастного вещества, и результаты менее информативны, чем при МРТ тазобедренных суставов. Помимо этого двухмерные рентгеновские снимки грешат статичностью, оставляя слепые зоны, что не позволяет врачу четко оценить функциональное состояние тазобедренного сустава. Далеко не всегда рентген эффективен как способ диагностического исследования остеопороза, поскольку определяет его, когда потери костной ткани уже превышают 20%. В качестве диагностического обследования врач не назначит рентген беременных женщинам, чтобы не причинить вред плоду.


Что лучше – МРТ или КТ тазобедренного сустава
КТ тазобедренного сустава можно назвать усовершенствованной рентгенографией, поскольку сканирование проводится с помощью не одного, а нескольких пучков рентгена, которые влияют на тело с разных ракурсов. Благодаря специализированной рентгеновской установке КТ и сложным компьютерным программам врачам удается получить объемные послойные изображения тазобедренного сустава в поперечной плоскости. Снимки при КТ тазобедренного сустава выглядят, как если бы вы разрезали сустав на множество тонких поперечных плоскостей. Такие изображения более информативны и позволяют обнаружить заболевания суставов или патологические изменения в них, пропущенные рентгеном.
Поскольку рентген не эффективен в отношении мягкой ткани, для визуализации мышц, связок и сосудов при КТ используют контрастное вещество на основании йода, которое, при введении, позволяет увидеть раннее затемненные участки. Диапазон возможностей КТ-томографии охватывает как исследования сложных переломов, так и диагностику врожденных аномалий, некроза, остеомиелита, опухолей, дисплазии и травматического поражения костной и мягких тканей. Еще одним плюсом диагностики является скорость, с которой получают снимки. В среднем процедура занимает не более 10 минут, из-за чего медики предпочитают её использовать в случае чрезвычайных ситуаций, когда необходимо срочное хирургическое вмешательство.

Тем не менее, недостатков в КТ не меньше, чем достоинств. В первую очередь, это рентгеновское облучение, затем следует контрастное вещество, которое противопоказано вводить людям, страдающим почечными заболеваниями и тем, кто плохо реагирует на йод. Даже те пациенты, кто не страдает аллергией на йод, могут чувствовать недомогания после проведения процедуры или давать неожиданные аллергические реакции. А без контраста при КТ томографии недоступна диагностика состояния связок тазобедренного сустава, нервных окончаний, сосудов и мышц, окружающих сустав.


Когда МРТ тазобедренных суставов лучше, чем рентген и КТ
МРТ тазобедренного сустава по эффективности соперничает с КТ, а в некоторых аспектах и опережает компьютерную томографию. Используя магнитное поле и радиочастотные волны, она, без помощи контрастного вещества, способна исследовать как кости, так и мягкие ткани – связки, сухожилия, нервы и сосуды. Дело в том, что боль, сопровождающая заболевания тазобедренного сустава, не всегда прямо указывает на патологический процесс именно в этой области, и требуется дифференциальная диагностика, на которую способна МРТ.
Часто патология тазобедренного сустава не связана напрямую с нарушением костной ткани, а зависит от мышечных деформаций, недостатков сосудистой деятельности, ущемления нервов, растяжений или несостоятельности связок и сухожилий.
То, что не под силу другим методам диагностики, с успехом делает МРТ.
МР-томографию часто используют для дифференциальной диагностики осложнений и контроля лечебного процесса.
Процедура занимает от 20 минут до часа, не вызывает неприятных ощущений, абсолютно безопасна для здоровья и не вызывает осложнений. Противопоказанием является наличие в теле пациентов имплантов из металла, а именно: сердечные клапаны, имплантируемые дефибрилляторы и сердечные стимуляторы, металлические протезы, штифты, ушные импланты и электронные устройства.
Рентгенография тазобедренного сустава
Тазобедренный сустав является сложным многоосным сочленением, которое выполняет сгибание/разгибание, отведение/приведение, пронацию и супинацию бёдер и принимает на себя серьёзную нагрузку. Любые нарушения в его функционировании не только приводят к серьёзному дискомфорту для человека, но и могут стать причиной развития серьёзных нарушений. Рентген тазобедренного сустава (ТБС) — это неинвазивный диагностический метод, ценность которого сложно переоценить.
Он нашёл широкое применение в разных областях медицины, включая травматологию, ревматологию, ортопедию, гнойную хирургию для диагностики заболеваний и последствий перенесённых травм, для определения объёма предстоящей операции или эффективности проведённого лечения. Процедура достаточно безопасна, высокоэффективна и проста, но при этом позволяет получить ценные данные о состоянии ТБС пациента.
Если не знаете, где сделать рентген тазобедренного сустава, но хотите быть уверены в том, что диагностика будет проведена на достойном качественном уровне, обращайтесь в диагностический центр многопрофильной клиники ЦЭЛТ.
Показания и противопоказания к рентгенографии тазобедренных суставов
Диагностику ТБС проводят при многих заболеваниях опорно-двигательного аппарата. Она позволяет выявить патологические состояния сустава, которые наступили вследствие:
- Перенесённых травм: вывихов, трещин и травм;
- Дегенеративно-дистрофического заболевания — остеоартроз;
- Отмирания костной ткани головки бедра — некроз;
- Новообразований костной ткани ТБС;
- Патологий воспалительной этиологии: артритов, остемиелита;
- Врождённых аномалий в виде гипоплазии или дисплазии;
- Нарушения обменных процессов, которые представлены такими заболеваниями, как остепороз и подагра.
Помимо этого, рентгенография таза и тазобедренных суставов проводится в рамках предоперационной подготовки с целью определить объём вмешательства и его тактику.
Несмотря на то, что доза облучения при проведении диагностики минимальна и не причиняет вреда человеческому организму, к процедуре прибегают только в крайних случаях — если:
- пациентка беременна или кормит грудью;
- больной находится в тяжёлом состоянии;
- если пациенту не исполнилось 15-ти лет;
- если пациента получил высокую дозу облучения за последние 12 месяцев;
- при заболеваниях щитовидной железы.
Что касается противопоказаний при использовании рентгеноконтрастных веществ, то они, помимо вышеперечисленного, заключаются в следующем:
- индивидуальная непереносимость составляющих контраста;
- тяжёлая почечная и печёночная недостаточность;
- непроходимость кишечника;
- нарушения свёртываемости крови;
- сахарный диабет в тяжёлой форме.
Подготовка к рентгенографии тазобедренных суставов
Исследование ТБС с применением рентгена не требует от пациента специфической подготовки. Как и большинство исследований, в которых диагностируемая область расположена возле кишечника, подготовка направлена на снижение газообразования, поскольку газовые среды негативно влияют на качество визуализации. За несколько дней до проведения процедуры пациенту нужно исключить из рациона продукты, способствующие повышенному газообразованию, а также по рекомендации врача принимать активированный уголь или другие адсорбенты.
Проведение рентгенографии ТБС
Стандартная рентгенография тазобедренного сустава проводится в 2-х проекциях. Помимо прямой используют вспомогательную, которая может быть боковой или задней косой, предусматривающей отведение бедра. Выбор, в данном случае, зависит от целей исследования и характера нарушений у пациента.
Рентгенография тазобедренного сустава в прямой проекции
Пациент принимает положение лёжа на спине, выпрямив нижние конечности. Стопа со стороны поражения должны быть повёрнута кнутри. Такое положение тела пациента обеспечивает хороший обзор медиальной части шейки бедра и даёт возможность определить медиальные переломы.
Рентгенография ТБС в косой проекции
Пациент принимает положение лёжа на спине, поражённая конечность согнута в колене и повёрнута кнаружи при косой проекции. В случае, если имеется подозрение на перелом бедра, локализующийся в области шейки, косую проекцию не используют, поскольку она может привести к смещению отломков кости и усугубить ситуацию.
Рентгенография ТБС в боковой проекции
Пациент принимает положение лёжа на спине, поражённая конечность согнута в колене и бедре под углом 90°. Под пятку ставят специальную подставку, трубку рентгена располагают сбоку со стороны здоровой ноги.
Рентген ТБС в ЦЭЛТ
Обращение в ЦЭЛТ за рентгенографической диагностикой имеет ряд преимуществ, поскольку мы:
- гарантируем получение качественных снимков;
- предлагаем доступные цены на рентген тазобедренного сустава;
- располагаем современными рентгеновскими аппаратами;
- предлагаем услуги опытных рентгенологов со стажем работы от 15-ти лет;
- проводим процедуру максимально безопасно для пациента, соблюдая все нормы.
Для того, чтобы узнать наши цены на рентгенографию тазобедренных суставов, ознакомьтесь с нашим прайс-листом или звоните нам по телефону: +7 (495) 788-33-88.
Рентген тазобедренных суставов: что показывает этот диагностический метод?
а) Определения:
• Тотальное эндопротезирование тазобедренного сустава: замещение вертлужной впадины и головки бедренной кости
• Гемиартропластика или эндопротезирование: замена только головки бедренной кости:
о Используется в случаях остеонекроза или субкапитального перелома без сопутствующего артрита тазобедренного сустава
• Поверхностное эндопротезирование тазобедренного сустава: замена поверхности головки бедренной кости, остается удерживающая часть головки, короткий штифт бедренного компонента протеза:
о Используется у молодых пациентов
о Теоретически увеличивает продолжительность времени возможности протезирования для пациента посредством сохранения костной части, что позволяет в будущем выполнить стандартное эндопротезирование тазобедренного сустава
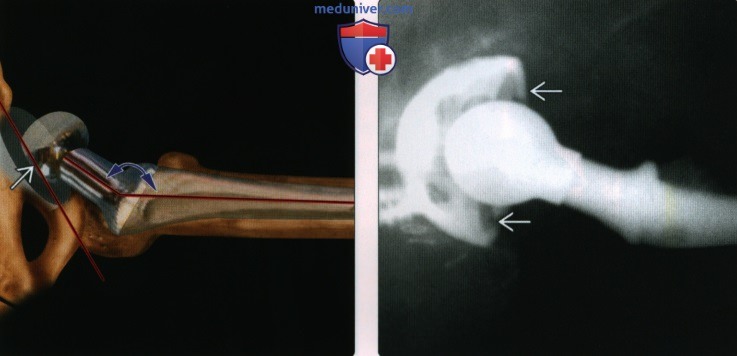 (Слева) Схема боковой рентгенографии паховой области: предполагаемый передний угол (антеверсия) компонента вертлужной впадины. Угол бедренного компонента отражает шеечно-диафизарный угол.
(Слева) Схема боковой рентгенографии паховой области: предполагаемый передний угол (антеверсия) компонента вертлужной впадины. Угол бедренного компонента отражает шеечно-диафизарный угол.
(Справа) Рентгенография в боковой проекции паховой области после тотального эндопротезирования тазобедренного сустава у пациента с рецидивирующим вывихом: ретроверсия компонента вертлужной впадины (в сравнении со схемой). Нельзя определить ретроверсию или антеверсию при ПЗ рентгенографии: требуется боковой срез паховой области или КТ. Ретроверсия приводит к риску развития дислокации при тотальном эндопротезировании тазобедренного сустава. 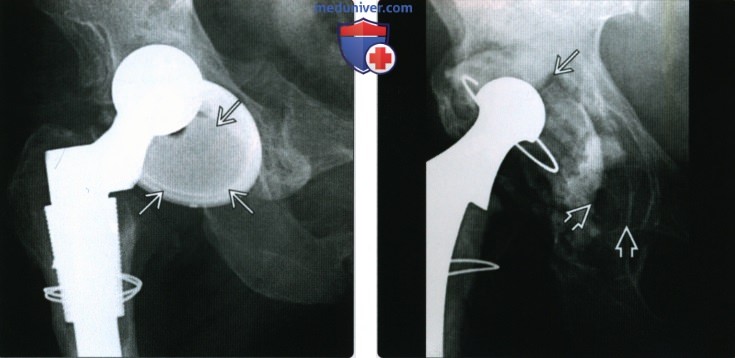 (Слева) Рентгенография в ПЗ проекции: вывих бедра. Нормальный боковой угол компонента вертлужной впадины. Однако визуализируется выраженный поворот (открытый вперед или назад). Боковой срез паховой области (не показан) подтвердил выраженную антеверсию. Антеверсия чаши предсказуема, но такая ее степень приводит к риску развития вывиха.
(Слева) Рентгенография в ПЗ проекции: вывих бедра. Нормальный боковой угол компонента вертлужной впадины. Однако визуализируется выраженный поворот (открытый вперед или назад). Боковой срез паховой области (не показан) подтвердил выраженную антеверсию. Антеверсия чаши предсказуема, но такая ее степень приводит к риску развития вывиха.
(Справа) Рентгенография в ПЗ проекции: выраженная нестабильность чаши со смещением вверх (обратите внимание на расстояние до первоначального расположения). Чаша сломана и визуализируется широкое просветление соответствующее цементу.  (Слева) Рентгенография в ПЗ проекции: умеренная гипертрофия кортикального слоя и эндоста вокруг дистальной части ножки эндопротеза бедренного компонента при бесцементной фиксации. Визуализируется также линия склероза, но нет просветления на границе костной ткани и эндопротеза. Такая картина является нормой для бесцементной фиксации.
(Слева) Рентгенография в ПЗ проекции: умеренная гипертрофия кортикального слоя и эндоста вокруг дистальной части ножки эндопротеза бедренного компонента при бесцементной фиксации. Визуализируется также линия склероза, но нет просветления на границе костной ткани и эндопротеза. Такая картина является нормой для бесцементной фиксации.
(Справа) Рентгенография в ПЗ проекции: выраженная гипертрофия кортикального слоя и эндоста распространяющаяся на костномозговой канал. Кроме того, визуализируется просветление >2 мм, окружающее компонент протеза. Эти признаки типичны при нестабильности.
б) Визуализация:
1. Рентгенография эндопротеза тазобедренного сустава:
• Оценка исходного расположения компонентов сустава:
о Длина соответствует длине противоположной стороны:
– На длину влияет положение чаши вертлужной впадины, бедренной ножки эндопротеза или размер шейки, головки
– Оценка: проведение трансседалищной линии, измерение расстояния до опознавательной точки (большой или малый вертел), сравнение с противоположной стороной
– Удлинение: мышечный спазм → вывих
– Укорочение: мышцы бедра не способствуют стабильности, поддерживая риск развития вывиха
о Положение чаши вертлужной впадины:
– Боковой угол открытия чаши: 40°± 10°:
Измерение проводится на передне-задней рентгенограмме, открытый (плоский) угол относительно трансседалищной линии
↑ бокового открытия → риск вывиха
Выраженное открытие кнаружи коррелирует с ↑ уровня металла в сыворотке крови при тотальном эндопротезировании тазобедренного сустава по типу «металл на металле», вероятно, из-за ↑ нагрузки на кромку чаши
↓ бокового открытия → вращение головки наружу при полном отведении бедра
– Смещение чаши кпереди:
Передне-задняя проекция: возможно определить смещение, но невозможно определить антеверсию или ретроверсию
Совпадает с костной вертлужной впадиной в положении Лауэнштейна
В норме 15°± 10° латеральнее паховой области
Измерение латеральнее паховой области зависит от положения пациента; влияет поворот таза (может быть минимальным, если колено согнуто через край стола)
Ретроверсия или выраженная антеверсия предрасполагает к вывиху тазобедренного сустава
– Медиальное/латеральное расположение чаши:
Горизонтальная ось вращения должна быть схожа с такой же осью здорового бедра
Недостаточно медиальное положение приводит к риску вывиха бедра, если центр вращения смещается латерально вслед за тягой подвздошно-поясничной мышцы
Слишком сильное медиальное расположение приводит к риску развития перелома вертлужной впадины
о Расположение бедренного компонента:
– Нейтральное или легкое вальгусное отклонение (имплант установлен проксимально относительно латерального эндоста и дистально относительно медиального)
– Варусное отклонение предрасполагает к нестабильности протеза
• Перелом протеза:
о Чаша может сломаться в любом месте своей поверхности:
– Перелом полиэтиленовой чаши визуализируется при переломе окружающего цемента
о Перелом ножки эндопротеза происходит, как правило, в дистальной части:
– Возможно смещение, но чаще деформация небольшая
• Вывих:
о Головка бедренной кости вывихнута из вертлужной впадины:
– Поиск предрасполагающего неправильного положения компонентов эндопротеза:
Патологический угол бокового открытия (>50° 25°)
Недостаточно медиальное положение чаши
Патологическая длина конечности
о Дислокация полиэтиленового компонента чаши:
– Может произойти отслойка от металлической основы:
Зубцы или металлические края, которые держат ее на месте, могут визуализироваться в мягких тканях
Полиэтиленовый компонент визуализируется как просветление, отдельное от основания чаши
• Адаптивная перестройка:
о Наиболее часто в латеральном метафизе проксимального отдела бедренной кости, включая большой вертел
о Резорбция костной ткани: относительное просветление, истончение кортикального слоя
• Инфекция:
о Рентгенография, как правило, без изменений; требуется аспирация при наличии клинической картины:
– Если инфекция хроническая, может визуализироваться серпигинозное разрушение кости с реактивной костной ± периостальной реакцией
• Нестабильность:
о Изменения положения компонентов эндопротеза:
– Изменение расположения (наклон)
– Смещение кверху или книзу
о Смещение чаши кверху, возможно, медиально; бедренный компонент смещается книзу:
– Смещение и наклон часто наблюдаются без просветления, окружающего компонент протеза:
Необходимо сравнение с контрольной послеоперационной рентгенограммой, чтобы не упустить развитие просветления
о Цементная фиксация:
– Просветление >2 мм в месте соприкосновения поверхности кости с цементом, окружающее большую часть бедренного компонента, указывает на нестабильность
– Просветление >2 мм в месте соприкосновения поверхности кости с цементом может произойти в результате движения в момент установки
– Перелом цемента
о Бесцементная фиксация:
– Просветление > 2 мм в месте соприкосновения поверхности кости с протезом часто со склеротическим краем, окружающее большую часть бедренного компонента, указывает на нестабильность
– Склероз вокруг бедренной дистальной части протеза, кортикальная гипертрофия и гипертрофия эндоста:
Распространение костной ткани через костномозговой канал считается вторичным признаком нестабильности
Менее интенсивное костеобразование считается нормой при бесцементной фиксации, но следует следить за прогрессированием процесса
• Износ компонентов эндопротеза:
о С расшатыванием возможно отделение бисерной поверхности при бесцементной артропластике («осыпание бисера»)
о Износ полиэтиленового компонента визуализируется в виде увеличения ширины между головкой бедренной кости и вертлужной впадиной
– Износ происходит в основном в верхнелатеральной части наибольшей нагрузки
• Болезнь частиц:
о Морфология:
– Очаговое литическое разрушение кости; может симулировать опухоль
– Может распространяться вдоль компонента протеза с разрушением кости на протяжении
– Может распространяться на мягкие ткани в виде образования или жидкости в синовиальной сумке
о Необходим поиск источника частиц:
– Износ полиэтиленового компонента
– Перелом цемента или костный некроз
– Металлоз (образование гранул или других металлических частиц)
– При тотальном протезировании тазобедренного сустава по типу «металл на металле» может развиться реактивный некроз мягких тканей или образования в синовиальной сумке (псевдоопухоли)
• Перипротезный перелом:
о Вертлужная впадина: медиальная стенка
о Тело бедренной кости: как правило, передняя кортикальная часть, примыкающая к дистальной части протеза:
– Метафизарные трещины могут развиться во время операции; диагностируются во время операции, в качестве метода лечения выполняют серкпяж
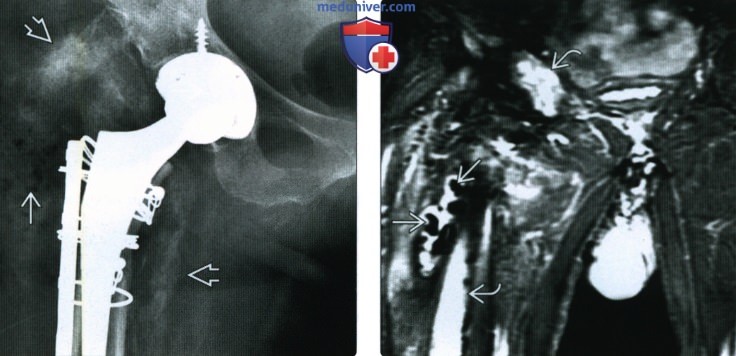 (Слева) Рентгенография в ПЗ проекции: тотальное эндопротезирование тазобедренного сустава с нехарактерными очевидными признаками инфекции. Визуализируется воздух в мягких тканях, а также небольшое, начальное гетеротопическое костеобразование. При инфицировании эндопротеза картина, как правило, нормальная; любая клиническая настороженность требует аспирации.
(Слева) Рентгенография в ПЗ проекции: тотальное эндопротезирование тазобедренного сустава с нехарактерными очевидными признаками инфекции. Визуализируется воздух в мягких тканях, а также небольшое, начальное гетеротопическое костеобразование. При инфицировании эндопротеза картина, как правило, нормальная; любая клиническая настороженность требует аспирации.
(Справа) Фронтальное Т2ВИ МР-И: ↓ интенсивности сигнала гранул антибиотика помещенных в дефект, образованный после изъятия инфицированного тазобедренного эндопротеза. К сожалению, лечение было не эффективно, на что указывает ↑ интенсивности сигнала оставшейся вертлужной впадины и тела бедренной кости. 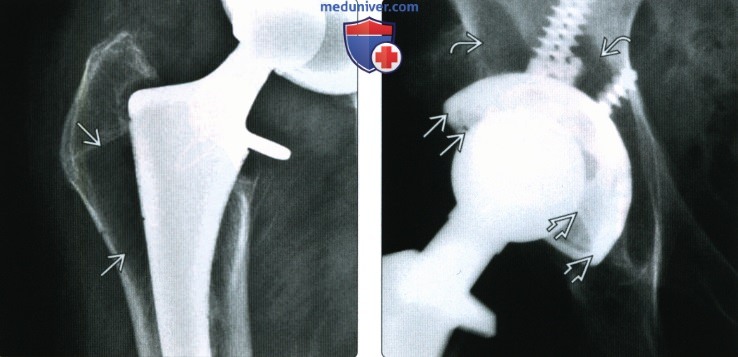 (Слева) Рентгенография в ПЗ проекции: метафизарное просветление, распространяющееся на большой вертел, определяется через несколько лет после тотального эндопротезирования тазобедренного сустава. Это типичная локализация адаптивной перестройки, которая не должна быть спутана с инфекцией или очагом лизиса.
(Слева) Рентгенография в ПЗ проекции: метафизарное просветление, распространяющееся на большой вертел, определяется через несколько лет после тотального эндопротезирования тазобедренного сустава. Это типичная локализация адаптивной перестройки, которая не должна быть спутана с инфекцией или очагом лизиса.
(Справа) Рентгенография в ПЗ проекции: определяется износ полиэтиленового компонента, на что указывает уменьшение расстояния между металлической чашей и головкой в верхней части, в сравнении с расстоянием снизу. Износ является результатом болезни частиц и лизиса. 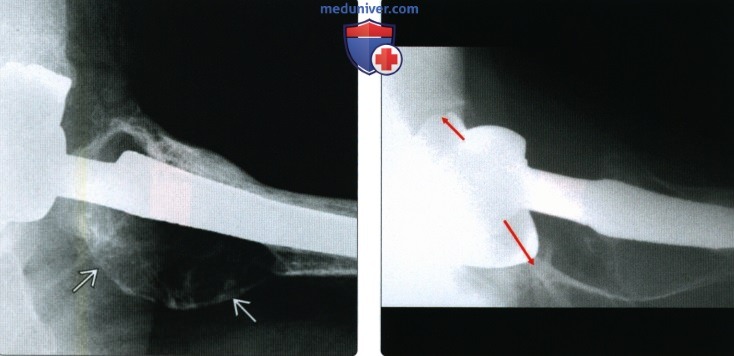 (Слева) Рентгенография в боковой проекции, укладка в положение лягушки: отмечается распространенный литический очаг, вовлекающий проксимальный метафиз бедренной кости. Других патологических изменений не определяется. Это оставляет широкий дифференциально-диагностический ряд, включая опухоль.
(Слева) Рентгенография в боковой проекции, укладка в положение лягушки: отмечается распространенный литический очаг, вовлекающий проксимальный метафиз бедренной кости. Других патологических изменений не определяется. Это оставляет широкий дифференциально-диагностический ряд, включая опухоль.
(Справа) Рентгенография паховой области в боковой проекции, тот же случай: литический очаг также не визуализируется, но уже отмечается износ полиэтилена (отмечено красными стрелками). При наличии источника частиц, выглядящего таким образом, очаг лизиса, вероятно, представляет собой остеолиз.
2. КТ эндопротеза тазобедренного сустава:
• Оценка расположения чаши при рецидивирующих вывихах:
о Достоверно независимо от положения тела пациента
о Метод: реформация изображения для стандартизации положения таза при ротации и наклоне
– Прямое измерение угла антеверсии относительно вертикальной линии
• Оценка перипротезной потери костной массы или остеолиза:
о Наличие и распространение остеолиза лучше оценивать с помощью КТ, чем рентгенографии
о Используется для оценки локализации лизиса и адекватности запаса костной ткани перед ревизией
3. МРТ эндопротеза тазобедренного сустава:
• Для решения задач используется МРТ; предложена для оценки болевого синдрома при артропластике «металл на металле»
• Обобщающее понятие: побочная реакция на частицы металла или побочная реакция местных тканей:
о Включает металлоз, асептическое лимфоцитарное васкулит-связанное повреждение и псевдоопухоли
• МРТ позволяет прогнозировать модель развития побочной реакции мягких тканей (реакции на продукты металла при артропластике):
о Прогностические факторы развития реакции мягких тканей средней и тяжелой степени (асептическое лимфоцитарное васкулит-связанное повреждение >5): максимальная толщина синовиальной оболочки (>7 мм) и смешанные солидно-кистозные синовиальные очаги
о Прогностические факторы развития интраоперационного повреждения тканей: несостоятельность псевдокапсулы, смешанные очаги синовита и декомпрессия синовита в прилегающие мягкие ткани
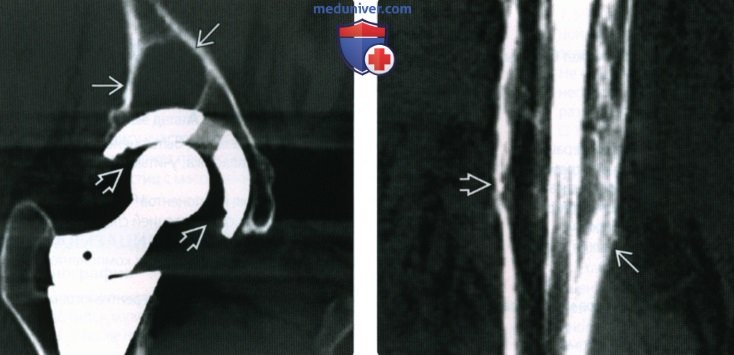 (Слева) КТ кости, фронтальная реформация: большой очаг лизиса вертлужной впадины, признаки износа полиэтилена (сдвиг головки в чаше). Рентгенография (не показана) сложна для оценки: КТ дает дополнительную важную информацию при оценке распространенности остеолиза, что позволяет точнее планировать масштаб ревизии.
(Слева) КТ кости, фронтальная реформация: большой очаг лизиса вертлужной впадины, признаки износа полиэтилена (сдвиг головки в чаше). Рентгенография (не показана) сложна для оценки: КТ дает дополнительную важную информацию при оценке распространенности остеолиза, что позволяет точнее планировать масштаб ревизии.
(Справа) КТ кости, фронтальный срез: выраженное истончение коркового вещества с нестабильностью протеза (обратите внимание на просветление зоны кость-цемент) и перелом. Никаких нюансов на рентгенограмме замечено не было. 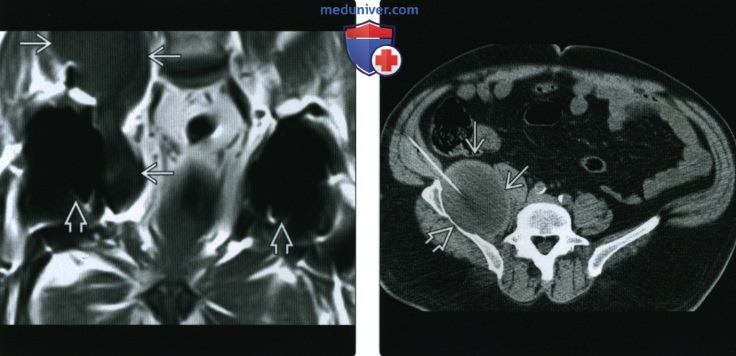 (Слева) Фронтальная Т1ВИ МР-И: двустороннее тотальное эндопротезирование тазобедренного сустава В и большое скопление жидкости в правой подвздошно-поясничной сумке. Предполагалось наличие инфекции или синовита.
(Слева) Фронтальная Т1ВИ МР-И: двустороннее тотальное эндопротезирование тазобедренного сустава В и большое скопление жидкости в правой подвздошно-поясничной сумке. Предполагалось наличие инфекции или синовита.
(Справа) КТ кости, аксиальный срез: подтверждает скопление жидкости в подвздошной сумке. В результате аспирации получено густое желатинозное отделяемое, содержащее макрофаги, перегруженные некротическими тканями. Некроз сформировался в результате износа полиэтилена при тотальном эндопротезировании тазобедренного сустава и привел к развитию синовита, распространившегося на подвздошно-поясничную сумку. Выраженное истончение крыла подвздошной кости вероятно произошло вследствие давления, а не лизиса. 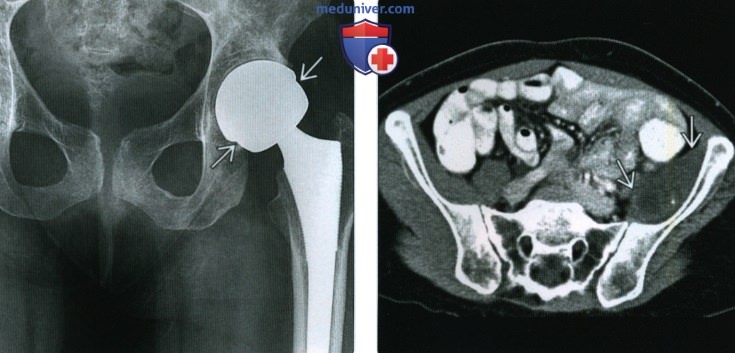 (Слева) Рентгенография в ПЗ проекции: протезирование «металл на металле»; обратите внимание на отсутствие линии полиэтилена. У этого пациента развился болевой синдром, не обусловленный положением компонентов протеза, который установлен нормально.
(Слева) Рентгенография в ПЗ проекции: протезирование «металл на металле»; обратите внимание на отсутствие линии полиэтилена. У этого пациента развился болевой синдром, не обусловленный положением компонентов протеза, который установлен нормально.
(Справа) Аксиальная КТ с КУ, этот же случай: умеренное усиление негомогенного образования подвздошной кости. В биоптате обнаружены только некротические ткани и инородные тела, что типично для местной побочной реакции мягких тканей. Визуализация в аксиальном сечении необходима при артропластике «металл на металле» с сопутствующим болевым синдромом.
4. Рекомендации по визуализации:
• Протокол исследования:
о Техники КТ для подавления артефактов от металлических объектов:
– Получение изображений мягких тканей
– ↑ кВп (140) и мАс (350-450 при односторонней тотальной артропластике тазобедренного сустава, 450-600 при двусторонней)
– Ограничение коллимации, ↓ питча (0,3)
– Реконструкция изображения в срезе 1 мм шириной с 0,5-мм дифференциалом реконструкции
– КТ с двумя источниками излучения подавляет артефакты при увеличении жесткости излучения
о Техники МРТ для подавления артефактов от металлических объектов:
– ↑ пропускной способности приемника; ↓ пространства между отраженными сигналами; ↓ эффективного времени появления эхосигнала
– Использование промежуточно-взвешенной последовательности быстрого спин-эхо с высокой разрешающей способностью по спектру
– Чаще используется режим STIR, чем визуализация с подавлением сигнала от жира
в) Патология. Общая характеристика:
• Этиология:
о Переломы тела бедренной кости: зависят от диаметра поперечного сечения и длины ножки эндопротеза
о Дислокация:
– Позиционная: сустав помещен вне ожидаемых пределов
– Некорректное хирургическое размещение компонентов эндопротеза
о Адаптивная перестройка: распространение весовой нагрузки через имплант приводит к снижению давления на кость
о Массивный остеолиз: частицы большого размера → воспалительная реакция
о Асептическое лимфоцитарное васкулит-связанное повреждение: сопутствует технике тотального эндопротезирования тазобедренного сустава по типу «металл на металле»:
– Возможна токсическая реакция на частицы металла
– Возможна реакция гиперчувствительности на количество частиц металла, ожидаемых в норме
г) Клинические особенности. Течение и прогноз:
• 80% случаев тотального эндопротезирования тазобедренного сустава не подлежат ревизии на протяжении 20 лет
• Бесцементная фиксация компонента вертлужной впадины с полиэтиленовыми прокладками подвергается бессимптомному лизису и подлежит регулярному длительному рентгенологическому контролю
• Степень развития патологической реакции мягких тканей и образований при технике тотального эндопротезирования тазобедренного сустава по типу «металл на металле» неизвестна
д) Диагностическая памятка. Следует учесть:
• Необходимо контролировать смещение компонентов, указывающее на расшатывание, даже при отсутствии очевидного просветления
• Необходимо сравнение с контрольной рентгенограммой для анализа изменения расположения компонентов эндопротеза
• При дислокации необходим поиск неправильного расположения компонентов
• При остеолизе необходим поиск признаков болезни частиц
е) Список использованной литературы:
1. Fritz J et al: MR imaging of hip arthroplasty implants. Radiographics. 34(4):E106-32, 2014
2. Awan О et al: Imaging evaluation of complications of hip arthroplasty: review of current concepts and imaging findings. Can Assoc Radiol J. 64(4):306-13, 2013
3. Pessis E et al: Virtual monochromatic spectral imaging with fast kilovoltage switching: reduction of metal artifacts at CT. Radiographics. 33(2):573-83, 2013
4. Chang EY et al: Metal-on-metal total hip arthroplasty: do symptoms correlate with MR imaging findings? Radiology. 265(3):848-57, 2012
Редактор: Искандер Милевски. Дата публикации: 16.6.2021
Рентген тазобедренного сустава в Ростове-на-Дону
Базовый диагностический метод, который не теряет своей актуальности. Рентген тазобедренного сустава позволяет быстро выявить изменения в структуре костной ткани и поставить первичный диагноз.
В клинике «Альфа-Центр Здоровья» в Ростове-на-Дону вы можете сделать рентген тазобедренного сустава на современном оборудовании. Мы используем цифровую аппаратуру, обеспечивающую точность результатов. Рентген-оборудование имеет регулировку мощности, отличается минимальными дозами лучевой нагрузки.
Среди преимуществ рентген-диагностики:
- доступность;
- минимальное время исследования;
- низкая цена.
Что показывает рентген
С помощью диагностики проверяют целостность костей, которая может быть нарушена вследствие травмы.
Также врач-рентгенолог оценивает величину и плотность суставной кости, правильность ее формы. Головка может быть маленькой и большой, вертлужная впадина – уплощенной. Это свидетельства дисплазии или недоразвития сустава.
Специалист оценивает размеры щели или впадины между седалищной, подвздошной и лобковой костью. При истончении хряща щель уменьшается, хрящ не обеспечивает достаточную амортизацию при ходьбе и беге.
Своевременное прохождение рентгена таза и тазобедренного сустава позволяет заметить несоответствие формы и размера головки впадине, что в дальнейшем грозит подвывихом и вывихом.
Показания к процедуре
- Перелом шейки и головки бедренной кости, наличие трещин.
- Подвывих, вывих бедренной кости.
- Деформации тазобедренного сустава.
- Воспаление мышц и сухожилий.
- Ограниченность в движении.
- Боли и отечность в области сустава.
- Щелчки и хруст при движении.
- Злокачественные новообразования.
- Воспалительные заболевания (артрит)
- Остеопороз, подагра.
- Инфекционные поражения.
Рентгенографию назначают людям с заболеваниями опорно-двигательного аппарата, травмами и подозрениями на патологии. Исследование проходят при жалобах на болезненность в суставах, дискомфорт при движении. Процедуру проводят перед хирургическим вмешательством и для контроля эффективности проводимого лечения.
Возможные причины симптомов
В случае появления боли необходимо сделать рентген сустава таза. Боль, особенно сохраняющаяся в течение длительного времени, может свидетельствовать о воспалительных процессах, инфекциях и некрозе.
Ограниченность в движении может быть вызвана воспалением суставной сумки, артрозом, артритом. Чтобы определить причину, нужно детально исследовать сустав.
Щелчки и хруст появляются при патологии в структуре хряща, когда он истончается, теряет эластичность и полноценно не амортизирует.
При подозрении на злокачественную опухоль костной ткани также назначают рентген костей таза.
При любой травме и нарушении целостности костей требуется оперативная диагностика и своевременное лечение. Если не провести исследование, то недостаток информации может привести к неправильному сращиванию костей.
Как проходит диагностика
Максимальный объем информации дает исследование в двух проекциях: прямой (сзади или спереди) и поперечной (сверху вниз — вдоль кости бедра). Также снимки выполняют в боковой проекции.
При прямой проекции пациент лежит на спине с прямыми ногами. Когда выполняют обзорный снимок в боковой или косой проекциях, необходимо лежать на спине, согнуть ногу под прямым углом и развернуть ее наружу.
Во время процедуры пациент не должен двигаться, чтобы получить четкие снимки. Диагностика длится 5-15 минут в зависимости от объема исследования и характера недуга.
Расшифровка результатов
Врач получает снимки, анализирует и описывает их. В стоимость обследования в нашем медицинском центре входит краткое заключение. С рентгенограммой и расшифровкой вы можете платно проконсультироваться у ортопеда-травматолога. Врач поставит диагноз и назначит лечение.
Записаться на рентген таза в Ростове-на-Дону
В клинике «Альфа-Центр Здоровья» вы можете сделать рентген таза и тазобедренного сустава по доступной цене в Ростове-на-Дону по адресу: ул. Социалистическая, д. 154A. Для записи взрослого или ребенка воспользуйтесь формой на сайте или позвоните администраторам.
В нашем центре создана комфортная обстановка, отсутствуют очереди, работает доброжелательный персонал. Мы запишем вас на удобное время. В тот же день при необходимости вы можете пройти платную консультацию у наших специалистов. Сколько стоит прием у профильных врачей, предлагаем узнать по телефону или в прайс-листе на сайте.
Обследование больного при артрозе тазобедренного сустава — обследования при коксартрозе
Автор: Evdokimenko · Опубликовано 10.12.2019 · Обновлено 28.04.2020
Какие обследования обязательно нужно провести больному при артрозе тазобедренного сустава (при коксартрозе)?
В наше время для уточнения диагноза коксартроза чаще всего прибегают к клиническому и биохимическому анализам крови, рентгенографии и магнитно-резонансной или компьютерной томографии. Несколько реже пациенту назначают УЗИ (ультразвуковое исследование) суставов.
Клинический анализ крови. Для этого анализа кровь берется из пальца. При артрозе клинический анализ крови, как правило, не показывает каких-либо специфических изменений. Лишь в некоторых случаях может отмечаться совсем незначительное повышение скорости оседания эритроцитов (СОЭ или РОЭ): до 20 мм.

Напротив, существенное повышение СОЭ (выше) в сочетании с ночными болями в суставе должно подтолкнуть нас к мысли о ревматическом, воспалительном, происхождении этих болей. То есть, возможно, у пациента — артрит. Или болезнь Бехтерева.
Если у пациента к тому же повышено количество лейкоцитов, то это обстоятельство подтверждает наличие в организме какого-то инфекционно-воспалительного процесса, отразившегося в частности и на суставах.
Однако в любом случае клинический анализ крови не дает четких ответов, он лишь обозначает тенденции и сужает круг диагностического поиска.
Анализ на ревмопробы. При проведении этого анализа кровь берется из вены, и обязательно натощак. Анализ крови, взятой из вены, может оказать существенную помощь врачу в проведении дифференциальной диагностики поражений суставов: артроз или артрит?
Так, при ревматических болезнях (артритах) в крови существенно повышается уровень так называемых маркеров воспаления: С-реактивного белка, серомукоида, АЦЦП.
При артрозе эти показатели, напротив, остаются в норме.
Правда, бывают случаи, когда отдельные виды артритов тоже не приводят к существенному изменению воспалительных показателей. Но все же такой анализ, как правило, помогает произвести четкое разграничение между воспалительными и обменно-дистрофическими заболеваниями суставов (между артритом и артрозом).
Внимание! В тех случаях, когда мы обнаруживаем у пациента с артрозом «воспалительные» изменения в показателях крови, взятой из пальца или из вены, мы должны насторожиться — ведь артроз не вызывает никаких изменений в анализах. И если показатели воспаления повышены, есть большая вероятность, что мы имеем дело не с артрозом, а с артритом. Тогда надо продолжить обследование пациента до окончательного подтверждения или опровержения диагноза.
Рентгенография суставов. Рентгенография является самым распространенным и одним из важнейших методов диагностики коксартроза. В большинстве случаев даже стадия артроза устанавливается исключительно на основании рентгеновского снимка: ведь на рентгене достаточно хорошо видны изменения формы сустава и костные-деформации; заметно уплотнение костей под поврежденным хрящом и четко прорисовываются остеофиты («шипы»). Кроме того, по рентгеновскому снимку можно судить о ширине суставной щели, то есть о расстоянии между сочленяющимися костями.
Но у рентгеновского исследования есть серьезный минус: на рентгеновском снимке запечатлеваются только кости. А вот мягкие ткани сустава (хрящ, суставную капсулу и т. д.) на рентгене мы увидеть не сможем. Потому, используя только рентген, мы не сможем со стопроцентной точностью оценить степень повреждения суставного хряща и капсулы сустава. К счастью, в последние годы все более широкое распространение получил метод магнитной томографии.
Магнитно-резонансная томография (МРТ). Для исследования используются, как ясно из названия, магнитные волны. Они способны отразить на получаемом снимке мельчайшие детали сустава.
Метод магнитно-резонансной томографии очень точен: он позволяет обнаружить самые ранние изменения хрящевой ткани (которые еще не видны на обычном рентгеновском снимке), а также помогает увидеть первые признаки начавшегося асептического некроза (инфаркта сустава), когда он есть. Поэтому я часто рекомендую своим пациентам для уточнения диагноза провести, помимо рентгена, именно магнитно-резонансную томографию сустава.
Хотя здесь надо иметь в виду одно обстоятельство. Обычно, получив данные томографического обследования, врачи бывают настолько уверены в их непогрешимости, что не считают нужным перепроверять результаты исследований и проводить личный осмотр пациента. Это неправильно.
Во-первых, специалист отделения томографии, который проводит расшифровку снимков, тоже человек и может ошибаться. В частности, я неоднократно сталкивался с ситуациями, когда за артроз принимались обычные возрастные изменения или другие, схожие по картине с артрозом, заболевания. Так бывает очень часто.
Во-вторых, выявленный на томограмме коксартроз может быть не единственным заболеванием пациента. А основной причиной боли, даже при наличии коксартроза, может оказаться другое заболевание: например, грыжа межпозвонкового диска, которую нужно будет лечить параллельно с коксартрозом.
В общем, даже получив в руки «полный пакет» обследований пациента (рентгеновский снимок, анализы, томограмма), врач все равно должен сначала провести личный осмотр пациента и только потом назначать лечение.
Компьютерная томография (КТ). Помимо магнитно-резонансной томографии в некоторых больницах до сих пор пользуются компьютерной томографией. По сути, компьютерная томография — это максимально продвинутая версия рентгена: для компьютерной томографии используются все те же рентгеновские лучи, что и при обычном рентгенографическом исследовании.
Разница лишь в том, что при компьютерной томографии томограф как бы «шинкует» сустав серией рентгеновских снимков, и в результате изображение получается более объемным и подробным, чем при рентгенографии. Но оно все равно на порядок уступает по информативности магнитно-резонансной томограмме. Потому КТ нужно использовать только в тех случаях, когда по каким-то причинам мы не можем провести пациенту магнитно-резонансную томографию (например, если у пациента стоит кардиостимулятор, водитель ритма, и магнитные волны могут нарушить его работу).
УЗИ суставов (ультразвуковое исследование). Ультразвуковое исследование в последние годы стали активно использовать для диагностики заболеваний суставов. Ведь УЗИ, как и магнитно-резонансная томография, позволяет увидеть изменения мягких тканей сустава — например, с помощью ультразвука можно обнаружить истончение хрящевой ткани при артрозе или увеличение количества суставной жидкости при артрите; можно выявить повреждение менисков в колене, и т. д. Однако метод имеет существенный недостаток — он весьма субъективен, и полученные данные целиком зависят от квалификации специалиста, проводящего исследование.
Конечно, это не значит, что специалисты по УЗИ суставов постоянно ошибаются. Но если даже такой точный метод, как томография, оставляет место для разночтений в расшифровке полученных данных и разногласий в диагнозе, то данные ультразвукового исследования суставов вызывают вопросы особенно часто.
Поэтому я не склонен слепо доверять диагнозу, полученному на УЗИ суставов, и всегда перепроверяю такие заключения (путем личного осмотра пациента, а также с помощью рентгеновского исследования или с помощью магнитно-резонансной томографии).
Статья доктора Евдокименко© для книги «Артроз», опубликована в 2003 году.
Отредактирована в 2011 году. Все права защищены.


