Миксоматозная дегенерация митрального клапана — симптомы и лечение
Сердце это не только, как многие думают, орган любви, но и двигатель нашего организма. У него большое количество функций, но, пожалуй, самая важная это перекачка крови по сосудам нашего организма, которая питает органы и ткани кислородом и позволяет нам существовать.

Миксоматозная дегенерация МК
МД МК — заболевание, характеризующееся уплотнением створок митрального клапана, что препятствует их полному смыканию и способствует возникновению регургитации (обратному току) крови в полость левого предсердия.
Анатомические данные о сердце как органе
Уже более 30-ти лет существует так называемый аппарат искусственного кровообращения, который кратковременно, но может заменить насосную функцию сердца, хотя, конечно, в полной мере его заменить никак не получается. И этот факт заставляет нас беспокоиться за мотор организма, ибо без него жить не получится.
Для млекопитающих отряда приматов, к коим относится человек, характерно 4-х камерное сердце, т.е. оно состоит из 4 камер — 2 желудочка (левый и правый), и 2 предсердия (также левый и правый). Правые отделы сердца отвечают за перекачку крови по так называемому «малому» кругу кровообращения, т.е. сердце — легкие (в которых кровь обогащается кислородом); а из левых отделов кровь поступает в «большой круг», т.е. левое предсердие — левый желудочек — организм.
Правое предсердие сообщается с правым желудочком с помощью трикуспидального (трехстворчатого) клапана, а левое предсердие с левым желудочком сообщается через митральный (двухстворчатый) клапан, о поражении которого и пойдет речь в данной статье.
Причины заболевания

Миксоматозная дегенерация митрального клапана
Точная причина миксоматозной дегенерации митрального клапана не известна, часто данную патологию связывают с наследственной предрасположенностью. Наиболее часто данному заболеванию подвержены люди, у которых нарушено образование хрящевой ткани, имеются врожденные дефекты и заболевания суставов.
Дегенерация митрального клапана (миксоматоз митрального клапана) в последние годы ученые связывают с гормональными нарушениями различного генеза. Также есть определенная связь между данной патологией и различными вирусными заболеваниями, которые оказывают повреждающее действие на створки сердца, а также стрептококковой инфекцией, которая вызывает прямое повреждение не только клапанного аппарата, но и эндокарда сердца.
Патогенез развития болезни

Утолщение створок митрального клапана
Растяжение и утолщение створок митрального клапана вызывает нарушение смыкания последних, что способствует (из-за более высокого давления в левом желудочке, чем в левом предсердии) обратному забросу крови в полость левого предсердия. Это в свою очередь вызывает гиперфункцию с последующей гипертрофией левого предсердия и относительной недостаточностью клапанов легочных вен, а в последующем и гипертензией в малом круге кровообращения, что и обуславливает большинство симптомов данного заболевания.
В зависимости от толщины створок клапана выделяют следующие стадии заболевания:
I степень — створки утолщены до 3-5 миллиметров, при этом смыкание клапана не нарушено, поэтому клинических проявлений у пациента нет, из-за этого выявить заболевание на данной стадии возможно только при обследовании заболеваний других систем или на профилактических осмотрах.
Какое-либо специальное лечение миксоматоз митрального клапана I степени не требует, даже ограничений по физической нагрузке не дается, главное вести здоровый образ жизни, стараться не болеть различными вирусными и стрептококковой инфекциями и периодически проводить профилактические осмотры (чаще всего рекомендуют 2 раза в год).

Дегенеративное заболевание митрального клапана
II степень — утолщение створок достигает 5-8 миллиметров, смыкание клапана нарушено, наблюдается обратный заброс крови. Также при обследовании обнаруживаются единичные отрывы хорды и деформация контура митрального клапана. При данной стадии, врач расписывает образ жизни, питание и частоту профилактических осмотров.
III степень — утолщение створок превышает 8 миллиметров, смыкание клапана не происходит, наблюдаются полные отрывы хорды. При этом состояние пациента резко ухудшается, возникают симптомы острой левожелудочковой недостаточности, поэтому нужно экстренное специализированное лечение данного пациента и в эту стадию очень важно раннее обращение за медицинской помощью.
Дегенерация МК — клинические проявления

Одышка при физической нагрузке
Клиническая картина данного заболевания напрямую зависит от стадии заболевания и степени компенсации организма.
Первая степень в подавляющем большинстве случаев клинических проявлений не имеет, так как регургитации (обратного заброса крови) нет и в целом гемодинамика организма не нарушена. Могут, конечно, встречаться общие симптомы — головокружение, повышенная усталость, уменьшение переносимости физической нагрузки, но эти симптомы встречаются при огромном множестве других заболеваний и даже у полностью здоровых людей.
При второй степени уже присутствуют небольшие отрывы хорды, а также имеется регургитация, хотя уровень ее и не критичный, но физиологически и клинически пациент ощущать ее будет. Отмечается снижение работоспособности, общая слабость, беспокоит одышка при физической нагрузке, причем при такой нагрузке, при которой раньше никаких подобных симптомов не было (например, подъем на третий этаж).
Также таких пациентов может беспокоить покалывание в области сердца, нарушение ритма, которое также начинается после непродолжительной физической нагрузки.
Но всех этих симптомов может и не быть, если вы заметили хотя бы несколько подобных из них, то стоит незамедлительно обратиться к врачу, ведь раннее обращение увеличивает шансы на полное выздоровление в несколько раз.

Пенистый кашель с прожилками крови
Для третьей степени из-за истощения компенсационной способности организма характерны все вышеперечисленные симптомы, но поскольку из-за полного отрыва хорды смыкание створок сильно нарушено или вообще отсутствует, то симптомы будут очень выраженны. Пациент жалуется на тяжелую одышку даже при малейшей физической нагрузке, также иногда беспокоит кашель, часто пенистый, с прожилками крови.
Беспокоит головокружение, которое часто приводит к обморокам. Иногда пациентов беспокоят стенокардитичесие боли в области сердца, которые не ослабевают даже после приема нитратных препаратов типа нитроглицерина. В данную стадию любое промедление по оказанию квалифицированной медицинской помощи может привести к летальному исходу.
Диагностический алгоритм при подозрении на МД МК

Дегенерация митрального клапана диагностируется на основании жалоб пациента, о которых мы говорили выше (в разделе «Дегенерация МК — клинические проявления»), но даже при их отсутствии следует обследовать пациента специальными методами, о которых мы поговорим ниже.
Далее доктор назначает пациенту общеклинические анализы, такие как общий анализ крови, общий анализ мочи и биохимический анализ крови. Чаще всего изменения в них отсутствуют, но при третьей степени недостаточности в общем анализе крови может выявляться анемия или наоборот признаки сгущения крови (увеличение уровня эритроцитов, тромбоцитов, гемоглобина и уменьшение уровня СОЭ), связано это с выходом жидкой части крови в третье пространство (легкие).

УЗИ исследование сердца с допплерометрией
«Золотым» стандартом при выявлении недостаточности клапана и разрыва хорды является УЗИ-исследование сердца с допплерометрией. Этот метод и позволяет выявить стадию и степень декомпенсации заболевания, причем это можно сделать еще до того как ребенок родился, а значит рано выявить и назначит раннее лечение.
Не высокоспецифичными методами, но нужными для ранней диагностики заболевания является ЭКГ исследование и рентген-исследование органов грудной клетки. В первом случае мы выявим признаки гипертрофии левых отделов сердца, а в третью стадию присоединится и гипертрофия правых отделов сердца, также выявляются различные суправентрикулярные тахиаритмии типа фибриляции или трепетания предсердий, суправентрикулярные экстрасистолий.
А при рентген-исследовании будут признаки легочной гипертензии, выбухание дуги левого предсердия, а также расширение границ сердца (в третьей стадии развитие «бычьего» сердца).
Для уточнения диагноза могут применяться специальные методы исследования — катетеризация левого и правого желудочков, а также левая вентрикулография, которые помогут уточнить наличие заболевания и его степень.
Современные методы лечения

Пластика митрального клапана
Лечение дегенерации митрального клапана зависит от стадии и степени компенсации организма, а это напрямую зависит от обращения пациента за помощью к врачу. При первой стадии специальное лечение не требуется, достаточно соблюдать здоровый образ жизни, ограничивать себя в непомерных физических нагрузках, придерживаться правильного питания и ограничивать себя в соленой пище.
При второй стадии лечение не ограничивается здоровым образом жизни и питанием. Врачи после установки диагноза и выявления степени декомпенсации назначают различные кардиотонические средства, которые призваны не только улучшить гемодинамику, но разгрузить левые отделы сердца. Во вторую стадию лечение чаще всего ограничивается медикаментозными препаратами.
В третью стадию ограничить лечение только медикаментами сложно, поэтому необходимо оперативное вмешательство по замене клапана, причем желательна ранняя операция, чтобы избежать поражения других органов, так как заболевания сердца в той или иной степени затрагивают все системы организма.
Данные операции, хотя и являются высокотехнологичными, чаще всего проходят без серьезных осложнений, поэтому на операцию для вашего же здоровья нужно решиться.
Запомните! Раннее лечение заболевания — залог долгой жизни!
Недостаточность митрального клапана
 Если выражаться простым языком, то сердце можно смело назвать насосом. Действительно, всю жизнь сердце только то и делает, что качает жидкость (кровь). При успешном и нормальном функционировании сердца кровь постоянно перемещается из камеры в камеру в одном направлении. Как и в любом насосе, в сердце имеются клапаны. Их функцией является как раз таки обеспечение тока крови из камеры в камеру, без заброса ее обратно. Иногда могут происходить поражения или просто нарушения функции клапанов. Такие состояния принято называть приобретенными пороками сердца. Ниже будет описан порок митрального клапана, а точнее, его недостаточность.
Если выражаться простым языком, то сердце можно смело назвать насосом. Действительно, всю жизнь сердце только то и делает, что качает жидкость (кровь). При успешном и нормальном функционировании сердца кровь постоянно перемещается из камеры в камеру в одном направлении. Как и в любом насосе, в сердце имеются клапаны. Их функцией является как раз таки обеспечение тока крови из камеры в камеру, без заброса ее обратно. Иногда могут происходить поражения или просто нарушения функции клапанов. Такие состояния принято называть приобретенными пороками сердца. Ниже будет описан порок митрального клапана, а точнее, его недостаточность.
Виды недостаточности митрального клапана
Основным показателем недостаточности митрального клапана является то, какая имеется регургитация крови обратно в левое предсердие. Соответственно этому выделяют степени недостаточности.
- I степень – регургитация выражена слабо. Происходит незначительный ток крови в предсердие, который определяется у клапана. Это приводит к тому, что в предсердии скапливается больше крови, чем положено (та, что поступает в норме + заброшенная). Эта кровь поступает в желудочку и заставляет его сокращает с большей силой, чем положено. Это ведет к гипертрофии желудочка (левого). Таким образом происходит компенсация порока.
- II степень – поток регургитирующей крови доходит до середины предсердия. Крови обратно забрасывается больше. Теперь уже предсердие не способно вытолкнуть всю кровь без значительного колебания давления. Происходит повышение давления и в левом предсердии. Соответственно повышается давление и в легочных сосудах.
- III степень – струя крови достигает уже задней стенки предсердия. Наступает декомпенсация порока. Происходит расширение левого предсердия, поскольку мышца уже не способна вытолкнуть всю кровь. В особо запущенных случаях может увеличиваться в размерах и правый желудочек (трудно прокачивать кровь в легкие, где застой). Однако это встречается достаточно редко.
Причины недостаточности митрального клапана
Всю недостаточность митрального клапана можно разделить на три группы, в зависимости от того, что является первопричиной порока.
- Органическая недостаточность. В данных случаях причина недостаточности кроется в самом клапане, который поражен каким-либо фактором. Приблизительно у 75%людей таковой причиной является ревматизм. Существует еще ряд причин органических расстройств:
- системная красная волчанка – в состав клапана входит много соединительной ткани, которая поражается при аутоиммунном заболевании;
- склеродермия – данное заболевание также относится к заболеваниям соединительной ткани;
- миксоматозная дегенерация митрального клапана – поражаются его створки, теряя способность плотно закрывать атриовентрикулярное отверстие;
- инфекционный эндокардит – достаточно часто микроорганизмы поражают створки клапанов;
- кальциноз кольца митрального клапана;
- также стоит упомянуть ряд состояний, при которых отрываются створки клапана или хорды, придающие ему форму.
- Функциональная недостаточность – ее причиной является патология со стороны миокарда и сосочковых мышц (они отвечают за фиксацию митрального клапана).
- Относительная недостаточность – развивается при нормальном клапане, который не способен закрыть собой все атриовентрикулярное отверстие из-за того, что происходит гипертрофия левого желудочка и, соответственно, растяжение отверстия.
Симптомы недостаточности митрального клапана
Данный порок достаточно успешно компенсируется внутренними резервами организма ( прежде всего сердца). Поэтому больные достаточно долго испытывают какого-либо дискомфорта и не обращаются к медикам за помощью.
Однако можно отметить ряд более или менее специфичных симптомов.
- Одышка – развивается достаточно редко. Она характерна для поздних сроков заболевания и развивается вследствие застоя крови в сосудах легких.
- Кровохарканье – достаточно редкий симптом, позволяющий судить о запущенности процесса.
- Кашель – сухой, непродуктивный, не поддающийся лечению
Однако все эти симптомы могут проявляться и при других пороках и заболеваниях сердца, поэтому клиническая картина не может явиться основанием для постановки диагноза, проводится еще ряд исследований.
Диагностика недостаточности митрального клапана в Израиле
Диагностика недостаточности митрального клапана начинается с традиционных методов, которые знакомы врачам уже на протяжении сотен лет.
- Объективное обследование – отмечается цианоз периферических частей тела и видимых слизистых, могут отмечаться отеки стоп.
- При пальпации можно отметить смещение верхушечного толчка влево. Перкуссия позволяет выявить смещение границы сердечной тупости влево, поскольку происходит гипертрофия левого желудочка.
- Аускультация – отмечается ослабление 1 тона, при выслушивании его на верхушке сердца. Также выслушивается акцент 2 тона на легочном стволе. Также выслушивается систолический шум.
- Рентгенологическое исследование позволяет судить о форме сердца. Оно приобретает митральную конфигурацию из-за гипертрофии левого желудочка.
- Имеются изменения и в результатах ЭКГ, позволяющие судить о клапанном пороке.
- На ЭХО-КГ видно утолщение створок митрального клапана, усиление амплитуды колебаний его створок.
- Доплерография позволяет выявить струю регургитации в левое предсердие. Выделяют 4 степени регургитации:
- 1 степень – струя регургитации достигает 4 мм;
- 2 степень – струя от 4 до 6 мм;
- 3 степень – 6-9 мм;
- 4 степень – более 9 мм.
Лечение недостаточности митрального клапана в Израиле
Никакая консервативная терапия не способна устранить причину недостаточности клапана. При недостаточности 1 степени необходимо избегать повышенных физических и эмоциональных нагрузок, вести здоровый образ жизни. Крайне нежелательно злоупотребление алкоголем и курение.
- Хирургическое лечение показано при недостаточности со струей регургитации 2-3 степени. Целью операции является восстановление запирательной функции митрального клапана.
- Коррекция осуществляется при выключенном из кровообращения сердце. Его функцию в это время выполняет аппарат искусственного кровообращения. В подавляющем большинстве случаев производится протезирование клапана. Могут использоваться как искусственные клапаны, так и биологические протезы (достаточно успешно производится протезирование клапанами свиней). Пораженный клапан при этом удаляется.
- Если клапан изменен не сильно, то возможно проведение клапаносохраняющих операций:
- пластика кольца клапана;
- сужение кольца клапана;
- пластика створок;
- замещение отдельных створок.
Никогда не следует затягивать с проведением операции, поскольку при пороках с большим объемом регургитации наступают необратимые изменения со стороны полостей сердца и его стенок.
Опыт медиков и современные технологии позволяют производить операции без разреза грудины, как это делается обычно. В некоторых случаях может быть использован доступ со стороны ребер, что значительно снижает наносимую травму.
Лечение в клиниках “АССУТА” и “ХАДАССА”
Вас интересует лечение в Израиле?
Крупнейшие профессиональные больницы Израиля – «Ассута» в Тель-Авиве и «Хадасса» в Иерусалиме предлагают реальную возможность получить качественное и специально для вас подобранное лечение у замечательных специалистов по адекватным ценам.
Мы помогаем найти решение ваших проблем со здоровьем, а также предоставляем полную информацию о лучших израильских врачах.
Пролапс митрального клапана
Пролапс митрального клапана
Общие сведения о пролапсе митрального клапана, его клинике и диагностике
Пролапс митрального клапана – провисание (прогибание) створок митрального клапана в левое предсердие.
Синдром пролабирования митрального клапана, или синдром Барлоу, описан J. Barlow в 1963 г. и встречается крайне часто – у 5–10% людей в популяции.
Необходимо различать истинный пролапс створок и их волнообразное провисание (billowing).
Во многих случаях пролапс митрального клапана протекает асимптомно (не имеет симптомов), в ряде случаев как симптомы пролапса митрального клапана могут наблюдаться аритмии (нарушения ритма сердца), наличие характерного шума при выслушивании тонов, боли в грудной клетке, одышка. Ассоциированными с пролапсом митрального клапана признаются также эмоциональная лабильность, утомляемость и другие неспецифические клинические знаки.
Пролабирование, или провисание, одной или обеих створок митрального клапана в систолу в полость левого предсердия считается истинным только в том случае, если оно регистрируется в двух эхокардиографических позициях: апикальной четырехкамерной и парастернальной по длинной оси левого желудочка.
Диагностика пролапса митрального клапана осуществляется при проведении эхокардиографического исследования, проводимого в В-режиме, М-режиме, цветовом и спектральном допплеровских режимах.
В экспертной практике ультразвуковых исследований сердца только сочетание всех режимов позволяет получить целостные представления о характере процесса, наличии и выраженности гемодинамических расстройств.
В ряде стран существует правило проводить у пациентов с синдромом пролабирования любые хирургические вмешательства под прикрытием антибиотиков с целью профилактики осложнений.
В настоящее время в нашей стране присуствует гипердиагностика пролапса митрального клапана у детей и подростков.
Это может быть связано с неправильным выполнением процедуры (техники) исследования – неверным выведением апикальной позиции сердца. Кроме того, незначительное провисание основания передней створки митрального клапана у детей и подростков до 3–5 мм является вариантом нормы, если оно не сопровождается патологической регургитацией. Помимо этого, створки и хорды клапанов развиваются быстрее фиброзных колец, поэтому в детском и юношеском возрасте чаще регистрируют провисание створок.
Необходимо различать физиологический пролапс митрального клапана – без нарушения его функции, и патологический пролапс митрального клапана – с патологической митральной регургитацией.
Для синдрома пролабирования митрального клапана характерны: молодой возраст больных – как правило, 20–50 лет; преобладание женщин; наличие шума – «щелчка» при аускультации, утолщение створок и систолическое их смещение при эхокардиографии, гипотензия, а также митральная регургитация при допплеровском исследовании, степень которой превышает физиологическую.
Не редко встречается миксоматозная дегенерация (разрастание среднего слоя створки митрального клапана – спонгиозы и изменение структуры створок и хорд клапана) створок митрального клапана, признаки которой обнаруживаются у больных старшего возраста – 40–70 лет, среди которых преобладают лица мужского пола. В этих случаях обнаруживается патологическая митральная регургитация при эхокардиографии, имеются выраженные изменения створок, требующие кардиохирургической коррекции.
Миксоматозная дегенерация створок митрального клапана как одна из наиболее частых причин пролабирования митрального клапана может поразить створки всех клапанов сердца, однако чаще всего встречается поражение митрального клапана.
На протяжении последних лет во всем мире значительно возросло число людей, страдающих данной патологией. Еще 10 лет назад большинство больных с миксоматозной дегенерацией составляли больные с синдромом Марфана. В настоящее время доказана связь неблагоприятных экологических факторов и применения ряда препаратов для похудания в возникновении данной патологии. Существенно возросло число больных старше 70 лет, страдающих миксоматозной дегенерацией.
При эхокардиографическом исследовании хорошо видны фестончатые, «змеевидные», неровные, утолщенные створки митрального клапана. Они пролабируют в систолу в полость левого предсердия. На створках образуются округлые выпячивания, напоминающие маленькие опухоли – миксомы. Отсюда произошло название данной патологии. Часто можно наблюдать отрыв хорд створки.
Большинство больных с миксоматозной дегенерацией митрального клапана демонстрируют нарушения ритма сердца – мерцание предсердий или частую желудочковая экстрасистолию. Причинами аритмии служат патологическая митральная регургитация на фоне миксоматозных изменений створок клапана и, как результат, повышение давление в полости левого предсердия.
Пациенты с миксоматозной дегенерацией нуждаются в динамическом наблюдении, лица со значительной митральной регургитацией – в консультации кардиохирурга.
Характер изменений структуры створок митрального клапана и возникновение патологической митральной регургитации могут способствовать инфицированию клапана. Дифференциальный эхокардиографический диагноз в этом случае может быть затруднен.
Дифференциальный диагноз миксоматозной дегенерации створок клапана должен проводиться с инфекционным эндокардитом и разрастаниями Ламбла. Большую роль при этом играет клинико-лабораторная диагностика. Так, при миксоматозной дегенерации отсутствуют воспалительная реакция, регистрируемая при лабораторном исследовании.
Вторичный пролапс митрального клапана встречается в следующих ситуациях:
Синдром Марфана – мезенхимальная дисплазия. Сопровождается характерным внешним видом пациента («марфаноподобный тип») – повышенной гибкостью суставов, аортоанулярной эктазией, частым развитием аневризмы аорты и отслойки интимы аорты в грудном восходящем отделе и миксоматозной дегенерацией клапанов и подклапанных структур. При этом все клапаны сердца пролабируют. Степень пролапса, как правило, значительная. Регистрируется патологическая клапанная регургитация.
Гипертрофическая кардиомиопатия. В этом случае пролабирование митрального клапана связано с повышенным давлением в полости левого желудочка в систолу. Особенно выражен пролапс у больных с обструктивной гипертрофическй кардиомиопатией.
Синдром Элерса–Данлоса – синдром соединительнотканной дисплазии – наследственный дефект гемостаза с повреждением коллагеновых структур. Сопровождается повышенной гибкостью суставов, повышенным растяжением кожи, кровоточивостью и пролабированием клапанов сердца
Дисфункция папиллярной мышцы на фоне инфаркта миокарда или травмы сердца сопровождается пролабированием створки клапана и значительной митральной регургитацией.
Отрыв хорд створки клапана на фоне инфекционного эндокардита, миксоматозной дегенерации, инфаркта миокарда, ревматического поражения и т. д. приводит к пролабированию створки и к патологической клапанной регургитации.
Оценка степени пролабирования митрального клапана осуществляется путем оценки выраженности провисания створок:
Незначительный пролапс митрального клапана – 3–6 мм (пролапс митрального клапана 1 степени).
Умеренный пролапс митрального клапана – 6–9 мм (пролапс митрального клапана 2 степени)
Значительный пролапс митрального клапана – более 9 мм (пролапс митрального клапана 3 степени).
Необходимо помнить, что степень пролабирования и степень митральной регургитации могут не коррелировать между собой. Например, при отрыве хорд на конце створки митрального клапана можно видеть пролабирование до 3 мм и регистрировать при этом митральную регургитацию 3–4-й степени.
Пролапс митрального клапана не является сложным диагнозом , если эхокардиографическое исследование проводится опытным специалистом с использованием высокоразрешающих ультразвуковых систем.
Что при пролапсе митрального клапана предлагаем мы:
Многопрофильный профессорский медицинский центр «Сосудистая клиника на Патриарших» предлагает Вам высокоточную диагностику малых аномалий сердца, в том числе – пролапса митрального клапана, других кардиологических и сердечно-сосудистых заболеваний только экспертного уровня.
С нами сотрудничают ведущие российские специалисты –
консультирующие случаи любой диагностической сложности у взрослых (В.П. Седов, М.К. Рыбакова, А.Б. Хадзегова) и у детей, включая грудничков (А.А. Тарасова). Также эхокардиографические исследования у взрослых в нашей клинике проводят доктора Герасимова Наталия Владимировна и Медведева Наталья Михайловна. Эхокардиографию на дому осуществляет Исаков Олег Евгеньевич.
Все эхокардиографические исследования в нашем центре (исключая процедуры на дому) проводятся на одной из лучших в мире специализированных ультразвуковых системе – Acuson Sequoia – 512 (Siemens AG, США), укомплектованной всеми современными технологиями и датчиками.
Смотрите также:
Для Вас создан ряд специальных программ профилактики, диагностики и лечения наиболее распространенных сердечно-сосудистых заболеваний.
С более подробной информацией вы можете ознакомиться в других обзорах и статьях, а также в разделе Услуги.
Желаем Вам крепкого здоровья и будем рады видеть Вас с нашей клинике,
коллектив МПМЦ “Сосудистая клиника на Патриарших”
Эхокардиография митрального клапана (часть 3)
Кальцификация кольца митрального клапана на эхокардиографии
Кальциноз митрального кольца – обычно заболевание пожилых людей, преимущественно женщин. На эхокардиографии он также присутствует при других состояниях, таких как гипертония и / или стеноз аорты. Кальцификация поражает сердце либо однородно, либо неоднородно. Обычно он затрагивает митральное кольцо, но может распространяться на базальную зону перегородки, корень аорты и створки или, в редких случаях, на всю базальную область желудочка. Однако, если кальцификация захватывает базальную часть митральных створок, это может привести к увеличению скорости наполнения и может быть связано с легкой митральной регургитацией, но чаще всего нарушения проводимости возникают примерно у 50% пациентов. При поражении митрального кольца обычно сохраняются сами створки, и клапан не становится стенозированным. Было показано, что комбинация кальцификации митрального кольца и кальцификации аорты на эхокардиографии также предсказывает кальцификацию коронарной артерии.
Ведение: при отсутствии значительного митрального стеноза протезирование клапана не показано. При поражении корня аорты и створок, приводящих к стенозу, замена аортального клапана и корня аорты обычно успешна. Кальцификация митрального кольца не является поверхностной, а проникает глубоко в миокард. Во время операции декальцинация митрального кольца для замены клапана может привести к перфорации миокарда. Следовательно, замена митрального клапана никогда не должна выполняться из-за изолированной кальцификации фиброзного кольца.
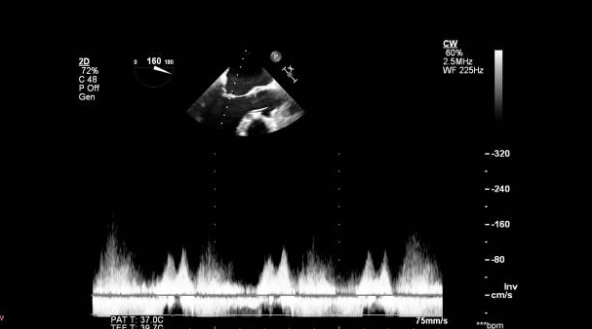
Митральная регургитация на ЭхоКГ
Митральная регургитация возникает в результате аномалий, влияющих на различные компоненты митрального клапана: створки, фиброзное кольцо, хорды или сосочковые мышцы. Причины митральной регургитации многочисленны по сравнению с митральным стенозом. Заболевание миокарда, особенно поражающее базальную часть левого желудочка, приводит к митральной регургитации. Менее распространенными причинами митральной регургитации являются пролапс митрального клапана, миксоматозная дегенерация, эндокардит, неишемическая дилатационная кардиомиопатия и другие инфильтративные заболевания и фиброз.
Общие причины митральной регургитации:
Ишемическая митральная регургитация. Наиболее частой причиной митральной регургитации является ишемическая болезнь сердца, и наиболее частым компонентом аппарата митрального клапана, который подвержен ишемической дисфункции, является заднемедиальная папиллярная мышца, которая также предрасположена к инфаркту. Уязвимость заднемедиальной сосочковой мышцы к ишемической дисфункции обусловлена тем, что она снабжается энергией одной ветвью задней нисходящей артерии и имеет только несколько коллатералей. Напротив, переднебоковая сосочковая мышца получает кровоснабжение от ветвей как левой передней нисходящей артерии, так и огибающей артерии; поэтому она менее подвержен ишемии. Ишемические нарушения функции левого желудочка способствуют развитию митральной регургитации за счет ряда механизмов:
- регионарные аномалии движения стенки с неблагоприятным ремоделированием желудочков и систолическим наклоном створок клапана,
- дилатация и изменение формы левого желудочка, которые изменяют нормальное расположение папиллярных мышц и приводят к фиксации створок и неадекватному закрытию, и
- дилатация кольца, приводящая к неадекватному сокращению кольца и неполному закрытию структур створки в систолу. Эти механизмы могут способствовать дальнейшему увеличению левого желудочка и ухудшению его функции, что само по себе увеличивает тяжесть митральной регургитации.
При ишемической митральной регургитации наблюдаются четыре клинических проявления:
- острый инфаркт миокарда,
- разрыв папиллярной мышцы,
- обратимая ишемическая дисфункция миокарда при сохраненной систолической функции левого желудочка и
- терминальная ишемическая кардиомиопатия с пониженной систолической функцией.
Острый инфаркт миокарда: митральная регургитация часто встречается при остром инфаркте миокарда, а значительная регургитация осложняет до 15% случаев. Хотя в большинстве случаев такие случаи на эхокардиографии возникают в контексте острого инфаркта миокарда, в некоторых случаях может наблюдаться острое развитие митральной регургитации. Большинство пациентов с инфарктом миокарда, осложненным митральной регургитацией, имеют заболевание правой и огибающей коронарных артерий, которое вызывает дисфункцию нижней стенки. Таким образом, митральная регургитация на ЭхоКГ связана не с размером инфаркта, а со степенью ишемической дисфункции и вовлечением заднемедиальной папиллярной мышцы. В результате плохая поддержка задней створки, называемая привязкой, вызывает недостаточное закрытие створки и несостоятельность клапана. Тяжелая митральная регургитация, развивающаяся после инфаркта, имеет плохой прогноз: смертность возрастает до 25% через 30 дней и более 50% через 1 год. Влияние реперфузии миокарда на митральную регургитацию остается спорным.
Разрыв папиллярной мышцы на эхокардиографии: хотя и является редким осложнением инфаркта миокарда, полный разрыв папиллярной мышцы вызывает тяжелую митральную регургитацию и кардиогенный шок, который обычно заканчивается летальным исходом, 70% в течение 24 часов без экстренного хирургического вмешательства. Хирургическое лечение сосочковой мышцы в большинстве случаев невозможно из-за большой площади некротической ткани; поэтому замена клапана необходима, и на ее риск влияют другие факторы, включая тяжелую дисфункцию левого желудочка, которая обычно существует. Разрыв папиллярной мышцы происходит через 2–5 дней после начала инфаркта. Неполный разрыв, обычно только одной головки сосочковой мышцы, происходит через 4–5 дней после инфаркта с постепенным ухудшением митральной регургитации. Это усиливает ранее существовавшую дисфункцию левого желудочка.
Ишемическая митральная регургитация в нормальном левом желудочке на эхокардиографии: пациенты с длительной ишемической дисфункцией миокарда могут иметь обратимую ишемию при физической нагрузке. Если это влияет на заднюю стенку левого желудочка, это приводит к дальнейшему ухудшению функции задней стенки и, как следствие, функции задней створки и развитию митральной регургитации. Одышка при физической нагрузке у этих пациентов не всегда должна быть вызвана повышенным конечным диастолическим давлением, а внезапным повышением давления в левом предсердии из-за развития митральной регургитации при физической нагрузке, особенно у пациентов с расширенным левым предсердием и пациентов с плохой податливостью предсердий.
Стресс-эхокардиография идеальна для демонстрации ишемической желудочковой дисфункции и развития митральной регургитации и повышения давления в левом предсердии, отсюда положительная роль антиангинальной терапии и снижения постнагрузки. Пациентам, у которых развивается значительная митральная регургитация при стрессе и которые приняты на операцию по аортокоронарному шунтированию, следует провести восстановление митрального клапана, пластику кольца одновременно с хирургической реваскуляризацией, чтобы избежать потенциальных стойких симптомов, несмотря на успешную операцию.
Ишемическая митральная регургитация при желудочковой дисфункции на эхокардиографии: Митральная регургитация очень часто встречается у пациентов с длительной ишемической дисфункцией левого желудочка и у пациентов с терминальной стадией желудочковой недостаточностью. Поскольку у этих пациентов створки клапана морфологически нормальные, митральная регургитация описывается как «функциональная». Трехмерная эхокардиографическая оценка митрального клапана доказывает, что сам клапан не совсем нормальный, с давними прогрессирующими изменениями межстворчатых отношений и подклапанного аппарата. Снижение желудочкового давления может улучшить геометрию левого желудочка, а снижение артериального давления может уменьшить тяжесть митральной регургитации.
Миксоматозная дегенерация митрального клапана на эхокардиографии
Это наиболее частая причина изолированной митральной регургитации на эхокардиографии. Ее также называют дегенеративным заболеванием митрального клапана пожилого возраста или синдром выбухающего митрального клапана (синдром провисающего клапана, синдром волнообразной митральной створки, “парусящий клапан”, “баллонная деформация митрального клапана”). Заболевание включает прогрессирующую миксоматозную дегенерацию створок митрального клапана и может варьироваться от растянутой «нормальной» створки до полностью утолщенной миксоматозной створки с выбуханием в систолу. К этому объекту применялись термины пролапс, гибкий, избыточный, миксоматозный клапан и молотящая створка.
Классические створки клапана при пролапсе на эхокардиографии утолщены, открываются в противофазе и увеличиваются в площади, а в систолу выпадают в левое предсердие. Этот процесс может повлиять на любую из двух створок, чаще всего на среднюю треть задней створки. Хорды могут стать удлиненными, истонченными и извилистыми, что предрасполагает к разрыву и острому пролапсу митрального клапана. У пожилых людей миксоматозная митральная дегенерация обычно протекает бессимптомно. Эхокардиографически средне-позднее систолическое искривление створок> 2–3 мм кзади до точки закрытия митрального клапана рассматривается как явная демонстрация пролапса створок. В частности, при поражении двух кончиков створок миксоматоз бывает трудно отличить от вегетаций, вызванных эндокардитом. Диагноз митрального пролапса следует ставить с левой парастернальной позиции, так как комбинация изменения формы кольца митрального клапана в систоле и закрытия клапана может показаться проявлением пролапса с других точек зрения. При синдроме Марфана миксоматозная дегенерация обычно затрагивает кончики створок, особенно переднюю створку. Это не всегда приводит к значительной митральной регургитации, но может оставаться статическим и бессимптомным в течение многих лет. Потеря систолической коаптации и выпадение одной из двух створок в левое предсердие является высокочувствительным и специфическим признаком систолической дисфункции створки независимо от его этиологии. Чреспищеводная эхокардиография обычно обеспечивает более четкое изображение створок и степень потери коаптации. Степень митральной регургитации с чистым пролапсом створки может быть незначительной на эхокардиографии, и клиническое обследование выявляет среднесистолический щелчок или поздний систолический шум. Пролапс митрального клапана может предрасполагать к инфекционному эндокардиту, поэтому пациентам из группы высокого риска могут быть рекомендованы профилактический прием антибиотиков в зависимости от ситуации. Простой митральный пролапс может прогрессировать до тяжелой митральной регургитации, требующей хирургического вмешательства.
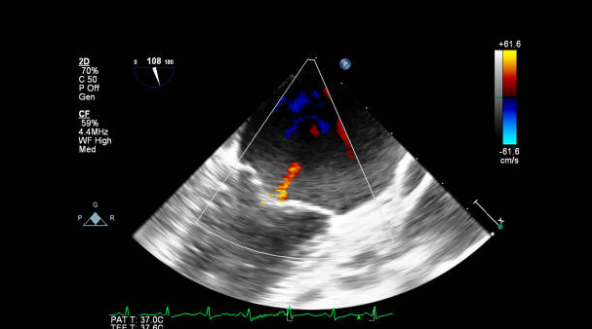
Врожденная митральная регургитация на эхокардиографии
Наиболее распространенная форма так называемой врожденной митральной регургитации на эхокардиографии — это форма, которая обнаруживается в сочетании с первичным дефектом межпредсердной перегородки или другой формой дефекта атриовентрикулярной перегородки. В целом системный атриовентрикулярный клапан в этой группе аномалий лучше описывать как левый атриовентрикулярный клапан, а не как митральный клапан. Другой важной причиной врожденной митральной регургитации является так называемая изолированное расщепление (расщелина) передней створки митрального клапана. По сути, клапан имеет три створки. Важность этого диагноза заключается в том, что почти в каждом случае можно выполнить хирургическое вмешательство, наложив заплатку на переднюю створку митрального клапана, что позволяет избежать необходимости замены митрального клапана.
Инфекционный эндокардит на митральном клапане и ЭхоКГ
Это основная причина симптоматической митральной регургитации на ЭхоКГ. Вегетации развиваются на клапане и варьируются от небольших клубеньков по линии прикрепления до крупных рыхлых масс до 10 мм в диаметре и даже более, особенно при грибковой инфекции. Поражения передней (аортальной) створки митрального клапана могут возникать в связи с эндокардитом аортального клапана, обычно с поражением правой коронарной створки. Инфекция митрального клапана также может вызвать разрыв и перфорацию створки и, следовательно, возникновение струи в нетипичном месте. Эти поражения на эхокардиографии варьируются от локализованных аневризм до полной перфорации створок, приводящей к тяжелой митральной регургитации, требующей замены клапана. Эндокардит может поражать нормальные клапаны, особенно у пожилых людей, но чаще всего клапаны с незначительными врожденными аномалиями или пролапс митрального клапана.
Патофизиология митральной регургитации
Объем регургитации при митральной регургитации рассчитывается как поток регургитации через область регургитации. Скорость потока через отверстие связана с разницей систолического давления между желудочками и предсердиями. Высокое систолическое давление в левом желудочке, например системная гипертензия, увеличивает объем митральной регургитации, а низкое давление в левом желудочке снижает его.
Давление в левом предсердии при острой митральной регургитации повышается с V-зубцом в поздней систоле из-за увеличения объема и скорости поступления крови в левое предсердие. Однако отсутствие V-зубца на записи давления в левом предсердии или давления легочного клина не исключает диагноза тяжелой митральной регургитации. При тяжелой митральной регургитации увеличенный ретроградный ударный объем в левое предсердие вызывает увеличение прямого потока через митральный клапан в левый желудочек в последующем цикле, что увеличивает активность желудочков и скорость увеличения размера полости.
Митральная регургитация часто является динамическим поражением, и размер отверстия для регургитации и объем регургитации могут изменяться в зависимости от градиента давления на клапане и изменений объема и геометрии левого желудочка. Сама эффективная площадь регургитирующего отверстия может увеличиваться при значительно аномальной геометрии желудочков. Таким образом, успешное уменьшение объема левого желудочка с помощью оптимальной медикаментозной терапии или кардиостимуляции и улучшение его систолической функции может способствовать снижению тяжести митральной регургитации и открытию порочного круга. Изолированная митральная регургитация связана с большим увеличением выброса левого желудочка на эхокардиографии. Общий ударный объем может быть увеличен в 3–4 раза по сравнению с нормальным. Во время открытия аортального клапана более четверти ударного объема уже могло попасть в левое предсердие. Это приводит к V-зубцу, который может достигать 50–60 мм рт.ст.
Этот объем крови повторно поступает в желудочек в раннюю диастолу, таким образом сокращая время изоволюмической релаксации и увеличивая скорость раннего диастолического наполнения, что приводит к третьему тону сердца. Когда митральная регургитация очень тяжелая, давление в левом желудочке и левом предсердии может уравняться в середине выброса или даже раньше. Это происходит особенно при разрыве сосочковой мышцы. Вначале конечный диастолический объем левого желудочка на эхокардиографии существенно не увеличивается, тогда как конечный систолический объем значительно снижается. Это приводит к значительному падению прямого сердечного выброса, которое может поддерживаться только синусовой тахикардией.
Недостаточность митрального клапана
Сущность этого порока состоит в нарушении замыкательной функции клапана вследствие фиброзной деформации створок, подклапанных структур, дилятации фиброзного кольца или нарушении целостности элементов митрального клапана, что обусловливает возврат части крови из левого желудочка в предсердие. Эти нарушения внутрисердечной гемодинамики сопровождаются уменьшением минутного объема кровообращения, развитием синдрома легочной гипертензии.
Причины возникновения митральной недостаточности представлены в таблице 1.
Повреждение митрального кольца
- Инфекионный эндокардит (образование абсцесса)
- Травма (при хирургическом вмешательстве на клапане)
- Парапротезная фистула вследствие прорезывания швов или инфекционного эндокардита
Повреждение створок митрального клапана
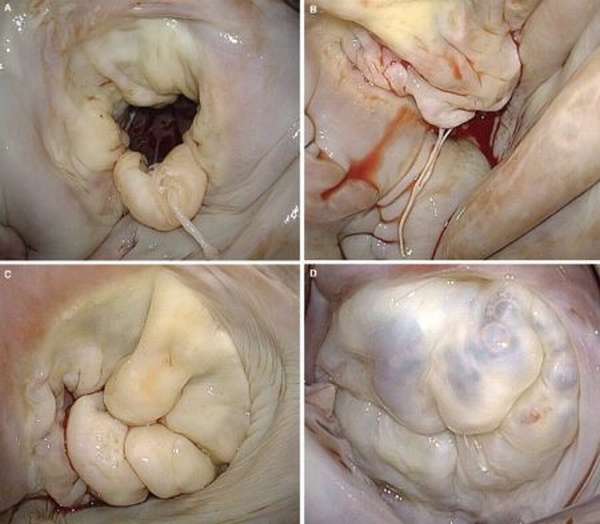
- Инфекционный эндокардит (перфорация или разрушение створки (рис. 7).)
- Травма
- Опухоли (миксома предсердия)
- Миксоматозная дегенерация створок
- Системная красная волчанка (Либмана-Сакса повреждение)
Разрыв сухожильных хорд
- Идиопатический, т.е. спонтанный
- Миксоматозная дегенерация (пролапс митрального клапана, синдром Марфна, Элерса-Данлоса)
- Инфекционный эндокардит
- Ревматизм
- Травма
Повреждение или дисфункия папиллярных мышц
- Ишемическая болезнь сердца
- Острая левожелудочковая недостаточность
- Амилоидоз, саркоидоз
- Травма
Дисфункция протеза митрального клапана (у больных, ранее перенесших оперативное вмешательство)
- Перфорация створки биопротеза вследствие перенесенного инфекционного эндокардита
- Дегенеративные изменения створок биопротеза
- Механическое повреждение (разрыв створки биопротеза)
- Заклинивание запирательного элемента (диска или шарика) механического протеза
Изменения воспалительного характера
- Ревматизм
- Системная красная волчанка
- Склеродермия
- Миксоматозная дегенерация створок митрального клапана (“клик-синдром”, индром Барлоу, пролабирующая створка, пролапс митрального клапана
- Синдром Марфана
- Синдром Элерса-Данлоса
- Псевдоксантома
- Кальциноз фиброзного кольца митрального клапана
- Инфекционный эндокардит, развившийся на нормальном, измененном или протезном клапанах
- Разрыв сухожильных хорд (спотнатнный или вторичный вследствие инфаркта миокарда, травмы, пролапса митрального клапана, эндокардита)
- Разрыв или дисфункция паппиллярных мышц (вследствие ишемии или инфаркта миокарда)
- Дилатация фиброзного кольца митрального клапана и полости левого желудочка (кардиомиопатия, аневризматическая дилатация левого желудочка)
- Гипертрофическая кардиомиопатия
- Парапротезная фистула вследствие прорезывания швов
- Расщепление или фенестрация створки митрального клапана
- Формирование “парашютообразного” митрального клапана вследствие:
- Нарушения слияния эндокардиальных подушек (зачатков митрального клапана)
- Фиброэластоза эндокарда
- Транспозиции магистральных сосудов
- Аномального формирования левой корорнарной артерии
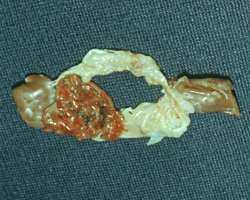 | Рис. 7 Препарат митрального клапана, иссеченный во время операции. Створки разрушены с формированием митральной недостаточности, видны массивные вегетации. |
Класификация. С целью градации недостаточности митрального клапана применяется классификация, основанная на величине трансклапанной регургитации. Выделяют 3 степени митральной недостаточности (рис. 8):
 | Рис. 8 Схема распространения обратного тока в левое предсердие в зависимости от степени недостаточности митрального клапана. |
- I степень – регургитация не выраженная, обратный ток крови в систолу желудочков определяется только у клапана;
- II степень – обратный ток крови определяется в середине левого предсердия, отмечается умеренное расширение предсердия;
- III степень – струя регургитации достигает задней стенки левого предсердия, предсердие значительно дилатировано.
Клиническая картина и диагностика. В отличие от митрального стеноза при митральной недостаточности одышка менее выражена и появляется в более поздние сроки формирования порока. Кровохарканье возникает редко, и недостаточность кровообращения развивается значительно позже. На ЭКГ обычно отсутствуют признаки изолированной гипертрофии правого желудочка. Аускультативно и фонографически определяется систолический шум с эпицентром звучания над верхушкой сердца, распространяющийся в левую подмышечную область.
Клиническая симптоматика во многом связана со степенью нарушения кровообращения, зависимой, главным образом, от объема регургитации крови из левого желудочка в предсердие, выраженности легочной гипертензии и состояния сократительной функции миокарда. С появлением выраженной недостаточности кровообращения медикаментозная терапия становится неэффективной вследствие необратимых изменений во внутренних органах и, прежде всего, в сердце, возникающих в результате его хронической перегрузки и ревматического кардита.
Рентгенологически характерен застой в легких по венозному типу. При недостаточности митрального клапана левое предсердие увеличено по большому радиусу (более 7 см) и преобладает увеличение левого желудочка над правым. Характерным является систолическое увеличение (пульсация) тени левого предсердия, определяемое при рентгеноскопии.
В диагностике недостаточности митрального клапана существенную роль играет эхокардиография. Применение трансторакального и чреспищеводного сканирований позволяет определить характер патологических изменений на клапане (инфекционный эндокардит, миксоматозная дегенерация и т.д.), оценить выраженность нарушений внутрисердечной гемодинамики (определить степень регургитации, ее характер). Данные эхокардиографической картины вместе с клиническими проявления и позволяют сформулировать показания к хирургическому лечению.
Оперативное лечение. Показанием к хирургическому лечению при митральной недостаточности является возникновение регургитации II-III степени.
Задача хирургической коррекции состоит в устранении порока в условиях искусственного кровообращения путем восстановления запирательной функции митрального клапана. Чаще всего это достигается протезированием клапана механическим или биологическим протезом. При ограниченных изменениях клапана могут быть выполнены клапаносохраняющие операции (рис. 9): шовная вальвулопластика, анулопластика, сужение фиброзного кольца специальным жестким синтетическим кольцом, восстановление подклапанных структур, а также изолированное протезирование створок клапана ауто- или ксеноперикардом. Следует отметить, что результаты хирургического лечения недостаточности митрального клапана в значительной степени зависят от своевременности определения показаний к оперативному лечению.
Рис. 9. Варианты клапансохраняющих операций на митральном клапане.
Причины миксоматозной дегенерации митрального клапана и ее симптомы
Качество жизни человека, его здоровье во многом зависит от состояния сердечно-сосудистой системы. Сердце и сосуды выполняют важные функции – перекачивают кровь, которая снабжает все органы и ткани кислородом и питательными веществами, отводит углекислый газ. Современный уровень медицинских технологий, инновации в лечении и диагностике значительно снизили смертность от сердечно-сосудистых заболеваний, но они пока еще остаются главными причинами летальных исходов во всех странах. Одной из серьёзных патологий, диагностируемых кардиологами у людей среднего и преклонного возраста, является миксоматозная дегенерация митрального клапана.
- Какие изменения предполагает патологический процесс?
- Изменения в зависимости от степени заболевания
- Проявление симптомов болезни
- Способы подтверждения диагноза и проведение обследования
- Лечение и профилактические действия
Какие изменения предполагает патологический процесс?
Указанное патологическое состояние сердца человека имеет другие названия. Врачи могут озвучить диагноз пациенту, используя термины – пролапс митрального клапана или эндокардиоз.
Митральный клапан отделяет левое предсердие от левого желудочка. При нормальном состоянии он не допускает обратный ток крови из предсердия в желудочек сердца. В силу некоторых причин, чаще всего из-за генетической предрасположенности или инфекций вирусной природы, у человека происходит дегенерация створок клапана – их растяжение и утолщение.
Такой процесс называется ПМК (пролапс митрального клапана), его развитие у больного вызывает нарушения в работе сердца. Происходит обратный заброс части крови из предсердия в желудочек – это явление называют регургитацией. Развитие болезни приводит к изменению состояния больного, появлению шума при работе сердца.
Миксоматозный процесс приводит к дальнейшим изменениям в функционировании органа. Результатом его являются увеличенные размеры левого желудочка, а впоследствии и всего сердца, аритмия, сердечная недостаточность, нарушения в работе других клапанов.
Изменения в зависимости от степени заболевания
Миксоматоз митрального клапана проходит три этапа развития (степени). Каждая из них имеет свои особенности, требует разного подхода к терапии.
Миксоматозная дегенерация клапана первой степени выражается в незначительном утолщении его створок – менее 5 миллиметров. При этом створки полностью смыкаться, проявлений болезни нет совсем. При таком состоянии требуется наблюдение у кардиолога и изменение привычного образа жизни с пересмотром отношения к вредным привычкам, питанию, двигательной активности.
Вторая стадия заболевания диагностируется при утолщении клапана в диапазоне от 5 до 8 миллиметров, при этом наблюдается растяжение его створок, нарушение их смыкания, изменение очертаний отверстия между ними.
Утолщение створок клапана более чем 8 миллиметров указывает на третью стадию недуга. При ней клапанные створки не смыкаются, отмечается ярко выраженная деформация митрального кольца.
Проявление симптомов болезни
Любые подозрения на заболевания сердца должны быть поводом срочного обращения к кардиологу. Миксоматозная дегенерация створок митрального клапана проявляется в зависимости от степени прогрессирования патологии. Первая её степень развивается бессимптомно, последующие стадии заболевания проявляются характерными симптомами:
- уменьшается работоспособность человека, его выносливость, появляется устойчивая усталость,
- наблюдается болезненные ощущения в грудной клетке,
- появляется сердечная аритмия – биение сердца может усиливаться без физической нагрузки, наблюдаются заметные перебои в работе сердца,
- возможны обмороки, головокружение, тошнота,
- возникает ощущение нехватки воздуха, сопровождаемое одышкой и кашлем.
Способы подтверждения диагноза и проведение обследования
Диагноз миксоматозная дегенерация может быть установлен с использованием нескольких видов диагностики. При первичном осмотре больного врач может заподозрить наличие болезни при прослушивании сердечной тональности стетоскопом. Систолический шум становится важным основанием для направления пациента на детальное обследование. Его проводят с использованием:
- ультразвукового исследования,
- рентгенографии грудной клетки,
- расшифровки данных, полученных при снятии электрокардиограммы,
- лабораторных анализов.
Такие диагностические способы позволяют изучить произошедшие изменения в клапане, выявить возможные угрозы дальнейшего развития патологии, назначить лечение.
Лечение и профилактические действия
Состояние пациента при начальной стадии развития болезни не требует применения медикаментозного лечения. Его назначает кардиолог, если патология начинает прогрессировать.
Медикаментозная терапия в таком случае направлена на достижение следующих результатов:
- восстановление сердечной деятельности,
- снятие болевых симптомов,
- недопущение возникновения тромбов.
Такое лечение показано при второй степени болезни. Последующая, третья степень предполагает оперативное вмешательство. Его цель – замена митрального клапана на протез. При проведении вмешательства используют высокотехнологичные методики, которые щадяще воздействуют на здоровье оперируемого человека.
При проведении лечения и после него важно соблюдать профилактические мероприятия. Больному с миксиматозной дегенерацией митрального клапана требуется:
- забыть об употреблении алкоголя, курении,
- использовать физическую активность её виды и интенсивность должны быть согласованы врачом,
- перейти на рацион с использованием полезных продуктов, приготовленных определенным способом.
Следует помнить, что симптомы миксоматозного состояния митрального клапана требуют обязательного обращения за медицинской помощью. Совместные действия врача и пациента помогут улучшить состояние больного, избежать серьёзных осложнений патологии.
ПМК (Провисание митрального клапана)
Провисание (пролапс) митрального клапана в клинической практике встречается сравнительно часто.
ПМК — это провисание одной или обеих створок митрального клапана в полость левого предсердия в систолу не менее, чем на 3 мм выше плоскости атриовентрикулярного отверстия. Существует первичный (идиопатический) и вторичный ПМК. Причинами вторичного ПМК являются ревматизм, острый инфаркт миокарда, травмы грудной клетки и некоторые другие заболевания, при которых происходит, отрыв хорд митрального клапана и створка начинает провисать в полость левого предсердия.
Травма грудной клетки является причиной острого отрыва хорд и развития тяжелой митральной недостаточности с клинической картиной острой левожелудочковой недостаточности. Часто это является причиной смерти.
Острый задний инфаркт миокарда поражает заднюю папиллярную мышцу. Это приводит к отрыву хорд, развивается пролапс задней створки митрального клапана.
Диагностика
Основным методом диагностики ПМК является эхокардиография. Принято делить ПМК на 3 степени в зависимости от глубины пролабирования:
- I ст.-3−6 мм ниже клапанного кольца,
- II ст.- 6−9 мм
- III ст.- более 9 мм.
Также принято делить ПМК на органический (с миксоматозной дегенерацией) и функциональный (без миксоматозной дегенерации). Такое деление более правильное, поскольку от наличия миксоматозной дегенерации зависит вероятность развития осложнений.
Миксоматозноая дегенерация — это комплекс морфологических изменений створок митрального клапана, соответствующих «слабости» соединительной ткани, который выражается в утолщении створки более 4 мм и изменении её эхогенности. ПМК с миксоматозной дегенерацией — одна из причин инсульта у молодых людей при отсутствии артериальной гипертонии. Миксоматозно измененные створки митрального клапана могут являться основой для формирования микро — и макротромбов. Инсульты у этих пациентов имеют тромбоэмболический генез, и поэтому лицам с ПМК и миксоматозной дегенерацией ряд авторов рекомендуют ежедневный прием малых доз ацетилсалициловой кислоты. Еще одной причиной для развития острых нарушений мозгового кровообращения при ПМК является бактериальный эндокардит.
Лечение
За последнее время было доказано, что у больных с ПМК дефицит магния и было предложено их лечить препаратами магния.
При жалобах на сердцебиение или боли в грудной клетке назначают бета-блокаторы, при нарушениях ритма — препараты, «разжижающие» кровь-аспирин, варфарин. Пациентам с тяжёлой митральной регургитацией, если есть симптомы сердечной недостаточности, предлагают в качестве оперативного лечения катетеризацию сердца. При подозрении на разрыв подклапанных хорд с развитием острой митральной недостаточности показана пластика митрального клапана с хорошим долговременным прогнозом.
При выраженном ПМК рекомендована Эхо-КС- динамика до 2 раз в год, осмотр терапевтом или кардиологом до 3−5 раз в год. При лечении ПМК необходима нормализация труда и отдыха, режима дня, продолжительность сна.
Вопрос о занятиях спортом решается индивидуально. Разрешается вести активный образ жизни, рекомендовано плавание, коньки, лыжи, катание на велосипеде. Не рекомендована борьба, прыжки, поднятие штанги, силовые тренажеры. При выявлении митральной регургитации, желудочковых нарушений сердечного ритма, удлинения интервала QT на ЭКГ рекомендуется ограничение физической активности и занятий спортом.
Рекомендуется общеукрепляющая, немедикаментозная терапия. Назначаются психотерапия, аутотренинг, физиотерапия, водные процедуры, массаж позвоночника. Обязательно лечение хронических очагов инфекции. Очень полезна фитотерапия седативными травами, настойка валерианы, пустырника. Беременность при ПМК не противопоказана.
Также пациентам с ПМК рекомендуется:
- соблюдать диету с высоким содержанием магния (бобовые, миндаль, какао, овсяные хлопья) и витаминов;
- выполнять физические тренировки без перегрузок;
- посещать врача 1 раз в 3−5 лет даже при отсутствии жалоб.
Врач функциональной диагностики — Андриенко Ольга Леонидовна


