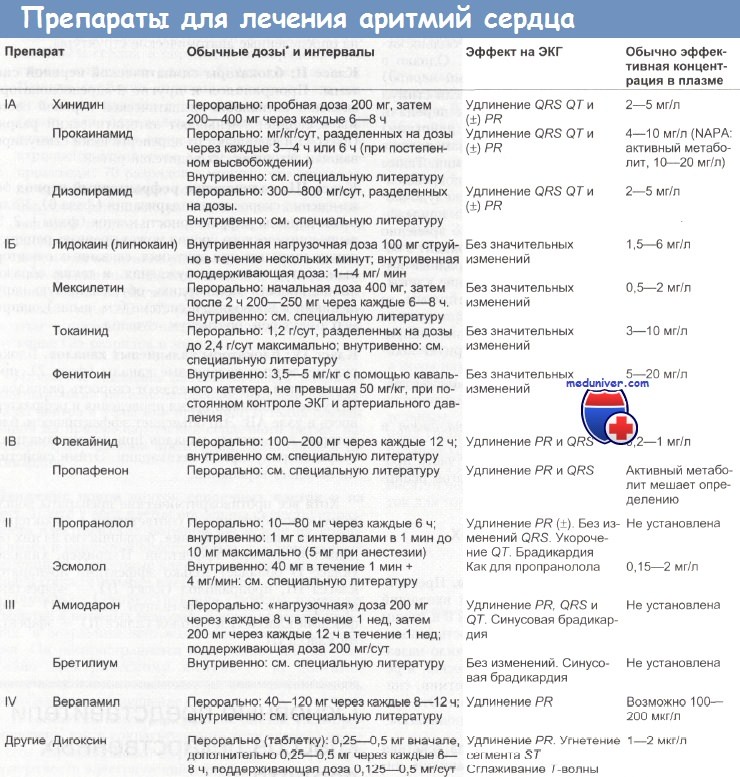
Фармакологическая группа — Антиаритмические средства
Описание
Нормализующее влияние на нарушенный ритм сердечных сокращений могут оказывать вещества, относящиеся к разным классам химических соединений и принадлежащие к различным фармакологическим группам. Так, при аритмиях, связанных с эмоциональным напряжением, у больных без серьезных заболеваний сердца антиаритмический эффект могут оказывать успокаивающие (седативные, транквилизирующие) препараты. Антиаритмической активностью в той или другой степени обладают многие нейротропные средства (холиноблокаторы и холиномиметики, адреноблокаторы и адреномиметики, местные анестетики, некоторые антиконвульсанты с противоэпилептической активностью), препараты, содержащие соли калия, антагонисты ионов кальция и др. Вместе с тем существует ряд лекарственных средств, основным фармакологическим свойством которых является нормализующее влияние на ритм сердца при различных видах аритмий. Эти вещества, наряду с бета-адреноблокаторами и антагонистами ионов кальция (см. Бета-адреноблокаторы и |215|), некоторыми местными анестетиками и другими, в связи с их выраженной антиаритмической активностью объединяют в группу антиаритмических препаратов.
Существует много классификаций антиаритмических препаратов. Наиболее употребительной является классификация Воген-Вильямса, разделяющая антиаритмики на 4 класса: I класс — мембраностабилизирующие средства (хинидиноподобные); II класс — бета-адреноблокаторы; III класс — препараты, замедляющие реполяризацию (бета-адреноблокатор соталол, амиодарон); IV класс — блокаторы «медленных» кальциевых каналов (антагонисты ионов кальция).
В классе мембраностабилизирующих средств выделяют 3 подгруппы: подгруппа IА — хинидин, прокаинамид, морацизин, дизопирамид; подгруппа IВ — местные анестетики (лидокаин, тримекаин, бумекаин), мексилетин и фенитоин; подгруппа IС — аймалин, этацизин, лаппаконитина гидробромид.
В механизме действия всех антиаритмических препаратов ведущую роль играет их действие на клеточные мембраны, транспорт ионов (натрия, калия, кальция), и взаимосвязанные с этим изменения деполяризации мембранного потенциала кардиомиоцитов и других электрофизиологических процессов в миокарде. Различные группы антиаритмических средств и отдельные препараты различаются по влиянию на эти процессы. Так, препараты подгруппы IА и IС в основном подавляют транспорт ионов натрия через «быстрые» натриевые каналы клеточной мембраны. Препараты подгруппы IВ увеличивают проницаемость мембран для ионов калия. Хинидин одновременно с угнетением транспорта ионов натрия уменьшает поступление в кардиомиоциты ионов кальция. Хинидиноподобные вещества снижают максимальную скорость деполяризации, повышают порог возбудимости, затрудняют проводимость по пучку Гиса и волокнам Пуркинье, замедляют восстановление реактивности мембран кардиомиоцитов.
Особым механизмом действия обладает основной представитель препаратов III класса — амиодарон. Блокируя калиевые каналы мембран кардиомиоцитов, он увеличивает продолжительность потенциала действия, пролонгирует проведение импульса по всем участкам проводящей системы сердца, урежает синусовый ритм, вызывает удлинение интервала QТ и при этом не оказывает существенного влияния на сократительную способность миокарда. Условно причисляемый к III группе бретилия тозилат оказывает в основном симпатолитическое действие, ограничивая, таким образом, влияние катехоламинов на миокард; вместе с тем он увеличивает, подобно амиодарону, продолжительность потенциала действия.
Механизм антиаритмического действия бета-адреноблокаторов связан с устранением аритмогенных симпатических влияний на проводящую систему сердца, торможением гетерогенного автоматизма и скорости распространения возбуждения через AV узел, увеличением рефракторного периода. В определенной мере антиаритмические свойства бета-адреноблокаторов обусловлены влиянием на мембранные калиевые каналы и стабилизацией содержания ионов калия в миокарде.
Некоторые бета-адреноблокаторы ( в т.ч. пропранолол, пиндолол) обладают также мембраностабилизирующей и хинидиноподобной активностью.
Антиаритмическим эффектом обладает ряд лекарственных средств, регулирующих обменные процессы (аденозин) и ионный баланс (препараты магния и др.) в миокарде. Препараты магния назначают для профилактики аритмий, в т.ч. при передозировке сердечных гликозидов, а также при пароксизмах желудочковой тахикардии типа «пируэт».
Классификация антиаритмических препаратов: виды лекарственных средств и назначение
Механизмы действия антиаритмических средств можно классифицировать в зависимости от их влияния на интактное сердце (клиническая классификация) или в соответствии с их действием на клеточном уровне, описанным в исследованиях in vitro (классификация в зависимости от характера влияния на потенциал действия).
Последняя из упомянутых классификаций используется чаще всего, хотя ее практическое значение весьма ограниченно.
Согласно этой классификации антиаритмические препараты подразделяются на 3 группы в зависимости от их основной точки (точек) действия в интактном сердце.
К первой группе относятся средства, основным действием которых является замедление проведения в АВ-узле. Таким образом, эти препараты могут оказаться полезными в лечении аритмий суправентрикулярного происхождения.
Во вторую группу объединены лекарственные средства, оказывающие действие в основном при желудочковых нарушениях ритма сердца. К третьей группе относятся препараты, которые действуют на предсердия, желудочки и (в случаях синдрома WPW или АВРТ) на дополнительные АВ-пути.
Таким образом, антиаритмические средства последней группы могут быть эффективными как при суправентрикулярных, так и при желудочковых аритмиях.
Классификация антиаритмических средств в зависимости
от основной точки (точек) действия в интактном сердце
| Точка действия | Примеры лекарственных средств |
| АВ-узел | Верапамил, дилтиазем, аденозин, дигоксин, БАБ |
| Желудочки | Лидокаин, мексилетин |
| Предсердия, желудочки, дополнительные пути АВ-проведения | Хинидин, дизопирамин, амиодарон, флекаинид, прокаинамид, соталол, пропафенон |

Классификация в зависимости от характера влияния на потенциал действия
Согласно этой классификации в зависимости от электрофизиологических эффектов на клеточном уровне препараты делятся на 4 основных класса.
I класс
Препараты I класса блокируют транспорт натрия через клеточную мембрану в начале активации клетки и, таким образом, снижают скорость нарастания потенциала действия (фаза 0). Они подразделяются на подклассы А, В и С в зависимости от их влияния на продолжительность потенциала действия (который на стандартной ЭКГ отражается длительностью интервала QT).
Препараты класса IA увеличивают продолжительность потенциала действия, класса IB – уменьшают этот показатель, а класса IС – оказывают лишь незначительный эффект. Антиаритмическое действие препаратов класса IB ограничивается лишь желудочками, а действие препаратов, относящихся к классам IA и IС, направлено и на предсердия, и на желудочки.
Препараты класса IA, особенно IС, замедляют внутрижелудочковое проведение, а препараты класса IA могут существенно увеличивать продолжительность интервала QT.
II класс
Препараты II класса препятствуют воздействию симпатической нервной системы на сердце. Они не влияют на потенциал действия большинства кардиомиоцитов, однако уменьшают наклон кривой спонтанной деполяризации (фаза 4) клеток с пейсмейкерной активностью и, таким образом, снижают частоту генерации импульсов.
III класс
Препараты III класса блокируют транспорт ионов калия через клеточную мембрану. Они увеличивают продолжительность потенциала действия и, следовательно, длительность рефрактерного периода и интервала QT, однако не замедляют фазу 0.
IV класс
Препараты IV класса препятствуют транспорту кальция через клеточную мембрану, который следует за входящим потоком натрия во время активации клеток. Наиболее чувствительны к действию этих препаратов клетки синусового и АВ-узлов. Необходимо заметить, что блокаторы кальциевых каналов, являющиеся производными дигидропиридина (нифедипин, амлодипин), не обладают антиаритмической активностью.
Ограничения классификации в зависимости от характера влияния на потенциал действия. Большинство препаратов относятся к I классу, а средства «внутри» этого класса существенно отличаются друг от друга по клиническим эффектам. Некоторые препараты обладают чертами, присущими средствам разных классов (например, амиодарон, основное действие которого характерно для препаратов III класса, также оказывает действие, присущее препаратам I, II и IV классов).
Более того, некоторые средства (например, аденозин и дигоксин) не могут быть отнесены ни к одному из вышеперечисленных классов.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Классификация кардиологических препаратов

Международная классификация кардиологических препаратов включает группу сердечных гликозидов, антиаритмических препаратов, негликозидных кардиотонических, периферических вазодилататоров и иных кардиологических средств. Они предназначены для лечения сердечно сосудистых заболеваний с разнообразной патологией.
- Сердечные гликозиды восстанавливают работу сердечной мышцы, устраняют аритмию и стимулируют деятельность сердца. Получают из растений: наперстянки, ландыша, горицвета.
- Антиаритмические средства устраняют сбои и восстанавливают нормальный сердечный ритм. Назначают для лечения аритмии, тахикардии, фибрилляции желудочков.
- Негликозидные кардиотонические препараты стимулируют работу сердца, усиливают сокращение сердечной мышцы. Применяются в случае диагноза сердечная недостаточность, гипотензия.
- Периферические вазодилататоры расширяют сосуды и способствуют нормализации кровообращения. Они облегчают работу сердца, увеличивают насыщение жизненно важных органов кислородом.
- Другие сердечные средства включают обширную группу лекарств, помогающих оперативно наладить работу сердца.
Какие таблетки принимать при разных болях в сердце
Используемая врачами классификация кардиологических препаратов включает лекарственные средства первой необходимости для снятия болей в сердце. Этот симптом лучше не игнорировать, и всегда иметь в домашней аптечке сердечные лекарства. В случае слабости, одышки, острой боли, бледности лица и выступившего холодного пота необходимо срочно вызвать скорую медицинскую помощь.
Боль в сердце может свидетельствовать о неотложном состоянии человека:
- поражении миокарда и сбое в работе сердечной мышцы;
- венечных (коронарных) сосудов, доставляющих в сердце насыщенную кислородом кровь;
- сердечных оболочек, клапанов;
- боль также может появиться от органов и тканей, расположенных вблизи сердца – легких, бронхов, мышц, связок и даже костей.
Причин для появления этих симптомов очень много, поэтому в каждом случае показаны разные таблетки от болей в сердце.
Купирование острой боли, возникающей за грудиной, проводят Нитроглицерином. Это средство первой помощи в виде мелких таблеток всегда нужно иметь в аптечке. Оно действует при приступах стенокардии. Также больному показан полный покой, необходимо ложиться в больницу, пройти обследование.
Промедление в этом случае может привести к инфаркту.
Врач назначает лечение для снятия болевых приступов и предотвращения рецидивов. Выбор препаратов проводится на основе диагноза, наличия хронических болезней, возраста, особенностей организма. Устранение боли проводится при помощи анальгетиков для непосредственного влияния на рецепторы, также применяются средства для снятия спазмов, усиления метаболизма и другие.
Чем снять острую боль в сердце
Лекарственные препараты первой помощи предназначены для разной боли в сердце — острой и жгучей, тупой и давящей, непостоянной и возникающей под влиянием стресса.
- Валидол применяется под язык, он медленно рассасывается и оказывает действие при состоянии, характерном для панической атаки. Жалобы пациента на боль в области сердца, недомогание, нехватку воздуха, холодный пот.
- Нитроглицерин также отпускается без рецепта, действует при приступах загрудинной боли и развитии ишемической болезни сердца. Таблетку или капсулу принимают под язык, так он быстрее всасывается в кровь. При необходимости можно положить еще одну, действие наступает через 3 – 5 минут. Больше принимать запрещено.
- Корвалол таблетки, капли во флаконе также можно купить без рецепта. Сложный состав включает этилбромизовалерианат, масло мяты перечной, фенобарбитал. Принимают 20 капель на стакан воды или одну таблетку также под язык. Снимает давящие боли в сердце, также облегчает колющие и режущие, чувство тяжести.
- Кардикет таблетки с пролонгированным эффектом содержат изосорбида динитрат, оказывающего выраженное сосудорасширяющее действие. Он снимает спазм артерий, понижает давление, оказывает продолжительное воздействие.
- Ново-пассит – успокоительное средство, выпускаются таблетки и сироп, назначается при неопределенных болях в области сердца, с появлением тревожных состояний, депрессии. Применяются также при комплексной терапии в случае сердечных патологий. Запрещается применять водителям транспортных средств, а также вместе со спиртным.
Сердце давит – таблетки, которые помогают
Давящая боль за грудиной купируется таблетками из группы препаратов нитратов (Нитроглицерином). В соответствии с общепринятой классификацией кардиологических препаратов, можно выбрать разные сердечные средства по назначению врача.
С этой целью больному нужно вызвать скорую медицинскую помощь. До приезда доктора можно дать принять по 1 таблетке с интервалом 5 минут:
- Нитроглицерин под язык, сублингвально;
- Раздавленную в порошок таблетку Аспирин Кардио внутрь, перорально;
- Или аналоги этого препарата – Ацетилкардио-Лект, Тромбопол, Аспикард, Тромбогард, Аспинат, КардиАск и другие.
Дальнейшее лечение назначит кардиолог после всестороннего обследования пациента. Жалобы включают давящие боли в области сердца, иррадиирующие в левую руку и мизинец, нехватку кислорода, судороги, тошноту, паническое состояние и обморок.
Что принять при появлении сильных болей в сердце
Жалобы пациента включают также одышку, нехватку кислорода, головокружение, слабость, холодный пот. Также может появиться увеличенная температура, лихорадка. Сильные боли в сердце могут свидетельствовать о развитии:
- инфаркта миокарда;
- патологий аорты;
- миокардита;
- тромбоэмболии;
- перикардита;
- эндокардита;
- иных патологий.
Легочная гипертензия характеризуется повышенным давлением в области легочной артерии, что осложняется тяжелой сердечной недостаточностью, которая может привести к летальному исходу. Согласно классификации ЛГ различают 5 типов: артериальную, венозную, тромбоэмболическую, гипоксическую и смешанного типа.
Пациенту требуется обеспечить покой и срочно вызвать скорую медицинскую помощь. При сильных болях в сердце, продолжающихся больше 5 минут, купировать их своими силами нельзя, в этом случае нужен врач.
Нарушения сердцебиения, чем снять
Учащение или замедление сердечного ритма, а также экстрасистолия не всегда свидетельствует об образовании патологического процесса. Возможно, ощущается острая нехватка кислорода для сердечной деятельности, человек ощущает панику, волнение, стресс. Корректировать работу сердечно сосудистой системы разными препаратами, может, и нет острой необходимости.
В более тяжелых случаях назначается лечение:
- антиаритмическими средствами;
- β-блокаторами;
- БРА (блокаторами ангиотензиновых рецепторов);
- показана операция по поводу имплантации кардиостимулятора.
Популярные препараты от болей в сердце
Классификация кардиологических препаратов включает лекарственные средства, которые снимают острую боль и разные болезненные ощущения в области сердца. Они включают:
- Антиаритмические, Панангин или Аспаркам, Кордарон, Амиодарон, Кардиодарон;
- Антикоагулянты: Ангиокс, Гепарин натрия, другие;
- Ацетилсалициловую кислоту (Аспирин), Валсартан;
- β-адреноблокаторы: Соталол, Тимолол, Конкор, Бипрол, содержащие Бисопролол и другие.
Эти лекарственные средства назначаются после перенесенного инфаркта.
Популярные препараты включают:
- Валериану, Корвалол (капли и таблетки п/об) с выраженным седативным эффектом.
- Нитроглицерин, Валидол, Корментол с умеренным сосудорасширяющим действием.
- Ново-пассит, Персен-кардио с седативным и антиаритмическим воздействием.
- Кратал, Кардиплант, стимулирующие деятельность миокарда.
- Панангин, Аспаркам содержит соли калия и магния аспарагиновой кислоты, показан для комбинированной терапии ИБС, сердечной недостаточности, аритмиях при передозировке сердечных гликозидов.
Таблетки от сердца, назначаемые пожилым людям
С возрастом организм по-разному реагирует на лекарства, и если раньше одни таблетки помогали, то при обострении хронических болезней могут быть противопоказаны к применению. В любом случае лучше посоветоваться с врачом и пройти необходимое обследование, сделать электрокардиограмму.
Кардиолог поставит точный диагноз и назначит лечение в соответствии с особенностями организма и наличием индивидуальных показаний. Вместе с сердечными препаратами могут назначаться лекарства для профилактики атеросклероза, противотромбозные и укрепляющие стенки сосудов, снижающие артериальное давление.
Пожилым людям могут рекомендоваться разные таблетки от сердца:
- Адонис-Бром, Целанид, Дигоксин, содержащих сердечные гликозиды с выраженным кардиотоническим действием, для стимуляции миокарда и коррекции аритмии.
- Нитроглицерин или Нитрокор, Моносан, Кардикет применяются для купирования приступов стенокардии и относятся к вазодилататорам.
- Конкор, Бипрол, Атенол, Бетакард, Коргард и другие β-блокаторы для профилактики инфаркта, при повышенном давлении и сильно выраженных сердечных сокращениях.
- Коринфар, Кордафлекс, Верапамил или Лекоптин, Веракард и остальные блокаторы кальциевых каналов расширяют артерии, расслабляют стенки сосудов, действуют при артериальной гипертензии.
- Кокарбоксилаза, АТФ, Витрум Кардио Омега-3, метаболические лекарственные средства для улучшения обмена веществ.
Также назначаются многие иные кардиотонические средства из групп, входящих в Классификацию кардиологических препаратов, согласно клиническим рекомендациям, принятым Российским кардиологическим обществом. Применение передового опыта и разработок ученых, научно-исследовательских и образовательных учреждений в этой области медицины позволяет успешно внедрять самые эффективные методики лечения заболеваний.
Новые подходы к медикаментозной терапии аритмий
Академик Ивашкин В.Т.: – А сейчас я с удовольствием попрошу включиться в нашу работу профессора Владимира Леонидовича Дощицина. «Новые подходы к медикаментозной терапии аритмии». Пожалуйста, Владимир Леонидович.
Профессор Дощицин В.Л.: – Доброе утро, уважаемые коллеги. В который раз мы возвращаемся к теме медикаментозного лечения аритмии сердца, одному из актуальнейших вопросов кардиологии. Очень большое разнообразие аритмий, масса ситуаций и нюансов в их течении делают очень затруднительным для практических врачей ведение таких больных. Среди всего многообразия аритмий важнейшими в практическом отношении, несомненно, являются два направления. Самое важное – это внезапная аритмическая смерть, которая составляет примерно четвертую часть всех смертей вообще, потому что половина смертей взрослых людей – это сердечно-сосудистые заболевания, а половина сердечно-сосудистых смертей – это аритмическая внезапная смерть. И, конечно, профилактика внезапной аритмической смерти – это важнейшая проблема современной медицины. Внезапная смерть – это, в основном, примерно на 80% – фибрилляция желудочков, то есть желудочковая аритмия. А в суправентрикулярных аритмиях основную роль, конечно, играет фибрилляция предсердий. У нас ее называют мерцательной аритмией, хотя это более широкое понятие. Но в связи с этим возникает масса вопросов.
Что вызывает наибольшее затруднение в практической работе? Все дело в том, что аритмии сами по себе могут заметно ухудшать качество жизни, отягощать прогнозы. Но возможно вполне доброкачественное, безобидное течение аритмии и существование больного с этой аритмией в течение неопределенно долгого времени. С другой стороны – методы лечения аритмии. Я уже не говорю об оперативных методах, но и медикаментозное лечение может оказывать серьезное побочное действие и само по себе негативно влиять на прогноз. Это доказано. Или, если это лечение удачно, то аритмия устраняется и качество жизни улучшается. Так вот, каждый раз практическому врачу приходится решать, что хуже: аритмия или лечение. Иными словами, нужно или не нужно активно лечить аритмию?
В связи с этим я напомню основные группы показаний к вмешательству. Первое – это когда аритмия отягощает прогноз и несет в себе какую-то угрозу жизни. Основные из них – это угрозы внезапной аритмической смерти. Вторая группа показаний – если очевидно по клиническим и инструментальным данным негативное влияние аритмии на эффективность кровообращения, гемодинамику. И, наконец, третья группа – когда объективных показаний может не быть, но субъективно аритмия плохо переносится. Здесь тоже имеются показания, хотя в этом случае цель лечения будет другая: улучшить субъективную переносимость, при этом не обязательно полностью устранять аритмию, так как она негативно не влияет на прогноз.
Я напомню хорошо известную классификацию, которая на сегодняшний день получила наибольшее распространение, – классификацию антиаритмических лекарств. Напомню четыре основные группы. Первый класс – блокаторы натриевых каналов, там подклассы 1А, 1В, 1С, здесь показаны их основные представители. Второй класс – бета-адреноблокаторы. Третий – блокаторы калиевых каналов или препараты, замедляющие реполяризацию. И четвертый класс – блокаторы кальциевых каналов. В первом классе наибольшее значение имеет, несомненно, класс 1С, потому что он представлен используемыми на сегодняшний день препаратами – этацизин, пропафенон, аллапинин. К классам 1А и 1В относятся более старые препараты, которые постепенно уходят из широкой практики: хинидин, прокаинамид, лидокаин и так далее. Бета-блокаторы – хорошо известный класс, это не только антиаритмики, но и антиангинальные и гипотензивные препараты.
Мощный класс – третий – блокаторы калиевых каналов. Основные представители – это амиодарон и соталол, мы их рассматриваем как препараты резерва, которые назначаются, но, в основном, при неэффективности других препаратов в более сложных ситуациях. И, наконец, – антагонисты кальция, среди которых основную роль играет верапамил.
Эту классификацию критиковали многократно, и основной предмет критики заключается в том, что сюда не входят многие препараты, имеющие антиаритмическое действие. Например, дигиталис и вообще сердечные гликозиды – АТФ и другие препараты, которые как бы стоят между этими классами или имеют совершенно другие свойства. И в связи с этим, я напомню, была предложена другая классификация, так называемый «Сицилианский гамбит», который представляет собой просто описание свойств разных антиаритмических препаратов. Вот как в клеточках шахматной доски отмечены свойства, способность влиять на ионные каналы, натриевые – быстрые, средние, медленные, на кальциевые, на калиевые, на различные рецепторы – адренергические альфа-, адренергические бета-рецепторы, холинергические рецепторы и другие.
И, глядя на эту табличку, можно видеть, что многие антиаритмики обладают одновременно свойствами представителей нескольких классов, и их даже трудно классифицировать. И есть препараты (они представлены в конце) – атропин, аденозин, дигоксин, омакор – те, которые в эту классификацию не входят, а обладают другими механизмами действия. То есть это более широкое перечисление антиаритмиков, но его недостатком является то, что это – не классификация, она никак не группирует препараты и не позволяет выбирать тот или иной класс, тех или иных представителей.
Поэтому при систематизированном описании и в научных работах по аритмологии фигурирует все-таки классификация Вогана Вильямса (Vaughan Williams), и ею широко пользуются. Здесь имеется целый ряд спорных моментов. В частности, больше всего важных спорных моментов касаются 1С-класса и вообще, прежде всего, первого класса. И один из важнейших актуальнейших вопросов: можно или нельзя давать эти препараты больным ишемической болезнью сердца, острыми и хроническими ее формами, и больным с другой выраженной органической патологией сердца? Этот вопрос и на сегодняшний день не имеет однозначного ответа. После публикации, уже довольно давно, много лет назад, в исследованиях КАСТ-1 и КАСТ-2 было показано, что антиаритмики 1С-класса могут негативно влиять на прогноз больных ИБС. Но это касается, главным образом, больных острым инфарктом миокарда. Что касается хронических форм ИБС, то так однозначно судить нельзя, потому что таких работ было довольно мало, и касались они ограниченного числа препаратов без достаточного учета других противопоказаний.
На сегодняшний день бытует такая тактика, что антиаритмики первого, в частности, С-класса не следует принимать больным с выраженными признаками сердечной недостаточности (низкая фракция выброса); при острых формах ИБС (острый инфаркт, прогрессирующая стенокардия); при очень выраженной гипертрофии левого желудочка с толщиной более 14 миллиметров (по данным эхокардиографии). Есть и другие ограничения: блокада ножек, выраженная брадикардия и другие. А если ничего этого нет, то наличие умеренно выраженной патологии сердца не является прямым противопоказанием для применения препаратов 1С-класса.
Почему я обращаю на это внимание – потому что здесь лежат очень важные практические вопросы. Можно или нельзя купировать пароксизм мерцания предсердий у больного стенокардией, например, пропафеноном, этацизином, которые являются активными препаратами для этой цели. Так вот, эта табличка дает на это ответ: да, можно, если нет прямых противопоказаний в виде выраженных изменений миокарда, сердечной недостаточности, острого коронарного синдрома и так далее. Это практически очень важно.
Вот основные ограничения для применения антиаритмиков первого класса: острый коронарный синдром, сердечная недостаточность, внутрижелудочковая блокада, атриовентрикулярная блокада и резко выраженная брадикардия, скажем, синдром слабости синусового узла.
Бета-адреноблокаторы – важнейший класс препаратов. Мы их даем очень широко, лечим ишемическую болезнь сердца, артериальную гипертонию. Из аритмий, в основном, этот класс препаратов лечит, главным образом, наджелудочковые формы, то есть суправентрикулярную тахикардию, суправентрикулярную экстрасистолию, мерцание и трепетание предсердий, в основном, для урежения ритма при этих формах аритмий. Что касается желудочковых аритмий, то эффективность этого класса препаратов ниже. Но учитывая их благоприятное действие на основные болезни, то есть ишемическую болезнь, артериальную гипертонию, предпочтительно с них начинать, и может быть такая ситуация, что они окажутся эффективными и при желудочковых аритмиях тоже, и тогда больше ничего не нужно будет. Но если они окажутся неэффективными, а это примерно половина случаев, то тогда приходится решать вопрос: заменять бета-блокаторы либо на третий класс препаратов, либо добавлять к бета-блокаторам первый класс.
Третий класс препаратов, повторяю: класс резерва. Амиодарон – сильнейший, мощнейший препарат, хорошо переносится при недлительном назначении. Но при длительном назначении почти у 30% (примерно) возникают различные нежелательные эффекты, которые заставляют его ограничивать или вообще отменять. Самые частые из них – нарушение функции щитовидной железы. Второе по частоте – сердечное осложнение: брадикардии, блокады, удлинение QT с возможным аритмогенным эффектом. Возможно поражение печени, поражение легких, ну, и самое частое ограничение – это кожные реакции, которые, хотя и ничем не угрожают, но могут вызывать беспокойство больных, нарушение качества жизни.
Другой препарат этого класса – соталол – обладает нежелательными свойствами третьего класса препаратов, то есть удлиняет интервал QT, вызывает брадикардию, и поэтому противопоказан при брадикардии блокады. И как бета-блокатор он снижает артериальное давление и обладает другими побочными действиями, характерными для неселективных бета-блокаторов. А это довольно много побочных эффектов. Я напомню: это и бронхоспазмы, и негативное влияние на углеводный обмен, и возможное нарушение эректильной функции и так далее. То есть препарат хороший, эффективный, но тоже имеет значимые негативные эффекты.
Недавно был предложен другой препарат этого класса, дронедарон, который на сегодняшний день широко не используется, опять же, из-за довольно значимых выявленных побочных эффектов. В частности, он противопоказан при сердечной недостаточности: доказано, что он увеличивает летальность. У больных с перманентной фибрилляцией предсердий он не пошел, и у больных с патологией печени тоже. Сейчас пока место этого препарата не определено.
И, наконец, четвертый класс – это, в основном, верапамил. Я говорю о негативных эффектах, о возможных побочных действиях, ограничениях – это синдром предвозбуждения желудочков, выраженная сердечная недостаточность, снижение давления (это же гипотензивный препарат) и блокада и брадикардия, как и для всех других антиаритмиков.
Резюмирую все сказанное. Все антиаритмики этих основных классов имеют значимые побочные эффекты, которые существенно ограничивают возможность их применения. И приходится решать, что хуже: лечение аритмии или сама аритмия? Среди каких-то новых направлений, которые можно сегодня назвать, это появление новых препаратов с доказанными антиаритмическими свойствами, но с менее выраженными побочными эффектами. Это так называемые omega-3 полиненасыщенные жирные кислоты – эйкозапентаеновая, докозагексаеновая – в виде лекарственного препарата омакор. На сегодняшний день доказано, что этот препарат обладает антиаритмическим действием благодаря сумме механизмов. Основной из них – это влияние на ионные каналы, кальциевые и натриевые. Модуляция прохождения ионов через эти каналы является одним из основных механизмов антиаритмического эффекта. Помимо этого, этот препарат обладает противовоспалительным эффектом, антисклеротическим эффектом в виде стабилизации бляшек и не оказывает сколько-нибудь значимых побочных эффектов, свойственных другим антиаритмикам. На сегодняшний день в ряде рандомизированных исследований показана способность этого препарата усиливать антиаритмический эффект основных антиаритмиков. В частности, с амиодароном, кордароном, когда его попытались сочетать у больных с частыми пароксизмами мерцания предсердий, было показано, что добавление омакора в терапии кордароном существенно повышает эффективность терапии. Такие работы были сделаны в многоцентровых исследованиях во Франции, и в России тоже такие работы есть, в том числе, комбинация омакора с пропафеноном.
Появились сейчас работы, которые показали возможность благоприятного действия этого препарата и на желудочковую аритмию, тоже, в частности, желудочковая экстрасистола, пробежки желудочковой тахикардии, у больных ишемической болезнью сердца. Это работа кардиологов из Санкт-Петербурга. У нас такие данные тоже есть: повышение эффективности лечения желудочковых аритмий при добавлении к антиаритмикам, в частности, к амиодарону и соталексу этого самого омакора. Это позволило нам предложить вот такой алгоритм ведения больных с желудочковыми аритмиями, в частности, с желудочковой экстрасистолией у больных ишемической болезнью сердца и у больных хронической сердечной недостаточностью другой этиологии.
Вот, ИБС – я уже говорил, что обычно у таких больных мы начинаем терапию с бета-блокаторов, потому что есть антиангинальный эффект и, возможно, антиаритмический. Если не помогает, тогда возможно добавление омакора, и это может быть достаточным для того, чтобы этот эффект проявился. Если не помогает, то возможно добавление и амиодарона, или замена бета-блокатора на соталол плюс омакор, и это будет очередное усиление терапии.
Если есть сердечная недостаточность. Тут, во-первых, сразу большие дозы бета-блокаторов не пойдут, тут приходится соблюдать осторожность и приходится комбинировать маленькие дозы бета-блокаторов с ингибиторами АПФ и, возможно, с омакором. Если это не помогает, то – осторожное увеличение дозы бета-блокаторов и, возможно, добавление амиодарона. Это, конечно, не общая рекомендация, это возможный алгоритм действия для лечения желудочковых аритмий у таких больных.
Надо сказать, что сейчас имеется достаточно большая доказательная база этих крупных рандомизированных исследований, согласно которым добавление омакора к стандартной терапии больных ишемической болезнью сердца улучшает прогноз. Вот это – хорошо известное исследование GISSI-Prevention, где брались больные инфарктом миокарда, получавшие стандартную терапию; и опытная группа – к этой терапии добавлялся омакор. Было показано доказательное снижение общей смертности и значительное снижение риска аритмической смерти.
Второе исследование – GISSI-HF – это больные с сердечной недостаточностью, довольно неблагоприятная прогностически группа больных. Опять – группа больных, получающих стандартную терапию: диуретики, ингибиторы АПФ и так далее. И эта терапия – плюс омакор. Опять было получено снижение общей смертности, снижение аритмической смерти и госпитализации по поводу желудочковых аритмий.
Все эти данные позволили включить омакор в рекомендации по профилактике внезапной смерти – это рекомендация Американской ассоциации сердца и Европейского кардиологического общества; рекомендация по ведению больных нестабильной стенокардией Европейского общества кардиологов; рекомендации по реваскуляризации миокарда, опять же, европейские; по вторичной профилактике коронарных заболеваний атеросклероза – «American Heart Association»; лечение острого коронарного синдрома без подъема ST, опять же, «American Heart Association»; и по вторичной профилактике инфаркта миокарда. Ну, и одна из последних – это рекомендация по лечению больных с застойной сердечной недостаточностью, принятая в Австралии и Новой Зеландии.
Сказанное позволяет констатировать, что этот препарат эффективен как добавочное средство при профилактике пароксизмов фибрилляции предсердий; как улучшение прогноза у больных ишемической болезнью сердца. Показано, что этот препарат обладает побочными действиями, сопоставимыми с плацебо, то есть ни об одном из существующих препаратов с антиаритмическим действием такого сказать нельзя. Это, пожалуй, единственное, уникальное сочетание.
Хочу напомнить в заключение, что, когда мы лечим больных с аритмией, мы ставим перед собой цели: улучшить самочувствие больного, уменьшить симптомы аритмии, уменьшить (если есть) гемодинамические нарушения. Но одна из главных задач – это позитивно повлиять на прогноз и ни в коем случае его не ухудшить. Так вот именно этим задачам и соответствует комбинированная терапия основных антиаритмических препаратов с новым направлением, омакором.
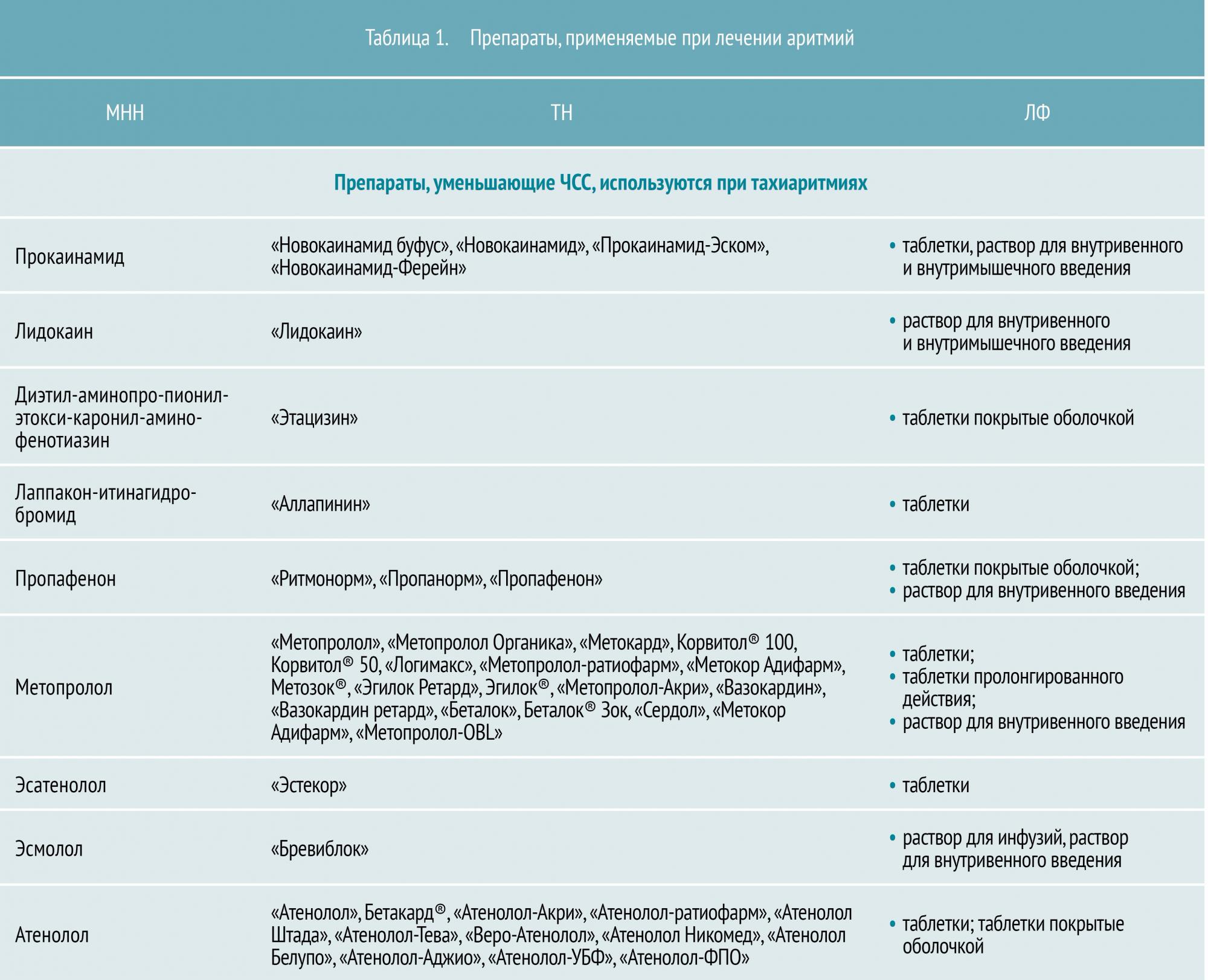
Ишемическая болезнь сердца: терапия аритмий
В зависимости от того, как врач собирается лечить ишемическую болезнь сердца и по какой схеме, подбирается одно или несколько лекарств. Более обширный список препаратов от ишемической болезни сердца приведен в таблице 1.
Таблица 1. Список лекарственных средств от ишемической болезни сердца
Читайте по теме
- Кардиология
- Подбор ЛС
14 октября 2021

27 декабря 2019

27 декабря 2019
9 сентября 2019

15 августа 2019





15 февраля 2019







29 октября 2018
5 сентября 2018
.png)
15 августа 2018







21 августа 2017




12 октября 2016

8 сентября 2016

17 августа 2016



25 февраля 2016
25 февраля 2016
25 февраля 2016
25 февраля 2016

24 февраля 2016




16 октября 2015

15 октября 2015

14 октября 2015

23 сентября 2015

20 августа 2015




19 февраля 2015

30 декабря 2014

26 декабря 2014
31 октября 2014
13 октября 2014
29 сентября 2014

12 сентября 2014
25 августа 2014
15 августа 2014
11 августа 2014

24 февраля 2014
19 августа 2013
10 августа 2013
Редакция не несет ответственности за информацию, размещенную в рекламных материалах. Мнение редакции может не совпадать с мнением наших авторов. Все материалы, опубликованные в журнале, охраняются законом «Об авторском праве». Любое воспроизведение статей, перепечатка либо ссылка на них допускаются исключительно с письменного согласия редакции.
Клиническая фармакология антиаритмических лекарственных средств
Антиаритмические препараты (ААП) применяются для лечения острых аритмий и профилактики нарушений ритма. Эффективная терапия этих состояний возможно только при правильном выборе препарата. Правильный выбор основан на понимании механизма развития аритмий, знаний электрофизиологических особенностей и сердечной клетки, а также клинической фармакологии антиаритмических ЛС. В связи этим и на основании самостоятельной подготовки студенты вместе с преподавателем коротко повторяют механизм развития аритмий, их клиническую и электрокардиографическую характеристику. Для понимания особенностей действия различных ААП разбирают основные электрофизиологические механизмы сердечной клетки.
По влиянию на электрофизиологические свойства сердечной клетки и согласно общепринятой классификации, предложенный E.Vaughan-Williams, выделяют следующие классы антиаритмических препаратов:
- I класс — ЛС, действующие преимущественно на натриевые каналы (мембраностабилизирующие препараты).
IА – препараты, замедляющие скорость деполяризации (фаза 0) и удлиняющие реполяризацию (хинидин, прокаинамид, дизопирамид).
IВ – препараты, практически не влияющие на скорость деполяризации и укорачивающие реполяризацию (лидокаин, мексилитин, токаинид).
IС – ЛС, замедляющие скорость деполяризации и практически не изменяющие реполяризацию (пропафенон, флекаинид, энкаинид, морацизин, этацизин).
- II класс – бета-адреноблокаторы (пропранолол, атенолол, метапролол, надолол, ацебутолол, карведилол).
- III класс – препараты, преимущественно действующие на калиевые каналы и удлиняющие реполяризацию (амиодарон, соталол, бретилия тозилат и бутилид).
- IV класс – блокаторы медленных кальциевых каналов (верапамил, дилтиазем).
КЛАСС I – МЕМБРАНОСТАБИЛИЗИРУЮЩИЕ ПРЕПАРАТЫ
Общие свойства – способность блокировать натриевые каналы, что приводит к снижению скорости деполяризации. При этом препараты IА класса обладают способностью к умеренной блокаде калиевых каналов, что сопровождается удлинением реполяризации.
При приеме внутрь всасывается на 80-90%, пища замедляет скорость всасывания. Пик концентрации препарата в плазме крови обнаруживается через 2ч, концентрация в тканях сердца превышает таковую в крови в 4-10 раз. Связь с белками плазмы более 90%. До 70% хинидина метаболизируется в печени, период полувыведения 5-8ч. Проникает через плацентарный барьер, секретируется с молоком.
На ЭКГ признаками токсическогог действия хинидина являются расширение комплекса QRS, удлинение интервала Q-T, депрессия сегмента ST, и инверсия зубца T, блокада ножек пучка Гиса.
Режим дозирования.
Для восстановления синусового ритма при пароксизме мерцания предсердий в первые 1-3 дня его назначают по 0,2г каждые 2ч, отменяя на ночь (суточная доза 1-2г). После восстановления синусового ритма проводят поддерживающую терапию по 0,2-0,3г 3-4 раза в сутки.
Прокаинамид (новокаинамид)
Препарат обладает умеренно выраженной ганглиоблокирующей активностью, что может приводить к развитию артериальной гипотонии. Назначают внутрь, в/в, в/м. При приеме внутрь хорошо всасывается. Незначительно (менее 40%) метаболизируется в печени с образованием активного метаболита N-ацетилпрокаинамида со свойствами антиаритмического действия третьего класса. Неметаболизированная часть препарата (60%), а также метаболиты выводятся почками. Связь с белками плазмы практически незначимая. Период полувыведения 3-5ч.
При в/в введении прокаинамид начинает действовать немедленно и потому используется для купирования острых нарушений ритма (желудочковые аритмии, пароксизмы предсердий).
Дизопирамид (ритмодан, норпейс)
Обладает как и хинидин холинолитическими свойствами, но менее выраженными чем у первого. Тем не менее при его назначении возможно учащение синусового ритма и улучшение АВ-проводимости.
При приеме внутрь всасывается на 80-90%, максимальная концентрация в крови отмечается через 2-3ч. Большая часть препарата (около 60%), выводится почками в неизмененном виде, остальная часть метаболизируется в печени.
Препараты класса IВ
Препараты этой группы блокируют быстрые натриевые каналы. Из-за особенности кинетики связывание препарата с ионными каналами они не вызывают замедление деполяризации в нормальной ткани и при нормальной частоте ритма.
При приеме внутрь хорошо всасывается, но при первом прохождении через печень полностью разрушается, имеет очень низкую биодоступность. В качестве антиаритмического действия препарат назначается только парентерально – в/в или в/м. При в/в введении выявляется двухфазность изменения его концентрации в крови. Первая – быстрая фаза связана с распределением в крови, тканях и в меньшей мере с его метаболизмом. Режим дозирования.
Лидокаин применяют в/в и в/м. В/В вводят болюс (80-120мг), а затем осуществляют поддерживающую инфузию еще 40-80 мг и более капельно с примерной скоростью 17капель в мин. При таком режиме дозирования удается поддержать терапевтическую концентрацию препарата в крови. В/м лидокаин вводят по 400-600мг каждые 3ч. Прибегают их комбинированному введению препарата: сначала в/в вводят 80мг лидокаина и в/м 400мг, а затем каждые 3ч в/м по 400мг.
Препараты IС класса
- В нашей республике в основном используется пропафенон – высоко эффективное антиаритмическое средство с местно анестезирующим и мембраностабилизирующим действием. Препарат частично блокирует бета-адренэргические рецепторы и кальциевые каналы, в результате чего способен прирост ЧСС при нагрузке.
Режим дозирования
Доза препарата подбирается индивидуально под наблюдением кардиолога, частым контролем ЭКГ и АД, особенно при в/в введении. В/в вводят в дозе 0,5-10мг/кг медленно в течении 3-6мин. При необходимости дозу можно повторить через 90-120мин, общая суточная доза 560мг.
КЛАСС II – БЕТА-АДРЕНОБЛОКАТОРЫ
Препараты этой группы уменьшают автоматизм предсердий и желудочков, снижают наклон кривой в фазе 0 трансмембранного потенциала, замедляют предсердно-желудочковую проводимость, снижают сократимость миокарда, а следовательно и АД и потребность миокарда в кислороде. Устраняют и предотвращают ишемию (важный фактор индукции аритмии). В отличие от «классических ААП» БАБЛ не индуцируют развитие проаритмий. Фармакокинетические особенности отдельных групп БАБЛ подробно разбираются при прохождении темы «ЛС понижающие сосудистый тонус».
Показания к назначению БАБЛ в качестве антиаритмических средств:
- синусовая тахикардия, особенно на фоне психоэмоционального стресса
- наджелудочковая пароксизмальная тахикардия
- аритмии при тиреотоксикозе
- желудочковая тахикардия, особенно у больных перенесших инфаркт миокарда или страдающих дилатационной кардиосмипатией
- наджелудочковая и желудочковая экстрасистолия
- контрольЧСС при постоянной форме мерцательной аритмии
- профилактика фибрилляции желудочков у больных перенесших инфаркт миокарда
- врожденное удлинение интервала QT.
Препараты III класса – ингибиторы реполяризации
Эти препараты являются активными блокаторами калиевых каналов. Помимо этого в той или иной степени блокируют натриевые каналы, медленные кальциевые каналы, умеренно затормаживают функционирование бета- и альфа-адренорецепторов.
Амиодарон (кордарон)
Фармакокинетика представлена двумя фазами: 1) фаза распределения и выведения препарата из сосудистого русла и 2) фаза распределения и выведения из жировой ткани, в которой препарат может накапливаться в виду высокой липофильности. В первой фазе отмечают довольно быстрое накопление препарата (за 3-10сут) и сравнительно быстрое его выведение. Максимально выраженное антиаритмическое действие регистрируют через 2-3недели после назначения, даже если использовали высокие нагрузочные дозы. Связывается с белками крови более чем на 95%, метаболизируются в печени и выводятся в основном с желчью. Период полувыведения 30-110суток (в среднем 50суток).
Режим дозирования.
Амиодарон применяют при пароксизмальных аритмиях. Его вводят в вену медленно по 0,3-0,45г, а затем капельно в течение 2ч вводят еще 0,3г. Повторно в/в капельно препарат вводят через 24ч в дозе 0,45-1,2г в 5% растворе глюкозы.
Внутрь назначают по 0,4-0,6г/сутки в течение 1-2 недель, а затем в поддерживающей дозе (0,2г/сутки) с перерывом 2 дня в неделю.
КЛАСС IV – БЛОКАТОРЫ МЕДЛЕННЫХ КАЛЬЦИЕВЫХ КАНАЛОВ
Среди препаратов этой группы при аритмиях обычно применяют верапамил, реже дилтиазем, в виду их кардиоселективности.
Режим дозирования.
Применяют в/в и внутрь. В/в вводят болюс из расчета 0,15мг/кг (в среднем 5мг) в течении 1мин. Поддерживающую инфузию проводят со скоростью 0,005мг/кг/мин.
Внутрь назначают по 80-120мг 3 раза в сутки.
Лекарственные средства и их классификация
Наука фармакология акцентирована на изучение воздействия различных лекарственных средств на человеческий организм и их разработку и изготовление. Упоминания о попытках бороться с болезнями встречаются в научных трактатах древних греков, индийцев и иных народов. Эта борьба продолжается и в наши дни.
Терминология лекарственных препаратов и средств
 Лекарственные средства – это вещества или же комбинация веществ, применяемых при лечении людей от различных заболеваний или же в целях профилактики. Также данные лекарственные средства, практически, готовы к употреблению и имеют самую разнообразную форму выпуска, наиболее приспособленную для употребления больными. Если говорить о важности огромного разнообразия лекарственных средств, их форм стандартов, то это объясняется необходимостью наиболее удобным способом доставлять их в организм. Особенно это актуально для больных, находящихся в бессознательном состоянии, а также для пациентов с различными травмами.
Лекарственные средства – это вещества или же комбинация веществ, применяемых при лечении людей от различных заболеваний или же в целях профилактики. Также данные лекарственные средства, практически, готовы к употреблению и имеют самую разнообразную форму выпуска, наиболее приспособленную для употребления больными. Если говорить о важности огромного разнообразия лекарственных средств, их форм стандартов, то это объясняется необходимостью наиболее удобным способом доставлять их в организм. Особенно это актуально для больных, находящихся в бессознательном состоянии, а также для пациентов с различными травмами.
Разделение лекарственных средств по спискам «А» и «Б»
Все лекарственные средства разделяются на три базовые группы:
- Список лекарственных средств категории «А» – это лекарственные вещества, содержащие яды.
- Список лекарственных средств категории «Б» – сильнодействующие и обезболивающие вещества.
- Список лекарственных веществ, доступных пациентам без рецепта – это третья категория препаратов, которую входят все остальные средства, не входящие в группы» А» или «Б».
Как уже было замечено, для того, чтобы получить в аптеках лекарственные средства категории «А» и «Б», необходимо иметь при себе рецепт от соответствующего специалиста или лечащего врача. К данным лекарственным средствам следует относиться с повышенной осторожностью, правильно их принимать, согласно предписаниям врача и полностью соблюдать условия их хранения, которые отмечены производителем. Большая часть веществ, содержащаяся в медикаментах, как правило, разлагается, или же выделяют опасные токсины под воздействием солнечных лучей, света и высоких температур.
Также для большинства лекарственных средств, существует строгая отчетность по их применению. Особенно это касается веществ наркотической направленности. Именно поэтому данная категория средств выдаются по ампулам медицинскому персоналу после каждой смены, а каждое такое получение фиксируется в специальном журнале. Строжайшему учету также подлежат лекарственные средства из категории нейролептиков, различные вакцины и средства для наркоза.
Правильная дозировка лекарственных средств
 Каждый врач, при заполнении рецептурного бланка отмечает с помощью арабских цифр количественное отношение для принятия пациентом лекарственного вещества. Объемы лекарства указываются согласно десятичной системе, в которой граммы должны быть отделены точкой или запятой (например: 1,5г). Что касается медикаментов в форме капель, то входящие в их состав вещества принято обозначать римскими цифрами. А вот класс антибиотиков рассчитывается, как правило, в международных или же биологических единицах, которые обозначаются сочетанием букв «МЕ»/ «ЕД». Тогда как для медикаментов, имеющих газообразную форму или же в виде жидкостей, порция приема обозначается в миллилитрах (к примеру, лекарственные средства – ингаляторы).
Каждый врач, при заполнении рецептурного бланка отмечает с помощью арабских цифр количественное отношение для принятия пациентом лекарственного вещества. Объемы лекарства указываются согласно десятичной системе, в которой граммы должны быть отделены точкой или запятой (например: 1,5г). Что касается медикаментов в форме капель, то входящие в их состав вещества принято обозначать римскими цифрами. А вот класс антибиотиков рассчитывается, как правило, в международных или же биологических единицах, которые обозначаются сочетанием букв «МЕ»/ «ЕД». Тогда как для медикаментов, имеющих газообразную форму или же в виде жидкостей, порция приема обозначается в миллилитрах (к примеру, лекарственные средства – ингаляторы).
Рецепт без персональной подписи и печати специалиста – недействителен. Он также должен содержать информацию о возрасте больного и сроке действия препарата. Есть медицинские бланки, утвержденного образца для различных лекарственных средств, позволяющих приобрести льготные медикаменты, наркотические вещества, транквилизаторы, а также ряд анальгетиков. Такой рецепт обязательно должен быть подписан и заверен круглой печатью медучреждения, как самим лечащим врачом, так и главврачом больницы.
Важно. Не разрешается выписывать такие вещества как:
- наркозый эфир;
- фентанил;
- хлорэтан;
- кетамин, иные вещества аналогичного воздействия.
Разрешение на выдачу наркотических и ядосодержащих медикаментов и веществ имеет пятидневный срок действия, спирт медицинский – 10 дней, остальные – 60 дней.
Классификации лекарственных средств
Данная классификация – необходимость, так как огромное разнообразие медикаментов усложняет ориентирование в них. Выделяют ряд параметров классификации лекарственных средств и веществ:
- Препараты терапевтической направленности – это медикаменты, которые применяются при лечении одного заболевания.
- Препараты фармакологической направленности – дают желаемый лекарственный эффект.
- Химические лекарственные вещества и средства.
Классификация медикаментов по группам
Такая систематизация лекарственных средств и веществ составляется химиками-производителями этих веществ, и применяются аптекарями для облегчения своей работы.
- Психотропные медикаменты, которые воздействуют на центральную нервную систему (транквилизаторы, противоэпилептические и седативные препараты и пр.). – Ганглиоблокаторы и холинолитики при терапии периферической нервной системы.
- Препараты местноанестезирующего действия.
- Средства с содержанием веществ, меняющих тонус сосудистой системы.Моче-желчегонные препараты.
- Средства для терапии секреторики и обменных процессов органов в организме.
- Антибиотики/антисептики. Средства для борьбы с патологическими образованиями, опухолями.
- Вещества, помогающие при диагностике заболеваний.
Классификация лекарственных средств и веществ согласно их химическому строению
Такой классификации подвергаются антисептики и противомикробные лекарственные средства, которые также делятся на бактерицидные и бактериостатические и отличающиеся между собой по своему прямому воздействию из-за различий в химической структуре.
- Вещества галогеновой группы – галоиды: йод, хлор, бром, фтор, бром.
- Окислители: «Перекись водорода» (3-6%), «Калия перманганат», «Гидроперит» и др.
- Кислоты: “Борная кислота” “Кислота салициловая и пр.
- Щелочи: к примеру, “Нашатырный спирт”.
- Альдегиды: формалин, этиловый спирт и др.
- Соли различных тяжелых металлов.
- Фенолы: карболол, лизол.
- Красители: “Метиленовый синий”, “Бриллиантовая зелень”(зеленка).
- Деготь, смолы: мазь ихтиоловая, мазь Вишневского и Вилькинсона и пр.
Лекарственные средства в твёрдой форме: таблетки, драже, порошки, капсулы, гранулы.
Лекарственные средства жидкой формы: настойки, отвары, экстракты растений, новогаленовые лекарственные средства.
Лекарства в специальных формах: бальзамы, кремы, сиропы, свечи, пластыри, карандаши и пр.


