ЖИЗНЬ ПОСЛЕ COVID-19: КАК ВОССТАНОВИТЬ РАБОТУ СЕРДЦА?
Более 30% пациентов, перенесших COVID-19, уже в течение одной-двух недель после выздоровления начинают испытывать одышку, нарушения сердечного ритма, повышение артериального давления вплоть до гипертонического криза, утомляемость и снижение работоспособности 1 ,2 . Все эти симптомы – проявление постковидного синдрома, продолжительность которого может составлять до шести месяцев. Что о постковидном синдроме знает современная медицина, и стоит ли ждать несколько месяцев, чтобы он прошел, в рамках Всемирного дня сердца обсудили с кардиологом и терапевтом на пресс-мероприятии фармацевтической компании «Гедеон Рихтер».
Постковидный синдром проявляется в целом спектре разнообразных симптомов и сбоев в работе сердечно-сосудистой, вегетативной, нервной систем, а также выражается в нарушении функций желудочно-кишечного тракта 1 . При попадании в организм вирус COVID-19 негативно влияет на определенные рецепторы, которые больше всего присутствуют в сосудах легких, в сердце, почках, кишечнике, тем самым ставя под удар работу всех этих органов. Как правило, пациенты, перенесшие COVID-19, жалуются на повышение артериального давления, тахикардию, слабость, боль в мышцах и суставах, тревожность, повышенную утомляемость и раздражительность. Все эти симптомы говорят о наличии постковидного синдрома, который проявляется уже через 1-2 недели после перенесенного инфекционного заболевания, а к 30 дню его симптомы у себя обнаруживает каждый второй пациент, не видя улучшений вплоть до 110 дня после выздоровления 3 . Выраженность и продолжительность постковидного синдрома зависит от степени интоксикации организма, тяжести течения заболевания, уровня вовлечения нервной системы, возраста, наличия осложнений и сопутствующих заболеваний.
Как показали последние исследования, нехватка калия и магия в крови, микроэлементов, которые выводятся из организма при коронавирусной инфекции, могут провоцировать развитие постковидного синдрома. У 20% пациентов, перенесших COVID-19 и проходивших лечение в стационаре, выявляется дефицит калия – гипокалиемия 2 . Как правило, незначительное снижение уровня калия в крови не вызывает острых симптомов, однако если показатель калия в плазме крови составляет 4 . При этом более чем у 30% пациентов, перенесших COVID-19, могут возникать нарушения со стороны регуляции артериального давления вплоть до развития гипертонического криза, проявлениями которого могут быть резкое повышение артериального давления, головокружение, головная боль) 5 . Основными факторами риска повышения артериального давления при постковидном синдроме считают пожилой̆ возраст, избыточную массу тела, сопутствующие хронические заболевания – например, сахарный диабет.
Дмитрий Александрович Напалков, доктор медицинских наук, профессор кафедры факультетской терапии №1 института клинической медицины имени Н.В. Склифосовского, федерального государственного автономного образовательного учреждения высшего образования «Первый московский государственный медицинский университет имени И.М. Сеченова», врач-кардиолог:
«Я проработал в «красной зоне» ковидного госпиталя, а сейчас веду амбулаторный прием пациентов, которые перенесли COVID-19 и имеют артериальную гипертензию в анамнезе или приобрели ее после перенесенной коронавирусной инфекции. Зачастую пациенты, попадая в ковидные клиники, прекращают прием препаратов, нормализующих артериальное давление и, к сожалению, редко возвращаются к приему этой терапии после выздоровления. А ведь отмена гипотензивных препаратов может привести к риску развития инфаркта, инсульта, тромбоза, аритмии и других патологий. Сейчас существуют фиксированные комбинированные препараты, способные длительное время, в течение суток, поддерживать нормальный уровень артериального давления. При этом такие фиксированные комбинации могут регулировать уровень холестерина, а также снижать риск развития сердечно-сосудистых осложнений. К тому же, прием фиксированных комбинированных препаратов повышает достижение целевых показателей артериального давления у пациентов на 30% – за счет роста приверженности к терапии. Ведь вместо нескольких таблеток больному необходимо принять всего одну или две».
Несмотря на то, что постковидный синдром может затянуться на несколько месяцев, принося реальный дискомфорт человеку, существует ряд профилактических мер, которые помогут организму быстрее восстановиться и снизить риск возникновения сердечно-сосудистых осложнений.
Причины и диагностика колющей боли в сердце
Все, о неприятных ощущениях в груди

Мало кто может похвастаться тем, что на протяжении всей жизни не встречался с таким коварным симптомом – колет сердце и отдает в шею, лопатки или позвоночник. Первый вопрос, на который необходимо ответить, связано ли болевое проявление с сердечными заболеваниями или существуют другие болезни подающие такой сигнал.
Почему колет сердце и что делать? Встретившись с такой проблемой впервые, необходимо не поддаваться панике. Лишь в 10 % случаев, такой симптом может свидетельствовать о наличии серьезных заболеваний. И только 20 % того, что колет в области сердечной мышцы – можно расценивать как знак заболевания данного органа.
Причины и диагностика колющей боли в сердце
Каковы причины и что делать, если колет сердце? В зависимости от того, что именно вызывает болевые ощущения в области груди, будет отличаться симптоматика и характер болезни. От разницы болевых порогов, кто то ощущает боль как очень сильную, у кого то проявления еле ощутимы.
В большинстве случаев дискомфорт не является свидетельством серьезного заболевания и не требует сложного лечения. Но обратиться к специалисту, который достоверно определит причину – необходимо, ведь под симптомом могут скрываться и серьезные заболевания.
Если колет в области сердечной мышцы, это может свидетельствовать о наличии заболеваний связанных с:
- дегенеративно – дистрофическим поражением позвоночника;
- легкими;
- диафрагмой, пищеводом или желудком;
- сердцем.
Что делать и как помочь в домашних условиях, если сердце колет?
Если колет в грудине – это говорит о том, что так или иначе в организме происходят процессы, которые требуют медицинского вмешательства. До посещения врача, важно знать как оказать первую помощь, если боль в сердце застала внезапно. Что делать, если колет сердце, мероприятия по оказанию неотложной помощи:
- Главное и основное правило – незамедлительно обеспечить полный покой. Сесть или лечь, найти положение, в котором боль сердца будет менее ощутима.
- Важно обеспечить доступ свежего воздуха для насыщения организма кислородом. Выйти на улицу или открыть окно.
- Если болевые ощущения в сердце не прекращаются, следует принять обезболивающий препарат. Самые доступные:Парацетамол, Анальгин, Нимесил или Ибупрофен.
- Следует измерить артериальное давление и пульс. Если показатели соответствует привычной норме – болевое проявление не связано с сердцем.
- В случае, если приступ колющей боли сопровождается подтвержденными заболеваниями сердца, или вегетососудистой дистонией то необходимо принять успокоительное: Валидол, Корвалол, Валериану или Персен.
- Если колет в груди и артериальное давление снизилось ниже нормы, проблема связана с сердцем . В такой ситуации категорически запрещен прием Нитроглицерина. Это усугубит ситуацию.
- Если по истечению 35 минут боль в сердце остается ярко выраженной следует незамедлительно вызвать скорую помощь.
Какие болезни могут быть замаскированы за колющей болью в сердце
Что делать если колет в области сердца, на какие заболевания указывают данный признак? Рассмотрим самые встречающиеся:
| Заболевание | Симптомы |
| Межреберная невралгия | Колет сердце резко и неожиданно. Наиболее выражены болевые ощущения при повороте корпуса, нажатии на межреберные участки и позвоночник. |
| Травма ребер | |
| Остеохондроз позвоночника | |
| Невроз | Покалывание в области сердца, учащенный пульс, повышенное психоэмоциональное возбуждение. Чаще всего симптомы проявляются после физических нагрузок или сильных стрессов. |
| Вегетососудистая дистония | |
| Пороки сердечных клапанов и аорты | |
| Воспаление сердечной мышцы (миокардит). | Непрекращающаяся ноющая боль, локализованная в зоне сердца. Причиной становятся заболевания простудного или инфекционного характера. |
| Процесс воспаления внешней оболочки сердца (перикардит) | |
| Воспаление легких или плевры | Боль локализована слева в грудине, проявляется при глубоком вдохе или кашле. |
| Аневризма грудной аорты | Сильно колет в области сердца, часто добавляются болевые ощущения в лопаточной зоне, повышается артериальное давление. |
| Грыжа диафрагмы, гастроэзофагеальная рефлюксная болезнь | Болевые ощущения появляются ситуационно: при приеме пищи, при изжоге или переедании. |
| Нарушение ритма сердца | Несильное покалывание, вызванное приступом аритмии. Сопровождается сильной слабостью. |
Способы облегчения боли в сердце
Что делать и как справиться с тем, что часто колет сердце? Если причина данной симптоматики не определена или человек столкнулся впервые с тем, что колет в области сердечной мышцы, то необходимо знать как облегчить состояние.
Меры по устранению неприятных ощущений в области груди в зависимости от заболевания:
- Межреберная невралгия. Боль характеризуется как сильно жгучая. Продолжительность болевых ощущений от одного часа до суток и более. Снять симптомы помогут витамины группы В и противовоспалительные препараты.
- Остеохондроз позвоночника, грудного отдела. Сопровождается колющей, ноющей, тупой и давящей болью в грудной клетке. Больно дышать. Неприятные ощущения не проходят после приема Нитроглицерина. Облегчить боль можно уколом противовоспалительного препарата.
- Вегетососудистая дистония. При данном диагнозе основным признаком является то, что колет сердце при вдохе несколько минут, делать при этом следует: выпить валокордин (45-50 капель), постараться успокоиться. Помимо колющей боли наблюдается тахикардия и тремор. Локализация – грудная клетка и левая рука.
- Перикардит. Длительная боль, колющего характера. Локализация – грудная клетка, часто отдает в шею. Сопровождается отечностью лица, повышенной температурой и сбивчивым дыханием. Для облегчения необходимо принять противовоспалительный препарат.
- Расслаивающая аневризма грудной аорты. Сильная боль колющего характера. Сопровождается тяжелым кашлем, одышкой, затрудняется глотательный рефлекс. При таких признаках самостоятельный прием медикаментов запрещен.
- Боль в груди связанная с психогенными состояниями. Кратковременное или длительное болезненное ощущение в области груди в состоянии покоя или при движении. Необходимо принять успокоительное или Корвалол.
Что делать, если сильно колет сердце
Сердечно-сосудистые заболевания одни из самых распространенных и опасных. При возникновении первых симптомов, очень важно определить, связан ли факт того что колет сердце с проблемами в этом органе.
Поставить верный диагноз можно лишь в том случае, если проведено медицинское обследование. Но есть несколько рекомендаций, которые помогут выяснить причину самостоятельно.
- Самые распространенные заболевания, связанные с сердцем – стенокардия и инфаркт. Симптомом данных заболеваний является сильная давящая или огненная боль, отдающая в лопатку и левую руку.
- Если колет исключительно во время движения грудины, позвоночника или глубоком вдохе – проблема не с сердцем.
- Если колит сильно, боль достигает апогея при пальпации или надавливание на левую часть грудной клетки, то чаще всего это проблема с мышцами или нервными окончаниями межреберного пространства.
- Когда боль имеет нарастающий характер – то вероятно проблема с сердцем.
- Если приступ того что начинаешь дышать и колет в груди возникает неожиданно и проходит быстро, можно делать вывод – причина не связана с сердцем.
- Если приняв Нитроглицерин, Валидол или Корвалол боль постепенно уменьшится, то проблема связана с сердцем.
- Если колющую боль помогли снять Парацетамол или Анальгин, то это межреберная невралгия или проблемы с позвоночником.
- Если колет сердце, но удается найти такое положение тела, в котором боль уменьшается – проблема не с этим органом.
Колет сердце при беременности что делать?
Находясь в положении, женщине категорически запрещен прием препаратов без согласования с врачом, поэтому рекомендацию что делать если колет сердце и тяжело дышать сможет дать только квалифицированный специалист.
Зачастую болевые ощущения в груди, приводят в панику и ужас. Но главное помнить, что стресс и невроз может только усугубить протекание болезни. Поэтому при обнаружении тревожных симптомов не стоит медлить и заниматься само диагностированием. Никто кроме врача, не поставит верный диагноз и не назначит правильное лечение.
Манак, Н.А. Диагностика вертеброгенных кардиалгий у больных ИБС: метод. реком. Н.А. Манак [и др.]. — Минск, 1997. — С. 12.
Манак, Н.А. Стандартизация диагностики стенокардии. Н.А. Манак [и др.] . Медицина. — 1999. — № 4. — С. 34–35.
Померанцев, В.П. Боли в груди некоронарогенного происхождения. В.П. Померанцев. Cов. мед. — 1991. — № 6. — С. 30–33.
Хилл, А.Б. Основы медицинской статистики. А.Б. Хилл. — М., Медицина. — С. 129–31.
Maseri, A. Mixed angina pectoris. А. Maseri [et al.]. Am. J. Cardiol. — 1985. — Vol. 56. — P. 30–36.
Беременность и сердечно-сосудистые заболевания
Беременность — особый период в жизни женщины. Наряду с приятными волнениями, радостными ожиданиями это время серьезных гормональных изменений, повышенной нагрузки на все системы организма. Впервые выявленные или хронические сердечно-сосудистые заболевания у беременных могут привести к потере малыша или тяжелым осложнениям со стороны матери.
Актуальность проблемы
Проблема допуска к беременности, ведения женщин с поражениями сердца и сосудов становится все более актуальной. Стремление продвинуться выше по социальной лестнице, обзавестись финансовой «подушкой безопасности», более поздний возраст заключения браков привели к увеличению возраста первородящих женщин. Материнство в зрелом возрасте чаще сопряжено с риском эндокринных, сердечно-сосудистых заболеваний (или ССЗ).
Также высокий уровень развития медицины стал причиной того, что все больше женщин с врожденными пороками сердца доживает до репродуктивного возраста и допускается до беременности, в то время как повышенная нагрузка на организм становится главной причиной материнской смертности. Среди всех ССЗ наибольший риск неблагоприятного исхода беременности и родов несут:
врожденные пороки сердца;
ревматические поражения клапанов сердца;
состояния с повышением артериального давления.
Кардиомиопатии встречаются крайне редко, но представляют самую большую опасность для женщин.
Своевременное выявление ССЗ дает возможность профилактического наблюдения, госпитализации и своевременного лечения.
Адаптация матери к беременности
Изменение гормонального фона, направленное на сохранение беременности, оказывает влияние на все системы органов, виды обмена. Вынашивание малыша — это естественное состояние, и чаще женский организм приспосабливается к возросшей нагрузке, напоминая о беременности лишь характерными симптомами: головокружение, частый пульс, изменение показателей артериального давления, отечность.
Что же происходит в норме? Увеличивается объем циркулирующей крови, повышается сердечный выброс, увеличиваясь на 15% уже в 1 триместре и на 50% к 32 неделе. Сначала этот механизм реализуется за счет увеличения частоты сердечных сокращений (или ЧСС), затем происходит физиологическое увеличение камер. Наличие врожденных или приобретенных пороков нарушает процесс адаптации. Сердце не справляется с возросшей нагрузкой, начинает страдать маточно-плацентарный кровоток.
Особый гормональный фон влияет и на систему крови:
возникает естественное состояние гиперкоагуляции;
увеличивается объем плазмы;
снижается уровень транспортных белков-альбуминов.
Эти физиологические особенности на фоне повышенной активности почек могут сыграть и против женщины, повышая риск тромбообразования, нарушая фармакокинетику лекарственных препаратов.
А что помогает приспособиться к изменению состояния? Под действием высокого уровня эстрогенов, прогестерона, оксида азота и других веществ возникает системное расширение сосудов (вазодилатация). Уже в 1 триместре ЧСС возрастает на 15-20 ударов в минуту. За счет этого через камеры сердца за каждую минут проходит еще больше крови, а значит больше кислорода и питательных веществ попадает на периферию.
Артериальное давление снижается на 5-15 мм. рт. ст. в 1 триместре, остается достаточно стабильным во 2 триместре и может несколько вырасти в 3 триместре, в норме достигая своего «добеременного» значения или повышаясь на 10-15 мм. рт. ст. от обычного. Сердечная мышца при нормальной беременности на треть увеличивается в объеме (физиологическая гипертрофия), но почти сразу после родов возвращается к исходному состоянию.
Объем циркулирующей крови (или ОЦК) начинает увеличиваться уже на ранних сроках, достигая максимума к 3 триместру. В норме он снижается лишь после родов. Но у женщин с ССЗ могут развиваться отеки. После родов жидкость начинает поступать из ткани в сосудистое русло, ОЦК растет, возникает вероятность сердечной недостаточности, отека легких. Такое состояние угрожает жизни матери. Да и сами роды несут повышенную нагрузку на женский организм: в 1 периоде потребление кислорода увеличивается на треть, во втором — на 80%, а во время потуг — на 150%.
Послеродовый период тоже может представлять опасность для женщин с ССЗ. Увеличивается приток крови к сердцу, матка сокращается, а кровь становится более вязкой. На 3-4 день после родов может возникнуть сердечная недостаточность.
Беременность и роды у женщин с поражением сердца и сосудов
Сочетание беременности и ССЗ чревато повышенной нагрузкой на организм будущей мамы. Опасные симптомы могут возникнуть впервые и у тех, кто ранее не обращался к кардиологу.
Артериальная гипертензия
Артериальная гипертензия (или АГ, гипертония) диагностируется у 7-30% беременных, а связанные с ней осложнения занимают 4 место в структуре материнской смертности . Это состояние, при котором систолическое АД повышается до 140 мм. рт. ст. и выше, а диастолическое – до 90 мм. рт. ст. или выше. Для подтверждения давление измеряют не менее 2 раз на одной руке с минимальным интервалом 15 минут, при самостоятельной оценке или суточном мониторировании диагноз устанавливают при уровне АД от 135/85 мм. рт. ст.
К частым осложнениям беременности на фоне гипертонии относят:
преждевременную отслойку нормально расположенной плаценты;
Витамины для сердца: список лучших
Витамины для сердца (кардиотрофические препараты) одна из наиболее распространенных групп препаратов в детской и взрослой кардиологии. Механизм действия данных препаратов очень разнообразен и направлен на различные этапы развития болезни.
Метаболические препараты, они же витамины для сердца, применяются при различных заболеваниях, таких как: ревматизм, кардиты, кардиомиопатии, ИБС, миокардиодистрофии или вторичные кардиопатии. Они также используются при лечении нарушений ритма сердца, таких как: наджелудочковые и желудочковые экстрасистолии, блокады ножек пучка Гисса, пароксизмальные тахикардии, нарушения реполяризации и прочее.
Данная группа препаратов применяется также и в спорте с целью коррекции нарушений сердечно-сосудистой системы, вызванных интенсивной физической нагрузкой. Эти нарушения зачастую имеют и свое название – «спортивное сердце».
Название данных заболеваний могут вам показаться незнакомыми, но они вас могут знать вас. По распространенности заболевания сердечно-сосудистой системы занимают первое место. Отсюда становится понятно, что и распространенность препаратов для лечения сердца и сосудов очень велика. Прежде чем перейти к списку лучших витаминов для сердца, необходимо разобраться на что они влияют и как оказывают благоприятный эффект для сердца.
 Препараты для сердца применяется также и в спорте с целью коррекции нарушений сердечно-сосудистой системы, вызванных интенсивной физической нагрузкой.
Препараты для сердца применяется также и в спорте с целью коррекции нарушений сердечно-сосудистой системы, вызванных интенсивной физической нагрузкой.
Как витамины влияют на сердце
Механизм действия витаминов для сердца:
- Влияние на получение сердцем достаточного количества энергии (особый интерес из препаратов данной группы составляет креатинфосфат, L-карнитин, коэнзим Q10).
- Воздействие на электролитный обмен (препараты калия, магния).
- Защита от свободных радикалов ( т.е. антиоксидантное действие, к ним относятся: витамины А,Е,С, коэнзим Q10, селен, оксипиридины).
- Противоишемическое действие (противоишемические цитопротекторы, к ним относятся: милдронат, триметазидин).
Препараты для сердца, которые можно считать лучшими
Многие кардиотрофические препараты совмещают в себе те или иные механизмы действия, перечисленные выше .
А теперь можно ознакомиться с лучшими кардиотрофическими препаратами (витаминах для сердца):
- Кардонат — комбинированный препарат, действие которого обусловлено синергическими эффектами входящих в его состав компонентов: карнитина хлорид,лизина гидрохлорид,пиридоксаль-5-фосфат (кофермент В6),кокарбоксилаза (хлорид) (кофермент В1),кобамамид (дибенкосид, кофермент В12). Стоит отметить, что есть и противопоказания, которые следует учитывать: злокачественные новообразования, пептическая язва желудка или двенадцатиперстной кишки в активной фазе.
- Кардионат — препарат, улучшающий обмен веществ и энергообеспечение тканей, синтетический аналог гамма-бутиробетаина (действующее вещество — мельдоний). Не стоит его использовать, если имеется повышение внутричерепного давления, возраст до 18 лет (эффективность и безопасность не установлены). С осторожностью следует применять препарат при заболеваниях печени и/или почек.
- L-карнитин — средство для коррекции метаболических процессов. Оказывает анаболическое, антигипоксическое и антитиреоидное действие, активирует жировой обмен, стимулирует регенерацию, повышает аппетит. Карнитин — природное вещество, родственное витаминам группы В. Является кофактором метаболических процессов, обеспечивающих поддержание активности коэнзима А.
- Кудесан — кардиотоническое средство негликозидной структуры, содержащее убидекаренон (убихинон, коэнзим Q10) — антиоксидантное средство.
- Магнелис В6 — препарат, восполняющий дефицит магния. Магний является жизненно важным элементом, который находится во всех тканях организма и необходим для нормального функционирования клеток. Участвует в большинстве реакций обмена веществ, в регуляции передачи нервных импульсов и в сокращении мышц, оказывает спазмолитическое, антиаритмическое и антиагрегантное действие. Препарат противопоказан пациентам с почечной недостаточностью тяжелой степени, страдающим фенилкетонурией и детям до 6 лет. С осторожностью следует применять препарат у пациентов с умеренной почечной недостаточностью.
- Аспаркам — относится к лекарственным средствам, регулирующим метаболические процессы. Механизм действия связан со свойством аспарагинатов переносить ионы магния и калия во внутриклеточное пространство и участием их в метаболических процессах.
- Рибоксин — анаболический препарат, оказывающий антигипоксическое и антиаритмическое действие. Непосредственно участвует в обмене глюкозы и содействует активации метаболизма в условиях гипоксии и при отсутствии АТФ. Препарат нельзя применять при подагре или гиперурикемии.
- Смарт-омега — омега-3-полиненасыщенные жирные кислоты — эйкозапентаеновая кислота и докозагексаеновая кислота относятся к незаменимым жирным кислотам. Они не синтезируются в организме человека и должны поступать извне.
Данные препараты назначаются курсом, чаще всего, не менее 1 месяца. В ряде случаев используется ступенчатая терапия ( переход с внутривенного или внутримышечного пути введения лекарственного средства на обычный прием в виде таблеток). Режим дозирования и длительность терапии в каждом случае индивидуальны и назначаются лечащим врачом с учетом данных обследований.

Данные препараты назначаются курсом, чаще всего, не менее 1 месяца. Перед применением проконсультируйтесь у специалиста.
Берегите сердце
Человек представляет собой организм, который состоит из различных систем. Одной из самых уязвимых является сердечно-сосудистая система. Появление таких симптомов, как усталость, вялость, сердцебиение, одышка, колющие боли в грудной клетке, бледность или синюшность кожи может указывать на патологию со стороны сердечно-сосудистой системы и требует незамедлительной консультации врача-кардиолога.
Только после проведения дополнительных лабораторных и инструментальных методов исследования (ЭКГ, ЭхоКГ, Холтер ЭКГ, АД; тредмилл-тест, тилт-тест и т.д.) выставляется окончательный диагноз и назначается лечение. Витамины для сердца являются лишь частью лечения и применяются в составе комплексной терапии для лечения заболеваний.
Лучшие таблетки от боли в сердце



Если боль тупая, возникает периодически, хорошо снимается препаратами, – необходимо немедленно записаться к врачу и пройти обследование, выявить причину боли. Только врач, после установления точного диагноза, может подобрать необходимые таблетки от боли в сердце, которые нужно принимать постоянно или при возникновении дискомфорта, болезненных ощущений.
Сложно однозначно выделить лучшие таблетки от боли в сердце, так как причин для возникновения этого симптома очень много. Из средств неотложной помощи отдельно стоит выделить нитраты (нитрогрицерин), который принимают для купирования острой боли за грудиной при приступе стенокардии. Если острая боль после нитроглицерина и при создании полного покоя не проходит, дискомфорт в области груди не исчезает, а только усиливается, снижается давление, проступает холодный пот, нужно немедленно вызывать скорую помощь.
Если таблетки помогают и болевой синдром устраняется, но периодически боли возникают снова, нужна запись к терапевту, неврологу или кардиологу (в зависимости от предполагаемой причины), и проведение полного обследования с установлением диагноза и последующим назначением схемы лечения. Это поможет предотвратить рецидивы болевых приступов и предотвратит прогрессирование самой болезни, которая вызывает боль.
Выбор препаратов зависит от причины, особенностей организма пациента, возраста и диагноза. Применяют разные группы препаратов, которые устраняют боль непосредственно, влияя на рецепторы (анальгетики), или за счет определенных механизмов (снятия спазма, усиления метаболизма и т.д.).
Рейтинг топ-10 недорогих и эффективных средств по версии КП
1. Валидол

Препарат выпускается в форме таблеток и капсул, продается в аптеках без рецепта врача, известен много лет и доказал свою эффективность в устранении болевых ощущений в области сердца. Основное действующее вещество – раствор левоментола в ментил изовалерате.
Показан при боли, типичной для панических атак, которая сопровождается разнообразными жалобами – потливостью, недомоганием, нехваткой воздуха, паникой. Валидол применяют при боли, меняющей локализацию, длительность и тяжесть, не связанную с тяжелыми физическими нагрузками, которая сопровождается ощущением покалывания в груди, головной болью и усилением частоты сокращений сердца. Общее состояние, давление на фоне таких приступов обычно относительно нормальное.
Валидол не нужно запивать, таблетку или капсулу помещают под язык и медленно рассасывают.
- снимает спазм сосудов стрессового характера;
- устраняет болевые ощущения при переутомлении;
- боли при ВСД;
- сосудистые спазмы, связанные с гормональными колебаниями (например, при климаксе);
- после интоксикации алкоголем, препаратами.
Обладает седативным эффектом, мягко расширяет сосуды, снимая спазм.
Практически не имеет противопоказаний, с осторожностью назначают беременным, кормящим и людям с сахарным диабетом. Запрещен при вождении автомобиля из-за седативного эффекта. При длительном приеме возможна тошнота, головокружение, заложенность носа и слезотечение. Они проходят после отмены препарата.
2. Нитроглицерин

Выпускается в форме таблеток, капсул под язык, спрея, раствора для инъекционного введения. Отпускается без рецепта врача. Основное действующее вещество – нитроглицерин, относится к группе нитратов, периферических вазодилататоров (средства, расширяющие сосуды). Один из первых и используемых по сей день средств, устраняющих приступ загрудинной боли (стенокардия).
Препараты группы нитратов, включая нитроглицерин:
- быстро и активно расширяют стенки сосудов, устраняя спазм в коронарных артериях;
- улучшают приток крови к миокарду, улучшая его питание;
- снимают боль за грудиной, связанную со спазмом.
Действуют быстро, как только попадают в кровоток, эффект длится достаточно длительно. Для того, что бы нитроглицерин как можно скорее всосался в кровь, его принимают под язык. Действие возникает в течение 3 – 5 минут, если необходимо, после полного растворения можно принять дополнительную таблетку.
Важно! Запрещено принимать более 3 таблеток подряд с интервалом в 5 – 10 минут. Если боль не копируется, нужен вызов скорой помощи. Вероятен тромбоз артерий миокарда и инфаркт.
Запрещено использовать сразу несколько таблеток. Препарат снижает давление, поэтому на фоне его приема возможна тошнота и головная боль. Зачастую его комбинируют с валидолом, чтобы устранить стрессовые реакции.
Противопоказан при гипотонии, шоке, остром инфаркте с выраженным падением давления, отеке легких, глаукоме, повышении внутричерепного давления, аллергии к нитратам. Из побочных эффектов возможна сыпь на коже, тошнота, головокружения.
Как отличить сердечное заболевание от других
Многие люди испытывают боли в груди необязательно по причине какой-либо сердечной болезни. Часто это происходит из-за другого недуга. Если болит сердце, это может быть вызвано заболеваниями опорно-двигательного аппарата, дыхательными, пищеварительными и иными болезнями. Однако, поставить точный диагноз может лишь врач, проведя обследование больного.
Но любой человек, у которого наблюдались подобные признаки, должен понимать, если болит сердце что делать и как распознать, что это действительно сердечный недуг. Это необходимо знать, чтобы при некоторых серьезных патологиях своевременно обратиться к специалисту. Признаки недуга могут отличаться, обязательно нужно научиться распознавать их. Самое основное — следует различать сердечные и несердечные боли. С этой целью нужно знать, какова длительность, интенсивность приступа. Помимо этого, желательно иметь сведения о других заболеваниях, симптомы которых аналогичны сердечным.
Первые симптомы сердечного приступа
Дискомфортные ощущения в груди могут появится по различным причинам. Чтобы понять, что болит сердце, желательно узнать несколько характерных симптомов. Далеко не всегда приступы сопровождаются неприятными ощущениями. Одновременно с этим люди с другими недугами сетуют на то, что им тяжело дышать, болит в левой части груди. Но все это не является следствием кардиологических болезней.
Самые ранние признаки, которые говорят о том, что работа мотора человеческого организма нарушена, чаще всего появляются на несколько месяцев, а то и лет до первого приступа. Поэтому каждый должен знать, как и где болит сердце. Ранние признаки болезни, которые должны насторожить, таковы:
- Болезненные ощущения за ребрами. Они отдают в спину, руку, шею, зубы. Чаще всего затронута левая сторона. Одновременно с тем бывает одышка, тошнота, повышенная потливость.
- Дискомфорт после физической активности, стрессов, который исчезает после отдыха либо таблетки нитроглицерина.
- Одышка появляется даже при умеренной нагрузке, несложной работе, во время еды и даже в лежачем положении. Перед началом приступа пациент может сидя спать или страдать от бессонницы.
- Сильная усталость от привычных дел может начаться задолго до первого приступа.
- У представителей сильного пола иногда развивается эректильная дисфункция за нескольких лет до постановки диагноза ИБС.
- Отечность. Этот симптом считается самым основным свидетельством нарушений сердечной работы. Сначала отеки практически незаметны, со временем становятся больше. Это заметно, когда человек снимает обувь или кольца с пальцев. Если наблюдаются отеки, следует обратиться к специалисту и пройти обследование.
- Остановка дыхания во время ночного сна, а также храп. Эти признаки свидетельствуют о предрасположенности к приступу сердечной болезни.
Признаки коронарных заболеваний
1. Инфаркт миокарда
Сердечные приступы протекать могут по-разному и то, как болит сердце, симптомы у женщин и мужчин в разных ситуациях моет быть различным. В случае инфаркта миокарда все происходит приблизительно так:
- Появляется чувство тяжести, болит в центральной части груди, руке.
- Дискомфорт распространяется на левую руку, шею, горло, нижнюю челюсть.
- Кружится голова, появляется потливость, кожа бледнее, тошнит.
- В животе возникает чувство тяжести, в груди жжет.
- Тревожное состояние, слабость.
- Учащенный пульс.
Течение инфаркта может быть иным. Признаки иногда совсем отсутствуют. Иногда больной говорит, что испытывает дискомфорт в груди, иногда подобные симптомы отсутствуют и процесс может протекать безболезненно. Признаки обширного инфаркта: одышка, синева губ, и т.д. очень похожи на симптомы острой сердечной недостаточности.
Продолжительность подобного приступа приблизительно тридцать минут. Нитроглицерин не помогает совсем.
Основное проявление ИБС — приступы стенокардии. При этом происходят боли в сердце, симптомы у женщин и мужчин одинаковы. Среди них:
- учащенное сердцебиение;
- одышка;
- нарушения работы сердца;
- непостоянный пульс;
- кружится голова, тошнит;
- слабость, потливость.
При ишемической болезни пациенты говорят о том, у них жжет, давит в груди. Возникает чувство переполнения. Часто неприятные ощущения передаются в руку, шею, горло. Чаще всего наблюдаются при физической активности, стрессе и прекращаются, когда человек остается в покое.
При стенокардии покоя боли в сердце, причины которых различны, появляются в любое время, даже ночью. Подобная форма считается неблагоприятной.
Воспалительные сердечные заболевания
Перикардит — воспаление наружной сердечной оболочки, основным симптомом которого является тупая боль в области сердца. Болит обычно в центре груди, в некоторых случаях отдает в руку, спину, шею. При глотании, кашле и т.д. дискомфорт усиливается. В положении лежа становится хуже, сидя — лучше. Хотя характер болезненности обычно тупой и ноющий, в некоторых случаях она бывает острой. Перикардит также характерен учащенным сердцебиением.
Воспаление миокарда — одна из причин, почему болит сердце, на это жалуется примерно 90 процентов людей. Ее форма может быть различной, она появляется вне зависимости от физических нагрузок, но через некоторое время после этого может стать сильнее. Нитроглицерин не помогает.
Заболевания клапанов сердца
Если в наличии болезнь клапанов, о ее серьезности невозможно судить по симптомам. Пациент может ни на что не жаловаться и при этом находиться в тяжелом состоянии. Основные симптомы:
- Одышка, которая наблюдается не только при высокой нагрузке, но даже во время самых привычных дел и в лежачем положении;
- Дискомфортные ощущения в груди при нагрузке, дыхание на холодном воздухе;
- Слабость, головокружение;
- Нарушение сердечного ритма. Это, в частности, неравномерный пульс, частое сердцебиение, нарушения в работе сердца.
Подобная патология нередко приводит к сердечной недостаточности. Тогда появляются следующие симптомы: отекают ноги, вздувается жиаот, увеличивается масса тела.
Почти все люди, у которых есть такая патология, жалуются на болезненные ощущения. С развитием заболевания то, как болит сердце, симптомы меняются. В первое время боль длительная, не зависит от физической активности, нитроглицерин не помогает. Чувствуется в различных местах. Далее она носит спонтанный либо приступообразный характер после нагрузки и чаще всего проходит после приема таблетки нитроглицерина. Ее характер бывает различным, локализация у нее точная, но иногда она распространяется по большой площади. Нитроглицерин помогает не всегда.
Отмечается несколько видов аритмий. Для них характерны изменения сердечного ритма. Есть несколько разновидностей недугов, при которых отмечаются сердечные боли, отдающие в левую руку.
Эти заболевания могут быть приобретенными или унаследованными. Долгое время они могут никак о себе не говорить. Иногда болит сердце, что делать, должен подсказать врач. Такая боль обычно носит ноющий, режущий или колющий характер. Сопровождается повышенным давлением.
Пролапс митрального клапана
Ноющие или давящие болевые ощущения, появляющиеся слева, не вызываются физической активностью. Они не прекращаются после приема нитроглицерина. Помимо того, утром и вечером могут отмечаться головокружения, учащенное сердцебиение, болеть голова. Возможна одышка, предобморочное состояние.
При подобном заболевании наблюдается давящее ощущение в груди. Отмечается сильное сердцебиение, слабость, утомляемость, одышка при физической активности. Со временем добавляется одышка во время ночного сна, головокружения. Если внезапно изменить положение тела, может случиться обморок. Возможны приступы астмы и стенокардии.
Тромбоэмболия артерии легкого
Это весьма серьезное состояние, при которой нужна неотложная помощь. Первый признак заболевания — колющая боль в области сердца, которая становится сильнее при вдохе и не отдается в другие места. У пациента синеет кожа, снижается АД, появляется одышка, учащенное сердцебиение. Нитроглицерин не действует.
Внезапные, очень сильные болевые распирающие ощущения в груди становятся следствием расслоения аорты. Они иногда столь мучительны, что человек может потерять сознание. Больной нуждается в неотложной медицинской помощи.
Если имеется аневризма аорты, наблюдается ноющая или пульсирующая боль в сердце, что делать должен решить специалист. Если происходит разрыв аневризмы, боль становится невыносимой. Если не принять мер, может случиться летальный исход.
1). Межреберная невралгия. Многие люди, ощущающие подобную боль в области сердца, принимают ее за сердечную. Однако, в действительности они отличаются. При невралгии болевые ощущения носят острый, колющий характер. Они усиливаются при кашле, глубоком дыхании, резких поворотах тела и т.д. Это может довольно скоро пройти, иногда боль длится несколько часов. Пациент может точно определить место неприятных ощущений, оно расположено между правыми ребрами. В случае стенокардии человек испытывает жгучее, ломящее чувство, которое не проходит при изменении положения туловища. Точного места определить невозможно.
2). Остеохондроз. Это заболевание достаточно прост принять за стенокардию. Человек уверен, что у него болит сердце, симптомы следующие: происходит онемение левой руки, при движении становится больнее. Особенно все это похоже на стенокардию, когда приступ случается во время ночного сна. Основное отличие — нитроглицерин не действует.
3). Болезни ЦНС. В подобной ситуации пациенты нередко обращаются с жалобами. Однако, симптомы бывают различными. Это может быть регулярная, кратковременная, острая или ноющая боль в области сердца. Неврозы, как правило, характеризуются разнообразными вегетативными нарушениями. Человек может испытывать тревожное чувство, у него появляется бессонница или, напротив, повышенная сонливость. Руки мерзнут или холодеют, начинает болеть голова, многое другое. Часто пациенты, страдающие неврозами, обращаются с жалобами, рассказывая о многочисленных симптомах, которых в действительности не испытывают. А «сердечники» весьма сдержанно делятся своими ощущениями. Иногда сложно понять, что у больного — ИБС или кардионевроз, так как кардиограмма изменений не показывает.
4). Нарушения функционирования желудочно-кишечного тракта. Однако, в данном случае боли в сердце симптомы имеют несколько иные. Они продолжаются дольше, при этом человека тошнит, рвет, у него появляется изжога. Интенсивность обусловлена приемом еды. Нередко симптомы острого панкреатита схожи с инфарктом миокарда. Иногда обострения заболеваний желчного пузыря отдают в левую половину груди и создается впечатление, что боли в сердце. Чтобы понять, в чем проблема, следует принять спазмолитики. Если наступило облегчение, значит у больного есть заболевания ЖКТ.
5). Легочные болезни. Болевые ощущения, похожие на сердечные, иногда появляются при воспалении легких. Такое может быть и при плеврите. Но в этом случае боль острая, усиливающаяся при вдохах и кашле.
Каждый человек, почувствовавший в груди болезненные ощущения, думает, что ему далее делать. Если есть предположения, что болит сердце, нужно предпринимать неотложные меры. Ведь причина может быть серьезной, в частности инфаркт миокарда или приступ стенокардии. Поэтому делать нужно следующее:
- Следует успокоиться и сесть. Стрессовое состояние лишь ухудшит положение.
- Нужно постараться принять другое положение. Если после этого наступает облегчение, есть вероятность того, что причина в другом. Если же болезненные ощущения увеличиваются, появляется давящая боль в области сердца, есть риск того, что это стенокардия.
- Рекомендуется открыть доступ свежему воздуху и отворить окно.
- Чтобы дыхание не было стеснено, нужно сделать одежду свободнее, расстегнуть воротник
- При подозрении на стенокардию нужно взять таблетку нитроглицерина и положить ее под язык. Если в течение четверти часа облегчение не пришло, нужно взять еще одну таблетку. Следует позвонить и вызвать неотложную помощь. При инфаркте лекарство не действует.
Если даже боль в области сердца, причины которой должен установить специалист, прошла, нужно в ближайшее время сходить в больницу и обследоваться. Самолечение недопустимо.
В Нижнем Новгороде вы можете пройти профилактическое обследование в «Дорожной клинической больнице», где работают профессионалы своего дела.
Сердечная недостаточность: симптомы, причины, лечение

- 11
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
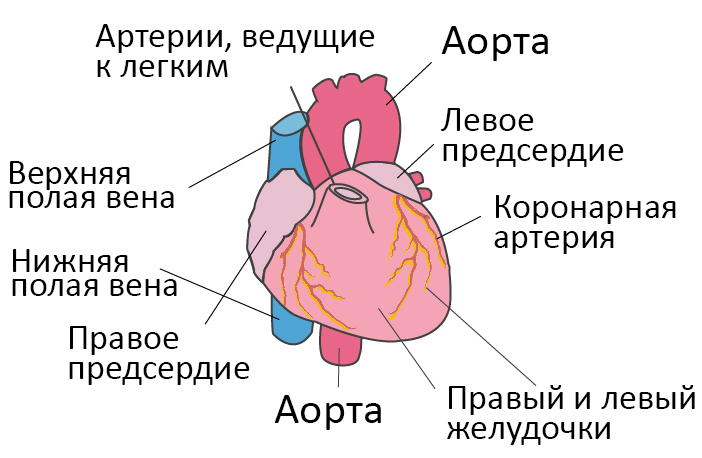
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
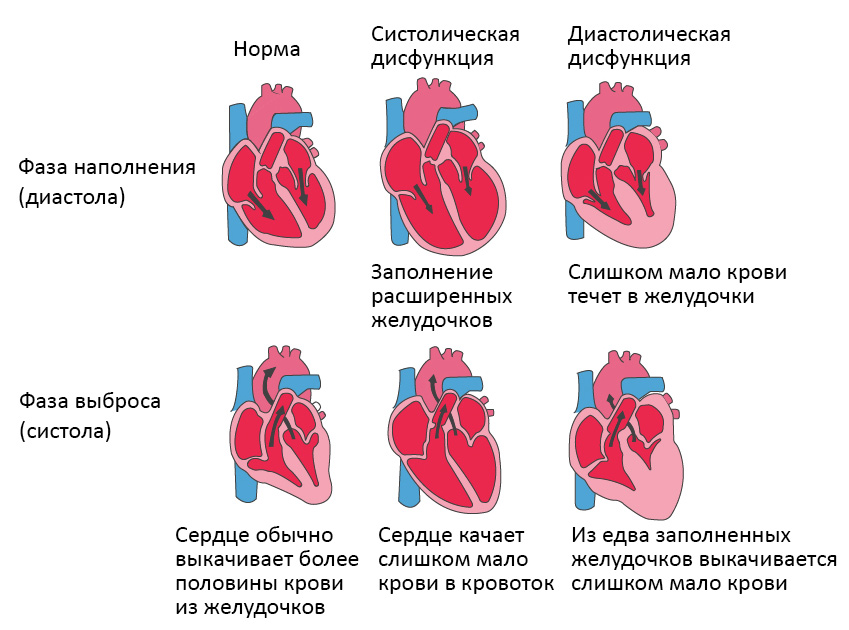
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.


