ПРЕДСЕРДНЫЕ ТАХИКАРДИИ
Какие виды предсердных тахикардий можно выделить? Каковы электрокардиографические признаки предсердных тахикардий? Предсердные тахикардии составляют примерно 20% всех наджелудочковых тахикардий. По электрофизиологическим механизмам развития различают
Какие виды предсердных тахикардий можно выделить?
Каковы электрокардиографические признаки предсердных тахикардий?
Предсердные тахикардии составляют примерно 20% всех наджелудочковых тахикардий. По электрофизиологическим механизмам развития различают три типа предсердных тахикардий: автоматическую, триггерную (постдеполяризации) и реципрокную (re-entry). Реципрокные предсердные тахикардии чаще бывают пароксизмальными, а автоматические — хроническими (постоянными или непрерывно рецидивирующими). Кроме того, практически все исследователи сходятся в том, что у детей нарушение автоматизма можно считать преобладающей причиной развития предсердных тахикардий, а сама аритмия у них довольно часто бывает персистирующей или хронической, продолжающейся месяцы, а иногда и годы, и может приводить к развитию кардиомегалии.
Электрокардиографическая диагностика и клинические проявления
Электрокардиографически предсердные тахикардии характеризуются наличием зубца Р, форма которого обычно отличается от его морфологии на синусовом ритме, расположенном перед комплексом QRS суправентрикулярного вида (интервал PR меньше интервала RP). Частота тахикардии у взрослых, как правило, колеблется от 140 до 180 ударов в минуту. С нарастанием частоты предсердного ритма интервал PR может увеличиваться, а зубец Р сливается с предшествующим зубцом Т. Ухудшение атриовентрикулярной проводимости иногда сопровождается развитием АВ-блокады второй степени (периодика Самойлова-Венкебаха) без прекращения тахикардии, что отличает предсердные тахикардии от большинства предсердно-желудочковых реципрокных тахикардий. Хотя на основании клинических и ЭКГ-данных трудно отличить автоматическую предсердную тахикардию от аритмии, развивающейся по механизму re-entry, существует также ряд дифференциально-диагностических признаков. Автоматическая предсердная тахикардия не может вызываться и купироваться электрокардиостимуляцией, что как раз характерно для реципрокных аритмий. Стимуляция предсердий с частотой, превышающей частоту автоматической предсердной тахикардии, только временно подавляет аритмию, после прекращения стимуляции она возобновляется.
Первый зубец Р автоматической предсердной тахикардии похож на последующие зубцы Р. При реципрокной тахикардии форма предсердного комплекса экстрасистолы, с которой, как правило, начинается приступ, отличается от последующих зубцов Р, морфология которых зависит от места циркуляции импульса. В отличие от аритмий, обусловленных механизмом re-entry, частота автоматических предсердных тахикардий чаще постепенно увеличивается. Этот феномен в электрофизиологии образно называют «разогревом» («warms up»). В клинической практике определение электрофизиологического механизма развития предсердной тахикардии необходимо, в основном, только при решении вопроса о применении электрокардиостимуляции.
Векторный анализ предсердного комплекса ЭКГ во время тахикардии помогает установить ее локализацию. Положительный или двухфазный зубец Р в отведении aVL указывает на наличие эктопического очага в правом предсердии, в то время как положительный зубец Р («dome and dart») в отведении V1 и негативный в отведениях V4-V6 — на происхождение аритмии из левого предсердия.
Предсердную тахикардию в ряде случаев приходится дифференцировать с синусовой тахикардией. Дифференциальная диагностика может быть затруднена, но она важна для выбора тактики лечения. Физическая нагрузка и вагусные приемы существенно влияют на частотные характеристики синусовой тахикардии и незначительно или совсем не влияют на них при предсердных тахикардиях. Длительная регистрация ЭКГ у больных с хронической предсердной тахикардией может выявить короткие периоды синусового ритма (особенно в ночное время), что также помогает в дифференциальной диагностике.
Предсердные тахикардии чаще развиваются у больных с органическим поражением сердца. У них диагностируются такие заболевания, как ИБС, инфаркт миокарда, артериальная гипертензия, поражения клапанов сердца, дилятационная кардиомиопатия, легочное сердце и др. Известна роль дигиталисной интоксикации, приема алкоголя и гипокалиемии в появлении предсердных тахиаритмий. В то же время у ряда больных (в первую очередь с автоматической предсердной тахикардией) не диагностируются сердечно-сосудистые заболевания, которые могли бы быть причиной аритмии.
У больных с предсердной тахикардией прогноз, как правило, определяется основным заболеванием. Смертность среди них при отсутствии другой патологии, кроме нарушения ритма сердца, очень низка. Однако если аритмия протекает с высокой частотой, длительно, то даже у больных без органического поражения сердца развивается кардиомегалия, снижается фракция выброса и появляется застойная сердечная недостаточность.
Лечение. Больные с асимптоматическими, редкими, непродолжительными пароксизмами предсердной тахикардии не нуждаются в лечении. Их надо обследовать в целях выявления причины нарушения ритма и устранения ее. Фармакотерапия или немедикаментозное лечение необходимы только больным с тяжелыми приступами аритмии, а также при ее хроническом течении даже при отсутствии нарушений гемодинамики и хорошей переносимости нарушения ритма — из-за высокого риска развития кардиомегалии и сердечной недостаточности. Многие кардиологи при лечении таких больных в настоящее время отдают предпочтение не антиаритмическим препаратам, а интервенционистским вмешательствам, учитывая их высокую эффективность при небольшом количестве осложнений.
Пароксизмы предсердной тахикардии с нестабильной гемодинамикой должны купироваться ЭИТ-разрядом средних энергий (50-100 Дж). Фармакотерапия предсердных тахикардий разработана недостаточно, хотя, в принципе, проводится, как и при других предсердных тахиаритмиях. При стабильной гемодинамике для урежения высокой ЧСС используют препараты, ухудшающие атриовентрикулярную проводимость: антагонисты кальция (верапамил, дилтиазем), бета-блокаторы, сердечные гликозиды или их комбинацию. Эффективность данных лекарств в плане восстановления и удержания синусового ритма мала. Если пароксизм остается, то восстановление синусового ритма проводится в/в введением антиаритмиков 1А, 1С и III классов (новокаинамида, пропафенона, амиодарона, соталола и др.), а при реципрокной предсердной тахикардии с этой целью можно использовать электрокардиостимуляцию.
В целях предупреждения повторных приступов аритмии, по нашему опыту и данным литературы, в первую очередь следует применять препараты 1С и III классов (пропафенон, флекаинид, энкаинид, амиодарон, соталол), менее эффективны такие антиаритмики 1А класса, как хинидин, дизопирамид, новокаинамид, аймалин [1, 2, 3]. K. Koike et al. (13), оценивая на протяжении нескольких лет эффективность 5 антиаритмических препаратов различных классов, а также дигоксина и его сочетаний с пропранололом, метопрололом, хинидином при автоматической предсердной тахикардии у детей, пришли к выводу, что целесообразно начинать терапию этого нарушения ритма сердца с соталола, так как он в 75% случаев восстанавливал синусовый ритм или значительно урежал частоту желудочковых сокращений. При его неэффективности или наличии противопоказаний, по мнению авторов, надо использовать антиаритмики 3-го класса (за исключением этмозина, который малоэффективен при АПРТ) или амиодарон. Хронические предсердные тахикардии в большинстве случаев с трудом поддаются моно- и комбинированной антиаритмической терапии. ЭИТ в этом случае также неэффективна. Если не действуют антиаритмики, у больных с хронической предсердной тахикардией необходимо добиться снижения частоты желудочковых сокращений для предотвращения развития застойной сердечной недостаточности. С этой целью используются верапамил, дилтиазем, сердечные гликозиды или даже амиодароны (возможны их комбинации); кроме того, следует решать вопрос о проведении немедикаментозного лечения.
Радиочастотная катетерная деструкция успешно используется для лечения предсердных тахикардий независимо от электрофизиологического механизма ее развития (автоматическая, триггерная или реципрокная) и локализации (правое или левое предсердие). Основным показанием для радиочастотной катетерной деструкции является неэффективность фармакотерапии или нежелание больного длительно принимать антиаритмические препараты. В США, по некоторым данным, эффективность подобного вмешательства составляет 75%, а число осложнений — 0,8% [4]. Деструкция атриовентрикулярного соединения с имплантацией кардиостимулятора или его «модификация» (частичное разрушение) проводится при неэффективности радиочастотной катетерной деструкции очага аритмии или невозможности ее проведения. У больных с симптоматическими рецидивирующими наджелудочковыми тахикардиями, купирующимися электрокардиостимуляцией, у которых медикаментозное лечение и радиочастотная катетерная деструкция оказались неэффективными, возможна имплантация антитахикардиального электрокардиостимулятора. Хирургические вмешательства (изоляция, резекция или деструкция аритмогенной зоны) выполняются в настоящее время редко, в случае несостоятельности радиочастотной катетерной деструкции или если планируется проведение другой кардиохирургической операции.
Синоатриальная реципрокная тахикардия
Одной из форм предсердной тахикардии, которая несколько отличается по своему клиническому течению, электрофизиологической и ЭКГ-диагностике, а также фармакотерапии, является синоатриальная реципрокная тахикардия (sinus nodal reentrant tachycardia). Развитие синоатриальной реципрокной тахикардии связано с циркуляцией волны возбуждения в синусовом узле с включением в ряде случаев в цепь циркуляции близлежащего участка миокарда правого предсердия.
Эта аритмия, как правило, носит пароксизмальный характер, а частота сердечного ритма при ней варьирует от 100 до 220 ударов в минуту, но в общем она меньше, чем при других наджелудочковых тахикардиях, и в большинстве случаев не превышает 150 ударов в минуту. Приступы тахикардии в этом случае чаще всего короткие (от 5-20 комплексов до нескольких минут), затяжные приступы наблюдаются очень редко. Говорить об истинной распространенности синоатриальной реципрокной тахикардии трудно. Частота выявления синоатриального re-entry, по данным большинства исследователей, составляет от 2 до 10% среди всех суправентрикулярных тахикардий. Данных, свидетельствующих о более широком ее распространении, значительно меньше. Так, САРТ диагностировали у 11 из 65 больных (16,9%) с наджелудочковыми тахикардиями, подвергшихся внутрисердечному электрофизиологическому исследованию [5].
Так как механизм развития синоатриальной реципрокной тахикардии связан с повторным входом волны возбуждения, она успешно вызывается и купируется экстрастимуляцией предсердий (иногда даже желудочков) и учащающей стимуляцией предсердий. В отличие от большинства предсердных тахикардий зубец Р, расположенный перед комплексом QRS, идентичен или очень похож на тот, который регистрируется при синусовом ритме. Интервал PR короче интервала RP. Внезапное начало и в большинстве случаев внезапное прекращение приступа, а также возможность его купирования вагусными приемами (синусовая тахикардия и ПРТ ими не прекращаются) могут служить важными дифференциально-диагностическими признаками синоатриальной реципрокной тахикардии.
Поскольку частота приступов при синоатриальной реципрокной тахикардии обычно небольшая, а сами приступы непродолжительные, она может протекать бессимптомно и не требовать лечения. Купирующая и профилактическая антиаритмическая терапия симптоматической синоатриальной реципрокной тахикардии напоминает ту, которая проводится при предсердно-желудочковой узловой реципрокной тахикардии. Купирование начинают с вагусных приемов (проба Вальсальвы, массаж каротидного синуса), а при резистентности к ним вводят в/в антиаритмики: АТФ 10-20 мг (аденозин 6-12 мг, очень быстро) или антагонисты кальция (верапамил 5-10 мг или дилтиазем 0,25-0,35 мг/кг в течение 2 мин). Возможно в/в применение дигоксина, бета-блокаторов и амиодарона. При нестабильном состоянии больного (тяжелые ангинозные боли, значительное снижение АД, сердечная астма или отек легких) выполняется экстренная электрическая кардиоверсия (первый разряд мощностью 50-100 Дж). Пароксизмы тахикардии могут успешно купироваться электрокардиостимуляцией. Для профилактики приступов синоатриальной реципрокной тахикардии в первую очередь используют верапамил, дилтиазем, бета-адреноблокаторы, дигоксин, а также антиаритмические препараты III класса — амиодарон и соталол. Есть сообщения об эффективном применении радиочастотной катетерной деструкции очага аритмии.
Многоочаговая (хаотическая) предсердная тахикардия
Многоочаговая предсердная тахикардия диагностируется у 0,13-0,4% госпитализированных взрослых больных. Чаще ею болеют пожилые люди (средний возраст составляет более 70 лет). Данное нарушение ритма регистрируется приблизительно в одинаковой пропорции у мужчин и женщин. Более чем у 60% больных с многоочаговой предсердной тахикардией диагностируются заболевания легких. Наиболее часто встречаются хронические обструктивные заболевания легких. Реже аритмия выступает как осложнение острой пневмонии, тромбоэмболии легочной артерии, опухолей легких. Такие лекарственные средства, как эуфиллин, изопротеренол, применяемые при лечении хронических обструктивных заболеваний легких, могут играть определенную роль в возникновении аритмии, а также служить причиной ее более тяжелого течения. Кроме легочной патологии, у таких пациентов часто находят сердечно-сосудистые заболевания (ИБС, АГ, реже клапанные пороки сердца и др.), сопровождающиеся застойной сердечной недостаточностью. Важно отметить, что во многих случаях (по некоторым данным, до 70%) нарушения углеводного обмена сопровождают многоочаговую предсердную тахикардию. Смертность среди взрослых больных с многоочаговой предсердной тахикардией высока и составляет 29-62%. Причиной смерти обычно являются тяжелые заболевания, которыми страдают большинство больных с многоочаговой предсердной тахикардией, а не само нарушение ритма.
Электрокардиографическими критериями диагностики многоочаговой предсердной тахикардии являются:
- наличие трех или более зубцов Р различной морфологии в одном отведении ЭКГ;
- наличие изолинии между зубцами Р;
- нерегулярные интервалы PR, PP и RR.
Форма зубцов P зависит от локализации эктопического очага аритмии и изменений внутрипредсердной проводимости.
Чаще всего многоочаговую предсердную тахикардию приходится дифференцировать с фибрилляцией предсердий. В отличие от последней при многоочаговой предсердной тахикардии четко видны зубцы Р изменяющейся формы и изолиния между ними.
В ведении больных с многоочаговой предсердной тахикардией важное место занимают лечение основного заболевания и коррекция предрасполагающих к ее развитию факторов: борьба с инфекцией при обострении хронического заболевания легких, лечение сердечной недостаточности, нормализация кислотно-щелочного равновесия и электролитных нарушений, упорядочение применения агонистов бета-адренергических рецепторов и производных метилксантина. Эти мероприятия иногда позволяют нормализовать ритм даже без использования антиаритмических препаратов.
Антиаритмическая терапия многоочаговой предсердной тахикардии связана с большими трудностями. Некоторые исследования показали неэффективность хинидина, новокаинамида, лидокаина и фенитоина. Сердечные гликозиды также малоэффективны и часто вызывают интоксикацию из-за наличия у больных гипоксии и ряда тяжелых метаболических нарушений. Электроимпульсная терапия не восстанавливает синусовый ритм, и поэтому ее применение неэффективно.
Анализ работ по антиаритмическому лечению многоочаговой предсердной тахикардии показывает, что наиболее эффективны в урежении, конвертации ритма и профилактике рецидивов аритмии, вероятно, верапамил, бета-блокаторы (однако они противопоказаны пациентам с бронхоспастическим синдромом) и амиодарон [6, 7, 11]. Существует небольшое количество исследований, посвященных изучению влияния артиаритмиков 1С класса на многоочаговую предсердную тахикардию. Так, в частности, описывается случай купирования тахикардии благодаря внутривенному введению флекаинида 57-летнему больному, у которого верапамил, метапролол, соталол, дизопирамид и некоторые другие антиаритмические препараты оказались неэффективны [8]; показана возможность успешного парентерального и перорального использования пропафенона при этом виде аритмии в педиатрической практике [9]. Получены интересные данные относительно высокой купирующей эффективности сернокислой магнезии (в ряде случаев в сочетании с препаратами калия): у 7 из 8 больных с многоочаговой предсердной тахикардией (87,7%) восстановлен синусовый ритм при в/в введении в течение 5 ч от 7 до 12 г MgSO4. При этом надо отметить, что снижение уровня магния и калия в плазме крови наблюдалось только у 3 больных [10].
Таким образом, фармакотерапию многоочаговой предсердной тахикардии целесообразно начинать с бета-блокаторов (если отсутствуют противопоказания к ним) или верапамила, при их неэффективности использовать амиодарон и антиаритмики 1С класса, а для купирования аритмии возможно также в/в введение сернокислой магнезии.
О сердце
Под общим понятием «тахикардия» скрывается более двух десятков состояний, которые могут проявляться одинаково, но иметь разные причины развития и методы лечения. Что представляют собой наиболее распространенные виды тахикардий и как их лечить, рассказываем в нашей статье.
Тахикардии: одинаковые, но разные
Миокард состоит из двух типов клеток — типичных, которые только сокращаются, и атипичных. Последние выполняют непривычную для мышечных клеток функцию: в них появляется электрический импульс, который передается дальше по проводящей системе таких же клеток и обеспечивает сокращение камер сердца. Большие скопления таких клеток называют узлами.
ЧСС может ускорить любой из элементов проводящей системы сердца
Главными элементами проводящей системы являются в порядке убывания:
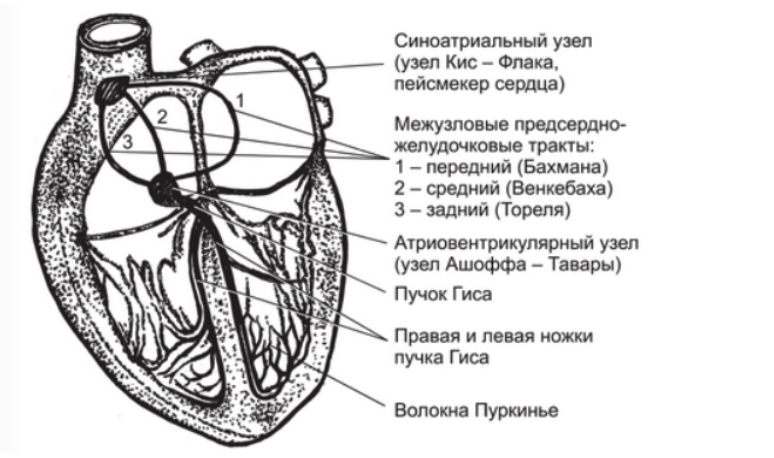
синоатриальный узел (его также называют водителем ритма, поскольку в норме сердце сокращается именно по его команде) — он расположен над правым предсердием;
атриовентрикулярный узел (или АВ-узел) — скопление атипичных клеток миокарда на границе предсердий и желудочков;
пучок Гиса — группа клеток, передающих импульс с АВ-узла на желудочки через волокна Пуркинье.
Каждый из этих элементов имеет собственную электрическую активность, из-за чего и возникает многообразие тахикардий: увеличение частоты сердечных сокращений (ЧСС) может возникнуть на любом из этапов проведения импульса. Поэтому все тахиаритмии (нарушения сердечного ритма по типу ускорения) делят на две группы в зависимости от источника генерации импульса:
В группу наджелудочковых тахикардий включают синусовую. Это единственный физиологический вид ускорения ЧСС, который возникает при стрессе, у детей и беременных. Все остальные наджелудочковые и желудочковые виды тахикардий в норме не встречаются
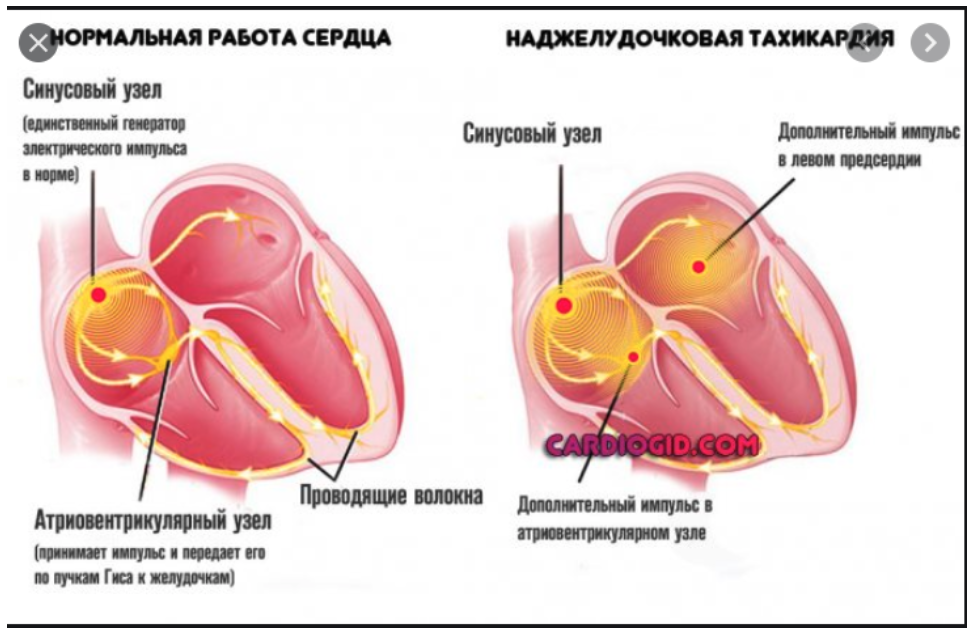
При патологических видах тахикардий источником ритма становится другой элемент проводящей системы, который генерирует импульсы с большей, чем синусовый узел, частотой
Наджелудочковые тахикардии
Синусовая тахикардия
Источник ритма: синусовый узел. Может быть физиологической, но бывает и патологической — при ней сердце работает все еще ритмично, но слишком быстро (более 100-120 ударов в минуту).
Симптомы: боли в грудной клетке, затруднение дыхания, головокружения. Иногда протекает бессимптомно.
Лечение: физиологические варианты не нуждаются в терапии. При патологических вариантах до начала лечения рекомендовано пересмотреть образ жизни: увеличить объем потребляемой жидкости, повысить физическую активность и ограничить употребление веществ, стимулирующих сердце (кофе, крепкий чай, табак, алкоголь, медикаментозные средства). В качестве терапии используются бета-адреноблокаторы и антагонисты кальциевых каналов. Значительной опасности для жизни такая тахикардия не представляет.
Предсердные тахикардии
Источник ритма: чаще всего импульс возникает в правом предсердии около устьев сосудов и клапанов сердца, между синусовым и атриовентрикулярным узлами.
Симптомы: учащение сердцебиения до 150-200 ударов в минуту, одышка, дискомфорт и боль в области сердца, иногда предобморочные состояния.
Лечение: вагусные приемы (стимуляция блуждающего нерва, снижающего частоту сердечных сокращений), внутривенное введение антиаритмических препаратов. У пациентов с нестабильным кровообращением может проводиться синхронизированная электроимпульсная терапия (кардиоверсия-дефибрилляция — воздействие на миокард электрическим током, после чего ритм сердечной деятельности задает синусовый узел).
Атриовентрикулярные тахикардии
Источник ритма: АВ-узел. Импульс может распространяться вниз к желудочкам, вверх к предсердиям или в обоих направлениях одновременно.
Симптомы: одышка, потливость, головокружения вплоть до предобморочного и обморочного состояния, боль и/или дискомфорт в области сердца, ощущение пульсации в сосудах шеи и «дрожание рубашки» — сильные сокращения миокарда, способные передаться через грудную клетку на одежду.
Лечение: вагусные приемы, внутривенное введение антиаритмиков. Может понадобиться проведение кардиоверсии-дефибрилляции, установка кардиостимулятора, а также катетерная абляция (микрохирургическая процедура воздействия на аритмически активный участок миокарда радиочастотами; выполняется с помощью введенных внутрь сердца через сосуды катетеров).
Предсердные тахикардии выявляются у пациентов с ишемической болезнью, гипертонией, анатомическими пороками сердечных клапанов, миокардитами и кардиомиопатиями, то есть почти не встречаются у людей со здоровым сердцем.
Опасность наджелудочковых тахикардий заключаются в том, что на фоне основной патологии сердца тахикардия может перерасти в фибрилляцию предсердий — угрожающее жизни состояние.
Желудочковые тахикардии
Источник ритма: циркулирующие внутри желудочка электрические импульсы, которые не позволяют миокарду расслабиться, заставляя его сокращаться повторно чаще, чем предсердия.
Симптомы: затруднение дыхания, боль в области сердца, потеря сознания, в тяжелых случаях — развитие кардиогенного шока с резким падением артериального давления вплоть до остановки кровообращения. ЧСС составляет 100-250 ударов в минуту.
Лечение: внутривенное введение антиаритмических препаратов, часто — радиочастотная катетерная абляция аритмически активного участка. При остановке кровообращения применяют электростимуляцию сердца. Нередко единственный эффективный способом лечения — установка кардиовертера-дефибриллятора.
Желудочковые тахикардии с высокой степенью вероятности могут трансформироваться в фибрилляцию желудочков. Из-за этого такой тип ускорения ЧСС оказывает крайне неблагоприятное влияние на прогноз жизни
Желудочковые тахикардии возникают на фоне хронических заболеваний сердечно-сосудистой системы и могут приводить к внезапной сердечной смерти.
Фибрилляция предсердий или желудочков
Фибрилляцией, или мерцанием, миокарда называют частые нескоординированные между собой сокращения. Мерцать могут как верхние отделы сердца (предсердия), так и нижние (желудочки).
Фибрилляция является непосредственным механизмом внезапной сердечной смерти. При подозрении на мерцательную аритмию необходимо немедленно обратиться за медицинской помощью
При фибрилляции не происходит полноценного сокращения сердечных отделов: один общий импульс распадается на части, хаотично подергивая миокард без малейшей синхронизации. Это приводит к застою крови внутри камер сердца. Органы в большом круге кровообращения начинают испытывать кислородное голодание, как и сама сердечная мышца. В это время кровь застаивается в полости предсердий или желудочков, из-за чего повышается риск формирования тромба. Если сердце наконец сократится с достаточной силой, кровяные сгустки попадут в кровоток и с большой вероятностью закупорят протоки артерий.
Осложнения фибрилляции:
тромбоэмолия (закупорка тромботическими массами) сосудов внутренних органов и конечностей
Опасность тромбоэмолии после эпизода фибрилляции сохраняется до трех недель.
Коварство фибрилляции заключается в том, что ее эпизоды могут протекать бессимптомно. Однако мерцательная аритмия никогда не возникает в здоровом сердце. Это обязывает каждого, у кого есть заболевание сердечно-сосудистой системы, регулярно посещать кардиолога для оценки состояния сердца и сосудов, а также знать методику оказания первой помощи при эпизодах тахикардии.
Профилактика развития тахикардии
Сама по себе тахикардия не является болезнью — она лишь симптом, говорящий о наличии других проблем с сердцем. Поэтому профилактика должна быть направлена на предотвращение развития сердечно-сосудистой патологии.
Первичной профилактикой заболеваний миокарда (предупредительными мерами, рекомендованными к выполнению людям со здоровым сердцем и сосудами) является соблюдение постулатов здорового образа жизни. К ним относится достаточная двигательная активность, поддержание оптимальной массы тела, отказ от вредных привычек, полноценный сон и сбалансированное питание. Особое внимание этим правилам должны уделять люди с установленными факторами риска по развитию сердечно-сосудистой патологии.
Меры вторичной профилактики должны выполнять люди с уже диагностированной патологией сердца, чтобы избежать осложнений. Эти меры включают соблюдение рекомендаций лечащего врача, прием назначенных препаратов и своевременные визиты к кардиологу. Посещайте доктора не реже одного раза в год до 35 лет или один раз в шесть месяцев после 35.
Пароксизмальная тахикардия
Пароксизмальная тахикардия (ПТ) – приступообразное изменение ритма сердца, при котором частота сокращений миокарда достигает 150-250 ударов в минуту.
Приступ пароксизмальной тахикардии начинается внезапно, хотя существуют триггеры, которые могут его спровоцировать – например, сильное волнение. Непредсказуема и длительность приступа – пароксизм тахикардии может длиться от 2-5 минут до нескольких часов и даже дней, в результате чего страдают другие системы органов.
Медицинский центр “АВС Клиник” в Москве проводит лечение заболеваний сердца с помощью безопасных и эффективных методик. Лечебные протоколы, которые используют врачи, основаны на базе доказательной медицины и признаны наиболее результативными в странах Европы и США.
Причины пароксизмальной тахикардии
Причины возникновения пароксизмальной тахикардии связаны с наличием эктопических очагов, стимулирующих сердечную деятельность. К их появлению приводит ряд факторов функциональной или органической природы.
К функциональным факторам относят:
- сильный стресс;
- ранение или контузия;
- психоэмоциональное напряжение;
- несбалансированный рацион;
- злоупотребление алкоголем, кофе, курение;
- психоневрологические заболевания: вегето-сосудистая дистония, невроз, неврастения.
К экстракардиальным факторам относятся:
- патологии ЖКТ;
- проблемы с мочевыводящим аппаратом;
- эндокринные заболевания (гипертиреоз).
К органическим (интракардинальным, “сердечным”) факторам развития относят:
- дистрофические изменения миокарда;
- ишемическую болезнь сердца;
- атеросклероз и тромбоз коронарных сосудов сердца;
- склероз части миокарда в результате инфаркта;
- эссенциальная гипертензия;
- пороки сердца, ревматизм, структурные изменения сердечных клапанов;
- острая и хроническая сердечная недостаточность.
Инфаркт миокарда – основная причина пароксизмальной тахикардии. Он осложняется появлением пароксизмов в 80%, т.к. замещение очага некроза сердечной мышцы вызывает серьёзные изменения в структуре сердца. Это дает предпосылки для появления патологических “водителей ритма”.
Виды пароксизмальной тахикардии
По местоположению эктопического очага возбуждения различают:
- пароксизмальную синусовую тахикардию – очаг ПТ расположен над предсердиями, и вызывает изменения ритма всех отделов сердца;
- атриовентрикулярную (узловую) ПТ – связан с изменением в работе АВ-узла и приводит к пароксизм тахикардии нижнего отдела сердца (желудочков);
- желудочковая ПТ – возникает, если патологические импульсы появляются на уровне ножек пучка Гиса; возможно одно- или двустороннее изменение ритма желудочков.
Тахикардия пароксизмальная желудочков в 85% случаев возникает при ИБС. Приступ пароксизмальной тахикардии в этом случае нуждаются в безотлагательном купировании, т.к. могут перейти в фибрилляции желудочков – неотложное состояние, требующее вызова реанимационной кардиобригады.
Клиническая классификация включает острую, хроническую и непрерывно-рецидивирующую (возвратную) формы ПТ.
По типу передачи патологических импульсов в миокарде различают такие виды ПТ:
- очаговые – возникает 1 патологический “водитель ритма”;
- многофокусные – существует несколько очагов пароксизмальной активности;
- реципрокные – импульс возбуждения передается по кругу.
Симптомы пароксизмальной тахикардии
Симптомы пароксизмальной синусовой тахикардии могут быть невыраженными. Большинство пациентов жалуется на чувство сильного и частого биения сердца. Реже у пациентов возникают другие признаки пароксизмальной тахикардии, обычно – при продолжительных приступах:
- холодный пот (при синусовых изменениях ритма);
- раздражительность, тревожность и беспокойство;
- неприятные ощущения в зоне сердца;
- слабость;
- частое дыхание;
- бледность кожи лица;
- сильная пульсация сосудов шеи;
- шум и звон в ушах, головокружение;
- тошнота;
- диспепсия.
Симптомы и лечение пароксизмальной тахикардии зависят от причины этого состояния. Если оно вызвано высоким давлением или проблемами с ЖКТ, то тошнота или явления диспепсии будут проявляться ярче. При этом сама по себе ПТ возникает крайне редко, почти всегда являясь результатом психоневрологических, кардиологических или урологических проблем.
Диагностика
Выявление пароксизмов тахикардии во многом опирается на данные опроса и физикальных обследований пациента:
- жалобы на чувство “толчков” в грудной клетке, частого сердцебиения;
- сильный и очень частый пульс (до 150 ударов в минуту);
- бледность лица пациента;
- сердечный ритм ускорен;
- аускультация: тоны сердца четкие, “хлопающий” тон 1, слабо слышимый тон 2;
- измерение АД: снижение “верхнего” (систолического) давления (если явных изменений миокарда нет) или гипотония (после перенесенного ИМ, при ИБС и СН, и т.д.).
Основным исследованием, позволяющим установить точный диагноз, является ЭКГ. С его помощью врач определяет изменение ритма сердца и область миокарда, в которой возникают пароксизмы тахикардии:
- синусовые ПТ не вызывают изменений кривой ЭКГ, но заметно сильное сокращение интервалов T-P (диастолы) и укорочение продолжительности систолической фазы;
- реципрокные предсердные ПТ отличаются изменением, иногда – инверсией зубца Р, удлинением интервала P-R;
- очаговая пароксизма предсердий характеризуется непостоянными ЭКГ-признаками, изменением и иногда – слиянием зубца Р с Т;
- АВ-ПТ зачастую дает узкокомплексную тахикардию при отсутствии Р-зубца;
- при желудочковой ПТ комплекс QRS становится широким, пропадает зубец Р.
Определить степень поражения миокарда позволяют дополнительные методы исследования:
- УЗИ сердца. Позволяет обнаружить очаги кардиосклероза, поражения клапанов сердца, воспаление;
- коронарография. Информативна при атеросклерозе и стенотических изменениях коронарных сосудов сердца, нарушении их проходимости;
- МРТ. Наиболее точный и информативный вид диагностики органической патологии сердца. Позволяет узнать точный размер, структуру и местоположение патологического очага.
Лечение
Пациентам следует знать, как лечить пароксизмальную тахикардию без медикаментов. Для этого нужно провести вагусные пробы – упражнения или самомассаж, которые повысят тонус парасимпатической нервной системы и помогут снять приступ. Достаточно выпить холодной воды, несколько резких выдохов или простых упражнений (приседания, наклоны), чтобы преодолеть пароксизмальную тахикардию. Можно прибегнуть к массажу каротидного синуса.
В медикаментозном лечении применяют антагонисты кальция и АТФ-содержащие лекарства. Последние могут спровоцировать кратковременную головную боль и тошноту.
Для купирования ПТ желудочков делают внутривенные инъекции:
- лидокаина;
- препарата АТФ;
- новокаинамида;
- кордарона.
После стабилизации состояния пациент становится на диспансерный учет у кардиолога и получает противорецидивное лечение.
Если заболевание возникло на фоне других патологий, пациент проходит специфическое лечение:
- эндокринной системы (заместительная гормонотерапия и операция по поводу тиреотоксикоза);
- ЖКТ;
- мочеполовой сферы;
- нервной системы (психотерапия неврозов, лечение неврастении и т.д.).
Сильные структурные изменения миокарда и клапанов сердца при сердечной недостаточности, кардиодистрофии, инфаркте, ревматизме нуждаются в операции по исправлению органической патологии. Если основные изменения сердечной мышцы связаны с эктопическим узлом, он подлежит оперативному удалению.
Кардиологи “АВС Клиник” внимательны и деталям и ответственны. Наши сотрудники уважительно относятся к своим пациентам, поэтому они могут быть уверены в отсутствии лишних и бесполезных назначений: обследований, препаратов или анализов. При этом большой стаж в медицине позволяет врачам точно определять диагноз клиентов и подбирать для них эффективное лечение.
Что называют предсердной тахикардией и как с ней бороться, осложнения и прогноз
Предсердную тахикардию (ПТ) относят к заболеваниям наджелудочковой зоны сердца. Зачастую проявляется в виде учащенного сердцебиения от 100 до 130 ударов в минуту. Вызывают учащенное сердцебиение эктопические импульсы, которые идут от предсердий. Такое изменение работы сердца связано с усилением автоматизма центров II и III порядков.
Патологические электрические импульсы проявляются одним или несколькими очагами, которые и провоцируют работу сердца. Часто 2 и больше очагов наблюдаются у пожилых больных. Если диагностированы множественные очаги, то предсердия возбуждаются так часто, что это приводит к трепетанию сердца. Главным признаком патологии, который можно заметить на электрокардиограмме, считают зубцы Р. Они разделяются изолинией, которая отличает трепетание предсердий от ПТ. В большинстве случаев кардиологи диагностируют правопредсердную тахикардию. Только у 30% больных обнаруживают левопредсердную ПТ. Средний показатель учащенного сердечного ритма в таком состоянии может варьироваться в пределах 160-190 ударов минуту. В запущенных стадиях сердцебиение может развиваться до 240 ударов в минуту.
- Классификация
- Причины появления ПТ
- Симптоматика ПТ
- Как проходит диагностика?
- Лечение ПТ
- Осложнения и прогноз
Классификация
Если рассматривать классификацию ПТ в зависимости от места появления очага, где происходит формирование электрического импульса, то существуют следующие виды тахикардии:
- Синоатриально-реципрокная. Для этого вида характерно формирование очага на синоатриальном участке сердечной мышцы. Возвратные импульсы являются «визитной карточкой» этого вида тахикардии предсердий.
- Реципрокная. Импульсы начинают процесс формирования по возвратному типу.
- Эктопическая ПТ. Часто называют фокусной, так как может иметь один или несколько очагов, где формируются импульсы.
Механизм формирования импульсов ПТ влияет на другую группу классификации заболевания:
- Реципрокная. Может развиваться на фоне мерцательной аритмии. Сердечный ритм достигает 120 ударов в минуту. Осуществлять нормализацию сердечного ритма можно только с помощью радиочастотной абляции.
- Автоматическая. Проявляется из-за параллельных болей в сердце и чрезмерных физических нагрузок. Часто является патологией подростков.
- Триггерная. Может развиваться после приема гликозидов, так как они способны приводить к интоксикации организма. Еще одной причиной появления триггерной ПТ может быть физическая нагрузка.
- Политопная. Приступ этого вида тахикардии может развиваться из-за легочных заболеваний и сердечной недостаточности. Частота сердечного ритма в пределах 100-125 ударов в минуту.

Причины появления ПТ
Развиваться приступ ПТ с ав-блокадой может по разным причинам, но чаще всего связан с заболеваниями сердца.

Основными причинами ПТ являются:
- миокардит,
- повышенное артериальное давление,
- хронические болезни легких,
- операции на сердце,
- длительный прием наркотических средств, алкоголя, курение,
- болезни эндокринной системы,
- нарушение метаболизма,
- ожирение,
- чрезмерный прием гликозидов,
- заболевания кровеносной системы,
Часто развивается приступ тахикардии у людей, которые неправильно принимают сердечные гликозиды и антиаритмические лекарственные препараты.
Симптоматика ПТ
Данная патология может проявляться целым спектром симптомов:
- сильная слабость,
- ощущение нехватки воздуха,
- одышка,
- темнота в глазах,
- головокружение,
- болезненность в левой части грудной клетки,
- появление чувства страха и тревоги,
- высокая частота сердечного ритма.
Чем раньше диагностирована ПТ, тем быстрее и эффективнее лечение.

Как проходит диагностика?
Диагностировать ПТ можно стандартными методами:
- Электрокардиограмма по методу Холтера. Позволяет определить заболевание достаточно точно, так как диагностика проходит в течение 1-2 суток. На это время на пациента вешают специальный монитор, который считывает работу сердца в периоды разной нагрузки. Полученную информацию отправляют на компьютер, который и делает анализ.
- Эхокардиограмма. Обязательный метод диагностики, который позволяет увидеть работу сердечной мышцы и сердечных клапанов.
- Ультразвуковое исследование. Предсердная тахикардия зачастую является сопутствующей патологией сердца, поэтому этот метод помогает определить хронические заболевания сердечной мышцы и других органов.
- Анализ мочи и крови. Исследование проводят для получения показателей адреналина, гемоглобина и количества эритроцитов. В комплексе эти вещества помогают исключить развитие заболеваний крови.
Лечение ПТ
Приступ предсердной тахикардии в пожилом возрасте иногда может вообще не привлечь к себе внимания, особенно если пациент имеет ряд параллельных заболеваний сердца. Если приступ происходит в молодом организме, то резкое изменение ритма сердца будет замечено. Чтобы вовремя начать лечение начальной и 2 степени тахикардии, необходимо проходить профилактические осмотры и при первых недомоганиях обращаться за помощью к врачу.
Важно! Если частота сердечных сокращений увеличивается и самочувствие ухудшается, то такое состояние говорит о серьезных патологиях сердечной мышцы. Запущенная ПТ может привести к увеличению размеров сердца.
Лечение заболевания проводят с помощью следующих методик:
- Прием бета-блокаторов. Препараты способствуют контролю желудочкового ритма. Блокаторы кальциевых каналов могут снижать электрическую проводимость атриовентрикулярного узла, борются с первопричиной болезни, быстро снимают негативную симптоматику приступа.
- Антиаритмические препараты. Основной задачей этих лекарственных средств является замедление электрической проводимости и поддержка синусового ритма сердца. Злоупотреблять нельзя, так как могут спровоцировать развитие других патологий.
- Катетерная абляция. Это один из эффективных методов лечения предсердной патологии. Осуществляется под наркозом, но вскрытие грудной клетки не проводят, а используют специальный катетер, который подает высокочастотный ток к сердцу. Этот механизм помогает разрушить эктопический участок, который мешает нормальному кровотоку в сердце.

Осложнения и прогноз
Данный вид сердечной патологии нельзя назвать опасной для жизни, так как орган должен справиться с полученной нагрузкой. Но не стоит забывать, что усиленное сердцебиение может быстро истощать миокард.

Такой вид тахикардии может вызывать серьезные осложнения только в том случае, если приступ длится в течение нескольких дней. Если параллельно с этим заболеванием начинает проявляться мерцательная аритмия, то врач будет настаивать на лечении.
Важно! Для молодого организма, который не имеет заболеваний сердечно-сосудистой и эндокринной системы, побороть приступ тахикардии можно без лекарственных препаратов.
Для этого достаточно преодолеть вредные привычки, вернуться к здоровому ритму жизни, правильно питаться, улучшить режим сна и снизить количество стресса.
Органические изменения миокарда предсердий – результат запущенной тахикардии, которая не лечилась на протяжении нескольких лет. Если приступы часто повторяются, сильно ухудшают самочувствие и не проходят самостоятельно, это говорит о том, что посещение врача должно быть незамедлительным.
Публикации в СМИ
Тахикардия предсердная очаговая
Предсердная очаговая тахикардия (ПОТ) — тахикардия, возникающая за счёт функционирования очага повышенного автоматизма в миокарде предсердий. Статистические данные. Возникает чаще у детей и лиц молодого возраста и составляет 20% всех наджелудочковых тахикардий у детей.
Классификация • Пароксизмальная форма • Хроническая (постоянно-возвратная) форма.
Этиология • Вегетативные (вагусные) влияния — нейро-регуляторный вариант • ДМПП • ИБС • Дистрофия миокарда различного генеза • Соединительнотканная дисплазия сердца (пролапс митрального клапана, идиопатическое расширение ствола лёгочной артерии) • Гипокалиемия • Гипоксия • Миокардиты • Рефлекторные раздражения при заболеваниях внутренних органов (желчнокаменная болезнь, колиты, почечнокаменная болезнь, язвенная болезнь желудка и двенадцатиперстной кишки) • Хронический тонзиллит.
Патогенез • Аномальный автоматизм • Триггерная активность.
Клинические проявления — см. Тахикардия наджелудочковая.
ЭКГ– идентификация. Точные критерии, позволяющие различать ПОТ на основе аномального автоматизма и триггерной активности, не выявлены • Пароксизмальная форма •• Пароксизмы ПОТ могут провоцироваться предсердными экстрасистолами либо учащением синусового ритма • • Зубцы Р тахикардии имеют одинаковые форму и полярность, отличаются от синусового зубца Р • • Возможны периоды «разогрева» — интервал Р–Р прогрессирующе укорачивается • • Частота предсердного ритма составляет 100–250 в минуту • • Характерна функциональная неустойчивость эктопического центра, что приводит к изменчивости продолжительности интервалов Р–Р тахикардии • • Очаговые водители ритма сохраняют чувствительность к вегетативным воздействиям: ритм учащается при физической активности, стрессе • • При частом предсердном ритме может наблюдаться АВ-блокада с изменением кратности проведения на импульсов к желудочкам • • Окончание пароксизмов происходит либо постепенно с фазой «охлаждения», либо внезапно • При хронических (непрерывно-рецидивирующих) формах эпизоды тахикардии различной длительности прерываются короткими периодами синусового ритма. Средняя частота ритма тахикардии у взрослых составляет 130 в минуту, у детей — 150 в минуту. Иногда наблюдают внезапный переход от редкого к очень частому ритму.
Тактика ведения. Короткие приступы, не оказывающие влияния на гемодинамику, не требуют антиаритмического лечения. Проводят лечение основного заболевания и воздействие на патологические рефлексы.
• Воздействие или профилактика патологических рефлексов со стороны внутренних органов — препараты красавки, b -адреноблокаторы, у части пациентов — блокаторы кальциевых каналов, сердечные гликозиды).
• При неэффективности — антиаритмические препараты I и III классов: пропафенон, этацизин, соталол, амиодарон (см. Фибрилляция предсердий).
Хирургическое лечение. При неэффективности антиаритмической терапии показаны хирургические методы лечения: резекция или изоляция очага тахикардии, радиочастотная абляция пучка Хиса с имплантацией ЭКС в режиме VVI . ЭКС и электроимпульсная терапия малоэффективны.
Сокращение. ПОТ — предсердная очаговая тахикардия.
Код вставки на сайт
Тахикардия предсердная очаговая
Предсердная очаговая тахикардия (ПОТ) — тахикардия, возникающая за счёт функционирования очага повышенного автоматизма в миокарде предсердий. Статистические данные. Возникает чаще у детей и лиц молодого возраста и составляет 20% всех наджелудочковых тахикардий у детей.
Классификация • Пароксизмальная форма • Хроническая (постоянно-возвратная) форма.
Этиология • Вегетативные (вагусные) влияния — нейро-регуляторный вариант • ДМПП • ИБС • Дистрофия миокарда различного генеза • Соединительнотканная дисплазия сердца (пролапс митрального клапана, идиопатическое расширение ствола лёгочной артерии) • Гипокалиемия • Гипоксия • Миокардиты • Рефлекторные раздражения при заболеваниях внутренних органов (желчнокаменная болезнь, колиты, почечнокаменная болезнь, язвенная болезнь желудка и двенадцатиперстной кишки) • Хронический тонзиллит.
Патогенез • Аномальный автоматизм • Триггерная активность.
Клинические проявления — см. Тахикардия наджелудочковая.
ЭКГ– идентификация. Точные критерии, позволяющие различать ПОТ на основе аномального автоматизма и триггерной активности, не выявлены • Пароксизмальная форма •• Пароксизмы ПОТ могут провоцироваться предсердными экстрасистолами либо учащением синусового ритма • • Зубцы Р тахикардии имеют одинаковые форму и полярность, отличаются от синусового зубца Р • • Возможны периоды «разогрева» — интервал Р–Р прогрессирующе укорачивается • • Частота предсердного ритма составляет 100–250 в минуту • • Характерна функциональная неустойчивость эктопического центра, что приводит к изменчивости продолжительности интервалов Р–Р тахикардии • • Очаговые водители ритма сохраняют чувствительность к вегетативным воздействиям: ритм учащается при физической активности, стрессе • • При частом предсердном ритме может наблюдаться АВ-блокада с изменением кратности проведения на импульсов к желудочкам • • Окончание пароксизмов происходит либо постепенно с фазой «охлаждения», либо внезапно • При хронических (непрерывно-рецидивирующих) формах эпизоды тахикардии различной длительности прерываются короткими периодами синусового ритма. Средняя частота ритма тахикардии у взрослых составляет 130 в минуту, у детей — 150 в минуту. Иногда наблюдают внезапный переход от редкого к очень частому ритму.
Тактика ведения. Короткие приступы, не оказывающие влияния на гемодинамику, не требуют антиаритмического лечения. Проводят лечение основного заболевания и воздействие на патологические рефлексы.
• Воздействие или профилактика патологических рефлексов со стороны внутренних органов — препараты красавки, b -адреноблокаторы, у части пациентов — блокаторы кальциевых каналов, сердечные гликозиды).
• При неэффективности — антиаритмические препараты I и III классов: пропафенон, этацизин, соталол, амиодарон (см. Фибрилляция предсердий).
Хирургическое лечение. При неэффективности антиаритмической терапии показаны хирургические методы лечения: резекция или изоляция очага тахикардии, радиочастотная абляция пучка Хиса с имплантацией ЭКС в режиме VVI . ЭКС и электроимпульсная терапия малоэффективны.
Сокращение. ПОТ — предсердная очаговая тахикардия.
Предсердная тахикардия причины, классификация
u041fu0440u0435u0434u0441u0435u0440u0434u043du0430u044f u0442u0430u0445u0438u043au0430u0440u0434u0438u044f u2014 u0440u0435u0434u043au0430u044f u0444u043eu0440u043cu0430 u0442u0430u0445u0438u043au0430u0440u0434u0438u0438. u0412u043eu0437u043du0438u043au0430u0435u0442 u043du0430 u043bu044eu0431u043eu043c u043du0435u0431u043eu043bu044cu0448u043eu043c u0443u0447u0430u0441u0442u043au0435 u043fu0440u0435u0434u0441u0435u0440u0434u0438u0439 u0438 u0445u0430u0440u0430u043au0442u0435u0440u0438u0437u0443u0435u0442u0441u044f u043du0430u043bu0438u0447u0438u0435u043c u043bu043eu043au0430u043bu044cu043du043eu0433u043e u043eu0447u0430u0433u0430 u0430u0440u0438u0442u043cu0438u0438, u043au043eu0442u043eu0440u044bu0439 u043cu043eu0436u0435u0442 u0431u044bu0442u044c u043eu0431u0443u0441u043bu043eu0432u043bu0435u043d u043cu0438u043au0440u043e re-entry u0438u043bu0438 u044du043au0442u043eu043fu0438u0447u0435u0441u043au043eu0439 u0430u043au0442u0438u0432u043du043eu0441u0442u044cu044e.rntttttt rnttttt rnrnttttt
u041eu0447u0430u0433 u0430u0440u0438u0442u043cu0438u0438 u043cu043eu0436u0435u0442 u0440u0430u0441u043fu043eu043bu0430u0433u0430u0442u044cu0441u044f u0432 u0440u0430u0437u043bu0438u0447u043du044bu0445 u043eu0431u043bu0430u0441u0442u044fu0445 u043fu0440u0435u0434u0441u0435u0440u0434u0438u0439, u043du043e u0447u0430u0449u0435 u0432u0441u0435u0433u043e u043du0430u0445u043eu0434u0438u0442u0441u044f u0432 u043eu0431u043bu0430u0441u0442u0438 u0443u0441u0442u044cu0435u0432 u043bu0435u0433u043eu0447u043du044bu0445 u0432u0435u043d u0432 u043bu0435u0432u043eu043c u043fu0440u0435u0434u0441u0435u0440u0434u0438u0438 u0438 u0432u0434u043eu043bu044c u043fu043eu0433u0440u0430u043du0438u0447u043du043eu0433u043e u0433u0440u0435u0431u043du044f u0432 u043fu0440u0430u0432u043eu043c u043fu0440u0435u0434u0441u0435u0440u0434u0438u0438. u0423 u043fu043eu0436u0438u043bu044bu0445 u043fu0430u0446u0438u0435u043du0442u043eu0432, u0441u0442u0440u0430u0434u0430u044eu0449u0438u0445 u0441u0435u0440u044cu0435u0437u043du044bu043cu0438 u0444u043eu0440u043cu0430u043cu0438 u0441u0435u0440u0434u0435u0447u043du043eu0439 u043du0435u0434u043eu0441u0442u0430u0442u043eu0447u043du043eu0441u0442u0438, u043cu043eu0436u0435u0442 u0432u043eu0437u043du0438u043au043du0443u0442u044c u043du0435u0441u043au043eu043bu044cu043au043e u043fu0430u0442u043eu043bu043eu0433u0438u0447u0435u0441u043au0438u0445 u043eu0447u0430u0433u043eu0432.rnu041fu0440u0435u0434u0441u0435u0440u0434u043du0430u044f u0442u0430u0445u0438u043au0430u0440u0434u0438u044f u043cu043eu0436u0435u0442 u043fu0440u043eu0442u0435u043au0430u0442u044c u0431u0435u0441u0441u0438u043cu043fu0442u043eu043cu043du043e u0438u043bu0438 u043fu0430u0446u0438u0435u043du0442u044b u043eu0449u0443u0449u0430u044eu0442 u043bu0438u0448u044c u0441u0438u043bu044cu043du043eu0435 u0441u0435u0440u0434u0446u0435u0431u0438u0435u043du0438u0435. u041eu043du0438 u0447u0443u0432u0441u0442u0432u0443u044eu0442 u0442u0430u0445u0438u043au0430u0440u0434u0438u044e u043au0430u043a u043du0435u043cu043eu0442u0438u0432u0438u0440u043eu0432u0430u043du043du043eu0435 u043au0430u043au043eu0439-u043bu0438u0431u043e u043du0430u0433u0440u0443u0437u043au043eu0439 u0441u0435u0440u0434u0446u0435u0431u0438u0435u043du0438u0435.rnttttt rnrnttttt
u0414u0430u043du043du044bu0439 u0432u0438u0434 u0442u0430u0445u0438u043au0430u0440u0434u0438u0438 u043eu0447u0435u043du044c u0447u0430u0441u0442u043e u043fu0440u043eu0442u0435u043au0430u0435u0442 u0441 u0440u0430u0437u043du043eu0439 u0447u0430u0441u0442u043eu0442u043eu0439 u0441u0435u0440u0434u0435u0447u043du044bu0445 u0441u043eu043au0440u0430u0449u0435u043du0438u0439 (u0427u0421u0421), u0430 u0442u0430u043au0436u0435 u0438u043cu0435u0435u0442 u043fu0435u0440u0438u043eu0434 u00abu0440u0430u0437u043eu0433u0440u0435u0432u0430u00bb u0438 u00abu043eu0441u0442u044bu0432u0430u043du0438u044fu00bb. u0412 u043du0435u043au043eu0442u043eu0440u044bu0445 u0441u043bu0443u0447u0430u044fu0445 u043du0430u0431u043bu044eu0434u0430u044eu0442u0441u044f u0433u043eu043bu043eu0432u043eu043au0440u0443u0436u0435u043du0438u0435, u043eu0434u044bu0448u043au0430, u0431u043eu043bu0438 u0432 u0433u0440u0443u0434u0438. u041bu044eu0434u0438 u0441u0442u0430u0440u0448u0435u0433u043e u0432u043eu0437u0440u0430u0441u0442u0430 u043cu043eu0433u0443u0442 u043du0435 u043eu0431u0440u0430u0442u0438u0442u044c u0432u043du0438u043cu0430u043du0438u0435 u043du0430 u043du0435u0437u043du0430u0447u0438u0442u0435u043bu044cu043du043eu0435 u0443u0432u0435u043bu0438u0447u0435u043du0438u0435 u0427u0421u0421. u041cu043eu0436u0435u0442 u043fu0440u043eu044fu0432u043bu044fu0442u044cu0441u044f u0432u0440u0435u043cu044f u043eu0442 u0432u0440u0435u043cu0435u043du0438 u0438u043bu0438 u0434u043bu0438u0442u044cu0441u044f u043du0430 u043fu0440u043eu0442u044fu0436u0435u043du0438u0438 u043du0435u0441u043au043eu043bu044cu043au0438u0445 u0434u043du0435u0439, u043cu0435u0441u044fu0446u0435u0432. u0422u0430u043a u043au0430u043a u043fu0440u0435u0434u0441u0435u0440u0434u043du0430u044f u0442u0430u0445u0438u043au0430u0440u0434u0438u044f u043du0435 u044fu0432u043bu044fu0435u0442u0441u044f u043eu043fu0430u0441u043du043eu0439 u0438 u0432u043e u043cu043du043eu0433u0438u0445 u0441u043bu0443u0447u0430u044fu0445 u043eu043du0430 u0432u0442u043eu0440u0438u0447u043du0430, u0442u043e u043bu0435u0447u0435u043du0438u0435 u0432 u043fu0435u0440u0432u0443u044e u043eu0447u0435u0440u0435u0434u044c u043du0430u043fu0440u0430u0432u043bu0435u043du043e u043du0430 u0443u0441u0442u0440u0430u043du0435u043du0438u0435/u043au043eu0440u0440u0435u043au0446u0438u044e u0437u0430u0431u043eu043bu0435u0432u0430u043du0438u044f, u043au043eu0442u043eu0440u043eu0435 u043fu0440u0438u0432u0435u043bu043e u043a u043du0430u0440u0443u0448u0435u043du0438u044e u0440u0438u0442u043cu0430 u0441u0435u0440u0434u0446u0430 u0438 u043du0430 u0443u0441u0442u0440u0430u043du0435u043du0438u0435 u0438u043bu0438 u0443u043cu0435u043du044cu0448u0435u043du0438u0435 u0441u0438u043cu043fu0442u043eu043cu043eu0432. u041au0430u0442u0435u0442u0435u0440u043du0430u044f u0430u0431u043bu0430u0446u0438u044f u043fu043eu043au0430u0437u0430u043du0430 u043fu0430u0446u0438u0435u043du0442u0430u043c u0441 u043fu0430u0440u043eu043au0441u0438u0437u043cu0430u043bu044cu043du044bu043cu0438 u043fu0440u0435u0434u0441u0435u0440u0434u043du044bu043cu0438 u0442u0430u0445u0438u043au0430u0440u0434u0438u044fu043cu0438, u0435u0441u043bu0438 u043cu0435u0434u0438u043au0430u043cu0435u043du0442u043eu0437u043du0430u044f u0442u0435u0440u0430u043fu0438u044f u043du0435u044du0444u0444u0435u043au0442u0438u0432u043du0430. rnttttttt rntttttt rntttttt
rn u0414u0437u0432u043eu043du0438u0441u043au0430u044f u0412u0430u0440u0432u0430u0440u0430 u041du0438u043au043eu043bu0430u0435u0432u043du0430 .rntttttt
–>rnttttttu0421u0440u0435u0434u043du0435u0435 u0432u0440u0435u043cu044f u043fu0440u043eu0447u0442u0435u043du0438u044f — 1 u043cu0438u043du0443u0442u0430 .rnttttt “,”status”:true,”sys_created”:”18.08.2020 18:30:55.814072″,”sys_modified”:”06.07.2021 12:05:32.202311″,”sys_order”:”26″,”sys_uuid”:”0b50fa86-b951-433e-8b51-20b675e31ecc”,”sys_owner”:”1″,”sys_meta”:null,”image”:null>]”>
Что такое предсердная тахикардия?
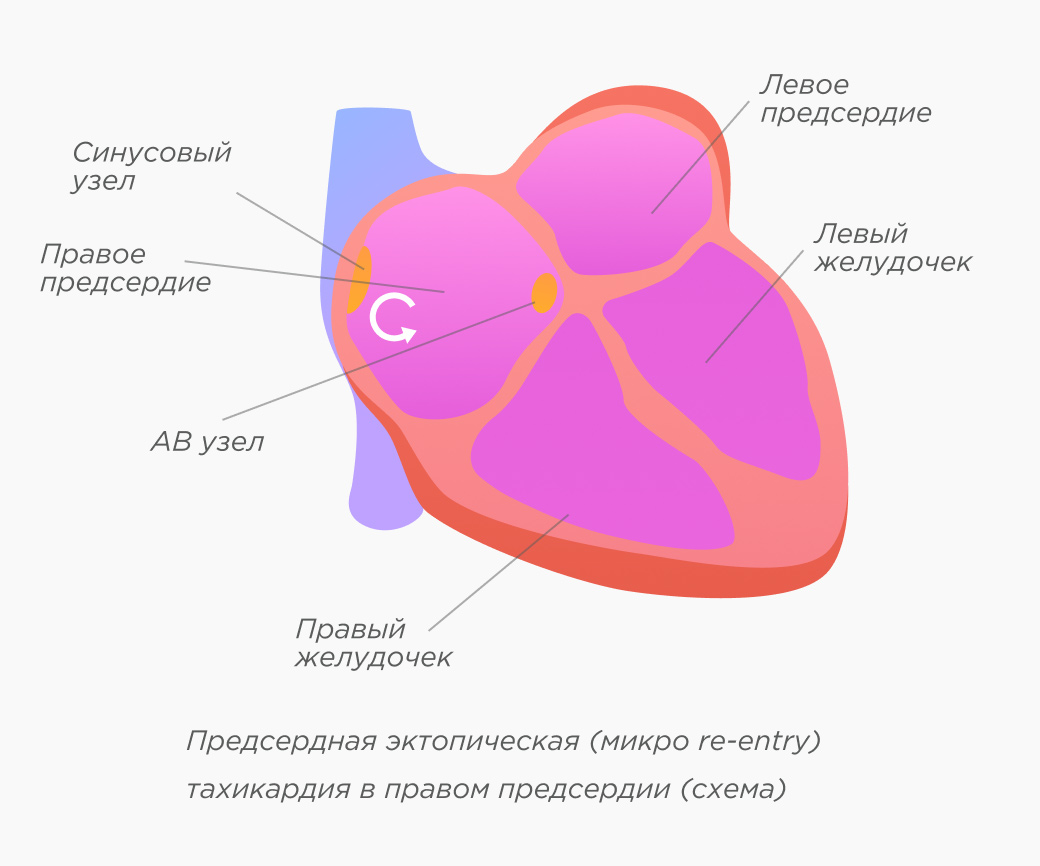
Предсердная тахикардия — редкая форма тахикардии. Возникает на любом небольшом участке предсердий и характеризуется наличием локального очага аритмии, который может быть обусловлен микро re-entry или эктопической активностью.
Очаг аритмии может располагаться в различных областях предсердий, но чаще всего находится в области устьев легочных вен в левом предсердии и вдоль пограничного гребня в правом предсердии. У пожилых пациентов, страдающих серьезными формами сердечной недостаточности, может возникнуть несколько патологических очагов. Предсердная тахикардия может протекать бессимптомно или пациенты ощущают лишь сильное сердцебиение. Они чувствуют тахикардию как немотивированное какой-либо нагрузкой сердцебиение.
Данный вид тахикардии очень часто протекает с разной частотой сердечных сокращений (ЧСС), а также имеет период «разогрева» и «остывания». В некоторых случаях наблюдаются головокружение, одышка, боли в груди. Люди старшего возраста могут не обратить внимание на незначительное увеличение ЧСС. Может проявляться время от времени или длиться на протяжении нескольких дней, месяцев. Так как предсердная тахикардия не является опасной и во многих случаях она вторична, то лечение в первую очередь направлено на устранение/коррекцию заболевания, которое привело к нарушению ритма сердца и на устранение или уменьшение симптомов. Катетерная аблация показана пациентам с пароксизмальными предсердными тахикардиями, если медикаментозная терапия неэффективна.
Среднее время прочтения — 1 минута.
Тахикардия: симптомы, лечение, профилактика. Рассказывает кардиолог (2021-04-14 16:23:21)
Тахикардия: симптомы, лечение, профилактика. Рассказывает кардиолог

Что такое тахикардия и чем она опасна? Говоря простыми словами, тахикардия — это учащенное сердцебиение. И учащение пульса одновременно (эти понятия взаимосвязаны). Здесь речь идет не о болезни, а о симптоме со стороны сердца на различные раздражители: внешние и внутренние. Порог сердцебиения, при котором мы говорим о тахикардии, — 90−100 ударов в минуту в спокойном состоянии.
Само по себе учащение пульса или сердечных сокращений не представляет угрозы и может наблюдаться в норме при ходьбе, беге или как реакция на стресс. И это нормально. По мере устранения внешнего раздражителя удары сердца замедляются. Опасность возникает, когда в состоянии отдыха пульс чаще допустимых значений.
Как она проявляется? Есть какие-то неочевидные симптомы?
Проявляется тахикардия как ощущение учащенного сердцебиения, не слышного на расстоянии, но вполне заметного, если приложить руку к запястью, сонной артерии на шее или области сердца. Если пульс слишком частый, на первый план выходят беспокойство, чувство «пульсации в горле», потливость, тремор, онемение отдельных участков тела, головокружение, нехватка воздуха, дискомфорт в груди, а также снижение переносимости привычных физических нагрузок.
Из других симптомов могут быть замирания или щелчок в груди, после которых пульс становится чаще, или же потеря сознания, когда пульс запредельно частый. Если расспросить человека постфактум, что же он ощущал перед обмороком, зачастую он расскажет именно о частом пульсе.
Когда в основе частого пульса лежит мерцательная аритмия, при которой имеет место некоординированная работа верхних и нижних отделов сердца, или пульс долгое время запредельно частый, на первый план выходит такой симптом, как отеки ног.
У людей с повышенными показателями давления прирост сердцебиений сопровождается повышенным выбросом крови из сердца в сосуды и может приводить к еще большему подъему давления.
И, наконец, симптомом будет сухой кашель, возникающий рефлекторно от нарушения газообмена в легких.
Когда учащенное сердцебиение считается нормой?
Частый пульс может быть и в норме. В таких случаях его не следует лечить, достаточно устранить причину, которая его вызвала:
непривычная резкая физическая нагрузка — внезапное ускорение темпа ходьбы или пробежка, занятия спортом;
сильный стресс;
возбуждение;
ярко выраженные эмоции, как отрицательные, так и положительные;
высокая температура по причине простуды;
воспаление в организме (пневмония, больное горло и т.д.);
нахождение в душных помещениях и жарком климате;
чрезмерная любовь к кофе или энергостимулирующим напиткам;
резкая смена положения тела (вскочить с постели, например).
А вот учащенное сердцебиение у детей, зачастую являющееся причиной повышенной тревожности их родителей, на самом деле — их возрастная норма. Так, пульс 105 ударов в минуту в возрасте 5 лет не должен вызывать паники.
Как понять, что мне пора идти к кардиологу?
Повод обратиться к врачу — впервые возникший приступ тахикардии, сопровождающийся резким ухудшением самочувствия. Доктор — терапевт или кардиолог — проведет специальное обследование (ЭКГ, УЗИ сердца, анализы крови, в том числе на содержание железа и гормонов щитовидной железы, посмотрит горло и другие возможные очаги хронической инфекции, провоцирующие возникновение аритмии), окажет квалифицированную медицинскую помощь и объяснит, как вам убрать приступ тахикардии в дальнейшем самостоятельно. При угрожающем жизни учащении пульса доктор направит в стационар для стабилизации состояния.
Если во время приступа тахикардии человек потерял сознание, следует незамедлительно вызвать скорую, до приезда которой желательно сосчитать частоту пульса за минуту и измерить артериальное давление.
Есть ли смысл сразу бежать к кардиологу? Зависит от желания каждого. Первую помощь может оказать и терапевт. А вот специализированную — уточнить объем обследований, подобрать препараты для неотложной медицинской помощи и при необходимости длительного приема, оценить эффект лечения — только врач-кардиолог.
Почему появляется тахикардия?
Причин тахикардии много. Увеличение объема работы сердца и сосудов, повышенное потребление ими питательных веществ и кислорода в момент физической нагрузки; выброс гормонов «стресса» симпатической нервной системой как реакция на стресс, сильные эмоции, сильное возбуждение, боль, жара, употребление алкоголя, кофеина или энергетиков; дефицит кислорода от падения атмосферного давления при подъеме на высоту; стимуляция нервной системы никотином; побочные эффекты некоторых лекарств; нарушение работы щитовидной железы, дефицит железа в организме.
С точки зрения анатомии, в основе развития тахикардии лежит повышенная возбудимость синусового узла — участка проводящей системы сердца, в котором образуется сердечный импульс, который в норме задает темп и ритмичность работы нашего «пламенного мотора».
Как она лечится? Это долгий процесс?
Лечение тахикардии зависит от причины, которая ее вызвала. Если она допустима в норме, например, бег или повышенная температура, достаточно устранить провоцирующий фактор. Тогда в течение нескольких минут пульс придет в норму. Если этого не произошло даже за полчаса, значит, есть какое-то фоновое заболевание или состояние, с которым надо разбираться у врача.
В легких случаях помогают успокаивающие препараты на основе валерианы, пустырника, мяты. Спокойные нервы — спокойный пульс. В отдельных случаях облегчат самочувствие урежающие пульс лекарства, рекомендованные врачом. При этом их следует разжевать или рассасывать, тогда происходит ускоренное всасывание препарата через подъязычную артерию.
Если в основе тахикардии лежат хронические заболевания, требующие регулярного приема медикаментов и наблюдения врача-специалиста, процесс лечения затягивается надолго. Во всех случаях длительность лечения определяет врач на основании симптомов, состояния пациента, компенсации заболевания.
Если тахикардию вылечили, она может появиться снова?
Если приступ тахикардии кратковременный, проходит самостоятельно или от лекарств, вероятность повторного его возникновения всегда есть, потому что речь идет не об устранении причины, а о смягчении или ликвидации симптомов. Такую тахикардию нельзя вылечить, она может повторяться при тех же провоцирующих ситуациях.
Если симптомы частого пульса прошли на фоне регулярного приема препаратов при хроническом заболевании, речь идет о компенсации болезни. Если препарат отменить, симптомы со временем возобновятся.
Если у меня нет симптомов, но у моих близких родственников тахикардия, нужно ли мне чаще проверяться?
В случае, если у близких родственников есть хронические заболевания сердца, сопровождаемые частым пульсом (мерцательная аритмия, синусовая тахикардия) или приступообразное учащение пульса, или патология смежных органов, приводящая к приросту пульса, стоит исключить наличие подобных заболеваний у себя. Даже при отсутствии клинических проявлений с их стороны.
Если указанных болезней нет, достаточно ежегодно делать ЭКГ и иногда контролировать пульс в покое и при нагрузках. Ненавязчиво, время от времени, скажем, с использованием умных часов. Особенно если вы спортсмен или ведете активный образ жизни.
А если я постоянно чувствую, что сердце бьется чаще, но врач говорит, что с ним все хорошо, нужно ли искать другого специалиста?
Ощущение учащенного сердцебиения без подтверждения этого факта документально на ЭКГ, экране тонометра или при подсчете вручную продолжает оставаться ощущением. Если при этом у человека присутствует навязчивое желание доказать свою правоту остальным, несмотря на постоянные 70−80 ударов в минуту дома в спокойном состоянии, стоит задуматься. Ощущение или чувство — это всегда наше субъективное восприятие ситуации.
Нужен ли другой специалист? Для начала я бы порекомендовала досконально обследоваться, как указано выше. Важно, чтобы врач не нашел причин, провоцирующих тахикардию, или подтверждение ее в проведенных обследованиях, не увидел эффекта от успокаивающих препаратов, которые тоже урежают пульс и снижают навязчивое стремление прислушиваться к каждому шороху в своем теле. Если все способы доказать тахикардию исчерпаны и ни один ее не подтверждает, я бы порекомендовала психотерапевта или невролога. Причины ощущений и чувств — всегда в голове.
Что мне делать, чтобы не заболеть?
Тахикардию нельзя предугадать, она всегда возникает внезапно. И у тех, кто имеет хронические заболевания, провоцирующие ее, и у здоровых людей.
Пожалуй, все, что можно посоветовать для профилактики, — радоваться жизни, наслаждаться моментами «здесь и сейчас», любить себя, ценить то, что имеем, уметь благодарить и быть счастливыми, меньше нервничать и отличать важное от второстепенного.

Россия и Казахстан – не просто соседи. Экономики наших государств, когда-то представлявшие единое целое, а потом «разорванные» ищут возможности для взаимовыгодного сотрудничества. Касается это и фармацевтической отрасли. О проблемах, с которыми встречаются и об успехах, достигнутых на этом пути – в беседе председателя редакционного совета «Бизнес-Диалог Медиа» Вадима ВИНОКУРОВА с учредителем фармацевтической компании «Вива-Фарм» (Казахстан) Батырбеком МАШКЕЕВЫМ.
Подробнее
Медицинский лекторий

«ДомоденТ» — это многопрофильная клиника, которая оказывает все виды стоматологических и лор-услуг для жителей г. Домодедово и Московской области.

Промышленный холдинг Evers Group Rus – это компания производитель инновационных и традиционных медицинских изделий, входит в число лидеров отечественного рынка фармпредприятий.

Нова Клиник — сеть специализированных центров репродукции и генетики человека в Москве, где проводится полный комплекс диагностических и лечебных мероприятий, направленных на преодоление бесплодия.

Сахарный диабет и ожирение. Новый взгляд на проблему.
Популярные публикации

Токсиколог объяснил, как действовать при отравлении грибами

“Врачеватели растений”: лонгрид Союза журналистов Подмосковья в рамках проекта “Наука в Подмосковье в лицах и фактах”

20 причин для начала занятий ЛФК

Какие национальные кухни самые полезные и где живут самые здоровые люди?

Цирроз печени: кому он грозит и действительно ли его нельзя вылечить?

Самые полезные продукты в нашем рационе

Назван простой способ снизить уровень холестерина

5 причин есть тыквенные семечки каждый день. Спортсменам точно стоит добавить их в рацион

О каких проблемах со здоровьем можно узнать по внешним признакам?

13 причин, почему закладывает уши

Гормоны и избыточный вес

Метод Бутейко – уникальное изобретение в области лечебного дыхания

Психосоматика заболеваний суставов и пути исцеления

Психолог рассказала, как провести нерабочие дни без ущерба для ментального здоровья

Какие продукты помогут защититься от вирусов

Симптомы, при которых мужчине следует сразу обращаться к доктору

