Тахикардия по ночам

- Симптомы
- Виды аритмии
- Причины тахикардии
- Методы диагностики
- Лечение
- Симптомы, предупреждающие об опасности
- Профилактика
Беспричинные приступы плохого самочувствия, явственно ощущаемые, становятся поводом для сильного беспокойства. Человек понимает, что с его здоровьем что-то не так. К подобным состояниям относится и сильное сердцебиение по ночам.
Симптомы
Жалобы людей, перенесших подобный приступ, похожи одна на другую: «сплю ужасно, внезапно просыпаюсь ночью от сильного сердцебиения, не могу нормально вдохнуть, не могу уснуть, пробивает холодный пот». Суть жалоб – нарушение ночного сна и ощущение бешеного пульса.
Частое прерывание ночного отдыха, когда сильно бьется сердце, ведет к тому, что человек встает после сна без чувства свежести, разбитый, не в состоянии концентрировать внимание в течение дня. Часто возникает бессонница.
Соматическая сторона приступов – повышенное сердцебиение – сочетается с психологическими – паническими атаками. Они пугают человека, но поскольку происходят ночью во время сна, облекаются в форму тревожных или кошмарных сновидений. Пробудившись, человек не расценивает сновидения, даже ужасные, как причину для беспокойства по поводу здоровья.
Можно ничего не предпринимать, если сон нарушается приступами тахикардии лишь изредка. Когда же сердце стучит в бешеном ритме из ночи в ночь, нельзя сохранять беспечность: без помощи грамотного врача не обойтись. Игнорирование проблемы сильного сердечного стука чревато усугублением приступов.
Об ухудшении ситуации и переходе ночного сердцебиения в более тяжелую форму говорят следующие признаки:
- появление сдавленности грудной клетки;
- боли в сердце;
- ощущение головокружения,
- утрата сознания.
Эти симптомы присоединяются к уже имеющимся ночным приступам, сигнализируют о необходимости скорейшего обращения к врачу.
Виды аритмии
Первое обследование, проделываемое при любом нарушении сердечного ритма – снятие электрокардиограммы. Анализ ЭКГ-кривых дал возможность разделить нарушения ритмов, присутствующие у пациентов с тахикардией ночного времени, на несколько типов:
- экстрасистолии;
- миграция водителя ритма к АВ-узлу;
- блокады проводящих путей;
- синус-аритмия.
При пробуждении и далее в течение дня сердце продолжает биться в нормальном ритме, никакого дискомфорта нет. При успешной терапии апноэ сна ночная тахикардия прекращается.
Причины тахикардии
Переход организма в состояние сна сопровождается передачей управления от коры мозга вглубь – в отдел ретикулярной формации. Активное состояние сетчатой формации угнетает симпатический отдел и повышает тонус парасимпатического отдела нервной системы.
Парасимпатика оказывает многоплановое влияние на все жизненные процессы. При наличии скрытых отклонений здоровья под парасимпатическим ночным воздействием они обостряются. Так происходит с ночной тахикардией.
Низкий тонус блуждающего нерва
Блуждающий нерв (нервус-вагус), входящий в парасимпатический отдел, уменьшает пульс, подавляя активность синоатриального проводящего узла. По этой причине ночью сердце здорового человека бьется в медленном ритме, а артериальное давление снижено.
Но недостаточный тонус вагуса позволяет симпатическим нервам оставаться в положении доминирования. Влияние симпатики на ритм сердца прямо противоположное – повышение ритма сердечных сокращений. Влиянию блуждающего нерва подвержены гладкие мышцы кишечника, в ответ на повышение тонуса вагуса усиливается перистальтика (движения) кишечных петель.
Неврозы, панические атаки
Часто наблюдаемые причины ночной тахикардии – длительные стрессы, загнанные внутрь сознания, давние страхи. Каждый процесс, протекающий в коре мозга и не получивший завершения, формирует в ней очаг патологического возбуждения со стабильными нейронными связями.
В состоянии сна кора мозга старается убрать патологический очаг – а человеку снится, что он старается справиться с вытесненным страхом. Иногда сон заканчивается победой над страхом. Значит, мозг разрушил патологический очаг в коре.
В психиатрической практике подобные сновидения проходят под термином «катарсис» – освобождение от вытесненных в подсознание страхов. В катарсическом состоянии идет огромный выброс эмоций – постоянный признак избавления от патологического очага. Ночная тахикардия, наряду с другими симптомами, есть физиологическая сторона очистительного катарсиса.
По утрам человек не помнит, почему мучился ночными страхами. Подобный механизм защиты психики обозначается психоаналитическим термином «вытеснение». Цель специалиста – сообща с пациентом найти вытесненные мысли, страхи и помочь пациенту разрушить их в состоянии сознания.
Ночная гипертония
Приступы сердцебиения в ночное время могут иметь причиной подъем кровяного давления у гипертоников, если эффект понижающих давление препаратов закончился раньше положенного.
Так бывает, когда больной пропускает прием антигипертензивного препарата или принимает недостаточную дозу. Регулярное повторение случаев, когда сильно пульсирует сердце, ближе к наступлению утра означает, что пора к врачу для коррекции медикаментозной терапии.
После обследования доктор вникнет в сложный патогенез ночного подъема давления и назначит новые дозы или новые антигипертензивные препараты. У лиц, страдающих гипертонией, характерный подъем давления происходит по утрам и сигнализирует о необходимости обратиться за медицинской помощью!
Синдром апноэ
Приостановка дыхания, когда человек спит – обычная причина наступления приступа ночной тахикардии. Самый банальный вариант: отсутствие дыхания вызывается обструкцией дыхательных путей – попросту язык расслабляется и закрывает горло.
Дыхание исчезает на несколько секунд – минут. Дефицит кислорода вызывает активацию дыхательного центра в продолговатом мозге – дыхательные движения учащаются и углубляются, сердце сильно стучит. В момент, когда вдох по силе окажется выше сопротивления воздуха в дыхательных путях, получается храп. Спящий просыпается от собственного храпа или начинается фаза быстрого сна.
Храпящие люди не только мешают близким, но и вредят себе. Из-за храпа у них сбивается очередность быстрого и медленного сна, в итоге человек не в состоянии нормально выспаться. В момент апноэ сердечная мышца страдает от недостатка кислорода. Это чревато развитием стенокардии, когда болит в области грудной клетки и колотится сердце.
На старте апноэ сердце замедляет свою работу, бьется медленнее. Когда период апноэ миновал и человек проснулся, дыхание и сердечный ритм усиливаются для компенсации кислородного голодания.
Другие причины ночного сердцебиения
Виды патологии, способной привести к появлению сильного ночного пульса:
- органическое заболевание сердечной мышцы, патология эндокринных желез (диабет, тиреотоксикоз);
- бесконтрольное применение кардиопрепаратов, отравления алкоголем, никотином, острые вирусные инфекции;
- сниженное содержание гемоглобина в крови — анемия.
Причины физиологической тахикардии
В здоровом организме пульс учащается во множестве ситуаций.
- Получение физической нагрузки. Сюда относится спорт, физическая работа, напряжение мышц разного происхождения.
- Момент эмоционального стресса. Эмоции – любые – должны быть сильными.
- Нахождение в угрожающей внешней среде. Это грязный воздух, недостаток кислорода на высоте или в душной комнате, повышенное содержание озона в послегрозовом воздухе.
- Подъем температуры тела, к примеру, при простуде. Наверняка именно стенокардия дает ощущение, что вас трясет. Ведь есть правило «10 на 1»: частота сокращения сердца возрастает на 10 ударов при каждом подъеме температуры на 1 градус.
- Приступы объедания. Неумеренный прием пищи частенько вызывает учащение пульса.
- Приступ аллергии.
- Климактерические приливы крови к лицу и верхней части тела.
- Прием энергетических жидкостей. Сердцебиение способно усиливаться и от крепкого чая, кофе.
Методы диагностики
Основными методами диагностики ночной тахикардии считают:
Главный метод выявления ночной тахикардии – снять ЭКГ. Выполняется при первом обращении за медицинской помощью.
Кардиограмма по Холтеру
Документально «поймать» факт ночной тахикардии, когда человек ложится спать, дает шанс снятие электрокардиограммы по Холтеру. Мобильный прибор прикрепляется к пациенту на сутки. Холтеровская ЭКГ не только выявит ночные приступы сердцебиения, но и даст возможность установить ее вид и выраженность.
Эхокардиограмма
Другое название – УЗИ сердца. Позволяет «увидеть» на экране все структуры сердца: камеры, клапанный аппарат, сосуды. Работу желез внутренней секреции проверяют по показателям биохимии крови, УЗИ щитовидки, поджелудочной железы.
Лечение
Распространена ситуация, когда в основе ночных «шалостей» пульса лежит сердечная патология. В этом случае поможет лечение, нацеленное на избавление от сердечной патологии. Основная задача терапии – снизить количество приступов, их силу. Ведь при наличии патологии миокарда нарушение ритма сокращений постепенно превращается в фактор, отягощающий сердечное заболевание.
Когда причиной ночных приступов является повышенное кровяное давление, доктор назначает гипотензивные средства и определяет индивидуальную для больного дозу. Как правило, увеличивают вечернюю дозировку лекарства. Если дело в ночном апноэ, то все сложнее. Лечебные мероприятия в его отношении дают слабый эффект.
Во всех случаях доктора советуют спать на боку. Но спящие люди обычно не контролируют во сне положение собственного тела. По этой причине единственным результативным методом будет применение спецаппаратов для вентиляции легких. Такие гаджеты под давлением нагнетают через маску кислород в легкие спящих.
Чтобы ночью язык не закрывал дыхательного горла, можно сбросить лишний вес, вылечить ЛОР-патологию. Стопроцентный вариант: врач подбирает гаджет, на время сна фиксирующий положение нижней челюсти. Быстро (но ненадолго) заставить тахикардию исчезнуть поможет натуживание, изменение положения тела, горячехолодный душ.
Психотерапия
Толчком старта ночного учащения пульса может быть травма психики, после которой больной долго просыпается, атакованный паническими приступами. Устранить такую проблему поможет квалифицированный врач-психотерапевт. Из медикаментозных средств показаны бета-адреноблокаторы, седативные препараты.
Симптомы, предупреждающие об опасности
Состояния, когда необходимо уделить внимание здоровью и немедленно обратиться к врачу:
- появление одышки (не могу вздохнуть);
- шум в ушах, черепной коробке;
- кружится голова;
- становится темно в глазах;
- наблюдается слабость вплоть до утраты сознания;
- боли в сердце.
Необходимо безотлагательно звонить в «Скорую помощь», а в период ее ожидания нужно:
- освободить больному шею и грудь от тесной одежды;
- обеспечить доступ воздуха к пациенту (открыть окно);
- приложить ко лбу холод, ополоснуть лицо очень холодной водой.
Профилактика
Чтобы приступов ночной тахикардии не возникало, лучший выход – снижать нагрузку и от физического труда, и от эмоций, придерживаться активного образа жизни, способного усилить резервные возможности человеческого тела и привести пульс в норму.
Нужно взять под контроль количество часов, проведенных неподвижно (за компьютером), убрать из режима все «сеансы никотинового отравления», не пить 8 чашек кофе в день, особенно перед тем как ложиться спать.
Лучше отказаться от тяжелой пищи перед сном, снизить количество быстроусвояемых углеводов. Почти всю суточную дозу калорий организм должен получать в первой половине дневного времени. Перед тем как лечь спать, нельзя заниматься физическими нагрузками, лучше совершить пешую прогулку, принять расслабляющий душ.
Приступы учащенного сердцебиения: есть ли опасность?
Почему возникает учащенное сердцебиение?
Повышение частоты сердечных сокращений (ЧСС) может быть, как нормальной реакцией сердечной мышцы на различные обстоятельства, так и следствием ряда заболеваний.
Так, частота сердцебиения увеличивается при 2 :







- 1 Аритмии — одна из распространенных причин увеличения частоты сердечных сокращений — нарушение ритма сердца, или аритмия. Это целая группа заболеваний, которые возникают при нарушении передачи электрических импульсов, координирующих сердцебиение. В зависимости от того, где образуется импульс, в какой последовательности и как часто он возникает, выделяют несколько типов аритмий 3 .
- 2 Экстрасистолы — преждевременные сокращения, которые можно выявить на ЭКГ. Самое распространенное нарушение ритма сердца, которое часто выявляется у здоровых людей. В норме может возникать примерно 200 наджелудочковых и 200 желудочковых экстрасистол в сутки 4 .
Провоцировать появление экстрасистол могут курение, употребление крепкого чая, кофе, алкоголя, эмоциональные нагрузки. Считается, что малосимптомные экстрасистолы безопасны. Их даже называют «косметической» аритмией, чтобы подчеркнуть отсутствие какой-либо угрозы для здоровья 4 .
При трепетании предсердий внезапно возникает ощущение учащенного сердцебиения, одышка, общая слабость, боль в грудной клетке, иногда – головокружение, снижение давления и даже остановка сердца. Из-за ухудшения кровотока нарушается функция сердца, что приводит к развитию сердечной недостаточности 8 .
О сердце
Сердце взрослого человека сокращается с частотой 60–80 ударов в минуту. Это оптимальное значение для поддержания жизнедеятельности организма. Когда сердцебиение сильно учащается, наступает тахикардия — опасное для здоровья и жизни состояние. Какие виды тахикардии бывают, в чем причина их возникновения, а также какие последствия могут иметь такие приступы — рассказываем в статье.
Что такое тахикардия
Тахикардия, или ускорение сердцебиения — увеличение частоты сердечных сокращений (ЧСС) более 100 ударов в минуту. При этом сама по себе тахикардия — не самостоятельное заболевание, а относящийся к аритмиям симптом определенных болезней или состояний. При этом тахикардия способна привести к тяжелым последствиям — как при периодических приступах, так и при постоянном присутствии.
Причины тахикардии
Причины повышения ЧСС делят на две большие группы: сердечные (интракардиальные), при которых нарушение ритма возникает из-за проблемы в сердце , и внесердечные (экстракардиальные), при которых основная проблема находится вне сердца.
Сердечные причины тахикардии:
анатомические (врожденные) пороки сердца — митральный стеноз, стеноз аорты;
кардиосклероз — патологическое повсеместное разрастание в миокарде соединительной ткани;
кардиомиопатии — группа заболеваний, при которых сердце патологически расширяется с истончением или избыточным ростом миокарда;
воспалительные процессы в сердце;
гипертония — стабильное повышение артериального давления;
анемия — состояние, сопровождающееся снижением уровня гемоглобина и эритроцитов в крови;
гипоксемия — снижение содержания кислорода в крови;
острая сосудистая недостаточность.
Внесердечные причины:
тяжелые физические нагрузки;
патология центральной или периферической нервной системы;
инфекционные заболевания с лихорадкой;
действие табака, алкоголя, кофе и крепкого чая;
обезвоживание, в том числе кровопотеря;
патология эндокринной системы;
гипогликемия — снижение уровня глюкозы в крови;
низкое артериальное давление;
малоподвижный образ жизни;
быстрая и значительная потеря массы тела;
гипокалиемия — снижение уровня калия в крови;
Тахикардия — не причина заболевания, а следствие другой патологии
Виды тахикардии
Поскольку причины, вызывающие тахикардию, очень разнообразны, то и систем ее классификации существует несколько. В этой статье мы кратко остановимся на самых распространенных и клинически значимых видах тахикардий.
По происхождению
Физиологическая — возникает в состоянии стресса, а также встречается у беременных женщин и детей до 15 лет.
Патологическая — все остальные случаи тахикардии у взрослых, возникающие без видимой причины.
По клиническому течению
Пароксизмальная — появляется и исчезает внезапно, частота сердцебиения достигает при этом 120–220 ударов в минуту.
Непароксизмальная (перманентная) — ускорение ЧСС происходит большую часть времени или постоянно.
По источнику генерации импульса
Синусовая — генерация импульса сердечных сокращений происходит в правильном месте (его называют также водителем ритма), но с неправильной частотой. Такое повышение ЧСС бывает как физиологическим, так и патологическим. Частота сердцебиения может достигать 120–220 ударов в минуту. Ритм работы сердца при этом не нарушается.
Наджелудочковая (суправентрикулярная) — импульсы генерируются в предсердиях. Чаще возникает из-за стресса, шока или патологии проводящей системы сердца. ЧСС достигает 150–220 ударов в минуту.
Желудочковая (вентрикулярная) — импульсы распространяются из желудочков сердца. Чаще всего развивается при ИБС (в том числе при инфаркте) или миокардите. Сердце бьется 120–250 раз в минуту.
Фибрилляция предсердий или желудочков
Отдельное состояние, при котором частота генерации электрических импульсов достигает 250–600 в минуту. Сердце не может сокращаться с такой частотой, поэтому его участки лишь хаотично трепещут.
Чем опасна тахикардия
Ритмичные сокращения сердечной мышцы обеспечивают оксигенированной (насыщенной кислородом) кровью внутренние органы, ткани и мозг. Когда сокращения сердца становятся неритмичными, меняют свою частоту или полноту, желудочки не успевают до конца наполниться кровью, что приводит к нарушению кровообращения во всем организме.
Из-за аритмии, в том числе из-за тахиаритмии, в сосудах снижается давление, а кровь в легких не успевает насытиться кислородом. Ткани и органы начинают испытывать кислородный голод. При хронической тахикардии не только происходит постоянная гипооксигенация, но и значительно укорачиваются или вовсе отсутствуют необходимые периоды отдыха между сокращениями сердечной мышцы. Миокард работает непрерывно и буквально изнашивается. Возникает и быстро прогрессирует сердечная недостаточность, на фоне чего неуклонно ухудшается и без того нарушенная оксигенация других внутренних органов.
Острые приступы тахикардии сопровождаются неприятными внутренними ощущениями: чувство перебоев в работе сердца и его замирание, внезапная слабость, головокружение, нарушение дыхательного ритма. Однако тахикардия может спровоцировать и более серьезные последствия.
Осложнения тахикардии
Аритмический шок — кардиогенный шок, сопровождающийся критическим падением артериального давления и снижением кровоснабжения жизненно важных органов.
Отек легких — состояние, при котором в легочных венах давление поднимается до критических уровней, а в легочной ткани повышается содержание жидкости.
Сердечная астма — состояние, возникающее из-за сердечной недостаточности и сопровождающееся приступами удушья.
Тромбоэмболия легких или мозга — нарушение кровоснабжения органа из-за закупоривания просвета сосуда тромбом.
Острая недостаточность мозгового кровообращения (инсульт).
Фибрилляция (мерцательная аритмия).
Фибрилляция предсердий или желудочков может привести к остановке сердца и требует немедленной госпитализации
Кто входит в группу риска
Патологические формы тахикардии, не связанные со стрессом или особенностями физиологии, чаще всего возникают в уже нездоровом организме. В группу риска входят пациенты с заболеваниями нервной, эндокринной, дыхательной и сердечно-сосудистой систем.
К некоторым видам тахиаритмий больше склонны женщины — например, к хронической неадекватной синусовой тахикардии
Кроме того, существуют поведенческие факторы риска развития аритмий. Они практически не отличаются от таковых для любой патологии кровеносной системы. К ним относятся излишняя нервозность, чрезмерное употребление кофеиносодержащих напитков, недосыпание и малоподвижный образ жизни.
Сильное сердцебиение или чем опасна тахикардия?
Тахикардия – один из распространенных типов нарушения сердечного ритма. Такое состояние может быть и в норме, однако отличается кратковременностью и неопасностью. В большинстве же случаев тахикардия расценивается как патологический признак, указывающий на то или иное заболевание или же функциональное расстройство. Поэтому так важно разобраться в причинах, которые привели к аритмии, и защитить сердце от ее неблагоприятного, а порой даже очень опасного воздействия.
Что значит тахикардия?
Тахикардией называется учащение сердцебиения свыше 100 ударов в минуту. В норме частота сердечных сокращений колеблется в пределах 60-80 ударов в минуту. Задает такой ритм водитель ритма, расположенный в сино-атриальном узле правого предсердия. Водитель представляет собой группу клеток, которые отличаются автономностью и возможностью генерации электрического импульса заданной частоты. Далее импульс по нервным волокнам, которые образуют проводящую систему сердца, передается вниз к верхушке – через предсердия к желудочкам. Это обеспечивает синхронное сокращение всего миокарда и выброс крови в периферический круг кровообращения. В итоге все внутренние органы, в т.ч. и сердце, получают кислород и питательные вещества, необходимые для нормального функционирования.
При нарушениях ритма этот путь может существенно видоизменяться, что и приводит к появлению характерной симптоматики. Так, снижение доставки артериальной крови к миокарду становится причиной появления загрудинных болей, снижение перфузии легких проявляется одышкой, гипоксия головного мозга сопровождается головокружением и головной болью…
Стоит отметить, что состояния, когда миокард сокращается с частотой более 100 ударов в минуту, могут возникать из-за повреждения проводящих путей сердца на различных уровнях. Это может быть нарушение работы нормального водителя ритма сино-атриального узла или же вовлечение других звеньев проводниковых путей – на уровне предсердий, зоны соединения желудочков с предсердиями, желудочков. Такое разнообразие и легло в основу классификации различных типов тахикардий.
Виды тахикардии
Тахикардия классифицируется с учетом уровня зарождения импульса в сердце. Поэтому кардиологи выделяют следующие типы:
1. Наджелудочковая тахикардия, которая может быть синусовой, сино-атриальной реципрокной, предсердной, атриовентиркулярной узловой (один из самых частых типов) и в виде фибрилляции предсердий (появляется не один очаг возбуждения, а множество, каждый из которых работает несинхронно, располагаясь в толще предсердий).
2. Желудочковая тахикардия – свой водитель ритма формируется в желудочках сердца, которые начинают сокращаться с частотой более 100 ударов в минуту.
Причины тахикардии
Синусовая тахикардия является вариантом нормы. Она связана с тем, что нормальный (а не патологический) водитель ритма начинает генерировать импульсы с большей частотой. В роли причин, которые это запускают, могут быть физические и эмоциональные нагрузки.
Иногда синусовая тахикардия является проявлением системного патологического процесса, вызванного следующими факторами:
· повышение температуры тела;
· падение сахара крови;
· снижение уровня артериального давления;
· опухоли надпочечников и т.д.
Синусовую тахикардию могут провоцировать прием кофе, чая, энергетиков и алкоголя, а также некоторых лекарственных препаратов.
Все остальные варианты тахикардии являются патологическими. Как правило, причина кроется в органическом повреждении сердца и рядом расположенных органов или же в развитии функциональных расстройств (чаще всего это нарушения водно-электролитного баланса). Основными причинами учащения сердцебиения являются:
· ишемическая болезнь сердца;
· повышенное артериальное давление;
· симптомы атеросклеротического поражения сосудов миокарда;
· миокардит – воспалительное поражение сердечной мышцы;
· врожденные и приобретенные пороки сердца;
· хронические бронхо-легочные заболевания;
· избыточная масса тела;
· амилоидоз и саркоидоз;
Однако не всегда причина аритмии кроется в органических изменениях. В последнее время достаточно часто встречаются пациенты с тахикардией на фоне нарушенной функции щитовидной железы. Тиреоидные гормоны оказывают стимулирующее влияние на электрическую активность сердца. Поэтому при повышении их уровня в крови (гипертиреоз) нередко первым признаком является учащенное сердцебиение, по поводу которого пациенты и начинают обследование.
Таким образом, патологическая тахикардия может быть результатом органических изменений сердечной мышцы (формирование рубца, зоны воспаления или нарушенного метаболизма) или же биохимических расстройств генерации электрического импульса, вследствие изменения уровня калия, магния, натрия и других ионов.
Признаки тахикардии
Основным симптомом тахикардии является учащение сердечного ритма, которое пациент определяет субъективно. Для объективного подтверждения аритмии измеряется пульс или делается электрокардиография. Последняя позволяет определить, на каком уровне зарождается патологический водитель ритма (тип тахикардии), как сокращаются предсердия и желудочки, нет ли зон ишемии, гипертрофии и других патологических участков в миокарде. В комплексной диагностике также проводится УЗИ сердца с допплерографией.

Помимо измененного характера сокращений сердца человек может отмечать следующие симптомы:
· чувство нехватки воздуха;
· возникновение спонтанного удара сердца, в т.ч. после чувства его замирания;
· симптом страха смерти;
· снижение артериального давления;
· головокружение и другие симптомы.
Признаки нарушений сердечного ритма могут быть постоянными (присутствуют месяцами и годами) или пароксизмальными (появляются в виде приступов). При длительном существовании тахикардии возможно развитие хронической недостаточности кровообращения. Это состояние характеризуется возникновением отеков, одышкой, кашлем и другими нарушениями со стороны внутренних органов. Однако если вовремя принять меры реагирования, то можно избежать развития этих серьезных осложнений.
Чем опасна тахикардия
Тахикардия – это изменение кардиального ритма, которое может нарушать питание миокарда. Поэтому учащенное сердцебиение способно приводить к следующим последствиям:
· стенокардия напряжения – боли в сердце появляются при физической нагрузке и купируются приемом нитроглицерина под язык;
· стенокардия покоя – загрудинные боли появляются даже в отсутствие физической активности (также снимаются приемом нитроглицерина);
· прогрессирование недостаточности кровообращения, когда миокард не может удовлетворить потребности периферических тканей в доставке кислорода и питательных веществ;
· выраженный субъективный дискомфорт, порождающий симптом страха смерти.
Трепетание и фибрилляция предсердий, которые сохраняется дольше 2 суток – причина увеличения риска образования тромбов и их последующего попадания в различные внутренние органы. В частности тромбоэмбол в сердце приводит к инфаркту миокарда, а в головном мозге – к инсульту. Стоит отметить, что пациент не всегда может заметить трепетание или фибрилляцию предсердий, т.к. субъективные ощущения во многом зависят от частоты сокращения желудочков, которая может оставаться нормальной (только предсердия будут сокращаться в своем особенном ритме, и при этом патологический импульс постоянно циркулирует по их миокарду).
Лечение тахикардии
Лечение тахикардии зависит от ее вида. Так, синусовая тахикардия, независимо от того, является она вариантом нормы или отражением системного процесса, не требует специфической терапии. Ритм сердцебиений нормализуется после того, как прекратит действие причинный фактор.
Базовое лечение патологической тахикардии – это медикаментозное урежение кардиальных сокращений. С этой целью назначаются бета-адреноблокаторы. Эти препараты оказывают прямое влияние на электрическую активность миокарда, снижая частоту возникновения спонтанных импульсов. В комплексной терапии также важно воздействовать на причины, если они выявлены, и на патологические механизмы, направленные на создание неправильного ритма сердцебиений. Поэтому кардиолог может назначить препараты следующих групп:
· метаболические – АТФ, аденозин;
· сердечные гликозиды – повышают сократительную активность миокарда;
· антиагреганты – снижают риск образования тромбов у пациентов с повышенным риском (ожирение, сахарный диабет).
При наличии фибрилляции и трепетания предсердий всем пациентам обязательно назначаются для лечения антитромботические препараты, снижающие риск инсульта и инфаркта.
В некоторых случаях для радикального лечения тахикардии применяется малоинвазивное хирургическое вмешательство, в частности аблация (прижигание) источника аритмии.
Для купирования приступа могут использоваться как антиаритмические препараты быстрого действия, так и немедикаментозные методы. Последние направлены на активацию парасимпатической нервной системы, замедляющей частоту сердцебиений. Для этого рекомендуется надавливание на глазные яблоки через закрытые веки, натуживание с задерживанием дыхания на высоте вдоха, массаж каротидного синуса.
Таблетки от тахикардии
Таблетки от тахикардии не стоит себе самостоятельно назначать. Несмотря на то, что в большинстве случаев для восстановления кардиального ритма применяются ?-адреноблокаторы, из этого правила есть исключения, и только кардиолог сможет подобрать тот препарат, который показан в конкретном случае. К тому же, все лекарственные средства не лишены противопоказаний. Поэтому только кардиолог сможет подобрать тот, который окажется не только полезным, но и безопасным.
Однако усилия со стороны пациента также потребуются. Чтобы улучшить функциональное состояние миокарда, следует вести здоровый образ жизни. В обязательном порядке отказаться от курения, т.к. никотин и продукты горения оказывают прямое токсическое воздействие не сердечную мышцу. Важно правильно питаться, включая в свой рацион морскую рыбу, богатую полезными омега-3 полиненасыщенными жирными кислотами. Зелень, овощи и клетчатка помогут снизить уровень вредного холестерина. Не забывайте выпивать около 2 литров воды в день, чтобы снизить риск тромбозов. Помимо этого уделите внимание физической активности. Не стоит сразу хвататься за гантели, однако полезными будут ежедневные пешие прогулки в комфортном для вас режиме.
И, конечно, стоит адресно позаботиться о здоровье сердца и сосудов, которые ежедневно страдают от плохой экологии, вдыхания табачного дыма (пусть только пассивного), стрессовых ситуаций и малоподвижного (офисного) ритма жизни. С конца XX столетия ученые занимаются разработкой не только лекарственных препаратов, которые изменяют нарушенные функции организма, но и пептидных регуляторов – особого класса веществ, которые помогают улучшить функциональное состояние клеток и межклеточного взаимодействия за счет дотации необходимых нуклеиновых кислот, витаминов и минералов. То есть пептидные биорегуляторы
привносят в организм те компоненты, которые необходимы для его корректной и слаженной работы. Благодаря этим веществам клетки правильно работают и самостоятельно могут восстанавливаться.
Вопросами биорегуляции в развитых странах стали активно заниматься после сенсационного открытия Гюнтера Блобела. Ученый в 1999 году получил Нобелевскую премию за свой труд в изучении белков. Оказалось, что в их молекуле зашифрована генетическая информация о том, в клетке какого органа и где именно в клетке должен находиться тот или иной белок. Это определяет механизмы правильного клеточного взаимодействия и бесперебойной передачи информации. В результате, даже несмотря на повреждение, клетка сможет самостоятельно восстановиться и продолжить свою работу продолжительное время.
Специально для сосудов и сердца, создали пептидный биорегулятор Вазаламин. Средство является абсолютно натуральным (получено из сосудов крупного рогатого скота) и хорошо переносится, не вызывая побочных эффектов. Вазалмин выпускается в форме таблеток, которые принимаются внутрь. Они с легкостью всасываются в кишечнике и путем трансцитоза достигают сосудистых клеток.

Трансцитоз – это процесс последовательной смены эндоцитоза и экзоцитоза. В первом варианте клеточная мембрана прогибается внутрь с формированием пузырька, который затем приближается к противоположному полюсу мембраны, соединяется с ней, а вещество в неизменном виде поступает во внеклеточное пространство (экзоцитоз). Чередование фаз происходит до тех пор, пока активные компоненты не достигнут нужных клеток.
Вазаламин представляет собой комплекс белков и нуклеопротеидов, которые избирательно воздействуют на клетки сосудов и сердца, способствуя нормализации функционального состояния и снижая уровень вредного холестерина и липопротеидов крови. За счет наличия в Вазаламине изолейцина, валина и лейцина предупреждается деградация сосудистой стенки. Средство устраняет нарушения на клеточном уровне. Вазаламин рекомендуется в комплексной терапии тахикардии и других нарушенных вариантов сердцебиения.
– Вернуться в оглавление раздела “Кардиология”
Причины сильного сердцебиения по ночам: степень опасности для здоровья
Диагностика

Холтеровское мониторирование ЭКГ
В диагностике применяют следующие методы:
- ЭКГ. Может быть неинформативен при приступообразной форме аритмии, которая беспокоит пациента только ночью, а в дневное время нет. При снятии ЭКГ приступ может быть не зафиксирован. В таком случае помогает холтеровское мониторирование ЭКГ.
- ЭКГ мониторирование по Холтеру — электроды фиксируются на тело человека и целые сутки, даже во сне, происходит запись ЭКГ. После записи данные выводятся на компьютер и расшифровываются специалистами. Такое исследование позволяет зафиксировать ночную тахикардию, оценить форму, частоту и длительность эпизодов.
- Чрезпищеводное электрофизиологическое исследование. Это исследование проводящей системы сердца при помощи электродов, которые вводятся через пищевод.
- ЭхоКГ — метод, позволяющий визуализировать камеры сердца, клапаны, магистральные сосуды, состояние сердечной мышцы.
Также для выяснения причин тахикардии применяют: УЗИ щитовидной железы, общий, биохимические анализы крови, анализ на MHO, определение уровня глюкозы крови.
Ночная тахикардия: причины
Быстрые сокращения сердца в ночное время суток могут спровоцировать различные факторы. Проблема возникает при кардиологических заболеваниях и под влиянием физиологических факторов.
Патологические
Частое сердцебиение, наблюдаемое ночью, может быть связано с:
- Повышенным давлением. Если АД повысилось во время сна, то одним из симптомов этого является тахикардия. Гипертензия может выступать как самостоятельное заболевание или возникать в результате неправильно подобранных гипертензивных препаратов. В таком случае необходимо внести коррективы в дозировку или подобрать другие средства.
- Пониженным давлением. Гипотоники часто страдают от ночной тахикардии. Учащение сокращений сердца возникает, когда гипотонии протекает в сочетании с вегето-сосудистой дистонией, железодефицитной анемией, повышенной тревожностью. При таких проблемах нарушается сон, так как больной постоянно просыпается. Тахикардия дополняется побледнением кожных покровов, страхом и паникой. При ярко выраженных симптомах необходимо вызывать скорую помощь.
- Беременностью. В период вынашивания ребенка в организме происходят глобальные изменения, поэтому многие женщины страдают от тахикардии, которая может беспокоить и ночью. В большинстве случаев причины этого не патологические. Помощь врача необходима при тахикардии с болью в грудной клетке, головокружением, тошнотой, обморочным состоянием. Будущая мать должна правильно питаться, избегать стрессов и чрезмерных нагрузок, полноценно отдыхать. Тогда частое сердцебиение не будет беспокоить.
- Паническими атаками. Если ночью человека беспокоят приступы сильной тревоги, то он внезапно пробуждается от сильного сердцебиения, чрезмерно потеет, страдает от нехватки воздуха и онемения конечностей. Эта проблема носит психологический характер, поэтому для ее устранения необходимо обратиться к психотерапевту.
- Снижением тонуса блуждающего нерва. Одной из главных составляющих частей вегетативной нервной системы является блуждающий нерв. Ночью он способствует замедлению сердцебиения и снижения артериального давления для полноценного отдыха организма. Если его тонус снижается, то симпатический отдел нервной системы работает активнее и ночью у человека повышается АД и беспокоит тахикардия.
- Синдромом ночного апноэ. Ночная тахикардия часто возникает именно по этой причине. При этом состоянии происходит опадение верхних дыхательных путей и во сне останавливается дыхание. Во время таких эпизодов повышается нагрузка на сердечную мышцу и возникает гипоксия. Когда дыхание задерживается, частота сокращений сердца возрастает. Проблема чаще всего поражает людей с лишним весом, преимущественно мужчин.
Определить, чем именно была вызвана тахикардия, может только врач после обследования.
Физиологические
От усиленного сердцебиения может страдать и здоровый человек. Обычно тахикардия наблюдается у людей с повышенной нервной чувствительностью. Также проблема возникает при:
- недостаточном количестве минералов в организме;
- употреблении на ночь напитков, содержащих кофеин;
- высокой температуре в помещении и недостаточном поступлении воздуха;
- сильном эмоциональном напряжении;
- употреблении некоторых лекарственных препаратов;
- нарушениях в системе пищеварения, которые сопровождаются небольшим поднятием диафрагмы.
РЕКОМЕНДУЕМ: Особенности предсердной экстрасистолии
Нормализовать частоту сокращений сердца можно, устранив влияние этих факторов на организм.
К причинам сердцебиения ночью относят также патологии сердца, нарушения функций эндокринной системы, отравление алкоголем, никотином, инфекционные заболевания, анемию.
Что такое тахикардия?
Сердца человека бьётся с частотой 60-90 ударов в минуту. Состояние, при котором сердцебиение достигает 90 ударов и выше, в медицине носит название «тахикардия». Она может быть физиологической, а может быть патологической — симптомом различных заболеваний. Физиологическая тахикардия является вариантом нормы, не причиняет пациенту существенного дискомфорта, встречается у вполне здоровых людей, проходит после кратковременного отдыха.

Она может наблюдаться при значительных физических нагрузках, в стрессовых ситуациях, при испуге, эмоциональных переживаниях как позитивных так и негативных, после употребления кофе и кофеинсодержащих напитков. Такое физиологическое учащение сердцебиения может случаться и в ночное время. Если перед сном человек, к примеру, смотрел фильм ужасов, решил позаниматься физкультурой, выпил пару чашек кофе, если день был эмоционально насыщен, были стрессы на работе. Все эти факторы не проходят бесследно и могут спровоцировать учащение сердцебиения в ночное время.
Если такое состояние встречается однократно и имеет связь с какой-либо из вышеперечисленных причин, после отдыха человек чувствует себя хорошо, это состояние расценивается как вариант нормы, и нет причин для беспокойства. Возможно, приступ учащенного сердцебиения возник из-за перенапряжения организма и нервной системы. Но если такие приступы случаются регулярно в ночное время, то они являются патологическими, опасными для здоровья. И необходимо обязательно выяснить причину их возникновения.
Методы лечения
Учащенное ночное сердцебиение лечится в зависимости от причины его спровоцировавшей. Для избавления человека от неприятной симптоматики применяют медикаменты и народные средства.
Тахикардию ночью устраняют:
- Успокоительными средствами. Практикуют применение препаратов на основе лекарственных растений в виде настоев пустырника и валерианы, Ново-пассита. Они производятся в виде капель, таблеток, настоев.
- Противоаритмическими препаратами. Эти таблетки предназначены для нормализации сердцебиения. Они имеют ряд противопоказаний, поэтому подбирать лекарство должен лечащий врач.
Также тахикардию устраняют сердечными глюкозидами, бета-блокаторами, антиоксидантами, седативными препаратами.
 От сильного сердцебиения в домашних условиях следует избавляться с помощью мяты, мелиссы, зверобоя, ромашки, пустырника и других. Из этих растений готовят настой. Эффективным средством от тахикардии является отвар из корня валерианы, тысячелистника и мелиссы.
От сильного сердцебиения в домашних условиях следует избавляться с помощью мяты, мелиссы, зверобоя, ромашки, пустырника и других. Из этих растений готовят настой. Эффективным средством от тахикардии является отвар из корня валерианы, тысячелистника и мелиссы.
Всех компонентов берут по чайной ложке, заливаются кипяченой водой и томят на водяной бане в течение 40 минут. После чего остужают, процеживают и пьют.
Если в ночное время беспокоит тахикардия, специалисты рекомендуют скорректировать образ жизни. Важно отказаться от стрессов и чрезмерных нагрузок. Нужно следить за тем, чтобы в организм поступало достаточное количество витаминов. Огромную пользу для организма представляют Омега-3. Эти кислоты содержатся в рыбе.
Вечером перед сном не стоит думать о своих проблемах. Так как иногда сердцебиение учащается под влиянием лекарственных препаратов, необходимо не принимать их вечером и сообщить об этой побочной реакции врачу.
Симптомы приступов во время сна
Перепады частоты пульса вызывают у пациентов ощущение сердцебиения, тревоги или внезапной паники, дискомфорт или боль в области сердца, затруднение при дыхании. Внезапные пробуждения и ночные кошмары могут быть признаками нарушения ритма сердца. При возникновении экстрасистолии могут быть толчки в груди или «переворачивание» сердца.

По утрам у больных появляется типичные проявления низкого качества сна:
- сильная слабость, разбитость;
- головокружения при подъеме с постели;
- раздражительность;
- нарушение памяти;
- трудность при выполнении работы, требующей концентрации внимания.
К этим признакам может присоединиться бледность кожи, похолодание конечностей, нарушение зрения в виде мелькания точек перед глазами, обморочные состояния из-за неэффективного сердечного выброса при серьезных нарушениях ритма сердца.
Причины возникновения тахикардии. Методы и способы лечения. Что делать если внезапно начинает сильно биться сердце?

Вероятно, каждый человек в своей жизни сталкивался с такой неприятностью как учащенное сердцебиение, но не придавал этому состоянию особого внимания. К сожалению, тахикардия может быть свидетельством серьезных заболеваний сердца или других проблем. Систематическое увеличение пульса может привести к кислородному голоданию всех органов, что чревато последствиями.
Как правило, человек не страдающий заболеваниями сердца в редких случаях может ощутить сильное сердцебиение. Это может произойти только при серьезных физических нагрузках или стрессовых ситуациях. Если Вы ранее не сталкивались с тем, что часто бьется сердце – это может свидетельствовать о том, что появились проблемы со здоровьем или симптомы вызваны нагрузками.
Существует две причины учащенного сердцебиения:
- Тахикардия. Это не заболевание, а симптоматическое проявление нарушений в организме, которые могут быть связаны как с сердцем, так и с другими органами. Обычно тахикардией сопровождаются заболевания нервной системы, эндокринного характера и аритмии. Пульс при этих заболеваниях учащается и может увеличиваться до 200 ударов в минуту.
- Эмоциональные и физические нагрузки, простудные и инфекционные заболевания.
Чаще всего учащенно сердце бьется ночью, что может вызвать сильное беспокойство и еще больше усугубить ситуацию. Поэтому в этом случае следует выпить настойку Валерианы, которая снижает сердечный ритм и действует как легкое успокоительное.
Еще один способ справиться с резко участившимся биением сердца – покашлять. Возможно метод выглядит абсурдно, но является эффективным. Если симптом вызван не болезнью, то после откашливания сердцебиение придет в норму.
Причины, почему начинает сильно биться сердце
У здорового человека обнаружить учащенное сердцебиение можно в нескольких случаях:
- после физических нагрузок, таких как занятия спортом, подъем в гору или по лестнице;
- состояние эмоционального возбуждения или стресса;
- тяжелая физическая или умственная работа;
- у женщин может быть вызвано климаксом;
- реакция на аллергическое проявление;
- при переедании;
- от большого количества выкуренных сигарет;
- от частого употребления кофеин содержащих напитков.
Помимо того, что сильно и тяжело бьется сердце могут наблюдаться головокружение, потеря ориентации в пространстве, шум в ушах и боль в сердце. Если с такими симптомами пациент столкнулся единожды, то это не свидетельствует о развитие тяжелого заболевания. Но если приступы проявляются циклично, это может послужить поводом для немедленного обращения к специалисту. С данной симптоматикой следует обратиться к кардиологу и эндокринологу. Они назначат дополнительные исследования и доподлинно определят причину недомогания. Возможно станет необходимостью обратиться к невропатологу и психотерапевту.
Артериального давление и учащенное сердцебиение
Столкнувшись с тем, что временами начинает сильно биться сердце, следует измерить артериальное давление. Если оно повышено, то вероятно именно это спровоцировало учащение сердечного ритма. В такой ситуации рекомендуется произвести следующие мероприятия, которые облегчат состояние:
- Выпить стакан прохладной воды.
- Протереть лицо, шею и грудь смоченным в холодной воде полотенцем.
- Принять горизонтальное положение и максимально расслабить мышцы тела.
- Если приступ тахикардии гарантированно вызван стрессом, то рекомендуется выпить успокоительный препарат.
- При повышенном давлении принять Анаприлин, он снизит давление.
- Для предупреждения неприятных симптомов, рекомендуется разнообразить свой рацион продуктами, обогащенными Омега-3. (Рыба, морепродукты)
- Недостаток калия в организме, тоже способен вызвать проблемы с сердцебиением. После медицинского обследования, могут быть назначены витамины, для поддержания нормального уровня калия в организме.
Сильное сердцебиение может быть вызвано не только гипертонией, но и гипотонией – пониженным артериальным давлением.
Рекомендации в этом случае будут следующие:
- Выпить стакан прохладной воды.
- Протереть лицо, шею и грудь смоченным в холодной воде полотенцем.
- Принять горизонтальное положение и максимально расслабить мышцы тела.
Болезни вызывающие учащенное сердцебиение и первая помощь
Помимо людей, страдающих гипертонией и гипотонией, проблемы с ритмом сердца могут быть выявлены у человека с нормальным артериальным давлением. О чем говорят такие проявления? Связано это может быть с заболеваниями:
- патологические нарушения в работе сердца;
- порок сердца;
- дистрофия миокарда (повреждение сердца);
- нарушения работы эндокринной системы;
- аритмия (нарушение сокращения сердца);
- анемия (недостаток железа);
- нарушения работы нервной системы;
- гипоксия.
Обнаружив симптомы того, что внезапно появилось сильное сердцебиение, следует произвести ряд мероприятий для облегчения состояния.
- Обеспечить доступ свежего воздуха в помещение.
- Если на шее присутствует шарф или ворот, незамедлительно снять.
- Протереть холодным мокрым полотенцем лицо и шею.
- Расположиться на кровати в положении лежа.
- Если симптом возникает не впервые, допустимо принятие медикаментов назначенные врачом.
При учащенном сердцебиении есть три категории препаратов, допустимые к употреблению.
| Группа | Наименование препаратов | Область действия |
| Лекарства на основе трав | Валериана | Препараты имеют седативные свойства, расширяют кровеносные сосуды и приводят в норму сердечный ритм. Минимальный уровень спазмолитических свойств. Хорошо снимают эмоциональную возбудимость при сильных стрессах, борются с бессонницей. |
| Пустырник | ||
| Боярышник | ||
| Пион | ||
| Стабилизирующие мембрану | Аспаркам | Приводят к снижению возбудимости миокарда, уменьшают частотность сокращения сердечной мышцы. |
| Панангин | ||
| Пропапофенон | ||
| Флекаинид | ||
| β-адреноблокаторы | Метопролол | Блокируют влияние чувствительной нервной системы на миокард и процессы вызывающие учащенное сердцебиение. |
| Практолол | ||
| Талинолол | ||
| Атенолол |
Алкоголь и его влияние на сердце

С похмелья сильно бьется сердце и тошнит, колит в области груди. Такой симптом не редкость, после чрезмерного употребления алкоголя. В любом спиртосодержащем напитке присутствуют токсины, которые пагубно сказываются на состоянии сердца. Даже незначительное количество выпитого, отразится на самочувствии и состоянии сердца, а если пагубное пристрастие присутствует в жизни человека ежедневно – то это приведет к необратимым последствиям. Алкоголь способствует развитию такого заболевания, как кардиомиопатия, которая в 20 % случаев приводит к летальному исходу. Сердце выпивающего человека увеличивается в размерах, его стенки перестают быть эластичными, что отражается на процессах жизнедеятельности. Мозг, все ткани и органы перестает в достатке получать кислород, сосуды сужаются.
Кроме того, что начинает сильно биться сердце после приема спиртного, наблюдаются головокружения и головные боли, предобморочные состояния, тошнота, одышка. Для облегчения симптомов пост алкогольной тахикардии можно предпринять следующие действия:
- Принять абсорбент, самым доступным можно считать активированный уголь. Дозировка из расчета – одна таблетка на 10 кг веса.
- После длительного приема алкоголя рекомендуются Магнезия. Одну ампулу растворить в 4,5 столовых ложках воды и принять перед сном.
- Проветрить квартиру или выйти на свежий воздух, для насыщения организма кислородом.
- Если с похмелья начинает учащенно стучать сердце, необходимо вызвать рвоту. Перед этим, выпить несколько стаканов лимонной воды.
Беременность и учащенное сердцебиение

Во время вынашивания ребенка женский организм подвергается перестройке и адаптируется к новому положению. В это время свойственно, что пульс учащается и нормой можно считать 100 ударов в минуту. Чаще всего сердце работает в таком режиме в третьем триместре. Помните – это не является патологией и симптом не свидетельствует о наличии серьезных проблем со здоровьем.
Чаще всего сильно бьется сердце ночью, что вызывает много опасений, особенно если женщина в положении. Ночью такие симптомы могут вызвать панику и излишнее беспокойство. Если обычному человеку, можно принять успокоительные препараты, будущей маме самостоятельно принимать медикаменты не рекомендуется. Основное действие, которое поможет привести пульс в норму – это успокоиться, сделать глубокий вдох, выпить стакан прохладной воды и умыть лицо холодной водой. Это приведет сердечный ритм в норму. При систематических приступах, следует сказать об этом своему гинекологу.
Почему начинает сильно биться сердце у ребенка?
У детей существует закономерность – чем меньше возраст, тем больше ударов сердечной мышцы происходит в минуту. Причины тахикардии могут заключаться в следующем:
- радость;
- сильный испуг;
- метеочувствительность;
- высокие физические нагрузки;
- заболевания сердца;
- заболевания, связанные с другими органами.
Если Вы заметили у ребенка учащенное сердцебиение, но при расслаблении симптом прошел, то это свидетельствует об отсутствии проблем с органами и не является патологическим состоянием. Но родители должны помнить, что если ребенка беспокоит учащенное биение сердца, оно необоснованно и систематично, необходимо обратиться к специалисту.
Тахикардия – это сопутствующий симптом, который может быть вызван как физическими нагрузками, так и свидетельствовать о серьезных проблемах с сердцем. Внимательно прислушивайтесь к своему состоянию и не пренебрегайте сигналами организма. Своевременная диагностика в большинстве случаев помогает предотвратить необратимые процессы заболеваний с сердцем и другими органами.
Верткин А.П. Тактика ведения и скорая медицинская помощь при неотложных состояниях. Руководство для врачей. – Астана. – 2004. – С. 60-63.
Тополянский А.В. Кардиология справочник практического врача. Под редакцией акад. РАМН Акчурина Р.С. – Москва. – 2009. – С. 177-291.
Daer A. R., Persky V., Stamler J. et. al. Heart rate as a prognostic factor for coronary heart disease and mortality: findings in three Chicago epidemiologic studies. Am J Epidemiol. 1980. V. 122. P. 736 -749.
Fetsch Th., Reihardt L., Wichter Th., Borggrefe M., Breithardt G. heart rate variability and electrical stability. Basic Res Cardiol. 1998. V. 1. P. 117 124.
Gullium R., Makus D., Feldman J. Puls rate, coronary heart disease, and death: the NHANES I epidemiologic follow – up study. Am Heart J. 1991. V.121. P. 172 177.
Haverkamp W, Breithardt G. Heart rate as target for the preventuon of sudden death. Eur Heart J. 1999. V. 1 (suppl H). P. H76 – H84.
Нарушения сердечного ритма во время ночного сна
В нашем сердце есть группа специальных клеток, которые вырабатывают электрические импульсы и заставляют предсердия и желудочки сокращаться в определенном ритме и последовательности.
Благодаря специальным клеткам и собственной электропроводящей системе сердце работает в определенном ритме и последовательности
Мозг не в состоянии дать сердцу команду остановиться, работать быстрее или, наоборот, медленнее. Однако говорить о том, что сердце работает полностью автономно – неправильно. На частоту сердечных сокращений оказывает влияние вегетативная нервная система, которая состоит из двух отделов – симпатического и парасимпатического.
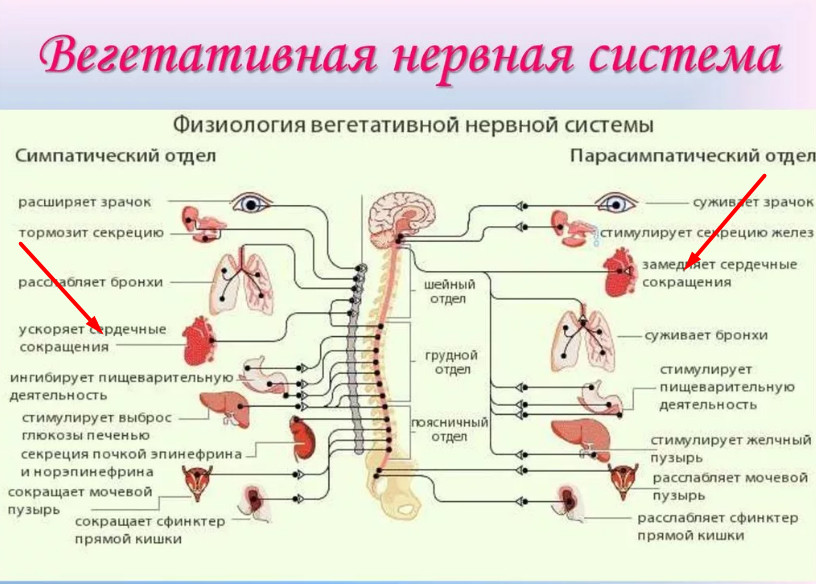
Физиология вегетативной нервной системы
Симпатическая нервная система отвечает за реакцию сердца на физическую нагрузку, стрессы, поступление в кровь питательных или токсичных веществ, иные внешние или внутренние раздражители. Она доминирует в период бодрствования, в светлое время суток. Чем сильнее раздражитель, тем выше частота сердечных сокращений.
Парасимпатический отдел превалирует во время отдыха и, особенно, ночного сна, позволяя «вечному двигателю» – сердечной мышце – работать в более спокойном режиме. Врачи образно называют ночь «царством вагуса», блуждающего нерва (vagus, лат.) – «главного управляющего» парасимпатикой.
Работа парасимпатической нервной системы может нарушаться по целому ряду причин, одна из которых – плохое качество ночного сна. Только если сон проходит все свои фазы (стадии) и циклы, вегетатика не страдает и сердце получает возможность полноценно отдохнуть.

Стадии цикла сна
В норме у взрослого человека разница между средними значениями дневного и ночного пульса достигает 7-10 ударов в минуту, а частота сердечных сокращений во время сна зависит от возраста и пола.
ЧСС у здоровых мужчин и женщин во время ночного сна
| Возраст | Мужчины | Женщины |
| 18-50 лет | max ЧСС – 75, min – 45 | max ЧСС – 70, min – 40 |
| 51-80 лет | max ЧСС – 85, min – 50 | max ЧСС – 80, min – 45 |
Необходимо добавить, что наибольшую «власть» над сердцем парасимпатика получает в районе 4 часов утра – именно в это время, в фазе глубокого сна (3 стадия) в норме отмечается максимальное замедление частоты сердечных сокращений.
Работа по ночам или недостаточно качественный ночной сон приводят к разбалансировке вегетативной нервной системы – ее симпатический отдел начинает преобладать и днем, и ночью. Результатом становится ночная тахикардия (увеличение частоты сердечных сокращений ваше нормальных значений), быстрое истощение сердечной мышцы и сбои ритма.
Обструктивное ночное апноэ – одна из причин нарушений сердечного ритма в ночное время
Плохое качество ночного сна очень часто связано с обструктивным апноэ. У апноиков нарушение механики сна сочетается с кислородным голоданием. Нехватку кислорода, в том числе, ощущает и сердце. Это заставляет сердечную мышцу работать в экономном режиме, то есть сокращаться реже, чем обычно – у человека периодически возникает брадикардия (снижение ЧСС до 35 и менее ударов в минуту).
В то же время, симпатическая нервная система постоянно «подстегивает» изношенное сердце, вызывая тахикардию и переутомление сердечной мышцы, которая и без того страдает от нехватки кислорода. В результате сердце начинает биться нерегулярно, сокращаться хаотически – «мерцать». Мерцательная аритмия – очень серьезное нарушение ритма, которое без лечения приводит к развитию сердечной недостаточности, тромбозу коронарных артерий и инфарктам.
Чередование мерцательной аритмии с компенсаторной брадикардией обычно также сопровождается эпизодами остановки сердца – асистолией. После остановки «мотор» может больше не завестись, поэтому таким больным часто устанавливают прибор, искусственно воздействующий на сердечный ритм, – кардиостимулятор.
Своевременное эффективное лечение обструктивного апноэ позволяет нормализовать ночной сон, отстроить вегетатику и устранить кислородное голодание сердца, которое вновь начнет работать правильно и без перегрузок.

Полисомнография позволяет всесторонне проанализировать работу органов дыхания, сердца и сосудов во время ночного сна
Понять, является ли причиной проблем с сердечным ритмом ночное апноэ, поможет специальное обследование – полисомнография или кардиореспираторное мониторирование.
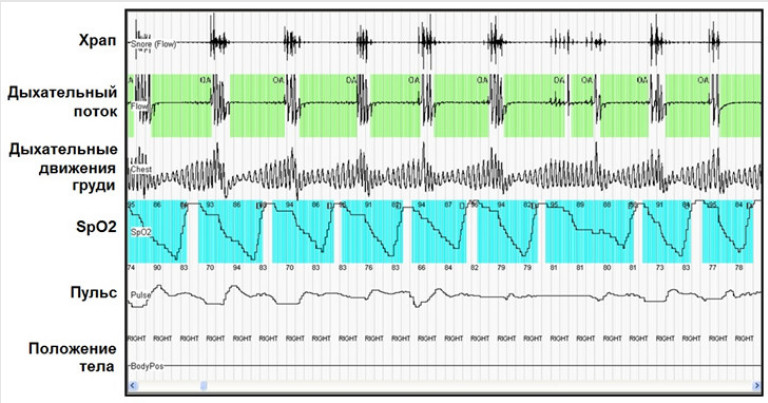
Кардиореспираторное мониторирование дает возможность выявить эпизоды апноэ и нарушений ритма
Другие причины нарушений сердечного ритма в ночное время
Если дыхание во время сна не нарушено, но сердце по ночам бьется неравномерно, слишком часто или, наоборот, редко, нужно искать другую причину. Это могут быть различные заболевания, а также действие поступающих с пищей или напитками веществ (например, кофеина), лекарственных препаратов.
Так, например, учащение сердечного ритма ночью свыше 90 ударов в минуту становится следствием:
- гипертонии (повышенного артериального давления) или, наоборот, гипотонии (низкого давления) в сочетании с вегетососудистой дистонией;
- панических атак;
- снижения тонуса блуждающего нерва;
- минерального дисбаланса;
- сильного стресса;
- употребления перед сном кофе или крепкого чая;
- действия некоторых лекарственных веществ – атропина, эфедрина, камфоры.
Брадикардия может быть вызвана:
- патологическим повышением тонуса блуждающего нерва, в том числе связанного с отягощенной наследственностью, черепно-мозговыми травмами, инфекционными заболеваниями;
- возрастными сосудистыми изменениями;
- нарушением гормонального фона;
- ишемической болезнью сердца и другими сердечными патологиями;
- приемом лекарственных препаратов, снижающих тонус симпатической нервной системы.
Важный момент! Если вышеперечисленные проблемы сочетаются с обструктивным апноэ, прогноз значительно ухудшается. Без восстановления нормального ночного дыхания и полноценного сна прием лекарственных препаратов либо не приносит результата, либо позволяет восстановить сердечный ритм неполностью и на непродолжительное время.

При нарушении сердечного ритма во время ночного сна рекомендуется проконсультироваться у сомнолога и пройти обследование
Поэтому если сердце по ночам работает неправильно, необходимо, прежде всего, записаться на приме к врачу-сомнологу и пройти диагностику. Если у вас обнаружат апноэ сна, то не исключено, что, избавившись от этой проблемы, вы сможете забыть и о проблемах с сердечным ритмом без какого-либо дополнительного лечения.


