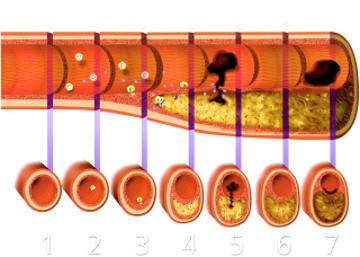
Как проявляется атеросклероз артерий нижних конечностей?

Первые признаки заболевания проявляются болями в мышцах стоп и голеней.

Беспокоят ли вас боли в ногах? Наверняка, большинство ответит утвердительно. Знаете ли вы, что атеросклероз артерий нижних конечностей тоже может сопровождаться болями в ногах? Давайте обсудим это подробнее, чтобы не пропустить симптомы достаточно грозного заболевания.
Атеросклероз – хроническое и прогрессирующее системное заболевание, поражающее артерии любой локализации. Если после прочтения этого текста, вы заподозрите у себя наличие похожей симптоматики, обращайтесь к врачу и проводите комплексное всестороннее обследование, чтобы не пропустить поражение артерий и другой локализации (сердца, сонных артерий, артерий верхних конечностей).
Субстрат атеросклероза – атеросклеротическая бляшка, это плюс-ткань, суживающая просвет любой артерии. Это значит, что диаметр артерии определяет скорость появления симптоматики, т.е. весьма закономерно, что чем меньше диаметр артерии, тем более выражено проявление атеросклероза.
О поражении артерий нижних конечностей говорят при вовлечении в патологический процесс любой артерии, отходящей ниже отхождения от аорты почечных артерий.
Артерии, кровоснабжающие нижние конечности, это достаточно крупные по размеру и диаметру сосуды, потому что работа их заключается в доставке адекватного объёма артериальной крови, чтобы обеспечить большой массив мышечной ткани ног (ягодичные мышцы, мышцы бедра и голени).
Любые артерии человеческого организма по направлению от центра к периферии уменьшаются в диаметре, т.е. голень и стопа кровоснабжаются более мелкими сосудами, чем мышцы бедра.
То есть при атеросклеротическом поражении артерий нижних конечностей симптоматика носит восходящий характер – от периферии к центру: первые признаки заболевания проявляются болями в мышцах стоп и голеней.
Группа риска
Атеросклеротическое поражение артерий нижних конечностей происходит стремительнее в более старшем возрасте, у пациентов с сахарным диабетом, высоким уровнем холестерина, с артериальной гипертензией, чаще – у курящих мужчин.
Худшими прогностическими факторами риска атеросклероза артерий нижних конечностей считаются мужской пол, курение, особенно интенсивное курение, и нарушение липидного обмена.
Научно доказано, что воздействие на модифицируемые факторы риска может улучшить ситуацию: в частности, отказ от курения улучшает прогноз пациентов. Длительность и тяжесть сахарного диабета также ухудшают состояние сосудов нижних конечностей.
Симптомы и признаки атеросклероза
Какая симптоматика должна насторожить вас? Пациенты могут предъявлять жалобы на утомляемость, судороги, зябкость ног (частое ощущение того, что ноги мёрзнут, несмотря на температуру окружающего воздуха), бледность кожи ног, урежение волосяного покрова ног, ухудшение состояния ногтей.
Дорогие мужчины, помните о том, что эректильная дисфункция – первый и очень ранний симптом атеросклероза. Потому что артерия, кровоснабжающая половой член, самая узкая артерия организма мужчины.
Основная и специфическая симптоматика атеросклероза нижних конечностей – перемежающая хромота, или синдром Лериша. Название симптома очень красноречиво описывает суть жалобы: при ходьбе в определённом темпе или на определённое расстояние пациент испытывает болевые ощущения в мышцах ног, которые перемежаются с нормальной переносимостью физической нагрузки. Для сравнения: при заболеваниях вен боль появляется в покое, к концу дня, часто исчезает после небольшой физической активности.
Выраженность перемежающей хромоты бывает различной, но принципиальной особенностью является то, что болевые ощущения возникают во время ходьбы – на различные расстояния и в различном темпе, а прекращается боль при остановке. Причина этих симптомов – несоответствие между потребностями объёма крови и её поступлением: любая физическая нагрузка – это повышенное потребление кислорода и крови, чтобы обеспечить работающие мышцы питательными веществами.
Стадии артериальной недостаточности
В зависимости от переносимой физической нагрузки различают несколько стадий артериальной недостаточности при перемежающей хромоте.
- боли в мышцах появляются при ходьбе на 1000 метров и более? 1 стадия
- боли в мышцах появляются при ходьбе на расстояние более 200 метров? 2а стадия
- боли в мышцах появляются при ходьбе на расстояние до 200 метров? 2б стадия
- боли в мышцах появляются в покое и/или горизонтальном положении? 3 стадия
- гангрена конечности? 4 стадия
Диагностика атеросклероза артерий нижних конечностей
Тщательный расспрос и осмотр пациента позволяют с большой точностью диагностировать поражение артерий нижних конечностей: очень важно пальпировать пульс на артериях стоп, оценивая силу пульсовой волны и её симметричность.
Кроме того, производят аускультацию в проекции бедренных артерий (на передней поверхности бедра, под паховой связкой): при наличии здесь шума у пациента не только с большой долей вероятности может говорить о наличии у него атеросклероза артерий нижних конечностей, но и анонсировать в 2 раза более высокий инфаркта миокарда и сердечно-сосудистой смертности.
Это ещё раз свидетельствует о системности поражения: у любого пациента со стенокардией или перенесённым инфарктом миокарда нужно исследовать артерии нижних конечностей и наоборот.
Если по каким-либо объективным признакам врач заподозрит у вас наличие заболевания периферическим артерий, то подтвердить эти предположения нужно будет объективно:
- Для определения объёма переносимой физической нагрузки рекомендовано выполнение тредмил-теста: ходьба на беговой дорожке, которая меняет скорость и угол наклона.
- УЗИ артерий нижних конечностей считается рутинным скрининговым методом диагностики, недорогим, доступным и не требующим дорогостоящего оборудования.
- «Золотой стандарт» диагностики – компьютерная ангиография
- МРТ артерий нижних конечностей
Лечение атеросклероза артерий
Медикаментозная и немедикаментозная коррекция должна быть направлена на отказ от курения, нормализацию артериального давления и уровня сахара крови (если пациент страдает сахарным диабетом). Иногда назначаются препараты, способствующие расширению артерий и препятствующие дополнительному «склеиванию» эритроцитов и тромбоцитов.
Пациенту обязательно должны быть назначены статины: согласно проведённым исследованиям, эти препараты улучшают не только долгосрочный прогноз, но и способствуют увеличению максимально пройденной дистанции на 50-100 метров.
Стратегии лечения определяются в каждом случае индивидуально. Однако единственный радикальный способ коррекции – хирургическое восстановление кровотока в поражённой конечности. Как правило, это малоинвазивные процедуры (эндоваскулярные вмешательства, или стентирование) или более травматические (шунтирование или протезирование).
Крайняя ступень лечения – ампутация поражённой нижней конечности. К этому методу прибегают лишь в ситуациях острой ишемии конечности или в той ситуации, когда спасти поражённую конечность не представляется возможным или ситуация угрожает жизни (например, при наличии гангрены).
Это достаточно грозный признак для определения дальнейшего благополучного прогноза у пациентов. Так, проводились исследования с пациентами, подвергшимися ампутации, за которыми наблюдали в течение 2 лет после процедуры. Результаты оказались очень неутешительными: после ампутации голени в течение 2 лет 30% умерли, 15% перенесли ампутацию бедра, 15% – ампутацию другой конечности.
В вопросах проблемы атеросклероза артерий нижних конечностей как никогда правомочно выражение «лучше предупредить, чем лечить». Наиболее красноречивым подтверждением этого является статистика отдалённого прогноза после ампутации.
Атеросклероз нижних конечностей
 Облитерирующий атеросклероз – это одно из основных заболеваний, вызывающих нарушение кровоснабжения нижних конечностей. Заболевание связано с накоплением в стенке артерий холестерина, образующего бляшки, перекрывающие просвет артерии. Артерии становятся твердыми, проходимость по ним нарушается. Такая патология может привести к тромбозу пораженной артерии с развитием острой ишемии. Заболевание обычно развивается в пожилом возрасте, часто на фоне сахарного диабета, хотя сейчас к сосудистому хирургу обращаются и сравнительно молодые пациенты.
Облитерирующий атеросклероз – это одно из основных заболеваний, вызывающих нарушение кровоснабжения нижних конечностей. Заболевание связано с накоплением в стенке артерий холестерина, образующего бляшки, перекрывающие просвет артерии. Артерии становятся твердыми, проходимость по ним нарушается. Такая патология может привести к тромбозу пораженной артерии с развитием острой ишемии. Заболевание обычно развивается в пожилом возрасте, часто на фоне сахарного диабета, хотя сейчас к сосудистому хирургу обращаются и сравнительно молодые пациенты.
Недостаток кровоснабжения приводит к нарушению функциии мышц конечности, это проявляется усталостью при ходьбе на некоторое расстояние, а при тяжелой декомпенсации кровообращения может развиться гангрена ноги.
Причины атеросклероза ног
Образование бляшек в сосудах является возрастным заболеванием, чаще поражающим мужчин старше 50 лет. Чаще всего можно проследить наследственную отягощенность. Родители у больных вероятно тоже страдали сердечными заболеваниями или атеросклерозом сосудов ног. Четкая причина атеросклероза артерий нижних конечностей до сих пор не установлена, однако хорошо известны факторы риска, приводящие к заболеванию.
 Факторы риска атеросклероза нижних конечностей
Факторы риска атеросклероза нижних конечностей
- Повышенный уровень холестерина
- Сахарный диабет
- Болезни сердца (ИБС)
- Высокое кровяное давление (гипертония)
- Постоянный гемодиализ при почечной недостаточности
- Курение
- Инсульт (цереброваскулярные заболевания)
 Клинические формы атеросклероза
Клинические формы атеросклероза
Облитерирующий атеросклероз нижних конечностей разделяется на несколько клинических форм, в зависимости от локализации и степени хронической артериальной недостаточности конечности.
- Атеросклероз сосудов нижних конечностей с поражением аорто-подвздошного сегмента. Верхний тип поражения, когда закрыты подвздошные артерии или аорта. Для данной локализации характерны боли в ягодицах при ходьбе, импотенция. Эта локализация атеросклероза опасна угрозой потери конечности. Риск ампутации составляет около 20% в год.
- Атеросклероз ног с поражением бедренно-подколенного сегмента. Закупорки наблюдаются в поверхностной и глубокой бедренной артерии. Чаще всего беспокоят боли в мышцах голени при ходьбе. Подобные поражения протекают более доброкачественно. Риск ампутации составляет не более 5% в год.
- Атеросклероз с поражением подколенно-берцового сегмента. Закупорки подколенной артерии и артерий голени. Симптомы при такой локализации атеросклероза ног включают в себя боли в стопах, трофические язвы пальцев стопы. Критическая ишемия и гангрена развиваются значительно чаще. Риск ампутации составляет 40% в год.
- Атеросклероз с многоэтажным поражением нескольких сегментов. Чаще всего развивается гангрена. Риск ампутации не менее 50% в год.
 Симптомы атеросклероза сосудов нижних конечностей и их лечение
Симптомы атеросклероза сосудов нижних конечностей и их лечение
- Перемежающаяся хромота
Основными симптомами часто являются боль и усталость в мышцах ног при ходьбе на определенное расстояние, которые проходят через несколько минут отдыха. Сначала эти симптомы не опасны и появляются только при значительной физической нагрузке, но постепенно прогрессируют с уменьшением безболевого расстояния.
- Боли и онемение в ноге в покое, облегчение наступет при опускании ноги вниз.
- Сниженная кожная температура стопы пораженной ноги.
- Бледный цвет стопы пораженной ноги и западание поверхностных вен в горизонтальном положении, но багровый цвет и вздутые вены при опускании ноги.
- Импотенция
- Длительно незаживающие раны и трофические язвы опасны развитием сепсиса
- Омертвение пальцев или стопы.
 Течение атеросклероза нижних конечностей
Течение атеросклероза нижних конечностей
Атеросклероз артерий нижних конечностей часто протекает с постепенным нарастанием клинических симптомов в течение многих лет. Однако, при поражении подвздошно-бедренного сегмента может наступить резкое ухудшение кровообращения в ногах из за тромбоза артерий.
Критическая ишемия ноги развивается примерно у 10% за год из всех пациентов с установленным диагнозом атеросклероза нижних конечностей. Медикаментозная терапия в первую очередь может облегчать симптомы атеросклероза, но не влияет на частоту развития критической ишемии.
Через 5 лет после диагноза облитерирующего атеросклероза половине пациентов будет необходима сосудистая операция с целью спасения от ампутации, а четверть пациентов уже лишится конечности из-за гангрены.
Восстановительные сосудистые операции при атеросклерозе сосудов нижних конечностей уменьшают необходимость в ампутации в 10 раз и позволяют сохранить конечность 90% больных с критической ишемией.
 Симптоматика осложненного атеросклероза сосудов ног
Симптоматика осложненного атеросклероза сосудов ног
- Тромбозы пораженного атеросклерозом сосуда в нижней конечности с развитием острой ишемии.
- Импотенция, связанная с закупоркой сосудов отвечающих за эту функцию.
- Трофические язвы пальцев и стоп
- Гангрена ноги
Прогноз заболевания
Прогноз естественного течения облитерирующего атеросклероза артерий ног неблагоприятный. Во многом это связано с поражением не только артерий ног, но и часто сосудов сердца и головного мозга.
- Вероятность потерять ногу из за гангрены составляет около 10% в год.
- Вероятность потерять трудоспособность из-за невозможности ходить – 25%.
- Вероятность развития сосудистой катастрофы в сердце или головном мозге составляет примерно 40% за 5 лет наблюдения.
- Люди в мире чаще всего умирают именно от атеросклероза сосудов.
Лечение атеросклероза в Инновационном сосудистом центре
Наш центр был создан как клиника по современному лечению атеросклероза и его осложнений. В нашей клинике можно получить консультацию опытного сосудистого хирурга, пройти необходимое инструментальное обследование. Получить рекомендации по консервативному лечению неосложненного сосудистого пороажения, но главное полноценно вылечить критическую ишемию с помощью сосудистой операции.
Методы сосудистой хирургии, применяемые в нашей клинике, не имеют аналогов в России по своей эффективности в лечении критической ишемии на фоне облитерирующего атеросклероза. Упор мы делаем на малоинвазивные и микрохирургические вмешательства, которые пока не получили широкого распространения в нашей стране. Спасти ногу при критической ишемии на фоне атеросклеротической закупорки нам удается у 98% всех пациентов. Таких результатов мы достигаем благодаря разумным подходам к лечению, безупречному отношению к интересам наших пациентов, коллегиальным решениям с учетом мнения смежных специалистов и отличному диагностическому и лечебному оборудованию.
Преимущества лечения в клинике
Диагностика
 Точная диагностика, симптомы и признаки атеросклероза сосудов нижних конечностей могут быть выявлены опытным сосудистым хирургом во время первичного осмотра. Все остальные методы являются вспомогательными. В время консультации врач устанавливает диагноз на основании данных опроса пациента, объективного осмотра и обследования. Уточнение диагноза проводится с помощью специальных методов диагностики. Основной причиной болевого синдрома при закупорке участка сосуда является изменение кровоснабжения нервных окончаний, которые сигнализируют о возникающей проблеме.
Точная диагностика, симптомы и признаки атеросклероза сосудов нижних конечностей могут быть выявлены опытным сосудистым хирургом во время первичного осмотра. Все остальные методы являются вспомогательными. В время консультации врач устанавливает диагноз на основании данных опроса пациента, объективного осмотра и обследования. Уточнение диагноза проводится с помощью специальных методов диагностики. Основной причиной болевого синдрома при закупорке участка сосуда является изменение кровоснабжения нервных окончаний, которые сигнализируют о возникающей проблеме.
При осмотре отмечается такие признаки атеросклероза нижних конечностей как бледность кожных покровов пораженной конечности, отсутствие волос, западение вен, прохладность. При осложнениях кожа стопы может принять багрово-синюшный цвет при опускании ее вниз.
Определение пульсации является наиболее важным методом диагностики. Исчезновение пульсации говорит о блокировании кровотока на каком-либо вышестоящем уровне. С помощью стетоскопа можно выявить систолический шум над артерией, что свидетельствует о резком сужении сосуда выше места выслушивания. Сложная УЗИ диагностика позволяет оценить проходимость артерии, скорость кровотока и структуру атеросклеротической бляшки.
С помощью простого зонда для допплерографии можно выслушать артерию и измерить артериальное давление на разных уровнях, что позволяет оценить степень коллатеральной компенсации при закупорках артерии.
Компьютерная или цифровая ангиография позволяет оценить внутренний и наружный просвет артерии и определить участки пораженные атеросклерозом, оценить динамику движения крови и степень компенсации кровотока.
Подробнее о методах диагностики:
- Ангиография артерий нижних конечностей
- Ангиография брюшной аорты и ее ветвей – Аортография
- Ангиография магистральных артерий головы
- Компьютерная томография артерий нижних конечностей
- Консультация кардиолога
- Консультация сосудистого хирурга
- УЗИ брюшной аорты и ее ветвей
- УЗИ диагностика артерий нижних конечностей
- УЗИ сонных и позвоночных артерий
- Эзофагогастродуоденоскопия (ЭГДС)
- Электрокардиография
- Эхокардиография
Лечение
 Лечение атеросклероза сосудов ног представляет собой довольно сложную задачу. С терапевтической целью применяется целый ряд медикаментозных препаратов, диета с ограничением жирной пищи. Прием препаратов, уменьшающих образование тромбов (аспирин, плавикс) должен проводится на протяжении всей жизни.
Лечение атеросклероза сосудов ног представляет собой довольно сложную задачу. С терапевтической целью применяется целый ряд медикаментозных препаратов, диета с ограничением жирной пищи. Прием препаратов, уменьшающих образование тромбов (аспирин, плавикс) должен проводится на протяжении всей жизни.
Для определения показаний к хирургическому лечению атеросклероза артерий нижних конечностей необходимо выполнить ряд специальных обследований.
Неосложненный атеросклероз сосудов нижних конечностей можно лечить консервативно, однако при развитии критической ишемии и некрозов могут потребоваться и хирургические методы лечения.
Основной проблемой, заставляющей пациентов с поражениями артерий нижних конечностей обращаться к сосудистому хирургу, является боль или развивающаяся гангрена. Причиной развития и гангрены является недостаток кровообращения в конечности. Главная задача сосудистой хирургии обеспечить приток крови к ноге и восстановить нормальное кровообращение. Эта задача решается созданием обходных путей кровотока или расширением закупоренных сосудов с помощью ангиопластики, принимая во внимание общее состояние пациента. Необходимость операции больше зависит от стадии атеросклероза. На ранних стадиях можно лечить симптомы атеросклероза без хирургического вмешательства.
Для выбора метода лечения атеросклероза сосудов нижних конечностей используется классификация Фонтена – Покровского:
- I степень – болезненные ощущения в ногах при ходьбе более 1000 метров – операция не требуется, лечебная ходьба и наблюдение.
- II а степень – больной в состоянии пройти без боли от 200 до 500 метров – операция не требуется, лечебная ходьба, прием препаратов, наблюдение, применение физиотерапевтических средств (магнитотерапия, санаторно-курортное лечение).
- II б степень – боли при ходьбе менее 200 метров – операция только по социальным показаниям, либо при поражении аорто-бедренного сегмента, в остальных случаях надо лечить препаратами.
- III степень – боли в ноге в покое (критическая ишемия) – операция в срочном порядка (восстановление кровотока)
- IV степень – боли в покое, трофические язвы или признаки гангрены (критическая ишемия) – операция в срочном порядке (восстановление кровотока, а следующим этапом некрэктомия, реконструктивно-пластические операции)
 Основные принципы хирургического вмешательства на сосудах нижних конечностей
Основные принципы хирургического вмешательства на сосудах нижних конечностей
На сегодняшний день в России основным оперативным вмешательством для лечения облитерирующего атеросклероза является ампутация бедра, хотя давно существуют альтернативные методы (шунтирование, ангиопластика, удаление тромбов). Для устранения критической ишемии необходимо доставить артериальную кровь в ткани. Этой цели можно достигнуть тремя способами:
- Обойти закупоренные участки артерий с помощью обходного шунта. Шунт – это трубка, которая подшивается к сосуду выше места закупорки и ниже него. Закупоренный атеросклеротическими бляшками участок сосуда обходится и кровь проводится к нижележащим отделам конечности. Шунт это искусственный сосуд, который создается из собственных тканей организма (собственная вена пациента) или из специального искусственного материала (сосудистый протез). Лучше всегда использовать собственную вену, так как она служит значительно дольше искусственного сосуда. Используются подкожные вены ног или рук.
- Восстановить проходимость закупоренного сосуда. Это возможно с помощью эндоваскулярной хирургии. Специальные проводники аккуратно проводятся через закрытые участки сосудов. Затем по этому проводнику, как по струне проводятся специальные баллоны, которые раздвигают холестериновые бляшки, а потом в восстановленный просвет сосуда устанавливается специальная металлическая сетка – стент. Эта сетка поддерживает проходимость восстановленного участка сосуда. После этого кровь движется через артерию и доставляет кислород к тканям.
- Иногда приходится выполнять комбинированное гибридное вмешательство. Часть закупоренных сосудов обходится шунтом, но для того чтобы из него кровь хорошо оттекала в пораженные ткани выполняется ангиопластика ниже шунта. Такие операции увеличивают шансы на успех восстановительной сосудистой операции.
Стенозирующий, нестенозирующий атеросклероз — лечение артерий нижних конечностей

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Сегодня отмечается большое число пациентов, страдающих от стенозирующего атеросклероза. Причем количество их растет вследствие отсутствия базового знания причин, симптоматики и основных способов лечения данной болезни. Крайне важно своевременно обращаться к сосудистому хирургу, чтобы начать ряд обследований и, как следствие, устранить заболевание в его начальной форме.
Разбор ключевых особенностей атеросклероза
Устанавливая данный диагноз, квалифицированный врач видит признак наличия холестерина в крови. Если его уровень превышает норму, происходит отложение: вещество остаётся на стенках каждого крупного и мелкого сосуда. При этом возникает скопление так называемых «бляшек». Данные атеросклеротические элементы, когда их содержание чрезмерное, перекрывают артериальный сосудистый просвет, затрудняя кровоток вплоть до полного блокирования, при котором питание в органы и ткани не поступает.
Внимание! Человеческий организм не способен самостоятельно справиться с таким образованием. Столкнувшись с первыми симптомами, следует произвести общее (базовое) лечение — от понижения числа холестериновых частиц типовыми препаратами до нестандартных методов (любое народное средство). Если положительного результата не получено, больному однозначно необходимо проблему лечить, во избежание осложнений при активном блокировании артерий ног.
Если сужение сосудистого канала не превышает 50%, диагностируется нестенозирующий атеросклероз сосудов ног, в ином случае, вырисовывается клиническая картина со стенозом сосудистых каналов.
Возникновение патологии
Основную проблему неспециалисты видят в возрасте тех людей, которые подверглись закупорке сосудов нижних конечностей. Однако имеются и другие факторы, провоцирующие её развитие:
- Вредные привычки, в частности, алкоголь и курение. В первую очередь, алкоголь виноват в повышенном холестериновом составе. Никотин, в свою очередь, усугубляет поражение, т.к. приводит к сосудистым спазмам.
- Различные формы гипертонии. При значительном давлении артериальные сосудистые каналы имеют худшую пропускную способность, что в определенной степени влияет на уменьшение их диаметра.
- Неправильное питание. Чрезмерное употребление жирных (холестериновых) продуктов, в частности фаст-фуда, не укладывается в здоровый образ жизни и, как следствие, влечет за собой появление описываемой проблемы.
- Стрессы, перевозбуждение, нервные срывы. К своему здоровью следует относиться со всей ответственностью, исключая постоянное напряжение кровеносной системы.
- Травмы и переохлаждение. Механические повреждения и воздействие низких температур также являются первопричиной патологических изменений на определенных участках сосудистых каналов.
Стадии развития и симптоматика
Специалисты выделяют следующие формы недуга:
- Проявление ярко выраженных ножных болей после тяжелых (интенсивных) физических нагрузок. Процесс может прогрессировать несколько лет. В симптоматику этого этапа входит: хромота при ходьбе (не связана с механическими дефектами), «охлаждение» стоп и состояние, схожее с «мурашками» на «отсиженной» части тела, пигментированная кожа пальцев (от бледно-розовой до красной).
- Выраженный болевой дискомфорт в ножной части становится серьезной проблемой для человека. Через каждые 200-300 метров он говорит себе: «Стоп!». Выраженная усталость одной из конечностей, а также ишемия (нарушения пульса в этой части тела).
- Когда вторая форма ухудшается, проходимое расстояние сокращается до 50 метров. Мраморный цвет кожного покрова, выпадение волос, болевые ощущения даже при отсутствии нагрузки, а также минимально прослеживаемый кровоток (для исследования назначается УЗИ или ангиографический рентген).
- Длительное отсутствие лечебного воздействия развивает на кожных покровах серьезные нарушения, вплоть до трофических язв. Помимо этого, наблюдается высокая температура тела, а кровеносный поток практически не проходит (в худшей форме происходит работа лишь малой части капилляров, близких к верхней половине туловища). Появляются болевые ощущения головного отдела, а также головокружение и тошнота.
Финальная форма ведёт к инсульту или инфаркту, а для ног худшим прогнозом является гангрена, устраняемая только путём полной ампутации конечности.
Стоит отметить, что сахарный диабет является серьезным фактором для ускоренного перехода к худшим этапам атеросклероза.
Возможное лечебное воздействие
Первичная форма является самой простой, а потому может излечиваться как медикаментозно, так и пересмотром формата своей жизнедеятельности:
- отменить любые вредные привычки;
- работать с весом (лечебная диета с полноценным набором витаминов и минералов, а не голодание);
- исключить частое механическое и температурное воздействие (физкультура для поддержания тонуса не является чрезмерной нагрузкой).
Таким образом, можно не только гарантировать себе улучшение самочувствия, но и обзавестись подтянутым внешним видом.
Различные формы терапии связаны с применением следующих разновидностей медикаментов:
- для улучшения реологических свойств;
- дезагреганты — защита от тромбов;
- спазмолитики — улучшают циркуляцию кровеносного потока по всему телу;
- антикоагулянты — предотвращают переход из третьей формы в четвертую.
Однако, даже после улучшения состояния останавливаться нельзя: обязательно должна производиться профилактика в рамках обозначенного специалистом режима.
Если же назначенные методики не способствуют улучшению, то прибегают к хирургическим процедурам. Возможны следующие операции:
- прокол сосудистой оболочки со вставкой расширяющего стена;
- удаление сосудистой оболочки (внутренней части), где находится бляшка;
- наконец, шунтирование — создание обходного сосудистого канала с использованием собственного материала (к примеру, участка вены) или искусственного (шунта).
Ранее упомянутая процедура ампутации также относиться к операбельной методике (крайняя мера).
К альтернативной медицине стоит обращаться лишь на ранних этапах недуга, т.к. длительное облегчение и полное излечение предложенные нетрадиционные методики не обеспечат. Прибегнуть к любой из них можно только после консультации со специалистом. Так, к примеру, травы и прочие растительные компоненты помогут позаботиться о ненормированном давлении, если приём медикаментов противопоказан.
Обращение в Центр эндоваскулярной хирургии
Естественно, прочтением одной статьи не излечить заболевания, которое формируется в человеческом теле годами. Мы предлагаем прибегнуть к помощи нашей медицинской организации. От наличия квалифицированных специалистов, технической оснащенности и других положительных качеств заведения зависят следующие возможности:
- оперативно производится любой анализ;
- проведенная диагностика гарантированно позволяет назначить лечебный курс;
- наличие профессионалов и техники для специфических исследований, в частности, проводится ангиография (введение в аорту веществ, дающих контрастный оттенок на рентгеновском снимке, что эффективнее УЗИ кровеносной системы).
Мы уважаем права каждого клиента, обеспечивая индивидуальное обслуживание, конфиденциальность, а также удовлетворяя потребности обратившихся.
Подробнее ознакомиться с деятельностью нашего заведения поможет детальная карта сайта. Отзывы ранее обращавшихся к нам пациентов позволят оценить нашу компетентность и подготовленность к проблемам различного характера. По результатам лечебного курса или разового посещения вы можете оставить свой комментарий на страницах ресурса. Благодарим за обращение в «Центр эндоваскулярной хирургии»!
О стенозирующем атеросклерозе артерий
 Определение
Определение
Стенозирующий атеросклероз – форма атеросклероза, которая сопровождается закупоркой сосудистого просвета атеросклеротической бляшкой более, чем на 50%. Стенозирующий атеросклероз сосудов приводит к нарушениям кровообращения в органах и тканях.
Отличие стенозирующего и нестенозирующего атеросклероза
Атеросклероз – хроническое заболевание сосудов, которое развивается с возрастом, причем ему подвержены все люди. На начальной стадии бляшки в сосудах имеют небольшие размеры, но если они не перекрывают сосуд более, чем на половину, это состояние называется нестенозирующим атеросклерозом. При этом признаки атеросклероза попросту отсутствуют, а человек чувствует себя отлично. По мере роста холестериновой бляшки перекрывается сосудистый просвет – возникают стенозы артерий. При этом органы, лишенные привычного количества кислорода и питательных веществ, страдают от ишемии. Это объясняет, почему диагноз “стенозирующий атеросклероз” встречается преимущественно у людей старшего и пожилого возраста.
Последствия
Среди причин, провоцирующих различные болезни сосудов ног, сердца, головного мозга, стенозирующий атеросклероз занимает лидирующую позицию.
Если поражаются коронарные сосуды, возникают симптомы ишемии сердца. Ишемическая болезнь сердца дает о себе знать загрудинными болями, одышкой при физической нагрузке. Такой диагноз заканчивается инфарктами миокарда. Ежегодно из-за атеросклероза сосудов сердца в кардиологические больницы в Москве поступают тысячи людей.
Когда стенозирующий атеросклероз поражает артерии сосудистого бассейна ног, возникает облитерирующий атеросклероз нижних конечностей – заболевание, которое грозит инвалидностью и ампутацией конечности.
Если происходит сужение сосудов шеи и закупорены артерии, снабжающие кровью головной мозг (БЦА – брахиоцефальные артерии), стенозы на поврежденном участке приводят к ишемии мозга и инсульту. Подробнее о стенозирующем атеросклерозе брахиоцефальных артерий и его последствиях читайте в следующей публикации.
Факторы риска
Помимо уже упомянутых нами возрастных изменений состояния сосудов, причиной атеросклероза становятся факторы, связанные с привычками и образом жизни человека. Курение, злоупотребление алкоголем или жирной пищей увеличивают риск развития атеросклероза. Никотин вызывает спазмы сосудов, а алкоголь и вредная пища повышают уровень холестерина, который и способствует образованию атеросклеротических бляшек. В группе риска находятся люди, которые ведут малоподвижный образ жизни. Среди причин ишемической болезни сердца и других сосудистых заболеваний отмечают также наследственную предрасположенность.
Симптомы
Симптомы стенозирующего атеросклероза будут зависеть от места локализации, то есть от того, какие именно сосуды поражены.
При атеросклерозе артерий нижних конечностей возникает похолодание, онемение или покалывание, неприятные ощущения в мышцах. В последствие эти незначительные проявления перерастают в перемежающуюся хромоту при ходьбе и сильные боли. О симптомах атеросклероза сосудов ног мы писали здесь.
Когда стенозирующий атеросклероз поражает артерии сердца, у больного наблюдается стенокардия. Срочно вызывайте скорую помощь, если приступ длится более 15 минут и не проходит в состоянии покоя и после приема нитроглицерина. Все это является симптомами острой коронарной недостаточности, при которой пациента срочно госпитализируют.
При атеросклерозе сонных артерий, которые питают кровью головной мозг, наблюдаются головные боли, периодическая слепота, нарушения речи, потеря чувствительности половины лица и конечностей и другие проявления мозговой недостаточности. При этом симптомы атеросклероза сонных артерий развиваются стремительно и напоминают признаки инсульта.
Лечение
Своевременная диагностика и лечение атеросклероза помогут избежать опасных осложнений. В зависимости от степени поражения сосуда и его расположения пациенту назначают медикаментозное лечение или хирургическое вмешательство.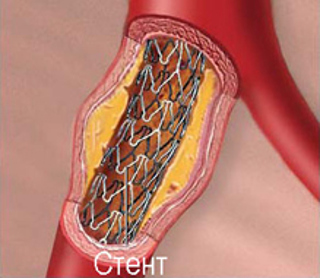
Замедляют развитие болезни и улучшают состояние сосудов препараты, которые снижают уровень холестерина, препятствуют образованию тромбов, снижают артериальное давление. Для лечения стенокардии и ИБС назначают бета-блокаторы.
К хирургическим методам лечения стенозирующего атеросклероза относят такие операции:
Каротидную эндартеректомию – она выполняется при лечении стеноза сонных артерий.
Шунтирование – открытая операция, при которой пораженная артерия заменяется другим сосудом или искусственным протезом. Метод подходит при значительной степени закупорки сосуда.
Ангиопластика и стентирование. Это малотравматичный способ лечения стеноза сосудов, который относится к эндоваскулярной хирургии. Суть метода заключается в том, что воздействие на стенозированный участок происходит без разрезов через небольшой прокол в сосуде ноги или руки. Хирурги проводят операцию под контролем ренгеновского аппарата. Сегодня эндоваскулярные операции по установке стентов считаются наиболее эффективным и безопасным хирургическим методом лечения атеросклероза.
Атеросклероз сосудов нижних конечностей
Наиболее часто в патологический процесс вовлекаются подколенная, бедренная и большеберцовая артерии.
ОА артерий нижних конечностей находится на первом месте среди заболеваний периферических артерий атеросклеротического генеза. По литературным данным облитерирующие заболевания артерий составляют около 16% всех сосудистых заболеваний Источник:
Подрезенко Е.С. Влияние факторов
риска на развитие облитерирующего атеросклероза сосудов
нижних конечностей / Е.С. Подрезенко, С.С. Дунаевская // Здоровье – основа человеческого потенциала: проблемы
и пути их решения. – 2012. – С. 576-578. .
Симптомы атеросклероза сосудов ног
Развитие заболевания происходит постепенно и на первых этапах может себя ничем не выдавать. В дальнейшем у больного появляется болезненность в нижних конечностях, особенно при длительной ходьбе, чувство онемения стоп. На ногах ощущается снижение температуры, видна бледность и синюшность, возникают судороги. С течением времени у человека формируется перемежающаяся хромота и возникают трофические изменения в виде расслаивания ногтей и формирования язв на пальцах и пятках.
- при атеросклерозе больной может ощущать и наблюдать у себя следующее:
- мышечные боли в ногах, на поздних стадиях болят даже стопы, и боль нельзя снять обезболивающими;
- ограничение подвижности пораженной ноги;
- боль по ходу пораженной артерии – сначала при физических нагрузках, потом и в покое;
- перемежающаяся хромота – пройдя какое-то расстояние, человек вынужден встать и дать ногам отдохнуть, а потом он идет дальше до следующего приступа слабости;
- покалывание, онемение в области поражения;
- утолщение ногтей;
- выпадение или замедленный рост волос на ногах;
- побледнение при подъеме ног и резкое покраснение при опускании;
- быстрое замерзание ног;
- язвочки на коже;
- багровый цвет пальцев;
- отсутствие пульсации в пораженной артерии;
- участки потемнения на коже – признаки начала гангрены на запущенных стадиях;
- похолодание кожного покрова ноги;
- снижение массы и объема мышц бедер и голеней.
В начале заболевания, как правило, страдает одна конечность, затем процесс приобретает симметричность – это сигнал к тому, что поражены артерии уже с обеих сторон. При объективном осмотре отмечается отсутствие пульсации в подколенной ямке, на бедре и лодыжке.
Факторы риска
В основе развития ОА лежат следующие наиболее значимые факторы риска, степень влияния которых может быть различной Источники:
1. Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. – 2008. –
№ 1. – С. 3-8.
2. Подрезенко Е.С. Влияние факторов риска на развитие облитерирующего атеросклероза сосудов нижних конечностей /
Е.С. Подрезенко, С.С. Дунаевская // Здоровье – основа человеческого потенциала: проблемы и пути их решения. – 2012. – С. 576-578.
3. Фаттахов В.В. Облитерирующий атеросклероз нижних конечностей в практике поликлинического хирурга /
В. В. Фаттахов // Практическая медицина. – 2010. – № 2 (41). – С. 126-130. :
- мужской пол (мужчины болеют в 10 раз чаще);
- возраст (старше 40 лет);
- нерациональное питание;
- избыточный вес (ожирение);
- курение табака;
- гипокинезия (недостаточная двигательная активность);
- гипофункция щитовидной и половых желез;
- наследственность;
- некоторые сопутствующие заболевания (сахарный диабет, ишемическая болезнь сердца, нарушения сердечного ритма, липидного, углеводного обмена, гипертоническая болезнь);
- воздействие неблагоприятных факторов внешней среды.
Стадии развития атеросклероза нижних конечностей
Наиболее подробной является модифицированная классификация хронической артериальной недостаточности нижних конечностей (ХАННК), которая подробно учитывает явления критической ишемии конечности, что необходимо при определении тактики лечебных мероприятий.
| Стадия 1 | Боли в мышцах только при большой физической нагрузке (при ходьбе на расстояние более 1 км). Появляются начальные признаки стеноза – бледнеет кожа, приходит ощущение бегающих мурашек, кажется, что ногам всегда холодно, при ходьбе быстро наступает утомление, наблюдается избыточное потоотделение |
| Стадия 2А | Чувство усталости и скованности в области икроножных мышц, перемежающаяся хромота через 200-1000 м |
| Стадия 2Б | Перемежающаяся хромота менее чем через 200 м |
| Стадия 3А | Перемежающаяся хромота через несколько шагов лили боли в покое при возможности держать нижнюю конечность в горизонтальном положении дольше 2 ч |
| Стадия 3Б | Боль в покое, ишемический отек, невозможность держать нижнюю конечность в горизонтальном положении в течение 2 ч |
| Стадия 4А | Гангрена пальцев или части стопы с перспективой сохранения опорной функции конечности |
| Стадия 4Б | Обширные некротическое изменения конечности без возможности сохранения ее опорной функции |
Диагностика
Существует стандартная для данного заболевания диагностическая программа:
- УЗИ сосудов нижних конечностей (дуплексное и допплеровское сканирование);
- коагулограмма (определение свертывающей системы крови);
- определение уровня холестерина и ЛПНП в крови;
- артериография ног;
- установление пульсации на периферических артериях;
- МР-, МСКТ-ангиография.
По назначению врача могут проводиться МРТ и КТ с контрастом, реовазография.
Для своевременного установление диагноза атеросклероза сосудов нижних конечностей необходима консультация сосудистого хирурга или флеболога и ряд диагностических мероприятий.
В связи с системностью атеросклеротического процесса у больных ОА нижних конечностей часто встречается сочетанное поражение различных артериальных бассейнов, поэтому у таких больных неотъемлемой часть инструментальной диагностики служит исследование экстракраниальных и коронарных артерий. Выявление в них патологии может потребовать изменения тактики лечения или очередности выполнения хирургических вмешательств Источник:
Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. – 2008. –
№ 1. – С. 3-8. .
Лечение атеросклероза сосудов нижних конечностей
Подход к лечению определяется в зависимости от стадии заболевания и первостепенно заключается в выборе правильного режима. Необходимо придерживаться диеты с ограничением жаренной и жирной пищи, исключение курения и алкоголя, а также борьба с лишним весом. Больному следует соблюдать режим ходьбы и физической нагрузки, выбирать удобную и просторную обувь, обрабатывать даже мельчайшие травмы на коже нижних конечностей. Обязательным является лечение сопутствующих хронических заболеваний.
К медикаментозным методам относятся антикоагулянты, антитромбоцитарные препараты, средства улучшающие микроциркуляцию крови, сосудорасширяющие лекарства, физиотерапевтические процедуры.
В тяжелых случаях возможно возникновение необходимости хирургического лечения.
Атеросклероз: симптомы, диагностика, лечение
Атеросклероз – системное заболевание, при котором в первую очередь поражаются артерии. В стенке сосудов происходит отложение холестерина, вследствие чего образуются бляшки, препятствующие нормальному току крови.
Внутренние органы испытывают недостаток кислорода и питательных веществ, при медленном прогрессировании патологии их работа нарушается постепенно. В случае острого тромбоза с полным перекрытием кровотока возможно развитие тяжелых осложнений – инфаркта миокарда, инсульта, гангрены нижних конечностей и других опасных патологий.
Причины появления
Появление атеросклероза связано с нарушением обмена веществ в организме, дисбалансом липидов и избытком холестерина в крови. Важную роль играет и механическое повреждение стенки сосуда, способствующее атеросклеротическим отложениям и формированию бляшки в месте травмы.
Риск развития атеросклероза выше у мужчин в возрасте старше 45 лет, женщин после 55 лет или с ранним климаксом, а также среди лиц с семейной гиперхолестеринемией и отягощенной наследственностью, чьи родственники уже страдают данным заболеванием.
Способствуют ему и другие факторы:
- несбалансированный рацион с обилием жирной пищи;
- избыточная масса тела;
- курение;
- злоупотребление алкогольными напитками;
- малоподвижный образ жизни;
- сердечно-сосудистые заболевания – ИБС, артериальная гипертензия;
- эндокринные патологии, в частности сахарный диабет.
Классификация заболевания
Симптомы атеросклероза
Годами и даже десятилетиями заболевание может протекать без клинических проявлений. В дальнейшем наблюдаются признаки плохого кровоснабжения различных органов.
При атеросклерозе сердца пациента беспокоит «сжимающая» боль за грудиной при физической нагрузке – стенокардия напряжения, аритмия, ощущение сердцебиения, сопровождаемое одышкой, возможно развитие инфаркта миокарда.
В случае поражения брюшных сосудов могут присутствовать приступы боли в верхней и средней частях живота, которые сопровождаются повышенным газообразованием и запорами.
Атеросклероз артерий головного мозга проявляется в головокружении и кратковременных эпизодах потери сознания, шуме в ушах. При прогрессировании заболевания возможно развитие инсульта с его неврологической симптоматикой – головокружением, головной болью, нарушением координации и дезориентацией, онемением или слабостью мышц лица, руки или ноги одной стороны тела, внезапными нарушениями речи, зрительными расстройствами, продолжительным бессознательным состоянием.
Тромбоз сосудов нижних конечностей может приводить к онемению и изменению цвета кожи ног, ощущению ползания мурашек, болям в мышцах при ходьбе – «перемежающейся хромоте». В дальнейшем кожа становится тонкой и сухой, шелушится, ногти утолщаются, образуются трудно заживающие трофические язвы, появляются частые судороги.
Главный симптом поражения почечных артерий – неконтролируемое повышение кровяного давления, ведущее к устойчивой в отношении медикаментозных препаратов гипертензии.
Диагностика атеросклероза
Постановка диагноза основана преимущественно на результатах лабораторных анализов и данных инструментальных методов исследования. Беседа с пациентом лишь позволяет выявить факторы риска развития заболеваний и в совокупности с осмотром, а также консультацией других специалистов предположить, какие органы уже пострадали от заболевания.
Диагностика атеросклероза обязательно включает:
- Биохимический анализ крови. На высокую предрасположенность к развитию заболевания указывают такие изменения, как повышение концентрации общего холестерина, триглицеридов, липопротеинов низкой и очень низкой плотности, уменьшение количества липопротеинов высокой плотности. К инновационным факторам риска атеросклероза относятся С-реактивный белок (СРБ), аполипопротеины А1 (апоА1) и B-100 (апоВ), некоторые полиморфизмы генов эндотелиальной синтазы (NOS3G894T, NOS3T(-786)C) и факторов свертывания крови FV и FII.
В стандартный перечень лабораторных исследований также входят общий клинический анализ крови и общий анализ мочи. Дополнительно, с целью дифференциальной диагностики, могут быть рекомендованы анализы крови на уровень фибриногена, гомоцистеина, антитела к кардиолипину (IgG и IgM), волчаночный антикоагулянт.
Для визуализации атеросклеротических бляшек по показаниям применяется ангиография – рентгенологическое исследование с введением контрастного вещества. В случае подготовки к операции на сосудах сердца выполняется коронароангиография.
«Золотым стандартом» диагностики патологических изменений в артериях головного мозга и паренхиматозных органов считается спиральная компьютерная томография с контрастированием.
Часто таким больным рекомендована консультация офтальмолога. При офтальмоскопии глазного дна определяются признаки атеросклеротического поражения мелких ретинальных сосудов.
Лечение
Лечение атеросклероза начинается с коррекции рациона питания и изменения образа жизни. Всем пациентам рекомендованы снижение массы тела, умеренные физические нагрузки, отказ от курения и алкоголя.
Часто причиной атеросклероза служит алиментарный фактор, поэтому соблюдение диеты играет очень важную роль. Для снижения концентрации холестерина в крови важно избегать мясных бульонов, жирной, соленой, копченой пищи, полуфабрикатов, пряных, острых, жареных блюд, ограничить потребление поваренной соли.
К запрещенным продуктам относятся:
- сахар;
- кондитерские изделия, сладости;
- майонез, томатный и прочие магазинные соусы;
- хлебобулочные изделия из пшеничной муки;
- субпродукты;
- сладкие газированные напитки;
- соки и нектары промышленного производства;
- какао;
- консервы из мяса и рыбы;
- сухофрукты с высоким содержанием сахаров;
- крепкий кофе и чай.
Рекомендуется дробное пятиразовое питание, включение в рацион достаточного количества клетчатки, белка (нежирные сорта мяса и рыбы, обезжиренный творог), свежих овощей (кроме картофеля), фруктов, кисломолочных продуктов.
Медикаментозная терапия направлена на:
- снижение синтеза холестерина (статины, фибраты);
- уменьшение всасывания жиров из пищи (ингибиторы абсорбции холестерина, секвестранты желчных кислот);
- предупреждение тромбоэмболических осложнений (антиагреганты);
- облегчение симптомов атеросклероза (обезболивающие средства, спазмолитики).
Для определения показаний к хирургическому лечению определяется степень нарушения тока крови в сосуде. Перекрытие его просвета менее 50% считается гемодинамически незначимым, при стенозе в 50-70% обычно проводится только терапия медикаментами. Исправление обтурации артерии хирургическим путем необходимо выполнять при третьей стадии атеросклероза и сужении просвета более 70%.
Существуют два основных вида оперативного вмешательства:
- Баллонная ангиопластика. Внутри пораженного сосуда раздувается баллон, при этом атеросклеротическая бляшка сплющивается и равномерно распределяется по стенке артерии. По окончании манипуляции устройство извлекают.
- Стентирование артерий. Во время операции вводится и раскрывается в области сужения тонкий решетчатый цилиндр. Он также прижимает бляшку, но остается в просвете сосуда, постепенно врастая в его эндотелий.
Осложнения
Атеросклероз нижних конечностей опасен развитием гангрены, атрофии мышц, тромбоэмболией сосудов жизненно-важных органов в случае отрыва бляшки.
Кардиальные осложнения при поражении коронарных сосудов включают инфаркт миокарда, очаговую дистрофию сердечной мышцы, миокардиосклероз, коронаросклероз.
При обтурации мезентериальных артерий возможны явления ишемического колита и гангрены кишечника, а почечных – вторичной артериальной гипертензии. Церебральные последствия включают геморрагический и ишемический инсульт, транзиторные ишемические атаки, атеросклеротическое слабоумие.
Опасность для жизни пациента представляет аневризма аорты, разрыв которой в большинстве случаев заканчивается летальным исходом.
Профилактика атеросклероза
Пациентам, имеющим отягощенную наследственность и возрастную предрасположенность, рекомендуется скрининговое обследование для определения риска развития сердечно-сосудистой патологии. Оно нацелено на обнаружение лабораторных и генетических маркеров заболевания.
Профилактика атеросклероза включает контроль веса, правильное питание, достаточную физическую активность, отказ от вредных привычек, своевременное лечение хронических болезней.
Атеросклероз сосудов нижних конечностей — симптомы, лечение, профилактика
Атеросклероз сосудов нижних конечностей чаще всего встречается у людей старше 50 лет. Он развивается медленно и на ранних стадиях редко имеет симптомы. Однако без лечения заболевание приводит к тяжелым последствиям — перемежающейся хромоте, тромбозу и даже гангрене.

- Симптомы болезни
- Стадии атеросклероза
- Причины атеросклероза сосудов ног
- Диагностика
- Лечение
Атеросклероз сосудов нижних конечностей — это заболевание, которое сопровождается образованием атеросклеротических бляшек на сосудистых стенках, что приводит к нарушению кровотока и ухудшению трофики тканей. Просвет артерии может сужаться вплоть до полного его закрытия, из-за чего появляется болезненная симптоматика и трофические расстройства.
На начальных стадиях симптомы атеросклероза сосудов ног следующие:
- боли в бедрах, голени и стопах не только после ходьбы, но и в состоянии покоя;
- ослабление или исчезновение пульса в паху, подколенной ямке;
- быстрая утомляемость ног;
- изменение цвета кожи на пальцах и стопах;
- онемение нижних конечностей, покалывание, жжение, зуд;
- медленное заживление ран, трещин;
- похолодание или побледнение стоп.
Чем более выражено нарушение кровообращения, тем тяжелее клиническая картина. Боли при ходьбе настолько сильные, что человеку приходится останавливаться, чтобы отдохнуть. Появляются трофические язвы, выпадают волосы в области голени. Самым тяжелым осложнением атеросклероза, которое возникает на последних стадиях, является некроз тканей (гангрена).
Чтобы избежать появления некротических изменений, необходимо лечить патологию при первых признаках.
Клиническая картина зависит от стадии развития заболевания:
- I стадия. Боль и тяжесть в ногах появляются только после физических нагрузок или ходьбы. Просвет артерии немного сужается, поэтому могут возникать первые признаки стеноза. К ним относится бледность кожи, похолодание конечностей, избыточное потоотделение во время движения. Несмотря на болезненную симптоматику, человек может преодолевать достаточно длинные дистанции.
- II стадия. Уже после прохождения 200-1000 м человек ощущает усталость и боль в ногах, скованность в икроножных мышцах.
- III стадия. Менее чем через 200 м у человека появляется перемежающаяся хромота — это схваткообразная боль, возникающая во время ходьбы и исчезающая в состоянии покоя. Причина ее возникновения — недостаточное кровоснабжение мышц.
- IV стадия. Появляются некротические изменения, которые могут быть обширными или локальными.
Причины атеросклероза сосудов ног
Заболевание многофакторное, то есть нет единой причины его появления. К факторам, которые повышают вероятность его развития относится:
- возраст старше 50 лет;
- избыточный вес;
- вредные привычки;
- работа, связанная с повышенными нагрузками на ноги;
- неправильное питание, злоупотребление продуктами, которые содержат высокую концентрацию «плохого» холестерина;
- сахарный диабет;
- заболевания щитовидной железы;
- нарушение липидного или углеводного обмена;
- малоподвижный образ жизни;
- гипертония;
- хронический стресс;
- генетическая предрасположенность.
Атеросклероз чаще встречается у мужчин, вероятна как острая, так и хроническая форма.
При появлении первых признаков атеросклероза нужно обратиться к ангиологу или сосудистому хирургу. Если такой возможности нет, нужна консультация хотя-бы терапевта. Доктор проводит осмотр и пальпацию конечностей, обязательно измеряет давление и пульс.
Чтобы оценить тяжесть течения патологии, назначает дополнительное обследование, которое включает:
- Биохимический анализ крови. В частности, требуется липидограмма, которая позволяет определить уровень холестерина.
- Коагулограмма. Показывает состояние свертывающей системы крови, вероятность тромбоза и кровотечения.
- Анализ крови на сахар. Назначают при подозрении на сахарный диабет.
- Нагрузочные тесты. Позволяют оценить состояние сосудистой системы при физических нагрузках, например, во время бега на беговой дорожке.
- Дуплексное сканирование артерий нижних конечностей. Показывает не только нарушение кровотока, но также изменения в стенках сосудов, то есть позволяет увидеть атеросклеротические бляшки.
- Допплерография сосудов нижних конечностей (УЗДГ). Проводится для оценки скорости и характера кровотока, давления крови, проходимости артерий.
- КТ ангиография. Относится к рентгенологическим методам исследования сосудов нижних конечностей, предполагает внутривенное введение контрастного вещества. Показывает обструкцию, аневризму, атеросклероз и другие патологии.
Комплексная диагностика позволяет установить проблему и ее причину, что значительно повышает шансы на выздоровление. При составлении программы диагностических процедур доктор обязательно принимает в учет сопутствующие заболевания.
На ранних стадиях эффективно медикаментозное лечение. Оно направлено на профилактику прогрессирования болезни и устранение существующих симптомов.
Для улучшения кровообращения, состава крови, снижения концентрации холестерина назначают следующие препараты:
- антикоагулянты — снижают активность свертывающей системы, препятствуют образованию тромбов;
- антиагреганты — препятствуют формированию тромбов, влияют на факторы свертывания;
- ангиопротекторы — уменьшают проницаемость сосудов, нормализуют микроциркуляцию крови, метаболические процессы в сосудистой стенке;
- сосудорасширяющие лекарства — действуют на мышцы стенок кровеносных сосудов, снижают их тонус, то есть снимают спазм, чем нормализуют кровоток;
- статины — снижают уровень «плохого» холестерина;
- производные никотиновой кислоты — нормализуют трофику тканей, предупреждают осложнения атеросклероза;
- препараты, снижающие высокое артериальное давление;
- поливитаминные комплексы.
Медикаменты — основа лечения атеросклероза сосудов ног. Однако их применения недостаточно, чтобы избавиться от заболевания, особенно на 2, 3 или 4 стадиях.
Медикаментозную терапию дополняют физиотерапевтическими процедурами. Обязательно нужно соблюдать следующие рекомендации:
- контролировать артериальное давление, не допускать гипертонических кризов;
- поддерживать нормальный уровень сахара в крови;
- избавиться от вредных привычек и лишнего веса;
- соблюдать диету, назначенную врачом;
- вести активный образ жизни, выполнять комплекс упражнений ЛФК;
- вылечить сопутствующие заболевания, которые негативно влияют на состояние сосудистой системы;
- носить удобную обувь, не находиться продолжительное время в положении стоя;
- не переохлаждать ноги.
На последних стадиях атеросклероза просвет сосуда существенно сужен, кровообращение невозможно нормализовать с помощью медикаментов, поэтому требуется операция. Вид вмешательства выбирает сосудистый хирург. Это может быть баллонная дилатация, стентирование, шунтирование сосуда, ангиопластика и другие вмешательства.
Если у пациента повышен уровень холестерина или сахара в крови, есть сопутствующие заболевания сердечно-сосудистой или кроветворной системы, он ведет нездоровый образ жизни, необходимо 2 раза в год посещать терапевта и проходить профилактические обследования.

 Факторы риска атеросклероза нижних конечностей
Факторы риска атеросклероза нижних конечностей Клинические формы атеросклероза
Клинические формы атеросклероза Симптомы атеросклероза сосудов нижних конечностей и их лечение
Симптомы атеросклероза сосудов нижних конечностей и их лечение Течение атеросклероза нижних конечностей
Течение атеросклероза нижних конечностей Симптоматика осложненного атеросклероза сосудов ног
Симптоматика осложненного атеросклероза сосудов ног Основные принципы хирургического вмешательства на сосудах нижних конечностей
Основные принципы хирургического вмешательства на сосудах нижних конечностей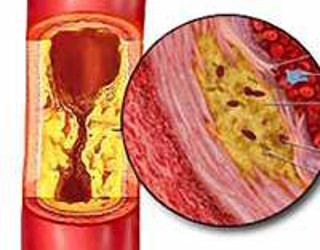 Определение
Определение