Ишемический спинальный инсульт. Клиника заболевания
Спинальный ишемический инсульт – это острое нарушение спинномозгового кровообращения вследствие сдавления, закупорки или иного поражения спинальной артерии с последующим развитием размягчения и образованием полости в области образования новых кровеносных сосудов. Ишемическим инсультом спинного мозга чаще болеют женщины. Это довольно редкая патология, поскольку закупорка единичной артерии спинного мозга в большинстве случаев не приводит к развитию спинального инсульта в силу выраженности коллатерального кровообращения и множества анастомозов между артериями. В Юсуповской больнице созданы все условия для успешного лечения пациентов со спинальным инсультом.
Оснащённость клиники неврологии современной аппаратурой позволяет врачам и реабилитологам применять инновационные методы лечения. Неврологи после комплексного обследования пациента составляют индивидуальные схемы терапии наиболее эффективными препаратами. В клинику неврологии пациентов со спинальным инсультом, независимо от степени тяжести, принимают круглосуточно.
Проявления спинального инсульта
Спинальный инсульт проявляется внезапной болью в спине в сочетании с симптомами поражения спинного мозга в течение часа. В зависимости от места закупорки сосуда развиваются симптомы поражения по типу сегментарного или поперечного поражения спинного мозга. Наиболее подверженным к ишемическому инсульту является нижне-грудной отдел спинного мозга.
В зависимости от локализации очага ишемии у пациентов, страдающих инсультом спинного мозга, неврологи выявляют следующие симптомы:
- паралич двух одноимённых или четырёх конечностей;
- боль (в 80% случаев);
- нарушения чувствительности;
- тазовые расстройства.
Спинальный инсульт проявляется несколькими синдромами:
- синдром Преображенского отличается утратой болевой и температурной чувствительности, нарушением работы органов тазовой области, параличом конечностей. При локализации очага ишемии в шейном отделе позвоночника определяется вялый полный или частичный паралич рук и спастический паралич или парез ног. Инсульт грудных отделов позвоночника характеризуется спастическим парезом нижних конечностей, а инсульт поясничной области – вялым неполным параличом ног. При инсульте крестцово-поясничного отдела исчезают рефлексы, происходит задержка кала и мочи;
- синдром ишемической передней полиомиелопатии отмечается при частичном поражении передней части спинного мозга. Развивается парез рук или ног, с частичной атрофией или исчезновением рефлексов мышц;
- синдром центромидулярной ишемии проявляется мозжечковой атаксией (нарушением координации движений, не связанным с мышечной слабостью), парезом конечностей, проводниковым ослаблением чувствительности в двух одноимённых конечностях;
- синдром бокового амиотрофического склероза развивается при наличии очага ишемии в верхнем отделе спинного мозга. Проявляется слабостью в верхних отделах рук и ног, атрофией некоторых мышц кистей, усилением рефлексов;
- синдром ишемии поперечника спинного мозга появляется вследствие закупорки радикуломедуллярной артерии. Он распространяется на грудные, шейные и спинные отделы позвоночника, в зависимости от степени поражения.
Диагностика ишемического инсульта спинного мозга
В момент поступления пациента с подозрением ишемического инсульта спинного мозга неврологи Юсуповской больницы проводят тщательный неврологический осмотр и проверяют гемодинамику (движение крови по сосудам). Затем врачи назначают следующие лабораторные исследования:
- общий анализ крови;
- скорость оседания эритроцитов;
- биохимию крови (сахар, липиды и холестерин, креатинин, белковые фракции);
- электролиты крови;
- коагулограмму.
На современной аппаратуре ведущих европейских, американских и японских фирм проводят следующие инструментальные исследования:
- магнитно-резонансную томографию спинного мозга;
- КТ ангиографию или МРТ ангиографию;
- дуплексное сканирование брахиоцефальных сосудов;
- ЭХО-КГ;
- определение клеток, уровня глюкозы и белка, олигоклональных антител к вирусу герпес в спинномозговой жидкости, полученной путём спинномозговой пункции;
- электрокардиографию;
- рентгенографию лёгких.
В Юсуповской больнице врачи в первую очередь проводят пациентам со спинальным инсультом магнитно-резонансную томографию. Компьютерная томография необходима для того чтобы определить расположение очага ишемии, исключить объёмные образования спинного мозга. Её используют в тех случаях, когда невозможно провести магнитно-резонансную томографию. Диффузионно-взвешенное МРТ считается более чувствительным в диагностике спинного ишемического инсульта в течение первых часов инфаркта спинного мозга. При наличии показаний выполняют ангиографию артерии спинного мозга.
Ишемический спинальный инсульт. Лечение
Неврологии Юсуповской больницы проводят терапию ишемического инсульта спинного мозга по нескольким направлениям: улучшение местного кровообращения, увеличение объёма и скорости кровотока, избавление от нарушающего кровоток процесса. Пациентам назначают венотонизирующие, сосудорасширяющие, противоотёчные средства, препараты, улучшающие функцию сердечно-сосудистой системы. Если инсульт развился вследствие тромбоэмболии, пациенту назначают антикоагулянты.
При компрессии сосудов стараются избавиться от сдавливания. Пациентам назначают ношение ортопедического корсета, рекомендуют спать на жёсткой постели, делают массаж и применяют кинезотерапию, делают физиотерапевтические процедуры. При отсутствии эффекта в клиниках-партнёрах Юсуповской больницы нейрохирурги выполняют оперативное вмешательство.
Особое внимание врачи Юсуповской больницы уделяют профилактике вторичных осложнений (предотвращению образования тромбов, пролежней, инфекционных заболеваний) и реабилитационному восстановительному лечению. Для того чтобы снизить риск инфаркта миокарда, повторных инсультов и летальных исходов используют аспирин в комбинации с клопидогрелом.
Специалисты клиники реабилитации для восстановления двигательной функции применяют следующие современные методики:
- механические и роботизированные тренажёры;
- аппарат экзарта;
- вертикализатор;
- подвесную систему для снижения нагрузки на опорно-двигательный аппарат, аналогично бассейну.
Профессиональные реабилитологи Юсуповской больницы владеют новейшими методами массажа и ЛФК, а также множеством сопутствующих методик (магнитотерапия и лазеротерапия, иглорефлексотерапия). Для лечения ишемического инсульта спинного мозга применяют следующие инновационные восстановительные технологии:
- Voita-терапию – целенаправленное давление на определённые зоны тела пациента, который находится в разных положениях (на животе, боку или спине);
- PNF терапию, позволяющую восстановить функциональные связи между центральной нервной системой, которая руководит двигательным актом, и периферическими мышцами, осуществляющими движение;
- кинезиотейпирование – основано на использовании эластичных растягивающихся пластырей, которые наклеивают на кожу. Пластырь воздействует на кожу, мышцы, фасции, связки и сухожилия;
- концепцию Маллиган, представляющую собой инновационный метод мануальной терапии, который используют для восстановления двигательных функций. Его основным принципом является «мобилизация с помощью движения»;
- Бобат-терапию, подавляющую патологические двигательные модели и стимулирующую развитие нормальных, правильных движений.
После ишемического инсульта спинного мозга пройти реабилитацию в можно в Юсуповской больнице. Позвоните по телефону и вас запишут на приём к неврологу. Врач проведёт обследование, назначит необходимое лечение. Специалисты клиники реабилитации составят индивидуальную программу восстановления нарушенных функций с помощью инновационных методик.
Спинальный инсульт
Спинальный инсульт — острое нарушение спинномозгового кровообращения с развитием ишемии/кровоизлияния. Проявляется остро возникающими двигательными нарушениями центрального и периферического типа, снижением различных видов чувствительности, расстройством функции тазовых органов. Диагноз устанавливается на основании клинических данных, результатов томографии, ангиографии, анализа цереброспинальной жидкости, электронейромиографии. Консервативная терапия проводится дифференцированно в соответствии с видом инсульта. Для удаления тромба, аневризмы, восстановления целостности сосуда требуется хирургическое вмешательство.
- Причины спинального инсульта
- Патогенез
- Классификация
- Симптомы спинального инсульта
- Осложнения
- Диагностика
- Лечение спинального инсульта
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Спинальный (спинномозговой) инсульт встречается значительно реже расстройств церебрального кровообращения. Причина становится понятной с учетом соотношения масс спинного и головного мозга, которое составляет примерно 1:47. Среди всех острых нарушений гемодинамики ЦНС спинальный инсульт встречается в 1-1,5% случаев. Наиболее часто заболевание диагностируется в возрастном периоде 30-70 лет. Лица мужского и женского пола страдают одинаково часто. Подавляющее большинство инсультов спинного мозга носят ишемический характер. Наибольшее число поражений приходится на поясничные, нижние грудные спинномозговые сегменты.

Причины спинального инсульта
Основными причинами острого расстройства спинномозгового кровообращения являются тромбоэмболия, сдавление, продолжительный спазм, разрыв обеспечивающих спинальное кровоснабжение сосудов. Провоцирующие сосудистую катастрофу этиофакторы многочисленны и разнообразны. Многогранность этиологии послужила поводом к разделению вызывающих спинальный инсульт факторов на две основные группы.
Первичные сосудистые поражения:
- Аномалии спинномозговых сосудов:артериовенозные мальформации, аневризмы, перегибы. Встречаются достаточно редко. Создают замедляющие кровоток препятствия. Истончение сосудистой стенки в области аневризмы, мальформации провоцирует ее разрыв с развитием геморрагического инсульта.
- Изменения сосудистой стенки:атеросклероз, амилоидоз, варикозное расширение вен, васкулит. Атеросклероз аорты и спинальных артерий является наиболее частой причиной ишемического спинального инсульта. Нарушение кровоснабжения происходит вследствие уменьшения просвета артерий из-за образующихся атеросклеротических бляшек, закупорки сосудов оторвавшимися от бляшки массами.
- Повреждения сосудов. Разрыв сосуда возможен при позвоночно-спинномозговой травме, повреждении сосудистой стенки осколком вследствие перелома позвоночника. Крайне редко встречаются ятрогенные травмы, являющиеся осложнением люмбальной пункции, спинальной анестезии, оперативных вмешательств в области позвоночника.
Вторичные расстройства гемодинамики:
- Патология позвоночного столба: пороки развития позвоночника, остеохондроз, спондилит, межпозвоночная грыжа, спондилолистез. Изменение взаимного анатомического расположения структур позвоночного столба вследствие аномалии, смещения позвонков обуславливает сдавление спинальных сосудов. Остеофиты, грыжи диска также вызывают компрессию рядом расположенных сосудов.
- Опухоли спинного мозга и позвоночника. По мере роста новообразования давят на проходящие рядом сосуды, уменьшая их просвет. Злокачественные опухоли способны прорастать стенки сосудов, провоцировать их истончение, разрушение, приводящее к кровоизлиянию.
- Поражение спинальных оболочек: арахноидит, менингит. Воспалительный процесс переходит на спинномозговые сосуды. Васкулит приводит к повышенной проницаемости, нарушению эластичности, образованию тромботических отложений в области поражённого участка сосудистой стенки.
- Болезни крови: гемофилия, лейкемия, коагулопатии, тромбоцитемия. Сопровождаются нарушением реологических свойств крови, гемостатических механизмов. Геморрагический спинальный инсульт возникает вследствие кровоточивости при малейших сосудистых повреждениях, ишемический — вследствие повышенного тромбообразования.
Во многих случаях спинальный инсульт развивается в результате реализации сразу нескольких причин. Вероятность патологии увеличивается при наличии способствующих обстоятельств. Наиболее значимыми предрасполагающими факторами являются артериальная гипертензия, ожирение, гиперлипидемия, гиподинамия, курение.
Патогенез
Шейные, верхние грудные сегменты спинного мозга кровоснабжаются системой позвоночных артерий, берущих начало в подключичной артерии. Кровоснабжение с четвёртого грудного сегмента до крестцового отдела включительно осуществляется идущими от аорты межрёберными, поясничными, крестцовыми сосудами. Кровообращение в области конского хвоста обеспечивает внутренняя подвздошная артерия. Сосуды, подходящие к спинному мозгу в составе спинномозговых корешков, дают начало радикуломедуллярным артериям, число которых варьируется от 5 до 16. Радикуломедуллярные сосуды образуют многочисленные анастомозы, формирующие вдоль передней поверхности мозга переднюю спинальную артерию, вдоль задней — 2 задних. Вариабельность числа и расположения радикуломедуллярных артерий вызывает сложности определения локализации сосудистой проблемы.
Локальное нарушение прохождения крови в сосуде (вследствие закупорки, компрессии, спазма, разрыва) вызывает гипоксию (кислородное голодание), дисметаболизм нейронов в кровоснабжаемой области, образование зоны кровоизлияния. При остром развитии указанные расстройства не успевают компенсироваться коллатеральным кровообращением, метаболической перестройкой. В результате возникает дисфункция нейронов участка спинномозгового вещества. Образуется зона ишемии/геморрагии, трансформирующаяся впоследствии в зону некроза (гибели нейронов) с формированием необратимого неврологического дефицита.
Классификация
Спинальный инсульт может иметь несколько этиопатогенетических вариантов. Понимание механизмов развития, составляющих основу конкретного случая заболевания, имеет принципиальное значение в клинической неврологии. В связи с этим основная классификация спинальных инсультов основана на патогенетическом принципе и включает три вида инсульта:
- Ишемический (инфаркт). Вызван спазмом, облитерацией, компрессией одной/нескольких кровоснабжающих спинной мозг артерий с формированием ишемизированного участка в веществе спинного мозга.
- Геморрагический. Возникает вследствие разрыва, повреждения стенки сосуда. Кровоизлияние в паренхиму спинного мозга носит название гематомиелия, в оболочки — гематорахис.
- Смешанный. Кровоизлияние сопровождается рефлекторным сосудистым спазмом с образованием вторичной ишемической зоны.
Соответственно морфопатогенетическим механизмам развития заболевания в его течении выделяют четыре периода:
- Стадия предвестников. Характерна для ишемического инсульта. Проявляется преходящими эпизодами болей в спине, двигательных, сенсорных расстройств.
- Стадия развития инсульта (инсульт в ходу) — период прогрессирования патологических изменений: расширения очага ишемии, продолжения кровотечения. Клинически сопровождается нарастанием симптоматики.
- Стадия обратного развития. Лечебные мероприятия останавливают прогрессирование, начинается восстановление функции уцелевших нейронов. Постепенно уменьшается выраженность неврологического дефицита.
- Стадия резидуальных последствий. Обусловлена неполным восстановлением утраченных функций из-за массовой гибели нейронов. Остаточные постинсультные симптомы носят стойкий пожизненный характер.
Симптомы спинального инсульта
Симптоматика возникает внезапно в течение нескольких минут, реже — часов. Ишемический спинальный инсульт в ряде случаев имеет продромальный период в виде эпизодов перемежающейся хромоты, парестезий, периодических болей в позвоночнике, симптомов радикулита, транзиторных тазовых расстройств. В дебюте заболевания возможно постепенное нарастание симптомов. Болевой синдром нехарактерен, напротив, поражение сенсорных зон спинного мозга приводит к исчезновению болевых ощущений, отмечавшихся в период предвестников.
Манифестация гематомиелии происходит после травмирования позвоночника, физической нагрузки, сопровождается подъёмом температуры тела. Типична острая кинжальная боль в позвоночном столбе, иррадиирующая в стороны, зачастую принимающая опоясывающий характер. Гематорахис протекает с раздражением мозговых оболочек, распространение процесса на оболочки головного мозга вызывает появление церебральной симптоматики: цефалгии, головокружения, тошноты, угнетения сознания.
Спинальный инсульт отличается большим полиморфизмом клинической картины. Неврологический дефицит зависит от локализации, распространённости процесса по поперечнику спинного мозга и по его длине. Двигательные расстройства характеризуются вялым периферическим парезом на уровне поражения, центральным спастическим парезом ниже поражённого сегмента. Периферический парез сопровождается мышечной гипотонией, гипорефлексией, впоследствии приводит к атрофии мышц. При центральном парезе наблюдается спастический мышечный гипертонус, гиперрефлексия, возможно образование контрактур. Локализация зоны поражения в шейных сегментах проявляется вялым парезом верхних конечностей и спастическим нижних, в грудных сегментах — центральным нижним парапарезом, в пояснично-крестцовых — периферическим парапарезом.
Сенсорные нарушения возникают ниже уровня поражения, зависят от локализации инсультного очага в поперечнике спинного мозга. При обширном спинальном инсульте с патологическими изменениями по всему спинномозговому поперечнику отмечается выпадение всех видов чувствительности, тазовые нарушения, двусторонний двигательный дефицит. Вовлечение половины поперечника приводит к развитию синдрома Броун-Секара: гомолатерально выявляются двигательные нарушения, выпадение глубокой чувствительности, гетеролатерально — нарушения поверхностного (болевого, температурного) восприятия.
При поражении вентральной половины (катастрофа в передней спинномозговой артерии) моторные расстройства сопровождаются выпадением болевого чувства, задержкой мочи, кала. Тактильное, мышечно-суставное восприятие сохранены. Дорсальный инсульт (патология задней спинномозговой артерии) наблюдается редко, проявляется синдромом Уильямсона: спастический парез, сенситивная атаксия, сегментарная гипестезия, утрата вибрационной чувствительности нижних конечностей. Изолированное поражение переднего рога отличается наличием лишь одностороннего периферического пареза.
Осложнения
Спинальный инсульт характеризуется двигательными нарушениями, без соответствующего лечения трансформирующимися в стойкие ограничения двигательной функции. Пациенты утрачивают способность свободно передвигаться, при спастическом парезе ситуация усугубляется развитием контрактур суставов. В случае выраженного тетрапареза больные оказываются прикованными к постели. Обездвиженность опасна развитием пролежней, застойной пневмонии. Тазовые нарушения осложняются восходящей инфекцией мочевыводящих путей: уретритом, циститом, пиелонефритом. Присоединение инфекционных осложнений способно привести к сепсису с угрозой летального исхода.
Диагностика
Диагностические мероприятия начинаются со сбора анамнеза. Имеет значение наличие стадии предвестников, острое/подострое начало, последовательность развития симптоматики. Выявленный в ходе неврологического осмотра моторный/сенсорный дефицит позволяет неврологу предположить топический диагноз, однако разнообразие индивидуальных вариантов спинального кровоснабжения обуславливает сложности определения места сосудистой окклюзии или разрыва. С целью уточнения диагноза проводятся инструментальные исследования:
- Томография позвоночника. Компьютерная томография позволяет определить смещение, повреждение позвонков, наличие осколков, остеофитов, сужение межпозвонковой щели. МРТ позвоночника лучше визуализирует спинной мозг, даёт возможность диагностировать межпозвоночную грыжу, компрессию позвоночного канала, спинальную опухоль, гематому.
- Люмбальная пункция. У 30% пациентов исследование цереброспинальной жидкости не выявляет отклонений. У большинства больных в стадии развития патологии наблюдается повышение концентрации белка до 3 г/л, плеоцитоз 30-150 клеток в 1 мкл. Геморрагический вариант сопровождается появлением в ликворе эритроцитов.
- Спинальная ангиография. Проводится для выявления аневризм, мальформаций, тромбоза, сдавления сосуда извне. Более простым, но менее информативным исследованием спинального кровообращения в грудном и поясничном отделах является УЗДГ аорты и её ветвей.
- Электронейромиография. Необходима для обнаружения клинически не диагностируемого расстройства иннервации отдельных мышц.
Для определения причинной фоновой патологии по показаниям проводят консультации терапевта, кардиолога, эндокринолога, гематолога, исследуют кровь на сахар, уровень липопротеидов, холестерина, делают коагулограмму. Дифференциальная диагностика осуществляется с острым миелитом, опухолью спинного мозга, инфекционной миелопатией, сирингомиелией, эпидуральным абсцессом. Важной для определения лечебной тактики является дифференцировка геморрагического и ишемического характера инсульта.
Лечение спинального инсульта
При данном заболевании требуется проведение ургентных лечебных мероприятий. Раннее начало терапии позволяет остановить расширение зоны спинального поражения, предотвратить гибель нейронов. Осуществляется комплексное консервативное лечение, соответствующее виду инсульта:
- Неспецифическая терапия. Назначается независимо от вида инсульта, направлена на снижение отёка, поддержание метаболизма нейронов, повышение устойчивости спинальных тканей к гипоксии, профилактику осложнений. Проводится мочегонными (фуросемидом), нейропротекторами, антиоксидантами, витаминами группы В.
- Специфическая терапия ишемии. Улучшение кровообращения ишемизированной зоны достигается применением сосудорасширяющих, дезагрегирующих, улучшающих микроциркуляцию средств. При тромбоэмболии показаны антикоагулянты: гепарин, надропарин.
- Специфическая терапия геморрагии. Заключается в использовании гемостатических фармпрепаратов: викасола, эпсилонаминокапроновой кислоты. Дополнительно назначаются ангиопротекторы, укрепляющие стенки сосудов.
В случае разрыва сосуда, сдавления опухолью, тромбоэмболии возможно хирургическое лечение. Операции проводятся нейрохирургами, сосудистыми хирургами в экстренном порядке. Перечень возможных оперативных вмешательств включает:
- Реконструктивные сосудистые операции: тромбоэмболэктомию, стентирование поражённого сосуда, ушивание/клипирование дефекта сосудистой стенки.
- Ликвидацию ангиодисплазии: иссечение мальформации, перевязку/склерозирование приводящих сосудов, резекцию аневризмы.
- Ликвидацию компрессии: удаление экстра-/интрамедуллярной спинальной опухоли, дискэктомию при грыже, фиксацию позвоночника.
В восстановительном периоде врачами реабилитологами применяется весь арсенал средств для скорейшего восстановления утраченных неврологических функций. Назначается лечебная физкультура, массаж, физиотерапия. Улучшению проводимости нервных волокон способствует электромиостимуляция, восстановлению произвольного контроля мочевыделительной функции — электростимуляция мочевого пузыря.
Прогноз и профилактика
Спинальный инсульт не является столь угрожающим жизни состоянием, как церебральный. Летальный исход возможен при злокачественных новообразованиях, тяжёлом общесоматическом фоне, присоединении вторичной инфекции. Своевременное лечение способствует быстрому регрессу симптоматики. Обширность зоны поражения, позднее начало лечения, сопутствующая патология обуславливают неполное восстановление, инвалидизацию пациента вследствие стойких резидуальных парезов, тазовых, чувствительных нарушений. Профилактика заболевания основана на своевременной терапии сосудистых заболеваний, выявлении и удалении мальформаций, лечении межпозвоночных грыж, предупреждении травм позвоночника. Большое значение имеет исключение предрасполагающих факторов: ведение активного образа жизни, нормализация веса, сбалансированное питание, отказ от курения.
Инсульт спинного мозга
Инсульт спинного мозга – это серьезное невралгическое заболевание, сопровождающееся нарушением спинального кровообращения. При инсульте работа спинного мозга больного нарушается, что приводит к его повреждению. Болезнь эта довольно редкая: по статистическим данным она занимает не более 1% среди всех видов инсульта. Существует два вида спинномозгового инсульта – геморрагический (сопровождается повреждением стенок кровеносного сосуда), а также ишемический, при котором приток крови к пораженному участку прекращается.

Почему возникает
Спровоцировать развитие патологии могут проблемы не только с позвоночным столбом, но и с кровеносными сосудами, которые его питают. Существует много причинных факторов, разделяющихся на несколько основных групп.

Первичные поражения кровеносных сосудов, возникающие на фоне заболеваний самих сосудов:
- инфаркт миокарда, атеросклероз, гипертония и другие патологии общесоматического характера;
- системные васкулиты;
- развитие тромбоза, эмболии, варикоза и других заболеваний сосудов.

Вторичные поражения сосудов, связанные с протеканием внешних процессов:
- развитие патологий спинномозговых оболочек, таких как лептопахименингит и арахноидит;
- злокачественные и доброкачественные образования;
- заболевания позвоночного столба ( лордоз, грыжа, остеохондроз и т. д.).

Дополнительные факторы, провоцирующие спинномозговой инсульт:
- заболевания крови;
- развитие воспалительных процессов;
- нарушения в работе эндокринной системы;
- проведение диагностических мероприятий на позвоночнике;
- механические повреждения спины, полученные в результате травмы или оперативных вмешательств.

Обратите внимание! При сочетании нескольких провоцирующих факторов риск наступления инсульта возрастает. К таким факторам также относятся злоупотребление спиртными напитками, перегрев организма, повышенная нагрузка на позвоночник и физическое перенапряжение (особенно при занятии силовыми видами спорта).
Характерные симптомы
В зависимости от локализации поражения признаки спинномозгового инсульта могут отличаться. Как правило, перед появлением ярко выраженной клинической картины больной сталкивается с симптомами-предвестниками инсульта (болезненные ощущения в области спины и нижних конечностей, непостоянная хромота в ногах).

При отсутствии своевременной диагностики и терапии возникает инсульт спинного мозга. К общим признакам данного заболевания относятся:
- снижение чувствительности кожи в области спины;
- болевой синдром;
- нарушение работы органов таза, которые выражаются в виде недержания кала;
- общая слабость организма;
- периодическая хромота;
- паралич ног и снижение чувствительности мышечных тканей (больной перестает реагировать на повышение температуры, различные повреждения и т. д.).

Существует целый ряд симптомокомплексов, которые объединяются в синдромы. Они позволяют врачам находить места появления спинномозгового инсульта и выявлять пораженные кровеносные сосуды. К таким симптомокомплексам относятся следующие синдромы:
- латерального амиотрофического склероза;
- Броун-Секара;
- центромедулярной ишемии;
- артериальной ишемии;
- Преображенского;
- передней ишемической полиомиелопатии.

Все вышеперечисленные синдромы объединяют общие признаки, при появлении которых нужно как можно скорее обратиться за помощью к врачу.
Оказание первой помощи
Если появились малейшие подозрения на развитие спинномозгового инсульта, то первое, что нужно сделать — это вызвать бригаду «скорой помощи». Но до приезда медиков больному необходимо оказать первую помощь. Для этого уложите пациента на спину, желательно на твердую поверхность. Вся дальнейшая транспортировка должна проходить в таком положении.

На заметку! Неправильно поставленный диагноз или несвоевременное лечение инсульта может привести к потере трудоспособности больного или даже инвалидности. Поэтому своевременная диагностика так важна.

Особенности диагностики
После того как больной поступит в больницу, ему проводят неврологическое обследование для проверки гемодинамики, то есть изучения движения крови по пораженным сосудам. После детального осмотра врач может назначить дополнительные лабораторные исследования, среди которых:

- коагулограмма (анализ крови на свертываемость);
- анализ крови на электролиты;
- биохимический анализ на белки, холестерин, липиды и уровень сахара;
- измерение скорости оседания эритроцитов (СОЭ);
- общий анализ крови.

В качестве дополнения больному назначают инструментальные методы диагностики, к наиболее результативным из которых стоит отнести:
- рентгенологическое исследование;
- электрокардиография;
- ультразвуковое дуплексное сканирование брахиоцефальных артерий;
- КТ и МРТ;
- ангиография сосудов.
На основе результатов проведенных анализов и процедур врач сможет поставить точный диагноз и назначить соответствующий курс терапии. Чем раньше будет начато лечение, тем больше шансов на успешное и быстрое выздоровление.

Методы лечения
Существует несколько методов лечения, применяемых при диагностировании спинномозгового инсульта. Наиболее эффективными являются медикаментозная терапия, применение физиопроцедур и оперативное вмешательство. Рассмотрим каждый из этих способов отдельно.

Аптечные препараты
Сразу по приезду врачи дают больному некоторые препараты. В первую очередь, это мочегонные средства, предназначенные на устранение или уменьшение отечности тканей. К таким лекарственным средствам относятся «Лазикс» и «Фуросемид». Оптимальная дозировка – от 80 мл на укол. Затем в условиях стационара пациенту назначают препараты для улучшения обменных процессов и циркуляции крови в области спины («Метамакс», «Милдронат», «Актовегин» и т. д.).

Чтобы восстановить пораженную нервную ткань, при спинномозговом инсульте используют «Винпоцетин» и «Церебролизин». Дозировку и длительность терапевтического курса определяет врач. Это делается с учетом возраста пациента и его общего состояния. Антикоагулянты применяются для снижения риска образования тромбов и активации процесса разжижения крови. Но применять «Фраксипарин», «Гепарин» и другие средства из группы антикоагулянты можно лишь при диагностировании ишемического спинномозгового инсульта. При геморрагическом такие препараты принимать запрещено.

Дополнить вышеперечисленные сильнодействующие препараты можно биогенными стимуляторами и миорелаксантами, например, «Баклофеном» или «Мидокалмом». При наличии серьезных осложнений врач может увеличить дозировку или, наоборот, уменьшить ее, если степень выраженности симптомов патологии снижается.

Физиотерапия
Для усиления терапевтического эффекта вместе с медикаментозным лечением могут применяться физиотерапевтические процедуры. Ниже приведены самые распространенные из них.

Таблица. Физиопроцедуры при спинномозговом инсульте.





Обратите внимание! При обострении симптомов врачи могут назначить ношение специального ортопедического корсета. Это позволит облегчить состояние пациента и снять болевой синдром. При выборе корсета необходимо учитывать все рекомендации лечащего врача.
Оперативное вмешательство
При неэффективности консервативных методов лечения больному могут назначить оперативное вмешательство. Как правило, операция проводится при диагностировании геморрагического инсульта. При этом хирург ушивает кровеносные сосуды, восстанавливая тем самым их проходимость. Если есть такая необходимость, хирургическим путем может лечиться и основная патология, спровоцировавшая нарушение циркуляции крови.

Возможные осложнения
Все виды инсульта по-своему опасны, так как могут привести к определенным последствиям и осложнениям. Но чтобы избежать их, необходимо выполнять все предписания врача. Как показывает практика, уровень осложнения спинномозгового инсульта напрямую зависит от размеров патологического очага. К примеру, если объем небольшой, то зачастую выздоровление полное. В противном случае нужно быть крайне осторожным при лечении. К наиболее распространенным последствиям инсульта спинного мозга относятся:
- атрофия мышечных волокон;
- периодическая или постоянная хромота;
- снижение потенции;
- дисфункция мочевыделительной системы;
- снижение общего мышечного тонуса;
- частичный или полный паралич тела;
- нарушение работы опорно-двигательного аппарата;
- инвалидность.

Большинство из вышеперечисленных осложнений можно избежать, если больному оказать своевременную медицинскую помощь. Поэтому игнорировать симптомы инсульта нельзя.
Меры профилактики
Многие заболевания проще предупредить, чем вылечить. Это правило относится и к спинномозговому инсульту, ведь лечение данной патологии достаточно трудоемкое, а длительность восстановительного периода в редких случаях может составлять несколько лет. Чтобы предупредить или снизить риск развития инсульта, нужно соблюдать несколько простых правил.

Профилактика инсульта спинного мозга заключается в соблюдении следующих рекомендаций:
- ведение активного образа жизни. Ежедневные прогулки, посещение бассейна – все это способствует укреплению мышечного корсета. Особенно полезны подобные нагрузки для людей, у которых сидячая работа;
- равномерное распределение нагрузки на позвоночник (при поднятии тяжестей нужно следить за положением тела, чтобы избежать травмы);


Чтобы впредь не сталкиваться со спинномозговым инсультом, необходимо следить за своим здоровьем, а также поддерживать артериальное давление в норме. Поэтому измеряйте давление несколько раз в неделю.
Видео – Восстановление после спинального инсульта
Спинальный инсульт: причины, симптомы и лечение

Спинальный инсульт – это острое нарушение кровообращения в спинном мозге. Эта патология встречается значительно реже, чем нарушение кровообращения в головном мозге, однако от этого она не становится менее опасной. Спинальный инсульт бывает ишемический и геморрагический. Это тяжелое заболевание, требующее обязательной и наискорейшей госпитализации, достаточно длительного лечения. При отсутствии медицинской помощи спинальный инсульт может приводить к утрате трудоспособности и инвалидизации.
Для того, чтобы вовремя обратиться к специалисту и начать своевременное лечение спинального инсульта, крайне важно знать симптомы заболевания и представлять себе причины развития данной патологии.
Общие сведения о кровоснабжении спинного мозга

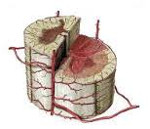
Кровоснабжение спинного мозга осуществляется из двух бассейнов: позвоночно-подключичного и аортального. Позвоночно-подключичный бассейн питает спинной мозг в верхних отделах: шейные сегменты и грудные до Th3 (третий грудной сегмент). Аортальный кровоснабжает грудные сегменты от Th4 и ниже, поясничные, крестцово-копчиковые сегменты. От позвоночной артерии, подключичной артерии и аорты отходят корешково-спинальные артерии, которые формируют переднюю спинальную артерию и две задние спинальные артерии, идущие вдоль всего спинного мозга.
Кровоснабжение спинного мозга очень вариабельно,количество корешково-спинальных артерий колеблется от 5 до 16. Наиболее крупная передняя корешково-спинальная артерия (до 2 мм в диаметре) называется артерией поясничного утолщения, или артерией Адамкевича. Выключение ее приводит к развитию характерной клинической картины с тяжелой симптоматикой. В трети случаев одна артерия Адамкевича питает всю нижнюю часть спинного мозга, начиная с 8-10-го грудного сегмента. В части случаев, кроме артерии поясничного утолщения, обнаруживаются: небольшая артерия, входящая с одним из нижних грудных корешков, и артерия, входящая с V поясничным или I крестцовым корешком, снабжающая конус и эпиконус спинного мозга — артерия Депрож-Готтерона.
Система передней спинальной артерии васкуляризирует 4/5 поперечника спинного мозга: передние и боковые рога, основания задних рогов, кларковы столбы, боковые и передние столбы и вентральные отделы задних столбов. Задние спинальные артерии снабжают задние столбы и вершину задних рогов. Между системами есть анастомозы (естественные соединения органов).
Знание ангиоархитектоники (строения) спинного мозга необходимо для понимания механизмов нарушения кровообращения и клинической диагностики.
Причины
Существует множество причин, приводящих к нарушению спинального кровотока. У большинства больных развиваются ишемические поражения мозга (миелоишемия) и только изредка – кровоизлияния (гематомиелия).
Все причины можно классифицировать следующим образом.
Первичные сосудистые поражения: когда в основе лежит патология самого сосуда.
- Общесоматические болезни – атеросклероз, гипертоническая болезнь, острая сердечная недостаточность, инфаркт миокарда и др.;
- Патология сосудов и сосудистые мальформации – аневризмы, стенозы, тромбозы, эмболии, перегибы и петлеобразования сосудов, варикоз;
- Васкулиты – инфекционно-аллергические, при сифилисе, ВИЧ-инфекции.
Вторичные сосудистые поражения: когда сосудыпоражаются процессом извне.
- Болезни позвоночника – остеохондроз, спондилолистез, туберкулезный спондилит, врожденный синостоз;
- Болезни оболочек спинного мозга – арахноидит, лептопахименингит;
- Опухоли спинного мозга и позвоночника.
Прочие причины.
- Травмы (в том числе и при оперативных вмешательствах – радикулотомия с пересечением корешково-спинальной артерии, пластика аорты);
- Болезни крови;
- Эндокринные заболевания.
Конечно, у многих больных наблюдается одновременно несколько факторов развития болезни, что увеличивает риск ее возникновения. Какая бы причина не была источником нарушения кровообращения, в итоге страдает ткань мозга, не получившая питание или разрушенная в результате пропитывания (сдавления) кровью. Клинически это проявляется нарушением функций пораженной области, на чем и основывается неврологическая диагностика.
Симптомы

Спинальный инсульт может быть двух видов:
- ишемический – инфаркт спинного мозга;
- геморрагический – кровоизлияние в толщу мозга называется гематомиелия, кровоизлияние под оболочки мозга – гематорахис, эпидуральная гематома.
Ишемический инсульт спинного мозга
Одинаково часто развивается у мужчин, и у женщин. Чаще этим заболеванием страдают люди старше 50 лет, так как основной причиной является патология позвоночника.
В течении выделяют несколько стадий:
- Стадия отдаленных и близких предвестников – за несколько дней, недель до развития инфаркта больного начинают беспокоить двигательные нарушения в виде кратковременной и преходящей слабости в ногах или руках (это зависит от того, какой сосуд подвергается поражению – из позвоночно-подключичного или из аортального бассейна). В этих же конечностях выявляются и чувствительные расстройства: онемение, чувство ползания мурашек, зябкость, жжение, просто неприятные ощущения в мышцах. Иногда могут быть повелительные позывы к мочеиспусканию, задержка или учащение мочеиспускания. Может беспокоить боль в области позвоночника, преходящая на верхние или нижние конечности, связанная с нарушением питания чувствительных корешков и оболочек спинного мозга. С развитием инсульта боль проходит, что связано с перерывом прохождения болевых импульсов в пораженной зоне. Часто выявляются предрасполагающие факторы: употребление алкоголя, физическое перенапряжение, перегрев, резкие движения в позвоночнике.
- Стадия развития инфаркта – в течение нескольких минут или часов развиваются выраженная мышечная слабость (парез) в конечностях, утрачивается чувствительность в этих же конечностях, появляются выраженные нарушения функции тазовых органов. Болевой синдром прекращается (причины описаны выше). В момент развития инсульта возможны и симптомы поражения головного мозга (рефлекторно): головная боль, головокружение, обмороки, тошнота, общая слабость. Клиника поражения того или иного участка мозга зависит от локализации пораженного сосуда.
- Стадия стабилизации и обратного развития – симптомы перестают нарастать и регрессируют на фоне адекватного лечения.
- Стадия резидуальных явлений – остаточные явления перенесенного инсульта.
В зависимости от того, какой участок мозга поражен, выделяют следующие клинические синдромы:
- при поражении передней спинальной артерии в самых верхних отделах – тетрапарез (все 4 конечности) по спастическому типу, нарушение болевой и температурной чувствительности во всех конечностях, признаки поражения 5-й и 12-й пар черепно-мозговых нервов;
- при поражении передней спинальной артерии в области верхних шейных сегментов – то же, что и в предыдущем пункте, но без поражения черепно-мозговых нервов;
- при поражении передней спинальной артерии в области перекреста пирамид – круциатная гемиплегия: парез руки на стороне очага и ноги на противоположной стороне;
- суббульбарный синдром Опальского – на стороне очага парез конечностей, нарушение чувствительности на лице, атаксия, иногда синдром Клода-Бернара-Горнера (птоз, миоз, энофтальм). На противоположной стороне – нарушение поверхностной чувствительности на конечностях и туловище;
- синдром по типу бокового амиотрофического склероза – периферический или смешанный парез верхних конечностей, спастический нижних конечностей, возможны непроизвольные подергивания мышц плечевого пояса;
- синдром Персонейдж-Тернера – выраженные боли в верхних отделах рук, вслед за которыми развивается паралич. С развитием паралича боль уходит;
- синдром передней ишемической полиомиелопатии – периферический парез одной или обеих рук;
- синдром ишемической псевдосирингомиелии – сегментарные расстройства поверхностной чувствительности и легкие парезы мышц;
- синдром ишемии краевой зоны передних и боковых канатиков – спастический парез конечностей, мозжечковая атаксия, легкое снижение чувствительности;
- синдром поражения верхней дополнительной корешково-спинальной артерии (средние грудные сегменты) – спастический парез ног, нарушение болевой и температурной чувствительности с уровня сосков и ниже, нарушение мочеиспускания по типу задержки;
- синдром Броун-Секара – парез в одной конечности или на одной половине тела (т.е. например, в правой руке и ноге), нарушение болевой и температурной чувствительности на другой стороне;
- патология артерии Адамкевича – парез обеих ног, нарушение всех видов чувствительности от нижнегрудных сегментов, нарушение функции тазовых органов. Быстро развиваются пролежни;
- синдром парализующего ишиаса – при поражении нижней дополнительной корешково-спинальной артерии (артерия Депрож-Готтерона). Обычно развивается на фоне длительного пояснично-крестцового радикулита. Проявляется в виде паралича мышц голени со свисанием стопы. Болевой синдром с развитием пареза исчезает. Также наблюдаются нарушения чувствительности с уровня поясничных или крестцовых сегментов. При осмотре не обнаруживают ахилловы рефлексы;
- синдром поражения конуса (нижние крестцовые сегменты) – параличи не возникают. Есть расстройства функции тазовых органов – недержание мочи и кала. Больные не ощущают позывов, не чувствуют прохождение мочи и кала;
- патология задней спинальной артерии (синдром Уиллиамсона) – развивается нарушение глубокой чувствительности в конечностях (с сенситивной атаксией) и умеренный парез в этих же конечностях.
Большая вариабельность в строении сосудистой системы спинного мозга создает трудности в диагностике очага поражения, но грамотный специалист всегда сможет поставить правильный диагноз.
Геморрагический инсульт спинного мозга
При кровоизлиянии в толщу вещества спинного мозга (гематомиелия) возникает острая опоясывающая боль в туловище с одновременным развитием паралича в одной или нескольких конечностях. Параличи чаще носят периферический (вялый) характер. В этих же конечностях наблюдается нарушение болевой и температурной чувствительности. При массивных кровоизлияниях возможно развитие тетрапареза с нарушениями чувствительности и функций тазовых органов. Комбинации клинических симптомов могут быть самыми разными, как и при ишемическом инсульте. Большую роль играет размер гематомы: мелкие могут рассасываться, не оставляя после себя при лечении никаких признаков; крупные всегда имеют остаточные явления.
Гематорахис — еще один вид геморрагического инсульта, довольно редкий. В этом случае происходит кровоизлияние в субарахноидальное пространство спинного мозга. Чаще причиной становится разрыв аномального сосуда (аневризма, мальформация), травма спинного мозга или позвоночника. После провоцирующего фактора развивается выраженный болевой синдром по ходу позвоночника или опоясывающего характера. Боль может быть стреляющей, пульсирующей, «кинжальной», держится несколько дней или даже недель. В момент кровоизлияния могут наблюдаться общемозговые симптомы: головная боль, тошнота, рвота, головокружение, нарушение сознания по типу оглушения. Появляются некоторые симптомы раздражения мозговых оболочек: четче выражен симптом Кернига, а вот ригидности затылочных мышц нет вообще. Симптомы поражения вещества спинного мозга либо отсутствуют вообще, либо появляются позже и имеют умеренно выраженный характер.
Эпидуральная гематома характеризуется резкой локальной болью в позвоночнике в сочетании с корешковыми болями и медленно нарастающими симптомами сдавления спинного мозга. Локальная боль однотипна, склонна к повторению, ремиссии от нескольких дней до нескольких недель.
Лечение
Тактика лечения определяется индивидуально после точной диагностики природы и локализации процесса. Например, если причиной инсульта стал выраженный остеохондроз с грыжей диска, сосудистая аномалия или опухоль, то стоит рассмотреть возможность оперативного лечения.
Для лечения ишемического инсульта спинного мозга применяют:
- антикоагулянты и антиагреганты – гепарин
 , фраксипарин, аспирин, плавикс, клопидогрель, курантил (дипиридамол), трентал;
, фраксипарин, аспирин, плавикс, клопидогрель, курантил (дипиридамол), трентал; - вазоактивные препараты – кавинтон, пентоксифиллин, оксибрал, ницерголин, инстенон, энелбин, ксантинола никотинат;
- венотоники – троксевазин, эскузан, цикло-3-форт
- нейропротекторы – актовегин, танакан, церебролизин, цитохром С, ноотропил, рибоксин;
- ангиопротекторы – аскорутин, добезилат кальция, троксерутин;
- гемодилюция – свежезамороженная плазма, низкомолекулярные декстраны (реоплиглюкин, реомакродекс);
- противоотечные – диуретики (фуросемид, лазикс), Л-лизина эсцинат;
- нестероидные противовоспалительные препараты – диклофенак, целебрекс, нимесулид, ибупрофен;
- средства, улучшающие нервно-мышечную проводимость – нейромидин;
- для снижения мышечного тонуса – мидокалм, баклофен;
- витамины группы В – нейрорубин, мильгамма.
Дополнительно используются (в зависимости от причины инсульта): иммобилизация пораженного позвоночного сегмента, вытяжение, медикаментозные блокады, массаж, ЛФК, методы физиолечения.
Консервативное лечение геморрагического инсульта заключается в применении:
- препаратов, укрепляющих сосудистую стенку, способствующих предотвращению рецидивов кровоизлияния – дицинон (этамзилат натрия), контрикал, гордокс, аминокапроновая кислота;
- препаратов для профилактики вазоспазма – нимотоп, верапамил;
- нейропротекторов и ангиопротекторов.
При неэффективности консервативного лечения и в случаях травм спинного мозга, опухолевых образований, сдавливающих мозг, показано оперативное лечение у нейрохирурга.
Особую роль в лечении спинальных инсультов играет профилактика пролежней, пневмонии и урогенитальных инфекций, которые часто осложняют это заболевание при недостаточном уходе за больным.
Чтобы избежать пролежней, необходимо следить за чистотой нательного белья, протирать тело камфорным спиртом, припудривать складки кожи тальком, переворачивать больного каждые 1-1,5ч. Можно использовать специальные приспособления для профилактики пролежней – резиновый круг, кольца.
При невозможности самостоятельно мочиться проводят катетеризацию мочевого пузыря, при недержании используют мочеприемники. Половые органы необходимо содержать в чистоте для профилактики восходящей инфекции.
Во избежание развития пневмонии необходимо проведение дыхательной гимнастики каждый час по 5 минут (пока соблюдается постельный режим). В дальнейшем при расширении режима необходима дозированная двигательная активность.
Последствия

Последствия перенесенного спинального инсульта могут быть самыми разными. При незначительных размерах очага, вовремя проведенной медикаментозной терапии или оперативном лечении возможно 100% выздоровление, однако больной должен подвергаться диспансерному наблюдению и профилактическим лечебным курсам. Возможен и менее благоприятный исход, когда, несмотря на лечение, у больного остаются двигательные, чувствительные и тазовые нарушения. Такие нарушения могут приводить к инвалидности:
- парезы конечностей (одной или нескольких) – сохраняется слабость в мышцах, что затрудняет самостоятельное передвижение и самообслуживание;
- участки гипестезии или анестезии – на туловище или конечностях снижена или отсутствует чувствительность. Это может быть как болевая, температурная, тактильная чувствительность, так и более сложные виды чувствительности, такие как чувство локализации, стереогноз (узнавание предметов на ощупь с закрытыми глазами), двумерно-пространственное чувство (способность узнавать с закрытыми глазами нарисованные на теле буквы, цифры) и др. Для некоторых больных это может служить причиной утраты трудоспособности – швея или музыкант не могут выполнять профессиональные навыки при отсутствии чувствительности в руках;
- нарушения мочеиспускания и дефекации – эта проблема особенно мучительна для больных, так как затрагивает интимную сферу человека. Возможны самые разные по степени и характеру нарушения: недержание мочи, постоянное выделение мочи по каплям, периодическое неконтролируемое мочеиспускание, необходимость тужиться, чтобы помочиться, недержание кала.
Восстановление
Восстановление после спинального инсульта может быть длительным. Наиболее активно оно протекает в первые 6 месяцев. В первую очередь такие больные нуждаются в психосоциальной адаптации, так как спинальный инсульт резко меняет их привычный образ жизни. Восстановление после перенесенного спинального инсульта – процесс длительный и трудоемкий, иногда на восстановление утраченных функций уходят годы. Однако качественные реабилитационные мероприятия после стационарного лечения позволяют большинству больных вернуться к полноценной жизни.
Реабилитация
В течение восстановительного периода больному показаны повторные медикаментозные курсы (минимум 1 раз в полгода).
Важная роль принадлежит кинезиотерапии – лечебной физкультуре. В период, когда больной сам не может пошевелить конечностью, это пассивная гимнастика. Когда произвольные движения становятся возможными, это уже специальный комплекс упражнений статического и динамического характера (желательно разработанный реабилитологом индивидуально для конкретного больного).
Многим больным приходится учиться передвигаться с помощью дополнительных средств – тростей, ходунков, специальных лонгеток. В некоторых случаях может понадобиться ортопедическая обувь.
Очень хороший эффект в восстановительном периоде оказывает массаж. Повторные курсы увеличивают результативность. Наряду с массажем возможно использование иглорефлексотерапии.
При мышечной слабости показана электростимуляция. Среди других методов физиолечения следует отметить магнитотерапию, синусоидальные модулированные токи (при парезах), ультрафонофорез и электрофорез, подводный душ-массаж, сероводородные и углекислые ванны, парафиновые и озокеритные аппликации.
Трудотерапия и профориентация также входят в комплекс реабилитационных мероприятий.
Конечно, наиболее полно комплекс восстановительных мер реализуется при санаторно-курортном лечении.
Ишемический спинальный инсульт
Ишемический спинальный инсульт — омертвение фрагмента спинного мозга, возникающее резко, и сразу приобретающее острый характер. Заболевание характеризуется нарушенностью кровоснабжения определенных тканей. Причиной последнего является закупорка тромбами сосудов. Помимо тромбов, причиной могут быть атеросклеротические бляшки, а также сдавливание артерий снаружи.
- Причины ишемического спинального инсульта
- Симптомы ишемического спинального инсульта
- Диагностика ишемического спинального инсульта
- Лечение ишемического спинального инсульта
- Прогноз и профилактика ишемического спинального инсульта
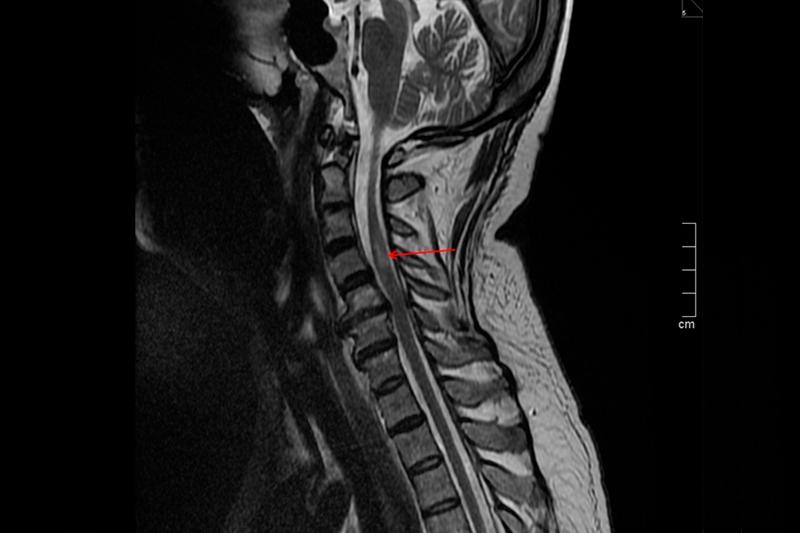
Ишемический спинальный инсульт характеризуется началом развития парезов (или параличей) верхних и нижних конечностей, а также возможным расстройством функционирования мочевого пузыря или прямой кишки. Обычно диагноз ставится после изученной симптоматики и результатов, полученных после проведения МРТ или КТ спинного мозга.
Если говорить о консервативном лечении, то оно будет сосредоточено на методах улучшения кровоснабжения в участке, который был поражен инсультом. Кроме того, лечение направлено на ликвидацию причин, которые привели к сбоям кровотока. В случае неэффективного консервативного лечения, назначается хирургическое.
По статистическим данным, спинальный инсульт встречается только у 1% пациентов, страдающих нарушенным кровообращением ЦНС. Данное заболевание может случаться с людьми самых разных возрастов. На сегодняшний день ишемический спинальный инсульт присущ все больше людям в возрасте до 35 лет, в равном процентном соотношение между мужчинами и женщинами.
Причины ишемического спинального инсульта
Причины ишемического спинального инсульта подразделяют на три категории:
- Причины, связанные с поражением сердца и сосудов (встречается в 20-22% случаев).
- Причины, обуславливающие сдавливание сосудов с внешней стороны (встречается в 75% случаев заболевания).
- Причины, возникающие как результат осложнений после проводимых медицинских манипуляций (5-7%).
Случаи поражения сердца и сердечно-сосудистой системы объяснимы присутствующими аномалиями их строения, что часто носит врожденный характер. Кроме того, поражения могут быть и приобретенного характера (чаще всего, поражения самих сосудов).
Причиной врожденного нарушения обычно бывает недоразвитость спинномозговых сосудов, отклонения в нормальном развитии аорты, всевозможные аневризмы и варикозное расширение вен.
Среди наиболее распространенных причин приобретенных поражений:
- атеросклероз стенок сосудов;
- закупорка тромбами артериального просвета;
- низкое артериальное давление в тех сосудах, которые питают спинной мозг;
- сердечная недостаточность;
- инфаркт миокарда.
Как известно, компрессия с внешней стороны происходит посредством сдавливания аорты или рядом расположенных сосудов. Сдавливание может случаться из-за возникшего образования в грудной клетке или брюшной полости. К последнему относят беременность, увеличение размера лимфатических узлов по причине распространения опухоли (метастазов) или поражения лимфогранулематозом.
Если говорить о сдавливании корешковидных мозговых артерий, то чаще всего это происходит при позвоночной грыже, опухоли спинного мозга или даже при переломах позвонков.
Кроме того, ишемический спинальный инсульт развивается и как следствие неправильной техники при проведении оперативного вмешательства в области позвоночника или рядом расположенных тканях. Часто такой неправильной техникой считается продолжительное пережимание хирургическим зажимом, который используют для остановки артериального кровотечения. Причиной же острого сбоя в кровообращении может стать, к примеру, спинномозговая анестезия или блокада корешков спинального нерва (обычно это случается при радикулите).
Симптомы ишемического спинального инсульта
Всю симптоматику ишемического спинального инсульта можно разделить на 4 стадии:
- Стадия предвестников;
- Стадия развития инсульта;
- Стадия обратного развития;
- Стадия оставшихся явлений.
Рассмотрим подробнее каждую из стадий.
Стадия предвестников
Первая стадия, стадия предвестников, может продолжаться от нескольких минут до нескольких месяцев. Непродолжительная стадия присуща в случае неожиданной и быстрой закупорки сосудов тромбами или в случае пережатой артерии, что часто наблюдается при травмировании позвоночника.
Говоря о более продолжительном периоде данной стадии, предполагается постепенное и медленное прекращение кровообращения (к примеру, в случае роста опухоли или при увеличении в размерах атеросклеротической бляшки).
Предшествующими симптомами данного заболевания могут быть:
- временами возникающая хромота;
- болевые ощущения в районе позвоночника;
- онемение конечностей;
- чувство ползающих «мурашек»;
- дискомфорт по направлению разветвления спинномозгового типа корешков.
Перемежающейся хромотой в неврологии называют состояние, при котором больной ощущает характерное онемение нижних конечностей, слабость при продолжительном пребывании на ногах или долгой пешей прогулке. Последнее объясняется возникающим кислородным голоданием в спинномозговом районе, который отвечает за подвижность ног. Кроме того, причиной такой хромоты может быть плохое кровообращения в сосудах.
Развитие инсульта
Процесс развития ишемического спинального инсульта всегда будет зависеть от причин, которые вызвали остановку кровообращения спинного мозга. Если последнее произошло по причине оторвавшегося тромба, то симптоматика будет развиваться буквально в течение нескольких последующих минут. В других же случаях симптомы проявятся окончательно в течение нескольких часов.
Дальнейшая симптоматика развивающегося ишемического инсульта будет зависеть от того, по какому именно сосуду прекратилось поступление крови в спинной мозг. Если произошла закупорка спинномозговой артерии, то начинается паралич конечностей, нарушается нормальная деятельность мочевого пузыря, кишечника, кожа становится не такой чувствительной как прежде, особенно на руках и ногах.
Если главный очаг инсульта сосредотачивается в шейном отделе спинного мозга, тогда для больного характерен вялый тип паралича в районе верхних конечностей, которому обычно сопутствует снижение мышечного тонуса. Также может наблюдаться спастический паралич в нижних конечностях, которому характерно повышение мышечного тонуса. В случае повреждения грудных отделов спинного мозга, начинается парез ног или вялый парез ног с задержкой кала (если очаг локализуется в пояснично-крестцовом отделе).
Обратное развитие
Стадия обратного развития симптомов начинается спустя месяц после начала возникновения заболевания. Такая стадия характеризуется фрагментарным восстановлением кровоснабжения в том участке, который был поврежден. Восстановление происходит благодаря притоку крови в артерии из других крупных сосудов. Происходит также восстановление функций нейронов, которые остались максимально неповрежденными в очаге инсульта.
Что касается обратного развития, то ему характерно медленное понижение расстройства чувствительности, возврат некоторых движений, присущих конечностям и возобновление работы органов таза. Скорость данного процесса, а также масштабы восстановления утраченной функции, будет зависеть от места, где сосредоточен очаг ишемического инсульта в спинном мозге.
Стадия остаточных явлений
Стадия остаточных явлений проявляется у больных спустя 2-3 часа после начала возникновения первых симптомов заболевания. Для этой стадии характерно присутствие различных неврологических нарушений, не имеющих ярко выраженной динамики.
Диагностика ишемического спинального инсульта
Обычно диагностируют ишемический спинальный инсульт затруднительно, поскольку по своему виду он напоминает полиомиелит, рассеянный склероз, сирингомиелию, отклонение в строении мозжечка.
Очень важно во время диагностики детально изучить предшествующие факторы и скорость развития симптоматических признаков. Все признаки помогут установить причину развития нарушения кровообращения в спинном мозге.
Понимание того, какой именно сегмент спинного мозга в ответе за те или иные движения или за чувствительность участков тела, позволяет установить локализацию очага инсульта.
Для подтверждения диагноза ишемического спинального инсульта проводят МРТ или КТ спинного мозга, могут назначить миелографию, спондилографию или проведение электрофизиологического исследования.
Посредством ангиографии можно обнаружить, какой именно просвет кровеносного сосуда был сужен, или какой из них закупорился. С помощью КТ и МРТ можно очень точно определить уровень очага инсульта, поразившего спинной мозг.
Миелография — отличный диагностический метод, позволяющий выявить сдавливание кровеносных сосудов опухолью, расположенной в спинном мозге, а также межпозвоночной грыжей или обломками позвонка (часто после травмирования). Такие электрофизиологические исследования как ЭНГ и ЭМГ проводят с целью определения сбоев в иннервации мышц.
Лечение ишемического спинального инсульта
Главной целью лечения ишемического инсульта будет улучшение кровоснабжения в спинном мозге в районе поражения инсультом. Кроме того, очень важно устранить факторы, являющиеся причиной нарушения кровообращения и восстановить спинномозговые функции, утраченные в ходе болезни.
Улучшить кровообращение можно благодаря увеличению притока крови в рядом расположенных артериях. С этой целью врачи обычно выписывают сосудорасширяющие препараты, которые способны улучшить протекание крови по сосудам. Кроме того, часто назначают противоотечные препараты, а также те, которые обладают венотонизирующим действием. Обязательным в медикаментозной терапии будет применением лекарств, способных повысить устойчивость спинномозговой ткани к кислородному голоданию.
Обычно устранить первопричины нарушения кровообращения можно как консервативным, так и оперативным путем. Выбор лечения будет зависеть именно от причины, которая способствовала развитию данного заболевания.
В случае перекрытия просвета кровеносного сосуда тромбом, обычно выписывают антикоагулянты или антиагреганты. Если же причина ишемического инсульта — пережатая артерия межпозвоночной грыжей, тогда для восстановления нормального кровообращения рекомендуют носить ортопедический корсет, выполнять лечебную и профилактическую физкультуру и посещать физиопроцедуры.
Если же консервативное лечение будет неэффективно, тогда проводят хирургическое. Хирургическое вмешательство показано в случае сдавливания сосудов позвоночной опухолью.
На стадии обратного развития еще можно восстановить утраченные спинномозговые функции. Для этого назначают прохождение мануальной терапии, массаж, ЛФК, различные физиопроцедуры и направляют в лечебные санатории.
Прогноз и профилактика ишемического спинального инсульта
Прогноз при ишемическом спинальном инсульте будет зависеть, в первую очередь, от площади поражения спинно-мозгового участка, а также от его локализации. Более чем в половине случаев своевременного оказания первой помощи, а также при правильно проведенной реабилитации, пациент выздоравливает окончательно. Очень часто наблюдается полное восстановление ранее утраченных функций.
Другие случаи заболевания ишемическим спинальным инсультом приводят впоследствии к таким неврологическим нарушениям, как парезы и параличи, сбои в системе дефекации или мочеиспускания. Поэтому часто человек, переболевший данным заболеванием, становится инвалидом.
Летальные исходы диагностируются лишь в отдельных случаях, когда опухоль позвоночника неоперабельна, а также при серьезных повреждениях аорты, при осложнениях со стороны сердечно-сосудистой или мочевой системы.
Под профилактикой ишемического спинального инсульта понимают:
- своевременное выявление и лечение сердечно-сосудистых заболеваний;
- контроль уровня холестерина в крови;
- предотвращение начала атеросклероза, остеохондроза;
- недопущение протрузии и межпозвоночной грыжи;
- борьбу с ожирением;
- активный образ жизни.
Если человек выявил у себя хотя бы один симптом данного заболевания, следует тут же обратиться к врачу.
Инсульт: причины, признаки, диагностика, лечение
Инсульт – острое нарушение мозгового кровообращения (ОНМК), инфаркт мозга – это внезапно возникшее нарушение кровоснабжения участка головного мозга, повлекшее за собой снижение его функций. ОНМК входит в число цереброваскулярных заболеваний и в совокупности с прочими занимает 1-е место в структуре заболеваемости и смертности населения Земли [4].
Что такое инсульт
Имеется высокий риск смерти в первые несколько часов, а затем в период до 28 суток после сосудистой катастрофы. Ежегодная смертность от инсульта в РФ составляет 374 случая на 100000 [10]. В 2018 г. в остром периоде инсульта умерли 35% пациентов, к концу первого года этот показатель увеличивается на 15%, а в целом, в первые 5 лет летальность инсультов составляет 44% [11]. Смертность от инсультов составила 92,9 на 100000 населения, а больничная летальность – 19,1% [5].
Наиболее вероятна длительная инвалидизация пациентов, перенесших ОНМК. Распространенность первичной инвалидности при инсульте в 2018 году составила 3,2 на 10 тыс. населения [2]. Из них 31% нуждаются в постоянном уходе, 20% имеют выраженные ограничения мобильности и только 8% – возвращаются к труду [3]. Распространенность повторных инсультов составляла в 2014 году 0,79%, из них на ишемические инсульты приходится 87,5% [9].
Причины инсульта
Предрасполагающие факторы:
- мужчины от 45 до 59 лет;
- возраст от 70 лет и старше (для обоих полов) [4];
- артериальная гипертензия;
- мерцательная аритмия;
- атеросклероз церебральных сосудов;
- коагулопатии, тромбофилии, анемии;
- артерио-венозные мальформации;
- остеохондроз с повреждением позвоночной артерии;
- опухоли головного мозга;
- дислипопротеинемия;
- ожирение;
- сахарный диабет;
- перемежающаяся хромота;
- механические протезы клапанов сердца и сосудов;
- ИБС, инфаркт миокарда в период менее 6 месяцев до инсульта;
- прочие кардиологические заболевания;
- курение, алкоголизм;
- случаи инсульта в семье;
- малоподвижный образ жизни;
- стресс [1, 3].
Признаки начинающегося инсульта
Начало геморрагического инсульта характеризуется следующими симптомами:
- резкая головная боль;
- повышение АД;
- рвота;
- головокружение;
- потеря сознания;
- слабость в конечностях;
- нарушения зрения;
- судороги [1].
Начало ишемического инсульта – постепенное, в течение часа появляются некоторые из нижеописанных симптомов:
- асимметрия лица, онемение;
- затрудненная речь – бессвязная, нарушено понимание;
- двоение в глазах, нарушения зрения;
- головная боль;
- онемение, ограничение подвижности в конечностях, чаще с одной стороны;
- головокружения, нарушение равновесия, пошатывание, заплетающаяся походка;
- помрачение сознания с дезориентацией, впоследствии может быть потеря сознания [3].
При появлении одного или более из этих признаков необходимо:
- Усадить пациента, обеспечив доступ свежего воздуха.
- Немедленно вызвать скорую медицинскую помощь.
- Если пациент в сознании, может жевать и глотать, дать ему принять одну таблетку аспирина.
Пациент подлежит госпитализации в неврологическое или нейрохирургическое отделение, где и будет осуществляться лечение инсульта. Чем быстрее пациент окажется в стационаре, тем более эффективна терапия.
Симптомы инсульта
Причинами смерти могут быть отек мозга, пневмония, сердечная недостаточность, повторный инсульт. В тяжелых случаях может развиться «синдром запертого человека»: пациент находится в сознании, но не может двигаться, глотать и говорить [3].
Последствия инсульта
Диагностика инсультов
Анализы при инсульте
- Развернутый клинический анализ крови, включая скорость оседания эритроцитов (СОЭ).
- Биохимический анализ крови с определением С-реактивного белка и гомоцистеина, уровня глюкозы, количества тромбоцитов, активированного частичного тромбопластинового времени, МНО.
- Интерлейкин 10.
- Коагулограмма расширенная.
- Определение кислотно-щелочного состояния.
- Общий анализ мочи.
Для подготовки к нейрохирургическому вмешательству дополнительно выполняют анализ крови на гепатиты В, С, сифилис, ВИЧ, определение группы крови и резус-фактора.
Лечение инсульта
Реабилитация при инсульте
Реабилитационный процесс продолжается в течение всего периода госпитализации. На втором этапе больных с серьезными нарушениями, не способных передвигаться самостоятельно, направляют в реабилитационные отделения или специализированные стационары. Тех, кто может ходить самостоятельно или с поддержкой, реабилитируют в амбулаторных центрах на базе поликлиник и санаториев.
Процесс реабилитации не должен прерываться, поэтому занятия необходимо продолжать и в домашних условиях. Конечно, на дому отсутствуют высокотехнологичные роботизированные комплексы, физиотерапевтическая аппаратура, но возможны занятия ЛФК, массаж, работа с психологом, логопедом и эрготерапевтом. Для этого используют телемедицинские технологии, организуют посещения специалистов реабилитационного профиля.
В индивидуальную программу реабилитации входят не только направление на восстановительное лечение, но и технические средства реабилитации. Однако обычно родственникам также приходится прилагать значительные физические и финансовые ресурсы для достижения наилучшего эффекта [7].
Помощь без промедления. Осторожно, спинальный инсульт!
Онемение кожи, нарушение движений в ноге. Одним из заболеваний, при которых встречаются такие проявления, является инсульт. В сознании прочно закрепилась связь: если инсульт – значит головного мозга.
Однако бывает он ещё и спинальным, затрагивающим «магистральный кабель» организма – спинной мозг. С врачом-неврологом «Клиника Эксперт Воронеж» Власовой Ириной Владимировной говорим об этой патологии. Спинальный инсульт – тема нашего интервью.
– Ирина Владимировна, сейчас во многих городах России проводится кампания, направленная на информирование людей о первых признаках инсульта. Но помимо инсульта головного мозга есть не менее опасное заболевание – спинальный инсульт. Расскажите, что это такое?
Это острое нарушение спинального кровообращения, которое может развиваться в связи со сдавлением, закупоркой или разрывом спинальной артерии. При этом возможны два варианта развития событий: ишемия или кровоизлияние. Исходя из этого спинальный инсульт подразделяют на ишемический и геморрагический. Первая форма встречается чаще.
– Спинальный инсульт отражен в МКБ-10?
Да, его код G95.1
– Как часто встречается эта патология у россиян и кто в группе риска?
Она сравнительно редкая: в структуре неврологических болезней составляет 1-1,5%. Риск возникновения у женщин и мужчин в целом одинаков. Чаще всего это диагноз выставляется в возрастном диапазоне 30-70 лет.
В СТРУКТУРЕ НЕВРОЛОГИЧЕСКИХ БОЛЕЗНЕЙ
СПИНАЛЬНЫЙ ИНСУЛЬТ СОСТАВЛЯЕТ 1-1,5%
По каким причинам возникает спинальный инсульт? Выделяют несколько групп, среди которых:
– патологические изменения сосудов, снабжающих кровью спинной мозг (бывают врождёнными – например, аневризмы, мальформации, недоразвитие, и приобретёнными – например, атеросклероз);
– процессы, ведущие к сдавлению кровоснабжающих спинной мозг сосудов извне (опухоли, иные объёмные образования в грудной или брюшной полости, увеличенные лимфоузлы, отломки позвонков при травмах);
– осложнения, возникающие при операциях на позвоночнике или близлежащих сосудах (в частности, на аорте).
ПРИ ПОЯВЛЕНИИ СИМПТОМОВ СПИНАЛЬНОГО ИНСУЛЬТА
ЧЕЛОВЕК НУЖДАЕТСЯ В СРОЧНОМ ОКАЗАНИИ
МЕДИЦИНСКОЙ ПОМОЩИ И ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ
В СОСУДИСТЫЙ ЦЕНТР. ВЫЗЫВАЙТЕ СКОРУЮ
Чаще всего эта патология развивается при совокупности нескольких факторов.
– Какими симптомами проявляется спинальный инсульт?
Признаки появляются достаточно быстро (от нескольких минут до нескольких часов, реже – суток). Они довольно разнообразны, что объясняется расположением места поражения, его распространённостью.
На уровне и ниже места поражения отмечаются нарушения движений (парезы), чувствительности и функций тазовых органов.
Ишемический инсульт развивается чаще на фоне «предвестников». Это могут быть различные кратковременные расстройства чувствительности (онемение, покалывания, преимущественно в нижних конечностях), преходящие двигательные нарушения в виде парезов.
При геморрагическом спинальном инсульте отмечается сильная боль в позвоночнике, с корешковыми симптомами, а также перечисленные выше двигательные и иные нарушения.
– Что необходимо делать при признаках спинального инсульта? В чём заключается первая помощь?
Если у человека появляется что-то из вышеназванных симптомов, он нуждается в срочном оказании медицинской помощи и экстренной госпитализации в сосудистый центр. Вызывайте скорую.
– Для того, чтобы помочь пациенту с инсультом головного мозга – у врачей всего четыре часа. Как быстро необходимо доставить больного с подозрением на спинальный инсульт в стационар?
Речь идёт о так называемом «терапевтическом окне». Оно составляет до 4-6 часов (чем раньше, тем лучше). Чем раньше будет оказана помощь, тем меньшей будет зона и выраженность поражения.
По прошествии этого времени шансы обратить вспять возникшие изменения уменьшаются.
– Что входит в «золотой стандарт» диагностики спинального инсульта?
Обязательно выполняется сбор жалоб и анамнеза, неврологическое обследование.
Используются компьютерная и магнитно-резонансная томография, спинальная ангиография, люмбальная пункция и электронейромиография.
Записаться на МРТ позвоночника можно здесь
Выполняется общий и биохимический анализ крови, коагулограмма (изучение особенностей свёртывающей системы крови), уровень глюкозы и липидов. Проводятся консультации других специалистов.
– С какими болезнями проводится разграничение спинального инсульта?
В круг патологий для дифференциальной диагностики включают острое воспаление спинного мозга, его опухоли и объёмные образования, эпидуральные абсцессы, сирингомиелия.
– Как проводится лечение спинального инсульта? Каковы его принципы?
Вне зависимости от его разновидности, проводится неспецифическая терапия, направленная на уменьшение отёка, поддержание обменных процессов в нервных клетках, профилактику осложнений.
При ишемическом спинальном инсульте осуществляется нейропротективная терапия, назначаются антикоагулянты и дезагреганты.
Если это геморрагический спинальный инсульт, применяются средства для остановки кровотечения, по показаниям выполняется хирургическое вмешательство для ликвидации его источника.
– Ирина Владимировна, каков прогноз у пациентов со спинальным инсультом? Современная медицина научилась успешно лечить это заболевание и реабилитировать таких больных?
Эта патология имеет большей частью благоприятный исход, однако иногда она может закончиться инвалидизацией или смертью. Это может быть, в частности, при злокачественных опухолях, тяжёлом общесоматическом фоне (например, наличие сахарного диабета), присоединении инфекции (например, развитие пневмонии).
Также на исход оказывают влияние такие факторы, как причина, приведшая к развитию инсульта, анатомо-физиологические особенности «обходного» кровообращения. Рано начатое лечение улучшает прогноз заболевания.
СПИНАЛЬНЫЙ ИНСУЛЬТ ИМЕЕТ
БОЛЬШЕЙ ЧАСТЬЮ БЛАГОПРИЯТНЫЙ ИСХОД.
РАНО НАЧАТОЕ ЛЕЧЕНИЕ УЛУЧШАЕТ ПРОГНОЗ ЗАБОЛЕВАНИЯ
Восстановление после спинального инсульта обеспечивается проведением реабилитационных мероприятий. Ранняя реабилитация включает применение лечебной физкультуры, кинезио- и физиотерапии, массажа, эрготерапии.
Успешность реабилитации также зависит от объёма поражения ткани спинного мозга, своевременности обращения за помощью (в пределах «терапевтического окна»).
– Наш материал будет неполным, если мы не поговорим о профилактике заболевания. Как избежать возникновения спинального инсульта?
Его предотвращение заключается в своевременной диагностике и лечении сосудистых патологий; обнаружении и ликвидации мальформаций, аневризм; лечении межпозвонковых грыж; профилактике травм позвоночного столба.
Важно вести активный образ жизни, нормализовать вес, рационально питаться, избавиться от вредных привычек.
Другие материалы по темам:
Власова Ирина Владимировна
Выпускница факультета «Лечебное дело» Воронежской государственной медицинской академии 2007 года.
С 2007 по 2009 годы проходила клиническую ординатуру по специальности «Неврология».
В настоящее время занимает должность врача-невролога в «Клиника Эксперт Воронеж». Принимает по адресу: ул. Пушкинская, д. 11.

 , фраксипарин, аспирин, плавикс, клопидогрель, курантил (дипиридамол), трентал;
, фраксипарин, аспирин, плавикс, клопидогрель, курантил (дипиридамол), трентал;
