Причины
Существует два основных механизма развития патологии. Первый уже был описан, это атеросклероз и нарушение питания кардиальных структур по коронарным артериям.
Второй возможный вариант — кардиомиопатия, развивающаяся в результате избыточной физической нагрузки, перенесенных ранее патологий эндокринного или сердечнососудистого профиля и прочих моментов.
Мышечные стенки утолщаются ( гипертрофическая кардиомопатия ), сократительная способность миокарда падает, камеры расширяются ( дилатационная кардиомиопатия ).
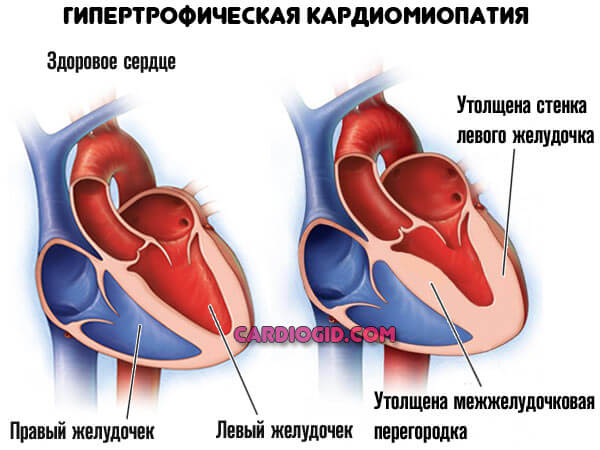
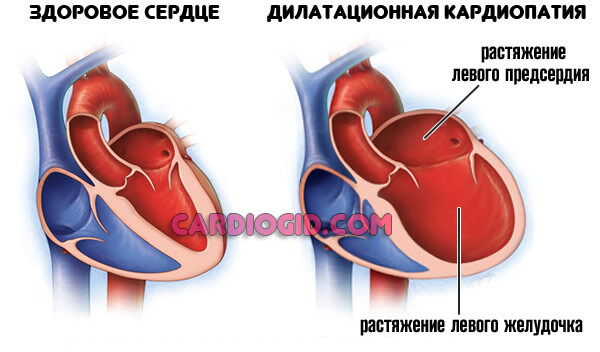
При сохранности нормального просвета коронарных артерий сердце не в силах перекачивать кровь: большая ее часть застаивается в желудочках и прочих структурах.
Каковы основные причины таких состояний:
Последствия острого инфаркта миокарда зависят от объемов поражения сердечной мышцы . При вовлечении незначительного количества тканей, малых масштабах проблемы, возможно полное отсутствие плачевных результатов.
Причина № 2 — нерациональное питание
На работе сердца негативно сказываются продукты, с высоким содержанием холестерина. У людей молодого возраста обмен веществ быстрее, поэтому продукты питания (даже жирные и калорийные) практически полностью усваиваются. С возрастом метаболизм замедляется и холестерин, который человек получает с пищей, откладывается на стенках сосудов. В результате развивается атеросклероз при котором нарушается кровоснабжение внутренних систем и органов.

На работе сердца негативно сказываются продукты, с высоким содержанием холестерина. У людей молодого возраста обмен веществ быстрее, поэтому продукты питания (даже жирные и калорийные) практически полностью усваиваются. С возрастом метаболизм замедляется и холестерин, который человек получает с пищей, откладывается на стенках сосудов. В результате развивается атеросклероз при котором нарушается кровоснабжение внутренних систем и органов.
Рентгенохирургическая тромбаспирация
Если причиной инфаркта миокарда стал тромб, то его можно удалить с помощью рентгенохирургической тромбаспирации. Также, как и при ангиопластике, под местным обезболиванием через бедренную артерию вводится специальный гибкий катетер. Его проталкивают к образовавшемуся тромбу и по частям достают сгусток крови. Иногда через катетер прямо в тромб вводят лекарственные средства, который растворяют его, что упрощает аспирацию – селективный тромболизис.
Если проводится именно стентирование, то из баллона выкачивают воздух и выводят его наружу, затем тем же путем вводят стент в сложенном состоянии. В месте сужения его расправляют, он фиксируется к стенке сосуда и поддерживает нормальную ширину артерии.
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
- крупноочаговый
- мелкоочаговый
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный – с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный – с некрозом миокарда в зоне прилегания к эпикарду
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» – с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда)
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего)
По развитию осложнений инфаркт миокарда подразделяется на:
- осложненный
- неосложненный
По наличию и локализации болевого синдрома выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные – с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
Реабилитация
Ее нюансы связаны с тяжестью перенесенного приступа, возрастом пациента, присутствием осложнений. Она подразумевает:
- постепенное увеличение физнагрузок;
- специально подобранную диету;
- избавление от лишнего веса;
- предупреждение стрессов;
- процедуры для восстановления организма;
- медикаментозное профилактическое лечение и наблюдение у врача.
Пожилым людям лучше проводить ее дома, под присмотром родственников, либо в специализированных учреждениях, как, например, в пансионатах «Забота», под надзором персонала с медицинским образованием.
- постепенное увеличение физнагрузок;
- специально подобранную диету;
- избавление от лишнего веса;
- предупреждение стрессов;
- процедуры для восстановления организма;
- медикаментозное профилактическое лечение и наблюдение у врача.
Причины развития и факторы риска
Острый инфаркт миокарда (ОИМ) обусловлен, прежде всего, атеросклерозом. Большинство случаев ОИМ происходит от разрушения атеросклеротической бляшки, которая ранее была гемодинамически незначимой (не препятствовала кровотоку), но уязвимой для разрыва. Уязвимая бляшка характеризуется большим липидным пулом, множеством воспалительных клетками и тонкой фиброзной крышкой.
Повышенный риск ОИМ создается также при имеющейся фиксированной коронарной обструкции (ИБС) из-за повышенных потребностей миокарда в кислороде и питании в результате физической нагрузки, эмоционального стресса или физиологического стресса (например, от обезвоживания, кровопотери, гипотонии, инфекция, тиреотоксикоз или операция).
Основным триггером коронарного тромбоза становится разрыв бляшки, вызванный растворением фиброзной крышки, причем само растворение есть результат высвобождения металлопротеиназ (коллагеназ) из активированных воспалительных клеток.
Это событие сопровождается активацией и агрегацией тромбоцитов, активацией пути коагуляции и вазоконстрикцией. Процесс завершается коронарным внутрипросветным тромбозом и разной степени закупоркой сосудов. Может произойти дистальная эмболизация.
Иногда признаки инфаркта миокарда могут проявиться и без существующей ИБС на фоне эмоционального и физического напряжения — синдром Такоцубо. Причины развития этого синдрома не совсем понятны, но предположительно он связан с выбросом катехиновых гормонов стресса и/или высокой чувствительностью к этим гормонам.

Факторы риска ОИМ включают:
- сахарный диабет;
- мужской пол;
- пожилой возраст;
- семейный анамнез;
- гипертоническую болезнь;
- дислипидемию.
Иногда признаки инфаркта миокарда могут проявиться и без существующей ИБС на фоне эмоционального и физического напряжения — синдром Такоцубо. Причины развития этого синдрома не совсем понятны, но предположительно он связан с выбросом катехиновых гормонов стресса и/или высокой чувствительностью к этим гормонам.
Основные клинические признаки инфаркта миокарда
К основным симптомам инфаркта относится острая интенсивная сдавливающая, так называемая ангинозная боль за грудиной, которая может иррадиировать в шею, руку, лопатку, челюсть. Характер боли может быть жгучим, сжимающим, давящим, распирающим. В некоторых случаях у пациента боль отсутствует (например, при сахарном диабете), вместо нее возникает ощущение дискомфорта в груди. Обычно болевой приступ продолжается около 15 минут, но может длиться час и более. Боль сопровождается одышкой, нарушением сердечного ритма, непродуктивным кашлем, липким потом, бледностью кожных покровов, повышением температуры тела.
У 20-40% пациентов при крупноочаговом инфаркте возникают клинические признаки сердечной недостаточности.
В ряде случаев единственным симптомом инфаркта является внезапная остановка сердца.
Помимо типичных, проявления инфаркта сердца могут носить атипичный характер, что в значительной степени затрудняет диагностику.
Основные атипичные формы инфаркта сердечной мышцы:
- абдоминальная – болевые ощущения в верхней части живота, икота, тошнота, рвота, вздутие живота (напоминает клиническую картину острой формы панкреатита);
- астматическая – характеризуется нарастающей одышкой, напоминает симптомы приступа бронхиальной астмы;
- церебральная – нарушения сознания, головокружение, неврологическая симптоматика;
- коллаптоидная – развивается сосудистый коллапс, резко снижается артериальное давление, появляется головокружение, потемнение в глазах, холодный пот;
- аритмическая – проявляется нарушением сердечного ритма;
- периферическая – боль локализуется не за грудиной, а в левой руке (особенно часто в левом мизинце), горле, нижней челюсти, шейно-грудном отделе позвоночника;
- отечная – периферические отеки, слабость, одышка, увеличение печени;
- комбинированная – сочетаются признаки нескольких атипичных форм.
К основным симптомам инфаркта относится острая интенсивная сдавливающая, так называемая ангинозная боль за грудиной, которая может иррадиировать в шею, руку, лопатку, челюсть.
Основные атипичные формы инфаркта сердечной мышцы:
Виды инфаркта миокарда
Инфаркт миокарда классифицируется следующим образом:
Инфаркт 1 стадии (острейший период, стадия поражения миокарда). От начала развития приступа инфаркта до появления первых признаков некроза сердечной мышцы проходит 15-120 минут
Что делать до приезда скорой, если инфаркт у вас
Позвоните в скорую и прилягте. По возможности примите лекарства — нитроглицерин и аспирин, если они рядом и вы чувствуете в них потребность. Далее ждите врачей.
Позвоните в скорую и прилягте. По возможности примите лекарства — нитроглицерин и аспирин, если они рядом и вы чувствуете в них потребность. Далее ждите врачей.
Инфаркт миокарда: что это такое, как проявляется, опасные последствия

Инфаркт миокарда (ИМ) — что это такое и какими последствиями грозит? Это одна из форм ИБС, при которой остро развивается некроз мышечной ткани сердца из-за недостатка кровоснабжения.
Сегодня это заболевание является одной из главных причин смертности. Летальных случаев при инфаркте миокарда около 40%. Возраст 70% людей, перенесших инфаркт, 55-65 лет.
Инфаркт нарушает работу всей сердечно-сосудистой системы и является угрозой жизни человека. В зависимости от того, какой объем миокарда поражен, он может быть мелкоочаговым и крупноочаговым.
Инфаркт нарушает работу всей сердечно-сосудистой системы и является угрозой жизни человека. В зависимости от того, какой объем миокарда поражен, он может быть мелкоочаговым и крупноочаговым.
Как лечить
При инфаркте миокарда больной нуждается в госпитализации. После купирования кризиса, пациента помещают в кардиореанимацию. В зависимости характера протекания заболевания, врач выбирает тактику лечения:
- Инструментальное лечение – проводится с первых минут поступления больного. Кардиохирург может рекомендовать коронарную ангиопластику (восстановление закупоренного сосуда путем введения через катетер специального баллона и стента, который раздувается и прижимает бляшки к стенкам сосуда, восстанавливая кровоток.
- Медикаментозная терапия – осуществляется в остром периоде. Применяют антикоагулянты, антитромботические вещества, В-адреноблокаторы, нитраты. Болевой синдром купируют с помощью анальгетиков и нейролептиков, внутривенным введением нитроглицерина.
Специалисты нашего центра используют в своей работе передовые методы лечения сердечных заболеваний. Кардиохирурги проводятся уникальные операции с минимальной инвазией на высокотехнологичном оборудовании. Своим пациентам предлагаем качественную и точную диагностику различных форм ишемической болезни сердца и других сердечно-сосудистых патологий. Мы стремимся быть полезными для вашего здоровья, поэтому разработали несколько программ исследования сердца, чтобы не отнимать у вас лишнего времени и провести только необходимые тесты.
- Инструментальное лечение – проводится с первых минут поступления больного. Кардиохирург может рекомендовать коронарную ангиопластику (восстановление закупоренного сосуда путем введения через катетер специального баллона и стента, который раздувается и прижимает бляшки к стенкам сосуда, восстанавливая кровоток.
- Медикаментозная терапия – осуществляется в остром периоде. Применяют антикоагулянты, антитромботические вещества, В-адреноблокаторы, нитраты. Болевой синдром купируют с помощью анальгетиков и нейролептиков, внутривенным введением нитроглицерина.
Лечение инфаркта миокарда
Терапия инфаркта не ограничивается купированием болевого приступа. Гораздо важнее восстановить кровообращение в сердечной мышце и предотвратить ранние осложнения. Для борьбы с тромбами могут назначить большую дозу аспирина, а при отсутствии эффекта проводится тромболизис. Основная цель – разрушение целостности кровяных сгустков и восстановление проходимости сосуда, налаживание кровоснабжения поврежденного участка. Если сосуды пациента патологически сужены или имеют атеросклеротические бляшки, а тромболитическая терапия не приносит успехов, показано оперативное вмешательство – ангиопластика или стентирование сосудов.
Для расширения просвета сосудов применяют баллоны, которые увеличивают диаметр сосуда, расправляя его. Если прогноз такого лечения дает малые шансы на исчезновение проблемы, прибегают к более радикальному методу – замещению пораженного участка собственным здоровым сосудом. Берется такой сосуд из другой части тела, а после вживляется в проблемную зону. Через здоровый сосуд создается новая ветвь кровотока, которая берет на себя функцию испорченного участка. Последствия такого лечения достаточно оптимистичны.
Для расширения просвета сосудов применяют баллоны, которые увеличивают диаметр сосуда, расправляя его. Если прогноз такого лечения дает малые шансы на исчезновение проблемы, прибегают к более радикальному методу – замещению пораженного участка собственным здоровым сосудом. Берется такой сосуд из другой части тела, а после вживляется в проблемную зону. Через здоровый сосуд создается новая ветвь кровотока, которая берет на себя функцию испорченного участка. Последствия такого лечения достаточно оптимистичны.
Лабораторные исследования
Анализ крови помогает выявить повреждения клеток сердечной мышцы и тем самым подтвердить диагноз.
Особенно характерным показателем некроза сердечной мышцы является повышенный уровень тропонина. Если инфаркт случился, тест на тропонины покажет это даже раньше, чем ЭКГ.
Анализ крови помогает выявить повреждения клеток сердечной мышцы и тем самым подтвердить диагноз.
Осложнения инфаркта
Нередко осложнения возникают уже в первые часы и дни инфаркта миокарда, утяжеляя его течение. У большинства пациентов в первые трое суток наблюдаются различные виды аритмий: экстрасистолия, синусовая или пароксизмальная тахикардия, мерцательная аритмия, полная внутрижелудочковая блокада. Наиболее опасно мерцание желудочков, которое может перейти в фибрилляцию и привести к гибели пациента.
Левожелудочковая сердечная недостаточность характеризуется застойными хрипами, явлениями сердечной астмы, отека легких и нередко развивается в острейший период инфаркта миокарда. Крайне тяжелой степенью левожелудочковой недостаточности является кардиогенный шок, развивающийся при обширном инфаркте и обычно приводящий к летальному исходу. Признаками кардиогенного шока служит падение систолического АД ниже 80 мм рт. ст., нарушение сознания, тахикардия, цианоз, уменьшение диуреза.
Разрыв мышечных волокон в зоне некроза может вызывать тампонаду сердца – кровоизлияние в полость перикарда. У 2-3% пациентов инфаркт миокарда осложняется тромбоэмболиями системы легочной артерии (могут стать причиной инфаркта легких или внезапной смерти) или большого круга кровообращения.
Пациенты с обширным трансмуральным инфарктом миокарда в первые 10 суток могут погибнуть от разрыва желудочка вследствие острого прекращения кровообращения. При обширном инфаркте миокарда может возникать несостоятельность рубцовой ткани, ее выбухание с развитием острой аневризмы сердца. Острая аневризма может трансформироваться в хроническую, приводящую к сердечной недостаточности.
Отложение фибрина на стенках эндокарда приводит к развитию пристеночного тромбоэндокардита, опасного возможностью эмболии сосудов легких, мозга, почек оторвавшимися тромботическими массами. В более позднем периоде может развиться постинфарктный синдром, проявляющийся перикардитом, плевритом, артралгиями, эозинофилией.
Отложение фибрина на стенках эндокарда приводит к развитию пристеночного тромбоэндокардита, опасного возможностью эмболии сосудов легких, мозга, почек оторвавшимися тромботическими массами. В более позднем периоде может развиться постинфарктный синдром, проявляющийся перикардитом, плевритом, артралгиями, эозинофилией.
Инфаркт миокарда
Инфаркт миокарда — очаг гибели клеток сердца по причине их критического кислородного голодания.
Атеросклероз в стенках артерий представляет собой формирование своеобразных “наростов” – бляшек, состоящих из жировой, фиброзной ткани, кальция, и которые по мере прогрессирования суживают просвет сосуда вплоть до 90% и более. В момент повышения артериального давления, физических усилий, психоэмоционального стресса возможен разрыв атеросклеротической бляшки, реакцией на который возникает тромбоз.


