Консервативная терапия
Консервативное лечение включает в себя прием фармакологических препаратов различных групп:
| Фармакологическая группа | Принцип действия и цель применения | Примеры препаратов |
| Блокаторы кальциевых каналов | Кальций не проникает в клетку. Из-за чего снижается пред- и постнагрузка на сердце, расширяются коронарные сосуды, уменьшается потребность миокарда в кислороде | Нифедипин, фелодипин, амлодипин. |
| Диуретики | Уменьшают объем циркулирующей крови, путем угнетения канальцевой реабсорбции | Лазикс, индапамид |
| Ингибиторы АПФ | Ингибируют ангиотензинпревращающий белок, вследствие чего ангиотензин два не синтезируется и давление снижается | Каптоприл, Эналаприл |
| Периферические вазодилататоры | Являются донорами оксида азота, который в организме человека выполняет сосудорасширяющую функцию. Применяют для снижения нагрузок на сердце и расширения коронарных сосудов | Нитроглицерин, изосорбида динитрат, изосорбида мононитрат |
Медикаментозное лечение применяется для терапии второй стадии аортальной недостаточности, и, в качестве поддерживающей терапии, на более поздних этапах.
Медикаментозное лечение применяется для терапии второй стадии аортальной недостаточности, и, в качестве поддерживающей терапии, на более поздних этапах.
Гемодинамические нарушения
Встречаются в 100% клинических ситуаций, характер нарушения гемодинамики зависит от степени дисфункции аортального клапана.
Так, на фоне ранней стадии, симптомы почти отсутствуют, компенсация происходит за счет усиления сердечной деятельности: ускорение с одной стороны, с другой — форсирования сокращений.
С течением времени это само по себе приводит к гипертрофии левого желудочка и разрастанию мышечного органа. Измененная таким образом структура уже не может выполнять свои функции.
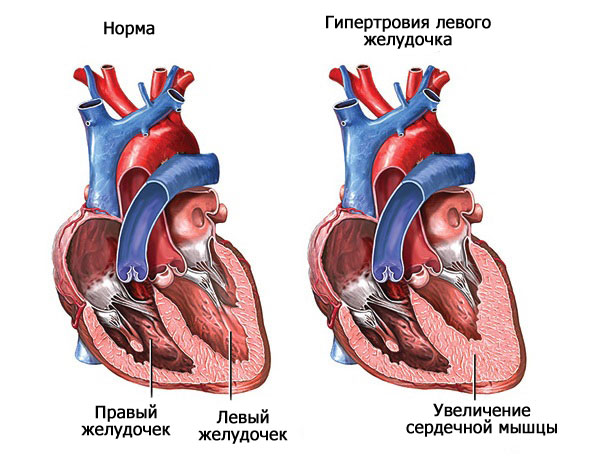
На фоне аортальной недостаточности возникает двойной процесс: сердце уже не работает как прежде, а объем поступающей обратно крови растет с каждый днем.
Частый клинический вариант длительного течения патологического процесса — кардиальная дисфункция. Если болезнь развивается давно, восстановление почти невозможно.
Генерализованное нарушение с коронарной недостаточностью , утолщением миокарда и т.д., вот с чем сталкивается пациент и его лечащий врач.
Единственное, что может спасти человека — пересадка сердца. Но трансплантация столь важной структуры представляет большие сложности. К тому же риски отторжения тканей и смертельного результата высоки.
Коррекция проводится радикальными (хирургическими) мерами. Даже на ранних стадиях, если есть проявления.
Недостаточность аортального клапана: виды болезни и схемы лечения

Аортальная недостаточность – это патология, при которой створки клапана аорты закрываются не полностью, в результате чего нарушается обратное поступление крови в левый желудочек сердца из аорты.
Это заболевание вызывает множество неприятных симптомов – боли в груди, головокружение, одышку, сбои сердечного ритма и другое.
Аортальная недостаточность – это патология, при которой створки клапана аорты закрываются не полностью, в результате чего нарушается обратное поступление крови в левый желудочек сердца из аорты.
Характеристика заболевания

Недостаточность аортального клапана – один из видов приобретенных пороков сердца
При аортальном пороке возникают проблемы с полным закрытием клапана, и определенное количество крови из аорты при каждом сердечном сокращении попадает назад в левый желудочек.
Результатом этого становится появление недостатка крови в общем круге кровообращения в организме человека. Для компенсации такого недостатка сердцу приходится выполнять свои функции в усиленном режиме. Все это приводит к тому, что отмечается сильное уплотнение мышц и существенное увеличение их размеров.
Аортальная недостаточность может быть совершенно незначительной и не причинять никакого беспокойства человеку на протяжении многих лет. Такая патологическая ситуация возникает в том случае, когда в левый желудочек из аорты выбрасывается небольшое количество крови. Пациент не испытывает никаких дискомфортных ощущений и связано это с тем, что сердце приспосабливается к более напряженному режиму своей работы и начинает справляться с тем количеством крови, которое выталкивается.
Даже при отсутствии каких-либо тревожных симптомов и дискомфорта, и наличии у человека небольшой патологии аортального клапана, не стоит пренебрежительно относиться к своему состоянию.
Дело в том, что существует опасность того, что со временем увеличится количество крови, попадающей обратно. Это вызовет рост нагрузки на сердце и приведет к серьезным перебоям сердечного ритма.
Нередко такие перебои приводят к тому, что заметно ухудшается состояние человека. Начинают появляться изменения необратимого характера в структуре сердца, и развивается сердечная недостаточность. Такой синдром считается довольно сложным и опасным, поскольку может заканчиваться смертью больного. При таком патологическом состоянии больным часто приходится выполнять операцию по замене аортального клапана.
В медицинской практике встречаются две классификации, но чаще всего применяется классификация патологии по количеству возвращенной крови при проведении обследования пациентов и беседе с ними, поскольку она считается более понятной.
Общие сведения
Аортальная недостаточность (недостаточность аортального клапана) – клапанный порок, при котором во время диастолы полулунные створки аортального клапана полностью не смыкаются, вследствие чего возникает диастолическая регургитация крови из аорты обратно в левый желудочек. Среди всех пороков сердца изолированная аортальная недостаточность составляет в кардиологии около 4% случаев; в 10% наблюдений недостаточность клапана аорты сочетается с другими клапанными поражениями. У подавляющего большинства больных (55-60%) выявляется комбинация недостаточности аортального клапана и стеноза устья аорты. Аортальная недостаточность в 3-5 раз чаще наблюдается у лиц мужского пола.
Возникновение относительной аортальной недостаточности возможно вследствие расширения фиброзного кольца клапана или просвета аорты при артериальной гипертензии, аневризме синуса Вальсальвы, расслаивающейся аневризме аорты, анкилозирующем ревматоидном спондилите (болезни Бехтерева) и др. патологии. При данных состояниях также может наблюдаться сепарация (расхождение) створок аортального клапана во время диастолы.
Лечение аортальной недостаточности
Тактика лечения заболевания напрямую зависит от стадии. При 1 и 2 стадии аортальной недостаточности, необходимости в лечении нет: пациенту следует регулярно консультироваться у кардиолога. При лечении аортальной недостаточности применяются медикаментозные и хирургические методы.
Кроме того, профилактикой становится предупреждение и лечение заболеваний, при которых возникает аортальная недостаточность:
Диагностика
Главными методами установки диагноза являются данные физикального обследования:
- описанные симптомы – склонность к обморокам, ощущение пульсации, боли в сердце и прочее;
- характерная пульсация артерий – сонных, подключичных и так далее;
- очень высокое систолическое и крайне низкое диастолическое давление;
- высокий пульс, образование псевдокапиллярного пульса;
- ослабление первого тона – верхушка сердца, и льющийся диастолический шум после второго тона.
Диагноз – недостаточность аортального клапана, уточняется инструментальными методами:
.jpg)
- ЭКГ – с его помощью выявляют гипертрофию левого желудочка;
- ЭхоКГ – помогает установить отсутствие или наличие трепетания створки митрального клапана. Это явление вызывается ударом струи при регургитации крови;
- рентгенологическое обследование – позволяет оценить форму сердца и обнаружить расширение желудочка;
- фонокардиография – дает возможность оценить диастолический шум.
- Вазодилаторы – гидралазин, ингибитор АПФ. Препараты замедляют дисфункцию левого желудочка. Эта группу лекарств обязательно назначается при противопоказаниях к оперативному вмешательству.
- Сердечные гликозиды – изоланид, строфантин.
- Нитраты и бета-блокаторы – назначаются при расширении корня аорты.
- Антиагреганты входят в курс лечения, если наблюдаются тромбоэмболические осложнения.
Особенности заболевания у детей
Много детей долгое время не замечают проблем и не жалуются на болезнь. В большинстве случаев они неплохо себя чувствуют, но это длится недолго. Многие способны еще заниматься спортивными тренировками. Но первое, что их мучает – одышка и повышенная частота ударов сердца. При этих симптомах важно немедленно обратиться к специалистам.

Сначала неприятные ощущения замечаются при умеренных нагрузках. В будущем недостаточность клапанов аорты возникает даже в спокойном состоянии. Беспокоит одышка, сильное пульсирование артерий, расположенных на шее. Лечение при этом должно быть качественным и своевременным.
Симптомы болезни могут проявляться в виде шумов в области самой большой артерии. Что касается физического развития, то у детей оно не изменяется при недостаточности, но наблюдается заметное побледнение кожного покрова лица.
При рассмотрении эхокардиограммы, недостаточность аортального клапана выражается в виде умеренного увеличения просвета в устье артерии. Также присутствуют шумы в области левой части груди, что свидетельствует о прогрессе расхождения между лепестками полулунных заслонок (более 10 мм). Сильные толчки объясняются усиленной работой левого желудочка и предсердия в режиме компенсации.
- цвет лица (если оно бледное, то это означает недостаточное кровоснабжение мелких периферических сосудов);
- ритмичное расширение зрачков или их сужение;
- состояние языка. Пульсации, изменяют его форму (заметно при осмотре);
- покачивание головы (непроизвольное), которое происходит в ритм сердца (это обуславливается сильными толчками в сонных артериях);
- видимую пульсацию шейных сосудов;
- сердечные толчки и их силу при пальпации.
Чем опасна недостаточность аортального клапана?
В кардиологической практике часто встречается такое состояние, как недостаточность аортального клапана. Данная патология нередко становится причиной сердечной недостаточности и ранней смерти больных. Заболевание бывает приобретенным и врожденным.
Выделяют 2 основные формы недостаточности клапана аорты: врожденную и приобретенную. Врожденная развивается у детей в период их вынашивания. Обусловлено это наследственностью или тератогенным воздействием различных внешних факторов (лекарственных препаратов, вирусных и бактериальных заболеваний, излучения). Приобретенная форма выявляется у взрослых. Наиболее частая причина – перенесенные инфекции.
Недостаточность аортального клапана
ОПРЕДЕЛЕНИЕ, ЭТИОЛОГИЯ И ПАТОГЕНЕЗнаверх
Порок сердца, характеризующийся обратным током крови из аорты в левый желудочек вследствие неправильного закрытия створок аортального клапана. Первичная недостаточность вызвана повреждением или врожденной аномалией структуры створок клапана с последующим расширением выходного тракта, клапанного кольца и восходящей аорты, a вторичная недостаточность — расширением клапанного кольца и восходящей аорты.
Причины: врожденные (двустворчатый клапан, четырехстворчатый клапан, выпадение створок клапана вследствие дефекта межжелудочковой перегородки); вторичное повреждение клапана при подклапанном стенозе; инфекционный эндокардит (активный и перенесенный); системные заболевания соединительной ткани (ревматическая болезнь сердца, РА, анкилозирующий спондилоартрит); дегенерация (кальциноз, фиброз); расширение или расслоение восходящей аорты (артериальная гипертензия, синдром Марфана и подобные, атеросклероз, воспаление, травма, миксоматозная дегенерация); медикаментозное повреждение створок; сифилис.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. Субъективные симптомы: для острой недостаточности характерны внезапное снижение артериального давления (прежде всего диастолического), тахикардия и прогрессирующая одышка. При недостаточности вследствие расслоения аорты доминируют симптомы основного заболевания →разд. 2.23.1). Хроническая недостаточность в течение многих лет протекает бессимптомно; даже при значительной недостаточности жалобы слабо выражены, типично ощущение усталости.
2. Объективные симптомы: большая амплитуда артериального давления с повышенным систолическим и низким, либо зачастую неопределяемым диастолическим давлением, всегда с высоким и быстрым пульсом (т. н. пульс «водяной помпы»); иногда двухфазный пульс (лучше определяется на плечевой или бедренной артерии, чем на сонной); I тон сердца обычно хорошо выслушивается (при острой недостаточности может быть ослабленным); усиление (патология аорты) или ослабление (патология створок клапана) аортальной составляющей II тона сердца; голодиастолический шум типа decrescendo , обычно лучше слышен по левому краю грудины (при патологии восходящей аорты часто лучше выслушивается у правого края грудины) →разд. 1.29.2.2; шум Остина-Флинта — диастолический шум вследствие относительного митрального стеноза; часто систолический шум изгнания в области аускультации аортального клапана (вследствие увеличенного объема сердечного выброса, который приводит к относительному стенозу устья аорты).
3. Типичное течение: при острой недостаточности зависит от основного заболевания. Хроническая недостаточность обычно в течение нескольких лет протекает бессимптомно; в этом случае риск сердечной смерти при нормальной фракции выброса левого желудочка 1. ЭКГ: признаки гипертрофии и перегрузки левого желудочка, Р mitrale , часто желудочковые аритмии.
2. Рентгенография органов грудной полости: увеличение левого желудочка, расширение восходящей аорты и дуги аорты; при острой аортальной недостаточности наблюдается застой в малом круге кровообращения при неизмененной тени сердца.
3. Эхокардиография с допплеровским исследованием: позволяет обнаружить волну регургитации и провести ее качественную и количественную оценку. Критерии значительной недостаточности при эхокардиографическом исследовании: в случае центрального потока его ширина занимает ≥65 % выходного тракта левого желудочка; ширина перешейка регургитации >6 мм; объем регургитационного потока ≥60 мл; фракция недостаточности ≥50 %; эффективная площадь отверстия недостаточности ≥0,30 см 2 ; дополнительные критерии — как минимум умеренная дилатация левого желудочка, выявляемый при допплеровском исследовании голодиастолический регургитационный поток в нисходящей аорте, время половинного снижения градиента давления между аортой и левым желудочком 4. КТ и МРТ: КТ у больных с аневризмой аорты позволяет оценить морфологию и степень дилатации устья аорты, что имеет значение при планировании техники операции. КТ коронарных артерий у больных, отобранных для оперативного лечения порока, является альтернативой коронарографии для исключения значимых стенозов в коронарных артериях. МРТ является информативным неинвазивным исследованием, позволяющим оценить конечно-систолический и конечно-диастолический объемы, массу миокарда левого желудочка, а также делает возможной оценку степени недостаточности аортального клапана, особенно в случае неоднозначной клинической и эхокардиографической оценки.
В комплексе с клиническими симптомами эхокардиографическое исследование позволяет диагностировать аортальную недостаточность почти со 100 % специфичностью. Следует провести дифференциально-диагностический поиск причин повреждения створок аортального клапана и расширения восходящей аорты.
1. Незначительная или умеренная недостаточность: если систолическая функция не нарушена и нет субъективных симптомов, лечение не требуется.
2. Тяжелая хроническая недостаточность: выбор метода лечения →рис. 2.8-2.
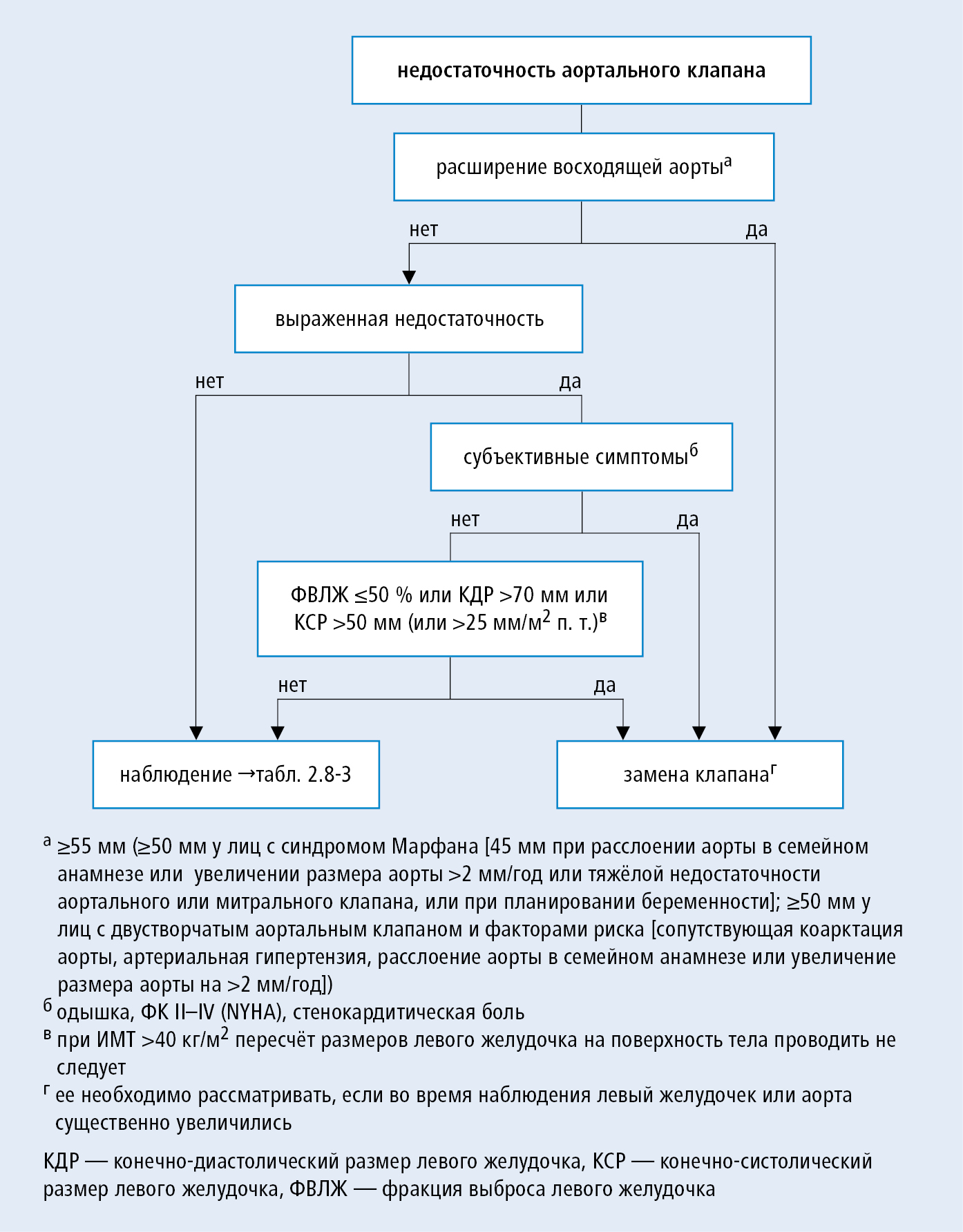
Рисунок 2.8-2. Алгоритм действий при хронической недостаточности аортального клапана (согласно рекомендациям ESC и EACTS 2012, модифицировано)
1. Острая симптомная недостаточность: необходимо немедленное хирургическое лечение — требуется замена клапана на механический протез или аортальный гомографт; при необходимости — в сочетании с имплантацией протеза восходящей аорты; перед операцией используйте вазодилататоры; внутриаортальная контрпульсация противопоказана.
2. Хроническая недостаточность: показания к операции →рис. 2.8-2.
1. Вазодилататоры (ЛС →табл. 2.20-7) — эналаприл 10–20 мг 2 раза в день или квинаприл 10–20 мг/сут:
1) при тяжелой недостаточности у бессимптомных пациентов с сохраненной систолической функцией левого желудочка;
2) у остальных пациентов, если операция противопоказана или пациент не дает на нее согласия. У пациентов с синдромом Марфана следует рассмотреть возможность назначения β-блокатора и/или блокатора рецепторов ангиотензина.
2. Профилактика инфекционного эндокардита →разд. 2.13.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
Классификация аортальной недостаточности
Для оценки степени выраженности гемодинамических нарушений и компенсаторных возможностей организма используется клиническая классификация, выделяющая 5 стадий аортальной недостаточности:
- I — стадия полной компенсации. Начальные (аускультативные) признаки аортальной недостаточности при отсутствии субъективных жалоб.
- II — стадия скрытой сердечной недостаточности. Характерно умеренное снижение толерантности к физической нагрузке. По данным ЭКГ выявляются признаки гипертрофии и объемной перегрузки левого желудочка.
- III — стадия субкомпенсации аортальной недостаточности. Типичны ангинозные боли, вынужденное ограничение физической активности. На ЭКГ и рентгенограммах – гипертрофия левого желудочка, признаки вторичной коронарной недостаточности.
- IV — стадия декомпенсации аортальной недостаточности. Выраженная одышка и приступы сердечной астмы возникают при малейшем напряжении, определяется увеличение печени.
- V — терминальная стадия аортальной недостаточности. Характеризуется прогрессирующей тотальной сердечной недостаточностью, глубокими дистрофическими процессами во всех жизненно важных органах.
При выраженном дефекте клапана и большом объеме регургитации отмечаются мозговые симптомы: головокружение, головные боли, шум в ушах, нарушения зрения, кратковременные обморочные состояния (особенно при быстрой смене горизонтального положения тела на вертикальное).
Симптомы
Заболевание проявляется по-разному в зависимости от степени запущенности патологии. Для сравнения можно привести таблицу признаков болезни по стадиям:
Компенсаторная стадия может продолжаться длительное время, ничем не проявляя себя, если причиной становится хронический процесс.
Начальная стадия патологии не нуждается в специальном лечении. Пациент должен регулярно посещать кардиолога (1 раз в 6 месяцев), проходить ЭхоКГ, ЭКГ и другие дополнительные методы диагностики по показаниям. Человеку рекомендуется снижение физической активности, а при ревматизме – прием антибиотиков и отказ от пребывания в условиях повышенной сырости.
Классификация аортальной недостаточности
Вопрос: Здравствуйте. Женщина, 41 год. Недостаточность аортального клапана лёгкой степени с регургитацией 1-2 степени. Митральная,трикуспидальная и лёгочная регургитация 1 степени. Полости сердца не дилатированы.Зон нарушения локальной сократимости миокарда не лоцировано.По профилю движения МЖП нельзя исключить нарушение проводимости по ножкам пучка Гиса. Систолическая функция левого желудочка не изменена. Диастолическая функция левого желудочка изменена по псевдонормальному типу. Вот такое вот заключение. Скажите, пожалуйста, какой прогноз в моей ситуации и лечится ли весь этот ужас?
Что такое недостаточность клапана аорты

Если в период расслабления сердца (диастолы) полулунные клапанные створки при закрывании образуют щелевидный проход, подобное состояние называется недостаточностью клапана аорты. Постоянно приоткрытый клапан не способен полноценно изолировать проток. Кровь, выбрасываемая из левого желудочка, не удерживается в аорте в полном объеме. Наблюдается процесс регургитации – возвращения обратно некоторого количества крови. Патология негативно влияет на работу сердечно-сосудистой системы.
Изолированный порок аортального клапана диагностируется только в 4% от всех случаев. В 10% патология протекает вместе с другими пороками, в 55-60% аортальная недостаточность сочетается с сужением устья аорты. В группе риска находятся мужчины. Лечение назначается кардиологом и кардиохирургом.
Пациенты с пороком аортального клапана могут выдерживать физическую и спортивную нагрузку, но следует помнить, что такая активность ведет к ускоренному истощению компенсаторных резервов, а присоединение осложнений – к утрате трудоспособности.
Недостаточность аортального клапана различают по длине струйки и количеству возвращающейся крови.
Методы диагностики
Чтобы правильно оценить изменения функциональности сердца и его систем, нужно пройти качественную диагностику:
- допплерографию;
- рентгенографию (эффективно определяет патологические изменения клапанов и тканей сердца);
- эхокардиографию;
- фонокардиографию (определяет шумы в сердце и аорте);
- ЭКГ.
 При осмотре специалисты обращают внимание на:
При осмотре специалисты обращают внимание на:
- цвет лица (если оно бледное, то это означает недостаточное кровоснабжение мелких периферических сосудов);
- ритмичное расширение зрачков или их сужение;
- состояние языка. Пульсации, изменяют его форму (заметно при осмотре);
- покачивание головы (непроизвольное), которое происходит в ритм сердца (это обуславливается сильными толчками в сонных артериях);
- видимую пульсацию шейных сосудов;
- сердечные толчки и их силу при пальпации.
Пульс нестабилен, появляются спады и нарастания. С применением аускультации сердечного органа и его сосудов можно быстрее и точнее выявить шумы и другие признаки.
- Оперативное вмешательство, связанное с внедрением имплантата. Выполняется при обратном выбросе аортного клапана более 60% (стоит заметить, что сегодня биологические протезы почти не применяются).
- Операция в виде внутриаортальной баллонной контрпульсации. Делается при небольшом деформировании клапанных створок (при 30 % выбросе крови).


