Латеральная нестабильность (привычный вывих) надколенника: причины, типы вмешательств и реабилитация

Боль в коленях– один из самых распространенных поводов, с которым пациенты обращаются к травматологу. Чаще всего источником недуга является травмирование коленной чашечки. Но иногда причина дискомфорта может крыться в феморопателлярном отделе – месте скольжения надколенника по межмыщелковой борозде бедренной кости.
В норме движения надколенника при сгибании/разгибании в коленном суставе контролируют несколько анатомических структур:
- Соотношения между межмыщелковой вырезкой и наколенником не позволяют последнему смещаться в наружновнутреннем направлении.
- Поддерживающие связки (ретинакулюмы) надколенника совместно с собственной связкой надколенника и сухожилием четырехглавой мышцы бедра создают его центрацию во всех четырех направлениях.
Если анатомия феморопателлярного отдела не изменена, то коленный сустав работает нормально. Однако если в этом отделе имеется какая-либо врожденная аномалия, то вероятность развития латеральной нестабильности надколенника резко возрастает.
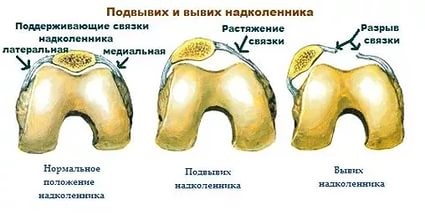
Привычный (рецидивирующий) вывих надколенника – это неестественное состояние, характеризующееся рецедивирующими латеральными (наружными) подвывихами и вывихами надколенника.
Латеральный вывих надколенника характеризуется разрывом медиального ретинакулюма (медиальной пателло-феморальной связки) коленного сустава. Повторный вывих у пациента — главный признак не выполнения медиальной пателло-феморальной связкой своих функций из-за перерастяжения после первичной травмы.
Вывих надколенника, как первичный, так и повторный, ведет к значимому повреждению хрящевого покрова. Как результат — появляется стойкий болевой синдром и снижение физической активности пациента.
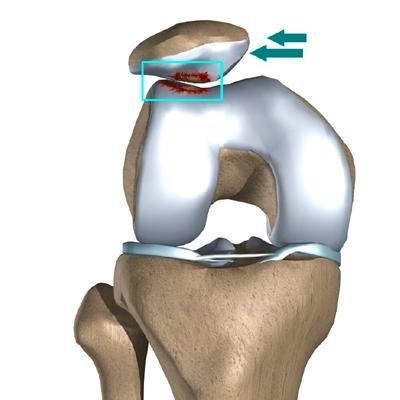
Как образуется латеральная нестабильность надколенника?
Часто предпосылкой к формированию латеральной нестабильности надколенника становится дисплазия феморопателлярного отдела — врожденного состояния, характеризующегося нарушениями соотношений между надколенником и недостаточно выраженной межмыщелковой бороздой бедренной кости (см. рис.).
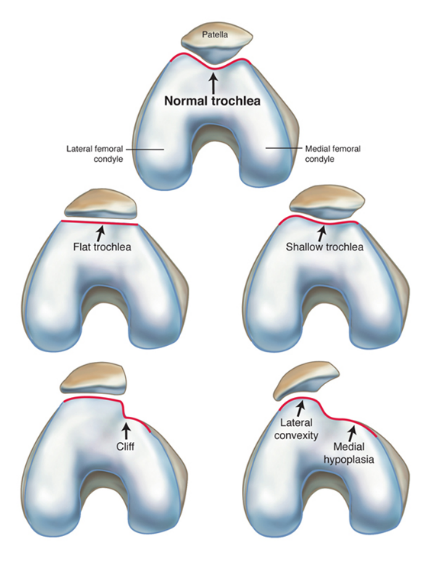
Наличие дисплазии различной степени выраженности ведет к тому, что движения надколенника при сгибании и разгибании в коленном суставе происходят с тенденцией к его латеральному смещению. При дополнительном травматическом воздействии это приводит к возникновению полноценного вывиха.
Однако дисплазия не всегда вызывает смещение надколенника (рецидивирующего вывиха надколенника).
Современные подходы к диагностике и лечению рецидивирующего вывиха надколенника
Однократно возникший вывих надколенника не является показанием к операции. Как правило, он успешно устраняется с помощью консервативного лечения, которое проводится в три этапа:
- Иммобилизация и ходьба на костылях 4 недели.
- Лечебная физкультура (ЛФК) с инструктором, физиотерапевтическое лечение (ФТЛ) после устранения иммобилизации.
- Ношение ортеза с латеральной стабилизацией надколенника.
В большинстве случаев врач-травматолог легко диагностирует привычный вывих надколенника. Для этого проводится серия нагрузочных тестов, во время которых пациент демонстрирует страх получения повторного вывиха. Окончательный диагноз ставится после проведения магнитно-резонансной томографии (МРТ) коленного сустава. Как правило, исследование обнаруживает признаки повреждения медиальной пателло-феморальной связки, состояние подвывиха надколенника и признаки травматических повреждений хрящевого покрова.
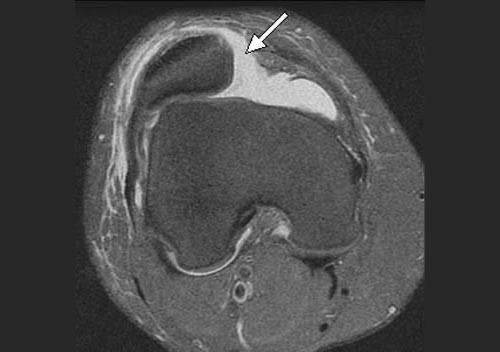
Как уже упоминалось ранее, однократный травматический вывих надколенника не является показанием к операции — достаточно консервативного лечения. При возникновении повторных вывихов/подвывихов надколенника пациенту показано оперативное лечение — хирургическая стабилизация надколенника.
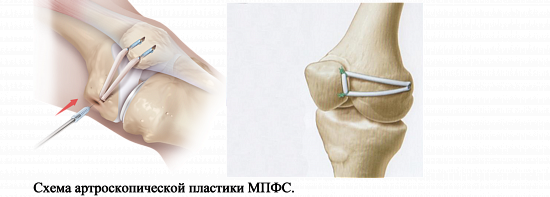
Современная медицина предлагает несколько способов проведения оперативных вмешательств при привычном вывихе надколенника. Оптимальная методика — артроскопическая реконструкция (пластика) медиальной пателлофеморальной связки (МПФС). С помощью данного метода операция при вывихе надколенника позволяет восстановить утраченную анатомическую структуру, стабилизирующую надколенник (МПФС), и одновременно зашлифовать и резецировать участки поврежденного хряща без больших кожных разрезов.
Как проводится артроскопическая реконструкция?
Сначала под контролем эновидеокамеры совершаются два прокола. Они позволяют провести визуальный осмотр всех отделов сустава, при необходимости хирургически обработать поврежденные участки хряща. Затем, через два новых прокола, проводится и фиксируется сухожильный трансплантат, заменяющий утраченную поддерживающую связку надколенника. Натяжение связки регулируется под контролем видеокамеры так, чтобы вывести надколенник из положения подвывиха, но оставить физиологически достаточную свободу его смещения.
Вне зависимости от выбора фиксирующих трансплантат фиксаторов (титановых, пластиковых, биорезорбируемых) в послеоперационном периоде требуется разгрузка сустава для создания условий биологической фиксации и перестройки трансплантата. Эти процессы, по данным МРТ исследований, занимают от 6 до 12 месяцев.
Основные этапы реабилитации после артроскопии:
- Создание неподвижности сустава с помощью ортопедического тутора, а также использование костылей в течение первых 3 недель;
- Ношение ортеза с латеральной поддержкой надколенника 6 недель;
- Лечебная физкультура после снятия иммобилизации под наблюдением врача-реабилитолога. Рекомендовано: увеличение амплитуды движений в колене, укрепление мышц бедра, восстановление биомеханики походки. По согласованию с физиотерапевтом можно провести курс специальной физиотерапии;
- Спустя 3 месяца после проведения операции разрешается бассейн, велотренажер, укрепление мышц;
- Частичное возвращение к спортивным нагрузкам – через 6 месяцев, полное — через 8-12 месяцев.
Оказание первой помощи при травме коленного сустава и голени
 Своевременно оказанная первая помощь при травмах коленных суставов и голени помогает избежать инвалидности и способствует легкому заживлению поврежденной части тела. Следует учитывать, что подобные травмы бывают разной степени тяжести.
Своевременно оказанная первая помощь при травмах коленных суставов и голени помогает избежать инвалидности и способствует легкому заживлению поврежденной части тела. Следует учитывать, что подобные травмы бывают разной степени тяжести.
Голень
Голень – находится между коленным и голеностопным сочленениями. Сформирована большой берцовой костью снаружи и малой берцовой костью изнутри. Вокруг этих костей располагается мышечная ткань, отвечающая за подвижность стопы. Коленный сустав соединяет большую берцовую кость сверху и бедренную снизу, а спереди защищается надколенником. Внутри сустава головки костей от трения защищают мениски – хрящевые прослойки.
Повреждения нижних конечностей встречаются часто – это ушибы и разрывы мышечных тканей, переломы и трещины. Причина тому – падения, удары, вывихи или неудачные движения. У пожилых людей к травме приводит плохое кровообращение, неподвижность суставов и недостаток минеральных веществ в питании. В качестве первой помощи нужно оставить в покое поврежденную ногу, приложить холод к месту травмы и приподнять конечность.
Если травма обширная, то необходима так называемая иммобилизация – придание неподвижности поврежденной ноге в течении 2 – 3 недель в зависимости от самочувствия. После периода покоя назначают реабилитационные мероприятия – лечебную физкультуру и массаж.
Травмы ахиллова сухожилия.
Ахиллово сухожилие располагается в нижней части голени с задней стороны. При травмах этой части голени характерным признаком будет хрустящий звук. Получившееся повреждение такого рода не дает возможность поднять пятку и подняться на носок, нижняя часть ноги в течение часа отекает. Холодным компрессом можно снять боль и замедлить появление отека. Необходимо вытянуть носок стопы, немного согнуть ногу в колене и закрепить конечность в этом положении, чтобы оба сустава были неподвижны. К голени и внешней части стопы хорошо прибинтовать твердую планку, к примеру, школьную линейку или часть тонкой дощечки. Наступать на поврежденную ногу категорически не рекомендуется, а при получении разрыва следует больного отвезти в больницу.
 При наличии открытых ран на голени оказание первой помощи проводится в следующем порядке:
При наличии открытых ран на голени оказание первой помощи проводится в следующем порядке:
1. Очистить кожные покровы вокруг от загрязнений, при возможности продезинфицировать.
2. Остановить кровотечение самодельным жгутом или давящей повязкой.
3. Приложить чистую марлю или кусок ткани, которые есть под рукой.
Доставить человека в лечебное учреждение необходимо быстро, чтобы в больнице сняли жгут, который перекрывает доступ кровотоку.
Фиксирующие шины на поврежденную голень
Голень наиболее часто травмируется. Закрытый перелом происходит без повреждения кожных покровов, мы видим ненормальное смещение поврежденной части ноги. При переломе пострадавший ощущает сильную боль, на месте травмы быстро появляется отек. Чтобы не сдвинуть кости еще больше, опираться на конечность категорически нельзя, даже если травмированный может это сделать. При закрытых повреждениях костей возникают внутренние кровотечения, которые могут привести к отмиранию нервов, поэтому пострадавшего необходимо как можно скорее доставить в медучреждение для проведения хирургической операции.

Перелом голени требует немедленной иммобилизации поврежденного органа. Удобнее сделать шину Крамера из подручных материалов, которую моделируют в соответствии с формой ноги, помещая внутрь сложенную в несколько слоев ткань для амортизации движения. Шину необходимо накладывать по всей задней поверхности ноги, начиная от подъягодичной складки, заканчивая пяткой, затем загнуть и обеспечить неподвижность всей стопы. Для более прочной фиксации желательно использовать дополнительные боковые шины из фанеры по обеим сторонам травмированной ноги. Их необходимо аккуратно прибинтовать к конечности.
Разумеется, под рукой не всегда есть необходимые приспособления, поэтому можно импровизировать. Если есть возможность найти легко сгибаемый пластиковый материал, его накладывают по бокам ноги, охватывая пятку и наложив на стопу подходящую по размеру дощечку. Прибинтовывать такую импровизированную шину следует от колена до пальцев ноги.
Зонт, трость, лыжная палка, ветки – все это может послужить импровизированными шинами в сложной ситуации, когда под рукой ничего больше не оказалось. Самое важное – обездвижить и зафиксировать голеностопное сочленение и стопу.
Если же вы не смогли найти вообще ничего, что послужило бы шиной, то в крайнем случае можно зафиксировать сломанную ногу, плотно прибинтовав ее к здоровой с помощью любой ткани – полотенца, платка, части одежды.
Если случился открытый перелом с повреждением кожных покровов и кровотечением, то сначала необходимо остановить кровь, прижав пальцем артерию выше места перелома. Затем нужно наложить кровоостанавливающий жгут и обязательно записать время, когда он был наложен. Разломы костей, которые видны из раны, руками трогать нельзя, чтобы не занести инфекцию. Следует аккуратно наложить стерильную ткань поверх раневой поверхности и ехать в травматологический пункт.
Спиральный восходящий метод укладки повязки выполняется просто – это несколько круговых обертываний бинта на лодыжке, затем поднимаются вверх, перекрывая каждым последующим ходом бинта лежащий под ним примерно на две трети. Для моделирования формы ноги необходимо делать перегибы по передней её части. Под коленом повязку нужно закрепить несколькими круговыми оборотами. Другой вариант перевязки – косыночная. Ее делают с помощью платка, который укладывают длинной стороной ниже места повреждения, а треугольной – выше.
Если есть специальный медицинский бинт с резиновыми волокнами, его также можно использовать в приподнятом состоянии ноги, чтобы не спровоцировать застой лимфы, двигаясь снизу вверх, так как можно повредить лимфатические сосуды. Важно при этом следить, чтобы не образовывались складки, а бинт не был натянут чересчур сильно.
Возможные травмы колена
Нагрузки на связываемый аппарат в колене у спортсменов очень серьезные, поэтому при их превышении получаются травмы. При этом наблюдается смещение, и форма сустава изменяется из-за отека. Это значит, что травма сопровождается повреждением сосудов и истечением крови в близлежащую область. Травма вызывает боль при попытке согнуть или разогнуть ногу в колене. Разрывы внутри одновременно повреждают сосуды и крови вытекает быстрее. Припухлость появляется быстро. При обычных ушибах сустав отекает постепенно.
Травмы колена, которые произошли дома, на спортивной площадке, нуждаются в наложении круглой повязки из ваты и марли вокруг надколенника – его фиксируют в неподвижном состоянии. Затем следует приложить холод. Давать нагрузку на ногу категорически запрещено, нужно сразу обратиться в лечебное учреждение и провести детальную диагностику.
Неестественное положение конечности при падении, нагрузках может вызвать полный разрыв связок, их трещины или растяжение. Появляется резкая боль, голень отклоняется в сторону, можно наблюдать подкожное кровоизлияние. Отек сустава из-за разрыва сосудов появляется в течение часа.
Первое, что необходимо сделать при разрыве связок или боли в месте их расположения, это не пытаться двигать поврежденным местом, по возможности приложить лед.
У людей, подвергающих себя физическим нагрузкам, иногда случается разрыв мениска – хрящевой ткани, расположенной внутри колена. При этом часть его может оказаться в полости сустава и будет мешать двигать коленом. Устранить последствия такого ущемления самостоятельно невозможно и не рекомендуется. Сустав фиксируют неподвижно и везут человека в больницу.
Смещение надколенника можно устранить своими силами, после этого обязательно нужно наложить закрепляющую повязку и сделать рентген в больнице. Хирург при необходимости удалит скопившуюся в мышцах кровь и наложит гипс. Если пренебречь этими мерами, то из-за слабости и плохого заживления связок может в дальнейшем происходить вывих надколенника.
Вывих голени – одна из самых тяжелых и болезненных травм, после которой потребуется хирургическое вмешательство под общим наркозом. Большая берцовая кость смещается назад или вперед, вызывает сдавливания или разрыв сосудов и нервов, что может привести к болевому шоку. Нарушение кровоснабжения опасно тем, что ткани не получают кислорода и начинается некроз. Отек, изменение формы сустава – типичные признаки такого повреждения. Движение сустава становится невозможным из-за нарушения положения костей относительно друг друга. Вправление требует общего обезболивания и манипуляций в стерильных условиях. Если необходима длительная поездка в больницу, а налицо признаки разрыва сосудов, то можно слегка потянуть поврежденную ногу за стопу, чтобы попытаться переместить голень ближе к естественному положению костей, но делать это надо крайне осторожно, так как процедура крайне болезненная – человек с низким болевым порогом может потерять сознание или получить болевой шок. Перевозка травмированного возможна только при условии обездвиживания медицинской или самодельной шиной.
Внутрисуставной перелом характеризуется сильной болью, изменением формы и отеком сустава, внутренним кровоизлиянием. Отечность распространяется на голень. Эта травма крайне тяжелая, так как требует наложения гипса по боковой поверхности ребер до самого низа конечности, а также по внутренней стороне бедра до стопы. После этого человек находится в лежачем положении до снятия гипса.
При прямом статическом давлении на коленную чашечку, падении с высокой точки, при толчке сзади может возникнуть трещина или перелом надколенника. Его сопровождают отек из-за разрыва сосудов и боль. В разломе между частями кости можно увидеть вмятину. Необходимо взять пострадавшего под руки и помочь дойти до ближайшего медпункта, где ему наложат шину. После этого травмированный может наступать на ногу и следующий шаг – обращение к хирургу-травматологу.
При открытых изначально накладывают чистую повязку, стараясь не менять положения ноги, чтобы не сдвинуть кости еще больше. Укладывают человека на носилки и отвозят в больницу в машине скорой помощи. При попадании в рану посторонних предметов, извлекать их самостоятельно категорически нельзя. Необходимо осторожно прикрыть рану повязкой, стараясь не затронуть инородный предмет.
Какие виды повязок применяются при травмах коленей

Для фиксации всех суставов одной конечности используется двусторонняя шина. Накладывают ее похожим образом, как при повреждениях бедренных костей: планка располагается от подложки до самой стопы, а также с внутренней стороны ноги – до пятки. Концы шины для безопасности конечности выступают за пятку. Необходимо обездвижить стопу, изготовив подошву из прочного материала и прибинтовав ее к стопе. При наложении шины помогает веревка. Также вытягивать конечность можно с ее помощью: один конец протягивают между подошвой и планкой шины, закрепленной к стопе. После этого к конечности прикладывают дополнительное фиксирующее приспособление и все вместе крепят к телу.
Не всегда на месте травмы можно найти медицинскую шину. В этом случае используют подручные средства или фиксируют больную ногу, прибинтовывая ее к здоровой. Главная цель при оказании первой помощи – обездвижить все суставы, чтобы не усугублять степень травмы.
При мелких ранениях кожи используют обычное бинтование или закрывают царапины пластырем, но если разрывы кожи большие, то придется бинтовать поверхность елочкой. Колено закрепляется в полусогнутом положении и обматывается сверху и снизу витками бинта.
Если накладывают повязку на ровную конечность, пригодится восьмиобразная бинтование: ногу ниже и выше наколенника фиксируют, не затрагивая чашечки. Можно использовать и косыночную повязку: угловую часть ткани располагают выше колена и плотно обматывают ногу, после чего верхний угол опускается.
К сожалению, травмы нижних конечностей чреваты опасными последствиями. Среди них нарушения двигательных функций, неподвижность ноги, остеомиелит. Чтобы исключить риск осложнений и отдаленных негативных последствий, пострадавшего необходимо доставить в больницу после оказания первой помощи.
Нестабильность коленного сустава
Стабильность сустава – необходимое условие его нормального функционирования. Он способен совершать движения определённой амплитуды в определённых направлениях, при этом все нагрузки распределяются правильно. Стабильность обеспечивается суставной сумкой, связочным аппаратом сустава, нормальным состоянием суставной полости. Нестабильность коленного сустава приводит к перераспределению нагрузок. В итоге страдает не только сам сустав, но и соседние структуры.
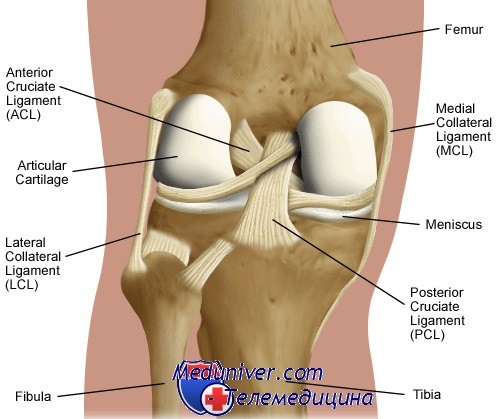
Главная причина нестабильности колена – повреждение крестообразных связок. Они находятся в полости сустава и соединяют между собой суставные поверхности большеберцовой и бедренной кости. Часто повреждение крестообразных связок происходит во время травмы, сочетается с повреждением менисков, гемартрозом (скоплением крови в полости сустава).
- Первичная консультация – 3 000
- Повторная консультация – 2 000
Записаться на прием
Причины
Часто патология появляется после серьезных травм вследствие дорожно-транспортного происшествия или профессиональных занятий следующими видами спорта: футбол, хоккей, бег, лыжные гонки. Приводят к появлению заболевания следующие действия:

- Резкие разгибания и сгибания.
- Удары по коленному суставу.
- Вывихи.
Сильнее всего подвержены люди с генетической предрасположенностью (слабое развитие связочного аппарата).
Симптомы заболевания
Сразу после падения или удара по суставной капсуле появляется сильный болевой синдром отечность и скованность, что приводит к снижению подвижности. После фиксации сустава в травматологическом пункте удается снизить дискомфорт. Данная процедура рекомендуется для предварительной подготовки к диагностике (на раннем этапе она невозможна из-за острой боли).
Обычно пациент приходит к врачу с жалобами на боли во время ходьбы, ощущением, как будто колено «проседает». При длительном течении заболевания мышцы бедра становятся слабее, уменьшаются в объёме.
Врач осматривает пациента, проводит специальные тесты. Обычно нестабильность сустава диагностируется во время врачебного осмотра без дополнительного обследования.
Виды и степени патологии
Развитие заболевания часто происходит у спортсменов из-за работы с тяжелыми весами и из-за высоких нагрузок на четырехглавую мышцу бедра. Всего существует 3 степени суставной нестабильности:
- Легкая – наблюдается локальная деформация суставной капсулы и смещение бедренной и большой бедренной кости не более чем на 5 миллиметров. Ослабление связок незначительное.
- Средняя – присутствует серьезная деформация крестообразной связки и смещение максимум на 10 миллиметров.
- Тяжелая – диагностика выявляет разрыв задней или передней крестообразной связки с сильным смещением (более 10 миллиметров).
Обратите внимание! Смещение измеряют не только в миллиметрах, но и в градусах. Для легкой степени это до 5o, а для тяжелой более 8o.
Различают следующие виды нестабильности в зависимости от того, какая связка повреждена:
- Латеральная.
- Медиальная.
- Комбинированная.
- Задняя.
- Передняя.
Дополнительно используются подвиды:
- Атипичный.
- Простой.
- Сложный.
- Тотальный.
- Компенсированный.
- Субкомпенсированный.
- Декомпрессионный.
Диагностика
С целью уточнения диагноза нестабильности коленного сустава и исключения других заболеваний проводят следующий комплекс исследований:
- Рентгенография коленного сустава.
- Магнитно-резонансная томография.
- Артроскопия – эндоскопическое исследование суставной полости – является наиболее информативным методом диагностики. Врач может осмотреть практически всю полость сустава и обнаружить патологические изменения со стороны крестообразных связок, других структур, а так же выполнить при наличии показаний лечебные манипуляции во время артроскопии.
Спортивная травма коленного сустава

В футболе, баскетболе, хоккее и других игровых видах спортивная травма коленного сустава самое распространенное явление. Европейская ассоциация спортивной медицины выяснила, что более 90% игроков команд высших дивизионов немецкого спорта обращались по поводу проблем с коленями. Любой человек, занимающийся спортом, может столкнуться с травмой коленного сустава различной степени тяжести. От этого не застрахован игрок в элитарный гольф или даже президент страны, играющий на досуге в хоккей.
Виды спортивных травм
Эластичное коленное сочленение выполняет основную функцию при движении человека. Оно помогает распределению нагрузки на различные группы мышц и суставов и действует как амортизатор всего опорно-двигательного аппарата человека. Из-за этого сами колени подвержены большей опасности получить травму при возрастающих физических нагрузках человека, чем любое другое сложносоставное сочленение. Наиболее уязвимыми частями колена считаются:
- коленная чашечка(надколенник);
- мениски – эластичные образования из хрящевой ткани;
- крестообразные связки.
Мягкие ткани вокруг коленного сочленения подвержены ушибам, надрывам и прочим повреждениям, возникающим в результате активного образа жизни. Они могут быть связаны, как с динамическим воздействием на сустав (удар или падение), либо с чрезмерной физической нагрузкой на организм.
Спортивные врачи утверждают, что тренировки, связанные с большими динамическими усилиями, должны проходить под наблюдением опытных медиков, рассчитывающих возможность травматизма. При отсутствии методик по плавному росту нагрузки во время тренировок происходят повреждения связок и менисков. Такая проблема наиболее актуальна для спортсменов, занимающихся легкой атлетикой и силовыми видами спорта. Культивирование в спорте тренировок с особо тяжелым циклом упражнений или применение физических упражнений виде штрафа ведет к особо тяжелым травмам коленного сустава и долгому восстановлению.
При травме колена или возникновении сильной боли в области коленного сустава важно быстро оказать первую помощь пострадавшему спортсмену. Она заключается в воздействии холодом и фиксирующей иммобилизации сустава наколенником из специальной ткани либо обычным эластичным бинтом. До медицинского обследования следует воздержаться от прочего медикаментозного вмешательства.
Без полноценного МРТ коленного сустава или рентгенографии невозможно правильно оценить степень и характер повреждения и назначить корректное лечение. Все повреждения коленного сустава можно разбить на локальные группы:
- сухожилия и связки;
- кости и хрящи;
- коленная чашечка;
- мениски.
При неправильном лечении или тяжелых травмах возможна опасная патология: воспаление в синовиальной сумке. Для травмированного коленного сустава – это практически приговор. Это заболевание становится хроническим и ведет к неподвижности. Самое неприятное, что такое заболевание долго и трудно лечится. Поэтому при травме колена ни в коем случае нельзя запускать лечение даже при небольшой травме.
Получить бесплатную консультацию
Консультация ни к чему Вас не обязывает
Травмы коленной чашечки
 Повреждение надколенника чаще всего появляется при сильном динамическом ударе, направленным в область коленной чашечки. Такая проблема может возникнуть при падении или столкновении. Здесь основными видами травмы являются смещение или вывих и перелом.
Повреждение надколенника чаще всего появляется при сильном динамическом ударе, направленным в область коленной чашечки. Такая проблема может возникнуть при падении или столкновении. Здесь основными видами травмы являются смещение или вывих и перелом.
Смещения надколенника возникает при сильном ударе о жесткую поверхность, при падении, при неосторожном обращении с силовыми тренажерами. Нестабильность надколенника, которая возникает в таком случае, может быть как легкой с быстрой реабилитацией, так и тяжелой с деформацией коленной чашечки. Основные признаки нестабильности надколенника:
- стремительный отек тканей;
- острая боль;
- неестественное положение коленной чашечки.
При частых травмах может развиться хроническая нестабильность надколенника, который будет выскакивать при малейшей физической нагрузке. При вывихе или смещении надколенника, его сможет вправить только врач. После решения проблемы на сустав накладывается фиксирующая повязка, которую пострадавшему необходимо носить несколько недель. Любая физическая нагрузка исключена в течение этого времени. При несоблюдении правил может возникнуть хроническая нестабильность коленной чашечки, которая поставит крест на занятиях спортом.
Перелом надколенника – это не очень распространенная травма, возникающая при ударе колена о твердую и рельефную поверхность. Кроме перечисленных симптомов при вывихе здесь добавляется невозможность опереться на травмированную ногу, а также удерживать ее на весу и возникает кровоизлияние в полость сустава. Первая помощь при переломе – это фиксация ноги и немедленный визит к специалисту. На основании рентгенографии будет определен характер и тяжесть травмы. Но такое повреждение может уложить человека в постель сроком от двух месяцев.
Повреждения менисков
Мениски по своей структуре являются самым хрупким элементом коленного сустава. Хрящевые подушечки, выполняющие амортизационную роль, страдают более чем в 50% случаев травм колена. Разрыву мениска чаще всего подвержены атлеты, занимающиеся беговыми дисциплинами, также легко получит подобную травму в беге по пересеченной местности, занятиями хоккеем и конькобежным спортом. При несоблюдении норм безопасности на тренировке разрыв мениска можно получить и в тренажерном зале.
Главным симптом такого повреждения является острая и сильная боль и полная невозможность сгибать и разгибать поврежденную ногу. Степень тяжести повреждения и метод лечения может определить специалист только после МРТ. Первая помощь – это фиксация колена. При надрыве и отрыве мениска первые болевые симптомы одинаковы. Но если дать физическую нагрузку на поврежденный мениск, произойдет усугубление травмы, которое уже будет подлежать лечению оперативным путем. Обычный надрыв лечится консервативно и требует лишь соблюдение режима и ношение ортреза.
Повреждения связок при занятиях спортом
Повреждения связок – это типичный результат больших физических нагрузок на коленный сустав. Очень часто такая травма происходит из-за игрового столкновения. Симптомом такого повреждения является сильная боль, возможно, прощелкивание чашечки при движении, и отек мягких тканей. При такой травме необходима корректная диагностика специалистом.
При неправильном лечении могут развиться различные патологии, приводящие к тяжелым последствиям. Повреждения связок лечатся консервативным путем: иммобилизация, физиотерапия, лечебные препараты, но при полном отрыве связки понадобится оперативное вмешательство.
Ушибы коленного сустава
Ушибы, хоть и являются простейшими травмами коленного сустава, оставлять без лечения не стоит. Первоначальные симптомы: боль, отек – блокируются холодом при помощи льда или специальных препаратов. Затем неоходима фиксация колена в одном положении при помощи эластичного бинта. Обращение к специалисту нужно, чтобы диагностировать ушиб, а не более серьезную травму. При лечении ушиба – главное соблюдать щадящий режим для поврежденного колена, отказавшись от нагрузок на травмированную ногу.
Диагностика спортивных травм колена
Диагностика спортивных травм в области колена осложнена однообразием большинства симптомов при повреждениях колена. Провести детальную диагностику можно только с использованием специального оборудования. МРТ – универсальный способ, подходящий при диагностики повреждений, как для костной структуры, так и мягких тканей.
Аппарат УЗИ можно использовать для выявления нарушений в мягких тканях. Рентгенография поможет снять или подтвердить самые опасные предположения по состоянию хрящей и костной структуры. При диагностике повреждений мениска производится атроскопия – технологическое обследование путем введения миниатюрного зонда в поврежденную область.

Лечение и реабилитация
Повреждения коленного сустава лечат консервативным способом:
- фиксация поврежденного колена;
- симптоматическая лекарственная терапия, снимающая воспаление и боль;
- режим покоя в течение 6-8 недель;
- при улучшении физиотерапия для регенерации тканей и стимуляции необходимых процессов обмена.
После заключения врача пациенту назначается массаж, лечебная физкультура и другие процедуры, не несущие риска повредить восстанавливающееся колено.
Когда диагностика выявила перелом коленной чашечки со сложным смещением, полный отрыв мениска и связок, блокаду капсулы сустава, необходимо оперативное вмешательство с более долгим и сложным путем реабилитации.
Колени восстанавливаются очень медленно, и любой сбой в реабилитации может привести к тяжелым последствиям. Главное, исключить физические нагрузки на поврежденную ногу в течение не менее двух месяцев. При передвижении лучше всего пользоваться тростью или палками для ходьбы, что позволит избежать ненужных нагрузок на травмированную ногу.
Начинать тренировки можно только после консультации с врачом. Несколько месяцев следует избегать любых упражнений, связанных с нагрузкой на травмированную ногу. Если соблюдать все правила, то в течение 6-9 месяцев может наступить полное восстановление. При спортивной травме в области колена важно в кратчайший срок пройти профессиональную диагностику, чтобы не запустить в коленном суставе хронические процессы и получить своевременное лечение.
Записаться на приём
Запишитесь на приём и получите профессиональное обследование в нашем центре
Вывихи суставов


Вывих сустава происходит в том случае, когда суставные части костей полностью смещаются относительно друг друга. Установить точный диагноз, вид вывиха можно на основании рентгенографии, КТ, МРТ. Основной метод лечения вывихов – вправление. Открытая операция по вправлению целесообразна при застарелых травмах. После вправления обязателен курс реабилитации для возвращения полноценных двигательных функций сустава.
Общие симптомы
Признаки патологии отличаются в зависимости от вида вывиха. Специалистами выделен перечень общих признаков, характерных для вывихов любой локализации:
Покраснение кожи над травмированным суставом.
Выраженная боль, которая усиливается при малейшем движения.
При осмотре определяется измененная форма и размер поврежденного сустава.
Выраженный отек тканей в области повреждения.
Утрата чувствительности вследствие нарушенной иннервации конечности.
Общий специфический признак вывихов – появление пружинящего сопротивления при попытке осуществления пассивного движения.
Виды вывихов суставов
В травматологии используют несколько типов классификации суставных вывихов:
По локализации – вывих характеризуют по нижерасположенному отделу конечности либо по вышележащему позвонку.
По происхождению – острые (до 3 раз в одном суставе, зафиксированные рентгенограммой), привычные (после 3 острых повреждений в одном суставе), патологические (сформированные в ходе заболеваний, онкологических поражений суставов), врожденные (результат родовых травм) вывихи.
По объему повреждения – полные и неполные вывихи. При полных вывихах наблюдается тотальное расхождение суставных компонентов. При неполных – суставные поверхности отчасти соприкасаются.
По нарушению целостности кожи в области травмы – открытые или закрытые.
По периоду с момента травмы – свежие (до 3 суток), несвежие (до 4 недель), застарелые (более 4 недель).
Метод лечения и реабилитации зависят от локализации травмы.
Вывих плечевого сустава
Травма происходит в результате падения вперед, в сторону на вытянутые руки. При этом суставная капсула разрывается, головка плечевой кости выпадает из суставной впадины. Поврежденное суставное сочленение деформируется, определяется асимметрия плечей, невозможность выполнения движений. На лучевой артерии определяется слабая пульсация.
Диагноз устанавливают на основании осмотра. Снимки, полученные при рентгенографии, показывают локализацию суставной головки, целостность связок, костей. Врач устанавливает тип вывиха – передний или задний, исключает вероятность перелома.
Вывих коленного сустава
Повреждение коленных суставов часто возникает при спортивных травмах, интенсивных физических нагрузках, в результате автомобильных аварий, падений с высоты. В результате травмы возникает растяжение или разрыв связок, нарушается структура суставной капсулы, смещение надколенника.
Для уточнения характера повреждения выполняют рентген сустава. Следует убедиться в отсутствии перелома, так как от этого зависит тип необходимого лечения. Целесообразно выполнение УЗИ коленного сустава. В спорных диагностических ситуациях назначают МРТ, артроскопическое исследование.
Вывих локтевого сустава
Локтевой сустав утрачивает стабильность вследствие падений на вытянутые руки, ударов. Чаще всего это происходит в результате автомобильных аварий, в ходе спортивных нагрузок, которые сопровождаются рывками, чрезмерными движениями в суставе. Вывих локтевого сочленения может сопровождаться нарушением целостности суставной капсулы, разрывом плечевой артерии. Характерные симптомы – утрата чувствительности, ослабление или отсутствие пульсации на лучезапястных сосудах.
Вывихи локтя требуют детальной диагностики с целью исключения тяжелых повреждений. Пациенту назначают рентгенографию, УЗИ, артериографию. В ряде случаев требуется консультация невролога.
Вывих тазобедренного сустава
Тяжелое повреждение тазобедренного сустава, при котором происходит выпадение головки сустава из вертлужной впадины. Главные причины вывихов тазобедренных суставов – серьезные автомобильные аварии, чрезвычайные ситуации на производстве, природные катастрофы. Вследствие механического воздействия происходит резкое сгибание или вращение сустава кнутри (мед.) или кнаружи. Процесс сопровождается разрывом капсулы, связок и выходом головки бедренной кости из суставной впадины.
Травматолог диагноз ставит сразу, для этого достаточно провести осмотр пострадавшего.
Вывих лучезапястного сустава
Лучезапястное сочленение – сложная конструкция, состоящая из нескольких костей. Вывихи разных видов происходят в результате падений, сильных ударов, поднятия большого веса. Довольно часто травма происходит во время массажа, который проводит необученный массажист.
Поставить диагноз не составляет труда. Пациент испытывает резкую боль. Область сустава резко отекает, краснеет, становится горячей. Достаточно часто появляются синяки, кровоподтеки из-за разрыва кровеносных сосудов. Движения в суставе ограничены или полностью отсутствуют. С целью диагностики выполняют рентген обеих кистей.
Вывих голеностопного сустава
На голеностопный сустав оказывается огромная нагрузка. Во время выполнения физической работы, при ходьбе, спортивных тренировках голеностоп удерживает тело человека. Вывих сустава возникает в результате нескольких причин:
тяжелые физические нагрузки;
движение по неровной поверхности;
неблагоприятные погодные условия – гололед, лужи;
ношение неудобной обуви, обуви на высоком каблуке;
После травмы развивается отек, гиперемия кожи в области вывиха. Пациент не может стать на ногу, движения в суставе резко ограничены или невозможны. С целью дифференциальной диагностики выполняют рентген, МРТ поврежденного сустава.
Первая помощь при вывихах
Правильно оказанная первая помощь при вывихе сустава независимо от локализации способствует более быстрому восстановлению двигательных функций, сокращению периода реабилитации, а также предотвращает развитие посттравматических осложнений. При подозрении на вывих важно соблюсти ряд правил:
Ни при каких обстоятельствах не вправлять вывих самостоятельно!
Обеспечить неподвижность травмированного сустава. Для этого сустав оставляют в том положении, в котором он находится, фиксируют с помощью подручных средств, шарфа, косынки или шины.
Открытые повреждения кожи обрабатывают антисептиками – перекисью водорода, спиртом.
На область вывиха прикладывают пакет со льдом, кусок замороженного мяса, обернутый кухонным полотенцем. Холод предотвращает развитие отека мягких тканей.
Пострадавшему дают обезболивающее.
При потере сознания дают понюхать ватный шарик, смоченный нашатырным спиртом.
Поврежденную конечность укладывают на валик, придают приподнятое положение.
Главная задача – как можно скорее доставить травмированного пациента в больницу.
К какому врачу обратиться
Для лечения вывихов следует обращаться к травматологу или ортопеду. Только эти специалисты проведут грамотный осмотр, поставят диагноз и смогут помочь пациенту. Лечение вывихов требует определенных навыков, без которых нельзя осуществить вправление, назначить адекватную медикаментозную терапию и составить программу реабилитации.
Во время осмотра врач уточняет обстоятельства, при которых произошла травма:
характер выполняемых действий;
появление первых симптомов;
интенсивность болезненных ощущений.
Специалиста нужно поставить в известность о наличии повышенной температуры тела, о том, какие действия были выполнены после травмы. Пациенту важно вспомнить, происходили ли подобные повреждения раньше.
Лечение и реабилитация при вывихах
К лечению вывиха желательно приступить не позднее 2–3 часов с момента травмы. Слишком длинный промежуточный период способствует нарастанию отеков мягких тканей. Вовлеченные в патологическое состояние мышцы приходят в рефлекторное напряжение.
Основной метод лечения вывиха суставов – вправление. Все манипуляции проводят с использованием анестезирующих средств. В тяжелых случаях прибегают к общему обезболиванию. Врач совершает определенные движения, которые способствуют возвращению суставной головки в суставную сумку. Об успешном вправлении говорит характерный щелчок.
В Центре восстановительной медицины в Набережных Челнах в арсенале врачей-травматологов и реабилитологов присутствуют все средства для полноценного лечения вывихов и последующего восстановления подвижности суставов:
Медикаментозное лечение заключается в обезболивании, назначении противовоспалительных препаратов, средств, восстанавливающих трофику мягких тканей. Для снятия отеков используют специальные мази, компрессы с лекарственными средствами.
Наложение гипсовых лангеток, тугое бинтование, использование ортезов, бандажей – необходимо для сохранения физиологического положения сустава.
Физиотерапия необходима для нормализации обмена веществ в суставе, восстановления нормального кровообращения в мягких тканях. Пациентам назначают аппаратные процедуры, теплые ванночки.
Подробно ознакомиться с современными методами лечения вывихов можно здесь.
Реабилитация после вывиха суставов включает в себя курс лечебной физкультуры, занятия в бассейне. Специальные физиотерапевтические процедуры направлены на восстановление полноценной подвижности в суставе.
Обращаясь в Центр восстановительной медицины, вы гарантированно получаете квалифицированную помощь опытных специалистов в области травматологии, ортопедии и реабилитации. Ознакомиться с ценами на услуги клиники можно в прайсе. Остались вопросы – звоните по номерам +7 (8552) 78-09-35 , +7 (953) 482-66-62 и получайте необходимую информацию.
Нестабильность коленного сустава
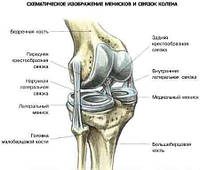
Коленный сустав человека — это сложное сочленение костей бедра и голени, а также ряд дополнительных структур. Они представлены мышцами, связками, сухожилиями и менисками.
Коленный сустав человека — это сложное сочленение костей бедра и голени, а также ряд дополнительных структур. Они представлены мышцами, связками, сухожилиями и менисками. Именно они контролируют амплитуду колена при ходьбе и удерживают его в естественном правильном положении. Патологическая слабость околосуставных тканей или их повреждение становятся причиной нестабильности коленного сустава.
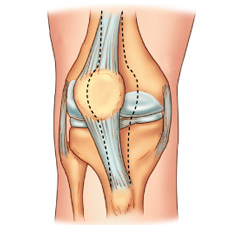
Коленный сустав образован соединением бедренной кости с большеберцовой и малоберцовой. На внутренней его поверхности находится гиалиновый хрящ, который препятствует стиранию суставных участков костей при ходьбе. Основную функцию по сохранению стабильности колена выполняют связки:
Среди травм, которые могут стать причиной нестабильности колена, можно выделить:
- удары в область колена;
- регулярные чрезмерные нагрузки;
- выполнения движений ноги в колене с высокой амплитудой, особенно его разгибание и скручивание;
- падения с подворачиванием ноги.
Еще одна причина нестабильности в коленном суставе — это слабость мышц. Эти структуры также играют роль в поддержании колена в правильном положении и не позволяют ему увеличивать свою амплитуду.
Симптомы
Симптомы нестабильности коленного сустава могут отличаться в зависимости от локализации поврежденной связки. Однако все они связаны с травмами или заболеваниями связок, поэтому признаки будут сопровождаться клинической картиной основной патологии. К ним относятся:
- острая боль в колене, которая усиливается в движении;
- громкий хруст в момент травмы;
- быстрое появление отечности, возможно образование гематомы;
- повышенная подвижность колена;
- чувство смещения голени в одну из сторон при неосторожных движениях или даже просто при ходьбе;
- симптомы обостряются при физических нагрузках, ходьбе в гору, а также в утреннее время, когда нужно перенести вес на ногу и встать с кровати.
Общие симптомы нестабильного колена возникают непосредственно после травмы. Дальнейшая диагностика происходит в больнице. После обследования можно определить локализацию травмированной связки и степень ее повреждения.
Классификация и степени нестабильности
Нестабильность коленного сустава принято классифицировать в зависимости от тяжести патологии. Она зависит от степени повреждения связок.
В связи с этим выделяют 3 основные стадии:
- 1 стадия — наблюдается растяжение связок, то есть небольшие разрывы их отдельных волокон;
- 2 степень — повреждено не более половины связочных волокон;
- 3 степень — самая тяжелая, возникает в том числе при полном разрыве связок.
Еще одна классификация различает несколько степеней нестабильности колена в зависимости от расстояния, на которое могут смещаться кости:
- легкая нестабильность — смещение костей не превышает 5 мм;
- умеренная — до 10 мм включительно;
- тяжелая — более 10 мм.
Сложность повреждения определяется количеством травмированных связочных волокон. Если их количество не превышает 50%, при этом анатомическая целостность связки сохраняется — колено остается в естественном положении. При разрывах связок пострадавший не может опереться на ногу при ходьбе.
Симптомы нарушения работы отдельных структур
В ходе первичной диагностики можно предварительно определить, какая связка повреждена. Существуют специальные функциональные тесты, основанные на механизме работы связочного аппарата. Эти тесты не являются основанием для постановки окончательного диагноза —его необходимо будет подтвердить результатами инструментальных исследований.
Передняя крестообразная связка
При частичном или полном разрыве передней крестообразной связки (ПКС) появляется чувство смещения голени вперед и вбок. Если перенести вес на эту ногу, может возникать чувство провала. При этой травме характерен синдром выдвижного ящика: пострадавшего кладут на спину с согнутой в колене ногой, затем обеими руками обхватывают голень ниже колени и пытаются сдвинуть ее в переднем направлении.
Задняя крестообразная связка
При повреждении задней крестообразной связки (ЗКС) отмечают положительный тест заднего выдвижного ящика. При нажатии на переднюю часть голени (в положении лежа на спине и согнув ногу в колене) она смещается назад. Этот вид травмы опасен, поскольку часто сопровождается гематомами в полость сустава. Попытки перенести вес на ногу причиняют боль.
Боковые связки
По статистике, чаще встречаются растяжения и разрывы внутренней боковой связки и смещение голени в наружном направлении. Однако с разрывами наружной боковой связки пациенты также обращаются в больницу. При ходьбе возникает ощущение провала, смещение голени в одном из направлений, а также обострение болезненных ощущений. Повреждения боковых связок чаще возникают в составе сложных травм. В дополнении к ним можно диагностировать разрывы менисков и переломы головки малоберцовой кости.
Коленные мениски
Мениски — это хрящевые образования, которые выполняют функцию амортизатора в организме. Они состоят их плотного и эластичного гиалинового хряща. При повреждении этих структур межпозвоночный диск смещается в сторону, что блокирует сустав в движении. Болевой синдром уменьшается, когда нога находится в согнутом в колене положении.
Окончательную диагностику травмы можно провести только в больнице. Она направлена на выявление локализации разрыва связок и стадии травмы. Только на основании результатов анализов можно начинать лечение. Сложность диагностики нестабильности коленного сустава в том, что визуализировать нужно не только кости, но и мягкие ткани.
Существует несколько методов инструментального обследования пострадавшего:
- рентгенография — на снимках хорошо видно расположение костей и степень их смещения друг по отношению к другу;
- артроскопия — исследование суставной полости при подозрении на гематомы;
- МРТ или КТ — метод обследования как твердых, так и мягких тканей во всех проекциях.
Нестабильность колена с полным или частичным разрывом связок необходимо отличать от других видов травм. Так, болезненные ощущения могут быть спровоцированы сильным ушибом или трещинами костей.
Схема лечения
Лечение нестабильности коленного сустава возможно только путем устранения его основной причины. Схема подбирается индивидуально, в зависимости от степени патологии, возраста пациента и других факторов. Если связка сохраняет свою анатомическую целостность и продолжает удерживать сустав — ее можно вылечить консервативными методами. Полные разрывы связок требуют хирургического вмешательства.
Первая помощь пострадавшему
Поскольку нестабильность коленного сустава в большинстве случаев является проблемой травматического происхождения, полезно знать, как оказать помощь пострадавшему. До приезда врача не стоит совершать резких движений и самостоятельно проводить тесты на целостность связок.
Есть определенный алгоритм оказания первой помощи пострадавшему в том числе при разрыве связок:
- зафиксировать ногу в анатомически правильном положении или в том, которое не причиняет болезненных ощущений;
- по возможности поднять ногу так, чтобы стопа оказалась выше тазобедренного сустава;
- приложить холодный компресс с целью уменьшить воспаление или отечность.
По необходимости можно принять обезболивающее средство, но об это обязательно нужно сообщить врачу.
Медикаментозная терапия
Основа консервативного лечения нестабильности колена и повреждения связок — это прием лекарственных средств. Они могут принадлежать к одной из фармакологических групп:
- негормональные противовоспалительные средства;
- препараты для рассасывания отеков и гематом;
- хондропротекторы — лекарства для восстановления суставного хряща;
- раздражающие средства для улучшения кровообращения;
- витаминные комплексы — особенно полезны витамины группы В.
Препараты могут продаваться в форме мазей, таблеток или инъекций. В период острого воспаления стоит начать лечение с уколов, а затем переходить на таблетки. Мази и кремы — это вспомогательный метод лечения, поэтому могут использоваться с основными формами.
В период реабилитации полезно пройти курс физиотерапии. Он направлен на восстановление клеток и волокон связок, а также на ускорение микроциркуляции. Специалист поможет определиться с подходящими процедурами, но среди самых популярных можно выделить несколько:
Физиотерапевтические процедуры могут иметь противопоказания. Их не назначают в период острого воспаления, пока не пройдет отечность.
Реабилитация коленного сустава при растяжении его связок и появлении нестабильности — это комплекс упражнений, направленных на укрепление волокон и повышение их эластичности. Физкультурой можно начинать заниматься не ранее, чем через 3—4 недели после травмы. Вначале это должны быть пассивные движения конечности в коленном суставе, то есть они выполняются при помощи рук. Затем можно постепенно переходить к активным упражнениям.
В процессе лечения колена допускается массаж бедра и голени. Мышцы аккуратно разминают руками, чтобы расслабить их. Массаж непосредственно поврежденного колена разрешен только после снятия гипса.
Операция необходима, если произошел полный разрыв связок коленного сустава. В ходе процедуры их конечные участки соединяют между собой и фиксируют швом. Современные методики и аппаратура позволяют проводить подобные операции артроскопическим методом с минимальными повреждениями. На инструментах установлены камеры, благодаря которым весь процесс виден на мониторе.
Вне зависимости от способа лечения коленный сустав необходимо зафиксировать. В первые дни или недели после травмы пострадавший вынужден носить гипсовую повязку. Затем ее можно заменить на коленный бандаж, который мягко поддерживает связки и удерживает колено в правильном положении.
Возможные осложнения и методы профилактики
Осложнения при нестабильности коленного сустава могут возникать при несвоевременном лечении. Со временем из-за неправильного расположения костей сустава сдавливаются сосуды и нервы, что ведет к нарушению кровообращения. Существует несколько способов, как предотвратить эту патологию в любом возрасте:
- носить удобную обувь на невысоком каблуке;
- на время тренировок пользоваться коленными бандажами;
- следить за питанием, употреблять большое количество кальция и фосфора для костей и связок.
Нестабильность в коленном суставе — это патология, которая при отсутствии лечения может привести к инвалидности. Кроме того, происходит дальнейшее разрушение тканей и повреждение связочных волокон. На ранних стадиях от этой проблемы может избавить ношение бандажей в сочетании с медикаментами и физкультурой. Запущенные случаи требуют хирургического вмешательства.
Основные признаки и причины смещения коленного сустава, методы диагностики, оказание доврачебной помощи
Классификации повреждений связочного аппарата:
I степень (незначительный частичный разрыв):
1. Локальная болезненность
2. Минимальная припухлость
3. Отсутствие нестабильности при нагрузочной пробе в крайних положениях
4. Незначительная боль при нагрузке
5. На артрограмме не отмечается вытекания контрастного вещества
II степень (умеренный частичный разрыв):
1. Локальная болезненность
2. Умеренный отек
3. Нестабильность 1+ при нагрузочной пробе в крайних положениях по сравнению со здоровым коленным суставом
4. Умеренное нарушение функции
5. На артрограмме минимальное затекание контрастного вещества
III степень (полный разрыв):
1. Локальная болезненность, но боль не соответствует степени повреждения
2. Отек может быть минимальным или выраженным
3. При нагрузочной пробе нестабильность от 2+ до 3+ с разболтанностью сустава в крайних положениях
4. Может иметь место тяжелая инвалидизация больного
5. На артрограмме отмечается затекание контрастного вещества
Рентгенологическое исследование коленного сустава должно предшествовать углубленному клиническому обследованию. Диагностические манипуляции и нагрузочные пробы выполняют после рутинного рентгенологического исследования.
Перед обследованием врач должен собрать подробный анамнез. При острых и хронических состояниях уточняют локализацию припухлости и вид движений в суставе, ее вызывающих, обычную продолжительность симптомов, а также ответную реакцию на состояние покоя.
Точная локализация боли после повреждения и факторы, усиливающие симптоматику, весьма специфичны для определенных повреждений связок. Частичный разрыв связки, как правило, более болезненный, чем полный разрыв. В одной серии исследований 76% больных с полным разрывом связки коленного сустава ходили без поддержки.
 Методика определения симптома переднего выдвижного ящика коленного сустава
Методика определения симптома переднего выдвижного ящика коленного сустава
Повреждения связочного аппарата часто связаны с жалобами на блокаду коленного сустава. Блокада может быть двух типов: истинная и ложная. Ложная блокада обычно возникает после приступа усиливающейся боли и нарастающей припухлости. Как правило, она является следствием выпота и боли, носящей вторичный характер, и мышечного спазма. Истинная блокада в основном возникает спонтанно и может быть вызвана оторванным фрагментом мениска, инородным телом или оторванной крестообразной связкой, препятствующими движениям в суставе.
Истинная блокада у детей редка и обычно указывает на врожденный дискоидный мениск.
Некоторые исследования показали, что, если в момент повреждения раздается слышимый щелчок или треск, это — верный признак разрыва передней крестообразной связки. Несколько авторов установили, что у больных с данным анамнезом вероятность разрыва передней крестообразной связки равна 90%, что подтверждается при операциях. Однако 65% пациентов с разрывом передней крестообразной связки в момент повреждения треска или щелчка не слышали. После разрыва передней крестообразной связки обычно быстро развивается гемартроз. Самой частой причиной возникновения травматического гемартроза в первые 2 ч после повреждения является разрыв передней крестообразной связки.
Аксиома: если в момент повреждения пациент слышал щелчок или треск, следует предполагать разрыв передней крестообразной связки (пока не доказано обратное), особенно если при этом наблюдалось быстрое развитие гемартроза.
Нередко пациент жалуется на то, что коленный сустав «подламывается». Кроме уточнения частоты и обстоятельств возникновения этого симптома, врач должен выяснить, не было ли раньше повреждений коленного сустава. Самыми частыми причинами этого симптома являются: 1) истинная блокада; 2) слабость четырехглавой мышцы бедра или заболевание надколенника; 3) повреждение передней крестообразной связки; 4) нестабильность коленного сустава в сочетании с повреждением коллатеральной, или крестообразной связки, или обеих вместе.
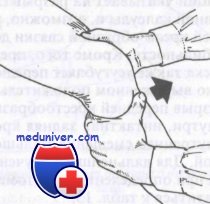 Проведение пробы Лачмана
Проведение пробы Лачмана
Заболевания надколенника и четырехглавой мышцы часто проявляются симптомом подкашивания конечности, когда больной делает шаг вниз, например сходит с тротуара. Больные с повреждением передней крестообразной связки нередко жалуются на безболезненное ощущение смещения вперед одной кости на другую с одновременным подкашиванием.
Существуют противоречивые мнения относительно применения и интерпретации различных тестов при обследовании больных с острой травмой коленного сустава. При рассмотрении этого вопроса авторы руководствовались опубликованными данными и своим личным опытом. Следует подчеркнуть, что больные с полным разрывом внутреннего комплекса в острой стадии могут жаловаться на незначительные боли, припухлость или нестабильность сустава при ходьбе. При обобщении данных клинического обследования необходимо знать время между моментом повреждения и обследованием. Непосредственно после повреждения выпота в суставе или спазма нет, поэтому повреждения связок выявляются без затруднений. Через несколько часов это же повреждение вследствие отека окружающего связочного аппарата и мышечного спазма диагностировать будет трудно. Если имеется спазм, расслабление связок может остаться незамеченным. Этих больных обследуют повторно через 24 ч, когда уменьшается спазм. В промежутке между обследованиями коленный сустав больного должен быть иммобилизован задней лонгетой, конечность приподнята и к месту повреждения приложен пузырь со льдом. Если спазм сохраняется, рекомендуется назначить анальгетики и инъекции лидокаина в сустав. Если и после этого спазм не проходит, может потребоваться обследование под общей анестезией.
Больных с острой травмой коленного сустава обследуют методично, обращая прежде всего внимание на любую припухлость. Houghton отметил, что до 64% больных вскоре после повреждения имели локальный отек в месте, соответствующем разрыву связки. При полных разрывах связок отечности может и не быть, поскольку жидкость вытекает через разорванную капсулу. Напряженный гемартроз может проявиться ложной блокадой, которая устраняется аспирацией выпота. Выпот, появляющийся в первые 2 ч после повреждения, характерен для разрыва тканей, в то время как появившийся в промежуток от 12 до 24 ч с момента повреждения, как правило, является реактивным выпотом из синовиальной оболочки сустава. Гемартроз при нормальных рентгенограммах указывает на одно из следующих повреждений: 1) разрыв передней крестообразной связки; 2) костно-хрящевой перелом; 3) разрыв периферического отдела мениска; 4) разрыв связок.
При первичном обследовании больного с острой травмой коленного сустава следует обратить особое внимание на выявление любой деформации, позволяющей предположить вывих. Затем врач должен осторожно прощупать коленный сустав, пытаясь локализовать болезненность. В одной из серий наблюдений у 76% больных диагноз, поставленный на основании определения участка болезненности, был подтвержден на операции. Чтобы документировать объем движений, показано осторожное обследование.
Ротационная нестабильность при определении симптома выдвижного ящика 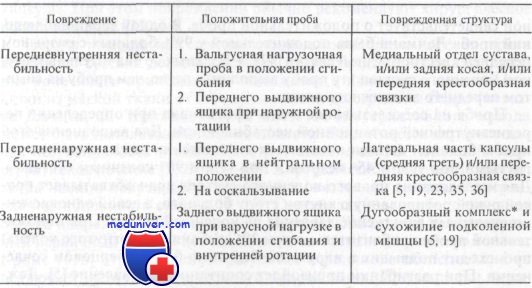
Нагрузочные пробы при повреждениях связок часто дают ценную информацию, но их следует выполнять лишь после рентгенологического исключения вероятности перелома. Важно документировать состояние сустава при максимальной нагрузке (стабильный или нестабильный) наряду со степенью раскрывания суставной щели. Объективная классификация (ограниченного применения) степени раскрывания суставной щели следующая:
1) 1+ = 5 мм или менее раскрывания суставной щели;
2) 2+ = от 5 до 10 мм раскрывания суставной щели;
3) 3+ = 10 мм или более раскрывания суставной щели.
Вальгусные и варусные нагрузочные пробы выполняют при сгибании голени под углом 30°. Нагрузочную пробу на поврежденной конечности следует сравнивать с аналогичной пробой на здоровой. Повреждения связок коленного сустава или так называемое растяжение по степени тяжести можно классифицировать на 3 степени.
Вальгусную стрессовую пробу в положении сгибания сначала выполняют на здоровом коленном суставе. Тазобедренный сустав для расслабления сгибателей бедра должен быть слегка разогнут. Это можно осуществить, свесив бедро и голень больного через край стола с углом сгибания в коленном суставе 30°; больной в это время лежит на спине. Врач помещает одну руку на наружную поверхность коленного сустава, а другой рукой захватывает стопу и голеностопный сустав. Затем он производит осторожное отведение голени с наружной ротацией стопы и голеностопного сустава. Небольшая наружная ротация натягивает внутренние капсулярные связки. Пробу выполняют несколько раз подряд до крайних положений, чтобы определить максимальное расслабление связок. Эта проба является надежным показателем повреждения коллатеральной большеберцовой (медиальной) связки. Существуют различные мнения относительно влияния разрыва передней крестообразной связки на вальгусную нестабильность коленного сустава. Опыт авторов этой книги и ряда других исследователей показывает, что разрыв передней крестообразной связки приводит к значительной вальгусной нестабильности.
Классификация повреждений при проведении вальгусной нагрузочной пробы в положении сгибания коленного сустава следующая (следует сравнить со здоровым коленным суставом):
1. Раскрывание суставной щели 1+ указывает на полный разрыв большеберцовой коллатеральной связки или серьезный неполный разрыв.
2. Раскрывание суставной щели 2+ указывает на полный разрыв большеберцовой коллатеральной и, возможно, передней крестообразной связок.
3. Раскрывание суставной щели 3+ указывает на полный разрыв большеберцовой коллатеральной, передней крестообразной и, возможно, задней крестообразной связок.
Вальгусную нагрузочную пробу в положении разгибания выполняют после исследования сустава в положении сгибания, используя те же приемы. Интерпретация этой пробы противоречива. Раскрывание суставной щели указывает на разрыв большеберцовой коллатеральной связки. Некоторые авторы полагают, что это указывает на разрыв передней крестообразной связки и задней части капсульно-связочного аппарата. Переразгибание в суставе или выраженная положительная нагрузочная проба свидетельствуют о повреждении задней крестообразной связки.
Варусную нагрузочную пробу в положении сгибания коленного сустава под углом 30° выполняют с внутренней ротацией голени и стопы. Раскрывание суставной щели указывает на разрыв малоберцовой (латеральной) коллатеральной связки.
Варусная нагрузочная проба при разгибании с внутренней ротацией голени эффективна при исследовании наружной группы связок и сухожилий. Раскрывание суставной щели указывает на то, что наряду с разрывом малоберцовой коллатеральной связки вероятен разрыв наружной части суставной капсулы (которая располагается отдельно), подвздошно-берцового тракта или подколенной связки. Широкое раскрывание суставной щели предполагает разрыв задней крестообразной связки.
Значению проб на выявление симптомов переднего и заднего выдвижного ящика в литературе уделено много внимания. Однако интерпретация этих проб неоднозначна. Согласно наиболее распространенному мнению, их выполнение важно для оценки нестабильности коленного сустава при ротационных движениях. Существуют шесть видов нестабильности, диагностируемых при этом исследовании: передняя, задняя, передневнутренняя, передненаружная, задненаружная и задневнутренняя.
При проведении этого исследования больной находится в положении лежа в расслабленном состоянии. Тазобедренный сустав согнут под углом 45°, коленный — под углом 80—90°, стопа фиксирована. Врач обхватывает руками верхний отдел большеберцовой кости, располагая пальцы в подколенной ямке, и убеждается, что сгибатели бедра расслаблены. Разболтанность сустава определяют, пытаясь попеременно перемещать голень кпереди и кзади. Затем эту пробу выполняют в положениях внутренней и наружной ротации голени. Важно провести пробу и на поврежденном, и на здоровом коленном суставах.
Смещение голени кпереди в нейтральном положении указывает на разрыв передней крестообразной связки. Смещение только в сторону внутреннего мыщелка указывает на передневнутреннюю ротационную нестабильность и разрыв менискоберцовой порции медиальной капсулярной связки. Смещение в сторону наружного мыщелка указывает на передненаружную ротационную нестабильность. Смещение кзади в нейтральном положении указывает на разрыв задней крестообразной связки. При голени в положении наружной ротации можно оценить передневнутреннюю ротационную нестабильность. Сочетание отрицательного симптома выдвижного ящика в нейтральном положении голени и положительного симптома выдвижного ящика при наружной ротации указывает на разрыв глубокой части внутреннего участка суставной капсулы и, возможно, разрыв задней косой связки. Разрыв передней крестообразной связки добавит к этому передневнутреннюю нестабильность. Кроме того, предшествующее удаление медиального мениска также усугубляет передневнутреннюю нестабильность. При ярко выраженном положительном результате пробы обычно имеется разрыв передней крестообразной связк.
Если голень ротирована кнутри, интактная задняя крестообразная связка предотвратит задневнутреннее смещение большеберцовой кости по отношению к бедренной. Для дальнейшего изучения значения ротационной нестабильности при определении симптома выдвижного ящика читателю следует обратиться к таблице представленной в данной статье на сайте.
Проба на симптом переднего выдвижного ящика может быть положительной у 77% больных с разрывом передней крестообразной связки. Разрыв передней крестообразной связки приводит к передне-внутренней ротационной нестабильности. Положительная проба на симптом заднего выдвижного ящика указывает на разрыв задней крестообразной связки. Однако отрицательная проба на симптом не исключает этого повреждения.
Проба Лачмана более чувствительна при острых разрывах передней или задней крестообразной связки. Проводят ее в положении полного разгибания коленного сустава. Одной рукой захватывают дистальный отдел бедра и приподнимают его так, чтобы коленный сустав ушел на сгибание в проксимальном направлении.
Другую руку кладут на проксимальный отдел большеберцовой кости приблизительно на уровне ее бугристости и пытаются сместить голень кпереди. Смещение голени кпереди по сравнению со здоровой стороной свидетельствует о положительной пробе. В одной серии наблюдений проба Лачмана была положительной у 99% больных с разрывом передней крестообразной связки. У больных со значительным отеком коленного сустава эту пробу выполнить легче, чем пробу на симптом переднего выдвижного ящика.
Проба на соскальзывание очень эффективна при определении передневнутренней ротационной нестабильности. Для выполнения этой пробы больной должен находиться в положении лежа на спине с согнутыми под углом 45° бедром и под углом 90° коленным суставом. Для исследования правого коленного сустава врач обхватывает правой рукой ротированную кнутри стопу больного, а левой одновременно оказывает вальгусное давление на коленный сустав. При положительной пробе приблизительно при 30° сгибания (разогнутого колена) происходит подвывих в наружном бедренно-большеберцовом сочленении. При разгибании произойдет спонтанное вправление. Ложноположительную пробу на соскальзывание можно наблюдать при интерпозиции оторванного фрагмента мениска.
В диагностике разрывов капсулы также описана проба на смещение. При проведении этой пробы врач одной рукой обхватывает дистальный отдел голени и ротирует ее кнутри, другой рукой поддерживает голень с наружной стороны на уровне головки малоберцовой кости, одновременно прилагая небольшое давление. Коленный сустав постепенно сгибают. При положительной пробе вправление в латеральном бедренно-большеберцовом сочленении, находящемся в положении подвывиха, происходит приблизительно при 30° сгибания.
Если пробы на нестабильность связочного аппарата сустава отрицательные, следует определить мышечную силу поврежденной конечности и сравнить ее со здоровой стороной. При разрыве мышечно-сухожильного соединения может наблюдаться потеря мышечной силы.
Повреждения связок целесообразно классифицировать в зависимости от поврежденной структуры и степени повреждения.
Повреждение I степени означает растяжение волокон без их разрыва. Нагрузочные пробы при повреждении I степени выявляют устойчивость сустава при максимальных движениях сегмента конечности.
При повреждении II степени имеется частичный разрыв волокон. Нагрузочные пробы также выявляют устойчивость сустава.
Повреждение III степени характеризуется полным разрывом связки. Клинически нагрузочная проба обнаруживает нестабильность сустава при максимальных движениях сегмента конечности.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021


