Тазобедренный сустав: вывих у взрослых
Взрослый человек, особенно в пожилом возрасте, когда хрящевая прослойка существенно уменьшается, нередко получает вывих тазобедренного сустава. Он может быть передним или задним. В этом случае важно знать, как бороться с проблемой.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети


Если человек испытывает в области таза боль, сустав вышел из ямки. Другими словами, произошел вывих. Он бывает передним и задним. Последний чаще всего встречается у тех, кто пережил дорожно-транспортную аварию.
Что же чувствует человек при вывихе
Ниже приводятся симптомы заболевания:
- Боль в покое;
- Боль в движении;
- Деформация;
- Хромота, на ногу встать больно;
- Ноги имеют разную длину;
- Отек ног.
Причинами такой проблемы служат:
- Травма во время занятий спортом;
- Последствия ДТП;
- Неверное движение;
- Последствия избиения;
- Падение;
- Родовые сложности, после чего всю жизнь человек получает подвывих.
Два разных вывиха
При переднем типе вывиха, который наступает в результате падения с отведенной в сторону ногой, головка сустава опускается вниз, разрывая капсулу. Для лечения передневерхнего и надлонного вывиха накладывают гипс.
При заднем типе вывиха – самом распространенном – бедренная кость перемещается внутрь. Выделяют несколько видов. Речь идет о центральном, задневерхнем, задненижнем, врожденном. Чаще всего проблема возникает после сильного удара. В результате нога плохо двигается, человек испытывает сильную боль.
Чаще всего проблемой вывиха тазобедренного сустава страдают пожилые люди. Для устранения последствий, на ногу накладывается гипс. Причиной травмы может стать также вмешательство хирурга при замене сустава.
Дисплазия у взрослых
Часто причиной вывихом становится дисплазия тазобедренного сустава, которая является врожденной. Поэтому нужно пользоваться тугой повязкой, чтобы избежать постоянного выхода кости из капсулы.
Можно выделить два вида: небольшой и подвывих. Первый проявляется чаще у детей. Если не лечить, переходит в хроническую форму, человек будет хромать всю жизнь, у него будет утиная походка. Второй связан со смещением головки кости, а не просто хрящика, которая передвигается вверх или вниз. Лечение возможно только под наркозом, когда врач вправляет ногу и накладывает гипс или тугую повязку.
Симптомы травмы
Обнаружить, что случилась беда, необходимо сразу, чтобы избежать необратимых последствий, когда человек остается хромым на всю жизнь. Может развиться артроз, сустав становится нестабильным, что приводит к постоянным деформациям. Для этого при первых признаках следует идти к врачу.
Точный диагноз может поставить только хирург-ревматолог. Для начала нужно пройти полное обследование, сделать рентген. На снимке хорошо будет видна проблема. Диагностируя травму, врач обратит внимание на то, куда направлен сустав, есть ли боль, и где ее локализация.
Взрослые испытывают при вывихе ограниченность в движении, сильную боль в суставах. Если произошел подвывих, тогда связки могут восстановиться скорее, что уменьшает реабилитационный период. Часто боль такая сильная, что, кажется, случился перелом. Но снимок показывает, так ли это на самом деле. Самостоятельно вправлять сустав опасно. При доставке больного в травмпункт, нужно зафиксировать ногу также как при переломе бедра.
Симптоматика у взрослых бывает разной. Пациент может жаловаться на боль в тазобедренном суставе, что ему сложно двигать ногой. В любом случае, нужно уменьшить нагрузки на эту часть тела, а также зафиксировать берцовую кость, чтобы не получился повторный вывих после вправления.
Если пропустить признаки проблемы, тогда она становится застарелой, переходя в хроническую. В любом случае, форма сустава меняется, боли ощущаются, больная нога становится короче, чем здоровая. Активность движения нарушается.
Как правильно диагностировать
Прежде чем поставить диагноз, больного нужно анестезировать. Так как иначе его проблема не будет давать покоя, не получится работать с ногой. После обезболивания врач совершает пассивные движения, чтобы определить, в чем конкретно сложность.
В отличие от детской болезни, взрослым диагностируют ее по-другому. Если ребенку делают УЗИ, то после 16 лет из-за массивности мышечного состава это невозможно. Поэтому взрослые проходят через рентген, что подтверждает или опровергает диагноз, поставленный хирургом-ревматологом.
В качестве дополнительных методов можно использовать:
- Компьютерную томографию;
- МРТ;
- Артроскопию.
При последней методике не только выясняют правильность диагноза, но сразу и лечат сустав. Для этого в него вводятся камера и инструмент. Теперь хирург может поправить кость, вставив ее на место идеально правильно. Ведь камера все фиксирует. Врач заметит гематому, по возможности удалит ее с помощью введенного инструмента.
Рентген выполняют в двух проекциях: прямо и сбоку. Учитывая, как расположена головка, врач ставит диагноз, классифицируя его по типу смещения кости. Если вовремя не понять, в чем причина боли, дисплазия сустава приведет к необратимым последствиям даже у взрослого, не говоря уже о ребенке, который всю жизнь будет мучиться.
Врач сразу поймет, что есть проблема, если проведет внешний осмотр. Например, оценит, как человек стоит. Заметит, что у него одна нога короче другой. Но все равно, без рентгена не обойтись, так как возможны и другие причины у этого симптома. Как правило, одного снимка будет достаточно. В самых крайних случаях больного посылают на МРТ.
Как лечить
Для начала нужно обезболить сустав. Затем его вправляют. Этим должен заниматься только врач. Затем накладывают гипс или бандаж – все зависит от сложности травмы. Область бедра должна быть неподвижна в течение двух или трех месяцев. Если повязку снять раньше, то возможен повторный вывих. Для того чтобы убрать боль, врач назначит обезболивающие уколы. Когда гипс будет снят, нужно пройти курс массажа. Важно помнить, что вывих тазобедренного сустава нельзя оставлять без внимания.
Подвывих тазобедренного сустава
Вывих тазобедренного сустава происходит в 5% случаев вывихов, чаще всего причиной нарушения становится травма сустава. Вывих может быть врожденным или приобретенным. Предшественником вывиха у взрослого человека становится подвывих, который имеет сглаженные симптомы. Причиной подвывиха тазобедренного сустава у взрослого может стать неустойчивость сустава, морфологические изменения в тканях сустава, травма, врожденная предрасположенность.
В Юсуповской больнице для диагностики заболеваний опорно-двигательного аппарата применяют инновационное диагностическое оборудование ведущих производителей мира. Это позволяет проводить результативно точную диагностику, избегать ошибок в диагностировании заболеваний.
Вывих тазобедренного сустава у взрослых: симптомы
Вывихи и подвывихи тазобедренного сустава формируются в результате больших физических нагрузок на сустав и травматического воздействия. Вывих относится к серьезным патологиям тазобедренного сустава, может привести к перелому бедренной кости. При вывихе тазобедренного сустава симптомы проявляются в виде нарушения двигательной активности сустава, дискомфорта при ходьбе, постоянной боли. При подвывихе, предшествующему вывиху тазобедренного сустава симптомы сглаженные. Вывих тазобедренного сустава характеризуется деформацией сустава, хромотой, сильной болью, отеком конечности, визуально определяется разница в длине ног.
Вывих тазобедренного сустава у взрослых
Определением заболевания сустава занимается врач-ортопед, он ставит диагноз и назначает лечение. Среди патологий тазобедренного сустава встречаются подвывих и вывих сустава, которые могут привести к тяжелым осложнениям, если патологическое состояние своевременно не начать лечить. Подвывих – это небольшое смещение головки бедренной кости относительно вертлужной впадины сустава. Вывих – это полный выход головки бедренной кости из вертлужной впадины. Вывих тазобедренного сустава у взрослых происходит в виде повреждения передней части сустава, головка бедренной кости сдвигается вниз, выворачивается из вертлужной впадины наружу, разрывая капсулу сустава. Такой вывих называют передним. Этот вид травмы происходит реже, чем задний вывих, чаще к переднему вывиху приводит падение с высоты. Передний вывих может быть лонным или запирательным.
Задний вывих встречается чаще, происходит во время сильного, резкого сгибания и вращения бедра. Он может произойти после травматического воздействия – во время ДТП, спортивных состязаний, сильного удара в область бедра. Задний вывих может быть седалищным или подвздошным в зависимости от расположения вывихнутой головки бедренной кости. Задний вывих характеризуется выраженным отеком, обращенным внутрь коленом. При поражении тазобедренного сустава начинают развиваться дистрофические изменения, нарушается внутрисуставное кровообращение. Если такое патологическое состояние сустава не лечить сразу, то даже у молодых людей происходит развитие коксартроза, заболевания, поражающего преимущественно людей старшего возраста.
Вывих тазобедренного сустава у взрослых: лечение
Если диагностирован вывих тазобедренного сустава, лечение назначают в зависимости от тяжести состояния сустава. Лечение вывиха и подвывиха у взрослых людей проводится одинаково – вправлением сустава с применением местной или общей анестезии. Лечение вывиха тазобедренного сустава может проходить методами Кохера, Джанелидзе. После вправления сустав фиксируют специальной повязкой. Затем начинается период реабилитации. Для пациента разрабатывается программа занятий ЛФК и назначаются физиотерапевтические процедуры.
Если вывих сустава был сложный, сопровождался переломом головки бедренной кости, смещением, разрывом суставной сумки, повреждением мышц и связок проводится хирургическая операция. Тяжелые травмы сустава с раздроблением костей, разрывом связок нередко требует проведения эндопротезирования – замены разрушенного тазобедренного сустава на имплантат.
Подвывих тазобедренного сустава у взрослых: лечение в Москве
Лечение подвывиха и вывиха в Москве можно пройти в ортопедических и травматологических отделениях клиник и больниц, а также в Юсуповской больнице и в других медицинских учреждениях. В Юсуповской больнице пациенты проходят реабилитацию после эндопротезирования. Больница оснащена высокотехнологичным оборудованием, которое применяют при лечении опорно-двигательного аппарата. В состав больницы входит круглосуточный стационар, реабилитационное отделение.
Ортопедическая реабилитация помогает исправить деформации, предшествующие хирургической операции, помогает восстановить функциональность пораженного тазобедренного сустава после операции, предотвратить развитие осложнений, рецидива заболевания. В больнице можно пройти диагностическое обследование с помощью МРТ, КТ. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.
Вывих бедра
Вывихи бедра – это нарушение взаимного расположения головки бедренной кости и вертлужной впадины. Сопровождается резкой болью, отеком, деформацией тазобедренного сустава, укорочением конечности на пораженной стороне. Движения в суставе становятся невозможными. Диагноз устанавливается по данным осмотра и результатам рентгенографии. При необходимости дополнительно назначается КТ или МРТ сустава. Лечение вывихов бедра сводится к их вправлению и последующей фиксации сроком до 1 мес. В фазе восстановления активно применяются ЛФК, физиопроцедуры и массаж.
МКБ-10



- Причины
- Патогенез
- Классификация
- Симптомы вывиха бедра
- Диагностика
- Лечение вывиха бедра
- Цены на лечение
Общие сведения
Вывихи бедра составляют около 5% от общего количества вывихов.
Причины
Как правило, вывих бедра возникает в результате значительного высокоскоростного приложения травмирующей силы. Причиной повреждения становятся дорожно-транспортные происшествия, падения с высоты, стихийные бедствия и несчастные случаи на производстве.
Патогенез
Вывихи бедра происходят в результате непрямой травмы. При этом бедренная кость выступает в роли рычага, воздействующего на область тазобедренного сустава. В результате интенсивного воздействия головка бедренной кости разрывает капсулу сустава, повреждает связки и выходит из суставной впадины. Причиной заднего вывиха бедра обычно становится автодорожная травма. Механизм травматического воздействия – резкое вращение или сгибание повернутой кнутри, приведенной и согнутой ноги. Передний вывих бедра чаще возникает при падении с высоты на повернутую кнаружи, отведенную и согнутую ногу.
Классификация
В травматологии и ортопедии выделяют передние и задние вывихи бедра. Передние вывихи, в свою очередь, подразделяются на передневерхние (надлонные) и передненижние (запирательные), а задние – на задневерхние (подвздошные) и задненижние (седалищные).
Задние вывихи бедра встречаются примерно в 5 раз чаще передних.
- а – задневерхний вывих
- б – задненижний вывих
- в – передневерхний вывих
- г – передненижний вывих

Симптомы вывиха бедра
Пациент предъявляет жалобы на резкую боль в области тазобедренного сустава. Для всех видов вывихов бедра характерно вынужденное положение конечности, деформация тазобедренного сустава, более или менее выраженное укорочение конечности на стороне повреждения. Пассивные движения в тазобедренном суставе болезненны, резко ограничены, сопровождаются пружинящим сопротивлением. Активные движения невозможны.
Вынужденное положение конечности определяется расположением головки бедренной кости по отношению к вертлужной впадине. При задних вывихах нога пациента приведена, согнута и повернута коленом внутрь. При задненижнем вывихе бедра деформация тазобедренного сустава выражена больше, чем при задневерхнем. При переднем вывихе конечность пациента развернута кнаружи, отведена в сторону, согнута в тазобедренном и коленном суставах. Передненижний вывих сопровождается более выраженным сгибанием и отведением ноги.

При задневерхнем вывихе бедра головка бедренной кости пальпируется под мышцами ягодиц, при задненижнем – рядом с седалищной костью. Для передневерхнего вывиха характерно уплощение ягодичной области. Головка бедренной кости пальпируется в области паховой складки, кнаружи от бедренной артерии. Передненижний вывих также сопровождается уплощением области ягодицы. Головка прощупывается кнутри от бедренной артерии.
Вывихи бедра могут сопровождаться отрывом края вертлужной впадины и повреждением хряща головки бедренной кости. При задненижних вывихах бедра нередко наблюдается ушиб седалищного нерва. При передних вывихах бедра возможно сдавление бедренных сосудов, при передненижних – повреждение запирательного нерва.
Несвежие и застарелые вывихи бедра сопровождаются менее выраженной клинической симптоматикой. Боли в области сустава со временем уменьшаются. Укорочение и деформация конечности компенсируются за счет наклона таза и резкого увеличения лордоза (поясничного изгиба) позвоночника.
Диагностика
Диагностика вывихов бедра, как правило, не вызывает затруднений у врача-травматолога. Для уточнения положения головки бедренной кости и исключения возможных костных повреждений проводится рентгенологическое исследование в двух проекциях или МРТ тазобедренного сустава.

Лечение вывиха бедра
Лечение заключается в срочном вправлении и непродолжительной фиксации, за которой следует обязательная функциональная терапия (физиопроцедуры и лечебная гимнастика). Травматический вывих бедра сопровождается рефлекторным сокращением мощных мышц бедра и ягодичной области. Для успешного вправления необходимо эффективно расслабить эти мышцы, поэтому вправление вывиха бедра производится в условиях стационара под общим наркозом с применением миорелаксантов.
При вправлении свежих передненижних, задненижних и задневерних вывихов бедра используется способ Джанелидзе, при вправлении застарелых и свежих передневерхних вывихов – способ Кохера. При передневерхних вывихах бедра способ Джанелидзе не применяется, поскольку существует опасность в процессе вправления сломать шейку бедренной кости. После вправления накладывается скелетное вытяжение сроком на 3-4 недели. Затем пациенту рекомендуют ходить на костылях в течение 10 недель, назначают физиотерапию и лечебную гимнастику.
Повреждение хряща головки бедренной кости при вывихе бедра часто приводит к развитию деформирующего артроза тазобедренного сустава (коксартроза) в отдаленном периоде. В таких случаях при выраженном развитии нарушений в суставе может потребоваться эндопротезирование тазобедренного сустава – его удаление и установка протеза.
Вправление вывихов
В медицине вывихом тазобедренного сустава называют смещение головки бедренной кости, сопровождающееся повреждением суставной капсулы. У взрослых причиной патологии являются травмы, у детей – дисплазия ТБС.
Не путайте вывих с подвывихом тазобедренного сустава. При последнем головка бедренной кости неправильно ориентирована в пространстве, но не выходит за пределы вертлужной впадины.
Причины вывиха бедра у взрослых
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует. ” Читать далее.
У взрослых людей вывихи ТБС случаются редко. Это объясняется тем, что головка бедренной кости у них прочно фиксирована в вертлужной впадине, а сам сустав укреплен связками и мышцами. Чтобы бедренная кость сместилась со своего места, нужно действие высокоскоростного травмирующего фактора.
- автомобильные аварии;
- стихийные бедствия;
- обвалы;
- падения с высоты;
- катастрофы.
Вывих возникает из-за непрямого действия внешней силы, приходящегося непосредственно на бедренную кость. Последняя выступает в роли рычага. Воздействие травмирующего фактора на сам тазобедренный сустав обычно приводит к переломам шейки бедра или костей таза.В некоторых случаях вывих может сопровождаться защемлением запирательных нервов, сдавлением бедренных сосудов, ушибом седалищного нерва и переломами костей, образующих вертлужную впадину. При несвоевременном лечении эти осложнения могут приводить к гибели мягких тканей конечности или даже полному параличу ноги.
Вывихи ТБС обычно случаются у мужчин и женщин моложе 50 лет. Пожилые люди страдают от остеопороза. Болезнь делает кости очень хрупкими, из-за чего они легко ломаются. Поэтому в старшем возрасте гораздо чаще случаются переломы шейки бедренной кости.
| Вид | Описание | Механизм развития |
|---|---|---|
| Надлонный | Головка бедра располагается спереди от подвздошной кости. Нога больного разогнута и развернута наружу. В области паха виднеется выпуклое образование, а ягодица со стороны поврежденной конечности выглядит уплощённой | Резкое падение с высоты на отведенную, согнутую и развернутую наружу ногу |
| Запирательный | Головка бедренной кости находится рядом с лобковой. Нижняя конечность сильно развернута наружу, согнута в коленном и тазобедренном суставах | Аналогичен предыдущему |
| Подвздошный | Бедренная кость располагается позади подвздошной. Нога согнута и развернута вовнутрь. В области ягодицы имеется выступ, в паху – западение. При осмотре обращает на себя внимание укорочение ноги | Внезапное сгибание или вращение ноги, согнутой в коленном и тазобедренном суставе, что обычно случается при ДТП |
| Седалищный | Головка бедра находится поблизости от седалищной кости. Деформация выражена в большей степени, чем при подвздошном вывихе | Аналогичен предыдущему |
Как распознать патологию
Приобретенный вывих тазобедренного сустава у взрослых имеет ярко выраженные симптомы, спутать которые с чем-либо еще невозможно. Поэтому патологию диагностируют без дополнительных методов исследования. Чтобы исключить переломы бедренной или тазовых костей, человеку делают рентгенографию ТБС в двух проекциях. Если у врачей есть сомнения в диагнозе, они могут назначить МРТ.
- невыносимая боль в месте проекции ТБС;
- выраженная деформация в области сустава;
- неестественное положение нижней конечности;
- усиление болей в тазобедренном суставе при попытках двигать ногой;
- неспособность ходить и сгибать ногу в бедре;
- кровоизлияния в ягодичной или паховой области.
В зависимости от времени возникновения вывихи бывают свежими (менее 3 дней), несвежими (3 дня – 3 недели) и застарелыми. Для последних характерно утолщение капсулы ТБС и разрастание в пространстве вокруг сустава соединительной ткани. Такие вывихи очень плохо поддаются лечению, а устранить их можно только хирургическим путем.При застарелом вывихе тазобедренного сустава больного беспокоят те же симптомы, однако выражены они в меньшей степени. Боль в бедре и паху становится слабее, а деформация – менее явной. Человек постепенно учится ходить с вывихнутым суставом, но из-за этого у него появляются другие проблемы. Из-за асимметрии нижних конечностей происходит перекос таза и искривление позвоночника.
При подозрении на вывих ТБС сразу же обращайтесь за медицинской помощью. Не вздумайте лечиться самостоятельно или надеяться, что проблема исчезнет сама собой. Свежий вывих можно вправить, а застарелый придется лечить хирургически.
Лечение вывиха тазобедренного сустава у взрослых
Свежие травматические вывихи требуют немедленной медицинской помощи. Пострадавших сразу же госпитализируют в хирургический стационар, где их тщательно обследуют. При отсутствии переломов или других тяжелых осложнений вывих вправляют, а тазобедренный сустав фиксируют с помощью гипса. После снятия фиксатора пациент проходит реабилитацию, которая обычно длится 2-3 месяца.
Оказание первой помощи пострадавшему
Больного необходимо как можно быстрее доставить в стационар. Делать это лучше не обычным легковым автомобилем, а специальной машиной. Поэтому первое, что нужно сделать при подозрении на вывих – это вызвать Скорую. Дожидаясь прибытия медиков, к пострадавшему суставу можно приложить пакет со льдом или кусок ткани, смоченной холодной водой.
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.Прибывшие медработники вводят больному обезболивающие средства и выполняют транспортную иммобилизацию пострадавшей конечности. Ногу всегда фиксируют в том положении, в котором она находится. После этого человека как можно быстрее доставляют в травматологическое отделение.
Вправление свежего вывиха
Манипуляцию выполняют в условиях операционной. Поскольку процедура очень болезненна, ее делают под наркозом. Вывих ТБС всегда сопровождается сильным рефлекторным сокращением мышц. Успешное вправление невозможно без миорелаксантов. Эти препараты снимают мышечный спазм, что позволяет головке бедренной кости вернуться на свое место.
Вправление вывиха выполняет хирург-травматолог с помощью ассистента. Во время манипуляции специалист в обратном порядке повторяет движения, которые сделала бедренная кость во время травмы.
- Вправление по Кохеру. Используется только при надлонных вывихах. Во время манипуляции пациент лежит на спине. Помощник хирурга крепко фиксирует руками таз больного. Сам врач сгибает ногу в колене и бедре, затем тянет ее вверх, одновременно разворачивая вовнутрь. Появление характерного щелчка говорит об успешном вправлении;
- вправление по Джанелидзе. Применяется во всех остальных случаях. Пациента укладывают на живот, больная нога свисает вниз. Ассистент руками придерживает таз больного. Врач сгибает свисающую ногу и ставит на подколенную ямку свое колено. Надавливая, он одновременно поворачивает ногу человека наружу. Травматолог завершает действия сразу же после щелчка.
Чтобы убедиться в том, что головка бедренной кости встала на место, пациенту делают рентгенографию. Только после этого больному накладывают гипс.
Лечебные мероприятия в послеоперационном периоде
Удостоверившись в успешном вправлении вывиха, врачи накладывают на нижнюю конечность гипсовую лангету. Она фиксирует голеностопный, коленный, тазобедренный суставы и доходит до поясницы. Затем пациенту на три-четыре недели назначают постельный режим. Встав с кровати, человек еще полтора-два месяца ходит с костылями. Гипс снимают не ранее, чем через 2-3 месяца после травмы.
В некоторых случаях больному на протяжении 3-4 недель проводят скелетное вытяжение. Для этого в большеберцовую кость под наркозом вводят специальную спицу, на которую крепят груз.
Качественное лечение вывиха тазобедренного сустава у взрослых обязательно должно включать реабилитацию. В нее входит курс массажа, лечебная гимнастика и физиотерапевтические процедуры. Полноценная реабилитация помогает восстановить нормальные функции нижней конечности и дает человеку возможность вернуться к привычной жизни.
Лечение застарелых и осложненных вывихов тазобедренного сустава
Если у медработников не получается вправить вывих закрытым способом, они выполняют открытое вправление вывиха. В ходе операции врач делает разрез, через который получает доступ к суставу. Он вручную вправляет головку бедренной кости и ушивает рану. Хирургическое вмешательство также требуется при разрывах связок, массивных повреждениях мягких тканей и застарелых вывихах.Даже своевременное и адекватное лечение травмы не всегда приводит к полному выздоровлению. У некоторых пациентов из-за повреждения суставных хрящей со временем развивается деформирующий остеоартроз. Заболевание приводит к сильным болям при ходьбе и деформации ТБС. Вылечить патологию можно лишь с помощью эндопротезирования – замены сустава искусственным протезом.
Вывих тазобедренного сустава у детей
Дисплазия ТБС — частая патология опорно-двигательной системы у новорожденных, составляет около 3% всех ортопедических заболеваний. Она возникает вследствие неправильного формирования сустава во внутриутробном периоде. По статистике, односторонние вывихи встречаются в семь раз чаще двухсторонних, а у девочек патологию выявляют в пять раз чаще, чем у мальчиков.
50% всех дисплазий ТБС развивается у детей, родившихся в тазовом предлежании. Однако характер акушерской помощи и сам механизм родового акта никак не влияет на появление патологии. Это подтверждает наличие деформации бедра у малышей, родившихся путем кесарева сечения.
К группе дисплазий тазобедренного сустава у детей относят предвывих, подвывих, вывих и рентгенологически незрелый ТБС. Обычно заболевания диагностируют еще в раннем детском возрасте благодаря плановым осмотрам педиатра и ортопеда. Иногда патологию выявляют гораздо позже, когда ребенок начинает ходить.
- видимое укорочение больной ноги;
- асимметричное расположение ягодичных, бедренных и подколенных складок;
- наружная ротация конечности, особенно заметная во время сна;
- появление характерного хруста при отведении ножек;
- невозможность отвести согнутую в ТБС конечность более чем на 70-90 градусов;
- смещение головки бедренной кости при ощупывании.
У малышей старше 1 года врожденная патология проявляется неустойчивой походкой и хромотой. У ребенка отмечается искривление позвоночника в поясничном отделе. Больные дети обычно начинают ходить позже здоровых.Лечение вывихов и подвывихов тазобедренного сустава у детей начинают с первых недель жизни. Для борьбы с патологией используют широкое пеленание, стремена Павлика, специальные лечебные шины. Вместе с этим ребенку назначают физиотерапевтические процедуры, массаж, лечебную физкультуру. При неэффективности консервативной терапии малышу выполняют открытое вправление с артропластикой.
Наиболее подходящим возрастом возрастом для хирургического вмешательства у ребенка считается 2-3-й годы жизни.
Лечение дисплазии тазобедренных суставов
Станьте здоровыми уже сегодня!
Запишитесь на консультацию прямо сейчас!
Описание болезни
Дисплазия тазобедренных суставов – врождённый вывих или подвывих бедра, зачастую внутриутробный. Одно из наиболее частых врождённых нарушений опорно-двигательной системы. Большинство ученых утверждают, что девочки страдают этим недугом чаще мальчиков. Статистика говорит о соотношении 6:1.
Специалисты Ладистен Клиник за годы практики сталкивались с заболеванием у обоих полов.
Основные причины возникновения дисплазии
- наследственность (этническая принадлежность);
- пол;
- влияние женских половых гормонов, релаксина;
- тазовое или ножное предлежание плода;
- недостаточное количество околоплодной жидкости.
Когда можно заподозрить дисплазию?
Существует множество вариантов определения дисплазии , но их точность вызывает сомнения:
- Самый популярный способ, о котором слышала, пожалуй, любая мама – по асимметрии кожных складок. Каждый человек — это индивидуальность, поэтому развитие подкожной клетчатки вовсе не показатель.
- Разная длина ног. Редко можно заподозрить дисплазию по такому критерию. Мало кому удаётся увидеть невооруженным взглядом разницу, ведь многое зависит от укладки малыша.
- Ограничение подвижности ноги. Это замечают у детей старше года, но особо бдительные дедушки и бабушки могут обратить внимание и раньше. Причиной является маленький памперс, неудобный матрац и ряд других нюансов. Этот способ надёжностью не располагает.
«Золотым стандартом» диагностики принято считать рентгенографическое исследование, которое расставляет все точки над «і». Его необходимо проходить в три месяца, всем деткам без исключения, для своевременной диагностики заболевания.
Более современной и методикой считается ультразвуковое исследование. Его часто используют в больницах, но это лишь пустая трата денег и времени, ведь полученные данные не показывают точной и полной картины патологии.
Виды дисплазий
Самих же дисплазий выделяют несколько видов:Зрелый сустав входит в категорию 1а и 1б и лечения не требует.
| Вид | Тип | Описание |
| Незрелый сустав | 2а | Предвывих бедра наблюдается при незрелости суставов. До 3 месяцев это норма у большинства детей. Серьезные нарушения отсутствуют, но уж нужно наблюдение. Типы 2б и 2в подлежат коррекции. |
| 2б | ||
| 2в | ||
| Подвывих | 3а | При подвывихе тазобедренного сустава рентген показывает смещение головки к верху и в сторону. Она все еще контактирует со впадиной, но лечение необходимо. |
| 3б | ||
| Вывих | 4 | Головка бедренной кости находится вне впадины. Необходима операция |
Зрелый сустав входит в категорию 1а и 1б и лечения не требует.
При дисплазии тазобедренных суставов тип 2а, лечение не проводят до 3 месячного возраста, так как это считается нормой.
Чем опасна дисплазия тазобедренных суставов?
Дисплазия – это патология. Ошибочно думать, что она не несет тяжелых последствий. При заболевании неправильно формируется весь тазобедренный сустав, а он — один из самых больших и важных во всем теле. Он обеспечивает вертикальное положение и нормальную походку.
При дисплазии головка бедренной кости расположена неправильно по отношению к вертлужной впадине. В результате этого нарушается походка:
- может стать «утиной»;
- наблюдается чрезмерное «виляние бедрами», ягодичные мышцы находятся «выше»;
- при неравной длине конечностей развивается хромота.
Хрящевая ткань формируется постепенно, при дисплазии этот процесс нарушен. Тазовая кость тоже терпит изменения. В результате сустав теряет часть своих функций, что может привести к инвалидности.
Патология оказывает влияние на весь опорно-двигательный аппарат. Увеличивается нагрузка на него, человек постоянно устает, развивается мышечная слабость.
В девяти из десяти клинических случаев у больных, не получивших необходимое лечение своевременно, развивается ряд осложнений:
- коксартроз;
- нарушение двигательной функции ноги;
- косметические деформации;
- неоартроз (образование нового патологического сустава).
Особо опасным является коксартроз – это артроз тазобедренного сустава. Заболевание разрушает хрящевую ткань и примыкающие кости. В результате коксартроза пациент не может нормально ходить, испытывает постоянные боли.
Лечение дисплазии тазобедренных суставов
Самое главное в лечении — своевременная диагностика. В Ладистен используется только современное оборудование для определения точного угла смещения и степени патологии. На начальных этапах лечение дисплазии возможно с помощью специальных ортопедических конструкций: стремена Павлика, аппарат Гневковского, подушка Фрейка и др.. Это делается до двенадцати месяцев. Постоянное ношение конструкций — неотъемлемая часть лечения. При отсутствии позитивных результатов к году рекомендовано хирургическое вмешательство.
В Интернете много статей о лечении дисплазии: от широкого пеленания до инвазивных процедур. Помните, при малейшем подозрении на врождённый вывих, поспешите на консультацию к профессионалу, а не занимайтесь народной медициной. Это может усугубить ситуацию.
При этой патологии нельзя терять время. Опытный врач-ортопед точно и качественно диагностирует болезнь, назначит правильное лечение.
Лечение дисплазии у детей
В большинстве случаев диагноз дисплазия тазобедренного сустава ставят в первый год жизни. До 3-4 месяцев это естественное состояние, оно проходит самостоятельно в 80% случаев. Но всегда остается 20% патологии, поэтому малыша наблюдает ортопед. Обязателен осмотр в 3 месяца, 6 месяцев, в год. При наличии патологии нужно показываться врачу чаще. Своевременные меры дают позитивный результат лечения практически сразу.
Как лечить дисплазию у детей:
- грудничкам показаны массажи, гимнастика, физиотерапия и ношение стремян. Как правило, этой терапии достаточно. Основную роль играет время: чем раньше надеть стремена и делать процедуры, тем благоприятнее исход. Ортопеды стараются сделать это уже в 4-6 месяцев, пока ребёнок не начал сидеть и ходить. Важно не ставить малыша на ноги в этот период. Своими силами родители могут обеспечить широкое пеленание;
- если в первый год ситуация не улучшилась, малыша постоянно наблюдают. Несколько месяцев еще можно продолжать консервативное лечение. Но это значительно задерживает развитие, ведь ребенок уже должен ходить. Позитивный результат дает операция по вправлению вывиха или остеотомия;
- лечить дисплазию тазобедренных суставов у подростков тяжело. Консервативные методы уже не спасают. Единственный выход – операция. В случае развитого коксартроза параллельно устраняют и его.
Если ребенок страдал дисплазией в раннем возрасте, продолжайте показывать его ортопеду каждый год. Это даст возможность вовремя заметить нарушения.
Можно ли вылечить дисплазию тазобедренного сустава массажем?
Массаж играет важную роль в лечении дисплазии, но не ведущую. Цель массажа – нормализация тонуса мышц, устранение контрактуры приводящих мышц, формирование объема движений в суставе, улучшение трофических процессов, создание условий для нормального положения головки бедренной кости.
Вылечить дисплазию с помощью только массажа невозможно. Существуют основные факторы, которые влияют на результат:
- Возраст пациента. Вылечить дисплазию у младенцев от 3 месяцев до года можно массажем. Но проводить его нужно вместе с гимнастикой. В старшем возрасте массаж не спасает.
- Степень дисплазии. При типах дисплазии 2б и 2в, а также врожденном вывихе бедра, массаж не является основным лечением. Но его можно применять комплексе с физиопроцедурами, стременами и шинами. Если больному сделали операцию, то массаж необходим на этапе восстановления. Он значительно ускоряет этот процесс.
Учитывайте важный момент! Выполняя массаж, вы не просто совершаете движения, а чувствуете анатомическое расположение всех структур, ощущаете сустав, рассчитываете силу давления и угол поворота. Сможет ли это сделать человек без специальной квалификации? Поэтому прибегать к массажу самостоятельно не стоит. Неправильно выполненная процедура, может только навредить.
Операционное лечение дисплазии
Операция при дисплазии тазобедренных суставов волнует родителей. Необходимо осознавать важность лечения и последствия, с которыми столкнётся повзрослевший ребёнок в случае его отсутствия. Операция при дисплазии тазобедренных суставов в клинике Ладистен относится к разряду малоинвазивных процедур. Её длительность составляет 30 минут.
Малотравматичность и малокровность способствует быстрому восстановлению. На теле ребёнка не остаётся больших шрамов, которые в последствии будут мешать или смущать.
Для записи на консультацию, позвоните нам по телефонам:
 +38 (044) 209 80 54
+38 (044) 209 80 54
 +38 (067) 794 46 86
+38 (067) 794 46 86
или
 Написать В WHATSAPP
Написать В WHATSAPP
 Написать В VIBER
Написать В VIBER
Мы подберем для Вас удобное время посещения клиники или online-консультации.
За 30 лет работы клиники Ladisten мы помогли уже более 6000 пациентов из 36 стран мира!
Повреждение связок тазобедренного сустава: симптомы и лечение
Тазобедренный сустав (ТБС) принимает на себя значительную нагрузку при ходьбе и беге. Травмируется он редко, ведь это связано с анатомическими особенностями сочленения. Но есть и слабое место – связки, а любая избыточная физическая нагрузка может привести к их повреждению.
Растяжение связок ТБС
Чрезмерное физическое воздействие на соединительные ткани ТБС – основная причина растяжения. Большая нагрузка на связки тазобедренного сустава возникает при резких прыжках, сгибании или разгибании. Люди, которые ведут малоподвижный образ жизни, чаще всего подвержены таким травмам, ведь связки теряют свою эластичность.
В зоне риска находятся дети, пациенты в пожилом возрасте, а также люди, страдающие ожирением, сахарным диабетом и гипертонией. Определенную роль может сыграть искривление осанки, а также вредные привычки.
Причинами растяжения связок ТБС можно также считать:
- спортивные или бытовые травмы;
- длительную ходьбу по неровной поверхности;
- проведение тренировки без подготовки;
- неправильно выполняемые физические упражнения;
- деформацию бедра и голени;
- неправильную постановку стопы при движении.
Предупредить повреждение связок значительно легче, чем потом лечить его последствия, поэтому необходимо остерегаться ситуаций, которые могут привести к травматизации. Но, если уберечься не получилось, то действовать нужно очень быстро, чтобы не допустить осложнений.
Симптомы и лечение
Чтобы вовремя выявить травму и начать лечение, необходимо знать основные симптомы:
- боль в ягодичной области, пояснице, отдающая в пах: иногда возникает сразу после случившегося, но чаще при повторной нагрузке (ходьбе или приседаниях);
- легкая скованность движений – они ограничиваются рефлекторным спазмом;
- неприятные ощущения при сидении и ходьбе: чувство онемения или покалывания;
- затрудненное отведение бедра в сторону;
- слышны щелчок или хруст при вращении согнутой конечностью – это сопровождается болью.
При сочетании всех этих симптомов следует немедленно обратиться к травматологу, чтобы он назначил лечение.
Первым делом нужно устранить повреждающее воздействие на связки. Для этого показаны ортезы, которые подбирает врач. Срок их использования напрямую зависит от его рекомендаций (обычно – это две недели). Данного периода как раз достаточно, чтобы сустав восстановился. При этом необходимо больше отдыхать на спине. На верхнюю часть бедра можно наложить эластичный бинт (колосовидную повязку) для уменьшения подвижности.
Если растяжение легкое (первой степени), то в первый день после травмы можно делать холодные компрессы, чтобы уменьшить отек и боль. На следующий день уже можно использовать согревающие компрессы, УВЧ и другие методы физиотерапии для улучшения кровообращения. Чтобы уменьшить болевой синдром и отек, также используют специальные мази и Нестероидные противовоспалительные препараты (НПВП), но стоит учесть, что такие препараты имеют много побочных эффектов. А уже через неделю можно приступать к гимнастике.
Если первую помощь оказали вовремя, а реабилитация проходила под контролем врача, то благодаря консервативному лечению связки смогут полноценно работать даже при растяжении второй степени. Но на это потребуется много времени (приблизительно два месяца) и сил. Специалист может назначить миорелаксанты, обезболивающие, препараты кальция и т.д. В некоторых случаях возможно хирургическое вмешательство.
Если говорить о симптоматике у детей, то признаки очень похожи на проявления травмы у взрослых. Но поставить диагноз бывает сложно даже профессионалу, поэтому нужны дополнительные обследования: рентген или МРТ. После растяжения ребенок часто жалуется на болезненные ощущения. Они могут быть как незначительными, так и очень сильными. Это во многом зависит от степени повреждения. Особенно опасным считается растяжение, которое не вызывает болей и дискомфорта. При этом состояние малыша будет постепенно ухудшаться. Через некоторое количество времени ТБС может стать не таким подвижным. На месте травмы может появиться гематома или отек, при этом кожа станет горячей.
При наличии острой боли родителям следует срочно отвести ребенка к врачу, ведь такая травма требует своевременного и правильного лечения.
При растяжении легкой степени травмированной ноге нужен покой. Надо будет отказаться от занятий спортом и уроков физкультуры. Необходимо разрабатывать ТБС постепенно. Растяжение второй или третьей степени требует госпитализации. В случае разрыва ребенку наложат гипс. Часто симптомы растяжения похожи на вывих или перелом, поэтому диагностику следует доверить только профессионалам.
Разрыв связок ТБС
Третья степень растяжения – полный разрыв одной связки или нескольких. Это происходит очень редко. Иногда тяжелые разрывы сочетаются с другими повреждениями сустава. В этом случае единственный вариант лечения – хирургическое вмешательство. Разрыв может произойти из-за падения с высоты (даже чуть больше собственного роста), ДТП, удара тяжелым предметом или спортивной травмы.
Основные признаки – резкая пульсирующая боль, распространяющаяся на бедро и паховую область, отек, кровоизлияния. При этом движения ограничены и человеку сложно отклонить туловище в сторону. Встать на поврежденную ногу также нельзя. Такая травма очень болезненная и характеризуется нарушением целостности кровеносных сосудов, поэтому ее лечение займет несколько месяцев.
На приеме врач осмотрит поврежденный участок, оценит подвижность сустава, состояние мышц, проведет диагностические тесты. Диагноз чаще всего ставится на основании:
- анализов: показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях;
- рентгенографии: для исключения вывихов и переломов костей, артроза и артрита;
- УЗИ: позволяет увидеть воспаление и повреждение мягких тканей;
- МРТ: дает возможность получить срезы тканей на любом уровне.
Также для диагностики внутреннего кровотечения травматолог может сделать пункцию. Если в ТБС скопилось много крови, особенно спустя несколько дней после травмы, то показана срочная артроскопия – визуальный метод диагностики, позволяющий оценить его состояние изнутри. Специалист тщательно осмотрит ткани и при помощи маленьких инструментов проведет хирургические манипуляции для восстановления их целостности. В первый день после операции необходимо прикладывать холод на двадцать минут каждые три часа. Если появилась гематома, то назначаются крем и мазь с содержанием антикоагулянтов.
После операции для каждого пациента разрабатывают подробный курс реабилитации. Стоит учесть, что физическая активность во время реабилитации снижает риск образования тромбов.
Если не обращаться за специализированной медицинской помощью и не лечить разрыв, то результатом может быть хромота, ведь постепенно развивается деформирующий остеоартроз ТБС и появляется необходимость в протезировании.
Дисплазия тазобедренного сустава: симптомы и методы лечения
Под дисплазией тазобедренного сустава (ТБС) понимается отклонение от нормального развития сочленения, являющееся врожденной патологией, которая приводит к различного рода травмам. Медицинская практика показывает, что, зачастую, встречается недоразвитие сустава в совокупности с недостаточно сформированной соединительной тканью.
На ранних этапах может проявляться в визуально заметной асимметричности кожных складок или укорочении/ограничении подвижности нижней конечности.
В качестве последствий принято отмечать хронические болевые ощущения, ярко выраженная хромота, повышенная утомляемость пораженной конечности.
Диагностика патологического заболевания осуществляется с учетом характерных признаков, а также результатов инструментальных методов исследования.
В лечении дисплазии тазобедренного сустава используются специализированные средства лечебной гимнастики, фиксация, а также комплекс медикаментозной терапии.
Общие сведения
Дисплазия тазобедренного сустава – это врожденное патологическое заболевание, выступающее в качестве причины появления вывиха (подвывиха) бедра новорожденного.
В каждом клиническом случае, имеющаяся степень недоразвития суставного сочленения может в какой-то степени различаться (могут прослеживаться как грубые нарушения, так и повышенная подвижность).
Во избежание осложнений, заболевание представленного типа важно диагностировать и лечить на максимально ранних сроках – сразу после рождения и в первые месяцы жизни человека.
Согласно актуальным данным, дисплазия ТБС – одна из самых часто встречающихся врожденных патологий. Специалисты области травматологии и ортопедии отмечают, что из 1000 младенцев, нарушение встречается в 2-3% случаев.
Женская половина человечества подвержена заболеванию больше, чем мужская, что составляет до 80% диагностированных случаев.
Причины возникновения дисплазии тазобедренных суставов у детей и взрослых
Возникновение недуга может предопределяться совокупностью сразу несколькими причинами.
Хорошо прослеживается наследственная предрасположенность – патологическое нарушение встречается в 10 раз чаще у пациентов, чьи родители имели патологические нарушения ТБС.
Высокие риски появления на свет младенца с рассматриваемой патологий при предлежании (тазовом).
Риски заболевания наиболее высоки среди детей, чьи матери во время беременности переживали сильный токсикоз или гинекологические заболевания. К группе факторов риска также относят маловодие и относительно крупные размеры плода.
Многочисленные исследования позволяют утверждать о взаимосвязи между частотой заболеваниями и благоприятностью экологической обстановки в регионе проживания пациента. Согласно полученным данным, при загрязненной окружающей среде, болезнь встречается в несколько раз чаще, чем в регионах с благоприятной обстановкой.
Стоит также отметить, что на прогрессивность патологии также могут оказывать влияние и традиционные особенности пеленания новорожденных. Если новоиспеченные родители отказываются от пеленания и ножки младенца находятся в естественном положении – диагноз встречается в несколько раз реже, чем там, где детей принято туго пеленать.
Патогенез
Рассматривая устройство ТБС, можно выявить два ключевых элемента, его образующих: головка бедра и вертлужная впадина. В верхнем отделе впадины располагается пластинка из хрящевой ткани, благодаря которой увеличивается площадь соприкосновения суставных поверхностей.
При нормальном развитии, ТБС ребенка значительно отличается от взрослых: вертлужная впадина более плоская, практически вертикальная, а связки – невероятно эластичны.
Нарушения отделов ТБС приводят к невозможности удержания суставных элементов в естественном положении, что приводит к их неизбежному смещению. В ситуации, когда головка бедра сдвигается максимально высоко – случается вывих.
Длительное отсутствие мероприятий по коррекции патологически неправильного положения костей может стать причиной скопления в вертлужной впадине соединительных и жировых тканей, что усугубляет ситуацию и может сделать вправление невозможным.
Разновидности заболевания
На сегодняшний день принято выделять несколько видов дисплазии тазобедренного сустава, среди которых:
- ацетабулярная – нарушение развития исключительно вертлужной впадины (уплощение, уменьшение размеров). При этом отмечается значительное недоразвитие хрящевого ободка;
- дисплазия бедренной кости – при нормальном развитии, шейка бедра соединяется с его телом под определенным углом, уменьшение или увеличение которого приводит к прогрессированию патологических процессов;
- ротационная – имеет непосредственную связь с нарушением расположения анатомических образований в плоскости горизонтального типа. При нормальном развитии, оси движения элементов сустава не совпадают. При увеличении амплитуды несовпадения осей, превышающей норму, естественное расположение бедренной кости значительно нарушается.
Симптомы дисплазии тазобедренного сустава, выявляемые при осмотре
Признаки дисплазии тазобедренного сустава у детей выявляются преимущественно при визуальном осмотре. Они же определяются, как основные симптомы патологии. К таковым относятся:
- Нарушение классической конфигурации и глубины кожных складок. Визуальный осмотр складок под ягодицами, в подколенных впадинах и паху позволяет сделать выводы об общем развитии конечностей. В норме, все складки должны располагаться на одном и том же уровне.
- Симптом не может быть единственным основанием для постановки диагноза, так как, у большинства новорожденных складки все же имеют незначительные отличия.Укорочение конечности. Один из достоверных признаков, встречающийся исключительно при тяжелых случаях, в условиях полноценно сформированного вывиха. Проверка симптома реализуется путем вытяжения ножек ребенка в сравнения расположения уровня расположения коленных чашечек.
- Симптом соскальзывания («щелчка» или Маркса-Ортолани). Наиболее достоверный и точный способ определения патологии, который реализуется достаточно просто: пациента укладывают на спину, врач захватывает нижние конечности таким образом, чтобы его большие пальцы оказались изнутри, а остальные – снаружи. Затем, совершается попытка разведения конечностей в стороны. Без нарушения конфигурации бедра, новорожденного можно практически полностью уложить на поверхность стола. При патологии, бедро на стороне повреждения отводится исключительно до определенного момента, по достижению которого случается ощутимый «щелчок».
- Ограничение амплитуды отведения конечности. Проявление этого симптома прослеживается исключительно после 2-3 недельного возраста, когда удается опустить здоровую конечность ребенка на стол практически полностью, а пораженную – нет. Сохранение диагноза в более старшем возрасте также прослеживается через нарушение походки. Кроме того, при нахождении ребенка в положении «стоя», замечается асимметрия ягодиц, а также паховых и подколенных складок.
Диагностика
Постановка диагноза происходит, как правило, в роддоме, в соответствии с признаками дисплазии тазобедренного сустава у детей, но может быть реализована и в более поздние сроки. Вопросом диагностирования может заниматься педиатр или узкопрофильные специалисты, среди которых детский ортопед.
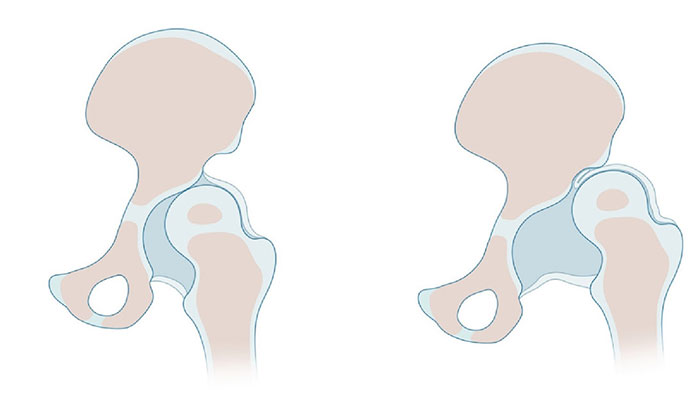
При необходимости уточнения особенностей, используются дополнительные методы исследования. Рассмотрим их более детально.
Рентгенологическая диагностика
Дети имеют определенные особенности строения позвоночника, что подразумевает отсутствие окостенения некоторых составляющих ТБС. На месте бедренной и тазовой кости находится хрящевая ткань, которая достаточно плохо поддается рентгенологическому исследованию.
В целях оценки правильности конфигурации анатомических структур, применяются особые схемы, к которым относится выполнение рентгенографии в прямой проекции с нанесением вспомогательных линий, имеющих название и намечающихся в определенном месте:
- серединная линия – вертикальная прямая, проходящая через середину крестца;
- линия Хильгенрейнера – горизонтальная прямая, проходящая через верхний внешний край вертлужной впадины;
- линия Перкина – вертикальная прямая, проходящая через верхний наружный край вертлужной впадины;
- линия Шентона – прямая, продолжающая край запирательного отверстия тазового сочленения.
Уровень сформирванности ТБС определяется ацетабулярным углом, нормальными показателями которого принято считать:
- при рождении – 25-29°;
- в год – у мальчиков до 18,5°, у девочек до 20°;
- в 5-ти летнем возрасте – 15°, вне зависимости от половой принадлежности.
Ультразвуковая диагностика
УЗИ-диагностика предполагает применение метода ультрасонографии и активно используется в диагностике детей возрастом до 1 года.
Ключевое преимущество этой методики – получение оптимально точных результатов, без нанесения вреда организму ребенка. Противопоказания к процедуре данного типа – отсутствуют.
Показаниями к ультрасонографии принято считать:
- наличие факторов, включающих пациента в группу риска;
- определение свойственных признаков.
В процессе проведения диагностики, врач делает снимок, результаты которого во многом напоминают результаты рентгенографического исследования в переднезадней проекции.
При формировании заключения диагностической процедуры представленного типа, оцениваются следующие показатели:
- альфа-угол – дает оценку степени сформированности и позволяет определить наклона вертлужной впадины (ее костной части);
- бета-угол – помогает оценить степень сформированности и угол наклона вертлужной впадины (ее хрящевой части).
УЗИ – это предпочтительным метод исследования при подозрении на дисплазию у детей младшего возраста, благодаря безопасности и информативности результатов.
Лечение дисплазии тазобедренного сустава у детей и взрослых
Заболевание имеет ряд особенностей, которые могут повлечь серьезные последствия, в связи с чем, рекомендуется начинать лечение в максимально возможные ранние сроки.
На сегодняшний день существует несколько направлений лечения дисплазии тазобедренного сустава, комплексное применение которых позволяет предотвратить осложнения и создать условия для успешного лечения.
Физиотерапия
Физиотерапевтическое лечение оказывает благоприятное влияние на состояние ТБС при дисплазии. В качестве лечебно-восстановительных мероприятий могут назначаться:
- электрофорез с использованием кальция, фосфора и йода;
- пресные ванны;
- воздействие ультрафиолетом.
Количество и длительность процедур определяются лечащим врачом, в соответствии с имеющейся клинической картиной.
Медикаменты
Заболевания опорно-двигательного аппарата, в целях ускорения лечения и достижения максимально быстрых результатов, предполагают прием группы препаратов различной направленности.
Определение конкретных препаратов, длительности их приема и, конечно, дозировки, определяется исключительно лечащим врачом, с учетом особенностей лечения и возраста пациента.
Особую роль в восстановлении при заболеваниях опорно-двигательного аппарата играют хондропрокторы, одним из наиболее эффективных среди которых принято считать препарат«Артракам». С их помощью, поврежденные ткани быстрее регенерируются, что позволяет предотвратить регресс и улучшить функциональность пораженного сочленения.
Оперативное вмешательство
Некоторые случаи дисплазии требуют оперативного вмешательства. Показаниями к применению радикального метода лечения являются:
- поздняя диагностика патологии (после первого года жизни);
- наличие анатомических дефектов;
- защемление хрящевой ткани;
- сильное смещение костей, без возможности их вправления закрытым способом.
Стоит отметить, что хирургическое лечение может повлечь за собой большое количество осложнений, поэтому важно своевременно выявить проблему.
Лечебная физическая культура (ЛФК)
Лечебная гимнастика – это неотъемлемая составляющая консервативного лечения недуга. Применение упражнений рекомендуется не только в процессе лечения, но и на этапе реабилитации.
При лечении дисплазии у пациентов до года, ЛФК проводится пассивно, в качестве элемента комплексного лечебного массажа.
Применение ортопедических конструкций
Под ортопедической конструкцией, как правило, понимаются Стремена Павлика, которые являются великой разработкой врача из Чехии с 1946 года. Конструкция достаточно мягкая, что позволяет ребенку свободно двигать конечностями.
Строение ортопедического решения предполагает такие структурные элементы, как:
- грудной бандаж;
- бандаж, прикрепляемый на голени;
Существуют и прочие разновидности ортопедических конструкций, среди которых: трусики Фрейка, шина Виленского, шина ЦИТО и пр.
Прогнозы лечения
Своевременное и качественное лечение патологических изменений предполагает положительные прогнозы.
Отсутствие или недостаточность лечения, отклонение от определенного лечащим врачом курса или отказ от терапевтических процедур могут повлечь серьезные последствия, среди которых – развитие тяжелого деформирующего артроза.
Встречаются случаи, когда пациенты с дисплазией живут, не подозревая о наличии заболевания. В ситуации, когда патология выявлена случайно в процессе рентгенографического исследования, важно обеспечить постоянное наблюдение у ортопеда (не реже 1 раза в год).
В целях сохранения качества жизни, рекомендуется проводить своевременные профилактические осмотры всех новорожденных, а также реализовать полноценное и при этом своевременное лечение выявленного недуга.
Вероятные осложнения
Отсутствие лечения при незначительных изменениях могут протекать незаметно достаточно незаметно, но не без последствий. В период с 25 до 55 лет, у пациента с рассматриваемым диагнозом значительно повышены риски коксартроза диспластического типа, первичная симптоматика которого начинает проявляться на фоне значительного снижения двигательной активности.
Ключевыми особенностями столь неприятного осложнения принято считать острую начальную фазу и интенсивность прогрессирования. Патология проявляется в виде не только неприятных ощущений, локализованных в определенном отделе ОДА, но еще и болью, а также значительным ограничением подвижности конечности.
Невправленный врожденный вывих бедра с течением времени может стать причиной образования нового, неполноценного сустава, в добавок к которому прослеживается укорочение конечности и нарушение работы мышечного каркаса.
Как предотвратить болезнь?
В качестве главных профилактических мероприятий по предотвращению появления болезни и ее прогресса в целом, рекомендуется:
- ранняя диагностика, направленная на определение всевозможных патологий опорно-двигательного аппарата (ортопедическое обследование в роддоме, УЗИ, рентгенологическое исследование);
- применение методики свободного пеленания – тугое пеленание может спровоцировать развитие недуга. Лучше всего придерживаться принципов сохранения естественного положения конечностей (согнуты в бедрах, разведены в стороны);
- использование слинга для переноса ребенка – ношение детей на боку или спине родителей принято считать достаточно физиологичным положением;
- приобретение подгузников большего размера – использование больших размеров подгузников создаст некое подобие ортопедической конструкции, которая способствует правильному формированию отделов ОДА;
- посещение курсов массажа и выполнение гимнастических упражнений – курсы по 10-15 сеансов с оптимальным интервалом в месяц в совокупности с ежедневным общим массажем обеспечат укрепление мышечного каркаса, ограничивающего подвижность.
Простые рекомендации по профилактике болезней опорно-двигательного аппарата помогут создать условия для сохранения максимально высокого уровня качества жизни.
Хотите, чтобы ребенок был здоров? Не игнорируйте рекомендации и совершайте систематические походы ко врачу, которые позволяет не только вовремя выявить, но еще и своевременно устранить патологию опорно-двигательного аппарата.


