Публикации в СМИ
Перикардит экссудативный
Экссудативный перикардит — развёрнутая форма воспаления перикарда с накоплением выпота в полости околосердечной сумки. Если жидкость накапливается стремительно, то уже при 200 мл выпота могут возникнуть симптомы тампонады сердца. При медленном накоплении экссудата даже значительно больший его объём не вызывает клинической симптоматики. Экссудативный перикардит с тампонадой сердца может быть острым и подострым.
Этиология. Наиболее частые причины экссудативного перикардита: • Острый перикардит — вирусный (в т.ч. как вероятная причина при идиопатическом перикардите) или идиопатический • Злокачественные опухоли • Воздействие радиационного излучения • Травма • Диффузные заболевания соединительной ткани (СКВ, ревматоидный артрит) • Постперикардотомный синдром • Синдром Дресслера • Скопление жидкости в полости полости перикарда может вызывать любое заболевание, поражающее перикард • У большинства больных этиологию экссудативного перикардита установить не удаётся даже на операции.
Патогенез. Влияние перикардиального выпота на гемодинамику во многом зависит от скорости его накопления и растяжимости наружного листка перикарда. Быстрое накопление жидкости в перикардиальной сумке может привести к выраженным нарушениям гемодинамики, в то время как постепенное увеличение её количества долгое время может оставаться практически бессимптомным. Перикардиальный выпот затрудняет наполнение кровью сердца с уменьшением её притока и застоем прежде всего в большом кругу кровообращения.
Клинические проявления
• Выпот в перикарде часто обнаруживают во время рентгенологического (флюорографического) обследования или при проведении ЭхоКГ. Его наличие следует предполагать у больных с опухолями лёгких или грудной клетки, у больных с уремией, при необъяснимой кардиомегалии, необъяснимом увеличении ЦВД.
• Шум трения перикарда не характерен.
• Постепенное накопление жидкости в полости перикарда не сопровождается какими-либо жалобами. Объективное обследование обычно малоинформативно.
• При накоплении значительного количества жидкости •• Боль в грудной клетке, усиливается при дыхании, кашле, иногда отдаёт в левое плечо, шею, реже в область эпигастрия; часто начинается внезапно; уменьшается при изменении положения тела — наклоне вперёд и приседании •• Отёчность лица и шеи при осмотре •• Симптомы, связанные со сдавлением сердца •• Расширение границ относительной сердечной тупости во все стороны, уменьшение и исчезновение верхушечного толчка •• Симптом Куссмауля — увеличение набухания шейных вен на вдохе •• Увеличенное ЦВД, артериальная гипотензия, тахикардия (иногда аритмии сердца, часто преходящие); характерен парадоксальный пульс.
Дополнительные исследования
• ЭКГ — снижение вольтажа комплексов QRS при значительном скоплении жидкости в полости перикарда. Возможны также подъём сегмента ST, признаки полной электрической альтернации: колебания амплитуды комплекса QRS, зубцов Р и зубцов Т (результат изменения положения сердца в грудной клетке при большом количестве жидкости).
• ЭхоКГ — наиболее специфичный и чувствительный метод диагностики перикардиального выпота: в двухмерном режиме выявляют жидкость в полости перикарда •• При небольшом скоплении жидкости возникает «свободное» пространство за задней стенкой левого желудочка •• При умеренном скоплении жидкости в полости перикарда определяется «свободное» пространство за задней стенкой левого желудочка толщиной более 1 см и появление её в области передней стенки, особенно во время систолы •• Значительное количество жидкости в полости перикарда характеризуется обнаружением «свободных» пространств вокруг сердца во всех проекциях в обе фазы сердечного цикла.
• Рентгенологическое исследование: при небольшом и умеренном скоплении жидкости в полости перикарда контуры сердца не изменяются. Кардиомегалия возникает при значительном скоплении жидкости в полости перикарда. Левый контур сердца может выпрямиться. Иногда сердце принимает треугольную форму, уменьшается его пульсация.
• Исследование перикардиальной жидкости. Для уточнения причины гидроперикарда проводят пункцию его полости и анализ полученной жидкости (опухолевый характер заболевания, бактерии, грибы) •• Изучают цитологический состав жидкости •• Проводят бактериологические исследования •• Определяют содержание белка и активность ЛДГ •• После центрифугирования проводят анализ на атипичные клетки •• Для дифференциальной диагностики с ревматическими заболеваниями исследуют полученную жидкость на АНАТ и LE-клетки •• Наличие геморрагического экссудата (характерно для опухолей и туберкулёза) может быть следствием случайного прокола иглой стенки желудочка (кровь из желудочка сворачивается, а из экссудата нет).
• Возможна биопсия с морфологическим исследованием ткани перикарда.
ЛЕЧЕНИЕ проводят в стационаре, при возможности с учётом его этиологии. Тактика ведения зависит от объёма жидкости в полости перикарда. При небольшом количестве жидкости терапии не требуется.
Лекарственная терапия • Применяют НПВС в средних терапевтических дозах • Возможно назначение ГК, например преднизолона в дозе до 60 мг/сут в течение 5–7 дней с последующим постепенным снижением. Применение преднизолона обеспечивает достаточно быстрое рассасывание выпота.
Перикардиоцентез с введением ГК в полость сердечной сумки показан, если в течение 2 нед ГК не дают эффекта и сохраняется большой выпот.
Осложнения и прогноз зависят от этиологии заболевания. Вирусный и туберкулёзный перикардиты часто осложняются тампонадой сердца или заканчиваются развитием констриктивного перикардита. Выпот, связанный с уремией, опухолью, микседемой, диффузными заболеваниями соединительной ткани, обычно требует специфического лечения, значительно реже — перикардэктомии.
Синоним. Перикардит выпотной.
См также Перикардит, Тампонада сердца, Перикардит констриктивный.
МКБ-10. I30 Острый перикардит
Код вставки на сайт
Перикардит экссудативный
Экссудативный перикардит — развёрнутая форма воспаления перикарда с накоплением выпота в полости околосердечной сумки. Если жидкость накапливается стремительно, то уже при 200 мл выпота могут возникнуть симптомы тампонады сердца. При медленном накоплении экссудата даже значительно больший его объём не вызывает клинической симптоматики. Экссудативный перикардит с тампонадой сердца может быть острым и подострым.
Этиология. Наиболее частые причины экссудативного перикардита: • Острый перикардит — вирусный (в т.ч. как вероятная причина при идиопатическом перикардите) или идиопатический • Злокачественные опухоли • Воздействие радиационного излучения • Травма • Диффузные заболевания соединительной ткани (СКВ, ревматоидный артрит) • Постперикардотомный синдром • Синдром Дресслера • Скопление жидкости в полости полости перикарда может вызывать любое заболевание, поражающее перикард • У большинства больных этиологию экссудативного перикардита установить не удаётся даже на операции.
Патогенез. Влияние перикардиального выпота на гемодинамику во многом зависит от скорости его накопления и растяжимости наружного листка перикарда. Быстрое накопление жидкости в перикардиальной сумке может привести к выраженным нарушениям гемодинамики, в то время как постепенное увеличение её количества долгое время может оставаться практически бессимптомным. Перикардиальный выпот затрудняет наполнение кровью сердца с уменьшением её притока и застоем прежде всего в большом кругу кровообращения.
Клинические проявления
• Выпот в перикарде часто обнаруживают во время рентгенологического (флюорографического) обследования или при проведении ЭхоКГ. Его наличие следует предполагать у больных с опухолями лёгких или грудной клетки, у больных с уремией, при необъяснимой кардиомегалии, необъяснимом увеличении ЦВД.
• Шум трения перикарда не характерен.
• Постепенное накопление жидкости в полости перикарда не сопровождается какими-либо жалобами. Объективное обследование обычно малоинформативно.
• При накоплении значительного количества жидкости •• Боль в грудной клетке, усиливается при дыхании, кашле, иногда отдаёт в левое плечо, шею, реже в область эпигастрия; часто начинается внезапно; уменьшается при изменении положения тела — наклоне вперёд и приседании •• Отёчность лица и шеи при осмотре •• Симптомы, связанные со сдавлением сердца •• Расширение границ относительной сердечной тупости во все стороны, уменьшение и исчезновение верхушечного толчка •• Симптом Куссмауля — увеличение набухания шейных вен на вдохе •• Увеличенное ЦВД, артериальная гипотензия, тахикардия (иногда аритмии сердца, часто преходящие); характерен парадоксальный пульс.
Дополнительные исследования
• ЭКГ — снижение вольтажа комплексов QRS при значительном скоплении жидкости в полости перикарда. Возможны также подъём сегмента ST, признаки полной электрической альтернации: колебания амплитуды комплекса QRS, зубцов Р и зубцов Т (результат изменения положения сердца в грудной клетке при большом количестве жидкости).
• ЭхоКГ — наиболее специфичный и чувствительный метод диагностики перикардиального выпота: в двухмерном режиме выявляют жидкость в полости перикарда •• При небольшом скоплении жидкости возникает «свободное» пространство за задней стенкой левого желудочка •• При умеренном скоплении жидкости в полости перикарда определяется «свободное» пространство за задней стенкой левого желудочка толщиной более 1 см и появление её в области передней стенки, особенно во время систолы •• Значительное количество жидкости в полости перикарда характеризуется обнаружением «свободных» пространств вокруг сердца во всех проекциях в обе фазы сердечного цикла.
• Рентгенологическое исследование: при небольшом и умеренном скоплении жидкости в полости перикарда контуры сердца не изменяются. Кардиомегалия возникает при значительном скоплении жидкости в полости перикарда. Левый контур сердца может выпрямиться. Иногда сердце принимает треугольную форму, уменьшается его пульсация.
• Исследование перикардиальной жидкости. Для уточнения причины гидроперикарда проводят пункцию его полости и анализ полученной жидкости (опухолевый характер заболевания, бактерии, грибы) •• Изучают цитологический состав жидкости •• Проводят бактериологические исследования •• Определяют содержание белка и активность ЛДГ •• После центрифугирования проводят анализ на атипичные клетки •• Для дифференциальной диагностики с ревматическими заболеваниями исследуют полученную жидкость на АНАТ и LE-клетки •• Наличие геморрагического экссудата (характерно для опухолей и туберкулёза) может быть следствием случайного прокола иглой стенки желудочка (кровь из желудочка сворачивается, а из экссудата нет).
• Возможна биопсия с морфологическим исследованием ткани перикарда.
ЛЕЧЕНИЕ проводят в стационаре, при возможности с учётом его этиологии. Тактика ведения зависит от объёма жидкости в полости перикарда. При небольшом количестве жидкости терапии не требуется.
Лекарственная терапия • Применяют НПВС в средних терапевтических дозах • Возможно назначение ГК, например преднизолона в дозе до 60 мг/сут в течение 5–7 дней с последующим постепенным снижением. Применение преднизолона обеспечивает достаточно быстрое рассасывание выпота.
Перикардиоцентез с введением ГК в полость сердечной сумки показан, если в течение 2 нед ГК не дают эффекта и сохраняется большой выпот.
Осложнения и прогноз зависят от этиологии заболевания. Вирусный и туберкулёзный перикардиты часто осложняются тампонадой сердца или заканчиваются развитием констриктивного перикардита. Выпот, связанный с уремией, опухолью, микседемой, диффузными заболеваниями соединительной ткани, обычно требует специфического лечения, значительно реже — перикардэктомии.
Синоним. Перикардит выпотной.
См также Перикардит, Тампонада сердца, Перикардит констриктивный.
МКБ-10. I30 Острый перикардит
Экссудативный перикардит ( Выпотной перикардит )
Экссудативный перикардит – это воспаление серозного перикарда, сопровождающееся накоплением выпота в перикардиальном пространстве. Признаками экссудативного перикардита могут быть тяжесть и боль в груди, одышка, дисфагия, кашель и осиплость голоса, отечность лица, набухание шейных вен, симптомы сердечной недостаточности и тампонады сердца. Установить диагноз помогают результаты рентгенографии, ЭхоКГ и ЭКГ, мультиспиральной КТ, пункции перикарда. Лечение включает прием НПВС, кортикостероидов, терапию основного заболевания (антибиотики, цитостатики, противотуберкулезные препараты и т.д.), по показаниям – пункцию перикарда, перикардэктомию.
МКБ-10

- Причины
- Инфекционные перикардиты
- Неинфекционные перикардиты
- Патогенез
- Классификация
- Симптомы экссудативного перикардита
- Диагностика
- Лечение экссудативного перикардита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Экссудативный (выпотной) перикардит протекает как осложнение или клиническое проявление различных заболеваний сердца, легких и других внутренних органов. Формирование экссудативного перикардита в большинстве случаев включает стадию сухого перикардита, реже экссудат накапливается в перикардиальной щели с самого начала. Образование экссудата обусловлено повышением проницаемости сосудов серозной оболочки сердца при воспалительном процессе в перикарде.

Причины
Экссудативный перикардит редко наблюдается как самостоятельная патология, обычно он является частным проявлением полисерозита или следствием другого заболевания, приводящего к повреждению перикарда. По происхождению выделяют инфекционные (специфические и неспецифические), неинфекционные (иммуногенные, токсические, механические) и идиопатические экссудативные перикардиты.
Инфекционные перикардиты
Неспецифические инфекционные перикардиты чаще вызываются:
- кокковыми формами бактерий (стафилококком, стрептококком, пневмококком)
- вирусами (гриппа, ECHO, Коксаки).
Специфические перикардиты могут быть этиологически связаны с возбудителями:
- туберкулеза;
- брюшного тифа;
- бруцеллеза;
- туляремии;
- грибковых инфекций (при кандидозе, гистоплазмозе);
- паразитарных заболеваний (при амебиазе, эхинококкозе);
- риккетсиозов.
Туберкулезный экссудативный перикардит часто возникает при лимфогенном проникновении микобактерий из средостенных и трахеобронхиальных лимфоузлов в перикард. Гнойный экссудативный перикардит может развиться после операций на сердце, при инфекционном эндокардите, на фоне иммуносупрессивной терапии, при прорыве абсцесса легкого.
Неинфекционные перикардиты
Во многих случаях этиологию неинфекционного экссудативного перикардита установить не удается. Среди диагностированных причин по распространенности лидируют:
- злокачественные опухоли перикарда (мезотелиома);
- инвазии и метастазы при раке легкого, раке молочной железы, лейкозах, лимфоме;
- диффузные заболевания соединительной ткани (ревматизм, системная красная волчанка);
- аллергические процессы (сывороточная болезнь);
- уремия в терминальной стадии ХПН;
- облучение средостения;
- ранние сроки инфаркта миокарда (эпистенокардический перикардит);
- гипотиреоз;
- нарушении холестеринового обмена (ксантоматозный перикардит).
Патогенез
Гемодинамическое значение выпота при экссудативном перикардите зависит от объема, скорости поступления жидкости и адаптивного потенциала наружного листка перикарда. При медленном поступлении экссудата за счет растяжения и увеличения объема перикарда внутриперикардиальное давление и внутрисердечная гемодинамика длительное время заметно не изменяются. При экссудативном перикардите может накапливаться до 1-2 л жидкости, приводящей к сдавлению прилегающих к сердцу органов и нервных путей.
При быстром накоплении выпота и невозможности перикарда увеличить свой объем отмечается существенный подъем давления в перикардиальной полости и развитие тампонады сердца. Выпот при экссудативном перикардите со временем может подвергаться организации с замещением грануляционной тканью, приводящим к утолщению перикарда с сохранением перикардиального пространства или его облитерацией.
Классификация
По клиническому течению экссудативный перикардит может быть острый или хронический; сопровождающийся развитием тампонады сердца или без таковой. По составу воспалительной жидкости различают:
- Серозный перикардит. Экссудат образуется на ранних стадиях воспаления и состоит преимущественно из воды и альбуминов
- Серозно-фиброзный. Имеет значительное число нитей фибрина
- Геморрагический. Связан с тяжелым повреждением сосудов и включает большое количество эритроцитов
- Гнойный. Содержит много лейкоцитов и фрагменты некротизированных тканей.
- Гнилостный. Ихорозный экссудат возникает при попадании в воспалительный выпот анаэробной микрофлоры.
Симптомы экссудативного перикардита
Проявления экссудативного перикардита зависят от скорости накопления жидкости, степени сдавления сердца и выраженности воспалительного процесса в перикарде. Вначале основными жалобами являются тяжесть и ноющие боли в грудной клетке. По мере накопления жидкости в полости перикарда, в связи с механическим сдавлением рядом расположенных органов, возникает одышка, дисфагия, лающий кашель, осиплость голоса.
Характерна отечность лица и шеи, набухание шейных вен на вдохе, постепенное развитие симптомов сердечной недостаточности. Шум трения перикарда не характерен, но может выслушиваться при умеренном выпоте в определенном положении тела больного. Имеют место общие проявления, связанные с причиной развития экссудативного перикардита: при инфекционном генезе – озноб, лихорадка, интоксикация; при хроническом туберкулезном процессе добавляется потливость, отсутствие аппетита, похудание, гепатомегалия.
При гнойном экссудативном перикардите возможны инфекционные очаги в близлежащих органах, септический процесс. Эпистенокардический экссудативный перикардит возникает в течение 4-хсуток суток после инфаркта миокарда и проявляется одышкой, ортопноэ, набуханием шейных вен. Ревматический перикардит обычно развивается на фоне тяжелого панкардита; уремический – сопровождается клинической картиной ХПН.
В случае опухолевого генеза перикардит сопровождается обильным выпотом, болью в груди, предсердными аритмиями, развитием тампонады сердца. При большом объеме выпота больные вынужденно принимают сидячее положение, что облегчает их состояние.
Диагностика
У больных с экссудативным перикардитом отмечается небольшое выбухание передней грудной стенки и легкая отечность в прекадиальной области, ослабление или исчезновение верхушечного толчка, расширение границ относительной и абсолютной сердечной тупости, притупление перкуторного тона под углом левой лопатки. О развитии тампонады сердца свидетельствует увеличение ЦВД, падение АД, тахикардия с преходящей аритмией, парадоксальный пульс.
Установить диагноз экссудативного перикардита и дифференцировать его от других заболеваний сердца (острого инфаркта миокарда, острого миокардита) помогают:
- Рентгенография грудной клетки. На рентгенограмме при значительном объеме жидкости наблюдается увеличение тени и сглаживание сердечного контура, изменение формы сердца (треугольная – при длительно существующем хроническом экссудате), ослабление пульсации сердца. Мультиспиральная КТ подтверждает наличие патологического выпота и утолщение перикардиальных листков.
- Эхокрдиография. Наиболее точный и специфичный метод диагностики экссудативного перикардита даже с небольшим объемом выпота – ЭхоКГ, визуализирующая наличие эхонегативного (свободного) пространства между листками перикарда, диастолическую сепарацию париетальной пластинки и эпикарда, утолщение перикарда. В тяжелых случаях отмечается нарушение ритмичных движений сердца, при тампонаде – диастолический коллапс правых отделов сердца.
- Электрокардиография. ЭКГ в случае экссудативного перикардита выявляет снижение амплитуды всех зубцов.
- Пункция перикарда. Для уточнения причины экссудации и верификации диагноза экссудативного перикардита выполняют пункцию перикарда и исследование характера перикардиальной жидкости (общеклиническое, бактериологическое, цитологическое, анализ на AHAT и LE-клетки). Возможно проведение биопсии перикарда с морфологическим исследованием полученной ткани.

Лечение экссудативного перикардита
Лечение экссудативного перикардита проводят в стационаре, тактика ведения больных определяется объемом и этиологией патологии, выраженностью гемодинамических нарушений. При остром процессе в перикарде необходим мониторинг показателей АД, ЧСС, ЦВД.
- Фармакотерапия. Для снятия болевого синдрома, лихорадки и более скорого рассасывания выпота при экссудативном перикардите назначают НПВС (ибупрофен, индометацин), глюкокортикостероиды (преднизолон). Проводят активное лечение основного заболевания с применением антибактериальных, противотуберкулезных, цитостатических препаратов, проведением гемодиализа и т. д.
- Пункция перикарда. Показана для эвакуации большого скопления жидкости, не рассасывающейся в течение 2-3 недель; при тампонаде сердца и гнойном перикардите. Если после повторных пункций и дренирования перикардиальный выпот продолжает быстро накапливаться, выполняют перикардэктомию, торакоскопическую фенестрацию.
Прогноз и профилактика
Основным осложнением острого экссудативного перикардита является тампонада сердца; в 30% случаев при распространении воспаления на миокард предсердий может возникать пароксизмальная мерцательная аритмия или суправентрикулярная тахикардия. Возможен переход экссудативного перикардита в хронический и констриктивный. В случае развития тампонады сердца существует высокий риск летального исхода. Прогноз экссудативного перикардита зависит от причины поражения перикарда и своевременности лечения; при отсутствии тампонады сердца он относительно благоприятный.
Профилактика экссудативного перикардита заключается в предупреждении и ранней этиопатогенетической терапии тех заболеваний, которые могут приводить к его развитию. В этой связи вопрос профилактики экссудативного перикардита является актуальным не только для кардиологии, но и ревматологии, пульмонологии и фтизиатрии, онкологии, аллергологии.
22. Экссудативный перикардит: этиология, клиника, диагностика, лечение.
Перикардит — воспаление висцерального и/или париетального листков перикарда инфекционной либо неинфекционной природы. Обычно перикардит является синдромом основного патологического процесса и гораздо реже является самостоятельным заболеванием.
Экссудативный перикардит — более тяжелая форма воспаления наружной оболочки сердца, которая почти вся вовлекается в воспалительный процесс, так что эффективное всасывание даже жидкой части экссудата оказывается невозможным. Экссудативный перикардит в одних случаях может развиться после сухого перикардита, в других — уже на ранних этапах бурно протекающего воспаления в перикарде накапливается выпот, и экссудативный перикардит возникает как первичное заболевание. Выпот растягивает перикард, повышается внутриперикардиальное давление. Влияние перикардиального выпота на гемодинамику зависит от его количества, скорости накопления и от податливости наружного листка перикарда. При малом количестве экссудата, при медленном накоплении даже большого до нескольких литров экссудата в перикарде экссудативный перикардит может протекать длительное время бессимптомно, без нарушения гемодинамики. Перикардиальный выпот затрудняет диастолическое наполнение кровью сердца. До определенного этапа гемодинамика не нарушается благодаря повышению венозного давления, что обеспечивает адекватное наполнение камер сердца кровью. Нарушение гемодинамики при возрастающем внутриперикардиальном давлении обусловливается сдавлением выпотом устьев полых и печеночных вен, правого предсердия, затруднением диастолы желудочков. Выраженные расстройства гемодинамики развиваются при быстром накоплении выпота в перикарде, остром повышении внутриперикардиального давления и существенном сдавлении сердца. В таких случаях бывает достаточно наличия 180—200 мл выпота и увеличения внутриперикадиального давления до 160 см водн.ст. для развития тяжелого осложнения экссудативного перикардита — тампонады сердца. Клиническая картина начального периода экссудативного перикардита отличается большим разнообразием и зависит от этиологии основного заболевания, распространенности воспалительного процесса, количества и скорости накопления экссудата, тяжести расстройства кровообращения. Он может начинаться теми же симптомами, что и сухой перикардит до накопления значительного количества выпота, постепенно уменьшаются боли, ослабевает шум трения перикарда. По мере накопления жидкости развивается симптомокомплекс увеличения объема сердечной сорочки. В других случаях сразу возникает клиническая симптоматика тампонады сердца. Такое течение чаще характерно для гемоперикарда (кровотечение в перикард при хирургических операциях, наружном разрыве сердца при инфаркте миокарда, расслоении аневризмы аорты и т.д.), при туберкулезе перикарда, при неопластическом или уремическом перикардите.
Основные жалобы при экссудативном перикардите: боли в грудной клетке, одышка. Из общих симптомов отмечаются слабость, повышение температуры, потеря веса, потливость, иногда озноб. Боли при накоплении выпота в перикарде могут ослабевать, но могут и усиливаться в результате растяжения перикарда, чаще постоянного характера. Усиливаются при кашле, изменении положения тела, иррадиируют в шею, лопатку, левую руку. В некоторых случаях вследствие острого застойного растяжения печени боли локализуются в верхней половине живота, в правом подреберье, напоминая «острый живот». Боли сопровождаются ощущением тяжести в области сердца, печени, ощущением сдавления грудной клетки.
Одышка — непостоянный признак экссудативного перикардита. В одних случаях затруднение дыхания отмечается только в начале перикардита, в других — появляется при выраженном накоплении выпота, связана со сдавлением бронхов и паренхимы легких с уменьшением жизненной емкости. В тяжелых случаях, когда нарушается и кровообращение, одышка мучительная, иногда в виде приступов, больной принимает вынужденное положение (поза Бродбента). Могут возникать симптомы сдавления соседних органов: пищевода — дисфагия, трахеи — сухой упорный «лающий» кашель усиливается при глубоком вдохе, левого возвратного нерва — осиплость голоса. При раздражении диафрагмального и блуждающего нервов могут появиться тошнота, иногда рвота.
К клиническим признакам увеличения объема сердечной сорочки следует отнести:
— сглаживание межреберных промежутков в области сердца в результате рефлекторной атонии межреберных мышц;
— отечность поверхностных тканей в области сердца;
— отставание левой половины грудной клетки и выпячивание эпигастральной области при дыхании в результате оттеснения книзу диафрагмы;
— ослабление верхушечного толчка и смещение его вверх к 3-4-му межреберью и кнутри от левой границы сердца. Верхушка «всплывает» в полости перикарда, заполненной экссудатом;
— набухание шейных вен, застойные вены шеи не пульсируют;
— расширение сердечной тупости при перкуссии во все стороны, увеличение поперечных размеров сердца (сердечная тень принимает «флягообразную» форму), смещение перкуторной тупости прр изменении положения тела. Сидя или стоя зона притупления во 2-3-м межреберьях на 2-4 см сокращается. В нижних межреберьях — расширяется. Угол перехода от правой границы сердечной тупости к печеночной тупости вместо прямого в норме становится тупым (симптом Эбштейна). Отмечается смещение границы сердечной тупости вниз на пространство Траубе. В дыхании верхняя часть живота не участвует (симптом Винтера);
— притупление перкуторного звука, усиление голосового дрожания, появление бронхиального дыхания книзу от угла левой лопатки в результате сдавления экссудатом нижней доли левого легкого (симптом Эварта-Оппольцера). Восстановление воздушности легкого при коленно-локтевом положении или наклоне больного вперед приводит к появлению крепитирующих и мелкопузырчатых хрипов в связи с тем, что коллабированное легкое начинает дышать (симптом Пена).
При аускультации определяются приглушенные тоны сердца, нередко — систолический шум. Последний объясняется тем, что в результате накопления экссудата и дистопии сердца в систолу происходит смещение вперед митрального клапана или его пролабирование, иногда в сочетании с пролабированием и трехстворчатого клапана. После удаления выпота движения клапанов нормализуются.
Для экссудативного перикардита характерен шум трения перикарда, иногда даже при значительном выпоте он сохраняется. Это связано с тем, что экссудат вначале заполняет так называемые физиологические карманы: у места прикрепления к сердцу крупных сосудов, в нижней части, у диафрагмы, между сердцем и позвоночником, позже у верхушки, а спереди листки перикарда длительное время соприкасаются. Шум трения перикарда исчезает только тогда, когда кпереди от сердца накапливается жидкость. Усиливается шум трения плевры при запрокидывании головы назад (симптом Герке).
В результате снижения притока крови к сердцу и сдавления сердечной мышцы экссудатом снижается сердечный выброс при практически неизмененной сократительной способности миокарда. Этим объясняется отсутствие отеков на нижних конечностях. Страдает кровообращение в малом круге из-за недостаточного притока крови к правым отделам сердца. Отмечается изменение кровообращения в большом круге в зависимости от фаз дыхания. Во время глубокого вдоха значительно снижается приток крови к левым отделам сердца и сниженный сердечный выброс еще больше уменьшается, и в большой круг на высоте вдоха выбрасывается очень мало крови. На лучевой артерии в это время пульс становится нитевидным или вовсе не определяется — «парадоксальный пульс Куссмауля», снижается артериальное давление на 10-20 мм рт. ст. Появление «парадоксального пульса» свидетельствует о выраженных нарушениях гемодинамики и является одним из признаков, хотя и не патогномонич- ным, тампонады сердца. Тампонада сердца развивается в результате резкого снижения сердечного выброса и системного венозного застоя. Очень важно вовремя распознать тампонаду сердца и не опоздать с пункцией. Для развития тампонады сердца характерны следующие симптомы:
— резко выраженная одышка;
— чувство страха смерти;
— набухание вен шеи, на вдохе вены не спадаются;
— отечность лица и шеи;
— цианоз губ, носа, ушей;
— быстро нарастающий асцит, увеличивается и становится болезненной печень;
— пульс малый — парадоксальный или нитевидный;
— артериальное давление низкое;
— периодическая потеря сознания.
Если не производится срочно пункция перикарда, больной теряет сознание и погибает. Тампонада сердца — абсолютное показание к пунккции перикарда при угрозе жизни больного.
При лабораторном исследовании при остром экссудативном пери кардите отмечается лейкоцитоз, ускоренная СОЭ, сдвиг лейкоцитарно формулы влево, повышение уровня альфа-глобулинов, фибриногена, гагптоглобина, С-реактивного белка. При выраженном застое в бассейне нижней полой вены возникают изменения мочевого осадка, характерные для застойной почки.
При ЭКГ-исследовании выявляются неспецифические изменения, которые характеризуются: снижением вольтажа всех зубцов и альтернирующий их характер, что связано с перемещением сердца в перикарда переполненном выпотом; изменением зубца Т (сглаженность, двухфазность, инверсия — результат давления экссудата на субэпикардиальный участок миокарда, а также воспаления миокарда).
При рентгенологическом исследовании признаки экссудативного перикардита выявляются при накоплении в полости перикарда 200-300 м. жидкости. Основные рентгенологические признаки экссудативного перикардита: увеличение размеров сердечной тени с укорочением сосудистого пучка, сглаживание талии сердца (псевдомитральная конфигурация снижение пульсации контуров сердца при сохранении пульсации аорты закругление боковых контуров (шаровидная форма сердца), отсутствие застойного полнокровия малого круга кровообращения — обедненньи легочный рисунок.
Наиболее информативно для экссудативного перикардита эхокардиографическое исследование, позволяющее обнаружить даже небольшое количество (20-50 мл) выпота в перикарде. При минимальном количестве жидкости в перикарде она определяется позади задней поверхности сердца и только во время систолы. Если количество выпота умеренное, оно прослеживается на всем протяжении сердечного цикла. При значительном количестве выпота отмечается его появление и над передней поверхностью сердца. При эхокардиографии можно также выявить феномен «плавающего сердца», нарушение движения атриовентрикулярных клапанов. Выпот в перикарде хорошо определяется при компьютерной томографии и ядерно-магнитном резонансе.
Ценным диагностическим методом является пункция перикардиальной полости с последующим лабораторным исследованием пунктата, определением микрофлоры и чувствительности ее к антибиотикам. Основными показаниями для перикардиоцентеза являются:
быстрое накопление экссудата в полости перикарда с нарастающими признаками тампонады (пункция перикарда — неотложное лечебное мероприятие в этой ситуации);
• при затягивающемся рассасывании экссудата (более 1 недели);
• для уточнения этиологии заболевания (диагностическая пункция)
При перикардиоцентезе уточняется характер выпота (транссудат, невоспалительный выпот другой природы или различные виды экссудата). При воспалительном характере выпота отмечается положительная реакция Ривальта, содержание белка превышает 30 г/л, относительная плотность экссудата составляет 1,018—1,020 г/л. В зависимости от происхождения перикардита в экссудате можно обнаружить ревматоидный фактор, LE-клетки, характерные для системной красной волчанки, атипичные клетки при опухолевом перикардите, клетки Березовского-Штернберга при лимфогранулематозе, преобладание нейтрофильных гранулоцитов при бактериальной инфекции, лимфоцитов — при перикардитах туберкулезной этиологии.
Раннее удаление экссудата может иметь не только диагностическое, но и лечебное значение, при удалении экссудата, богатого фибрином — уменьшается вероятность развития в дальнейшем спаечного процесса.
При пункции перикарда удаляется максимальное количество экссудата, особенно при гнойных перикардитах с последующим промыванием полости и введением антибиотиков. При удалении большого количества жидкости, чтобы не создавать резкого перепада внутриперикардиального давления, в полость перикарда рекомендуется ввести газ, лучше кислород, то есть наложить искусственный пневмоперикард.
Исходом экссудативного перикардита может быть либо выздоровление, либо организация выпота с образованием перикардиальных сращений, спаек вплоть до облитерации сердечной сорочки.
Учитывая наиболее частое вторичное развитие перикардитов на фоне основного заболевания, первостепенное значение имеет этиотропное лечение основного заболевания. Выбор метода лечения перикардита определяется клинико-анатомической формой, особенностями клинического синдрома. Больные должны соблюдать постельный режим в период лихорадки и болей в области сердца. Назначаются нестероидные противовоспалительные средства: ацетилсалициловая кислота, индометацин, диклофенак, нимесулид, мелоксикам или другие в средних терапевтических дозах.
Больным перикардитами при различных инфекционных заболеваниях назначают антибиотики после определения чувствительности к ним возбудителей. При неспецифических бактериальных перикардитах применяют пенициллин и его синтетические производные, при необходимости в сочетании с аминогликозидами (гентамицином, амикацином и др.). При непереносимости пенициллина назначают антибиотики цефалоспо- ринового ряда. В случаях гнойных перикардитов антибиотики рекомендуется вводить в полость перикарда после удаления гнойного экссудата и промывания полости.
Если этиология перикардита не выяснена, антибиотики применять не рекомендуется в связи с тем, что последнее время возросло количество аллергических и аутоиммунных форм перикардитов. У некоторых больных при отсутствии противопоказаний в связи с выраженной болью, высокой лихорадкой, а также у больных с перикардитами на фоне системной красной волчанки, ревматоидного артрита, ревматизма, при аутоаллергических перикардитах, у больных с инфарктом миокарда или после операций на сердце применяют глюкокортикостероиды в средних терапевтических дозах. Больным с перикардитами не следует назначать антикоагулянты в связи с опасностью кровотечения в полость перикарда и возникновением тампонады сердца. Есть указание о назначении со 2-3-й недели дополнительно препаратов хинолинового ряда (делагил, плаквенил) в связи со склонностью идиопатического перикардита к рецидивам. В комплекс лечения можно включать препараты, нормализующие повышенную проницаемость сосудов, — аскорбиновую кислоту с витамином Р, препараты кальция хлорида, антигистамин- ные средства.
Лечение больных экссудативным перикардитом рекомендуется начинать с основного заболевания с последующим решением вопроса о целесообразности пункции перикарда.
Пункция перикарда имеет не только диагностическое (производится биохимическое исследование пунктата), но и лечебное значение. Пункция показана при первых признаках тампонады, при большом объеме жидкости, которая не рассасывается 2-3 недели, при гнойном перикардите.
При возникновении тампонады сердца с уменьшением систолического давления более чем на 30 мм рт. ст. по сравнению с исходным уровнем, перикардиоцентез осуществляется немедленно.
Для улучшения гемодинамики, поддержки наполнения желудочков до перикардиоцентеза в этих случаях необходимо внутривенно ввести жидкость в виде плазмы или коллоидных растворов в количестве 400-500 мл. Мочегонные и другие препараты, снижающие пред- нагрузку, этим больным противопоказаны. Иногда при рецидивирующем накоплении жидкости в перикардиальной полости устанавливают катетер для постоянного дренажа и введения лекарственных средств.
Проводится также терапия нестероидными противовоспалительными средствами и глюкокортикоидами по показаниям. Кроме выраженного болевого синдрома и лихорадки показанием к назначению глюкокортикоидов является большое количество выпота в перикарде
Экссудативный перикардит у пациента с ВИЧ-инфекцией Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Филиппов Е. В., Якушин С. С., Зайцева Н. В., Токарева Л. Г., Иванова Г. О.
В последнее время в клинической практике возросла частота встречаемости сердечно-сосудистых осложнений среди ВИЧинфицированных пациентов. Обычно тактика ведения таких больных отличается от общепринятой и требует тесного сотрудничества со специалистами по ВИЧ-инфекции . На примере представленного клинического случая продемонстрировано успешное лечение острого экссудативного перикардита у пациента с III стадией ВИЧ (по классификации Всемирной организации здравоохранения).
Похожие темы научных работ по клинической медицине , автор научной работы — Филиппов Е. В., Якушин С. С., Зайцева Н. В., Токарева Л. Г., Иванова Г. О.
Pericardial effusion in HIV-infected patient
Incidence of cardiovascular events among HIV-infected patients in clinical practice has increased recently. Usually strategy of treatment in such patients differs from the conventional and requires close cooperation with experts in HIV infection. Example of successful treatment of the acute pericardial effusion in patient with stage III HIV (World Health Organizationclassification) is presented in this clinical case.
Текст научной работы на тему «Экссудативный перикардит у пациента с ВИЧ-инфекцией»
ЭКССУДАТИВНЫЙ ПЕРИКАРДИТ У ПАЦИЕНТА С ВИЧ-ИНФЕКЦИЕЙ
Е.В. Филиппов1, С.С. Якушин1, Н.В. Зайцева2, Л.Г. Токарева2, Г.О. Иванова2
‘ГОУВПО РязГМУМинздравсоцразвития России; 2ГУЗ Рязанский областной клинический кардиологический диспансер
Контакты: Евгений Владимирович Филиппов Dr.philippov@gmail.com
В последнее время в клинической практике возросла частота встречаемости сердечно-сосудистых осложнений среди ВИЧ-инфицированных пациентов. Обычно тактика ведения таких больных отличается от общепринятой и требует тесного сотрудничества со специалистами по ВИЧ-инфекции. На примере представленного клинического случая продемонстрировано успешное лечение острого экссудативного перикардита у пациента с III стадией ВИЧ (по классификации Всемирной организации здравоохранения).
Ключевые слова: перикардиальный выпот, ВИЧ-инфекция, экссудативный перикардит, антиретровирусная терапия
PERICARDIAL EFFUSION IN HIV-INFECTED PATIENT
E.V. Filippov1, S.S. Yakushin1, N.V. Zaytseva2, L.G. Tokareva2,G.O. Ivanova2
1GOU VPO RyazGMU Health Ministry of Russia, 2Ryazan regional clinical cardiology clinic
Incidence of cardiovascular events among HIV-infected patients in clinical practice has increased recently. Usually strategy of treatment in such patients differs from the conventional and requires close cooperation with experts in HIV infection. Example of successful treatment of the acute pericardial effusion in patient with stage III HIV (World Health Organizationclassification) is presented in this clinical case.
Key words: pericardial effusion, HIV-infection, pericardial effusion, antiretroviral therapy
В настоящее время в мире насчитывается около 33,3 млн пациентов с ВИЧ-инфекцией. Более 5 млн ВИЧ-инфицированных получали антиретровирус-ную терапию (АРВТ) в 2010 г., что на 30 % больше, чем в 2009 г. Еще 10 млн нуждаются в назначении АРВТ. За последние 10 лет заболеваемость ВИЧ в 33 странах снизилась более чем на 25 %. В то же самое время в странах Восточной Европы и Центральной Азии она возросла на 25 % [1, 2].
Низкая распространенность АРВТ и увеличение заболеваемости ВИЧ приводят к тому, что такие пациенты все чаще встречаются в стационарах общего и кардиологического профиля. Также участились случаи развития у ВИЧ-инфицированных хронической сердечной недостаточности (ХСН) и перикардиаль-ных выпотов. На примере представленного ниже клинического случая продемонстрированы особенности диагностики и лечения экссудативного перикардита у пациента с ВИЧ.
Пациент мужского пола, ‘980 года рождения (24 года), поступил в кардиологическое отделение Рязанского областного клинического кардиологического диспансера (РОККД) 04.04.2005 г. с жалобами на слабость, чувство тяжести в правом подреберье, одышку
в состоянии покоя, не зависящую от положения тела. Болей в сердце не было.
Из анамнеза известно, что в период с 1997по 2001 г. пациент регулярно использовал внутривенные наркотики, злоупотреблял алкоголем. В 2002 г. при случайном обследовании у него были выявлены ВИЧ-инфекция и вирусный гепатит С (HCV). Содержание CD4-лимфоцитов составляло 200—499 клеток/мкл, уровни аспартат- (АСТ) и аланин- (АЛТ) аминотрансфераз находились в пределах нормы. АРВТ пациент не получал. Биопсию печени не выполняли. Клинические симптомы ВИЧ и HCVотсутствовали. В течение последних 6 мес больной похудел более чем на 10 % исходной массы тела, проводил в постели 10 % исходной), количество СБ4-лимфоцитов неизвестно (табл. 4).
В 2009 г. из 980 000 зарегистрированных в РФ пациентов с ВИЧ АВРТ получили только 75 900 человек. Частота проведения АВРТ возрастает с каждым годом, но данное лечение все еще остается недоступным для ряда пациентов (в том числе и в представленном клиническом случае).
У некоторых больных со сниженным уровнем СБ4-лимфоцитов, несмотря на назначение им адекватной антибиотикотерапии, могут развиваться другие инфекционные осложнения. Среди всех
осложнений ВИЧ на первом месте стоят легочные и гастроинтестинальные. В данном клиническом случае имело место развитие острого трахеобронхита. В связи с тем что осложнение возникло на фоне введения цефотаксима, была проведена замена антибиотика на офлоксацин, что сопровождалось хорошим клиническим эффектом.
Пациент был выписан с рекомендациями продолжить прием диуретиков из-за оставшейся в перикарде жидкости. В исследовании P.A. Heidenreich et al. [3] было показано, что даже наличие бессимптомного перикардиального выпота ухудшает выживаемость больных.
Дальнейшая тактика ведения пациентов с пери-кардиальным выпотом включает проведение серий ЭхоКГ, первая из которых должна быть осуществлена через 1 мес после выписки из стационара. Однако наш пациент от дальнейшего обследования и лечения отказался.
Больные с ВИЧ-инфекцией и наличием сердечнососудистых осложнений все чаще становятся пациентами кардиологов и врачей общей практики. Тактика ведения таких больных отличается от общепринятой, так как для них характерен сниженный иммунитет. В связи с этим необходимо совместное наблюдение этих пациентов кардиологами и специалистами по ВИЧ-инфекции, что будет способствовать более раннему назначению АРВТ и улучшению прогноза у данной группы больных.
1. Global report: UNAIDS report on the global AIDS epidemic 2010. Available from: http://www.unaids.org/globalreport/
2. Global HIV/AIDS Medicine. Volberding P.A., Sande MA., Lange J., eds. New York: Elsevier, 2007.
3. Heidenreich P.A., Eisenberg M.J., Kee L.L., et al. Pericardial effusion in AIDS. Incidence and survival. Circulation 1995;92:3229-34.
4. Болезни сердца и сосудов. Руководство Европейского общества кардиологов. Под ред. А.Д. Кэмма, Т.Ф. Люшера,
Кардиолог «СМ-Клиника» рассказал о заболевании сердца под названием «перикардит»
Около 5% людей, которые обращаются в скорую помощь из-за боли в груди, страдают перикардитом. Насколько опасно это заболевание и что делать, если врач поставил такой диагноз?
Что такое перикардит
Перикардит – это воспаление перикарда, тонкого двухслойного мешочка, окружающего сердце. Между слоями имеется небольшое количество жидкости, чтобы предотвратить трение при биении. Когда слои воспаляются, это может привести к нарушению полноценной работы сердца, образованию в полости спаек, скоплению жидкости и боли в груди. Перикард также помогает удерживать сердце внутри грудной клетки.
Перикардит обычно возникает внезапно и продолжается от нескольких дней до нескольких недель.
Заболеть перикардитом может любой человек. В большинстве случаев он проходит самостоятельно. Однако от 15 до 30% людей болеют более одного раза – это называется рецидивирующим перикардитом.
Существует несколько форм перикардита:
- острый – он может возникать сам по себе или как симптом основного заболевания;
- рецидивирующий – может быть периодическим или постоянным, первое повторение обычно происходит в течение 18 – 20 месяцев от первоначальной болезни;
- хронический – в этом случае рецидив возникает сразу после лечения;
- отсроченный (синдром Дресслера) – он развивается через несколько недель после операции на сердце или сердечного приступа;
- констриктивный – перикард покрывается рубцами или прилипает к сердцу, поэтому сердечная мышца не может расширяться (такая форма бывает редко и может развиться у людей с хроническим перикардитом или после операций на сердце);
- выпотно-констриктивный перикардит – в этом случае в перикарде скапливается выпот (жидкость) и происходит сужение сердца.
У трети людей с выпотом в перикарде развивается тампонада сердца, которая требует неотложной медицинской помощи.
Причины перикардита у взрослых
Причина большинства перикардитов неизвестна, но считается, что от 80 до 90% случаев заболевания связаны с инфекциями (вирусы, бактерии, грибки и паразиты).
Кроме того, причиной перикардита могут быть:
- сердечно-сосудистые проблемы (перенесенный сердечный приступ или операция);
- травмы;
- лучевая терапия;
- аутоиммунные заболевания, такие как волчанка;
- некоторые лекарства, что бывает редко;
- метаболические нарушения, такие как подагра;
- почечная недостаточность;
- некоторые генетические заболевания, такие как семейная средиземноморская лихорадка;
- рак;
- некоторые лекарства.
Симптомы перикардита у взрослых
Перикардит может ощущаться как сердечный приступ с внезапно возникающей острой или колющей болью в груди. Боль может быть в средней или левой части груди, за грудиной, может распространяться на плечи, шею, руки или челюсть.
Среди других симптомов могут быть:
- температура;
- сухой кашель;
- слабость или утомляемость;
- затрудненное дыхание, особенно в положении лежа;
- учащенное сердцебиение;
- отек ступней, ног и лодыжек.
Возникшие симптомы могут ухудшиться, если пациент лежит, делает глубокий вдох, кашляет, ест или пьет. Но если он сядет, наклонившись вперед, становится лучше.
Если причиной перикардита является бактериальная инфекция, у пациента может быть жар, озноб и количество лейкоцитов выше нормы. Если причина вирусная, могут быть симптомы гриппа или расстройства желудка.
В любом случае, если появилась боль в груди (она бывает в 85 – 90% случаев), надо немедленно звонить в скорую.
Лечение перикардита у взрослых
Диагностика
Другие тесты, используемые для диагностики, включают:
- рентген грудной клетки, который показывает форму сердца и возможный избыток жидкости;
- электрокардиограмма (ЭКГ), чтобы проверить сердечный ритм и увидеть, снижается ли сигнал напряжения из-за избытка жидкости;
- эхокардиограмма, которая также покажет форму, размер сердца и скопление жидкости;
- МРТ;
- компьютерная томография, которая дает детальное изображение сердца и перикарда;
- катетеризация правых отделов сердца, которая представит информацию о давлении в сердце;
- анализы крови для поиска маркеров воспаления, указывающих на перикардит.
Современные методы лечения
Лечение перикардита будет зависеть от его первопричины. Если это бактериальная инфекция, могут назначить антибиотики. В большинстве случаев, по данным Американской кардиологической ассоциации, перикардит протекает в легкой форме и проходит самостоятельно – надо лишь отдохнуть. Но врач может назначить нестероидные противовоспалительные препараты (Ибупрофен, Аспирин).
Если есть другие медицинские риски, пациента могут госпитализировать. В этом случае терапия будет направлена на уменьшение боли, воспаления и минимизацию риска рецидива. Как правило в этом случае назначают Колхицин.
Кортикостероиды также эффективны для уменьшения симптомов перикардита, однако, исследования показали, что раннее применение этих препаратов может иметь повышенный риск рецидива заболевания, и их следует избегать, за исключением крайних случаев, когда болезнь не поддаются традиционному лечению.
Хирургическое вмешательство может быть рассмотрено при рецидивирующем перикардите, который не поддается лечению другими методами – в этом случае удаляют перикард.
Профилактика перикардита у взрослых в домашних условиях
Предотвратить перикардит сложно, но в случае болезни важно четко следовать плану лечению, который прописал врач. До полного выздоровления больше отдыхайте, избегайте тяжелых физических нагрузок.
Если вы заметили какие-либо признаки рецидива, как можно скорее обратитесь к врачу.
Выздоровление от перикардита требует времени. В некоторых случаях полное исчезновение симптомов может занять несколько недель.
Популярные вопросы и ответы
Какие могут быть осложнения при перикардите?
В целом, перикардит считается заболеванием с благоприятным исходом, так как своевременная квалифицированная помощь приводит к полному выздоровлению у большинства пациентов. В редких случаях при тяжелом течении болезни могут наблюдаться следующие осложнения:
- утолщение или слипание листков перикарда (наружного и внутреннего), что приводит к затруднению работы сердца и развитию сердечной недостаточности;
- тампонада сердца (скопление большого количества жидкости между листками перикарда), что так же приводит к затруднению работы сердца, развитию сердечной недостаточности и возможной остановке сердца;
- образование фистул (отверстий) внутренней грудной артерии – это возможно только при гнойном перикардите и относится к редким осложнениям.
После перенесенных перикардитов длительное время могут наблюдаться нарушения проводимости сердца. Они проявляются периодическими приступами аритмии (особенно при физической нагрузке).
Когда вызывать врача на дом при перикардите?
Перикардит, как правило, развивается постепенно. Поэтому при возникновении основных жалоб и симптомов необходимо обратиться к врачу для проведения диагностики.
Чаще всего больные жалуются на одышку (в покое или при небольших физических нагрузках), боли в области сердца, сердцебиение, общую слабость.
Можно ли вылечить перикардит народными средствами?
Вариантов лечения перикардитов достаточно много. Как правило, они зависят от причины перикардита (лечение заболевания, вызвавшего перикардит, приводит к исчезновению симптомов перикардита, вплоть до выздоровления). Назначает лечение при перикардитах только врач после полного обследования и установления причины заболевания.
Народные средства при лечении перикардитов применяются как дополнительная терапия и только при лечении сухих (фибринозных) перикардитов. Среди них:
Перикардит, выпот в полость перикарда
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Рудько Гали Николаевна
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, Член Российского кардиологического общества
“Passion.ru”, интернет-портал (март 2021г.)
Перикардит – это воспалительное заболевание наружной оболочки сердца (перикарда), имеющее инфекционный или неинфекционный характер.
Эта патология возникает как осложнение при различных органических поражениях или на фоне полученных травм, а также может быть проявлением некоторых аутоиммунных заболеваний.
Перикардит может быть причиной развития смертельно опасных осложнений, таких, как тампонада сердца (сдавление сердца нарастающим накоплением жидкости в полости перикарда), сердечная недостаточность!
С точки зрения анатомии, перикард представляет собой двуслойный мешок, защищающий сердце от внешних воздействий. Внутренний и наружный слои (листки) перикарда состоят из ткани, пронизанной нервными окончаниями, а также кровеносными и лимфатическими сосудами.
«Смазкой», способствующей нормальной работе сердца, выступает незначительное количество серозной жидкости в полости перикарда.
УЗИ сердца при перикардитах

ЭКГ при перикардите
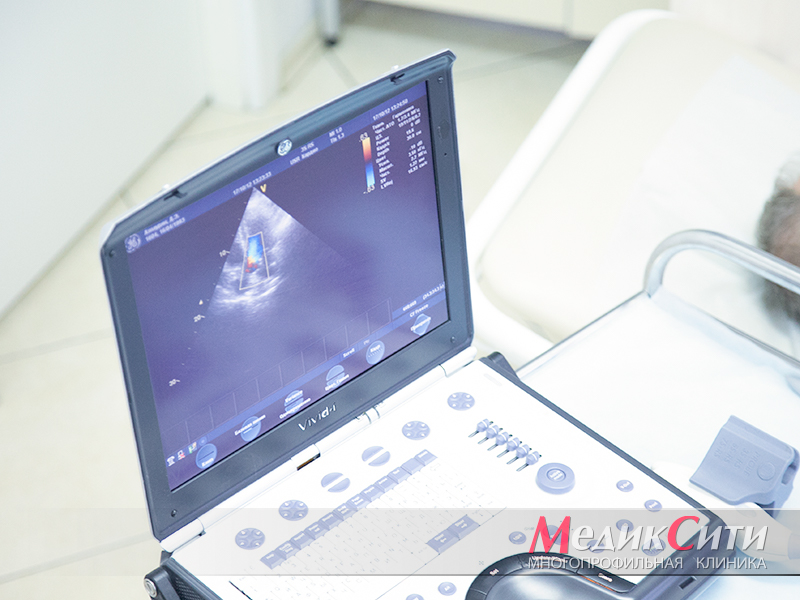
УЗИ при перикардите
Причины воспаления перикарда
Перикардиты сердца делятся на инфекционные и неинфекционные:
Инфекционные:
- туберкулез;
- вирусные инфекции (грипп, корь и др.);
- микробные поражения (ангина, скарлатина, сепсис);
- грибковые инфекции.
Неинфекционные:
- системные (аутоиммунные) заболевания соединительной ткани (ревматические болезни);
- болезни сердца (инфаркт миокарда и др.)
- обменные и токсические нарушения (почечная недостаточность);
- травмы сердца;
- эндокринные заболевания (тиреотоксикоз, гипотиреоз и др.);
- онкология и др.
В случае неясной этиологии заболевания принято говорить об идиопатическом перикардите.

Диагностика перикардитов в «МедикСити»
анализы при перикардите
Анализы крови при перикардите
Виды и симптомы перикардитов
Экссудативный перикардит (выпотной перикардит)
Воспаление перикарда сопровождается накоплением жидкости (экссудата) внутри сердечной сумки. В норме этой жидкости должно быть 15-50 мл, а при выпотном перикардите может скопиться 500 мл и более.
Чем больше выпот в полости перикарда, тем сильнее сдавливается и теряет работоспособность сердце, вплоть до полной остановки кровообращения. При худшем варианте развития болезни велика вероятность смерти пациента.
Симптомы экссудативного перикардита: одышка, акроцианоз, боли в груди, тахикардия, набухание шейных вен, пониженное АД.
Острый перикардит
Острый перикардит развивается на фоне инфекционного поражения, а еще может быть осложнением таких недугов, как сепсис, туберкулез, ревматизм и др. Воспалительный процесс охватывает наружный и внутренний листки перикарда. Начальные стадии заболевания обычно проходят без дополнительного выделения экссудата (сухой перикардит), но в дальнейшем приводят к экссудативной форме.
Симптомы острого перикардита: повышение температуры, боли в области сердца.
Если острый перикардит не начать своевременно лечить, процесс может перейти в хроническую форму, для которой характерны утолщение листков перикарда и в дальнейшем их слипание («склеивание»).
Констриктивный перикардит
Данная форма заболевания обычно возникает как осложнение острого перикардита, экссудативного перикардита. Нередко развивается на фоне болезней крови или почек, туберкулеза, ревматизма или травм.
При констриктивном перикардите (его еще называют сдавливающим, слипчивым) два листка сердечной сумки склеиваются между собой. Это приводит к нарушению нормальной работы сердца. Иногда в утолщенном перикарде начинают скапливаться кристаллы кальция, происходит известкование (явление, известное как «панцирное сердце»).
Симптомы констриктивного перикардита: недуг длительное время может протекать без болей. У больного отмечаются набухшие вены на шее, снижено АД, имеются признаки сердечной недостаточности (отеки ног, асцит).
Травматический перикардит
Данная форма перикардита возникает при различных повреждениях грудной клетки в области сердца (огнестрельное или ножевое ранение, тупая травма и др.).
Симптомы травматического перикардита: различные боли в области сердца, возможно одышка.
Гнойный перикардит
Острый гнойный перикардит может быть осложнением кардиохирургических операций, а также травматического перикардита. Но наиболее частыми причинами являются инфекции, вызванные, прежде всего, золотистым стафилококком.
При гнойной форме болезни в полости сердечной сумки быстро скапливается гнойный экссудат.
Симптомы гнойного перикардита: явные признаки интоксикации, озноб, лихорадка, одышка, боли в области сердца.
Неспецифический перикардит
Этот вид перикардита обычно развивается на фоне аллергического или инфекционного процесса в организме и протекает в сухой форме. Его рецидивы зачастую происходят одновременно с инфекционными заболеваниями (ОРВИ, ОРЗ). Во время ремиссии никак себя не проявляет.
Симптомы перикардита неспецифической формы: повышение температуры, боли в области сердца, через стетоскоп слышны шумы трения перикарда.
Фибринозный перикардит
Данный вид заболевания чаще возникает у детей и подростков (обычно на фоне ревматизма). Фибринозный перикардит (или сухой перикардит) характеризуется тем, что жидкость из сердечной сумки пропадает полностью. Без необходимой смазки миокард при сокращениях постоянно касается стенки сердечной сумки, что затрудняет сердечную работу.
Симптомы фибринозного перикардита: сильные боли колющего, ноющего или давящего характера в области сердца.
Как мы видим, несмотря на разнообразие клинических форм, имеются общие симптомы перикардита: локализация боли в области сердца, одышка.
При появлении этих симптомов следует срочно обратиться к кардиологу.

рентгенография при перикардите

Рентген при перекардите

УЗИ сердца при перикардите
Диагностика перикардита
Для постановки диагноза после осмотра пациента и сбора анамнеза врачом обычно назначаются:
- ЭКГ;
- эхокардиография (УЗИ сердца);
- рентгенография грудной клетки;
- биохимический анализ крови;
- иммунологический анализ (по показаниям);
- исследование гормонов щитовидной железы (по показаниям);
- диагностическая пункция экссудата из сердечной сумки (при необходимости).
Лечение перикардита
Немедикаментозное лечение перикардита сердца (при легких формах) направлено на общее оздоровление организма:
- Постельный режим (при необходимости);
- снижение физнагрузки;
- ограничение жидкости, солей натрия (при необходимости).
Фармакотерапия при перикардитах сердца:
- Антибиотики – при инфекциях;
- противовирусные средства – при вирусной природе недуга;
- антимикотические препараты – при грибковом происхождении перикардита;
- нестероидные противовоспалительные средства – в целях обезболивания, снятия воспаления;
- глюкокортикоидные препараты – также для борьбы с воспалительным процессом (по показаниям);
- диуретики – для выведения избытка жидкости (по показаниям).
Хирургическое лечение перикардита:
- Пункция перикарда с эвакуацией жидкости (при высокой вероятности развития тампонады сердца, при тампонаде сердца);
- полное или частичное удаление листков перикарда (при хроническом перикардите, констриктивном перикардите).
Профилактика перикардита сердца
Значительно уменьшает риск развития воспалений сердечной сумки своевременная диагностика перикардита и лечение заболеваний, способных вовлечь этот орган в патологический процесс.
Высокопрофессиональные кардиологи многопрофильной клиники «МедикСити» знают все о лечении перикардитов и других заболеваний сердца! У нас проводится полное комплексное обследование сердца и сосудов с применением новейшего оборудования.
Мы облегчим вашу боль и вернем хорошее самочувствие!
Особенности экссудативного перикардита и курс лечения

Перикард представляет собой тканевую оболочку, окружающую сердце, аорту, легочный ствол, устья полых и легочных вен. Его основными функциями являются: фиксация сердца в средостении, обеспечение сердца «смазкой», защита от инфекций [1, 2]. Перикардит – это наиболее частое заболевание, поражающее перикард. В основе перикардита лежит инфекционное или неинфекционное воспаление висцерального и париетального листков перикарда, проявляющееся фиброзными изменениями и/или выпотом в полости перикарда воспалительного экссудата [3, 4].
В развитых странах встречаемость острого перикардита варьирует от 27,7 до 168 на 100 тыс. человек в год [5, 6]. По данным Финского регистра, частота госпитализаций с диагнозом «острый перикардит» составляет порядка 3,3 на 100 тыс. человек в год [7].
По данным российских и зарубежных исследований, наиболее частыми причинами перикардита являются инфекции: вирусные (Коксаки А9, В 1–4, ECHO 8, эпидемического паротита, ветряной оспы, краснухи, иммунодефицита человека, Эпштейна–Барр, цитомегаловирус, парвовирус В 19, ВИЧ и др.) и бактериальные (Micobacterium tuberculosis, Staphylococcus spp., Streptоcoccus spp., E. coli и др.). Другими факторами риска развития перикардита являются кардиохирургическое вмешательство, травма грудной клетки, острый инфаркт миокарда, аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, системные васкулиты, саркоидоз, болезнь Стилла и др.), применение определенных лекарственных препаратов (таких как гидралазин, метилдофа, изониазид, циклофосфамид, пенициллины, амиодарон, месалазин, тиазиды, стрептокиназа), метаболические нарушения (гипотиреоз, уремия, диабетический кетоацидоз) и неоплазии (первичные и вторичные) [1, 4].
По данным Reiter H. et al. (2006), Imazio M., et al.(2007), Gouriet F. et al. (2015), А.А. Демина и В.П. Дробышевой (2016), идиопатический перикардит составляет от 14% до 83% случаев (если причина не идентифицирована). На долю перикардитов неопластической этиологии приходится от 5% до 10% всех случаев. В исследовании Pankuweit S, et al. (2013) при выполнении перикардиоцентеза и/или биопсии перикарда вирусная этиология перикардита подтверждена в 14% случаев, в 28% установлена злокачественная природа выпота, в 35% этиологический фактор не выявлен [8].
Перикардит может являться первым клиническим проявлением скрытого онкологического процесса, чаще всего злокачественного новообразования легких, молочной железы, реже простаты, мочевого пузыря, яичников, толстого кишечника, а также лимфомы, лейкемии, меланомы.
Наиболее распространенная первичная опухоль перикарда – мезотелиома – почти всегда некурабельна. Клинические проявления часто расценивают как сердечно-сосудистую патологию. Прижизненная диагностика этого заболевания наблюдается менее чем в 25% случаев, в 75–90% случаев первичную мезотелиому выявляют только при аутопсии. Метастатические опухоли перикарда встречаются в 15–30% аутопсий у больных со злокачественными новообразованиями [1].
Больной Д., 55 лет. В течение 5 лет отмечал подъемы артериального давления (АД) до 160/90 мм рт. ст. Последние 3 года у больного были редкие (1 раз в год) пароксизмы фибрилляции предсердий. Больной отличался низкой приверженностью к лечению – антигипертензивные препараты и антиаритмики не принимал, на диспансерном учете не состоял. Ухудшение состояния – в течение недели перед поступлением в стационар. Отмечал появление сердцебиения, перебоев в работе сердца, одышки смешанного характера, нарастание общей слабости. Обратился в поликлинику по месту жительства, на ЭКГ был выявлен пароксизм фибрилляции предсердий. Больной был направлен на стационарное лечение и госпитализирован в палату интенсивной терапии кардиологического отделения.
При поступлении в стационар состояние пациента расценено как тяжелое. В сознании, контактен, ориентирован во времени и пространстве. Температура тела нормальная. Кожные покровы чистые, бледные. Периферический цианоз кончиков пальцев рук и ног, губ, ушей. Лицо одутловато, вены шеи набухшие, одышка в покое с ЧДД 28–30 в 1 минуту.
Перкуторно: от угла левой лопатки и от середины правой лопатки вниз выявлено притупление, что заставило думать о гидротораксе. Аускультативно: дыхание ослабленное в местах притупления, хрипы не выслушиваются.
При осмотре области сердца – сглаженность межреберных промежутков, верхушечный толчок не определяется. При перкуссии выявлено расширение границ относительной сердечной тупости во всех направлениях. Тоны сердца резко ослаблены, аритмичные, с ЧСС 120 в минуту, пульс 100 ударов в минуту, дефицит пульса – 20, АД 80/60 мм рт. ст.
При пальпации живот безболезненный, увеличен в размерах за счет асцита, печень и селезенку пропальпировать не удалось; умеренная отечность голеней и стоп.
В общем анализе крови выявлен лейкоцитоз 13,8×109/л; нейтрофилов 81%. В биохимических анализах крови повышение ЛДГ до 4670 ЕД/л (норма от 135 до 225 Ед/л.) Остальные показатели, в том числе тропонин, в норме. На ЭКГ (аппарат электрокардиограф переносной ЭКГК-01): фибрилляция предсердий с ЧСС 125–150 уд/мин. Нормальное положение ЭОС. Признаки гипертрофии левого желудочка. Ишемия переднеперегородочной области.
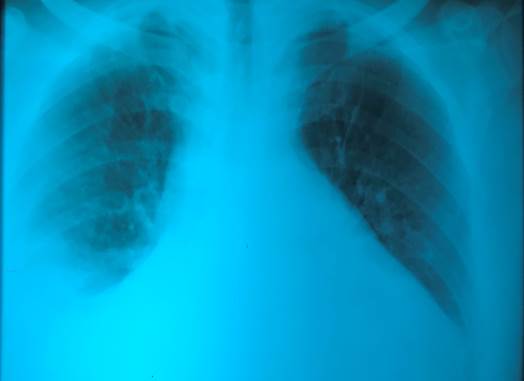
Рис. 1. Рентгенография органов грудной клетки – правосторонний гидроторакс, кардиомегалия (рентгеновский аппарат «AXIOM Iconos R100» Siemens)
УЗИ органов брюшной полости и почек: Пневматоз. Гепатомегалия. Диффузные изменения печени, поджелудочной железы, почек, селезенки. Переполненный мочевой пузырь. Асцит.
УЗИ плевральных полостей: гидроторакс с обеих сторон.
Эхо-КГ при поступлении: ПЖ 2,5 см; ЛЖ: КДР 4,7 см, КСР 3,5 см, ΔS 26%. ФВ 51% (N 55–70%). МЖП 1,57 см, ЗСЛЖ 0,89 см, ММЛЖ 262 г. ИММЛЖ 113 г/м2, ОТС 37%. ЛП 5,0×4,2см, ПП 3,7×2,9 см. Аорта 2,5 см, восходящий отдел 3,4 см, стенки уплотнены. Легочная артерия 1,8 см. Vmax 0,9 м/с. Аортальный клапан: створки уплотнены. Трикуспидальный не визуализируется. Расхождение листков перикарда по ЗСЛЖ 14 мм, за ПП 2 мм. За верхушкой ЛЖ 37 мм, за боковой стенкой ЛЖ 57 мм, за ПЖ 36 мм. Заключение: Уплотнение стенок аорты, створок АК, МК. ГЛЖ с преимущественным утолщением МЖП. Систолическая функция ЛЖ (ФВ=51%) снижена на фоне тахиаритмии. ДФЛЖ не типируется. Камеры сердца не расширены. Регургитация: КЛА, АК, МК I ст. Отмечается коллабирование свободной стенки ПЖ, нижняя полая вена не реагирует на вдох. Учитывая неспадение НПВ на вдохе: тампонада сердца. Снижение систолической функции ЛЖ за счет тахикардии и тампонады сердца. Количество жидкости в полости перикарда 2300 мл (большое количество). Восходящий отдел аорты, дуга аорты, нисходящий отдел аорты визуализируются неотчетливо. На фоне тахикардии зоны нарушения локальной сократимости не определяются.
Учитывая нестабильную гемодинамику, тампонаду сердца по данным УЗИ, были проведены пункция перикарда (получено 1000 мл геморрагической жидкости) и пункция плевральных полостей (получено: справа 1400 мл, цвет желтый, характер серозный; слева 1000 мл, цвет бурый, характер геморрагический).
Жидкость из перикарда: цвет бурый, характер геморрагический, реакция Ривальта отрицательная. Цитологическое исследование: на фоне эритроцитов имеются клетки с признаками атипии, единичные лейкоциты.
Общий анализ плевральной жидкости слева: количество 1000 мл, цвет бурый, характер геморрагический, проба Ривальта отрицательная. Цитологическое исследование: лейкоциты с преобладанием лимфоцитов, единичные нейтрофилы. На фоне эритроцитов встречаются клетки с признаками атипии. Группы клеток с выраженным дискариозом.
Общий анализ плевральной жидкости справа: 1400 мл, цвет желтый, характер серозный, проба Ривальта отрицательная. Цитологическое исследование: умеренное количество лейкоцитов, нейтрофилы 20%, лимфоциты 80%. Большое количество клеток эпителия, встречаются 2–3-ядерные клетки и единичные клетки с признаками атипии.
После проведенной пункции перикарда и плевральных полостей гемодинамика стабилизировалась, самочувствие пациента улучшилось.
На ЭКГ (аппарат электрокардиограф переносной ЭКГК-01): урежение ритма желудочков при фибрилляции предсердий с ЧСС 90–75–79 уд/мин, отклонение электрической оси вправо.
Выполнена повторно Эхо-КГ: ПЖ 3,7 см; ЛЖ: КДР 4,8 см, КСР 3,6 см, ΔS 25%. ФВ 49% (N 55-70 ) ЛП 6,0×4,2см, ПП 5,6×4,7 см. Аорта 2,5 см, восходящий отдел 3,4 см стенки уплотнены. Легочная артерия 2,4 см. Vmax 1,0 м/с. Аортальный клапан: створки уплотнены. Трикуспидальный не визуализируется. Расхождение листков перикарда по ЗСЛЖ 4–5 мм, за ПП 5–6 мм, за ПЖ до 7 мм, за боковой стенкой ЛЖ – 7 мм, за ПЖ – 7 мм.
Заключение: Уплотнение стенок аорты, створок АК, МК. Концентрическое ремоделирование ЛЖ. Систолическая функция ЛЖ (ФВ=49%) снижена. ДФЛЖ не типируется. Дилатация: ПЖ и ПП II ст. Регургитация: МК, КЛА, ТК I ст. Гипокинез перегородочных, верхушечных сегментов ЛЖ. Дискинез МЖП. Незначительное количество жидкости в полости перикарда. В апикальной позиции, в области верхушки ПЖ с переходом на свободную стенку визуализируется гиперэхогенное образование 6,8х1,8 см (эпикардиальный жир, образование перикарда?). В левой плевральной полости определяется жидкость с образованием на ножке, неправильной формы, гиперэхогенным, подвижным, около 5,8х5,3 см (тромб? Образование плевральной полости?). В динамике отсутствуют признаки тампонады сердца, значительное уменьшение жидкости в полости перикарда (рис. 2).
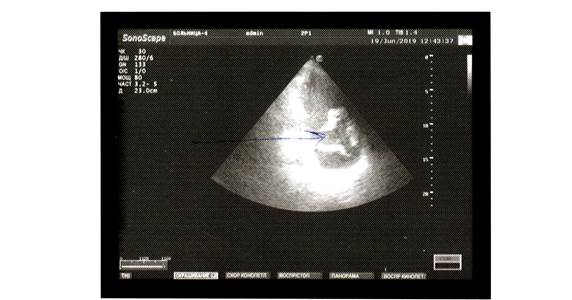
Рис 2. Эхокардиограмма – образование перикарда (система ультразвуковая диагностическая медицинская «Vivid S6»)
Учитывая данные исследования, пациенту выполнена компьютерная томография органов грудной полости с контрастом (рис. 3): в плевральных полостях до 350 мл жидкости справа, с признаками осумкования, слева 300 мл, компрессионные ателектазы базальных сегментов легких. В верхних отделах субплевральные буллы до 2,5 см, плевропневмофиброз.
В стенках перикарда справа мягкотканое образование с волнистыми контурами до 3×4 см (центр приходится на сердечную стенку). В легочной ткани свежие очаговые и инфильтративные изменения не обнаружены, пневмофиброз в С 1–2 слева субплеврально. Просвет трахеи и крупных бронхов слева сохранен. Жидкость в полости перикарда в малом количестве, полости сердца расширены. Костных деструктивных изменений не отмечено.
Заключение: признаки образования правой стенки перикарда, следы перикардита, двухсторонний плевральный выпот с признаками осумкования, плевро- и пневмофиброз. Эмфизема.
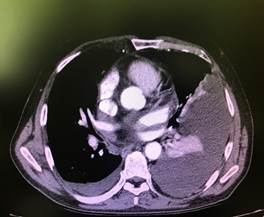 a
a 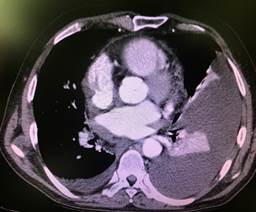 b
b
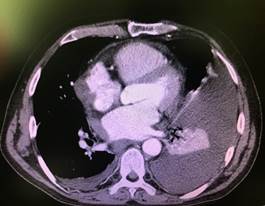 c
c 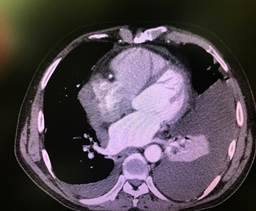 d
d
Рис. 3. Компьютерная томография органов грудной клетки (a, b, c, d) – образование правой стенки перикарда, равномерно накапливающее контрастное вещество. Жидкость в плевральных полостях. Компрессионный ателектаз в нижней доле слева (комплекс томографический рентгеновский КТР № GP0001821)
Больной был консультирован онкологом. Заключительный диагноз: Злокачественное новообразование перикарда. Для дальнейшего лечения больной был направлен в торакальное отделение онкологического диспансера.
Доминирующим проявлением опухолевой инфильтрации перикарда является выпот. Тампонада сердца развивается при быстром накоплении выпота в полости перикарда и/или при плохой растяжимости перикарда и является декомпенсированной фазой сдавления сердца. При тяжелой острой тампонаде возникает классическая триада Бека: падение АД, рост центрального венозного давления и глухость сердечных тонов. В системе нижней полой вены на первый план всегда выступают нарушения печеночного и портального кровообращения с развитием гепатомегалии, асцита и отеков на ногах и пояснице. При этом обычно асцит возникает раньше, чем появляются выраженные периферические отеки [1, 4]. В определении природы выпота при перикардите основное значение имеет пункция перикарда с цитологическим исследованием, что в описанном случае позволило установить неопластическую этиологию процесса.
Представленный клинический случай интересен с точки зрения тактики ведения больного с выраженной одышкой на фоне фибрилляции предсердий, артериальной гипотензией и признаками высокого центрального венозного давления. Своевременно выполненные больному (в течение первых часов госпитализации) диагностические мероприятия позволили быстро поставить диагноз экссудативного перикардита и плеврита. При проведении компьютерной томографии с контрастом и повторной эхокардиографии было выявлено новообразование перикарда. Последующий цитологический анализ показал наличие атипичных клеток, характерных для перикардита неопластического генеза.




