Перикардит, выпот в полость перикарда
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Рудько Гали Николаевна
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, Член Российского кардиологического общества
“Passion.ru”, интернет-портал (март 2021г.)
Перикардит – это воспалительное заболевание наружной оболочки сердца (перикарда), имеющее инфекционный или неинфекционный характер.
Эта патология возникает как осложнение при различных органических поражениях или на фоне полученных травм, а также может быть проявлением некоторых аутоиммунных заболеваний.
Перикардит может быть причиной развития смертельно опасных осложнений, таких, как тампонада сердца (сдавление сердца нарастающим накоплением жидкости в полости перикарда), сердечная недостаточность!
С точки зрения анатомии, перикард представляет собой двуслойный мешок, защищающий сердце от внешних воздействий. Внутренний и наружный слои (листки) перикарда состоят из ткани, пронизанной нервными окончаниями, а также кровеносными и лимфатическими сосудами.
«Смазкой», способствующей нормальной работе сердца, выступает незначительное количество серозной жидкости в полости перикарда.
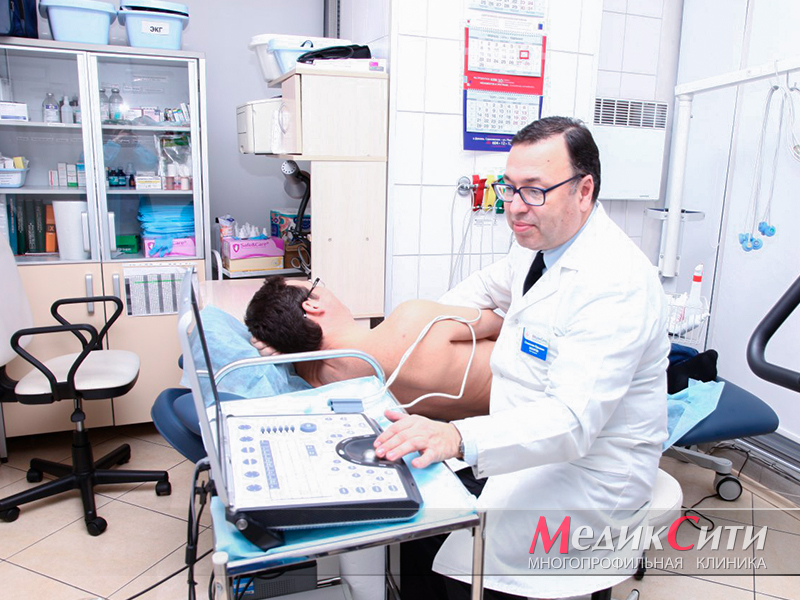
УЗИ сердца при перикардитах

ЭКГ при перикардите
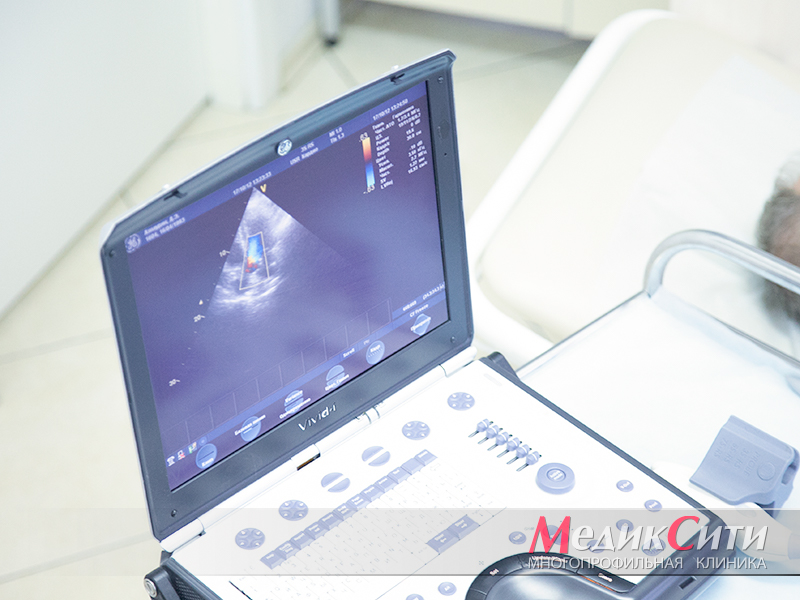
УЗИ при перикардите
Причины воспаления перикарда
Перикардиты сердца делятся на инфекционные и неинфекционные:
Инфекционные:
- туберкулез;
- вирусные инфекции (грипп, корь и др.);
- микробные поражения (ангина, скарлатина, сепсис);
- грибковые инфекции.
Неинфекционные:
- системные (аутоиммунные) заболевания соединительной ткани (ревматические болезни);
- болезни сердца (инфаркт миокарда и др.)
- обменные и токсические нарушения (почечная недостаточность);
- травмы сердца;
- эндокринные заболевания (тиреотоксикоз, гипотиреоз и др.);
- онкология и др.
В случае неясной этиологии заболевания принято говорить об идиопатическом перикардите.

Диагностика перикардитов в «МедикСити»
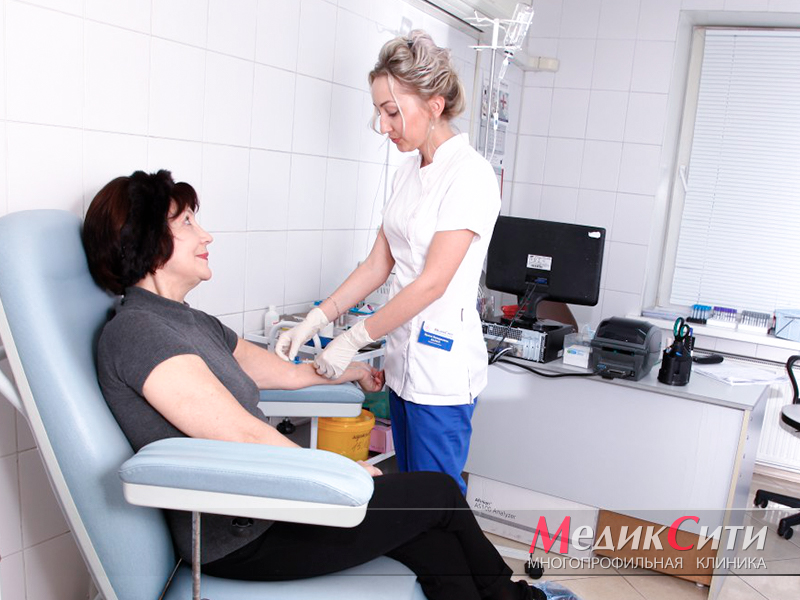
анализы при перикардите
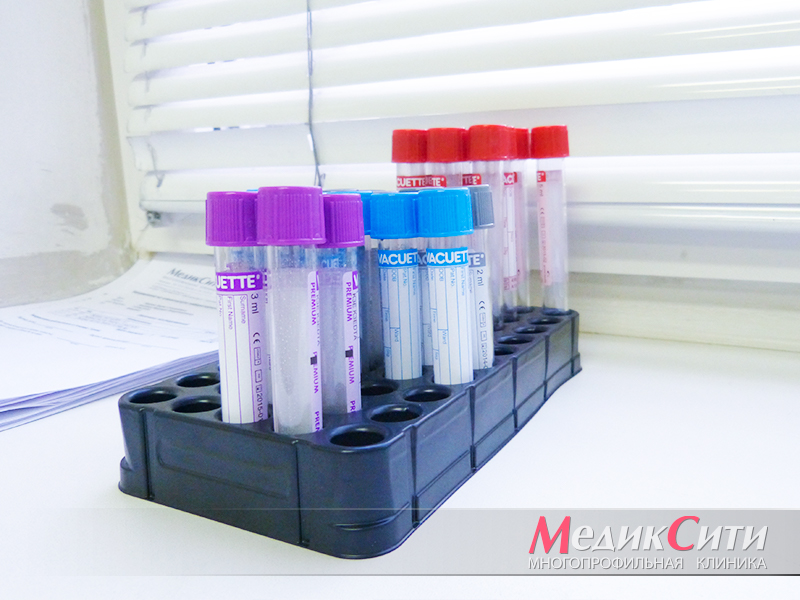
Анализы крови при перикардите
Виды и симптомы перикардитов
Экссудативный перикардит (выпотной перикардит)
Воспаление перикарда сопровождается накоплением жидкости (экссудата) внутри сердечной сумки. В норме этой жидкости должно быть 15-50 мл, а при выпотном перикардите может скопиться 500 мл и более.
Чем больше выпот в полости перикарда, тем сильнее сдавливается и теряет работоспособность сердце, вплоть до полной остановки кровообращения. При худшем варианте развития болезни велика вероятность смерти пациента.
Симптомы экссудативного перикардита: одышка, акроцианоз, боли в груди, тахикардия, набухание шейных вен, пониженное АД.
Острый перикардит
Острый перикардит развивается на фоне инфекционного поражения, а еще может быть осложнением таких недугов, как сепсис, туберкулез, ревматизм и др. Воспалительный процесс охватывает наружный и внутренний листки перикарда. Начальные стадии заболевания обычно проходят без дополнительного выделения экссудата (сухой перикардит), но в дальнейшем приводят к экссудативной форме.
Симптомы острого перикардита: повышение температуры, боли в области сердца.
Если острый перикардит не начать своевременно лечить, процесс может перейти в хроническую форму, для которой характерны утолщение листков перикарда и в дальнейшем их слипание («склеивание»).
Констриктивный перикардит
Данная форма заболевания обычно возникает как осложнение острого перикардита, экссудативного перикардита. Нередко развивается на фоне болезней крови или почек, туберкулеза, ревматизма или травм.
При констриктивном перикардите (его еще называют сдавливающим, слипчивым) два листка сердечной сумки склеиваются между собой. Это приводит к нарушению нормальной работы сердца. Иногда в утолщенном перикарде начинают скапливаться кристаллы кальция, происходит известкование (явление, известное как «панцирное сердце»).
Симптомы констриктивного перикардита: недуг длительное время может протекать без болей. У больного отмечаются набухшие вены на шее, снижено АД, имеются признаки сердечной недостаточности (отеки ног, асцит).
Травматический перикардит
Данная форма перикардита возникает при различных повреждениях грудной клетки в области сердца (огнестрельное или ножевое ранение, тупая травма и др.).
Симптомы травматического перикардита: различные боли в области сердца, возможно одышка.
Гнойный перикардит
Острый гнойный перикардит может быть осложнением кардиохирургических операций, а также травматического перикардита. Но наиболее частыми причинами являются инфекции, вызванные, прежде всего, золотистым стафилококком.
При гнойной форме болезни в полости сердечной сумки быстро скапливается гнойный экссудат.
Симптомы гнойного перикардита: явные признаки интоксикации, озноб, лихорадка, одышка, боли в области сердца.
Неспецифический перикардит
Этот вид перикардита обычно развивается на фоне аллергического или инфекционного процесса в организме и протекает в сухой форме. Его рецидивы зачастую происходят одновременно с инфекционными заболеваниями (ОРВИ, ОРЗ). Во время ремиссии никак себя не проявляет.
Симптомы перикардита неспецифической формы: повышение температуры, боли в области сердца, через стетоскоп слышны шумы трения перикарда.
Фибринозный перикардит
Данный вид заболевания чаще возникает у детей и подростков (обычно на фоне ревматизма). Фибринозный перикардит (или сухой перикардит) характеризуется тем, что жидкость из сердечной сумки пропадает полностью. Без необходимой смазки миокард при сокращениях постоянно касается стенки сердечной сумки, что затрудняет сердечную работу.
Симптомы фибринозного перикардита: сильные боли колющего, ноющего или давящего характера в области сердца.
Как мы видим, несмотря на разнообразие клинических форм, имеются общие симптомы перикардита: локализация боли в области сердца, одышка.
При появлении этих симптомов следует срочно обратиться к кардиологу.

рентгенография при перикардите

Рентген при перекардите

УЗИ сердца при перикардите
Диагностика перикардита
Для постановки диагноза после осмотра пациента и сбора анамнеза врачом обычно назначаются:
- ЭКГ;
- эхокардиография (УЗИ сердца);
- рентгенография грудной клетки;
- биохимический анализ крови;
- иммунологический анализ (по показаниям);
- исследование гормонов щитовидной железы (по показаниям);
- диагностическая пункция экссудата из сердечной сумки (при необходимости).
Лечение перикардита
Немедикаментозное лечение перикардита сердца (при легких формах) направлено на общее оздоровление организма:
- Постельный режим (при необходимости);
- снижение физнагрузки;
- ограничение жидкости, солей натрия (при необходимости).
Фармакотерапия при перикардитах сердца:
- Антибиотики – при инфекциях;
- противовирусные средства – при вирусной природе недуга;
- антимикотические препараты – при грибковом происхождении перикардита;
- нестероидные противовоспалительные средства – в целях обезболивания, снятия воспаления;
- глюкокортикоидные препараты – также для борьбы с воспалительным процессом (по показаниям);
- диуретики – для выведения избытка жидкости (по показаниям).
Хирургическое лечение перикардита:
- Пункция перикарда с эвакуацией жидкости (при высокой вероятности развития тампонады сердца, при тампонаде сердца);
- полное или частичное удаление листков перикарда (при хроническом перикардите, констриктивном перикардите).
Профилактика перикардита сердца
Значительно уменьшает риск развития воспалений сердечной сумки своевременная диагностика перикардита и лечение заболеваний, способных вовлечь этот орган в патологический процесс.
Высокопрофессиональные кардиологи многопрофильной клиники «МедикСити» знают все о лечении перикардитов и других заболеваний сердца! У нас проводится полное комплексное обследование сердца и сосудов с применением новейшего оборудования.
Мы облегчим вашу боль и вернем хорошее самочувствие!
Гидроперикард
Под гидроперикардом понимают скопление транссудата (жидкости невоспалительного характера) в перикардиальной полости. В норме между листками перикарда имеется небольшое количество смазки (около 30 мл), необходимой для нормального функционирования сердца. Увеличение объема транссудата обычно обусловлено повышенной проницаемостью сосудов околосердечной сумки при декомпенсированном течении хронических заболеваний, либо затруднением его обратного всасывания, которое обусловлено венозным застоем.
- Причины
- Симптомы и возможные осложнения
- Диагностика
- Лечение, прогноз и профилактика
Причины
Гидроперикард не рассматривается как самостоятельное заболевание, он является осложнением других патологических процессов в организме. Поэтому возможных причин развития этого состояния насчитывается довольно много. К ним относятся:
- Сердечная недостаточность — выпот образуется вследствие застойных явлений.
- Интоксикация химическими реагентами (ртутью, солями тяжелых металлов), продуктами распада опухоли.
- Кахексия. У истощенных больных гидроперикард может развиться из-за уменьшения размера сердца, которое перестает в достаточной степени заполнять перикардиальную полость.
- Воспалительные заболевания мочевыделительной системы и почечная недостаточность. Объем жидкости в околосердечной сумке увеличивается по причине нарушений кислотно-щелочного и водно-солевого обмена, а также может быть проявлением отека внутренних органов на последней стадии нарушения работы почек.
- Тяжелая анемия — нарушение процессов клеточного дыхания приводит к образованию транссудата.
Гидроперикард также является одним из симптомов такого врожденного порока сердца, как гипоплазия левого желудочка. Кроме того, эта патология может сопровождать травмы грудной клетки.
Симптомы и возможные осложнения
Объем транссудата при неосложненном гидроперикарде обычно не превышает 100-200 мл. Увеличение этого показателя всегда должно вызывать подозрение о присоединении воспалительного процесса.
При объеме выпота менее 100 мл никаких субъективных проявлений не наблюдается. Увеличение количества транссудата проявляется следующими симптомами:
- Боль в груди, которая усиливается при наклоне вперед.
- Общая слабость, бледность кожи.
- Повышенное потоотделение.
- Тахикардия, которая не всегда в полной мере ощущается пациентом по причине слабости сердечных сокращений.
- Учащенное поверхностное дыхание.
- Отеки нижних конечностей.
При дальнейшем увеличении объема жидкости (адаптационные возможности позволяют перикарду вместить до 1000-1500 мл) интенсивность симптоматики нарастает, снижается артериальное давление. В редких случаях возможно развитие опасного для жизни осложнения — тампонады сердца, при котором накопившийся транссудат настолько сдавливает орган, что адекватные его сокращения становятся невозможными. Это состояние сопровождается резкой слабостью, нарастающей одышкой, страхом смерти и требует немедленного медицинского вмешательства.

Диагностика
Обследование пациента начинают со сбора анамнеза и осмотра. В процессе перкуссии определяется увеличение размеров сердца.
В рамках инструментального исследования применяют:
- Рентгенографию грудной клетки — позволяет выявить только значительное повышение объема жидкости.
- Рентгенокимографию — метод регистрации пульсации отделов сердца, а также магистральных сосудов. При гидроперикарде на рентгеновской пленке выявляется равномерное снижение желудочковых и предсердных зубцов, а при больших выпотах — полное их исчезновение.
- Эхокардиографию, которая является основной методикой выявления данной патологии. В норме расстояние между сердечной стенкой и внутренней поверхностью перикарда составляет 3-5 мм. Увеличение просвета по результатам УЗИ до 10 мм и более доказывает наличие значительного выпота в полости.
- Диагностическую пункцию перикарда — единственный метод, позволяющий установить точный характер патологического содержимого полости сердечной сумки. При гидроперикарде жидкость прозрачна, желтоватого цвета, бедна белком, может содержать следы фибрина, небольшое количество лимфоцитов, иногда единичные эритроциты.
В рамках расширенной диагностики, направленной на определение основного заболевания, которое привело к возникновению гидроперикарда, назначают проведение общего и биохимического анализа крови, общего анализа мочи. Также могут быть назначены УЗИ брюшной полости и малого таза, КТ органов грудной клетки и другие исследования.
Лечение, прогноз и профилактика
Выбор врачебной тактики зависит от объема выпота и показателей сердечной деятельности. При незначительном избытке транссудата в перикардиальной полости, необходимости в специальном лечении данного состояния нет. Проводится терапия основного заболевания. Больному следует регулярно посещать кардиолога и чутко реагировать на любые изменения самочувствия.
Консервативная терапия гидроперикарда представляет собой назначение мочегонных лекарственных средств. При выявлении выпота значительного объема (что практически никогда не бывает при чистом гидроперикарде, а обусловлено сочетанием транссудата с экссудатом — жидкостью, которая образуется при воспалении), проводится лечебная пункция перикарда.
Прогноз определяется степенью выраженности процесса, своевременностью выявления, а также основным заболеванием. Особенно благоприятны перспективы при возможности полного излечения причины возникновения гидроперикарда. В противном случае даже при стабилизации состояния в будущем возможно появление рецидивов.
Специфических мер профилактики для данной патологии не существует. Пациенты, имеющие заболевания, которые могут привести к развитию гидроперикарда, должны получать адекватную терапию и регулярно посещать врачей-специалистов с целью выявления возможных осложнений.
Кардиолог «СМ-Клиника» рассказал о заболевании сердца под названием «перикардит»
Около 5% людей, которые обращаются в скорую помощь из-за боли в груди, страдают перикардитом. Насколько опасно это заболевание и что делать, если врач поставил такой диагноз?
Что такое перикардит
Перикардит – это воспаление перикарда, тонкого двухслойного мешочка, окружающего сердце. Между слоями имеется небольшое количество жидкости, чтобы предотвратить трение при биении. Когда слои воспаляются, это может привести к нарушению полноценной работы сердца, образованию в полости спаек, скоплению жидкости и боли в груди. Перикард также помогает удерживать сердце внутри грудной клетки.
Перикардит обычно возникает внезапно и продолжается от нескольких дней до нескольких недель.
Заболеть перикардитом может любой человек. В большинстве случаев он проходит самостоятельно. Однако от 15 до 30% людей болеют более одного раза – это называется рецидивирующим перикардитом.
Существует несколько форм перикардита:
- острый – он может возникать сам по себе или как симптом основного заболевания;
- рецидивирующий – может быть периодическим или постоянным, первое повторение обычно происходит в течение 18 – 20 месяцев от первоначальной болезни;
- хронический – в этом случае рецидив возникает сразу после лечения;
- отсроченный (синдром Дресслера) – он развивается через несколько недель после операции на сердце или сердечного приступа;
- констриктивный – перикард покрывается рубцами или прилипает к сердцу, поэтому сердечная мышца не может расширяться (такая форма бывает редко и может развиться у людей с хроническим перикардитом или после операций на сердце);
- выпотно-констриктивный перикардит – в этом случае в перикарде скапливается выпот (жидкость) и происходит сужение сердца.
У трети людей с выпотом в перикарде развивается тампонада сердца, которая требует неотложной медицинской помощи.
Причины перикардита у взрослых
Причина большинства перикардитов неизвестна, но считается, что от 80 до 90% случаев заболевания связаны с инфекциями (вирусы, бактерии, грибки и паразиты).
Кроме того, причиной перикардита могут быть:
- сердечно-сосудистые проблемы (перенесенный сердечный приступ или операция);
- травмы;
- лучевая терапия;
- аутоиммунные заболевания, такие как волчанка;
- некоторые лекарства, что бывает редко;
- метаболические нарушения, такие как подагра;
- почечная недостаточность;
- некоторые генетические заболевания, такие как семейная средиземноморская лихорадка;
- рак;
- некоторые лекарства.
Симптомы перикардита у взрослых
Перикардит может ощущаться как сердечный приступ с внезапно возникающей острой или колющей болью в груди. Боль может быть в средней или левой части груди, за грудиной, может распространяться на плечи, шею, руки или челюсть.
Среди других симптомов могут быть:
- температура;
- сухой кашель;
- слабость или утомляемость;
- затрудненное дыхание, особенно в положении лежа;
- учащенное сердцебиение;
- отек ступней, ног и лодыжек.
Возникшие симптомы могут ухудшиться, если пациент лежит, делает глубокий вдох, кашляет, ест или пьет. Но если он сядет, наклонившись вперед, становится лучше.
Если причиной перикардита является бактериальная инфекция, у пациента может быть жар, озноб и количество лейкоцитов выше нормы. Если причина вирусная, могут быть симптомы гриппа или расстройства желудка.
В любом случае, если появилась боль в груди (она бывает в 85 – 90% случаев), надо немедленно звонить в скорую.
Лечение перикардита у взрослых
Диагностика
Другие тесты, используемые для диагностики, включают:
- рентген грудной клетки, который показывает форму сердца и возможный избыток жидкости;
- электрокардиограмма (ЭКГ), чтобы проверить сердечный ритм и увидеть, снижается ли сигнал напряжения из-за избытка жидкости;
- эхокардиограмма, которая также покажет форму, размер сердца и скопление жидкости;
- МРТ;
- компьютерная томография, которая дает детальное изображение сердца и перикарда;
- катетеризация правых отделов сердца, которая представит информацию о давлении в сердце;
- анализы крови для поиска маркеров воспаления, указывающих на перикардит.
Современные методы лечения
Лечение перикардита будет зависеть от его первопричины. Если это бактериальная инфекция, могут назначить антибиотики. В большинстве случаев, по данным Американской кардиологической ассоциации, перикардит протекает в легкой форме и проходит самостоятельно – надо лишь отдохнуть. Но врач может назначить нестероидные противовоспалительные препараты (Ибупрофен, Аспирин).
Если есть другие медицинские риски, пациента могут госпитализировать. В этом случае терапия будет направлена на уменьшение боли, воспаления и минимизацию риска рецидива. Как правило в этом случае назначают Колхицин.
Кортикостероиды также эффективны для уменьшения симптомов перикардита, однако, исследования показали, что раннее применение этих препаратов может иметь повышенный риск рецидива заболевания, и их следует избегать, за исключением крайних случаев, когда болезнь не поддаются традиционному лечению.
Хирургическое вмешательство может быть рассмотрено при рецидивирующем перикардите, который не поддается лечению другими методами – в этом случае удаляют перикард.
Профилактика перикардита у взрослых в домашних условиях
Предотвратить перикардит сложно, но в случае болезни важно четко следовать плану лечению, который прописал врач. До полного выздоровления больше отдыхайте, избегайте тяжелых физических нагрузок.
Если вы заметили какие-либо признаки рецидива, как можно скорее обратитесь к врачу.
Выздоровление от перикардита требует времени. В некоторых случаях полное исчезновение симптомов может занять несколько недель.
Популярные вопросы и ответы
Какие могут быть осложнения при перикардите?
В целом, перикардит считается заболеванием с благоприятным исходом, так как своевременная квалифицированная помощь приводит к полному выздоровлению у большинства пациентов. В редких случаях при тяжелом течении болезни могут наблюдаться следующие осложнения:
- утолщение или слипание листков перикарда (наружного и внутреннего), что приводит к затруднению работы сердца и развитию сердечной недостаточности;
- тампонада сердца (скопление большого количества жидкости между листками перикарда), что так же приводит к затруднению работы сердца, развитию сердечной недостаточности и возможной остановке сердца;
- образование фистул (отверстий) внутренней грудной артерии – это возможно только при гнойном перикардите и относится к редким осложнениям.
После перенесенных перикардитов длительное время могут наблюдаться нарушения проводимости сердца. Они проявляются периодическими приступами аритмии (особенно при физической нагрузке).
Когда вызывать врача на дом при перикардите?
Перикардит, как правило, развивается постепенно. Поэтому при возникновении основных жалоб и симптомов необходимо обратиться к врачу для проведения диагностики.
Чаще всего больные жалуются на одышку (в покое или при небольших физических нагрузках), боли в области сердца, сердцебиение, общую слабость.
Можно ли вылечить перикардит народными средствами?
Вариантов лечения перикардитов достаточно много. Как правило, они зависят от причины перикардита (лечение заболевания, вызвавшего перикардит, приводит к исчезновению симптомов перикардита, вплоть до выздоровления). Назначает лечение при перикардитах только врач после полного обследования и установления причины заболевания.
Народные средства при лечении перикардитов применяются как дополнительная терапия и только при лечении сухих (фибринозных) перикардитов. Среди них:
Симптомы гидроперикарда, методы диагностики и лечения
Автор:
Врач-терапевт, кардиолог, ревматолог
Рецензент:
Терапевт, ревматолог, кардиолог
Причины гидроперикарда, его признаки и лечение современными методами
Перикард – это двухслойный своеобразный мешочек, в котором находится сердце. Гидроперикард – появление избыточной жидкости между этими слоями. В норме количество жидкости составляет от 15 до 50 мл, но в некоторых ситуациях может увеличиться в разы.
Причины гидроперикарда
В норме жидкость (транссудат) вырабатывается клетками, выстилающими перикард изнутри, и ими же обратно всасывается. Количество ее увеличивается в двух случаях – при усилении выработки или замедлении всасывания. К такому нарушению могут привести множество заболеваний:
- хроническая сердечная недостаточность;
- перикардит;
- кардиомиопатия;
- врожденные пороки развития сердца и околосердечной сумки;
- снижение содержания белков крови, происходящее при многих болезнях;
- гипотиреоз;
- аллергия;
- травмы;
- анемия;
- лучевая терапия;
- хроническая почечная недостаточность;
- опухоли средостения (место в грудной клетке, где находятся перикард и сердце).
Существуют особые формы гидроперикарда, при которых накапливается жидкость и:
- лимфа (хилоперикард – следствие блокировки тока жидкости по лимфатическим сосудам; встречается при метастазировании злокачественных опухолей);
- кровь (гемоперикард; причины – травмы сердца или сосудов перикарда, инфаркт миокарда, ожирение).
Признаки гидроперикарда
При этом синдроме проявление симптомов начинается не сразу. Вначале заметны только признаки той болезни, которая вызвала гидроперикард. При малом накоплении жидкости он не проявляется никак, однако по мере роста ее количества происходит сдавление сердца и невозможность его сокращений. Основные проявления:
- одышка в покое или при минимальном усилии;
- учащение пульса;
- отечный синдром;
- снижение артериального давления вследствие снижения сердечного выброса;
- бледность кожных покровов, синюшность губ и пространства между верхней губой и носом (акроцианоз носогубного треугольника).
При массивном гемоперикарде происходит раздражение прилегающего к пищеводу блуждающего нерва и тогда может возникнуть мучительная икота. Это признак угрозы жизни, и в этом случае необходимо немедленно вызвать «Скорую помощь».
При гемоперикарде вследствие травмы может возникнуть критическое состояние – тампонада сердца. В этом случае сокращений сердца недостаточно для того, чтобы прогонять кровь по сосудам, и человек может умереть в течение нескольких минут. Специалисты клиники Dobrobut.com рекомендуют изучить меры сердечно-легочной реанимации и применять их в подобных случаях – это единственный шанс спасти человека до прибытия специалистов. При появлении симптомов тампонады следует сразу вызывать врачей. Симптомы:
- резкое снижение давления, особенно с потерей сознания;
- чувство нехватки воздуха при частом поверхностном дыхании;
- слабость, потемнение в глазах;
- чувство сердцебиения;
- страх смерти, перевозбуждение
Диагностика гидроперикарда
Основной метод диагностики этого состояния – ультразвуковое исследование. При эхокардиографии на участке в области задней стенки левого желудочка сердца может быть выявлено расхождение париетального и висцерального листков перикарда, в норме составляющее 5 мм. Увеличение этого расстояния однозначно свидетельствует о наличии жидкости между листками. Критерии эходиагностики гидроперикарда:
- 6-10 мм расхождения листков – ранняя стадия гидроперикарда;
- 10-20 мм – умеренная стадия;
- свыше 20 мм – выраженная стадия.
В последнем случае проводится дополнительно пункция перикарда с отсасыванием части жидкости и изучением ее характера (воспалительный экссудат, лимфа, кровь и т.д.)
Эхокардиография позволяет выявить и гидроперикард у плода при беременности. В этом случае врач-диагност должен заподозрить врожденный порок развития сердца у будущего новорожденного или гемолитическую болезнь. В этом случае женщина должна быть тщательно обследована и при необходимости пройти курс соответствующего лечения под контролем специалистов.
Помимо УЗИ для диагностики приведших к ухудшению состояния болезней придется пройти и другие исследования:
- рентгенографию грудной клетки;
- общий анализ мочи и развернутый анализ крови;
- уровень гормонов щитовидной железы;
- уровень белка в крови;
- ЭКГ и т.д.
Лечение гидроперикарда
Основное заболевание — вот на что должен в первую очередь обратить внимание врач. Лечение сердечной недостаточности, прием препаратов, содержащих гормоны щитовидной железы, восстановление уровня белка – все это методы лечения той болезни, которая спровоцировала гидроперикард. Зачастую такого подхода достаточно, чтобы избавить пациента от этого симптома.
Возможны ситуации, когда времени на ожидание эффекта недостаточно, и тогда приходится дополнять лечение основного заболевания борьбой непосредственно с гидроперикардом. Вначале применяются мочегонные средства – калийсберегающие (спиронолактон, триамтерен, гидрохлортиазид) или тиазидные диуретики (фуросемид, торасемид) в сочетании с препаратами калия. При отсутствии результата и при критическом объеме жидкости возможно проведение пункции перикарда с откачиванием избытка экссудата.
Гидроперикард – это симптом или осложнение. Лечить нужно основное заболевание, приведшее к появлению этого симптома. А лучше всего предотвратить развитие подобных осложнений, для чего следует обращаться к врачу при любых признаках неблагополучия в организме.
Экссудативный перикардит ( Выпотной перикардит )
Экссудативный перикардит – это воспаление серозного перикарда, сопровождающееся накоплением выпота в перикардиальном пространстве. Признаками экссудативного перикардита могут быть тяжесть и боль в груди, одышка, дисфагия, кашель и осиплость голоса, отечность лица, набухание шейных вен, симптомы сердечной недостаточности и тампонады сердца. Установить диагноз помогают результаты рентгенографии, ЭхоКГ и ЭКГ, мультиспиральной КТ, пункции перикарда. Лечение включает прием НПВС, кортикостероидов, терапию основного заболевания (антибиотики, цитостатики, противотуберкулезные препараты и т.д.), по показаниям – пункцию перикарда, перикардэктомию.
МКБ-10

- Причины
- Инфекционные перикардиты
- Неинфекционные перикардиты
- Патогенез
- Классификация
- Симптомы экссудативного перикардита
- Диагностика
- Лечение экссудативного перикардита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Экссудативный (выпотной) перикардит протекает как осложнение или клиническое проявление различных заболеваний сердца, легких и других внутренних органов. Формирование экссудативного перикардита в большинстве случаев включает стадию сухого перикардита, реже экссудат накапливается в перикардиальной щели с самого начала. Образование экссудата обусловлено повышением проницаемости сосудов серозной оболочки сердца при воспалительном процессе в перикарде.

Причины
Экссудативный перикардит редко наблюдается как самостоятельная патология, обычно он является частным проявлением полисерозита или следствием другого заболевания, приводящего к повреждению перикарда. По происхождению выделяют инфекционные (специфические и неспецифические), неинфекционные (иммуногенные, токсические, механические) и идиопатические экссудативные перикардиты.
Инфекционные перикардиты
Неспецифические инфекционные перикардиты чаще вызываются:
- кокковыми формами бактерий (стафилококком, стрептококком, пневмококком)
- вирусами (гриппа, ECHO, Коксаки).
Специфические перикардиты могут быть этиологически связаны с возбудителями:
- туберкулеза;
- брюшного тифа;
- бруцеллеза;
- туляремии;
- грибковых инфекций (при кандидозе, гистоплазмозе);
- паразитарных заболеваний (при амебиазе, эхинококкозе);
- риккетсиозов.
Туберкулезный экссудативный перикардит часто возникает при лимфогенном проникновении микобактерий из средостенных и трахеобронхиальных лимфоузлов в перикард. Гнойный экссудативный перикардит может развиться после операций на сердце, при инфекционном эндокардите, на фоне иммуносупрессивной терапии, при прорыве абсцесса легкого.
Неинфекционные перикардиты
Во многих случаях этиологию неинфекционного экссудативного перикардита установить не удается. Среди диагностированных причин по распространенности лидируют:
- злокачественные опухоли перикарда (мезотелиома);
- инвазии и метастазы при раке легкого, раке молочной железы, лейкозах, лимфоме;
- диффузные заболевания соединительной ткани (ревматизм, системная красная волчанка);
- аллергические процессы (сывороточная болезнь);
- уремия в терминальной стадии ХПН;
- облучение средостения;
- ранние сроки инфаркта миокарда (эпистенокардический перикардит);
- гипотиреоз;
- нарушении холестеринового обмена (ксантоматозный перикардит).
Патогенез
Гемодинамическое значение выпота при экссудативном перикардите зависит от объема, скорости поступления жидкости и адаптивного потенциала наружного листка перикарда. При медленном поступлении экссудата за счет растяжения и увеличения объема перикарда внутриперикардиальное давление и внутрисердечная гемодинамика длительное время заметно не изменяются. При экссудативном перикардите может накапливаться до 1-2 л жидкости, приводящей к сдавлению прилегающих к сердцу органов и нервных путей.
При быстром накоплении выпота и невозможности перикарда увеличить свой объем отмечается существенный подъем давления в перикардиальной полости и развитие тампонады сердца. Выпот при экссудативном перикардите со временем может подвергаться организации с замещением грануляционной тканью, приводящим к утолщению перикарда с сохранением перикардиального пространства или его облитерацией.
Классификация
По клиническому течению экссудативный перикардит может быть острый или хронический; сопровождающийся развитием тампонады сердца или без таковой. По составу воспалительной жидкости различают:
- Серозный перикардит. Экссудат образуется на ранних стадиях воспаления и состоит преимущественно из воды и альбуминов
- Серозно-фиброзный. Имеет значительное число нитей фибрина
- Геморрагический. Связан с тяжелым повреждением сосудов и включает большое количество эритроцитов
- Гнойный. Содержит много лейкоцитов и фрагменты некротизированных тканей.
- Гнилостный. Ихорозный экссудат возникает при попадании в воспалительный выпот анаэробной микрофлоры.
Симптомы экссудативного перикардита
Проявления экссудативного перикардита зависят от скорости накопления жидкости, степени сдавления сердца и выраженности воспалительного процесса в перикарде. Вначале основными жалобами являются тяжесть и ноющие боли в грудной клетке. По мере накопления жидкости в полости перикарда, в связи с механическим сдавлением рядом расположенных органов, возникает одышка, дисфагия, лающий кашель, осиплость голоса.
Характерна отечность лица и шеи, набухание шейных вен на вдохе, постепенное развитие симптомов сердечной недостаточности. Шум трения перикарда не характерен, но может выслушиваться при умеренном выпоте в определенном положении тела больного. Имеют место общие проявления, связанные с причиной развития экссудативного перикардита: при инфекционном генезе – озноб, лихорадка, интоксикация; при хроническом туберкулезном процессе добавляется потливость, отсутствие аппетита, похудание, гепатомегалия.
При гнойном экссудативном перикардите возможны инфекционные очаги в близлежащих органах, септический процесс. Эпистенокардический экссудативный перикардит возникает в течение 4-хсуток суток после инфаркта миокарда и проявляется одышкой, ортопноэ, набуханием шейных вен. Ревматический перикардит обычно развивается на фоне тяжелого панкардита; уремический – сопровождается клинической картиной ХПН.
В случае опухолевого генеза перикардит сопровождается обильным выпотом, болью в груди, предсердными аритмиями, развитием тампонады сердца. При большом объеме выпота больные вынужденно принимают сидячее положение, что облегчает их состояние.
Диагностика
У больных с экссудативным перикардитом отмечается небольшое выбухание передней грудной стенки и легкая отечность в прекадиальной области, ослабление или исчезновение верхушечного толчка, расширение границ относительной и абсолютной сердечной тупости, притупление перкуторного тона под углом левой лопатки. О развитии тампонады сердца свидетельствует увеличение ЦВД, падение АД, тахикардия с преходящей аритмией, парадоксальный пульс.
Установить диагноз экссудативного перикардита и дифференцировать его от других заболеваний сердца (острого инфаркта миокарда, острого миокардита) помогают:
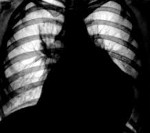
- Рентгенография грудной клетки. На рентгенограмме при значительном объеме жидкости наблюдается увеличение тени и сглаживание сердечного контура, изменение формы сердца (треугольная – при длительно существующем хроническом экссудате), ослабление пульсации сердца. Мультиспиральная КТ подтверждает наличие патологического выпота и утолщение перикардиальных листков.
- Эхокрдиография. Наиболее точный и специфичный метод диагностики экссудативного перикардита даже с небольшим объемом выпота – ЭхоКГ, визуализирующая наличие эхонегативного (свободного) пространства между листками перикарда, диастолическую сепарацию париетальной пластинки и эпикарда, утолщение перикарда. В тяжелых случаях отмечается нарушение ритмичных движений сердца, при тампонаде – диастолический коллапс правых отделов сердца.
- Электрокардиография. ЭКГ в случае экссудативного перикардита выявляет снижение амплитуды всех зубцов.
- Пункция перикарда. Для уточнения причины экссудации и верификации диагноза экссудативного перикардита выполняют пункцию перикарда и исследование характера перикардиальной жидкости (общеклиническое, бактериологическое, цитологическое, анализ на AHAT и LE-клетки). Возможно проведение биопсии перикарда с морфологическим исследованием полученной ткани.

Лечение экссудативного перикардита
Лечение экссудативного перикардита проводят в стационаре, тактика ведения больных определяется объемом и этиологией патологии, выраженностью гемодинамических нарушений. При остром процессе в перикарде необходим мониторинг показателей АД, ЧСС, ЦВД.
- Фармакотерапия. Для снятия болевого синдрома, лихорадки и более скорого рассасывания выпота при экссудативном перикардите назначают НПВС (ибупрофен, индометацин), глюкокортикостероиды (преднизолон). Проводят активное лечение основного заболевания с применением антибактериальных, противотуберкулезных, цитостатических препаратов, проведением гемодиализа и т. д.
- Пункция перикарда. Показана для эвакуации большого скопления жидкости, не рассасывающейся в течение 2-3 недель; при тампонаде сердца и гнойном перикардите. Если после повторных пункций и дренирования перикардиальный выпот продолжает быстро накапливаться, выполняют перикардэктомию, торакоскопическую фенестрацию.
Прогноз и профилактика
Основным осложнением острого экссудативного перикардита является тампонада сердца; в 30% случаев при распространении воспаления на миокард предсердий может возникать пароксизмальная мерцательная аритмия или суправентрикулярная тахикардия. Возможен переход экссудативного перикардита в хронический и констриктивный. В случае развития тампонады сердца существует высокий риск летального исхода. Прогноз экссудативного перикардита зависит от причины поражения перикарда и своевременности лечения; при отсутствии тампонады сердца он относительно благоприятный.
Профилактика экссудативного перикардита заключается в предупреждении и ранней этиопатогенетической терапии тех заболеваний, которые могут приводить к его развитию. В этой связи вопрос профилактики экссудативного перикардита является актуальным не только для кардиологии, но и ревматологии, пульмонологии и фтизиатрии, онкологии, аллергологии.
Влияние COVID-19 на сердечно-сосудистую систему человека
Статья проверена врачами Euromed Clinic✅
По мере накопления данных о возможных последствиях перенесенного COVID-19 ученые обратили внимание, что так называемый постковидный синдром нередко протекает тяжелее, чем сама вирусная инфекция.
Помимо поражения нервной и дыхательной систем, почек, печени и других органов, врачи отмечают частые осложнения после короновируса на сердце и сосуды, которые могут существенно ограничить повседневную и профессиональную жизнь человека, а также стать причиной отложенной летальности (смерти).
Существует достаточное количество исследований, доказывающих, что коронавирус дает осложнение на сердце и сосуды человека, причем подобные осложнения затрагивают и пациентов, которые ранее не страдали заболеваниями сердечно-сосудистой системы.
Даже спустя полгода после перенесенного COVID-19 врачи фиксируют у пациентов воспаление тканей сердца — в том числе у тех, кто перенес заболевание бессимптомно.
Как COVID-19 влияет на сердце
Изначально ученые предполагали, что COVID-19 поражает исключительно легочную ткань, а сопутствующие многочисленные осложнения, связанные с работой сердца, являются лишь следствием гипоксии (кислородного голодания) и выраженного воспалительного процесса.
Однако по мере изучения механизмов влияния SARS-CoV-2 на организм было доказано, что вирус проникает в клетки и прикрепляется к белку АСЕ2. Данный белок имеется в эндотелии (клетки, выстилающие кровеносные сосуды), а также в легких, сердце и в других органах. Вирус, проникая в эти клетки, частично разрушает их и вызывает повреждение сердечной ткани, уменьшая кровоснабжение сердца, что увеличивает риск его воспаления.
Так, одно из самых опасных осложнений на сердце после коронавируса — миокардит. Воспалительный процесс, затрагивающий мышечные ткани сердца, может долго не давать о себе знать, но в результате становится причиной серьезных проблем. Степень выраженности клинических проявлений зависит от степени поражения сердечной мышцы. Причиной воспаления сердечной мышцы также может стать повышение температуры, интоксикация организма.
Наибольшую опасность представляет воспаление миокарда, которое осталось без внимания врачей. Нелеченный миокардит приводит к серьезным осложнениям:
- аритмия — нарушение проводимости электрических импульсов, которые проявляются тахикардией, экстрасистолией, фибрилляцией предсердий;
- кардиомиопатия — сердечная недостаточность, которая сопровождается изменением объема желудочков, увеличением предсердий, нарушением выброса крови из сердца в сосудистое русло;
- формирование внутрисердечного тромба;
- внезапная смерть.
Воспалительные изменения в миокарде нарушают электрическую стабильность сердца. Это приводит к возникновению тахиаритмии, которая усиливается при физических нагрузках. Поэтому часто пациенты, у которых ранее не было проблем с сердцем, после коронавируса жалуются на плохую переносимость физической нагрузки.
Миокардит сердца как осложнение после коронавируса встречается у пациентов всех возрастных групп, но в связи с тем, что начало заболевания часто протекает бессимптомно или с минимальными проявлениями, пациенты не обследуются и не обращаются за помощью вовремя.
Именно поэтому после выздоровления от COVID-19 необходимо пройти полную диагностику работы сердечно-сосудистой системы и в случае необходимости подобрать индивидуальную программу по восстановлению работы сердца и сосудов.
Euromed Clinic предлагает пациентам пройти программу реабилитации, которая разрабатывается индивидуально с учетом степени тяжести перенесенного заболевания COVID-19, наличия сопутствующих заболеваний и ряда других факторов.
Узнать подробности программы и записаться на удобное время для прохождения Check-up ПОСТКОВИД в Euromed Clinic можно по телефону + 7 812 327 03 01.
Одной из причин негативного влияния ковида на сердце является значительное поражение легких человека. При нарушении дыхательной функции кровь недостаточно насыщается кислородом, сердце начинает работать в усиленном режиме, чтобы обеспечить все органы питанием. Чрезмерная нагрузка приводит к быстрому утомлению сердечной мышцы. Причем страдают пациенты как с хроническими заболеваниями сердечно-сосудистой системы, так и абсолютно здоровые до заражения коронавирусом люди.
Отдельно стоит сказать еще об одном осложнении после коронавируса, которое пагубно влияет на работу сердца и сосудов, вызывая их воспаление, — цитокиновый шторм.
Молекулы-цитокины выделяются прежде всего Т-лимфоцитами для привлечения к месту воспаления еще большего количества иммунных клеток. И если уровень цитокинов слишком высок, повреждаются здоровые ткани и нарушаются функции всех систем организма. У пациентов с COVID-19 при выраженном цитокиновом шторме возникает молниеносный миокардит, при котором быстро развивается острая сердечная недостаточность, кардиогенный шок.
Также медики отмечают, что препараты, назначенные для лечения коронавирусной инфекции, могут вызывать аритмию сердца (патология сердечного ритма) после коронавируса даже у людей со здоровым сердцем.
Важно! Информация из статьи не может быть использована для самодиагностики и самолечения! Назначить необходимые обследования, установить диагноз и составить план лечения может только врач на консультации!
Влияние коронавируса на сосуды
Как уже отмечалось выше, вирус SARS-CoV-2 связывается с рецепторами ACE2 в клетках эндотелия, выстилающих кровеносные сосуды человека. Так как данные клетки участвуют в контроле тромбообразования, ученые предполагают, что в случае повреждения эндотелия вирусом SARS-CoV-2 нарушается регуляция системы свертываемости крови, вследствие чего происходит образование тромбов.
Повреждение стенок сосудов может также спровоцировать их воспаление и отрыв тромбов, что может привести к инфаркту, инсульту или тромбоэмболии легочной артерии (ТЭЛА). Вследствие повышения вязкости крови, тромбообразования, повреждения сосудов может возникнуть острый инфаркт миокарда. Опасность приступа сохраняется даже после выписки из стационара.
Помимо крупных сосудов, коронавирус влияет и на мелкие сосуды, в которых от закупоривших их сгустков крови происходят кровоизлияния.
У пациентов, имеющих в анамнезе хронические заболевания сердечно-сосудистой системы до заражения вирусом SARS-CoV-2, в стенках сосудов уже имеются изменения (бляшки, тромбы, утолщения). COVID-19 усугубляет состояние кровеносных сосудов, что, в свою очередь, может приводить к отрыву тромба и к последующему сердечному приступу.
Таким образом, в результате действия вируса SARS-CoV-2, чрезмерной иммунной реакции, побочных эффектов от применения лекарственных препаратов у части больных коронавирусом могут возникнуть патологии сердца и сосудов после коронавируса, как::
- тахикардия (учащенное сердцебиение);
- аритмия (нарушение ритма);
- сердечная недостаточность;
- воспаление миокарда (миокардит);
- тромбоз;
- тромбоэмболия легочной артерии (ТЭЛА);
- инсульт;
- инфаркт миокарда, нетипичный инфаркт.
Симптомы нарушения работы сердечно-сосудистой системы:
- боль в области сердца;
- одышка, чувство нехватки воздуха;
- боль в спине между лопатками, в плече или левой руке;
- дискомфортные ощущения в грудной клетке;
- бледность, синеватый оттенок щек, носа, губ, конечностей;
- кашель, который не связан с простудой или гриппом и не проходит после приема отхаркивающих препаратов;
усиленное сердцебиение; - отечность в конечностях, которая усиливается к концу дня;
- перебои сердечного ритма;
- рассеянность, быстрая утомляемость, постоянное беспокойство без причины;
- проблемы со сном;
- отсутствие аппетита;
- гиперемия;
- повышенная потливость.
Если вы переболели COVID-19 и вас беспокоит один или несколько из вышеперечисленных симптомов, незамедлительно обратитесь к врачу- кардиологу за консультацией. Врач подберет лечение, а при необходимости направит на консультацию к врачу-флебологу или кардиохирургу.
Записаться на удобное время к врачу-кардиологу в Euromed Clinic можно по телефону + 7 812 327 03 01 или онлайн.
Профилактика сердечных заболеваний при коронавирусе
От состояния сердечно-сосудистой системы напрямую зависит здоровье и продолжительность жизни человека. Для профилактики заболеваний сердца и сосудов потребуется комплекс мер, связанных с ответственным отношением к своему организму.
Основные меры профилактики:
- своевременно проходить профилактические осмотры в клинике;
- придерживаться сбалансированного рациона питания, потреблять больше фруктов и овощей, снизить количество жиров животного происхождения;
- соблюдать водно-питьевой режим;
- уделять внимание физической активности;
- больше времени находиться на свежем воздухе;
- отказаться от употребления спиртных напитков, курения, приема наркотических препаратов;
избегать стрессовых ситуаций; - контролировать давление в артериальных сосудах;
- при развитии симптомов нарушения в работе сердца или сосудов своевременно записаться на прием к врачу-кардиологу.
Как восстановить сердце и сосуды после коронавируса?
В течение острого периода заболевания коронавирусной инфекцией следует придерживаться строгих рекомендаций врача-терапевта.
Пациентам, страдающим сердечно-сосудистыми заболеваниями до момента заражения COVID-19, необходимо продолжать прием назначенных врачом препаратов. Вместе с тем может потребоваться коррекция терапии в связи с кардиотоксическими эффектами противовирусных препаратов и возможными лекарственными взаимодействиями.
Для оценки риска возникновения тромбов пациентам, страдающим патологией сердца и сосудов, рекомендуется определять уровень D-димера в крови, а также выполнять развернутый общий анализ крови с определением количества тромбоцитов в динамике. Как правило, для профилактики образования тромбов в кровеносных сосудах и сердце пациентам назначается прием антикоагулянтов (препараты, которые уменьшают свертываемость крови).
Пациентам необходимо ежедневно измерять артериальное давление. А также знать симптомы острых состояний, при которых необходимо немедленно вызывать скорую помощь.
После полного выздоровления от COVID-19 для определения тактики лечебного восстановления работы сердечно-сосудистой системы пациенту требуется пройти обследование сердца после коронавируса.
Чтобы определить тактику реабилитации, врач-кардиолог назначит комплекс обследований:
- клинический анализ крови, коагулограмму, липидограмму;
- ЭКГ, ЭхоКГ;
- допплерографию коронарных сосудов;
- электрокардиограмму;
- круглосуточный мониторинг артериального давления (при необходимости).
На основании полученных результатов обследования врач-кардиолог составит программу, которая будет включать в себя медикаментозное лечение сердца, физиотерапевтическое восстановление, диетотерапию и рекомендации по физической активности.
Именно комплексный подход к лечению сердца и сосудов после коронавируса позволит справиться с опасными последствиями COVID-19 для работы сердечно-сосудистой системы и вернуться к нормальному образу жизни.
Записаться на удобное время к врачу-кардиологу в Euromed Clinic можно по телефону + 7 812 327 03 01 или онлайн.
Последствия перенесенной новой коронавирусной инфекции могут вызывать серьезные осложнения на сердечно-сосудистую систему, поэтому так важно не допустить заражения, особенно людям с сердечными патологиями.
На сегодняшний день наиболее эффективной профилактикой коронавируса является вакцинация. Это доступная возможность защитить себя и своих близких от тяжелых последствий COVID-19.
Запись на вакцинацию от COVID-19 по телефону + 7 812 327 03 01.
Бережное отношение к своему здоровью — залог благополучной жизни человека!
Чем скорректировать лечение при гидроперикардите?
У моей мамы (48 лет) двусторонняя пневмония с фиброзом. Можно сказать по тяжести лечения и симптомам, что ковид (хотя результаты теста до сих пор не известны). Лечимся с 18 июня по сегодняшний день. Согласно последнему КТ 08/06/20 «пневмония в стадии разрешения. в полости перикарда умеренное количество жидкости столбом до 13 мм. Сердце умеренно увеличено в размерах за счет левых отделов. Бронхо-сосудистый рисунок усилен в нижних отделах легких, преимущественно за счет периваскулярного компонента.» Заключение: “Двусторонний базальный пневмофиброз, признаки умеренной кардиопатии, умеренно выраженного гидроперикарда.
На протяжении всего лечения мама пила тромбо асс 1 раз в день. И продолжает его пить сейчас.
Сейчас симптоматика и лечение такое:
было: головная боль, отечность, распирание в груди, одышка, слабость, очень быстрая усталость, зрение становится худше
– конкор ночью 1,25 мг и индапт 1 таб
– амоксиклав
– в/в цефтриаксон утром (стало хуже) – отменили, теперь не делаем
– конкор 1,25 мг днем
– моксонидин 0,2 мг 2 раза в день
– диувер 5 мг 1 раз вечером
– мовалис в/м 15 мг 1 раз
– тромбоасс 50 мг 2 раза в день стало : отечность немного ушла, сердце
стало меньше распирать в груди, зрение стало получше, головная боль прошла, очень быстрая усталость, слабость, одышка есть
Давление:
температура 36.6
– утром: 158 на 101 пульс 56
– после максонидин 20 мг: 134 на 86 пульс 66
– после диувира, мовалиса полчаса прошло и: 138 на 84 пульс 59 (133 на 87 пульс 54) 2 раза сделали на электронном
– 138 на 91 пульс 56 вечером перед сном
было с утра отечность ушла, головная боль была, распирание в груди (меньше чем 09/06), одышка, слабость, усталость
– мовалис в/м 15 мг 1 раз
– моксонидин 0,2 мг 2 раза в день
– диувер 5 мг 1 раз утром
– амоксиклав
стало: зрение стало худше потом снова лучше, распирание в груди есть, одышка, слабость, усталость
– корвалол 1 таб
– еще сегодня хочет выпить конкор 1,25 мг (из-за тахикардии на ЭКГ)
Давление:
температура 36.6
– 10:50 : 102 на 68 пульс 68
– 13:40 : 122 на 85 пульс 66
Самочувствие по сравнению со вчерашним днем получше. Полное лечение во время коронавируса описано по ссылке: https://sprosivracha.com/questions/267058-kak-dolechit-dvustoronnyuyu-pnevmoniyu-s-bazalnym-pnevmofibrozom
Прилагаю результаты КТ от 25/05 и 08/06, а также УЗИ сердца и ЭКГ от 10/06.
Согласно УЗИ: Такикардия. Исследование затруднено из-за неоптимальностьй визуализации структур сердца, но в целом информативно. Увеличение полостей обеих предсердий. Локальных нарушений подвижности миокарда убедительно не выявлено. Глобальная сократительная способность миокарда сохранена. Участки фиброза в МЖП. Уплотнение створок митрального клапана и подклапаных структур. Митралщьная регургитация I-II степени. Уплотнение стенок аорты и аортальных полулуний. Трикуспидальная регургитация I-II степени. Сепарация листков перикарда 3 мм. При цветном допплеровском исследовании септальных дефектов не выявлено.
Согласно ЭКГ: синусовый ритм с ИСС 70в. Нормальное положение (. ). Признаки увеличения левого предсердия. Нарушение в/желудочной проводимости.
Также мы сдали кровь на фибриноген, мно, д димер, протромбин, кровь с лейкоформулой с-белок (СРБ), тропонины, коуголограмма, протромбиновый индекс,асат, алат, ттг – результаты будут завтра.
У мамы нормальное давление обычно низкое 110 на 90. Последний год, правда, стало скакать все время. Пульс всю жизнь очень низкий (60).
Также у мамы гипотериоз, удалена щитовидная железа, она пьет гормон: эутерокс 75 мг 1 раз в день натощак утром.
Подскажите, достаточно ли того, что мы делаем на сегодня? Как изменить лечение для ускорения выздоровления? Чем заменить моксонидин (так как он считается разовым препаратом)? Какой препарат от давления лучше принимать на ежедневной основе, может быть вольсакор 80? Скажите, нужно ли увеличить дозу диувера, чтобы быстрее выходила жидкость из сердца (сейчас 5 мг 1 раз в день)? Также достаточно ли Мовалис 15 гр сделать 5 инъекций (уже 2 сделали получается)?
Буду вам очень признательна за ответ!
Большое спасибо !
Хронические болезни: Гипотериоз (удалена щитовидка) Также есть проблемы с поджелудочной железой. В ходе лечения пневмонии она начала опять болеть.



