Симптомы артрита голеностопного сустава и как его излечить
Голеностопный артрит представляет собой заболевание, которое поражает хрящевые и костные ткани в районе соединения суставов голени и стопы. Вследствие чего происходит деструкция сустава, оказывающая сильное патологическое влияние на опорно-двигательный аппарат человека.



Мягко, приятно, нас не боятся дети




Мягко, приятно, нас не боятся дети


Исходя из этого, важно не затягивать с лечением. Чем раньше будут приняты меры, которые следует выполнять при подобном заболевании, тем больше вероятность того, что человек сможет вылечиться.
Какие факторы влияют на развитие заболевания, и кто чаще болеет артритом
Опорно-двигательный аппарат человека ежедневно подвергается высоким нагрузкам при ходьбе, беге, прыжках. Таким образом, артрит голеностопного сустава может появиться в абсолютно любом возрасте, вне зависимости от половой принадлежности. Наиболее значимыми факторами для запуска воспаления являются:
- генетическая склонность к заболеванию;
- полученные травмы;
- действие вирусов и бактерий;
- нарушенный обмен веществ;
- аутоиммунные заболевания;
- аллергия;
- сильное переохлаждение;
- гормональные изменения организма;
- плоскостопие;
- неправильное питание;
- тяжелые нагрузки и занятия профессиональными видами спорта.
Симптоматика заболевания
Несмотря на большое количество разновидностей артрита голеностопного сустава, симптомы его проявления чаще всего одинаковые:
- покраснение кожи в области поражения;
- отек;
- местное повышение температуры;
- болезненные ощущения;
- ограничение подвижности пораженных суставов.
Гиперемия появляется почти сразу и видима постоянно, если воспалительный процесс продолжается. Если артрит перешел в хроническую форму, то покраснение кожи может возникать только во время обострения заболевания, или при избыточных нагрузках на голеностоп.
Область вокруг пораженного сустава может увеличиться в размерах, что говорит о появлении отечности. Это сказывается на невозможности надеть даже привычную обувь, кроме того, при надавливании на болезненную область будут заметны следы нажатия, которые исчезают чрез некоторое время.
Воспалительный процесс может вызвать локальную гипертермию. Температура повышается только в наболевшей зоне, вследствие чего она будет горячее на ощупь, чем окружающие ее здоровые ткани.
Болезненность пораженной области во многом зависит от причины заболевания, а также от стадии воспаления. На начальных этапах болезненные ощущения могут возникать только при чрезмерной нагрузке на голеностоп, на последних стадиях боль будет беспокоить даже тогда, когда сустав будет находиться в покое.
Симптом, проявляющийся уже на более поздних стадиях болезни – ощущение некоторой скованности в движениях, которое усиливается постепенно, вместе с переходом к следующему этапу развития болезни.
Некоторые симптомы возникают только при определенной форме заболевания, что помогает точно поставить диагноз и назначить адекватное лечение. К примеру, подагрический артрит стопы проявляется через следующие симптомы: лихорадка, кожный зуд, боль в спине и гипергидроз.
Этапы прогрессирования патологии
Несмотря на разновидности болезни, прогрессирует артрит голеностопного сустава последовательно и однообразно.
В первом этапе пациента могут беспокоить только недолгие боли и ограничения в движении сустава при тяжелых физических нагрузках. Ощущения ограничения подвижности носят временный характер и возникают, в основном, утром.
Второй этап характеризуется появлением отека и усилением болезненных ощущений. Может возникнуть гипертермия. На данном этапе рентгенологическое исследование может показать истончение хрящевой ткани.
На третьем этапе деформация будет видна уже невооруженным глазом, отечность и боли усиливаются и беспокоят практически постоянно. Третий этап заболевания может стать основанием для присвоения пациенту инвалидности. Голеностоп становится малоподвижен, вследствие чего при ходьбе могут возникнуть вывихи или подвывихи.
Заключительный этап патологии характеризуется полным разрушением хрящевой ткани, при котором изменения костной структуры уже необратимы.
Методы лечения заболевания
Эффективность лечения во многом зависит от того, на какой стадии заболевания человек обращается за медицинской помощью. Чем раньше будет начато лечение заболевания, тем больше шансов у пациента вылечить его, поскольку продолжающееся длительное время воспаление приводит к необратимым патологическим преобразованиям тканей.
Для лечения врач выбирает средства, направленные на ослабление и устранение симптомов артрита, а также ликвидацию причины возникновения заболевания – это может быть псориаз, подагра, вирусная или бактериальная инфекция. Кроме лекарственных препаратов активно применяются немедикаментозные техники лечения. Практика показывает, что именно применение всех вышеназванных методов лечения в совокупности дает наилучший результат.
Основные цели лечения артрита:
- сокращение воспалительного процесса;
- устранение боли;
- регулирование циркуляции крови внутри сустава и в окружающих его тканях;
- ускорение восстановления поврежденных тканей;
- максимальное повышение прочности сухожилий и связок;
- удаление нарушений симметрии голеностопа;
- возобновление правильной амплитуды движений голеностопного сустава, когда внимание уделяется физиологически удобному движению при ходьбе;
- профилактические меры, направленные на устранение перегрузки суставного сочленения, что может повлечь за собой ее повторное травмирование.
Использование вспомогательных средств для разгрузки голеностопного сустава, пораженного артритом
Когда воспаление входит в острую фазу, пациенту рекомендуют пастельный режим для обеспечения максимального покоя. Однако зачастую оставаться дома не представляется возможности, поэтому для разгрузки голеностопного сустава часто используют бандажи и эластичные повязки. Кроме того, эту функцию также может взять на себя костыль или трость.
Особенности развития гнойного артрита голеностопного сустава и лечение

В настоящее время повреждения дистального суставного отдела костей голени относятся к наиболее часто встречающимся видам повреждений. Частота их достигает 20-40% по отношению ко всем переломам нижних конечностей [1]. Не всегда благоприятные исходы консервативного лечения заставляют расширять показания к остеосинтезу, что неизбежно приводит к увеличению количества послеоперационных осложнений с распространением воспаления в полость сустава. Нередко гнойное воспаление голеностопного сустава является последствием открытых повреждений лодыжек, огнестрельных ранений или вторично – при остеомиелите нижнего метаэпифиза большеберцовой кости, таранной или пяточной костей [2]. Лечение посттравматических гнойных артритов голеностопного сустава является актуальной проблемой современной травматологии. По литературным данным, доля гнойных поражений голеностопного сустава составляет около 38,5% от всех гнойно-воспалительных поражений крупных суставов [3]. Особенности строения голеностопного сустава способствуют быстрому развитию и тяжелому течению воспалительного процесса. Гнойная инфекция в зоне голеностопного сустава отличается упорным течением с частыми рецидивами. Большие трудности в лечении создают «дефицит» мягких тканей, их трофические изменения, высокая обсемененность кожи микроорганизмами. Консервативное лечение, включающее пункции сустава и антибактериальную терапию, нередко не приносит положительного эффекта, в связи с чем в настоящее время в лечении гнойных артритов голеностопного сустава приоритетной является активная хирургическая санация [4].
Не вызывает сомнения тот факт, что необходимым элементом излечения гнойно-некротического процесса является активное дренирование воспаленного очага. Дренирование голеностопного сустава в связи с особенностями его анатомического строения осуществить практически невозможно, лишь при астрагалэктомии создаются хорошие условия для дренирования сустава. Особенностью предлагаемой нами медицинской технологии оперативного лечения гнойных артритов голеностопного сустава является искусственное создание полости в суставе и активная ее санация, с последующей компрессией суставных поверхностей таранной и большеберцовых костей в аппарате внешней фиксации.
Цель исследования. Разработка и клиническая апробация новой технологии лечения гнойных артритов с формированием костного анкилоза голеностопного сустава.
Материалы и методы
Клиническую группу наблюдения составили 22 пациента с последствиями травм голеностопного сустава, осложнившихся воспалительным процессом, которые в период с 2010 по 2016 год проходили стационарное лечение в отделении гнойной хирургии НИИТОН. Среди пациентов было 18 мужчин и 4 женщины в возрасте от 28 до 62 лет.
В предоперационном периоде проводили клинический осмотр больного, оценивали степень вовлечения в воспалительный процесс мягких тканей, проведена лабораторная диагностика (общий анализ крови, биохимия крови и коагулограмма), рентгенография пораженного голеностопного сустава для определения степени разрушения костных структур. Для уточнения пространственного положения костных структур, формирующих голеностопный сустав, оценки степени вовлечения в воспалительный процесс таранной и большеберцовых костей, выявления гнойных полостей обязательна компьютерная томография. При наличии свищевого хода проводится контрастное исследование. Для определения чувствительности патогенной микрофлоры к антибиотикам и проведения рациональной антибактериальной терапии в послеоперационном периоде проводится бактериологическое исследование отделяемого свищевого отверстия (при отсутствии последнего производится пункция голеностопного сустава).
Техника оперативного вмешательства
Оперативное вмешательство при гнойных артритах голеностопного сустава осуществляли следующим образом. Больного укладывали на спину на ортопедический стол, операцию выполняли под проводниковой или внутривенной анестезией. После обработки операционного поля, через свищевое отверстие прокрашивали зону гнойно-некротического очага голеностопного сустава раствором бриллиантовой зелени и выполняли доступ к голеностопному суставу. Для обнажения голеностопного сустава использовали передний доступ, из этого разреза хорошо обнажаются межберцовый синдесмоз, передняя поверхность большеберцовой кости, шейка таранной кости и вся суставная щель голеностопного сустава. Если свищевое отверстие располагается в проекции разреза, его иссекают в момент доступа к суставу, если свищевое отверстие располагается вне проекции разреза, то оно иссекается отдельным разрезом на всю глубину поражения мягких тканей. После вскрытия полости сустава осуществляли хирургическую обработку гнойно-некротического очага с некрсеквестроэктомией и резекцией большеберцовой и таранной костей в пределах здоровой костной ткани, после чего производили наложение аппарата Илизарова, как правило, состоящего из трёх внешних опор. На рисунке 1 представлена схема оперативного вмешательства. Для формирования проксимальной базовой опоры аппарата внешней фиксации через дистальные метаэпифизы большеберцовой и малоберцовой костей перекрёстно проводили две спицы 1 и закрепляли их в первой кольцевой опоре, через диафиз большеберцовой кости – чрескостный стержень 2 и фиксировали его во второй кольцевой опоре. Для формирования дистальной базовой опоры аппарата внешней фиксации, через пяточную и плюсневые кости во встречном направлении – проводили спицы с упорными площадками 3 и фиксировали их в третьей кольцевой опоре. Дистракцией в зоне резекции большеберцовой и таранной костей, искусственно одномоментно создавали полость в голеностопном суставе. В последнюю через дополнительные проколы, выполненные в проекции наружной и внутренней лодыжек, в мягких тканях помещали перфорированную полихлорвиниловую трубку 4, закрепляли её на коже с помощью узловых швов. Производили сближение опилов большеберцовой и таранной костей до размеров дренажной трубки (рис. 1).
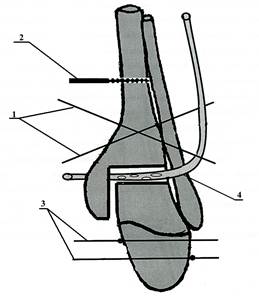
Рис. 1. Схема оперативного вмешательства при лечении гнойных артритов голеностопного сустава
Рану зашивали узловыми швами. Санацию созданной полости через дренажную трубку на операционном столе осуществляли антисептическими растворами в течение 10-15 минут. Объем жидкости до 1-2 литров. В течение 7-10 дней после оперативного вмешательства проводили антибактериальную терапию, выбор препаратов зависел от результатов, полученных при бактериологическом исследовании патогенных микроорганизмов на чувствительность к антибиотикам. В послеоперационном периоде осуществляли санацию гнойно-некротического очага путём постоянного дренирования сформированной полости растворами антисептиков в течение 10-14 дней. Для промывания полости использовали 0,5% водный раствор хлоргексидина или 5% водный раствор арговита. Дважды в течение суток дренажную трубку перекрывали и в полость сустава вводили на 20-30 минут 10% раствор бетадина или раствор антибиотика. Каждые 3 дня проводили бактериологический контроль путем взятия промывочной жидкости на бактериологический посев. При получении 3-кратных стерильных посевов перфорированную трубку удаляли. После удаления дренажной трубки осуществляли постепенное сближение большеберцовой и таранной костей в аппарате внешней фиксации. Аппарат внешней фиксации переводили в режим устойчивой стабилизации с возможностью обеспечения опоры на поврежденную конечность. Фиксацию в аппарате продолжали до формирования рентгенологической картины костного анкилоза в голеностопном суставе. Показаниями для завершения фиксации в чрескостном аппарате являются рентгенологические признаки формирования костного блока, отсутствие подвижности в области сустава и боли при клинической пробе. Сроки снятия аппарата определяли индивидуально в зависимости от рентгенологической динамики формирования костного регенерата [5].
Результаты исследования и их обсуждение
Предлагаемая технология лечения гнойных остеартритов голеностопного сустава с исходом в артродез применена у 22 пациентов. Во всех случаях использования способа удалось добиться стойкой ремиссии воспалительного процесса и формирования прочного костного анкилоза в голеностопном суставе.
Сроки нахождения пациента в стационаре в связи с необходимостью длительной санации гнойно-некротического очага составили 14-16 дней. Со 2-х суток оперированные больные мобильны, способны к самостоятельному передвижению и обслуживанию. После удаления дренажной трубки и компрессии в аппарате внешней фиксации пациентам разрешалось передвижение на костылях с умеренной нагрузкой на оперированную конечность.
Сроки фиксации в аппарате колебались: 16-20 недель. После демонтажа аппарата больные передвигались в течение 4 недель с помощью костылей, постепенно увеличивая нагрузку на оперированную конечность, до полной к концу месяца.
Основная экономическая эффективность технологии базируется на отсутствии рецидивов воспаления голеностопного сустава в течение 5 лет, а вследствие этого отсутствует необходимость повторного стационарного лечения.
В процессе лечения у 2 пациентов отмечен краевой некроз в области послеоперационной раны, что было связано с дефицитом мягких тканей, вовлеченных в воспалительный процесс с заживлением вторичным натяжением. При использовании предложенной технологии мы в 3 случаях наблюдали поверхностное воспаление мягких тканей в зоне введенных спиц; профилактикой данных осложнений является рациональный выбор места введения чрескостных элементов или использование титановых спиц с биокерамическим покрытием [6].
Для иллюстрации методики приводим клинический пример лечения длительно протекающего, рецидивирующего воспалительного процесса в области голеностопного сустава, развившегося как осложнение открытого перелома лодыжек голени.
Больной А. 43 лет поступил с диагнозом: «Обострение хронического остеомиелита дистального метаэпифиза левой большеберцовой кости. Свищевая форма». Ранее пациент был неоднократно оперирован по месту жительства по поводу хронического остеомиелита костей левой голени и стопы, результатом чего явился сформировавшийся анкилоз суставов свода и переднего отдела стопы, что видно на представленных иллюстрациях. Больному была выполнена артротомия голеностопного сустава с иссечением свища. После удаления некротических тканей произведена резекция суставных поверхностей таранной и большеберцовых костей в пределах здоровой костной ткани. На левую голень и стопу наложен аппарат внешней фиксации из 3 опор, дана дистракция и в полость голеностопного сустава введена перфорированная дренажная трубка (рис. 2А), стрелкой указана дренажная трубка. Через 2 недели после получения 3-кратных стерильных посевов была удалена дренажная трубка. Произвели компрессию опилов таранной и большеберцовой костей (рис. 2Б).
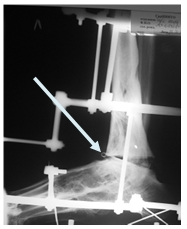 А
А
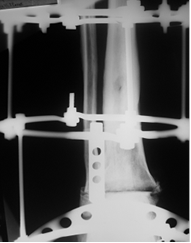 Б
Б
Рис. 2. Рентгенография голеностопного сустава больного А.: А – после установки дренажной трубки в полость сустава; Б – после удаления дренажа и компрессии опилов таранной и большеберцовых костей
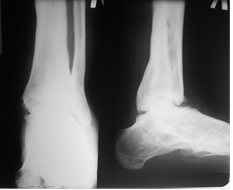
Через 3,5 месяца на контрольной рентгенограмме было отмечено формирование костного анкилоза в области суставных поверхности таранной и большеберцовых костей (рис. 3).
Рис. 3. Рентгенография голеностопного сустава больного А. через 5 месяцев после оперативного вмешательства
Аппарат демонтировали. Больной был адаптирован к ходьбе при помощи костылей с постепенным увеличением нагрузки на левую стопу. Через 5 месяцев больной начал передвигаться без дополнительной опоры. Болевой синдром отсутствовал. Рецидива воспаления не было отмечено в течение 5 лет.
Заключение. Предложенная технология лечения гнойных артритов голеностопного сустава показала свою высокую эффективность в клинической практике в связи с отсутствием рецидивов воспаления у пролеченных пациентов на протяжении 5 и более лет. Методика обеспечивает купирование воспалительного процесса за счет формирования оптимальных условий для санации септического очага путем создания искусственной полости сустава и обеспечивает оптимальные условия для формирования костного анкилоза, в области голеностопного сустава обеспечивая управляемую компрессию в аппарате внешней фиксации. Необходимо отметить, что использование нашей методики в клинической практике не требует дополнительных экономических затрат, для ее выполнения применяются стандартные детали аппарата внешней фиксации и общедоступные медицинские расходные материалы. Высокая клиническая эффективность, простота и доступность разработанной нами технологии позволяет рекомендовать ее использование не только в профильных НИИ, но и травматологами городских, областных, краевых, республиканских больниц.
Возраст или артрит голеностопного сустава?
Артрит голеностопного сустава – это острый или хронический воспалительный процесс в области лодыжки, который приводит к нарушению обмена веществ в суставных структурах. Это состояние сопровождается болевыми ощущениями и скованностью при движении. Но главная его опасность заключается в том, что оставленная без лечения болезнь вызывает деградацию хрящевой и даже костной ткани, переходит на связки, сухожилия и мышцы. В запущенных случаях артрит голеностопа ведет к инвалидности и утрате трудоспособности.

Артрит голеностопа суставов изматывает постоянными болями и может приводить к полной недееспособности.
Поскольку голеностопный сустав – один из самых нагруженных в человеческом организме, при его повреждении человек инстинктивно переносит вес тела на другую ногу. Это запускает “эффект домино” – вскоре другие сочленения нижних конечностей и позвоночника начинают выходить из строя. Можно ли предотвратить это состояние и как лечить артрит голеностопного сустава, если он уже диагностирован?
Причины артрита голеностопного сустава
Спровоцировать воспаление и разрушение хрящевой ткани может целый ряд причин, от травмы до инфекции, которая попала в синовиальную сумку. Поэтому, с точки зрения этиологии, болезнь принято разделять на первичный (связанный с непосредственным поражением сустава) или вторичный (связанный с внесуставным заболеванием) артрит голеностопа.
Существует 4 группы причин голеностопного артрита:
воспалительные (септические, туберкулезные, анкилозирующий спондилоартрит), дистрофические (деформирующий остеоартроз, обменные и эндокринные заболевания, патологии, связанные с условиями труда),
травматические (закрытые травмы или длительное и регулярное вибрационное воздействие)
другие (связанные с интоксикацией, заболеваниями сердечно-сосудистой, нервной и других систем).
Чаще всего артрит голеностопа возникает на фоне:
- обменных нарушений (сахарный диабет, подагра);
- аутоиммунных заболеваний (ревматоидный артрит, системная красная волчанка, псориаз);
- дегенеративно-дистрофических патологий (артроз коленного, голеностопного, плюснефаланговых суставов);
- системных инфекционных заболеваний (микоплазмоз, хламидиоз, грипп, дизентерия, сальмонеллёз и другие кишечные, а также респираторные инфекции);
- травмы нижних конечностей.
К числу факторов, предрасполагающих к артриту голеностопа, также относятся:
- лишний вес;
- преклонный возраст;
- малоподвижный образ жизни;
- аллергия;
- курение;
- злоупотребление алкоголем;
- хронический стресс;
- несбалансированное питание;
- болезни позвоночника, связанные с ухудшением проводимости нервных импульсов;
- повышенные профессиональные или спортивные нагрузки на сустав;
- неблагоприятные микроклиматические или антисанитарные условия проживания или труда.
Если болезнь не зашла далеко, признаки артрита голеностопного сустава могут полностью уйти при устранении негативного воздействия – например, снижении массы тела, отказе от вредных привычек, нормализации режима и питания.
В противном случае под воздействием упомянутых выше факторов происходит массовая гибель клеток во всем организме. В связи с тем, что метаболизм в суставах идет медленно из-за отсутствия кровеносных сосудов в хрящах, продукты распада мертвых клеток не успевают выводиться. Это приводит к тому, что в суставах накапливаются ферменты, которые “разъедают” хрящевую выстилки. Именно поэтому нельзя пускать артрит голеностопного сустава на самотек – даже непродолжительное обострение чревато необратимыми последствиями!
Артрит голеностопного сустава: симптомы болезни
Признаки артрита голеностопного сустава несложно перепутать с другими заболеваниями опорно-двигательного сустава, которые вызывают боль в лодыжке (например, тендинит ахиллового сухожилия). Поводом для обращения к врачу должны стать следующие симптомы артрита голеностопа:
- боль при движении в суставе, легком нажатии или даже прикосновении к коже над щиколоткой (гиперчувствительность кожи);
- быстрая утомляемость ног;
- хруст при движении в суставе;
- эритема (покраснение на коже, связанное с тем, что ткани переполнены кровью);
- отечность сустава и стоп, вызванная синовитом;
- локальное повышение температуры и покраснение кожи над больным суставом;
- скованность при движении;
- частые спазмы и судороги в районе голени и стопы;
- на поздних этапах – заметное искривление ноги или образование шишек.
Главная отличительный симптом артрита голеностопа – это острая или ноющая боль, которая не оставляет больного во время отдыха. Многие пациенты жалуются на усиление болевого синдрома после того, как нога длительное время находится в неподвижности (например, после ночного сна). По утрам, как правило, увеличивается отек и другие симптомы болезни – при артрите голеностопа больным требуется в среднем 40-60 минут движения, чтобы восстановить подвижность лодыжки.

Симптомы артрита голеностопа легко перепутать с другими заболеваниями, поэтому для наиболее точной постановки диагноза обратитесь к врачу.
Достаточно часто артрит голеностопного сустава приходит “как гром среди ясного неба” – человек ложился здоровым, а наутро нога уже распухла и болит. Особенно это характерно для инфекционной формы артрита. Воспаление в суставе, связанное с обменными и аутоиммунными заболеваниями, может совпадать во времени с обострениями основной болезни.
Характерны для артрита голеностопного сустава и системные проявления – температура тела повышается, появляется слабость, лихорадка с ознобом, повышенное потоотделение, вялость, наблюдается потеря аппетита, снижение массы тела.
При появлении 3-х и более признаков артрита голеностопного сустава, упомянутых выше, требуется диагностическое обследование у ортопеда или ревматолога. При опросе врач устанавливает наличие травмы, аллергии, метаболических патологий в анамнезе, уточняет род деятельности пациента. Проверяется объем движений в суставе. Лабораторные исследования требуются для дифференциальной диагностики – как правило, нужны анализы СОЭ и лейкоцитов, мочевой кислоты и ревмофактора. При четких симптомах артрита голеностопа специалист может ограничиться рентгенографией.
Стадии артрита голеностопного сустава
При артрите голеностопа подвижность в суставе нарушается, начинается застой синовиальной жидкости, голодание и разрушение хрящевой ткани. Степень развития патологических изменений и признаков артрита голеностопного сустава позволяет врачам выделить три стадии болезни.
1-я стадия артрита голеностопного сустава
Острый артрит начинается внезапно, с покраснения, сильной отечности и резкой боли. Среди первых симптомов артрита голеностопа в хронической форме возникает слабая боль при движении, которую больные списывают на усталость после трудового дня. Со временем дискомфорт не уходит, а лишь нарастает.
Хотя при хроническом течении болезни пациенты редко обращаются за помощью на этой стадии, именно на ней лечение артрита голеностопного сустава дает лучший результат.
2-я стадия артрита голеностопного сустава
Болевой синдром досаждает больному практически постоянно. Подчас боль носит приступообразный характер, то стихая, то нарастая, но никогда не уходит полностью. Появляются нарушения сна. Лодыжки становятся горячими, отекают (особенно заметно, когда пациент пытается обуться). Симптомы артрита голеностопного сустава появляются и на коже – это покраснение, горячность, острая чувствительность. Ограничение подвижности (невозможность повернуть стопу), метеочувствительность и спазмы заставляют большинство пациентов обратиться к врачу, чтобы узнать чем лечить артрит голеностопа.
3-я стадия: артрита голеностопного сустава
Положение стопы становится заметно деформированным. Движение в суставе ограничено почти полностью даже при наличии лечения от артрита голеностопа. Больной испытывает трудности при ходьбе и нуждается во вспомогательных приспособлениях (трость, костыли, ходунки). Наступает инвалидность.
Как лечить артрит голеностопного сустава
Лечение артрита голеностопного сустава ведется поэтапно и комплексно, с учетом стадии и индивидуальной динамики заболевания. В первую очередь больным подбирают медикаменты и витаминные добавки, назначают физиотерапию для снятия воспаления, обезболивания и улучшения обменных процессов. Попутно применяется диетотерапия (особенно эффективна при подагрическом артрите) и комплекс ЛФК при артрите голеностопного сустава.
После снятия острой симптоматики и наступления ремиссии больной переходит в ведение врача-реабилитолога, который назначает ему массаж, мануальную терапию, ношение поддерживающих ортезов и бандажей.
В запущенных случаях, когда консервативное лечение артрита голеностопа не приносит результат, могут потребоваться хирургические манипуляции – эндропротезирование, артропластика и другие реконструктивные операции.
Все меры лечения артрита суставов голеностопа усиливают друг друга и не должны применяться по отдельности.
Физиотерапевтическое лечение артрита голеностопного сустава
Физиотерапевтическое лечение артрита суставов голеностопа (как правило, проводится сеансами – от 8 до 24) подключают к терапии, когда воспаление идет на спад. Оно помогает устранить остаточные застойные явления, улучшить подвижность в суставе, обеспечить стойкую ремиссию и скорее вернуть пациента к нормальной жизни без симптомов артрита голеностопного сустава.
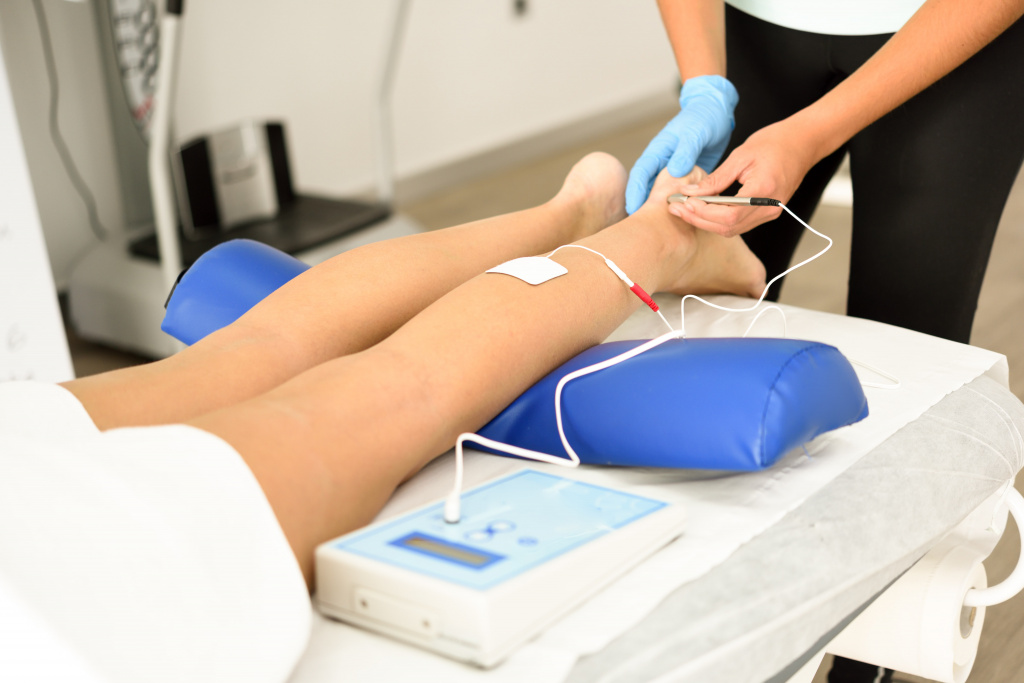
Физиотерапия является одним из эффективных способов борьбы с болями при артрите голеностопа
Ряд процедур (магнитотерапия, лекарственный электрофорез) допускается и на пике заболевания. Они усиливают эффект от препаратов системного и местного действия.
Для лечения артрита голеностопного сустава используется:
- лазерная терапия;
- ультравысокочастотная терапия (УВЧ);
- амплипульс;
- фонофорез с гидрокортизоновой мазью;
- УФ-терапия;
- лечебный массаж;
- криотерапия;
- диадинамотерапия;
- бальнеотерапия и грязелечение.
Любое самостоятельное прогревание больного сустава в острой стадии строго запрещено!
Массаж в лечении артрита голеностопа
Массаж при артрите голеностопного сустава помогает восстановить питание хрящевой ткани, поддержать ослабленные за время болезни мышцы и связки, устранить скованность и продлить ремиссию даже при хроническом течении. Процедура проводится на обе ноги, с захватом бедер, голеней, щиколоток, свода стоп.
Обратите внимание: массажные методики используются строго после снятия “острых” симптомов. Массаж при наличии даже незначительного остаточного воспаления может вызвать рецидив артрита.
Самомассаж без ведома специалиста при артрите голеностопного сустава крайне нежелателен.
ЛФК при артрите голеностопного сустава
Упражнения при артрите голеностопа следует начинать спустя 2-4 недели, т.е., после того, как пройдет острый период болезни. Если какое-то упражнение вызывает резкую боль следует отложить его выполнение до тех пор, пока связки не окрепнут. Особую осторожность следует соблюдать при травматическом артрите голеностопного сустава – упражнения противопоказаны при наличии свежих переломов, растяжений и других повреждений.
Курс ЛФК при артрите голеностопного сустава составляет минимум 2-3 месяца, если присутствует риск рецидива – вплоть до 2-3 лет. Комплекс упражнений при артрите голеностопного сустава важно выполнять каждый день (1 раз), без пропусков.
Рекомендуем следующие простые упражнения при артрите голеностопа, которые подойдут больным любого возраста и с любым уровнем физподготовки:
- Исходное положение – сидя на стуле ровно, руки удерживают сидение. Не отрывая пятки от пола, разведите стопы максимально широко в стороны и вверх, а затем сведите их в и.п.
- Исходное положение – сидя на стуле, стопы стоят на полу примерно на ширине плеч. Медленно и плавно сводите стопы кнутри и вверх, пока большие пальцы не соприкоснутся.
- Исходное положение – позади стула, руки лежат на спинке. Приподнимитесь на носках до ощущения напряжения в верхней точке, не делая упор на руки (они держатся за стул для подстраховки).
- Исходное положение – то же. Делая упор на пятку, поднимайте носки настолько высоко, насколько можете, как бы оттягивая их на себя.
- Исходное положение – стоя, ноги расставлены нешироко. Мягко поднимитесь на носках, сводя пятки.
- Исходное положение – то же. Поднимитесь на носках, разводя пятки.
- Исходное положение – ноги широко расставлены, здоровая нога стоит впереди (носок вперед), больная сзади (носок чуть в сторону). Опираясь ладонями на колено здоровой ноги, делайте неглубокий присед на здоровую ногу (больная не сгибается). Стопы при этом должны полностью стоять на полу, не отрываясь. Повторите то же самое, поставив больную ногу вперед.
Следующие упражнения при артрите голеностопного сустава можно выполнять утром, лежа в кровати – это поможет размяться и уменьшить боль при выполнении бытовых дел.
Исходное положение – лежа на спине. Выполняйте носками ног круговые движения с максимальной амплитудой по и против часовой стрелки.
Исходное положение – лежа на спине. Сводите и разводите носки с максимальной амплитудой, раскачивая их влево и вправо.
Исходное положение – то же. Носок левой ноги вытяните вперед, от себя. Правой – назад, к себе. Плавно смените ноги.
Исходное положение – то же. Сожмите пальцы ног, напрягая мышцы, и сведите стопы. Затем натяните пальцы по направлению “на себя” и разведите стопы.
Указанные упражнения для артрита голеностопного сустава выполняются 6-8 раз. Избегайте резких движений.
Обратите внимание, что в первые дни упражнения при артрите голеностопного сустава могут вызывать умеренную боль, а боль в суставе может даже усилиться. Но уже через 2-4 недели дискомфорт полностью исчезнет, а амплитуда движений увеличится.
Медикаментозное лечение артрита голеностопного сустава
Лечение артрита голеностопного сустава медикаментами ведется в нескольких направлениях:
- снятие воспаления;
- устранение болевых ощущений;
- восстановление хрящевой выстилки сустава;
- вывод продуктов распада из сустава и околосуставных тканей;
- улучшение питания тканей (стимуляция кровообращения).
При вторичном заболевании голеностопа необходима также терапия основной патологии – например, прием антибиотиков, цитостатиков, антигистаминных и базисных препаратов для лечения ревматоидного артрита. Препараты принимаются внутрь, наружно или в виде внутрисуставных уколов при артрите голеностопного сустава.

Медикаментозное лечение артрита способно быстро купировать боли и частично восстановить хрящевую ткань сустава.
Внимание: обычные анальгетики для лечения артрита голеностопного сустава используются не дольше 3-х дней, до визита к врачу, поскольку они маскируют осложнения!
Противовоспалительные препараты при артрите голеностопа
Противовоспалительные препараты для лечения артрита голеностопа бывают стероидными (гормональными) и нестероидными. В первую очередь применяются нестероидные лекарства (НПВП) которые призваны облегчить симптомы артрита голеностопного сустава, но не влияют на состояние хрящевой ткани. К ним относятся: артрадол, ибупрофен, диклофенак, кетопрофен, мелоксикам, нимесулид, индометацин, целекоксиб, лорноксикам.
Если НПВП оказываются не способны снять боль, врач назначает короткий курс ГК (глюкокортикоидов) – чаще всего в форме уколов при артрите голеностопного сустава. Проходить курс следует не чаще 2 раз в год, строго соблюдая рекомендации врача, поскольку при бесконтрольном приеме ГК негативно влияют на иммунитет, эндокринную систему, способны ухудшить состояние суставов.
Чаще всего в лечении артрита голеностопного сустава применяют: гидрокортизон, преднизолон, метилпреднизолон, дипроспан.
Хондропротекторы при артрите голеностопа
Медикаментозное лечение артрита голеностопного сустава при помощи НПВП и ГК является симптоматическим. Но для регенерации суставу необходимы питательные вещества – глюкозамин и хондроитин, которые входят в состав синовиального хряща и суставной жидкости. Они обеспечивают достаточную вязкость синовиальной смазки, повышают эластичность и амортизационные характеристики хряща.
Наибольшей эффективностью в лечении артрита голеностопа отличаются: артракам, артравир, хондроитин комплекс, дона, структум, протекон, артра, алфлутоп, мовекс актив, терафлекс.
Спазмолитики и миорелаксанты при артрите голеностопа
При артрите голеностопного сустава обычны нарушения мышечного тонуса и спазмы, которые нарушают обменные процессы и провоцируют обострение болевого синдрома.
Чтобы устранить их используют: дротаверин, толперизон, тизанидин, мидокалм, баклосан.
Разогревающие средства при артрите голеностопа
Разогревающие средства в лечении артрита голеностопного сустава представлены мазями, кремами, гелями, компрессами и бальзамами для наружного применения. Они обладают местнораздражающим эффектом, помогают снять боль и воспаление, улучшают трофику тканей.
В любой аптеке можно приобрести: диклофенак, вольтарен, фастум гель, финалгон, никофлекс, випросал В, капсаициновую, индометациновую мазь.
Диета при лечении артрита голеностопного сустава
Диета при артрите голеностопа назначается индивидуально, с учетом возраста и хронических обменных заболеваний.
В любом случае, при лечении артрита голеностопного сустава желательно:
- ограничить жирную мясную пищу – вместо этого отдавайте предпочтение рыбе северных морей, диетическому мясу птицы;
- употреблять как можно больше продуктов, богатых коллагеном (холодцы, желе, заливное);
- избегать соленых и сладких блюд, которые усиливают отеки;
- отказаться от алкоголя и газировки;
- исключить из меню полуфабрикаты и колбасные изделия.
Меню больного при лечении артрита голеностопа должно быть богато витаминами А, В1, В3, В6, В12 (снимает воспаление), селеном, серой, цинком и незаменимыми аминокислотами. Для этого ешьте яйца, молочные продукты, орехи, пророщенную пшеницу и цельнозерновые каши.
Следите за здоровьем, и ноги Вас не подведут!
Особенности развития гнойного артрита голеностопного сустава и лечение
Артрит — это воспалительное заболевание суставов. При артрите человек испытывает боли при активных движениях, сгибаниях и разгибаниях, а также при ходьбе, если воспалены суставы ног. Иногда кожа, находящаяся над больным суставом, начинает краснеть, наблюдается локальное повышение температуры или общая лихорадка.

Болезнь обусловлена нарушениями обменных процессов внутри сустава, в результате которых происходит увеличение синовиальной оболочки, приводящей к разрастанию ткани и разрушению хряща. Избыток жидкости в суставе приводит к стимуляции воспаления и возникновению боли и лихорадки.
Признаки артрита могут возникать постепенно, начиная просто с ощущения легкого отекания и неприятных ощущений в сгибе сустава или фалангах пальцев, а затем возникает острая боль и остальные симптомы.
Виды
Артрит делится, по локализации:
- моноартрит – заболевание артритом одного сустава;
- олигоартрит (две или три пораженных области);
- полиартрит – заболевание артритом больше 3 суставов.
По характеру происходящих изменений артриты делят на:
- воспалительные, для которых характерно наличие воспаления,
- дегенеративные, когда происходит сначала нарушение питания хряща, дистрофия, изменение внешнего вида пораженного сустава с последующей его деформацией.
Артрит может быть острым и хроническим:
- Острый артрит развивается стремительно, сопровождаясь резкой болью и воспалением в тканях, что проходят через 2-3 дня.
- Хронический артрит прогрессирует постепенно, медленно переходя в серьезное заболевание.

По причине происхождения заболевания:
- Инфекционный или гнойный артрит. Проявляется под воздействием определенной инфекции.
- Ревматоидный артрит. Формируется вследствие преобладания инфекционно-аллергических заболеваний. Этот вид является более опасным, нежели первый, так как зачастую перетекает в хроническое воспаление. Если ревматоидный артрит не лечить, то больной может столкнуться с проблемами сложности ходьбы.
- Ювенильный ревматоидный артрит. Этот вид преимущественно встречается у детей в возрасте до 16 лет. К сожалению, этиология заболевания является неизученной до настоящего времени, но имеет серьёзные последствия: трудности при ходьбе и инвалидизация детей.
- Реактивный. Реактивный артрит проявляется в основном вследствие изменения иммунитета у людей, имеющих наследственное расположение к недостаточной утилизации комплексов антиген. Реактивный артрит иногда становится последствием многих инфекций. Чаще всего он является следствием перенесенного энтероколита.
- Подагрический артрит. Поражается обычно один сустав, приступ боли развивается обычно ночью или в ранние утренние часы, при отсутствии лечения приступы повторяются чаще и длятся дольше, в крови повышен уровень мочевой кислоты.
- Остеоартрит. Суставы выходят из строя в течение нескольких лет. Характерный признак – хруст в пальцах рук или ног. Опасно тем, что может поразить позвоночник. Могут начинать отекать и болеть.
- Травматический. Проявляется при наличии открытых и закрытых травм суставов и в случае регулярно возникающих легких травм.
- Ревматизм – это хроническое заболевание соединительной ткани с преимущественным поражением сердца и суставов. Его этиология также не выяснена, как и причины развития ревматоидного артрита;
- Артроз — форма артрита, при которой поражаются сугубо суставы, и околосуставные ткани, не задевая при этом другие органы.
Причины
Однозначная и точная причина артрита на данный момент не определена, но врачи выделили некоторые факторы, которые способны спровоцировать развитие артрита. Рассмотрим их:
- инфекции, вызываемые бактериями, грибами, вирусами;
- аллергии;
- нарушение обмена веществ;
- травма;
- недостаток витаминов (авитаминоз);
- недостаточное поступление в организм питательных веществ
- заболевания нервной системы;
- нарушения в работе иммунной системы;
- чрезмерная нагрузка на суставы;
- неправильное питание, в т.ч. употребление алкогольных напитков;
- избыточный вес;
- нарушения в работе эндокринной железы;
- генетическая предрасположенность;
- укусы насекомых, например осы, пчелы и др.;
- переохлаждение организма (гипотермия);
- некоторые болезни: туберкулез, бруцеллёз, подагра, дизентерия, гонорея.
Симптомы артрита

Ведущий симптом болезни артрит – это боли в одном или нескольких суставах. Сначала они слабые и практически никак не сказываются на обычной жизни человека. Со временем болевой синдром нарастает: боли приобретают волнообразный характер, усиливаясь при движении, в ночное время и ближе к утру. Интенсивность болей варьируется от слабой до очень сильной, резко затрудняющей любое движение.
- утренняя скованность,
- опухание,
- покраснение кожи,
- повышение местной температуры в зоне воспаления,
- ухудшение двигательной активности больного,
- ограничение его подвижности,
- формирование стойких деформаций суставов.
Важно помнить, что первые признаки артрита проявляются болями. На начальных стадиях они выражены слабо, в острый период особо выражены, а при хроническом артрите могут меняться (слабовыраженные на сильновыраженные и наоборот). Как было сказано выше, признаки могут различаться при разных видах заболевания.
Артрит голеностопного сустава
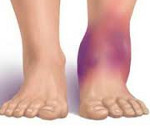
Артрит голеностопного сустава – острый или хронический воспалительный процесс, затрагивающий анатомические структуры, образующие сочленение костей голени со стопой. При артрите голеностопного сустава появляется боль, гиперемия, гипертермия и отек в области сустава, ограничение подвижности стопы. Диагноз артрита голеностопного сустава основан на данных клинической картины, рентгенографии, УЗИ, МРТ сустава, лабораторных исследований, диагностической пункции и артроскопии. При артрите голеностопного сустава показаны покой, противовоспалительные, болеутоляющие, антибактериальные препараты, физиолечение; по показаниям проводится артроскопическая синовэктомия, протезирование сустава.
- Причины артрита голеностопного сустава
- Классификация артрита голеностопного сустава
- Симптомы артрита голеностопного сустав
- Диагностика артрита голеностопного сустава
- Лечение артрита голеностопного сустава
- Прогноз и профилактика артрита голеностопного сустава
- Цены на лечение
Общие сведения
Артрит голеностопного сустава – воспалительно-деструктивное поражение элементов голеностопного сустава различного генеза. Артрит голеностопного сустава может развиваться в любом возрасте; в большей степени заболеванию подвержены лица мужского пола. Данная суставная патология является широко распространенной во всем мире, во многом определяет качество жизни пациентов и вызывает серьезную озабоченность специалистов в области ревматологии и травматологии. Голеностопный сустав сформирован большеберцовой, малоберцовой, пяточной и таранной костями; благодаря своей сложной структуре он обладает очень большой подвижностью. Блоковидный по форме, голеностопный сустав обеспечивает стопе функции вращения, сгибания (движение в сторону ее подошвенной поверхности), разгибания (движение в сторону ее тыльной поверхности) с величиной подвижности 90°. При сгибании стопы возможно ее некоторое приведение и отведение. Голеностопный сустав подвергается колоссальным нагрузкам, выдерживая вес собственного тела.

Причины артрита голеностопного сустава
Артрит голеностопного сустава может возникать на фоне дегенеративно-дистрофических заболеваний суставов (остеоартроза), обменных нарушений (подагра), системной патологии (периферической формы болезни Бехтерева, системной красной волчанки, псориаза), после перенесенной инфекции. Нарушение иммунной реактивности при системных заболеваниях приводит к тому, что собственные суставные ткани воспринимаются иммунной системой как чужеродные и подвергаются агрессивному воздействию антител. При ревматоидном артрите в первую очередь развивается воспаление синовиальной оболочки голеностопного сустава, сопровождающееся ее разрастанием, поражением хряща и костной ткани, срастанием суставных поверхностей. Реактивный артрит голеностопного сустава, возникающий после бактериальных и вирусных инфекций, связан с повышенной иммунной реакцией на антигены возбудителя. При их близости с тканевыми антигенами суставов развивается реактивное асептическое воспаление.
У детей артрит голеностопного сустава часто провоцируют кишечные и респираторные инфекции (дизентерия, сальмонеллез, иерсиниоз, грипп, микоплазменная и хламидийная инфекции), а также аллергические реакции на определенные раздражители (пищевые продукты, пыльцу растений, шерсть животных). Предрасполагают к развитию артрита неправильное питание, вредные привычки, лишний вес, стрессовые ситуации, неблагоприятные условия среды (повышенная влажность, переохлаждение, антисанитария).
Псориатический артрит ассоциирован с поражением кожного покрова и развивается у лиц с наследственной предрасположенностью. Стойкое нарушение общего обмена веществ при подагре приводит к переизбытку и отложению кристаллов мочевой кислоты в полости голеностопного сустава с развитием в нем ответной воспалительной реакции.
Посттравматический артрит голеностопного сустава обусловлен острой травмой суставных тканей (суставной капсулы, хрящей, связочного аппарата или мышц и сухожилий) вследствие ушибов, вывихов, переломов, растяжения и разрыва связок. Длительная физическая нагрузка на голеностопный сустав и плоскостопие вызывают хроническую микротравматизацию сустава и связочного аппарата стопы, также способствуя появлению артрита. Гнойный артрит встречается редко, при проникающем ранении голеностопного сустава с попаданием в его полость гноеродной инфекции или при ее распространении из воспалительного очага лимфогенным и гематогенным путем.
Классификация артрита голеностопного сустава
Артрит голеностопного сустава может протекать в острой и хронической форме. В зависимости от причины, различают первичный (при непосредственном поражении сустава) и вторичный артрит (развившийся на фоне внесуставной патологии).
По характеру воспалительного процесса артрит голеностопного сустава может быть неспецифическим (гнойным), специфическим (туберкулезным, гонорейным и др.) и асептическим (реактивным, ревматоидным и пр.). Наиболее типичными формами поражения голеностопного сустава служат подагрический, реактивный, посттравматический, псориатический и ревматоидный артрит.
Артрит голеностопного сустава может развиваться изолированно (моноартрит), но чаще возникает одновременно с воспалением в других суставах (олигоартрит, полиартрит). Поражение голеностопного сустава при артрите может быть односторонним (травма, инфекция), двухсторонним (системная патология) и мигрирующим (подагра).
Симптомы артрита голеностопного сустав
Острый артрит голеностопного сустава развивается внезапно, чаще в ночное время. Резко возникшая болезненность сопровождается быстрым появлением гиперемии и отечности, местным повышением температуры в области мягких тканей сустава, значительным ограничением подвижности стопы, трудностью передвижения. Для гнойного артрита голеностопного сустава характерна общая интоксикация; озноб, лихорадка, слабость, головная боль.
Хроническая форма заболевания развивается постепенно. Гиперемия и отечность голеностопного сустава выражены слабо; отмечаются утренняя скованность и болезненные ощущения при движении, максимальном сгибании и разгибании сустава, при одевании и снятии обуви.
Выделяют несколько стадий развития артрита. На I стадии боли в голеностопе появляются только при движении и прекращаются в покое; скованность и уменьшение подвижности стопы – незначительны. II стадия артрита голеностопного сустава проявляется постоянной выраженной болью, не проходящей в покое, усилением болевой реакции «на погоду», заметным снижением мобильности стопы. На III стадии артрита из-за резкой утраты подвижности голеностопного сустава больной может передвигаться только с помощью палки или костылей. Стопа сильно деформируется, принимает неестественное положение, развивается анкилоз, приводящий к инвалидизации больного.
Клиническая картина артрита голеностопного сустава может варьироваться в зависимости от причины воспаления. Ревматоидный артрит голеностопного сустава характеризуется симметричным поражением с постоянным болевым синдромом, а при вовлечении в воспалительный процесс связочного аппарата сопровождается нестабильностью голеностопа с частыми подвывихами и вывихами. Развитию реактивного артрита голеностопного сустава всегда предшествует перенесенная мочеполовая, кишечная или респираторно-вирусная инфекция. При синдроме Рейтера артрит голеностопного сустава сопровождается поражением глаз (конъюнктивитом), инфекцией мочевыводящих путей (уретритом, простатитом).
Диагностика артрита голеностопного сустава
Диагноз артрита голеностопного сустава основан на данных опроса больного; клинической картине, результатах рентгенографии, УЗИ, КТ и МРТ голеностопных суставов, лабораторных исследований. Рентгенография при артрите голеностопного сустава позволяет обнаружить признаки остеопороза, наличие жидкости или гноя в полости сустава; эрозии, кисты, деструктивные изменения костного вещества, уплощение суставных поверхностей, уменьшение суставной щели, анкилоз. МРТ голеностопного сустава более информативна, т. к. выявляет даже незначительные отклонения от нормы не только костной ткани, но и суставного хряща, связок и мягких тканей.
Из лабораторных методов обследования выполняется общий и биохимический анализ крови и мочи, ИФА, РНГА, исследование ревматоидного фактора, посев крови на стерильность. При необходимости проводится диагностическая пункция с исследованием синовиальной жидкости или артроскопия с биопсией тканей сустава.
Лечение артрита голеностопного сустава
Лечение артрита голеностопного сустава осуществляется ревматологом или травматологом-ортопедом и включает комплексную медикаментозную и немедикаментозную терапию. При артрите голеностопного сустава показан режим с минимальной нагрузкой на стопу: полный покой или иммобилизация с помощью эластичной повязки, при ходьбе – пользование тростью; соблюдение диеты с исключением жирной, соленой, острой, копченой, консервированной пищи.
В рамках фармакотерапии применяются НПВС, анальгетики, глюкокортикостероиды (в виде внутрисуставных инъекций, периартикулярных блокад, системной терапии), антибактериальные препараты широкого спектра действия (при инфекционном генезе), витамины. Рекомендуется ношение ортопедических вставок в обувь («биопротезирование») или специально изготовленной обуви. При артрите голеностопного сустава вне обострения назначаются физиопроцедуры (УФО, лекарственный электрофорез, парафинолечение, грязелечение), массаж, лечебная гимнастика и санаторно-курортное лечение.
При гнойном артрите выполняется артроскопия с дренированием полости голеностопного сустава. При стойком рецидивирующем течении ревматоидного артрита показана артроскопическая синовэктомия. При тяжелых деформирующих формах заболевания требуется проведение артроскопического артродеза голеностопного сустава или эндопротезирования.
Прогноз и профилактика артрита голеностопного сустава
Артрит голеностопного сустава склонен к длительному рецидивирующему течению. Прогноз определяется причиной развития артрита: при реактивной форме он более благоприятный; при ревматоидном и псориатическом поражении, приводящем к тяжелой деформации и потере двигательной активности голеностопного сустава, – более серьезный. Профилактика воспалительно-деструктивного поражения сустава включает коррекцию образа жизни, рациона питания, массы тела; отказ от вредных привычек, посильную двигательную активность, своевременное лечение инфекционных заболеваний и травм.
Артрит стопы: симптомы и лечение
Артрит – патология суставов, связанная с изменением синовиальной жидкости, наличием воспалительного процесса и разрушением суставных компонентов.
Что такое артрит стопы
Артрит стопы – важнейшего элемента опорно-двигательной системы человека – подразумевает искажение анатомических свойств, механики и нарушение функции стопы и ноги в целом.
Воспалительное заболевание суставов стопы имеет крайне негативные последствия, поскольку на стопу ноги возложены природой значимые задачи: обеспечивать вертикальное положение туловища, помогать держать равновесие тела, совершать рессорную и толчковую функции. Кроме того, стопа богата рефлексогенными участками.

Опорно-двигательный аппарат – сложная система, в которой все части взаимосвязаны и влияют друг на друга, из-за чего артрит стопы способен вызвать нарушение деятельности не только всей конечности, но и позвоночника (из-за неправильного перераспределения нагрузки). А позвоночник – это стержень человеческого организма, по которому проходит спинной мозг. Поэтому в дальнейшем, по мере прогрессирования, артрит может затронуть жизненно важные органы всего организма.
Стопу ноги составляет достаточно большое количество маленьких костей, соединенных суставами, формирующими дугу предплюсны и обеспечивающими подвижность стопы. Любой из этих мелких суставов (например, сустав Лисфранка или Шопарово соединение) при неблагоприятных условиях способен воспалиться, причем со временем воспаление при артритах имеет свойство распространяться и захватывать новые зоны, ведя к разрушению тканей, ослаблению подвижности и даже полной обездвиженности, то есть инвалидизации пациента с артритом стопы.
Причин, способных вести к риску артрита стопы множество. Это генетическая склонность, инфекционные агенты (грибки, вирусы, бактерии), обменные нарушения, травматические повреждения стопы, излишняя масса тела, возрастное старение костно-мышечной системы, слишком высокие нагрузки на суставы или малоподвижность, неправильная обувь, вредные привычки, дефицит микроэлементов в питании, стрессы, другие хронические заболевания (например, диабет), индивидуальные особенности организма и строения стоп.
По причине появления обычно выделяется несколько разновидностей артрита стопы: подагрический артрит (вследствие отложения солей мочевой кислоты в тканях), ревматоидный артрит (аутоиммунная атака соединительной ткани), реактивный артрит (инфекционный), травматический артрит (из-за попадания микроорганизмов в травмированные ткани), остеоартрит (остеоартроз, возрастное разрушение гиалинового хряща с присоединением воспаления).

Симптомы артрита стопы

Несмотря на то, что каждый вид артрита стопы характеризуется собственными специфическими признаками, все виды артрита имеют несколько основных общих симптомов: Боль в месте поражения. Пожалуй, главный симптом артрита. Поначалу слабая, на которую большинство не обращают внимания. Затем боли усиливаются до такой степени, что приходится их снимать обезболивающими препаратами. При этом подагрический артрит стопы ноги может сразу давать сильную боль. Как правило, болевые ощущения возникают и в покое, и в движении, но в движении она значительно усиливаются. Настоятельно рекомендуется принимать меры уже при незначительных болях при артрите стопы, чтобы не позволить заболеванию произвести серьезные разрушения суставов ног и всего опорно-двигательного аппарата.
Краснота кожных покровов, локальное повышение температуры и отекание по причине воспаления стопы ноги. Эти симптомы артрита стопы периодически появляются и пропадают. Но их исчезновение говорит не о том, что болезнь прошла, а лишь о том, что наступила ремиссия (временное состояние, когда артрит стопы практически никак себя не проявляет, симптомы «стёртые» или отсутствуют).
Ограничение подвижности, уменьшение двигательной амплитуды в воспаленных суставах при артрите стопы – обязательный симптом. На начальных стадиях артрита стопы скованность в суставе возникает по утрам, сразу после вставания с постели. Стоит человеку несколько минут походить, как тугоподвижность проходит. Это очень важный признак артрита стопы, которым необходимо заняться как можно скорее с помощью квалифицированного специалиста. Дальше будет только хуже: скованность при артрите стоп может сопровождать всё время.
Деформация сустава (опухание, искривление, шишки, узелки, «косточки», костные эрозии, выворачивание пальцев ноги) – симптом запущенных стадий артрита стопы. Походка ухудшается, пальцы ног могут приобретать когтеобразную или молотовидную форму, происходят анкилозы и подвывихи суставов стопы, вальгусные деформации.
Артрит стопы – диагностика

Если вовремя забить тревогу и обратиться в лечебное учреждение, шансы на благополучный исход терапии артрита стопы могут стать несравненно выше. Самолечение артрита недопустимо! Это заболевание слишком серьёзно, чтобы пускать его на самотёк. Врач-ревматолог или ортопед проведет внешний осмотр, опросит пациента о самочувствии, отметит наличие и выраженность объективных симптомов артрита стопы и назначит дальнейшие обследования: анализы в лаборатории и инструментальные методы.
Лабораторный анализ крови при артрите даёт информацию о количестве мочевой кислоты и глюкозы в крови, выявит ревматоидный фактор и иммунологические параметры. В некоторых случаях бывает необходима пункция синовиальной жидкости (суставной смазки) сустава стопы.
Инструментальная диагностика включает рентгенологическое исследование состояния суставов стопы, компьютерную томографию, УЗИ суставов стопы, магнитно-резонансную томографию (МРТ).
Комплексное профессиональное обследование даст яркую картину артрита стопы и позволит доктору подобрать оптимальную схему лечения артрита с использованием современных средств и методов.
Артрит суставов стопы – лечение
Как лечить артрит стопы, должен решать исключительно квалифицированный специалист – ортопед, ревматолог. Терапия артрита стопы должна вестись по назначению и строгим контролем лечащего врача, поскольку это заболевание очень серьёзное и при неграмотном подходе способно вести к обездвиживанию пациента. Лечение рекомендуется комплексное: то есть одного средства для борьбы с артритом суставов стопы явно недостаточно – необходимо применять одновременное несколько препаратов и методов.
Традиционный комплекс лечения артрита стопы состоит из средств, относящихся к различным направлениям: это фармпрепараты, физиотерапия, лечебная физкультура, а на тяжелой стадии – оперативное вмешательство. Данная схема подходит для всех видов артрита стопы, но конкретные лекарства и методы подбираются под каждую разновидность артрита мелких суставов стопы отдельно, с учетом индивидуальных особенностей организма больного человека.
Лекарственная терапия
 Обширный список нестероидных противовоспалительных препаратов (НПВС), применяемых как внутрь, так и наружно для лечения артрита, может помочь снять воспаление, отек и боль в ногах, но даёт вредное побочное действие на ЖКТ, печень, почки.
Обширный список нестероидных противовоспалительных препаратов (НПВС), применяемых как внутрь, так и наружно для лечения артрита, может помочь снять воспаление, отек и боль в ногах, но даёт вредное побочное действие на ЖКТ, печень, почки.
Глюкокортикоидные гормоны при артритах обычно применяются в виде инъекций в случая неэффективности НПВС, ограниченно и под наблюдением врача.
Хондропротекторы – глюкозамин и хондроитин – «строительный материал» для хрящевой ткани, призванный остановить разрушение хряща и произвести частичное восстановление структур сустава при артрите стопы.
Антибиотики – назначаются врачом при наличии инфекции, причем лекарство подбирается индивидуально, в зависимости от характера инфекционного агента.
Цитостатики – выписываются для лечения ревматоидного артрита стопы, и только при чрезвычайной необходимости, так как их действие заключается в угнетении иммунных сил организма.
Параллельно для лечения рекомендуется приём витаминов (С, Д3, группы В), микроэлементов, БАД, общеукрепляющих препаратов.
Физиотерапия
 Физиотерапия предлагает для лечения артрита стопы целый ряд разнообразных процедур, чьё действие основано на естественных физических факторах. Выбор средств производится с учётом вида артрита стопы, степени тяжести болезни, противопоказаний, возрастных и личных особенностей пациента.
Физиотерапия предлагает для лечения артрита стопы целый ряд разнообразных процедур, чьё действие основано на естественных физических факторах. Выбор средств производится с учётом вида артрита стопы, степени тяжести болезни, противопоказаний, возрастных и личных особенностей пациента.
Примите к сведению, что обычно физиотерапевтические методы не назначаются в фазу обострения хронического артрита стопы. Исключение составляют некоторые современные аппараты магнитной импульсной терапии со специальным режимом против воспаления и боли, разработанным непосредственно для борьбы с обострениями артрита суставов стоп.
Магнитотерапия. Улучшает кровоток и обмен веществ в ногах, усвоение лекарств. Устраняет воспаление, отёк, спазм и боль в стопах. Положительно влияет на качество сна, повышает двигательные возможности суставов. Обладает системным действием, влияя на причины артрита, а не только на симптоматику. Уникальность метода в том, что он подходит больным артритом очень пожилого возраста, пациентам с другими заболеваниями, ослабленным больным и даже детям.
Электрофорез. При артрите стоп посредством электрического тока доставляются медикаментозные препараты к месту поражения. Метод расширяет сосуды, расслабляет, обезболивает, обладает противоотёчным действием при артрите области стопы.
Фонофорез гидрокортизона. С помощью звуковой волны вводит лекарственные вещества в нужную зону стопы, увеличивая их усвояемость и эффективность. Способствует восстановлению сустава стопы.
УФО (ультрафиолетовое лечение суставов стопы волнами средней длины). Снижает чувствительность в поражённой области ноги, облегчая болевой синдром. Увеличивает синтез витамина D3, важного для костно-мышечной системы. Активизирует кровообращение и обменные процессы в стопах.
Амплипульстерапия. Способна оказать быстрое обезболивающее действие при лечении артрита мелких суставов ног.
Диадинамотерапия. Воздействие на ткани сустава стопы электрическим током частотой 50-100 Гц с целью обезболивания, усиления кровоснабжения и питания тканей, стимуляции атрофированных мышц.
Грязелечение. Парафинолечение. Глиняные обертывания. Обладают схожими термическими и механическими эффектами, ускоряют кровообращение, обмен веществ, тормозят дегенерацию хряща и других тканей. При артрите стопы полезны также лечебные ванны (например, радоновые).
В качестве ортопедической меры может быть рекомендовано наложение шины из гипса – для фиксации стопы и уменьшении нагрузки на конечность. Пациенту с артритом тогда приходится использовать костыли.
Если лечить артрит стопы ноги правильно, есть надежда остановить развитие заболевания и позволить пациенту чувствовать себя относительно нормально.
Хирургическое лечение
Хирургическая операция (эндопротезирование суставов стоп, артропластика) – крайняя мера, которая подходит в том случае, если при консервативной тактике лечения результаты оставляют желать лучшего. В частности – деформации сустава стопы стали слишком выраженными или один из пальцев стал молоткообразным (тогда может быть произведена резекция пальца ноги).
Дополнительные рекомендации
Помимо лечебных мероприятий пациенту настоятельно предписывается правильное питание (при подагрическом артрите – специальная диета), отказ от вредных привычек, ношение удобной обуви с супинаторами, профессиональный лечебный массаж. В дополнение можно применять проверенные временем народные рецепты: компрессы с камфорным спиртом, горчичным порошком, редькой, яблочным уксусом (вне обострения); ножные ванночки с дубовой корой, морской солью, травами. Перед применением обязательно посоветуйтесь с лечащим врачом и проведите тест на аллергию.
Помните, артрит сустава ноги – опасное заболевание, но не приговор, если подойти к делу грамотно, терпеливо и добросовестно. Со стороны доктора требуется подбор оптимальной системы лечения артрита стопы, а задача пациента – как можно быстрее обратиться в больницу с проблемой в ногах, а затем ответственно выполнять все назначения.
Артрит голеностопного сустава
Голеностоп – это очень загруженный сустав, поражается он достаточно часто, как при травмах, так и при различных заболеваниях. Артрит голеностопного сустава может развиваться по разным причинам, но в итоге при длительном течении и отсутствии адекватной терапии всегда приводит к инвалидности. Из этой статьи вы узнаете о симптомах артрита голеностопа и его лечении.
Общие сведения о заболевании
Артрит голеностопного сустава – это воспалительный процесс, имеющий разное происхождение, симптоматику и характер течения. Заболевание может быть самостоятельным (первичным) или развиваться на фоне уже какого-то существующего процесса (вторичным). По течению артриты делят на острые и хронические. Код МКБ-10 М00 – М99.
Голеностопный сустав – это подвижное соединение, образующееся тремя костными структурами: головками большеберцовой и малоберцовой костей голени и таранной костью стопы. Справа и слева от таранной кости располагаются костные возвышения – лодыжки. Особенность сустава является его устойчивость к внешним воздействиям, в этом он гораздо превосходит коленный сустав. Он имеет хорошее кровоснабжение и иннервацию и защищен связками, прочно удерживающими его в нужном положении.
Артрит голеностопного сустава развивается в любом возрасте. У детей это преимущественно ювенильный идиопатический артрит (ЮИА), у женщин – ревматоидные поражения, у мужчин – реактивный артрит.
Причины
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы –последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу – ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.
Симптомы артрита голеностопного сустава
Несмотря на значительное отличие в течении разных клинических форм болезни, у них имеется и много общих симптомов, по которым можно заподозрить артрит стопы или голеностопа. Стоит обратить на них внимание.
Первые признаки
При остром течении артрита голеностопного сустава возникают сильные боли в голеностопе и стопе, припухлость тканей, покраснение кожи и повышение температуры над местом воспаления. Иногда страдает общее состояние больного: появляется лихорадка, озноб, недомогание. С такими жалобами пациенты сразу же обращаются к врачу. При проведении адекватного лечения воспалительный процесс почти всегда удается вылечить. Если не лечить, то воспаление стихает, переходит в хроническое и постепенно приводит к нарушению функции конечности.
Гораздо сложнее обстоят дела с хроническими артритами стопы и голеностопа. Они начинаются постепенно, незаметно. Больной не всегда обращает внимание на такие «мелочи», как умеренные болевые ощущения в голеностопе и стопе, скованность движений по утрам и не сразу обращается за медицинской помощью. Обычно это происходит гораздо позже, когда появляются более характерные признаки болезни.
Явные симптомы
Со временем симптомы артрита голеностопного сустава приобретают постоянный нарастающий характер. Усиливаются боли, которые часто беспокоят по ночам и утром. Утренняя скованность движений продолжается не менее получаса и этот период нарастает. Отечность в области больных суставов, лодыжек и всей стопы может быть настолько значительной, что нога не вмещается в привычный вид обуви. Появляется хруст в суставах.
Артрит голеностопного сустава может иметь прогрессирующее постоянное или волнообразное течение с обострениями и ремиссиями. Явные симптомы заболевания заставляют пациента обращаться к врачу. Но происходит это уже не на начальной стадии.
Чем опасен артрит голеностопа и стопы
Болезнь опасна тем, что часто протекает незаметно и приводит к полной утрате суставной функции, то есть, человек становится инвалидом. Опасны также и острые гнойные осложнения артрита голеностопного сустава.
Стадии
Выделяют несколько стадий развития болезни. Воспалительный процесс при этом развивается постепенно, переходя в дегенеративно-дистрофический:
- Ранняя – воспаление. Отекает синовиальная оболочка, в суставной полости появляется воспалительный экссудат. Боли умеренные отечность и покраснение отсутствуют или выражены незначительно.
- Явная – воспалительно-пролиферативный процесс. Синовиальная оболочка увеличивается в объеме, на хряще появляются эрозии, в суставной полости разрастаются мягкие грануляции соединительной ткани (процесс пролиферации – разрастания). Усиливается воспалительный процесс. Внешне это проявляется усилением отеков, покраснения и болей.
- Прогрессирующая – мягкий анкилоз. Хрящ разрушается, мягкие грануляции превращаются в плотную соединительную ткань, разрастающуюся в полости сустава. Появляются костные разрастания. Сустав постепенно теряет свою подвижность. Боли, отечность и покраснения продолжают беспокоить постоянно или на фоне обострений.
- Запущенная – полная неподвижность (костный анкилоз). Хрящевой ткани нет, костные разрастания соединяют суставные поверхности голеностопа, что исключает движения в голеностопе и стопе (анкилоз голеностопа). Боли постоянные, развивается артрит стопы с ограничением ее функции.
Возможные осложнения
Если артрит голеностопного сустава не лечить или лечить самостоятельно домашними средствами, то возможно развитие следующих осложнений:
- гнойные процессы – абсцессы, флегмоны, сепсис;
- подвывихи и вывихи голеностопа;
- развитие артрита стопы;
- неподвижность голеностопа и невозможность передвигаться без вспомогательных приспособлений.
Клинические типы артритов голеностопа
Заболевание протекает по-разному в зависимости от вызвавшей его причины. По этому признаку выделяют несколько клинических типов артрита. В области голеностопа чаще всего развиваются: посттравматический (в том числе гнойный), ревматоидный, реактивный, ювенильный идиопатический, псориатический и подагрический артриты.
Посттравматический
Асептический артрит после травмы может протекать незаметно и проходить самостоятельно. Но иногда он осложняется присоединением гнойной инфекции. Об этом свидетельствует резкий подъем температуры тела, озноб, недомогание в сочетании с отеком, покраснением и выраженной болезненностью в области голеностопа. Осложнения: распространение гнойного процесса на окружающие ткани и по кровяному руслу на весь организм.
Иногда посттравматический артрит голеностопного сустава изначально протекает хронически при наличии незначительного, но постоянного травмирующего фактора. Часто это происходит у лиц таких профессий, как танцовщики, грузчики и спортсмены-атлеты. Осложнения: постепенная утрата функции, вывихи.
Ревматоидный (РА)
Воспаление носит аутоиммунный характер. Пусковым фактором обычно является какая-то перенесенная инфекция. Артрит суставов стопы и голеностопа развивается через некоторое время после перенесенного заболевания, переохлаждения или сильного стресса у генетически предрасположенных людей. Распространенное заболевание, болеют чаще женщины среднего возраста.
Характерно постепенное начало с симметричным поражение обоих голеностопов. Самыми первыми проявлениями являются утренняя скованность движений в голеностопе и стопе, небольшая болезненность. Болезнь развивается медленно, но неуклонно прогрессирует. Боли усиливаются, появляются отеки в области пораженного сустава. Покраснение кожи встречается гораздо реже, при остром течении заболевания.
Атрофируются мышцы в районе голеностопа, ослабевают связки, развивается плоскостопие, поражаются мелкие суставчики пальцев ноги, происходит их деформация с отклонением стопы кнаружи. На последней стадии появляются подвывихи голеностопа и суставчиков стопы. Заболевание протекает длительно, хронически, приводит к деформации конечности, утрате ее функции и инвалидности.
Реактивный (РеА)
Эта клиническая форма болезни развивается в течение месяца после перенесенной половой или кишечной инфекции. Болеют чаще мужчины, имеющие наследственную предрасположенность к заболеванию.
РеА начинается остро, с лихорадки, озноба, болезненного отека и покраснения голеностопа. Присоединяются характерные симптомы артрита стопы и околосуставных тканей – энтезиты. Развивается подпяточный бурсит с сильными болями в пятке и ступнях, воспаляется и отекает 1-ый палец стопы. Наступать на ногу невозможно из-за боли. Болезнь может продолжаться от 3 месяцев до года и более. Длительное хроническое течение с нарушением функции нижних конечностей характерна для урогенетального вида РеА.
Одним из подвидов заболевания является болезнь Рейтера, при которой воспалительный процесс развивается одновременно в уретре, голеностопах и конъюнктиве глаз. Болезнь часто протекает хронически.
Подробнее про реактивный артрит читайте в этой статье.
Ювенильный идиопатический (ЮИА)
Развивается ЮИА у детей и подростков до 16 лет. Сюда входят все артриты неуточненного происхождения, а также ревматоидный, реактивный, псориатический и другие хронически протекающие артриты.
Голеностоп и стопа поражаются часто, протекает болезнь, как остро, так и хронически. При этом конечность быстро начинает отставать с росте, появляется деформация мышц, слабость связок, что часто приводит к возникновению вывихов и подвывихов стопы.
Псориатический (ПсА)
Развивается обычно через несколько лет после появления первых кожных симптомов. Но иногда первым проявлением заболевания является воспаление суставов.
Голеностопы при ПсА поражаются часто. Воспаление начинается в одном голеностопе, затем поднимается вверх, как по лестнице, и захватывает колено. Часто одновременно поражаются мелкие дистальные суставчики пальцев рук и ногти. Начало ПсА острое, с высокой температурой, отеком и покраснением тканей над пораженными участками. Течение волнообразное: рецидивы сменяются ремиссиями. Со временем это приводит к нарушению функции голеностопа.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Подагрический
Подагра – это заболевание, связанное с нарушением обмена мочевой кислоты. Во время приступа подагры кристаллы солей откладываются в тканях, вызывая острый воспалительный процесс.
Подагра достаточно часто поражает голеностопы. Приступ развивается остро, внезапно с сильнейших суставных болей, отека и покраснения тканей. Продолжительность приступа – от нескольких часов до нескольких дней и недель. Затем воспаление заканчивается без каких-либо последствий. Но при частом рецидивировании приступов в голеностопе его функция постепенно нарушается с одновременным развитием артрита стопы и нарушением ее функции за счет плоскостопия.
Деформирующий артрозо-артрит
Развивается чаще в пожилом возрасте на фоне перенесенных травм и разрежения суставных поверхностей костей (остеопороза). Может быть также исходом любого вида артрита стопы и голеностопа при его длительном течении.
Развивается постепенно, приводит к разрастанию костных тканей, разрушению и деформации голеностопов, плоскостопию и анкилозу.
Что делать при обострении заболевания
Артрит стопы и голеностопа протекает с болезненными рецидивами. При некоторых клинических формах заболевания обострения бывают очень болезненными. Как помочь себе самостоятельно, уменьшить боль до прихода врача? Это можно сделать так:
- успокоиться, принимая валерьянку или пустырник;
- выпить таблетку любого обезболивающего средства – Анальгина, Диклофенака, Ибупрофена, Найза, Парацетамола и др.; очень быстро наступает обезболивающий эффект после применения ректального суппозитория с Диклофенаком;
- нанести на область голеностопа и стопы обезболивающую мазь (гель, крем), например, Фастум-гель;
- вызвать врача на дом;
- лечь на спину на ровную поверхность и приподнять больную ногу, подложив под голень и пятку подушку;
- спокойно ждать прихода врача.
Диагностика
Чтобы установить правильный диагноз с учетом происхождения заболевания врач сначала расспрашивает пациента о начале и длительности заболевания, его симптомах, заболеваниях близких родственников. Затем проводится тщательный осмотр пациента с выявлением болезненных участков, состояния функции голеностопа и стопы. Подтверждается диагноз лабораторными и инструментальными исследованиями:
- Лабораторные анализы – крови, мочи, суставной жидкости, взятой методом суставной пункции (прокола) или в процессе артроскопии. Выявляются: степень выраженности воспаления, наличие инфекции, нарушения обмена веществ и гормонального фона, аутоиммунные процессы.
- Инструментальные исследования:
- УЗИ – увеличение в объеме синовиальной оболочки, наличие большого объема экссудата;
- рентгенография голеностопа и стопы – костные изменения: сужение суставной щели, костные разрастания, деформации;
- МРТ и КТ – наиболее информативные исследования, выявляют любые изменения;
- артроскопия – исследование внутренней суставной поверхности с помощью оптической аппаратуры (артроскопа).
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб – Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах – когда стоит беспокоиться


