Разрыва связок голеностопного сустава: массаж
Автор статьи
- Какие связки голеностопа разрываются?
- Что делать при растяжении связок?
- Как делать массаж связок коленного сустава?
- Нужна ли диагностика?
- Эффективность массажа
- Массаж при застарелых травмах
- Массаж после разрыва связок голеностопа
- Массаж при растяжении связок коленного сустава
В восстановлении поврежденного связочного аппарата голеностопного сустава применяется множество различных методов. Это хирургические операции, клеточная терапия, иммобилизация конечности. Важнейшую роль играет процесс реабилитации после травмы или операции. Для восстановления пациента после разрыва связок голеностопного сустава массаж используется наряду с лечебной физкультурой и физиотерапевтическими мероприятиями.
Какие связки голеностопа разрываются?
В результате травмы голеностопа порваться могут связки:
дистального межберцового синдесмоза;
Чаще всего страдают латеральные связка – две трети всех случаев. Они травмируются в результате избыточного поворота голени внутрь в сочетании с её подошвенным сгибанием. Наиболее подвержена травматизации передняя межберцовая связка. Разрыв может быть разным по степени тяжести:
массаж
1 степень. Разрывается только небольшая часть волокон. В быту этот вид травмы именуют растяжением. Массаж при растяжении связок голеностопного сустава может использоваться в качестве одного из основных методов лечения, так как хирургическое вмешательство в подобных ситуациях не требуется.
2 степень. Разрывается большая часть волокон. При этом разрыв остается неполным. Связка сохраняет свою функцию.
3 степень. Происходит полный разрыв связки. Функция голеностопного сустава резко нарушена.
Что делать при растяжении связок?
Если связки не разорваны полностью, то достаточно консервативных мероприятий для восстановления. Чаще всего имеет место небольшое растяжение. Оно проявляется болью, припухлостью сустава. Для восстановления нужно сделать следующее:
1. Приложите к месту повреждения холод. Он полезен в первые сутки после травмы, и особенно в первые часы, так как помогает уменьшить отек и боль.
2. Ходите. Щадить больную ногу нужно. Пиковых нагрузок давать не стоит. Но минимальные нагрузки необходимы для полноценного восстановления. Небольшие нагрузки улучшают кровообращение, обеспечивают отток лимфы и венозной крови. Это не только уменьшает боль и обеспечивает полноценную регенерацию тканей, но и уменьшает количество медиаторов воспаления в очаге поражения.
3. Получайте массаж голеностопа после растяжения. Лучше, чтобы его делал профессионал. Если это невозможно, делайте сами или попросите родственников. Плохой массаж всё же лучше, чем никакого.
Как делать массаж связок коленного сустава?
На начальном этапе массажа нужно обеспечить приток крови к поврежденной области. Для этого следует делать растирания.
массаж связок коленного сустава
Человек занимает положение сидя. Нога вытянута, лежит на возвышении. Например, пациент может сидеть на стуле или диване, а стопа поставлена на низкий табурет. Другой вариант: положение лежа, с подложенным под колено валиком.
Массажист разминает голеностопный сустав. Он осуществляет движения вдоль передней поверхности стопы и дистальной части голени. Этот прием называется растиранием. При этом травмированное место стоит обходить стороной. На него нельзя оказывать непосредственного давления, так как это приведет к болевым ощущениям.
Если человек делает себе массаж самостоятельно, определить для него проблемное место не составит труда. Оно отличается тем, что болит. Если же массаж делается другому человеку, стоит не только руководствоваться ощущениями пациента и спрашивать о них, но также обращать внимание на внешний вид голеностопного сустава. В местах поврежденных связок часто можно увидеть гематому. Если её нет, практически всегда присутствует отёк.
При выполнении поглаживаний:
массажист держит кисть расслабленной;
у него четыре пальца сомкнуты, а большой максимально отведен;
массируемые зоны охватываются ладонью максимально широко.
Через три минуты приступают к более активному массажному воздействию. При этом оно не должно быть чрезмерным. Если пациент жалуется на болевые ощущения, стоит обратить внимание как на силу воздействия, а так и на область приложения этой силы. Основные приемы, которые использует массажист:
Выжимание ребром ладони. Кисть ставится ребром на массируемый участок кожи. Пальцы находятся в расслабленном и полусогнутом состоянии. Кисть ставят поперек конечности. Выжимание делают с усилием, но движения медленные.
Растирание «щипцами». Четыре пальца ставят на массируемый участок. Они собраны в пучок. Большой палец находится с другой стороны ноги. Подушечками пальцев массажист делает растирание массируемой области.
Разминание подушечками пальцев. То же самое, что «щипцами». Только палец не упирается в ногу. Четыре пальца, собранные в пучок, осуществляют круговые движения. Они давят на мышцу, смещая её в сторону по время выполнения движений.
Разминание фалангами пальцев. Кисть массажиста сжата в кулак. Врач массирует мышцу, придавливая её к кости. Постепенно он двигается. В качестве точки опоры, относительно которой осуществляется поступательное движение, используется большой палец. Он помогает фиксировать кисть.
Затем снова делают поглаживание. Оно завершает любой сеанс массажа.
Процедуру можно делать после предварительного охлаждения проблемной области. Массаж выполняют два раза в день. В первые дни после получения травмы продолжительность сеанса не превышает 4-7 минут. В дальнейшем его увеличивают до 10-12 минут.
Нужна ли диагностика?
Приступать к массажу сразу не стоит. При травмах голеностопа, если нога опухла и болит, если появилась гематома, и особенно в ситуациях, когда пациент не может наступить на ногу или сустав стал нестабильным, нужна диагностика. Следует обратиться к врачу и как минимум сделать УЗИ сустава или рентген (а ещё лучше МРТ), чтобы понять:
частично разорвана связка или полностью;
есть ли сопутствующие воспалительные изменения соседних связок;
нет ли внутрисуставных переломов костей.
По итогам обследования врач сделает вывод о предпочтительном методе лечения. Возможно, вам нужна операция или иммобилизация конечности гипсовой повязкой. В такой ситуации проблему нельзя решить одним только массажем. Хотя он может быть использован позже – в период реабилитации.
Эффективность массажа
Массаж хорошо тем, что обеспечивает хорошие результаты практически при любых травмах или заболеваниях. Его используют при разрывах связок, вывихах, переломах лодыжки (на этапе восстановления), ушибах и любых других состояниях. Если проводится воздействие на колено или голеностоп, человеку даже не обязательно прибегать к помощи посторонних лиц. Он может делать самомассаж, и при наличии достаточных навыков и умений, такое воздействие окажется эффективным.
Но и переоценивать роль массажа в лечении и восстановлении пациента тоже не стоит. Эта процедура не поможет:
срастить полностью разорванные связки, если они требуют хирургической реконструкции;
заставить переломанные кости занять правильное положение для полноценного сращивания;
восстановить функцию конечности после застарелых травм связочного аппарата.
Выдающихся результатов применения массажа ждать не стоит. Это один из вариантов симптоматической терапии, если он используется в острый период травмы, а также один из многих эффективных методов восстановления в реабилитационный период (в том числе после проведения хирургического вмешательства или снятия гипсовой повязки).
Основные эффекты, которые можно получить от массажа:
масаж
нормализация трофики тканей, что может ускорить регенераторные процессы;
отток лимфы и венозной крови – снимает отек;
уменьшение количества медиаторов воспаления в зоне повреждения облегчает большинство симптомов;
нормализуется тонус мышц;
при длительном использовании быстрее восстанавливается функция сустава.
При этом массаж не оказывает влияния на исход травмы. Легкие повреждения, при которых происходит самовосстановление пациента, проходят сами, независимо от того, массируют вам мышцы или нет. Если же имеют место серьезные повреждения внутрисуставных структур, то один только массаж проблему не решит. Требуются дополнительные методы лечения, в том числе хирургические.
Массаж при застарелых травмах
До 50% пациентов, которые получили травмы голеностопного сустава, не обращаются к врачу, либо после обращения не получают адекватного лечения. С этим связана высокая частота неудовлетворительных исходов. Остаточные явления отмечаются у 30% пациентов в отдаленном периоде после повреждения голеностопа. В частности, это может быть хроническая нестабильность голеностопа.
При застарелых травмах одним только массажем вряд ли удастся обойтись. Если развилась нестабильность сустава, то в первые два месяца её в некоторых ситуациях можно лечить с применением аппаратов внешней фиксации. При повреждениях большей давности приходится прибегать к хирургическим операциям. Все они делятся на 3 группы:
Массаж
пластика разорванной связки местными тканями;
восстановление её аллотрансплантатами (консервированными донорскими тканями);
пластика синтетическими протезами.
Если с момента травмы прошло много времени, но нога болит, опухает или подворачивается при нагрузках, стоит показаться врачу. Возможно, имеет место полный разрыв связок, который не был диагностирован и вылечен. Если же диагностика покажет, что восстановление может осуществляться консервативными методами, применяется массаж наряду с другими процедурами: лечебной физкультурой, физиотерапией, озонотерапией и прочими методиками, позволяющими снять боль и улучшить кровообращение.
Массаж после разрыва связок голеностопа
Тяжелые травмы голеностопа требуют хирургического вмешательства или длительной иммобилизации гипсовой повязкой. Массаж не применяется в острый период. Но он используется в восстановительном периоде для ускорения реабилитации пациента и уменьшения симптомов.
Операции выполняются разные, в зависимости от особенностей травмы. После некоторых требуется иммобилизация. Многие реконструктивные хирургические вмешательства на связках не предполагают последующего наложения гипса. Поэтому уже с первых дней больным разрешают нагружать конечность, заниматься физкультурой. В первые две-три недели её нагружают минимально, при ходьбе с костылями. В дальнейшем в качестве опоры применяется трость.
Массаж может выполняться с первых дней после операции. Но массируют не сам сустав, а мягкие ткани рядом. В отдаленном периоде реабилитации массаж применяется с целью восстановления объема движений в голеностопном суставе.
Массаж при растяжении связок коленного сустава
Массаж применяется с целью уменьшения боли в колене, улучшения кровообращения и оттока лимфы. Он помогает быстрее восстановить функцию сустава.
Массаж при растяжении связок коленного сустава
Массаж начинают не раньше, чем через сутки после получения травмы. До этого времени рекомендуется полный функциональный покой. К колену можно прикладывать холод, чтобы уменьшить отечность и снизить болевые ощущения.
Начиная со вторых суток, можно проводить тепловые процедуры. Они сочетаются с массажем конечности. Выполнять его нужно таким образом, чтобы пациент не ощущал боли.
При растяжении связок колена массировать нужно бедро. Вначале массаж делают 1-2 раза в день, по 5-10 минут. Из них 2-3 минуты занимает подготовительный этап: поглаживание кожи бедра, разминание и растирание. Постепенно продолжительность каждого сеанса наращивается и достигает 15 минут.
После окончания острого периода травмы, если прикосновения к колену перестали быть болезненными, можно массировать непосредственно поврежденный сустав. Массажные движения осуществляются по боковых его поверхностях, реже – сзади ноги. Если массируют колено, то в это время пациент лежит, а под колено подкладывают валик. Преобладающие движения: прямолинейное и кругообразное растирание четырьмя пальцами и основанием ладони.
Если массируют заднюю поверхность колена, человек ложится на живот. Он сгибает ногу под углом 45 градусов. В основном используют круговое поглаживание и растирание. Стоит помнить, что в подколенной ямке проходят крупные нервы и сосуды. Поэтому движения в этой области не должны быть слишком интенсивными.
Массаж – хороший, простой и недорогой метод, помогающий уменьшить симптомы травмы голеностопа или других суставов нижней конечности. Он применяется уже на вторые сутки после повреждения. При помощи массажа человек лучше себя чувствует и быстрее восстанавливается. Но эта методика в большинстве случаев не может применяться без других лечебных мероприятий. Дополнительно используют лечебную физкультуру, физиотерапию и медицинские препараты, снимающие боль и отек. В некоторых ситуациях требуется длительная иммобилизация конечности гипсовой повязкой. Может возникнуть и потребность в хирургическом лечении. В таких случаях ограничиваться одним только массажем нельзя. При каждой травме стоит обращаться к врачу, проходит диагностику и получать полноценное лечение, при котором массаж может быть одним из элементов восстановления сустава после повреждения.
Разрыв связок голеностопа

Растяжение, разрыв связок голеностопа – частые бытовые травмы. Достаточно неловко оступиться, подвернуть ногу, чтобы пронзительная боль сковала и не дала сделать ни шагу. После разрыва связок голеностопа лечение и реабилитация, порой, затягиваются на год и больше. “Доктор Ост” готов предложить новейшие технологии лечения, которые способны заменить операцию и ускорить восстановление связок!
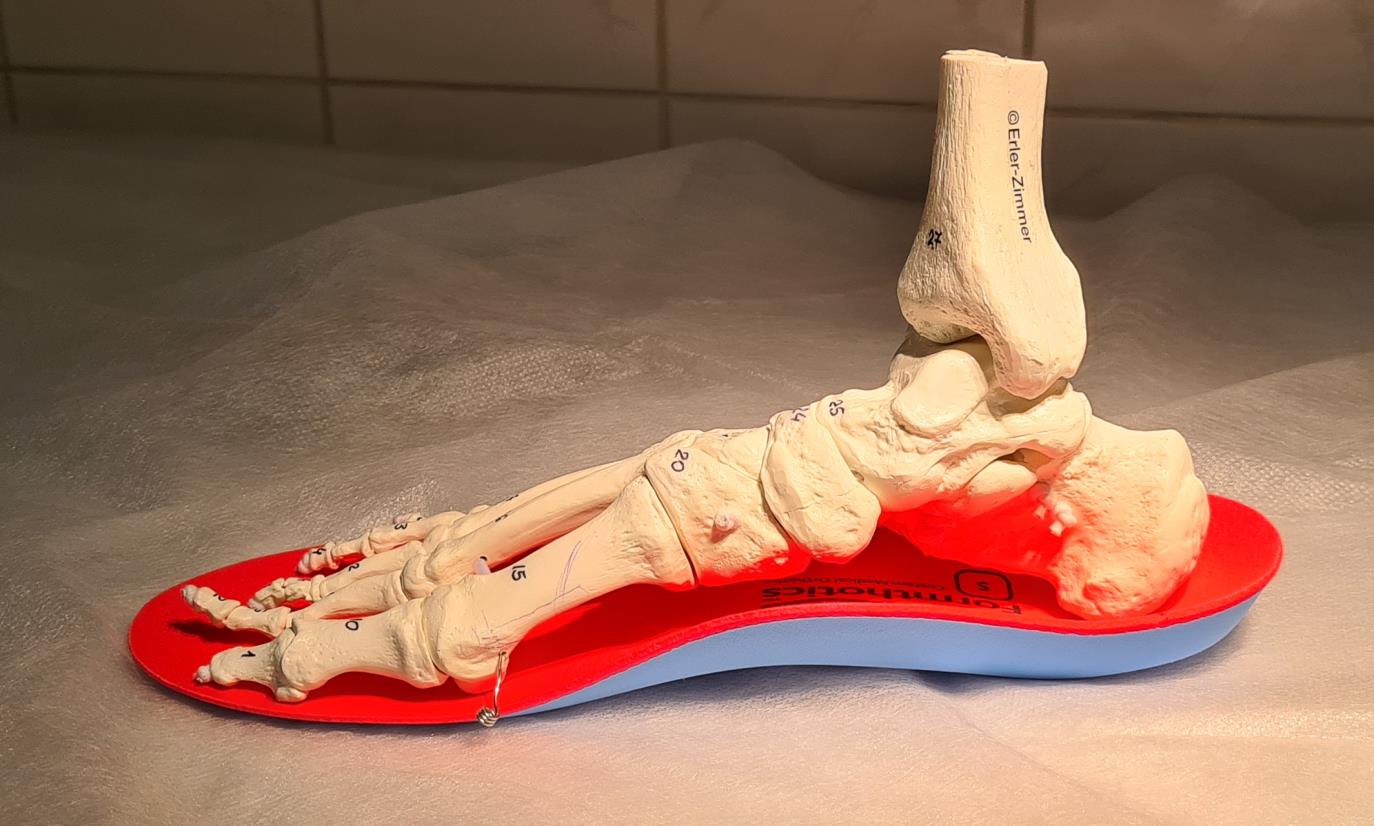
Голеностоп – устойчивая и гибкая система, благодаря которой мы чувствуем опору, можем стоять и ходить. Объём движений обеспечивает сложная структура связок, мышц и суставов. Голень и стопа соединены тремя крупными костями и тремя группами связок: наружной, внутренней и межкостной. Но чем сложнее система, тем легче её повредить. Больше половины случаев повреждения голеностопа – разрыв связок на ноге с наружной стороны. Благодаря этим сухожилиям мы можем сгибать стопу вниз и поворачивать внутрь. Реже повреждаются внутренние связки, ещё реже – межкостные.
РАЗРЫВ СВЯЗОК ГОЛЕНОСТОПА: КТО В ГРУППЕ РИСКА?
Подвернуть ногу может человек в любом возрасте. Иногда это случается буквально «на ровном месте»: шёл, споткнулся – и готово: приступ боли после разрыва связок голеностопа и невозможность наступить на ногу. Но есть те, у кого риск получить травму выше:
- Спортсмены атлеты.
- Любители горнолыжных курортов, роликов, коньков и тд.
- Садоводы, вооружённые лопатами: перекапывая землю по весне, они дают резкую непривычную нагрузку на голеностоп.
- Пациенты с аномалиями развития стопы: косолапостью, плоскостопием и тд.
- Пациенты с патологиями опорно-двигательного аппарата: сколиозы, нарушение осанки и походки.
- Лица с лишним весом.
- Те, у кого присутствуют врождённые заболевания, при которых соединительная ткань особенно эластичная (синдром Марфана, синдром Элерса-Данлоса и др).
 КАК ВЫГЛЯДИТ РАЗРЫВ СВЯЗОК ГОЛЕНОСТОПА
КАК ВЫГЛЯДИТ РАЗРЫВ СВЯЗОК ГОЛЕНОСТОПА
КАК ЛЕЧИТЬ РАЗРЫВ СВЯЗОК ГОЛЕНОСТОПА
Общие правила лечения разрыва связок голеностопа, независимо от степени:
- Щадящий режим и покой.
- Фиксация. Гипс при разрыве связок голеностопа обязателен, если повреждение обширно. Это дешевый повсеместно распространенный материал.
Ортезирование – это более современный и удобный способ создать благоприятные условия для срастания при разрыве связок голеностопа. В легких случаях достаточно тейпирования специальными лентами. Снять отёк и наладить кровообращение, а значит – ускорить заживление тканей помогают современные аппаратные методики. В МЦ «Доктор Ост» проводятся процедуры, после которых состояние пациента после травмы улучшается заметно быстрее. Восстановление после разрыва связок голеностопа 1 и 2 степени занимает до 3 недель.
КАК ЗАЖИВАЕТ РАЗРЫВ СВЯЗОК ГОЛЕНОСТОПА 3 СТЕПЕНИ
Если боль очень сильная и травма серьезна, может понадобиться пункция для удаления скопившейся в суставе жидкости, медикаментозное обезболивание. Срастание связок при полном их разрыве проходит при полном обездвиживании конечности. Занимает процесс выздоровления от 5-6 недель. Купировать острую боль можно без анальгетиков, а добиться скорейшего срастания – без хирургических нитей. На помощь приходят современные клеточные технологии: SVF и PRP -терапия. Они стимулируют синтез новых клеток в поврежденных тканях, способствуя самостоятельному срастанию.
РЕАБИЛИТАЦИЯ ПОСЛЕ РАЗРЫВА СВЯЗОК ГОЛЕНОСТОПА
Один из важнейших этапов восстановления после травмы – грамотно составленная реабилитация. Разрыв связок голеностопа – неприятное событие, и относиться к нему надо с такой же ответственностью, как к перелому.
Физиотерапия в МЦ «Доктор Ост» помогает восстановить подвижность конечности. Важно позаботиться. чтоб эластичность связки после разрыва была на уровне. Помогает в этом УВТ.
А занятия с реабилитологами помогут включить в работу все группы мышц голеностопа.
Лечением разрыва связок в “Доктор Ост” занимается травматолог. Стоимость консультации специалиста ищите в разделе “Консультативный приём” нашего прайса. Следите за акциями, не упустите выгодную цену!
В МЦ “Доктор Ост” доступно лечение по полисам ОМС, ДМС и в беспроцентную рассрочку. Действуют программы лояльности для льготных категорий пациентов. Также предусмотрены скидки на МРТ-исследования в филиалах Челябинска, Казани, Новосибирска, Красноярска, Тюмени, Екатеринбурга, Н. Новгорода и Краснодара.
Следите за действующими акциями на сеансы лечения. Записывайтесь на прием в Доктор Ост прямо сейчас!

Приведенные на сайте обзоры не являются заменой профессионального совета врача и не должны служить руководством к самодиагностике или самолечению.
Разрыв связок голеностопа: лечение
Нижние конечности человека подвергаются частым механическим воздействиям, поэтому не удивительно, что на травмы связок голеностопа жалуются многие пациенты. До 12% случаев повреждений данного сустава приходится на надрывы и растяжения связок. Особенно эта проблема актуальна для спортсменов, но не менее часто в травмпункты обращаются люди с повреждениями после падений на скользкой плоскости. Клинические проявления индивидуальны, их интенсивность обусловливается тяжестью травмы и присутствием сопровождающих нарушений. Пациенты жалуются на боль, скованность в движении конечностью, появление отеков. Терапевтическое воздействие предполагает физиотерапию, иммобилизацию ноги, массажные процедуры, назначение обезболивающих и противовоспалительных средств.
Клиника суставов и позвоночника АртроМедЦентр уже много лет занимается лечением спортивных травм различного вида. Специалисты Центра предлагают эффективное лечение поврежденных тканей — MBST-терапию.

Лечение повреждения связок голеностопного сустава в АртроМедЦентре — это:
- Квалифицированная медицинская помощь от уникальных специалистов;
- Инновационное эффективное лечение без оперативного вмешательства;
- Отсутствие боли, инъекций и побочных действий;
- Использование оригинального немецкого оборудования;
- Долгосрочный эффект от проведенной терапии;
- Устранение причин заболевания, а не симптомов;
- Отсутствие необходимости в стационарном лечении;
- 100% регенерация после прохождения курса.
Избавьте себя от боли уже сегодня!
Обратная связь
Принципы лечения повреждения связок голеностопного сустава
Определить повреждение связок голеностопа и установить диагноз растяжения или разрыва можно только после обследования у ортопеда. В этих целях проводится визуальный осмотр, пальпация зоны, изучение рентгеновского снимка, а при необходимости и МРТ. Лечение повреждения связок голеностопного сустава может проводиться амбулаторно или в стационаре. Как правило, применяются методы суставной иммобилизации или хирургическое восстановление.
Связочные деформации легкой стадии требуют стабилизации состояния при помощи специальных бинтов. Положение волокон фиксируют посредством тугой повязки. Врачи могут назначить средства противовоспалительного действия, а также медикаменты для стимулирования кровотока в области ноги.
Лечение повреждения связок голеностопного сустава при травмах средней степени тяжести производится, как правило, комплексно с назначением обезболивающих препаратов, посредством наложения повязки для обеспечения прочности крепления волокон между собой. В течение первого периода требуется покой, а переходить к лечебной гимнастике на индивидуальной основе можно только через 14 дней после травмы.
Стандартный терапевтический процесс требует применения бандажа или повязки из гипса, а также восстановительных процедур. В результате за 8-9 недель можно добиться полной стабилизации голеностопного сустава. Если консервативное лечение повреждения связок голеностопного сустава не оказывается достаточно эффективным, то назначается хирургическое вмешательство, например, проводятся инвазивные реконструктивные операции. При полном разрыве связок, когда проводилась операция, срок реабилитации длится несколько месяцев.
Консервативные методики лечения довольно действенны, однако делают процесс выздоровления и восстановления довольно длительным. Специалисты АртроМедЦентра предлагают инновационную методику лечения растяжений с помощью применения MBST-терапии.
Лечение разрыва связок голеностопного сустава с помощью MBST-терапии
MBST — это терапевтический магнитный резонанс, который применяется в клинической практике в режиме нескольких программ. Программы предназначены для восстановления хрящей позвоночника, бедер, коленей, плеч, стоп и кистей. MBST-терапия — эффективное лечение надрыва связок голеностопного сустава, а также других спортивных травм и патологий опорно-двигательного аппарата.
Принцип действия этого лечебного метода основан на том, что обмен веществ в тканях регулируется электрическими и магнитными полями. И если в здоровом органе или системе процессы регенерации, то есть обновления, протекают самостоятельно, то при нарушении функций им требуется импульсное воздействие со стороны. В MBST-терапии в качестве такого импульса используется магнитно-резонансное воздействие, которое направляет в пораженные недугом ткани сигналы, воспроизводящие сигналы здоровой системы организма. Нормализованный метаболизм позволяет возобновить процесс регенерации в клетках хрящевой, костной тканях, в сухожилиях и т. д. Это позволяет устранить причину нарушений деятельности опорно-двигательного аппарата, а не только избавить пациента от неприятных симптомов болезни.
Лечение надрыва связок голеностопного сустава в АртроМедЦентре
Курс лечения составляет 7 или 10 процедур по 1 часу в день. Пациент в это время лежит на аппарате и без ощущения дискомфорта «принимает» поступающую энергию.
Существуют специальные программы длительностью в 3 дня, которые применяются у спортсменов после напряженных соревнований и тренировок, у людей с высоким риском развития остеоартроза, а также для предотвращения повреждения хрящевой ткани при ревматоидном артрите, а также анкилозирующем артрите. Терапия методом магнитного резонанса для лечения использует энергию, которая производится нашими собственными атомами водорода. В каком-то роде происходит лечение спортивных травм биоэнергией, а следовательно, ее использование не связано с последствиями для организма и риском развития осложнений. Процедуру можно без ограничений проводить повторно.
Особенности повреждения связок голеностопа
Данный процесс с анатомо-физиологической точки зрения рассматривается как деформационное изменение или повреждение пучков соединительной ткани фиброзного типа. Именно эта ткань обеспечивает удержание суставного сочленения. Природа травм определяется двигательными и спортивными перегрузками, непреднамеренным перекосом стопы на плоскости.
Проявляются повреждения и как результат чрезмерной массы тела, использования неудобной обуви. Подавляющее большинство травм приходится на наружные связочные волокна, а вот внутренние коллагеновые полосы более прочные по структуре и в меньшей степени подвергаются повреждению.
Благодаря связкам создается основа для устойчивости положения голеностопного сустава и для выполнения им двигательных функций. В результате насильственного изменения состояния сустава возникают такие растяжения пучков связок:
- Повреждение 1-й степени – это легкие травмы, когда волокна оказываются в растянутом состоянии, боль ощущается, однако ее интенсивность незначительна, не нарушает двигательную активность. При этом изменения цвета и объемности тканей не наблюдается.
- Повреждение 2-й степени. Травмы средней тяжести сопровождаются частичным разрывом некоторых волокон, что приводит к формированию отека, появлению синюшности на участке. Пациент жалуется на сильные боли.
- Травмы 3-й степени. Это тяжелые нарушения целостности связок, когда происходит их полный разрыв, что исключает возможность самостоятельного передвижения. Формируются гематомы в зоне поражения, боль носит острый характер.
В случае растяжения связок повышаются риски последующих осложнений и травматизма ног. У человека возникают проблемы с устойчивостью при хождении, присутствует скованность в движениях. Именно поэтому требуется своевременная медицинская помощь и адекватное лечение повреждения связок голеностопного сустава.
Симптоматика
Проявления повреждений зависят от тяжести проблемы. При травме 1-й степени боли обычно слабые, ощущаются они во время движения или в случае прощупывания связки и самого сустава. Отек и припухлость возможны, но они слабо выражены и проявляются в зоне крепления связок. Несмотря на слабую боль, функциональность сустава не изменяется, человек может передвигаться самостоятельно
При частичном разрыве связки, характерном для 2-й стадии недуга, отечность уже существенна. Она охватывает передние и наружные области стопы. Во время пальпации болевые ощущения значительны, они в большей степени беспокоят в точке надрыва. Пациент жалуется на сложности в передвижении, поскольку боль будет усиливаться. Характерной особенностью первых двух стадий является сложность обнаружения отклонения на рентгене.
Боли, сопровождающие травмы 3-й стадии, уже настолько серьезные, что человек не может встать на больную конечность. Отечность и припухлость видны отчетливо, наблюдаются серьезные признаки кровоизлияний. Они быстро распространяются по стопе, переходят на зону подошвы. Если происходит полный связочный разрыв, то есть вероятность отрыва кусочка кости в месте крепления. Это отчетливо определяется на рентгене.
Оказание первой помощи
Квалифицированная помощь непосредственно после травмы минимизирует осложнения, не допустит переход воспалительного процесса в область стопы, лодыжки или колена. До посещения травмпункта необходимо:
- Зафиксировать голеностопный сустав. Для этого снимают обувь и обездвиживают поврежденный участок конечности при помощи фиксирующей повязки. Используют эластичный бинт или длинный отрез ткани высокой прочности. Наложение повязки производится плавными восьмерками и не слишком тугим узловым креплением.
- Создание комфортной позы – ногу приподнимают и кладут на подушку, валик. Это необходимо для ограничения распространения отечности. Приподнимание конечности во время лечения повреждения связок голеностопного сустава позволит ускорить процесс заживления.
- Последовательное охлаждение больной зоны сустава. Сразу же после получения травмы мази с охлаждающим эффектом обычно не применяют. Более действенным подходом будет применение кусочков льда. Их кладут в пакетик, который герметично закрывается, после чего оборачивают отрезом ткани. Последнее особо важно для недопущения обморожений. Вместо льда можно взять замороженное мясо или рыбу, емкость с овощной заморозкой. Такие компрессы держат на конечности не более 10-15 мин., после чего следует сделать перерыв на 20-25 мин. и повторить манипуляцию.
Что запрещено делать при травме
Важно не только придерживаться предписаний врача, но и соблюдать меры предосторожности. Специалисты запрещают:
- Делать компрессы с водкой или спиртом, поскольку этанол после прохождения в ткани провоцирует активную свертываемость крови.
- Не снимать на ночь бандаж. Его обязательно следует убирать перед сном, чтобы активизировать кровоток и восстановительные процессы.
- Пользоваться сухим или влажным теплом в первые дни после повреждения. Лечиться ванночками, грелками или компрессами нецелесообразно в этот период.
- Проводить массажные процедуры самостоятельно. Этот метод разрешается только после устранения симптомов повреждения, когда начался период реабилитации.
- Нагружать конечность. Лечение повреждения связок голеностопного сустава требует соблюдение покоя без нагрузок и передвижений.
Реабилитация после разрыва связок суставов
После разрыва связок голеностопного, коленного и плечевого сустава при неадекватном лечении пациента могут беспокоить боли, нестабильность сустава, нарушение функции конечности. Для их профилактики реабилитологи Юсуповской больницы составляют каждому пациенту индивидуальную программу. Она включает режим, фиксацию сустава, физиотерапевтические процедуры, лечебную гимнастику, тейпирование при разрыве связок коленного, плечевого и голеностопного сустава.
Клиника реабилитации оснащена современными механическими и компьютеризированными тренажёрами ведущих фирм мира. Кандидаты и доктора медицинских наук широко используют авторские методики восстановительной терапии. Комплексная реабилитация позволяет уменьшить последствия разрыва связок голеностопного сустава, нормализовать опорно-двигательную функцию нижней конечности при повреждении связочного аппарата коленного сустава, восстановить работоспособность после травмы плеча.

Реабилитация при травме плеча
Если у пациентов происходит разрыв связок плечевого сустава, реабилитация необходима как при консервативном лечении травмы, так и после операции. После постановки диагноза травматологи начинают лечение, которое может складываться из многих компонентов:
- криотерапии – применяют холодные компрессы, пузырь со льдом в течение первых суток после разрыва связок для сужения сосудов;
- отдых – рекомендуют пациентам избегать нагрузки на плечевой сустав, чтобы уменьшить боль и воспаление, для обеспечения фиксации на несколько недель накладывают шину;
- применения нестероидных противовоспалительных препаратов для снятия болей при разрывах связок (ибупрофена, напроксена, кеторолака виде таблеток и наружных средств).
Хирургическая операция выполняется спортсменам, так как в таком случае требуется полное восстановление мышечной силы и подвижности в плече, при неэффективности консервативных методов лечения, продолжающихся болях и повторных разрывах. Целью операции является восстановление целостности разорванной связки посредством чрескостного шва. При выборе метода проведения процедуры ортопеды отдают предпочтение артроскопических операций, при которых доступ к суставу обеспечивается посредством двух небольших разрезов.
Врачи могут вводить в межкостное пространство различные синтетические материалы для обеспечения гладкого скольжения между тканями. При этом значительно уменьшается болевой синдром. При выраженных болях проводят инъекции местных анестетиков (новокаин) и гормональных препаратов (гидрокортизон) в область сустава. Если у пациента имеет место разрыв связок плечевого сустава, лечение после операции проводится в клинике реабилитации Юсуповской больницы.
Занятия лечебной физкультурой старший инструктор-методист ЛФК проводит в процессе реабилитации для восполнения мышечной силы, подвижности конечности в плечевом суставе. Такие упражнения необходимо выполнять регулярно в течение нескольких месяцев. Процесс восстановления ускоряют физиотерапевтические процедуры. Процесс восстановления связок плечевого сустава в клинике реабилитации Юсуповской больницы занимает 2-3 месяца.
Реабилитация после разрыва связок колена
Реабилитация после разрыва связок коленного сустава начинается с момента поступления пациента в стационар. Правильно подобранная схема лечения позволит восстановить функциональность сустава как можно раньше. Если у пациента выявлен полный разрыв связки с нестабильностью коленного сустава, с другими повреждениями в суставе или окружающих тканях травматолог назначает операцию. В остальных случаях она не потребуется.
Пациенту назначаются анальгетики внутримышечно (кеторолак) или для приёма внутрь. Используют мази, кремы и гели с обезболивающим компонентом. На колено накладывают холодные компрессы или проводят криотерапию. Проводят фиксацию нижней конечности шиной или прописывают ношение ортеза. Нагружать нижнюю конечность нельзя.
Если во время травмы повреждается сосуд, в полости коленного сустава может скопиться кровь. Для её удаления травматолог под местной анестезией в колено вводит сбоку иглу и удаляет всю скопившуюся жидкость. При необходимости вводит в сустав растворы лекарственных препаратов. Пациенты используют мазь для восстановления разрыва связок стопы.
Лечение пациентов с разрывом связок коленного сустава дополняют современные физиотерапевтические процедуры:
- ультразвуковая терапия;
- магнитотерапия;
- криотерапия;
- ультразвук;
- УВЧ-терапия.
Старший инструктор-методист ЛФК Юсуповской больницы проводит индивидуальные занятия лечебной физкультурой. На первом этапе реабилитации (в течение 1-7 дней после травмы) все упражнения пациенты делают обеими ногами, по 3-4 раза в день, по 10 подходов каждое. Не следует заниматься, превозмогая боль. Пациентам предлагают следующий комплекс упражнений для реабилитации после разрыва крестообразной связки:
- сгибание и разгибание ноги в коленном суставе (реабилитация после надрыва связок коленного сустава предполагает выполнение упражнений с небольшим сопротивлением, но торопиться с усложнением упражнений нельзя);
- статическое напряжение мышц на передней поверхности бедра (квадрицепса) для стимуляции кровообращения и повышения тонуса;
- качание стопой вперёд и назад, в стороны – помогает сохранить силу мышц голени, стимулирует кровообращение;
- ходьба без полной опоры на повреждённую ногу с использованием костылей, трости или ортеза.
Второй этап реабилитации после разрыва связок коленного сустава продолжается до пятнадцатого дня после травмы. Пациент под контролем инструктора по лечебной физкультуре продолжает выполнять упражнения лечебной гимнастики первого этапа. К ней добавляют несколько упражнений для тренировки мышц нижних конечностей и подготовки к самостоятельной ходьбе без ортеза и костылей:
- полуприседания – выполняются у стены, колени не должны выходить за стопу, поясница остаётся прямой;
- подъём на носочки;
- ходьба на месте.
Третий этап реабилитации продолжается до 1 месяца после травмы. Пациент выполняет все предыдущие упражнения. К ним добавляют:
- отведение и приведение прямой ноги из исходного положения «лёжа на спине»; Подъём вверх прямой ноги (исходное положение – лёжа на боку);
- занятия на эллиптическом тренажере (нечто среднее между ходьбой на лыжах и ездой на велосипеде);
- самостоятельная ходьба (полный отказ от трости, костылей, ортеза).
Через 1,5 месяца после травмы начинается четвёртый этап восстановительного периода. Из схемы занятий исключают простые упражнения, некоторые усложняют. Пациенты выполняют полуприседания с отягощением. Вес инструктор ЛФК подбирает индивидуально. Очень важно тщательно соблюдать правила техники безопасности при выполнении этого упражнения.
Выполняется ножной пресс, зашагивание на платформу. Реабилитологи включают в схему реабилитации занятия на велотренажёре и эллиптическом тренажёре. Полезно плавание в бассейне и аквааэробика.
Пяты этап восстановления после разрыва крестообразных связок длится до полугода от момента получения травмы. Пациент регулярно выполняет физические упражнения в комфортном для него темпе с подобранными отягощениями. Профессиональные спортсмены через полгода могут постепенно возвращаться к тренировкам. Всем остальным стоит регулярно заниматься лечебной физкультурой для поддержания силы мышц, развития баланса и ловкости. Это позволит избежать в будущем травм. При надрыве связок коленного сустава сроки восстановления меньше, чем при полном разрыве. Разрабатывать ногу после разрыва связок можно только под наблюдением реабилитолога.
Гимнастика для голеностопа после разрыва связок
Реабилитация после разрыва связок голеностопа проводится специалистами Юсуповской больницы. Её длительность зависит от степени тяжести травмы и индивидуальных особенностей пациента. Реабилитационный курс проводят в 3 этапа:
- использование физиотерапевтических процедур и массажа – начинают сразу же после прохождения острого периода, на второй-третий день после травмы, активно используют фонофорез и метод электростимуляции в сочетании с курсом массажа голеностопного сустава, икроножной мышцы и области колена;
- применение комплекса мер лечебной физкультуры – сначала пассивных, а затем и активных упражнений, которые позволяют окончательно убрать опухоль сустава, снизить риск атрофии мышц и разработать первичную подвижность голеностопного сустава;
- финальный этап, на котором нагрузки постепенно увеличивают до максимально возможных, что позволяет вернуть мышцам естественный тонус, а суставу – привычную подвижность.
Курс реабилитации необходим и после операции на голеностопном суставе. Реабилитологи Юсуповской больницы подбирают комплекс упражнений, которые в максимально краткие сроки помогут снять опухоль, разработать привычную подвижность голеностопного сустава, укрепят связки для снижения риска повторной травмы.
Сразу после восстановления целостности связочного аппарата прибегают к упражнениям общеразвивающего характера в положении сидя – дыхательной гимнастике с плавными вращениями рук и наклонами корпуса в сочетании с диафрагмальным дыханием. Она обеспечивает хорошее настроение и поднимает общий тонус организма, что немаловажно для восстановительных процессов. Спустя 3-4 дня после травмы приступают к восстановительной лечебной физкультуре. Её основной задачей является уменьшение опухоли голеностопного сустава, разработка необходимой пластичности связок и укрепление мышц, обеспечивающих работу голеностопного сустава.
Пациент выполняет упражнения первой группы, сидя на стуле:
- в положении «сидя» катает ногой вперёд-назад палку или бутылку;
- постепенно увеличивая амплитуду и частоту, сгибает и разгибает пальцы ноги, не распрямляя при этом коленные суставы;
- стопы ставит вместе и двигает ими по плоскости пола, как бы поглаживая его;
- стопы размещает параллельно друг другу и делает движения одновременно всеми пальцами вовнутрь, наподобие сжатия кисти в кулак;
- под стопы кладёт лёгкий коврик и собирает его пальцами ног под стопу;
- ставит ногу на пятку и перемешает её постепенно на носок, а затем в обратном направлении.
Вторую группу составляют упражнения с мячом:
- ставят больную ногу на мяч и катают его вперёд- назад;
- делают попытку захвата мяча согнутыми пальцами и подъём на высоту;
- производят захват мяча серединой стопы;
- стопы ног наклоняют таким образом, чтобы можно было между подошвами катать мяч.
Затем переходят к третьей группе упражнений с гимнастической палкой:
- катают палку с определённым усилием;
- захватывают палки сжатыми пальцами ноги, при этом следят, чтобы стопа не теряла контакта с полом;
- делают попытку поднять палку с пола, захватив пальцами стопы.
Для того чтобы вернуть естественную эластичность мышцам и придать им привычный тонус, делают специальные упражнения со стулом, с мячом. На протяжении 5 минут пациент ходит сначала на пятках, а затем на пальцах.
При использовании ортеза курс реабилитации начинают, не дожидаясь окончания лечебных мероприятий, даже если осталась боль и опухоль сустава. Его шарнирная конструкция позволяет в точности повторять все движения сустава голеностопного сустава, разрабатывая его без дискомфорта и существенных болевых ощущений. Процедуры проводят в положении «сидя», когда ноги согнуты в коленном суставе.
Ортез часто заменяют бандажом. Он прост и удобен в использовании, а его компрессионные и сохраняющие тепло свойства благоприятно воздействуют на травмированный участок. Использование ортеза и бандажа, значительно снижает страх у пациента перед повторным травмированием, что позволяет организму быстрее справиться с последствиями травмы.
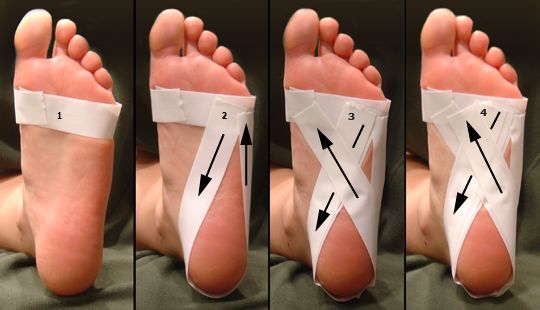
Тейпирование колена при разрыве связок
Реабилитологи Юсуповской больницы в качестве метода физиотерапии применяют кинезиотейпирование при разрыве связок коленного сустава. Тейпы используют для лечения артрозов, повреждений сустава, тендинита надколенника. Кинезиотейпирование коленного сустава влияет сразу на все звенья механизма развития патологического процесса, позволяет без операции добиться качественного улучшения состояния. Т тейпирование при разрыве или растяжении мениска является одним из самых надёжных методов фиксации и предотвращения дальнейшего повреждения хряща.
При ригидности коленного сустава, которая может развиться в послеоперационном периоде, эффект лечения можно усилить путём наложения сетки. Тейп применяют на всей поверхности коленного сустава, в том числе передней, медиальной и боковой. Реабилитологи накладывают тейп в виде креста на колене, что оказывает дополнительное положительное действие, повышает тонус широчайшей и прямой мышцы бедра. Тейп, выполняя роль мягкого ортеза, разгружает связку, улучшает микроциркуляцию в повреждённой области и снимает боль.
Тейпирование надколенника осуществляют:
- вокруг коленной чашечки;
- поперек связки;
- крестообразно с фиксацией концов.
Тейпирование колена при разрыве связок проводят с максимальным натяжением, травме колена – без натяжения, повреждении четырёхглавой мышцы бедра – с небольшим натяжением. Для того чтобы пройти эффективный курс реабилитации после разрыва связок сустава по доступной цене, звоните по телефону Юсуповской больницы.
Как лечить пяточную шпору в домашних условиях: проверенные методы и топ-10 рецептов
Пяточная шпора – опасное и неприятное заболевание, распространенное среди людей различного возраста.
Женщины в 3 раза чаще сталкиваются с наростом на пятке, чем мужчины. Такая “несправедливость” связана с ношением обуви на каблуке, а также с дестабилизацией водно-солевого баланса.
Эффективное излечение плантарного фасциита возможно только под наблюдением ортопеда, однако существуют способы для успешного лечения пяточной шпоры в домашних условиях, которые также дают положительный результат.
Как лечить пяточную шпору народными средствами и можно ли полностью от нее избавиться? Подробные ответы на эти и множество других вопросов вы найдете в статье.
Эффективно ли народное лечение пяточной шпоры в домашних условиях?

Споры о том, лечится ли пяточная шпора народными методами, ведутся очень давно. Сторонники домашнего лечения приводят доказательства, говорящие о высокой результативности народной медицины при избавлении от фасциита, а их оппоненты утверждают, что успех без медикаментозной терапии невозможен.
Как всегда правда находится где-то посередине, поэтому большинство врачей-ортопедов не отвергают народные способы, но настойчиво рекомендуют сочетать их с традиционным лечением.
Какими лекарствами лечить пяточную шпору? Ортопеды прописывают пациентам следующие виды препаратов:
- обезболивающие для купирования болевого синдрома;
- противовоспалительные мази на основе нестероидных препаратов;
- ранозаживляющие средства;
- препараты, нормализующие метаболизм.
Кроме этого врачи прописывают физиопроцедуры и рекомендуют носить ортопедические подпяточники при пяточной шпоре для снижения давления и ударно-динамической нагрузки на пятки.

В сочетании с этими методами практически любой рецепт лечения пяточной шпоры в домашних условиях окажется действенным.
Когда актуально лечение пяточной шпоры на дому
Почти всегда фасциит вызывает боль и дискомфорт. Больной буквально не может ступить на пятку, его походка меняется, что приводит к деформациям других частей стопы. Как правило, все народные рецепты рассказывают, как вылечить пяточную шпору в домашних условиях и уменьшить боль.
Также люди с фасциитом часто сталкиваются с воспалением и инфицированием мягких тканей и сухожилий в близости от нароста. В этом случае нужно проведение дезинфекции и ликвидация воспалительного процесса.
О начале воспаления свидетельствуют следующие симптомы:
- покраснение пятки;
- ступня стала горячей;
- сильная острая боль;
- появление мозолей, натоптышей на фасции.
При наличии сильной боли, которая не устраняется обезболивающими средствами, хорошо помогает блокада пяточной шпоры. Данное мероприятие имеет много противопоказаний и должно проводиться после консультации с врачом.
В большинстве случаев уменьшить боль и смягчить костно-солевой шип можно простыми средствами и массажем при пяточной шпоре в домашних условиях, не вызывая доктора.
Комплексное лечение пяточной шпоры (плантарного фасциита) в домашних условиях
Наиболее эффективный на сегодняшний день безоперационный метод лечения плантарного фасциита – растяжение пяточных фасций при помощи специальных приспособлений и упражнений в сочетании с полноценной разгрузкой стопы. Такой комплексный подход дает отличные результаты и помогает устранить боль, снять воспаление пяточного бугра.
При растяжении плантарной фасции происходит заживление микротравм, восстанавливаются функции связок стопы. Вокруг поврежденной фасции больше не собираются соляные отложения, формирующие пяточную шпору. Нарост прекращает расти и со временем полностью исчезает. Регулярное растяжение фасций стопы способствует полному избавлению от шпоры, устраняет боль, повышает качество жизни.
Все изделия для эффективного растяжения фасций в домашних условиях объединены в уникальный комплект при пяточной шпоре ORTGUT FASCIUM.

В состав комплекта входит:
- Ночная шина при пяточной шпоре (ортез) фиксирует ногу под углом 90 градусов с максимально растянутой фасцией, устраняет утреннюю «стартовую» боль.
- Тренировочная лента для упражнений по растягиванию плантарной фасции повышает гибкость и эластичность связок стопы.
- Супинаторы для поддержки свода стопы при ходьбе, эффективно защищающие пятку от нагрузок и ударов. Используются днем с обувью или на босиком.
- Массажный мячик для гимнастики при пяточной шпоре укрепляет мышцы стопы, помогает расслабиться после физических нагрузок, нормализует кровообращение.
Комплект ORTGUT FASCIUM при плантарном фасциите способствует устранению боли, нормализует походку, восстанавливает двигательную активность без операции. Регулярное использование изделий из комплекта помогает полностью избавиться от плантарного фасциита и предотвратить рецидив.
Узнать подробнее о комплекте, заказать его с доставкой в любой регион России вы можете, перейдя по ссылке.
Как лечить пяточную шпору в домашних условиях ножными ванночками?

Оптимальным вариантом считается ванночка после лечебной гимнастики при пяточной шпоре, содержащей специальные упражнения.
Ножные ванночки для ног при пяточной шпоре оказывают положительное действие:
- успокаивают, устраняют боль;
- смягчают нарост и огрубевшую кожу;
- размягчают мозоли, натоптыши;
- дезинфицируют, устраняют неприятный запах.
Самыми популярными рецептами ванночек являются:
1. Соль + сода.
Для приготовления взять максимально горячую воду, которую можно вытерпеть. Насыпать 3-4 ст. ложки соли поваренной и соды. Опустить ступни ног и держать их до остывания воды. Делать такую ванночку лучше вечером.
После процедуры аккуратно высушить ноги при помощи полотенца и нанести крем. Наилучший вариант – использовать средство, созданное специально для пяточной шпоры.
Например, мази “Пяткашпор” эффективно увлажняют кожу, способствуют уменьшению костного шипа.

2. Йод + соль.
Как лечить пяточную шпору йодом и солью? В воде температурой +45-50 С растворить 2-3 л. соли и добавить одну ампулу (приблизительно 50 капель) йода. Парить ступни до окончательного остывания воды. После ванночки желательно надеть теплые носки.
Йод обладает дезинфицирующим эффектом, а соль смягчает нарост, устраняя дискомфорт. Для усиления положительного действия можно взять не поваренную соль, а морскую.
3. Глина.
Ванночки с глиной показаны при воспалительных явлениях. Также глина хорошо выводит солевые отложения, которые являются причиной воспаления фасции пяток.
Лучше приобрести глину в аптеке, но можно взять и обычную, например с огорода. Количество глины определяется “на глаз” – вода после ее добавления должна стать мутной.
Как бороться с пяточной шпорой Димексидом?
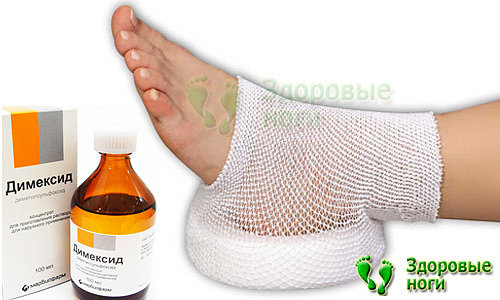
Средство Димексид – аптечный раствор, характеризующийся антивоспалительными и дезинфицирующими свойствами. Также Димексид при пяточной шпоре способствуют обезболиванию и размягчению шипа.
Главная особенность Димексида – способность проникать глубоко в эпидермис, уничтожая там патогенные микроорганизмы. Это средство незаменимо при наличии воспаления, вызванного присоединением инфекции.
Пяточная шпора, лечение в домашних условиях которой осуществляется при помощи Димексида, быстро уменьшается, а со временем полностью исчезает.
Компресс готовится следующим образом: 1/4 стакана теплой воды смешивается с 20 мл Димексида. Берется марлевый многослойный тампон и смачивается полученным раствором. При помощи бинта тампон крепится к пятке, а сверху надевается пакет или пищевая пленка и шерстяной носок. Ходить с компрессом нужно не менее получаса.
Повторять обработку Димексидом лучше утром и вечером две недели подряд. После снятия тампона необходимо нанести эффективные мази от пяточной шпоры с увлажняющими и противомикробными характеристиками.
Медицинская желчь: способы лечения пяточной шпоры в домашних условиях
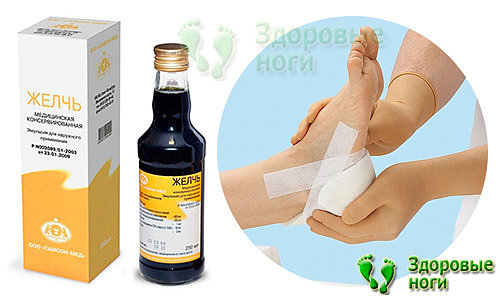
Натуральная медицинская желчь – вещество светло-коричневого цвета, получаемое от коров. Желчь используется в самых разных медицинских целях, в том числе при пяточной шпоре. Вещество обладает болеутоляющим действием, а также способствует рассасыванию костно-солевого нароста.
Перед тем, как удалить пяточную шпору в домашних условиях природной желчью, пятку необходимо распарить в ванночке с солью или йодом. После этого накладывается марлевый тампон, обильно смоченный в желчи.
Тампон оставляется на ночь, а с утра стопа промывается. Для получения наилучшего результата рекомендуется надевать сверху носок из овечьей шерсти или использовать тапочки с подогревом в микроволновке.
Рецепты лечения шпоры желчью разнообразны, самыми эффективными среди них считаются:
1. Желчь + красный или черный перец + спирт камфорный.
Желчь и спирт берутся в пропорции 1 : 2 и настаиваются сутки. Камфорный спирт усиливает действие медицинской желчи. Применять в виде компресса.
2. Медицинская желчь + йодный раствор + нашатырь + мед + глицерин.
Все вещества берутся в равной пропорции. Полученный раствор настаивается 2-3 дня и применяется в виде компресса. Перед использованием необходимо нагреть смесь на водяной бане.
3. Желчь 200 мл + 50 мл шампуня + 50 мл водки.
Тщательно смешиваем и используем сразу в виде компресса.
ТОП 10 рецептов: как вылечить пяточную шпору в домашних условиях

Предлагаем 10 лучших рецептов для избавления от воспаленной фасции пятки в домашних условиях:
Рецепт 1: Лук и чеснок.
Обычный свежий чеснок против пяточной шпоры эффективен по причине наличия в его составе мощных имунностимулирующих веществ. В сочетании с луком, который богат фагоцитами это дает отличный противовоспалительный результат.
Для приготовления компресса нужна 1 средняя по размеру головка лука и 3-5 зубчиков чеснока, которые измельчаются. Полученную кашицу требуется прикладывать к шпоре и держать не менее двух часов.
Рецепт 2: Медицинский спирт.
Спирт нужно нагреть до +40 С и опустить ногу до полного его остывания. Можно использовать обычную водку. Данное средство особенно эффективно в вечернее время, когда боль от пяточной шпоры не дает уснуть.
Рецепт 3: Уксус и куриное яйцо сырое.
Лечение пяточной шпоры уксусом и сырым яйцом основано на способности этих веществ размягчать шип. Приготовить мазь очень просто: разбить 1 яйцо, вылить туда 1/2 ст. 9% уксуса и 100 г сливочного масла. Перемешать и растопить смесь на маленьком огне. При нагревании мазь загустеет. Намазывать пораженную пятку на ночь.
На заметку: в течении дня рекомендуется надевать специальные ортопедические подпяточники. Они помогут снять боль и дискомфорт при ходьбе и ускорят процесс лечения.

Рецепт 4: Картофель.
Сырой картофель, особенно молодой с высоким содержанием крахмала, способствует уменьшению шипа. Картофель натирается, и полученную кашу прикладывают к пятке. Рекомендуется повторять каждый вечер.
Рецепт 5: Прополис.
Этот продукт является отличным природным антисептиком и оказывает обезболивающее действие. Примочки с прополисом помогают рассасывать пяточный шип. Перед применением прополис нужно смягчить на водяной бане. Держать примочку требуется в ночное время.
Рецепт 6: Солевой компресс.
Регулярное лечение пяточной шпоры солью хорошо устраняет боль. Для приготовления необходимо взять морскую или поваренную соль, добавить к ней ложку меда и пару капелек йода. Полученную густую смесь наложить на больную пятку и держать полчаса.
Еще один рецепт с солью, требующий выносливости: растворить 500 г соли в кипятке и опустить туда пятки. Такой способ не рекомендуется при наличии острого воспалительного процесса и ранах на ступнях.
Рецепт 7: Аптечный скипидар.
Используется для устранения болей при отсутствии воспалений и открытых повреждений стопы. Скипидаром натирается больное место, а сверху надевается хлопковый носок.
Процедуру лучше делать на ночь и сочетать с ортопедическим ортезом или страсбургским носком.

Рецепт 8: Лопух.
Листья лопуха измельчаются до консистенции каши. При сильных болях можно измельчить и добавить в смесь таблетку аспирина. Листья лопуха при пяточной шпоре эффективно вытягивают соли и помогают избавиться от шпоры.
Рецепт 9: Красный перец.
Взять щепотку и засыпать в носки. Ходить 6-8 часов. Перец согревает пятку и способствует уменьшению шпорного нароста.
Полезный совет: ношение качественных ортопедических стелек с пяточным амортизатором поможет правильно разгрузить стопы, устранить боли и дискомфорт при ходьбе и ускорить процесс лечения.

Рецепт 10: Алюминиевая фольга.
Довольно экстравагантный рецепт лечения фасциита. Смысл лечения заключается в воздействии металла на активные точки пятки, устраняя боль. Для удаления пяточной шпоры нужно взять фольгу, обернуть пятку и закрепить пластырем.
Как выбрать мазь от пяточной шпоры в домашних условиях?

Говоря о том, как избавиться от пяточной шпоры народными средствами нужно помнить о каждодневном уходе за ногами. Наличие шпоры требует особенно строго соблюдения гигиены и антисептики.
Ежедневный уход за ногами при шпоре включает:
- осмотр шпоры на предмет воспаления, развития и инфицирования;
- мытье ног;
- обработку специальными кремами или мазями для ног.
Для регулярного использования можно применять мази серии “Пяткашпор”. Данная серия содержит три вида мазей, разработанных специально для людей с пяточной шпорой. “Пяткашпор” содержит натуральную желчь, которая эффективно удаляет наросты, смягчает огрубевшую кожу и увлажняет.
При воспаленной пяточной шпоре рекомендуется Пяткашпор Усиленный, после устранения болей и уменьшения шпоры можно применять Пяткашпор Обычный. После окончания лечения в качестве профилактического средства наносится Пяткашпор Профилактический.

Как убрать пяточные шпоры в домашних условиях без операции?
Вылечить пяточную спору без операции при помощи консервативных методов можно только при создании определенного состояния для пяточной фасции. Под правильным состоянием подразумевается такое положение пятки, при котором она минимально подвергается микротравмам, ведущим к образованию пяточной шпоры.
В дневное время таким эффектом обладает тейпирование, ночью – использование страсбургского носка. Рассмотрим эти средства более подробно.
1. Тейпирование.

Тейпирование – это способ бинтования стопы для поддержания продольного свода. Для тейпирования стопы при пяточной шпоре используют широкий лейкопластырь или спортивную ленту. В некоторых аптеках продаются готовые ленты – тейпы.
Существует несколько методик тейпирования, самая простая состоит из следующих этапов:
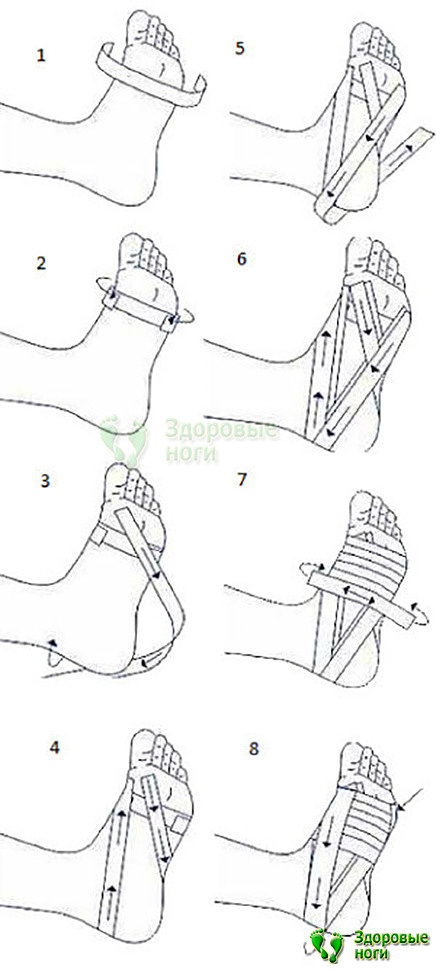
- Оборот тейпа вокруг ступни в ее самом широком месте и фиксация.
- Поверх первой полосы накладывается следующая с заходом 2 см. Таким образом, фиксируется плюсна.
- Оборот ленты у основания стопы. Для этого пластырем закрепляют тейп возле большого пальца, огибают ленту вокруг пятки.
- Лента проводится так, чтобы пересечь ступню по диагонали к большому пальцу снизу. В результате лента должна заканчиваться близко к месту, где начинается.
- Оборот тейпа от ступни у основания мизинца с фиксацией пластыря. Дальше тейп обводится вокруг пятки и протягивается по диагонали обратно к мизинцу.
- Обороты под пунктами 4…5 повторяются.
Делается корсет вокруг поперечного свода: от основания пальцев лента накладывается вокруг ступни, оставляя ее открытой. Концы ленты крепятся лейкопластырем.
2. Страсбургский носок.

Страсбургский носок – специальное приспособление для фиксации ступней ног в растянутом положении во время сна. Использовать страсбургский носок очень просто: достаточно надеть его и закрепить в соответствии с инструкцией.
Регулярное применение носка во время ночного сна помогает избавиться от боли, предотвратить развитие шпоры и уменьшить существующий нарост.
Кроме этих ортопедических средств необходимо позаботиться о разгрузке пятки при ходьбе. Ударная нагрузка, давление массы тела при движении оказывают негативное воздействие на пяточную шпору.
Для предотвращения вредного воздействия требуется носить специальную обувь при пяточной шпоре и ортопедические стельки. Хороший результат дает также применение супинатора Strutz для поддержки свода.
Все эти приспособления обязательны для лечения шпоры на пятках, помните, что даже самые дорогие медпрепараты и действенные народные методы окажутся бессильными, если ваши пятки будут подвергаться ударным нагрузкам в период лечения.
Пяточная шпора
Заболевания
Операции и манипуляции
Истории пациентов
Пяточная шпора
Боль в области пятки – именно с этой жалобой обращаются к травматологу- ортопеду особенно часто. И наиболее распространённой причиной боли в пятке является так называемая “пяточная шпора”. Пяточная шпора – это устаревшее название, описывающее рентгенологическую картину длительно текущего плантарного фасциита (более точно «инсерционного плантарного фасциоза»). Несмотря на то что название неточное и устаревшее, оно всё ещё фигурирует в Международной Классификации Болезней 10-го пересмотра (МКБ 10). Широко распространённая патология, вызванная воспалением подошвенного апоневроза в месте его прикрепления к пяточной кости.

Итак, пяточная шпора, что же это такое, где она располагается, отчего возникает и как избавиться от боли в пятке. Обо всём этом я расскажу вам в данной статье. Для начала определимся с тем, где именно должно болеть. При пяточной шпоре болит подошвенная часть пяточного бугра, в том месте где к нему прикрепляется подошвенный апоневроз, чаще с медиальной, или внутренней стороны стопы.
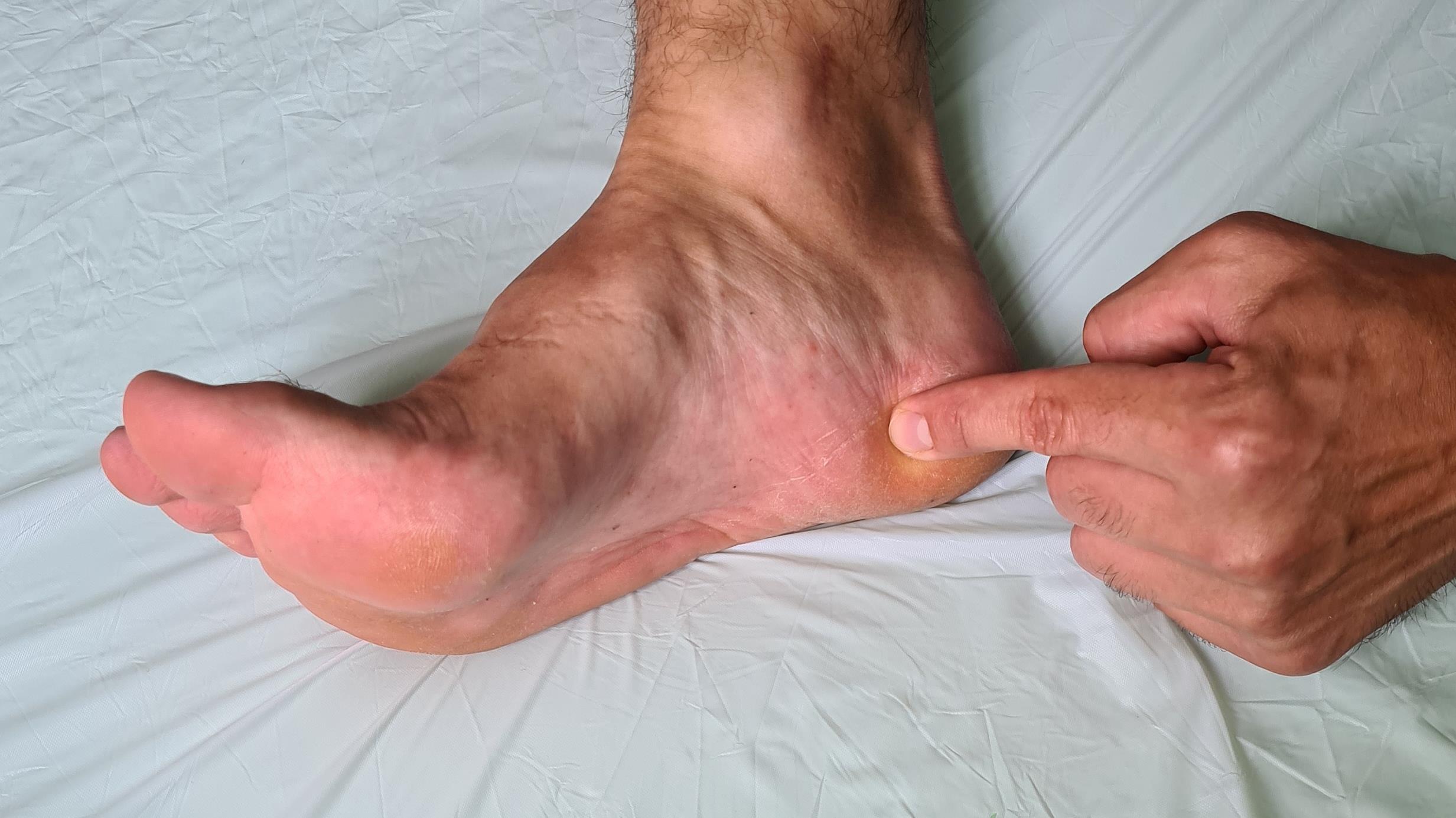
Встречается пяточная шпора с равной частотой у мужчин и женщин. Провоцирующих факторов великое множество, это и повышенная масса тела, сниженная эластичность стопы, ограничение тыльного сгибания стопы из-за укороченного ахиллова сухожилия, активные занятия бегом и танцами, но все эти факторы прямо или косвенно приводят к перегрузке подошвенного апоневроза. Именно поэтому нам надо более подробно рассмотреть анатомию данного сегмента стопы и голени, чтобы понять каким образом избавиться от боли в пятке быстро, качественно, а главное – навсегда.
Причины пяточной шпоры
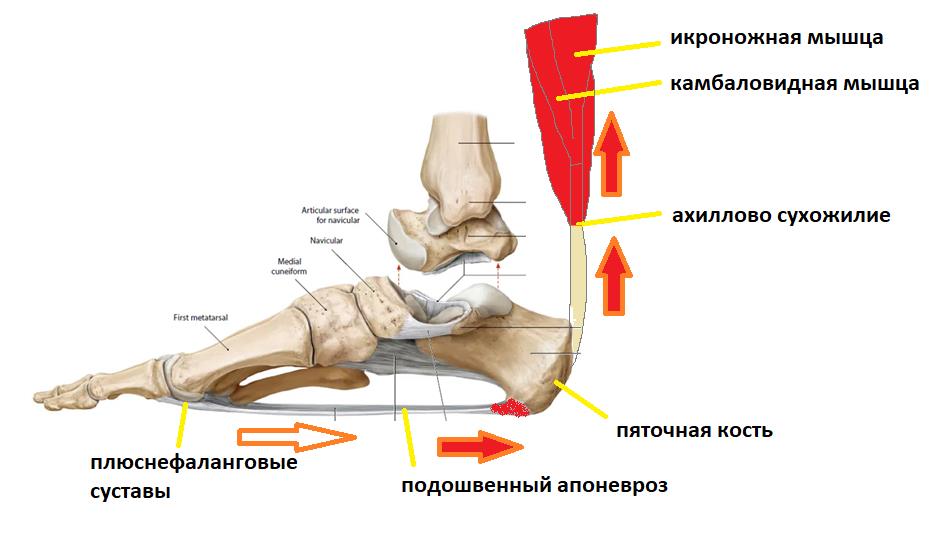
Плантарная фасция или подошвенный апоневроз – широкая связка, которая соединяет между собой пяточную кость с одной стороны а с другой вплетается в капсулу плюснефаланговых суставов, прикрепляясь к головкам плюсневых костей и основанию фаланг пальцев. На картинке ниже изображен подошвенный апоневроз вид с внутренней стороны стопы и со стороны подошвы.
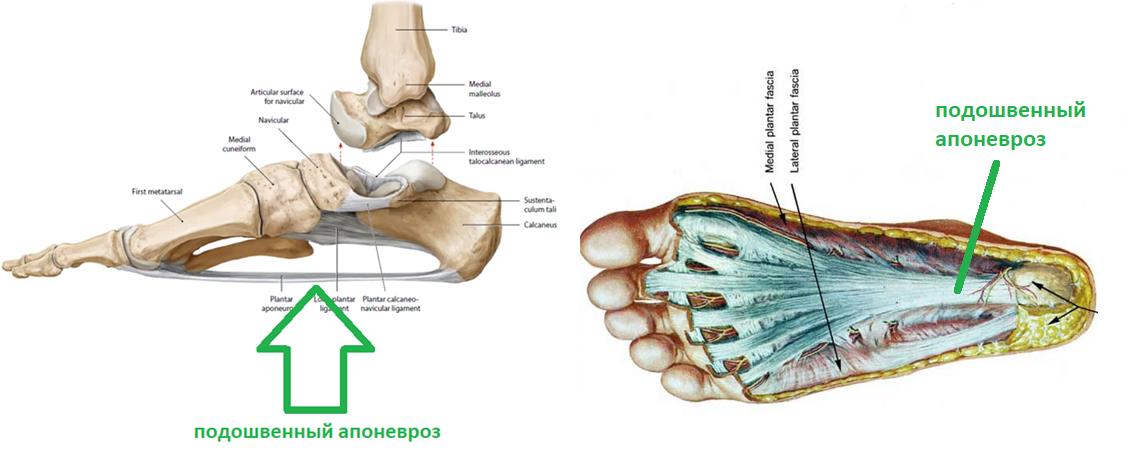
Таким образом подошвенный апоневроз является одной из основных структур удерживающих продольный свод стопы. Он работает как пружина, или как рессора, не давая продольному своду стопы проваливаться вниз в положении стоя, при ходьбе и беге.
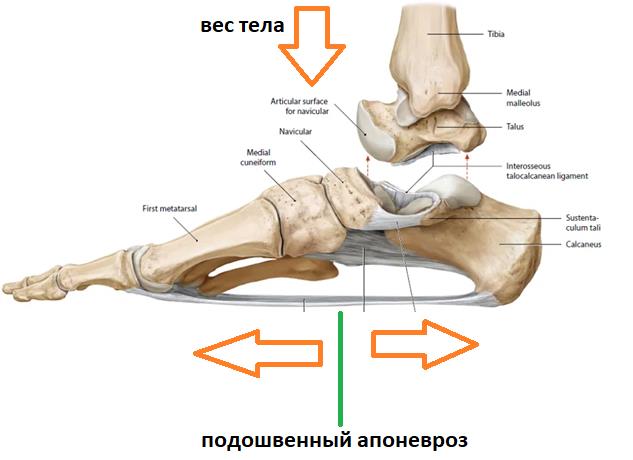
Вторая функция подошвенного апоневроза, это передача тяги с икроножной и камбаловидной мышц голени на передний отдел стопы во время ходьбы, бега и прыжков.
При этом пяточная кость выступает в качестве блока лебёдки, увеличивая усилие, развиваемое икроножной мышцей.
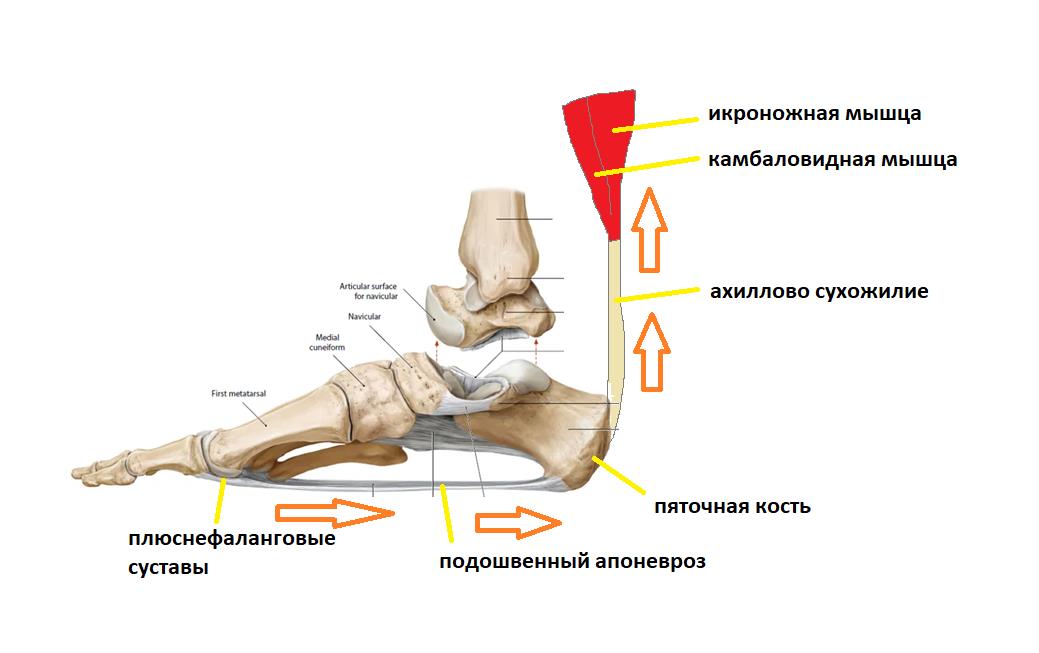
Таким образом получается что во время ходьбы подошвенный апоневроз последовательно испытывает 2 типа нагрузок.
Сначала он нагружается всем весом тела, и выполняет функцию амортизатора, а потом передаёт усилие от мощного трицепса голени (2 головки икроножной + камбаловидная мышцы) для выполнения шага.
Теперь представьте себе, вес тела, допустим 80 кг, и количество шагов, допустим 10000 в день, суммарная циклическая нагрузка 800 тонн, и так каждый день. Согласитесь – колоссальная циклическая нагрузка. Это и предрасполагает к повреждению подошвенного апоневроза. Но почему он повреждается именно в месте прикрепления к пяточной кости, и что к этому приводит?
Сухожилие обладает определённым уровнем упругости и деформируемости, так как оно состоит практически полностью из коллагена. Кость обладает значительно меньшими показателями упругости, так как на 50% состоит из минерального матрикса, гидкрокси-аппатита, она намного твёрже и устойчивее к деформации. Поэтому зона перехода упругой системы в неупругую – прикрепления к кости, является наиболее часто повреждаемой.
Что же приводит к ещё большему увеличению нагрузки на подошвенный апоневроз?
- Лишний вес – увеличивает статическую нагрузку на апоневроз.
- Плоскостопие – меняет направление действия механических сил на апоневроз, перегружая его внутреннюю часть, и в значительной мере ослабляет работу других амортизирующих механизмов стопы.
- Укорочение трицепса голени и ахиллова сухожилия – увеличивает силу тяги за пяточную кость.
- Ходьба по твёрдым поверхностям в обуви на тонкой, плохо амортизирующей подошве
Чуть более подробно остановимся на пункте 3, и потом перейдём к лечению.
Представьте что трицепс голени (икроножная мышца и камбаловидная мышца) постоянно напряжён, спазмирован, и тянет за пяточную кость даже если никакой подошвенный толчок в данный момент времени не требуется.
В такой ситуации подошвенный апоневроз будет постоянно натянут, так как будто вы всё время ходите на мысках.
Такая ситуация часто возникает если не уделять должного внимания растяжке, а также при ходьбе на каблуках. Так с болью в пятке на приём часто обращаются женщины после перехода из обуви на каблуках, в обувь на плоской подошве. Также часто от пяточной шпоры или плантарного фасциита, страдают люди с нейро-дегенеративными заболеваниями, последствиями инсульта, приводящими к повышенному тонусу икроножной мышцы.
Патофизиология пяточной шпоры.
Подошвенная фасция (или плантарная фасция, плантарный апоневроз, подошвенный апоневроз) – тонкая плоская связка, обеспечивающая статическую поддержку свода стопы. Хроническая перегрузка данной структуры приводит к формированию микроразрывов в области прикрепления подошвенного апоневроза к пяточной кости. Повторяющиеся эпизоды травмы приводят к формированию очага асептического воспаления и периостита. Так как к пяточному бугру также прикрепляются сухожилия мышцы приводящей большой палец, короткий сгибатель большого пальца, квадратная мышца стопы, их сухожилия также могут быть вовлечены в воспалительный процесс. Длительное воспаление и периостит в конечном итоге могут привести к образованию оссификата в области прикрепления к пяточной кости, который и получил в народе название «пяточной шпоры».
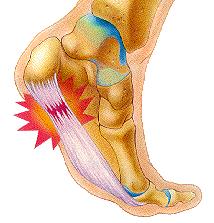
Симптомы пяточной шпоры.
-Для плантарного фасциита характерна сильная утренняя или стартовая боль (первые шаги после сна или после длительного сидениялежания)
-Острая боль в пяточной области, чаще всего появляется впервые внезапно, при вставании с кровати. При ощупывании пятки, боль чаще концентрируется ближе к её внутреннему краю.
– Изначально боль беспокоит только по утрам, часто уменьшается при ходьбе на мысках, но проходит по мере ходьбы в течение дня, пациент говорит о том что ему нужно «расхаживаться».
– Затем боль может начать беспокоить и по вечерам, особенно после значительной физической нагрузки.
– Боль часто бывает двухсторонней.
– болезненность при пальпации по внутренней поверхности пяточного бугра.
– ограничение тыльного сгибания стопы из-за контрактуры ахиллова сухожилия.
– боль может провоцироваться отведением большого пальца так как его сухожилие находится в непосредственной близости от плантарной фасции.
Диагностика пяточной шпоры.
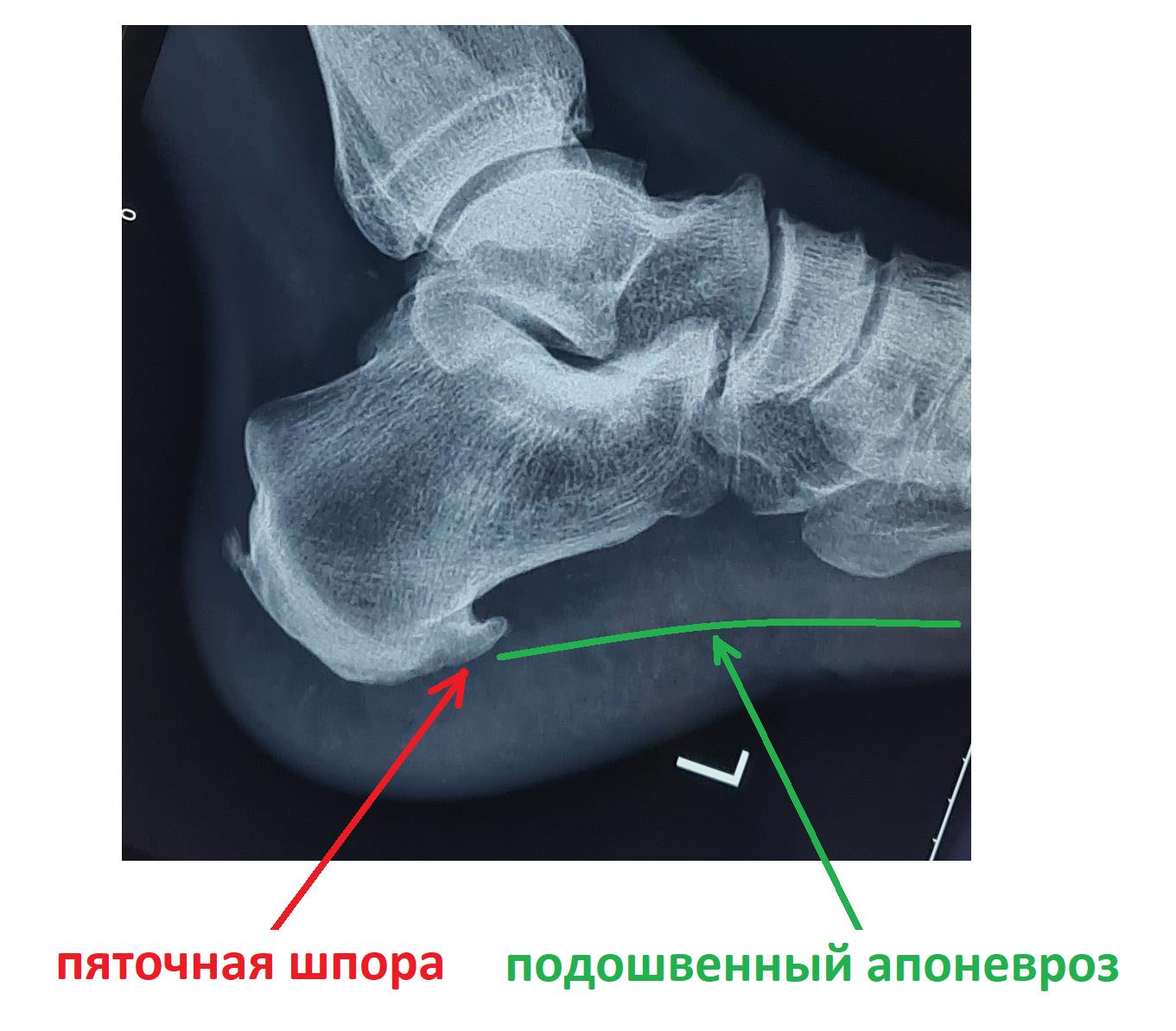
В том случае если провоцирующие факторы длительно травмируют подошвенный апоневроз, в месте его прикрепления к пяточной кости образуются микроразрывы коллагена, за которыми следует хроническое воспаление, рубцевание, фиброз и в конечном счёте оссификация – то есть превращение в кость. Именно это оссифицированное сухожилие и выглядит на рентгене как шпора.
Рентгенография чаще всего не выявляет никаких изменений на начальных этапах заболевания. С течением времени может сформироваться костный шип, который и получил название «пяточной шпоры».
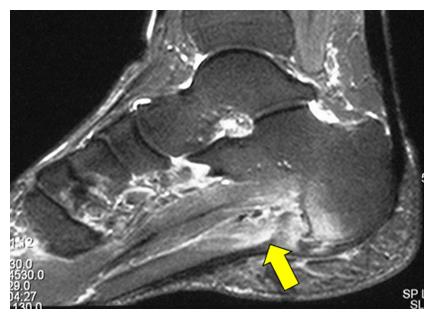
УЗИ – позволяет выявить воспалительные изменения, визуализирует отёк и скопление жидкости вокруг ткани фасции.
МРТ – дополнительный метод исследования, может быть использовано с целью предоперационного обследования и дифференциальной диагностики в затруднительных случаях.
Лечение пяточной шпоры.
Каким же образом можно вылечить избавиться от боли в пятке? Я думаю вы уже догадались – устранить причины. Напомню – основными причинами плантарного фасциита являются:
- Лишний вес – увеличивает статическую нагрузку на апоневроз.
- Плоскостопие – меняет направление действия механических сил на апоневроз, перегружая его внутреннюю часть, и в значительной мере ослабляет работу других амортизирующих механизмов стопы.
- Укорочение трицепса голени и ахиллова сухожилия – увеличивает силу тяги за пяточную кость.
- Ходьба по твёрдым поверхностям в обуви на тонкой, плохо амортизирующей подошве
Берём обувь с хорошей амортизацией, поддержкой продольного свода, поддержкой пяточной кости. Таким образом мы устраняем причину №4.

В кроссовки ставим ортопедические мягкие спортивные стельки. Таким образом мы устраняем причину №2 – плоскостопие. Стелька берёт на себя часть рессорной функции подошвенного апоневроза, и заодно ставит кости стопы в более физиологичное положение. К тому же она обеспечивает дополнительную амортизацию (причина №4).
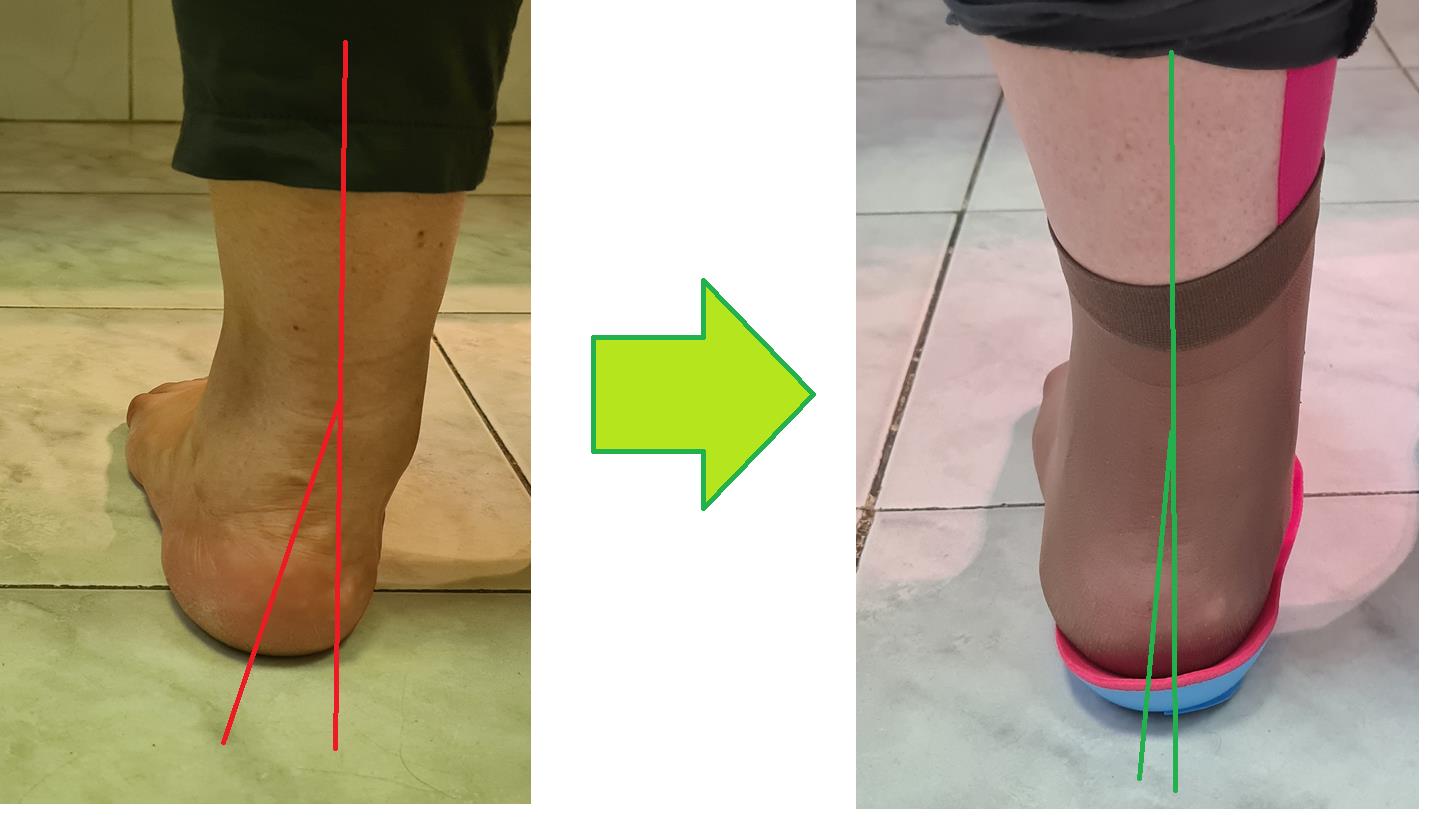
Пример изменения позиции пяточной кости на ортопедической стельке.
И приступаем к растяжке икроножной и камбаловидной мышцы (причина №3)
Я покажу вам 3 простых упражнения, которые надо будет делать по 20 секунд, 5 раз в день. В сумме получается 5 минут в день. Если вы последуете моим советам, в 95% случаев уже через неделю боль в пятке снизится на 34, а через 6 недель полностью пройдёт. Самое важное – дисциплина, не забывать делать упражнения, поставить себе напоминалку в телефоне, написать стикер и приклеить его к монитору рабочего компьютера, в общем любым доступным способом не позволять себе лениться.
1)упражнение у стены

Оранжевой стрелкой показана область где вы должны чувствовать растяжение. Делаете упражнение плавно, медленно, без боли. Доходите до максимального натяжения и задерживаетесь в таком положении на 20 секунд. Не отрываем пятку от пола, не сгибаем ногу в коленном суставе, стопа смотрит чётко вперёд или немного вовнутрь.
2) упражнение у стены

Выполняем точно так же как и первое упражнение. При этом натяжение должно чувствовать в нижней части голени, так тянется камбаловидная мышца. Также как и в первом упражнении – не отрываем пятку от пола, стопа смотрит немного вовнутрь. Если у вас проблемы с коленным суставом (разорван мениск, гонартроз) то это упражнение может быть дискомфортным, в таком случае его лучше пропустить.
3) Упражнение на ступеньке.

Также как и предыдущие два, это упражнение мы делаем плавно, контролируемо, без рывков, полностью свесив пятки постепенно расслабляемся, даём мышце хорошенько растянуться, можно немного согнуть колени чтобы больше тянуть камбаловидную мышцу. Также как и предыдущие упражнения, делаем 20 секунд.
Итак, вы потратили 1 минуту, и сделали 3 упражнения. Оцените свои ощущения. Вероятнее всего вам уже стало немного лучше. Если делать это 5 раз в день, результат не заставить себя долго ждать.
Переходим к причине №1 – это лишний вес. Конечно же надо худеть. Поэтому когда боль в пятке прошла или значительно уменьшилась, одеваем кроссовки со стельками и идём гулять свои 10- 15 тысяч шагов в день.
Если через 6 недель такого лечения боль не уменьшилась на 75% или полностью не прошла – вы приходите на приём, и мы решаем вопрос о проведении ударно-волновой терапии и инъекций богатой тромбоцитами плазмы. Но повторюсь, это требуется очень, очень-очень редко.
В качестве дополнительных лечебных мероприятий могут использоваться:
– Противовоспалительные препараты (недельный курс любых НПВС, коксибов или напроксенов)
– Ночное ортезирование. Во время сна полностью расслабленная стопа переходит в положение подошвеного сгибания или эквинуса. Как следствие, натяжение плантарной фасции ослабевает, а воспалительный процесс приводит к её рубцеванию в укороченном положении. После пробуждения это обуславливает те самые «утрение боли». Фиксация стопы в ночное время (во время сна) при помощи специальных ортезов, или просто длинного чулка в нейтральном положении, позволяет предотвратить рубцовый процесс с укорочением плантарной фасции.
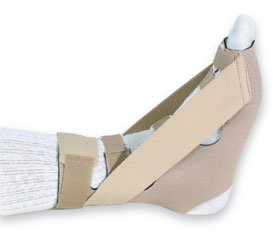
– Гипсование на срок 2-6 недель. За счёт полной разгрузки в нейтральном положении позволяет воспалению полностью стихнуть.
– Локальные инъекции ГКС длительного действия (бетаметазон, дипроспан). Необходимо вводить препарат только в зоне воспаления, и в небольшом количестве, так как существует достаточно высокий риск атрофии жирового тела пяточной кости и дегенеративного разрыва плантарной фасции при нарушении техники введения. В качестве более безопасного метода применяются инъекции богатой тромбоцитами плазмы. Тромбоциты также обладают выраженным противовоспалительным действием, однако в отличие от стероидов не вызывают огромного количества побочных эффектов. К сожалению эффект от тромбоцитов также возникает не сразу, как при уколе стероидов, а нарастает постепенно, в течение месяца.
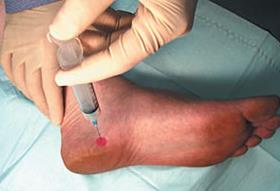
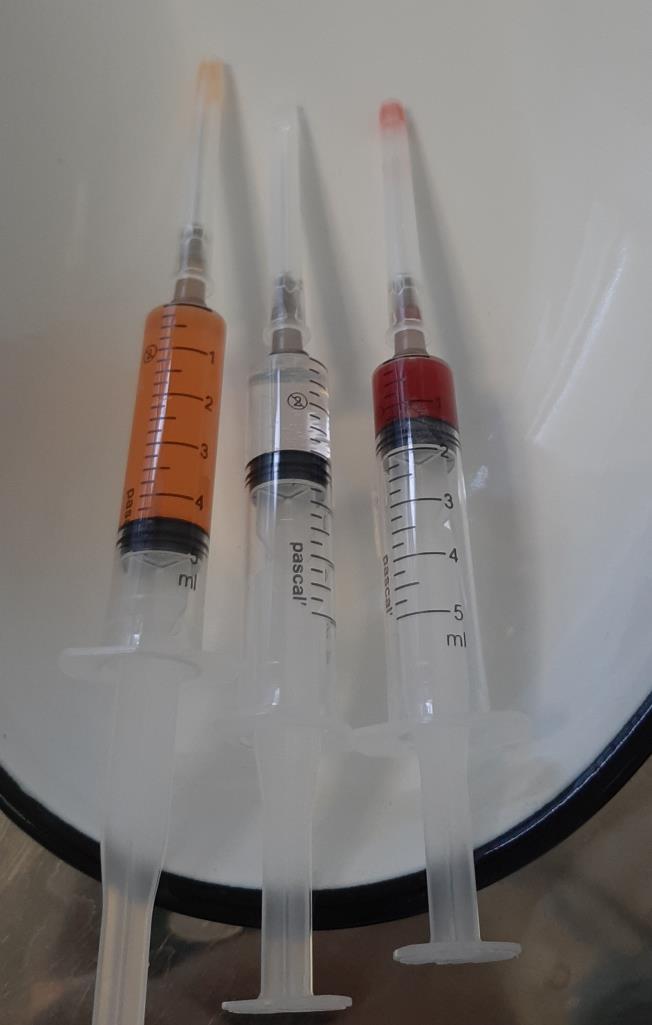
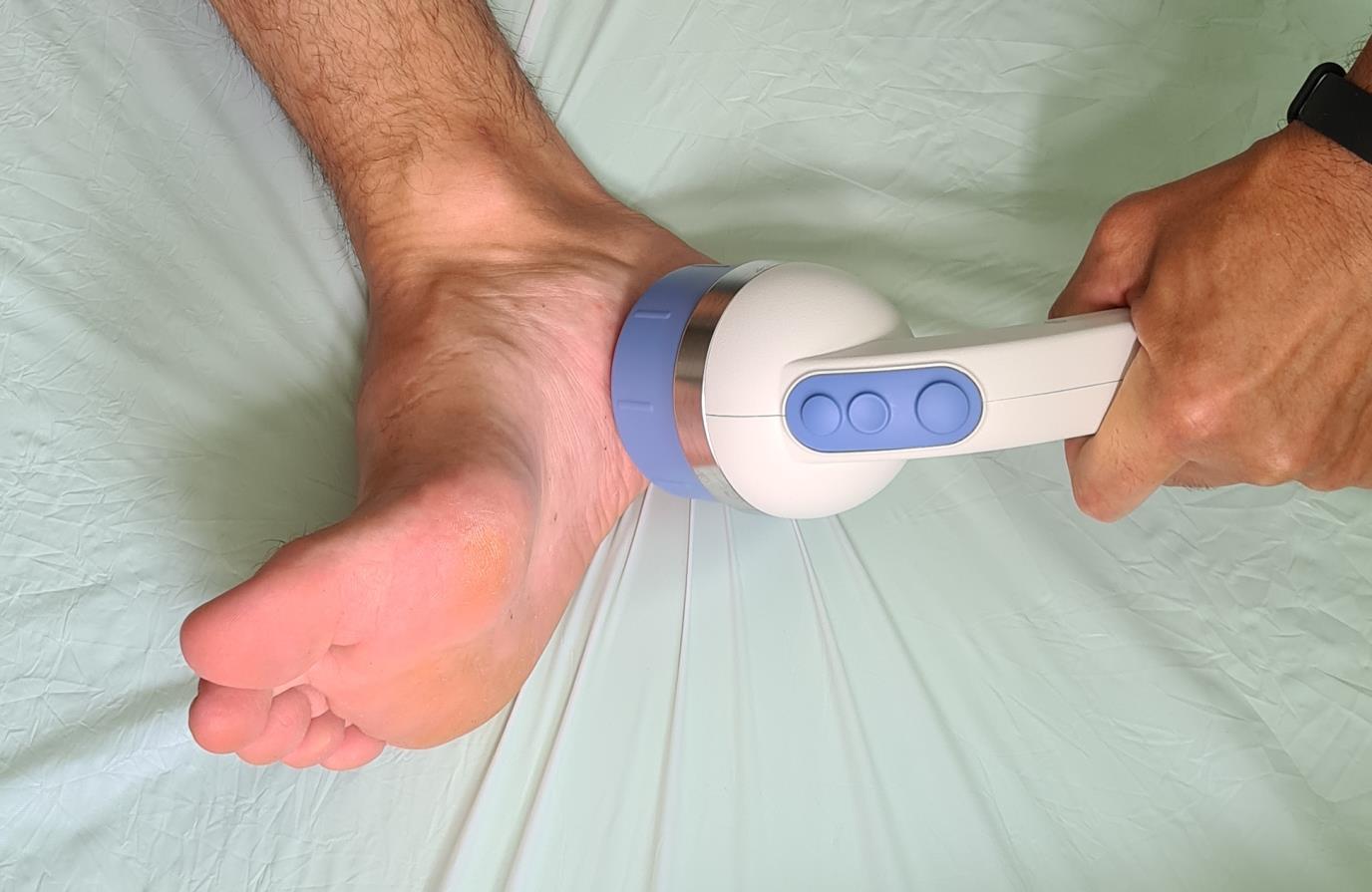
– Ударно-волновая терапия. Ещё одна технология используемая в борьбе с пяточной шпорой. Часто требуется выполнение нескольких последовательных процедур (1 раз в месяц на протяжении 3 месяцев) для достижения полного клинического эффекта.
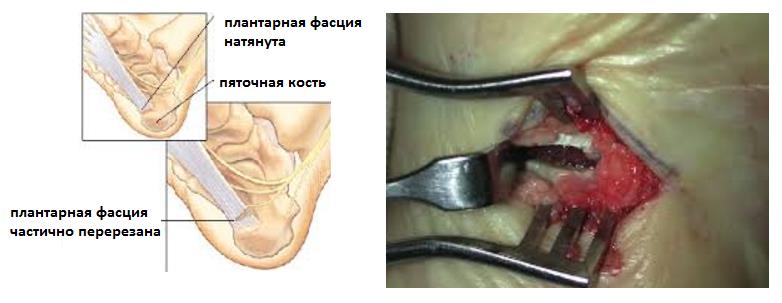
При неэффективности всех вышеперечисленных методов на протяжении 6-9 месяцев показано оперативное лечение. Оно требуется не более чем в 1% случаев.
– Хирургический релиз плантарной фасции. Заключается в высвобождении от спаек места прикрепления плантарной фасции и рассечении её медиального отдела на 13 – 23. Может быть выполенена как артроскопически (из 2 маленьких разрезов) так и открыто.
– В редких случаях производится удаление собственно «пяточной шпоры». Показанием для данного вмешательства служит большой размер, который может приводить к дополнительной травматизации подошвенной фасции собственно костным разрастанием.
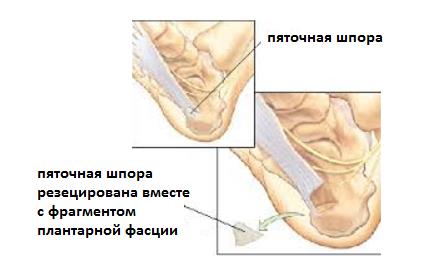
– Дополняется декомпрессией дистального отдела тарсального туннеля при параллельной компрессионной нейропатии большеберцового нерва.
Хирургическое лечение эффективно в 70-90% случаев но при этом характеризуется затяжной реабилитацией, и увеличением нагрузки на наружно-тыльные отделы стопы. Необходимость в хирургическом лечении при грамотно проведённом консервативном лечении не возникает практически никогда.
И на этом всё, с вами был доктор Никифоров, оставайтесь активными и здоровыми, и до новых встреч.

Никифоров Дмитрий Александрович
Хирургия стопы и голеностопного сустава, коррекция деформаций конечностей, эндопротезирование суставов, артроскопическая хирургия, спортивная травма.
Пяточная шпора причины, симптомы, методы лечения и профилактики
Пяточная шпора, или остеофит — это заболевание пятки, выраженное в костном разрастании. Нарост формируется в месте крепления кости к соединительным тканям и связкам, что затрудняет ходьбу, вызывает болевой синдром и грозит серьёзными осложнениями. Болезнь возникает из-за травмирования наросшим участком окружающих тканей или воспалительных изменений в подошвенных фасциях. Часто остеофит возникает без конкретных причин и может быть диагностирован на рентгенографии случайно. За лечением следует обращаться к врачу-терапевту, который направит к нужному специалисту — мануальному терапевту, хирургу-травматологу, ортопеду, ревматологу.
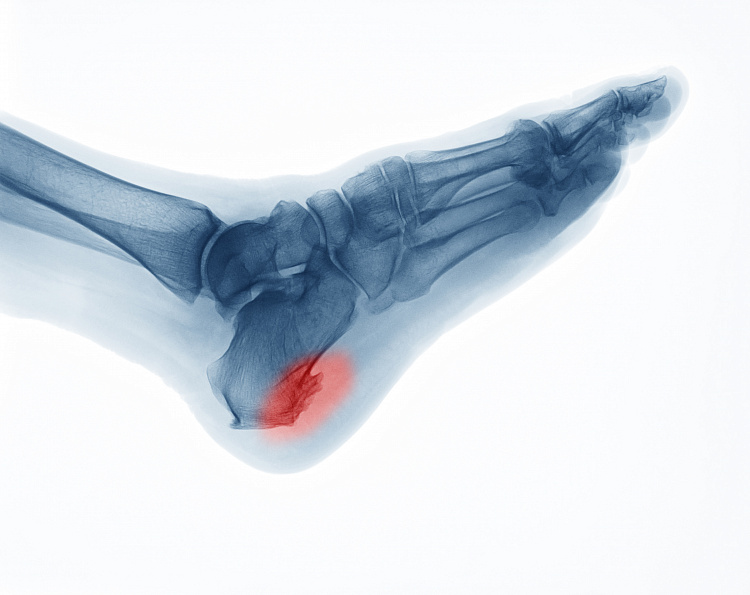
Симптомы пяточной шпоры
Остеофиты часто считаются обычным косметическим дефектом, который причиняет боль и мешает ходить. В начале заболевания это так, но если не лечить патологию, можно довести стопы до серьёзных проблем. Точно распознать пяточную шпору может только врач, но в домашних условиях обнаружить начало развития костного нароста возможно по определённым симптомам:
- Острая боль в виде резких приступов или пульсирующих ощущений. Больно ходить и переносить вес с ноги на пятку.
- Проявление болевого синдрома в стопе даже в спокойном состоянии при отсутствии физической нагрузки на ноги.
- Возникновение болезненности сразу после отдыха или пробуждения и усиление дискомфорта ближе к ночи.
- Изменение походки — при нагрузке на больную пятку появляется инстинктивная попытка перенести тяжесть тела с пятки на носок, что сказывается на походке.
Некоторые формы болезни протекают бессимптомно и распознать шпору удаётся на рентгеновском обследовании.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 09 Сентября 2021 года
Содержание статьи
Причины пяточной шпоры
- Травмы и удары пятки, стопы, переломы, растяжения связок и сухожилий;
- нарушения работы кровеносной системы нижних конечностей;
- сбои обменных процессов в организме;
- интенсивные занятия спортом, неправильное распределение нагрузки;
- неудобная или маленькая обувь, частое ношение высоких каблуков;
- плоскостопие, которое вызывает усиленное натяжение стопы;
- артриты, артрозы, другие заболевания суставов и фасций;
- воспаление, отёки костных и мягких тканей нижних конечностей;
- возрастные дегенеративные процессы в организме;
- патологии эндокринной и сердечно-сосудистой систем;
- генетическая предрасположенность;
- малоподвижный образ жизни;
- сосудистые расстройства;
- хронические инфекции;
- искривление осанки;
- отложения соли;
- остеохондроз;
- сахарный диабет;
- ожирение;
- подагра.
Стадии развития пяточной шпоры
Пяточная шпора развивается индивидуально в разных случаях. В зависимости от причин патологии, разрастание кости в пятке может продолжаться несколько лет до появления первых признаков, но чаще всего болезнь имеет 4 стадии развития:
- Повреждение сустава и суставной капсулы, вследствие чего происходит уменьшение количества синовиальной жидкости и лишение естественной смазки хрящей.
- Из-за недостатка синовиальной жидкости и обезвоживания костно-суставных элементов начинается трение поверхностей твёрдых тканей, хруст, тугоподвижность, что постепенно разрушает целостность суставов.
- В местах соприкосновения хрящей, позвонков, суставов возникают отвердевшие наросты, которые потом распространяются на соседние связки, сухожилия и другие ткани ноги.
- Начинается стойкое формирование костного разрастания — шпора имеет заострённый кверху конец, который давит на окружающие ткани, травмирует и деформирует их, причиняя нестерпимую боль.
Разновидности
В медицине нет чёткого разделения на разновидности пяточной шпоры, но существует классификация остеофитов, которые поражают не только стопу, но и позвоночник.
Посттравматическая пяточная шпора
В пятке встречается редко — травмам больше подвержены коленные, локтевые или тазобедренные суставы. Посттравматическому остеофиту способствуют переломы, вывихи, ушибы, растяжения, ожоги ног. Проявляется острой болью до полного заживления ран, но через некоторое время симптомы повторяются.
Периостальная пяточная шпора
Возникает по причине распространения острого или хронического воспалительного процесса из надкостницы на окружающие мягкие и твёрдые ткани. В целях защиты от инфекции в конечностях начинается беспорядочное разрастание кости, которое сопровождается болезненностью и дискомфортом.
Массивная пяточная шпора
Образуется как сопроводительный симптом онкологического заболевания, метастазов и других опасных патологий позвоночника. Может появиться как реакция организма на доброкачественную опухоль.
Дегенеративно-дистрофическая пяточная шпора
Основная причина развития — различные формы артрозов. Проявляется в виде хруста, тугоподвижности, нестабильности суставных элементов или характеризуется полной потерей подвижности.
Диагностика пяточной шпоры
Диагностировать патологическое костное разрастание возможно при осмотре и пальпации доктором. Как правило, сформировавшийся нарост прощупывается. Для подтверждения диагноза врач проводит рентген, на котором можно рассмотреть отросток косточки длиной от 4 до 12 мм. МРТ и КТ назначают для обследования соседних сосудов, хрящей, фасций. УЗИ недостаточно информативно, но проводится с целью регулярного мониторинга болезни — ультразвук можно использовать неограниченное количество раз.
В сети клиник ЦМРТ врачи выполняют диагностику такими методами:

 КАК ВЫГЛЯДИТ РАЗРЫВ СВЯЗОК ГОЛЕНОСТОПА
КАК ВЫГЛЯДИТ РАЗРЫВ СВЯЗОК ГОЛЕНОСТОПА
