Тендинит сухожилия стопы
Плантарный тендинит – это заболевание, которое характеризуется воспалительно-дегеративными изменениями сухожилий стопы. В начальной стадии патологического процесса в сухожилиях возникает воспаление. Со временем поражаются задняя большеберцовая и подошвенная мышцы. В дальнейшем ткань сухожилия начинает разрушаться, пациент утрачивает способность нормально двигаться и вести активную жизнь. Для лечения плантарного тендинита в Юсуповской больнице созданы все условия:
- Новейшая аппаратура ведущих мировых производителей;
- Использование лекарственных средств нового поколения, которые эффективное действие и обладают минимальными побочными эффектами;
- Индивидуальный подход к выбору метода лечения каждого пациента;
- Реабилитация с помощью современных тренажёров, инновационных методик восстановительной терапии.
В зависимости от степени тяжести течения заболевания пациенты могут лечиться амбулаторно или стационарно. Ревматологи проводят коррекцию лекарственной терапии. Реабилитологи разрабатывают индивидуальный комплекс лечебной гимнастики. Упражнения пациенты сначала выполняют под контролем старшего инструктора ЛФК, затем самостоятельно, в домашних условиях. Физиотерапевты назначают эффективные процедуры, которые позволяют быстро купировать боль и отёк. Массажисты применяют современные методики воздействия на мышцы и сухожилия стопы.

Причины тендинита сухожилия стопы
Поражение сухожилий стопы при плантарном тендините развивается вследствие воздействия следующих факторов:
- Чрезмерных физических нагрузок;
- Механического воздействия повреждающих факторов (ушиба, перелома костей, вывиха, повреждения связочного аппарата);
- Нарушения обменных процессов в организме человека;
- Инфекционных процессов в сухожилиях;
- Избыточной массы тела.
Плантарный тендинит развивается при наличии аномалий костей, которые возникают во время внутриутробного развития или вследствие травм. На состояние сухожилий могут повлиять некоторые лекарственные средства.
Симптомы и диагностика тендинита стопы
Тендинит развивается внезапно и дебютирует острыми болями в стопе. Стопа отекает, кожа становится красной. Температура над суставами повышается. Пациент из-за выраженного болевого синдрома не может стать на ногу.
Со временем заболевание переходит в хроническую стадию. Характер боли изменяется. Пациенты предъявляют жалобы на ноющие боли в определённом участке стопы, которые внезапно становятся резкими. При активном движении слышен хруст или щёлканье в суставах стопы. На рентгеновских снимках можно видеть изменения костной ткани, деформацию стопы, которая привела к развитию плантарного тендинита.
С помощью ультразвукового исследования врачи Юсуповской больницы определяют изменения сухожилий. Место локализации патологического процесса и выраженность изменений сухожилий уточняют во время магнитно-резонансной томографии. При подозрении на инфекционную природу заболевания выполняют клинические и биохимические анализы крови. Применение современных диагностических технологий помогает ревматологам Юсуповской больницы быстро установить точный диагноз, выяснить природу тендинита, назначить адекватное лечение.
Лечение тендинита стопы
Медикаментозная терапия тендинита направлена на устранение очага воспаления и уменьшение боли. С этой целью ревматологи назначают следующие лекарственные препараты:
- Нестероидные противовоспалительные средства (внутрь, внутримышечно или местно);
- Глюкокортикоиды (местно или в место локализации очага воспалительно-дегенеративного процесса);
- Мази раздражающего действия на кожу стопы.
Улучшить состояние и уменьшить выраженность болевого синдрома можно с помощью методов народной медицины. Их пациенты применяют, если боль появляется во время перемены погоды. Целители рекомендуют в этом случае употреблять 3 раза в день по одной чайной ложке настоя сассапареля и молотого корня имбиря. Противовоспалительное действие оказывают грецкие орехи. Можно использовать перегородки грецких орехов, настоянных на водке. Принимать настойку травники советуют по одной чайной ложке 2 раза в день.
Если пациент предпочитает прибегнуть к гомеопатии, ему рекомендуют препарат Arnica Montana 9 CH. Это гомеопатическое средство следует принимать по 3таблетки под язык трижды в день через час после еды, употребления напитков. При применении этого препарата не следует пользоваться зубной пастой или жевательными резинками с ментоловым вкусом.
Если тендинит возник после перенесенной травмы и не реагирует на медикаментозную терапию, пациентам предлагают выполнить оперативное вмешательство. Тяжёлые случаи плантарного тендинита обсуждают на заседании Экспертного Совета с участием профессоров и доцентов, врачей высшей категории. Ведущие специалисты в области заболеваний костей и сухожилий коллегиально принимают решение о необходимости хирургического лечения. Операции выполняют опытные травматологи-ортопеды. Хирурги в совершенстве владеют техникой современных оперативных вмешательств на сухожилиях.

Физические методы лечения тендинита стопы
В случае, когда причиной тендинита не является инфекционный процесс, физиотерапевты Юсуповской больницы проводят лечение с помощью следующих физиотерапевтических процедур:
- Криотерапии;
- Магнитотерапии;
- Терапевтического лазера;
- Фонофореза;
- Электрофореза;
- Электростимуляции мышц.
Реабилитологи проводят сеансы лечебной гимнастики. Тренировки могут быть причиной тендинита, но они помогают вылечиться и предотвратить возникновение заболевания. При тендините сухожилий стопы реабилитологи инструктора лечебной физкультуры рекомендуют выполнять упражнения для напряжения икроножной мышцы. Необходимо крепко стать одной ногой на пол, а другую согнуть в колене и прижать к стене. На 10 секунд нужно напрячь согнутую ногу, а затем расслабить. Поменяв ноги, измените положение. Следует выполнять упражнение до тех пор, пока не появится ощущение лёгкой усталости, затем повторить через 20 минут.
Для двухстороннего напряжения стопы необходимо встать на край ступени, наступив на неё только половиной стопы. Убедившись, что вы хорошо контролируете тело в таком положении, медленно опускайте и поднимайте ту часть стопы, которая не находится на ступени. Упражнение необходимо выполнять до появления ощущения лёгкой усталости, затем повторить через 20 минут. Это упражнение выполняют медленно, чтобы не ухудшить состояние.
Хорошим лечебным эффектом обладает массаж. Специалисты Юсуповской больницы применяют методы, направленные на разработку подвижности и растяжку суставов стопы, восстановление структуры сухожилий и укрепление мышц. Во время монотерапии или комплексного лечения обеспечивают полный покой нижней конечности. На стопу накладывают фиксирующую повязку, применяю эластичный бандаж или носят ортез.
Зачастую при своевременном лечении тендинита стопы удается не только полностью избавить пациента от симптомов болезни (боли, отёка поражённой области, покраснения), но и устранить воспалительные очаги проявлении заболевания. Для того чтобы предотвратить рецидив заболевания, пациентам следует выполнять рекомендации врача:
- Проводить разминку перед каждой тренировкой;
- Следить за своим самочувствием, если на стопы приходится большая физическая нагрузка. При малейшей боли в области стопы необходимо немедленно прекратить занятие, так как дальнейшие физические нагрузки могут нанести существенный вред сухожилиям;
- Постоянно менять тип нагрузки, выполнять дома несложные гимнастические упражнения на растяжку, укрепление мышц нижних конечностей;
- Регулярно отдыхать. Во время отдыха следует подложить под стопу валик, обеспечив приподнятое положение ноги.
Для того чтобы плантарный тендинит стопы не развился повторно, следует правильно питаться. В меню должна быть говядина, студень, холодец, блюда их печени, куриные яйца, кисломолочные продукты. Полезна жирная заливная рыба, орехи, пряности. Благоприятно воздействует на сухожилия куркума. В рацион необходимо включать цитрусовые, абрикосы и курагу, сладкий перец. При тендините полезен зелёный чай и чай с корнем имбиря. При употреблении этих продуктов в организм поступает витамин А, С, E, D, кальций фосфор, кальций, железо, коллаген, йод. Они помогают укрепить, повысить эластичность и сопротивляемость к разрывам сухожилий, способствуют возобновлению связок.
Из рациона пациентов, страдающих плантарным тендинитом, диетологи рекомендуют исключить следующую пищу:
- Жирные сорта мяса;
- Сладости;
- Спиртные напитки;
- Сладкую газированную воду;
- Выпечку из сдобного теста, кондитерские изделия;
- Транс-жиры, полуфабрикаты, фаст фуд.
Эти продукты способствуют замещению мышечной ткани жировой, что плохо воздействует на сухожилия. В них содержится фитиновая и ортофосфорная кислоты. Они блокируют поступление кальция в кости и сухожилия и кости. Врачи назначают витаминно-минеральные комплексы, которые содержат все ингредиенты, необходимые для восстановления структуры сухожилий.
При наличии хронической боли в стопе ортопеды советуют носить только поддерживающую обувь с ортопедическими стельками. Следует обратить особое внимание на обувь, если боль в стопе ощущается более двух месяцев. Можно использовать специальные ортопедические стельки, которые пациентам помогают выбрать ортопеды.
При появлении симптомов тендинита стопы звоните по телефону Юсуповской больницы. Специалисты контакт центра запишут вас на приём к врачу в удобное вам время. Ревматолог с помощью современных методов диагностики определит причину боли, припухлости в стопе и назначит лечение. Специалисты клиники реабилитации проведут восстановительное лечение. Реабилитологи составят индивидуальный комплекс упражнений лечебной физкультуры, которые можно будет выполнять дома.
Тендовагинит стопы
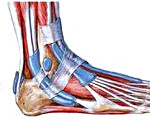
Тендовагинит стопы – это воспаление внутренней оболочки сухожильных влагалищ стопы. Может быть острым или хроническим, инфекционным или асептическим, первичным или вторичным. Заболевание проявляется отеком, болями, ограничением движений и затруднениями при ходьбе. При длительном течении возможно формирование контрактур. Диагноз выставляют на основании симптомов, лабораторных данных, рентгенографии и других исследований. Лечение чаще консервативное: иммобилизация, ЛФК, физиопроцедуры, массаж. В отдельных случаях требуются оперативные вмешательства.
МКБ-10
- Причины
- Классификация
- Симптомы тендовагинита стопы
- Диагностика
- Лечение тендовагинита стопы
- Цены на лечение
Общие сведения
Тендовагинит стопы – воспаление синовиальной оболочки сухожилий, расположенных на тыльной или подошвенной поверхности стопы. Первичный тендовагинит развивается вследствие спортивных или профессиональных перегрузок определенной группы мышц, вторичный – в результате распространения инфекции (при гнойных процессах и инфекционных заболеваниях) или реактивного токсического воспаления (при ревматических болезнях).

Причины
Причиной развития первичного тендовагинита стопы обычно становится микротравматизация сухожильных влагалищ вследствие повышенной нагрузки или нарушения анатомических соотношений различных структур стопы. Первичные тендовагиниты стопы часто диагностируются у лыжников, конькобежцев и артистов балета, а также у людей, страдающих плоскостопием и другими врожденными или приобретенными деформациями стоп.
Острые гнойные тендовагиниты стопы возникают вследствие контактного или гематогенного распространения инфекции из гнойного очага (при инфицированной ране стопы, панариции, гнойном артрите, остеомиелите, абсцессе, флегмоне и т. д.). Хронические тендовагиниты могут развиваться при различных специфических и неспецифических инфекционных заболеваниях: туберкулезе, гонорее, бруцеллезе или гриппе. При ревматических болезнях (синдроме Рейтера, болезни Бехтерева, системной склеродермии, ревматизме и ревматоидном артрите) хронический тендовагинит стопы обусловлен реактивным воспалением токсического характера.
Классификация
С учетом этиологических факторов в клинической ортопедии и травматологии выделяют инфекционные (неспецифические и специфические) и неинфекционные (профессиональные и реактивные) тендовагиниты стопы. С учетом особенностей течения различают острый и хронический тендовагинит, с учетом характера воспаления – гнойный, серозный и серозно-фибринозный тендовагинит. Кроме того, существует классификация заболевания, учитывающая патогенетические изменения в синовиальной оболочке влагалища:
- Начальная или легкая форма. Синовиальное влагалище гиперемировано, в его наружном слое выявляются периваскулярные инфильтраты.
- Экссудативно-серозная форма. В синовиальном влагалище накапливается выпот, клинически выявляется небольшая припухлость в области поражения.
- Хроническая стенозирующая форма. В синовиальном влагалище развиваются склеротические изменения. Различия в структуре отдельных слоев синовия уменьшаются, влагалище становится менее эластичным, сужается (стеноз).
Симптомы тендовагинита стопы
Пациентов беспокоит боль при ходьбе, в области пораженного сухожильного влагалища выявляется болезненная припухлость. Для острого неспецифического тендовагинита, чаще возникающего на тыльной поверхности стопы, характерно острое начало. Припухлость появляется внезапно, окружающие ткани быстро отекают, возможно распространение отека на всю стопу и даже на голень. Движения ограничены, в некоторых случаях формируются контрактуры.
Инфекционные тендовагиниты стопы сопровождаются быстрым подъемом температуры, слабостью, разбитостью, ознобом, головной болью, развитием регионарного лимфангита и лимфаденита. Болевой синдром более интенсивный, чем при острой неспецифической форме. Острый крепитирующий тендовагинит обычно возникает на тыле стопы. Припухлость появляется быстро, но отек, как правило, выражен меньше, чем при неспецифическом тендовагините. При пальпации во время движения сухожилия определяется крепитация (характерный нежный хруст). Движения ограничены, болезненны.
Возможен переход острого асептического тендовагинита стопы в хроническую форму. Наблюдаются боли и ограничение движений. При внешнем осмотре выявляется эластическое шнуровидное образование по ходу пораженного сухожилия. Иногда пальпируются «рисовые тела» (мелкие очаги уплотнения), может выявляться флюктуация. Особенно часто «рисовые тела» наблюдаются при туберкулезном тендовагините.
Диагностика
Диагноз выставляется врачом-ортопедом на основании характерных клинических проявлений. При остром гнойном воспалении в анализе крови определяется лейкоцитоз, повышение СОЭ и увеличение количества палочкоядерных нейтрофилов. Для выявления возбудителя и определения его чувствительности к антибиотикам проводят бактериоскопическое и бактериологическое исследование гноя. Для исключения других патологических процессов (например, артроза мелких суставов стопы) назначают рентгенографию стопы, однако для подтверждения диагноза это исследование использовать невозможно, поскольку на рентгенограммах просматривается лишь увеличение объема мягких тканей.
Лечение тендовагинита стопы
На начальном этапе болезни пациентам показан покой. В остром периоде обеспечивают возвышенное положение конечности, осуществляют иммобилизацию с использованием эластичного бинта или гипсовой лонгеты. При лечении неспецифического острого инфекционного процесса назначают противобактериальные средства и препараты для стимуляции иммунитета. При остром асептическом тендовагините применяют НПВС (бутадион, индометацин), при туберкулезном используют противотуберкулезные препараты (ПАСК, фтивазид, стрептомицин).
После устранения явлений острого воспаления при всех формах заболевания назначают ЛФК и физиотерапевтические процедуры: электрофорез с новокаином и гидрокортизоном, ультрафиолетовые лучи, микроволновую терапию, УВЧ, ультразвук. При острых гнойных процессах выполняют срочное вскрытие и дренирование сухожильного влагалища на фоне приема антибиотиков, выбранных с учетом чувствительности возбудителя.
Терапия хронического тендовагинита предусматривает использование перечисленных выше методов физиотерапии, озокерит, парафин, электрофорез с лидазой, массаж и ЛФК. Пациенту прописывают НПВС, в пораженную область вводят глюкокортикостероидные препараты (дексазон, метипред, гидрокортизон). При плохо поддающихся лечению крепитирующих тендовагинитах иногда используют рентгенотерапию. При воспалении сухожильного влагалища вследствие ревматического заболевания назначают базисные и противовоспалительные препараты, фонофорез с гидрокортизоном и электрофорез с НПВС.
Показанием к хирургическому вмешательству являются стенозирующие и длительно текущие формы заболевания, устойчивые к консервативной терапии. Операцию выполняют в плановом порядке. Сухожильное влагалище полностью иссекают, подкожную клетчатку и кожу сшивают. Стопу на две недели фиксируют гипсовым сапожком, назначают антибиотики, ЛФК и физиотерапию. Прогноз после оперативного вмешательства хороший, в большинстве случаев в отдаленном периоде наблюдается полное восстановление функции.
Тендовагинит стопы: понятие, клиника, диагностика, лечение

Сикилинда Владимир Данилович Профессор, Доктор медицинских наук, Заведующий кафедрой травматологии и ортопедии Ростовского государственного медицинского университета, Вице-президент Всероссийской Ассоциации травматологов-ортопедов ЮФО.

Голубев Георгий Шотавич Профессор, Доктор медицинских наук, Заведующий кафедрой травматологии и ортопедии ФПК и ППС РостГМУ, Заведующий ортопедическим отделением МБУЗ «Городская больница №1 им. Н.А. Семашко, Главный травматолог-ортопед ЮФО, Член Международной ассоциации по изучению и внедрению метода Илизарова (ASAMI)

Кролевец Игорь Владимирович Доктор медицинских наук, Врач-травматолог высшей квалификационной категории.
 Автор статьи: Шахиянов Александр Витальевич .
Автор статьи: Шахиянов Александр Витальевич .
Тендовагинит стопы: понятие, клиника, диагностика, лечение
Что такое тендовагинит стопы?
Тендовагинит стопы – это воспалительное заболевание синовиального влагалища, в котором расположено сухожилие. Чаще всего основная причина возникновения заболевания – это распространение воспалительного заболевания (инфекционного или асептического происхождения) с кости и окружающей ее мягкой ткани. Причина так же может быть и экзогенная, т.е. вследствие травмы.
Выделяют следующие группы по этиологии и патогенезу:
Острая форма неинфекционного воспаления. Основная причина — чрезмерная нагрузка на сухожилия. Чаще всего может возникнуть при физической нагрузке спортсменов, при продолжительной работе и двигательной активности. Нередко встречается у людей с лишним весом.
Характерные симптомы: отечность в области лодыжек, пальцев, боль и хруст при нагрузке на больную стопу. Больной вынужденно «щадить» при ходьбе ногу, хромает.
Лечение направлено, прежде всего, на снижение подвижности и нагрузки на стопу, для этого используют ортезы, гипсовые лонгеты. Для снятия отека прикладывают холод (пузырь со льдом). Для купирования боли назначают обезболивающие, также назначают противовоспалительные препараты.

Тендовагинит стопы: понятие, клиника, диагностика, лечение
Острая форма инфекционного воспаления. Встречается реже. Возникает при формировании инфекционного процесса. Для данного типа тендовагинита характерны как местные, так и системные симптомы. К местным относят увеличение регионарных лимфатических узлов, гиперемия и гипертермия кожного покрова в области поражения. Резкая боль при движении. К общим симптомам относят повышение температуры, вялость, общее недомогание.
Лечение так же направлено на общее действие и симптоматическое лечение. Назначается антибактериальная терапия, противовоспалительные препараты, жаропонижающие средства и обезболивающие (по показаниям). Применяют лонгеты для изоляции движения больной стопы. Часто инфекционное воспаление возникает из-за загрязнения раны. При наличии ран, их обрабатывают антисептиками, при необходимости – дренируют.
Хроническая форма неинфекционного воспаления. Симптомы схожи с острой формой неинфекционного тендовагинита. Хроническая форма может формироваться как самостоятельно, так и вследствие перенесенного острого неинфекционного тендовагинита.
Лечение в период обострения заболевания заключается, во-первых в иммобилизации больной стопы, во-вторых в медикаментозной терапии (противовоспалительные препараты), в-третьих – физиотерапии. Иногда консервативное лечение не дает результата, прибегают к хирургическому лечению, т.е. иссечению пораженных влагалищ.
Хроническая форма инфекционного воспаления. Как правило, этиология подобной формы воспаления состоит в наличии эндогенного хронического очага инфекции. Заболевание представлено периодами обострения и ремиссии. В момент обострения выражены симптомы, характерные для острого инфекционного тендовагинита, однако системные симптомы менее выражены.
Лечение направлено, во-первых на санацию очага инфекционного процесса локально, во-вторых – на устранение первичной причины, т.е. хронического инфекционного процесса.
Реактивный тендовагинит. Является побочным заболеванием, осложнением при патологиях ревматического характера. Лечение направлено на устранение первичного заболевания.
Тендовагинит
Тендовагинит представляет собой заболевание сухожилий мышц, при котором воспалительный процесс локализуется на внутренней поверхности фиброзного влагалища сухожилия. Особого внимания данная болезнь требует, так как многие пациенты игнорируют неприятные ощущения, провоцируя переход подострой стадии в хроническую, которая не только сложна в лечении, но может спровоцировать расширение локализации воспалительных процессов и переход на другие ткани.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Тендовагинит может возникать, как самостоятельное заболевание, или, как спровоцированный воспалительный процесс внутренней стороны влагалища сухожилий на фоне основной болезни. В первом случае, как правило, рассматривают асептический (крепитирующий тендовагинит). Во втором случае – инфекционный (специфический и неспецифический).
Асептический тендовагинит в большинстве случаев возникает в результате получения микротравм в связи с осуществлением профессиональной деятельности или чрезмерно интенсивных занятий спортом. Это обусловлено выполнение однотипных движений с задействованием ограниченной группы мышц, в результате чего происходит неправильное распределение нагрузки. К группе риска можно отнести следующие категории граждан: грузчики (тендовагинит предплечья), работающие за компьютером (тендовагинит кисти), лыжники, тяжелоатлеты, конькобежцы (тендовагинит стопы) и так далее.
Инфекционный тендовагинит бывает спровоцирован наличием гнойного очага основного заболевания в непосредственной близости от сухожилия мышц. Не специфическое развитие и течение наблюдается при наличии остеомиелита, острого гнойного артрита и так далее.
В случае развития самостоятельного заболевания перед началом острого периода инкубационный период течения может быть минимальным (2 – 3 часа). Хотя в большинстве случаев подострому течению предшествует выраженная крепитация (хруст в пораженном месте), на который больной зачастую не обращает внимания. После хруста возникает болезненная припухлость в месте очага поражения и слабость в конечности с невозможностью продолжать занятия привычной трудовой или спортивной деятельностью, с чем обычно и приходят на первое обследование.
Инфекционный тендовагинит характеризуется резким приливом крови к очагу поражения и подострым течением воспалительного процесса. Образуется болезненная припухлость на фоне общего воспаления, выраженного ознобом и повышением температуры тела. В случае если лечение тендовагинита, не реализована своевременно к данной симптоматике добавляется сведение пальцев конечностей и выраженный судорожный синдром. В наиболее сложных и запущенных случаях возможно сдавливание кровеносных сосудов и некроз прилегающих тканей с последующим развитием септического заражения.
СИМПТОМАТИКА
Симптомы тендовагинита для удобства читателя будут рассмотрена пунктуально в порядке их типичного возникновения.
АСЕПТИЧЕСКИЙ (КРЕПИТИРУЮЩИЙ) ТЕНДОВАГИНИТ
- Неспецифические слабо выраженные болевые ощущения в области стоп, предплечья, кистей рук, реже в области пальцев конечностей.
- Крепитация в районе пораженного участка.
- Покраснение появление припухлости, в отдельных случаях отмечается появление визуальных подкожных кровоподтеков.
- Слабость конечностей с потерей трудоспособности.
- Проявление периодического болевого синдрома тянущего, иногда прокалывающего характера.
- Сведение пораженного участка и судороги конечностей, возникающие в подострый период течения.
Инфекционный тендовагинит.
- Наличие основного заболевания, которое и провоцирует тендовагинит.
- Покраснение и припухлость пораженного участка.
- Выраженные болевые ощущения, усиливающиеся при физических нагрузках.
- Озноб и значительное повышение температуры тела.
- Судороги конечностей.
- Защемление кровеносных сосудов с возможностью возникновения некротических участков ткани.
РАСПОЗНАВАНИЕ (ДИАГНОСТИКА)
Прежде, чем приступать к лечению тендовагинита сухожилия необходимо дифференцировать асептическое течение от инфекционного. Первичный осмотр предполагает визуальное диагностирование (припухлость носит, как правило, продолговатую форму) и пальпацию пораженного участка (при пальпации болевые ощущения усиливаются). В дальнейшем проводят проверку на крепитацию. Заключительным этапом распознавания является назначение анализов на наличие основного заболевания.
Лечение тендовагинита напрямую зависит от вида заболевания и его симптоматики.
Мы, в Калуге, в Клинике Боли придерживаемся следующей схемы лечения:
Наиболее адекватной по методам лечения выступает следующая классификация: острый асептический тендовагинит, острый инфекционный тендовагинит, хронический тендовагинит обоих видов (часто проявляется, как болезнь де Кервена, о которой можно подробнее посмотреть в видео внизу статьи).
Острый асептический тендовагинит
- Пораженное сухожилие иммобилизуют путем закрепления гипсовой лонгеты.
- Воспалительный процесс купируют путем перорального применения противовоспалительных препаратов общего спектра действия (аспирин, бутадион и т.д.), физиотерапевтических процедур с использованием новокаиновых блокад для уменьшения болевых ощущений и местных аппликаций (димексид, озокерит и т.д.).
- После снятия острого течения заболевания применяют поддерживающую физиотерапию (ультразвук, микроволны и т.д.)
- В дальнейшем используют домашние физиотерапевтические процедуры с применением грязевых аппликаций с высоким содержанием йода.
Острый инфекционный тендовагинит
- В случае гнойного течения заболевания требуется немедленно вскрытие и дренаж влагалища мышечного сухожилия.
- Терапия основного заболевания.
- Применение антибиотических и антисептических средств общего спектра действия.
- Купирование воспалительного процесса.
- Поддерживающая физиотерапия. В случае сохранения болевого синдрома используют новокаиновые блокады.
Хронический тендовагинит
- Антибиотическая терапия с применением препаратов общего спектра действия с курсом лечения не менее двух недель.
- Использование нестероидных препаратов для купирования воспалительных процессов. Как правило, назначают гидрокортизон, который может быть дополнен новокаином при наличии болей.
- Использование парафиновых аппликаций.
- Массаж пораженного участка. Наиболее продуктивен при лечении тендовагинита кистей рук.
- Лечебная физкультура, заключающаяся в постепенном увеличении физических нагрузок и правильном их распределении.
В целом тендовагинит сухожилий при лечении имеет вполне благоприятные прогнозы.
Если у Вас болит рука в области предплечья, то Вам необходимо записаться к ортопеду по телефону 8 (4842) 28-12-12 или в системе онлайн-записи на сайте.
Вальгусная деформация стопы – симптомы и лечение
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сакович Н. В., травматолога со стажем в 8 лет.


Определение болезни. Причины заболевания
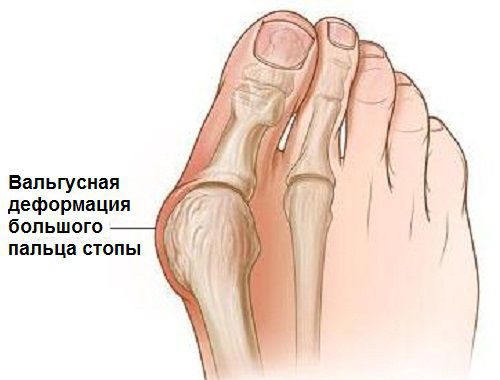
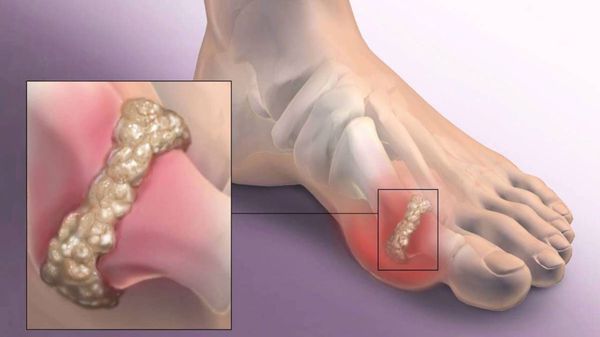
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность; [10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной. [15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца; [13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок; [9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
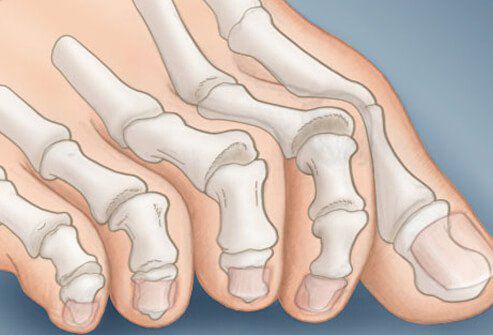
Боль усиливается, прежняя обувь становиться узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
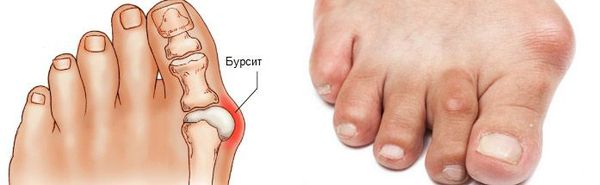
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
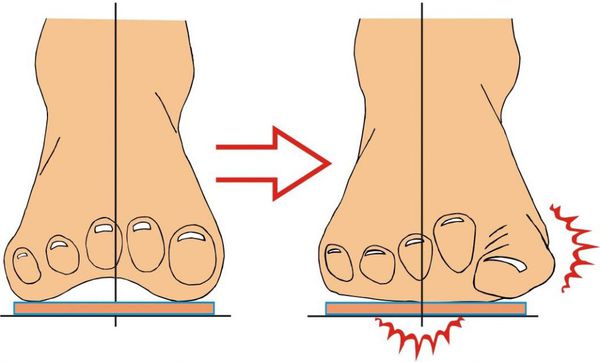
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
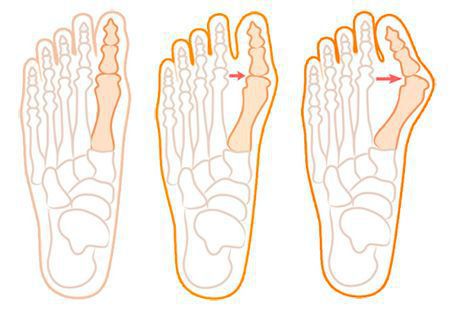
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
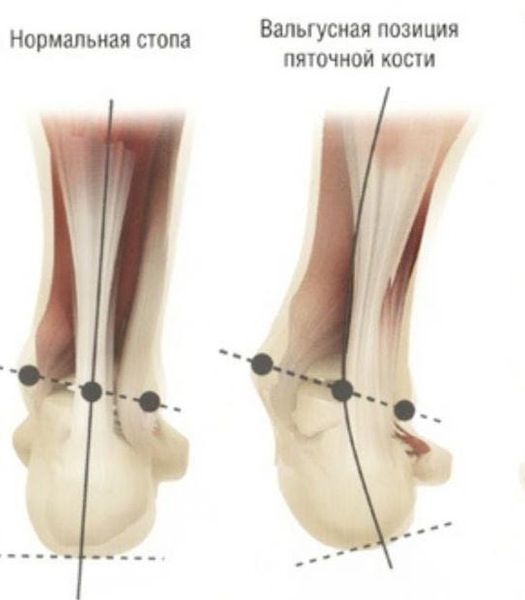
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
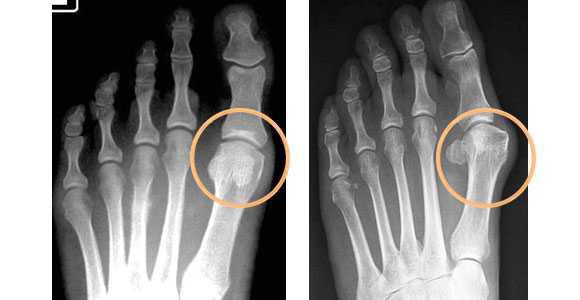
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм. [2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине. [7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
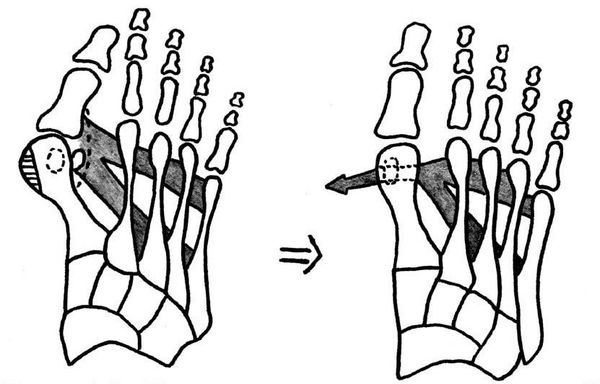
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
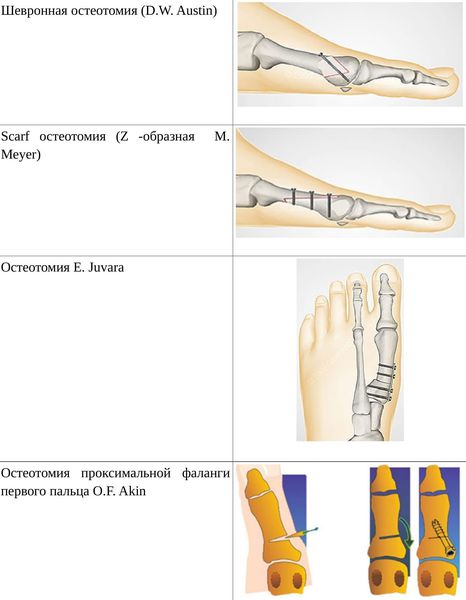
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез. [1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
- регулярный осмотр у ортопеда-травматолога для своевременного выявления плоскостопия;
- ношение удобной обуви (без шпилек, из натуральных материалов, не давящей, с высотой каблука не более 7 см);
- регулярное ношение ортопедических стелек;
- соблюдение режима труда и отдыха, если работа связана с дополнительными нагрузками на нижние конечности.
Вальгусная деформация большого пальца стопы

Как избавиться от вальгусной деформации большого пальца стопы
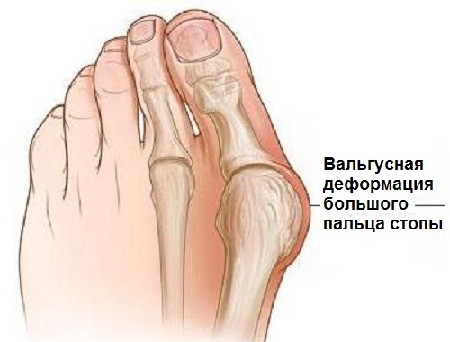
Вальгусная деформация стопы считается едва ли не самой распространенной ортопедической болезнью. Она проявляется в виде искривления большого пальца стопы и выглядит как своеобразная шишка возле его основания.
Поскольк у развивается это заболевание медленно, его бывает довольно сложно выявить на ранних этапах, что приводит к возникновению болезненных ощущений и различных осложнений. Под вальгусной деформацией понимают патологию стопы, в процессе развития которой искривляется плюсне-фаланговый сустав большого пальца. В результате этого его фаланги находятся под углом по отношению друг к другу.
В итоге одна из них начинает выпирать в сторону головкой кости. Это приводит к формированию шишки с внешней стороны стопы. Иногда данный процесс сопровождается болью.
Причины развития вальгуса
Нарушение положения пальцев и других костей стопы развивается на фоне нескольких причин:
- Нарушение анатомии. Строение стопы всегда имеет индивидуальные особенности. При некоторых отклонениях (например, избыточная длина первой плюсневой кости или фаланги пальца) стопа стремится к большей деформации при нагрузках. Нормализация внутренней анатомии ступни – основная задача хирурга-ортопеда при оперативном лечении вальгуса.
- Слабость связочных структур. Она зависит от особенностей строения коллагеновых волокон связок и сухожилий. При их ослабленности легко достигается предел прочности и своды не восстанавливают свою форму после прекращения нагрузок.
- Избыточный вес. Постоянная избыточная нагрузка на ступни способствует отклонению 1-й плюсневой кости кнутри, а пальца, соответственно – кнаружи. Пациенты с избыточным весом имеют высокий риск развития этой патологии.
- Пристрастие к узкой и тесной обуви на высоком каблуке. Ношение подобной обуви неблагоприятно сказывается на функции сводов стопы.
- Наследственность. Наличие изменений стоп у кровных родственников может свидетельствовать о склонности к развитию деформации. Наследственность «в ответе» за свойства соединительной ткани, поддерживающей своды.
Также к причинам появления патологии относятся и разные повреждения ступней.
Симптомы и фото
Основные проявления вальгусной деформации стопы заключаются в следующем:
- появляется мягкое образование, которое сопровождается тем, что кожа в районе сустава краснеет, появляются болевые ощущения, поскольку воспаляется суставная сумка;
- большой палец меняет свою форму, становясь кривым;
- в районе первой фаланги образуется твердая шишка;
- развивается костная мозоль, раздражаются кожные покровы;
- появляются болевые ощущения во время ходьбы;
- большой палец теряет свою подвижность. Со временем двигательную активность могут потерять и другие пальцы.
На фото ниже показано, как проявляется заболевание у человека.

Стадии деформации
Принято выделять четыре степени халлюс вальгус, в зависимости от угла отклонения большого пальца:
- I степень — 15 градусов.
- II степень — 20 градусов.
- III степень — 30 градусов.
- IV степень — больше 30 градусов.
Первые две степени вальгусной деформации 1 пальца стопы не осложняются и приносят в основном косметический дискомфорт. III и IV степени имеют последствия для здоровья. Среди таких молоткообразная деформация, когда II и III пальцы перестают принимать участие в процессе ходьбы; вросшие ногти; болезненные мозоли и натоптыши, которые воспаляются и нагнаиваются; отёк стопы, остеомиелит. Поэтому своевременная диагностика имеет первостепенное значение.
Диагностика
Первый этап во время определения диагноза вальгусной деформации большого пальца – это зрительный осмотр врача и определение стадии болезни. Во время осмотра берутся во внимание, в каком состоянии подошвенные поверхности, упругость (тургор) верхней части ступни, а также сосудистый статус, определяется тактильная чувствительность стоп и функциональность фаланги.
Врач обязан рассмотреть все возможные ограничения передвижений стопы, чтобы точно определить причину патологии. С помощью расстояния между плюсневыми головками определяют степень деформации пальца. Чаще всего к жалобам пациентов относится: ощущение тяжести после больших физических нагрузок, ноющие боли в передней части ступни, скованность во время движения.
Осложнения
При отсутствии лечения заболевание приводит к возникновению патологических процессов в области позвоночного столба, коленных и тазобедренных суставах.
Прогрессирование болезни изменяет биомеханику стопы и может привести к изменению походки. Заболевание также нередко является причиной развития бурсита большого пальца вследствие постоянного раздражения и трения, которые вызывают отек и воспаление синовиальной суставной сумки.
Другим частым осложнением вальгусной деформации является артрит плюснефалангового сустава, так как из-за постоянного трения хрящевая ткань большого пальца уменьшается.

Возможно лечение косточки на пальце без операции?
На ранних этапах лечение без операции возможно. Под ранними этапами подразумевается вальгусная деформация большого пальца I—II степени, с небольшим углом отклонения и без осложнений.
В домашних условиях консервативное лечение включает в себя специальную гимнастику, коррекцию веса, , ношение ортопедической обуви и медикаментозную терапию.
На начальных стадиях вальгусной деформации большого пальца стопы упражнения способны значительно уменьшить угол отклонения и болевые ощущения, сопутствующие этой проблеме.
Фиксаторы
Сегодня ортопеды активно используют новые разработки, а именно фиксаторы, которые корректируют положение большого пальца при вальгусной деформации. Они надеваются преимущественно на ночь и снимаются утром. Примером такого фиксатора является гелевый фиксатор Valgus Pro. Аналогов ему немало, но оригинал даёт результаты быстрее, да и качество самого материала выгодно отличается.
Использование фиксаторов для деформированных больших пальцев позволяет полностью устранить дефект на I стадии и значительно уменьшить дискомфорт и выпирание при вальгусной деформации стопы степеней от II до IV.

Полезные упражнения
Врачи назначают специальную зарядку, которая снимает отечность, разрабатывает поврежденные недугом суставы, уменьшает болевой синдром. Для выполнения гимнастики не нужны особые условия, главное – это регулярность.
Упражнения могут быть разные, но некоторые считаются особо полезными:
- лист бумаги (можно использовать ручку или другой мелкий предмет) поднимается с пола при помощи пальцев ног;
- своды стоп напрягаются и удерживаются в таком положении несколько секунд;
- пальцы ног поочередно сгибаются и разгибаются, пока не появится усталость;
- лежащий на полу лист бумаги нужно скомкать с помощью пальцев ног;
- скалка или небольшая бутылка с водой перекатываются стопой 2–3 минуты;
- пальцы ног разводятся в стороны и удерживаются так не меньше минуты.
Консервативное лечение более эффективно в комплексе со специальным массажем, удаляющим мышечные спазмы и восстанавливающим подвижность суставов.

Физиотерапия
Для лечения вальгусной деформации могут использоваться и физиотерапевтические процедуры – ультразвук или диатермия. Нужно учитывать, что эти мероприятия дают временный эффект.
Наиболее действенным считается применение ортопедических изделий, которые изготавливают индивидуально после исследования формы стопы и походки человека.
Использование различных супинаторов, корректоров пальцев ног или межпальцевых валиков в начале болезни может остановить последующую деформацию. Если же процесс запущен, то применение таких изделий может лишь слегка уменьшить болевые ощущения. С помощью индивидуальных стелек удается корректировать нарушение свода стопы.

Обувь
При вальгусной деформации первого пальца стопы обувь должна быть мягкой, с широким носом и на низком каблуке (до 4 см). При плоско-вальгусной деформации стопы необходимо носить новую обувь с высоким и жестким задником, на 3 см выше пятки, с плотным и высоким супинатором.

Ортопедические стельки
Для коррекции деформации стопы используются различные виды стелек и полустелек. Лучше всего для этого подходят стельки, изготовленные по индивидуальному заказу. С их помощью снижается нагрузка на суставы ног, улучшается кровообращение стопы, снижается чувство усталости в ногах.
Иногда стельки тяжело уместить в обуви, особенно стандартные. Поэтому с целью коррекции патологических нарушений в стопе можно использовать полустельки – укороченный вариант обычной стельки (без переднего отдела).
В некоторых нетяжелых случаях ортопед может разрешить ношение ортопедических подпяточников.

Хирургическое лечение
К оперативному вмешательству, в большинстве случаев, прибегают уже на запущенных стадиях болезни. Хотя операцию можно делать и в начале вальгусной деформации стопы, в этом случае хирургическое вмешательство будет одновременно и профилактикой артроза в первом плюснефаланговом суставе. Современных техники операций не разрушают сустав, сохраняют его опороспособность и подвижность.
Существуют такие способы оперативного вмешательства:
- проведение реконструкции деформированных костей;
- удаление нароста оперативным способом;
- операция, с помощью которой уравновешиваются околосуставные мышцы;
- проведение дистальной и проксимальной остеотомии, которая заключается в изменении угла между костями;
- артродез – оперативное вмешательство по фиксации сустава;
- пересадка сухожилий;
- имплантация суставов;
- а также еще приблизительно 93 методики, которые подбираются индивидуально для каждого пациента.
Процесс реабилитации после хирургического вмешательства может длиться от одного и до двух месяцев, поэтому на протяжении 1,5 месяцев врачи советую носить специальный ортопедический сапог, который поможет надежно зафиксировать больную конечность и обеспечить ей максимальный покой во время движения.
Как предотвратить появление косточки?
Профилактика заболевания включает в себя несколько проверенных способов:
- Правильное питание. Часто поражение суставов вызывает избыточный вес. От лишних килограммов лучше избавиться, для этого следует скорректировать рацион в пользу здорового питания. Жирную, копченую и соленую пищу нужно исключить.
- Ношение только удобной обуви. Суставы, находящиеся в правильном положении, редко подвергаются деформации. В отдельных случаях можно просто носить ортопедические стельки.
- Физические упражнения. Врачами разработано множество методик, позволяющих держать ноги в тонусе. Для этого не обязательно ходить в тренажерный зал, гимнастикой можно заниматься и в домашних условиях.
- Ножные ванночки. Действенное средство, снимающее усталость ног и улучшающее кровообращение. Для повышения эффективности следует добавлять травы или морскую соль.
При проявлении первых неприятных симптомов лучше обратиться к специалисту. После проведения комплексной диагностики он подскажет, как и чем лечить вальгусную деформацию большого пальца. Только своевременная адекватная терапия поможет избежать оперативного вмешательства.
Вальгус и варус стопы
Варусная и вальгусная деформация стопы у детей является довольно распространённой патологией. В запущенных случаях она может стать причиной серьёзных нарушений со стороны опорно-двигательного аппарата и привести к инвалидности.
Причины, приводящие к деформации стопы
На сегодняшний день точно не установлены причины развития врождённого вальгуса или варуса стопы. По мнению ученых, определённую роль играет недостаток макро- и микроэлементов в организме беременной женщины, особенно кальция и витамина Д. Повышают риск врожденной деформации стоп и голеностопных суставов также нахождение плода в тазовом предлежании, многоплодная беременность, маловодие. Важное значение имеет здоровый образ жизни, которого должна придерживаться будущая мама на протяжении всех трёх триместров.
Приобретённые варианты патологии развиваются из-за неправильной работы опорно-двигательного аппарата или его недоразвитости. Чаще болезнь диагностируется у детей со следующими особенностями:
- родились раньше срока (недоношенные) или у матерей, чья беременность протекала с осложнениями;
- получили родовые или иные травмы, например, вывих бедра;
- болели или болеют заболеваниями, вызывающими изменения в хрящевой, костной, соединительной или мышечной тканях, например, рахит (дефицит витамина Д) или ДЦП (детский церебральный паралич);
- долго носили гипс на нижней конечности;
- имеют слабые мышцы и связки, в частности, из-за отсутствия адекватной физической нагрузки;
- носят неудобную обувь, которая не подходит по размеру;
- перенесли серьёзные инфекционные болезни, особенно на первом году жизни;
- страдают от лишнего веса;
- имеют генетическую предрасположенность к развитию данной патологии.
- рано встали на ноги и начали ходить самостоятельно, за руку или с помощью специальных устройств (ходунки и т.д.).
Зачастую варусная и вальгусная приобретённая деформация детских стоп формируется по вине родителей. Многие папы и мамы стремятся скорее придать малышу вертикальное положение и увидеть его первые шаги, “насильно” ставя его на ноги. Это является грубой ошибкой, так как ребёнок должен сам решить, когда ему пришло время ходить. Также для крохи важно создать все условия, чтобы его от природы плоские подошвы начали правильно развиваться.
Деформация нижних конечностей у ребенка может быть одним из проявлений нарушения осанки, которое развивается вследствие других причин (травмы шеи или основания черепа во время родов). В таких случаях посещение остеопата будет составлять основу лечения.
В зависимости от причинного фактора различают следующие виды варусного и вальгусного искривления нижних конечностей:
- посттравматический (после различных травм);
- структурный (вследствие аномалий развития опорно-двигательного аппарата);
- статический (из-за нарушения осанки);
- спастический (результат сбоев в работе нервной системы);
- паралитический (осложнение энцефалита, полиомиелита и т.д.);
- компенсаторный (из-за особенностей строения ног);
- рахитический (последствие рахита);
- коррекционный (итог неверного лечения других заболеваний нижних конечностей).
Правильно определить причину патологии и её степень может только врач-ортопед.
Степени тяжести и виды заболевания
Вальгусные стопы образуются постепенно, проходя четыре стадии развития:
- Первая степень. Отклонение от вертикальной оси составляет не более 15 градусов. Своевременная коррекция приводит к полному излечению.
- Вторая степень. Нижняя часть ног вывернута на 15-20 градусов. Комплексное консервативное лечение даёт хороший результат, полностью устраняя дефект.
- Третья степень. Отклонение от оси равно 20-30 градусам. Терапия включает в себя ряд мероприятий и продолжается несколько месяцев и даже лет.
- Четвёртая степень. Угол деформации превышает 30 градусов. Консервативное лечение не всегда даёт положительный результат, поэтому примерно в 7% случаев проводится хирургическая коррекция.
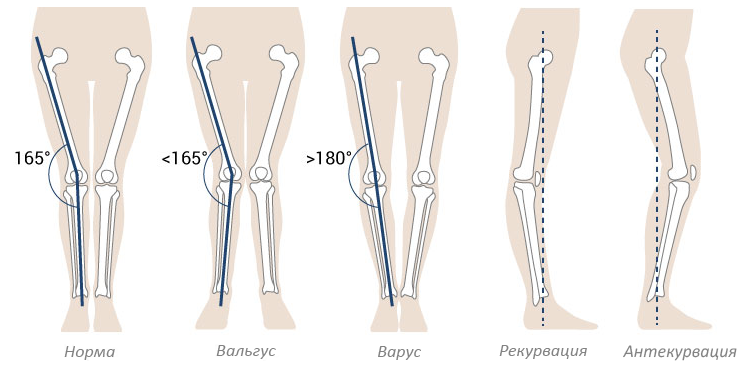
Варусное искривление имеет три степени тяжести:
| Степень поражения | Угол наклона пятки в градусах | Угол свода | Высота продольного свода |
|---|---|---|---|
| 1 | до 15 | до 150 | 15-20 мм |
| 2 | до 20 | 150-160 | 10 мм |
| 3 | более 20 | 160-180 | менее 10 мм |
Клиническая картина
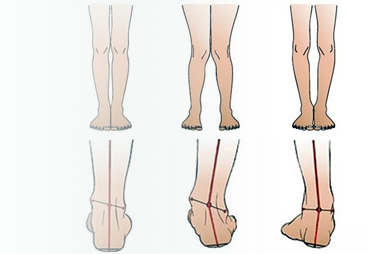
Вальгус чаще начинает себя проявлять на первом году жизни ребёнка и часто сочетается с вальгусной деформацией коленных суставов. Он характеризуется Х-образным искривлением ножек и снижением высоты сводов стопы. Если свести колени вместе и затем их выпрямить, расстояние между лодыжками будет превышать 4-5 см. Находясь на абсолютно ровной поверхности, внутренняя часть нижней части ноги заваливается внутрь, а пальцы и пятка “смотрят” наружу. Плоско-вальгусная стопа развивается при практически полном уплощении её естественных сводов.
Варус также начинает себя проявлять в раннем детстве. При данной патологии ножки малыша имеют О-образную форму, напоминая колесо. Ось и купол стопы искривляются, при этом основная нагрузка ложится на наружный край подошвы. Однако, варус стопы, как и вальгус, может быть изолированным и не сочетаться с деформацией всей нижней конечности.
Обе деформации бывают врождёнными и приобретёнными. В первом случае патологические изменения будут наблюдаться уже в период внутриутробного развития плода. Ребёнок появляется на свет с дефектом. Приобретённые искривления стоп начинают формироваться после окончательной постановки малыша на ноги. Как правило, при вальгусе стоп родители замечают, что малыш при ходьбе наступает не на всю подошву, а только на её внутреннюю часть.
Искривление одной нижней конечности может быть более выраженным, чем другой, и сочетаться с плоскостопием. Если не лечить плоско-вальгусные стопы, со временем патология скорее всего будет прогрессировать. Физиологическое положение ног изменится, провоцируя развитие заболеваний позвоночника и крупных суставов. Со временем появится нарушение осанки, которое может перейти в такое грозное заболевание как сколиоз или кифосколиоз.
Вальгус стоп может сочетаться и даже быть следствием варуса коленных суставов.
Поэтому так важно своевременно выявлять дефекты нижних конечностей и обращать внимание на любые признаки болезни. Родители могут заметить, что походка ребёнка неуверенная и неуклюжая, вызывающая дискомфорт и боль. Нередко появляются отёки коленных и голеностопных суставов. При осмотре обуви видно, что она снашивается неравномерно, с большим износом одной стороны подошвы.
Дети с варусом и вальгусом часто жалуются на усталость после ходьбы, болезненные ощущения в ногах и позвоночнике, судороги в икроножных мышцах и даже головные боли. Они не могут полноценно бегать, прыгать, выполнять физические упражнения и заниматься спортом. У многих малышей на этой почве возникают комплексы, нежелание ходить на физкультуру или в садик. Иногда итогом становится депрессия.
Диагностика
Если у ребенка постоянно заваливается пятка в положении стоя и при ходьбе, либо имеются другие признаки деформации нижних конечностей, следует обратиться к врачу-ортопеду.
Врач проводит опрос и осмотр пациента и назначает стандартные методы исследований:
- рентгенография голеностопных суставов;
- подометрия (соотношение высоты стопы к её длине в процентах);
- компьютерная плантография (отпечаток подошвы).
По показаниям проводятся дополнительные обследования (определение уровня кальция и витамина Д в крови, УЗИ коленных суставов, рентгенография позвоночника и т.д.). При необходимости, пациент направляется на консультации к смежным специалистам (невролог, эндокринолог и т.д.).
Лечение варусной и вальгусной деформации
Вальгусная и варусная деформация стопы у детей обычно подразумевает длительное комплексное лечение. Чем раньше оно начнётся, тем лучше будет прогноз. Главной целью консервативной терапии является создание правильного свода стопы путём укрепления связочно-мышечного каркаса. К классическим методам лечения относятся:
- ЛФК и гимнастика с упражнениями для ног, в частности, с помощью различных предметов;
- лечебный массаж;
- гипсование;
- водные процедуры (ножные ванночки, плавание);
- использование ортопедической обуви и стелек;
- применение специальных ковриков, мячиков и аналогичных по действию предметов;
- физиотерапевтические процедуры (магнитотерапия, аппликации с озокеритом и другие);
- остеопатия.
Иногда для устранения дефекта используют ортопедические шины, бандажи и прочие фиксирующие приспособления. В ряде случаев специалисты обращаются к альтернативным методикам, например, проводят кинезиотейпирование нижней конечности. При выраженных клинических проявлениях назначают симптоматическую терапию (обезболивающие, гормональные и другие препараты). При неэффективности проводимых мероприятий прибегают к оперативному вмешательству.
Как правило, варус и вальгусная стопа у ребенка хорошо поддаются консервативному лечению.
Профилактика патологии
Чтобы у ребёнка ножка формировалась правильно, родителям следует предпринять следующие действия:
- подбирать для малыша правильную обувь строго по размеру;
- исключить любые причины, которые могут спровоцировать появление деформации;
- обеспечить ребёнку полноценное питание, нормальный режим дня, адекватную физическую активность с хождением босиком по любым неровным поверхностям;
- оборудовать в детской комнате шведскую стенку или её аналог.
Если родители заметили, что у малыша заваливается ножка в одну сторону, или есть иные признаки деформации, следует незамедлительно проконсультироваться с врачом-ортопедом.
Hallux Valgus
Изолированное искривление большого пальца на ноге называют Hallux Valgus. Чаще всего патология развивается в более зрелом возрасте, значительно ухудшая качество жизни человека. Среди причин заболевания отмечаются неправильный выбор обуви, генетические особенности, а именно врожденная слабость соединительной и костной ткани, сопутствующие заболевания (остеопороз, плоскостопие, эндокринные нарушения). Также к формированию Hallux Valgus может привести длительный приём некоторых медикаментов и чрезмерная физическая нагрузка, приходящаяся на нижние конечности.
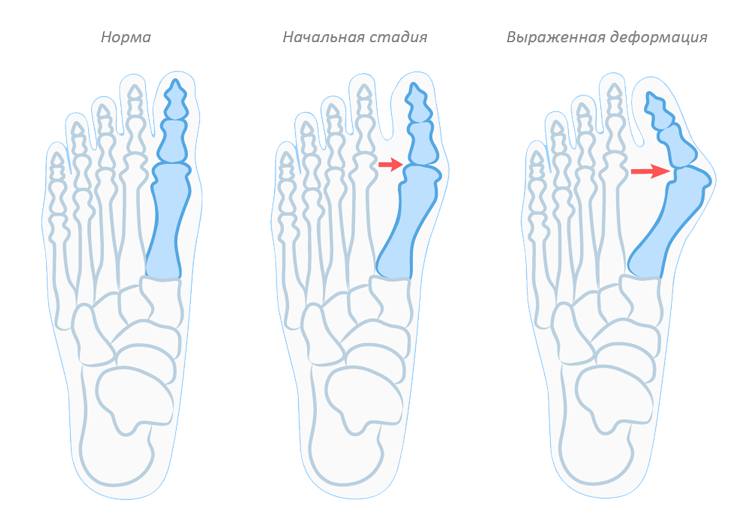
Вальгусная деформация большого пальца стопы имеет три степени выраженности по градусу отклонения первого пальца:
- первая — до 20°,
- вторая — 25-35°,
- третья — более 35°.
В большинстве случаев вальгусная деформация большого пальца стопы “не отвечает” на консервативное лечение, поэтому без операции обходятся редко. Однако хирургическое вмешательство отличается травматичностью, имеет ряд осложнений и требует длительной реабилитации. После операции нередко возникают рецидивы.
Хирургическое лечение при Hallux Valgus нельзя проводить пациентам при наличии следующих состояний:
- заболевания свёртывающей системы крови;
- некомпенсированный сахарный диабет;
- хронические болезни опорно-двигательного аппарата;
- неконтролируемая артериальная гипертензия;
- выраженный варикоз и тромбофлебит нижних конечностей;
- хронические заболевания внутренних органов в стадии декомпенсации.
Также есть ряд относительных противопоказаний к операции, которые обязательно учитывает врач при выборе лечебной тактики.
Альтернативой хирургическому вмешательству при Hallux Valgus является остеопатия. Данный метод позволяет нормализовать баланс тела, биомеханику стопы и нижней конечности в целом, кровообращение и иннервацию в области большого пальца нижней конечности, восстанавливая питание окружающих тканей. В итоге связки и мышцы приходят в тонус, обретая силу и эластичность. В комплексе с другими мероприятиями (упражнения, массаж и т.д.) врачам-остеопатам в большинстве случаев удаётся провести лечение без операции и добиться стойкого положительного эффекта.

Вам понравилась статья? Добавьте сайт в Закладки браузера


