Боль в колене (коленном суставе)
- Лечение без операций и лекарств
- Снимаем боль в колене за 2-3 сеанса!
- Полный курс от 7-10 процедур
Автор:  Грачев Илья Илларионович
Грачев Илья Илларионович
Редактор:  Ефремов Михаил Михайлович
Ефремов Михаил Михайлович
Дата публикации: 13.05.2014
Дата обновления: 12.04.2021
Все врачи клиники
- Что именно болит в колене
- Что делать при сильной боли в колене
- Чем лечить боли в колене и ногах дома
- Что нельзя делать
- Когда к врачу нужно обращаться срочно
- Что делать при сильных болях в колене различного характера
- Боль в колене при коронавирусе и ОРВИ
- Сильная боль под коленом
- Сильная боль в левом или правом колене
- Боль в колене и в ноге
- Боль в коленной чашечке
- Боли в колене, отдающие в пятку, пах
- Боли в колене при разгибании и сгибании
- Сильные боли в колене ночью
- Боли в колене при ходьбе
- Сильные боли после тренировки
- Боль в колене и хруст
- Боль в колене и отек
- Травмы и заболевания, вызывающие боли
- Как лечить сильную боль в колене
- Диагностика
- Методы лечения сильной боли в колене
- Частые вопросы
Колени больше остальных суставов подвержены травмированию и различным заболеваниям. На сильную боль в колене жалуется значительная часть пациентов ортопеда-травматолога и ревматолога. Из этой статьи вы узнаете, что делать, если вдруг появилась сильная боль. Она лечится, главное – вовремя обратиться со своими проблемами за медицинской помощью. Вам всегда помогут в медицинском центре «Парамита» (Москва).
Что именно болит в колене
Коленный сустав – это самый сложный сустав, так как он несет основную нагрузку. Строение: три кости (бедренная, большеберцовая и надколенник образуют единый блоковидный сустав, состоящий из двух взаимосвязанных сочленений: бедренно-большеберцового (тибиофеморального) и бедренно-надколенникового (пателлофеморального).
Надколенник – это плоская сесамовидная (дополнительная в суставе) кость, прикрепляющаяся к головке бедренной кости, скользящая в ее вогнутом желобе и выполняющая роль блока. Особенности строения: передняя поверхность надколенника покрыта надкостницей, задняя, соединяющаяся в бедренной костью, – гиалиновым хрящом. Надколенник укреплен связками: основной и боковыми – вертикальными (верхней и нижней) и горизонтальными (боковыми – внутренней и внешней).
О передает силу четырехглавой мышцы бедра костно-мышечным образованиям голени, обеспечивая разгибание голени в коленном суставе. Поверхность суставообразующих костей покрыта хрящом, выполняющим роль амортизатора. Дополнительные амортизаторы, защищающие сустав от травмирования – два серповидных хрящевых мениска, расположенных между бедренной и большеберцовой костью. В правильном положении сустав удерживается связками, сухожилиями и окружающей его капсулой.
При травмах и заболеваниях поражаются различные ткани сустава. Не все они могут болеть. Так, хрящевая ткань не имеет нервных окончаний и поэтому может незаметно безболезненно разрушаться. А вот связки и синовиальная оболочка имеют множество нервных окончаний и при травмах, воспалительных процессах сразу же начинают реагировать, что проявляется в виде выраженного болевого синдрома. При значительном разрушении суставного хряща боль может быть связана с вовлечением в процесс надкостницы – наружного слоя кости, имеющего хорошую иннервацию.
Что делать при сильной боли в колене
Интенсивная боль в колене может появиться внезапно или развиваться постепенно. В любом случае она часто становится невыносимой. При появлении сильного болевого синдрома нужно успокоиться и сразу же обратиться за медицинской помощью. Все это лечится, специалисты смогут помочь даже при запущенном заболевании. Если возможности обратиться к врачу на данный момент нет, можно временно облегчить боль самостоятельно.
Чем лечить боли в колене и ногах дома
Чтобы облегчить свое состояние при сильных болях в суставе колена, можно принять следующие экстренные меры:
- Провести обезболивание при помощи таблеток:
- Найз (нимесулид) – при сильной боли принимать 1 таблетку 100 мг; эффективное современное лекарство, относится к группе нестероидных противовоспалительных средств (НПВС) последнего поколения и имеет минимум побочек, в том числе не оказывает отрицательного воздействия на желудочно-кишечный тракт (ЖКТ); при остром воспалительном процессе он снимет не только боль, но и лихорадку, а также уменьшит отечность тканей, если опухло колено;
- Анальгин – одноразово можно принимать таблетку 500 мг; также снимает воспаление, отек и боль. Злоупотреблять этим препаратом не стоит, так как при частом применении он может вызывать тяжелые нарушения со стороны крови.
- Пенталгин – комбинированное обезболивающее средство, в состав которого входят два противовоспалительных обезболивающих средства (парацетамол и напроксен), средство, снимающее спазм сосудов (дротаверин) и антигистаминное средство фенирамин – он поможет, если опухло колено. Пить по одной таблетке (не более 3 – 4 таблеток в сутки).
- Использовать обезболивающие наружные средства (мази, гели). Наиболее эффективные:
- эмульгель Вольтарен, активное действующее вещество – диклофенак; особенности препарата в том, что благодаря своей структуре, он моментально всасывается в кожу, проникает в ее глубокие слои, снимает воспаление, отек и боль; эффект держится несколько часов; мазь наносят на кожу в области колена дважды в сутки и слегка втирают;
- Меновазин – спиртовой раствор для наружного применения с комбинированным составом; бензокаин и прокаин оказывают местное обезболивающее действие, ментол усиливает этот эффект за счет расширения кожных сосудов и ощущения приятного холода, снимающего воспаление и жар; раствор втирают в воспаленные ткани, что сразу же вызывает облегчение;
- гель Димексид – обезболивающее и противовоспалительное средство, которое наносится на кожу 1 – 2 раза в день; особенностью геля является быстрый лечебный эффект; кроме того, он подавляет внутрисуставное разрастание соединительной ткани, препятствуя тем самым развитию неподвижности конечности; имеет противопоказания: тяжелые заболевания почек, печени, сердечно-сосудистой системы, беременность, кормление ребенка грудью.
- Уколы. При отсутствии эффекта от таблеток и наружных средств лекарство вводят в виде внутримышечной или подкожной инъекции:
- Диклофенак в растворе для инъекций – выпускается в ампулах по 3 мл (25 мг в 1 мл); всего в ампуле 75 мг – одноразовая доза для внутримышечного введения; препарат очень эффективный, быстро помогает, если болит и опухло колено, но имеет побочные эффекты, поэтому противопоказан при эрозивно-язвенных поражениях желудочно-кишечного тракта;
- Анальгин в растворе для инъекций – выпускается в ампулах по 2 мл (250 мг в 1 мл); всего в ампуле 500 мг – разовая доза для взрослого человека; часто применять не рекомендуется, так как имеет достаточно много побочных эффектов.
Все перечисленные препараты можно купить в аптеке без рецепта.
При хронических болях в суставах колена, когда нет выраженного воспаления, можно выполнять физические упражнения, укрепляющие мышечно-связочный аппарат, улучшающие кровообращение и обмен веществ. Систематические тренировки приводят к постепенному уменьшению болезненности, несмотря на то, что ноги при этом изрядно хрустят.
Примерный комплекс упражнений при болях в коленях:
- Фиксированное колено. Лечь на спину, согнуть одну ногу в колене, поднять ее и держать в таком состоянии минуту; вторая нога в это время неподвижна; очень медленно провести выпрямление и опустить ногу, отдохнуть 10 секунд и повторить упражнение с другой ногой; повторить 10 раз;
- Двойное сгибание ног с фиксацией коленей около лица. Лечь на спину, согнуть ноги в бедрах и коленках, зафиксировать последние у лица и держать так в течение минуты. Затем медленно провести выпрямление и опустить ноги, отдохнуть 10 секунд и все повторить; сделать 5 – 6 подходов, постепенно наращивая нагрузку.
При острых болях в суставе колена, сопровождающихся отеком и покраснением кожи, нарушением общего состояния, лихорадкой двигать ногой нельзя, ее нужно держать в покое. И только после того, как воспаление начинает стихать можно переходить сначала к пассивным (выполняются помощником), а затем к активным упражнениям (выполняются самим больным).
Что нельзя делать при болевом синдроме
При хронических болях нельзя допускать:
- ушиба коленки – избежать этого можно, обустроив свою жизнь так, чтобы свести риск травмирования к минимуму;
- лишнего веса тела – это дополнительная нагрузка на колени, особенно, у пожилых;
- тяжелых физических нагрузок, прыжков, занятий силовыми видами спорта; не стоит также бегать;
- любой интоксикации, поэтому нужно избавиться от вредных привычек (курения, злоупотребления спиртным), пролечить все хронические заболевания и очаги инфекции;
- ношения неудобной тесной обуви, обуви на высоких каблуках;
- стрессов, недосыпания;
- малоподвижного образа жизни – необходимо заставлять себя двигаться через определенные промежутки времени.
Когда к врачу нужно обращаться срочно
Если заболела коленка, срочное обращение за медицинской помощью требуется при появлении следующих симптомов:
- отека, покраснения и болезненности в колене в сочетании с лихорадкой и общим недомоганием;
- выраженных болевых ощущений в коленке сразу после ушиба или через некоторое время после него;
- постепенном нарастании интенсивности болевого синдрома;
- периодически появляющейся болезненности после физических нагрузок, длительного нахождения в положении стоя, резкого выпрямления ноги;
- ночных болях и связанной с ними бессоннице;
- если боль в колене очень сильная, постоянная, ощущение, что болит внутренняя сторона надколенника.
В любом случае болевые ощущения в коленке должны стать поводом для обращения к врачу. Лечиться самостоятельно нет никакого смысла: это может временно уменьшить или даже убрать болевой синдром, но не остановить прогрессирования заболевания и разрушение сустава. Лечение нужно доверить специалисту.
Что делать при сильных болях в колене различного характера
Болезненные ощущения в колене у людей могут иметь разный характер и продолжительность. Они могут быть постоянными ноющими или развиваться только при определенных нагрузках, ночью и т.д. Например, для одних патологических процессов характерна боль в колене при сгибании, для других – боль в колене при ходьбе и т.д. Разобраться, что именно и почему болит, как помочь больному может только специалист.
Боль в колене при коронавирусе и других вирусных заболеваниях
Вирусные инфекции могут вызывать суставные воспалительные процессы. Как правило, эти заболевания развиваются на фоне уже имеющейся инфекции и проходят без каких-либо последствий после ее окончания. Так, при гриппе и других острых респираторных вирусных инфекциях с острой лихорадкой могут появляться, как кратковременные суставные и мышечные боли, так и острые артриты с воспалением и отеком коленных суставов. Течение их благоприятное.
Коронавирусная инфекция имеет свои особенности: у каждого больного она протекает по-разному. Почему это происходит, неизвестно. Во время заболевания иногда появляются ноющие суставные боли, припухлость и покраснение – признак острого артрита, но затем они проходят.
Опаснее артриты, которые начинаются приблизительно через месяц после коронавирусной инфекции. Дело в том, что она оказывает значительное воздействие на иммунитет. Сбои в работе иммунной системы приводят к развитию аутоиммунных процессов. Особенно опасно это для лиц, имеющих близких родственников, страдающих хроническими артритами. Специалисты отмечают высокий риск развития у таких пациентов ревматоидного артрита (РА). Первый признак РА – скованность движений по утрам (коленку трудно сгибать).
Сильная боль под коленом
Это может быть признаком развития кисты Бейкера – растянутой синовиальной сумки с жидкостью, расположенной в подколенной области. Киста и связанная с ней боль под коленом появляются из-за того, что она соединена с полостью коленного сустава и наполняется синовиальной жидкостью. При этом обратный ток жидкости затруднен по разным причинам. Чаще всего киста развивается на фоне ушибов, артрозов и артритов коленки.
Небольшая киста может годами протекать незаметно. Но при ее значительных размерах начинают сдавливаться окружающие ткани, тянет боль под коленом, усиливающаяся при физических нагрузках, в том числе, при ходьбе и беге. Болеют чаще женщины. Иногда киста исчезает самостоятельно, но часто она прогрессирует, увеличивается в объеме, что может привести к разрыву или нагноению.
Если тянет боль под коленом, лучше, как можно раньше обращаться к врачу. Проводится консервативное (удаление жидкости из кисты, введение в нее глюкокортикоидов) и оперативное (удаление кисты) лечение.
Сильная боль левом или правом колене
Выраженный болевой синдром в сочетании с отеком и покраснением кожи над правым или левым коленом обычно говорит о развитии острого воспалительного процесса. Это может быть острый неспецифический артрит (процесс может перейти в гнойный), реактивный артрит, начинающийся через несколько дней после перенесенной урогенительной или кишечной инфекции. Оба заболевания протекают с похожими симптомами, установить правильный диагноз можно только после полноценного обследования.
Правое или левое колено может пострадать при микротравмах, например, у спортсменов или работников определенных профессий, больше эксплуатирующих одну (чаще правую) коленку.
Важно именно на ранней стадии не использовать народные средства, а провести правильное лечение, это позволит полностью вылечиться и навсегда забыть о болях. Но даже при запущенных заболеваниях специалист всегда сможет оказать помощь и убрать боль.
Хруст в суставах – когда стоит беспокоиться
Опухло колено при сгибании и разгибании
Если опухло колено, больно приседать ,
необходимо обратить внимание на наличие
дополнительных симптомов

О том, почему опухло колено при сгибании и разгибании,
Травматолог-ортопед, Мануальный терапевт
Нога — одна из самых важных частей тела, отвечающая за двигательную функцию. Поэтому с проблемой, когда опухло колено и не сгибается до конца, в течение жизни сталкивается почти каждый человек. Вызвать дискомфорт в суставе может как обычное переутомление, так и серьезные заболевания, травмы. Практически в любом случае, когда опухло колено и не разгибается, требуется своевременное лечение.
Колено болит при сгибании — в чем причина
Большинство травм и заболеваний коленного сустава сопровождаются отечностью, покраснением тканей, выраженным болевым синдромом. Чаще всего нарушения возникают по следующим причинам:
- тендинит — воспаление сухожилий, сопровождающееся резкой болью;
- бурсит — воспаление суставной сумки;
- повреждение коленных связок — может привести к полной потере двигательной активности;
- ушиб коленного сустава — одна из распространенных причин, почему опухло колено при сгибании и разгибании ;
- остеопороз — заболевание, вызванное потерей кальция в костях. Боли усиливаются при изменении погоды;
- подагра — воспалительное заболевание хронического характера, при котором больного часто беспокоят приступы острой боли;
- смещение коленной чашки — вызывает затруднения в движениях, больной не может полностью распрямить ногу;
- ревматоидный артрит — хроническое заболевание, сопровождающееся сильной болью, усиливающейся в утреннее время суток;
- септический артрит — заболевание при котором, кроме опухолей и боли, возникает лихорадка.
Это не все причины, по которым пациента начинает беспокоить боль в коленном суставе. В каждом случае требуется конкретное лечение, поэтому диагностикой должен заниматься только врач.
Как определить, что с коленом «что-то не так»
Если опухло колено, больно приседать после длительного сидения, необходимо обратить внимание на наличие дополнительных симптомов. Когда дискомфорт появился после пребывания в одной позе, то состояние нормализуется самостоятельно. При покраснении и жжении кожи в области колена, появлении боли при надавливании, сильном ограничении в движениях, необходимо обратиться к врачу. Чем дольше оттягивать визит к врачу, тем более длительным и тяжелым будет процесс реабилитации.
К группе риска по патологиям коленных суставов относят людей, которые ведут малоподвижный образ жизни, испытывают регулярные нагрузки на ноги, имеют лишний вес.
Эффективные методы лечения опухоли колена
Когда колено опухло и болит при сгибании лечение назначает только врач. Перед терапией важно установить причины, вызвавшие заболевание сустава. С этой целью больному показаны МРТ, компьютерная томография, рентген, пункция сустава. Для исключения инфекции необходимо сдать общий анализ крови.
Методы терапии зависят от причин, вида и течения заболевания, возраста пациента и наличия сопутствующих патологий. На основе данных диагностических исследований врач выбирает один из видов лечения:
- Консервативное — назначается, когда опухло колено после приседаний или другой активной физической деятельности по причине нарушения физиологических функций.
- Хирургическое лечение — полное или частичное эндопротезирование коленного сустава, остеотомия, артроскопия.
- Физиопроцедуры: магнитотерапия, криотерапия, лечение лазером и ультразвуком.
Эффективность лечения во многом зависит от того, насколько правильно пациент выполнял все назначения врача.
Экстренная помощь при опухании и боли в коленях
Если непонятно, почему опухло над коленом и не сгибается, но хочется облегчить свое самочувствие, можно использовать средства народной медицины. Уменьшить боли и отечность поможет ледяной компресс. Также устранить неприятные симптомы можно, изготовив смесь соды, соли и меда в количестве по одной чайной ложке. Все ингредиенты необходимо перемешать, добавить несколько капель йода и приложить к пораженному месту.
Как продлить здоровье своих коленных суставов
Чтобы как можно дольше не понадобилось лечение позвоночника и суставов, необходимо выполнять несложные правила профилактики. Рекомендуется ежедневно выполнять комплекс несложных физических упражнений, следить за своим весом, контролировать нагрузки. При появлении проблем с суставами нужно своевременно обращаться за медицинской помощью.
Синовит коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
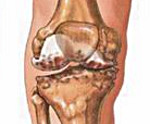
Коленный сустав окружен плотной соединительнотканной капсулой (сумкой), которая, не ограничивая движения, обеспечивает целостность сочленения. Сумка с внутренней стороны покрыта синовиальной оболочкой, вырабатывающей жидкость, которая служит для уменьшения трения и улучшает амортизацию при движении. Синовит коленного сустава – это воспаление синовиальной оболочки, характеризующееся накоплением экссудата в суставной сумке.
Рассказывает специалист ЦМРТ

Дата публикации: 11 Мая 2021 года
Дата проверки: 11 Мая 2021 года
Содержание статьи
Причины синовита коленного сустава
Синовит коленного сустава не является самостоятельным заболеванием – это последствие других патологических процессов (болезней, травматических повреждений), протекающих в организме.
Причины развития синовита делят на две группы: инфекционные и неинфекционные (асептические).
- Реактивный синовит коленного сустава – это следствие незначительных, но постоянно повторяющихся закрытых травм колена, что чаще всего наблюдается у профессиональных спортсменов.
- Патологии эндокринной системы (диабет), болезни крови (гемофилия), обменные расстройства (подагра), аутоиммунные (псориаз).
- Аллергический синовит – результат воздействия неинфекционных аллергенов.
- Нейрогенные синовиты формируются на фоне неврологических болезней или сильных стрессов.
- Посттравматическое инфицирование суставной полости: кожные повреждения в области колена, нагноение гематомы.
- При проникновении патогенных микробов в сустав через кровь и лимфу из хронических очагов инфекции в организме: кариозные зубы, гнойные воспаление кожи (фурункулы, абсцессы), заболевания носоглотки.
- Специфические инфекционные синовиты: туберкулезный (возбудитель микобактерия туберкулеза), сифилитический (возбудитель бледная трепонема).
Симптомы синовита коленного сустава
Клиническая картина синовита колена зависит от формы воспаления.
К общим симптомам синовита коленного сустава относятся:
- Увеличение размера пораженного колена
- Затрудненное движение.
- Боль в суставе слабой или средней интенсивности, усиливающаяся при движении.
- Отечность мягких тканей колена.
Неинфекционная форма синовита развивается медленно. Первый признак – это дискомфортные ощущения в области пораженного колена, которые обусловлены повышенным давлением жидкости на структуры сочленения. Постепенно присоединяются остальные симптомы.
Инфекционный синовит начинается остро с симптомами интоксикации: подъем температуры до высоких цифр, головная боль, озноб, слабость, тошнота, рвота. Местно в области колена кожа гиперемирована, горячая на ощупь, пальпация вызывает резкую боль.
Стадии развития синовита коленного сустава
Выделяют 4 стадии прогрессирования синовита:
- I – утолщение синовиальной оболочки
- II – разрастание ворсинчатой ткани.
- III – ворсины покрывают боковые поверхности капсулы.
- IV – ворсинчатая ткань полностью укрывает суставные поверхности.
Как диагностировать
Диагноз ставится на основании жалоб, данных анамнеза пациента, результатах клинического осмотра. Для уточнения диагноза с целью выбора тактики лечения применяют следующие лабораторные и аппаратные методы обследования:
- Общий и биохимический анализ крови
- Пункция суставной полости с забором синовиальной жидкости для микробиологического и цитологического анализа
- УЗИ колена. Синовит коленного сустава на УЗИ проявляется утолщением синовиальной мембраны и присутствием в полости избыточной жидкости
- МРТ коленного сустава позволяет оценить состояние тканей в полости сустава, количество скопившегося экссудата
- Артроскопия – эндоскопическая процедура, с помощью которой просматриваются все структуры сустава, что дает возможность врачу четко дифференцировать характер поражения.
- Рентгенография показана лишь после травмы колена, потому что этот метод выявляет в основном изменения костной ткани, а при синовите коленного сустава рентген признаки не выражены, а потому малоинформативны.
Больно разгибать колено: ищем причину
Коленный сустав выполняет множество движений и принимает на себя в опорно-двигательном аппарате большую часть нагрузки. Благодаря колену мы можем ходить, бегать, прыгать, сидеть, а если его функции нарушаются – испытываем сильный дискомфорт. Особенно неприятно, когда колено болит при разгибании, ведь это движение мы выполняем сотни раз в день. С чем связана такая болезненность и как с ней бороться?

Холодный компресс снизит силу боли, но не избавит от причины
Почему болит колено
Коленный сустав – один из самых выносливых в нашем организме. Однако нередко в нем начинаются дегенеративные процессы. Они происходят, например, из-за генетической предрасположенности – у тех, чьи родственники уже проходили лечение остеоартроза. У многих боли возникают вследствие внешних факторов – неправильный образ жизни, вредные привычки, травмы.
Боль в колене при разгибании появляется часто после интенсивных физических нагрузок. Особенно прогрессирует она в старшем возрасте, когда хрящевая ткань изнашивается сама по себе. Наиболее частые причины, которые приводят к болезненности при разгибании, – такие:
- интенсивный бег;
- продолжительное ношение тяжестей;
- перенесенные травмы;
- бактериальные инфекции;
- возрастные изменения;
- генетическая предрасположенность;
- нарушение кровообращения из-за дефицита движений;
- дегенеративно-дистрофические изменения при артрозе;
- дефицит синовиальной жидкости в организме;
- защемление нервных волокон.

Какой бы ни была причина боли при разгибании, наколенники никогда не помешают
Врачи-остеопаты, представители нетрадиционной медицины, имеют собственный взгляд на боли в колене:
Что происходит при разгибании колена
Когда мы совершаем привычные сгибательно-разгибательные движения, задействуется огромное количество структур – кости, мышцы, хрящи, нервные окончания, синовиальная жидкость и т. д. Если коленный хрящ имеет целостную ненарушенную структуру, человек даже не замечает этих движений. Если поверхность хряща разрушена, во время разгибания затрагиваются нервные окончания – появляются боль и дискомфорт.
Если в организме не хватает синовиальной жидкости, хрящи быстро истираются, поскольку между ними нет смазки. На поверхности образуются поврежденные участки – сустав перестает нормально функционировать, и каждое разгибательное движение доставляет боль.
Частично пополнить запасы коллагена, который принимает участие в синтезе синовиальной жидкости, можно из пищевых продуктов – мясных и рыбных субпродуктов, холодца. Но этого, как правило, недостаточно. Чтобы восстановить функциональность сустава, правильнее ввести в него протез синовиальной жидкости «Нолтрекс» и прекратить трение.

Больно разгибать колено? Откажитесь от самолечения холодцом и желатином
При каких заболеваниях может болеть колено при разгибании
Иногда этот симптом возникает от усталости, после активной физической нагрузки. Но порой он сопровождает серьезные патологии, в зависимости от чего характер боли меняется:
- Остеоартроз – боль постоянная и сильная, усиливается при движении. Если гонартроз не лечить, он может привести к инвалидности.
- Артрит – боль развивается постепенно, стихает к утру и активизируется к ночи. Заболевание носит хронический воспалительный характер. Оно отличается от артроза наличием воспаления.
- Бурсит – боль интенсивная, сопровождается скованностью коленного сустава. Воспаление синовиальной сумки колена также представляет опасность.
- Синовит – боль тупая и ноющая, усиливается при сгибании и разгибании. Причина – патологическое скопление синовиальной жидкости в суставе.
- Остеохондроз – боль резкая, сопровождается болью в спине, шее, других отделах позвоночника. Болезнь сопровождается поражением позвоночника и межпозвоночных дисков, но представляет опасность и для колен.
- Остеопороз – боль бывает ноющей и тупой, а также резкой. Причина – патологическая хрупкость костей.
- Сколиоз – всегда сочетается с болью в спине из-за искривления позвоночника.

Боль в колене бывает из-за неполадок с позвоночником
Как лечить боль в колене при разгибании
Если у вас болит колено при разгибательных движениях, в первую очередь, ограничьте активность и исключите физические нагрузки до выяснения причины. Обратите внимание на обувь, которую вы носите. Возможно, ноги устали от слишком высокого каблука или платформы, и ситуацию исправит замена пары на новую, с профилактическими ортопедическими стельками.
Если причина не столь очевидна, обратитесь к специалисту и пройдите диагностику, чтобы определить причину боли. Схема терапии будет разной в каждом случае. К примеру, при артрозе вам порекомендуют обезболивающие препараты, физиотерапию, внутрисуставные инъекции для восполнения дефицита синовиальной жидкости. Если причина – в другом заболевании, вас направят к профильному специалисту, который скорректирует назначения. В любом случае не оставляйте без внимания этот симптом, иначе рискуете лишиться самого главного – радости свободных движений!
Остеохондропатии
Остеохондропатии представляют собой группу болезней опорно-двигательной системы, которые сопровождаются нарушением питания костной ткани в месте приложения высокой механической нагрузки и последующим развитием асептического некроза. Заболевание развивается у детей и подростков, характеризуется длительным течением и имеет относительно благоприятный прогноз.
Причины возникновения
Ведущую роль в формировании патологии играет травматический фактор. К развитию остеохондропатии могут привести как частые однотипные травмы, так и чрезмерно высокие физические нагрузки. Результатом систематического локального травмирования или сильных мышечных сокращений является сдавление, а затем и полная несостоятельность функции сосудов, которые питают кость.
Выделяют также ряд факторов, повышающих риск формирования остеохондропатий:
- Наследственная предрасположенность. Описаны случаи остеохондропатии тазобедренного сустава, которые были зафиксированы у представителей нескольких поколений одной семьи.
- Метаболические нарушения, например, авитаминозы.
- Гормональные факторы. Остеохондропатии чаще возникают у пациентов с эндокринными патологиями.
Действие патологических факторов приводит к развитию подхрящевого некроза определенных участков кости. Постепенно происходит деструкция костной ткани, а затем – изменение формы пораженной области, что нередко сопровождается деформацией ближайшего сустава.
Отличительные признаки остеохондропатий
Все патологии, которые относятся к данной группе заболеваний, имеют ряд общих проявлений:
- Выявляются только у детей и подростков (за исключением двух редких патологий: болезнь Кенига и болезнь Кинбека).
- Все остеохондропатии проходят определенные стадии развития, которые сопровождаются характерными анатомическими проявлениями и рентген-признаками.
- Доброкачественность течения и сравнительно благоприятный прогноз.
- Средняя продолжительность течения 1-5 лет.
Патологический процесс поражает эпифизы (расширенные конечные участки) и апофизы (области прикрепления сухожилий) трубчатых костей. Реже наблюдается остеохондропатия позвоночника и губчатых костей.
Развитие патологического процесса
Течение всех остеохондропатий характеризуется 5 последовательными стадиями:
- Асептический некроз. Эта стадия длится до нескольких месяцев и проявляется болями в области поражения. Начало заболевания не сопровождается изменениями на рентгене, но на 2-3 месяце течения выявляется слабое локальное уплотнение костного вещества.
- Импрессионный перелом. Характеризуется дальнейшим нарушением структуры участка кости, его уплотнением. Начинается расширение суставной щели. Стадия длится в среднем до конца 6-начала 7 месяца болезни.
- Рассасывание. Погибший участок кости разделяется на небольшие фрагменты. Суставная поверхность кости деформируется. Продолжительность стадии – от полугода до 2-3 лет.
- Репаративная (восстановительная), во время которой погибшая ткань кости замещается новообразованным грубым костным веществом. Для этого процесса требуется от 6 месяцев до 2 лет.
- На финальной стадии пораженный участок полностью замещается измененной тканью.
Развитию асептического некроза, как правило, предшествует либо механическая травма, либо длительная ишемия (недостаточность кровоснабжения). В качестве компенсации, возникает воспалительный процесс. Но если травматическое воздействие продолжается, как например, в случае высоких спортивных нагрузок, либо сохраняется ишемия, а тем более, если она усугубляется приемом противовоспалительных средств, блокирующих компенсаторное воспаление, наступает стадия некроза. Иными словами, происходит гибель костной или хрящевой ткани.
Патологический процесс часто заканчивается деформацией пораженной области, выраженность которой будет зависеть от правильного выбора терапии и полноценной разгрузки сустава во время болезни. Отсутствие лечения или неправильная тактика ведения пациента может привести к развитию у ребенка стойкой костной деформации и остеоартроза вторичного характера.
Характеристика отдельных остеохондропатий
Рассмотрим симптоматику и характерные особенности наиболее распространенных вариантов заболевания.
Болезнь Легга-Кальве-Пертеса
Остеохондропатия головки бедренной кости возникает у детей младшего возраста и подростков до начала полового созревания. У мальчиков болезнь встречается гораздо чаще, чем у девочек. Патологический процесс отличается длительным течением: средняя продолжительность составляет 3 года, но иногда болезнь затягивается до 5 и даже 6 лет. Патологические изменения обычно имеют односторонний характер (чаще выявляются слева), но в части случаев поражаются суставы с обеих сторон.
Главными причинами развития болезни Пертеса является предшествующая травма области поражения или чрезмерная спортивная нагрузка в сочетании с местными сосудистыми нарушениями врожденного характера. Допускается также действие таких факторов, как:
- Наследственная предрасположенность.
- Очаги инфекции.
- Диспластическая природа заболевания.
Патологический процесс развивается медленно. Симптоматика на первой стадии заболевания неяркая: дети предъявляют жалобы на боль в суставе приступообразного характера, которая, как правило, иррадиирует в колено. Дальнейшее развитие болезни приводит к тому, что ребенок быстро устает при ходьбе, хромает. При отсутствии медицинской помощи или неполноценном лечении возможность свободных движений в суставе затрудняется, а затем нога на стороне поражения становится короче здоровой. Самым неблагоприятным исходом заболевания является развитие остеоартроза тазобедренного сустава у детей с нарушением его функции и выраженным болевым синдромом.
Остеохондропатии коленного сустава
Остеохондропатия бугристости большеберцовой кости, или болезнь Осгуд-Шляттера характерна для юношей старше 13 лет. Поражение может носить одно- или двухсторонний характер.
Болезнь Осгуда-Шлаттера иногда развивается у подростков на фоне полного здоровья. В остальных случаях пациент может отмечает связь патологического процесса с высокими нагрузками на ноги во время интенсивных спортивных тренировок, занятий в балетной школе.
Объективным проявлением патологии является болезненная припухлость, расположенная чуть ниже коленной чашечки. При болезни Осгуд-Шляттера основной жалобой пациентов заболевания является боль в колене, которая усиливается при ходьбе и беге. Функциональные возможности сустава не нарушаются или страдают незначительно.
Еще одним вариантом остеохондропатии коленного сустава является болезнь Синдинга-Ларсена-Йоханссона. Она также диагностируется в основном у мальчиков старше 10 лет, которые активно занимаются спортом. Патология проявляется остеохондропатией нижней или (реже) верхней части надколенника. Субъективно заболевание проявляется болью в передней части коленного сустава, ее интенсивность увеличивается при быстрой ходьбе, беге, подъеме по лестнице. Болезнь Ларсена может сочетаться с болезнью Осгуд-Шляттера.
Болезнь Келлера-II
Остеохондропатия плюсневой кости поражает преимущественно девушек-подростков. Заболевание имеет постепенное начало. В области 2 или 3 плюсневой кости стопы появляются приступообразные боли, которые провоцируют возникновение хромоты. Когда период выраженной болезненности стихает, пациент перестает хромать.
В месте поражения определяется небольшой отек. При отсутствии лечения или неправильной терапии наблюдается укорочение соответствующего пальца, которое сопровождается ограничением движений и резкой болезненностью при пальпации.
Болезнь Келлера-I
Остеохондропатия ладьевидной кости – редкая патология, которая встречается у мальчиков дошкольного возраста. Причиной развития заболевания является травма, а также костная деформация, вызванная недостатком витамина D.
Болезнь Келлера-I сопровождается болью, которая усиливается во время ходьбы, и отеком в области внутренней поверхности стопы. При дальнейшем течении заболевания развивается хромота.
Болезнь Шейермана-Мау (Шоермана-Мау)
Довольно частое заболевание, которое сопровождается поражением апофизов позвонков, возникает у подростков, чаще мужского пола. При болезни Шейермана-Мау образуется кифоз средней и нижней части грудного отдела позвоночника. Формируется косметический недостаток: спина принимает округлый вид. Как правило, это и является поводом для обращения к врачу, так как боли при этой патологии выражены слабо.
Болезнь Кальве
Остеохондропатия тела позвонка – редкое заболевание, которое наблюдается, как правило у мальчиков младшего возраста. Причины развития болезни неясны, допускается роль наследственной предрасположенности.
В большинстве случаев при болезни Кальве происходит поражение позвонка грудного отдела. Ребенок внезапно начинает предъявлять жалобы на боль и усталость в спине. Объективно определяется болезненность и припухлость в области пораженного позвонка.
Болезнь Шинца
Заболевание представляет собой остеохондропатию пяточной кости. Развивается болезнь Шинца у детей в подростковом возрасте, чаще – у девочек. Провоцирующими факторами являются повышенные спортивные нагрузки и постоянное травмирование области пяточного бугра (например, при ношении неудобной обуви). Часто поражаются пяточные бугры с обеих сторон.
Болезнь Шинца сопровождается болями в пятке, которые усиливаются после долгой ходьбы, прыжков, бега. В области пяточного бугра образуется плотная припухлость без признаков воспаления.
Частичные остеохондропатии
Эти варианты заболевания присущи подросткам мужского пола и молодым мужчинам. Чаще всего частичные остеохондропатии локализуются в области коленного сустава. На одной из суставных поверхностей образуется локальный некроз, который может привести к формированию так называемой «суставной мыши» – свободно расположенного внутрисуставного тела. Частичные остеохондропатии также сопровождаются болевым синдромом, выраженность которого усиливается после физической нагрузки.
Лечение в клинике доктора Симкина
Общие принципы терапии остеохондропатий основаны на борьбе с проявлениями патологии и обеспечении покоя пораженной области. Однако истинная причина этой группы заболеваний кроется в нарушении кровообращения в зоне воспаления. Следовательно, и бороться надо не с воспалительными явлениями, а с их причиной. С этой задачей эффективно справляется остеопатия.
В процессе диагностики врач-остеопат при помощи своего основного инструмента – рук – исследует весь организм пациента в целом, выявляя проблемные места и прорабатывая их. В частности, в области патологических изменений при остеохондропатиях специалист определяет локальное напряжение тканей, вызывающее недостаточность кровообращения, и при помощи легкого остеопатического массажа работает над улучшением питания пораженных тканей. Кроме того, возможна еще одна причина напряжения тканей и нарушения кровоснабжения, проявляющаяся в остеохондропатии. Это нарушение баланса тела, например, с его смещением вперед или в сторону. При этом увеличивается нагрузка на соответствующие суставы, сухожилия или позвонки. В свою очередь, причиной этого нарушения может быть полученная когда-то травма. И в этом случае, остеопатия также может быть эффективна для выявления первопричины и эффективного лечения остеохондропатии.
Лечение у врача-остеопата способствует стиханию боли и восстановлению нарушенных функций. Устранение местного дефицита кровообращения обеспечивает профилактику осложнений в виде костных деформаций и вторичного остеоартроза.
Врачи клиники доктора Симкина имеют богатый опыт лечения различных заболеваний. Мы гарантируем профессионализм и внимательность со стороны специалистов, индивидуальный подход к каждому из пациентов.
Записаться на прием можно по телефону или при помощи мессенджеров.

Вам понравилась статья? Добавьте сайт в Закладки браузера
Остеохондропатии
Остеохондропатии – группа цикличных, длительно текущих заболеваний, в основе которых лежит нарушение питания костной ткани с ее последующим асептическим некрозом. Вторичные клинические и рентгенологические проявления остеохондропатий связаны с рассасыванием и замещением разрушенных участков кости. К остеохондропатиям относятся болезнь Легга-Кальве-Пертеса, болезнь Остгуд-Шлаттера, Болезнь Келера, болезнь Шейермана-Мау, болезнь Шинца и др. Диагностика остеохондропатии основывается на УЗИ, рентгенологических и томографических данных. Лечение включает иммобилизацию, физиотерапию, витаминотерапию, ЛФК. По показаниям проводится хирургическое лечение.
МКБ-10


- Классификация
- Остеохондропатии
- Болезнь Пертеса
- Болезнь Остгуд-Шлаттера
- Болезнь Келера-II
- Болезнь Келлера-I
- Болезнь Шинца
- Болезнь Шермана-Мау
- Болезнь Кальве
- Частичные остеохондропатии
- Цены на лечение
Общие сведения
Остеохондропатии развиваются у пациентов детского и юношеского возраста, чаще поражают кости нижних конечностей, характеризуются доброкачественным хроническим течением и относительно благоприятным исходом. Подтвержденных данных о распространенности остеохондропатий в медицинской литературе не имеется.
Классификация
В травматологии выделяют четыре группы остеохондропатий:
- Остеохондропатии метафизов и эпифизов длинных трубчатых костей. В эту группу остеохондропатий входит остеохондропатия грудинного конца ключицы, фаланг пальцев рук, тазобедренного сустава, проксимального метафиза большеберцовой кости, головок II и III плюсневых костей.
- Остеохондропатии коротких губчатых костей. К этой группе остеохондропатий относится остеохондропатии тел позвонков, полулунной кости кисти, ладьевидной кости стопы, а также сесамовидной кости I плюснефалангового сустава.
- Остеохондропатии апофизов. В эту группу остеохондропатий включают остеохондропатию лонной кости, апофизарных дисков позвонков, бугра пяточной кости и бугристости большеберцовой кости.
- Клиновидные (частичные) остеохондропатии, поражающие суставные поверхности локтевого, коленного и других суставов.

С учетом особенностей течения патологического процесса различают четыре стадии заболевания:
- Первая. Некроз костной ткани. Продолжается до нескольких месяцев. Больного беспокоят слабые или умеренные боли в пораженной области, сопровождающиеся нарушением функции конечности. Пальпация болезненна. Регионарные лимфатические узлы обычно не увеличены. Рентгенологические изменения в этот период могут отсутствовать.
- Вторая. «Компрессионный перелом». Продолжается от 2-3 до 6 и более месяцев. Кость «проседает», поврежденные костные балки вклиниваются друг в друга. На рентгенограммах выявляется гомогенное затемнение пораженных отделов кости и исчезновение ее структурного рисунка. При поражении эпифиза его высота уменьшается, выявляется расширение суставной щели.
- Третья. Фрагментация. Длится от 6 месяцев до 2-3 лет. На этой стадии происходит рассасывание омертвевших участков кости, их замещение грануляционной тканью и остеокластами. Сопровождается уменьшением высоты кости. На рентгенограммах выявляется уменьшение высоты кости, фрагментация пораженных отделов кости с беспорядочным чередованием темных и светлых участков.
- Четвертая. Восстановление. Продолжается от нескольких месяцев до 1,5 лет. Происходит восстановление формы и, несколько позже – и структуры кости.
Полный цикл остеохондропатии занимает 2-4 года. Без лечения кость восстанавливается с более или менее выраженной остаточной деформацией, в дальнейшем приводящей к развитию деформирующего артроза.

Остеохондропатии
Болезнь Пертеса
Полное название – болезнь Легга-Кальве-Пертеса. Остеохондропатия тазобедренного сустава. Поражает головку тазобедренной кости. Чаще развивается у мальчиков в возрасте 4-9 лет. Возникновению остеохондропатии может предшествовать (не обязательно) травма области тазобедренного сустава.
Болезнь Пертеса начинается с легкой хромоты, к которой позже присоединяются боли в области повреждения, нередко отдающие в область коленного сустава. Постепенно симптомы остеохондропатии усиливаются, движения в суставе становятся ограниченными. При осмотре выявляется нерезко выраженная атрофия мышц бедра и голени, ограничение внутренней ротации и отведения бедра. Возможна болезненность при нагрузке на большой вертел. Нередко определяется укорочение пораженной конечности на 1-2 см, обусловленное подвывихом бедра кверху.
Остеохондропатия длится 4-4,5 года и завершается восстановлением структуры головки бедра. Без лечения головка приобретает грибовидную форму. Поскольку форма головки не соответствует форме вертлужной впадины, со временем развивается деформирующий артроз. С диагностической целью проводят УЗИ и МРТ тазобедренного сустава.
Для того, чтобы обеспечить восстановление формы головки, необходимо полностью разгрузить пораженный сустав. Лечение остеохондропатии проводится в стационаре с соблюдением постельного режима в течение 2-3 лет. Возможно наложение скелетного вытяжения. Пациенту назначают физио- витамино- и климатолечение. Огромное значение имеют постоянные занятия лечебной гимнастикой, позволяющие сохранить объем движений в суставе. При нарушении формы головки бедра выполняются костно-пластические операции.
Болезнь Остгуд-Шлаттера
Остеохондропатия бугристости большеберцовой кости. Болезнь развивается в возрасте 12-15 лет, чаще болеют мальчики. Постепенно возникает припухлость в области поражения. Пациенты жалуются на боли, усиливающиеся при стоянии на коленях и ходьбе по лестнице. Функция сустава не нарушается или нарушается незначительно.
Лечение остеохондропатии консервативное, проводится в амбулаторных условиях. Пациенту назначают ограничение нагрузки на конечность (при сильной боли накладывают гипсовую шину на 6-8 недель), физиолечение (электрофорез с фосфором и кальцием, парафиновые аппликации), витаминотерапию. Остеохондропатия протекает благоприятно и заканчивается выздоровлением в течение 1-1,5 лет.
Болезнь Келера-II
Остеохондропатия головок II или III плюсневых костей. Чаще поражает девочек, развивается в возрасте 10-15 лет. Болезнь Келера начинается постепенно. В области поражения возникают периодические боли, развивается хромота, проходящая при исчезновении болей. При осмотре выявляется незначительный отек, иногда – гиперемия кожи на тыле стопы. В последующем развивается укорочение II или III пальца, сопровождающееся резким ограничением движений. Пальпация и осевая нагрузка резко болезненны.
В сравнении с предыдущей формой данная остеохондропатия не представляет значительной угрозы для последующего нарушения функции конечности и развития инвалидности. Показано амбулаторное лечение с максимальной разгрузкой пораженного отдела стопы. Пациентам накладывают специальный гипсовый сапожок, назначают витамины и физиотерапию.
Болезнь Келлера-I
Остеохондропатия ладьевидной кости стопы. Развивается реже предыдущих форм. Чаще поражает мальчиков в возрасте 3-7 лет. Вначале без видимых причин появляются боли в стопе, развивается хромота. Затем кожа тыла стопы краснеет и отекает.
Лечение остехондропатии амбулаторное. Пациенту ограничивают нагрузку на конечность, при сильных болях накладывают специальный гипсовый сапожок, назначают физиолечение. После выздоровления рекомендуют носить обувь с супинатором.
Болезнь Шинца
Остеохондропатия бугра пяточной кости. Болезнь Шинца развивается редко, как правило, поражает детей в возрасте 7-14 лет. Сопровождается появлением болей и припухлости. Лечение остеохондропатии амбулаторное, включает в себя ограничение нагрузки, электрофорез с кальцием и тепловые процедуры.
Болезнь Шермана-Мау
Остеохондропатия апофизов позвонков. Распространенная патология. Болезнь Шейермана-Мау возникает в подростковом возрасте, чаще у мальчиков. Сопровождается кифозом средне- и нижнегрудного отдела позвоночника (круглая спина). Боли могут быть слабыми или вовсе отсутствовать. Иногда единственным поводом для обращения к ортопеду становится косметический дефект. Диагностика этого вида остеохондропатии осуществляется при помощи рентгенографии и КТ позвоночника. Дополнительно для исследования состояния спинного мозга и связочного аппарата позвоночного столба проводят МРТ позвоночника.
Остеохондропатия поражает несколько позвонков и сопровождается их выраженной деформацией, остающейся на всю жизнь. Для сохранения нормальной формы позвонков больному необходимо обеспечить покой. Большую часть дня пациент должен находиться в постели в положении на спине (при выраженном болевом синдроме проводится иммобилизация с использованием задней гипсовой кроватки). Больным назначают массаж мышц живота и спины, лечебную гимнастику. При своевременном, правильном лечении прогноз благоприятный.
Болезнь Кальве
Остеохондропатия тела позвонка. Развивается болезнь Кальве в возрасте 4-7 лет. Ребенок без видимых причин начинает жаловаться на боль и чувство утомления в спине. При осмотре выявляется локальная болезненность и выстояние остистого отростка пораженного позвонка. На рентгенограммах определяется значительное (до ¼ от нормы) снижение высоты позвонка. Обычно поражается один позвонок в грудном отделе. Лечение данной остеохондропатии проводится только в стационаре. Показан покой, лечебная гимнастика, физиопроцедуры. Структура и форма позвонка восстанавливается в течение 2-3 лет.
Частичные остеохондропатии
Обычно развиваются в возрасте от 10 до 25 лет, чаще встречаются у мужчин. Около 85% частичных остеохондропатий развивается в области коленного сустава. Как правило, участок некроза появляется на выпуклой суставной поверхности. В последующем поврежденная область может отделиться от суставной поверхности и превратиться в «суставную мышь» (свободно лежащее внутрисуставное тело). Диагностика проводится путем УЗИ или МРТ коленного сустава. На первых стадиях развития остеохондропатии проводится консервативное лечение: покой, физиотерапия, иммобилизация и т. д. При образовании «суставной мыши» и частых блокадах сустава показано оперативное удаление свободного внутрисуставного тела.
Остеохондропатии

Остеохондропатии – группа цикличных, длительно текущих заболеваний, в основе которых лежит нарушение питания костной ткани с ее последующим асептическим некрозом .
Клинические проявления остеохондропатий связаны с рассасыванием и замещением разрушенных участков кости. Диагностика остеохондропатии основывается на УЗИ, рентгенологических и томографических данных. Лечение включает иммобилизацию, физиотерапию, витаминотерапию, ЛФК. По показаниям может проводиться и хирургическое лечение. Остеохондропатии развиваются у пациентов детского и юношеского возраста, чаще поражают кости нижних конечностей, характеризуются доброкачественным хроническим течением и относительно благоприятным исходом.
ТЕЧЕНИЕ ОСТЕОХОНДРОПАТИЙ.
Первая стадия. Некроз костной ткани. Продолжается до нескольких месяцев. Больного беспокоят слабые или умеренные боли в пораженной области, сопровождающиеся нарушением функции конечности. Пальпация болезненна. Региональные лимфатические узлы обычно не увеличены. Рентгенологические изменения в этот период могут отсутствовать.
Вторая стадия. “Компрессионный перелом”. Продолжается от 2-3 до 6 и более месяцев. Кость “проседает”, поврежденные костные балки вклиниваются друг в друга. На рентгенограммах выявляется гомогенное затемнение пораженных отделов кости и исчезновение ее структурного рисунка. При поражении эпифиза его высота уменьшается, выявляется расширение суставной щели.
Третья стадия. Фрагментация. Длится от 6 месяцев до 2-3 лет. На этой стадии происходит рассасывание омертвевших участков кости, их замещение грануляционной тканью и остеокластами. Сопровождается уменьшением высоты кости. На рентгенограммах выявляется уменьшение высоты кости, фрагментация пораженных отделов кости с беспорядочным чередованием темных и светлых участков.
Четвертая стадия остеохондропатии. Восстановление. Продолжается от нескольких месяцев до 2х лет. Происходит восстановление формы и несколько позже структуры кости.
Полный цикл остеохондропатии занимает 2-4 года. Без лечения кость восстанавливается с более или менее выраженной остаточной деформацией, в дальнейшем приводящей к развитию деформирующего артроза.
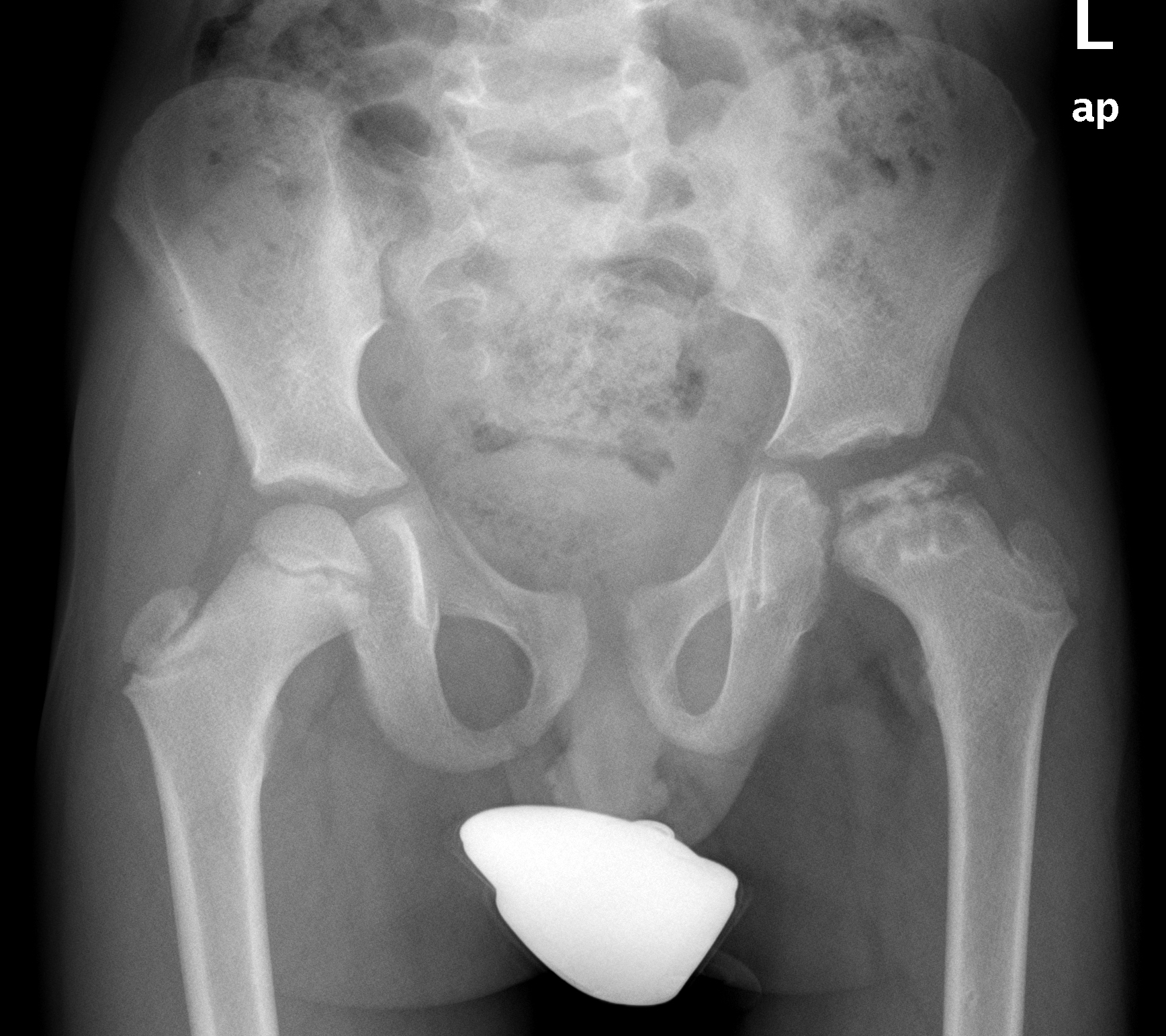 Остеохондропатия тазобедренного сустава. (Болезнь Легга-Кальве-Пертеса). Поражает головку тазобедренной кости. Чаще развивается у мальчиков в возрасте 4-9 лет. Возникновению остеохондропатии может предшествовать травма области тазобедренного сустава. Начинается с легкой хромоты, к которой позже присоединяются боли в области повреждения, нередко отдающие в область коленного сустава. Постепенно движения в суставе становятся ограниченными. При осмотре выявляется нерезко выраженная атрофия мышц бедра и голени, ограничение внутренней ротации и отведения бедра. Болезненная реакция при нагрузке на большой вертел. Нередко определяется укорочение пораженной конечности на 1-2 см, обусловленное подвывихом бедра кверху. Длится остеохондропатия 4-4,5 года и завершается восстановлением структуры головки бедра. Но без лечения головка приобретает грибовидную форму. Форма головки не соответствует форме вертлужной впадины, со временем развивается деформирующий артроз. С диагностической целью проводят УЗИ и МРТ тазобедренного сустава. Для обеспечения восстановления формы головки, необходимо полностью разгрузить пораженный сустав. Лечение остеохондропатии проводят в стационаре с соблюдением постельного режима в течение 2-3 лет. Возможно наложение скелетного вытяжения. Пациенту назначают физио-, витамино- и климатолечение. Огромное значение имеют постоянные занятия лечебной гимнастикой, позволяющие сохранить объем движений в суставе. При нарушении формы головки бедра выполняются костно-пластические опреации.
Остеохондропатия тазобедренного сустава. (Болезнь Легга-Кальве-Пертеса). Поражает головку тазобедренной кости. Чаще развивается у мальчиков в возрасте 4-9 лет. Возникновению остеохондропатии может предшествовать травма области тазобедренного сустава. Начинается с легкой хромоты, к которой позже присоединяются боли в области повреждения, нередко отдающие в область коленного сустава. Постепенно движения в суставе становятся ограниченными. При осмотре выявляется нерезко выраженная атрофия мышц бедра и голени, ограничение внутренней ротации и отведения бедра. Болезненная реакция при нагрузке на большой вертел. Нередко определяется укорочение пораженной конечности на 1-2 см, обусловленное подвывихом бедра кверху. Длится остеохондропатия 4-4,5 года и завершается восстановлением структуры головки бедра. Но без лечения головка приобретает грибовидную форму. Форма головки не соответствует форме вертлужной впадины, со временем развивается деформирующий артроз. С диагностической целью проводят УЗИ и МРТ тазобедренного сустава. Для обеспечения восстановления формы головки, необходимо полностью разгрузить пораженный сустав. Лечение остеохондропатии проводят в стационаре с соблюдением постельного режима в течение 2-3 лет. Возможно наложение скелетного вытяжения. Пациенту назначают физио-, витамино- и климатолечение. Огромное значение имеют постоянные занятия лечебной гимнастикой, позволяющие сохранить объем движений в суставе. При нарушении формы головки бедра выполняются костно-пластические опреации.
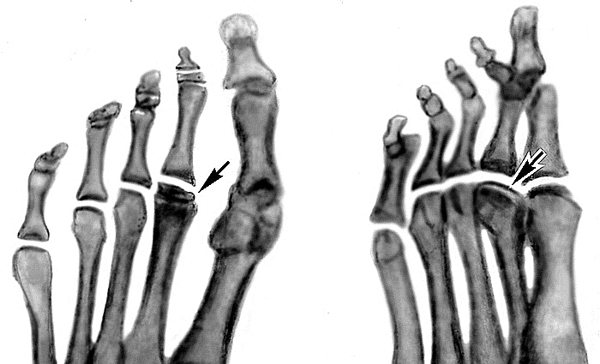
Остеохондропатия головок II и III плюсневых костей. (Болезнь Келлера). Чаще поражает девочек, развивается в возрасте 10-15 лет. Болезнь Келлера начинается постепенно. В области поражения возникают периодические боли, развивается хромота, проходящая при исчезновении болей. При осмотре выявляется незначительный отек, иногда – гиперемия кожи на тыле стопы. В последующем развивается укорочение II и III пальца, сопровождающееся резким ограничением движений. Пальпация и осевая нагрузка резко болезненны. Данная остеохондропатия не представляет значительной угрозы для последующего нарушения функции конечности и развития инвалидности. Показано амбулаторное лечение с максимальной нагрузкой пораженного отдела стопы. Пациентам накладывают специальный гипсовый сапожок, назначают витамины и физиотерапию.
Остеохондропатия ладьевидной кости стопы. (Болезнь Келлера). Развивается редко. Чаще поражает мальчиков в возрасте 3-7 лет. Вначале без видимых причин появляются боли в стопе, развивается хромота. Затем кожа тыла стопы краснеет и отекает. Лечение амбулаторное. Пациенту ограничивают нагрузку на конечность, при сильных болях накладывают специальный гипсовый сапожок, назначают физиолечение. После выздоровления показано носить обувь с супинатором.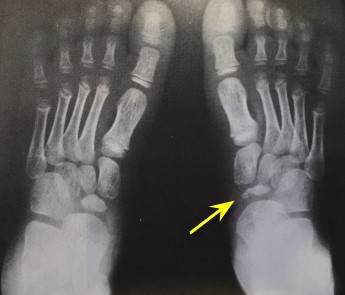
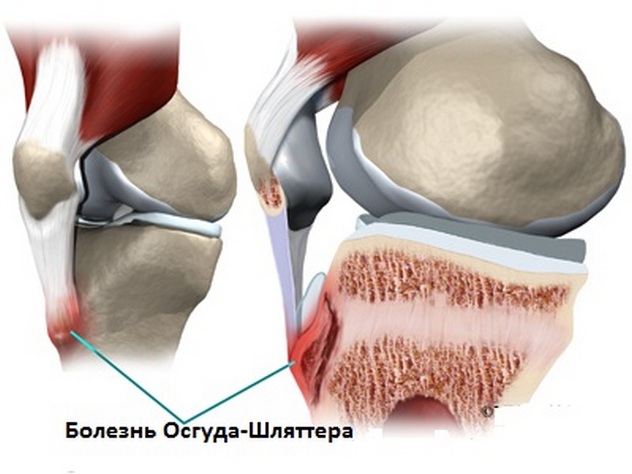
Остеохондропатия бугристости большеберцовой кости. (Болезнь Осгуда-Шлаттера). Болезнь развивается в возрасте 12-15 лет, чаще болеют мальчики. В области поражения постепенно возникает припухлость. Пациенты жалуются на боли, усиливающиеся при стоянии на коленях и ходьбе по лестнице. Функция сустава не нарушается или нарушается незначительно. Лечение консервативное, проводят амбулаторно. Назначают ограничение нагрузки на конечность, при сильной боли накладывают гипсовую шину на 6-8 недель, физиолечение (электрофорез с фосфором и кальцием, парафиновые аппликации), витаминотерапию. Болезнь протекает благоприятно, заканчивается выздоровлением в течение 1-1,5 лет.
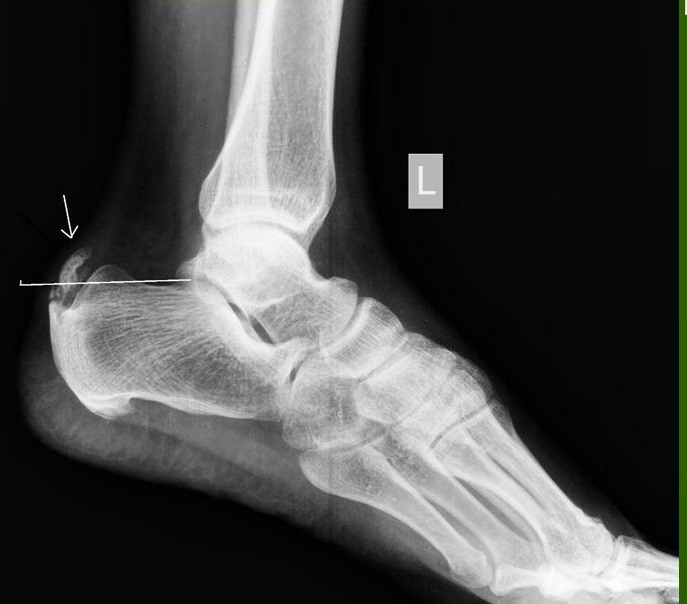
Остеохондропатия бугра пяточной кости. Болезнь Шинца развивается очень редко, как правило поражает детей в возрасте 7-14 лет. Сопровождается появлением болей и припухлости. Лечение амбулаторное, ограничение нагрузки, электрофорез с кальцием и тепловые процедуры.
Частичные остеохондропатии суставных поверхностей. Обычно развиваются в возрасте от 10 до 25 лет у мужчин. Обычно в области коленного сустава. Участок некроза появляется на выпуклой суставной поверхности. В последующем поврежденная область может отделиться от суставной поверхности и превратиться в “суставную мышь” (свободно лежащее внутрисуставное тело). Диагностика проводится путем УЗИ или МРТ коленного сустава. На первых стадиях проводят консервативное лечение: покой, физиотерапия.
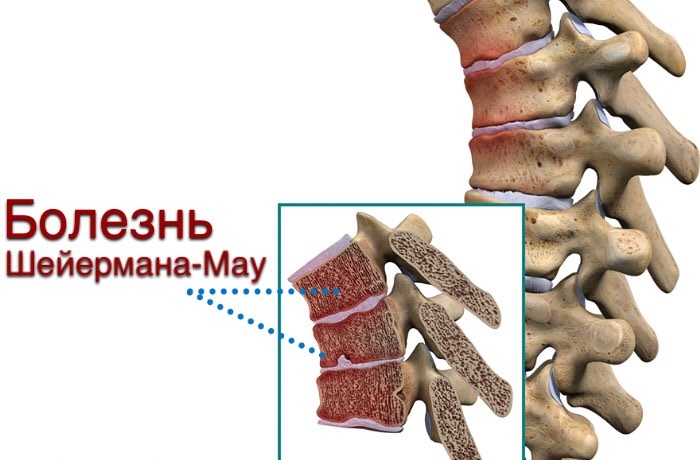 Остеохондропатия апофизов позвонков. Распространенная патология. Болезнь Шейермана-Мау возникает в подростковом возрасте, чаще у мальчиков. Сопровождается кифозом средне- и нижнегрудного отдела позвоночника (круглая спина). Боли могут быть слабыми или вовсе отсутствовать. Иногда единственным поводом для обращения к ортопеду становится косметический дефект. Диагностика этого вида остеохондропатии осуществляется при помощи рентгенографии и КТ позвоночника. Дополнительно для исследования состояния спинного мозга и связочного аппарата позвоночного столба проводится МРТ позвоночника. Остеохондропатия поражает несколько позвонков и сопровождается их выраженной деформацией, остающейся на всю жизнь.Для сохранения нормальной формы позвонков больному необходимо обеспечить покой. Большую часть дня больной должен находиться в постели в положении на спине (при выраженном болевом синдроме проводится иммобилизация с использованием задней гипсовой кроватки). Больным назначают массаж мышц спины и живота, лечебную гимнастику. При своевременном правильном лечении прогноз благоприятный.
Остеохондропатия апофизов позвонков. Распространенная патология. Болезнь Шейермана-Мау возникает в подростковом возрасте, чаще у мальчиков. Сопровождается кифозом средне- и нижнегрудного отдела позвоночника (круглая спина). Боли могут быть слабыми или вовсе отсутствовать. Иногда единственным поводом для обращения к ортопеду становится косметический дефект. Диагностика этого вида остеохондропатии осуществляется при помощи рентгенографии и КТ позвоночника. Дополнительно для исследования состояния спинного мозга и связочного аппарата позвоночного столба проводится МРТ позвоночника. Остеохондропатия поражает несколько позвонков и сопровождается их выраженной деформацией, остающейся на всю жизнь.Для сохранения нормальной формы позвонков больному необходимо обеспечить покой. Большую часть дня больной должен находиться в постели в положении на спине (при выраженном болевом синдроме проводится иммобилизация с использованием задней гипсовой кроватки). Больным назначают массаж мышц спины и живота, лечебную гимнастику. При своевременном правильном лечении прогноз благоприятный.
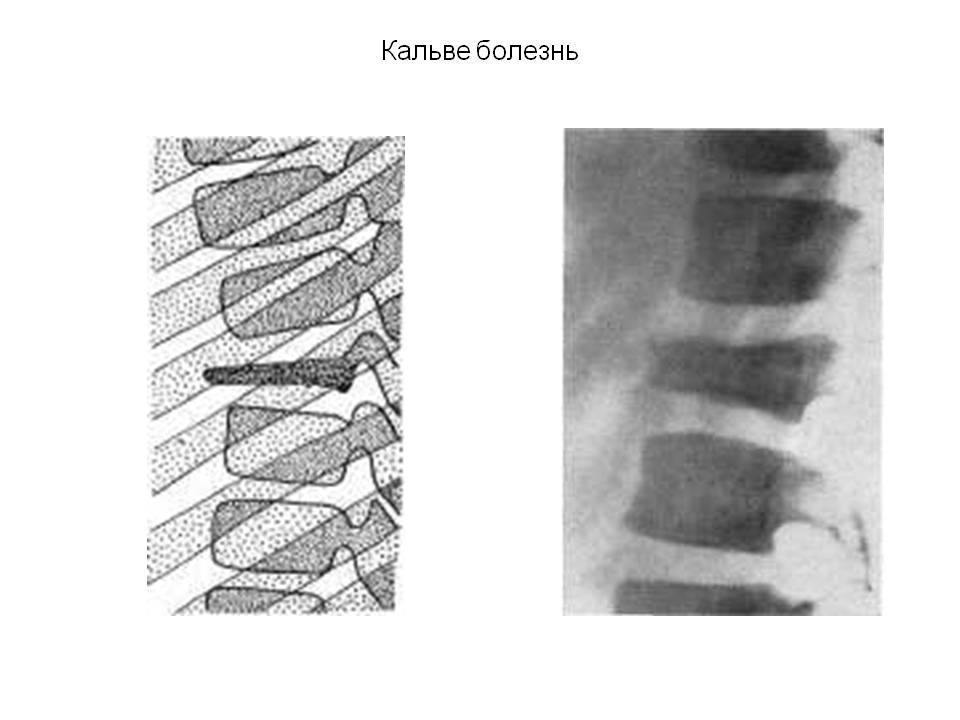
Остеохондропатия тела позвонка. Развивается болезнь Кальве в возрасте 4-7 лет. Ребенок без видимых причин начинает жаловаться на боль и чувство утомления в спине. При осмотре выявляется локальная болезненность и выстояние остистого отростка пораженного позвонка. На рентгенограммах определяется значительное (до 1/4 от нормы) снижение высоты позвонка. Обычно поражается один позвонок в грудном отделе. Лечение только стационарное. Показан покой, лечебная гимнастика, физиопроцедуры. Структура и форма позвонка восстанавливается в течение 2-3 лет.


