Тендинит коленного сустава



Тендинит коленного сустава — это воспаление соединительнотканных структур колена. Патология часто возникает у подростков и спортсменов-профессионалов из-за микротравм перегруженных сухожилий. Запоздалое обращение за медицинской помощью приводит к затяжному течению болезни, истончению и разрыву сухожилий, что грозит финалом спортивной карьеры.
Комплексное лечение предполагает режим покоя, НПВП, физиотерапию, биопрепараты на основе гиалуроновой кислоты, реабилитацию и целенаправленные тренировки.
Почему возникает болезнь?
Тендинит коленного сустава — удел физически активных людей, чаще всего подростков и профессиональных спортсменов. Многочисленные прыжки на твердом покрытии во время занятий волейболом, баскетболом, теннисом, футболом и легкой атлетикой провоцируют заболевание.
Способствуют развитию патологии:
- неправильный тренировочный режим;
- неудобная обувь;
- травмы колена;
- длительная терапия антибактериальными препаратами;
- деформации стопы (плоскостопие, вальгусная деформация и т.д.);
- нарушения осанки и болезни позвоночника;
- избыточный вес;
- недостаточная эластичность мышц;
- широкие бедра у женщин.
Вторичный тендинит — это осложнение ревматических, инфекционных, паразитарных болезней и патологий обмена веществ.
Патогенез
Как правило, воспаление возникает в месте прикрепления собственной связки надколенника к кости. При чрезмерных нагрузках в тканях сухожилий возникают микроповреждения с локальными кровоизлияниями, которые вызывают асептическое воспаление. Исход воспалительного процесса — некроз коллагеновых волокон и замещение рубцовой тканью.

Сухожилие с множеством рубцов непрочно, неэластично, поэтому уязвимо и легко травмируется повторно. Новые микрокровоподтеки, асептический воспалительный процесс и рубец, длительное вялотекущее течение, приводит к дегенерации и истончению сухожильно-связочных структур сустава.
Клиника
Клинические проявление нарастают постепенно и медленно прогрессируют. Сначала боль на передней поверхности колена возникает на пиковых нагрузках. Далее тупые, периодически приступообразные боли беспокоят при обычных нагрузках, быстро проходят после прекращения тренировки. Постепенно боль и дискомфорт прогрессируют, не исчезая после 4-8 часового отдыха. В итоге — в патологически измененном сухожилии возникает надрыв либо разрыв.
Характерный клинический симптом тендинита — боль при пальпации сухожилия, при надавливании на бугристость большеберцовой кости, надколенник. Иногда характерны локальный отек и гиперемия прилежащих кожных покровов, ограничение объема движений, при сгибании- разгибании — поскрипывания и хруст.
Важно! Нелеченные тендиниты снижают устойчивость к физическим нагрузкам, препятствуют тренировкам, могут поставить точку в спортивной карьере.
Диагностика
Врач устанавливает диагноз на основании спортивных или иных травм в анамнезе и характерной клинической картины. Дополнительные методы обследования (УЗИ, КТ и МРТ коленного сустава), как правило, не требуются.
На рентгенограмме коленного сустава иногда видно незначительное утолщение мягких тканей. При оссифицирующем тендините — очаги обызвествлений.
Справка! КТ, МРТ и УЗИ показательны при далеко зашедших стадиях заболевания. УЗИ коленного сустава выявляет нарушение структуры сухожилий. МРТ, КТ обнаруживают повреждения связок.
Лабораторные исследования актуальны при вторичных симптоматических тендинитах. О ревматоидных заболеваниях свидетельствуют антицирулиновые антитела и ревматоидный фактор, ускоренное СОЭ, о патологиях обмена веществ — повышение уровня креатинина и мочевой кислоты.
Чаще всего тендинит дифференцируют с травмами костных структур коленного сустава, ревматоидными заболеваниями. Решающий в данной ситуации — рентгенологический метод диагностики.
Лечение
Лечение тендинита коленного сустава, как правило, консервативное амбулаторное. Оперативные вмешательства показаны при неэффективной консервативной терапии и разрывах сухожилий.
Лечебные методики включают:
- Охранительный режим. Прекращают тренировки, рекомендуют покой, в некоторых ситуациях проводят иммобилизацию гипсовой или пластиковой лангетами.
- Медикаментозную терапию НПВП. Нестероидные противовоспалительные препараты (напроксен, ибупрофен) назначают для снятия отека, воспаления и купирования боли. Длительность приема ограничена из-за побочных эффектов со стороны органов ЖКТ.
- При сильном отеке, интенсивных болях, распространенном фиброзе назначают рентгенотерапию, блокады с глюкокортикостероидами и ударно-волновую терапию. Вводят гормональные препараты короткими курсами с интервалом не менее 6 месяцев. Подобные схемы рекомендуют, чтобы избежать серьезных побочных эффектов (в том числе прогрессирования дегенерации сухожилия).
- Физиотерапию. После стихания острых проявлений назначают лечебную гимнастику, массаж, электрофорез с новокаином, ионофорез, УВЧ и магнитотерапию.
- «ГИАЛ-ИН» и «ГИАЛ-ИН ПРОЛОНГ» — медицинские биопрепараты для периартикулятного или подкожного введения. Метаболит лекарственного средства — гиалуроновая кислота входит в состав соединительной ткани всех живых организмов. Проникая в межклеточные пространства, биопрепарат стимулирует обменные и регенераторные процессы в связках, хрящах, капсулах суставов и синовиальных оболочках мышц.
Справка! «ГИАЛ-ИН» не имеет побочных эффектов и ограничений по длительности применения. Показан при тендинитах, дегенеративно-дистрофических изменениях сухожилий, связок, хрящей и мягких тканей.
Во время реабилитации нагружают сустав постепенно. При ремиссии заболевания рекомендуют регулярно разгружать поврежденную связку с помощью специальных лент (стейп) или фиксируют сустав ортезом.
Хорошие результаты обеспечивает целенаправленное усовершенствование техники и высоты прыжков, так как тендиниты чаще возникают у спортсменов, практикующих жесткое приземление, высокие прыжки либо приземление с глубоким приседом.
Хирургическое лечение
Оперативные вмешательства показаны при надрывах, разрывах сухожилий либо неэффективном консервативном лечении в течение 1,5-3 месяцев. Оперируют планово в ортопедическом или травматологическом стационаре. Рассекают кожу над патологическим участком, вскрывают связочный канал, удаляют некротизированные ткани.
В некоторых ситуациях для стимуляции репаративных процессов выскабливают нижнюю часть надколенника либо наносят множественные насечки через традиционный либо малоинвазивный эндоскопический доступ.
При значительных надрывах и разрывах показана хирургическая реконструкция связки надколенника.
После операции назначают антибактериальные препараты, обезболивающие, физиопроцедуры и массаж. Допускают к тренировкам после реабилитации, восстановление возможно в течение 2-3 месяцев.
Прогноз и профилактика
При своевременном лечении и коррекции нагрузок прогноз, как правило, благоприятный. Воспаление проходит без значительного снижения прочности сухожилия. Длительное хроническое течение приводит к перерождению сухожилия и снижению устойчивости к нагрузкам.
Предупредить развитие болезни проще, чем лечить. Для этого
- исключите непривычные физические перегрузки;
- разогревайтесь перед началом тренировок;
- полноценно отдыхайте после физических нагрузок;
- исключите травмы колена;
- при подъеме тяжестей сгибайте ноги в коленях.
Лучший способ лечения болезни — это профилактика. Разработаны программы лечебной физкультуры с целью повышения выносливости, подвижности и гибкости ног. Они включают статические и динамические растяжки, упражнения для укрепления и снятия напряжения мышц в участке возможных повреждений.
Некоторым пациентам рекомендуют тугие повязки и специальные надколенники, выравнивающие положение коленной чашечки и устраняющие перегрузку уязвимых связок.
Биопрепарат «ГИАЛ-ИН ПРОЛОНГ» ускоряет обменные процессы в соединительной ткани, ускоряет заживление микротравм, предотвращает развитие воспаления. Рекомендован для длительного профилактического применения спортсменам и работникам физического труда.
Боль в колене (коленном суставе)
- Лечение без операций и лекарств
- Снимаем боль в колене за 2-3 сеанса!
- Полный курс от 7-10 процедур
Автор:  Грачев Илья Илларионович
Грачев Илья Илларионович
Редактор:  Ефремов Михаил Михайлович
Ефремов Михаил Михайлович
Дата публикации: 13.05.2014
Дата обновления: 12.04.2021
Все врачи клиники
- Что именно болит в колене
- Что делать при сильной боли в колене
- Чем лечить боли в колене и ногах дома
- Что нельзя делать
- Когда к врачу нужно обращаться срочно
- Что делать при сильных болях в колене различного характера
- Боль в колене при коронавирусе и ОРВИ
- Сильная боль под коленом
- Сильная боль в левом или правом колене
- Боль в колене и в ноге
- Боль в коленной чашечке
- Боли в колене, отдающие в пятку, пах
- Боли в колене при разгибании и сгибании
- Сильные боли в колене ночью
- Боли в колене при ходьбе
- Сильные боли после тренировки
- Боль в колене и хруст
- Боль в колене и отек
- Травмы и заболевания, вызывающие боли
- Как лечить сильную боль в колене
- Диагностика
- Методы лечения сильной боли в колене
- Частые вопросы
Колени больше остальных суставов подвержены травмированию и различным заболеваниям. На сильную боль в колене жалуется значительная часть пациентов ортопеда-травматолога и ревматолога. Из этой статьи вы узнаете, что делать, если вдруг появилась сильная боль. Она лечится, главное – вовремя обратиться со своими проблемами за медицинской помощью. Вам всегда помогут в медицинском центре «Парамита» (Москва).
Что именно болит в колене
Коленный сустав – это самый сложный сустав, так как он несет основную нагрузку. Строение: три кости (бедренная, большеберцовая и надколенник образуют единый блоковидный сустав, состоящий из двух взаимосвязанных сочленений: бедренно-большеберцового (тибиофеморального) и бедренно-надколенникового (пателлофеморального).
Надколенник – это плоская сесамовидная (дополнительная в суставе) кость, прикрепляющаяся к головке бедренной кости, скользящая в ее вогнутом желобе и выполняющая роль блока. Особенности строения: передняя поверхность надколенника покрыта надкостницей, задняя, соединяющаяся в бедренной костью, – гиалиновым хрящом. Надколенник укреплен связками: основной и боковыми – вертикальными (верхней и нижней) и горизонтальными (боковыми – внутренней и внешней).
О передает силу четырехглавой мышцы бедра костно-мышечным образованиям голени, обеспечивая разгибание голени в коленном суставе. Поверхность суставообразующих костей покрыта хрящом, выполняющим роль амортизатора. Дополнительные амортизаторы, защищающие сустав от травмирования – два серповидных хрящевых мениска, расположенных между бедренной и большеберцовой костью. В правильном положении сустав удерживается связками, сухожилиями и окружающей его капсулой.
При травмах и заболеваниях поражаются различные ткани сустава. Не все они могут болеть. Так, хрящевая ткань не имеет нервных окончаний и поэтому может незаметно безболезненно разрушаться. А вот связки и синовиальная оболочка имеют множество нервных окончаний и при травмах, воспалительных процессах сразу же начинают реагировать, что проявляется в виде выраженного болевого синдрома. При значительном разрушении суставного хряща боль может быть связана с вовлечением в процесс надкостницы – наружного слоя кости, имеющего хорошую иннервацию.
Что делать при сильной боли в колене
Интенсивная боль в колене может появиться внезапно или развиваться постепенно. В любом случае она часто становится невыносимой. При появлении сильного болевого синдрома нужно успокоиться и сразу же обратиться за медицинской помощью. Все это лечится, специалисты смогут помочь даже при запущенном заболевании. Если возможности обратиться к врачу на данный момент нет, можно временно облегчить боль самостоятельно.
Чем лечить боли в колене и ногах дома
Чтобы облегчить свое состояние при сильных болях в суставе колена, можно принять следующие экстренные меры:
- Провести обезболивание при помощи таблеток:
- Найз (нимесулид) – при сильной боли принимать 1 таблетку 100 мг; эффективное современное лекарство, относится к группе нестероидных противовоспалительных средств (НПВС) последнего поколения и имеет минимум побочек, в том числе не оказывает отрицательного воздействия на желудочно-кишечный тракт (ЖКТ); при остром воспалительном процессе он снимет не только боль, но и лихорадку, а также уменьшит отечность тканей, если опухло колено;
- Анальгин – одноразово можно принимать таблетку 500 мг; также снимает воспаление, отек и боль. Злоупотреблять этим препаратом не стоит, так как при частом применении он может вызывать тяжелые нарушения со стороны крови.
- Пенталгин – комбинированное обезболивающее средство, в состав которого входят два противовоспалительных обезболивающих средства (парацетамол и напроксен), средство, снимающее спазм сосудов (дротаверин) и антигистаминное средство фенирамин – он поможет, если опухло колено. Пить по одной таблетке (не более 3 – 4 таблеток в сутки).
- Использовать обезболивающие наружные средства (мази, гели). Наиболее эффективные:
- эмульгель Вольтарен, активное действующее вещество – диклофенак; особенности препарата в том, что благодаря своей структуре, он моментально всасывается в кожу, проникает в ее глубокие слои, снимает воспаление, отек и боль; эффект держится несколько часов; мазь наносят на кожу в области колена дважды в сутки и слегка втирают;
- Меновазин – спиртовой раствор для наружного применения с комбинированным составом; бензокаин и прокаин оказывают местное обезболивающее действие, ментол усиливает этот эффект за счет расширения кожных сосудов и ощущения приятного холода, снимающего воспаление и жар; раствор втирают в воспаленные ткани, что сразу же вызывает облегчение;
- гель Димексид – обезболивающее и противовоспалительное средство, которое наносится на кожу 1 – 2 раза в день; особенностью геля является быстрый лечебный эффект; кроме того, он подавляет внутрисуставное разрастание соединительной ткани, препятствуя тем самым развитию неподвижности конечности; имеет противопоказания: тяжелые заболевания почек, печени, сердечно-сосудистой системы, беременность, кормление ребенка грудью.
- Уколы. При отсутствии эффекта от таблеток и наружных средств лекарство вводят в виде внутримышечной или подкожной инъекции:
- Диклофенак в растворе для инъекций – выпускается в ампулах по 3 мл (25 мг в 1 мл); всего в ампуле 75 мг – одноразовая доза для внутримышечного введения; препарат очень эффективный, быстро помогает, если болит и опухло колено, но имеет побочные эффекты, поэтому противопоказан при эрозивно-язвенных поражениях желудочно-кишечного тракта;
- Анальгин в растворе для инъекций – выпускается в ампулах по 2 мл (250 мг в 1 мл); всего в ампуле 500 мг – разовая доза для взрослого человека; часто применять не рекомендуется, так как имеет достаточно много побочных эффектов.
Все перечисленные препараты можно купить в аптеке без рецепта.
При хронических болях в суставах колена, когда нет выраженного воспаления, можно выполнять физические упражнения, укрепляющие мышечно-связочный аппарат, улучшающие кровообращение и обмен веществ. Систематические тренировки приводят к постепенному уменьшению болезненности, несмотря на то, что ноги при этом изрядно хрустят.
Примерный комплекс упражнений при болях в коленях:
- Фиксированное колено. Лечь на спину, согнуть одну ногу в колене, поднять ее и держать в таком состоянии минуту; вторая нога в это время неподвижна; очень медленно провести выпрямление и опустить ногу, отдохнуть 10 секунд и повторить упражнение с другой ногой; повторить 10 раз;
- Двойное сгибание ног с фиксацией коленей около лица. Лечь на спину, согнуть ноги в бедрах и коленках, зафиксировать последние у лица и держать так в течение минуты. Затем медленно провести выпрямление и опустить ноги, отдохнуть 10 секунд и все повторить; сделать 5 – 6 подходов, постепенно наращивая нагрузку.
При острых болях в суставе колена, сопровождающихся отеком и покраснением кожи, нарушением общего состояния, лихорадкой двигать ногой нельзя, ее нужно держать в покое. И только после того, как воспаление начинает стихать можно переходить сначала к пассивным (выполняются помощником), а затем к активным упражнениям (выполняются самим больным).
Что нельзя делать при болевом синдроме
При хронических болях нельзя допускать:
- ушиба коленки – избежать этого можно, обустроив свою жизнь так, чтобы свести риск травмирования к минимуму;
- лишнего веса тела – это дополнительная нагрузка на колени, особенно, у пожилых;
- тяжелых физических нагрузок, прыжков, занятий силовыми видами спорта; не стоит также бегать;
- любой интоксикации, поэтому нужно избавиться от вредных привычек (курения, злоупотребления спиртным), пролечить все хронические заболевания и очаги инфекции;
- ношения неудобной тесной обуви, обуви на высоких каблуках;
- стрессов, недосыпания;
- малоподвижного образа жизни – необходимо заставлять себя двигаться через определенные промежутки времени.
Когда к врачу нужно обращаться срочно
Если заболела коленка, срочное обращение за медицинской помощью требуется при появлении следующих симптомов:
- отека, покраснения и болезненности в колене в сочетании с лихорадкой и общим недомоганием;
- выраженных болевых ощущений в коленке сразу после ушиба или через некоторое время после него;
- постепенном нарастании интенсивности болевого синдрома;
- периодически появляющейся болезненности после физических нагрузок, длительного нахождения в положении стоя, резкого выпрямления ноги;
- ночных болях и связанной с ними бессоннице;
- если боль в колене очень сильная, постоянная, ощущение, что болит внутренняя сторона надколенника.
В любом случае болевые ощущения в коленке должны стать поводом для обращения к врачу. Лечиться самостоятельно нет никакого смысла: это может временно уменьшить или даже убрать болевой синдром, но не остановить прогрессирования заболевания и разрушение сустава. Лечение нужно доверить специалисту.
Что делать при сильных болях в колене различного характера
Болезненные ощущения в колене у людей могут иметь разный характер и продолжительность. Они могут быть постоянными ноющими или развиваться только при определенных нагрузках, ночью и т.д. Например, для одних патологических процессов характерна боль в колене при сгибании, для других – боль в колене при ходьбе и т.д. Разобраться, что именно и почему болит, как помочь больному может только специалист.
Боль в колене при коронавирусе и других вирусных заболеваниях
Вирусные инфекции могут вызывать суставные воспалительные процессы. Как правило, эти заболевания развиваются на фоне уже имеющейся инфекции и проходят без каких-либо последствий после ее окончания. Так, при гриппе и других острых респираторных вирусных инфекциях с острой лихорадкой могут появляться, как кратковременные суставные и мышечные боли, так и острые артриты с воспалением и отеком коленных суставов. Течение их благоприятное.
Коронавирусная инфекция имеет свои особенности: у каждого больного она протекает по-разному. Почему это происходит, неизвестно. Во время заболевания иногда появляются ноющие суставные боли, припухлость и покраснение – признак острого артрита, но затем они проходят.
Опаснее артриты, которые начинаются приблизительно через месяц после коронавирусной инфекции. Дело в том, что она оказывает значительное воздействие на иммунитет. Сбои в работе иммунной системы приводят к развитию аутоиммунных процессов. Особенно опасно это для лиц, имеющих близких родственников, страдающих хроническими артритами. Специалисты отмечают высокий риск развития у таких пациентов ревматоидного артрита (РА). Первый признак РА – скованность движений по утрам (коленку трудно сгибать).
Сильная боль под коленом
Это может быть признаком развития кисты Бейкера – растянутой синовиальной сумки с жидкостью, расположенной в подколенной области. Киста и связанная с ней боль под коленом появляются из-за того, что она соединена с полостью коленного сустава и наполняется синовиальной жидкостью. При этом обратный ток жидкости затруднен по разным причинам. Чаще всего киста развивается на фоне ушибов, артрозов и артритов коленки.
Небольшая киста может годами протекать незаметно. Но при ее значительных размерах начинают сдавливаться окружающие ткани, тянет боль под коленом, усиливающаяся при физических нагрузках, в том числе, при ходьбе и беге. Болеют чаще женщины. Иногда киста исчезает самостоятельно, но часто она прогрессирует, увеличивается в объеме, что может привести к разрыву или нагноению.
Если тянет боль под коленом, лучше, как можно раньше обращаться к врачу. Проводится консервативное (удаление жидкости из кисты, введение в нее глюкокортикоидов) и оперативное (удаление кисты) лечение.
Сильная боль левом или правом колене
Выраженный болевой синдром в сочетании с отеком и покраснением кожи над правым или левым коленом обычно говорит о развитии острого воспалительного процесса. Это может быть острый неспецифический артрит (процесс может перейти в гнойный), реактивный артрит, начинающийся через несколько дней после перенесенной урогенительной или кишечной инфекции. Оба заболевания протекают с похожими симптомами, установить правильный диагноз можно только после полноценного обследования.
Правое или левое колено может пострадать при микротравмах, например, у спортсменов или работников определенных профессий, больше эксплуатирующих одну (чаще правую) коленку.
Важно именно на ранней стадии не использовать народные средства, а провести правильное лечение, это позволит полностью вылечиться и навсегда забыть о болях. Но даже при запущенных заболеваниях специалист всегда сможет оказать помощь и убрать боль.
Хруст в суставах – когда стоит беспокоиться
Воспаление колена причины, симптомы, методы лечения и профилактики
Воспаление колена или артрит поражает внутри- и околосуставные области одного или сразу двух коленных суставов. Артрит чаще всего поражает именно колени, так как на них приходится значительная нагрузка — от веса тела, во время ходьбы и других физических нагрузок.
Патология развивается на фоне остеохондроза, перенесенных травм, псориаза, подагры и других заболеваний. Воспаление коленного сустава стоит заподозрить при сильной отёчности и связанным с этим ограничением подвижности, тяжестью в ноге, локальным покраснением и повышением температуры кожи. Если вы заметили перечисленные симптомы, не игнорируйте их — обратитесь к ортопеду для диагностики и дальнейшей терапии.
Симптомы воспаления колена
- Скованность и тугоподвижность в колене, связанная с отёчностью и скоплением выпота, которая проявляется при любых активных движениях ногой;
- боль в передней части колена, которая усиливается в тех положениях, когда сухожилие больше всего натянуто;
- тяжесть в поражённой ноге;
- накопление экссудата в суставной полости, водянка мягких тканей;
- локальное покраснение и повышение температуры кожи вокруг колена;
- симптом баллотирования надколенника — при выпрямлении ноги коленная чашка погружается в область скопления экссудата, а при сгибании вновь всплывает;
- вынужденное полусогнутое положение сустава, обусловленное напряжением мышц;
- общее недомогание — слабость, сонливость, усталость, иногда на фоне озноба и лихорадки;
- в запущенных случаях — остеопороз, костная деструкция надколенника, большеберцовой кости, мыщелков.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 09 Сентября 2021 года
Содержание статьи
Причины
Воспалительный процесс в коленном суставе могут спровоцировать многочисленные заболевания и патологии:
- перенесенные урогенитальные и кишечные инфекции, чреватые реактивным артритом;
- сбой в работе иммунной системы, при котором она атакует клетки собственного организма, провоцирует появление ревматических узелков на коже и развитие ювенильного ревматоидного артрита;
- аллергические реакции, при которых воспаление охватывает сразу несколько суставов, в том числе коленные;
- поражение организма стафилококками, стрептококками и другими бактериями;
- перенесенные травмы ног и других участков тела, чреватые посттравматическим артритом;
- нарушения обмена веществ, например, на фоне тяжёлых заболеваний, беременности или климакса.
Разновидности
Артрит, как все воспалительные процессы, может протекать в острой форме, а при отсутствии своевременного лечения — переходить в хроническую. Также патологию классифицируют по следующим признакам:
По локализации
Капсулярный или синовиальный — охватывает синовиальную сумку, протекает преимущественно в острой форме и часто поражает детей;
сухой или костный — локализуется в костно-хрящевых концах сустава, поражает пациентов любого возраста.
По характеру выпота
При воспалении из кровеносных сосудов может выделяться и скапливаться жидкость с серозным, гнойным или серозно-гнойным содержимым.
По наличию возбудителя в суставной полости
Если в суставной жидкости присутствуют бактерии или другие возбудители, говорят о септическом артрите. Если суставная жидкость стерильная, диагностируют асептическую форму заболевания.
Диагностика
При подозрении на артрит врач записывает жалобы пациента, проводит осмотр и пальпацию, чтобы оценить состояние коленного сустава. Чтобы выявить патологические изменения в суставе, связках и других тканях, специалист рекомендует пройти аппаратную диагностику — рентгенографию, магнитно-резонансную интроскопию, МРТ или КТ, ультразвуковое исследование, биопсию хряща и синовиальной оболочки.
В клинике ЦМРТ для постановки точного диагноза пациентам назначают комплексное обследование с применением следующих методов аппаратной диагностики:
Лечение растяжения связок коленного сустава

Коленный сустав — одна из мощнейших структур в нашем теле. Однако именно колено больше всего подвержено различным травмам и возрастным изменениям, таким как артроз. Рассказываем, что такое растяжение связок, почему оно происходит, как его избежать и лечить.
Растяжение коленных связок часто путают с так называемым «растяжением мышц на ноге под коленом», или с повреждением сухожилий. Что же такое связки? Связками называют структуры, которые очень важны для обеспечения стабильности сустава, но в то же время позволят суставу двигаться. Связочный аппарат колена позволяет этому суставу сгибаться, контролируя чрезмерные движения.
У людей колено соединяет бедренную часть ноги с голенью и состоит из двух суставов: одного между бедренной и большеберцовой костями, а другого – между бедренной костью и надколенником. Коленный сустав — самый большой сустав в теле человека. В нем может происходить сгибание и разгибание, а также небольшое внутреннее и внешнее вращение. Его часто также называют сложным суставом.
В колене есть четыре основные связки, которые делятся на коллатеральные и крестообразные. Первые обнаруживаются по бокам данного сустава. Медиальная (внутренняя) коллатеральная связка проходит изнутри колена и крепится к бедренной и большеберцовой костям. Латеральная (наружная) идет снаружи и соединяет бедренную и малоберцовую кости. Данные связки препятствуют патологическому смещению костей и стабилизируют сустав.
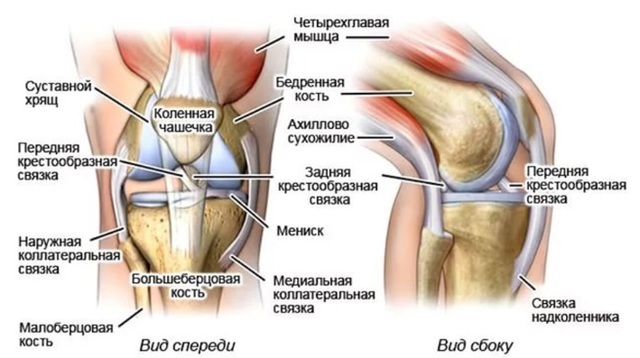
Рис. 1 Строение связочно-капсульного аппарата
Крестообразные связки, как видно из названия, характерно пересекаются друг с другом и находятся внутри коленного сустава. Существуют передняя и задняя крестообразные связки. Они также стабилизируют колено и препятствуют смещению большеберцовой кости относительно бедренной в прямом и обратном направлении.
Таким образом, коллатеральные связки колена предотвращают чрезмерное движение из стороны в сторону, в то время как крестообразные связки важны как для вращения, так и для устойчивости вперед-назад.
Симптомы при растяжении связок под коленом
Наиболее частыми симптомами растяжения связок колена являются боль и отек, которые возникают сразу же после травмы. Также симптомы могут ухудшаться в течение первых 48 часов, а затем постепенно исчезают в зависимости от тяжести повреждения. Нередко пациентов может беспокоить нестабильность сустава и смещение его составляющих.
Таким образом, растяжение и следующая за ним нестабильность сустава может привести к различным переломам и вывихам, лечение которых может быть достаточно сложным. Именно поэтому важно, чтобы пациенты при подозрении на данный вид патологии были вовремя обследованы и в дальнейшем получили соответствующее лечение и реабилитацию.
Причины
Растяжение связок колена может быть вызвано различными травмами, которые иногда возникают при занятиях спортом. Важно отметить, что травмой может считать, как «контактное» событие (удар конечности), так и «неконтактное» (например, растяжение при интенсивной тренировке, пренебрежение правилами безопасности).
Также данная проблема может возникнуть дома или на рабочем месте после падений или других повреждений, часто встречается при различных дорожно-транспортных происшествиях и нарушениях техники безопасности на различных производствах.
Нередко растяжение связок, а также другие травмы пациенты получаются из-за неправильной организации тренировок, чрезмерного использования горизонтальных беговых дорожек или отсутствия должной разминки и растяжки.
Передняя крестообразная связка обычно растягивается во время одного из следующих движений колена: внезапная остановка, скручивание, поворот, крайнее перенапряжение (гиперэкстензия); или прямой удар по внешней стороне колена или голени. Эти травмы наблюдаются среди спортсменов, занимающихся футболом, баскетболом, футболом, регби, боевыми искусствами, гимнастикой и лыжным спортом.
Чаще всего задняя крестообразная связка травмируется из-за прямого удара передней части колена, например, удара при дорожно-транспортном происшествии или резкого приземления на согнутое колено во время занятий спортом.
Медиальная коллатеральная связка может быть травмирован из-за сильного выгибания ноги наружу, в сторону от бедра (встречается наиболее часто у лыжников и борцов). Наружная коллатеральная связка травмируется редко, потому что её область обычно защищена противоположной ногой
Разрыв связки бывает следующих степеней:
Степень I: легкая травма, которая, вероятно, вылечится после изменения режима отдыха и активности в течение 1-2 недель.
Степень II: травма средней степени тяжести с частичным разрывом связки, которая потребует большего ограничения в деятельности и может занять 4-6 недель для восстановления.
Степень III: полный или почти полный разрыв связки. В зависимости от поврежденной связки может потребоваться более длительная реабилитация или хирургическое вмешательство.
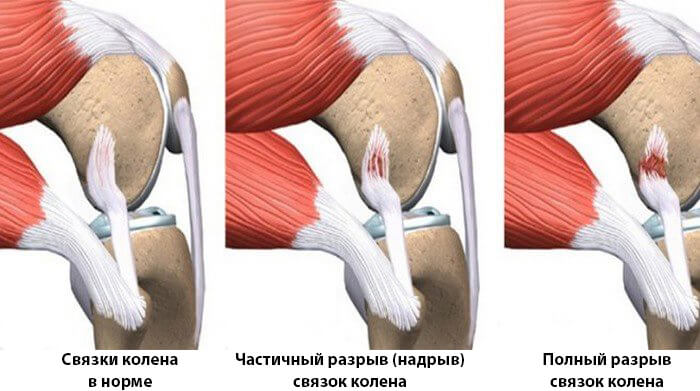 Рис. 2 Степени разрывов связок
Рис. 2 Степени разрывов связок
Эта классификация обладает несколькими минусами, например, она достаточно субъективная, однако она очень важна для понимания серьёзности патологии и прогнозирования восстановления.
Диагностика
Обследование при подозрении на данное заболевание включает тестирование врачом различных связок, которые могут быть травмированы. Доктор с помощью специальных приемов может определить в какой именно связке произошло растяжение.
Часто рентген и магнитно-резонансная томография (МРТ), выполняются, если есть подозрение на более серьезную травму или если диагноз неясен.
В современной медицине диагноз “растяжение связок колена” не ставится по двум причинам:
- Важно знать, какая именно структура повреждена, так как это имеет большое значение для дальнейшего ведения пациентов. Например, травмы передней крестообразной связки (ПКС) часто требуют хирургической реконструкции. С другой стороны, для повреждения медиальной коллатеральной связки (MCL) достаточно редко прибегают к оперативному вмешательству.
- Он не информативен, так как невозможно определить по этому диагнозу степень повреждения. Незначительные изменения обычно требуют соответствующей малоинтенсивной терапии. Противоположно более тяжелые травмы могут потребовать серьезного лечения, реабилитации и, возможно, хирургического вмешательства.
Таким образом, если вам или вашим близким поставили диагноз растяжение связок колена, постарайтесь получить дополнительную информацию. Узнайте, какие связки повреждены и степень этого повреждения. Как было сказано до этого, это необходимо для дальнейшего лечения и реабилитации.
Лечение
Обычно первые две степени лечатся консервативно. Врач определяет сроки терапии и восстановления. Если у вас растяжение связок колена I или II степени, ваш доктор, вероятно, порекомендует вам следовать следующим правилам:
- иммобилизируйте сустав – сделайте его неподвижным;
- приложите холод к травмированному участку, это уменьшит отек;
- используйте эластичный бинт, чтобы сжать припухлость;
- старайтесь держать поврежденную конечность как можно выше.
Ваш врач может посоветовать вам носить коленный бандаж на короткое время и принимать нестероидные противовоспалительные препараты (НПВП), такие как, например, ибупрофен, нимесулид или препараты из группы коксибов, чтобы облегчить боль и уменьшить отек. По мере того, как болевые ощущения в колене постепенно начнут утихать, лечащий доктор назначит программу реабилитации. Последняя направлена на то, чтобы укрепить мышечную массу вокруг колена. Она должна помочь пациенту стабилизировать коленный сустав и предотвратить его повторную травму.
Если у диагностировано растяжение связок колена III степени или травма нескольких связок, лечение зависит от конкретного типа растяжения.
При повреждении крестообразных связок III степени может быть использован хирургический путь восстановления. При этом используется либо небольшой отрезок собственной ткани пациента (аутотрансплантат). Почти во всех реконструкциях коленного сустава используется артроскопическая хирургия под контролем камеры. Этот метод считается малотравматичным и не оставляет после себя больших повреждений кожи.
Растяжение медиальной коллатеральной связки степени III обычно лечится консервативно с помощью вышеописанных четырех правил, НПВП и физиотерапии. Однако в некоторых случаях для восстановления может также использоваться оперативное вмешательство.
Тяжелое растяжение наружной коллатеральной связки часто восстанавливается хирургическим путем.
При одновременном повреждение нескольких связок доктор обсуждает с пациентом различные варианты хирургического вмешательства.
Несколько советов о том, когда необходимо обратиться в клинику при повреждении колена:
- сустав стал очень болезненным или опухшим;
- резко перестал выдерживать массу тела человека;
- есть ощущение, что может колено прогнуться или вывихнуться кость.
Профилактика и прогноз
Почти все пациенты с рассматриваемой травмой могут рассчитывать на полное выздоровление после надлежащего лечения и хорошей программы физиотерапии. Почти все растяжения связок и большинство растяжений имеют отличный прогноз.
В качестве долгосрочного осложнения у некоторых людей может возникнуть боль в результате остеоартрита в травмированном коленном суставе. Этот симптом может проявиться только через много лет после первой травмы колена.
Как восстановить колено после растяжения связок?
Данный вопрос является одним из главных для каждого пациента вне зависимости занимается ли он профессиональным спортом или же получил травму в бытовых или рабочих условиях. Выше мы разобрали, что данный вид патологии имеет разнообразное количество форм, от которых и будет зависеть лечение и реабилитация больного.
Главный совет, который можно дать по поводу реабилитации: выполнять рекомендации лечащего врача. Связочный аппарат колена можно и нужно восстанавливать. Это необходимо для обеспечения нормальной подвижности и функциональности конечности.
После успешного лечения и реабилитации пациенту необходимо следовать следующим правилам:
- избегать чрезмерной нагрузки на сустав;
- заниматься спортом после предварительной разминки и «разогрева» связочного аппарата;
- контролировать массу тела, а также баланс витаминов и минералов;
- использование эластичные бинты, а также специальные наколенники.
Лечение и диагностика разрыва заднего рога медиального мениска коленного сустава
Медиальный мениск представляет собой структуру в форме буквы С, прикрепленную концами к межмыщелковому возвышению, а серединой — к глубокой внутренней капсулярной связке. Латеральный мениск имеет форму буквы О и прикреплен медиально к межмыщелковому возвышению, снаружи прикрепления не имеет. Вследствие своей относительной неподвижности медиальный мениск повреждается чаще. Мениски являются сравнительно бессосудистыми образованиями с капиллярным кровотоком, ограниченным периферической четвертью.
Есть несколько факторов, увеличивающих предрасположенность к повреждениям менисков, к которым относят врожденную дискообразную форму, слабость окружающей мускулатуры и слабость связочного аппарата. Кроме того, повреждение менисков часто сопровождает травмы связок коленного сустава и особенно повреждения большеберцовой коллатеральной связки. Дегенеративные изменения менисков обычно начинаются во втором десятилетии жизни и прогрессируют быстрее при чрезмерной нагрузке на коленные суставы.
От половины до двух третей случаев разрывы менисков имеют продольную форму, начинаясь от переднего рога и продолжаясь до места, расположенного кзади от места прикрепления большеберцовой коллатеральной связки. Как правило, эти повреждения приводят к миграции оторванного фрагмента мениска. Поперечные разрывы нехарактерны и обычно встречаются в латеральном мениске. Поперечные разрывы или спонтанный отрыв часто наблюдаются после дегенеративного процесса с постоянными микротравмами. Острые травматические разрывы в основном имеют продольное направление и возникают по периферии. Они сопровождаются повреждением связок и могут их маскировать.
 Проба Apley
Проба Apley
А. Дистракционная проба. Боль в коленном суставе при ротации стопы, за которую одновременно оказывают вытяжение, указывает на повреждение капсулы и связочного аппарата.
Б. Компрессионная проба. Боль в коленном суставе при ротации стопы, на которую оказывают давление, указывает на повреждение мениска. Устанавливая стопу в положение внутренней и наружной ротации попеременно, сгибайте и разгибайте колено
При сгибании мениски двигаются в заднем, а при разгибании — в переднем направлении. Латеральный мениск подвижнее медиального, так как прикреплен только в одной точке. Разрывы мениска обычно являются результатом сильного растяжения или раздавливания между мыщелками бедра и большеберцовой кости. При согнутом коленном суставе бедренная кость ротируется кнутри по отношению к фиксированной большеберцовой кости, смещая таким образом медиальный мениск к центру сустава.
При быстром сильном разгибании мениск может ущемиться своей центральной частью, что может привести к растяжению или разрыву периферического сегмента. Продолжение разрыва высвободит сегмент, который может сместиться в полость сустава, блокировав последний. При сгибании коленного сустава наружный мениск также смещается к центру и внезапное насильственное разгибание нередко завершается его поперечным разрывом в месте соединения передней и средней трети.
 Симптом Пайра. При разрыве заднего рога медиального мениска это положение вызывает боль в коленном суставе
Симптом Пайра. При разрыве заднего рога медиального мениска это положение вызывает боль в коленном суставе
Обследование при травме мениска коленного сустава
Повреждение мениска часто происходит у больных при острой ротационной или сгибательно-ротационной травме. У пожилых больных с дегенеративными заболеваниями менисков обычный поворот или приседание может привести к разрыву. Мениски не имеют чувствительных нервных окончаний, и боль возникает вследствие раздражения связок, располагающихся возле линии сустава. Разрывы менисков часто проявляются триадой симптомов, включающих боль по линии суставной щели, припухлость и блокаду. Кроме того, нередкой жалобой бывает «подкашивание» коленного сустава.
Боль в суставе или болезненность при пальпации линии сустава после повреждения мениска встречаются часто. Признак Брагарда, указывающий на повреждение медиального мениска, характеризуется локальной болезненностью по передневнутренней линии суставной щели, усиливающейся при внутренней ротации и разгибании голени. При внутренней ротации и разгибании разорванный медиальный мениск наталкивается на пальпирующий палец врача.
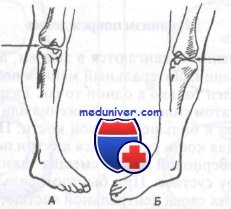 Первый симптом Штейнманна.
Первый симптом Штейнманна.
А. При ротации согнутого колена кнутри наблюдается боль по передненаружной поверхности сустава, что указывает на повреждение наружного мениска.
Б. При ротации согнутого колена кнаружи отмечается боль по передневнутренней поверхности сустава, что указывает на повреждение внутреннего мениска
Выпот в сустав сразу после повреждения указывает на разрыв связок или костно-хрящевой перелом. Выпот, появившийся через 6—12 ч после повреждения, обычно сопровождает незначительное растяжение связки или разрыв мениска. Острый разрыв дегенеративно измененного мениска может не дать выпота.
Только у 30% больных с повреждением мениска имеется истинная блокада. Классически блокада проявляется тем, что больной жалуется на внезапную невозможность полностью разогнуть коленный сустав. Разгибание можно осуществить ротационными движениями и пассивным разгибанием коленного сустава. Истинная блокада вследствие разрыва мениска никогда не бывает полной, поскольку наблюдается некоторая степень разгибания против пружинистого сопротивления. Кроме того, при повреждении мениска сустав редко блокируется в положении полного разгибания.
Неспособность полностью разогнуть коленный сустав после травмы обычно является следствием интерпозиции мышцы, наличия инородного тела или выпота. Инородные тела обычно наблюдаются у больных с остеоартрозом, рассекающим остеохондритом, синовиальным хондроматозом или отрывом крестообразной связки вместе с костным фрагментом.
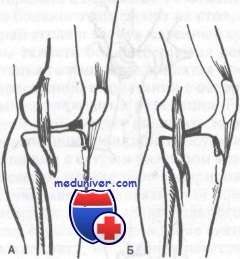 Второй симптом Штейнманна.
Второй симптом Штейнманна.
А. При разогнутом коленном суставе мениск лежит спереди.
Б. Сгибание колена смещает точку болезненности по передней суставной линии кзади по направлению к коллатеральной связке. Это указывает скорее на разрыв мениска, чем связки, при повреждении которой не наблюдается такого смещения точки максимальной болезненности
Существует несколько клинических признаков, позволяющих выявить разрыв мениска или помочь дифференцировать его от разрыва связок:
1. Симптом Пайра
2. Первый симптом Штейнманна
3. Второй симптом Штейнманна
4. Проба Мак-Марри
5. Проба Apley
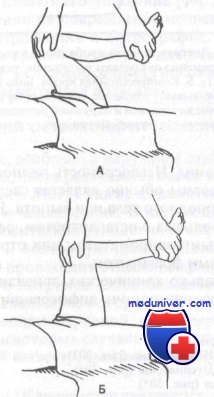 Проба Мак-Марри. Выполняют для выявления повреждений внутреннего мениска. Коленный сустав больного глубоко сгибают, производя затем наружную ротацию стопы.
Проба Мак-Марри. Выполняют для выявления повреждений внутреннего мениска. Коленный сустав больного глубоко сгибают, производя затем наружную ротацию стопы.
А. Ротированную кнаружи голень постепенно разгибают до угла, превышающего прямой.
Б. При положительной пробе это движение вызывает боль и крепитацию. Таким же образом оценивают наружный мениск, только голень при этом ротируют кнутри
Лечение повреждения мениска коленного сустава
Манипуляции при острой блокаде коленного сустава могут привести к дальнейшему повреждению мениска. Тем не менее это повреждение следует репонировать в первые 24 ч с момента повреждения. Для вправления мениска больного помещают на стол, свесив пораженную конечность через край стола и согнув коленный сустав под углом 90°. Под действием силы тяжести большеберцовая кость отойдет от бедренной. Мягкая ротация голени, предпринятая после периода отдыха в вышеуказанном положении, в сочетании с осторожной тракцией по оси конечности обычно приводит к репозиции.
Если осторожная попытка оказалась неудачной, следует наложить заднюю лонгету. Перед другими попытками репозиции показана консультация ортопеда.
Больным, поступившим с острым разрывом мениска без сопутствующих повреждений связок, необходимо аспирировать выпот из сустава и наложить толстую давящую повязку или лонгету. Через 24 ч с момента повреждения больного осматривают повторно для исключения скрытого повреждения связок. Больных с нарушением связочного аппарата, но стабильным суставом необходимо направить к ортопеду для наложения гипсовой повязки и последующего наблюдения.
Больным с разрывом мениска без сопутствующих повреждений связочного аппарата рекомендуется ходить на костылях и выполнять активные упражнения для тренировки четырехглавой мышцы бедра. Рецидив или хроническое течение этого состояния считают показаниями к оперативному лечению. Некоторым больным вместо удаления мениска делают его ушивание. Для подтверждения диагноза при подозрении на повреждение мениска часто применяют такие методы, как артроскопия и артрография. Артроскопическую хирургию в настоящее время используют для резекции сегмента оторванного мениска. Если необходима гипсовая повязка, ее накладывают от паха до верхнего края лодыжек.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Разрыв заднего рога мениска
Как устроен мениск?
Мениск является важным структурным элементом коленного сустава. Своим видом он напоминает полумесяц с немного подающимися вперед краями.
Мениск разделяют на несколько частей:
- тело,
- концевые зоны,
- задний и передний рог.
Коленный сустав отличается сложной структурой, в нем расположены сразу два мениска – латеральный (наружный) и медиальный. Они крепятся к большой берцовой кости при помощи своих вытянутых концов. Наружный мениск считается более подвижным, нежели медиальный, и находится во внешней части колена. Разрыв первого происходит довольно редко.

Медиальный мениск находится во внутренней области колена и соединяется с внутренней боковой связкой. Паракапсулярная часть мениска (или красная зона) содержит в себе множество мелких капилляров, через которые он снабжается кровью. Промежуточная часть хряща имеет меньше капилляров, потому не так сильно снабжается кровью. К внутренней части хряща (мениска) и вовсе не поступает кровь, так как она не имеет кровеносных сосудов.

Мениски выполняют множество разных функций: служат в качестве амортизаторов при движении, уменьшают и равномерно распределяют нагрузку на суставы, участвуют в стабилизации положения коленного сустава, тем самым ограничивая амплитуду движений, что уберегает человека от получения травмы.
Распространенные травмы мениска
В основном пациенты обращаются в больницу с комбинированным разрывом мениска, который включает в себя отрыв или разрыв заднего, переднего рога или тела мениска.
- разрыв хряща — это травма, которая характеризуется надрывом более тонких его частей, или в результате сильной травмы происходит разрыв переднего, заднего рога изолированно либо в сочетании с телом;
- отрыв части мениска или его появление в капсуле коленного сустава происходит в результате повреждения или стирания. Этот случай встречается часто в травматологии.

Признаки разрыва заднего и переднего рога мениска
Существует целый ряд признаков, по которым можно определить разрыв рога мениска:
- травматический разрыв. Этот вид повреждения характеризуется резким появлением болевых ощущений в коленном суставе после полученной травмы, а также отеком. Результатом травмы мениска может стать, отрыв одной его части, что будет доставлять сильный дискомфорт человеку во время хождения. При несложных разрывах медиального мениска присутствуют щелчки в колене во время передвижения, пациент теряет способность полноценно ходить, ограничивается повседневная активность.
Большие разрывы становятся причиной заклинивания коленного сустава (его блокады), так как оторванная часть хряща мешает сгибать и разгибать колено. При подобных повреждениях боль может оказаться нестерпимой, в особых случаях пациент не в состоянии даже ступить на ногу. Иногда сильная боль может проявляться только в результате выполнения определенных действий, к примеру, спуске или подъеме по лестнице.
- дегенеративный разрыв.

Дегенеративный разрыв заднего рога мениска
Этот вид повреждения мениска часто встречается у пациентов после 40 лет. Для него не характерна острая боль и припухлость, поскольку оба эти симптома развиваются постепенно. Повреждение перетекло в хроническую стадию, чтобы его обнаружить, необходимо пройти диагностику. Разрыв заднего рога медиального мениска – коварный недуг, часто возникающий после привычного всем вставания с дивана или кресла, глубокого приседания.
Нередко при хронических разрывах сустав блокируется, но в основном для этого вида травм характерен болевой синдром, иногда припухлость. При разрыве заднего рога мениска зачастую повреждается и хрящ суставных поверхностей, находящийся по соседству. По аналогии с острыми разрывами, дегенеративные также проявляются по-разному. В одном случае болевые ощущения появляются при выполнении определенных действий, в другом – боль постоянная, не дающая ступить на ногу.
Причины и механизмы разрывов
Медицине известен ряд причин, которые приводят к травме мениска:
- сильные физические нагрузки, скручивание голени (особенно во время игры в теннис или футбол);
- активная ходьба или бег по неровной местности;
- долгое сидение в «полуприседе»;
- возрастные изменения тканей;
- прыжки на одной ноге или вращения;
- врожденная слабость связок и суставов;
- слишком резкое сгибание или разгибание ноги;
- прямая травма колена (сильный ушиб или падение).
Что происходит с поврежденным мениском?
 |  |
| а. разрыв мениска по типу «ручки лейки» | б. разрыв тела и заднего рога мениска с образованием двух лоскутов |
|---|
Продольный разрыв мениска бывает частичным или полным. Последняя форма считается более опасной, потому что отделившаяся часть заднего рога или тела мениска попадает в область между суставными поверхностями, что приводит к блокированию движения всего сустава. Продольный разрыв чреват полным обездвиживанием сустава.
Косые разрывы возникают между задним рогом мениска и серединой тела хряща. Такую травму считают частичным разрывом (лоскутный), однако край хряща может попасть между суставами, что повлечет за собой «кочующую боль» с одной части колена в другую, при движении коленом слышится треск. Горизонтальный разрыв возникает во внутренней части сустава (мениска). Для этого вида травм характерна отечность в области суставной щели и острый болевой синдром.

Часто подобного рода травмы объединяют в себе одновременно несколько видов повреждений (комбинированный разрыв).
Диагностика повреждений менисков
Острый болевой синдром и другие выше описанные симптомы четко указывают на то, что необходимо в кратчайшие сроки обратиться за помощью к травматологу. Врач для постановки точного диагноза должен провести ряд исследований, среди которых:
- рентген-диагностика. Может применяться при явных признаках разрыва мениска. Метод считается неэффективным, потому используется для определения наличия или отсутствия переломов;
- УЗИ-диагностика. Считается малоэффективным, потому что правильность и точность полученных результатов диагностики во многом зависит от опыта и квалификации доктора;

- МРТ – более надежный метод выявления повреждений хряща. МРТ показывает, в каком состоянии находится мениск, сложность травмы (надрыв или полный разрыв).

Достоверность полученных данных важна для дальнейшего выбора метода лечения (операция, прием медикаментов).
Последствия травмы
Разрыв медиального и латерального мениска – сложнейшая травма, после которой трудно восстановить двигательные функции коленного сустава. Однако успех этого мероприятия зависит от нескольких факторов, среди которых локализация разрыва и давность травмы. Вероятность скорейшего выздоровления уменьшается у определенной группы пациентов, к которой относятся люди старше 50 лет.
С каждым годом связочный аппарат становится слабее, что влияет на длительность периода восстановления после болезни. Еще один важный момент – скорость обращения за помощью к травматологу. Чем больше пациент оттягивает момент встречи с врачом, тем дольше будет длиться период лечения и реабилитации.
Что делать при повреждении мениска?
Экстренная помощь при травмах внутреннего или наружного мениска заключается в ограничение ходьбы и нагрузки на ногу, в некоторых случаях обездвиживании поврежденной ноги. Колено необходимо фиксировать ортезом, эластичным бинтом, приложить холод, при необходимости ходить с костылями.
Чтобы избавить пострадавшего от непереносимой боли, нужно дать ему обезболивающее средство в виде таблетки или инъекции. Необходимо как можно скорее обратиться за помощью к травматологу, чтобы уменьшить страдания больного.
Методы лечения повреждения мениска
Существуют два способа восстановления функций наружного и медиального мениска – оперативный и консервативный. Выбор того или иного способа лечения зависит от сложности травмы и точности поставленного диагноза.
Медикаментозное лечение
Консервативный путь лечения повреждений заднего рога латерального и внутреннего мениска применяется в случаях, когда нет отрыва или большого разрыва, имеющих легкую степень тяжести. Во избежание осложнений травматолог прибегает к следующим мероприятиям:
- по прибытии пациента в больницу сразу после травмы врач накладывает холодный компресс на травмированный участок, вводит внутримышечно обезболивающий препарат и фиксирует сустав эластичным бинтом либо ортезом при необходимости;
- выполняется пункция сустава, эвакуация жидкости (если требуется);
- при наличии блокады сустава врач устраняет блокаду;
- применяются инструментальные методы диагностики для уточнения диагноза;
- прием пациентом специальных препаратов, ускоряющих заживление и восстановление мениска;
- назначаются физиотерапия и лечебная гимнастика.
Период восстановления может растянуться до 8-12 недель, однако скорость заживления напрямую зависит от возраста пострадавшего, характера повреждения и правильности назначенного лечения.
Хирургический способ лечения
Хирургическое вмешательство показано в случаях, когда ткани хряща полностью разрушены, при сильных разрывах или отрывах части мениска.
Виды оперативного лечения:
- удаление мениска, если отсутствует возможность восстановить его (бывает полным или частичным);
- зашивание места повреждения (артроскопия, шов мениска);
- удаление поврежденного участка мениска и реконструкция оставшейся части (парциальная менискэктомия + шов);
- пересадка мениска (пациенту вживляется имплантат или донорский хрящ);
Период полного выздоровления и восстановления мениска зависит от характера повреждения и вида хирургического вмешательства. После оперативного лечения пациент проходит курс реабилитации, который включает физиотерапию, массаж, лечебную физкультуру, прием хондропротекторов. В течение 3 месяцев пациенту следует избегать тяжелых физических нагрузок на коленный сустав. Во избежание повреждений мениска, необходимо уделять внимание спортивным тренировкам, избегать падений, ударов, а также вовремя лечить заболевания суставов.
 |  |
| а. разрыв медиального мениска | б. внешний вид после операции: парциальной резекции мениска |
|---|
Не теряйте время и деньги! Не рискуйте своим здоровьем!
Обращайтесь к квалифицированному ортопеду при первых же симптомах заболевания. В нашей клинике мы поможем Вам быстро избавиться от вашего недуга.
Лечение и диагностика разрыва заднего рога медиального мениска коленного сустава




Дунай Олег Георгиевич
врач-травматолог высшей
категории, кандидат медицинских наук, доцент
Почему лучше обращаться по поводу эндопротезирования тазобедренного сустава и артроскопии коленного сустава к доценту Дунай О.Г.?
Потому, что врач высшей категории Дунай О.Г.
обладает самым большим опытом эндопротезирования и артроскопии в г. Кривой Рог начиная с 2005 года.

Строение и функции менисков
 Разрыв мениска – «любимая» травма танцоров, футболистов, теннисистов и других спортсменов, особенно игроков командных видов спорта. Однако не все знают, что заполучить такую проблему могут и обычные люди, чья деятельность не связана с постоянными физическими занятиями. И даже пожилые люди – при самой небольшой нагрузке, если к этому есть предпосылки вроде заболевания артрозом.
Разрыв мениска – «любимая» травма танцоров, футболистов, теннисистов и других спортсменов, особенно игроков командных видов спорта. Однако не все знают, что заполучить такую проблему могут и обычные люди, чья деятельность не связана с постоянными физическими занятиями. И даже пожилые люди – при самой небольшой нагрузке, если к этому есть предпосылки вроде заболевания артрозом.
Что такое разрыв мениска? Для начала разберемся, что такое мениск.
Это волокнистая хрящевая ткань, выполняющая важную амортизационную функцию в суставе. Кроме самого «популярного» коленного сустава, в человеческом организме такие хрящи присутствуют еще в ключичных и височно-челюстных суставах. Однако разрыв мениска коленного сустава является наиболее частым и опасным с точки зрения развития осложнений.
 В здоровом коленном суставе таких хрящевых вкладок две: внешняя (латеральная) и внутренняя (медиальная). Они обе имеют вид полумесяца. Внешний мениск более подвижен и плотен, поэтому его травматизация происходит довольно редко. Внутренний сращен с капсулой и большеберцовой костью, что делает его более ригидным. Следовательно, разрыв медиального мениска – самая частая травма хряща коленного сустава.
В здоровом коленном суставе таких хрящевых вкладок две: внешняя (латеральная) и внутренняя (медиальная). Они обе имеют вид полумесяца. Внешний мениск более подвижен и плотен, поэтому его травматизация происходит довольно редко. Внутренний сращен с капсулой и большеберцовой костью, что делает его более ригидным. Следовательно, разрыв медиального мениска – самая частая травма хряща коленного сустава.
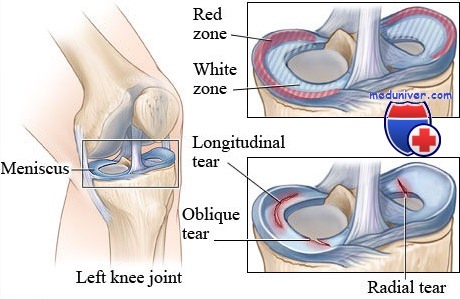
Каждый из менисков состоит из трех элементов: тела, заднего и переднего рогов. Часть мениска пронизана капиллярной сетью – она образует красную зону хряща. Эта область самая плотная и находится возле края. Ближе к центру располагается самая тонкая часть хряща – белая зона, полностью лишенная сосудов. Важно, в какой области происходит разрыв: мениск восстановится вероятнее всего, если повреждается «живая» часть хряща.
Когда-то считалось, что полное удаление поврежденного мениска – простое решение проблемы. Потом выяснилось, что он выполняет очень важные функции для костей и хрящей сустава: амортизирующую и защитную, и его отсутствие – верный путь к артрозу.
Виды повреждений мениска
От вида, области и силы повреждения мениска зависит, какое лечение будет оптимальным, и есть ли шансы спасти хрящ. Самым неблагоприятным в плане прогноза считается полный односторонний отрыв мениска, самым легким – косой надрыв белой части.
Виды возможного повреждения хрящевой прокладки:
- полный отрыв мениска от места крепления либо разлом вблизи (10-15%) – самая тяжелая травма хряща. Сюда же относится и тяжелый горизонтальный разрыв заднего рога медиального мениска. Требует операции, в ходе которой удаляется «болтающаяся» часть ткани, которая имеет свойство защемляться, блокировать сустав и разрушать ближние костные хрящи;
- частичный разрыв мениска происходит приблизительно в половине случаев травмы хряща. Надрывы происходят чаще всего в заднем роге, но нередки и в середине (теле), реже всего поражается передний рог. В свою очередь, неполное повреждение может быть косым, продольным, горизонтальным, поперечным, а также внутренним – разрыв мениска по типу ручки лейки;
- защемление мениска происходит в 40% случаев отрыва и разрыва хряща, когда поврежденная часть задирается и блокирует сустав. Если не помогает закрытое вправление сустава, то требуется срочное хирургическое вмешательство.
Причины
Медицине известна только одна явная причина возникновения такого распространенного повреждения как разрыв заднего рога медиального мениска коленного сустава – острая травма. Однако не каждое агрессивное воздействие на сустав приводит к повреждению амортизационного хряща. Следует выделить такие предрасполагающие факторы, которые могут вызвать, например, разрыв заднего рога мениска:
- кручение на одной ноге без отрыва конечности от поверхности;
- энергичный бег и прыжки при нестабильности суставов или по неровной поверхности;
- долгое сидение «на корточках» или активная ходьба «гуськом»;
- сильная нагрузка при значительном лишнем весе;
- незначительная травма при дегенеративных заболеваниях суставов;
- врожденная слабость суставов и связок.
 Симптомы и признаки
Симптомы и признаки
В большинстве случаев острый разрыв медиального мениска коленного сустава происходит от неестественного положения элементов сустава в момент травмы или защемления хряща между большеберцовой и бедренной костью. Разрыв мениска часто сочетается с другими травмами коленного сустава, поэтому дифференциальная диагностика иногда бывает затруднена.
Симптомы, на основании которых можно заподозрить разрыв внутреннего мениска коленного сустава:
- боль – бывает очень резкой в момент травмы в течение 1-2 минуты. Появлению острой боли в колене может предшествовать что-то наподобие щелчка. Через некоторое время сильные болезненные ощущения могут ослабеть, человек может даже ходить, хотя и через силу. Однако с утра наблюдается ощущение «гвоздя» в колене. При попытке резко согнуть или разогнуть ногу боль усиливается, в состоянии покоя немного стихает. Интенсивная боль характерна для молодых людей;
- блокада или «заклинивание» сустава – очень частый признак, характеризующий разрыв заднего рога внутреннего мениска. Блокада происходит тогда, когда оторвавшаяся или надорвавшаяся часть мениска загибается между костями и нарушает двигательную функцию сустава. Правда, это может произойти и от разорвавшихся связок;
- гемартроз (кровь в суставе) появляется тогда, когда надрывается зона мениска, пронизанная капиллярами;
- отек сустава – происходит, как правило, на 2-3 день.
Признаки при аппаратной диагностике
Лечение разрыва мениска
 Острый разрыв заднего рога медиального мениска при артроскопии можно отличить от хронического (застарелого) или дегенеративного по состоянию хряща и жидкости. «Свежий» разрыв имеет ровные края, без разволокнения, имеется скопление крови (гемартроз), а при хроническом – хрящ разволокнен, есть отек от скопления синовиальной жидкости, часто поврежден и близлежащий костный хрящ.
Острый разрыв заднего рога медиального мениска при артроскопии можно отличить от хронического (застарелого) или дегенеративного по состоянию хряща и жидкости. «Свежий» разрыв имеет ровные края, без разволокнения, имеется скопление крови (гемартроз), а при хроническом – хрящ разволокнен, есть отек от скопления синовиальной жидкости, часто поврежден и близлежащий костный хрящ.
Разрыв мениска на МРТ (снимок в сагиттальной плоскости): если оба хряща в норме имеют вид бабочки (бантика), то любое изменение этой формы заставляет предположить разрыв мениска. Также должно насторожить появление «лишней» связки.
Если острый разрыв хряща не вылечить сразу, то со временем патология принимает хроническое течение. Формируется менископатия, при которой довольно часто (в 30-40% случаев) из-за изменений в строении сустава происходит деградация хрящевой поверхности кости. А это уже симптом артроза коленного сустава, в данном случае – гонартроза. Как лечить разрыв мениска?
Консервативное лечение
Первичный надрыв и защемление можно и нужно лечить терапевтически. Разумеется, бывают экстренные случаи повреждения мениска, когда хирургическое вмешательство может потребоваться незамедлительно, но в большинстве ситуаций сначала проводится консервативное лечение. Лечение разрыва мениска без операции обычно включает в себя несколько этапов, которые могут быть очень эффективными, если болезнь не запускать:
- Вправление (репозиция) сустава при защемлении (блокаде). Хорошо помогают мануальные методики и аппаратная тракция (здесь процесс происходит немного дольше);
- Устранение отека. Назначаются противовоспалительные средства (гормональные препараты и НПВП);
- Реабилитация. Используются различные методы физиотерапии, массажа и ЛФК;
Восстановления хрящевой ткани менисков. Это длительный, но очень важный процесс профилактики артроза. Лечение хондропротекторами и гиалуроновой кислотой проводится курсами приблизительно по 3-6 месяцев каждый год.
Кроме того, потребуется обезболивающее лечение: разрыв мениска в ряде случаев сопровождается довольно сильным болевым синдромом. В качестве анальгетиков наиболее оптимальными средствами при диагнозе разрыв заднего рога медиального мениска – лечение являются: диклофенак, индометацин, ибупрофен, нимесулид, парацетамол и их аналоги, мовалис, пироксикам.
При разрыве мениска вопрос о наложении гипса обычно принимает врач. Как правило, после ручного вправления блокады сустава необходимо около 3 недель иммобилизации под определенным углом, а это возможно только с помощью жесткой фиксации.
Оперативное лечение
 Главными принципами оперативного вмешательства при повреждении мениска является максимальная сохранность органа и восстановление его функций. Если все другие меры бесполезны, и необходима операция: разрыв мениска, в первую очередь, тестируется на возможность сшивания. Это реально, если повреждается его «красная зона».
Главными принципами оперативного вмешательства при повреждении мениска является максимальная сохранность органа и восстановление его функций. Если все другие меры бесполезны, и необходима операция: разрыв мениска, в первую очередь, тестируется на возможность сшивания. Это реально, если повреждается его «красная зона».
Виды возможных операций по поводу разрыва хряща:
артротомия – это тот вид операции, которого лучше избежать. Ведущие специалисты его больше не используют. Если такое удаление мениска и назначается, то «по старинке» и «по бедности» в тех больницах, где нет современного оборудования. Единственный оправданный вариант – обширное поражение сустава, когда другие хирургические методы малоэффективны. Однако это не относится к операции на мениске;
менискэктомия – полное удаление мениска (артротомия). С конца 80-х гг. во всем мире признана неэффективной и вредной;
- парциальная менискэктомия (неполная) – удаляется не только «болтающийся» хрящ, но и производится его реставрация – урезается край до ровного состояния;
- трансплантация и эндопротезирование – пересадка искусственного или донорского мениска. Производится очень редко из-за плохой приживаемости имплантатов;
- артроскопия – наиболее современный вид хирургического лечения суставов, отличающийся малой травматичностью.
Принцип такой: в колене в определенных местах делается два прокола по 1 см. В один из них вводится артроскоп (видеокамера) и подается физиологический раствор, другой служит для различных инструментов и манипуляций с суставом;
- сшивание мениска – артроскопическая операция по восстановлению хряща. Эффективна только в самой толстой (около 4 мм) «живой» зоне, где есть шанс, что он срастется. Кроме того, разрыв должен быть свежим. Разрыв мениска коленного сустава – операция: видео позволяет наблюдать различные этапы артроскопии по поводу повреждения хряща коленного сустава.
Восстановление функции сустава является важнейшим процессом при лечении поврежденного мениска. Реабилитация коленного сустава должна проходить под обязательным контролем специалиста – врача-реабилитолога либо ортопеда. Он назначит наиболее оптимальный комплекс мероприятий. По желанию, можно проводить восстановительное лечение дома, но лучшим вариантом все же будет пребывание в стационаре, где есть все необходимое, хотя бы в начальном периоде.
Самым главным методом послеоперационной реабилитации считается лечебная физкультура и массаж, а также современные аппаратные методы с дозированной нагрузкой для стимуляции мышц и разработки сустава после операции. В среднем, полное восстановление сустава после артроскопии занимает около 2-3 месяцев. Вести привычный образ жизни можно уже через 1 месяц после операции.
При заболевании разрыв заднего рога внутреннего мениска лечение имеет, в большинстве случаев, благоприятный прогноз в том случае, если было проведено своевременно и правильно. Современная ортопедия располагает для этого большим количеством эффективных средств. Менее благоприятный прогноз может быть при тяжелых сочетанных травмах коленного сустава. В долгосрочном плане при неустраненном разрыве хряща как осложнение возможно развитие артроза.

 Симптомы и признаки
Симптомы и признаки
