Некроз коленного сустава
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Остеонекроз коленного сустава – это поражение костной ткани в результате нарушения кровоснабжения, приводящее к гибели костных клеток.
Рассказывает специалист ЦМРТ

Дата публикации: 09 Июля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины остеонекроза
Первичный идиопатический асептический некроз коленного сустава, причины которого остаются невыясненными.
Вторичный остеоартроз, в развитии которого играют роль следующие факторы:
- травмы колена с нарушением целостности сосудов (ушибы, переломы, вывихи)
- занятия активными видами спорта, когда происходит повышенная травматизация костной ткани сустава (микротравмы, разрывы связок)
- длительный прием глюкокортикоидов
- ожирение на фоне гиперлипидемии
- хроническая алкогольная интоксикация
- лучевая, химиотерапия
- остеонекроз, обусловленный кессонной болезнью
- патология печени, печеночная недостаточность
- коагулопатии: тромбофилия, ДВС-синдром
- серповидно-клеточная анемия, СПИД, лейкемия
Симптомы
- Чувство дискомфорта в колене на начальных стадиях боль беспокоит пациента только после интенсивной физической активности. Возникновение ночных болей – признак прогрессирования заболевания.
- Движения в суставе затруднены и ограничены в объеме
- Появление хруста и щелчков – свидетельство вовлечения в воспалительный процесс хрящевой ткани
- Деформация сустава формируется только на поздних стадиях болезни
- Отечность колена за счет экссудации жидкости в околосуставной сумке
- Хромота
Стадии развития
По рентгенологическим признакам различают 5 стадий развития асептического некроза коленного сустава:
- 1 – изменения на рентгене отсутствуют. Патологию обнаруживают при МРТ или при выполнении сцинтиграфии. На этой стадии заболевание протекает бессимптомно.
- 2 – на рентгенограмме появляются признаки склероза, очаги разрежения костной ткани. В пораженной области исчезает структурность костной ткани, обнаруживаются множественные микропереломы.
- 3 – некротизированные участки кости рассасываются, замещаются грануляционной тканью. На рентгенограмме выявляется отдельные костные фрагменты.
- 4 – субхондральные кости уплотнены, фрагментированность костной ткани исчезает полностью.
- 5 – суставная щель практически отсутствует, в костях видны остеофиты и кистозные образования.
Как диагностировать
Для дифференциальной диагностики с другими патологиями опорно-двигательного аппарата делается общий и биохимический анализ крови.
Метод рентгенодиагностики на начальных стадиях некроза костей колена метод малоинформативен. Изменения на рентгенограммах: увеличение плотности костной ткани, микропереломы, сужение суставной щели появляются только на последних стадиях асептического некроза.
МРТ при асептическом некрозе коленного сустава выявляет дезорганизацию структуры, плотности костного вещества, минимальные очаги некроза еще при отсутствии клинической симптоматики.
Сцинтиграфия рекомендуется для дифференциальной диагностики некроза коленного сустава 3 степени с онкологией.
К какому врачу обратиться
Диагностикой и лечением заболеваний опорно-двигательного аппарата, в том числе и асептического некроза коленного сустава, занимается врач-ортопед.
Асептический некроз костей в коленном суставе

- Анатомические особенности коленного сустава
- Причины остеонекроза
- Симптоматика остеонекроза
- Методы диагностики заболевания
- Тактика лечения остеонекроза
- Цены на наши услуги
- Отзывы пациентов
Коленный сустав – это самый крупный и мощный сустав человеческого тела. Он образован нижним концом бедренной кости, верхним концом большеберцовой кости и надколенником. Эти три кости в области контакта друг с другом покрыты суставным хрящом – ровной гладкой тканью, защищающей суставные концы костей и обеспечивающей беспрепятственное их скольжение друг относительно друга.
Остеонекроз коленного сустава наиболее часто локализуется во внутренней части суставного конца бедренной кости – внутреннем мыщелке, однако может также поражать наружный мыщелок или суставной конец (плато) большеберцовой кости.
Анатомические особенности коленного сустава
Коленный сустав, образованный надколенником, верхней частью большеберцовой и нижней частью бедренной кости, является самым большим и мощным в теле человека. Формирующие данный сустав кости в области соприкосновения друг с другом покрыты гладким суставным хрящом, обеспечивающим их скольжение при совершении человеком любого рода повседневных движений.
Как показывает медицинская практика, чаще всего остеонекроз возникает во внутреннем мыщелке, хотя, не редко, его локализацией может являться и наружный мыщелок (плато большеберцовой кости).
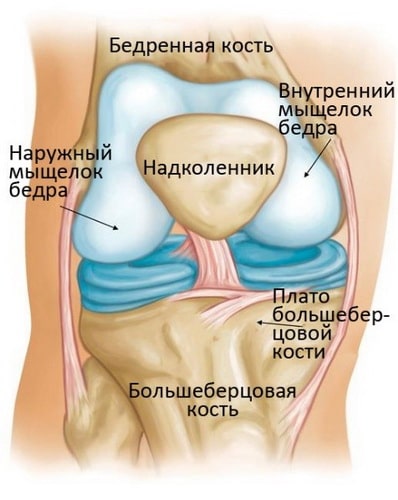
Рис. Чаще всего, остеонекроз коленного сустава поражает внутренний мыщелок бедра.
Причины остеонекроза
Как уже было отмечено выше, остеонекроз развивается при нарушениях кровоснабжения тех или иных участков костных тканей. В этом случае, при дефиците питательных веществ, наблюдается дистрофия и так называемое «проваливание» суставного хряща, что и ведет к развитию, а также последующему прогрессированию остеоартроза.
Септический (аваскулярный) некроз коленного сустава характерен для пациентов, использующих в течении долгого времени гормональную терапию, злоупотребляющих алкоголем и, в ряде случаев, получивших травму.
Кроме того, в своей практике специалисты выделяют и так называемый спонтанный остеонекроз, имеющий, на данный момент, неопределенную этиологию и характеризующийся значительным болевым синдромом в области колена.
Как правило, в группе риска находятся люди в возрасте от 60 лет, среди которых подавляющее большинство – женщины.
Факторы риска
Выявить точные причины нарушения кровоснабжения того или иного участка костной ткани, зачастую, практически невозможно. Однако сегодня врачи перечисляют следующие факторы риска, так или иначе влияющие на развитие недуга:
- вывих коленного сустава, стрессовый перелом, а также иные виды травм, ведущие к повреждению сосудов;
- серповидноклеточная анемия, ожирение, красная волчанка;
- регулярный прием кортикостероидов, например, при ревматоидном артрите, бронхиальной астме и т.д. Здесь важно отметить, что на сегодняшний день точно не определено, каким именно образом стероиды могут влиять на развитие остеонекроза, однако, при этом, прямая связь проявления заболевания с приемом препаратов данной группы очевидна;
- чрезмерное и продолжительное употребление алкоголесодержащих продуктов;
- трансплантация донорских органов и т.д.
Как бы то ни было, при несвоевременном диагностировании остеонекроза на начальных стадиях, а также при отсутствии надлежащего лечения, данное заболевание гарантированно развивается в тяжелый остеоартроз.
Симптоматика остеонекроза
Остеонекроз (асептический некроз) развивается стадийно, проявляя себя, на первых этапах, внезапными дискомфортными и болевыми ощущениями во внутренней области колена, вызванными незначительными травмами, а также повышенной физической активностью.
По мере развития недуга человек начинает испытывать затруднения и сильную боль не только при совершении простейших повседневных движений, но и, даже, находясь в положении стоя.
Другими симптомами асептического некроза могут являться:
- существенные ограничения в движениях сустава;
- появление отечностей по внутренней и передней поверхностях колена;
- локальные болезненные ощущения при проведении пальпации.
Процесс развития недуга происходит достаточно быстро и может занимать до одного года. По этой причине важно своевременно определить (диагностировать) наличие остеонекроза и начать его своевременное лечение, что позволит достичь весьма благоприятных результатов.
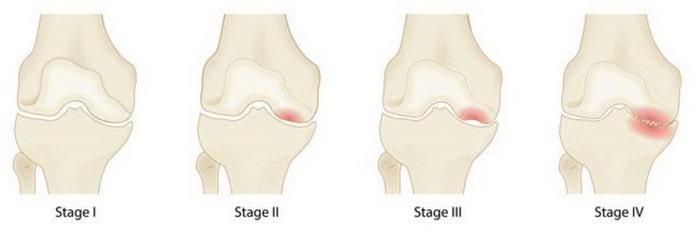
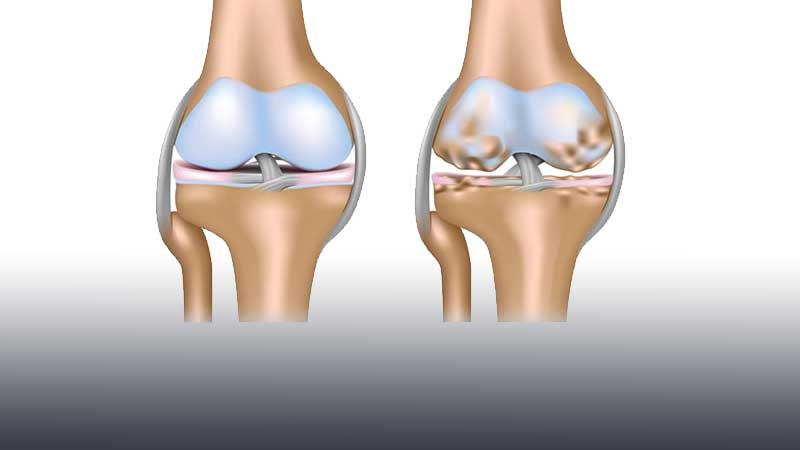
Четыре стадии асептического некроза (остеонекроза). На первой стадии серьезных изменений не наблюдается, в то время как при четвертой очевидны тяжелая форма остеоартрита и ярко выраженный коллапс коленного сустава.
Методы диагностики заболевания
Фзикальное обследование
При физикальном обследовании специалист обсуждает с пациентом особенности его самочувствия, выясняет имеющиеся жалобы, проводит тщательное обследование, а также сбор анамнеза учитывая наличие следующих признаков:
- локализированных болевых ощущений, в том числе при нагрузке собственным весом;
- локальных гипертермий и суставных отечностей;
- нестабильности сустава;
- любых признаков травмирования связок, мышц и сухожилий, окружающих коленный сустав.
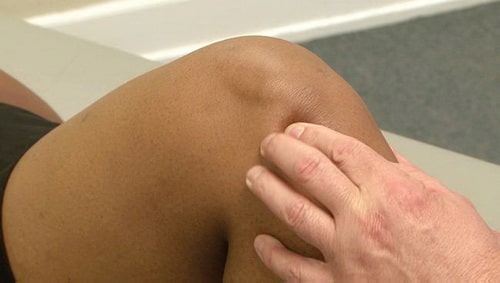
В процессе обследования лечащий врач устанавливает наиболее болезненные участки коленного сустава.
В большинстве случаев для асептического некроза характерно возникновение внезапных, не связанных с травмой, болей, проявляющихся преимущественно в ночное время суток. Также, зачастую, специалистом наблюдается скопление в суставе внутриколенной жидкости.
Диагностирование заболевания на ранних этапах проводится при помощи МРТ.
Виды лучевой диагностики
Рентгенография. Полученное при рентгенографическом исследовании изображение позволяет распознать плотные анатомические структуры, включая костные ткани. Данная методика обследования, как правило, выполняется с целью выявления, а также определения степени патологического изменения костей, характерного для последних стадий асептического некроза. Однако, при этом, обнаружить при помощи рентгенографии какие-либо изменения на начальных стадиях недуга не представляется возможным.
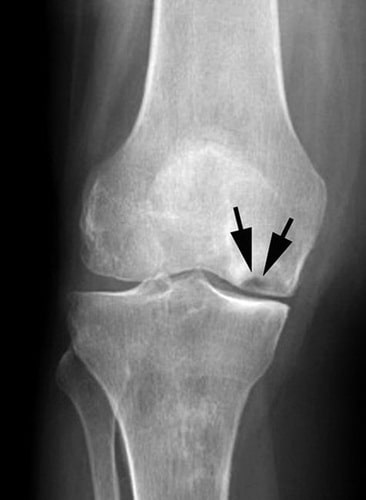
На снимке можно увидеть признаки асептического некроза внутреннего мыщелка бедренной кости.
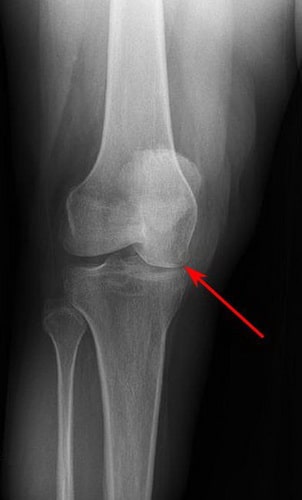
Постепенно, с развитием заболевания может наблюдаться сужение суставной щели, сопряженное с травмированием хрящевой ткани сустава.
МРТ (магнитно-резонансная томография). Данная диагностическая методика позволяет обнаружить патологии, не отображаемые на рентгеновских снимках и/или не имеющие тех или иных симптомов. Благодаря такой важной особенности, МРТ считается более предпочтительным вариантом диагностирования остеонекроза.
Костная сцинтиграфия. Сцинтиграфия костной ткани (остеосцинтиграфия или ОСГ), особенностью которой является предварительная внутривенная инъекция безопасного для здоровья радиофармпрепарата (РФП), является одним из результативных вариантов диагностики остеонекроза. Данная методика позволяет увидеть и провести достаточно подробное исследование процесса поглощения и последующего накопления тканями радиоактивного препарата, сделав нужные выводы о развитии заболевания.
Тактика лечения остеонекроза
Особенность лечения остеонекроза, в первую очередь, зависит от следующих нюансов:
- этиология заболевания;
- стадия недуга;
- масштаб поражения тканей.
При этом специалисты разделяют асептический некроз на четыре стадии:
1 и 2 стадия, продолжительность которой длится до года, характеризуется видимым при МРТ образованием отечности в костной ткани, и дает высокий процент вероятности выздоровления.
3 и 4 стадии – характеризуется практически необратимыми процессами разрушения костной ткани.
Таким образом, при наличии у пациента первой и, в ряде случаев, второй стадии заболевания, могут применяться консервативные методики лечения.
Консервативное лечение
Устранение начальной формы остеонекроза по консервативной методике может включать:
- медикаментозное воздействие путем приема нестероидных препаратов (например, ибупрофена) противовоспалительного действия (НПВП), достаточно эффективно устраняющих болевые ощущения и воспаления. Повысить результативность лечения можно при помощи дополнительного приема витаминных комплексов и хондропротекторов;
- использование брейса, либо костылей в сочетании с ограничением нагрузок, в частности, на пораженную недугом конечность. Это позволит замедлить развитие остеонекроза и обеспечить максимум условий для восстановления тканей;
- прохождение индивидуально разработанной физиотерапевтом программы лечебной физкультуры, в том числе и в бассейне;
- ограничение ряда движений, провоцирующих усиление боли (модификация активности).
Как правило, при грамотном составлении и соблюдении комплекса рекомендаций, консервативное лечение дает положительные результаты.
В случаях, когда площадь поражения сустава достаточно большая, а консервативное лечение не принесло желаемого результата, специалисты назначают малоинвазивное артроскопическое хирургическое вмешательство.
Хирургическое лечение
На сегодняшний день, существует ряд весьма эффективных методик хирургического лечения асептического некроза.
Микрофактуринг и артроскопический дебридмент. При такой методике хирургического вмешательства специалист применяет миниатюрные инструментарий и видеокамеру, позволяющие достаточно эффективно выполнить извлечение из сустава поврежденной хрящевой ткани, а также микроскопических костных фрагментов. Если же площадь поражения не значительна, врач формирует несколько отверстий (микропереломов), что позволяет запустить процессы репарации и, тем самым, нормализовать кровоснабжение на конкретном участке кости.
Внутренняя декомпрессия. Сутью такой операции является формирование в кости нескольких небольших, либо одного крупного канала с целью уменьшения так называемого внутрикостного давления. Такая технология обеспечивает образование новых сосудов, питающих пораженную суставную часть, устраняет костный коллапс, а также эффективным образом препятствует развитию остеоартроза.
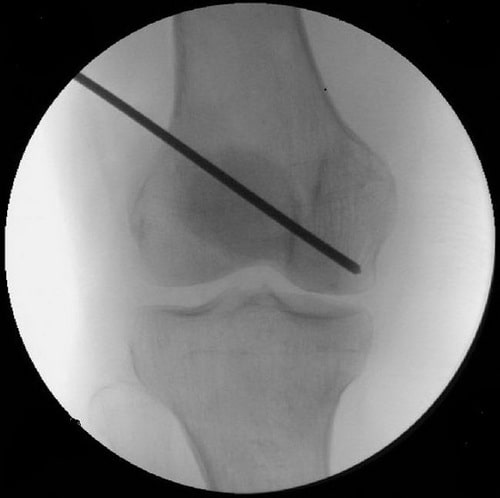
Внутренняя декомпрессия на начальных этапах проявления остеонекроза
Остеохондропластика. Нередко внутреннюю декомпрессию сопрягают с заменой частей коленного сустава остеохондральным трансплантатом, взятым из здоровой кости, как самого пациента, так и донора. Кроме того, в последнее время, в медицине вполне успешно стали применяться и трансплантаты синтетического происхождения
Имплантация аутологичных хондроцитов (ИАХ). ИАХ, как методика, проводится в 2 этапа. Первый включает забор специалистом небольшого объема хондроцитов (хрящевых клеток), с целью последующего увеличения их объема путем культивирования в лабораторных условиях. Второй – имплантацию полученного биовещества в область пораженного недугом коленного сустава. Впоследствии, подсаженные клетки начинают разрастаться, замещая собой больные.
Остеотомия. Во время данной процедуры специалисты удаляют части бедренной или большеберцовой кости обеспечивая, тем самым, перераспределение нагрузки с больного участка, на здоровый.
Тотальное эндопротезирование (одномыщелковое). В случаях, когда остеонекроз достигает пика развития, вызывая коллапс кости, врачи рекомендуют выполнить замену коленного сустава пластиковыми, либо металлическими элементами. Это, в большинстве случаев, позволяет в некоторой степени восстановить изначальные функциональные возможности коленного сустава.
Исход заболевания
Как показывает медицинская практика, в подавляющем большинстве случаев использование той или иной из вышеперечисленных методик лечения асептического некроза обеспечивает не только купирование болевого синдрома, но и нормализацию функционирования коленного сустава. При этом, качество устранения данного недуга напрямую зависит от индивидуальной клинической картины пациента, стадии, на которой удалось диагностировать заболевание, а также правильности тактики лечения.
Стоимость услуг
Первичная консультация специалиста
Внутрисуставная инъекция препарата на основе гиалуроновой кислоты (стоимость препарата «Дьюралан» не включается)
PRP-терапия и плазмолифтинг (проводится в случае наличия травм и/или заболеваний коленного сустава)
Корригирующая остеотомия большеберцовой кости для лечения артроза
Одномыщелковое эндопротезирование коленного сустава
Асептический некроз коленного сустава
Из всей группы крупных суставов коленный сустав является наиболее уязвимым и чаще подвергается травматическому повреждению (травмам).
Асептический некроз коленного сустава
Синонимом понятию асептический некроз коленного сустава является ишемический некроз коленного сустава.
Связано это с тем, что данное заболевание возникает вследствие недостаточности кровообращения ишемии. О причинах заболевания поговорим позже.
Для того чтобы разобраться в понятии асептический некроз коленного сустава, для начала разберем понятие некроз и анатомию коленного сустава. Что такое некроз?
Некроз
Некроз — это омертвение или по другому гибель клеток и или тканей в живом организме. Существует несколько вариантов исхода некроза:
- Организация — замещение некротического участка соединительной тканью.
- Петрификация — замещение некротического участка солями кальция.
- Оссификация — замещение некротического участка костной тканью.
- Мутиляция — очень тяжелое состояние, при котором происходит отторжение клеток и или тканей и возможна самопроизвольная ампутация.
Анатомия коленного сустава
Основными структурами образующих коленный сустав являются: кости, мышцы-сгибатели, мышцы-разгибатели, нервы (наиболее крупным является подколенный нерв), мениски, сосуды (подколенная артерия и подколенная вена), крестообразные связки.
В формировании коленного сустава участвуют две длинные трубчатые кости: большеберцовая кость снизу и бедренная кость сверху. Спереди сустава расположена небольшая по размерам округлая косточка надколенник или по-другому коленная чашечка.
На бедренной кости два шарообразных возвышения, называемые бедренными мыщелками.
Бедренные мыщелки покрыты суставным хрящом. Между большеберцовой и бедренной костями расположены мениски.
Коленный сустав снаружи покрыт капсулой, внутренний слой — синовиальный. Для облегчения движения, в суставе находится синовиальная жидкость.
Связки коленного сустава стабилизируют кости относительно друг друга. Так же очень важными структурами в суставе являются синовиальные сумки (бурсы).
Причины возникновения асептического некроза коленного сустава

Асептический некроз коленного сустава является очень тяжелым заболеванием.
Основной причиной как упоминалось выше являются травмы и как следствие нарушение структуры костной ткани коленного сустава и циркуляции крови, питания.
Так же из причин возникновения можно отметить эндокринологические заболевания, переломы, неквалифицированные лечебные манипуляции.
В последнее время отмечается повышение процента возникновения некрозов из-за злоупотребления алкогольными напитками, болезни Кюммеля, наследственной предрасположенности, злоупотребления гормональными препаратами (глюкокортикостероидами).
Нужно отметить, у мужского пола данное заболевание развивается чаще. Проявляется оно в разных возрастных группах, как у детей так и взрослых.
Симптомы асептического некроза коленного сустава
Симптомы асептического некроза коленного сустава зависят от стадии развития:
Начальный этап
Начальный этап длится около 6 месяцев асептический очаг только формируется и часто клинических проявление нет.
Однако редко проявляется незначительной болью в коленном суставе, непостоянного характера, усиливающаяся при физической нагрузке.
На данном этапе многие больные не обращаются за медицинской помощью. А ведь так важно как можно раньше обратиться к высококвалифицированным врачам.
Второй этап
Второй этап по длительности длится чуть более шести месяцев. Очаг некроза увеличивается- боль по сравнению с начальным этапом усиливается. Он приобретает постоянный характер, так же отмечается хромота.
Существует специфический симптом Уилсона. Больной пытается развернуть ногу с пораженным коленным суставом наружу, тем самым уменьшая нагрузку на внутренний мыщелок
В данной стадии в большой степени снижена подвижность сустава, по продолжительности длится около года. Больные жалуются на сильные боли, постоянного характера.
Диагностика асептического некроза коленного сустава
Для диагностики асептического некроза коленного сустава необходимо собрать анамнез заболевания.
Врач уточняет информацию про травмы, переломы, сопутствующие заболевания, применение лекарственных препаратов.
Основным инструментальным и доступным методом исследования является рентгенография сустава. Однако, на начальном этапе заболевания данный метод дает мало информации.
Более информативным методом является магнитно-резонансная томография — МРТ. С помощью магнитно-резонансной томографии можно оценить степень повреждения хряща пораженного коленного сустава.

Лечение асептического некроза коленного сустава
Самым важным при лечении асептического некроза коленного сустава является восстановление кровообращения в полости сустава и восстановление костной ткани.
При любой стадии заболевания рекомендуется применять трость для снижения нагрузки на пораженный сустав. Для лечения применяются следующие группы лекарственных средств:
- Нестероидные противоспалительные средства — основное их действие обезболивающее и противоспалительное, и в небольшой степени они восстанавливают кровообращение пораженного участка.
- Сосудорасширяющие — уменьшают застой кровообращения.
- Препараты витамина D — улучшают всасывание кальция из кишечника и соответственно увеличивается количество кальция в крови.
Хондропротекторы питают хрящевую ткань и восстанавливают структуру пораженного участка.
Также в лечении применяется массаж, физиотерапевтические процедуры, лечебная гимнастика, декомпрессия сустава.
Очень важно обратиться к высококвалифицированным специалистам для назначения лечения, так как самолечение может привести к прогрессированию заболевания.
Оперативное лечение применяется только после консультации врача, и только он определяет тактику оперативного вмешательства.
В настоящее время выполняют следующие оперативные вмешательства: удаление суставной мыши, пластика хряща, замена мыщелка, замена коленного сустава.
Следует отметить, что только при комплексном лечении коленного сустава в Израиле можно достигнуть желаемого эффекта.
Запрос на лечение
Предварительная консультация доктора Казанского
Причины, симптомы и лечение асептического некроза коленного сустава
Асептический некроз головки бедра (более правильное название «аваскулярный остеонекроз головки бедренной кости» ) — тяжелое заболевание тазобедренного сустава, вызываемое временным или постоянным нарушением кровотока в сосудах головки бедра.
Из-за недостаточного притока крови участок головки бедренной кости не получает необходимого количества кислорода и питательных веществ, что в конечном счете приводит к гибели ( некрозу ) костных клеток данной области. Погибшие костные клетки постепенно замещаются мягкой рубцовой тканью. Если очаг некроза достигает большой величины, то головка бедра теряет свою механическую прочность и не может больше выдерживать вес тела человека. В какой-то момент времени головка бедра становится настолько хрупкой, что сминается по типу яичной скорлупы под обычной нагрузкой (например, при ходьбе). Такое «сминание» называется коллапсом головки бедра и сопровождается внезапной и сильной болью в тазобедренном суставе.
Не следует путать коллапс (сминание) головки бедра на почве ее асептического некроза с компрессионным переломом на почве остеопороза. Это разные патологические состояния с разным подходом к лечебной тактике.
Как и остеоартроз, асептический некроз головки бедра проявляется сильной болью в тазобедренном суставе и ограничением движений в нем. Больная нога становится короче, пациент теряет способность самостоятельно надеть обувь. Нередко боль может быть не в тазобедренном суставе, а в пояснице, бедре или коленном суставе больной ноги. К сожалению, при неправильном обследовании такие пациенты могут длительно и безуспешно лечиться от несуществующего остеохондроза пояснично-крестцового отдела позвоночника или остеоартроза коленного сустава. Однако в отличие от этих заболеваний, лечение асептического некроза головки бедра исключительно оперативное.
Причины асептического некроза головки бедра
Основными причинами развития асептического некроза головки бедренной кости являются:
- злоупотребление алкоголем
- прием высоких доз некоторых гормональных препаратов (кортикостероидов)
- травмы тазобедренного сустава (вывих бедра, перелом вертлужной впадины, перелом шейки бедра)
- систематическое воздействие резких перепадов атмосферного давления (например, у водолазов)
Однако у многих больных причину асептического некроза головки бедра невозможно точно установить. Распространено утверждение о том, что систематические микротравмы тазобедренного сустава или тяжелые физические нагрузки могут вызывать развитие асептического некроза головки бедра, однако убедительных доказательств этого утверждения нет. Отметим, что приблизительно у половины пациентов выявляется поражение головок обеих бедренных костей (двусторонний асептический некроз).
Симптомы асептического некроза головки бедренной кости
Диагностика асептического некроза головки бедра состоит из двух этапов. На первом этапе при наличии жалоб на боль в области тазобедренного сустава, бедра и даже коленного сустава необходимо провести рентгенографию обоих тазобедренных суставов. На поздних стадиях асептического некроза этого исследования вполне достаточно. На рентгенограммах будет четко виден участок некроза, его форма и величина.
 Очаги асептического некроза в головках бедренных костей. На рентгенограмме (слева) очаг некроза виден очень плохо. На МРТ (справа) оба участка асептического некроза хорошо видны. Пациенту выполнено эндопротезирование (замена) тазобедренных суставов.
Очаги асептического некроза в головках бедренных костей. На рентгенограмме (слева) очаг некроза виден очень плохо. На МРТ (справа) оба участка асептического некроза хорошо видны. Пациенту выполнено эндопротезирование (замена) тазобедренных суставов.
Однако на ранних стадиях асептического некроза (даже в случае сильных болей) на рентгенограммах тазобедренных суставов может не быть абсолютно никаких изменений. Поэтому в таких случаях обязательным является проведение специального исследования, называемого магнитно-резонансной томографией (МРТ) тазобедренных суставов. Только магнитно-резонансная томография может выявить даже самый минимальный очаг асептического некроза в головке бедра. Данное исследование является абсолютно безвредным и не использует рентгеновского излучения.
Лечение асептического некроза головки бедренной кости без операции
Строго говоря, лечения асептического некроза головки бедра без операции не существует. В этом заключается главное отличие данного заболевания от остеоартроза. Даже на самых ранних стадиях асептического некроза головки бедра его дальнейшее развитие невозможно остановить. Можно лишь уменьшить нагрузку на пораженный асептическим некрозом тазобедренный сустав путем использования трости или костылей, а также снижением массы тела. Определенную пользу может принести и лечебная гимнастика. Очевидно, что эти мероприятия являются вспомогательными и в какой-то степени облегчают течение заболевания, но не устраняют его причины и последствия.
 Медикаменты мало эффективны при лечении асептического некроза головки бедра
Медикаменты мало эффективны при лечении асептического некроза головки бедра
К большому сожалению, на сегодняшний день в мире не существует лекарственных препаратов с доказанным эффектом, которые могли бы устранить или хотя бы уменьшить очаг асептического некроза в головке бедренной кости. Также не существует никаких медицинских приборов, которые бы могли положительно влиять на течение асептического некроза. Исследования в этом направлении пока еще не вышли за рамки экспериментов.
Успешно применяемые при остеоартрозе хондропротекторы влияют только на хрящевой покров тазобедренного сустава, не оказывая абсолютно никакого влияния на очаг асептического некроза внутри головки бедра. Предлагаемые некоторыми специалистами бисфосфонаты и антикоагулянты теоретически способны улучшать структуру костной ткани и кровоснабжение головки бедра, однако убедительных доказательств их эффективности при асептическом некрозе пока не было предоставлено.
Однако не стоит впадать в панику. Далеко не у всех больных асептическим некрозом головки бедра это заболевание вызывает сильные боли в тазобедренном суставе. Иногда даже при значительном разрушении головки бедра боль может быть терпимой. Кроме того, невозможно прогнозировать скорость увеличения очага асептического некроза в головке бедра. Иногда от момента постановки диагноза асептического некроза до разрушения головки бедра может пройти менее года, а иногда этот процесс может протекать на протяжении многих лет.
Операции при асептическом некрозе головки бедра
Операция — единственный способ реально облегчить состояние больного асептическим некрозом головки бедра. На сегодняшний день используются несколько видов операций при данном заболевании:
- декомпрессия очага асептического некроза головки бедра
- пересадка костно-мышечного васкуляризированного трансплантата в шейку и головку бедра
- различные виды межвертельных и подвертельных остеотомий бедренной кости
- эндопротезирование тазобедренного сустава
Первые три вида операций применяются только на ранних стадиях асептического некроза головки бедренной кости, когда основной жалобой пациента является боль в тазобедренном суставе. На рентгенограммах у таких больных изменения минимальные или вообще отсутствуют. Только магнитно-резонансная томография позволяет выявить участок асептического некроза.
Эти операции обычно дают положительный эффект, однако его сила и продолжительность могут существенно различаться. Как правило, они применяются у молодых пациентов, которым желательно отсрочить проведение эндопротезирования тазобедренного сустава.
Эндопротезирование тазобедренного сустава может использоваться на любой стадии асептического некроза. Отметим, что в последние годы технология эндопротезирования тазобедренного сустава существенно усовршенствовалась. Появились модели эндопротезов, которые хорошо работают даже у молодых пациентов. В связи с этим в настоящее время предпочтение при выборе операции у больных асептическим некрозом головки бедра почти повсеместно отдается эндопротезированию тазобедренного сустава.
Окончательное решение о том, какая из перечисленных операций наиболее предпочтительна, принимается совместно пациентом и его лечащим врачом.
Профилактика асептического некроза головки бедра
Эффективная профилактика асептического некроза головки бедра представляет собой трудно выполнимую задачу, поскольку у многих больных причины этого заболевания остаются неизвестными. Однозначно следует избегать чрезмерного употребления алкоголя и применения глюкокортикоидных гормонов без крайней необходимости.
С целью предотвращения развития асептического некроза после травм тазобедренного сустава (вывих бедра, перелом вертлужной впадины, перелом шейки бедра) следует в максимально сжатые сроки обращаться за квалифицированной медицинской помощью.
Любое промедление с вправлением вывиха бедра, остеосинтезом шейки бедра резко увеличивает вероятность развития асептического некроза головки бедра.
Полную информацию по лечению асептического некроза головки бедра в Донецке Вы можете получить, обратившись ко мне на консультацию.
Ссылки по теме
- Babis GC, Sakellariou V, Parvizi J, Soucacos P. Osteonecrosis of the femoral head // Orthopedics. 2011 Jan;34(1):39.
- F. S. Santori, N. Santori, A. Piccinato. Avascular necrosis of the femoral head: current trends. — Springer, 2004. — 116 p.
- James R. Urbaniak. Osteonecrosis: etiology, diagnosis, and treatment. — American Academy of Orthopaedic Surgeons, 1997. — 453 p.
Замена суставов, лечение артроза, асептического некроза, перелома шейки бедра в Донецке
© 2008-2021 Антон Вакуленко, Донецк
Материалы сайта доступны по лицензии Creative Commons с указанием авторства и с сохранением условий (версия 4.0, всемирная). Прямая ссылка на оригинал при перепечатке обязательна!
Болезнь Кенига: чем страшна и как ее вовремя выявить?
Омертвение хрящевой ткани внутри коленного сустава – сложная патология, приводящая к весьма серьезным последствиям. Развитие некроза полости костных сочленений называется болезнью Кенига и требует безотлагательного лечения.
Этиология рассматриваемого недуга предполагает постепенное разрушение и отслоение хрящевой ткани от кости сустава, что создает трудности свободного движения, вызывая воспаление, ограничение подвижности и сильные болевые ощущения. Все это сильно снижает качество жизни человека и требует квалифицированной медицинской помощи.
Краткое определение
Прежде чем понять каковы предпосылки и симптомы рассматриваемой патологии, следует прежде всего понять, хотя бы в общих чертах, что собой представляет это заболевание.
Болезнь Кёнига – это ничто иное рассекающий остеохондрит колена. Заболевание имеет достаточно обширную клиническую картину и относится к категории патологий очагового, идиопатического типа.
По мере прогрессирования патологического состояния, у пациента поражаются субхондральные костные ткани, что приводит не просто к потере стабильности хряща, а еще и к его постепенному разрушению, влекущему за собой некроз и патологическое изменение кости.
Невозможность своевременной диагностики, отсутствие лечение и пренебрежение профилактикой и терапией может спровоцировать преждевременное развитие остеоартрита различной стадии.
Болезни Кенига подвержен любой человек на планете, вне зависимости от возраста и пола. В подавляющем большинстве диагностированных случаев, патология развивается в молодом, подростковом возрасте. Несмотря на обширную группу риска, стоит отметить, что статистика показывает, что диагностирование приходится на 21 случай из 100 000.
Различия рассекающего остеохондрита и болезни Кёнига
Несмотря на то, что рассматриваемое заболевание может иметь два популярных и при этом повсеместно используемых названия, между этими понятиями есть существенная разница.
Безусловно, оба дегенеративно-дистрофических процесса относятся к нарушениям целостности опорно-двигательного аппарата, вот только важным является одно отличие: остеохондрит может быть локализован в сочленениях различного типа, а вот болезнь Кенига – исключительно в коленном.
Патогенез
Несмотря на то, что диагностированные случаи встречаются в современной медицинской практике, патогенез рассекающего остеохондрита остается изученным не до конца.
На сегодняшний день существует большое количество предположений, каждое из которых дает возможность для формирования более-менее полноценной картины. Так, выделяют несколько теорий. Попробуем рассмотреть несколько из них.
Воспалительные процессы
Большое количество специалистов всего мира склоняются к тому, что патогенез рассматриваемого заболевания кроется именно в воспалительных процессах, что подтверждается несколькими гистологическими образцами. Так, одним из авторов было описано 24 подобных случая, в то время, как другой отметил 42 случая за 12 месяцев.
Стоит отметить, что было проведено достаточно большое количество гистологических анализов, которые при наличии симптоматики вовсе не показали наличие изменений воспалительного характера.
Теория о происхождении патологии из воспаления не имеет научно-литературного подкрепления.
Травматизм
Двумя другими американскими учеными было отмечено 14 случаев патологии при которой имело место предположение о том, что прогрессирование ухудшения состояния тканей может быть вызвано травмами (как острыми, так и хроническими).
Рассматривая эту теорию, можно проследить достаточно очевидную связь: патологические процессы зарождаются в наиболее уязвимом месте сустава, повреждения которого крайне сложно диагностировать. С течением времени костные ткани разрушаются, что вызывает некроз и отделение костно-хрящевого фрагмента.
Систематические микротравмы
Говоря о травмах не следует игнорировать такую ситуацию, как микротравмирование. Несмотря на кажущуюся незначительность, повторяющиеся повреждения целостности тканей (например, незначительные удары конечностью), вполне могут повлечь за собой весьма серьезные последствия.
Наследственная предрасположенность
Огромное количество научных трудов посвящено вопросу изучения генетических факторов.
Несмотря на большое количество проведенных исследований, а также бесконечно актуальные рассуждения медицинских работников всего мира, о влиянии генетического фактора, точного подтверждения о существовании связи между формированием остеохондрита рассекающего типа и наследственностью – нет.
Ишемия (снижение сосудистого питания)
Как известно, недостаток кровообращения может привести к крайне негативным, порой даже, необратимым последствиям. Так, в связи с результатами многочисленных исследований, изучением диагностированных случаев и учета ряда прочих факторов, было замечено значительно сокращение количества сосудов.
Рассматривая этот вопрос теоретически, можно прийти к выводу, что нарушение кровообращения может быть вызвано различными факторами, например, травмой различного типа или аномалиями сердечно-сосудистой системы.
Что относят к наиболее вероятным причинам болезни Кенига?
Патологическое поражение костно-хрящевых тканей рассматриваемого типа наиболее часто локализуется в колене. Несмотря на системность патологии и относительно тщательное изучение вопросов ее развития, с точностью определить однозначные причины ее возникновения – практически невозможно. В связи с этим, принято считать, что болезнь Кенига – это заболевание криптогенного характера (с неизвестным происхождением).
К числу наиболее вероятных причин принято относить:
систематический травматизм различных сегментов опорно-двигательного аппарата;
наличие сопутствующих дегенеративно-дистрофических заболеваний различного типа;
заболевания сердечно-сосудистой системы;
врожденные аномалии скелета, а именно – костно-хрящевой ткани;
повышенные нагрузки, специфика трудовой деятельности.
Общая симптоматическая картина
Любой неприятный симптом, который человек может заметить у себя – должен быть сигналом обращения за профессиональной медицинской помощью. В особенности, если речь идет об опорно-двигательном аппарате.
Симптоматика недуга достаточно обширна, что обусловлено невозможностью установления истиной причины ее появления. Так, к числу общих симптомов заболевания принято относить:
появление дискомфорта в области колена;
боли различной интенсивности, преимущественно ноющего характера в колене;
усиление неприятных ощущений, дискомфорта во время движения;
приступы болевого синдрома без веских причин;
локальная отечность, покраснение тканей;
затруднения в выполнении привычных движений, сокращение амплитуды подвижности нижней конечности, появление хруста;
суставные воспаления различной этиологии;
визуально заметные и ощутимые для человека изменения походки, появление хромоты;
Стадии болезни Кенига
Течение рассекающего остеохондрита имеет преимущественно постепенный, размеренный характер. Изучив особенности развития заболевания, а также познакомившись с его симптоматической картиной, можно выделить 4 стадии поражения:
I стадия – человек начинает испытывать незначительный дискомфорт и легкие болевые ощущения, локализующиеся в месте поражения (в основном, в коленных суставах). На этом этапе хрящевая ткань еще не деформирована, однако, процесс поражения костного мозга уже запущен.
II стадия – образуется все больше участков с некрозом (отмершими тканями), что вызывает усиление симптоматической картины. Прогресс заболевания становится отчетливо заметен при рентгенологическом исследовании. Со временем, у пациента формируется синовит (воспаление синовиальной оболочки) и начинается разрушение гиалинового хряща.
III стадия – отмерший участок ткани отделяется от поверхности кости, что провоцирует усиление симптоматической картины и вызывает ограничение подвижности пациента, обусловленное сильной болью.
IV стадия – пораженные ткани обосабливаются и формируют тело прямо в синовиальной сумке, что вызывает серьезный воспалительный процесс и значительно снижает качество жизни больного.
Разновидности болезни Кенига
На сегодняшний день не существует как-таковой классификации рассекающего остеохондрита. Однако, при этом, принято условно подразделять диагностированную патологию на несколько видов, в зависимости от:
возраста пациента (юновиальный (8-12 лет)/старческий тип (40-50 лет));
место локализации патологии (колено);
В зависимости от интенсивности проявляемой симптоматики, собранного анамнеза, а также прочих особенностей, определяется индивидуальный план лечения, который начинается прежде всего с точной диагностики.
Комплекс диагностических мероприятий
При появлении симптомов суставных патологий, прежде всего необходимо обратиться к терапевту за направлением к узкопрофильным специалистам или же направиться напрямую к врачу-ортопеду или травматологу.
В целях постановки максимально точного диагноза и выявления наиболее вероятной причины возникновения заболевания, применяется комплексный подход, предполагающий тщательное обследование пациента с применением таких методов обследования, как:
рентгенография – дает возможность сформировать актуальную информацию о состоянии, степени сохранности структуры тканей, а также определить точную локацию некротических процессов (преимущественно на III-IV стадии);
КТ (компьютерная томография) – создает оптимальные условия для оценки состояния и области поражения мягких тканей внутренней полости сочленения;
УЗИ (ультразвуковое исследование) или МРТ (магнитно-резонансная терапия) – наиболее эффективные методы, позволяющие выявить наличие проблемы еще на начальных этапах ее развития, предоставляя детальный анализ тканей;
артроскопия – малоинвазивное оперативное вмешательство диагностического характера, позволяющая с помощью микропрокола изучить состояние хряща;
лабораторное исследование – анализ крови пациента позволяет сформировать представление об уровне его здоровья, а также помогает выявить степени ревматоидного фактора.
Лечение болезни Кёнига
В связи с особенностями протекания клинической картины заболевания, лечение болезни Кенига преимущественно радикальное, что предполагает иссечение поврежденных тканей хирургическим путем. Однако, подход специалистов является комплексным, что предполагает сочетание радикальных и консервативных методик.
Разновидности хирургической операции
Несмотря на радикальность основного метода лечения, его применение является наилучшим решением, позволяющим избавить пациента от насущной проблемы.
Лечение болезни Кёнига хирургическим методом реализуется с применением артротомии – вскрытия суставной полости в целях устранения некротизированных фрагментов пораженных тканей. При этом, классическая методика имеет более щадящую вариацию – проведение оперативного вмешательства с применением эндоскопических методов с минимальным количеством повреждений (три небольших разреза/прокола).
Медикаментозная терапия
Назначение препаратов при лечении болезни Кёнига является одним из ключевых этапов и вторым по значимости, ведь именно от приема лекарственных препаратов во многом зависит успешность оперативного вмешательства и сроки реабилитации пациента.
Медикаментозная терапия предполагает применение таких препаратов, как:
анальгетики и спазмолитики;
нестероидные противовоспалительные средства (НПВС);
В связи с тем, что по мере прогрессирования патологии отмирает часть хрящевой ткани, особое внимание уделяется такой группе препаратов, как хондропротекторы. Благодаря курсу приема хондропротекторов, ускоряется регенеративный, что обеспечивает положительную динамику процесса заживления и стимулирует улучшение качества жизни пациента.
Одним из наиболее востребованных и эффективных препаратов группы «хондропротекторы» принято считать «Артракам».
Современные методы физиотерапии применяются преимущественно на начальных стадиях патологии, при необходимости активизации обменных процессов путем улучшения кровообращения пораженного сустава, а также в период реабилитации.
Среди широкого применяемых физиотерапевтических методик при лечении болезни Кенинга, стоит обратить внимание на такие, как электрофорез, ударно-волновая терапия, а также магнитная терапия и пр.
Физиотерапевтическое лечение допускается исключительно после качественной консультации лечащего врача, который берет во внимание не только общее состояние пациента, но также и динамики развития недуга, особенности его течения и другие факторы.
Чем грозит отсутствие лечения?
Вне зависимости от того, почему пациент не начал своевременное лечение патологически опасного суставного заболевания, его неизбежный прогресс и активное развитие рано или поздно приведут к необратимым последствиям.
Думаете, что легкий дискомфорт в коленном суставе «пройдет как-нибудь сам» или «просто стечение обстоятельств»? Как бы не так. Запущенные стадии приводя к тому, что некротизированный (отмерший) фрагмент отделяется в полость сустава, что приводит к ограничению его подвижности и интенсивному развитию воспалительной симптоматики. Блокада, вызванная локализацией подобного рода фрагментов, провоцирует появление деформирующего артроза.
Как защититься от болезни Кенига?
От развития патологий опорно-двигательного аппарата, в частности, заболеваний по типу болезни Кенига, не застрахован ни один человек на планете. В связи с этим, при желании обезопасить себя и снизить риски появления суставных патологий, нужно начинать действовать как можно раньше.
К большому сожалению, особых, специальных профилактических мер от болезней коленей – нет. Однако, большое количество исследований и имеющиеся знания об этиологии патологических процессов, позволяют сформировать общее представление о профилактике недугов опорно-двигательного аппарата.
Минимизировать вероятность развития патологии колена можно, если соблюдать следующие рекомендации:
Вне зависимости от возраста, увлечений, места проживания и прочих особенностей – вести максимально здоровый образ жизни (правильно питаться, больше двигаться и пр.).
Отказаться от пагубных привычек в пользу формирования новых, например, выполнения ежедневной утренней зарядки.
Следить за рациональностью нагрузки на нижние конечности и дозировать нагрузку на колени.
Не забывать о важности сохранности работы сердечно-сосудистой системы и систематически проводить профилактические осмотры.
При первых симптомах болезни Кенига коленного сустава – обращаться за квалифицированной медицинской помощью.
Даже самый слабый дискомфорт в коленном суставе – повод прислушаться к собственному самочувствию и обратиться к врачу за консультацией.
Помните, что практически любое известное медицине заболевание лучше всего поддается лечению именно на начальных этапах.
Асептический некроз тазобедренного сустава: симптомы, диагностика, лечение и последствия
Тазобедренный сустав – один из самых важных в опорно-двигательной системе. Удерживая вес всего тела, сустав выдерживает огромные перегрузки.
Так выглядит заболевание.
Он представлен шаровидной формой и позволяет использовать все оси движения: аддукцию и абдукцию (сагиттальная ось), сгибание и разгибание (фронтальная ось), пронацию и супинацию (вертикальная ось). Из-за своей подвижности сустав часто повреждается.
Строение тазобедренного сустава
Одним из наиболее опасных повреждений является аваскулярный некроз головки бедренной кости (АНГБК). Он представляет собой следствие грубого нарушения локальной микроциркуляции с развитием ишемии и некротизацией компонентов костного мозга головки бедренной кости. ДДИ становятся следствием перенесенных операций на тазобедренном суставе, травм в анамнезе, перенесенного остеомиелита бедренной кости, развитием эпифизарной и/или спондилоэпифизарной дисплазии.
Перечислим несколько причин расстройства сосудистого русла, ведущих к некрозу:
- повторные инфаркты на фоне тромбоза артерий;
- длительная недостаточность артериального кровоснабжения сустава;
- венозный стаз;
- сочетанное нарушение артериально-венозной сети.
В качестве факторов, провоцирующих такую ситуацию, указываются: врожденная гипоплазия сосудов тазобедренного сустава, нарушение нейрогуморальных механизмов регуляции, недостаточная васкуляризация головки бедра, связанная с анатомической и функциональной незрелостью сосудистой сети.
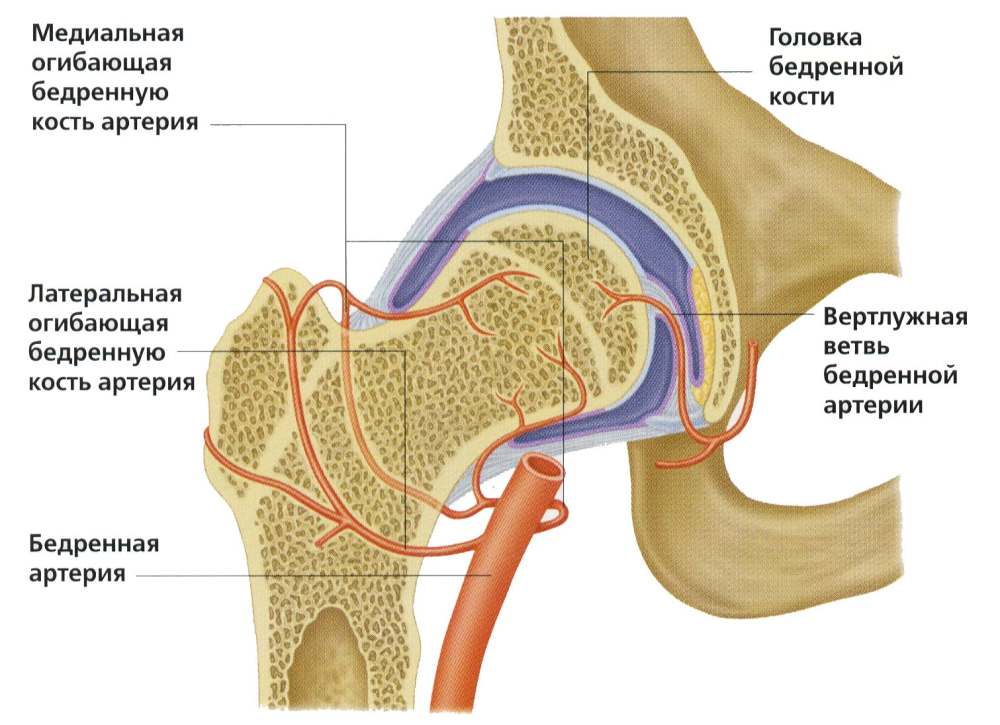
Кровоснабжение тазобедренного сустава
Нарушение питания костных компонентов тазобедренного сустава — распространения причина появления некротических изменений.
Симптомы и отличия от коксартроза
Симптоматика АНГБК определяется этапностью патологии. Начало отмечается бессимптомностью или незначительными болями без видимой причины. При этом сохраняется нормальный объем движения в суставе, болевые ощущения отмечаются при ротации бедра внутрь.
Прогрессирование болезни выражено приступообразными, тяжелыми болями. Такой симптом может свидетельствовать о наличии коллапса или перелома головки бедра, присущих завершающему этапу дегенеративных изменений. Они ведут к снижению объема движения и наличию постоянного болевого синдрома, крепитации и нестабильности головки бедренной кости.
Клиническая симптоматика АНГБК схожа с классической картиной коксартроза:
- боль в паху, которая проходит по переднебоковой поверхности бедра и иррадиирует в коленный сустав. Нагрузка эти ощущения только усиливает, с переходом боли в поясничную область. Они беспокоят человека всегда, даже ночами;
- объем движений в пораженном суставе заметно ограничен. Таким людям нужна помощь в самообслуживании;
- выраженная хромота со стороны больной ноги при ходьбе;
- быстропрогрессирующая гипотрофия мышечного каркаса бедра пораженной стороны;
- укорочение бедра.
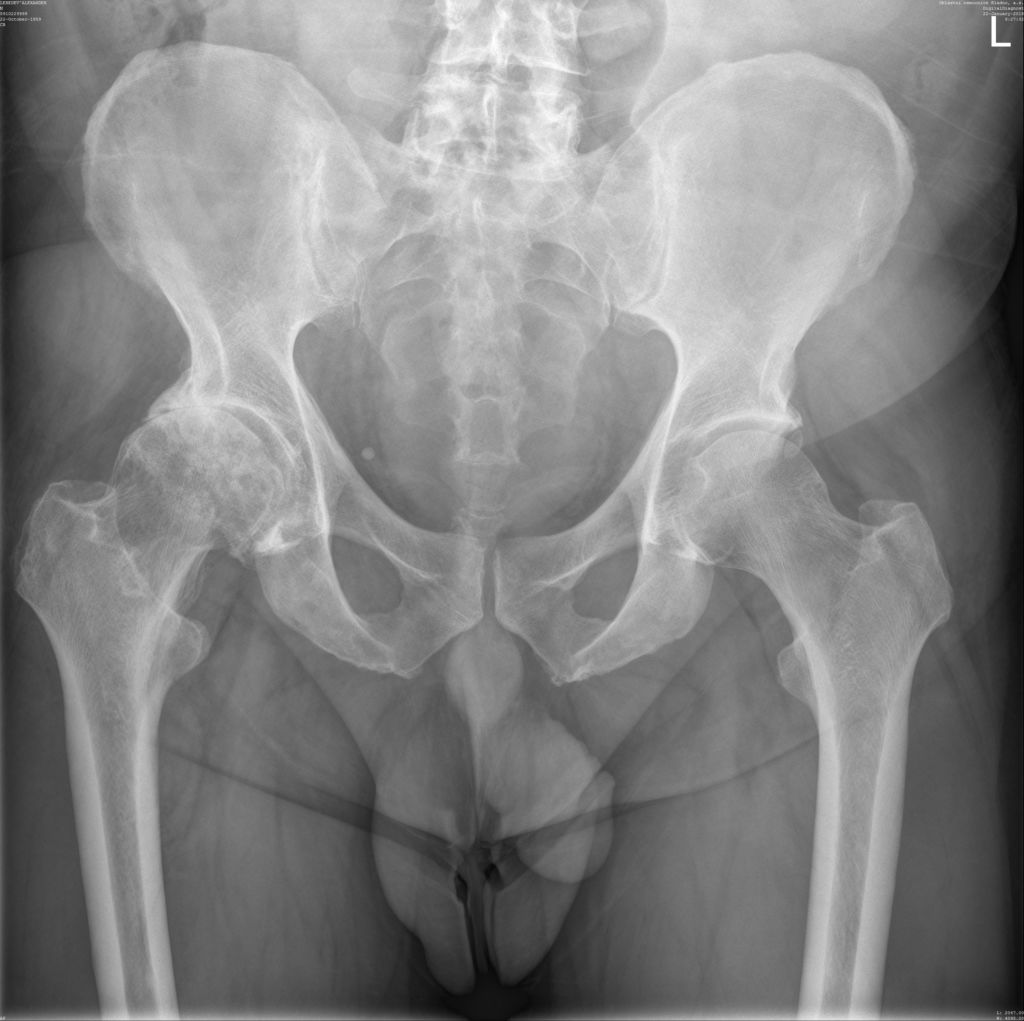
Некроз правого тазобедренного сустава
Риск развития асептического некроза вследствие травмы
Одной из основных причин развития АНГБК являются переломы головки или шейки бедренной кости. Наибольший риск несет трансэпифизарный перелом (нарушение кровоснабжения проксимального фрагмента до 97,6%), субэпифизарный перелом (нарушение кровоснабжения проксимальных отделов головки до 97,4%), субкапитальный перелом (нарушение кровоснабжения до 92%).
Выделяют несколько разновидностей переломов:
Тип 1: абдукционный, субкапитальный, неполный перелом без смещения. Происходит он вследствие действия отводящих натяжений. Шейка и диафиз бедра при переломе направлены в сторону головки. Костные фрагменты крепко вклинены, и линия поверхности перелома приближена к горизонтальной. Нарушение кровоснабжения минимальные (до 10,2%). Прогноз на выздоровление хороший.
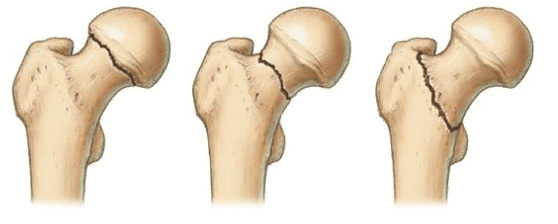
Слева-направо: субкапитальный, трансцервикальный, базисцервикальный переломы.
Тип 2: аддукционный, субкапитальный, полный перелом без смещения. Перелом расположен в вертикальной плоскости, проходит через шейку бедра. Трабекулы и нижний корковый слой разорваны, без смещения. Микроциркуляция нарушена на 23,6%. Прогноз благоприятный.
Тип 3: аддукционный перелом с неполным смещением костных структур. Он характерен варусной деформацией шейки бедра, но фрагменты остаются соединенными за счет задне-нижнего блока. Дистальный костный фрагмент – в положении наружной ротации и отведения с углом, открытым кпереди. Имеется оскольчатый перелом задней поверхности шейки. Трабекулы и нижний кортикальный слой разорваны. Нарушение васкуляризации достигает 42,8%. Риск развития асептического некроза.
Тип 4: аддукционный перелом с полным смещением. Головка лишается всех связей с синовиальной оболочкой капсулы, в результате чего фрагмент становится свободным. Нарушение кровоснабжения максимальное (54,4%). Риск образования асептического некроза повышенный.
Резюмируем: в случае потенциальной травмы тазобедренного сустава – необходимо обратиться в ближайший травмпункт и сделать рентгенограмму. Ранняя диагностика способна спасти сустав от разрушения и сохранить высокое качество жизни!

Диагностика
Ассоциация по изучению кровоснабжения костной ткани (Association Research Circulation Osseous) выделяет 4 стадии:
- Изменения в суставе на рентгенограмме отсутствуют.
- Демаркационный склероз головки бедренной кости без коллапса.
- На рентгеновских снимках заметен коллапс: IIIA – коллапс 3 мм.
- Дегенеративные изменения сустава.
Стадии АНГКБ по ARCO
Однако в России больше распространена классификация по пяти стадиям:
- рентгенологические признаки отсутствуют. На гистологическом препарате видны признаки некроза губчатого вещества головки и структур костного мозга. Клинически выражается ноющей болью и скованностью в суставе, нарастающей мышечной слабостью.
- множественные импрессионные переломы. На фоне некроза происходит множество микроскопических переломов. На рентгенограмме видно гомогенное затемнение бедренной кости, снижена ее высота, поверхности головки местами в виде уплотненных фасеток, суставная щель расширена. Данные МРТ исследования определяют некротический дефект в головке.
- образование секвестра. Суставная головка уплощена и имеет вид бесструктурных изолированных фрагментов с разной формой и размерами. Шейка кости укорачивается и утолщается, суставная щель расширяется еще больше.
- репаративная. Восстанавливается губчатое вещество головки бедренной кости. На рентгене секвестроподобных зон не заметно, тень головки обрисовывается, но с закругленными кистовидными просветлениями.
- вторичный деформирующий артроз. Начинает прослеживаться костная структура бедренной кости, в значительной степени измененная, конгруэнтность суставных поверхностей нарушена.
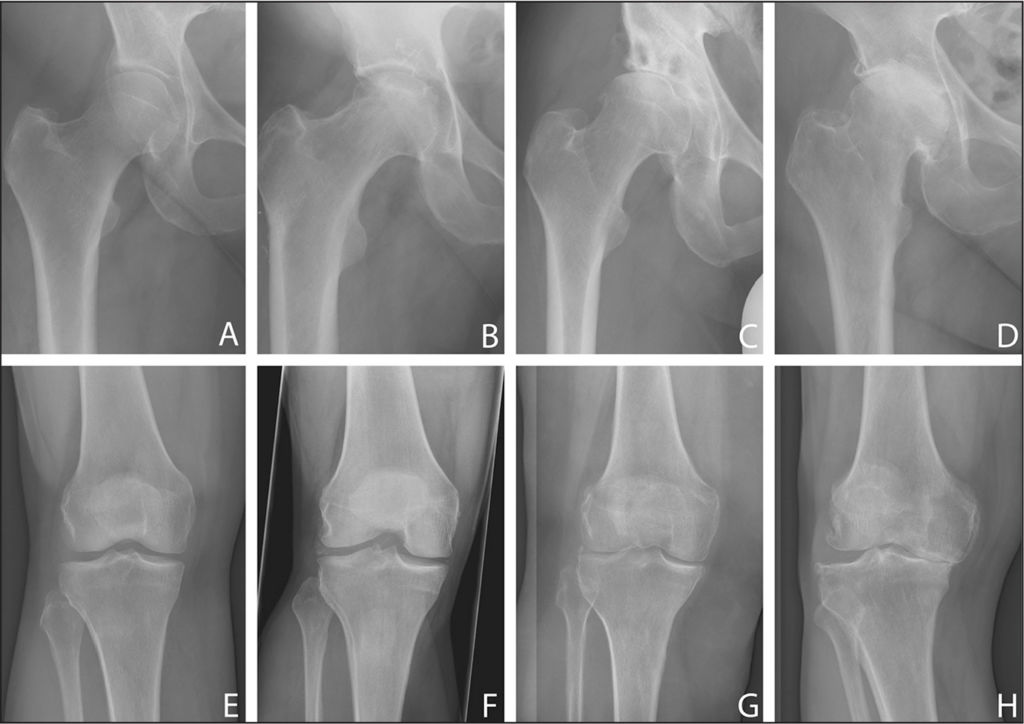
Болезнь в динамике.
Важно: коллапс головки бедренной кости происходит за невероятно короткий промежуток времени – 5 месяцев.
Исследование кровообращения головки бедренной кости
Применяют лазерную доплеровскую флоуметрию и микросенсорные преобразователи внутрикостного давления. Гистологическое исследование позволяет диагностировать болезнь, дифференцировать ее с другими патологиями и определять патогенетические пути развития процесса.
При прогрессировании заболевания структура кости подвергается изменению. В субхондриальной зоне и зоне некроза повышается активность остеокластов, а в зоне склероза наоборот растет активность остеобластов.
При АНГБК лабораторные показатели, такие как протромбиновое время, АЧТВ (активированное частичное тромбопластиновое время), бывают в норме. Однако в сравнении пациентов при нетравматическом некрозе и здоровых добровольцев выявлены значимые отклонения концентрации факторов свертывания в плазме крови.
У людей с АНГБК снижен уровень грелина, повышен уровень фактора Виллебранда, ингибитора активатора плазминогена-1 (PAI-1), С-реактивного белка, что свидетельствует о вовлечении этих факторов в механизм патогенеза.
Использование определенных лабораторных показателей, как маркеров, для диагностики АНГБК, является перспективным методом.
Лечение
Для каждой стадии по ARCO определена продолжительность течения каждого из них. Для I степени и II степени — до 6 месяцев, III – 3-6 месяцев и мгновенным переходом в IV стадию.
Раннее начало лечения, пока из симптомов выявляется только незначительный дискомфорт в околосуставной области с иррадиацией в область паха и коленный сустав – чрезвычайно важно.
Задачи в период лечения:
- Для пациентов, в анамнезе которых были травмы, интоксикации, находящиеся в группе риска (прием глюкокортикоидов, цитостатиков), использовать диагностический алгоритм АНГБК на ранних стадиях. Он включает ранние клинические проявления, информационный анализ кардиосигналов по системе «Скринфакс», МРТ/КТ, рентгенографию, лабораторные анализы маркеров метаболизма костной ткани, сцинтиграфию, рентгеновскую/ультразвуковую денситометрию.
- При помощи безоперационного метода лечения добиться улучшения обменных процессов в очаге поражения, регенерации элементов бедренной кости и восстановить функцию самого сустава.
С учетом того, что АНГБК – мультифакторная патология, необходимо использовать комплексный подход в диагностике, лечении и реабилитации, направленные на восстановление:
- оптимального функционирования всех систем и органов;
- микроциркуляторгого русла и показателей гемокоагуляции;
- нейрорегуляторных факторов;
- иммунных реакций;
- миодискоординатных процессов и биомеханики суставов.
Лечение стадий 1-2
Представляется наиболее эффективным для благоприятного прогноза. Самое главное условие успешного лечения – строгое соблюдение режима. Следует отказаться от вредных привычек (алкоголь и курение), избегать перегрузки и переохлаждения пораженного сустава.
Терапия направлена по нескольким направлениям: прием медикаментов, физиотерапия и ЛФК.
Препараты. При асептическом некрозе назначаются следующие группы лекарственных средств:
- Ингибиторы костной резорбции (бисфосфонаты). Они замедляют разрушение костной ткани, мешают сдавлению и деформации головки бедренной кости.
- Препараты кальция и витамина D. В виде активных форм они облегчают образование костных структур и их минерализацию. Доза подбирается индивидуально.
- Дополнительные источники минералов и фосфатов (оссеин-гидроксиапатит).
- Так как при АНГБК изменяются факторы свертывания крови, обязательно назначаются антиагрегантные препараты (курантил, дипиридамол, ксантинол).
- Нестероидные противовоспалительные препараты (НПВП). Обладают обезболивающим и противовоспалительным эффектом. Наиболее часто назначают препараты – ибупрофен, кетопрофен, диклофенак и их аналоги.
- Миорелаксанты для снятия мышечного напряжения вокруг сустава.
- Поливитаминные комплексы, хондропротекторы.
Физиотерапия. Основная задача – простимулировать кровоток в тканях и запустить/ускорить регенераторные процессы.
- а) гипербарическая оксигенация. Пациента помещают в барокамеру, где на него действует воздух, обогащенный кислородом, в условиях повышенного давления. Такая процедура улучшает кислородное питание поврежденного участка.
- б) ударно-волновая терапия (УВТ). Представляет собой действие звуковой волны. Производится точечно, непременно на место повреждения. Она эффективно воздействует на патологические ткани, мешающие заживлению больных суставов (кристаллы кальция или спайки). УВТ улучшает кровоснабжение обрабатываемой области и тем усиливает репаративный эффект.
- в) миостимуляция. Позволяет восстановить мышечный тонус при развивающейся гипотрофии, что часто встречается при АНГБК. Стимуляция снимает спазм окружающих сустав мышечных волокон и ускоряет локальный кровоток.
Лечебная физкультура
Начальный этап – разгрузка пораженного сустава. В этом случае пациенту подбираются костыли, ходьба на которых может занять до года.
Если после терапии болевые ощущения уменьшились, и маркеры костного обмена нормализовались – через 2-3 месяца костыли отменяют. Но не стоит торопиться. Разгрузка сустава позволит снять боль и предупредить дальнейшее разрушение головки бедренной кости. Щадящий режим ускоряет заживление, оно проходит быстрее и легче.
С другой стороны, пациенту необходимо ЛФК. Специальный набор упражнений позволит уменьшить боль и отечность сустава, увеличить его подвижность. Физические упражнения разработают не только сустав, но и окружающие его мышцы, предупреждая развитие гипотрофии.
Пациентам с ожирением рекомендуется сочетать упражнения со специально подобранной диетой. Такое сочетание позволит добиться лучших результатов.
Особенно следует подчеркнуть важность лечебной физкультуры на этапе реабилитации. Она поможет не только разработать прооперированный/замененный сустав, но и не допустить его нестабильность.
Лечение 3-4 стадий некроза
Если сустав уже перешел в эти стадии, то процесс разрушения головки бедра уже начался. ЛФК и физиотерапия остаются в том же ключе, что и при начальных стадиях, а медикаментозная терапия претерпевает изменения. Это связано с выраженным болевым синдромом, который пациенты уже не в силах терпеть. Назначают более сильные обезболивающие (диклофенак, трамадол).
Лечебное воздействие дополняют внутрисуставными инъекциями гиалуроновой кислоты и введение богатой тромбоцитами плазмы.
Гиалуроновая кислота – важный компонент синовиальной жидкости. Подобные инъекции улучшают амортизацию конгруэнтных поверхностей, облегчают их скольжение относительно друг друга.

PRP-терапия (введение богатой тромбоцитами плазмы) активизирует процессы заживления. Это молодое, но перспективное направление. Под действием тромбоцитов усиливается выработка коллагена (основной «строительный материал» хрящевой, соединительной и костной ткани). Происходит интеграция остеобластов, помогающих строить новую ткань, улучшается микроциркуляция за счет образования новых сосудов.
Важно: несмотря на широту возможностей современной медицины, консервативной лечение эффективно только на ранних стадиях. При первых признаках разрушения головки сустав восстановлению не подлежит.
В этой ситуации будет приниматься решение о хирургическом вмешательстве. Основные сочетания групп оперативных методик [14]:
- межвертельная корригирующая остеотомия;
- моделирование головки бедренной кости, в том числе с межвертельной корригирующей остеотомией;
- моделирование головки бедренной кости с аутопластикой, в том числе с межвертельной корригирующей остеотомией;
- субхондральная аутопластика головки бедренной кости, в том числе с межвертельной корригирующей остеотомией;
- сегментарная аутопластика головки бедренной кости, в том числе с межвертельной корригирующей остеотомией;
- реконструкция тазовых компонентов, а именно: остеотомия таза по Хиари, в том числе с межвертельной корригирующей остеотомией, надвертлужная ацетабулопластика, в том числе с межвертельной корригирующей остеотомией.
Ни одна операция не гарантирует полноценного выздоровления. Они уменьшают деструктивные процессы внутри сустава и снижают риск развития вторичного коксартроза.
Если не лечить
Асептический некроз головки тазобедренного сустава – тяжелая патология, которая сама не разрешится. Если оставить ситуацию без должного внимания, заболевание может привести к инвалидизации. В одном случае может развиться вторичный коксартроз, требующий замены сустава на протез (эндопротезирование тазобедренного сустава). Во время операции удаляется головка тазобедренного сустава вместе с частью бедренной кости и на их место ставится протез.
Замена сустава позволяет рассчитывать на благоприятный прогноз. Протез позволяет полностью восстановить утраченные функции.
Другим исходом заболевания может стать анкилоз – полная неподвижность в суставе. Происходит полная дегенерация хрящевого покрова суставных поверхностей с разрастанием соединительной фиброзной или костной ткани.
Инвалидность
АНГКБ сказывается на всех сферах жизни: здоровье, работоспособности, социализации. При длительном сроке заболевания на разных этапах консервативного лечения, пациенты были вынуждены сменить деятельность с повышенной физической активностью. Они выбирают профессии, не требующие длительного пребывания на «ногах», переездов и рядом с местом жительства.
Группа инвалидности таким людям определяется при проведении медико-социальной экспертизы в соответствии с Приложением к Приказу Минздрава РФ от 27.01.77 No 33 к Постановлению Минтруда и социального развития РФ от 27.01.1977 No 1: «Классификации и временные критерии, используемые при осуществлении медико-социальной экспертизы».
Инвалидность присваивается на основании выраженности заболевания и снижении качества жизни. Изменение уровня инвалидности осуществлялось только в случае хирургического вмешательства.
Иными словами, наибольшей эффективностью в лечении асептического некроза обладает хирургическое вмешательство. Несмотря на внушительность консервативных методов лечения, доказанная эффективность сомнительна.
Заключение
- АНГБК – тяжелое дегенеративно-дистрофическое заболевание с быстрым прогрессированием симптоматики.
- Консервативная терапия эффективна только на ранних этапах заболевания.
- Наиболее распространенный способ лечения — хирургический.
- Несерьезное отношение к сложившейся ситуации может привести человека к глубокой инвалидности.
Асептический некроз коленного сустава
Асептический некроз костей в коленном суставе
Остеонекроз коленного сустава (называемый также аваскулярный или асептичеcкий некроз) – это состояние, возникающее при нарушении кровоснабжения участка костной ткани бедренной или большеберцовой кости. Поскольку костные клетки для нормальной своей работы нуждаются в постоянном кровоснабжении, остеонекроз, сопровождающийся гибелью этих клеток, может в конечном итоге вести к деструктивным изменениям коленного сустава и выраженному остеоартрозу.
При ранней диагностике асептического некроза лечение может состоять из приема препаратов для купирования болевого синдрома и ограничения нагрузки на пораженный коленный сустав. Однако, у пациентов с более продвинутой стадией заболевания лечение практически всегда хирургическое и направлено на предотвращение прогрессирования повреждения кости и улучшение функции коленного сустава.
Коленный сустав – это самый крупный и мощный сустав человеческого тела. Он образован нижним концом бедренной кости, верхним концом большеберцовой кости и надколенником. Эти три кости в области контакта друг с другом покрыты суставным хрящом – ровной гладкой тканью, защищающей суставные концы костей и обеспечивающей беспрепятственное их скольжение друг относительно друга.
Остеонекроз коленного сустава наиболее часто локализуется во внутренней части суставного конца бедренной кости – внутреннем мыщелке, однако может также поражать наружный мыщелок или суставной конец (плато) большеберцовой кости.
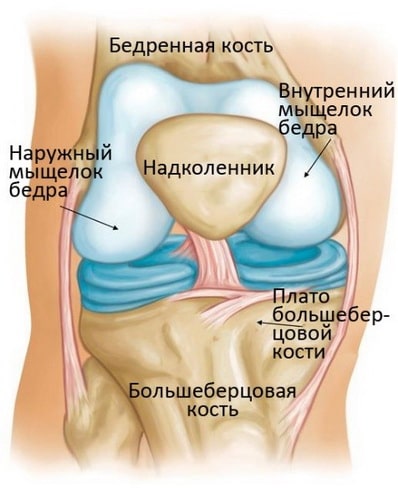
Рис. Остеонекроз коленного сустава чаще всего поражает внутренний мыщелок бедра.
Асептический некроз развивается при нарушении кровоснабжения участка костной ткани. Без адекватного питания эта костная ткань погибает и постепенно уменьшается в объеме. Как результат, суставной хрящ в области этого участка кости проваливается, приводя к развитию выраженного остеоартроза.
Остеонекроз коленного сустава обычно развивается у пациентов длительно принимающих гормональную терапию, перенесших отравление или употребляющих алкоголь. Реже некроз коленного сустава является результатом травмы.
Также выделяют спонтанный остеонекроз коленного сустава причина его обычно остается неизвестной. Спонтанный остеонероз является причиной боли в коленном суставе практически в 40 процентах случаев.
Остеонекроз коленного сустава может развиться у кого-угодно, однако чаще он встречается у лиц старше 60 лет. Женщины болеют в три раза чаще мужчин.
Не всегда удается установить причины нарушения кровоснабжения кости, однако выделяют несколько факторов риска, увеличивающих вероятность развития остеонекроза.
- Травма. Травма коленного сустава, например, стрессовый перелом или вывих, может вести к повреждению в т.ч. и кровеносных сосудов, нарушая тем самым кровоснабжение участка костной ткани.
- Пероральный прием кортикостероидов. При многих заболеваниях, например, бронхиальной астме или ревматоидном артрите, пациенты постоянно принимают кортикостероиды. До конца не установлено, как эти препараты вызывают остеонекроз, однако исследования показывают, что связь между этими препаратами и остеонекрозом существует. Индуцированный стероидами остеонекроз нередко поражает несколько суставов человеческого тела.
- Заболевания. Остеонекроз коленного сустава может развиваться при таких заболеваниях, как ожирение, серповидноклеточная анемия и системная красная волчанка.
- Трансплантация органов. Трансплантация донорских органов, особенно почек, также нередко связана с развитием остеонекроза.
- Злоупотребление алкоголем. Длительное и избыточное употребление алкоголя со временем может вызывать появление в кровеносных сосудах депозитов жира, а также увеличивать уровень кортизола в крови, что нарушает кровоснабжение кости.
Вне зависимости от причины, если остеонекроз не выявлен на ранней стадии и не начато его лечение, он неминуемо ведет к тяжелому остеоартрозу.
Асептический некроз (остеонекроз) – это стадийный процесс. Первым симптомом заболевания обычно является боль во внутреннем отделе коленного сустава. Боль может появиться внезапно и быть вызвана определенным видом активности или минимальной травмой. По мере прогрессирования заболевания человеку становится трудно стоять и удерживать вес тела на больной конечности, движения в коленном суставе становятся болезненными.
Другие симптомы заболевания включают:
- Отек по передней и внутренней поверхности коленного сустава.
- Локальная болезненность при пальпации коленного сустава.
- Ограничение объема движений в суставе.
Прогрессирование заболевания продолжается от нескольких месяцев до более года. Остеонекроз коленного сустава необходимо диагностировать как можно раньше, поскольку, согласно данным ряда исследований, рано начатое лечение позволяет добиться более благоприятных результатов.
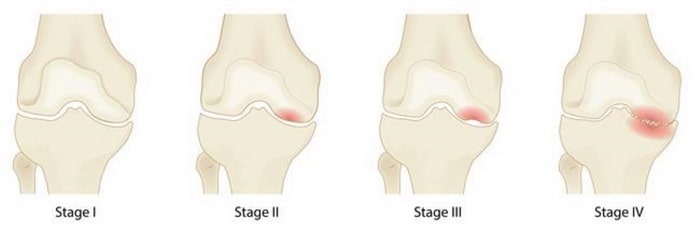
Четыре стадии остеонекроза коленного сустава. 1 стадия не сопровождается какими-либо морфологическими изменения коленного сустава, тогда как на 4 стадии развивается выраженный коллапс и тяжелый остеоартрит коленного сустава.
Физикальное обследование
Доктор обсудит с вами состояние вашего здоровья в целом и историю развития вашего заболевания, попросит описать ваши текущие жалобы, после чего проведет тщательное обследование вашего коленного сустава, обращая внимание на следующие признаки:
- Отек сустава, локальная гипертермия или гиперемия
- Локальная болезненность
- Объем пассивных (с посторонней помощью) и активных (самостоятельных) движений в коленном суставе
- Нестабильность сустава
- Боль при нагрузке весом
- Любые признаки травмы мышц, сухожилий и окружающих коленный сустав связок
Во время обследования доктор выявит участки локальной болезненности в области коленного сустава.
Обычно остеонекроз проявляется внезапной ночной болью по внутренней поверхности коленного сустава. Боль не связана с травмой. Нередко при осмотре выявляется накопление жидкости внутри коленного сустава
Лучевые методы обследования помогут доктору подтвердить диагноз.
В настоящее время идеальным методом ранней диагностики остеонекроза коленного сустава является МРТ.
Лучевая диагностика
Рентгенография. Рентгенография позволяет получить изображения плотных анатомических структур, в т.ч. костей. Этот метод исследования может быть вам назначен для выявления изменений костей, возникающих на поздних стадиях остеонекроза. На ранних стадиях болезни изменений на рентгенограммах обычно не бывает.
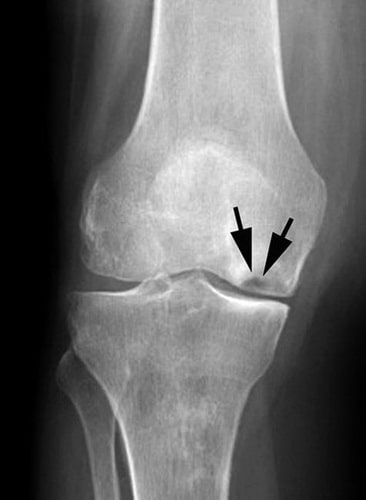
На данной рентгенограмме видны признаки остеонекроза внутреннего мыщелка бедренной кости.
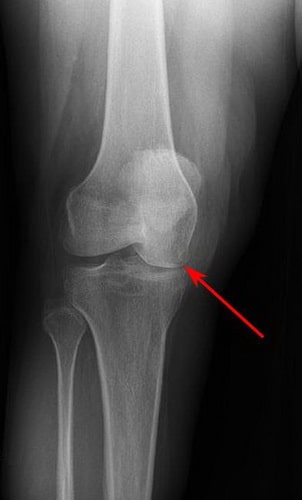
По мере прогрессирования заболевания происходит сужение суставной щели, связанное с повреждением суставного хряща.
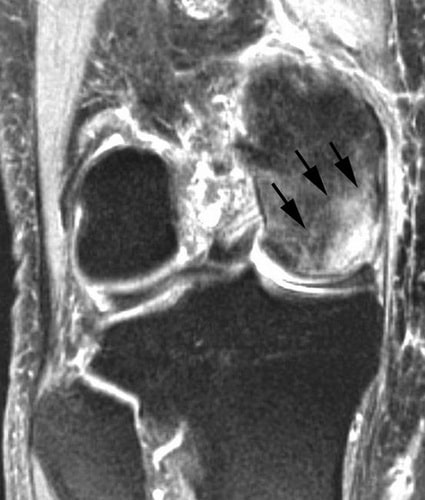
Магнитно-резонансная томография (МРТ). Ранние изменения костей, которые могут быть не видны на рентгенограммах, нередко обнаруживаются на МРТ. Это исследование позволяет оценить, какой объем кости поражен. МРТ также позволяет обнаружить изменения, которые еще не сопровождаются какой-либо симптоматикой (например, остеонекроз противоположного коленного сустава).
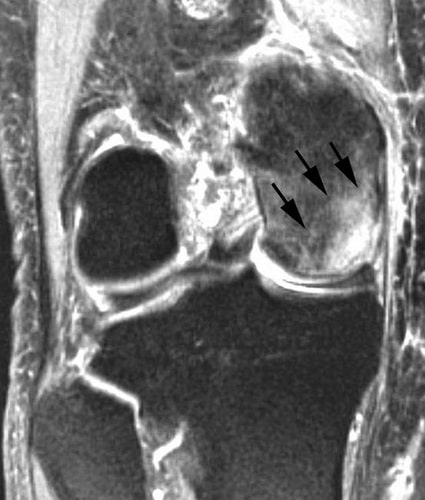
МР-признаки остеонекроза внутреннего мыщелка бедренной кости. МРТ часто применяется для ранней диагностики этого заболевания.
Костная сцинтиграфия. В некоторых случаях пациентам назначают сцинтиграфию скелета. Во время этого исследования вам в вену вводят небольшое количество радиоактивного препарата. Остеонекроз может характеризоваться усиленным накоплением радиоактивного вещества в кости в связи с усиление метаболической активности в этой области.
Тактика лечения асептического некроза коленного сустава зависит от нескольких факторов:
- Стадия заболевания
- Объем поражения
- Причины заболевания
Выделяют четыре стадии остеонекроза коленного сустава.
1 и 2 стадия – длится от 6 до 12 недель, проявляется отеком кости хорошо различимым при магнитно-резонансной томогрфии (МРТ). В этой стадии еще есть надежда на выздоровление.
В 3 и 4 стадии – наступает практически необратимое разрушение кости.
На первой стадии мы проводим консервативное лечение.
Консервативное лечение
Консервативное лечение назначается на ранних стадиях заболевания. Если объем пораженной кости невелик, этого лечения будет вполне достаточно.
Консервативное лечение включает:
- Медикаментозное лечение. Прием нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен, помогает купировать боль и воспаление вашего коленного сустава. Добавление к терапии хондропротекторов и витаминов усиливает эффект от лечения.
- Ограничение нагрузки. Ограничение нагрузки на больную конечность в ряде случаев позволяет замедлить прогрессирование повреждения сустава, вызванное остеонекрозом, и создать условия для заживления. Доктор может порекомендовать вам пользовать костылями в течение некоторого периода времени, чтобы разгрузить больной коленный сустав. В некоторых случаях возможно ношение разгрузочного брейса, способствующего перераспределению нагрузки с пораженной части коленного сустава на здоровую.
- Лечебная физкультура. Ваш лечащий врач или физиотерапевт составят для вас специальную программу упражнений, которые помогут укрепить мышцы бедра и сохранить подвижность пораженного коленного сустава. В некоторых случаях во избежание перегрузки коленного сустава могут быть рекомендованы упражнения в бассейне.
- Модификация активности. Доктор может рекомендовать вам избегать определенных видов физической активности, которые вызывают или усиливают ваши болезненные симптомы.
При правильно подобранной и своевременной терапии на ранних стадиях болезни удается достигнуть очень хороших клинических результатов.
При неэффективности консервативного лечения пациентам обычно рекомендуются малоинвазивные артроскопические оперативные вмешательства.
Хирургическое лечение
При поражении значительной площади суставной поверхности либо при неэффективности проводимых консервативных мероприятий доктор может порекомендовать вам операцию. Существует несколько вариантов хирургического лечения остеонекроза коленного сустава.
Артроскопический дебридмент и микрофрактуринг. Во время дебридмента («чистки») доктор использует небольшую камеру и миниатюрные хирургические инструменты, с помощью которых из сустава удаляются мелкие фрагменты кости и поврежденный суставной хрящ. При небольшой площади поражения на измененном участке кости могут быть сформированы множественные отверстия, или микропереломы, которые помогают восстановить кровоснабжение и стимулируют репаративные процессы.
Внутренняя декомпрессия. Эта операция заключается в формировании одного крупного или нескольких мелких костных каналов, способствующих снижению внутрикостного давления и прорастанию новых сосудов, которые будут питать пораженный участок коленного сустава.
На ранней стадии остеонекроза внутренняя декомпрессия позволяет эффективно предотвратить коллапс кости и развитие остеоартроза коленного сустава.
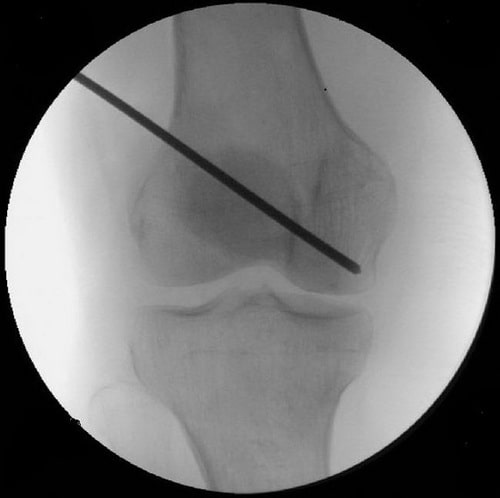
Внутренняя декомпрессия у пациента с ранней стадией остеонекроза.
Остеохондропластика. Внутренняя декомпрессия нередко сочетается с замещением пораженного участка хряща и кости коленного сустава остеохондральным трансплантатом. Трансплантат – этой фрагмент здоровой кости, который перемещается туда, где он необходим. Трансплантат может быть донорского происхождения (аллотрансплантат) либо забираться на другом участке вашего тела (аутотрансплантат).
На сегодняшний день существуют также синтетические костные трансплантаты.
Имплантация аутологичных хондроцитов (ИАХ). Это двухэтапная операция. Первым этапом выполняется артроскопия коленного сустава, во время которой врач забирает из коленного сустава некоторое количество хрящ-продуцирующих клеток – хондроцитов. Эти хондроциты доставляются в лабораторию, где их культивируют (размножают) на протяжении до 6 недель для получения большего объема клеточной массы.
Вторым этапом выполняется повторная операция, во время которой полученные хондроциты имплантируются в область дефекта хряща вашего коленного сустава. Клетки начинают здесь развиваться и замещают пораженных хрящ здоровым.
Остеотомия. Во время остеотомии доктор удаляет фрагмент большеберцовой или бедренной кости, что приводит к перераспределению нагрузки с пораженного участка коленного сустава на здоровый и помогает уменьшить боль и улучшить функцию коленного сустава.
Тотальное или одномыщелковое эндопротезирование коленного сустава. Если болезнь прогрессирует настолько, что развивается коллапс кости, пораженная часть коленного сустава может нуждаться в замене. Во время эндопротезирования пораженные участки кости и хряща коленного сустава удаляются и замещаются металлическими или пластиковыми компонентами, что позволяет восстановить функцию вашего коленного сустава.
Исход болезни
У большинства пациентов лечение остеонекроза коленного сустава позволяет эффективно уменьшить боль и улучшить функцию коленного сустава. Исходы лечения этого заболевания варьируют и зависят от стадии процесса на момент установки диагноза и характера проводимого лечения. Со своим врачом вы обсудите возможные результаты лечения в вашей конкретной ситуации.


