Ревматоидный артрит рук: лечение и симптомы
Что такое ревматоидный артрит?
Это тяжёлый диагноз, чреватый множеством осложнений внутренних жизненно важных органов и способный укоротить жизнь как минимум на 10-15 лет. По статистике, заболевание поражает 1-2% населения планеты, вот почему ревматоидный артрит считается крупной проблемой – и не только общемедицинской, но и социальной.
Известно, что чаще, чем мужчины, ревматоидным артритом кистей рук страдают женщины, что, вероятно, связано с генетикой и гормональными изменениями.

Ревматоидный артрит – воспалительно-дегенеративное заболевание, для которого характерно поражение большей частью мелких суставов, а также соединительных тканей. Ему свойственно хроническое течение.
Ревматоидный артрит кистей рук (ревматоидный артрит пальцев рук), как правило, стартует у пациентов в возрасте 50-55 лет, прогрессирует медленно, но неуклонно, характеризуется болью и способен привести к инвалидности в трудоспособном возрасте. На запущенной стадии изменения становятся необратимыми.
Этиология ревматоидного артрита не ясна по сей день, но известно, что он имеет аутоиммунное происхождение. То есть в организме случается системный иммунный сбой, начинается выработка химических антител, провоцирующих воспаление в кистях. Такие антитела агрессивно атакуют клетки собственного организма, принимая их за «вражеских агентов».
Воспаление при ревматоидном артрите симметрично поражает мелкие суставы кистей рук, вызывая деформации и прекращение нормальной подвижности рук. По мере прогрессирования ревматоидный артрит пальцев рук, начавшись с кистей, переходит на запястья, локти, плечевые суставы.
Ревматоидный артрит – системное заболевание, он может приводить не только к деструкции суставов, костей, но и к воспалительным нарушениям всего организма! Так, ревматоидный артрит рук вызывает следующие внесуставные нарушения: серозиты (воспаления оболочек сердца, плевры, брюшины), миозиты, васкулиты, лимфаденопатии, поражения эпидермиса, нейропатии.
Различают 4 стадии ревматоидного артрита: 
- синовит: утолщение и воспаление синовиальной оболочки сустава;
- паннус: практически полное разрушение хрящей;
- волокнистый анкилоз (когда кости вторгаются в волокна ткани);
- полное сращение кости, или костный анкилоз.
Чтобы избежать серьезных последствий и мучительных болей, следует диагностировать ревматоидный артрит рук в момент самых его ранних проявлений и провести качественное лечение с применением современных достижений медицины.
Только тогда есть весомый шанс стабилизировать состояние и не допустить утраты подвижности и негативного влияния на жизненно важные органы.
Симптомы ревматоидного артрита
Начальным проявлением ревматоидного артрита пальцев рук обычно является ноющая неприятная боль в руках. Интенсивность болей нарастает по мере прогрессирования. Зачастую пациент не способен согнуть руку в кулак (и как правую, так и левую!). Если вы заметили у себя похожее состояние в суставах кисти, следует немедленно проконсультироваться у доктора!
Ревматоидный артрит кистей рук имеет своеобразный симптоматический комплекс, позволяющий предположить наличие и прогрессирование заболевания:
- «одеревенелость» (скованность) в суставах по утрам, исчезающая после разминки;
- визуально и на ощупь заметная деформация суставов пальцев и кистей (специфическими являются симптомы «пуговичной петли», «ласта моржа»), уклон кисти наружу («ревматоидная кисть»), форма пальцев, напоминающая «молоточки», подвывихи пальцев;
- отёчность и припухание в области затронутых ревматоидным артритом суставов;
- припухание как минимум еще в 2-3 сочлененных суставах;
- локальное повышение температуры (гипертермия) без покраснения;
- совместные повреждения хряща, сухожилий, связок;
- чаще всего патология наблюдается во в межфаланговых областях второго и третьего пальцев рук и в районе запястья;
- болевые ощущения (артралгии) при движении, боль при пальпации;
- подкожные ревматические узелки (подкожные шишки).
Отмечается, что все болезненные изменения, затрагивающие суставы, в основном симметричны. Кроме всего прочего, пациенты с ревматоидным артритом кистей рук зачастую испытывают упадок сил, слабость, утомляемость, ухудшение аппетита, лихорадку.

Диагностика
Диагностикой и терапией ревматоидного артрита кистей рук занимается врач-ревматолог, специалист по аутоиммунным, воспалительным болезням. Врач проводит комплексную диагностику, начиная с внешнего осмотра и сбора жалоб от пациента с тем, чтобы подтвердить или снять предположение о наличии ревматоидного артрита рук, и при необходимости назначить эффективное лечение.

Главными диагностическими признаками считаются:
- клинические симптомы воспаления суставов кисти с учётом их количества;
- превышение АЦЦП (антител к циклическому цитруллинированому пептиду);
- увеличение нейтрофилов, изменения синовиальной жидкости – из-за воспаления;
- остеопороз в области пораженного сустава и эрозия кости;
- длительность воспаления синовиальной оболочки сустава (около 1,5 месяцев)
Лабораторные тесты при артрите:
- Общий и биохимический анализ крови (ОАК).
- Тест на АЦЦП.
- Анализ крови на ревматоидный фактор (РФ).
- Анализы мочи – общий и специфический.
Согласно клиническому опыту, только лабораторные показатели ревматоидного фактора и АЦЦП являются характерными исключительно для ревматоидного артрита (патогномоничными). Но при этом изучение иных анализов имеет большое значение для оценивания уровня патологической активности и эффективности лечения.
Инструментальные методы обследования:
- Рентгеноскопия: позволяет обнаружить сужение суставной щели, околосуставной остеопороз, дефекты костей.
- Артроскопия: выявляет эпицентры воспаления и дегенеративно-дистрофические очаги.
- Электрокардиография (ЭКГ).
- Ультразвуковое обследование суставов и внутренних органов: показывает состояние мягких тканей возле сустава, обнаруживает негативные изменения в мышцах, связках, разных компонентах сустава, других органах.
- Компьютерная томография (КТ).
- Магнитно-резонансная томография (МРТ) — наиболее современный и точный метод, даёт возможность тщательно исследовать суставы, состояние других органов и тканей.
Если есть необходимость, лечащий врач-ревматолог может направить больного ревматоидным артритом кистей рук на консультацию к узкопрофильным специалистам: пульмонологу, нефрологу, кардиологу и др.
Главное, усвоить – ревматоидный артрит пальцев рук и кистей требует незамедлительного лечения!
Лечение
К сожалению, хронические заболевания – спутники на всю жизнь. Так и ревматоидный артрит пальцев рук – излечить его полностью не представляется возможным. Поэтому главной целью терапии становится достижение ремиссии.

Врачебная помощь нацелена на облегчение протекания ревматоидного артрита рук, устранение боли, торможение воспалительных процессов, затрагивающих суставы, поддержание ремиссии и улучшение качества жизни пациента.
Обязательным условием успешного результата лечения является нормализация массы тела, отказ от курения, алкоголя, пересмотр рациона – так, белковую пищу необходимо ограничить. Нужно сбалансировать физические нагрузки. Желательно отдыхать час-полтора в обеденное время.
Лечение назначается комплексное, а тактика лечения конкретного пациента зависит от множества факторов, среди которых возраст, степень развития болезни, присутствие осложнений. Стандартный терапевтический комплекс лечения ревматоидного артрита рук содержит фармпрепараты, физиотерапию, лечебную физкультуру, особую диету.
Лекарственное лечение включает:
- НПВС (нестероидные противовоспалительные средства);
- анальгетики;
- хондропротекторные средства (хондроитин плюс глюкозамин) – вещества, направленные на восстановление хряща, принимаются длительно, не менее 3-4 месяцев;
- лекарства, ускоряющие кровообращение;
- препараты, нормализующие обменные процессы в суставах и во всем организме, общеукрепляющие средства: витамины, микроэлементы, иммуностимуляторы;
- антибактериальные препараты (если у ревматоидного артрита рук выявлена бактериальная природа);
- внутривенные инъекции, кортикостероидные блокады (при неэффективности НВПС, в фазе обострения);
- наружные средства на область сустава: мази, гели, компрессы.
Физиотерапевтические методы – электрофорез, ультразвук, кварцевание, иглоукалывание, массаж, магнитотерапия.
Электрофорез – лечение заключается в пропускании тока различной частоты через сустав с предварительно нанесенной на кожу мазью. Помогает улучшить кровоток, доставить препарат в очаг поражения, улучшает кровоснабжение, уменьшает боли, восстанавливает поврежденные ткани.
Ультразвук – уменьшает боль и спазмы, помогает повысить подвижность сустава. В стадию обострения не назначается.
Магнитотерапия – лечение магнитным полем, при ревматоидном артрите рук улучшает кровоснабжение сустава и окружающих тканей, причем лечебные импульсы способны проникать на достаточную глубину – до 12 см, чтобы достать до глубокозалегающих суставов. Лечение ускоряет обмен веществ, помогает полезным элементам и препаратам достигать мест поражения и работать более эффективно. Гасит воспаление. Снимает боль, скованность, спазмы. Замедляет прогрессирование ревматоидного артрита рук. Портативные аппараты для клинических и домашних условий удобны в управлении, некоторые имеют режимы для применения в фазу обострения.
Строго под наблюдением врача можно применять в дополнение к основному лечению ревматоидного артрита пальцев рук проверенные средства из области народной медицины, например: хвойные ванны, натирки из сока черной редьки с медом и водкой, компрессы из картофеля, мать-и-мачехи, лопуха, отвары хвои или лаврового листа.
Главное, лечиться регулярно и добросовестно, не пренебрегая никакими элементами комплекса. Только тогда можно надеяться на благополучный результат.
Лечение артрита кисти руки
Инновационный медицинский центр использует эффективный метод лечения — кинезитерапию. Она основана на целебном воздействии на тело человека специальных упражнений. Это безоперационное и немедикаментозное лечение артрита кисти. Оно помогает не только избавиться от дискомфорта, боли и скованности, но и устраняет саму причину этих симптомов.
Предпосылки развития артрита кисти
Заболевание представляет собой воспалительный процесс, охватывающий мелкие суставы рук, лечением которого занимаются наши опытные кинезитерапевты. Чаще заболевание встречается у женщин.
Важно своевременно начать лечение артрита кисти, поскольку на поздних стадиях поражение приводит к деформации суставов и потере способности к самообслуживанию.
Среди основных причин воспаления выделяют:
- возраст;
- травмы;
- профессиональный фактор;
- наследственность;
- перенесенное инфекционное заболевание;
- аллергию;
- псориаз;
- ревматизм;
- сахарный диабет;
- подагру и т. д.
Симптомы артрита кисти
К сожалению, по поводу лечения заболевания люди обращаются лишь тогда, когда симптоматика мешает привычному образу жизни. Мы призываем вас обращать внимание на первые признаки заболевания и незамедлительно обращаться за помощью к кинезитерапевту.
Об остром воспалительном процессе говорят:
- острая боль;
- припухлость и покраснение в области сустава;
- лихорадочное состояние.
Хроническая форма болезни сопровождается:
- болью при переохлаждении рук;
- скованностью пальцев утром после пробуждения;
- хрустом в суставах при движении;
- узелками, прощупывающимися под кожей пальцев.
Кроме того, для разработки адекватного лечения артрита кисти важно определить степень его развития.
- Симптомы могут отсутствовать. Наличие проблемы можно заподозрить по трудностям с выполнением повседневных дел — расчесыванием, открыванием крана. В сырую погоду могут беспокоить боли.
- Артрит кисти проявляет себя периодической болезненностью, особенно после физического напряжения рук. Многих пациентов это заставляет обратиться за лечением. Также вероятно появление припухлости суставов, локальное повышение температуры.
- Движения пальцев сопровождаются хрустом и щелчками. Внешне заметна деформация суставов. Боль становится интенсивной, особенно по утрам, к ней присоединяются онемение и покалывание в пальцах.
- Суставный хрящ разрушается, кости срастаются. Кисть сильно деформирована. Человек становится инвалидом.



Диагностика и лечение артрита кисти
При появлении подозрительной симптоматики нужно показаться кинезитерапевту. Сегодня традиционное лечение артрита кисти включает в себя прием лекарств, которые заглушают боль, временно снимают отек, но, к сожалению, не возвращают подвижность конечности. Также пациентам прописывают средства для питания и улучшения трофики суставов, витамины, но из-за хронического воспаления эти вещества просто не усваиваются суставными тканями.
На некоторое время облегчение симптоматики может дать физиотерапия. Для лечения артрита кисти также назначают лечебную физкультуру. На запущенных стадиях медицина может предложить больному только операцию (эндопротезирование).
Кинезитерапия для лечения артрита кисти — это принципиально новый подход, который базируется не на купировании симптомов, а на устранении самой причины патологии. Естественное воздействие на суставы и окружающие их ткани обеспечивает комплекс специальных упражнений.
Во время первой консультации в нашем центре кинезитерапевт осматривает и опрашивает пациента, проводит тестирование на многофункциональных тренажерах и миофасциальную топографическую диагностику.
По результатам обследования составляется программа лечения артрита кисти. Она основана на строго дозированном воздействии нагрузок на определенные группы мышц, которые выполняют с безопасной амплитудой. Кинезитерапия способствует улучшению кровоснабжения сустава, нормализует трофику его структур, способствует снятию отека, в результате чего исчезают боль и скованность.
Достоинствами кинезитерапии являются:
- универсальность (подходит пациентам любого возраста и комплекции);
- доступность (если сравнивать с дорогостоящими операциями и лекарствами);
- мягкое и естественное воздействие на суставно-связочный аппарат.
Артрит лучезапястного сустава
- Аллергология-Иммунология
- Аллергический риноконъюнктивит
- Аллергия на пыльцу злаковых трав
- Аллергический васкулит кожи
- Аллергия на домашних животных
- Аллергия на домашнюю пыль и ее компоненты
- Аллергия на насекомых
- Аллергия на пыльцу
- Аллергия на пыльцу деревьев
- Аллергия на пыльцу сорных трав
- Экзема и другие иммунологически опосредованные дерматозы
- Аллергия на ужаление насекомых
- Ангионевротический отек и отек Квинке
- Атопический дерматит
- Иммунодефицитные состояния
- Лекарственная аллергия
- Острая и хроническая крапивница
- Первые признаки аллергии
- Аллергический альвеолит
- Гинекологические заболевания
- Эндометрит матки
- Лейкоплакия шейки матки
- Бартолинит, киста или абсцесс бартолиновой железы
- Внематочная беременность
- Гематометра
- Гидросальпинкс
- Гиперпластические процессы эндометрия (гиперплазия, полипы)
- Дисплазия шейки матки
- Миома матки
- Эрозия и эктропион шейки матки
- Нарушения менструального цикла
- Опухоли яичников (кисты и кистомы)
- Опущение и выпадение матки и влагалища
- Поликистоз яичников
- Полип шейки матки
- Самопроизвольный аборт
- Эндометриоз
- Апоплексия яичника
- Ухо-горло-нос: лор заболевания и их симптомы
- Синуситы
- Хронический ринит
- Фурункул носа
- Фарингит
- Тонзиллит
- Полипозный этмоидит
- Отит
- Острый ринит
- Носовое кровотечение
- Ларингит
- Искривление перегородки носа
- Дыхательная система
- Пневмония
- Бронхит
- Бронхиальная астма
- Аллергический альвеолит
- Сердечно-сосудистая система
- Мерцательная аритмия
- Стенокардия
- Сердечная недостаточность
- Пороки сердца
- Перикардит
- Пароксизмальные состояния. Обмороки
- Осложнения инфаркта миокарда
- Нейроциркуляторная дистония
- Нарушение сердечного ритма
- Инфаркт миокарда
- Артериальная гипертония
- Посттромбофлебитический синдром
- Атеросклероз артерий нижних конечностей
- Варикозное расширение вен нижних конечностей
- Неврология в ЦКБ РАН
- Опоясывающий лишай
- Инсульт
- Рассеянный склероз
- Гидроцефалия головного мозга
- Головная боль напряжения
- Головокружение
- Дегенеративно-дистрофические поражения позвоночника
- Демиелинизирующие заболевания
- Дорсопатия (остеохондроз, радикулит, межпозвоночная грыжа/протрузия, спондилоартроз)
- Ишиалгия: симптомы
- Хроническая ишемия мозга (дисциркуляторная энцефалопатия)
- Контрактура Дюпюитрена: причины и симптомы
- Мигрень
- Остеохондроз позвоночника
- Паническая атака. Паническое расстройство
- Повреждения сухожилий, нервов кисти: последствия
- Постгерпетическая невралгия: симптомы
- Восстановительное лечение после перенесенных инсультов и черепно-мозговых травм
- Синдром хронической усталости
- Энцефаломиелит
- Пищеварительная система
- Цирроз печени
- Хронический панкреатит
- Хронический вирусный гепатит
- Пищевая аллергия
- Гепатит
- Гастрит
- Дивертикулит кишечника
- Дивертикулез кишечника
- Хронический колит
- Урология: болезни и симптомы
- Мочекаменная болезнь
- Камни в почках: причины образования
- Фосфатные камни. Лечение
- Рак почки
- Подагра
- Рак мочевого пузыря
- Пиелонефрит
- Опухоль мочевого пузыря
- Опухоли почек
- Гидронефроз
- Воспалительные заболевания органов малого таза
- Недержание мочи
- Частые мочеиспускания
- Мочекаменная болезнь
- Мужская половая система
- Цистит
- Фимоз
- Уретрит
- Структура уретры
- Рак простаты
- Простатит
- Орхит, эпидидимит
- Бесплодный брак
- Аденома простаты
- Эндокринная система
- Эндокринная офтальмопатия
- Сахарный диабет
- Остеопороз позвоночника
- Заболевания эндокринной системы
- Заболевания щитовидной железы
- Диагностика и лечение заболеваний щитовидной железы
- Хирургические болезни
- Варикозная болезнь вен нижних конечностей
- Заболевания желудка и 12-перстной кишки
- Синдром карпального канала кисти
- Гигрома
- Анальная трещина
- Атерома
- Бедренная грыжа
- Болезни желчного пузыря, постхолецистэктомический синдром
- Геморрой
- Грыжа белой линии живота
- Грыжа передней брюшной стенки
- Диагностика и лечение холецистита
- Заболевания диафрагмы
- Заболевания желчного пузыря и других органов панкреато-дуоденальной зоны
- Мастопатия
- Заболевания пищевода
- Заболевания тонкой и толстой кишки, а также анального канала
- Острый панкреатит
- Паховая грыжа
- Пупочная грыжа
- Экстренные оперативные вмешательства
- Язвенная болезнь желудка или двенадцатиперстной кишки
- Парапроктит
- Перианальные кондиломы (остроконечные кондиломы, кондиломатоз)
- Эпителиальный копчиковый ход (киста копчика, свищ копчика)
- Желчнокаменная болезнь
- Остеохондромы, липомы, гемангиомы, мезенхиомы кисти
- Глазные болезни
- Кератоконус
- Отслойка сетчатки
- Возрастная макулярная дегенерация (ВМД)
- Глаукома
- Пресбиопия
- Катаракта
- Заболевания опорно – двигательного аппарата
- Болезни суставов и сухожилий
- Гигрома
- Кисты костей, идиопатический асептический некроз кости
- Синовит лучезапястного сустава
- Стилоидит лучезапястного сустава
- Артрит лучезапястного сустава
- Тендовагинит лучезапястного сустава
- Артроз и остеоартроз лучезапястного сустава
- Гигрома / Ганглий лучезапястного сустава
- Hallux valgus
- Артроз
- Болезни мышц, синовиальных оболочек и сухожилий
- Пяточная шпора
- Эндопротезирование тазобедренного сустава: ход операции
- Ревматоидный артрит кистей рук
- Связки надколенника
- Сухожилия большой грудной мышцы
- Сухожилия двуглавой мышцы плеча (бицепса)
- Сухожилия трёхглавой мышцы плеча (трицепса)
- Сухожилия четырехглавой мышцы бедра (прямой мышцы бедра)
- Тендинит пяточного (ахиллова) сухожилия (ахиллобурсит)
- Травмы ахиллова (пяточного) сухожилия
- Эндопротезирование коленного сустава: что нужно знать?
- Контрактура лучезапястного сустава
- Травмы
- Повреждения связочного аппарата голеностопного сустава (нестабильность голеностопного сустава)
- Вывихи костей стопы
- Перелом диафизов костей предплечья
- Перелом диафиза плечевой кости
- Перелом головки плечевой кости
- Перелом головки лучевой кости
- Перелом вертлужной впадины
- Множественная травма (политравма)
- Переломы межмыщелкового возвышения большеберцовой кости
- Замедленно консолидирующиеся переломы
- Вывихи плечевой кости в плечевом суставе
- Вывихи костей кисти
- Перелом костей голени
- Вывихи в локтевом суставе
- Вывихи бедренной кости в тазобедренном суставе (в т.ч. вывихи головки эндопротеза, эндопротезирование тазобедренного сустава, перипротезные переломы)
- Вывихи акромиального, грудинного концов ключицы
- Травмы / разрывы связок кисти
- Травмы лучезапястного сустава
- Травмы (переломы) локтевого сустава
- Травмы (переломы) лучевой кости
- Травмы/разрывы сухожилий сгибателей и разгибателей пальцев
- Перелом лучезапястного сустава
- Вывих лучезапястного сустава
- Перелом дистального метаэпифиза лучевой кости (перелом лучевой кости «в типичном месте»)
- Перелом костей плюсны и предплюсны
- Переломы фаланг пальцев
- Перелом костей таза
- Переломы пястных костей
- Чрезвертальный перелом бедренной кости
- Травмы ахиллова (пяточного) сухожилия
- Повреждение сухожилий и нервов кисти
- Повреждения менисков, крестообразных связок
- Перелом вращательной манжеты плеча
- Перелом ребер
- Перелом мыщелков большеберцовой кости
- Перелом лопатки, ключицы
- Перелом / вывих коленного сустава, надколенника
- Перелом лодыжки
- Переломы диафиза бедра
- Переломы грудины
- Переломы костей запястья
- Переломо-вывихи голеностопа
- Перелом шейки плечевой кости
- Перелом шейки бедра
- Перелом пилона
- Перелом мыщелков плечевой кости
- Перелом мыщелков бедренной кости
- Перелом венечного отростка локтевой кости
- Растяжение / разрыв связок лучезапястного сустава
- Последствия травм
- Удаление пластинки после сращения перелома
- Удаление металлоконструкции
- Восстановительное лечение после травм и операций на опорно-двигательном аппарате
- Ложные суставы
- Болезни суставов и сухожилий
- Методики лечений заболеваний
- Гистероскопия матки: подготовка, осложнения
- Заболевания позвоночника
- Межпозвоночная грыжа
- Операция при межпозвоночной грыже
- Массаж при грыже позвоночника
- Плавание при грыже позвоночника
- Занятия спортом при грыже позвоночника
- Упражнения при грыже позвоночника
- Грыжа позвоночника в поясничном отделе
- Грыжа позвоночника в грудном отделе
- Реабилитация после операции по удалению грыжи межпозвонкового диска
- Стеноз позвоночного канала
- Поясничный стеноз
- Стеноз шейного отдела позвоночника
- Дегенеративный стеноз
- Относительный стеноз
- Абсолютный стеноз
- Протрузия межпозвоночного диска
- Деформация позвоночника
- Болезнь Бехтерева (анкилозирующий спондилит)
- Восстановление после травм опорно-двигательного аппарата
- Остеохондроз, остеоартроз
- Грыжа шейного отдела
- Лордоз позвоночника
- Кифоз грудного отдела позвоночника (искривление)
- Сколиоз позвоночника
- Межпозвоночная грыжа
- Урология ЦКБ РАН
- Лазерная вапоризация аденомы простаты
- Контактная (эндоскопическая) лазерная литотрипсия камня мочеточника
- Дистанционная литотрипсия – безопасный метод дробления камней почек
- Стоматологические заболевания
- Периодонтит зуба
- Стоматит слизистой оболочки полости рта
- Пульпит зуба
- Гингивит десен
- Болезни вен
- Флебиты
- Тромбофлебит вен нижних конечностей
- Тромбозы
- Трофические язвы
- Лимфоотеки
- Дерматология









- м. Ясенево, Литовский бульвар, д 1А
- м. Ленинский проспект,
ул. Фотиевой, д 10
- м. Ленинский проспект,
ул. Фотиевой, д 10, стр 1
- ckb@ckbran.ru
Наши специалисты свяжутся с вами в ближайшее время



Артрит лучезапястного сустава характеризуется воспалением мягких тканей, окружающих сустав, и развивается в результате чрезмерной нагрузки, травмы или инфицирования. Специалисты ЦКБ РАН напоминают, что своевременное обращение с проблемой в медицинское учреждение – гарантия полного восстановления функциональности сустава и предотвращение развития хронической формы патологии.
Симптомы
Если у пациента развивается артрит в области лучезапястного сустава, могут наблюдаться следующие признаки (поодиночке или в совокупности):
- Покраснение участка кожи над суставом;
- Местное повышение температуры;
- Боль и ограниченность подвижность сустава;
Виды артрита
В зависимости от этиологии выделяют следующие виды заболевания правого и левого лучезапястного сустава:
- инфекционный артрит – является одним из проявлений таких серьезных заболеваний, как бруцеллез, сифилис, туберкулез, гонорея и других;
- неспецифический гнойный артрит – развивается в ситуациях, когда мягкие ткани, окружающие сустав, поражаются бактериями, принесенными кровью из других очагов воспаления, например, из кариозных очагах, фурункулезе, остеомиелите;
- подагрический артрит – одно из следствий нарушенного обмена веществ;
- ревматоидный артрит лучезапястного сустава является следствием аутоиммунных нарушений;
- реактивный артрит – вариант аллергической реакции, например, на вакцинацию;
- так называемый артрозо-артрит, сочетающий в себе признаки обоих заболеваний.
К какому врачу обратиться?
В зависимости от причин, вызвавших заболевание, конкретным случаем артрита будет заниматься опытный специалист ЦКБ РАН – ревматолог, хирург, ортопед, травматолог.
Диагностика
Для получения точной клинической картины, пациенту с подозрением на артрит лучезапястного сустава назначаются следующие виды диагностических процедур:
- лабораторный комплекс – анализы мочи и крови;
- если имеет место гнойный процесс, может быть проведен забор образца синовиальной жидкости для определения бактериального штамма;
- ультразвуковое обследование запястья и кисти;
- прицельный рентгенографический снимок пораженной области;
- КТ или МРТ.
Если в ходе проведенного обследования остаются сомнения в точности диагноза, пациент может быть направлен на дополнительную консультацию к узким специалистам ЦКБ РАН.
Причины возникновения
Артрит лучезапястного сустава может иметь различную этиологию. Чаще всего причиной развития воспаления в суставе становится чрезмерная нагрузка на него. Также артрит может развиться:
- На фоне аутоиммунного заболевания.
- В результате проблем с обменными процессами в организме.
- Из-за поражения суставаинфекцией, перенесенной из другого органа.
- Как осложнение подагры
- В результате удара или другой травмы лучезапястного сустава.
Лечение
На первой и второй стадиях заболевания, пациенту назначаются противовоспалительные препараты, физиотерапия, обезболивающие средства. Также показана максимальная иммобилизация запястья. Если диагностируется третья степень артрита, эффективным будет лишь хирургическое лечение.
Ортопед назначает лечение, ориентируясь на стадию и причину артрита. Так, например, если заболевание представлено острой гной формой, может быть назначена артротомия. Эта процедура, предполагающая установку дренажа для оттока гноя. На основании бактериологического анализа врач травматолог выявляет возбудителей воспалительного процесса, чтобы подобрать наиболее эффективный антибиотик. Если же у пациента обострился хронический артрит, помимо обездвиживания ревматологи используют физиотерапевтические техники. Хорошо помогает профессиональный массаж, облегчает состояние ЛФК, ультразвук и другие аппаратные методики. Также пациенты, страдающие от хронической формы артрита лучезапястного сустава должны постоянно помнить о разумности нагрузок на больную руку. Рекомендуется придерживаться диеты и включить в свой образ жизни специальные лечебные упражнения.
Записаться на консультацию специалиста
Артрит сустава – заболевание, которое доставляет сильную боль, ограничивает подвижность и лишает человека возможности вести нормальный образ жизни. Не стоит запускать патологию, так как в хронической форме она сложнее поддается лечению. Заметив, опухлость, покраснение или малейший дискомфорт, записывайтесь на прием к травматологу или ревматологу ЦЕБ РАН. Если же у вас уже диагностирован хронический артрит лучезапястного сустава, мы поможем избавиться от заболевания, разработав индивидуальную комплексную программу. Звоните или используйте онлайн форму, что назначить прием доктора на удобное для вас время.
Восстановление
В процессе восстановления после артрита лучезапястного сустава пациенту может быть назначена специальная гимнастика (ЛФК), а также процедуры физиотерапевтического комплекса: УВЧ, массаж, парафинотерапия и т.д. Также необходимо обратить внимание на рацион питания – рекомендуется включать в меню блюда с витамином Е и коллагеном (холодец, заливное, бульон).
Тендинит

Тендинит — заболевание, проявляющееся как воспалительный процесс в области сухожилий. Патология может протекать в острой или хронической формах. Во втором случае в пораженном сухожилии развиваются дегенеративные процессы. В большинстве случаев очаг воспаления локализуется в тканях, примыкающих к кости. Симптомы тендинита неспецифичны: пациент страдает от болей при совершении движений конечностями и местного повышения температуры. Возможно образование слабовыраженного отека и зоны умеренной гиперемии. Лечение патологии на начальных стадиях предполагает применение консервативных методик. Запущенный воспалительный процесс может потребовать проведения оперативного вмешательства.
Общие сведения
Тендинит развивается у пациентов всех возрастов. В группу риска входят профессиональные спортсмены и лица, занимающиеся монотонным физическим трудом. Очаг воспаления формируется из-за чрезмерных нагрузок, которым подвергаются сухожилия человека. Микротравмы тканей становятся причиной возникновения болей и повышения местной температуры.
Наиболее часто патология затрагивает сухожилия, расположенные рядом с локтевыми, коленными и тазобедренными суставами. Реже воспаление развивается в области голеностопных и лучезапястных суставов. Возрастные изменения в суставных тканях приводят к ослаблению связок — вероятность развития воспаления возрастает. Пациенты старше 60 лет могут страдать от отложения солей кальция, приводящих к появлению кальцифицирующей формы заболевания.
Причины развития патологии
Симптомы тендинита, выявленные ортопедом при осмотре пациента, могут указать на причины развития воспаления в сухожилии. Часто микротравмы тканей становятся следствием высокого уровня двигательной активности человека. Патология распространена среди профессиональных теннисистов, гольфистов, метателей копья и лыжников. Монотонные движения, характерные для садовников, плотников или маляров, нередко становятся причиной воспаления сухожилий.
Четверть клинически диагностируемых случаев тендинита развивается под действием иных факторов: ревматических патологий или заболеваний щитовидной железы. Воспаление сухожилий может стать следствием гонореи, интоксикации организма или аномалий костного скелета (разная длина конечностей и т. д.).
Патогенез
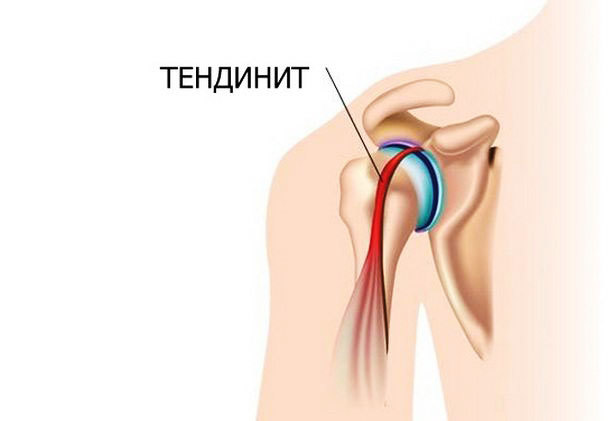 Сухожилия формируются в виде плотных неэластичных тяжей, состоящих из пучков коллагеновых волокон. Благодаря им мышечные ткани соединяются с костями. Сухожилия обеспечивают передачу движений от мышц к скелету и поддерживают стабильную работу суставов. Интенсивные и однообразные движения мешают процессу естественного восстановления коллагеновых волокон — появляются первые признаки тендинита.
Сухожилия формируются в виде плотных неэластичных тяжей, состоящих из пучков коллагеновых волокон. Благодаря им мышечные ткани соединяются с костями. Сухожилия обеспечивают передачу движений от мышц к скелету и поддерживают стабильную работу суставов. Интенсивные и однообразные движения мешают процессу естественного восстановления коллагеновых волокон — появляются первые признаки тендинита.
Структуры сухожилия отекают, отдельные нити коллагена начинают расщепляться. При сохранении высокой нагрузки в тканях образуются очаги жирового перерождения, некроза и отложения солей кальция. Отвердевшие кальцификаты приводят к повторному травмированию ранее поврежденного участка. Воспалительный процесс постепенно распространяется на все сухожилие.
Виды патологии
Тендинит может затрагивать сухожилия любого размера — воспалительные процессы развиваются в тканях пальца, кисти, стопы, локтя или колена. Классификация патологии, используемая ортопедами, учитывает локализацию очага патологии. Врачи выделяют следующие формы заболевания:
- латеральную,
- медиальную,
- воспаление сухожилия надколенника,
- воспаление сухожилия плечевого сустава.
Латеральный тип патологии развивается в сухожилиях, примыкающих к мышам запястья (короткому и длинному разгибателям, плечелучевой мышце и т. д.). Пациент сталкивается с болью, распространяющейся по наружной поверхности локтевого сустава. Со временем у спортсменов-профессионалов и любителей развивается слабость кисти. Человек начинает испытывать сложности при совершении элементарных действий: выкручивании белья, поднятии чашки с напитком, рукопожатии.
 Медиальная форма заболевания затрагивает сухожилия, примыкающие к мышцам-сгибателям предплечья, локтя и ладони. Патология диагностируется в 7–10 раз реже латерального тендинита и развивается у лиц, регулярно выполняющих вращательные движения рук. В группу риска входят гольфисты, швеи, профессиональные протоколисты, гимнасты, теннисисты и бейсболисты. Основной симптом заболевания — острая боль, локализованная на внутренней стороне локтевого сустава.
Медиальная форма заболевания затрагивает сухожилия, примыкающие к мышцам-сгибателям предплечья, локтя и ладони. Патология диагностируется в 7–10 раз реже латерального тендинита и развивается у лиц, регулярно выполняющих вращательные движения рук. В группу риска входят гольфисты, швеи, профессиональные протоколисты, гимнасты, теннисисты и бейсболисты. Основной симптом заболевания — острая боль, локализованная на внутренней стороне локтевого сустава.
Воспаление сухожилия связки надколенника диагностируется у лиц, часто выполняющих прыжки. Причиной микротравмы становятся кратковременные интенсивные нагрузки на четырехглавую мышцу. На начальных стадиях развития патологии болевой синдром возникает после завершения пациентом физической активности. Позднее боль появляется во время выполнения упражнения или в состоянии покоя.
Воспаление сухожилий плечевого сустава затрагивает ткани, примыкающие к мышцам вращательной манжеты плеча. Боли возникают при любых действиях, требующих подвижности руки. Острые приступы могут развиваться в ночные часы. Увеличение размеров очага воспаления приводит к формированию выраженного отека.
Симптоматика
Симптомы заболевания проявляются постепенно. На ранних этапах пациент сталкивается с болями в момент максимальных физических нагрузок. В остальное время травмированное сухожилие не причиняет ребенку или взрослому дискомфорта. С течением времени болевой синдром становится более интенсивным: неприятные ощущения возникают при минимальной двигательной активности. При отсутствии лечения пациент может столкнуться с невозможностью выполнения повседневных дел: мытья посуды, надевания одежды, застегивания пуговиц, завязывания шнурков.
Кожа рядом с очагом воспаления краснеет, формируется отек. Возможно повышение местной температуры. Пальпация сухожилия усиливает болезненные ощущения. При резких движениях травмированной конечностью пациент может услышать хруст или треск.
Диагностика
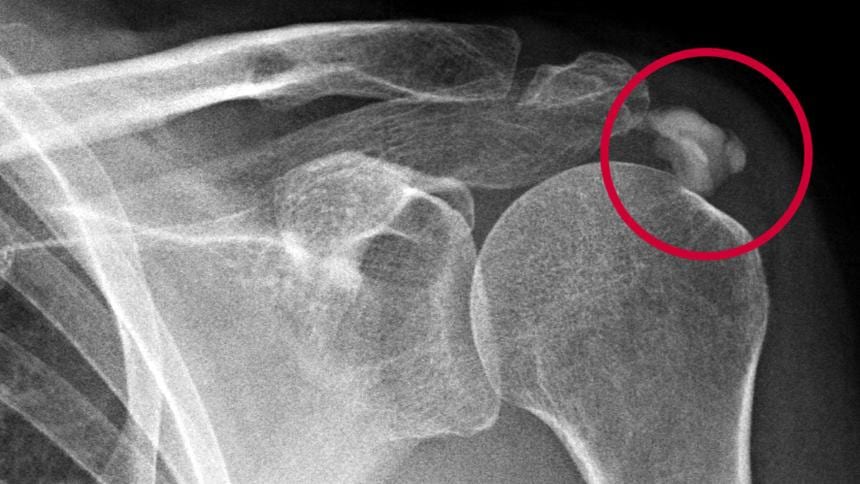 Диагностика тендинита выполняется ортопедом. Врач осматривает пациента и собирает данные для анамнеза. Подтверждение первичного диагноза выполняется посредством рентгенографии, ультразвукового исследования и магнитно-резонансной томографии травмированного сухожилия.
Диагностика тендинита выполняется ортопедом. Врач осматривает пациента и собирает данные для анамнеза. Подтверждение первичного диагноза выполняется посредством рентгенографии, ультразвукового исследования и магнитно-резонансной томографии травмированного сухожилия.
Рентген позволяет выявить очаги кальцификации, сформировавшиеся в коллагеновых волокнах. Визуализация сухожилий во время УЗИ демонстрирует утолщение тканей и снижение их эхогенности. МРТ используется для определения локализации очага воспаления и его размеров.
Лечение
 Тактика лечения тендинита определяется ортопедом с учетом данных, полученных во время диагностических процедур. При выраженном болевом синдроме пациенту показана кратковременная иммобилизация конечности. Медикаментозная терапия включает противовоспалительные препараты. Отечность тканей устраняется посредством фонофореза и электрофореза.
Тактика лечения тендинита определяется ортопедом с учетом данных, полученных во время диагностических процедур. При выраженном болевом синдроме пациенту показана кратковременная иммобилизация конечности. Медикаментозная терапия включает противовоспалительные препараты. Отечность тканей устраняется посредством фонофореза и электрофореза.
Купирование болевого синдрома позволит пациенту приступить к лечебной гимнастике. В случае сохранения острых болей ребенок или взрослый получает глюкокортикостероидные препараты в виде инъекций. Неэффективность консервативной терапии становится показанием к проведению хирургического вмешательства.
В ходе операции хирурги могут выполнить полное или частичное отсечение сухожилий от мышц с целью последующего удлинения. Период послеоперационной реабилитации может продолжаться несколько месяцев.
Прогноз и профилактика
Своевременное начало лечения воспалительных процессов в сухожилиях позволяет врачам формировать благоприятный прогноз для большинства пациентов. При запущенном течении патологии вероятных систематические рецидивы и тяжелые травмы конечностей. Хирургическое лечение позволяет добиться полного восстановления подвижности конечностей в 85–90% случаев.
Профилактика тендинитов основана на исключении чрезмерных нагрузок на сухожилия. Спортсменам-любителям и профессионалам следует проводить полноценную разминку перед началом тренировок или соревнований.
Диагностика и лечение тендинита в Москве
АО «Медицина» (клиника академика Ройтберга) обладает всем необходимым оборудованием для диагностики и лечения воспалительных процессов в тканях сухожилий. Прием пациентов осуществляется в современном диагностическом комплексе, построенном с учетом последних достижений медицины.
Вопросы и ответы
Какой врач лечит тендинит?
Лечение патологии осуществляется ортопедом. При осложненном течении заболевания пациенту могут потребоваться консультации других врачей — хирурга или физиотерапевта.
Возможно ли консервативное лечение воспаления сухожилий?
Хирургическое вмешательство — крайняя мера, применяемая врачами при низкой эффективности медикаментозной терапии. Консервативное лечение позволяет восстановить подвижность суставов при выявлении воспалительного процесса в сухожилии на ранней стадии.
Что делать при первых признаках тендинита?
Пациенту необходимо обратиться к ортопеду. Врач осмотрит поврежденное сухожилие и назначит курс лечения. До визита в клинику ребенку или взрослому необходимо минимизировать нагрузку на поврежденные ткани. Для снятия острой боли можно использовать нестероидные противовоспалительные препараты (ибупрофен и аналоги).
Ортопедия и травматология
Детский ортопедический институт Г.И. Турнера
Остеосинтез академика Г.А. Илизарова
Стенозирующий тендовагинит сгибателей пальцев кисти, стенозирующий лигаментит первого (большого) пальца кисти, щелкающий палец, защелкивающийся палец, пружинящий палец, болезнь Нотта, A. Notta).
Термин “стенозирующий лигаментит” от латинских слов:
Stenosis — стеноз, сужение; Ligamentum — связка; -it — окончание, означающее воспаление)
В 1850 году французский врач Альфонс Нотта (Alphonse Notta) в своем докладе представил 4х взрослых людей с ущемлением сухожилий кисти в фиброзных каналах.
Эпидемиология.
Стенозирующий лигаментит – полиэтилогичное заболевание сухожильно связочного аппарата кисти. Характеризуется оно ущемлением сухожилий сгибателей или разгибателей пальцев в просвете фиброзных каналов. Встречается у людей разных возрастных групп (чаще у женщин), всех пальцев кисти (в области кольцевидных связок чаще 1-го, реже 3 и 4-ых, крайне редко 2 и 5-х пальцах) на разных уровнях.
У взрослых обычно связано с профессиональной деятельностью, использующей преимущественно ручной труд или страдающими системными заболеваниями. Наиболее распространен острый или хронический тендосиновит отводящей мышцы первого пальца и сухожилия короткого разгибателя первого пальца (болезнь де Кюрвена (de Quervain)). Констатируют заболевание тестом Мукарда (test Muckard — возникновение боли в шиловидном отростке лучевой кости при отведении кисти в локтевую сторону с выпрямленными пальцами и приведенным первым пальцем и тестом Финкельштейна (test Finkelstein — боль и крепитация над шиловидным отростком лучевой кости при отведении кисти в локтевую сторону с зажатым первым пальцем длинными пальцами. Для дифференциальной диагностики с остеоартрозом первого запястно-пястного сустава необходима рентгенография. Безусловно, стенозы сухожилий возможны и в других областях.
У детей стенозирующий лигаментит родители замечают в возрасте 1-3 лет . Наиболее часто поражается сухожильно-связочный аппарат именно первого (большого) пальца, хотя ущемление сухожилий сгибателей возможно и у трехфаланговых пальцев (2-3-4-5 -ых).
Анатомия. У основания первого пальца кисти проекции первого пястно-фалангового сустава ладонная фасция утолщается, образуя кольцевидную связку (pars cruciformis vaginae fibrosae). Назначение этой кольцевидной связки задавать направление скольжения сухожилия длинного сгибателя первого пальца.
Патологическая анатомия.
Объясняют возникновение у детей стенозирующего лигаментита более быстрым ростом диаметра сухожилия сгибателя пальца по отношению к просвету кольцевидной связки. В результате возникнет своеобразный конфликт между сухожилием и связкой, характеризующийся неспецифическим хроническим воспалением с последующими дегенеративными изменениями сухожильно-связочного аппарата этой области.
Родители ребенка замечают затрудненное разгибание первого пальца, сопровождающимся своеобразным «щелчком» в момент проскальзывания утолщения сухожилия длинного сгибателя через просвет кольцевидной связки или невозможность разогнуть первый палец полностью. Также особенно внимательные родители могут заметить непосредственно у основания первого пальца утолщение, размером с горошину, характерное для стенозирующего лигаментита первого пальца.
При отсутствии лечения развивается сгибательная контрактура (стойкое вынужденное положение сгибания в межфаланговом суставе) первого пальца. При установке диагноза лечение необходимо выполнить в течении нескольких недель или месяцев.


Лечение проводят консервативное или сразу оперативное.
Консервативное лечение подразумевает в основном введение гидрокортизона в области патологического процесса (электро- или фонофорез) или непосредственно в синовиальный канал (инъекции). При консервативном лечении высока вероятность отсутствия выздоровления, получение временного незначительного улучшения функции первого пальца или рецидива стенозирующего лигаментита.
Оперативное лечение высокоэффективно и крайне редко приводит к рецидивам.
Оперативный доступ выполняют по ладонной поперечной складке. Идентифицируют ладонные сосудисто-нервные пучки и измененную кольцевидную связку дистальнее утолщения сухожилия длинного сгибателя первого пальца. Связку или рассекают или иссекают ее центральную часть на треть диаметра. После чего сухожилие длинного сгибателя получает возможность свободного скольжения в своем канале. Зачастую требуется иссечение веретенообразного утолщения сухожилия длинного сгибателя первого пальца. При наличии шовного материала возможно наложение швов на кожу синтетической нитью 5�.

Измененная кольцевидная связка в проекции пястно-фалангового сустава 1-го пальца.

Рассечение измененной кольцевидной связки первого пальца.

Иссечение измененной кольцевидной связки первого пальца.

Утолщение сухожилия длинного сгибателя 1-го пальца проксимальнее проекции кольцевидной связки.

Иссечение утолщения сухожилия длинного сгибателя 1-го пальца.

Иссечение утолщения сухожилия длинного сгибателя 1-го пальца.

Вид кисти к моменту окончания операции.

Демонстрация моментального эффекта операции устранения сгибательной контрактуры 1-го пальца при стенозирующем лигаментите у ребенка 2 лет.
Сравнение функции сгибания первого пальца кисти до и после операции устранения стенозирующего лигаментита у ребенка.
Иммобилизация двумя деликатными шинами из турбокаста в крайних положениях сгибания и разгибания первого пальца со сменой один раз в 12 часов в течение недели.


Швы удаляют на 14 сутки.
После оперативного лечения с физиотерапевтическим лечением и лечебной физкультурой дети с легкостью разрабатывают полную амплитуду движений первого пальца.
Отдаленный результат видео через два месяца после оперативного лечения.
Через несколько месяцев использование современного шовного материала делает послеоперационный шов практически незаметным.
Материалы о стенозирующем лигаментите первого пальца у детей подготовлены д.м.н. Орешковым А.Б.
Стенозирующий лигаментит
Стенозирующий лигаментит (болезь Нотта) или щелкающий палец у детей.
Что такое стенозирующий лигаментит?
Это заболевание при котором на сухожилии, сгибающем палец, образуется утолщение, которое не может пройти под одной из связок и ограничивая экскурсию сухожилия препятствует разгибанию пальца. Точная причина развития болезни Нотта у детей не известна.
Как часто стенозирующий лигаментит встречается у детей?
Около 3 случаев на каждую 1 000 новорожденных. Более чем в 90% случаев у детей лигаментит – это заболевание большого пальца. По данным разных авторов, в 30 – 60% заболевание поражает обе руки.
Какие симптомы стенозирующего лигаментита у детей?
Выделяют 4 степени тяжести стенозирующего лигаментита, которые могут переходить из одной в другую.
- При первой степени на ладонной поверхности у основания большого пальца у ребенка можно нащупать плотный «шарик», который при сгибании и разгибании пальца перемещается под кожей вперед – назад. Больше никаких проявлений в этой стадии нет.
- При второй степени появляется еще один симптом, который дал второе имя стенозирующему лигаментиту – «щелкающий палец». Хотя название на английском языке – «trigger finger (thumb)» более точно характеризует механизм возникновения этого симптома. Как клавиша или рычаг выключателя – «триггера» – палец перескакивает из положения сгибания в положение разгибания, не задерживаясь между ними. Иногда при этом слышен характерный щелчок.
- Третья и четвертая степень: Наиболее часто ребенок попадает на прием к кистевому хирургу или ортопеду после того, как родители замечают, что большой палец на руке ребенка не разгибается. Внешне палец выглядит согнутым в суставе, который расположен рядом с ногтем. Отличаются третья и четвертая степени лигаментита тем, что при третьей ребенок сам не может активно разогнуть палец, но это может сделать один из родителей своей рукой, при этом ощущается тот самый «щелчок». При четвертой степени заболевания согнутый палец на руке ребенка не разгибается ни активно, ни пассивно.
Диагностика лигаментита:
В большинстве случаев диагностика стенозирующего лигаментита не представляет сложности для грамотного специалиста и не требует специальных инструментальных методов. Рентгенологическое исследование при стенозирующем лигаментите бессмысленно, поскольку все изменения находятся в пределах мягких тканей и не видны на рентгене. В случаях сомнения возможно использование ультразвукового исследования. На УЗИ при лигаментите возможно увидеть веретеновидное утолщение сухожилия сгибателя первого пальца.
Лечение лигаментита:
В интернете можно найти много информации о консервативном (неоперативном) лечении стенозирующего лигаментита. Использование инъекций в противовоспалительными препаратами, иммобилизирующих повязок действительно может дать эффект, но преимущественно у взрослых пациентов, причина лигаментита у которых другая. По результатам проведенных исследований, консервативное лечение у детей мало эффективно и дает в большинстве случаев временный эффект.
Способы оперативного лечения, которые применяются в различных клиниках в настоящее время можно разделить на 3 группы:
- 1. «Закрытые» вмешательства на кольцевидной связке, которые заключатся в рассечении кольцевидной связки без ее визуализации, через точечный прокол кожи иглой или специальным лезвием.
- 2. Открытые вмешательства на кольцевидной связке подразумевают ту же процедуру, только выполненную через разрез длиной от 5 до 10 мм. Визуализируется кольцевидная связка и вполняется ее полное пересечение, после чего рана зашивается.
- 3. Применяемая нами методика воздействует на оба компонента, приводящих к лигаментиту – на кольцевидную связку и на утолщение на сухожилии. Мы иссекаем фрагмент кольцевидной связки, что препятствует ее восстановлению в том виде, в котором на была до операции и делаем вмешательство на сухожилии, в том месте, где находится веретенообразное утолщение, таким образом, чтоб диаметр сухожилия на всем протяжении стал одинаковым.
Рецидив при лигаментите возможен при любом методе лечения, у любого хирурга и у любого пациента. Однако чем более осознанно выбрана методика операции, чем лучше визуализирована операционная зона и чем тщательней выполнена операция, тем меньше риск рецидива.
Вопрос косметики при выборе метода операции весьма спорный, поскольку при «открытых» методиках разрез проводится по складке, длина его не превышает 8-10 мм, а его следы уже через год после операции в большинстве случаев вообще не различимы.
Сколько времени занимает лечение?
Сама операция длится обычно не долго – вместе со временем ввода и вывода из наркоза не превышая 40 минут. После операции на две недели накладывается специальная повязка. В течение этих двух недель нужно будет выполнить 3-4 перевязки. Швы снимаются на 14 сутки от операции вместе с повязкой. Обычно через несколько дней после этого и ребенок и родители забывают о том, что еще две – три недели назад пальчик на руке щелкал или не разгибался.
Стенозирующий лигаментит у детей – оперировать или нет?
И напоследок самый главный вопрос – делать ли операцию ребенку с щелкающим пальцем или нет? Вне сомнения, что бывают случаи, когда все проявления лигаментита у ребенка проходят сами по себе. По данным некоторых исследований можно даже вывести закономерность – чем в более младшем возрасте заметили патологию и чем меньше ее степень, тем больше шансов на самоизлечение. Логически и то, что если ребенок старше годика и большой палец не разгибается ни активно, ни пассивно, нет особого смысла ожидать, что симптомы пройдут самопроизвольно. Узнать, что лучше делать именно в вашей ситуации, оперировать или подождать, а также получить ответы на другие интересующие вас вопросы вы сможете на консультации у врача, специализирующегося на хирургии кисти у детей.
Формы и симптоматика у разных групп возрастов стенозирующего лигаментита большого пальца, методы лечения

Стенозирующий лигаментит и его особенности
Стенозирующий лигаментит – это заболевание сухожилий , которые отвечают за сгибание пальцев . В н ачальной стадии болезни возможно полное разгибание пальцев , но происходит оно со щелкающим звуком. Чем дальше развивается болезнь, тем сложнее становится полностью разогнуть пальцы . Стенозирующий лигаментит пальцев приводит к блокировке суставов в пальцах рук, когда они находятся в полусогнутом или полностью согнутом положении . Чаще всего стенозирующий лигаментит проявляется у детей до трех лет и у представительниц прекрасного пола в период менопаузы .
Стенозирующий лигаментит пальцев бывает двух видов :
- Болезнь Нотта – т . н . « синдром щелкающих пальцев », который возникает из — за увеличения кольцевой пальцевой связки, вследствие чего палец не может нормально функционировать .
- Болезнь д е Кервена – т . н . « тендовагинит д е Кервена » или « материнское запястье »: поражение связок большого пальца из — за чрезмерной нагрузки на него или гормонального сбоя . Болезнь проявляется сильной болью в области большого пальца , тянущей судорогой , скрипящими звуками при движении из — за натяжения сухожилия, поврежденного болезнью .
Причины возникновения заболевания
К сожалению, причины возникновения болезни в медицине изучены мало . Обычно стенозирующий лигаментит кисти возникает :
 после травм и микротравм ;
после травм и микротравм ;
 вследствие воспаления суставов;
вследствие воспаления суставов;
 из — за наследственного фактора;
из — за наследственного фактора;
 из-за чрезмерной регулярной нагрузки на кисти рук ( ручной труд , профессиональный спорт и т . п .);
из-за чрезмерной регулярной нагрузки на кисти рук ( ручной труд , профессиональный спорт и т . п .);
 из — за гормональных сбоев и сахарного диабета.
из — за гормональных сбоев и сахарного диабета.
Стенозирующий лигаментит пальцев чаще всего поражает музыкантов , спортсменов ( теннисистов , культуристов , хоккеистов и др .), швей , маляров — штукатуров и других , чья работа связана с постоянной однотипной нагрузкой на кисти рук .
Каковы симптомы заболевания ?
Стенозирующий лигаментит можно распознать по следующим симптомам:
- трудность в сгибании — разгибании пальцев;
- щелкающие звуки при их движении ;
- отекание суставов пальцев.
При несвоевременно предоставленной врачебной помощи больной может полностью утратить способность двигать пальцами .
Стенозирующий лигаментит пальцев протекает в три этапа :
- На первом этапе появляются болевые ощущения , иногда начинает щелкать сустав .
- На втором этапе пальцы сгибаются и разгибаются с усилием , боль появляется чаще и становится интенсивнее , проявляется даже при нажимании на ладонь.
- На третьем этапе больной палец уже не может сгибаться — разгибаться , кисти рук становятся малофункциональны ми.
Диагностические процедуры при заболевании
Прежде всего , после обращения пациента за врачебной помощью , врач проводит визуальный осмотр пораженных конечностей и физические тесты на выявление вида и определение этапа болезни. К примеру , при подозрении на заболевание д е Кервена существует простой физический тест для его выявления, который заключается в том, что врач просит больного сжать ладонь в кулак и отклоняет сжатый кулак в сторону локтя или сгибает большой палец , оттягивая его в локтевую сторону . Наличие боли при таких манипуляциях будет говорить о том , что суставы поражены болезнью .
Если необходимо , то врач назначает дополнительное исследование :
 ультразвуковое исследование;
ультразвуковое исследование;
 магнитно — резонансную томографию;
магнитно — резонансную томографию;
 рентген.
рентген.
Стенозирующий лигаментит у детей
В возрасте до трех лет стенозирующий лигаментит кисти обычно появляется на больших пальцах рук . Родители должны вовремя обратиться к лечащему врачу для диагностики заболевания и назначения соответствующего лечения . Детская д иагностика проводится с помощью внешнего осмотра кистей и их пальпации . Детский стенозирующий лигаментит, лечение которого обычно сводится к комплексу консервативных методик и оперативного вмешательства, легче всего исцеляется при своевременном обращении к врачу, когда болезнь находится на начальной стадии.
Лечение болезни
У взрослых при диагнозе «стенозирующий лигаментит» лечение на начальной стадии также, как у детей, проходит легко . Лечение консервативным способом проводится амбулаторно, но под наблюдением лечащего врача . Оно з аключается в физиотерапии , гимнастике для рук , компрессах , массажах и других процедурах . В основном назначается фото- и электрофорез , а также компрессы озокерита, втирание мазей и гелей . В последнее время популярно стало назначение уколов гидрокортизона в область проблемного сустава и накладывания специальной фиксирующей повязки на ночь . Массаж и самомассаж разрешаются только по показанию врача !
На больную конечность в период лечения и восстановления физические нагрузки категорически запрещаются , а гимнастические разрабатывающие сустав упражнения делаются только по назначению лечащего врача .
Если консервативное лечение не приносит улучшения , назначают оперативное вмешательство . Операция помогает избавиться от болей в суставе , полностью убирает защемление , позволяет быстро и в полной мере восстановить пораженную болезнью кисть руки .
Операция проводится стационарно в больнице . Перед этим сдаются все необходимые анализы и пробы на аллергические реакции на медикаменты, особенно анестезию . Если взрослому больному показана на стенозирующий лигаментит операция, она обычно проводится под местной анестезией , детям хирургическое вмешательство требует общего наркоза . Операция заключается в том , что хирург удаляет отрезок связки , которая мешает суставу полноценно двигаться .
После операции, которая считается несложной, пациент находится в условиях стационара около четырех дней, а операционные швы снимаются примерно через неделю — полторы. Для скорейшего выздоровления врач может назначить физиотерапевтические процедуры . Самым популярным хирургическим методом лечения стенозирующего лигаменита является метод Шастина . С этим методом не нужен разрез , а только прокол кожи с рассеканием связки специальным одноразовым инструментом .
Отметим, что когда при диагнозе « стенозирующий лигаментит» операция проводится по методу Шастина, то по времени она длится всего до десяти минут, и делают ее в амбулаторных условиях. После такой операции больной исцеляется сразу и может двигать прооперированным суставом уже после окончания операции . Единственное, что он может чувствовать, так это н ебольшую тянущую боль в прооперированном суставе , которая довольно быстро проходит . При болях разрешается принять обезболивающее средство : взрослому , к примеру, «Н имесил» , детям – «П арацетамол» или « Нурофен» . После такого оперативного вмешательства пациент показывается лечащему врачу раз в три дня в течение двух недель. П ри необходимости врач назначает комплексное консервативное лечение для быстрого восстановления конечности . Какие-нибудь о сложнения после операции маловероятны .
Однако лучше всего не допускать ситуации, когда вам уже поставят диагноз « стенозирующий лигаментит кисти ». Проще регулярно заниматься профилактикой болезни и не допускать ее развития. Самой простой профилактической мерой я вляется регулярный отдых во время работы и занятий спортом с целью обеспечения кистям рук покоя. В случае, если вы не занимаетесь спортом , то, наоборот, стоит периодически давать им легкую нагрузку , делать самомассаж и т.п. И главное не упустить момент появления первых симптомов болезни, поскольку, как мы уже говорили, стенозирующий лигаментит начальной стадии легко вылечивается .


