Сходства и отличия радикулита от остеохондроза: проявления, лечение, прогноз
Остеохондроз и радикулит — патологии опорно-двигательного аппарата с выраженными клиническими проявлениями. Их ведущими симптомами становятся острые, пронизывающие боли, локализованные в различных отделах позвоночника. При отсутствии врачебного вмешательства интенсивность болезненных ощущений нарастает, они иррадиируют в расположенные поблизости области тела. Пациенты жалуются врачам на скованность, тугоподвижность позвоночника, невозможность выполнять свои профессиональные обязанности, домашнюю работу.
При диагностировании этих болезней используются одинаковые инструментальные методы — рентгенография, МРТ, КТ. Незначительно отличаются применяемые в терапии препараты. Для устранения болей назначаются нестероидные противовоспалительные средства (НПВС), анальгетики, миорелаксанты, мази с согревающим действием. Улучшить самочувствие пациентов помогают физиотерапевтические процедуры, массаж, ЛФК.
Сходства, отличия патогенеза
Важно знать! Врачи в шоке: “Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. ” Читать далее.
Многие врачи рассматривают радикулит, как осложнение остеохондроза. После 40 лет начинают развиваться дегенеративно-дистрофические изменения в межпозвонковых дисках и позвонках. Чем старше становится человек, тем выраженнее деструкция хрящевых, костных тканей. Ситуация усугубляется снижением выработки коллагена, постепенным угасанием регенерационных процессов в позвоночнике. Медиками даже выдвигаются версии, что остеохондроз не является заболеванием, а только признаком естественного старения организма. Поэтому остеохондроз следует считать патологией только при его соответствующих проявлениях. Самое выраженное из них — радикулит.
Чтобы это заболевание осложнило течение остеохондроза, на организм должны воздействовать сразу несколько провоцирующих факторов. Это наследственность, тяжелые физические нагрузки, аутоиммунное нарушение, патологическое состояние корешков спинного мозга, значительное повреждение костных и (или) хрящевых структур.
На вопрос пациентов, чем отличается радикулит от остеохондроза, врачи затрудняются ответить несколькими словами. Разница заключается в патогенезе, этиологии, клинических картинах, даже прогнозе на выздоровление.
Остеохондроз
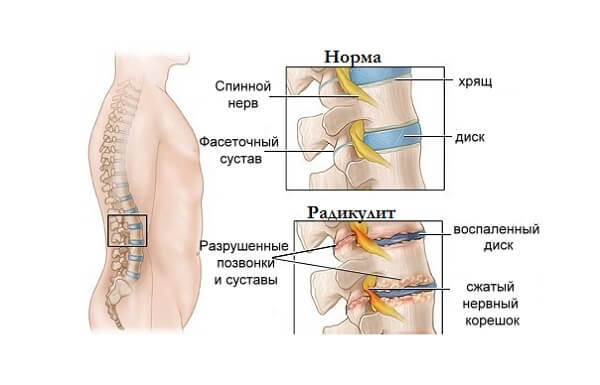
Шейный, грудной, поясничный остеохондроз возникает из-за постепенного разрушения межпозвоночных дисков. Эти хрящевые структуры не имеют собственной системы кровоснабжения. Ткани получают кислород, жидкость, питательные, биоактивные вещества при диффузном обмене с окружающими их тканями. При сокращении мышечных волокон выделяется в межклеточное пространство определенное количество жидкости, насыщенной полезными соединениями. Она поглощается хрящами, выделяя в ответ неизрасходованную воду, в которой растворен углекислый газ, токсичные продукты метаболизма.
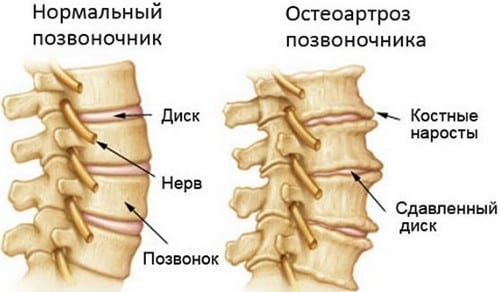
При нарушении этой слаженной работы в хрящевых тканях возникает состояние обезвоживания. Они становятся хрупкими, неэластичными, утрачивают свои амортизационные свойства.
Чтобы стабилизировать при движении позвонки и диски, в организме запускается процесс формирования костных наростов, или остеофитов. Они сдавливают кровеносные, лимфатические сосуды, нервные окончания. Это становится причиной появления неврологических, травматических симптомов.
Радикулит
Радикулит — патология, при которой поражаются корешки спинного мозга. Для нее характерно возникновение совокупности моторных, вегетативных, болевых нарушений. Причиной развития радикулита становятся деструктивно-дегенеративные изменения в различных отделах позвоночного столба. Заболевание диагностируется при остеохондрозе, деформирующем спондилезе, аномалиях развития позвоночных сегментов:
- сакрализации;
- спондилолистезе;
- добавочных ребрах;
- аплазии позвонков.
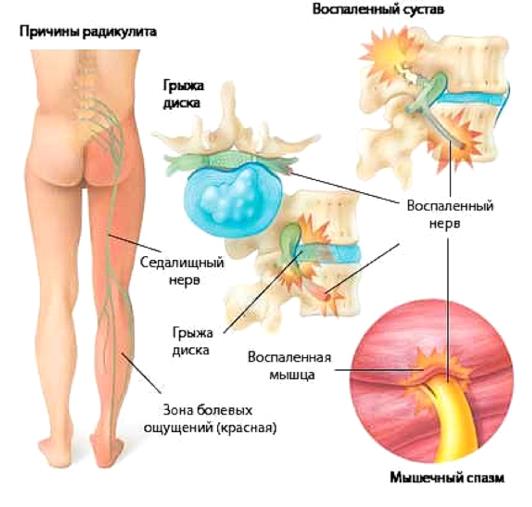
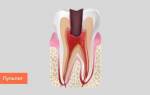
Толчком к возникновению воспалительного процесса могут послужить переохлаждение, травмирование позвоночника, респираторные, урогенитальные патологии, нейровирусные заболевания, осложненные корешковым синдромом, например, клещевой энцефалит. Болезненные ощущения появляются при поднятии тяжестей, неловких движениях, инфекциях, простуде, из-за растяжения или разрыва фиброзного дискового кольца. Студенистый диск смещается, что провоцирует формирование межпозвоночной грыжи. Выдвинутый диск, костные наросты давят не только на спинномозговые корешки, но и на расположенные рядом ткани.
Различия клинических проявлений
Отличие радикулита от остеохондроза в симптоматике наблюдается только на начальных стадиях последнего. На первых этапах остеохондроз любой локализации протекает незаметно. Отсутствуют боли, скованность определенного отдела позвоночника, неврологические расстройства. Именно с этим связано диагностирование патологии на 2 или 3 стадии, когда деструктивные процессы уже затронули большую часть межпозвонковых дисков.
Ошибочно считать, что радикулит поражает исключительно поясничные спинномозговые корешки. Как и остеохондроз, он бывает шейным, грудным, пояснично-крестцовым. Для него характерно острое или хроническое течение, при котором стадии ремиссии сменяются болезненными рецидивами.
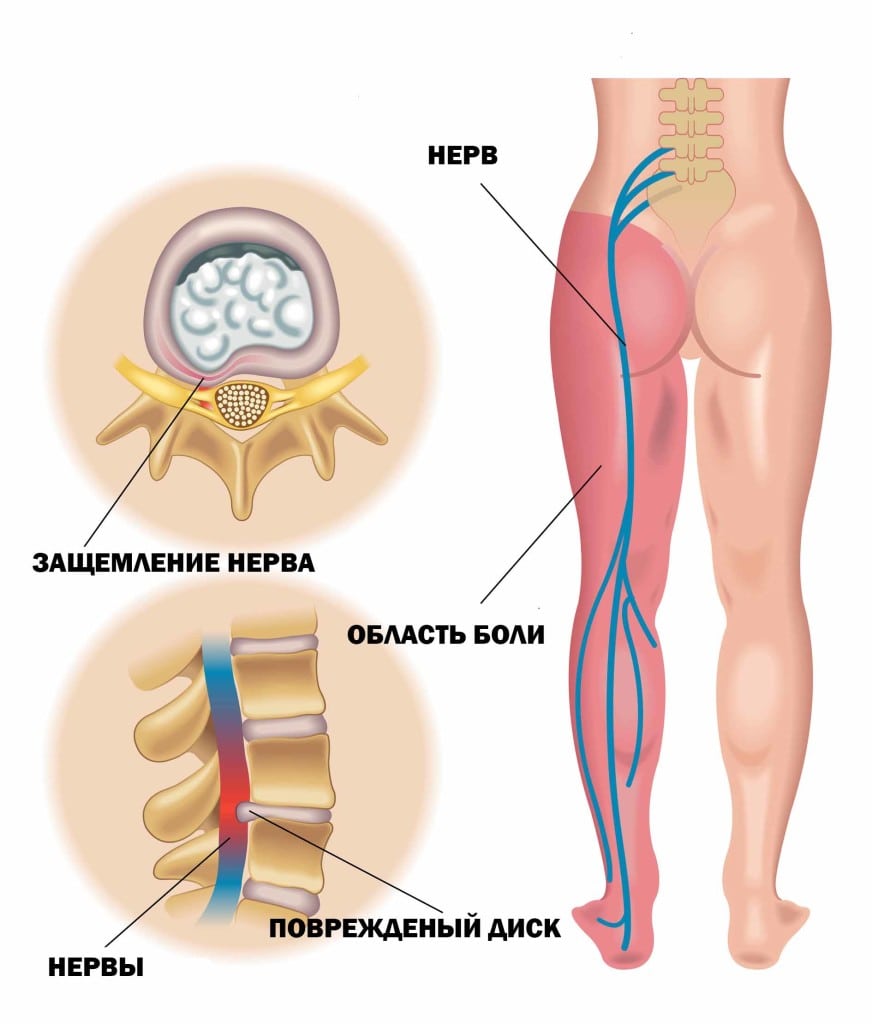
В чем еще заключается разница между остеохондрозом и радикулитом:
- симптоматика радикулита обычно более выражена, проявляется остро без каких-либо предпосылок;
- радикулит в большинстве случаев поддается полному излечению.
Он проявляется острой болью, что заставляет человека немедленно обращаться за медицинской помощью. А до возникновения первых признаков остеохондроза проходит несколько месяцев и даже лет.
Остеохондроз
Интенсивность клинических проявлений заболевания зависит от степени деструктивных изменений межпозвонковых дисков. По мере прогрессирования остеохондроза они уплощаются, а расстояние между позвонками неуклонно сокращается. Полное разрушение дисков обычно заканчивается потерей работоспособности.
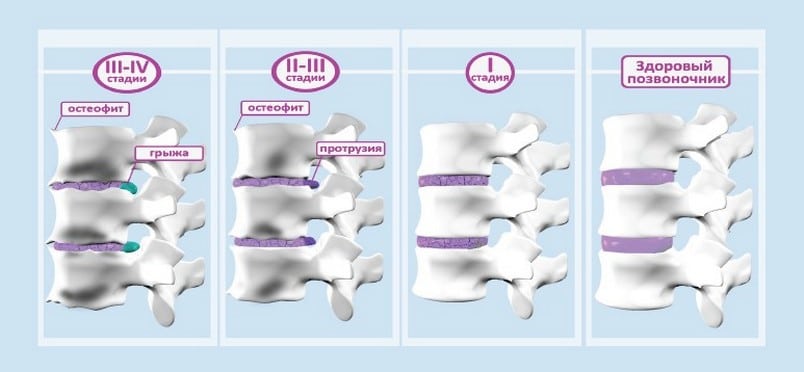
Всего различают четыре стадии патологии, для каждой из которых характерна своя симптоматика:
- статическая. Позвонки частично утрачивают стабильность, но их выпячивания, смещения пока не происходит. После напряженной физической работы возникают дискомфортные ощущения в области спины, списываемые человеком на банальную усталость;
- неврологическая. Нервные отростки ущемляются поврежденными дисками, провоцируя острые или ноющие тупые боли. Дискомфортные ощущения распространяются по ходу нерва, отдают в бока, предплечья, ягодицы. При грудном остеохондрозе боли возникают в области эпигастрия, почек, подреберье. Появляются ощущения «ползающих мурашек», онемения, покалывания, тугоподвижности определенного отдела позвоночника;
- сосудистая. Костными наростами, воспалительными отеками мягких тканей, смещенными дисками сдавливаются кровеносные сосуды. Особенно часто это происходит при поражении остеохондрозом шейного или грудного отдела. Учащаются головные боли, головокружения, нарушается координация движений. Наблюдается снижение остроты зрения, слуха, повышается артериальное давление.
На 2 или 3 стадии снижается физическая активность, движения в позвоночнике ограничиваются. Опытный диагност заподозрит развитие патологии по вынужденному положению тела, которое принимает пациент для минимизации боли. Человек избегает поворачивать голову в стороны, излишне прямо держит спину, избегает наклонов вперед или вбок.
Радикулит
Радикулит на острой и хронической стадии проявляется болью, снижением рефлексов, частичным расстройством чувствительности, различными вегетативными нарушениями. Надрывы фиброзных колец межпозвонковых дисков провоцируют первые приступы боли диффузного характера, напоминающие миозит или «прострел». Покалывание и онемение человек начинает ощущать только после образования грыжи и формирования корешкового синдрома. На участке с поврежденным корешком расстраивается иннервация, что приводит к снижению или полному отсутствию чувствительности. Пациент жалуется на развитие невосприимчивости к боли, изменениям температуры.
Как и остеохондроз, прогрессирующий радикулит становится причиной мышечной слабости, а при отсутствии врачебного вмешательства происходит полная атрофия скелетной мускулатуры.
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Если заболевание вызвано инфекционным или токсическим поражением чувствительных нервных окончаний, то возникают соответствующие симптомы:
- повышение температуры тела, холодная испарина, избыточное потоотделение, озноб;
- нарушение работы желудочно-кишечного тракта;
- неврологические расстройства.
Наиболее тяжело протекает радикулит, локализованный в пояснично-крестцовом отделе позвоночника. Выраженность болей в пояснице существенно повышается во время движения, при кашле, смехе и даже перемене положения тела.
Сходство и отличие методов лечения
Методы терапии остеохондроза и радикулита довольно схожи. Одним из отличий становится необходимость проведения противовирусного лечения, антибиотикотерапии, дезинтоксикационных мероприятий при радикулите токсической или инфекционной этиологии. В остальных случаях пациентам показан прием препаратов с противовоспалительным, обезболивающим, противоотечным действием:
- нестероидные противовоспалительные средства (НПВС) — Кетопрофен, Нимесулид, Диклофенак, Ибупрофен, Целекоксиб;
- миорелаксанты — Сирдалуд, Баклофен, Мидокалм.
Медикаментозные блокады обычно показаны для купирования острых болей при остеохондрозе. Используются глюкокортикостероиды (Триамцинолон, Дипроспан, Дексаметазон) в комбинациях с анестетиками (Лидокаин, Новокаин). Для устранения острых болезненных приступов радикулита практикуется внутривенное или внутримышечное введение анальгетиков.
После снижения интенсивности болезненных ощущение пациентам рекомендовано использование местных средств. Это гели с НПВС (Фастум, Вольтарен, Найз, Кеторол) и мази с разогревающим эффектом (Капсикам, Финалгон, Апизартрон, Випросал, Наятокс).

Хорошо зарекомендовал себя в терапии радикулитов и остеохондрозов любой локализации перцовый пластырь. Трансдермальное средство в течение нескольких часов после наклеивания избавляет человека от болей за счет местнораздражающего действия.

В лечении патологий активно используются физиотерапевтические процедуры — УВЧ-терапия, лазеротерапия, магнитотерапия, аппликации с озокеритом, парафином, ванны с грязями или минеральными водами.
При остеохондрозе 3, 4, а иногда и 2 степени тяжести пациентам проводится операция. Хирургическое вмешательство показано и при радикулите, осложненном парализующим ишиасом, обусловленным сдавлением конского хвоста и развитием нарушений функций тазовых органов.
Прогноз на полное выздоровление
Своевременная диагностика и проведение адекватного консервативного лечения позволяют полностью избавиться от радикулита. Даже хроническая неосложненная патология хорошо поддается полному излечению. Если последствиями радикулита стали ишемия и инфаркт спинного мозга, то полное выздоровление спрогнозировать невозможно. Все зависит от степени нарушения двигательных и чувствительных функций организма.
Остеохондроз — заболевание, протекающее на фоне разрушения хрящевых тканей, которые не подлежат восстановлению. Речь о полном выздоровлении можно вести только при лечении патологии на начальной стадии. Так как она протекает бессимптомно, то обнаруживают ее обычно при периодическом медосмотре или диагностировании другого заболевания опорно-двигательного аппарата. Лечение остеохондроза 2, 3, 4 степени направлено на устранение симптомов и профилактику повреждения соседних дисков и позвонков.
Соблюдение пациентом врачебных предписаний, в том числе внесение коррективов в питание, позволяет вести активный образ жизни.
Радикулопатия пояснично-крестцового отдела позвоночника
Радикулит (или по-научному радикулопатия) пояснично-крестцового отдела позвоночного столба спутником пожилого возраста, но в последнее время она часто развивается у людей моложе 40 лет. Это заболевание характеризуется целым рядом неприятных симптомов, которые могут значительно ухудшить качество жизни больного. Как распознать радикулопатию и можно ли избавиться от патологии?

Почему развивается радикулит?
Радикулит – не самостоятельная болезнь, а комплекс симптомов, которые свидетельствуют о сдавливании или раздражении корешков спинного мозга. Он развивается вследствие патологических процессов, протекающих в позвоночнике, а в число факторов риска входят:
- механические повреждения позвоночного столба, дисков и мышечных тканей, которые их окружают;
- запущенный остеохондроз и сопутствующие ему нарушения (грыжи, выпячивание протрузии);


Чаще всего радикулопатия развивается как осложнение остеохондроза, грыжи и протрузии дисков, на втором месте находятся травмы и новообразования позвоночника, реже заболевание наблюдается после инфекционных и воспалительных процессов.
Для справки: радикулопатия может затрагивать любой отдел позвоночного столба, но в 90% случаев она поражает пояснично-крестцовую область на уровне позвонков L4, L5, S1, что связано с анатомическим строением позвоночника.

Симптомы радикулопатии
Патологический процесс при радикулопатии может протекать бессимптомно на протяжении долгого времени, а симптомы обычно проявляются внезапно, после резких движений или физического напряжения. Основной признак – болевой синдром, который может иметь разный характер и локализацию. Как правило, это острые или тянущие боли в крестцово-поясничной области, «прострелы», отдающие в ногу или ягодицу. Человеку становится трудно сгибаться и разгибаться, а иногда ходить, кашлять и чихать, так как это усугубляет неприятные ощущения и ухудшает состояние.

Вместе с болевыми ощущениями при радикулопатии наблюдается мышечно-тонический синдром – напряжение мышц задней поверхности бедра, которое со временем сменяется их гипотонией (слабостью). Кроме того, у больных возникает нарушение чувствительности в пораженных нервных корешках, прием в зависимости от местоположения корешка страдает тот или иной рефлекс. Если патология затрагивает корешок L4 между позвонками L3 и L4 человеку будет трудно сгибать колено, а передняя поверхность бедра онемеет. При повреждении корешка L5 между позвонками L4 и L5 затрудняются движения большого пальца, а при повреждении S1 (промежуток L5-S1) больному будет сложно двигать стопой.

В число остальных симптомов входит изменение оттенка кожных покровов (они становятся бледными или синюшными), отечность пораженной области, сглаживание складки под ягодицей и другие внешние нарушения.

Таблица. Три основных типа пояснично-крестцовой радикулопатии, каждый из них имеет определенные симптомы.



Важно: при поражении сразу нескольких нервных корешков у больных наблюдается смешанная клиническая картина и очень интенсивный болевой синдром, который не дает человеку вести нормальный образ жизни и требует немедленной медицинской помощи.
Чем опасен радикулит?
Если вы хотите более подробно узнать, как лечить радикулит поясничный медикаментами и уколами, а также рассмотреть альтернативные методы терапии, вы можете прочитать статью об этом на нашем портале.
При отсутствии своевременного лечение радикулит может перейти в хроническую форму, и тогда любые, даже незначительные внешние воздействия (резкий наклон, простуда, нервный стресс и т. д.) будут спровоцировать приступ. Неприятные последствия могут повлечь за собой и заболевания, которые вызывают радикулит – остеохондроз, стеноз позвоночного канала, грыжи межпозвоночных дисков и т. д.

Спазмы мышц ухудшают метаболические процессы в позвоночнике и ведут к дегенеративным процессам и разрушению тканей, вследствие чего больному может понадобиться хирургическое вмешательство. Наиболее опасные осложнения радикулопатии – спинальные инсульт и ущемление нервных окончаний в нижней части поясницы (области «конского хвоста»), вследствие чего человек может стать инвалидом.

Диагностика радикулопатии
Диагноз при радикулите ставит врач-невропатолог на основе комплексных исследований. В первую очередь проводится сбор анамнеза и жалоб, после чего проводятся физиологические тесты – больной должен сделать несколько движений и рассказать о своих ощущениях. При необходимости назначается рентгенография, МРТ и КТ, которые дают наиболее полное представление о картине заболевания, иногда требуется проведение люмбальной пункции и анализов крови для выявления воспалительных и инфекционных процессов в организме.

Лечение радикулопатии
На первых стадиях радикулит хорошо поддается консервативному лечению и не требует каких-либо серьезных мероприятий, но терапия должна быть продолжительной, после чего больному нужно будет соблюдать правила и рекомендации для предотвращения рецидивов болезни. Как правило, терапия может проводиться в домашних условиях при соблюдении постельного режима, но при серьезных поражениях позвоночника и сопутствующих заболеваниях человеку требуется госпитализация.

Консервативное лечение
Лечение медикаментозными препаратами необходимо в острые периоды радикулопатии, когда человек испытывает серьезный дискомфорт. В число лекарств, которые используются пи данном заболевании, входят:
- обезболивающие препараты (Кеторол, Баралгин, Анальгин), которые устраняют неприятные ощущения;


Важно: препараты-миорелаксанты можно использовать только после консультации с врачом в строго рекомендованных дозах, так как они воздействуют не только на мышцы спины, но и на те, которые отвечают за дыхание.

Если анальгетики не снимают болевые ощущения, для лечения радикулопатии применяются новокаиновые и лидокаиновые блокады пораженной области, которые должны проводиться в условиях медицинского учреждения.
Остальные методы лечения
В качестве дополнения к консервативному лечению при радикулите применяется электрофорез с медикаментозными препаратами (обезболивающие, экстракты трав и лечебной грязи), ультразвуковая и магнитная терапия, облучение пояснично-крестцовой области ультрафиолетом. После устранения острых симптомов заболевания больным показан массаж, лечебная физкультура, мануальное воздействие и вытяжение позвоночного столба.

При отсутствии эффекта от медикаментозных средств и физиотерапии, выраженных неврологических проявлениях, серьезных нарушениях работы внутренних органов и двигательных расстройствах назначается хирургическое вмешательство. Оперативное лечение, как правило, необходимо при протрузии или грыже межпозвоночных дисков, причем операция может повлечь за собой серьезные осложнения, поэтому ее проводят только в крайних случаях.
Народные средства
Народные рецепты при пояснично-крестцовом радикулите оказывают исключительно симптоматическое воздействие и могут применяться только под контролем врача в комплексе с медикаментозными препаратами.

- Красный перец. Два небольших острых перца измельчить, залить нашатырным спиртом и оставить на две недели в теплом темном месте, ежедневно взбалтывая жидкость. Использовать для растирания пораженных мест.
- Черная редька. Два средних клубня черной редьки натереть на терке, положить между двух слоев марли и приложить к пояснице, положить сверху кусок полиэтилена или пищевой пленки, утеплить платком. Держать до тех пор, пока смесь будет греть кожу.


Внимание: некоторые народные средства от радикулопатии (хрен, перец, редька и т. д.) могут вызвать ожоги кожных покровов, поэтому использовать их нужно с большой осторожностью – если компресс или примочка доставляет серьезный дискомфорт, смесь нужно немедленно убрать, а кожу промыть теплой водой.

Если вы хотите более подробно узнать, как проводится лечение радикулита поясничного в домашних условиях, а также рассмотреть симптомы появления, вы можете прочитать статью об этом на нашем портале.
Профилактика радикулита
Лучшая профилактика пояснично-крестцовой радикулопатии – легкая физическая активность, включая гимнастику, пешие прогулки, танцы и в особенности плавание. Если профессиональная деятельность человека подразумевает пребывание в одной позе, нужно время от времени вставать и делать небольшую разминку для поясницы и спины.

Кроме того, необходимо правильно питаться, следить за массой тела и отказаться от вредных привычек, в частности, от курения и злоупотребления алкоголем. Немаловажную роль играет полноценный отдых и выбор матраса – слишком мягкая или жесткая конструкция может привести к смещению позвонков, поэтому рекомендуется остановиться на ортопедическом матрасе. Людям с радикулопатией полезно посещение сауны и бани, а также санаторно-курортное лечение в местах с сухим теплым климатом.

Радикулит может повлечь за собой не только неприятные ощущения, но и серьезные осложнения вплоть до инвалидности, но при правильном лечении и соблюдении профилактических мер заболевание можно вылечить без неприятных последствий.
Радикулит (радикулопатия) – симптомы и лечение
Что такое радикулит (радикулопатия)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тихонов И. В., мануального терапевта со стажем в 13 лет.


Определение болезни. Причины заболевания
Радикулит — это термин, в переводе с латинского языка обозначающий воспаление нервного корешка. Такое название невропатологи более 100 лет назад использовали для описания болевого синдрома в шее, спине и конечностях, считая, что причиной радикулита является воспалительный процесс.
Однако благодаря развитию медицинской науки и диагностических возможностей в последующие годы было установлено, что воспалительной реакции в своём истинном значении в нервных корешках при большинстве подобных болевых синдромах не происходит. Редкое исключение составляют случаи, когда инфекционный процесс в суставе и окружающих мягких тканях распространяется на проходящее вблизи нервное волокно (частота встречаемости менее 0,01% среди всех болевых синдромов).
Факторы риска
Болевые синдромы возникают в связи с раздражением спиномозговых корешков не только путём воспаления, но и по причине их повреждения или сдавления. Это может возникать при спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. А также при инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис).
Выражения «радикулит шейный», «радикулит поясничный» и другие широко употребляется среди пациентов, на разных интернет-сайтах, встречаются в профессиональной медицинской литературе и, к сожалению, нередко используются медицинскими работниками для обозначения различных болевых синдромов в верхних, нижних конечностях и области позвоночника.
В случае разнообразных поражений нервного корешка или нервного волокна в любой анатомической области в настоящее время в международных научных медицинских сообществах (EFNS, IASP, ICF, WHO и др.) принято использовать термин «радикулопатия» (radiculopathy; лат. radicula — корешок + греч. рathos — страдание, болезнь). По МКБ-10 радикулит (радикулопатию) кодируют как M54.1.
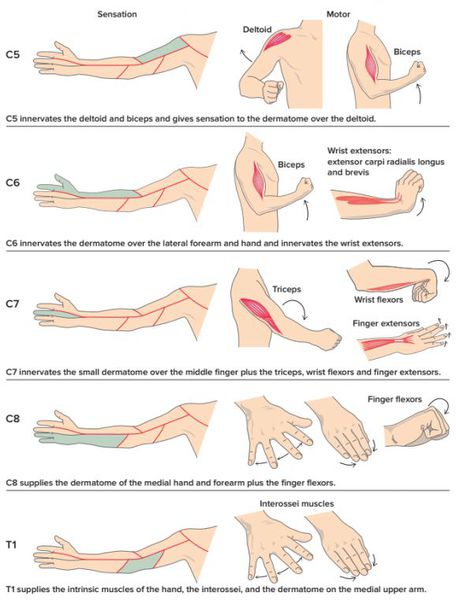
Симптомы радикулита
Симптомы радикулопатии зависят от степени и вида поражения нервного корешка.
Признаки радикулита
В случае, когда возникает нарушение в двигательных волокнах корешка, симптомом будет снижение (парез) или полное отсутствие (плегия) двигательной функции в мышечной группе, которая связана с центральной нервной системой с помощью данного нервного волокна.
При поражении чувствительных волокон корешка симптомами будут снижение или отсутствие различных видов чувствительности (тактильной, температурной, вибрационной и др.) — гипо- или анестезия.
Соответственно, если повреждены двигательные и чувствительные волокна, симптомами радикулопатии будут снижение силы и чувствительности в соответствующем анатомическом участке.
Также к возможным симптомам радикулита относится снижение или отсутствие рефлекса (гипо- или арефлексия), участие в котором принимает поражённый нервный корешок.
Следует отметить, что симптомы боли не являются истинными симптомами радикулопатии, однако зачастую могут быть сопутствующими симптомами другого заболевания, одновременно присутствующего при радикулопатии. Локализоваться болевые ощущения могут в шее, спине, конечностях, в зависимости от поражённого участка.
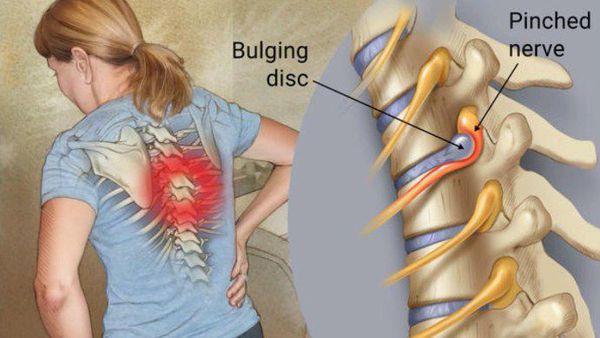
Достаточно редко могут возникать различные вегетативные симптомы (чрезмерное потоотделение, бледность или покраснение). [5] [8] [10]
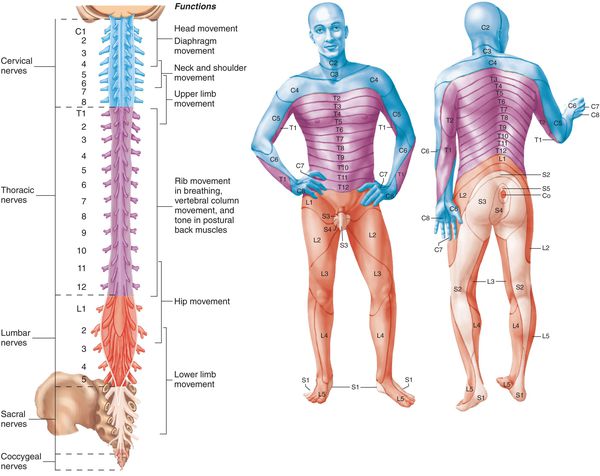
Симптомы корешкового синдрома шейного отдела
- боль;
- нарушение чувствительности (онемение, ползание “мурашек”);
- снижение мышечной силы в области шеи и руки с одной стороны при одностороннем поражении; при двустороннем — симптоматика будет соответствующей.
Симптомы корешкового синдрома грудного отдела
- боль;
- нарушение чувствительности “опоясывающего” типа справа или слева от позвоночника; в зависимости от конкретного корешка оно может возникать в области от подмышек и верхних краёв лопаток до поясницы и пупка.
Симптомы корешкового синдрома поясничного отдела
- слабость;
- чувствительные нарушения в мышцах ног с характерной “простреливающей” болью, распространяющейся в ягодицу и/или бедро с одной стороны.
Патогенез радикулита
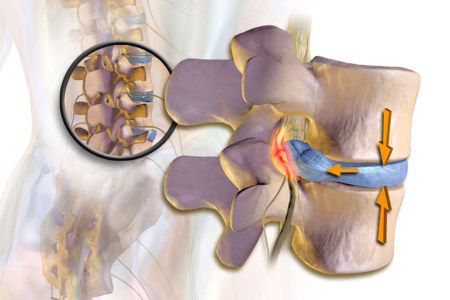
Основной механизм возникновения радикулопатии — механическое сдавление нервного корешка. Это может возникать в результате травм, а также в связи с воздействием вертебральных (позвоночных) структур при выраженном спондилоартрозе, спондилолистезе, остеопорозе, опухоли позвоночника и спинного мозга, компрессионном переломе позвонка и поперечных отростков, значительной межпозвонковой грыже. Частой локализацией поражения в этих случаях является экстрадуральный отдел нервного корешка. [8]
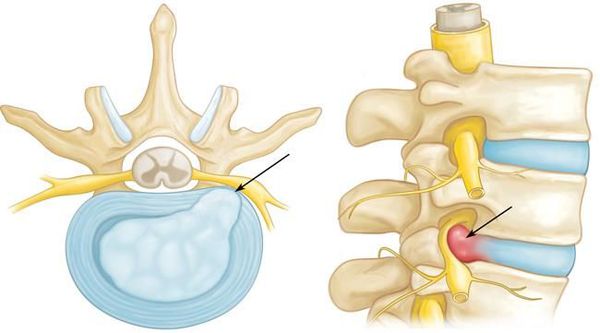
При инфекционных заболеваниях (остеомиелит, туберкулёз, сифилис) чаще страдают интрадуральные участки корешков (менингорадикулиты). [10]
Если диск патологически изменён, то в любой момент движения может возникнуть сжатие нервного корешка. Для того, чтобы устранить сдавление, в повреждённом участке организма включаются компенсаторные механизмы: окружающие ткани отекают, фиксируются мышечные волокна. Происходящая иммобилизация сдавленного нервного корешка с возникающим болевым симптомом не позволяет больному двигаться с прежней интенсивностью, снижая нагрузку на травмированный участок позвоночника.
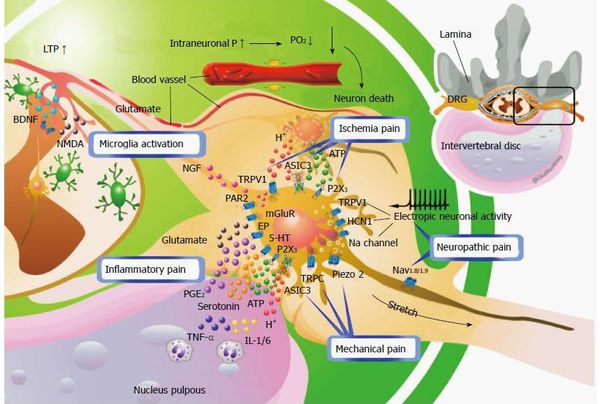
Классификация и стадии развития радикулита
По уровню возникновения радикулопатии различают:
- шейную;
- грудную;
- поясничную;
- крестцовую;
- смешанную.
По причине возникновения радикулопатии бывают:
- дискогенными (при поражении межпозвонкового диска);
- спондилогенными (при поражении тела позвонка и его отростков).
По механизму возникновения:
- механические;
- инфекционные.
По топографическому расположению (указывается конкретный нервный корешок (слева или справа) и его цифровое и анатомическое название в зависимости от уровня расположения):
- Радикулопатия С1-8 (шейный);
- Радикулопатия Th1-12 (грудной);
- Радикулопатия L1-5 (поясничный);
- Радикулопатия S1-3 (кресцовый).
Стадии радикулопатии
Общепризнанной и универсальной классификации стадий развития радикулопатии не существует, потому что нет единственной причины развития синдрома. Например, при инфекционном воспалении (истинном радикулите) описывают стадии воспаления. При компрессии корешка грыжей межпозвонкового диска или его секвестром (фрагментом разрушенного диска) — стадии, присущие процессу сдавления корешка.
Тем не менее, в течении радикулопатии можно выделить:
- дебют — впервые возникший корешковый синдром;
- обострение — повторное развитие синдрома;
- прогрессирование — нарастание синдрома;
- стабилизацию или регресс симптомов;
- ремиссию.
В некоторых источниках выделяют неврологическую и невротическую стадии. Врачи такую классификацию не используют.
Осложнения радикулита
Осложнения радикулопатии при отсутствии правильного лечения могут проявляться в виде нарушения двигательных и чувствительных функций в иннервируемой области или конечности, вплоть до полного отсутствия чувствительности (анестезия) и движений (плегия) в случае необратимого поражения нервного волокна. [8] [10]
Диагностика радикулита
Когда следует обратиться к врачу
Невролога следует посетить как можно скорее:
- при острой боли в шее или спине;
- внезапной или постепенно нарастающей слабости в мышцах руки или ноги;
- стойком нарушении чувствительности.
Подготовка к посещению врача
При посещении невролога следует:
- зафиксировать время возникновения жалоб и попытаться описать обстоятельства, в которых они появились, например при неловком движении, падении, непривычной физической нагрузке, длительной неудобной позе;
- найти положения, при которых боль уменьшается и усиливается;
- запомнить принимаемые лекарства и их дозы;
- не забыть медицинскую документацию о ранее проведённых анализах и обследованиях.
Сбор жалоб
Первым диагностическим мероприятием при радикулопатии является сбор жалоб и уточнение данных анамнеза заболевания пациента. Проводится классический неврологический [8] [10] и вертеброневрологический [4] [7] осмотр.
Используются различные шкалы, тесты, опросники для самостоятельного заполнения пациентом: опросники нейропатической боли DN4 и PainDETECT, визуальная аналоговая шкала, опросник Роланда-Морриса и другие. [2]
Неврологический осмотр при радикулите
Методика полного неврологического осмотра:
- Первый этап:
- врач выявляет общемозговые и менингеальные симптомы, например головную боль, тошноту, скованность мышц затылка, болезненность при надавливании на глазные яблоки;
- оценивает функции черепных нервов, например вестибулярную;
- определяет силу мышечных групп и их тонус;
- исследует сухожильные рефлексы;
- проверяет наличие патологических рефлексов;
- выявляет нарушения координации и чувствительности.
- Второй этап: невролог оценивает когнитивные, эмоциональные и речевые функции.
- Третий этап:
- доктор исследует позу пациента в положениях сидя, стоя и лёжа;
- оценивает симметрию тела;
- определяет объём движений во всех отделах позвоночника и конечностях;
- проверяет симптомы “натяжения” — специфические признаки патологии корешков, например появление боли при покашливании, сгибании ноги в коленном суставе и т. д.;
- исследует чувствительность: болевую и тактильную, при необходимости температурную и проприоцептивную (вибрационную, мышечно-суставную).
Компьютерная томография
Для уточнения локализации повреждения нервного корешка проводятся нейровизуализационные методы диагностики. Самым информативным является магнитно-резонансная томография (МРТ). Метод позволяет выяснить причину радикулопатии: с его помощью можно увидеть сам нервный корешок и структуры, которые его окружают.
ЯМРТ и МРТ — это один и тот же метод диагностики. В его основе лежат принципы ядерно-магнитного резонанса (ЯМР). Однако метод распространился под названием магнитно-резонансной томографии (МРТ), а не ядерно-магнитной резонансной томографии (ЯМРТ).
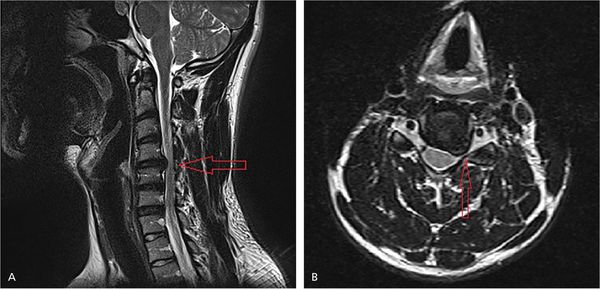
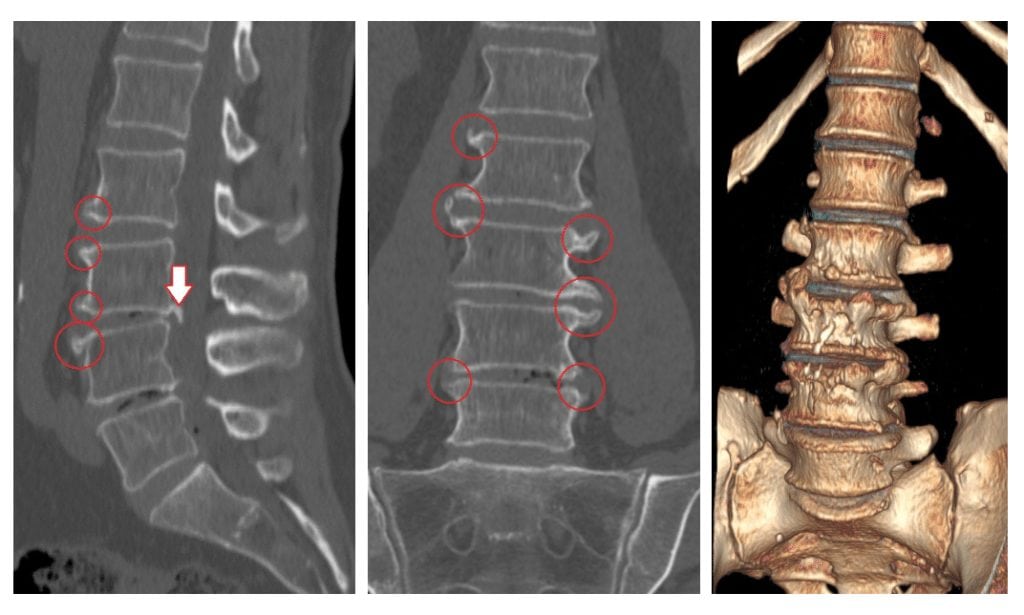
На рисунке А (вид сбоку) стрелкой указана локализация грыжи межпозвонкового диска на уровне шейных С4-С5 позвонков. Грыжа выступает в позвоночный канал и смещает или сдавливает спинной мозг. На рисунке В (вид сверху) стрелкой отмечена та же грыжа, которая выступает влево и сдавливает нервный корешок.
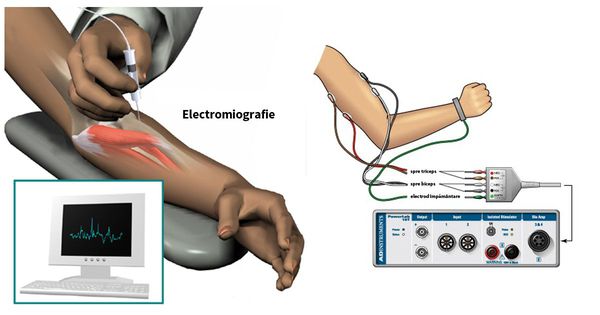
Для определения уровня и степени поражения нервного волокна выполняется электромиография (ЭМГ). При необходимости может быть проведена стимуляционная ЭМГ (на поверхность кожинакладываются электроды) или игольчатая ЭМГ (в исследуемую мышцу вводятся электроды-иглы). [1]
При наличии противопоказаний к проведению МРТ можно использовать КТ. Противопоказаниями могут быть установленный кардиостимулятор, инсулиновая помпа или массивный ферромагнитный имплант. Однако с помощью КТ лучше визуализируются не мягкие ткани, к которым относят нервные корешки, а костные структуры.
Рентгенография
Рентгенография при радикулопатии является неинформативным методом, поскольку позволяет визуализировать только костные структуры. Назначение рентгенографии оправдано в случаях, когда есть подозрение на трещину, перелом позвонков и их отростков, остеопороз и спондилолистез (проводится рентгенография определённого отдела позвоночника в положении пациента стоя с функциональными пробами на сгибание/разгибание в боковой проекции).
Рентгенография сильно проигрывает МРТ в точности диагностики.
Лечение радикулита
Первая помощь. Ограничение движения
Необходимо исключить или уменьшить влияние фактора, который привёл к развитию корешкового синдрома: асимметричной позы, поднятия тяжестей и т. п.
До проведения неврологического осмотра следует воздерживаться от физических нагрузок. Требуется покой и обезболивание: при отсутствии противопоказаний можно принять ибупрофен.
Лечение радикулопатии начинается с выяснения причины заболевания и её устранения. Если компрессию нервного корешка вызывает межпозвонковая грыжа, лечение будет направленно на снижение отёка в области грыжи и нервного корешка различными консервативными способами, а при их неэффективности рекомендуется хирургическое воздействие, направленное на декомпрессию нервного волокна.
В большинстве случаев при своевременном обращении к квалифицированному специалисту радикулопатию удаётся вылечить консервативным способом, используя:
- медикаментозное лечение радикулита (капельницы, лечебные блокады, препараты для приёма внутрь и в виде инъекций);
- мануальную терапию;
- физиотерапию;
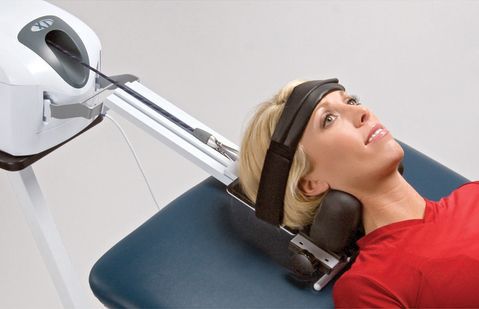
- лечебную физкультуру.
Эти методы направлены на снижение отёка, улучшение кровообращения и выведение накопившихся продуктов метаболизма в области сдавленного нервного корешка. [3] [5] [6] [9]
Хирургическое лечение
При нестабильности позвонков, массивной межпозвонковой грыже, деструкции позвонка и других сложных случаях может потребоваться консультация нейрохирурга и операция. Вид вмешательства определяет врач, оценив симптомы, эффективность консервативной терапии и данные МРТ.
Медикаментозное лечение острой боли при радикулите
Для уменьшения боли при радикулопатии применяют широкий спектр препаратов. В первую очередь — нестероидные противовоспалительные средства (НПВС) в таблетках, капсулах, гелях и мазях.
К НПВС относятся:
Существуют лекарственные формы с доставкой действующего вещества через кожу, например обезболивающие пластыри с лидокаином.
При упорной нейропатической боли и неэффективности НПВС используют противоэпилептические препараты с обезболивающим эффектом, например габапентин и прегабалин.
При недостаточной эффективности консервативной терапии применяют гормональные средства, которые вводят в околокорешковое пространство: дексаметазон и бетаметазон.
Лечение при хроническом болевом синдроме
При хронизации боли врач может рекомендовать приём противоэпилептических средств и антидепрессантов, которые обладают обезболивающим эффектом. При исчерпанных возможностях устранения боли возможна нейрохирургическая операция: установка противоболевого стимулятора, морфиновой помпы или пересечение корешка.
Особенности лечения при беременности
При беременности, в особенности в третьем триместре, многие лекарства нельзя применять. Врачи, как правило, назначают местные препараты и нелекарственные методы: лечебную гимнастику и ношение корсетов.
Домашние средства лечения
Домашнее лечение корешкового синдрома возможно только после исчерпывающей консультации врача. Доктор порекомендует упражнения для самостоятельных занятий. При необходимости врач объяснит, как носить корсет, и при запросе от пациента расскажет, как применять домашние физиотерапевтические приборы.
Лечение радикулита народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Их применение может быть опасным для здоровья и жизни пациента.
Прогноз. Профилактика
При раннем выявлении причины возникновения радикулопатии и её устранении прогноз на выздоровление будет благоприятный с восстановлением всех утраченных чувствительных и двигательных функций в иннервируемой области.
Осложнения в виде различных нарушений чувствительности и разной степени пареза (слабости) в мышцах могут оставаться на довольно продолжительный период в случаях не устранения основной причины радикулопатии, например, при большой межпозвонковой грыже.
Выраженное поражение нервного корешка приводит к его гибели и отсутствию всех видов чувствительности и движений в иннервируемой области.
Профилактика радикулита:
- избегание различных травматических и инфекционных заболеваний позвоночника путём соблюдения рационального двигательного режима и правил здорового образа жизни;
- при возникновении симптомов радикулопатии — раннее обращение к квалифицированному специалисту — врачу-вертеброневрологу. [4][5][6][7][9]
Радикулит, грыжа или остеохондроз: как отличить и как лечить
С болью в области позвоночника рано или поздно сталкиваются многие люди. Из-за малоподвижного образа жизни сейчас это происходит все в более раннем возрасте. Боль в спине может быть симптомом таких заболеваний, как межпозвоночная грыжа или остеохондроз. Их легко перепутать. Но есть признаки, по которым можно эти заболевания можно различить и поставить предварительный диагноз еще до посещения врача. Это позволит определить чем возможно хоть немного облегчить состояние и избежать действий, которые только навредят.
Признаки остеохондроза
При этом заболевании межпозвоночные диски становятся жесткими и на них образуются наросты, пережимающие нервные окончания. В результате этого человек чувствует ноющую боль. Остеохондроз так же может возникать в шейном и грудном отделе позвоночника. В этом случае наблюдаются головокружения, усталость. Человек не может долгое время сидеть или стоять в одном положении. Место, которое болит определяется только примерно.
Что такое межпозвоночная грыжа
Если на позвоночном диске образуется надрыв, а сам он смещается в сторону от позвоночного столба, вследствие чего возникает воспаление и отек, – это межпозвоночная грыжа. Она часто является следствием остеохондроза. Ее можно определить по следующим симптомам:
- боль точечная, четко определяется место поражения, плохо снимается обезболивающими;
- движения скованны (например поворот не может быть выполнен в привычном объеме);
- при физической нагрузке боль резко усиливается;
- нетипичные рефлексы при попытках встать.
Различают несколько стадий этого заболевания: пролабирование диска, протрузия, экструзия, секвестрация.
Радикулит
Это скорее не диагноз, а симптом предыдущих заболеваний. Он редко появляется сам по себе. При этом состоянии воспаляются нервные корешки. А причиной может быть их пережатие межпозвоночной грыжей, либо наростами. При радикулите наблюдается острая боль, которая чувствуется на протяжении всего нерва. Происходят резкие приступы – “прострелы”. Но ощущения не постоянные, могут исчезать при смене положения тела. Боль иногда сопровождается так же головокружением, тошнотой, онемением конечностей.
В случае если долго не лечить остеохондроз, причиной приступа радикулита может стать:
- чрезмерная нагрузка на нарушенный отдел позвоночника;
- травма (ушиб, растяжение);
- переохлаждение, в результате которого происходит сужение капилляров и как следствие межпозвоночный диск теряет свои амортизирующие свойства и травмируется корешковый нерв;
- стрессовые факторы и эмоциональное перенапряжение – в кровь попадает гормон кортизол, сужаются капилляры сосуды и нарушается питание диска, в результате развивается воспалительный процесс;
- вредные привычки (курение, алкоголь);
- избыточный вес.
Все эти состояния требуют обязательного лечения, без которого справиться с ними будет очень сложно. Чтобы определить причины и признаки патологии визуального осмотра недостаточно. Поставить точный диагноз поможет магнитно-резонансная томография и рентгенография. Эти обследования покажут состояние позвоночника, место нахождения и размеры грыжи или отростков.
Как лечить
Терапия остеохондроза начинается со снятия острой боли. С этой целью делаются инъекции обезболивающих препаратов в место прохода нервов в позвонках – блокады. Далее с помощью массажа происходит расслабление мышц. И для профилактики назначается физическая нагрузка. Она должна быть без серьезных усилий. Лучше всего начать с обычных прогулок, далее можно переключиться на плавание и растяжку. Если боли терпимые, то медикаментозное лечение применяется в последнюю очередь. Для того чтобы избежать появления остеохондроза нужно придерживаться здорового образа жизни, правильно сбалансированного питания и избегать набора лишнего веса.
Для лечения грыжи иногда требуется оперативное вмешательства врача-нейрохиругра. Инвазивные методы лечения используются когда размер грыжи слишком большой и наблюдаются неврологические симптомы (“мурашки”, сильное онемение конечностей). Эти методы решают вопрос радикально, но не исключают рецидивов и послеоперационных осложнений, которые могу даже привести к инвалидности. К консервативным методам лечения можно отнести массаж, диету, физиотерапию, применение обезволивающих и противовоспалительных препаратов. Они являются более предпочтительными. Неотъемлемым элементом является лечебная гимнастика. Входящие в комплекс упражнения должны быть направлены на вытяжение позвоночника и укрепление мышц спины. Полный состав и объем терапии должен назначить врач-невролог.
Приступы радикулита обычно хорошо снимаются внутривенными и внутримышечными уколами болеутоляющих и противовоспалительных средств и применением компрессов с этими же препаратами. Так же иногда назначается курс массажа. Радикулит – состояние временное и быстро проходит при условии правильного лечения остеохондроза и грыжи.
Если заболела спина
При приступах острой боли в области позвоночника до визита ко врачу можно купировать ее следующими способами:
- принять нестероидный противовоспалительный препарат или анальгетик;
- принять натуральное успокоительное средство (настой валерианы или пустырника);
- принять горизонтальное положение на ровной, жесткой поверхности;
- наложить на источник боли тугую повязку или надеть специальный корсет;
- использовать для наружного применения мазь или гель, содержащий нестероидное противовоспалительное средство;
- избегать резких поворотов и подъемов, во избежание новых приступов боли.
Ни в коем случае нельзя принимать еще какие-либо лекарственные средства без назначения врача.
В большинстве случаев своевременное диагностирование патологии и проведение консервативного лечения позволяют полностью от нее избавиться. Позвоночник определяет здоровье многих органов и систем нашего организма. Кроме того, проходящие в нем кровеносные сосуды питают головной мозг. Поэтому, к его состоянию нужно относится очень внимательно и при любых болевых ощущениях обращаться за консультацией ко врачу. Только специалист сможет подобрать адекватное лечение и избавить от надоевшей боли.
Радикулит и остеохондроз причины, симптомы, методы лечения и профилактики
Радикулит напрямую связан с болью, которая в свою очередь обусловливает спазм позвоночных сосудов. В условиях ухудшения кровообращения, венозного застоя нарушается питание диска, развивается остеохондроз. Главные симптомы заболевания — боль, ограничение подвижности в зоне поражённого сегмента, снижение чувствительности. Наличие остеохондроза не только ухудшает общее самочувствие пациента, но и затрудняет дальнейшее лечение радикулита.
В статье ниже обсудим: почему возникает остеохондроз на фоне радикулита, как проявляет себя, к какому врачу обратиться, как снять острую боль в домашних условиях до посещения медицинского учреждения, особенности лечения.

Причины возникновения
В структуре заболеваний нервной системы ведущее место занимает остеохондроз позвоночника. По статистике им страдают свыше 80% населения старше 40 лет. Это один из процессов старения организма, при котором происходит изнашивание, преждевременное старение костно-суставного аппарата. Атрофические изменения в межпозвоночном диске раньше или позже возникают у каждого человека.
Наличие радикулита способствует более раннему развитию остеохондроза. В условиях болевого синдрома происходит патологический повышенный тонус мышц, спазм мышц позвоночника, из-за чего нарушается периферический кровоток, соответственно, ухудшается питание дисков. Межпозвоночный диск становится менее эластичным, упругим, пульпозное ядро утрачивает способность равномерно распределять нагрузку по всему объему, перестаёт защищать фиброзное кольцо от постоянных механических воздействий. Как результат — в фиброзном кольце образуются трещины, оно не способно удерживать позвонки, появляется патологическая подвижность, диски смещаются по отношению друг к другу.
Увеличивают риск возникновения остеохондроза на фоне радикулит следующие факторы:
- чрезмерные физические нагрузки;
- плохое питание;
- лекарственная и алкогольная интоксикация;
- сидение в неправильной позе;
- ходьба с неровным позвоночником;
- травмы спины;
- избыточный вес;
- нарушение обменных процессов при ожирении, сахарном диабете, пониженной активности щитовидной железы.
В качестве первопричин остеохондроза рассматривают аномалии строения позвоночника, наследственный фактор, сосудистые расстройства.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 15 Декабря 2021 года
Содержание статьи
О чём говорит остеохондроз при радикулите
Дегенеративно-дистрофические изменения позвонков возникают на фоне прогрессирующего радикулита или длительно сохраняющейся боли в спине без попыток адекватного обезболивания. Главный и самый ранний симптом остеохондроза — боль. В остром периоде боль острая и сильная, усиливается при любых движениях в поражённом сегменте, ограничивает физическую активность, заставляет пациента принимать положение в наименее болезненной позе. Выраженность и длительность боли зависит от стадии остеохондроза, степени сдавления корешков спинного мозга.
Определённые симптомы указывают на локализации остеохондроза относительно позвоночника:
- Остеохондроз шейного отдела —клинически определяют по боли в затылочной области, отдающей в ухо. В зависимости от того в каких позвонках происходят дегенеративные изменения болевой синдром может возникать в надплечье, большой грудной и дельтовидной мышце, распространяться в виде полосы на тыльной поверхности или по наружному краю руки к пальцам кисти.
- Остеохондроз грудного отдела — характеризуется приступообразной болью, идущей от позвоночника по межреберьям. Болезненность усиливается при глубоком дыхании, кашле, чихании, больные вынуждены отклонять туловище в сторону поражения. Грудной остеохондроз имитирует заболевания органов пищеварения, и сопровождается утратой аппетита, острой болью внизу живота, изжогой, тошнотой, рвотой.
- Остеохондроз поясничного отдела — выделяют три клинических симптома: люмбалгия — подострая боль в пояснице, имеет тупой характер и длительное течение; люмбаго — острая сильная боль в пояснице, которую сравнивают с “прострелом”; люмбоишалгия — внезапная боль в области поясницы и задней поверхности бедра, боль носит острый, жгучий, простреливающий характер.
С чем можно перепутать симптомы
Острая боль с высокой интенсивностью при остеохондрозе характерна для анкилозирующего спондилоартрита, остеомиелита, туберкулёза позвоночника, бруцеллёза, ревматизма, инфекционных поражений. В процессе диагностики остеохондроза на фоне радикулита необходимо исключить соматические заболевания с типичными симптомами, не связанные с опорно-двигательным аппаратом. Это злокачественные и доброкачественные опухоли, миозит, коксартроз.
Как снять приступ боли
- Провести обезболивание при помощи нестероидного противовоспалительного средства или анальгетика в таблетированной форме.
- Дополнительно принять натуральное успокоительное средство — настой валериана, пустырника, пиона.
- Обеспечить постельный режим на ровной твёрдой поверхности.
- Зафиксировать место, откуда исходит боль, тугой повязкой или одеть специальный корсет для спины, шеи.
- Нанести на болезненное место нестероидное противовоспалительное средство в виде мази, крема, геля или поставить компресс, используя местные препараты согревающего, местнораздражающего действия.
Важно избегать резких движений головой, туловищем, чтобы не спровоцировать новый приступ, не усилить болезненность. Категорически запрещено принимать другие препараты без назначения специалистом.
Когда нужно обратиться к врачу
Резкая интенсивная приступообразная боль в спине, шее, пояснице, возникшая не впервые — показание для срочной консультации специалиста. Насторожить должна постоянная боль, усиливающаяся при движениях, кашле, чихании, слабость мышц, онемение рук и ног, ограничение движений и физической активности.
Пациенты с жалобами на болезненные ощущения в спине нуждаются в осмотре терапевтом, неврологом, ортопедом, вертебрологом. Врач проводит внешний осмотр больного, анализирует жалобы, оценивает давность и динамику радикулита, определяет степень двигательных и чувствительных расстройств.
Чтобы выявить причины и признаки остеохондроза визуальной диагностики недостаточно. Наиболее информативные аппаратные методики — рентгенография позвоночника в двух проекциях, компьютерная томография, магнитно-резонансная томография. Исследования дают информацию о состоянии и строении позвонков, межпозвонковых суставах и отверстиях, позволяют обнаружить грыжу диска, дегенеративно-дистрофические процессы, осложнения остеохондроза.
Для распознавания первопричин боли в спине по показаниям выполняют спондилографию, клинический анализ крови, миелографию, спинномозговую пункцию, дискографию. Определить степень и локализацию поражения нервных путей можно при помощи электронейрографии, вызванных потенциалов, электромиографии.

Скульский Сергей Константинович

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Савичкин Алексей Серафимович

Ефремов Михаил Михайлович

Ульянова Дарья Геннадьевна

Шантырь Виктор Викторович

Булацкий Сергей Олегович
Бортневский Александр Евгеньевич

Бурулёв Артём Леонидович

Коников Виктор Валерьевич

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Аракелян Севак Левонович

Молотков Мерген Лиджиевич
Методы лечения
Пациент с острой болью в шее, спине, пояснице нуждаются в проведении неотложной консервативной помощи. Плановое хирургическое лечение необходимо в случае значительного сдавления спинного мозга и/или конского хвоста, нарушения тазовых функций, непрекращающихся болей, невзирая на 3-4 месяца терапии.
В остром периоде всем пациентам показан покой в поражённом сегменте позвоночника: для фиксации позвонков шейного отдела позвоночника применяют воротника Шанца, грудного и поясничного отдела — пояс или корсет для спины. Важно также организовать качественный уход больному: постельное место должно быть жёстким и упругим, питание физиологически полноценным с ограничением соли, сахара, жирной пищи, копченостей. Необходимо увеличить норму витамин, продуктов, способствующих восстановлению костной и хрящевой ткани — желе, студень, заливное.
Медикаментозное лечение
Для устранения болезненных ощущений эффективны нестероидные противовоспалительные препараты. Они действуют одновременно в трёх направлениях: подавляют воспаление, купируют боль, снижают температуру тела до нормальных показателей. Обычно в остром периоде назначают внутримышечное введение НПВП с последующим переходом в течение 10-14 дней на таблетки и мази.
Кроме этих форм используют суппозитории и трансдермальные пластыри. К применению НПВП следует относиться осторожно, так как длительный приём высоких доз грозит серьезными осложнениями в виде нарушения функций печени, свертываемости крови, язвы желудка, желудочных и кишечных кровотечений.
При острой боли высокой интенсивности применяют блокады в околопозвоночные ткани, препаратами для которых выступают местные анестетики и стероидные гормоны. Для купирования болевого синдрома могут быть назначены ненаркотические анальгетики в таблетках.
Медикаментозное лечение радикулита, и возникшего на его фоне остеохондроза, требует назначения хондропротекторов. Препараты оказывают противовоспалительный и обезболивающий эффект, тормозят разрушающее воздействие на хрящевую поверхность сустава, улучшают питание суставов позвоночника, замедляют прогрессирование остеохондроза.
По показаниям врача используют лекарства с другим фармакологическим действием:
- миорелаксанты — уменьшают напряжение мышечной ткани, избавляют и облегчают течение мышечных судорог, болезненных спазмов;
- корректоры микроциркуляции — расширяют сосуды, улучшают кровообращение, увеличивают количество поставляемого к миокарду кислорода;
- седативные — снижают высокую нервную возбудимость, уменьшают последствия стресса.
Результативность лечения значительно повышает прием таблетированных форм или внутримышечное введение витамин группы В. С их помощью можно улучшить функциональность нервной системы, привести в норму процессы кроветворения, нормализовать обмен веществ в суставах позвоночника.
Хирургическое лечение
Остеохондроз вследствие радикулита лечится хирургически при неэффективности консервативной терапии, упорном болевом синдроме, расстройстве функций тазовых органов, значительном сдавлении спинного мозга. В последнем случае причиной болезненности обычно выступает опухоль, образование межпозвоночной грыжи. В ходе операции полностью или частично удаляют межпозвонковый диск, грыжу открытым способом (дискэктомия) или с использованием микрохирургических технологий (микродискэктомия).
Возможно проведение стабилизации позвоночника, пункционное удаление фрагмента пульпозного ядра межпозвоночного диска (нуклеопластика), замена имплантом, лазерная реконструкция диска.
Консервативная терапия
Методы физиотерапии назначают при боли в спине, шеи, пояснице острого и хронического течения. Для усиления противовоспалительного и обезболивающего действия от препаратов, активизации обмена веществ и микроциркуляции в остром периоде назначают электрофорез гидрокортизоном, амплипульстерапию, воздействие электрическим полем ультравысокой частоты, ультрафонофорез, лазерную и магнитную терапию.
По мере стихания интенсивности боли в программу лечения добавляют массаж, лечебную гимнастику, рефлексотерапию, остеопатию, иглоукалывание. Для устранения симптомов сдавления спинного мозга рекомендуют сухое или подводное вытяжение, тракционную терапию. В ходе процедуры происходит растяжение позвоночника, увеличивается расстояние между позвонками, уменьшается давление грыжи диска на окружающие ткани.
С целью профилактики вторичного обострения и предупреждения прогрессирования радикулита благоприятны радоновые и сероводородные ванны, грязевые аппликации, санаторно-курортное лечение, занятия плаванием.
Радикулит, люмбаго, ишиас. Лечение
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Консультация невролога, нейрофизиолога со скидкой 20%
Пациенты, обратившиеся в нашу клинику и прошедшие исследования МРТ, рентген, ЭЭГ или РЭГ, могут получить первичную консультацию .
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Варавкин Виктор Борисович
Врач-невролог, мануальный терапевт, остеопат
Высшая квалификационная категория, заведующий отделением неврологии
Гергерт Андрей Александрович
Врач-невролог, мануальный терапевт, иглорефлексотерапевт
Грибанов Василий Вячеславович
Врач-невролог, мануальный терапевт
Никулин Александр Валерьевич
Высшая квалификационная категория, кандидат медицинских наук
Новожилов Владислав Васильевич
Врач-невролог, мануальный терапевт, рефлексотерапевт
Павлинова Юлия Александровна
Врач-невролог, рефлексотерапевт, мануальный терапевт, остеопат
Соловьянович Сергей Викторович
Высшая квалификационная категория
Оборудование для тракционного вытяжения
Основные показания для применения устройства Triton – вытяжение и мобилизация скелетных структур и мышц, ослабление периферической иррадиирующей боли, боли в поясничном отделе позвоночника
“Women’s Health”, журнал (август 2015г.)
“Men’s Health”, медицинский блог (июль 2015г.)
“Men’s Health”, медицинский блог (май 2015г.)
Боль в спине описывают по-разному: острая, тянущая, мучительная, жгучая, приступообразная и т.д. Причины, ее вызывающие, также разнятся. Хотя, откровенно говоря, большинство из нас до них и не доискивается. Заболело — значит надо приложить тепло и выпить таблетку (сделать укол).
Но не все так просто. Боль в спине может быть как следствием легко устраняемого (если вы в руках хорошего специалиста) мышечного зажима, так и проявлением весьма серьезного заболевания, которое нуждается в незамедлительном лечении. И чем раньше человек начнет терапию, тем больше шансов на успех.
Верно определить причину и характер патологии и назначить адекватную комплексную терапию может только врач! Самолечение при болях в спине неэффективно и опасно!
Что такое радикулит
Радикулит (радикулопатия, корешковый синдром) представляет собой воспалительное поражение спинномозговых корешков, сопровождающееся выраженным болевым синдромом.
В массовом сознании этот недуг неразрывно связан с пожилым возрастом, что в целом верно: по статистике, острым или хроническим радикулитом страдает каждый восьмой человек из старшей возрастной группы. Однако не застрахованы от этого заболевания и люди в возрасте 30+. Этому «омоложению» болезни мы во многом обязаны увеличению числа офисных «сидячих» профессий.
Патологические изменения могут происходить как в одном спинномозговом корешке, так и в нескольких одновременно.

Диагностика и лечение радикулита
Диагностика и лечение радикулита

Диагностика и лечение радикулита
Почему воспаляются спинномозговые корешки
Спровоцировать радикулопатию могут различные причины, но в подавляющем числе случаев корнем всех бед является остеохондроз и связанные с ним дегенеративно-дистрофические изменения в тканях межпозвонковых дисков и позвонков.
Среди других распространенных причин радикулита:
- опухоли позвоночника;
- аномалии развития позвоночника;
- травматические повреждения;
- грыжи позвоночника;
- ревматизм, артрит;
- избыточный вес, низкая физическая активность;
- постоянная статическая нагрузка на позвоночник (сидячая и стоячая работа);
- компрессионные нагрузки на позвоночник (физически тяжелый труд и спортивные дисциплины, предполагающие поднятие тяжестей);
- инфекционные заболевания (грипп, менингит, туберкулез, сифилис);
- частые переохлаждения и др.
Симптомы радикулита
В зависимости от локализации воспалительного процесса, различают шейный, поясничный, крестцовый радикулит.
Ключевым признаком любой радикулопатии является резкая «простреливающая» боль. Страдающего корешковым синдромом человека обычно легко узнать по неестественной скованной позе — так он инстинктивно ищет положение, при котором минимизируются болевые ощущения. Онемение, покалывание, снижение или утрата чувствительности в пораженном участке также говорят о приступе радикулита.

Диагностика радикулита: ЭМНГ
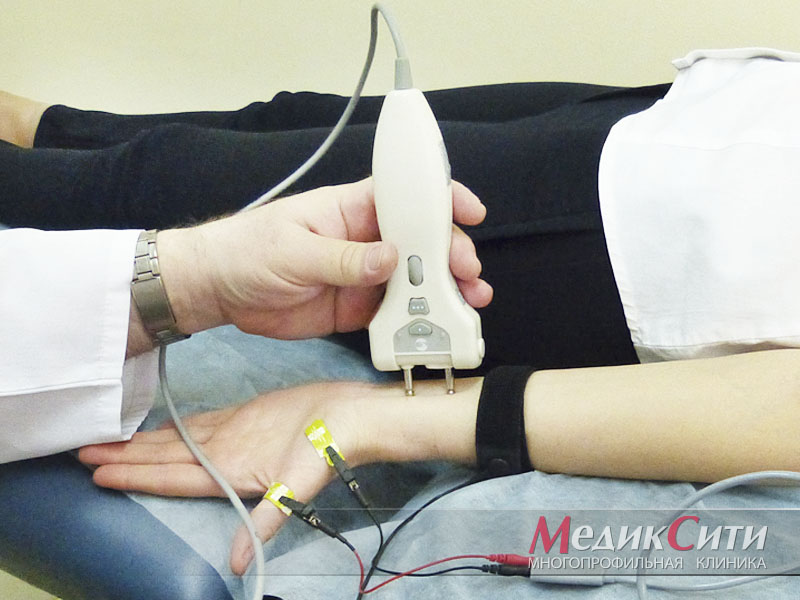
Диагностика радикулита: ЭНМГ
Шейный радикулит характеризуется болью и нарушениями чувствительности затылка, задней поверхности головы и плеч. Ощущения усиливаются при движении головой (при кивке, наклоне, повороте). У больного может возникнуть кривошея.
При шейно-плечевом радикулите к перечисленным признакам добавляются боль и онемение в плечах, лопатках, руках; при шейно-грудном — боли в верхней части грудного отдела спины.
Грудной радикулит проявляется сильными болями в груди, кардиалгией (боль в сердце), плечевом поясе и межреберье, а также в животе. Ноющие приступообразные боли при радикулите этого вида сопровождаются покалыванием и онемением, могут иррадиировать в руки. У человека может понижаться температура тела, скакать давление, возникать затрудненность дыхания.
Пояснично-крестцовый радикулит (поясничный радикулит) — самый распространенный вид заболевания, при котором задействовано пояснично-крестцовое соединение. Проявляется острой болью в области поясницы, отдающей в ногу (как по передней, так и по задней поверхности). Боль распространяется ниже колена и доходит до голени и стопы, сопровождается нарушением ходьбы, затруднениями при наклонах, неприятным онемением и покалыванием ноги. С течением времени может наступить атрофия мышц.
Из-за своей подвижности поясничный отдел часто подвергается повреждениям. Для этой части позвоночника характерны такие патологии, как грыжа диска, остеохондроз, спондилоартроз.
В результате сжатия корешков поясничного отдела появляется острая боль, отдающая в ягодицу, бедро, голень и наружную часть стопы. При движении ощущения усиливаются, человек может хромать.
Боль в пояснице — не всегда проявления пояснично-крестцового радикулита, это могут быть другие заболевания позвоночника.

Диагностика радикулита: МРТ позвоночника

Диагностика радикулита: ЭМНГ
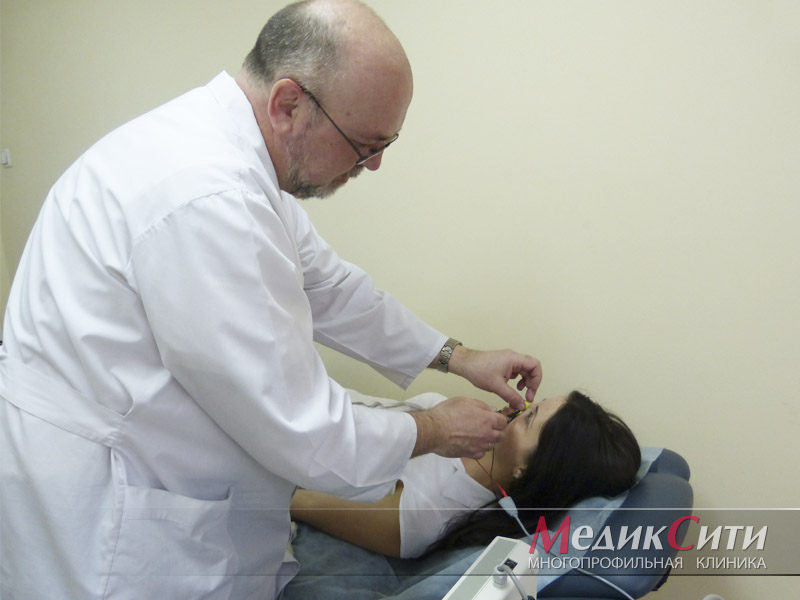
Диагностика радикулита: ЭНМГ
Люмбаго
Люмбаго (“прострел”) может быть связан и не связан с радикулопатией. Заболеванию свойственны внезапные интенсивные (стреляющие, рвущие, пульсирующие) боли в нижней части спины, спазмы мышц и нарушения движения. Боль может иррадиировать в ягодицу или ногу.
Боль может сохраняться длительно, до месяца.
Люмбалгии (боли при люмбаго) могут возникать на фоне сильного переохлаждения, значительной нагрузки или при травматическом смещении позвонков.
Приступ люмбаго, в среднем, длится до 5-7 дней. По свидетельству больных, сильнее всего люмбалгия в первые часы приступа и по ночам.
Лечение люмбаго в быту должно быть сведено к купированию болевых ощущений, далее необходимо срочно посетить врача-невролога.
При надлежащем лечении полное выздоровление (с исчезновением всех проявлений люмбаго) наступает в течение 1-1,5 месяцев.
Ишиас
Ишиасу сопутствуют резкие, жгучие боли по ходу седалищного нерва. Поэтому нередко используется еще одно название этого недуга — ишиас седалищного нерва. Болей в пояснице при ишиасе может не быть.
Симптомы ишиаса исчерпываются преимущественно одним словом — боль. Боли при ишиасе описываются пациентами как стреляющие, жгучие, кинжальные. Они могут быть как приступообразными, так и весьма продолжительными, хроническими.
Болевые ощущения при ишиасе, как правило, односторонние. Они могут охватывать ягодицу, заднюю поверхность бедра и голени, иногда достигать кончиков пальцев. Симметричная боль — достаточно редкое явление.
Люмбоишиалгия
При люмбоишиалгии симптомы люмбаго и ишиаса комбинируются и сосредоточиваются на поясничной области с переходом в ягодицы и в ноги. Боли описываются как длительные, глубинные.
Диагностика и лечение радикулита
Прием врача-невролога — первый шаг на пути к выздоровлению. После подробного опроса и осмотра больного доктор назначает необходимые тесты.
В список рекомендуемых обследований могут входить:
Лечение радикулита, лечение ишиаса и люмбаго назначается индивидуально для каждого пациента.
Обычно это комплекс необходимых лечебных мероприятий:
- лекарственная терапия;
- ЛФК;
- физиотерапия;
- иглорефлексотерапия;
- мягкие мануальные методики и др.
В «МедикСити» диагностику и лечение широкого спектра неврологических заболеваний проводят квалифицированные врачи-неврологи, мануальные терапевты, иглорефлексотерапевты, настоящие профессионалы. Мы поможем вам справиться с вашей проблемой!
Болезни позвоночника
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Болезней позвоночника достаточно много, но чаще всего встречается ряд заболеваний, которые имеют клиническое значение.
Анкилозирующий спондилит (болезнь Бехтерева). Это заболевание является разновидностью артрита, при котором происходит хроническое воспаление суставов позвоночника, крестцово-подвздошных суставов. Первоначально, воспаление возникает в крестцово-подвздошных суставах, затем переходит в позвоночник, приводя к скованности и ограничению подвижности. При длительном воспалении суставов позвоночника (спондилите), образуются депозиты кальция в связках вокруг межпозвоночных дисков, что приводит к ослаблению дисков и снижению их амортизационной и опорной функций. По мере накопления депозитов кальция в связках происходит значительно снижение, как объема движений, так и гибкости в позвоночнике. Болезнь может прогрессировать до сращения позвонков, что называется анкилозом. В результате анкилоза позвоночник теряет мобильность, позвонки становятся хрупкими, увеличивается риск перелома позвонков. Кроме повреждения позвоночника болезнь Бехтерева приводит к нарушениям в работе других органов, так как заболевание это системное.
Протрузия диска
Протрузии дисков не являются редкостью и довольно часто визуализируются при МРТ исследовании или КТ исследовании. Но само наличие протрузии не является клинически особо значимой находкой, особенно если обнаруживается у пациентов пожилого возраста, так как чаще наличие протрузии свидетельствуют о дегенеративных инволюционных изменениях в позвоночнике. Клиническое значение протрузия имеет только в том случае, если есть болевые проявления.
Остеохондроз
В течение времени позвоночник подвергается ежедневным нагрузкам и незначительным травмам, что в конечном итоге приводит к износу межпозвонковых дисков и их дегенерации. Фиброзное кольцо межпозвонкового диска при нагрузках подвергается повреждению, возникают микроразрывы фиброзной ткани, и потом зона повреждения замещается рубцовой ткани, эластические свойства которой значительно хуже, чем у фиброзной ткани. Такие изменения в фиброзном кольце приводят к снижению амортизационных функций диска и большему риску повторных разрывов диска. По мере рубцевания фиброзного кольца происходит также постепенное усыхание студенистой части диска (ядра), что приводит в свою очередь к снижению высоты диска. По мере снижения высоты диска и амортизационных функций позвонки начинают больше воздействовать друг на друга при нагрузках, что ведет к образованию костных разрастаний (остеофитов). Нарушение целостности фиброзного кольца ведет к образованию грыж дисков. Грыжи дисков и остеофиты могут оказывать компрессионное воздействие на корешки или стенозу, что приводит к появлению неврологической симптоматики.
Синдром фасеточных суставов
Фасеточные суставы соединяют позвонки друг с другом и позволяют обеспечить стабильность и подвижность позвонков. Как и любые другие суставы в организме, фасеточные суставы подвержены дегенеративным изменениям в хрящевой ткани. При артрите фасеточных суставов происходит как нарушение нормальных функций движения в позвоночнике, так и развивается клиническая картина (боли в спине, ограничение подвижности).
Фораминальной стеноз
Фораминальный стеноз это сужение позвоночного отверстия, через которое проходит корешок спинного мозга на выходе из позвоночника. Как правило, фораминальный стеноз возникает на фоне дегенеративных изменений позвоночника. Грыжи дисков, протрузии, отек мягких тканей и избыточные костные разрастания (остеофиты) могут приводить к развитию фораминального стеноза и компрессии корешков
Стеноз позвоночного канала
Стеноз это сужение пространства в позвоночнике, где проходит спинной мозг и корешки спинного мозга. Пространство спинального канала, как правило, изначально не очень большое, особенно в шейном и грудном отделах позвоночника, а при различных патологических изменениях в позвоночнике становится критически маленьким. Это могут быть как дегенеративные изменения в позвоночнике, так и травмы. Значительное сужение (стеноз) спинномозгового канала приводит к компрессионному воздействию на спинной мозг, что будет проявляться болями, слабостью в конечностях, нарушениями чувствительности, в тяжелых случаях нарушения функции мочевого пузыря и кишечника. У многих людей пожилого возраста имеется стеноз спинномозгового канала, в той или иной степени. В отличие от грыжи диска, при которой происходит компрессия одного – двух нервов и возникает картина радикулопатии, при стенозе происходит компрессионное воздействие одновременно на много нервов и такое состояние называется миелопатией. При стенозе возможно консервативное лечение, если симптоматика умеренная. Если есть выраженная неврологическая симптоматика, то тогда обычно рекомендуется оперативное лечение, цель которого провести декомпрессию спинного мозга.
Грыжа межпозвоночного диска
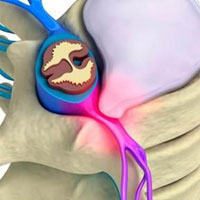
Грыжи межпозвоночных дисков происходит разрыв фиброзного кольца, которое окружает межпозвоночный диск. Этот разрыв вызывает высвобождение центральной части диска, содержащей вещество, которое называется желатинозным студенистым ядром. При давлении позвонков сверху и снизу студенистое ядро выходит наружу, оказывает давление на ближайшие нервные структуры и вызывает сильную боль и повреждение нерва. Грыжи дисков, чаще всего, возникают в поясничном отделе позвоночника и иногда называются экструзией диска.
Радикулопатия
Термин радикулит (радикулопатия) широко распространен, означает компрессию корешка. Радикулит может быть как в поясничном, так и в шейном или гораздо реже в грудном отделах позвоночника. Компрессия корешка возникает при избыточном давлении на нервный корешок. Избыточное давление может быть как со стороны костных тканей, так и мягких тканей (мышцы, хрящи, связки). Это давление нарушает функцию нерва, вызывая боль, покалывание, онемение или слабость.
Остеопороз заболевание, при котором происходит ослабление костной ткани, в том числе и позвонков, что увеличивает риск перелома позвонков, даже при незначительных нагрузках. Компрессионные переломы позвоночника являются наиболее распространенным типом переломов, обусловленных остеопорозом, также возможны при остеопорозе переломы бедра и запястья. Эти переломы позвонков могут изменить форму и прочность позвоночника, особенно у пожилых женщин, у которых на фоне таких переломов нередко возникает деформация позвоночника. Позвоночник приобретает избыточный наклон в грудном отделе (кифоз) и выпиранию плеч вперед. При выраженном остеопорозе даже простые движения, такие как наклон вперед, могут привести к перелому позвонков.
Пояснично-крестцовый радикулит
Пояснично-крестцовый радикулит (ишиас) связан с компрессией или повреждением седалищного нерва. Этот нерв проходит от нижней части спинного мозга, вниз по задней части ноги, к стопе. Повреждение или давление на седалищный нерв может вызвать характерные для пояснично-крестцового радикулита боли: острая или жгучая боль, которая исходит из нижней части спины в бедро и по пути следования седалищного нерва к стопе.
Спондилез
Спондилез это дегенеративное заболевание позвоночника, нередко приводящее к нарушению подвижности позвоночника, и обусловлено изменениями в костной ткани позвонков и развитием костным разрастаний (остеофитов).
Переломы позвоночника
Позвонки обладают большой прочностью и могут выдерживать большое давление, в то же время позвоночник не теряет гибкость. Но, как и другие кости в организме, они могут ломаться при экстремальном избыточном давлении, травме или заболевании. В таких случаях повреждения или переломы позвонков могут быть как незначительными, так и тяжелыми.
Компрессионные переломы
Как следует из названия, компрессионные переломы возникают от чрезмерных осевых нагрузок, что нарушает целостность тела позвонка. Остеопороз является одной из ведущих причин компрессионных переломов, так как происходит снижение способности позвонков выдерживать нагрузки. В таких случаях даже легкое падение или даже кашель могут привести к компрессионному перелому. Люди часто воспринимают боль в спине, как нормальный процесс старения, и подчас компрессионные переломы остаются незамеченными. Повторные компрессионные переломы могут приводить к уменьшению высоты позвоночника. Другой распространенной причиной компрессионного перелома является травма, такая как падение.
Часто, компрессионные переломы позвоночника в конечном итоге консолидируются самостоятельно (без лечения). Для снятия боли могут быть назначены препараты НПВС (например, аспирин)..При выраженных переломах возможно применение хирургических методов (вертебропластика и кифопластика).
Взрывные переломы
Взрывные переломы, как правило, возникают при тяжелой травме (например, при ДТП или падении с высоты). Взрывные переломы значительно более опасны, чем компрессионные переломы, так как передняя и средняя часть тела позвонка разбиты на несколько фрагментов, и это, скорее всего, может привести к травме спинного мозга. Кроме того, в связи с тем, что тело позвонка теряет свою целостность, позвоночник становится нестабильным. В некоторых случаях при взрывных переломах, если нет воздействия на спинной мозг, можно провести консервативное лечение. Если же есть свободные фрагменты или повреждение нервных структур, то необходимо оперативное лечение.
Переломы сгибания – разгибания
Такие переломы иногда называют переломами Chance, возникают при резком сгибании- разгибании. Чаще всего, такой вид травмы возникает при автомобильных авариях, у людей, пристегнутых ремнем безопасности, и возникает не только перелом позвонков, но и связок, дисков, а иногда и внутренних органов. Такие переломы, как правило, нестабильны и требуют оперативного лечения. Такой тип переломов встречается в 5-10 % случаев переломов позвоночника.
Перелом позвонка с дислокацией. Такие переломы возникают при воздействии большой силы, и происходит не только нарушение целостности тела позвонка, но и его смещение (за счет разрыва связок, дисков). Такие переломы часто требуют оперативного вмешательства.
Переломы также делятся на стабильные и нестабильные. Компрессионные переломы, как правило, считаются стабильными и не требуют хирургического вмешательства. Напротив,нестабильные переломы (например,взрывные или переломы Chance), как правило, требуют хирургического лечения нередко экстренного вмешательства.
Спондилолистез
Спондилолистез – это состояние, когда один позвонок скользит вперед (сублюксация) по отношению к другому. Дегенеративный спондилолистез поясничных позвонков часто является причиной приобретенной стеноза позвоночного канала в поясничном отделе позвоночника, особенно на уровне L4 и L5 и может проявляться клинически нейрогенной перемежающееся хромотой.
Спондилолиз
Это нарушение целостности дужки позвонка. Это нарушение может быть как врожденным, так и приобретенным в течение жизни. Спондилолиз может приводить к сползанию позвонка (листеза), особенно если спондилолиз двухсторонний.Приобретенный спондилолиз,как правило, возникает после стрессовых нагрузок и встречается у людей при интенсивной физической нагрузке например у спортсменов (особенно штангистов, футболистов, гимнастов).При выраженном спондилолизе лечение, как правило,оперативное.
Миелопатия
При компрессии спинного мозга грыжей диска или при стенозе спинального канала появляется характерная неврологическая симптоматика повреждения спинного мозга (миелопатия). Симптоматика миелопатии вариабельна и характеризуется двигательными нарушениями в конечностях, нарушением чувствительности, иногда нарушением функции органов малого таза. При серьезном повреждении спинного мозга может быть отсутствие рефлексов.
Синдром конского хвоста
Фактически спинной мозг заканчивается на уровне L2 и разветвляется на пучок нервов, который напоминает по всей форме «конский хвост». Синдром конского хвоста проявляется определенной группой симптомов (нарушение мочеиспускания, дефекации, онемение внутренней поверхности бедер, перианальной области, слабость в нижних конечностях). Как правило, при таком синдроме показана экстренная хирургическая операция.
Деформации позвоночника
Деформация позвоночного столба означает любое значительное отклонение от нормальных изгибов позвоночника. Наиболее распространенными являются
- Сколиоз
- Гиперкифоз
- Гиперлордоз
Существуют различные причины патологического искривления позвоночника. Некоторые дети рождаются с врожденным сколиозом или врожденные гиперкифозом.
Иногда нервные и мышечные заболевания, травмы или другие заболевания вызывают деформации позвоночника (например, церебральный паралич).
Чаще всего (до 80-85%) сколиоз встречается “идиопатический ” (без очевидной причины). Идиопатический сколиоз развивается постепенно, но может быстро прогрессировать в период роста в подростковом возрасте.
Сколиоз
Термин сколиоз был впервые использован для описания этой деформации позвоночника Гиппократом в 400 году до нашей эры. Это прогрессирующее заболевание, причина которого неизвестна (идиопатический) в 80% случаев, хотя и существуют доказательства определенной роли генетического фактора и питания. У женщин в 10 раз выше риск развития сколиоза, чем у мужчин. Сколиоз часто сопровождается скручиванием позвоночника, что приводит к деформации реберных дуг и грудной клетки. Сколиоз обычно начинает проявляться в подростковом возрасте. Консервативное лечение достаточно эффективно при 1-2 степени сколиоза. При выраженной деформации (3-4 степени) и при прогрессирующем сколиозе в подростковом возрасте рекомендуется оперативное лечение (чем раньше проводится оперативное лечение, тем отдаленные результаты гораздо лучше).
Гиперкифоз
Небольшой кифоз является естественной кривизной грудного отдела позвоночника, в то время как гиперкифоз представляет собой избыточный наклон позвоночника в грудном отделе вперед (сутулость). Гиперкифоз распространен у пожилых людей и это, как правило, связано с наличием остеопороза и перенесенных компрессионных переломов позвонков. Причинами гиперкифоза могут быть также травмы, заболевания эндокринной системы и другие заболевания. В подростковом возрасте может встречаться такой гиперкифоз, как болезнь Шейермана Мау, для которой характера клиновидная деформация трех и более позвонков в грудном отделе позвоночника. Как правило, при болезни Шейермана Мау консервативное лечение достаточно эффективно, но при угле отклонения от оси более 60градусов рекомендуется оперативное лечение.
Гиперлордоз
Лордоз это естественный изгиб в поясничном отделе позвоночника вовнутрь, а гиперлордоз является патологическим увеличенным изгибом в поясничном отделе позвоночника. Гиперлордоз обычно сопровождается ненормальным наклоном таза вперед и часто сопровождается избыточным выпиранием ягодиц. Симптомы могут включать боль и онемение, если есть компрессия нервных структур. Как правило, гиперлордоз обусловлен слабостью мышц спины, гиперэкстензией, например, у беременных женщин, у мужчин с чрезмерным висцеральным жиром. Гиперлордоз также связан с половым созреванием.
Лечение гиперлордоза обычно не требуется, если нет воздействия на нервные структуры.
Опухоли позвоночника
Опухоли позвоночника встречаются достаточно редко. Опухоли могут быть доброкачественными и злокачественными. Первичные злокачественные опухоли спинного мозга встречаются очень редко. Злокачественные опухоли спинного обычно имеют метастатический характер и имеют первичный очаг в других органах и тканях.
С клинической и анатомической точки зрения опухоли могут быть классифицированы как опухоли эпидуральные, интрадуральные экстрамедуллярные и интрамедуллярные.
Метастатические опухоли позвоночника является наиболее распространенными для костных метастазов.
Наиболее распространенными солидными опухолями, вторично поражающими позвоночник являются: рак груди, простаты и почечная карцинома, на которые приходится почти 80% метастазов в позвоночник. На опухоли неизвестного первичного генеза приходится около 5% -10% случаев. Метастазы новообразований кроветворной системы составляют около 4% -10%.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.






