Классификация сколиоза
- Гимнастика Шрот
- Гимнастика SEAS
- 3D-корсет Шено
- 3D-корсеты AXIS-CLS
- Корсет для взрослых SpineCor
- Стельки Сурсил Орто
- Стельки Формтотикс
- Майки для корсета Knit-Rite
Сколиоз — сложная деформация позвоночника, при котором происходит искривление позвоночного столба вокруг своей оси.
Причины возникновения сколиоза
Сколиоз чаще всего наблюдается у детей в период роста от 6 до 15 лет. У девочек искривление позвоночника встречается в 4-7 раза чаще мальчиков. Специалисты объясняют данный факт тем, что в силу своей природы мальчишки более подвижны. Однако активный образ жизни не гарантирует здоровую спину вашему ребенку.

Сколиоз – болезнь современная, связанная с сидячим образом жизни. Дело в том, что когда мы сидим, расслабляются мышцы спины, и вся тяжесть тела ложится на спинной скелет. Особенно от этого страдают дети, вынужденные несколько часов подряд сидеть за школьной партой, а потом еще дома делать уроки все в том же положении сидя. Молодой, неокрепший детский позвоночник испытывает колоссальную нагрузку. Как следствие долгих лет учебы – кифозы и лордозы, различные формы искривления позвоночника. По статистике, сколиоз наблюдается у 4-7% старшеклассников.
Примерно в 80% всех случаев причина возникновения искривлений неизвестна. Такие сколиозы называют идиопатическими, то есть появившиеся по неизвестной причине. Оставшиеся 20 % сколиозов – результат врождённых деформаций позвонков и других различных заболеваний, например, нервно-мышечной системы, соединительных тканей, обмена веществ костей и т.д.
Классификация сколиоза
1. В зависимости от происхождения:
1 группа – сколиозы миопатического происхождения.
2 группа – сколиозы неврогенного происхождения.
3 группа – диспластические сколиозы.
4 группа – рубцовые сколиозы.
5 группа – травматические сколиозы
6 группа – идиопатические сколиозы.
2. По форме искривления:
С-образный сколиоз (с одной дугой искривления).
S-образный сколиоз (с двумя дугами искривления).
Σ – образный сколиоз (с тремя дугами искривления).
3. По локализации искривления:
– шейно-грудной сколиоз (вершина искривления на уровне Th3 – Th4);
– грудной сколиоз (вершина искривления на уровне Th8 – Th9);
– грудопоясничный сколиоз (вершина искривления на уровне Th11 – Th12);
– поясничный сколиоз (вершина искривления на уровне L1 – L2);
– пояснично-крестцовый сколиоз (вершина искривления на уровне L5 – S1).
4. По изменению статической функции позвоночника:
– компенсированная (уравновешенная) форма сколиоза (осевая вертикальная линия, опущенная от верхушки остистого отростка С7 позвонка, проходит через межягодичную складку);
– некомпенсированная (неуравновешенная) форма сколиоза (осевая вертикальная линия, опущенная от верхушки остистого отростка С7 позвонка, отклоняется в сторону и не проходит через межягодичную складку).
5. Рентгенологическая классификация (согласно приказам МО РФ):
«Степень сколиоза определяется рентгенологом по рентгенограммам на основании измерения углов сколиоза:
I степень — 1—10 градусов,
II степень — 11—25 градусов,
III степень — 26—50 градусов,
IV степень — более 50 градусов. ».
Измеряется угол между 2 линиями проведенными через центр наиболее отклоненного позвонка и центр ближайшего не измененного. Сколиоз может быть С-образный (с одной дугой искривления), может быть S-образный (с двумя дугами искривления) и Σ — образный (с тремя дугами искривления). В таком случае тяжесть состояния определяется по искривлению с наибольшим углом отклонения позвоночника.
6. Клинико-рентгенологическая классификация сколиоза (по В. Д. Чаклину):
I степень сколиоза. Слабо выраженное искривление позвоночника во фронтальной плоскости, исчезающее в горизонтальном положении. Асимметрия надплечий и лопаток при шейно-грудном и грудном сколиозе и талии при поясничном сколиозе, асимметрия мышц на уровне дуги искривления. Угол сколиотической дуги 175° – 170° (угол сколиоза 5° – 10°).
II степень сколиоза. Искривление позвоночника, более выраженное, и не исчезает полностью при его разгрузке, имеется небольшая компенсаторная дуга и небольшой реберный горб. Угол сколиотической дуги 169° – 150° (угол сколиоза 11° – 30°).
III степень сколиоза. Значительное искривление позвоночника во фронтальной плоскости с компенсаторной дугой, выраженной деформацией грудной клетки и большим реберным горбом. Туловище отклонено в сторону основной сколиотической дуги. Коррекция при разгрузке позвоночника незначительная. Угол сколиотической дуги 149° – 120° (угол сколиоза 31° – 60°).
IV степень сколиоза. Резко выраженный фиксированный кифосколиоз. Нарушение функции сердца и легких. Угол сколиотической дуги 60°).
7. Клинико-рентгенологическая классификация сколиоза (по Дж.Коббу):
I степень сколиоза характеризуется углом искривления не более 15°;
II степень – величина угла колеблется от 16 до 40°;
III степень – искривление составляет 40-60°;
IV степень – угол искривления превышает 60°.
В практике МСЭ используются классификации по Чаклину и Коббу.
8. По изменению степени деформации в зависимости от нагрузки на позвоночник:
– Нефиксированный (нестабильный) сколиоз;
– Фиксированный (стабильный) сколиоз.
9. По клиническому течению:
(медленно прогрессирующий – нарастание угла искривления до 9 градусов за год; быстропрогрессирующий – нарастание угла искривления от 10 и выше градусов за год).
Сколиоз 1 степени: причины, симптомы, диагностика, лечение
Такое заболевание как сколиоз известно многим. Представляет собой стойкое искривление в позвоночном столбе. Кривизна расположена во фронтальной плоскости, относительно позвоночной оси. В процесс вовлечены все зоны и отделы, и он ведет к деформациям не только позвонков, но и других органов. В зависимости от силы кривизны выделяют различные степени заболевания. Первая степень – начало патологии – характеризуется определенными особенностями.

Как искривляется позвоночник
Поскольку процесс возникновения и распространения кривизны вездесущ, в нем участвуют или присоединяются к нему практически все органы. Начинается с бокового искривления, за которым чаще всего следует переднезаднее (патологическое увеличение амплитуды физиологического лордоза и кифоза). После этого происходит выдвижение вбок позвоночника, его разворот и вторичная деформация во всех уровнях – тазовом, грудном, других, которая влечет за собой расстройство функций внутренних органов (репродуктивных, сердечных, дыхательных систем и так далее).

Важно! Чаще всего возникновение сколиотических изменений происходит еще в детском возрасте, как следствие травм, наследственных аномалий, патологий разного рода, не обязательно связанных непосредственно с позвоночником.
Коварство заболевания в том, что в восьмидесяти процентах случаев причина его остается невыясненной. А поскольку раннее обнаружение не всегда удается провести, разным может являться и прогноз.
Кстати. Лечение может в равной степени быть как оперативным, так и безоперационным, но наиболее часто, в подавляющем большинстве эпизодов, первую степень сколиоза купируют консервативной терапией.
Если говорить конкретно о первой степени заболевания, она, несмотря на то, что представляет собой начальный этап, уже считается стойкой деформацией, сопровождающейся кривизной вбок до угла не более десяти градусов. Может осложняться и усилениями физиологических деформаций, и позвонковым скручиванием, при входе в следующую стадию.
Таблица. Характеристики степеней.


Явное выпячивание наблюдается в грудной зоне. Мышечный валик образовывается в зоне поясницы.
На рентгеновском снимке позвонковая торсия выражена в средней степени.

Скручивание в позвонках выделено чрезвычайно резко, что отчетливо можно увидеть с помощью рентгена.

Если вы хотите более подробно узнать, как существуют степени сколиоза, а также рассмотреть характеристики, симптомы и методы лечения, вы можете прочитать статью об этом на нашем портале.
Сколиоз признан деформацией периода роста, то есть возникает он преимущественно в детстве и юности. Существует сложнейшая классификация сколиотических изменений, но если говорить о заболевании вообще (и о стадии его возникновения, то есть первой степени) можно выделить три основных момента.
- В 8 случаях из 10 причина возникновения заболевания остается не установленной.
- Девочки и подростки женского пола болеют чаще мальчиков в 5-7 раз.
- Существует самое опасное время, когда заболевание возникает с максимальной вероятностью. У детей обоего пола – от 4 до 6 лет. У девочек – от 10 до 13 лет, у мальчиков – от 11 до 14 лет.

Что касается остальных двадцати процентов возникновения заболевания, выявленными причинами могут стать:
- генетико-врожденные деформационные явления;
- нарушения процессов обмена;
- патологии соединительных волокон;
- травмирование тяжелой степени;
- различная длина ног либо ампутация одной из них.

Важно! Не стоит принимать сколиоз за нарушение осанки, подменяя данные понятия. Нарушение не является стойкой деформацией, и его можно выправить упражнениями либо сохранением правильного положения тела (следить за осанкой). Сколиоз же во всех случаях требует лечения.
Классификации
Если классифицировать данную патологию, то классификаций будет несколько, по различным параметрам. Начать стоит с выделения двух глобальных групп – структурная и неструктурная патология. Далее следует деление каждого вида на подвиды.
Таблица. Классификации сколиозов.


Неструктурный вид
Неструктурный вариант представляет собой обычную боковую деформацию, не сопровождающуюся (пока) позвоночной ротацией.
- Осаночный подвид возникает вследствие нарушений в осанке, способных исчезать, когда человек наклоняется вперед или лежит во время осуществления рентгенографии.
- Рефлекторный представляет собой последствие нахождения пациента в вынужденной позе из-за испытываемого им болевого синдрома.
- Компенсаторный подвид – следствие укорачиваете (врожденное или вынужденное) одной ноги.

Структурный вид
Всегда предполагает, плюс к деформации, скручивание позвонков, стойкое и патологическое.
Учитывая этиологический фактор, деление производится по следующим группам.
- Травматический – обусловлен повреждениями позвонков и всей опорно-двигательной системы вследствие травм.
- Рубцовый – возникает вследствие деформационных явлений в мягких тканях, сопровождающихся возникновением рубцов.
- Миопатический – является результатом болезней мышечной системы, в числе которых, в первую очередь, миопатия, а также прогрессирующая мышечная дистрофия.


Важно! В случае, если причина развития не обнаруживается, либо исключены все вышеназванные причины, устанавливается следующий диагноз – идиопатический сколиоз.
Идиопатический вид
В свою очередь, сколиоз, не поддающийся выявлению причин возникновения, подразделяют на следующие типы.
По времени начала болезни и вхождения в первую степень:
- первый и второй год жизни ребенка – инфантильный;
- развившийся между 4 и 6 годами – ювенильный;
- выявленный (и возникший) в возрасте 10-14 лет – адолесцентный.
По форме кривизны изгибов и количеству:
- в виде С – одиночный боковой;
- в виде S – два (парных) вбок;
- в виде Z – три, все боковые, крайне редко диагностируемый вариант.


- шейно-грудной, который локализован в третьем и четвертом грудном позвонке, там находится точка искривления;
- грудной – место восьмого и девятого позвонка грудной зоны;
- грудно-поясничный – точка ниже девятого позвонка грудной зоны, где-то на 11 и 12 сегменте;
- поясничный – место первого и второго позвонка поясницы;
- пояснично-крестцовый – расположен после пятого в поясничной зоне и на уровне 1-2 крестцовых позвонков.
По течению заболевания, скорости и усилению вычленяют вариант прогрессирующего типа и вид непрогрессирующий.

Если вы хотите более подробно узнать, как определить сколиоз на ранней стадии, а также рассмотреть способы диагностики и лечения, вы можете прочитать статью об этом на нашем портале.
Перечень симптомов и методов диагностики
Разумеется, как и все заболевания, принимающие тяжелый деформационный характер, сколиоз, развившийся до степени 1, особенно важно диагностировать как можно раньше. От этого зависит эффект проводимого лечения и степень дальнейшего здоровья и физического развития ребенка. Поскольку начальная стадия отличается течением практически бессимптомным, обратить внимание стоит на наступление возраста, когда высок риск возникновения патологии. Первый возраст – один-два года, второй – 4-6, третий – 10-14.
После этого отслеживаются следующие признаки.
- Опущение одного плеча. При том что ребенок стоит ровно, одно плечо у него выше другого.
- Также в позиции стоя с опущенными руками отличается просвет от руки до пояса с одного и другого бока.
- Наблюдается асимметрия лопаток – там, где прогиб, лопатка приближена к позвоночному столбу и образует выпирающий угол.
- Сам позвоночный столб заметно искривляется, если пациент наклоняется вперед.

Важно! Если вы заметили у ребенка даже единственный из всех перечисленных признаков, обязательно следует немедленно обратиться к детскому ортопеду для обследования и диагностирования.
При диагностике в медицинском учреждении процедура начинается со сбора анамнеза и подробного осмотра. Пациент осматривается в положении стоя, затем, когда он сидит, после этого следуют наклоны, осмотр лежа.

- Когда ребенок стоит, измеряются длина ног их соразмерность. Также выясняется степень мобильности (аномальной) различных суставов – в голеностопе, колене, тазобедренной части.
- Обязательно измеряется степень кифоза (анатомического природного искривления) на предмет выявления патологии.
- Подвижность поясницы и парная симметричность различных частей тела – лопаток, плеч, и по отношении к ним талии и шеи – определяется отдельно.
- При осмотре грудной клетки, живота, таза пытаются обнаружить аномалии. Оценке подвергается мышечный тонус, фиксируются такие нарушения, как мышечные валики, деформированные реберные пластины.
- Когда стоя ребенок сгибается, выявляется асимметрия позвоночной линии.
Из сидячего положения измеряется длина позвоночного столба, выявляется степень лордоза в поясничной зоне, боковые отклонения туловища, позиция таза по отношению к ногам. Из позиции лежа можно сделать наблюдения об искривлении позвоночной дуги, исследовать тонус мышц и пропальпировать положение внутренних органов.
Следующий этап – инструментальная диагностика, которая в случае со сколиозом первой степени делается при помощи рентгенографического аппарата.

Важно! Если существуют подозрения на сколиоз или имеются предпосылки к его возникновению, рентген обязательно проводится пациенту регулярно, не реже двух раз в год.
Первый рентген осуществляют в положении стоя. Затем снимки для уточнения делают лежащему пациенту и с растягиванием, чтобы оценить степень деформации. Для уточнения данных может проводиться магнитно-резонансное томографическое исследование.


Особенности лечения
Пациенты, у которых диагностирована любая из степеней сколиотических изменений, попадают под наблюдение врача-ортопеда или специалиста вертебролога. Врачи данных квалификаций отлично знакомы с этой патологией и могут назначить эффективное корректирующее лечение, а также проконтролировать этот процесс, пока не наступит полное выздоровление.

Важно! Хоть сколиоз 1 степени и является заболеванием, он поддается полному излечиванию, если остановить его прогрессирование и применить комплексные терапевтические меры.
Иногда заболевание прогрессирует быстро, и оказывает патологический эффект на внутренние органы. Пациент может быть направлен ортопедом к другим специалистам, например кардиологу, пульмонологи и так далее.
Во всех случаях важна комплексность и постоянство лечения. А в случае, если патология возникла из-за травмы или разноразмерных нижних конечностей, необходимо устранение первопричины. Например, когда одна нога короче другой, и сколиоз возник по этому поводу, прописываются ортопедические вставки-стельки или корригирующую обувь, которая компенсирует недостаток длины и позволит выровняться позвоночнику.


Кстати. Парни со сколиозом в первой степени призываются в армию. Освобождает от армейской службы лишь наличие второй и дальнейших прогрессирующих степеней сколиоза.
Консервативное терапевтическое лечение сколиоза, имеющего 1 степень, в том числе идиопатического характера, включает антисколиозные гимнастические упражнения, разработанные специально под различные степени проявления сколиоза. Также непременным в терапии считается ношение подходящего ортопедического корсета. Особенно корсет необходим, если у пациента продолжается активный период роста.

Сколиоз – распространенное и многогранное заболевание, которое начинается бессимптомно, может развиваться непредсказуемо и привести к разнообразным последствиям. Поэтому очень важна ранняя диагностика и своевременное лечение, позволяющее избавить ребенка и его родителей от множества проблем со здоровьем в будущем.
Видео – Сколиоз грудного отдела позвоночника: лечение 1, 2, 3, степени, упражнения, причины, симптомы
Сколиоз
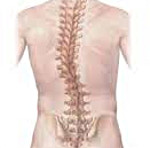
Сколиоз – это стойкое искривление позвоночника вбок относительно своей оси (во фронтальной плоскости). В процесс вовлекаются все отделы позвоночника, потому к боковому искривлению в последующем присоединяется искривление в переднезаднем направлении и скручивание позвоночника. По мере прогрессирования сколиоза возникает вторичная деформация грудной клетки и таза, сопровождающаяся нарушением функции сердца, легких и тазовых органов. Патология диагностируется по данным осмотра и рентгенографии. Лечение может быть как консервативным, так и оперативным.
МКБ-10



- Причины сколиоза
- Классификация
- Симптомы сколиоза
- Диагностика
- Физикальное обследование
- Рентгенография
- Нелучевые инструментальные методы
- Лечение сколиоза
- Консервативная терапия
- Хирургическое лечение
- Цены на лечение
Общие сведения
Сколиоз – это сложная стойкая деформация позвоночника, сопровождающаяся, в первую очередь, искривлением в боковой плоскости с последующим скручиванием позвонков и усилением физиологических изгибов позвоночника. При прогрессировании сколиоза развивается деформация грудной клетки и костей таза с сопутствующим нарушением функции органов грудной полости и тазовых органов.
Самыми опасными периодами в отношении развития и прогрессирования сколиоза являются этапы интенсивного роста: от 4 до 6 лет лет и от 10 до 14 лет. При этом следует быть особенно внимательными к здоровью ребенка на этапе полового созревания, которое у мальчиков происходит в 11-14 лет, а у девочек в 10-13 лет. Риск усугубления сколиотической деформации увеличивается в тех случаях, когда к началу этих периодов у ребенка уже есть рентгенологически подтвержденная первая степень сколиоза (до 10 градусов).
Сколиоз не следует путать с обычным нарушением осанки. Нарушение осанки можно исправить с помощью обычных физических упражнений, обучения правильной посадке за столом и других подобных мероприятий. Сколиоз же требует специального комплексного систематического лечения в течение всего периода роста пациента.

Причины сколиоза
Патология относится к группе деформаций, возникающих в период роста (то есть, в детстве и юности). На первом месте по распространенности с большим отрывом находится идиопатический сколиоз – то есть, сколиоз с неустановленной причиной. Он составляет около 80% от общего числа случаев. При этом девочки болеют сколиозом в 4-7 раз чаще мальчиков. В оставшихся 20% случаев наиболее часто выявляется сколиоз вследствие врожденных деформаций позвоночника, обменных нарушений, заболеваний соединительной ткани, тяжелых травм и ампутаций конечностей, а также значительной разницы в длине ног.
Классификация
В вертебрологии, травматологии и ортопедии существует несколько классификаций сколиоза. Можно выделить две большие группы: структурный сколиоз и неструктурный сколиоз. В отличие от структурного, при неструктурном наблюдается обычное боковое искривление позвоночника, не сопровождающееся стойкой патологической ротацией позвонков.
С учетом причин развития неструктурные сколиозы делятся на:
- Осаночные сколиозы – возникшие вследствие нарушения осанки, исчезающие при наклонах кпереди и проведении рентгенографии в лежачем положении.
- Рефлекторные сколиозы – обусловленные вынужденной позой пациента при болевом синдроме.
- Компенсаторные сколиозы – возникшие вследствие укорочения нижней конечности.
- Истерические сколиозы – имеют психологическую природу, встречаются крайне редко.
Структурные сколиозы также подразделяются на несколько групп с учетом этиологического фактора:
- Травматические – обусловленные травмами опорно-двигательного аппарата.
- Рубцовые – возникшие вследствие грубых рубцовых деформаций мягких тканей.
- Миопатические – обусловленные болезнями мышечной системы, например, миопатией или прогрессирующей мышечной дистрофией.
- Нейрогенные – возникающие при нейрофиброматозе, сирингомиелии, полиомиелите и т. д.
- Метаболические – обусловленные нарушениями обмена и нехваткой определенных веществ в организме, могут развиваться, например, при рахите.
- Остеопатические – возникшие вследствие врожденной аномалии развития позвоночника.
- Идиопатические – причину развития выявить невозможно. Такой диагноз выставляется после исключения остальных причин возникновения сколиоза.
С учетом времени возникновения идиопатические сколиозы делятся на:
- Инфантильные – развившиеся в 1-2 годы жизни.
- Ювенильные – возникшие между 4-6 годами жизни.
- Подростковые (адолесцентные) – появившиеся между 10 и 14 годами жизни.
По форме искривления все сколиозы делятся на три группы: C-образные (один боковой изгиб), S-образные (два боковых изгиба) и Z-образные (три боковых изгиба). Последний вариант встречается крайне редко.
С учетом места расположения искривления позвоночника выделяют:
- Шейно-грудные (с вершиной искривления на уровне III-IV грудных позвонков).
- Грудные (с вершиной искривления на уровне VIII-IX грудных позвонков).
- Грудо-поясничные (с вершиной искривления на уровне XI-XII грудных позвонков).
- Поясничные (с вершиной искривления на уровне I-II поясничных позвонков).
- Пояснично-крестцовые (с вершиной искривления на уровне V поясничного и I-II крестцовых позвонков).
И, наконец, с учетом течения различают прогрессирующий и непрогрессирующий сколиозы.

Симптомы сколиоза
На начальных стадиях патология протекает бессимптомно, поэтому следует обращать внимание на следующие признаки: одно плечо находится выше другого; когда ребенок стоит, прижав руки к бокам, расстояние между рукой и талией различается с двух сторон; лопатки расположены несимметрично – на вогнутой стороне лопатка находится ближе к позвоночнику, ее угол выпирает; при наклоне кпереди становится заметным искривление позвоночника.
Классификация сколиозов, разработанная Чаклиным и использующаяся на территории России, была составлена с учетом как клинических, так и рентгенологических признаков, поэтому на нее можно ориентироваться при выявлении симптомов заболевания. Она включает в себя 4 степени:
- 1 степень – угол до 10 градусов. Определяются следующие клинические и рентгенологические признаки: сутуловатость, опущенная голова, асимметричная талия, разная высота надплечий. На рентгеновских снимках – легкая тенденция к торсии позвонков.
- 2 степень – угол от 11 до 25 градусов. Выявляется кривизна позвоночника, не исчезающая при смене положения тела. Половина таза на стороне искривления опущена, треугольник талии и контуры шеи асимиетричны, в грудном отделе на стороне искривления имеется выпячивание, в поясничном – мышечный валик. На рентгенограмме – торсия позвонков.
- 3 степень – угол от 26 до 50 градусов. В дополнение ко всем признакам сколиоза, характерным для 2 степени, становятся заметными выпирающие передние реберные дуги и четко очерченный реберный горб. Мышцы живота ослаблены. Наблюдаются мышечные контрактуры и западание ребер. На рентгеновских снимках – резко выраженная торсия позвонков.
- 4 степень – угол более 50 градусов. Резкая деформация позвоночника, все выше перечисленные признаки усилены. Значительное растяжение мышц в области искривления, реберный горб, западание ребер в зоне вогнутости.
Диагностика
Физикальное обследование
При выявлении симптомов сколиоза следует обратиться к детскому ортопеду, чтобы он провел детальное обследование и при подтверждении диагноза назначил соответствующее лечение. Обследование пациента, страдающего сколиозом, в условиях мед. учреждения включает в себя подробный осмотр в положении стоя, сидя и лежа для выявления перечисленных выше признаков.
В положении стоя проводится измерение длины нижних конечностей, определяется подвижность голеностопного, коленного и тазобедренного суставов, измеряется кифоз, оценивается подвижность поясничного отдела позвоночника и симметричность треугольников талии, определяется положение надплечий и лопаток. Также производится осмотр грудной клетки, области живота, таза и поясницы. Оценивается мышечный тонус, выявляются мышечные валики, деформация ребер и т. д. В положении сгибания определяется наличие или отсутствие асимметрии позвоночника.
В положении сидя проводится измерение длины позвоночника и определение степени поясничного лордоза, выявляются боковые искривления позвоночника и отклонения туловища. Производится оценка положения таза вне зависимости от положения нижних конечностей. В положении лежа оценивается изменение искривления дуги позвоночника, исследуются мышцы живота и внутренние органы.
Рентгенография
Основным инструментальным методом диагностики сколиоза позвоночника является рентгенография позвоночника. При подозрении на сколиотическое искривление рентгеновское исследование необходимо проводить не реже 1-2 раз в год. Первичная рентгенограмма может проводиться в положении стоя. В последующем рентгеновские снимки выполняются в двух проекциях в положении лежа с умеренным растягиванием – это дает возможность оценить истинную деформацию.
При изучении рентгенограмм больных сколиозом проводится измерение углов искривления с использованием специальной методики, предложенной Коббом. Для того чтобы рассчитать угол искривления, на прямую рентгенограмму наносят две линии, проходящие параллельно замыкательным пластинкам нейтральных (не участвующих в искривлении) позвонков, а затем измеряют угол, образованный этими линиями.
Кроме того, на рентгеновском снимке при сколиозе выявляют следующие особенности:
- Базальные неискривленные позвонки, которые являются основанием для искривленной части позвоночника.
- Кульминационные позвонки, расположенные на самой высокой точке дуги искривления (как основного, так и вторичного, если оно есть).
- Скошенные позвонки, которые находятся в местах перехода между основным искривлением и противоискривлением.
- Промежуточные позвонки, расположенные между скошенными и кульминационными позвонками.
- Нейтральные позвонки – недеформированные позвонки, не участвующие в процессе бокового искривления.
При необходимости выполняют снимки в специальных укладках для измерения торсии (скручивание вдоль оси тела позвонка) и ротации (разворота позвонков друг относительно друга). Торсионный угол также рассчитывается по одной из двух специальных методик: Нэша и Мо или Раймонди.

Нелучевые инструментальные методы
В периоды быстрого роста исследование позвоночника нужно проводить чаще, поэтому для снижения дозы рентгеновского облучения используются нелучевые безвредные методики, в том числе – трехмерное исследование ультразвуковым или контактным сенсором, светооптическое измерение профиля спины и сколиометрия по Буннеллю.
Возможно также выполнение снимков с малым облучением (с сокращенным временем облучения). Мелкие детали на таких снимках не просматриваются, но по ним можно проводить измерение угла искривления при сколиозе. При необходимости для выявления причины развития сколиоза может также проводиться МРТ позвоночника.

Лечение сколиоза
Пациенты должны наблюдаться у опытного врача-вертебролога или ортопеда, хорошо знакомого с данной патологией. Возможное быстрое прогрессирование и воздействие искривления на состояние внутренних органов требует адекватного лечения, а также, при необходимости – направления к другим специалистам: пульмонологам, кардиологам и т. д. Лечение сколиоза может быть как консервативным, так и оперативным, в зависимости от причины и выраженности патологии, наличия или отсутствия прогрессирования. В любом случае – важно, чтобы оно было комплексным, постоянным, своевременным.
Консервативная терапия
При сколиозах, обусловленных последствиями травмы, укорочениями конечностей и другими подобными факторами необходимо в первую очередь устранить причину. Например – использовать специальные стельки или ортопедическую обувь для компенсации разницы в длине конечностей. При нейрогенных и миопатических сколиозах консервативная терапия, как правило, малоэффективна. Требуется хирургическое лечение.
Консервативное лечение идиопатических сколиозов включает в себя специальную антисколиозную гимнастику и использование корсетов. При угле искривления до 15 градусов в отсутствие ротации показана специализированная гимнастика. При угле искривления 15-20 градусов с сопутствующей ротацией (у пациентов с незавершенным ростом) к гимнастике добавляют корсетотерапию. Использование корсетов возможно как только в ночное время, так и постоянно – в зависимости от рекомендаций врача. Если рост завершился, корсет не нужен.
При прогрессирующем сколиозе с углом более 20-40 градусов показано стационарное лечение в условиях специализированной вертебрологической клиники. Если рост не завершен, рекомендуется постоянное ношение деротирующего корсета (не менее 16 часов в сутки, оптимально – 23 часа в сутки) в сочетании с интенсивной гимнастикой. После завершения роста корсет, как и в предыдущем случае, не требуется.
Хирургическое лечение
При угле более 40-45 градусов, как правило, требуется оперативное лечение. Показания к операции определяются индивидуально и зависят от причины развития сколиоза, возраста пациента, его физического и психологического состояния, вида и локализации деформации, а также эффективности консервативных методов лечения.
Операция при сколиозе представляет собой выпрямление позвоночника до определенного угла с использованием металлических конструкций. При этом подвергшийся оперативному вмешательству отдел позвоночника обездвиживается. Для фиксации позвоночника применяются специальные пластины, стержни, крючки и винты. Для расширения позвонков, придания позвоночнику более правильной формы и улучшения консолидации используются костные трансплантаты в виде вкладышей. Операция по коррекции сколиоза может проводиться трансторакально, дорсально и путем торакофренолюмботомии.
Сколиоз 1–2 степени
С течением лет диагноз сколиоз ставится все чаще, причем основной процент обнаруженных новых случаев приходится на детей. Ни правильные парты, ни ортопедические матрасы не способствуют существенному улучшению положения дел. Поэтому все чаще во время профилактических осмотров или при обращении пациентов с жалобами на боли в спине диагностируется сколиотическая деформация позвоночника.
Около 30% заболеваний позвоночника у детей приходится на сколиоз.
Чаще всего впервые он обнаруживается в детском или подростковом возрасте, а затем может сопровождать человека в течение всей жизни, если своевременно не были приняты соответствующие меры. Сегодня со сколиозом, особенно на начальных стадиях развития, можно успешно бороться силами консервативной терапии и добиться полного восстановления нормального положения позвоночного столба.

Что такое сколиоз
Позвоночник человека условно поделен на 4 отдела: шейный, грудной, поясничный и крестцовый. Каждый из них имеет физиологические изгибы: лордоз (прогиб внутрь) в поясничном и шейном отделах, а также кифоз (выступание наружу) в грудном и крестцовом отделе.
Сколиозом называют стойкую деформацию позвоночника, при которой он искривляется вбок по отношению к центральной оси. При этом деформация затрагивает не отдельный отдел позвоночного столба, а чаще всего каждый из них. Для сколиоза характерно усиление естественного лордоза и кифоза. Также наблюдается поворот тел позвонков, что провоцирует изменение осанки разной степени выраженности, изменение линии плеч, тазовых костей.
В большинстве случаев основное искривление возникает в области поясницы. При этом компенсаторной деформации подвергается и остальная часть хребта. Сколиоз в любой форме приводит к возникновению нарушений в работе практически всех систем организма, так как органы смещаются с естественных положений, что, безусловно, отражается на качестве их функционирования.

Чаще всего сколиоз обнаруживается у детей или уже в подростковом возрасте, т. е. в периоды наиболее активного роста ребенка. Пик скачков роста приходится на 4–6 лет, а также на 10–14 лет. Именно эти периоды считаются наиболее ответственными, поэтому родителям следует не пренебрегать профилактическими медицинскими осмотрами детей в эти важные для правильного формирования позвоночника временные отрезки.
Не стоит путать нарушение осанки со сколиозом. Если в первом случае речь идет о «плохой привычке», то во втором – о заболевании, требующем квалифицированного комплексного лечения.
Деформация позвоночника может развиться и уже во взрослом возрасте, а также прогрессировать. Но чаще она является следствием отсутствия своевременного вмешательства в момент начального формирования, т. е. в детском или подростковом возрасте.

Причины и виды сколиоза
Провоцировать деформацию позвоночника может целый ряд факторов. Основное деление на виды обусловлено наличием скручивания позвонков по оси, что становится причиной возникновения других тяжелых деформаций скелета. В таких случаях диагностируют структурную форму сколиоза. Если же подобные изменения отсутствуют, а у больного обнаруживается только боковой изгиб позвоночника в том или ином отделе, говорят о неструктурной форме заболевания, для которой характерно более мягкое течение.
Также различают врожденный и приобретенный сколиоз. Наиболее распространена приобретенная с течением жизни форма, которая может возникать в ответ на действие разных причин.
Приобретенные формы сколиоза
Самым известным и хорошо изученным является так называемый школьный сколиоз. Он возникает в результате:
- продолжительного сидения в неправильной позе;
- дефицита ряда минеральных веществ в организме, необходимых для правильного формирования костей (является следствием несбалансированности питания);
- наличия лишнего веса;
- слабости мышц спины;
- ударов в область позвоночника;
- неравномерного распределения нагрузки на спину, например, ношение рюкзака на одном плече.

Отдельно выделяют неврогенный сколиоз, который возникает в ответ на отклонения в работе нервной системы. Он часто становится следствием:
- ДЦП;
- нейрофиброматоза;
- полиомиелита;
- миопатий разных видов;
- спастического паралича;
- сирингомиелии.
Сколиоз может быть следствием рахита, наиболее характерного для детей раннего возраста. Заболевание обусловлено дефицитом витамина Д в организме, что приводит к снижению тонуса мышц и деформации костей.
Также выделяют статический и функциональный тип сколиоза. Они являются результатом нарушений опорно-двигательного аппарата и воспалительных процессов во внутренних органах соответственно.
Врожденный сколиоз
Иногда патология обусловлена наследственными нарушениями. Это:
- врожденное сращение позвонков между собой или формирование лишних, недоразвитых позвонков;
- сращение ребер;
- нарушения формирования дужек и отростков позвонков.

В таких ситуациях диагностируют врожденный сколиоз. Его обычно обнаруживают еще в течение первого года жизни ребенка. Заболевание прогрессирует медленно.
Рождение детей с патологиями развития может быть спровоцировано перенесением женщиной во время беременности вирусных заболеваний, сильных стрессов или приемом определенных лекарственных средств.
Отдельно выделяют диспластический сколиоз, диагностируемый у детей 3–6 лет. Для него типично присутствие аномалий развития в области крестцового и поясничных отделов позвоночника, что приводит к нарушению протекания обменных процессов, как в самих позвонках, так и в их межпозвоночных дисках. Поэтому заболевание характеризуется быстрым прогрессированием и тяжелым течением. Подобное наблюдается при:
- сакрализации – наследственная особенность, заключающаяся в увеличении числа крестцовых позвонков и уменьшении количества поясничных позвонков);
- люмбализация – так же врожденная патология, при которой, в отличие от сакрализации, наблюдается увеличение количества поясничных позвонков и уменьшение числа крестцовых;
- недоразвитие последнего поясничного или первого крестцового позвонка (L5 или S1);
- незаращение дуг позвоночника.
Сегодня истинные причины развития сколиоза примерно в 80% случаев остаются невыясненными. В таких ситуациях говорят об идиопатическом сколиозе. Он чаще встречается у девочек.
Степени и формы сколиоза
В течение заболевания выделяют 4 степени, описывающие тяжесть искривления хребта:
- 1 степень – позвоночный столб отклоняется от нормальной оси не более чем на 10°. Подобное можно рассматривать в качестве варианта нормы, поскольку сегодня такая деформация присутствует практически у каждого человека. Искривление обнаруживается исключительно с помощью рентгена. Серьезного медицинского вмешательство оно не требует, но все же нуждается в постоянном контроле, чтобы не упустить момент прогрессирования деформации.
- 2 степень – угол отклонения позвоночника составляет 10–25°. Подобные изменения квалифицированный ортопед или вертебролог может заметить уже визуально и рекомендовать пациенту пройти комплексное консервативное лечение для их устранения.
- 3 степень – позвоночник «уходит» в сторону более чем на 25°, но еще менее чем на 40°. При этом уже начинает формироваться сколиотический горб, меняться форма грудной клетки, серьезно нарушаться работа внутренних органов.
- 4 степень – градус деформации превышает 41°. Пациенты испытывают выраженные боли, не могут длительно стоять, сидеть, ходить. Все внутренние органы сильно страдают, формируется крупный горб. Помочь больным в таких ситуациях можно только посредством операции.
Кстати, при 2 и большей степени сколиоза дается освобождение от призыва в ВС РФ.

У 80% больных наблюдается угол искривления позвоночника менее 20°. В таких ситуациях рекомендовано обратить внимание на проблему и принимать меры для ее решения, поскольку с течением лет под действием физических нагрузок и ряда других факторов деформация может усугубляться вплоть до 4 степени. А это сопряжено с мощными болями, необходимостью постоянно носить жесткий ортопедический корсет и острой потребностью в проведении хирургического вмешательства.
В зависимости от того, какие отделы позвоночника вовлечены в патологический процесс и направления искривления, различают 4 формы сколиоза:
- С-образный – позвоночник деформируется дугообразно в одном из отделов, что является зачастую следствием работы компенсаторных механизмов, включающихся, например, при большой разнице между длиной ног. Может быть лево- и правосторонним, но в любом случае принадлежит к числу неструктурных сколиозов, т. е. не сопровождается ротацией позвонков.
- S-образный – проявляется наличием одновременно 2-х дуг, одна из которых присутствует в грудном отделе, а вторая в поясничном. Наиболее типичен для девочек-подростков.
- Z-образный – самая тяжелая форма заболевания, при которой искривление позвоночника наблюдается одновременно в трех его отделах.
- Кифосколиотический – позвоночник деформируется как в боковой проекции, так и во фронтальной. Поэтому искривление в сторону присутствует зачастую в области поясничных позвонков, а искривление вперед или назад – в груди, что приводит к серьезным деформациям грудной клетки и заметной сутулости.

Симптомы
Характер проявлений заболевания определяется его видом, формой и степенью. При сколиозе могут присутствовать:
- головные боли;
- несимметричное положение плеч, лопаток;
- искривление грудной клетки;
- нарушения дыхания, одышка;
- боли в пояснице;
- односторонняя напряженность мышц спины;
- формирование горба;
- изменение осанки, сутулость;
- быстрая утомляемость;
- нарушения работы пищеварительной системы и другие нарушения.
Нередко даже при незначительных изменениях в положении позвоночника возникают острые боли в спине, способные отдавать в конечности и другие части тела. Их причина нередко кроется в ущемлении нервов костными структурами или видоизмененными межпозвоночными дисками. Это приводит к снижению качества проведения биоэлектрических импульсов по нервам от спинного мозга к соответствующим органам.

В результате их работа не может полноценно контролироваться нервной системой, следствием чего становиться возникновение нарушений в их функционировании, а со временем и развитие органических нарушений. Это в комплексе с отрицательным влиянием сколиотической деформации хребта быстро приводит к возникновению заболеваний органов дыхания, сердца, почек, печени, желудка и других органов брюшной полости.
Причем то, какие органы страдают в большей мере, напрямую зависит от того, в каком отделе позвоночника наблюдается искривление и его степени. Так, при деформации грудного отдела позвоночника и ущемлении отходящих на этом участке от спинного мозга нервов могут присутствовать нарушения в работе бронхов, легких, печени, поджелудочной железы, половых органов и пр. Это проявляется:
- одышкой, обструкцией дыхательных путей, регулярными приступами кашля, развитием бронхиальной астмы;
- желтушностью кожи и/или склер;
- аритмией;
- болями в правом подреберье или области желудка;
- повышением уровня сахара в крови;
- нарушением пищеварения, запором или диареей;
- повышенной утомляемостью;
- болями внизу живота;
- нарушением потенции;
- учащением мочеиспускания и т. д.
Диагностика
При возникновении подобных изменений следует обратиться к ортопеду или вертебрологу. Врач проведет полноценный осмотр больного, в ходе которого он обращает особое внимание на:
- длину конечностей и подвижность суставов;
- выраженность кифоза;
- симметричность положения лопаток, треугольников талии, а также плеч;
- состояние грудной клетки и мышц спины;
- подвижность поясницы и выраженность лордоза;
- положение тазовых костей;
- характер расположения внутренних органов.
Полученных в ходе визуального осмотра данных достаточно, чтобы предположить наличие сколиотической деформации. Далее пациенту назначаются для определения формы и степени искривления позвоночника рентгенологическое исследование, КТ и МРТ. Благодаря этим инструментальным методам диагностики удается обнаружить ротацию позвонков, точно высчитать угол искривления по Коббу или Чаклину. В результате специалист получает исчерпывающие данные о характере деформации и может подобрать оптимальную в данном случае тактику лечения.

Лечение сколиоза у взрослых без операции
Бороться с заболеванием консервативными, т. е. безоперационными, методами возможно, только если угол искривления позвоночного столба не превышает 25°(1 и 2 степень сколиоза). В остальных случаях изменения настолько серьезны, что устранить патологию полностью даже хирургическим путем не всегда представляется возможным. Операция способна значительно уменьшить степень искривления и восстановить близкую к вертикальной ось позвоночника, что существенно повышает качество жизни больного.
Таким образом, начинать лечение сколиоза нужно как можно раньше, пока с ним можно справиться без вмешательства нейрохирургов. Итак, если у пациента обнаружен сколиоз 1 или 2 степени, ему показан комплекс индивидуально подобранных мер, которые взаимно дополняют друг друга. Поэтому самовольно исключать любой элемент терапии нельзя. Это приведет к резкому снижению ее эффективности.
Для лечения сколиоза 1 и 2 степени назначаются:
- мануальная терапия;
- медикаментозная терапия;
- использование ортопедических бандажей;
- ЛФК и плавание;
- физиотерапия.
Крайне важно обратить внимание на проблему и начать борьбу с ней до завершения этапа формирования позвоночника, т. е. до достижения 20 лет. В более позднем возрасте все попытки исправить деформацию отличаются значительно меньшей эффективностью.
Мануальная терапия
Мануальная терапия, в отличие от лечебного массажа, подразумевает непосредственное воздействие на позвоночник руками врача. Особенно эффективной в борьбе со сколиозом признана авторская методика академика Анатолия Гриценко. Она подразумевает не только целенаправленное, предельно точное воздействие на искривленные позвонки, но и комплексную работу с позвоночником.
Благодаря авторскому методу Гриценко удается безоперационным путем в достаточно сжатые сроки добиться устранения сколиотической деформации 1 или 2 степени, вернуть позвонки и смещенные органы на их естественные места, а также устранить компрессию нервов и нормализовать тонус мышц спины. Это не только дает хорошие эстетические результаты, но и позволяет избежать развития многих потенциально опасных заболеваний или устранить причину их возникновения. Поэтому проводимая терапия болезней внутренних органов будет значительно результативнее и позволит добиться не только временного улучшения, но и стабильного сохранения полученного положительного результата.

Но сегодня в России только незначительное количество мануальных терапевтов способны проводить действительно эффективные сеансы и правильно воздействовать на позвоночник, а не только на мягкие ткани. При этом методом Гриценко, имеющим более 90 патентов, владеет еще меньшее их число. Поэтому доверять здоровье своего позвоночника или ребенка можно только квалифицированному специалисту. Это позволит получить прекрасный результат, а главное устранить риск развития осложнений сколиоза.
Причины появления нефиксированного сколиоза, его отличия от фиксированной формы
Сколиозом называют боковое искривление позвоночного столба. Оно имеет 4 степени деформации, каждая из которых характерна увеличением угла изгиба. Также выделяют фиксированный и нефиксированный сколиоз. В первом случае имеет место патологическая позвоночная дуга, которая не меняется в зависимости от положения больного. Во втором случае угол искривления уменьшается, если человек принимает горизонтальное положение. Парней с 3 и 4 степенью сколиоза, а также выраженной нестабильностью позвонков от службы в армии освобождают.
 Сколиоз
Сколиоз
Этиология
Сколиоз развивается вследствие:
- Врожденной аномалии. Ее могут диагностировать сразу же после рождения ребенка, если визуально видна патологическая кривизна позвоночника. Возникает она из-за неправильного внутриутробного развития.
- Приобретенных причин. Заболевание зачастую диагностируют у детей 5-11 лет, когда хребет формируется и поддается воздействию негативных факторов — усиленных тренировок, гиподинамии, ношения тяжестей в одной руке.
Наиболее часто нарушение развивается в грудном отделе. Поэтому важно следить за ребенком и при появлении сутулости или других нарушения осанки обращаться к вертебрологу за консультацией.
Чем отличаются фиксированный и нефиксированный тип сколиоза
При фиксированном сколиозе определяют ротацию и деформацию позвонков по рентгенологическому снимку. На рентгене данная патология проявляется стабильным положением позвонков, которое не изменяет градус кривизны при смене положения туловища. Данные об искривлении остаются стабильными.
Нестабильный вид сколиоза определяют на рентген снимках, выполненных в разных проекциях. Если больной стоит, то на позвоночник действует сила тяжести, под которой позвонки смещаются. Регистрируют определенный уровень деформации. На снимке, сделанном, когда пациент лежит, дуга искривления выпрямляется, и градус кривизны уменьшается. Этот вид сколиоза именуют нефиксированным.
Причины, провоцирующие факторы
Медики выделяют факторы, способные привести к развитию сколиоза. При их устранении форма позвоночного столба приобретает физиологическое положение. К ним относят:
- нарушение осанки;
- воспаление спинных мышц;
- разная длина нижних конечностей;
- позвоночные грыжи;
- поражение позвоночника остеохондрозом;
- воспалительные процессы в спине;
- радикулит;
- заболевания почек и желудочного тракта.
Эти факторы легко устраняются, а вместе с ними проходит патологическое искривление. Но есть причины, способные вызвать структурные изменения позвоночника. Патология вызывается:
- наследственной предрасположенностью;
- нейрофиброматозом;
- полиомиелитом;
- опухолями позвоночника;
- травмами спины;
- рахитом;
- остеопорозом;
- снижением тонуса мышц спины;
- туберкулезным поражением позвоночника.
Наличие одной или нескольких причин вызывает нарушение физиологического положения хребта. Даже при устранении основного заболевания нельзя полностью вылечить и исправить позвоночник, поскольку уже произошли изменения структуры позвонков. Своевременное лечение способно приостановить процесс дальнейшего развития заболевания.
Классификация нефиксированного сколиоза
Нефиксированный сколиоз имеет разновидности по количеству искривлений:
- С-образный с одной дугой кривизны;
- S–образный с двумя участками искривления;
- Z–образный с тремя дугами деформации.
По расположению деформации различают сколиоз:
- Шейный;
- Грудной;
- Грудопоясничный;
- Поясничный;
- Крестцовый.
По градусу кривой:
- 1 степень – до 10°;
- 2 степень – до 25°;
- 3 степень – до 40°;
- 4 степень – более 40°.
Симптомы патологии
Зависимо от степени заболевания развивается клиническая картина.
Начальная стадия
Начальная степень болезни ничем себя не проявляет. Может наблюдаться легкая сутулость, нарушение осанки. Но в положении лежа симптоматика проходит. Деформация позвоночника 1 степени не приводит к нарушению функциональных способностей органов и систем.
Вторая стадия
Вторая степень характерна появлением дискомфорта в области груди, выпячиванием ребер, асимметрией лопаток. Визуально видно разный уровень плеч (одно выше другого). Кроме этого у больного появляются функциональные расстройства:
- нарушение пищеварения;
- одышка;
- тахикардия.
Больные жалуются на быструю утомляемость, им трудно активно двигаться, поскольку ощущается боль в поврежденном сегменте позвоночника. Из-за постоянного напряжения на пояснице появляется мышечное уплотнение в виде валика.
Третья стадия
Третья степень сколиоза характерна серьезными нарушениями функций внутренних органов, поскольку они сдавливаются деформированным хребтом. На этом этапе нефиксированный сколиоз из-за ротации может приобрести фиксированную форму.
Четвертая стадия
Четвертая, самая тяжелая, форма сколиоза приводит к инвалидности. Больной постоянно ощущает скованность в позвоночнике, нарушаются работа сердечной, дыхательной и пищеварительной систем.
 Степени искривления
Степени искривления
Лечение
Методы лечения зависят от степени поражения позвоночника. Первую и вторую степень болезни возможно исправить при помощи ЛФК и корректирующих корсетов. Третья стадия требует комплексного лечения, включающего медикаменты, ЛФК, физиопроцедуры и ограничения физических нагрузок. По показаниям возможно проведение операции. 4 степень заболевания зачастую лечится хирургическим путем. Коррекция положения позвоночника проводится с применением металлических конструкций.
 Массаж при сколиозе
Массаж при сколиозе
Прогноз
Вовремя начатое лечение ведет к положительному исходу заболевания, предупреждает риск развития осложнений в виде нарушения работы органов и систем, возвращает подвижность и правильное положение позвоночника.
Небольшое заключение
Если патология диагностирована на первом этапе развития, то положение позвонков легко можно исправить применением поддерживающего корсета и физкультурой. Поэтому не стоит задерживаться с визитом к доктору при появлении дискомфорта в спине. Промедление затрудняет лечение и удлиняет срок лечения.
Сколиоз: степени развития болезни, а также актуальные методы ее лечения
На сегодняшний день у людей всех возрастов встречаются различного рода поражения опорно-двигательного аппарата. Одним из часто встречающихся принято считать сколиоз.
Рассмотрим понятие, клиническую картину, а также виды, причины, симптоматику, диагностику и основы комплексного лечения сколиотической болезни.
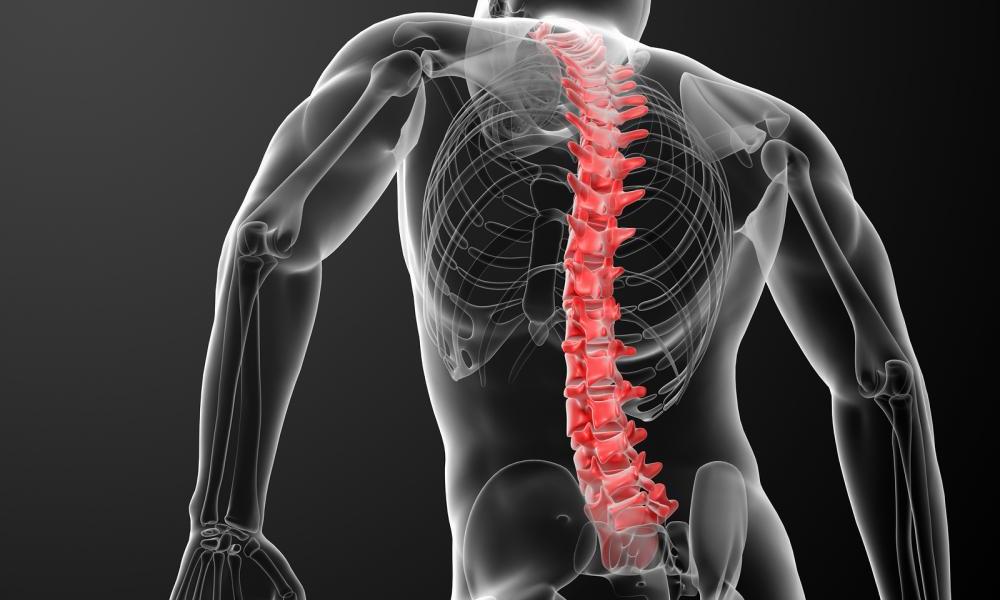
Сколиоз – деформация позвоночника человека
Сколиоз – что это такое?
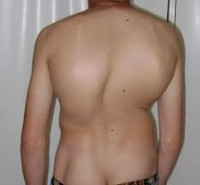
Сколиоз – это сложная деформация позвоночника стойкого типа, характерными признаками наличия которой является боковое искривление спины в правую, леву или даже обе сторону.
Среди характерной особенности патологии принято выделять торсионное (скручивающееся) трансформирование позвоночника вокруг своей оси, что приводит к серьезным нарушениям не только строения, но еще и функционирования большого количества внутренних органов.
Отсутствие лечения сколиоза позвоночника может привести к возникновению и прогрессированию развития межпозвоночных грыж, остеохондроза, радикулита и иных патологий опорно-двигательного аппарата человека.
Ключевые симптомы сколиоза – это ухудшение подвижности позвоночного столба, а также болевые ощущения, сконцентрированные в области спины и возникающие преимущественно при физических нагрузках различной интенсивности. Визуально болезнь можно определить по ассиметричному расположению лопаток, ребер, наклону плечевой линии, а также наклону тела человека в одну из сторон (влево/вправо, вперед/назад).
Клиническая картина сколиоза говорит о том, что заболевания является преимущественно приобретенным и возникает в результате перенесенных травм спины или нарушения осанки.
Диагностирование патологии наиболее часто диагностируется у детей возрастом от 6 до 15 лет.
Наиболее вероятные причины и факторы риска возникновения сколиотической болезни
Среди наиболее вероятных причин возникновения болезни принято выделять:
врожденные – подразумевают аномальное развитие патологических процессов, проявляющихся в виде образования дополнительных клиновидных позвонков и пр.;
нервно-мышечные – вызваны слабостью мышц и связок каркаса позвоночника, а также недостаточностью их тонуса, обусловленным хроническими нарушениями ЦНС и пр.;
синдром-связанные – прогрессируют в связи с неправильным формированием структуры тканей при синдромах Марфана или Эллерса-Данло;
идиопатические – диагностируются в результате невозможности постановки причины развития;
вторичные – являются результатом перенесенных травм/операций.
Разработки И. А. Мовшовича позволили выявить факторы, провоцирующие прогресс сколиотической болезни. Среди них:
изменение спиномозговых или костных тканей, приводящих к нарушению нормального развития позвоночного столба;
нарушения обменных процессов и гормонального баланса, создающие условия для прогрессирования патологических процессов;
чрезмерные, нагрузки на позвоночный столб в период его роста.
Классификация
Специалисты вертебрологии, травматологии и ортопедии выделяют несколько типов классификации патологии. Условно можно выделить две группы стойкой деформации позвонков, каждая из которых имеет собственную классификацию:
1. Структурный сколиоз – боковое искривление позвоночника. Подразделяется на:
травматический – является результатом перенесенных травм;
рубцовый – возникает в результате огрубения структуры мягких тканей;
миопатический – вызван заболеванием мышечной системы;
нейрогенный – встречается при нейрофиброматозе, полиомиелите и прочих патологий представленной группы;
метаболический – возникает в следствие нарушения обменных процессов и нехватки нутриентов в организме;
остеопатический – обусловлен аномальным развитием позвоночного столба;
идиопатический – особая категория, выставляемая пациенту в ситуации, когда невозможно определить причину возникновения. В свою очередь также подразделяются на:
a. инфантильные (1-2 год жизни);
b. ювенильные (4-6 лет);
c. подростковые (10-14 лет).
2. Неструктурный сколиоз – деформация позвоночного столба, с параллельным вращением позвонков. Подразделяется на:
осаночный – вызван нарушением осанки, исчезают при выполнении наклонов вперед и проведении рентгенологического исследования в положении лежа;
рефлекторный – вызван необходимостью принятия определенного положения в связи с болевым синдромом;
компенсаторный – обусловлен укорачиванием одной из нижних конечностей;
истерический – крайне редкий вид, имеющий психологическую природу возникновения.
С учетом места расположения деформации, выделяют:
Сколиоз причины, симптомы, методы лечения и профилактики
Сколиоз — это трехплоскостная деформация позвоночника с нарушениями осанки . Позвоники поворачиваются вдоль вертикальной оси, происходит боковое искривление позвоночника. Заболевание развивается у детей, с возрастом прогрессирует и переходит в более тяжёлую форму. Также искривление возникает из-за неправильного развития плода в утробе матери, после серьёзных травм позвоночника или по другим причинам. Для лечения сколиоза нужно обращаться к ортопеду.

Разновидности
- врождённая. Образуется из-за аномалий развития или недостаточного питания плода
- приобретенная. Формируется под воздействием внешних факторов
- посттравматическая — после травм позвоночника
По форме искривления:
- C-образный сколиоз позвоночника. Формируется одна дуга искривления, позвоночник отклоняется от нормального положения и выпячивается по одной дуге
- S-образный позвоночник. Приобретает форму буквы S, так как к основной дуге присоединяется ещё одна, компенсаторная, направленная в другую сторону
- Z-образный. В позвоночном столбе наблюдают сразу три дуги искривления осанки
По месту локализации:
- шейно-грудной
- грудной
- поясничный
- пояснично-грудной
- пояснично-крестцовый
Причины
Чаще всего торсии — скручивание позвонков — развиваются из-за анатомически неправильного строения рёбер, деформаций межпозвочных дисков и остеохондроза. Также сколиоз возникает из-за:
- стресса, который переносит беременная мать — страдает будущий ребёнок
- неправильной осанки из-за длительной сидячей работы
- онкологических новообразований в спине
- лишнего веса
- травм спины, а иногда даже из-за незначительных ушибов
- неправильного питания и нехватки витаминов
- инфекционных и воспалительных заболеваний
Симптомы сколиоза
I степень. Пациент жалуется на повышенную утомляемость, трудности с поддержанием спины в ровном положении и скованность движений.
II степень. Нарушается осанка и походка, развиваются боли в спине, которые становятся сильнее после нагрузок.
III степень. На этой стадии сколиоза у взрослых и детей появляется рёберный горб. Боль в спине усиливается, конечности часто немеют, беспокоит головная боль и головокружения.
IV степень. У пациента заметно искривлён таз и ассиметрично расположены ноги, развиваются проблемы со стороны внутренних органов.
Степени сколиоза
I степень. На начальном этапе угол деформации позвоночного столба находится в пределах 5⁰. Визуально отклонение заметно, но незначительно. Например, в положении стоя видно, что надплечья находятся на разном уровне, а лопатки — на разной удалённости от позвоночника.
II степень. Угол деформации может доходить до 25⁰. Сутулость хорошо заметна в положении стоя, а при наклоне вперёд появляется ребёрный горб.
III степень. Деформация позвоночного столба доходит до 80⁰. Становится заметной перекошенность таза и всего туловища, деформация грудной клетки.
IV степень. При сколиозе позвоночника в тяжёлой форме деформация превышает 80⁰, все тело пациента становится сильно перекошенным и деформированным. У детей и подростков прекращается рост.
Последствия
Лечение позвоночника наиболее эффективно в детском возрасте. На запущенной стадии можно уменьшить угол искривления и не допустить дальнейшего прогрессирования болезни. Без лечения болезнь прогрессирует и может привести к инвалидности.
Диагностика
Способы выявления сколиоза:
- Визуальный осмотр. Обследование проводят в трёх положениях тела: стоя, сидя и лёжа. Врач измеряет длину ног, изучает подвижность суставов и поясницы, оценивает мышечный тонус, асимметрию позвоночника, таза и грудной клетки
- Рентгенография. Делают несколько раз в год. При этом смотрят снимки при разном положении тела больного, чтобы получить результаты в разных проекциях. С помощью снимков возможно определить угол искривления, а также обследовать состояние позвонков.
- МРТ. Более информативен при патологиях хрящей и мягких тканей.

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
Лечение сколиоза
Лечение зависит от степени сколиоза. На I стадии искривления лечение направлено на предотвращение дальнейшей деформации. Оно состоит из лечебного массажа спины, грудной клетки и живота, плавания, физиотерапии и гимнастики. На II стадии к перечисленным процедурам добавляют ортопедические корсеты и вытяжение на наклонных кроватях. На III стадии вылечить сколиоз можно только у детей до 11 лет, а на IV — помогает хирургическое лечение.
Массаж при сколиозе
Врач-ортопед подбирает технику массажа индивидуально. При нем с разной интенсивностью воздействуют на мышцы шеи, ягодиц, ног, поясницы, грудного и крестцового отделов.
Лечебный массаж спины при сколиозе проводят в два этапа:
- Интенсивные техники для увеличения мышечного тонуса и ускорения кровообращения.
- Смягчающие техники, направленные на устранение гипертонуса и общее расслабление тела.
При сколиозе позвоночника важны:
- ритмичные поглаживания вдоль спины
- глубокие поглаживания открытыми ладонями
- вибрация рёбрами ладоней с обеих сторон
- разминание области с высоким тонусом
- круговые растирания пальцами и ладонями
- скольжение фалангами пальцев по спине
- растягивание мышц с гипертонусом
- поглаживания и разминания сосудистых сеток
Дополнительно могут назначить массаж грудной клетки, живота и стоп. Так можно восстановить кровоток по всему телу и снять напряжение.
Корсеты для позвоночника
При сколиозе корсет эффективен только в возрасте до 12 лет. Корректор осанки сдавливает искривлённые области и останавливает деформацию позвоночника. Он фиксирует позвонки в здоровом расположении и снижает уровень нагрузки на больное место.
Также можно использовать бандаж. Он напоминает обычный пояс, который подойдет для профилактики сколиоза. В отличие от жёсткой конструкции корсета, бандаж изготовлен из мягких материалов.
Физиотерапия при сколиозе
Физиотерапевтические процедуры восстанавливают метаболизм и кровообращение, помогают снять или уменьшить боль, воспаления и отёки.
Обычно в физиолечении применяют :
- ультрафонофорез. Он увеличивает биодоступность лекарств при лечении тяжёлых стадий заболевания.
- электронейростимуляцию. Слабый ток воздействует на чувствительные рефлекторные точки тела.
- электрофорез. Снимает боль, спазмы, гипертонус мышц, компрессию нервных волокон.
Мануальная терапия и остеопатия при сколиозе
При лечении сколиоза мануальной терапией у пациентов налаживается работа опорно-двигательного аппарата, а структуры позвоночника принимают физиологически правильное анатомическое положение.
Для лечения искривления осанки применяют:
- разминания
- вытягивания
- скручивания
- растирания
- вибрации
- поглаживания
- постукивания
- сжимания и разжимания
Чтобы процедуры давали нужный результат, нужно:
- ходить на занятия не более 2 раз в неделю
- пройти полный курс мануальной терапии
- комбинировать с физиопроцедурами
- избегать боли и перенагрузки
Кинезиотейпирование
Тейпирование при сколиозе назначают для снятия симптомов. Мышцы спины растягиваются или сокращаются неравномерно, что приводит к болевым ощущениям, нарушениям кровообращения, гипертонусу или мышечной атрофии. Эластичные клейкие ленты равномерно распределяют нагрузку, снимают напряжение и боль, уменьшают тонус и восстанавливают подвижность опорно-двигательного аппарата.
Операции при сколиозе
Хирургическое лечение применяют редко, на 3-4 стадиях или если если другие методы лечения не помогают. Операция по исправлению сколиоза:
- исправляет серьёзные нарушения и деформации позвоночника
- приостанавливает дальнейшее развитие заболевания
- препятствует возникновению осложнений и патологий внутренних органов
- устраняет некоторые косметические недостатки и нарушения
Решение о проведении операции может принять только остеопат. Детям назначают операции только после завершения роста скелета.
Другие методики в лечении
Иглорефлексотерапия. В лечении сколиоза помогает избавиться от боли, гипертонуса, мышечных спазмов и судорог. Также иглоукалывание налаживает кровоток и поступление в организм питательных веществ.
Тракции. Вытяжение позвоночника при сколиозе выполняют на специальном тракционном оборудовании. Тракции направлены на восстановление физиологического расположения позвонков.
Препараты. Медикаментозную помощь при сколиозе назначают в качестве профилактики и поддержания стабильного состояния пациента.
Физкультура. Занятия спортом благоприятно влияют на весь опорно-двигательный аппарат, тренируют мышцы, создают здоровую нагрузку на спину
Мануальная терапия
Кинезиотейпирование
Физиотерапия
Лечебный массаж
Изготовление индивидуальных ортопедических стелек Формтотикс
Рефлексотерапия
Озонотерапия
Плазмотерапия
SVF-терапия суставов

Комплексная реабилитация на многофункциональном тренажере Aidflex MFTR

Лечебная физкультура (ЛФК)
Внутривенное лазерное облучение крови
Внутритканевая электростимуляция
Ударно-волновая терапия (УВТ)
ЛФК и спорт при сколиозе
ЛФК при сколиозе укрепляет мышцы спины, стабилизирует позвоночный столб, улучшает осанку и работу внутренних органов. Чтобы лечебная гимнастика при сколиозе была полезной, упражнения нужно выполнять только по согласованию с врачом.
При сколиозе назначают следующие упражнения:
- лечь на спину, завести руки за затылок, сводить и разводить локти
- в том же положении поднимать согнутые ноги и подтягивать их к животу
- согнуть ноги и подтянуть стопы так, чтобы они стояли максимально близко к тазу, из этого положения поднимать таз
- лечь на живот и попытаться оторвать вытянутые руки от пола, если получается — вытянутые руки и ноги одновременно
- лечь на живот, опереться ладонями вытянутых рук о пол, на вдохе приподнять туловище над полом
Также следует делать регулярную зарядку. С осторожностью отнеситесь к:
- Бегу. Иногда разрешают бег на 1–2 стадиях, но без резких движений и рывков. После бега не должно быть одышки, боли в спине и ногах и другого дискомфорта. Если бегать больно или сложно, лучше выбрать спортивную ходьбу.
- Плаванию. При сколиозе стоит воздержаться от активного и профессионального плавания. Иначе могут возникнуть осложнения, так как плавание требует высокой подвижности позвоночника.
При сколиозе врачи назначают занятия на турнике для укрепления спины и мышц. Чтобы упражнения принесли пользу, нужно:
- следить за дыханием
- избегать резких движений
- наращивать количество подтягиваний постепенно
- спускаться с турника через стул, без прыжков
Физические нагрузки при искривлении осанки обеспечивают равномерную работу всех структур опорно-двигательного аппарата. Кроме ЛФК и гимнастики можно заниматься йогой. Врач спортивной медицины или остеопат подбирает индивидуальный комплекс упражнений при сколиозе, а также определяет длительность, интенсивность и частоту занятий.
Профилактика
Профилактика сколиоза помогает прежде всего детям. Важно:
- не торопиться с усаживанием ребёнка на первом году жизни — делать это в положенный срок
- для школьника — подобрать удобный рюкзак, письменный стол и стул
- регулярно заниматься волейболом, плаванием и другими видами спорта, полезными для спины
- полноценно питаться, употреблять достаточно витаминов, особенно, витамина D
Чтобы предотвратить врождённый сколиоз у новорожденного, беременной женщине нужно принимать витамин В12 и препараты фолиевой кислоты.
Часто задаваемые вопросы
Что делать, если у ребенка сколиоз?
Если у ребенка сколиоз, покажите его врачу-остеопату. Скорее всего он назначит лечебный массаж, оздоровительную гимнастику или мануальную терапию. Вылечить сколиоз самостоятельно нельзя.
Чем опасен сколиоз?
В зависимости от тяжести состояния сколиоз приводит к:
- сутулости
- скованности движений
- сильной боли в спине
- нарушению работы внутренних органов
- асимметрии рук и ног
- образованию межреберного горба
- деформации грудной клетки
При каком сколиозе дают инвалидность?
Риск инвалидности инвалидности появляется на 4 стадии. Деформированные позвонки смещают и сдавливают друг друга, а также соседние мышцы, нервные волокна, кровеносные сосуды и внутренние органы. Как результат головной мозг не получает достаточно кислорода и питательных веществ, что сказывается на умственных способностях.
Как правильно спать при сколиозе?
Поза во сне при сколиозе зависит от стадии, стороны деформации и локализации болезни. Оптимальный вариант для любого случая — сон на спине, при этом поверхность постели должна быть идеально ровной и твёрдой.
Как выбрать матрас и подушку при сколиозе?
На ранних стадиях или в качестве профилактики болезни можно спать на матрасе средней жёсткости. Со 2 стадии врачи рекомендуют спать на ровном жёстком ортопедическом матрасе. Подушку следует выбирать в форме буквы «П»: по краям высокую и плотную, в центре — более низкую и мягкую.
Источники
«Функциональные методы лечения сколиоза у детей», В. В. Бутуханов, Е. В. Бутуханова. Гений ортопедии, 2003.
«Сколиоз», М.Т. Сампиев, А.А. Лака, Н.В. Загородний. ГЭОТАР-Медиа, 2008.




