Вдовий горб ( Бабий загривок , Климактерический холмик , Холка )
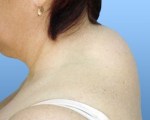
Вдовий горб – это локальное скопление жировой ткани в области нижних шейных и верхних грудных позвонков. Внешне проявляется сутулостью, сгорбленностью фигуры. Однако зачастую вдовий горб является не только эстетической проблемой, может сопровождаться болями в области плечевого пояса, цефалгиями, щелчками и хрустом при поворотах головы, нарушением сна и памяти. Диагностируется при физикальном осмотре, для уточнения состояния позвоночника проводится рентгенография или КТ ШОП, денситометрия. Лечение в основном включает лечебную физкультуру, массаж, мануальную и ударно-волновую терапию. Возможно удаление образования с помощью термолифтинга, липосакции.
МКБ-10
- Причины
- Факторы риска
- Патогенез
- Симптомы вдовьего горба
- Осложнения
- Диагностика
- Лечение вдовьего горба
- Консервативные методы
- Методы эстетической медицины
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Вдовий горб (климактерический холмик, бабий загривок, холка) – жировая подушка, локализующаяся под кожей на тыльной поверхности шеи. Представляет собой плотный валик, который в профиль выглядит как горбик в шейно-воротниковой зоне. Вдовий горб имеет гормонально-зависимую природу, образуется преимущественно у женщин пременопаузального и менопаузального возраста. Статистические данные о частоте данного состояния не представлены, однако известно, что жировая «холка» чаще возникает у женщин с избыточным весом. У мужчин подобное образование на шее именуют «бычьим», или «бизоньим» горбом.

Причины
В большинстве случаев к развитию вдовьего горба приводят поведенческие факторы. В первую очередь, это малоподвижный образ жизни, хроническое напряжение мышц шеи и спины при длительном пребывании в однообразной статический позе (особенно при работе за ПК, использовании гаджетов). Все это ослабляет мышечный корсет плечевого пояса, приводит к разрастанию соединительной и жировой ткани. Дополнительными факторами, усугубляющими патологические изменения, выступают:
- Наследственность. Жировой нарост в области VII шейного позвонка может являться генетической особенностью женщин разных поколений в одной семье. В этом случае наследуется не сама «холка», а особенности эндокринной регуляции жирового обмена.
- Заболевания позвоночника. Наибольшее значение для формировании вдовьего горба представляют остеопороз, остеохондроз ШОП, травмы позвоночника. Нарушение минерального обмена, дистрофические изменения, повреждения мышц и позвонков приводят к изменению осанки, деформации позвоночника, что влечет за собой образование жирового валика.
- Эндокринные расстройства. Резкое снижение выработки эстрогенов в период климакса приводит к преобладающему влиянию тестостерона и отложению жировой ткани по мужскому типу – в области спины, шеи, плечевого пояса. Массивная верхняя часть туловища с вдовьим горбом характерная для пациентов с болезнью Иценко-Кушинга. Другими способствующими факторами служат ожирение, прием гормональных препаратов.
Факторы риска
Существуют определенные условия, при наличии которых риск образования вдовьего горба становится существенно выше. К ним относятся:
- гендерная принадлежность – женский пол;
- возраст старше 40-45 лет;
- особенности профессиональной деятельности, требующие длительного нахождения в одной позе с согнутой спиной и опущенной головой (бухгалтеры, офисные работники, швеи и пр.);
- избыточный вес.
Патогенез
Вдовий горб – многостадийная патология, которая проходит этапы мышечного спазма, разрастания жировой и фиброзной ткани, спондилоартроза. На первом этапе из-за неправильной осанки возникает продолжительный спазм мышц плечевого пояса. Мышечный корсет перестает служить «футляром» для позвоночника. Межпозвоночные связки и диски теряют свою эластичность, шейный лордоз выпрямляется, что создает условия для образования холки в этом месте.
Дальнейшие статические нагрузки и напряжение способствуют нарушению микроциркуляции и лимфооттока в данной области. В таких условиях постепенно развивается мышечная дистрофия, вместо мышц разрастается соединительная ткань, в зоне плечевого пояса скапливаются жировые отложения. Вначале вдовий горб доставляет только косметические неудобства. Однако на более поздних стадиях нему присоединяются болевой и сосудистый синдромы.
Симптомы вдовьего горба
Жировой горбик в нижнем отделе шеи формируется постепенно. Сначала он представляет собой небольшое уплотнение, не сильно деформирующее верхнюю часть спины. Постепенно холка увеличивается, придавая фигуре согбенный, сутулый вид. В дальнейшем появляются боли в шейной области, ощущение скованности и напряжения, онемение затылка. При повороте головы возникают щелчки и хруст.
Мышечно-тонический синдром вызывает ухудшение кровотока в шейном отделе позвоночника, это негативно сказывается на кровообращении головного мозга в целом. Развивается вертебро-базилярная недостаточность, которая сопровождается приступами головокружения, постоянной головной болью, колебаниями АД, усталостью, сонливостью, ухудшением памяти.
Осложнения
Хроническая недостаточность мозгового кровообращения способствует развитию дисциркуляторной энцефалопатии, а в будущем ‒ сосудистой деменции с полной потерей работоспособности и возможности самообслуживания.
Поскольку этиология и механизмы вдовьего горба тесно связаны с прогрессирующей патологией ШОП, не исключено развитие транзиторных ишемических атак и такого жизнеугрожающего осложнения, как ишемический инсульт. На его возникновение указывает шаткость походки, онемение и слабость рук, невнятность речи. Другая потенциальная опасность заключается в формировании межпозвоночной грыжи, которая может сдавливать нервный корешок и даже спинной мозг.
Диагностика
Чтобы выстроить оптимальную последовательную программу борьбы с вдовьим горбом необходимо тщательно оценить состояние структур позвоночного столба. Поэтому первый специалист, которого следует посетить, это врач-невролог или вертебролог. Для выявления других факторов риска может потребоваться консультация эндокринолога, ортопеда. С целью объективизации клинической картины производится:
- Рентгенография ШОП. Позволяет выявить дегенеративные изменения в позвонках и межпозвонковых дисках, выраженный грудной кифоз. Для большей информативности рентген выполняется с функциональными пробами.
- Томография позвоночного столба. При необходимости уточнения состояния костной ткани прибегают к КТ-диагностике. Состояние окружающих позвоночник мягких тканей, межпозвоночных дисков и спинного мозга лучше визуализируется по данным МРТ позвоночника.
- Оценка церебрального кровотока. При жалобах, указывающих на недостаточность церебрального кровообращения, в качестве скрининга показано УЗИ сосудов шеи. При необходимости более углубленного обследования выполняется МР-ангиография.
- Денситометрия. Для понимания причин появления вдовьего горба и принятия своевременных мер против его прогрессирования требуется исследование минеральной плотности костных тканей. Это может осуществляться с помощью ультразвуковой или рентгеновской денситометрии.
Лечение вдовьего горба
Консервативные методы
В начальной стадии формирования жирового валика эффективны методы физической реабилитации. Пациенткам назначается комплекс упражнений ЛФК, пассивная кинезиотерапия, массаж шейно-воротниковой зоны, мануальная терапия ШОП. С целью снятия мышечного спазма проводятся сеансы тейпирования. При протрузиях и грыжах может выполняться вытяжение позвоночника.
Из методов физиотерапии полезны ультразвуковая и ударно-волновая терапия, лечебные ванны. При отсутствии противопоказаний в домашних условиях можно использовать роликовые массажеры, аппликатор Кузнецова. Пациенткам может быть рекомендовано посещение гинеколога-эндокринолога для подбора ЗГТ, диетолога – с целью разработки индивидуальной диеты.
Методы эстетической медицины
Пока вдовий горб не доставляет неприятных клинических симптомов, а только нарушает эстетику тела, можно прибегнуть к проведению аппаратных косметологических процедур. Эффективными в отношении данного дефекта являются вакуумно-роликовый массаж, инфракрасный и радиоволновой термолифтинг, ультразвуковая кавитация. Эти методы позволяют улучшить локальные трофические процессы, размягчить соединительнотканные тяжи, уменьшить объем вдовьего горба.
Дополнительно к аппаратной коррекции выполняются инъекции липолитиков в проблемную область. В тех случаях, когда удалить жировые отложения неинвазивным путем не представляется возможным, прибегают к операционной липосакции (лазерной, ультразвуковой, вакуумной, водоструйной). В ходе липоаспирации из вдовьего горба одномоментно может быть удалено от 200 до 1000 мл жира и более.
Прогноз и профилактика
Если вдовий горб еще не привел к развитию компрессионного синдрома и выраженным дегенеративным изменениям позвоночного столба, с проблемой удается справиться консервативными способами. В дальнейшем требуется поддерживающая терапия в виде курсов массажа, лечебного плавания, ЛФК. На запущенных стадиях вдовий горб перестает быть просто косметическим недостатком, требует ликвидации тех осложнений, которые угрожают пациенту или уже возникли.
Профилактика вдовьего горба, главным образом, сводится к изменению поведенческих установок. Основные рекомендации для тех, кто входит в группу риска, включают:
- оборудование рабочего места специальной офисной мебелью (компьютерное кресло со спинкой и подлокотниками, эргономичный стол, подставка под ноутбук);
- периодические перерывы в работе с проведением динамических пауз;
- регулярное выполнение комплекса гимнастических упражнений для позвоночника, мышц спины и шеи;
- изменение рациона (отказ от простых углеводов и жирных блюд в пользу круп, овощей, рыбы, нежирного мяса);
- выбор правильных постельных принадлежностей: ортопедического основания и матраса, невысокой подушки.
Локальная липодистрофия
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Кунижев Анатолий Султанович
Главный врач, врач-хирург, пластический хирург, директор по развитию многопрофильной клиники
Кандидат медицинских наук
Самарцев Виктор Иванович
Врач-хирург, врач-пластический хирург
Высшая квалификационная категория, Член Общества Пластических, Реконструктивных и Эстетических хирургов России (ОПРЭХ)
“Доктор И”, ТВ-программа, ТВЦ (март 2021г.)
Жировой бугорок на шее в зоне 7 позвонка получил название вдовий, или климактерический, горб. Он может быть незаметен на ранних этапах, но если холмик стал расти, не стоит затягивать с обращением к специалисту.
Изначально это, скорее, только косметический дефект. Однако есть одна неприятная особенность: он постоянно растет и приносит вред здоровью.
История названия
Название заболевания появилось еще в Средневековье. Связано это с тем, что мужчины в то время редко доживали даже до 45 лет. А у женщин он появлялся, как правило, перед наступлением климакса. В это время большинство из них были вдовами.
У женщин репродуктивного возраста развитию климактерического горба препятствуют половые гормоны. А в период менопаузы жир откладывается уже не в бедрах и ягодицах, а в шейно-воротниковой зоне, спине по мужскому типу.
У мужчин данный дефект тоже может возникнуть, только вот названию это явление уже соответствовать не будет.
Симптомы «вдовьего горба»:
- боли в шее, чувство сильной напряженности;
- сутулость, вынужденное неестественное положение головы;
- специфические хрусты и щелчки при поворотах головы;
- снижение чувствительности и онемение шейных мышц;
- головокружение и головная боль;
- скачки давления;
- усталость и сонливость.
Симптомы обычно проявляются, когда эстетическая проблема переходит в физиологическую. Новообразование возникает между кожей и мышечной тканью и визуально похоже на холмик.
Клинических признаков заболевания не наблюдается, но если оставить «жировик» без внимания, он продолжит увеличиваться. Из-за чрезмерного скопления плотного жира, нарушения осанки развиваются изменения мышечного тонуса (мышечно-тонический синдром), что впоследствии приводит к затруднению кровотока головного мозга.
Причины появления
Причин появления вдовьего горба много, хотя свидетельствовать о наличии каких-то заболеваний он не может. Чем больше вы находитесь в статическом состоянии и под влиянием провоцирующих факторов, тем больше вырастет холмик и тем сложнее будет с ним бороться.
Специалисты выделяют следующие причины возникновения:
- генетическая предрасположенность;
- эндокринные заболевания;
- длительное статическое напряжение мышц, травмы;
- остеопороз, возрастные изменения в межпозвоночных дисках и мышцах;
- сидячий образ жизни;
- побочный эффект от применения гормональных препаратов;
- сахарный диабет, ожирение, неправильное питание.
Вдовий горб следует лечить на начальных стадиях возникновения. Для этого следует устранить причину, которая провоцирует патологию.
Диагностика и лечение
Для начала следует обратиться к специалисту. Он проведет сбор анамнеза, осмотр пациента и пальпацию новообразования. Для уточнения диагноза и выбора тактики курса терапии он назначит вам:
- УЗИ мягких тканей и сосудов шеи;
- рентген позвоночника;
- МРТ по показаниям.
Эти данные помогут:
- исключить патологию позвоночника;
- определить состав и состояние подкожно-жировой ткани (исключить липому, что часто принимается за климактерический горб);
- выявить причину.
В диагностике и лечении липодистрофии (климактерического горба) участвует команда специалистов: хирург, эндокринолог, невропатолог, ортопед и пр. в зависимости от причин развития патологии и ее последствий.
Рекомендации при проявлениях вдовьего горба:
- правильное положение во время сна (ортопедический матрас, отказ от высокой подушки);
- физиолечение (массаж, аппаратная косметология)
- поддержка правильной осанки;
- заместительная гормональная терапия при климактерической обусловленности;
- лечебная физкультура (ЛФК), подбор индивидуальных упражнений, разработанных специалистами
Хирургическое лечение
Когда консервативные методы лечения не помогают или имеется косметический дефект, в дело вступают хирурги.
Устранить вдовий горб, который уже сформировался, можно только при помощи хирургии. В настоящее время хирургические методы лечения климактерического горба высокотехнологичны и малоинвазивны, что позволяет проводить данную операцию в амбулаторных условиях (под седацией или местной анестезией).
При наличии липомы, подкожно-жировой ткани в области 7 шейного позвонка, проводится операция удаления. Самым частым и малотравматичным хирургическим методом лечения вдовьего горба является липосакция (лазерная, ультразвуковая, вакуумная или сочетание данных методик).
Через небольшой прокол кожи специальной канюлей проводится разрушение избытка жировой ткани с помощью вакуумного, механического, лазерного или ультразвукового воздействия. Разрушенный жир эвакуируется из подкожно-жировой ткани.
При небольших объемах вдовьего горба достаточно лазерного воздействия, что исключает необходимость эвакуации лизированной жировой ткани.
Липосакция (липоаспирация) и лазерный ультразвуковой липолиз это малотравматичные, хирургические манипуляции, не доставляющие неудобств пациенту и не требующие длительной реабилитации. Данные методики дают стойкий эстетический эффект. Средняя длительность процедуры составляет 30-40 минут.
Период реабилитации после операции — короткий. Эффект вы заметите уже через 2-3 недели, а через 1-1,5 месяца отек полностью спадает.
Специалисты “МедикСити” помогут вам избавиться от локальной липодистрофии в области шейно-грудного отдела спины и назначат эффективную схему лечения. Верните шее красивые изгибы, а головному мозгу — здоровый кровоток.
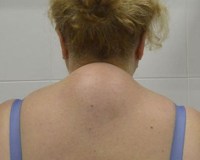
Вдовий горб на шее. Как убрать?
Одной из частых проблем женщин после 40 лет является появления горбика в области седьмого шейного позвонка.
Сначала он не доставляет никакого дискомфорта, но по мере его роста появляются болезненные ощущения, скованность движений, мигрень и острые боли при наклонах и поворотах головы.
Помимо функциональных нарушений – налицо эстетический дефект. Выглядит он, мягко говоря, плохо.
Что такое вдовий горб и как от него избавиться?
Комментирует пластический хирург, к.м.н. Жаркова С. Н.
.jpg) Название заболевания «вдовий горб» идёт из Средних веков.
Название заболевания «вдовий горб» идёт из Средних веков.
Так называли отложение жировой ткани на шее в виде горбика, которая появлялась у женщин во время менопаузы, а так как в те времена мужчины практически не доживали до такого возраста, то считалось, что растёт горб обычно на шее у вдов. Появление жирового валика на шее связано с гормональной перестройкой женского организма после 40 лет.
Появление вдовьего горба сказывается не только на внешнем виде, но и на здоровье, поэтому убрать его необходимо.
Как убрать вдовий горб?
Справиться с таким «наростом» точно не помогут диеты или спорт.
В сильно запущенных ситуациях убрать горбик поможет липосакция данной области.
Обратите внимание!
Важно учитывать факт, что есть похожие случаи отложений на шее и появления горба на холке, причинами которого могут быть отложения солей и искривление позвоночника.
В этом случае жир совсем ни причем. Причины устанавливаются после изучения и обследований и тогда назначают лечение.
Липосакция холки (вдовьего горбика на шее) – это процедура по удалению скопившейся подкожно жировой клетчатки в шейном отделе позвоночника.
Липосакция этой области шеи поможет вернуть здоровый сон, уберет боль при движениях шеи и головы, а также нормализует кровяное давление.
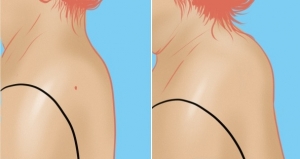
Фото до и после липосакции вдовьего горба

На фото – результат липосакции холки моей поциентки: как видите, горба на шее женщины больше нет, он не портит внешний вид и не представляет больше опастности для здоровья.
Вдовий горб: причины возникновения
- Активное отложение жировой ткани на холке связано с гормональным процессом перестройки женского организма в период климакса. В этом периоде у женщин снижается выработка полового гормона – эстрогена, который отвечает за липидный обмен. Именно этим объясняется быстрый набор веса в менопаузу. Резкий спад выработки женского гормона сопровождается неуменьшающимся количеством тестостерона, следствием чего будет изменение в организме и фигуре женщины по мужскому типу. Жир начнет накапливаться в шее, руках и спине.
- Дополнительные факторы, которые могут спровоцировать увеличение вдовьего горба:
- Сидячая работа;
- Заболевания шейного отдела позвоночника: остеохондроз, остеопороз;
- Генетическая предрасположенность: если аналогичная проблема есть у старших родственников, вероятность ее появления в следующих поколениях существенно возрастает.
Липосакция горба на шее
Наиболее эффективным и безопасным способом в удалении горба на шее является – лазерная липосакция. Если быть точной, лазер – ассистированная липосакция.
Техника проведения операции подразумевает под собой маленький прокол, длиной не более 0,3 см, через который в область избытков жировых отложений вводится специальный раствор. После чего с помощью канюли с встроенным неодимовым лазером выполняется удаление жировой ткани. Под действием теплового излучения лазера подкожно-жировая клетчатка разрушается и легко удалятся с помощью канюли. Свет лазера способствует выработке коллагена, что способствует сокращению кожи и предотвращению появления неровностей.
Преимущества операции
- Самая безопасная липосакция с минимальной травматизацией тканей.
- Не остается шрамов после операции, так как диаметр канюли составляет всего 3 мм.
- Безболезненная процедура проводится под местной анестезией без использования скальпелей и каких-либо разрезов на теле.
- Короткий реабилитационный период за счет, которого пациент может быстро вернуться к привычному образу жизни, и даже из него не выходить. Компрессионную повязку, которую необходимо носить 10 дней абсолютно незаметно под одеждой.
Как проходит реабилитация после липосакции холки?
Липосакция считается не самой травматичной операцией (хотя конечно это зависит от количества обрабатываемых зон), поэтому пациента могут отпустить домой уже через несколько часов после операции. Но для того чтобы свести риски и осложнения к минимуму рекомендуется провести под наблюдением врачей в стационаре хотя бы сутки.
Сразу после процедуры пациенту надевают тугую повязку для более эффективного оттока лимфы. Спустя сутки ее меняют на более свободную. Такую повязку необходимо носить не менее двух недель не снимая даже на ночь.
Рекомендации после операции:
- Применять охлаждающие компрессы для более быстрого снятия отечности в оперируемой зоне.
- Для предотвращения инфицирования и заражения назначается курс антибактериальной терапии.
Противопоказания к операции
Хоть лазерная липосакция горбика является самой малотравматичной операцией, но она имеет точно такие же противопоказания как и любое другое более серьезное и сложное вмешательство. Не рекомендуется делать операцию, если у вас:
- Заболевания сердечно-сосудистой системы
- Нарушения свёртываемости крови
- Онкологические заболевания
- Наличие острых и хронических заболеваний в стадии обострения
- Сахарный диабет любого типа
Цена на лазерную липосакцию вдовьего горба в Москве
Операции такого типа проводятся довольно часто, но цена на нее варьируется по разным факторам. Сюда можно отнести и географическое расположение клиники, и ее оснащение, и расходные материалы, используемые в работе, и даже квалификацию хирурга.
В Москве цена за липосакцию вдовьего горбика начинается от 40 000 рублей.
Вдовий горб (холка): чем опасен, причины появления, убираем безоперационно
- 1. Почему появляется вдовий горбик
- 2. Чем опасен вдовий горб
- 3. Как спастись от вдовьей холки
- 4. От вдовьего горба спасёт врач-остеопат
- 5. Упражнения, помогающие устранить вдовий горбик самостоятельно
Холка, или вдовий горб, — жировые отложения в районе седьмого шейного позвонка, возникающие преимущественно из-за сидячей работы, лишнего веса и недостаточно активного образа жизни, чаще у женщин перед климаксом, когда половые гормоны перестают поддерживать репродуктивную систему и начинают «работать» на сохранение жира.
Народное название холка получила из-за того, что страдают от неё преимущественно женщины средних и старших лет, после менопаузы, когда снижается уровень активности. Раньше считалось, что рост горба напрямую связан с прекращением половой жизни, поэтому он получил название «вдовий».
Горбик опасен в первую очередь тем, что препятствует нормальному кровотоку в шейном отделе позвоночника. Это пагубно влияет и на мозговой кровоток тоже — приводит к состоянию хронической усталости, головным болям, повышению давления и общей апатии.
Почему появляется вдовий горбик
Глобальных причин может быть несколько:
1. Шейный остеохондроз, который сопровождается солевыми отложениями, а вместе с ними — отложением жира в районе шеи.
2. Малоподвижный образ жизни, неправильная осанка. Часто горбик появляется у тех, кто работает за компьютером или преимущественно сидя: учителей, программистов, бухгалтеров.
3. Излишняя физическая нагрузка. Из-за интенсивных тренировок мускулатура шеи имеет склонность уплотняться, шея становится короче, а на холке появляется жировой валик. Это наблюдается у профессиональных спортсменок.
4. Остеопороз — недостаток кальция в костях. Дефицит кальция приводит к деформации костной ткани, которая, в свою очередь, может «вылиться» в появление характерного вдовьего горбика.
5. Болезнь Иценко — Кушинга, избыток гормонов надпочечников. У людей, страдающих от этого заболевания, характерным образом меняется телосложение: верхняя половина тела становится излишне грузной, а ноги, напротив, худеют.
6. Генетическая предрасположенность. Иногда холка возникает не из-за заболеваний, а из-за особенностей телосложения. Проследить это можно по женской линии в семье: если у старших родственников наблюдался горб, вероятность его образования увеличится и у потомков.
Главная же причина появления отложений — сочетание неправильной осанки и недостатка активности, приводящего к лишнему весу и птозу внутренних органов. Это вызывает глобальное натяжение фасциальной системы подвешенной к глоточному бугорку затылочной кости, что, в свою очередь, вызывает соскальзывание головы перед и вниз по косой линии с запрокидыванием затылка, а также компенсаторное смещение нижних швейных и верхних грудных позвонков назад (гильотинирование). При этом часто напрягаются связки перикарда, особенно диафрагмальная, что приводит к смещению основания сердца назад, и давлению им на верхние грудные позвонки Компенсаторно в этом месте начинает разрастаться жировая ткань, формируется шейно-грудной горб. В зоне риска находятся женщины в состоянии менопаузы, когда набор веса происходит естественным путём, но появиться горбик может и у совсем молодых женщин, и у подростков, и даже у мужчин, что часто связано с психоэмоциональным напряжением, сказывающимся на состоянии связочного аппарата сумки сердца в том числе.
В зоне риска также находятся люди, в организме которых присутствует определённый дисбаланс: плоскостопие, сутулость, патологии органов грудной клетки и горла.
Наш ведущий остеопат Малютин Андрей Геннадьевич подробно описывает причины возникновения вдовьего горбика в следующих видео:
Чем опасен вдовий горб
Необходимость постоянно напрягаться, чтобы удерживать голову в правильном положении, приводит к возникновению спазма и застою жидкости. Жировая ткань разрастается, со временем она может занять всю шею, даже захватить область затылка, из-за чего начнутся проблемы с кровообращением, в том числе с поступлением кислорода в мозг. На серьёзных стадиях появляется бессонница, возникает апноэ — так называется остановка дыхания во сне.
Из-за постоянно сведённых мышц и напряжения часто болит голова. И наконец, вдовий горб — ещё и эстетическая проблема: из-за него шея теряет изящество, кажется широкой и короткой.
Симптомы возникновения холки визуальные: характерный горбик тяжело спутать с чем-то другим, но бороться с ним желательно на начальных этапах, когда он меньше размером и лучше поддаётся терапии.
Как спастись от вдовьей холки
Лучший способ избавиться от него — не позволить ему появиться. Существует ряд профилактических мер, которые не только спасут от жировых отложений в районе шеи, но и поддержат организм в тонусе, особенно во время менопаузы.
1. Выбирайте для сна жёсткий матрас, не экономьте на качественной подушке. Жёсткая постель способствует принятию физиологически правильной позы, благодаря которой позвоночник не деформируется. Подушку подбирайте по следующим параметрам: ширина соответствует ширине плеч, высота не более 10 см, в качестве наполнителя лучше всего подойдут экологические материалы — бамбук, гречишная шелуха.
2. Регулярно занимайтесь гимнастикой — разминайте зону плеч, шеи, наклоняйте голову влево и вправо, круговыми движениями, пытайтесь дотянуться до плеча подбородком. Можно завести фитнес-браслет, который будет напоминать о необходимости сделать небольшую разминку, что особенно актуально для тех, кто занимается сидячей работой.
- прислонитесь лопатками к стене и начните поворачивать голову влево-вправо, потом наклонять её влево-вправо, 10–30 раз, сначала с небольшой амплитудой, но постепенно её наращивая,
- сделайте самомассаж: положите ладони на проблемную область, погладьте её сверху вниз 7–10 раз, потом разотрите кончиками пальцев с фиксацией на болезненных местах, затем ребром ладони разотрите холку снизу вверх, а потом сожмите ладонями ткани в области предплечий и плеч.

3. Питайтесь правильно, не голодайте, но отдавайте предпочтение здоровым блюдам, овощам и фруктам. Пейте достаточно воды.
4. Гуляйте, занимайтесь спортом, ведите активный образ жизни. Даже простая прогулка на свежем воздухе подойдёт, если нет ни возможности, ни желания посещать спортзал. Есть множество занятий для тех, кто не может сильно себя нагружать: скандинавская ходьба, бассейн, аэробика, танцы.
5. Пользуйтесь услугами массажистов, мануальных терапевтов, остеопатов. Нет лучшего способа профилактики вдовьего горба, чем время от времени доверять свою спину профессионалам.
От вдовьего горба спасёт врач-остеопат
Остеопат — не массажист: это специалист-медик с высшим образованием, который подходит к вопросу недугов комплексно. В организме всё взаимосвязано, и причина той или иной «внешней» проблемы может скрываться, например, в патологиях внутренних органов, в дисбалансе систем.
Воздействие остеопата неинвазивное, безболезненное и расслабляющее.
- Уберёт напряжение связок перикарда.
- Расслабит диафрагму.
- Выполнит лифт внутренних органов.
- Вернёт позвонки в их физиологическое позиционное состояние.
- Восстановит микроциркуляцию в поражённой зоне.
- Прочее.
- вернёт телу лёгкость, сбалансирует отдельные системы организма между собой.
Упражнения, помогающие устранить вдовий горбик самостоятельно
Как спать при грыже позвоночника: рекомендации по выбору позы и постели
 Вопрос, как спать при грыже позвоночника, совсем непраздный.
Вопрос, как спать при грыже позвоночника, совсем непраздный.
Во сне мы проводим почти треть жизни, это обязательная часть каждодневного восстановления организма.
Как же можно полноценно отдохнуть, если трудно найти удобное положение, а каждое движение доставляет нестерпимую боль?
Поэтому знание о том, как правильно распределять нагрузку на тело во время сна при серьезных проблемах с позвоночником, выбор комфортной для него позы поможет справиться с болью и другими осложнениями.
Кроме того немаловажно подобрать удобную кровать с подходящим матрасом и подушкой. Этим вопросам стоит уделить пристальное внимание. Но сначала необходимо (хотя бы обзорно) ознакомиться с самой проблемой грыжи позвоночника.
Что такое грыжа позвоночника: классификация по месту локализации
Позвоночник включает 7 шейных, 12 грудных и 5 поясничных позвонков (еще есть крестцовый и копчиковый отделы позвоночника, но из-за особого строения и местоположения проблема грыжи их не касается).
Такая сложная конструкция играет поддерживающую роль, защищая при этом с помощью остистых костных выступов от повреждений и спинной мозг, расположенный в позвоночном канале.
Позвонки отделены друг от друга межпозвоночными дисками, обеспечивающими их подвижность и амортизирующие при движениях и ходьбе. Диски состоят из гелеобразного ядра, защищенного твердым фиброзным кольцом. Его нарушение по различным причинам вызывает выдавливание части пульпозного ядра, это и есть межпозвоночная грыжа.
Кроме дисков все кости скреплены между собой связками из мягкой фиброзной ткани. При ее повреждении из-за дегенерации межпозвоночных дисков появляется острая локальная боль и воспаление. Причиной боли еще может быть защемление деформированной пульпой близлежащих нервных корешков или давление на них.
Чаще всего грыжа образуется между четвертым и пятым поясничным позвонками. Ее называют поясничной межпозвоночной грыжей. Из-за особой нагрузки на этот сегмент позвоночника она встречается в 90% случаев появления подобной проблемы.
 Чаще всего грыжа возникает в диске между позвонками L4 и L5
Чаще всего грыжа возникает в диске между позвонками L4 и L5
Шейный отдел позвоночника, хотя и не испытывает давления веса всего тел, но из-за повышенных требований к подвижности своих структур иногда подвержен появлению шейной грыжи. Она очень опасна из-за близости головного мозга.
Грудная межпозвоночная грыжа – третье место локализации данной проблемы. Встречается она очень редко, но при назначении лечения тоже требует к себе серьезного внимания.
Значение правильного сна при грыже позвоночника
Во сне человек неконтролируемо меняет позу, приводя в движение разные части хребта. А межпозвоночная грыжа во многих случаях проявляет себя болевым синдромом, эти ощущения нарушают сон и могут даже спровоцировать осложнения патологии в виде деформации позвоночника.
Выбор правильной позы сна позволяет избежать дополнительных проблем, приводит к облегчению боли, из-за чего сон становится глубже и полноценнее, а общее самочувствие – намного лучше. При этом оптимистичнее становится и прогноз исхода заболевания.
Здоровому сну при грыже позвоночника способствуют 3 фактора – температура, поднятие и его выравнивание:
- Поднятие – полезно спать со слегка приподнятыми с помощью двух мягких подушек ногами. Данной методикой также предписано приподнимание кровати в определенную позицию. Для этого хорошо использовать специальные кровати с регулировкой положения.
- Температура – средство, уменьшающее боль, отек и воспаление. Рекомендовано чередование горячих и холодных компрессов, прикладываемых перед сном на проблемную зону на несколько минут.
- Выравнивание позвоночника с помощью подушек. Это позволяет снизить нагрузку на поясницу и выровнять позвоночный столб во время сна.
Видео: “Как спать с пользой для позвоночника?”
Подготовка постели при грыже
Не последнюю роль для комфортного сна при грыже играет подготовка постели, это касается выбора матраса и подушки.
Выбор матраса
Общие характеристики этого постельного атрибута, которые учитывают при покупке:
- Степень жесткости, что очень важно для избегания лишних движений из-за некомфортных ощущений.
- Экологичность и аллергенная безопасность.
- Отсутствие неприятных запахов.
- Качество материала, из которого изготовлен внешний чехол: способность впитывать влагу, приятные тактильные ощущения от него, мягкость и способность удерживать тепло.
 Обратите внимание на рекомендации по выбору матраса
Обратите внимание на рекомендации по выбору матраса
Каким критериям должен соответствовать специальный ортопедический матрас?
- Отсутствие проминания при лежании, повторение в этом положении точной конфигурации тела. Качественное изделие не должно провисать под самыми тяжелыми частями тела, увеличивая изогнутость позвоночника. При лежании он должен оставаться прямым.
- Обеспечение равномерного распределения нагрузки.
- Наличие специальных приспособлений для головы, ног и тазового отдела позвоночника.
- Межпозвоночная грыжа – длительное хроническое заболевание с чередованием периодов обострения и ремиссии. При обострении специальный матрас должен быть жестким, а во время ремиссии предпочтительна мягкая, успокаивающая модификация. Это возможно при двухсторонней конструкцииа данного атрибута: сверху он жесткий, а снизу – мягкий. Пожилым людям рекомендованы мягкие матрасы, а подросткам желательно использовать жесткий.
Выбор подушки
Для хорошего сна при межпозвоночной грыже лучше всего использовать ортопедическую подушку, удерживающую правильное положение шеи и имеющую выемку для уха (чтобы лучше слышать).
При выборе обычной подушки следует руководствоваться такими критериями:
- Она должна быть вытянутой формы.
- При лежании на спине на подушке должен находиться только затылок, а ее концы при этом расположены выше плеч. При лежании на боку свернутую подушку подкладывают под шею.
- Жесткость, ее степень рекомендует врач. Высота – от 14 до 60 см в зависимости от ширины плеч. Нельзя спать на слишком высокой или низкой подушке, т.к. при этом нарушается кровоснабжение мозга, а капсулы позвонков при растягивании воспаляются и вызывают болевые ощущения. Спать совсем без подушки тем более опасно.
- Ее ширина должна соответствовать длине плеч.
 Важно выбрать подушку правильной высоты
Важно выбрать подушку правильной высоты
Правильные позы для сна при грыже
Выбор позы для сна при межпозвоночной грыже имеет особое значение, т.к. неправильное положение наносит серьезный вред и сводит на нет результаты лечения, а оптимально комфортная поза ускоряет его. К примеру, при данной проблеме опасен сон на животе.
Такое положение вынуждает поворачивать голову набок, что усугубляет патологический изгиб шеи. При каждой разновидности грыжи рекомендованы свои наилучшие позы для сна.
При грыже шейного отдела
Эта проблема требует положения шеи параллельно кровати. Возможны 2 позы:
- На боку, когда одна нога прямая, а другая согнута, в это время одна рука лежит на подушке, а другая – на кровати. Не рекомендуются изгибы и повороты шеи.
- На спине с головой на подушке и выгнутой вперед шеей. При этом под поясницу полезно подкладывать валик.
 При шейной грыже для сна важно подложить валик под шею
При шейной грыже для сна важно подложить валик под шею
При грыже грудного отдела
При этой патологии во время сна рекомендованы такие положения:
- На спине с приподнятой головой. Это снижает болезненные ощущения в грудном и поясничном сегментах, облегчает дыхание.
- На боку с подогнутыми и слегка приподнятыми ногами. Идеальна «поза эмбриона», позволяющая уменьшить напряжение нервных волокон, что помогает значительно уменьшить боль в позвоночнике.
 При патологии в грудном отделе предпочтительной позой для сна считается поза эмбриона
При патологии в грудном отделе предпочтительной позой для сна считается поза эмбриона
Не полезно спать на спине:
- При проблемах с храпом.
- После употребления алкоголя.
- Во время воспаления верхних дыхательных путей.
- В стадии обострения воспаления грыжи из-за опасности усиления отека и в результате этого сдавливания нервных корешков.
При грыже поясничного отдела
В целом рекомендации выбора положения для сна при подобной патологии сводятся к двум методам: поднятие ног и выравнивание позвоночника.
Поднятие предполагает приподнятое положение ног и снятие напряжения с поясницы. В этом помогает специальная кровать или подкладывание под ноги двух подушек, а при сильных болях в ногах требуется, подвернув одеяло, лежать на боку. Выравнивание позвоночника – это применение зажатого между бедрами валика или подушки с последующим засыпанием на боку.
Возможны следующие варианты поз:
- На спине с поддерживающей колени в согнутом состоянии жесткой подушкой средней величины. Полезно применение подушки из пены, которая «запоминает» изгибы тела.
- Приподнятое положение стоп с помощью подложенных под пятки нескольких подушек.
- На боку с подушкой между колен и немного подогнутыми под себя ногами. При этом максимально снимается напряжение с поясничного отдела позвоночника.
 При межпозвоночной грыже необходимо разгрузить поясницу. Для этого ноги должны быть чуть выше всего тела
При межпозвоночной грыже необходимо разгрузить поясницу. Для этого ноги должны быть чуть выше всего тела
Видео: “Как спать при грыже поясничного отдела: рекомендации из личного опыта”
Особенности и правила сна при грыже во время беременности
Во время беременности с диагнозом «грыжа межпозвоночного диска» выбор правильной позы для комфортного сна особенно актуален.
В зависимости от ее срока специалисты советуют не забывать такие правила:
- В первом триместре никаких особенностей не существует.
- В последующие сроки запрещено спать на животе, что грозит нормальному развитию плода, и на спине из-за чрезмерной нагрузки на внутренние органы и позвоночник.
- Самая безопасная во всех отношениях поза – лежа на левом боку.
- Рекомендуется за ночь не менее 4 раз осторожно менять положение.
- При появлении сильного приступа боли нельзя резко вставать с кровати. Сначала, осторожно перевернувшись на живот, медленно сдвигаться к краю кровати. Затем не спеша опустить на пол ноги. Упираясь на руки, осторожно сесть. Приподняться из положения «сидя на краешки кровати». Последний этап – встать, держа спину строго вертикально.
Заключение
Грыжа – вываливание желеподобного ядра позвоночного диска вследствие нарушения целостности его жесткой капсулы – из-за сильной боли может вызвать бессонницу.
Облегчить страдания пациента кроме терапевтических мероприятий может соблюдение таких правил, способствующих нормализации сна:
- Выбор правильного ортопедического матраса, соответствующего стадии заболевания и возрасту больного. Из-за того, что проблема в ряде случаев затягивается на много лет, переходя в хроническую форму, лучше спать на специальной кровати с регулируемым подъемом отдельных ее сегментов.
- Правильно подобранная ортопедическая подушка – залог скорейшего выздоровления из-за ее способности сохранять контуры головы.
- Учет лечебной позы для сна в зависимости от места локализации проблемы. А во время беременности это особенно актуально.
- В случае проявления острого болевого синдрома важно уметь правильно встать с кровати, чтобы не усугубить проблему.
Межпозвоночная грыжа поясничного отдела
Болезненные ощущения в поясной области периодически или постоянно беспокоят большинство людей, особенно, во второй половине жизни. Это связано с высокой нагрузкой на поясничный отдел позвоночника, малоподвижным образом жизни и лишней массой тела. Нарастающие изменения в позвоночнике сопровождаются болями, нарушениями чувствительности и движений – так формируется межпозвоночная грыжа поясничного отдела. Из этой статьи вы узнаете все о том, как начинается, протекает и проявляется данное заболевание, а также о методах его лечения. Большой опыт в лечении поясничной грыжи диска на любой стадии имеется у специалистов клиники «Парамита» в Москве.
Поясничная межпозвоночная грыжа – что это такое?
Межпозвоночный (межпозвонковый) диск – это амортизационное устройство, представляющее собой фиброзно-хрящевое кольцо, внутри которого расположено упругое студенистое пульпозное ядро. Межпозвоночная (межпозвонковая) грыжа – заболевание, при котором под действием различных факторов происходит разрыв фиброзного кольца, выход пульпозного ядра за пределы позвоночного столба, сдавливание им спинного мозга или корешков спинномозговых нервов.
Заболеваемость этой патологией за последние годы значительно увеличилась и составляет 150 человек на 100 тыс. населения. Чаще всего грыжа развивается в поясничном отделе позвоночника, так как именно на этот отдел приходится наибольшая нагрузка.
В поясничном отделе имеется 5 позвонков (L1 – L5), они самые крупные, а диски между ними достигают 4 см в диаметре и 7 мм в высоту. Грыжи обычно развиваются между 4 и 5 поясничными или между 5 поясничным и первым крестцовым позвонками (L4–L5 – 25%, L5–S1 – 42%). Между 3 и 4 поясничными позвонками грыжи встречаются только в 10% случаев. Код заболевания по Международной классификации болезней 10-го пересмотра (МКБ-10) – M51.
Грыжи поясничных дисков чаще развиваются в молодом и среднем возрасте на фоне различных заболеваний, травм и физических нагрузок. В пожилом возрасте упругость студенистого ядра снижается и оно гораздо реже выходит за пределы поясничного межпозвоночнеого диска. Но это вовсе не значит, что у пожилых людей поясничных грыж не бывает совсем.
Проводить лечение поясничной грыжи лучше на начальных стадиях, поэтому при появлении первых симптомов заболевания нужно сразу обращаться к врачу. Но и при запущенных случаях опытные специалисты смогут помочь пациенту.
Причины межпозвоночной грыжи поясничного отдела
Межпозвонковая грыжа поясничного отдела развивается при воздействии различных факторов, травмирующих и нарушающих питание хрящевых структур позвоночника. К таким факторам относятся:
- Дегенеративно-дистрофические (обменные) нарушения в позвоночнике – остеохондроз; нарушение кровоснабжения дисков приводит к их уплощению, растрескиванию и формированию грыжи. Такие нарушения бывают и у лиц молодого возраста с наследственной предрасположенностью к заболеванию.
- Травмы и заболевания позвоночника, нарушающие питание тканей, изменяющие форму и положение позвонков, травмирующие диски.
- Высокие физические нагрузки, постоянная вибрация, длительное пребывание в положении стоя или сидя. Профессиональные группы риска: грузчики, спортсмены-тяжеловесы, водители, повара, парикмахеры, офисные работники и др.
- Малоподвижный образ жизни – неразвитые мышцы спины не удерживают позвоночник; поясничная грыжа может развиваться при поднятии небольших тяжестей или неудачном повороте тела;
- Лишний вес – нагрузка на позвоночник усиливается, что приводит к обменным нарушениям и микротравмам.
- Нарушения осанки – позвонки искривляются, что является дополнительной травмой для дисков.
Психосоматика
Иногда причиной развития заболевания являются душевные травмы. Грыжи поясничного отдела чаще всего бывают связаны с нерешенными денежными проблемами, желанием поправить свое финансовое положение при отсутствии возможностей. Получается замкнутый круг. При этом разрушаются нервные связи, нарушается кровообращение в пояснице, поддерживается напряжение мышц спины, что и приводит к разрушению дисков.
Симптомы грыжи поясничного отдела позвоночника
Заболевание начинается медленно, в большинстве случаев бессимптомно или с минимальными проявлениями. Пусковым фактором (триггером) может быть любое резкое движение или подъем тяжести, приводящее к появлению острой боли.
Первые признаки
Начальные симптомы грыжи поясничного отдела позвоночника могут быть настолько незаметными, что не все обращают на них внимание. Но если прислушаться к своему организму, то можно заметить:
- ощущение усталости в пояснице при длительном нахождении в положении сидя или стоя;
- нарушение чувствительности – онемение кожи или ощущение ползания мурашек в области поясницы, паха, нижних конечностей;
- появление преходящих болей в пояснице;
- слабость в ногах, нарушение походки.
Явные симптомы
У одних пациентов явные симптомы межпозвоночной грыжи поясничного отдела носят периодический умеренный характер, у других же выраженный постоянный. Симптомы заболевания связаны со сдавливанием спинного мозга или корешков спинномозговых нервов. Характерные симптомы заболевания:
- Местный болевой синдром. Боли в поясничной области могут иметь разную продолжительность и характер. Встречаются острые, слабые, ноющие, давящие, жгучие боли, постоянные или преходящие. Они усиливаются при физическом напряжении, резких поворотах тела и т.д.
- Корешковые боли, связанные с ущемлением корешков спинномозговых нервов. При поражении разных поясничных дисков болезненность будет иметь разную локализацию:
- L1-L2, L2-L3 — грыжи встречаются очень редко; проявляются болями и выпадениями чувствительности на внутренней и передней поверхности бедра; могут появляться ранние симптомы нарушения функции тазовых органов;
- L3-L4 —болезненность распространяются по передней и внутренней поверхности бедра, переходят на голень и внутреннюю лодыжку; сопровождаются повышенной кожной чувствительностью и слабостью мышц в этой области;
- L4-L5 — боли распространяются от верхней ягодичной области на наружные отделы бедра и голени, отдают в тыл и 1 – 3 пальцы стопы; сопровождаются повышенной кожной чувствительностью и мышечной слабости в этих же отделах;
- L5-S1 — боль движется от середины ягодицы по задним и наружным поверхностям бедра и голени, отдает в пятку, а затем по наружному краю стопы в 4 – 5 пальцы; сопровождаются повышенной кожной чувствительностью и мышечной слабостью в этих же отделах.
- Симптомы, связанные со сдавливанием двигательных нервов – мышечная слабость, быстрая утомляемость при ходьбе, нарушение походки.
- Симптомы, связанные со сдавливанием вегетативных (иннервирующих внутренние органы, стенки кровеносных сосудов, потовые железы) нервов – бледность и потливость отдельных участков кожи, появление на ней сосудистых пятен.
Опасные симптомы поясничной грыжи
Самыми опасными являются симптомы последствия сдавливания спинного мозга – парезы и параличи, нарушение функции органов малого таза – недержание кала и мочи, нарушения репродуктивной функции.
Симптомы грыжи поясничного отдела позвоночника у мужчин
Помимо общих проявлений заболевания, характерных для мужчин и женщин, у мужчин могут появляться симптомы нарушения репродуктивной функции. Это связано с нарушением кровообращения и иннервации в органах малого таза и проявляется расстройством эректильной функции и преждевременной эякуляцией.
При запущенных заболеваниях может пострадать и сперматогенез – синтез и созревание сперматозоидов. Количество сперматозоидов уменьшается, они становятся менее подвижными, часто неспособными к оплодотворению – наступает бесплодие. Но при адекватном лечении восстановление репродуктивной функции в большинстве случаев возможно.
Симптомы грыжи поясничного отдела позвоночника у женщин
Нарушение кровообращения в малом тазу не может не сказаться и на состоянии женского здоровья. В зависимости от вида грыжи, ее размера могут появляться следующие симптомы:
- нарушения менструального цикла и как следствие – бесплодие;
- частые воспалительные процессы половых органов, в результате чего в них образуются спайки, препятствующие зачатию и вынашиванию беременности;
- трудности во время беременности и родов.
Но все это можно восстановить, если своевременно обращаться к врачу, выполнять все его назначения. Грыжа поясничного отдела не является препятствием к для рождения ребенка, но требует обязательного планирования беременности с проведением предварительного курса лечения и постоянного наблюдения во время беременности акушером-гинекологом и неврологом женской консультации. Родоразрешение чаще всего осуществляется методом кесарева сечения.
Чем опасна поясничная грыжа позвоночника
Опасность поясничной грыжи в том, что на начальных стадиях она протекает с минимальными признаками, а затем может мгновенно проявляться сильнейшими болями и нарушениями функции различных органов.
Стадии поясничной грыжи
В течении заболевания выделяют несколько стадий:
- Начальная – поясничные диски изменяются, истончаются. Симптомы: устает и побаливает поясница, мурашки по телу.
- Протрузия – растрескивание диска в поясничном отделе и смещение в сторону студенистого ядра. На этой стадии болезненность усиливается, возможно появление кратковременных корешковых болей из-за смещения диска. Больные переносят это состояние по-разному: у одних боли не слишком интенсивные и носят преходящий характер, у других – выматывающие местные и острые корешковые боли при грыже позвоночника резко снижают качество жизни.
- Разрыв поясничного диска, выпячивание студенистого ядра, сдавливание корешков нервов и спинного мозга. Появляются все характерные проявления позвоночной грыжи.
- Секвестрация – отделение от студенистого ядра отдельных сегментов (секвестров), проникновение их в позвоночный канал. Появляются симптомы раздражения и сдавливания спинного мозга: парезы, параличи, недержание кала и мочи, сексуальные нарушения.
По величине поясничные грыжи разделяют на маленькие (1 – 6 мм), средние (6 – 8 мм), большие (более 9 мм).
Возможные осложнения
При отсутствии адекватного лечения позвоночная грыжа поясничного отдела может иметь серьезные последствия:
- внезапное появления сильнейших болей в поясничном отделе (люмбаго) или по ходу седалищного нерва (ишиас); чудовищную боль невозможно снять домашними способами;
- парезы и параличи – частичное или полное обездвиживание;
- такие неврологические симптомы, как нарушения чувствительности по типу «седловидной блокады» на внутренней поверхности бедер, промежности и нижней части ягодиц за счет сдавливания чувствительных нервных волокон; опасный симптом, сигнал о том, что заболевание зашло далеко;
- нарушения функции малого таза, половых органов мужчин и женщин при травмировании конского хвоста – пучка спинномозговых нервов, отходящих от окончания спинного мозга.
Даже при кратковременном появлении одного из этих симптомов нужно немедленно обращаться за медицинской помощью. Если этого не сделать, симптоматика будет быстро нарастать и последствия в виде осложнений не заставят себя ждать. Помочь такому больному будет нелегко.
Что делать при обострении
У некоторых больных поясничная грыжа достаточно долго протекает без выраженных симптомов. Периодически симптомы или исчезают совсем (ремиссия), или нарастают (обострение). Особенностью такого течения является то, что с каждым обострением ухудшается состояние фиброзного кольца. В один прекрасный день вместо легкого обострения может срезу наступить паралич или сильнейшая, сбивающая с ног боль.
Виды межпозвоночных грыж поясничного отдела
Поясничные грыжи имеют определенную направленность. По тому, в каком направлении происходит выпячивание, поясничные грыжи делят на следующие виды:
- Задние (дорзальные) – в поясничном отделе это частый вид грыж:
- срединные (медианные) – могут быть очень большими, сдавливают спинной мозг;
- срединно-боковые (парамедианные) – вызывает ущемление двух корешков – на данном и нижеследующем уровнях; это не очень большие, но болезненные грыжи.
- Форамиальные – распространяются на отверстие, из которого выходят корешки спинномозговых нервов, всегда сопровождаются сильным болевым синдромом.
- Боковые (латеральные) – вызывает ущемление корешка на данном уровне, но менее сильное, чем форамиальные.
- Передние (вентральные) – выпячивание идет в противоположном направлении от спинного мозга; часто протекают бессимптомно; в поясничном отделе встречаются редко.
- Грыжи Шморля (вертикальные) – выпячивание проникает в выше или ниже расположенный позвонок. Протекает бессимптомно, но иногда может стать причиной разрушения позвонка.
Диффузная (распространенная) – разновидность грыжи с выпячиванием, распространяющимся на половину окружности диска. Секвестрированными называют поясничные грыжи, у которых часть грыжевого выпячивания отделяется и попадает в позвоночный канал.
Полную классификацию читайте в нашей статье “Виды грыж позвоночника”.
Боли при поясничной грыже позвоночника
Виды боли при грыже поясничного отдела позвоночника:
- Люмбаго (прострел) – возникновение острой внезапной боли в поясничной области, связанной с каким-то физическим движением, вызвавшим смещение межпозвонкового диска. Одновременно происходит мгновенный защитный спазм мышц спины, усиливающий боль. Признаки грыжи позвоночника поясничного отдела, осложненной люмбаго: больной застывает в той позе, в которой застала его боль. Приступ может продолжаться от нескольких минут до суток и пройти так же внезапно, как и начался или уменьшится под действием медикаментозной терапии. Причиной прострела чаще всего являются подъем тяжести или резкий поворот туловища, поэтому он чаще встречается у мужчин в молодом и среднем возрасте.
- Ишиас (пояснично-крестцовый радикулит) – внезапное ущемление поясничных корешков спинномозговых нервов. Продолжением корешков является седалищный нерв, расположенный в области ягодицы и задней поверхности нижней конечности. Основным симптомом межпозвоночной грыжи пояснично-крестцового отдела, осложненной ишиасом, является появление жгучей односторонней боли в ноге по ходу седалищного нерва.
- Постоянная или возникающая периодически болезненность в пояснице самого разного характера и интенсивности: ноющая, дергающая, острая, жгучая и т.д. в основном за счет раздражения нервных окончаний.
Как снять боль
Если прострел начался внезапно нужно:
- перестать двигаться или принять позу, способствующую уменьшению боли;
- попросить окружающих вызвать скорую помощь;
- если есть возможность, принять любой обезболивающий препарат (анальгин, диклофенак, парацетамол и т.д.);
- на поясницу нанести обезболивающую мазь (Вольтарен, Фастум-гель);
- если получится, лечь на пол на спину, согнув ноги в коленях и подложив под колени подушку.
Экстренная медицинская помощь:
- лечение начинается с внутримышечного введения любого обезболивающего средства из группы нестероидных противовоспалительных средств (НПВС) – диклофенак, нимесулид, ибупрофен кетопрофен и др.;
- одновременно вводят лекарство, снимающее спазм мышц поясницы (миорелаксант), например, Мидокалм;
- Нейромультивит (витамины группы В), усиливает обезболивающее действие остальных лекарств;
- если боль не снимается, лечение продолжают выполнением паравертебральной блокады: подкожно в место выхода спинномозговых корешков вводят раствор новокаина или лидокаина;
- если и это не помогает, лечение продолжают в условиях стационара, делают эпидуральную блокаду: вводят обезболивающее средство в эпидуральное пространство, расположенное между твердой оболочкой спинного мозга и позвонками.
Диагностика поясничной грыжи
Чтобы назначить правильное лечение, больному необходимо провести обследование и установить окончательный диагноз. С этой целью врач проводит осмотр пациента и назначает следующие инструментальные исследования:
- Магнитно-резонансная томография (МРТ) – идеальный метод для выявления грыжи поясничного отдела, позволяющий увидеть мягкие ткани – диски;
- Компьютерная томография (КТ) – позволяет рассмотреть состояние костных тканей позвоночника и по косвенным признакам определить наличие грыжевого выпячивания;
- Рентгенография позвоночника в двух проекциях – грыжу можно выявить только по косвенным признакам.
Какие типы межпозвоночных грыж сложнее всего лечатся
Нарушение сна и болевой синдром при грыжах межпозвонковых дисков поясничного отдела позвоночника: возможности терапии
*Импакт фактор за 2018 г. по данным РИНЦ

Читайте в новом номере
Нарушение сна часто сопровождает болевой синдром, связанный с грыжей межпозвонковых дисков поясничного отдела позвоночника. Исследования демонстрируют наличие двусторонней взаимосвязи нарушений сна и усиления болевой симптоматики.
Цель исследования: оценка эффективности комбинированной терапии габапентином и мелатонином в лечении болевого синдрома при грыжах межпозвонковых дисков поясничного отдела позвоночника.
Материал и методы: в исследование включено 39 пациентов с острым болевым синдромом в поясничном отделе позвоночника. 1-ю группу составил 21 пациент, 2-ю — 18, которым помимо основной терапии был назначен мелатонин в дозировке 3 мг на ночь. Все пациенты с целью коррекции болевого синдрома получали габапентин в дозировке 300–900 мг/сут, а также комплекс реабилитационных мероприятий. Оценка эффективности лечения проводилась с использованием ВАШ, Питтсбургской шкалы качества сна и шкалы Освестри (ODI) через 1, 2, 3 и 4 нед. на фоне лечения и через 3 мес. после его окончания.
Результаты исследования: продемонстрированы более быстрый и выраженный регресс болевого синдрома у пациентов 2-й группы, а также улучшение качества сна на фоне лечения в остром периоде заболевания. Через 3 мес. значимых различий выявлено не было.
Заключение: добавление мелатонина к курсу лечения пациентов с болевым синдромом при грыжах межпозвонковых дисков поясничного отдела позвоночника эффективно и может быть рекомендовано для комплексного лечения данной категории больных.
Ключевые слова: болевой синдром, нарушение сна, грыжа межпозвонкового диска, поясничный отдел позвоночника, мелатонин, габапентин.
Для цитирования: Ткачев А.М., Акарачкова Е.С., Смирнова А.В. и др. Нарушение сна и болевой синдром при грыжах межпозвонковых дисков поясничного отдела позвоночника: возможности терапии. РМЖ. 2018;7:33-36.
Sleep disturbance and pain syndrome in herniated intervertebral discs: treatment opportunities
Tkachev A.M. 1 , Akarachkova E.S. 2 , Smirnova A.V. 1 , Ilyushin A. V. 1 , Archakov D.S. 3
1 Dr.Berezin Medical Institute, Volgograd
2 International society of stress «Stress under control», Moscow
3 LLC «TMM-Klinik», Volgograd
Sleep disturbance often accompanies pain syndrome associated with herniated intervertebral disc (HIVD). Studies demonstrate a two-way relationship between sleep disorders and pain intensification.
Aim: to evaluate the efficacy of combined gabapentin and melatonin therapy of pain syndrome in patients with HIVD.
Patients and Methods: the study included 39 patients with acute low back pain. The first group included 21 patients who received conventional therapy, the second group — 18 patients who received additionally 3 mg of melatonin before sleep.
All patients received gabapentin 300–900 mg/day and rehabilitation. Treatment efficacy was assessed using VAS, Pittsburgh Sleep Quality Index and Oswestry Disability Index on 1, 2, 3 and 4 weeks of the treatment and 3 months after the treatment.
Results: patients in the second group had a faster and more pronounced regression of pain syndrome with improved sleep quality during the acute period. No significant differences between groups at 3 months after treatment were observed.
Conclusion: inclusion of melatonin into the treatment plan of patients with pain syndrome associated with HIVD increases the treatment efficacy and can be recommended as a part of multimodal treatment of these patients.
Key words: pain syndrome, sleep disturbance, herniated intervertebral disc, lumbar spine, melatonin, gabapentin.
For citation: Tkachev A.M., Akarachkova E.S., Smirnova A.V. et al. Sleep disturbance and pain syndrome in herniated intervertebral discs: treatment opportunities // RMJ. 2018. № 7. P. 33–36.
Освещены возможности терапии нарушений сна и болевого синдрома при грыжах межпозвонковых дисков поясничного отдела позвоночника. Показано, что добавление мелатонина к курсу лечения эффективно и может быть рекомендовано для комплексного лечения данной категории больных.
Введение
Материал и методы
Обследовано 39 пациентов с острым болевым синдромом в поясничном отделе позвоночника (20 (51,3%) мужчин и 19 (48,7%) женщин) в возрасте от 28 до 70 лет (средний возраст 48,1±11,0 лет). В 1-ю группу вошел 21 пациент, из них
11 (52,4%) мужчин и 10 (47,6%) женщин, во 2-ю группу — 18 человек, из них 9 (50,0%) мужчин и 9 (50,0%) женщин.
Критерии включения: возраст пациентов от 25 до 70 лет; наличие клинического диагноза грыжи МПД в соответствии с критериями диагностики по МКБ-10, подтвержденного данными компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ); длительность болевого синдрома 5–7 дней; тяжесть болевого синдрома не менее 7 баллов по визуально-аналоговой шкале (ВАШ); согласие пациента участвовать в исследовании.
Критерии исключения: эпилепсия; тяжелые психические заболевания; выраженные когнитивные расстройства; тяжелые, декомпенсированные соматические заболевания; беременные или кормящие женщины; операции по поводу грыжи МПД в поясничном отделе позвоночника в анамнезе; участие в других клинико-фармакологических исследованиях.
Пациентам как 1-й, так и 2-й групп в качестве обезболивающей терапии был назначен габапентин в дозировке от 300 до 900 мг/сут. Пациентам 2-й группы в дополнение к данной терапии был назначен мелатонин 3 мг на ночь (1 таблетка) за 30–40 мин до сна.
Кроме того, всем пациентам, включенным в исследование, был проведен курс физиотерапевтических процедур (иглорефлексотерапия и лазеротерапия в проекции межпозвонковой грыжи), назначен комплекс витаминов группы В (таблетированная форма).
Все больные проходили стандартное общеклиническое обследование, которое включало в себя оценку жалоб, анамнеза, физикальное и лабораторно-инструментальные обследования.
Для количественной оценки выраженности психопатологической симптоматики и определения степени эффективности лечения использовали шкалу HADS, оценку интенсивности болевого синдрома в покое и при движении по ВАШ; качества сна по Питтсбургской шкале (PSQI); качества жизни по шкале Освестри (ODI). Оценку эффективности терапии проводили через 1, 2, 3 и 4 нед. на фоне лечения и через 3 мес.
Для диагностики дегенеративно-дистрофических поражений позвоночника проводилась МРТ в режиме T2 в сагиттальной и аксиальной проекциях (томограф Siemens Symphony 1,5Т, срез 3 мм, дисфактор 0).
Статистическая обработка результатов исследования проводилась с использованием Microsoft Excel и статистического программного обеспечения «Биостат» (издательский дом «Практика», 2006), SPSS 15.0 и Statistica 8.0 for Windows (StatSoftInc., USA). Различия считались статистически значимыми при уровне ошибки p Литература
Только для зарегистрированных пользователей




