Головная боль при шейном остеохондрозе

Шейный остеохондроз — распространенное заболевание, в результате которого деформируются и истощаются межпозвонковые диски шейного отдела. Происходит пережимание корешков спинного мозга, нарушается кровоснабжение. При этом у человека может возникать мигрень. Из этой статьи вы узнаете о способах лечения головной боли при остеохондрозе.
Причины остеохондроза
На данный момент причины возникновения остеохондроза изучены недостаточно. Они не связаны со старением, поскольку заболевание встречается у подростков и детей. Больше всего ему подвержены люди от 30-35 лет.
К основным факторам возникновения болезни относят:
- недостаток физической активности;
- постоянная и статичная нагрузка на шею;
- лишний вес;
- травмы шеи и сколиоз;
- неправильная осанка;
- сон на неудобной подушке или матрасе;
- переохлаждение шейной области;
- нервное напряжение и стресс.
При отсутствии своевременного лечения человек начинает испытывать неприятные ощущения в области шеи и хронические головные боли.
Причины головной боли при остеохондрозе
Основная причина головной боли при остеохондрозе — пережатие позвоночной артерии, которая снабжает кровью головной мозг. В результате, в мозг не поступает достаточное количество кислорода. Человек испытывает головокружение, слабость и головную боль.
Также в шее могут защемляться корешки нервов, отвечающие за чувствительность, и это тоже может провоцировать мигрень. Существуют 6 основных причин, почему сдавливаются артерия и нервные корешки:
- Протрузия
- Спазм мышц шеи
- Грыжа
- Смещение межпозвонкового диска
- Нестабильность (подвывих) шейных позвонков
- Нарастание остеофитов (патологических костных наростов) на позвонках
В шее находится 7 позвонков и 8 нервных корешков. Головные боли возникают при защемлении первой и второй пары корешков. При сдавливании корешков, которые проходят между основанием черепа и первым позвонком, человек испытывает боль в области затылка. 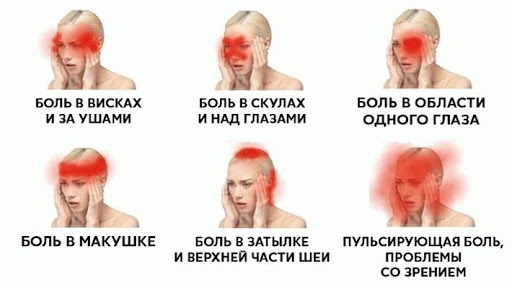
Рис. 1 Виды головной боли при остеохондрозе
При сдавливании второй пары корешков, боли могут возникать в области затылка и темени.
Как отличить боль, вызванную шейным остеохондрозом?
Симптомы головной боли при остеохондрозе шейного отдела носят специфический характер и отличаются от мигрени, вызванной стрессом, напряжением или простудным заболеванием. К основным отличиям относятся:
- Доминирование неприятных ощущений в одной области головы. Человек может почувствовать болезненность по всей поверхности головы, но в одной зоне она будет сильно преобладать.
- Снижение остроты зрения. При боли, вызванной остеохондрозом, в глазах могут возникать черные точки и пятна. В некоторых случаях человек наблюдает слезотечение.
- Умеренность боли. В отличие от мигрени боль носит умеренный и монотонный характер. Она не бывает нестерпимой и не обостряется при резком свете или звуке.
- Появление при неловком движении. Болевые ощущения может спровоцировать резкий поворот шеи, наклон или долгое пребывание в неудобном положении.
- Сжимающий характер. Человеку может казаться, что на затылок давит обруч или тиски
- Монотонность. Головная боль при остеохондрозе не проходит несколько дней. В отличие от мигрени она не резкая и не пульсирующая.
- Головокружение и тошнота. Человек испытывает общую слабость и усталость, ощущает тошноту без видимых причин
Еще одно специфическое отличие головной боли при остеохондрозе — период возникновения. Чаще всего она внезапно и без видимых причин появляется в утренние или ночные часы.
Диагноз
Поставить правильный диагноз может врач-ортопед или невролог. При первичном обращении специалист оценит подвижность, чувствительность и болезненность шеи. Вам необходимо будет пройти рентгенографию.
В некоторых случаях назначают компьютерную томографию и магнитно-резонансное сканирование. При нарушении кровообращения необходимо сделать реоэнцефалографию и исследование глазного дна.
Осложнения
Несвоевременное лечение и игнорирование головной боли при остеохондрозе может привести к следующим осложнениям:
- поражение корешков нервов
- формирование остеофитов
- протрузии
- разрыв межпозвоночных дисков с ущемлением нервов и сосудов
Чтобы предотвратить риски, обратитесь к врачу. Особенно это важно в том случае, когда боли носят постоянный характер и не проходят в течение нескольких недель.
Чем снять головную боль при шейном остеохондрозе
Методы лечения головной боли при остеохондрозе можно разделить на несколько групп:
- Медикаментозный метод
- Физиотерапия
- Массаж
- Гимнастика
- Иглоукалывание
- Народные способы лечения
Подробно разберем, что входит в каждый метод.
Медикаментозные методы
Предполагают применение лекарственных препаратов по назначению врача. Как правило специалист подбирает комплексную терапию, в которую входят:
- обезболивающие средства — Нурофен, Ибупрофен, Баралгин
- витамины группы В
- минералы — кальций и магний
- миорелаксанты — Мидокалм, Баклофен
- нейропротекторы — Глицин, Ноофен
- препараты для расширения сосудов
- мази для местного применения
В некоторых случаях рекомендуется ношение воротника Шульца.
Физиотерапия
Применяют для общего лечения остеохондроза в стационаре или в санатории. Снять головные боли помогут:
- лечебные ванны. Действенное средство, которое благотворно влияет на весь организм. Врач может назначит контрастные ванны, солевые, скипидарные, содовые.
- магнитотерапия. Метод, основанный на воздействии на организм низкочастотным магнитным полем. Его проводят с помощью различных аппаратов: Алмаг-01;02;03, Алимп-1, АМО-АТОС, Маг 30 Еламед
- электрофорез. Эффективный и доступный метод лечения, который помогает снять спазмы и боли в мышцах. При помощи слабого электрического тока к мышцам больного органа быстро доставляются растворенные частицы лекарства.
- парафинотерапия. Воздействие горячим парафином на спазмированные мышцы. Метод помогает улучшить кровообращение. За счет этого боль проходит.
Любой из способов помогает улучшить кровоснабжение мозга и функционирование нервов.
Массаж
Для снятия боли вы можете записаться к профессиональному массажисту или сделать самомассаж:
- Потрите виски, затылок и шею, пока не почувствуете тепло
- Затем, вертикальными движениями пальцев разотрите боковую и заднюю части шеи
- Похлопайте по области, где шея переходит в плечи, и разомните шею обеими руками.
При выполнении процедуры не давите на шею сильно, она не должна болеть. Если у вас есть грыжи и протрузии, массаж противопоказан. Перед обращением к массажисту уточните у врача все противопоказания. Проходите массаж курсом не менее 10 сеансов, каждые 4-6 месяцев.
Гимнастика
Лечебная гимнастика помогает предотвратить приступ головной боли при остеопорозе. В нее входит набор базовых упражнений, которые вы можете выполнить самостоятельно:
- Положите руку на лоб и наклоняйте голову вперед, пытаясь преодолеть сопротивление руки. Выполняйте упражнение 5 раз по 10 секунд
- Накройте ладонью висок и наклоняйте голову в сторону руки, также стараясь преодолеть ее сопротивление. Сделайте 5 повторов на каждую сторону.
- Закиньте руки за голову и обхватите шею.Медленно наклоните голову назад, затем вперед. Верните в исходное положение. Сделайте 3-5 повторов.
При недомогании и болезненных ощущениях сразу же прекратите выполнение упражнений. Попросите врача порекомендовать упражнения, которые подойдут именно в вашем случае или назначить курс ЛФК.
Иглоукалывание
Альтернативное направление китайской медицины, суть которого заключается в воздействии иглами на биологически активные точки на теле человека. Его применяют для лечения множества заболеваний, в том числе, головных болей. Процедуру проводит опытный врач, который прошел обучение и получил лицензию.
Народные методы
Применяют в качестве дополнения к основному лечению. Для снятия головной боли при остеохондрозе рекомендуется употреблять травяные чаи и настои на основе:
- зверобоя
- золотарника
- цветов липы и бузины красной
- скорлупы грецких орехов
Некоторые травы могут вызывать аллергическую реакцию. Перед их применением стоит проконсультироваться с врачом.
Профилактика
Старайтесь вести подвижный образ жизни и чаще бывать на свежем воздухе. В качестве физической активности можно выбрать йогу, пилатес, скандинавскую ходьбу, упражнения на растяжку. Эти простые упражнения улучшают кровообращение и исключают возникновение травм.
Придерживайтесь правильного питания. Исключите из рациона продукты, которые сужают сосуды (чай, кофе, алкоголь, сахар). И добавьте в меню еду, богатую магнием — рыбу, орехи, морскую капусту и молоко.
Чтобы не спровоцировать приступ головной боли:
- не поднимайте тяжести
- спите на ортопедической подушке
- следите за осанкой
- выполняйте лечебную гимнастику
- старайтесь не сидеть в неудобном положении
- вставайте и двигайтесь во время длительной сидячей работы
- не переохлаждайтесь
- научитесь расслабляться и минимизируйте стресс
Помните, что головная боль далеко не всегда говорит о наличии остеохондроза. Она может быть из-за длительного и хронического стресса, переутомления, переохлаждения или говорить о серьезных нарушениях в работе коры головного мозга. Не стоит ставить себе диагноз самостоятельно.
Шейный остеохондроз
Шейный остеохондроз – это хроническое дистрофическое заболевание, при котором происходит истончение дисков, расположенных между позвонками с последующим замещением их костной тканью. По мере прогрессирования в дегенеративный процесс вовлекаются окружающие структуры. Это становится причиной развития целого комплекса симптомов, которые полностью подчиняют себе жизнь пациента.

Общая информация
Межпозвоночные диски состоят из гелеобразного ядра и окружающего его плотного фиброзного кольца, покрытых сверху слоем хрящевой ткани. Они выполняют амортизирующую функцию, препятствуя повреждению позвонков при беге, ходьбе и прыжках, а также способствуют подвижности и гибкости всего позвоночного столба.
В процессе естественного старения, а также в условиях повышенной нагрузки, происходит постепенное уменьшение высоты межпозвонкового диска. Нарушается обмен веществ в его ядре, появляются трещины в окружающем фиброзном кольце. Появляются выпячивания дисков – протрузии и грыжи. По мере прогрессирования заболевания, в него вовлекается хрящевая ткань и кости, возникают остеофиты – костные разрастания, которые становятся причиной ограничения подвижности и выраженного болевого синдрома.
Поскольку патологические изменения проходят в непосредственной близости от спинного мозга и его корешков, это приводит к их сдавлению и воспалению, а также рефлекторному развитию мышечного спазма. В результате человек испытывает характерные симптомы, по которым можно заподозрить заболевание.
Причины
Остеохондроз шейного отдела позвоночника относится к мультифакторным заболеваниям. Он возникает на фоне целого комплекса факторов, каждый из которых усугубляет течение патологии. В список причин входит:
- избыточная масса тела;
- малоподвижный образ жизни;
- сидячая работа;
- неправильная осанка;
- хронические заболевания опорно-двигательного аппарата (сколиоз, плоскостопие), способствующие неравномерному распределению нагрузки на позвоночник;
- врожденные патологии развития позвоночного столба, а также травмы;
- чрезмерные, повторяющиеся нагрузки на позвоночник;
- наследственная предрасположенность.
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
- головокружение: как правило, при остеохондрозе оно является системным, т.е. человеку кажется, что окружающие предметы вращаются перед его глазами;
- боль в области затылка, шеи, воротниковой зоне: ее интенсивность зависит от степени развития заболевания; легкая и эпизодическая на ранней стадии, она распространяется на всю голову и приобретает постоянный характер; периодически приступы становятся невыносимыми, в результате чего человек не может даже пошевелить головой;
- шум или звон в ушах: возникают при смене положения после длительного периода неподвижности, часто сопровождаются головокружением;
- ощущение нехватки воздуха, невозможности сделать глубокий вдох; в тяжелых случаях развивается сильная одышка;
- тошнота и рвота: связаны с нарушением кровообращения в определенных зонах головного мозга, усиливаются при попытках повернуть голову;
- снижение остроты зрение, мелькание мушек или туман перед глазами: свидетельствуют о недостаточном снабжении кровью головного мозга; возникают при запущенных стадиях заболевания;
- колебания артериального давления, плохо поддающиеся коррекции препаратами;
- внезапные обмороки, обусловленные спазмом сосудов;
- ощущение комка в горле, першение, сухость, проблемы с глотанием: нередко являются одним из первых признаков патологии.
- боль в плечевом суставе
- онемение пальцев рук
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
- нарушение подвижности в шейном отделе;
- боли при поворотах головы;
- рентгенологические признаки поражения самих позвонков и пространства между ними.
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
- шум в ушах;
- головокружение;
- скачки артериального давления;
- тошнота и рвота;
- головные боли;
- нарушения зрения;
- снижение работоспособности;
- сонливость;
- обмороки.
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
- боль или ощущение жжения за грудиной;
- слабость и утомляемость;
- учащенный пульс.
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
- онемение или боль в области затылка;
- онемение языка;
- боль в ключицах, затруднения глотания, икота;
- дискомфорт в области плеч, усиливающийся при движениях рук;
- болезненность в области лопаток и предплечий;
- онемение указательного и среднего пальцев;
- онемение безымянного пальца и мизинца.
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Стадии
В процессе развития шейный остеохондроз проходит четыре последовательных стадии (степени), которые определяют выраженность симптомов и общее состояние пациента.
- 1 стадия. Толщина межпозвонковых дисков незначительно уменьшается. Симптомы практически отсутствуют, иногда возникает легкий дискомфорт в шее, например, при длительном пребывании в неудобной позе.
- 2 стадия. Высота диска становится еще меньше, начинается патологическое разрастание хрящевой ткани, возникают протрузии (выпячивания). Боль становится сильнее, к ней присоединяется скованность в шейном отделе.
- 3 стадия. Фиброзное кольцо, окружающее ядро диска, разрывается, формируется межпозвонковая грыжа. Позвоночный столб заметно деформируется, повышается риск вывихов и подвывихов позвонков. Боль приобретает постоянный характер, к ней присоединяются другие симптомы остеохондроза.
- 4 стадия. В позвоночном столбе происходят необратимые изменения: появляются костные разрастания, межпозвонковый диск замещается рубцовой тканью и теряет способность амортизировать нагрузку. Симптомы становятся выраженными и оказывают значительное влияние на образ жизни пациента и его самочувствие. Качество жизни снижается.
Диагностика
В поисках причин болей или головокружения пациент может обращаться к врачам различных специальностей: терапевт, кардиолог, гастроэнтеролог, невролог. Для диагностики остеохондроза требуется комплексное обследование, в которое входят:
- рентгенография и компьютерная томография: эффективны лишь на поздних стадиях развития заболевания, когда изменения становятся хорошо заметными;
- магнитно-резонансная томография: благодаря высокой степени визуализации, позволяет видеть даже начальные изменения; в настоящее время является основным методом диагностики;
- дуплексное сканирование артерий головы и шеи: позволяет оценить качество кровотока, выявить сужение сосудов; используется для определения причин головных болей и головокружения.
В обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов. Для дифференциальной диагностики с другими заболеваниями со сходной симптоматикой, может назначаться:
- ЭКГ, УЗИ сердца;
- суточное мониторирование ЭКГ и артериального давления;
- рентгенография органов грудной клетки;
- консультации узких специалистов: кардиолога, ЛОРа.
Записаться на прием
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.

Осложнения
Остеохондроз становится причиной нарушения работы важнейших структур: кровеносных сосудов и нервов. Без лечения заболевание может привести к следующим осложнениям:
- ишемический инсульт;
- потеря чувствительности или двигательной функции руки;
- затруднения глотания;
- нарушение работы щитовидной железы;
- потеря или значительное снижение остроты зрения.
Кроме того, поражение межпозвонковых дисков и суставов приводит к значительному ограничению подвижности шеи.
Профилактика
Если уделить внимание профилактике шейного остеохондроза, даже при уже имеющихся изменениях их прогрессирование существенно замедлится. Врачи рекомендуют:
- вести активный образ жизни, не допускать гиподинамии;
- минимизировать или исключить поднятие тяжести;
- спать на ортопедическом матрасе и подушке;
- регулярно делать разминку при необходимости длительной работы за компьютером.
Идеальный спорт при остеохондрозе – плавание. Вода разгружает позвоночный столб, а активные движения способствуют формированию мышечного каркаса.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» предлагают своим пациентам комплексные методики лечения шейного остеохондроза, включающие:
- консультации вертебролога;
- современные лекарственные схемы для обезболивания и облегчения состояния;
- медикаментозные блокады для быстрого снятия боли;
- эффективные виды физиотерапии;
- упражнения ЛФК под контролем опытного инструктора, разработка комплекса для домашних занятий;
- консультации врача-реабилитолога;
- лечебный массаж;
- иглорефлексотерапию;
- услуги мануального терапевта при необходимости.
Преимущества клиники
«Энергия здоровья» – это современный медицинский центр, оснащенный в соответствии с современными стандартами. Мы делаем все, чтобы каждый пациент мог пройти полноценную диагностику и комплексное лечение в одной клинике. К Вашим услугам:
- качественное оборудование;
- опытный персонал;
- собственный дневной стационар;
- комфортабельные кабинеты;
- прием по предварительной записи;
- удобная парковка.
Если шея начала периодически Вас беспокоить, не затягивайте с визитом к неврологу. Запишитесь на консультацию в клинику «Энергия здоровья».
Боли при шейном остеохондрозе причины, способы диагностики и лечения
Людям, страдающим шейным остеохондрозом, живется довольно непросто: они практически каждый день испытывают боль различной степени интенсивности, которые снижают работоспособность и мешают полноценно жить. Нередко к шейному остеохондрозу присоединяются другие заболевания. Внезапно может заболеть горло, ухо или голова. Важно вовремя начать лечение, чтобы предотвратить дальнейших осложнений.
Боль в горле
Боль в горле при шейном остеохондрозе возникает при корешковом синдроме, мышечных спазмах и синдроме позвоночной артерии. Патология приводит к нарушению передачи нервных импульсов, что провоцирует боль и ощущение кома в горле. Многие пациенты жалуются на кашель и першение в горле.
Статью проверил

Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 09 Сентября 2021 года
Содержание статьи
Боль в ухе
При шейном остеохондрозе боль в ухе возникает в 20-25% случаев. Клиническая картина может ухудшаться при поражении корешковых нервов, отвечающих за иннервацию мягких тканей наружного уха и волосистой части головы. Боль в ухе сопровождается болевым синдромом в области шеи, головокружением и сильной кожной гиперестезией. Заложенность уха зависит от типа разрушения межпозвонкового диска и нарушения передачи нервного импульса. В таком случае не помогают стандартные промывания уха, упражнения и прочие процедуры, необходимо начинать лечение непосредственно остеохондроза шейного отдела позвоночника.
Нередко встречаются пациенты, которые на ранней стадии заболевания не обратились за помощью к врачу, и впоследствии у них развилась нейросенсорная тугоухость. При отсутствии своевременного лечения можно даже получить инвалидность и потерять до 80-90% слуха. В некоторых случаях боль в ухе сопровождается острой пульсацией. Данное состояние характерно для нарушенного кровообращения головного мозга.
На появление боли в ухе при шейном остеохондрозе влияют следующие факторы:
- Неправильное питание. Врачи рекомендуют всем пациентам употреблять чистую питьевую воду, бобовые, крупы, свежие овощи и фрукты. Вредная еда приводит к ухудшению самочувствия и возникновению болевых ощущений в области уха;
- Наличие избыточного веса. Пациенты с лишним весом сталкиваются с множеством болезней, приводящих к нарушению обмена веществ и возникновению дискомфорта в ухе;
- Малоподвижный образ жизни. На боль в ухе могут жаловаться люди, отказавшиеся от спорта и физкультуры;
- Переохлаждение. Боль в ухе может спровоцировать переохлаждение головы. В таком случае она сопровождается шумом в ушах и заложенностью;
- Травмы шеи. Любые механические повреждения мягких тканей шеи могут вызвать ушную боль;
- Возрастные изменения. При шейном остеохондрозе постепенно вымывается кальций, коллаген и эластин из мышц и костей. У пациентов пожилого возраста отмечается снижение слуха или полная заложенность уха.
Головная боль
Головная боль при шейном остеохондрозе – один из основных симптомов, возникающий при длительном напряженном сидении за компьютером, неудобном положении во время сна или удерживании мобильного телефона плечом. Также головная боль появляется у курящих людей, пациентов, ведущих малоподвижный образ жизни, и после травм шеи.
Боль в голове при остеохондрозе шейного отдела позвоночника сигнализирует о поражении верхних позвонков шеи. Она возникает в области затылка, постепенно распространяется на одну сторону головы и висок, достигая в конечном результате глаз. Через некоторое время пациент может ощутить боль во всей голове.
С какими болезнями можно перепутать
Боли в голове и шее могут быть признаками не только шейного остеохондроза, но и других заболеваний:
- ОРВИ и грипп;
- ангина;
- скарлатина и дифтерия;
- фарингит и ларингит;
- опухолевые заболевания;
- отит;
- тонзиллит;
- мигрень;
- поражение тройничного нерва;
- гипертонический криз.
Как снять боли при шейном остеохондрозе
Снять боль в горле при шейном остеохондрозе можно при помощи анестетиков. Их выпускают в форме таблеток и спрея. При сильных болевых ощущениях врач назначает лидокаиновые или новокаиновые блокады. Для снятия отека, приводящего к боли в горле и ощущению кома, полезно пить небольшими глотками отвар из ромашки.
Устранить боль в ухе при шейном остеохондрозе поможет прогревание.
Успокоить головную боль поможет теплый или горячий душ на шейно-воротниковую зону. Также положительный эффект оказывает точечный самомассаж головы. Ладонями следует выполнять деликатные движения в области головы и шеи. Быстро избавиться от головной боли помогут спазмолитики.
Когда и к какому врачу обращаться
Обратиться к врачу следует при наличии таких симптомов:
- боль и скованность в шее;
- тошнота;
- головокружение;
- боль и шум в ушах;
- болевой синдром и онемение в верхней части спины;
- депрессивное состояние.
У пациентов с головными болями симптоматика может усиливаться при движениях шеей, если она длительное время находится в одной и той же позе. Иногда больные жалуются на чувствительность при ощупывании верхней части шейного отдела и мышечную напряженность.
Если пациента беспокоит боль в горле, необходимо записаться на прием к ЛОРу и невропатологу.
При появлении боли и пульсации в ухе следует обратиться к отоларингологу. Если больного шейным остеохондрозом беспокоит головная боль, то необходимо пройти консультацию у невролога.
Головные боли при шейном остеохондрозе: причины, симптомы и лечение
Остеохондроз – часто встречающееся заболевание, которое сопровождается множеством неприятных симптомов. При остеохондрозе шейного отдела позвоночника одним из самых неприятных симптомов является сильная головная боль. Далеко не все люди знают, может ли вообще от шейного остеохондроза болеть голова.
Почему при остеохондрозе болит голова
Головной мозг по своей природе не может быть первопричиной боли, поскольку болевые рецепторы в нем отсутствуют. Но сдавливание нервных корешков позвоночного столба часто вызывает боли, иррадиирующие в мягкие ткани головы, сосуды мозга и мозговые оболочки. Что делать, если болит голова от шейного остеохондроза, напрямую зависит от стадии основного заболевания.
Особенности головной боли при остеохондрозе
Основная причина головной боли при шейном остеохондрозе – сдавливание корешков спинномозговых нервов. Развиваются головные боли при остеохондрозе шейного отдела по одной и той же схеме:
- Возникновение протрузий и межпозвоночных грыж: обусловлено деформацией межпозвоночных дисков на первых стадиях остеохондроза.
- Воспалительный процесс: позвонки уже не удерживаются деформированными хрящами и начинают тереться друг о друга, обрастать костной тканью, повреждать суставы и вызывать воспаление.
- Болевой синдром: проявляет себя тогда, когда смещенные позвонки сдавливают спинномозговые корешки нервных волокон, которые располагаются в области головы. Это и вызывает головные боли при остеохондрозе шейного отдела.
Появление головной боли при диагностированном остеохондрозе свидетельствует о том, что заболевание перешло в серьезную стадию и требует внимания врача.
Виды болей при остеохондрозе
В большинстве случаев врач-невролог ставит диагноз в зависимости от того, как именно болит голова при шейном остеохондрозе, поскольку симптомы ярко выражены. Головные боли различаются по характеру, в зависимости от причины, которая их вызывает:
- Длительная пульсирующая, иногда жгучая боль в затылке: свидетельствует о синдроме позвоночной артерии, который возникает в результате протрузий, грыж, деформации позвоночных дисков. Часто боль переходит в теменную и височную области, сопровождается потемнением в глазах из-за нарушений кровообращения. Анальгетики и обезболивающие не приносят ожидаемого эффекта.
- Боли в шее, переходящие на правую или левую область головы: вызваны типичным проявлением при остеохондрозе шейного отдела – сдавливанием позвоночного нерва. Шейная мигрень, как называют подобный болевой синдром, длится не более двенадцати часов.
- Длительная головная боль, блуждающая от затылка к теменной части головы, сопровождается давящей болью в глазах: вызвана защемлением нерва затылочной части головы в результате смещения позвонков и возникновения костных наростов. Данное состояние называют затылочной невралгией.
- Давящая, распирающая головная боль: характерна для гипертензивного синдрома, который часто возникает при остеохондрозе шейного отдела позвоночника. Боль усиливается, если человек поворачивает голову или глаза, но длится не более 2–3 часов. При шейном остеохондрозе позвонки сдавливают не только нервы, но и сосуды, в результате чего повышается внутричерепное давление.
Обычно такие головные боли нельзя снять обезболивающими препаратами. Головная боль при шейном остеохондрозе – это лишь симптом заболевания, которое нуждается в правильном лечении.
Лечение головной боли
Лечение головной боли при остеохондрозе шейного отдела позвоночника направлено как на устранение основного заболевания, так и на снятие болевого синдрома. Поэтому обращаться следует к врачу, который подберет комплексное лечение для вашего случая.
Медикаментозная терапия
Для полноценного лечения головной боли при остеохондрозе назначаются следующие группы препаратов:
- Анальгетики: снять головную боль при шейном остеохондрозе в сочетании с другими препаратами с их помощью становится гораздо проще, чем в случае бесконтрольного приема обезболивающих.
- Препараты для улучшения кровообращения: улучшают состояние тканей и препятствуют возникновению шейных мигреней.
- Спазмолитики: помогают снять напряжение.
- Витамины группы В.
- Никотиновая кислота, кальций, фосфор, магний.
Лечебная физкультура
Что делать, если болит голова от шейного остеохондроза? Прежде всего лечить позвоночник, и одним из эффективных методов является лечебная физкультура с одобрения врача – это комплекс упражнений, которые призваны мягко стабилизировать состояние позвоночника. Лечебная физкультура эффективна только в том случае, если будет пройден весь курс упражнений.
Массаж
Следующее, что часто назначает врач, если болит голова от шейного остеохондроза, – массаж, который должен делать квалифицированный специалист. Неправильно сделанный массаж грозит усугубить неприятный симптом, поэтому не стоит экспериментировать в домашних условиях.
Нетрадиционные методы лечения
Сторонников нетрадиционных методов лечения много, как и специальных клиник. Устранить головные боли при остеохондрозе шейного отдела возможно с помощью иглоукалывания, различных ванн, точечного массажа и других методов нетрадиционной медицины. В некоторых случаях врач может назначить один из них – все зависит от показаний, индивидуальных особенностей организма и течения заболевания. Каждому пациенту, который решил прибегнуть к нетрадиционным методам, чтобы избавиться от головных болей при остеохондрозе шейного отдела, необходимо проконсультироваться с лечащим врачом. В противном случае эффект от лечения может быть обратным.
Профилактика возникновения головных болей
Зная, как неприятно болит голова от шейного остеохондроза, не все пациенты понимают, что делать для того, чтобы не повторить этот опыт. Источником многих заболеваний является неправильный образ жизни. Поэтому избежать рецидива можно, соблюдая несложные правила:
- Ровная осанка: спину всегда следует держать прямо, а голову – ровно, чтобы поддерживать позвоночник в правильном положении.
- Правильная нагрузка на позвоночник: она должна быть равномерной, поэтому носить сумки и другие тяжелые предметы на одном плече долгое время нельзя. Тем более не рекомендуется переоценивать свои возможности, поднимая тяжести.
- Оптимальный вес: при ожирении нагрузка на позвоночник увеличивается, поэтому риск возникновения болей при остеохондрозе шейного отдела увеличивается.
- Сбалансированное питание: в рационе обязательно должны присутствовать кальций, фосфор, магний, которые укрепляют кости и мягкие ткани позвоночного столба.
- Разминка шеи: обязательна при длительной работе за компьютером и при сидячем образе жизни – небольшая зарядка должна стать полезной привычкой при диагностированном шейном остеохондрозе.
- Спорт: это лучшая профилактика болей при остеохондрозе шейного отдела, особенно плавание. При выборе спортивных занятий следует проконсультироваться с лечащим врачом.
Остеохондроз шейного отдела позвоночника – это серьезное заболевание, которое в отсутствие лечения переходит в осложнения еще более неприятные и опасные симптомы, чем головные боли. Поэтому к своему здоровью следует относиться ответственно, и при первых признаках ухудшения основного заболевания консультироваться с врачом.
Симптомы и лечение деформирующего спондилеза поясничного отдела
Спондилез поясничного отдела является серьезным недугом, который приводит к инвалидности. Точные причины не выяснены. Заболевание проявляется в открытой и скрытой форме. Необходимо незамедлительно проводить комплексную терапию.



Мягко, приятно, нас не боятся дети




Мягко, приятно, нас не боятся дети


Сейчас редко можно встретить людей, которые бы ни разу в жизни не сталкивались с проблемами позвоночника. Причем самой распространенной жалобой является боль в спине в области позвоночника. Но мало кто сразу же обращается в больницу и начинает соответствующую терапию. Такое игнорирование проблемы может привести к инвалидности. Примером такого недуга является спондилез в области поясницы.
Причины и признаки
Спондилез деформирующего типа в поясничном отделе относится к недугам дегенеративной и дистрофической природы, причем точные причины так и не могут выяснить. Как правило, такой недуг развивается у таких людей:
- пенсионеры;
- люди, у которых работа связана с большими нагрузками на позвоночник;
- люди, которые страдают от ожирения;
- люди со склонностью к этой болезни с рождения;
- пациенты, у которых ранее развивались до этого различные патологии позвоночника.
Заболевание проявляется в открытой и латентной форме, причем в последнем случае получается обнаружить заболевание только после рентгенологического обследования. Самый распространенный симптом при открытой форме болезни – это болевые ощущения в области поясницы. Кроме того, человек быстро устает, появляется ограниченность движения, особенно во время наклонов и при хождении.
Основные методы лечения
Прежде чем думать, как лечить позвоночник, необходимо провести диагностику. Сначала врач осуществляет осмотр больного, делает все необходимые анализы. Основным методом является рентгенография. Его полагается делать в 2 проекциях. Основным симптомом болезни является наличие остеофитов, которые разрастаются под краями позвоночника. Они могут иметь форму крупных скоб, выступов, острых участков. Бывали случаи, когда такое обследование не давало точного диагноза. После всех исследований и подтверждения диагноза врач назначает для каждого пациента лечение индивидуально.
То, насколько лечение эффективно, зависит от стадии болезни, когда человек обратился в больницу. Ни в коем случае нельзя заниматься самолечением. Главной задачей терапии является подавление воспалительных процессов в области поясницы. Выделяют такие основные процедуры, которые назначают больным:
- ультразвуковая терапия (на ранних стадиях);
- электрофорез и диметрия;
- употребление анальгетиков, если пациент жалуется на сильные боли;
- рефлексотерапия (воздействие доктора на определенные активные точки в позвоночнике) – применяется в некоторых случаях.
Кроме того, могут назначать и другие физиопроцедуры в зависимости от состояния больного.
В более запущенных случаях при спондилезе деформирующего типа требуется хирургическое вмешательство. В этом случае врач удаляет остеофиты, которые успели сильно разрастись, из-за чего и появилась боль в спине.
Дополнительные меры
Кроме физиолечения и медикаментов дополнительно можно воспользоваться рецептами народной медицины. Но предварительно следует проконсультироваться с врачом. Одной из таких практик является использование пиявок. Кроме того, существует множество настоев и отваров на основе лекарственных растений, которые тоже оказывают благоприятное действие. К примеру, можно воспользоваться брусничными листьями. Также полезен корень лопуха. Кроме того, рекомендуется воспользоваться лечебными грязями и сероводородными ваннами.
Спондилез деформирующего типа в области поясничного отдела позвоночника является серьезным недугом, который может вызывать не только сильные нарушения в состоянии позвоночника, но и приводить к инвалидности. Необходимо как можно раньше начать лечение такого недуга, а не игнорировать его либо заниматься самолечением. Доктор назначает ряд физиопроцедур, медикаменты, а при необходимости – проводит операцию. Кроме того, рекомендуется использовать средства народной медицины и проводить профилактические мероприятия, которые назначит доктор.
Поясничный спондилез

Поясничный спондилез – это возрастной дистрофический процесс в области поясничных позвонков. Сопровождается дистрофией фиброзных колец межпозвонковых дисков, а также постепенной оссификацией передней продольной связки и появлением костных разрастаний по боковым и передней поверхностям позвоночника. Обычно развивается в результате естественного старения, реже возникает у молодых людей с грубыми нарушениями осанки. Нередко протекает бессимптомно. Возможны боли, дискомфорт и ограничение движений. Диагноз выставляется по данным рентгенографии, МРТ и КТ. Лечение консервативное: ЛФК, физиотерапия, мануальная терапия. Операции требуются редко.
МКБ-10
- Причины
- Симптомы поясничного спондилеза
- Диагностика
- Лечение поясничного спондилеза
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Поясничный спондилез (от греч. spondylos позвонок + osis) – дегенеративно-дистрофический процесс в поясничном отделе позвоночника. В основе процесса лежит дистрофия боковых или передних отделов фиброзных колец межпозвонковых дисков и образование костных наростов по боковым и передней поверхностям тел позвонков. Проявляется скованностью, болями или чувством дискомфорта. У 27-37% пациентов не сопровождается клиническими симптомами. Наблюдается как у мужчин, так и у женщин. Частота заболеваемости резко увеличивается с возрастом.
В настоящее время специалисты рассматривают спондилез, спондилоартроз и остеохондроз в качестве равноправных проявлений процессов старения позвоночника. У многих пациентов наблюдается сочетание этих заболеваний, при этом боль нередко является следствием спондилоартроза или остеохондроза, а изолированный спондилез может протекать бессимптомно. Лечение поясничного спондилеза осуществляют ортопеды, травматологи и вертебрологи.

Причины
Современные специалисты в области травматологии и ортопедии склонны оценивать поясничный спондилез, как патологию, возникающую под влиянием множества факторов, главным из которых являются естественные возрастные изменения в межпозвонковых дисках, костях и связках позвоночника. Наряду с этим определенную роль играет малоподвижный образ жизни современного человека. Поясничный отдел позвоночника и окружающие мышцы, лишенные нормальных физиологических нагрузок, постепенно ослабевают. На этом фоне разовые физические нагрузки при эпизодических попытках «вести здоровый образ жизни» нередко становятся причиной микротравм связок позвоночника и провоцируют усиленное замещение поврежденных связок костной тканью.
Факторами, провоцирующими развитие спондилеза, являются нарушения обмена веществ и перегрузка позвоночника, в том числе – избыточный вес (ожирение), тяжелый физический труд, нерациональное питание и наличие хронических заболеваний: атеросклероза, сахарного диабета и т. д. Некоторые авторы отмечают конституциональную предрасположенность. Кроме того, поясничный спондилез может возникать в различные сроки после травм и инфекционных заболеваний, либо становиться следствием грубых нарушений осанки – кифоза, сколиоза и кифосколиоза.
Высота дисков при поясничном спондилезе долгое время остается неизменной, соотношение различных элементов позвоночника не нарушается, поэтому при отсутствии спондилоартроза (артроза мелких межпозвоночных суставов) и остеохондроза заболевание часто протекает бессимптомно. На поздних стадиях или при сочетании спондилеза с другими дегенеративно-дистрофическими процессами возможно сдавление нервов, которое может проявляться болями, нарушением чувствительности и движений.
Симптомы поясничного спондилеза
Неосложненная патология протекает бессимптомно либо проявляется локальными болями в области поражения. Боли непостоянные, усиливаются при интенсивной физической нагрузке и неблагоприятных погодных условиях. Возможна также быстрая утомляемость и ограничение подвижности поясничного отдела позвоночника. При образовании грыжи межпозвоночного диска и компрессии нервных корешков с развитием радикулита боль может иррадиировать в ягодицу и распространяться по задней поверхности нижней конечности.
Для болей при межпозвоночной грыже характерно усиление при наклонах вперед, продолжительном сидении или стоянии. Если болевой синдром обусловлен остеоартрозом (артрозом фасеточных суставов), боль обычно усиливается при стоянии и ходьбе и уменьшается или исчезает при выпрямлении туловища. При компрессии нервных корешков может появляться покалывание и ощущение онемения в области нижних конечностей, иногда наблюдается мышечная слабость. При остром ущемлении нерва возможны острые боли в пояснице в сочетании с нарушением функции кишечника или мочевого пузыря, выраженной слабостью мышц в одной или обеих конечностях, онемением седалищной зоны или паховой области.
Диагностика
Диагноз подтверждают, используя данные, полученные при рентгенографии позвоночника. На основании рентгенограмм можно судить о распространенности и выраженности патологических изменений. О наличии поясничного спондилеза свидетельствуют остеофиты, расположенные по краям тел одного или нескольких позвонков. По своему внешнему виду костные разрастания могут напоминать клювовидные выступы, небольшие заострения или массивные «скобки», которые соединяют тела соседних позвонков.
При спондилезе нередко наблюдается несоответствие клинических и рентгенологических данных. Возможна как слабая выраженность проявлений при грубых патологических изменениях на рентгенограммах, так и яркая клиническая симптоматика при умеренных или слабо выраженных рентгенологических признаках спондилеза. Рентгенологическая картина меняется медленно, плавно, на протяжении многих лет. При значительной давности заболевания на снимках могут выявляться обширные разрастания остеофитов с образованием фиксирующих блоков между двумя и более позвонками.
В отдельных случаях в процессе дифференциальной диагностики используют радиоизотопное сканирование. При подозрении на стеноз позвоночного канала в дополнение к рентгенографии назначают КТ позвоночника. При необходимости визуализировать мягкотканные образования (нервы, связки, диски) и выявить компрессию нервных структур больного направляют на МРТ позвоночника. Пациентов с неврологическими нарушениями осматривает невролог. Для оценки функционального состояния задействованных нервов применяют электромиографию.
Лечение поясничного спондилеза
Лечение осуществляют ортопеды или врачи-вертебрологи. При наличии неврологической симптоматики пациенты обычно переходят в ведение невропатологов или нейрохирургов. Больным рекомендуют соблюдать рациональный двигательный режим, не переохлаждаться и не перегружать позвоночник. При болевом синдроме и мышечном спазме назначают миорелаксанты и препараты из группы НПВС. В числе НПВС используют напроксен, мелоксикам, ибупрофен, в числе миорелаксантов – тизанидин, циклобензаприн и другие средства. При интенсивных болях в отдельных случаях применяют трамадол и другие наркотические анальгетики. При хронических болях иногда используют малые дозы трициклических антидепрессантов (доксепина, амитриптилина).
Важной частью лечения поясничного спондилеза является лечебная гимнастика, проводимая в период ремиссий. Она позволяет укрепить околопозвоночные мышцы и, тем самым, снизить нагрузку на позвоночник. Кроме того, в результате регулярных занятий ЛФК уменьшаются боли и улучшается функциональность позвоночника. Активно используются физиотерапевтические процедуры, в том числе – диатермия, электрофорез с йодом и кальцием, аппликации парафина и озокерита. На ранних стадиях применяется ультразвук.
Для активизации обменных процессов в тканях больных направляют на массаж, для улучшения нервной проводимости – на иглорефлексотерапию. При отсутствии противопоказаний иногда назначают мануальную терапию. При упорных болях вводят стероидные препараты в эпидуральное пространство или триггерные точки. Пациентам выдают направления на санаторно-курортное лечение (радоновые и сероводородные лечебные ванны, грязелечение и т. д.).
Хирургические операции при поясничном спондилезе требуются очень редко. Показанием к оперативному вмешательству являются выраженные неврологические нарушения при неэффективности консервативной терапии. Обычно пациентов оперируют при выраженной компрессии нервного корешка остеофитом либо грыжей диска, а также при синдроме конского хвоста. Операция проводится в плановом порядке, после всестороннего обследования, в условиях вертебрологического или нейрохирургического отделения. В процессе хирургического вмешательства врач удаляет остеофиты, при необходимости выполняет транспедикулярную фиксацию, межтеловой спондилодез и т. д.
Прогноз и профилактика
Прогноз при поясничном спондилезе относительно благоприятный. При отсутствии других инволютивных процессов в поясничном отделе позвоночника заболевание чаще протекает без выраженных болей и неврологических нарушений. Систематическое наблюдение и регулярное адекватное лечение позволяет стабилизировать состояние больного и на долгое время сохранить функциональность позвоночника, однако полное выздоровление невозможно, поскольку современной медицине неизвестны лекарственные средства или нелекарственные методики, способные «обращать вспять» дегенеративные изменения в позвоночнике.
При наличии сопутствующего остеохондроза и спондилоартроза увеличивается вероятность образования межпозвонковых грыж, усиления болевого синдрома и появления неврологических симптомов, негативно влияющих на трудоспособность и качество жизни. Профилактика включает умеренную физическую активность, исключение чрезмерных нагрузок и предрасполагающих факторов.
Деформирующий спондилез
Одним из распространенных заболеваний опорно-двигательного аппарата является деформирующий спондилез. Характеризуется патологический процесс наличием дегенеративных изменений в позвонках. Так же, как и остеоартроз и остеохондроз, это заболевание прогрессирует. Лечение позвоночника в таком случае трудное, используется только поддерживающая терапия.
Общие сведения
По мере старения организма структуры позвоночника изнашиваются. Особенно подвержены негативным изменениям суставы, связки, межпозвонковые диски. Все изменения, которые происходят в позвоночном столбе, являются сугубо индивидуальными, зависят от множества факторов.
Для некоторых людей этот недуг не является возрастным, его развитие может быть спровоцировано другими причинами. Симптоматика болезни также сугубо индивидуальна. У одних людей клинические проявления дегенеративных изменений более выражены, у других они умеренные. Также на появление болевого синдрома напрямую влияет место локализации патологии, ее влияние на спинной мозг или спинномозговые корешки.
Деформирующий спондилез способен развиваться во всех участках позвоночного столба. И симптоматика обусловлена локализацией патологического процесса. Нередко врачами выставляется диагноз остеоартрит или остеоартроз.
Какие структуры подвергаются негативным изменениям
Дегенеративные возрастные изменения чаще всего наблюдаются в таких структурах:
- межпозвоночные диски;
- фасеточные суставы;
- костный аппарат и связки.
Спустя время, по мере старения организма, происходит постепенное изнашивание всех тканей организма. Фиброзное кольцо и студенистое ядро межпозвонковых дисков также подвергаются изменениям. Они ослабевают, происходит изнашивание фиброзного кольца, уменьшается количество жидкости в студенистом ядре.
Это отрицательно сказывается на амортизационных свойствах межпозвонковых дисков. Итогом становится уменьшение высоты межпозвоночных дисков, повышается опасность формирования грыж, деформирующего спондилеза.
Фасеточные суставы, которые присутствуют в каждом теле позвонка. Благодаря этим структурам происходит сгибание, поворачивание и разгибание позвоночника. Оболочкой этих суставов служит хрящевая ткань. Это соединительный вид тканей, в которых присутствует смазка, также они обладаю скользящей поверхностью.
Когда в фасеточных суставах происходят возрастные дистрофические изменения, хрящевая ткань постепенно уменьшается в размерах, формируются костные наросты под названием остеофиты. Данные дегенеративные изменения способны привести к остеоартритам и остеоартрозам, которые характеризуются гипертрофией суставов.
Костные наросты формируются возле краев пластин межпозвоночных дисков. В результате наблюдаются такие негативные изменения:
- ухудшение микроциркуляции крови в позвоночных структурах;
- уплотнение концевых пластин вследствие склеротических процессов;
- утолщение либо уплотнение костных структур под торцевыми пластинами.
Связки состоят из волокон фиброзных тканей, которые являются связующим звеном для позвонков. Благодаря ним происходит защита позвоночного столба от чрезмерной нагрузки. При патологических видоизменениях в данном участке происходит утрата прочности связок, а это чревато непосредственно негативным влиянием на спинномозговые структуры.
Симптомы при спондилезе различных отделов
Клинические симптомы деформирующего спондилеза напрямую обусловлены тем, в каком именно отделе позвоночника развиваются дегенеративные изменения.
Шейный отдел позвоночного столба является наиболее подвижным, это делает его уязвимым к различным нарушениям. Очень распространенными являются болезненные ощущения в шее, если развивается спондилез шейного отдела.
Болевые симптомы могут отдавать в плечевой пояс, в локтевой сустав, опускаться даже до кистевого сустава и фалангов пальцев. При наличии остеофитов происходит компрессия нервных корешков, которые передают нервные сигналы к конечностям. Помимо болевого синдрома, болезнь проявляется слабостью в руках.
Иногда случается, что остеофиты разрастаются в передней части данного отдела, поэтому человеку становится трудно глотать. Общими симптомами деформирующего спондилеза шейного отдела являются:
- периодически появляющаяся боль;
- болезненность иррадиирует в плечевой пояс, руку, кисти и фаланги пальцев;
- возникает скованность в шее или в плече, наблюдается она чаще всего утром после пробуждения, также суставы становятся ограниченными в движении;
- онемение плеча или шеи;
- слабость мышц, покалывание во всех участках верхней конечности;
- появление головной боли в затылочной доле;
- проблемы с координацией движений;
- затрудненное глотание.
Если деформирующий спондилез развивается в грудном отделе, возникает боль. Чаще всего этот симптом появляется, когда человек сгибает туловище вперед. Также возникает гиперкинестезия.
К общим проявлениям деформирующего спондилеза грудного отдела относят:
- появление болевых ощущений сверху или посредине спины;
- болезненность во время сгибательных и разгибательных движений;
- появление скованности утром после пробуждения.
Наиболее часто диагностируется деформирующий спондилез поясничного отдела у людей, возраст которых превышает 40-45 лет. Возникает утренняя скованность в пояснице, появляется выраженная боль ноющего характера. Чаще всего дегенеративным изменениям подвергаются несколько сегментов в данном отделе.
Если человек пребывает в сидячем положении длительный промежуток времени (к примеру, во время работы), возникает болезненность вследствие компрессии поясничных позвонков. А вот интенсивность болезненных ощущений возрастает при подъеме и ношении тяжестей, при резком наклоне туловища.
К общим симптомам относят:
- периодически появляющаяся боль в пояснице;
- наличие скованности утром после того, как человек встает с кровати;
- онемение в пояснице;
- скованность или ограниченность движений в нижних конечностях;
- слабость мышц или покалывание в голени, стопе, в ягодицах;
- трудности с хождением;
- в запущенных ситуациях, при серьезных дегенеративных процессах могут нарушаться функции кишечника или мочевого пузыря.
Выраженность симптоматики напрямую зависит от того, на какой стадии находится заболевание, насколько позвонки успели деформироваться и износиться. Также образ жизни человека тесно связан с появлением боли.
Причины деформирующего спондилеза
Ключевой причиной развития данной патологии является старение организма, постепенное изнашивание различных сегментов позвоночного столба. Тело человека испытывает на протяжении долгих лет ежедневные нагрузки, в течение всего этого времени в разных структурах позвоночника возникают дистрофические изменения. Болезненность и скованность является следствием этих изменений. Причем если патологические изменения происходят в одном сегменте, это неизменно влечет за собой негативные изменения в соседних сегментах.
Вначале страдают межпозвоночные диски. Итогом становится развитие остеохондроза. Это заболевание может диагностироваться даже в молодом возрасте в силу различных причин. Те изменения, которые развиваются в дисках, не могут не сказываться на иных двигательных сегментах позвоночника. Фиброзное кольцо, основой которого является коллаген, деформируется, снижается количество жидкости в диске. Это ухудшает его амортизационные возможности, нагрузка не распределяется равномерно. Диск истончается, уплотняется, а это уже чревато патологическими процессами в суставном аппарате, поскольку суставы пытаются взять на себя часть нагрузки, которая приходится на позвоночник.
Когда диск истончается, происходит быстрое изнашивание хрящевой ткани в суставах, это провоцирует повышение мобильности позвоночного столба, а это благоприятные условия для того, чтобы постоянно раздражались нервные корешки, которые располагаются по соседству.
В итоге развивается компенсационная реакция организма – появляется избыточное разрастание костных структур околосуставных сумок. Эти костные разрастания медики называют остеофитами. Когда остеофиты продолжают разрастаться, увеличивается компрессия на нервные окончания спинного мозга. Это сопровождается выраженными симптомами.
К непосредственным причинам, которые могут вызывать быстрое развитие деформирующего спондилеза, можно отнести также:
- наследственная предрасположенность. Если хотя бы у одного из родителей имеются нарушения в опорно-двигательном аппарате, если развивается ранний остеохондроз, это на генном уровне может передаваться детям;
- наличие вредных привычек, которые негативно сказываются на микроциркуляции крови – табакокурение, злоупотребление спиртными напитками;
- постоянный подъем и ношение тяжелых грузов;
- ведение сидячего, малоподвижного образа жизни.
Диагностика
Если у человека возникает боль или скованность в одном из отделов позвоночника, врачам понадобиться дополнительная диагностика для того, чтобы поставить правильный диагноз. Как правило, этот недуг развивается постепенно, по мере старения тканей организма. Также следует провести правильную дифференциальную диагностику, поскольку симптоматика может быть схожей с иными заболеваниями опорно-двигательного аппарата, к примеру, может развиваться остеохондроз.
Для начала нужно обратиться к доктору-невропатологу. Он проводит оценку жалоб, собирает анамнез. Немаловажными для специалиста являются такие нюансы:
- когда появились первые неприятные симптомы;
- каким видом деятельности занимается человек, ведь это тоже могло спровоцировать развитие патологических процессов;
- что именно предпринимал человек для того, чтобы снизить выраженность болезненных ощущений, какие препараты принимал и какие из лекарств помогали ему избавиться от интенсивности симптоматики;
- отдает ли боль в другие участки, суставы или части тела;
- что именно вызывает увеличение болезненных ощущений или после чего боль становится менее выраженной.
Врачом-невропатологом осуществляется внешний осмотр позвоночника, оценивается правильность осанки, насколько сохранены движения, присутствует ли спазм в мышцах. Проводится оценка суставов – тазобедренного, крестцового.
Инструментальные методики исследования являются ключевыми в постановке правильного диагноза:
- рентгенография;
- компьютерная томография;
- магнитно-резонансная томография.
С помощью этих методов доктор определяет, насколько выраженными являются изменения в связках, дисках, мышцах и нервах. Если имеются очаги инфекционного процесса, может дополнительно назначаться сцинтиграфия. Только после комплексного исследования врач ставит диагноз и назначает последующую терапию. Чем раньше начато лечение, тем быстрее можно избавиться от неприятных ощущений и остановить на некоторое время прогрессирование заболевания.
Лечение деформирующего спондилеза
В преимущественном количестве ситуаций течение заболевания медленное, человек не проводит никаких мероприятий. Но при активном развитии деформирующего спондилеза обязательно необходимо проводить консервативное лечение или даже радикальное оперативное вмешательство (в запущенных, тяжелых случаях).
Чаще всего используется консервативная терапия с помощью комплексных мероприятий:
1. Иглорефлексотерапия. С помощью этого метода можно снизить выраженность болезненных ощущений в любом из отделов позвоночника.
2. Если болевой синдром выражен, пациенту сложно передвигаться, в период обострения ему рекомендован постельный режим. Длительность его составляет не более трех дней.
3. Тракционный метод. Вытяжка позвоночника с помощью различного оборудования (к примеру, профилактор Евминова) проводится редко, после такого лечения удается уменьшить выраженность боли и скованности.
4. Массаж. Благодаря мануальному воздействию на все сегменты позвоночного столба, можно улучшить микроциркуляцию крови, уменьшить компрессию позвонков за счет разбивания солевых отложений, устранить зажимы мышц.
Терапия с помощью лекарственных средств является обязательной в лечении деформирующего спондилеза. Врачом назначаются нестероидные противовоспалительные средства, с помощью которых можно устранить боль, скованность. Их назначают либо перорально, либо в виде инъекций.
Зачастую используются такие препараты, как: Мидокалм, Диклоберл, Дексалгин, Мовалис, Ревмоксикам, Ремесулид, Нимесил и другие. Также доктором назначаются миорелаксанты, благодаря которым удается в течение короткого промежутка времени избавиться от мышечных спазмов.
Помните о том, что самостоятельное использование каких-либо медикаментозных средств недопустимо, поскольку многие из них могут спровоцировать развитие побочных реакций организма. Также при применении подобных лекарственных препаратов следует обязательно учитывать возможные противопоказания. Если имеются хронические заболевания органов пищеварительной системы, необходимо параллельно принимать гастропротекторы.
Введение стероидных препаратов эпидуральным путем. Такое лечение показано при наличии выраженного болевого симптома. Особенно эффективным такое лечение является, если имеется отечность, воспалительный процесс в одном из пораженных сегментов.
Обычно стероидный препарат вводится вместе с местным анестезирующим веществом, к примеру, Новокаином. Такие инъекции действуют практически сразу после введения, но эффект от их применения обычно составляет не более трех дней. Это дает возможность быстро купировать выраженность боли и подключить другие способы терапии.
По мнению большинства специалистов, этот способ оказывает наибольший эффект в комплексной терапии деформирующего спондилеза. При систематической подаче на позвоночник умеренных физических нагрузок можно поддерживать в тонусе мышечный аппарат.
За счет этого болевые ощущения снижаются, стабильность позвоночного столба увеличивается, состояние связок улучшается. Дегенеративные процессы останавливаются в развитии. Но такой метод, как лечебная физкультура, должен использоваться только после того, как купирован острый воспалительный процесс и ликвидирована боль от деформирующего спондилеза.
Физиотерапия
- ультразвуковое лечение;
- электростимуляцию;
- озокеритовые аппликации;
- электрофорез;
- бальнеотерапия;
- криотерапия.
Благодаря таким процедурам можно избавиться от скованности суставов и позвонков, приостановить патологические изменения в них. Немаловажным аспектом в комплексной терапии является контроль над массой тела.
При наличии большого веса на позвоночник и на все суставы оказывается весомое давление. Поэтому врачи рекомендуют провести мероприятия для коррекции веса. Дополнительно следует сбалансировано питаться, отказаться от вредных привычек.
Консервативная терапия
Только в крайне редких случаях пациенты нуждаются в оперативном вмешательстве. Операция применяется в том случае, если консервативные методики оказываются абсолютно безрезультатными, если патологические процессы прогрессируют быстро, если имеются признаки нарушения функций мочевого пузыря или кишечника.
Во время хирургического вмешательства специалист проводит декомпрессию нервных волокон, удаляет слишком большие остеофиты.


