Почему хрустит шея и болит голова
Хруст шейных позвонков является симптомом ряда недугов,
которые могут потребовать незамедлительного
лечения спины и позвоночника
 Нередко настоящей бедой для современного человека, лишенного достаточного уровня физической активности, становятся боль и хруст в шее . Неприятный симптом не щадит ни детей, ни взрослых, причиняя дискомфорт, а зачастую и нешуточную головную боль.
Нередко настоящей бедой для современного человека, лишенного достаточного уровня физической активности, становятся боль и хруст в шее . Неприятный симптом не щадит ни детей, ни взрослых, причиняя дискомфорт, а зачастую и нешуточную головную боль.
Относиться к проблеме беспечно нельзя, так как неприятный хруст не просто досаждает, а сигнализирует о развитии патологии шейного отдела позвоночника, что способно привести к самым фатальным последствиям, вплоть до снижения подвижности и даже паралича.
Причины появления хруста в шее
Вопреки расхожему заблуждению, что хруст шейных позвонков обусловлен исключительно возрастными изменениями, усталостью, неудобной позой на рабочем месте или малоподвижным образом жизни, он является симптомом целого ряда опасных недугов, которые могут потребовать незамедлительное лечение спины и позвоночника . Так, шейный отдел позвоночника представлен 7 позвонками, которые окружены мышечным корсетом. Именно здесь проходят главные сосуды, питающие мозг, а также сосредоточены нервные окончания, соединяющие воедино центральную нервную систему.
Как правило, сильно хрустит шея и болит , когда речь идет о развитии патологического процесса. В отдельных случаях хруст, не доставляющий болевых ощущений, сигнализирует о физиологических особенностях организма и не требует принятия комплексных мер. Кроме того, причиной того, почему хрустит шея и болит голова , могут быть такие заболевания, как:
- остеохондроз , обусловленный генетическими факторами, перенесенной травмой, несбалансированным питанием или дисфункцией желез внутренней секреции;
- межпозвоночная грыжа шейного отдела, при которой происходит защемление фиброзного кольца. Без хирургического вмешательства устранить недуг не представляется возможным;
- результат пренебрежения разогревом мышц перед интенсивной физической нагрузкой;
- системные нарушения осанки, среди которых сколиоз , кифоз и тому подобные;
- скопление солей, что характерно для людей престарелого возраста, однако все чаще печальная статистика подтверждает диагностирование такой патологии у молодежи и даже детей;
- гормональные расстройства;
- спондилез и тождественные ему недуги, провоцирующие окостенение позвоночника и обездвиживание его.
Как правило, если шея хрустит при поворотах и болит голова, присутствуют и дополнительные тревожные симптомы, указывающие на защемление нервных окончаний, среди которых:
- снижение чувствительности конечностей;
- обмороки и слабость;
- повышенное потоотделение;
- обесцвечивание кожных покровов и синюшность носогубного треугольника;
- тошнота;
- снижение остроты слуха, появление шума.
Стоит отметить, что опаснее самолечения в данном случае может быть только самостоятельная диагностика и беспечность столь же чревата последствиями, как и неверная терапия. Во всех случаях, когда хрустнуло в шее и болит, что делать должно быть очевидно. Если нет возможности посетить профильного специалиста, такого как ортопед, хирург или невролог, достаточно организовать визит к врачу общей практики, который поможет определить тактику обследования, назначить консультации коллег и дать направление на анализы.

Как диагностируются болезни шейного отдела позвоночника
Любая диагностика начинается с выяснения условий развития болезни, поэтому для максимальной объективности выводов врачей важно подробно изложить обстоятельства появления симптомов, описать без приукрашивания свой образ жизни, н скрывая сведения о травмах, тяжелых заболеваниях и вредных привычках. После этого специалист производит пальпацию, проверяя напряженность мышц, степень подвижности хрящей и болезненность тканей при касании.
Кроме этого в обязательном порядке назначаются рентгенография и компьютерная томография. Для уточнения диагноза и оценки общего состояния пациента могут быть проведены электрокардиография, ультразвуковое обследование с доплером и взята пункция спинномозговой жидкости. С осторожностью следует подходить к посещению мануального терапевта, так как подобная практика является околонаучной и положительный эффект от воздействия объективными данными не подтвержден.
Лечение хруста в шее
Если диагноз поставлен и определены причины, по которым человека мучает болезненный хруст в шее при поворотах головы, лечение назначают незамедлительно, так как его результативность и продолжительность напрямую зависят от степени запущенности недуга. Принято различать медикаментозное воздействие, хирургическое вмешательство и физиотерапию вкупе с лечебной гимнастикой, массажем и специальными нагрузками. Нередко специалисты прибегают к нетрадиционной медицине и используют гирудотерапию или иглоукалывание.
В первую очередь важно снять болевой синдром , в силу чего в лист назначений всегда включают обезболивающие препараты, типа «Диклофенак» или «Нимесулид ». Параллельно пациент проходит курс нестероидных противовоспалительных препаратов, миорелаксантов и хондропротекторов. Кроме того, неотъемлемой частью программы лечения выступают витаминно-минеральные комплексы и специальные диеты, включающие продукты, богатые кальцием, фосфором, магнием и витаминами группы В.
Физические упражнения для профилактики болезней шеи
Расхожая мудрость о том, что в движенье жизнь как нельзя более актуальна для профилактики болезней шейного отдела позвоночника, так как за редким исключением именно гиподинамия первопричина развития недуга. Сидячий образ жизни и особенно неудобная поза, при которой голова и плечи сильно наклонены вперед, что характерно для много работающих за компьютером людей, провоцируют дегенеративные изменения в позвоночнике. Мышцы, поддерживающие скелет, теряют упругость и не могут полноценно выполнять свои функции.
 Оптимальным видом физической нагрузки при проблемах с позвоночником является плавание, так как вода снимает напряжение мышц, позволяя прорабатывать их безболезненно и при этом вполне эффективно. Альтернативой водным занятиям могут стать ежедневные пешие прогулки или катание на велосипеде. Для разных диагнозов разработаны специальные комплексы гимнастики, с помощью которых можно вернуть подвижность шее и забыть про досадные симптомы, однако выполнять их необходимо только под контролем инструктора, так как неосторожные движения или чрезмерное усердие могут обратить потенциальную пользу в непоправимый вред.
Оптимальным видом физической нагрузки при проблемах с позвоночником является плавание, так как вода снимает напряжение мышц, позволяя прорабатывать их безболезненно и при этом вполне эффективно. Альтернативой водным занятиям могут стать ежедневные пешие прогулки или катание на велосипеде. Для разных диагнозов разработаны специальные комплексы гимнастики, с помощью которых можно вернуть подвижность шее и забыть про досадные симптомы, однако выполнять их необходимо только под контролем инструктора, так как неосторожные движения или чрезмерное усердие могут обратить потенциальную пользу в непоправимый вред.
В период лечения как никогда важно следить за правильностью осанки, приобрести ортопедические постельные принадлежности и стараться не сохранять статичное положение тела дольше одного часа. В течение рабочего дня можно взять за правило отвлекаться на физкультминутку или просто прохаживаться по офису, тем самым восстанавливая кровообращение и разминаясь.
Здоровый позвоночник — залог долгой и продуктивной жизни, так как боль, сковывающая движения, лишает возможности быть успешной личностью и просто радоваться каждому дню. Чтобы не прибегать к сложному и многоаспектному лечению позвоночника и суставов , необходимо бережно относиться к своему здоровью, уделяя максимум внимания профилактике развития патологий с юных лет.
Хруст в шее при поворотах головы
 Многие люди замечают, что при поворотах, наклонах головы возникает хруст в шее.
Многие люди замечают, что при поворотах, наклонах головы возникает хруст в шее.
У некоторых это является симптомом появления заболеваний.
Определить патологию, которая провоцирует хруст, можно только после комплексного обследования.
Но иногда шея хрустит и у абсолютно здоровых людей.
При появлении такого симптома желательно проконсультироваться с врачами.
Специалист оценит состояние здоровья, при необходимости отправит пациента на обследование, направленное на выявление патологий.
Причины хруста в шее при поворотах
В шее находятся 7 позвонков, связанных друг с другом межпозвоночными дисками, суставами, мышечными тканями, сухожилиями, нервными волокнами. Вместе они предназначены для того, чтобы поддерживать голову, поворачивать ее, наклонять. Также через шейный отдел обеспечивается питание мозга, его соединение с остальными органами.
 Шея имеет большое количество нервных окончаний и сосудов
Шея имеет большое количество нервных окончаний и сосудов
Если функционирование этой связанной системы нарушается, то может появиться хруст в шее.
Он вызывается:
- чрезмерной двигательной активностью суставов, особенно выражено у лиц, страдающих от дефицита массы тела;
- диссоциацией мышц, которые отвечают за процесс сгибания и разгибания шеи, чаще всего возникает у профессиональных спортсменов и проходит после разогрева мышц;
- дефицитом жидкости в суставных тканях, наблюдается у новорожденных детей проходит со временем самостоятельно.
Указанные состояния не вызывают беспокойства и являются вариантом физиологической нормы. Лечение в таких случаях не требуется.
Заболевания
В некоторых случаях к появлению хруста приводят различные болезни.
Чаще всего появляется характерный звук при наклонах и поворотах шеи в таких случаях:
При нарушении кальциевого обмена в костях, связках, сухожилиях скапливаются соли кальция. Из-за этого возникает дополнительная нагрузка на позвоночник. Это провоцирует появление функционального блока, при снятии которого появляется характерный хруст.
При остеохондрозе хруст может сопровождаться сильными болевыми ощущениями. При этом дегенеративно-дистрофическом заболевании питание межпозвоночных дисков и позвонков нарушается, расстояние между костными тканями позвонков уменьшается. В результате сдавливаются нервные окончания, сосуды, может появиться протрузия либо грыжа межпозвоночного диска. При этих патологиях пациенты часто ощущают онемение верхних конечностей, появление чувства «мурашек», снижение их чувствительности.
Артроз характеризуется тем, что на позвонках образуются клыкообразные выросты. Хрящи при этом заболевании истончаются, разрушаются, в процесс вовлекается костная ткань и суставы. Дискомфорт появляется после длительного покоя, обычно, после умеренных физических нагрузок состояние нормализуется.
При спондилезе по краям позвонков начинает разрастаться костная ткань. В результате хрящи деформируются, в них образуются разрывы, трещины. При прогрессировании заболевания возможно образование грыжи. Боли и хруст появляются после сна, одновременно неприятные ощущения возникают в лопаточной области. При ухудшении состояния возникают звон в ушах, скачки давления, ухудшение зрения и другие симптомы.
Если у пациента диагностирована нестабильность позвоночника в шейном отделе, это означает, что появились подвывихи мелких суставов. Патология сопровождается появлением тупой боли в области шеи, постоянным дискомфортом, который наблюдается даже в период покоя. Если не двигаться долгое время, то боли лишь усиливаются.
Унковертебральный артроз характеризуется тем, что после резких поворотов или поднятия тяжестей слышен сильный хруст в шее, появляется острая боль и головокружения. При этом дегенеративном заболевании страдают мелкие межпозвоночные суставы. Помимо этого пациенты могут жаловаться на шаткость походки, скачки артериального давления, болевые ощущения в грудной клетке.
При спондилолистезе позвонки смещаются вперед, связь между костными тканями позвоночника нарушается. Это дегенеративно-дистрофическое заболевание, проявляющееся появлением характерного хруста.
 Большинство дегенеративных изменений в позвонках шеи сопровождаются хрустом
Большинство дегенеративных изменений в позвонках шеи сопровождаются хрустом
Другие причины
Не всегда хруст свидетельствует о серьезных заболеваниях позвоночника.
Он может появиться при:
- аномалиях строения соединительных тканей, повышенной мобильности суставов между позвонками;
- образовании остеофитов, наросты создают препятствия для правильного функционирования шейных связок;
- неправильной осанке;
- образовании воздушных пузырьков в жидкости, которая находится в межпозвоночных суставах.
Аномалии строения соединительных тканей и повышенная мобильность межпозвоночных суставов наблюдаются преимущественно у детей. Лечения такие состояния не требуют, они проходят самостоятельно.
У некоторых людей могут появиться воздушные пузырьки в межпозвоночных суставах. При движении шеи они суставы двигаются, а пузырьки, находящиеся в жидкости, начинают лопаться.
Часто характерный хруст возникает после длительного нахождения в неестественной для шеи позе. Он не должен вызывать беспокойства, его появление свидетельствует о том, что позвонки встали в физиологически правильное положение.
Сопутствующие симптомы
У некоторых людей хруст в шейном отделе не сопровождается появлением других неприятных ощущений.
Но многие пациенты жалуются на появление таких симптомов:
 На ряду с хрустом в шейном отделе могут возникнуть боли сильные боли в области шеи, они могут быть ноющими, острыми, тупыми;
На ряду с хрустом в шейном отделе могут возникнуть боли сильные боли в области шеи, они могут быть ноющими, острыми, тупыми;- боли в голове, которые преимущественно локализируются в затылочной области;
- головокружения;
- появление недомогания, общей слабости;
- тошнота, рвота;
- шум в ушах;
- онемение кожи лица;
- скачки уровня артериального давления;
- боли в лопаточной области;
- скованность движений.
У некоторых пациентов неприятные ощущения концентрируются в районе грудной клетки, поэтому их можно перепутать с болями в сердце.
При появлении указанных симптомов, особенно если они сопровождаются хрустом в шее, необходима консультация специалистов. Врачи должны осмотреть пациента, установить предположительный диагноз, при необходимости отправить на дополнительные обследования.
Выявить проблему можно с помощью рентгенограммы, УЗИ, компьютерной либо магнитно-резонансной томографии.
Причины хруста в шее при поворотах головы, физиологические и патологические факторы
Читайте в статье:
Даже если на первый взгляд, кажется, что человек здоровый, он может слышать хруст в шее при поворотах головы. И, конечно же, с этим явлением сталкиваются те, кто имеют позвоночные патологии. Рассмотрим возможные причины, из-за которых возникает такое неприятное ощущение.
Анатомия
Речь идет о том участке позвоночника, на который припадает большее число нагрузок. Для защитной функции служит 7 шейных позвонков, взаимосвязанных при помощи дисков. Их окружает мышечно-каркасная структура. Здесь и содержатся сосуды и нейральные стволы. Если происходят даже сравнительно небольшие сдвиги в их функциях, это создает серьезные последствия. Эта описанная зона является наиболее уязвимой.

Когда проявляется хруст в шее при поворотах головы, причины которого мы рассмотрим далее, в основном отсутствует болевой фактор. По этой причине, чаще всего, на такое проявление не обращают особого внимания, а значит, медлят с посещением к врачу. И лишь тогда, когда сложно проигнорировать проблему, больной обращается к специалисту.
Возможные причины
Есть две категории хруста:
- есть болевое ощущение;
- отсутствует боль.
Второй вариант происходит при таких проявлениях:
- люди небольшой весовой категории имеют повышенную мобильность соединений суставов в области шеи;
- нарушен кальциевый обмен, из-за чего кальций отлаживается в месте связок;
- в цервикальной области нарушается функционирование групп мышц, которые сгибаются и разгибаются;
- торакальный отдел искривлен, из-за чего шейные позвонки находятся в неподходящей позиции;
- пузырьки азота и углекислый газ, которые находятся во внутрисуставной жидкости схлопываются.
Если дополнительно к хрусту возникает боль, то речь идет о более серьезных явлениях. Это в основном происходит из-за патологических процессов, к примеру, при остеохондрозе и спондилезе. Иногда возникает патология суставов в шее.
Физиологический хруст
Если патологические процессы отсутствуют, то хруст может возникать тогда, когда усиливается действие на артрсоединение до того момента, когда миосвязочный аппарат не может этого выдержать. Почему такое происходит? Из-за того, что долгое время миоволокна слишком расслаблены, или сильно напряжены. Из-за этого даже если немного повернуть голову, возникает сильный хруст.

Что делать для того, чтобы избежать появления хруста? Вот некоторые рекомендации:
- Если вы почувствовали перенапряжение мышц, то поменяйте положение тела и проведите простые упражнения. Для этого опустите голову и разверните ее сначала вправо, а затем влево;
- Если вы долгое время занимаетесь физическим трудом, то не нагружайте слишком сильно позвоночник. Речь идет о любом физическом действии, даже если вы просто долго сидите. Резко и внезапно двигаться не рекомендуется;
- Группу мышц шеи необходимо нагружать регулярно. Для этого сидя или стоя нужно надавить ладонью на лоб и расслабить мышцы. Затем сделайте то же надавив ладонью на затылок. Такие гимнастические упражнения могут укрепить шейный миокаркас, что позволит забыть о неприятных ощущениях.
Остеохондроз
Сильный хруст в шее при повороте головы может быть из-за остеохондроза, что бывает довольно часто. Межпозвонковый диск в некоторых случаях разрушается (возникает диффузно-дистрофическая трансформация). Он может изменить свою форму, которая становится плоской. Его амортизирующая функция нарушается. Расстояние между позвонками начинает сужаться, из-за чего нейроокончания и сосуды сдавливаются.
При хрусте возникают резкие боли, иррадиирующие в руку. Больной страдает головокружением, нарушается сенсорика рук и проявляется цефалгия.
Спондилолистез
Иногда шея может хрустеть и из-за того, что развивается спондилолистез. Что это такое? Цервикальные позвонки смещаются. Речь идет о 4 и 5 позвонках. Это явление развивается в основном из-за того, что больной получил травму в детстве или же позвоночные суставы трансформируются в связи с патологией. Анатомические и физиологические взаимосвязи искажаются. Дополнительно к этому крутится голова, а при небольших физических нагрузках проявляется цефалгия. При этом болят руки, а также плечи. Если такое было замечено, то нужно сразу же обратиться к специалистам.
Спондилез
Это явление сопровождается тем, что позвонковая ткань костей разрастается. В хрящевой ткани проявляются трещины и разрывы. Происходит формирование грыжевых выпячиваний.
Из-за костных наростов или остеофитов сужается просвет в спинномозговом канале. Это серьезно влияет на спинной мозг, который подвергается прессингу. Хрустит не только лишь сама шея, а также и лопаточная область. К тому же тело начинает болеть.
Лечебные действия
Вначале прежде, чем начать терапевтическое лечение, важно определить, почему при повороте головы хруст в шее. Если речь идет о физиологическом проявлении, то в особом лечении нет необходимости. Тогда достаточно тех мер, о которых говорилось ранее. Однако когда возникает боль при хрусте, то упражнения в лечебных целях нужно прекратить и воспользоваться помощью специалиста.
Шум в голове при шейном остеохондрозе
Шейный остеохондроз доставляет пациенту массу неприятных ощущений. Заболевание снижает качество жизни и трудоспособность. Шум в голове при шейном остеохондрозе является частым спутником болезни, влияет на физическое и психологическое состояние человека. Этот симптом не только малоприятный, но еще и представляет угрозу для здоровья пациента, поэтому его лечение нужно осуществлять вовремя и правильно.
Почему при шейном остеохондрозе появляется шум в голове?
Остеохондроз шейного отдела – это заболевание всего организма, поскольку его симптомы не ограничиваются только шеей. Ухудшается физическое самочувствие, снижается выносливость, работоспособность и концентрация внимания. Больные жалуются на головную боль, которая может проходить по типу мигрени, на головокружение, скачки артериального давления, ухудшение зрения, забывчивость, гудение в голове.

Такой «букет» симптомов связан с патогенезом и механизмом развития шейного остеохондроза, который является дегенеративно-дистрофическим заболеванием. Из-за повреждения и разрушения хрящевой ткани позвонковых структур происходит защемление позвоночной артерии, механическое давление на симпатический нерв. Это и провоцирует возникновение шума в ушах и голове при остеохондрозе.

Казиева Аминат Зиявовна
Ростовский государственный медицинский университет
Стаж с 2012 года
Интенсивность симптомов зависит от стадии болезни, а также от степени компрессии сосудов и нервных окончаний:
- I стадия. Болевой синдром в шее едва заметен, боль возникает только при резком повороте головой, ношении рюкзака. По утрам или после длительного сидения в одной позе появляется скованность.
- II стадия. Помимо болезненности в области шеи, появляется головная боль, хроническая усталость, ухудшаются когнитивные способности, есть проблемы со зрением, снижается работоспособность.
- III стадия. Для этого этапа характерен сильный износ межпозвоночных дисков, из-за чего возникают протрузии, костные наросты (остеофиты), грыжи. Симптоматика тяжелая. Появляется хруст в шеи, могут возникнуть контрактуры. У пациента сильно болит голова, беспокоят частые головокружения, звон в ушах, потемнение в глазах. Боль может иррадиировать в затылочную область, верхние конечности.
- IV стадия. Из-за сильного разрушения хрящевой ткани нарушаются функции позвоночника. В результате ущемляются сосуды, нервы. На фоне постоянной травматизации нервных корешков и кровеносных артерий неврологические симптомы и признаки сосудистого типа лишь усиливаются. Возникают контрактуры, из-за чего человек не может повернуть головой
Основная причина появления шума в голове и звона в ушах – это нарушение кровоснабжения головного мозга, внутреннего уха. Состояние пациента может ухудшаться на фоне переохлаждения шейного отдела позвоночника, эндокринных и гормональных нарушений, после перенесенных инфекционных болезней, отита, из-за злоупотребления крепкого чая или кофе, малоподвижного образа жизни.
Чтобы не допустить осложнений, важно вовремя распознать первые признаки патологии и обратиться за помощью специалистов.
Как определить, что шум в голове от остеохондроза:
Самодиагностикой и самолечением заниматься нельзя, поскольку шум в голове на фоне остеохондроза можно перепутать с другой болезнью: гипертонией, аневризмой сосудов головного мозга, невритом слухового нерва, атеросклерозом, опухолью головного мозга.
Рассмотрим специфические признаки заболевания.
Болит шея и шум в голове
Одно из первых проявлений остеохондроза шейного отдела – боль в шее, затылке, воротниковой области. Ее характер и интенсивность зависят от стадии патологии.

На начальных этапах она слабо выраженная, периодическая, похожа на перенапряжение мышц, может с шеи распространяться на всю голову. Боль ноющая, усиливается после сна, длительного нахождения в одной позе. Она может самостоятельно проходить после разминки шеи, без приема обезболивающих препаратов.

Казиева Аминат Зиявовна
Ростовский государственный медицинский университет
Стаж с 2012 года
На поздних стадиях болевой синдром становится постоянным, он настолько сильный, что человек не может пошевелить головой. Без лечения возникают «прострелы» – приступы резкой боли, которая обездвиживает.
Шум в голове нарастает по мере ухудшения кровообращения. Сначала он появляется только под воздействием раздражителей:
- резкие движения;
- стрессы;
- перепады температур;
- физическое и эмоциональное переутомление;
- длительное нахождение в одной позе, работа за компьютером.
Без лечения беспокоит человека даже в состоянии покоя, чем нарушает психоэмоциональное равновесие, может стать причиной нервного расстройства, депрессии.
Боль в затылке
Боль в шее плавно переходит на затылочную область, а затем и виски. Она связана с разрушением дисков шейных позвонков, ущемлением нервных окончаний. Но всегда сопровождается другими неврологическими симптомами. К числу самых распространенных относится шум в голове и головная боль.
Шум в голове при повороте головы
При остеохондрозе любая смена положения головы провоцирует возникновение шума или звона. Поскольку межпозвоночные диски деформируются, то нарушаются функции позвоночника. Человеку трудно поворачивать голову и двигать верхним плечевым поясом. Такие движения сопровождаются болью, хрустом, онемением и другими неврологическими признаками.
Головные боли и сдавленность головы
Шейный остеохондроз практически всегда сопровождается головной болью различной локализации, в зависимости от поврежденного позвоночного сегмента. Нередко к ней присоединяется головокружение, шум в голове, ухудшение зрения и нарушение координации движения.

Характеристика головной боли:
имеет «шейный» характер, то есть появляется при движении шеей, нахождении в одной позе;
головная боль напряжения может возникать по утрам из-за длительного пребывания головы в одном положении или под конец рабочего дня;
локализуется в области затылка и темени, в висках, реже в лобной части, районе глазницы;
может распространяться на всю голову или захватывать только половину;
часто имеет резкий, пульсирующий или сосудистый характер, то есть существует одна болевая пульсирующая точка;
не купируется анальгетиками от головной боли.
Нередко болевой синдром имеет характер давления на череп, глазные яблоки. Порой появляется не пульсирующая или сдавливающая, а сильная распирающая боль.
Если болевой синдром проходит по типу мигрени, то болевые ощущения, идущие от затылка к вискам, усиливаются при смене положения, возникает тошнота, рвота, темнеет в глазах. В тяжелых случаях состояние близкое к полуобморочному.
Заложенность ушей и шум в голове
Когда боль в шее усиливается, то есть остеохондроз прогрессирует, появляется шум в голове, чувство закладывания ушей, ушного звона. Наиболее выражены эти признаки при резкой смене положения тела, при совершении резких движений. Часто сопровождаются головокружением.

Заложенность и звон в ушах могут свидетельствовать о повышенном артериальном давлении, которое является следствием шейного остеохондроза. Гипертония возникает из-за сдавливания кровеносных сосудов, ее симптомы:
- ушной звон;
- заложенность одного или обоих ушей;
- головная боль, головокружение;
- сдавливание в груди, которое приводит к трудностям с дыханием;
- тошнота;
- повышение потоотделения;
- ощущение жара лица.
Скачки давления часто возникают на фоне физических или психоэмоциональных нагрузок, после перегрева на солнце, резких движений. Они могут стать причиной гипертонического криза, инсульта или инфаркта, поэтому звон и другие звуки в ушах, голове нельзя игнорировать.
К какому врачу обратиться при шуме в голове при остеохондрозе
Лечением остеохондроза, его симптомов и последствий занимается невролог.
Поскольку болезнь имеет опасные осложнения, следует выбирать опытного специалиста, который сможет разработать индивидуальную и эффективную программу терапии. Богатый опыт лечения неврологических заболеваний имеют неврологи из медицинского центра «СмартМед» в Ростове-на-Дону.

Для записи можно позвонить по телефону или оставить заявку на сайте. Оператор колл-центра свяжется с в течение 10-15 мин.
Как диагностируют остеохондроз шейного отдела
Диагностику начинают с изучения жалоб пациента. Доктор проводит опрос, определяет для себя ключевые моменты: локализация, интенсивность, длительность, вид, характер, условия возникновения шума. После приступает к физикальному осмотру, пальпации шейного отдела позвоночника, измеряет артериальное давление.

Казиева Аминат Зиявовна
Ростовский государственный медицинский университет
Стаж с 2012 года
После первичного осмотра, требуется полное инструментальное обследование, которое включает:
- рентгенографию;
- компьютерную томографию (КТ) уха, позвоночника;
- магнитно-резонансную томографию (МРТ) головы;
- аудиологическое исследование, включая тимпанометрию, рефлектометрию;
- дуплексное сканирование или допплерографию сосудов головы и шеи.
Наибольшей информативностью при боли в шее и шуме в голове обладает МРТ, поэтому данный вид обследования желательно делать всем, у кого диагностировали шейный остеохондроз.
В медицинском центре «СмартМед» есть томограф Siemens Symphony 1,5 Тесла, который обеспечивает высокую информативность, позволяет выявить малейшие изменения. Доктор-диагност сразу после обследования озвучивает результаты, объясняет насколько серьезна выявленная патология.
Для оценки характера и распространенности патологического процесса может потребоваться обследование грудного и поясничного отделов позвоночника, особенно если есть боль в пояснице или грудной клетке.
Иногда, помимо невролога, требуется консультация офтальмолога, отоларинголога, эндокринолога, ортопеда-травматолога, кардиолога, нейрохирурга.
Как облегчить приступ?
При спазме сосудов и существенном нарушении кровообращения возникает сильный болевой синдром, шум и пульсация в голове мешают работать. Облегчить состояние можно с помощью таких методов:
прием обезболивающих и спазмолитических препаратов – помогает снизить болевые ощущения;
применение местных и системных противовоспалительных нестероидных средств – уменьшают боль, способны убрать ущемление нервных окончаний, снимая воспаление;
С помощью этих мероприятий можно избавиться от симптомов шейного остеохондроза, но только на время. Болезнь нужно лечить, причем требуется комплексная терапия.
Лечение шума в голове при шейном остеохондрозе
Без устранения основной болезни избавиться от шума в голове невозможно. Но остеохондроз относится к хроническим прогрессирующим патологиям, которые вылечить проблематично, особенно если патологический процесс длится уже несколько лет, находится в запущенной стадии.
Примечание! Лечатся только начальные стадии шейного остеохондроза. В остальных случаях лечение направлено на торможение дегенеративно-дистрофических процессов.
Чтобы уменьшить проявления остеохондроза, требуется комплексная терапия, которая включает:
- применение медикаментов;
- физиотерапевтические процедуры;
- массаж;
- лечебную гимнастику;
- ношение ортопедических приспособлений (воротник Шанца).
При смещении позвонков, образовании остеофитов, грыж, сильном сужении просвета позвоночного столба проводят операцию. Все дефекты, которые невозможно убрать консервативным способом, удаляют хирургическим путем.
Медикаментозная терапия
Для лечения шума в голове используют препараты следующих группы:
- анальгетики;
- миорелаксанты;
- нестероидные противовоспалительные средства;
- кортикостероиды;
- хондропротекторы;
- витаминно-минеральные комплексы;
- седативные средства;
- мочегонные, противоотечные препараты;
лекарства для улучшение мозгового кровообращения (некоторые из них противопоказаны при пониженном давлении);
Курс медикаментозного лечения шума в голове при шейном остеохондрозе может длиться несколько месяцев, в зависимости от тяжести пациента. На протяжении всей терапии невролог контролирует состояние больного, корректирует лечебную схему.
Физиотерапевтические процедуры
Для уменьшения мышечного спазма и напряжения используют следующие процедуры:
- магнитотерапию;
- лазерную терапию;
- УВЧ;
- электростимуляцию;
- фонофорез;
- электрофорез;
- грязелечение.
Чтобы уменьшить шум в голове применяют мануальные методики, иглорефлексотерапию, подводное вытяжение.

Казиева Аминат Зиявовна
Ростовский государственный медицинский университет
Лечение грыжи Шморля: что такое, какие симптомы, медикаменты и хирургия
Грыжа Шморля – это заболевание, при котором межпозвоночный диск выпячивается не в горизонтальной плоскости, а в вертикальной, и продавливает тело позвонка. Его костная структура разрушается и вдавливается вертикально – вверх или вниз, хрящевая ткань диска заполняет образовавшуюся полость.
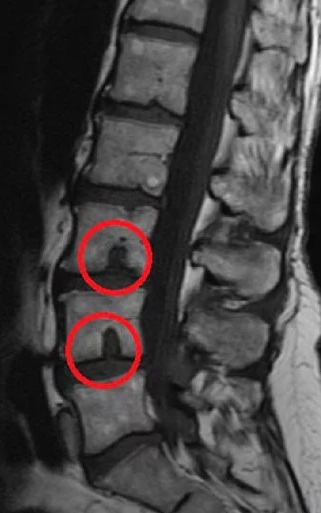
Патология часто является наследственной, развивается преимущественно у детей подросткового возраста и пожилых людей при дегенеративных процессах в структурах позвоночного столба.
Что такое грыжа Шморля
Межпозвоночный диск состоит из хрящевой ткани. Грыжа Шморля возникает, когда хрящевая ткань диска начинает давить на поверхность позвонка. Его костная ткань под воздействием давления«проваливается» внутрь, так появляется микроскопический компрессионный перелом. Образовавшаяся полость в теле позвонка через некоторое время зарастает хрящевой тканью межпозвонкового диска.
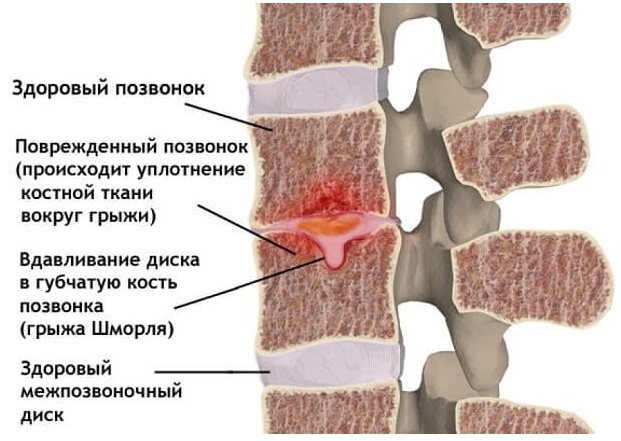
В основном это безболезненный процесс, так как диск уходит внутрь позвонка и не выпячивается за его пределы, поэтому нервные окончания, артерии и спинной мозг не затрагиваются. Болезненные симптомы появляются при развитии и увеличении хрящевого выпячивания, в результате чего межпозвонковый диск почти полностью проваливается в тело вышележащего или нижележащего позвонка, уменьшается пространство между позвонками, возникает сдавливание нервных корешков и иногда — кровеносных сосудов позвоночного столба.
Грыжу Шморля также называют узелком Шморля или вертикальной грыжей. Ее описание сделал ученый Христиан Шморль в 1927 году. Именно его именем назвали эту патологию.
По данным последних исследований заболевание встречается примерно в 75% у людей пожилого возраста. Быстропрогрессирующие выпячивания повышают вероятность компрессионного перелома позвоночника примерно на 10%.
Места возникновения грыжи Шморля
Грыжи Шморля образуются в разных отделах позвоночника. От места нахождения выпячивания зависят симптомы и самочувствие больного.
Поясничный отдел
Вертикальные выпячивания межпозвонкового диска в поясничной зоне появляются чаще, чем в других, так как на этот отдел позвоночника приходится самая большая нагрузка. В большинстве случаев диагностируются у пожилых пациентов.
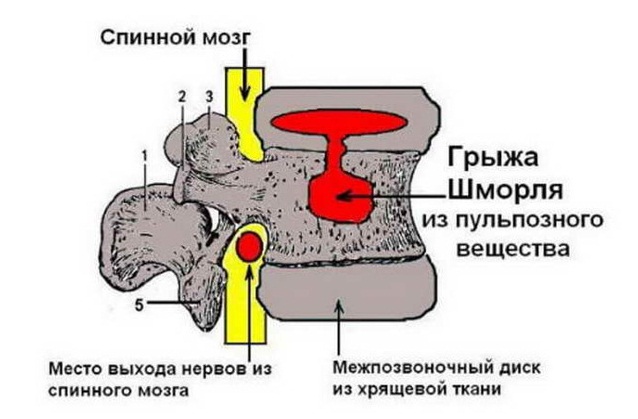
При прогрессировании патологии возникают боли в спине в области поясницы. Такая локализация грыжи опасна тяжелым осложнением – компрессионным переломом позвоночника при провоцирующих факторах.
Грудной отдел
Это основное место, где возникают грыжи Шморля. Чаще патология развивается в подростковом возрасте и дает осложнения. У ребенка формируется сколиоз и другие дегенеративные заболевания позвоночного столба.
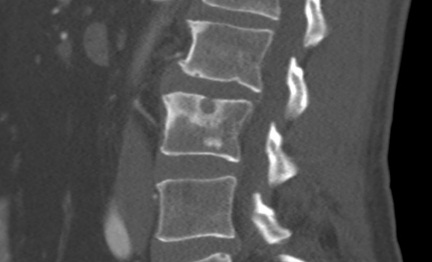
Поражение грудного отдела.
На начальных стадиях при маленьких размерах не дает болезненных проявлений. При прогрессировании происходит истончение ткани позвонков, хрящ разрастается, начинает касаться структур позвоночного столба, повышается риск развития неврологических нарушений.
Шейный отдел
Узелки Шморля в шейном отделе позвоночника опасны сдавлением позвоночной артерии, которая идет к головному мозгу и питает его. Это происходит при значительном разрушении структуры позвонков и разрастании межпозвонковых хрящей. У больного возникают головокружения, головные боли, нарушается кровоснабжение головного мозга, что опасно развитием инсульта.
Множественные грыжи Шморля
По количеству очагов вертикальные грыжевые выпячивания бывают единичными и множественными. При множественной патологии хрящ входит в костную ткань тела позвонка одновременно в нескольких местах, диск становится ромбовидным, выпячивания появляются с двух его сторон.
Множественные узелки диагностируют примерно в 70% случаев. Они вызывают хронический болевой синдром, который усиливается, если больной вынужден постоянно находиться в одном положении – стоя или сидя.
Причины возникновения
Основное условие развития грыжи Шморля – наследственная предрасположенность. Факторы, которые провоцируют ее появление и дальнейшее прогрессирование:
- быстрый рост в подростковом возрасте – костные структуры развиваются неравномерно, скелет формируется медленнее, чем мягкие ткани, в губчатом теле позвонков появляются пустоты;
- пожилой возраст – начинаются дегенеративные процессы, сопровождающиеся снижением эластичности тканей и прочности костей (остеопороз);
- травма позвоночника, в результате которой деформируется межпозвонковый диск;
- дефицит кальция в организме;
- излишняя физическая активность, занятия профессиональными видами спорта, регулярное поднятие тяжестей.
Симптомы заболевания
Грыжа Шморля формируется постепенно и до определенного момента не касается прилегающих артерий и нервных корешков. Поэтому в течение продолжительного времени грыжа Шморля не вызывает каких-либо симптомов.
Постепенно может появляться болезненность в спине в следующих случаях:
- продолжительная физическая активность;
- подъем тяжелых вещей;
- длительное статичное пребывание в стоячем или сидячем положении;
- удар в спину или грудь.
При прогрессировании выпячивания и увеличении его размеров возникают такие симптомы:
- болезненность, покалывание в мышцах спины;
- ограничение подвижности в грудной зоне позвоночника;
- невозможность долго сидеть без поддержки спины;
- онемение конечностей;
- головокружения, головные боли.
Диагностика
Для подтверждения диагноза и подбора терапии при грыже Шморля пациенту назначают:
- рентгенографию;
- магниторезонансную томографию;
- компьютерную томографию.
Методы лечения грыжи Шморля
При выявлении мелких грыжевых выпячиваний, которые не вызывают боли и дискомфорта, терапия не нужна. Пациенту дают рекомендации относительно ведения здорового образа жизни, полноценного питания, умеренной физической нагрузки. Периодически необходимо проходить обследования для контроля за прогрессированием грыжи.
Если узелки разрастаются и дают болевой синдром, показано комплексное лечение, которое включает:
- прием лекарственных препаратов;
- физиотерапию;
- лечебную физкультуру.
При появлении осложнений, запущенных стадиях узелков Шморля, их сочетании с горизонтальными грыжами может проводиться операция.
Медикаментозная терапия
Особенность медикаментозного лечения при вертикальных грыжах в том, что нет препаратов, которые могли бы полностью вылечить или устранить выпячивания. Цель терапии – снять болевой синдром, восстановить поврежденные ткани. После курса приема препаратов боль может снова появиться при воздействии провоцирующих факторов.
Что назначают больному:
- Мази и гели для местного применения с обезболивающим и противовоспалительным действием – Диклофенак, Вольтарен.
- Хондропротекторы – способствуют регенерации поврежденных тканей. Это препараты Хондроитин, Терафлекс.
- Миорелаксанты – снимают мышечный спазм, который является причиной болевого синдрома. Назначают Мидокалм, Баклофен.
- Витаминные комплексы – назначают для насыщения тканей необходимыми веществами и укрепления прочности костей.
- Препараты с кальцием и витамином D.
Физиотерапия при грыже Шморля
Физиотерапевтические методики при вертикальных грыжевых выпячиваниях направлены на улучшение кровоснабжения и лимфотока в позвоночных структурах, купирование воспаления и устранение застойных процессов. Назначают следующие методы физиотерапии:
- Электрофорез. Это введение лекарственных препаратов местно в очаг поражения с помощью создаваемого аппаратом электрического поля.
- Фонофорез. Предполагает введение активных лекарственных веществ в пораженные ткани путем ультразвука.
- Магнитотерапия. Это воздействие на ткани грыжевого выпячивания магнитным полем.
- Электростимуляция. Методика направлена на стимуляцию кровотока и обменных процессов слабыми разрядами электрического тока.
Физиотерапевтические методики, как и лекарственная терапия, не могут полностью избавить от грыжи. Но их применение в комплексе с другими способами лечения улучшает состояние больного до стойкой ремиссии.
Аппаратное вытяжение
Вытяжение позвоночника, или тракция, проводится на специальных тренажерах. Метод позволяет увеличить расстояние между позвонками за счет растяжения мышечных волокон и связок, в процессе укрепляются мышцы спины.
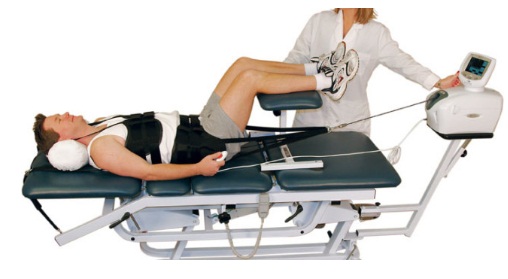
Процедура проводится под строгим контролем со стороны врача, который определяет нагрузку. Нарушение техники или избыточная нагрузка могут вызывать осложнения.
Хорошие результаты дает одна из современных авторских методик – сочетанное применение подводного вытяжения с подводной светотерапией позвоночника. Предполагает одновременное воздействие инфракрасного света и вытяжение с помощью бандажей в воде.
Рефлексотерапия
Один из методов рефлексотерапии – акупунктура. Это введение тонких металлических стерильных игл в биологические точки. Длительность сеанса около 30 – 40 минут.
Иглоукалывание снижает давление диска на позвонки, снимает боль, спазмы сосудов, приостанавливает дегенеративные процессы в костных тканях. Однако доказанной эффективностью, по принципам доказательной медицины, иглорефлексотерапия не обладает.
Массаж
Цель лечебного массажа при узелках Шморля – облегчить самочувствие и устранить боль, ощущение усталости в спине. Процедуры восстанавливают обмен веществ в структурах позвоночного столба, улучшают общий кровоток и движение лимфы.
Диетотерапия
Специальной диеты при продавливании позвонков хрящевой тканью не требуется. Есть общие рекомендации:
- Контроль веса. Избыточная масса тела дает дополнительную нагрузку на позвоночник, а недостаток веса ослабляет мышечный корсет.
- Сбалансированное питание. В ежедневном рационе должны содержаться фрукты и овощи для насыщения организма необходимыми питательными веществами.
Необходимо употреблять в пищу продукты, содержащие:
- Кальций – молочные и кисломолочные продукты.
- Магний – шпинат, фасоль, семечки.
- Фосфор – рыба, морепродукты.
- Марганец – водоросли, яйца, куриное филе.
Больному следует отказаться от алкогольных напитков и никотина, это улучшит кровоснабжение и питание тканей.
Лечебная физкультура – обязательный компонент комплексной терапии при грыже Шморля. Комплекс упражнений составляет физиотерапевт с учетом локализации грыжевого выпячивания, его размеров и наличия симптомов.
- укрепить мышечный корсет;
- снять спазмы и напряжение с позвоночника.
Важное условие – упражнения должны выполняться регулярно. При возникновении боли или дискомфорта их следует прекратить.
Мануальная терапия
При проведении мануальной терапии, и особенно с элементами растягивания, как и при тракционной терапии, в позвоночнике создается отрицательное давление. Это влияет на грыжу, заставляя хрящевую ткань возвращаться в исходное положение.
При правильной технике выполнения улучшается кровоснабжение всех структур позвоночника, снимается болевой синдром.
Ортопедический корсет
Если при узелках Шморля возникают частые болевые приступы, пациентам назначают ношение ортопедического корсета. Он фиксирует спину, что снимает нагрузку на позвоночник, устраняет боль, минимизирует риски развития неврологических симптомов.
Ортопедический корсет показан тем, кто в силу своей деятельности вынужден продолжительно находиться в одной позе – сидя или стоя.
Операция при грыже Шморля
Необходимости в хирургическом вмешательстве при грыже Шморля зачастую нет. Операцию назначают при сильном разрушении позвонков, больших размерах выпячивания, сочетании с горизонтальной грыжей, что вызывает компрессию спинного мозга.
Применяют следующие методики:
- Лазерная вапоризация. Под воздействием лазерного излучения из межпозвоночного диска выпаривают избыточную жидкость. Пульпозное ядро в середине диска становится меньше, снижается давление на пораженный позвонок.
- Радикальное хирургическое лечение показано при очень крупных размерах грыжи. В ходе операции полностью удаляют диск, заменяя его имплантом.
- Самый частый вид вмешательства на позвонках после ликвидации грыжи – это чрескожная пункционная вертебропластика. Да, грыжи нет, и она не увеличивается, но в позвонке осталась полость, которая ухудшает его прочность. Большая полость чревата переломом позвонка. Поэтому ее заполняют специальным костным цементом, превращая ее в единый монолит.
Возможные осложнения
Грыжа Шморля маленьких размеров не дает симптомов и не опасна для здоровья и жизни. Но при прогрессировании и отсутствии лечения дает осложнения:
- полное вдавливание диска и его дисфункция;
- развитие горизонтальной межпозвоночной грыжи;
- истончение позвонков;
- артроз, спондилоартроз;
- стеноз канала спинного мозга;
- компрессионный перелом позвоночника (при локализации грыжи Шморля в поясничном отделе позвоночника);
Чтобы избежать развития осложнений, лечение грыжи Шморля лучше проходить в клиниках Чехии. Применяемые там методики и комплексный подход значительно улучшат физическое самочувствие, повысят работоспособность и качество жизни.
Прогноз
Бессимптомное течение заболевания не оказывает негативного влияния на деятельность и самочувствие человека. При болевом синдроме необходимо комплексное лечение, сочетающее медикаментозную терапию и физиопроцедуры. Это стабилизирует состояние, приведет к ремиссии.
При отсутствии терапии выпячивание прогрессирует, приобретает большие размеры, начинает сдавливать важные структуры спинномозгового канала. Это опасно развитием осложнений вплоть до полного паралича, то есть обездвиживания больного.
Меры профилактики
Любая физическая активность, которая связана с нагрузкой на спину и выполняется регулярно или слишком активно, может вызвать развитие вертикальной грыжи позвоночника.
Чтобы предупредить формирование грыжевого выпячивания или предотвратить осложнения при уже диагностированных узелках Шморля, следует придерживаться профилактических мер. Необходимо исключить чрезмерную физическую активность на позвоночный столб, особенно в период его роста (в подростковом возрасте), контролировать массу тела, чтобы на позвоночник не ложилась дополнительная нагрузка, не поднимать тяжести. Важно соблюдать умеренность при занятиях силовыми видами спорта.
Лечение грыжи Шморля
Классическая межпозвоночная грыжа или грыжа межпозвоночного диска – это продавливание центрального пульпозного ядра диска с разрывом его наружной части – так называемого фиброзного кольца. Чем отличается грыжа от грыжи Шморля и способы ее лечения вы узнаете из этой статьи.
Что такое грыжа Шморля?
Грыжа Шморля (узелок Шморля) — рентгенологический термин, впервые описанный немецким ученым-патологоанатомом Г. Шморлем еще в 1927 году. В отличие от более известных горизонтальных грыж межпозвоночных дисков в канале спинного мозга или отверстии нервного корешка, узлы Шморля представляют собой часть ядра межпозвоночного диска, которая переместилась через хрящевую замыкательную пластинку в тело позвонка.
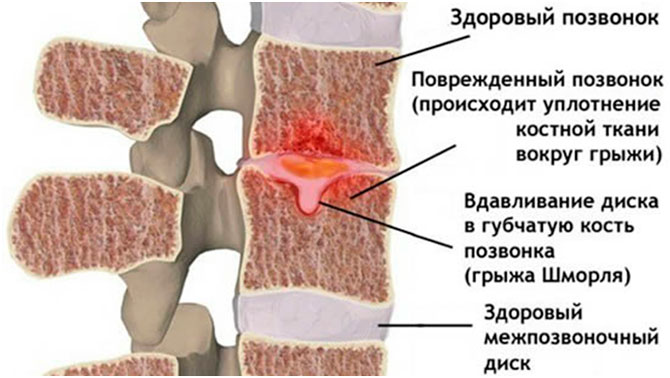
В описании снимков компьютерной томографии грыжа выглядит в виде круглой или уплотненной области неправильной формы со склеротическим краем, лежащим под замыкательной пластинкой хряща.
Грыжа образует дефект на верхней или нижней поверхности пораженного позвонка, и разрушения, как правило, возникают вблизи центральной или задней оси позвонков, рядом с грудопоясничным сочленением.
Частота данной патологии колеблется от 10 до 38% с преобладанием среди мужчин.
В зависимости от количества грыжевые узелки Шморля могут быть:
- единичными
- множественными
Места возникновения грыжи Шморля
Образование хрящевого узелка может происходить в любом отделе позвоночника, но имеют тенденцию концентрироваться в нижнегрудных и поясничных позвонках. Это связано с нагрузкой на позвоночный столб, которая постепенно увеличивается от верхних к нижним отделам позвоночника. При этом чаще всего узелки встречаются на нижней поверхности грудных позвонков и на верхней поверхности поясничных позвонков.
В зависимости от локализации поражения грыжи Шморля могут быть:
- шейными
- грудными
- поясничными
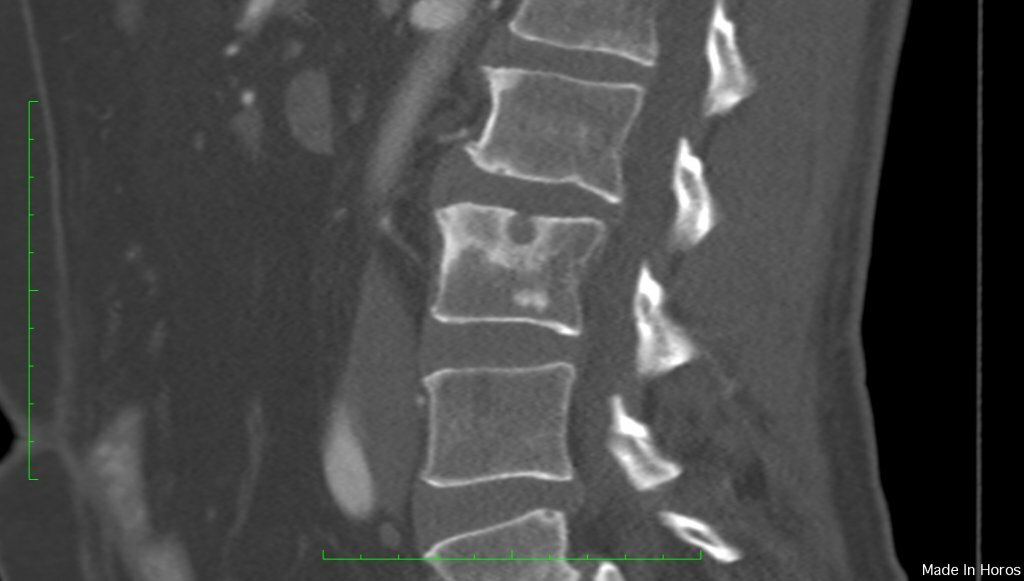
Согласно латинской медицинской терминологии название позвонка – это «corpus vertebrae», поэтому существует подразделение грыж Шморля на:
- интракорпоральные – внутрителовой тип повреждения позвонка;
- интравертебральные – грыжи Шморля в позвонках;
- центральные – в случае разрушения позвонка строго в центральной части.
Симптомы грыжи Шморля
В силу анатомического расположения патологического процесса и отсутствия сдавления нервных корешков хрящевые узлы обычно являются бессимптомной случайной находкой на рентгенограммах или томограммах, выполненных по другому поводу. Множественные и мелкие грыжи Шморля или выпячивания больших размеров могут быть симптоматическими, однако случаи острого начала боли в спине и шее, связанные с поражением, встречаются нечасто.
Считается, что боль, наблюдаемая при наличии узлов Шморля, является признаком воспалительных изменений и скрытых переломов губчатой кости, которые могут в дальнейшем усугублять воспаление и отек.
Условно выделяют две формы заболевания:
- Дегенеративную, когда преобладают процессы постепенного разрушения хрящей и тел позвонков.
- Воспалительную, при которой на первое место выходят воспалительные изменения.
Развитие грыжи Шморля можно разделить на 2 стадии.
I стадия – в начальной острой стадии часто наблюдается периферическое распространение грыжевого выпячивания, что, отражает воспаление.
II стадия – формируется однородное увеличение грыжи межпозвоночного диска, которое сохраняется в течение не менее 6 месяцев.
Причины развития грыж Шморля
Патофизиология грыжи Шморля, причины ее возникновения и прогрессирования в настоящее время точно не установлены. Узлы могут сопровождать любой болезненный процесс, который ослабляет хрящевую замыкательную пластинку или субхондральную кость тела позвонка и допускает внутрикостное смещение диска.
Существует много теорий патогенеза грыжи Шморля. Предполагается, что вклад в развитие патологии вносят факторы развития, дегенеративные механизмы, инфекции, новообразования, нарушения обмена веществ и травмы.
Факторы развития. Считается, что поражения могут быть связаны с аномалиями развития позвоночных кровеносных сосудов еще во время внутриутробного развития.
Травмы. Травматизация хряща, распространяющаяся через ослабленную замыкательную пластинку, является предполагаемым патогенетическим фактором образования узла Шморля. По статистике большинство узлов Шморля образуются после травмы, вызванной осевой нагрузкой, что приводит к преимущественному вытеснению ядерного материала через замыкательную пластинку позвонка, а не через неповрежденное нормальное фиброзное кольцо.
Метаболические нарушения. Такие заболевания как гиперпаратиреоз, остеопороз и болезнь Педжета (хроническое заболевание скелета, при котором происходит усиление метаболизма костной ткани) способствуют нарушению минерализации костей и структуры хряща, что вносит вклад в дегенерацию замыкательных пластинок и развитие узлов Шморля.
Процессы дегенерации. Дегенерация диска рассматривается в качестве одной из причин, приводящих к образованию грыж Шморля. Кроме того, дегенерирующая (и, следовательно, ослабленная) замыкательная пластинка позвонка менее устойчива к осевым нагрузкам, что делает возможным образование грыжи диска в большей степени, чем при нормальной – интактной кости.
Аутоиммунное поражение. Согласно этой теории иммунная система может играть ключевую роль в развитии симптоматических грыж Шморля. Диск, который выпячивается в замыкательную пластинку позвонка и, в конечном итоге, в костный мозг, может расцениваться иммунной системой как «чужая» ткань. Интересно, что межпозвоночный диск – самая крупная бессосудистая структура в организме и, следовательно, может быть распознана как инородное тело при встрече, например, с телом позвонка, который имеет хорошее кровоснабжение. Это приводит к иммунной реакции, отеку и боли.
Злокачественные новообразования. Хотя опухоли не проникают в межпозвоночный диск, но дефекты кости с разрывом хрящевой замыкательной и костной пластинки под хрящом могут приводить к образованию узлов Шморля с потерей дискового пространства.
Факторы риска развития грыжи Шморля:
- дегенеративные заболевания межпозвоночных дисков;
- грыжи Шморля у ближайших родственников – наследственный фактор;
- хронические болезни с нарушением обмена веществ;
- травмы позвоночника и воспалительные заболевания суставов;
- возраст старше 50 лет;
- занятия спортом с высокими осевыми нагрузками (например, тяжелая атлетика);
- периоды быстрого роста у детей и подростков.
- систематические интенсивные однотипные движения;
- курение.
Диагностика заболевания
Для диагностики узелков Шморля применяются различные методы лучевого обследования:
- Рентгенография позвоночника – классический метод получения снимков позвоночного столба с помощью рентген-излучения.
- Компьютерная томография – дает детальное представление о состоянии костных структур в виде послойных изображений.
- Магнитно-резонансная томография (МРТ) – получение послойных снимков позвоночника в различных плоскостях – фронтальной, поперечной и продольной – при воздействие излучения магнитного поля.
- Сцинтиграфия костей – метод функциональной визуализации, заключающийся во введении в организм радиоактивных изотопов и получении двумерного изображения путём определения испускаемого ими излучения.
В целом, лучшим методом визуализации и золотым стандартом для обнаружения узлов Шморля является МРТ – с ее помощью можно выявить острые очаги повреждений, что способствует более ранней диагностике и быстрому старту терапии симптоматических грыж Шморля.
Хотя простая рентгенография может выявить патологические разрушения, она в основном применима на более поздних стадиях поражения, когда появляется кальцификация вокруг грыж.
Методы лечения грыжи Шморля
Симптоматические грыжи Шморля обычно проходят спонтанно или поддаются консервативному лечению. Однако некоторые из них могут стать источником хронической боли в пояснице.
Специфическое лечение грыжи Шморля
1. Консервативное лечение:
- Симптоматическая терапия. Острый болезненный узел Шморля обычно лечится обезболивающими препаратами – нестероидными противовоспалительными и постельным режимом.
- Иммунотерапия. Ввиду аутоиммунной теории возникновения грыж Шморля блокада внеклеточного белка – так называемого фактора некроза опухоли альфа (ФНО-α) может быть эффективной для предотвращения функционального и структурного повреждения нервного корешка, вызванного давлением пульпозного ядра. Метод может применяться при лечении рефрактерных болевых форм грыжи Шморля.
2. Блокады:
- Блокада нерва R.communicans. Обоснование этого лечебного подхода связано с анатомией распределения межпозвонковых нервных волокон вокруг диска и тел позвонков. Блокаду нужно делать на уровне того позвонка, где располагается хрящевой узелок, путем инъекции обезболивающих растворов.
- Блокада диска с дискографией. Это амбулаторная процедура, при которой нервы вокруг межпозвоночного диска нагреваются радиочастотным электрическим током через введенную иглу. Это разрушает нервные корешки и блокирует возникновение болевого синдрома в пораженной области.
3. Хирургическое лечение. В тех случаях, когда консервативная медикаментозная терапия неэффективна, а пациент все еще страдает от стойких инвалидизирующих болей в спине, применяется хирургическое лечение.
- Вертебропластика с полиметилметакрилатом. Операция чрескожной пластики позвонков, часто используемая для лечения болезненных компрессионных переломов, является безопасной и эффективной процедурой для симптоматических узлов Шморля. Метод применяется у пациентов, у которые консервативная терапия или блокада нервов/межпозвоночных дисков оказалась неэффективной. Процедура проводится под местной анестезией, когда в кость вводится цементирующее вещество – например, полиметилметакрилат.
- Спондилодез – вид хирургического вмешательства, при котором обездвиживание смежных позвонков достигается путем их сращивания. Во время операции производится удаление межпозвоночного диска и установка костного трансплантата.
Неспецифическое лечение
Физиотерапия. Различные методы физиотерапии могут применяться вне обострения и направлены на улучшение кровоснабжения и питания позвоночника.
Основные принципы физиолечения:
- Исключение неблагоприятных нагрузок на пораженный участок позвоночника.
- Фазовость – восстановление биомеханики движений при отсутствии необходимости защитной фиксации пораженного отдела позвоночника.
- Комплексность терапии – воздействие как на позвоночный столб, так и на окружающие патологические зоны.
Лечебная физкультура. Виды нагрузок подбираются индивидуально для каждого конкретного случая, но в целом должны включать упражнения для динамического укрепления и стабилизации корпуса. Задачи лечебной физкультуры:
- укрепление мышечного корсета
- расслабление мышц спины
- улучшение кровотока
- восстановление нормального положения и подвижности в зоне поражения.
При Грыжах Шморля могут применяться следующие варианты физиореабилитационного лечения:
- упражнения на равновесие и проприоцепцию;
- обучение осанке и механике тела;
- укрепление, растяжка и мобилизация суставов;
- упражнения на стабилизацию корпуса;
- мобилизация мягких тканей;
- холодовые методы и электрическая стимуляция парапинальных мышц.
Занятия плаванием, аквавытяжение позвоночника, массаж и мануальная терапия также способствуют стимуляции кровообращения и укреплению мышц позвоночного столба при грыжах Шморля.
Профилактика развития узлов Шморля
Профилактические меры включают:
- устранение гиподинамии, регулярная физическая активность;
- уменьшение нагрузки на позвоночник за счет нормализации массы тела;
- рацион питания с достаточным количеством микроэлементов и витаминов – в первую очередь, кальция и витамина Д, которые нужны для нормальной минерализации костей;
- избегание подъема тяжестей и длительных осевых нагрузок, особенно из неудобного положения.
Прогноз и последствия
В большинстве случаев грыжа Шморля протекает длительно и бессимптомно, имеет относительно доброкачественное течение, а симптоматические случаи и периоды обострений достаточно эффективно поддаются консервативной терапии. Однако важно знать, чем опасна грыжа Шморля. Некоторые зарубежные исследования указывают, что примерно через полтора года около четверти грыж увеличиваются в размере и примерно в 13% выявляются очаги дегенерации межпозвоночного диска вокруг узлов. Грыжи Шморля, воспаление в которых активно, могут увеличивать риск переломов позвонков примерно на 10%. Микропереломы могут вызвать сильную острую боль, а также увеличить отек и воспаление.
Большие узлы встречается очень редко, но могут угрожать переломом позвонка и защемлением нервных корешков.
Лечение и профилактика грыжи Шморля поясничного отдела позвоночника

Заболеваемость данной патологией позвоночника нередкое явление. Естественными вопросами, которые могут возникнуть у человека, столкнувшегося с данным диагнозом, − грыжи Шморля, что это такое и опасно ли это? Болезнь часто протекает незаметно и становится «неожиданной находкой» при рентгенологическом исследовании. Она требует наблюдения и лечения, чтобы предупредить своё дальнейшее развитие и появление осложнений.
Что такое грыжа Шморля?
Изначально данный термин применялся исключительно как рентгенологический признак. Впервые описал, что такое грыжи Шморля, доктор Георг Шморль. Очевидно, что от фамилии доктора заболевание и получило такое название. Со временем патологию внесли в классификацию заболеваний позвоночника. В КБ-10 ей присвоили обозначение – М54.1.
Итак, грыжа Шморля, что это? Имея пред глазами рентгеновский снимок, на нём видно, как часть межпозвоночного диска проступает в тело прилегающего позвонка. При этом сдавливания нервных корешков, рядом проходящих сосудов и спинного мозга, не происходит.
Обычно грыжа позвоночника Шморля носит наследственный характер и впервые диагностируется в детском возрасте, когда происходит быстрый рост скелета и всего организма. Реже она проявляется в более зрелом периоде (после 45 лет), когда начинаются явления остеопороза. В большинстве случаев узелок локализуется в грудном или поясничном отделах.
В чём опасность болезни?
Грыжа Шморля поясничного отдела и других зон позвоночника опасна тем, что может привести к смещению межпозвоночного диска и нарушению его функций. А также она становится слабым местом осевого скелета. Поэтому при сильном ударе или чрезмерной векторной нагрузке на позвоночник повышается риск компрессионного перелома. Узелок Шморля часто провоцирует образование истинной межпозвоночной грыжи.
Причины развития грыжи
Грыжи Шморля в поясничном отделе позвоночника и в остальных его областях могут появиться по ряду причин, способствующих уменьшению плотности костной ткани позвонков. Часто недуг имеет генетические предпосылки и возникает из-за несоответствия в темпе роста костей и хрящевых структур. Первая отстаёт в своём формировании, от чего в ней образуются зоны разряжения и пустоты.
Кроме того, замыкательные пластинки позвонков отличаются малой прочностью и легко ломаются. Если у человека была травма позвоночника или он резко поднял с пола большой груз, в результате микроперелома данных пластин, происходит пролабирование содержимого межпозвоночного диска. Усугубляют ситуацию:
- повторные микротравмы;
- повышенные нагрузки на позвоночник при занятиях тяжёлыми и интенсивными видами спорта (прыжки в воду, бодибилдинг и т. д.);
- недостаток кальция и витамина D в организме (остеомаляция);
- патология паращитовидных желез;
- дегенеративные возрастные изменения, остеопороз;
- нарушение иннервации и кровоснабжения позвоночника в силу разных причин (малоподвижный образ жизни, метаболические изменения в организме и прочее).
У женщин грыжа Шморля может прогрессировать во время вынашивания ребёнка.
Симптомы болезни
Как правило, грыжа Шморля имеет латентное течение, без явных клинических проявлений. Симптоматика начинает проявляться лишь на поздних стадиях заболевания или при возникновении осложнений. Большие узелки со временем негативно воздействуют на гибкость и подвижность позвоночника, приводя к его искривлению. Из-за чрезмерной нагрузки на суставы, соединяющие отростки позвонков, возникает спондилоартроз.
В поясничном отделе позвоночника
В запущенных случаях грыжа Шморля поясничного отдела позвоночника может заявлять о себе болью, потерей чувствительности и ограничением двигательной активности в нижних конечностях. Формируется лордоз. Человек может ощущать усталость и дискомфорт в пояснице, особенно после вертикальных нагрузок.
В грудном отделе
На поздних стадиях развития грыжа Шморля грудного отдела позвоночника проявляется следующими симптомами:
- усталость, дискомфорт, тяжесть в спине;
- болевые приступы по типу межрёберной невралгии или миофасциального синдрома паравертебральных мышц;
- появление кривизны позвоночника (кифоз).
Признаки болезни ярче проявляют себя в вертикальном положении тела, практически исчезая, если человек лежит.
В шейном отделе позвоночника
Выраженная грыжа Шморля шейного отдела позвоночника нарушает кровоснабжение и иннервацию диска, вследствие чего могут появиться головные боли, тошнота, рвота и общее недомогание. Нередко формируется синдром позвоночной артерии. Высок риск инсульта.
Множественные грыжи Шморля
Если узелков много, симптоматика будет более выраженной и разнообразной. При множественном поражение практически всегда наблюдается искривление позвоночника и хронический болевой синдром.
Диагностика
Грыжа Шморля в поясничном отделе и других анатомических областях позвоночника хорошо видна на рентгеновском снимке. Рентгенография является основным методом диагностики данной патологии. При отсутствии активных жалоб, врач может заподозрить развитие узелка, если у пациента наблюдается выраженное изменение осанки или искривление позвоночника. Наличие кровных родственников с аналогичной проблемой и микротравмы в анамнезе также будут говорить в пользу данного диагноза.
При подозрении на межпозвоночную грыжу дополнительно может быть назначена МРТ или КТ. Для определения причин, способствующих появлению узелков Шморля, пациента могут направить на комплексное обследование.
Лечение грыжи Шморля
Грыжа Шморля, что это такое и как лечить? Отвечая на этот вопрос, врач всегда акцентирует внимание на том, что комплекс лечебных мероприятий расписывается индивидуально для каждого человека. Если узелок в позвоночнике единичный и имеет маленький размер, рекомендуют наблюдение с выполнением всех врачебных предписаний (вести здоровый образ жизни, с адекватной физической активностью и полноценным питанием, периодически проходить контроль).
При больших и/или множественных грыжах Шморл, назначается консервативная терапия. Она преследует следующие цели:
- улучшить метаболизм костных и хрящевых структур позвоночника;
- обеспечить организм кальцием и другими микроэлементами и витаминами;
- снизить нагрузку на позвонки, исключить все негативные факторы, способствующие прогрессированию процесса.
Если патология привела к таким осложнениям, как межпозвоночная грыжа или компрессионный перелом, показано хирургическое лечение.
Оперативное лечение
При неосложнённых грыжах Шморля операции не проводятся. В тяжёлых случаях чаще выполняют чрескожную пункционную вертебропластику, лазерную вапоризацию или радикальное замещение диска имплантом.
Медикаментозная терапия
Лекарственная терапия носит симптоматический характер. Её основу составляют группы препаратов:
- местные средства с обезболивающим и противовоспалительным действиями;
- хондропротекторы;
- миорелаксанты;
- витаминно-минеральные комплексы;
- лекарства, улучшающие трофику костной ткани.
Схема лечения подбирается врачом.
Лечебная гимнастика и физкультура
Стандартное лечение грыжи Шморля всегда включает в себя ЛФК. Упражнения подбирает специалист, учитывая особенности пациента и имеющейся патологии. Регулярные тренировки укрепляют мышечный каркас и снимают напряжение с позвоночника.
Массаж
При наличии грыжи Шморля в позвоночнике массаж помогает снять неприятные симптомы и облегчить состояние пациента. При этом улучшается пассаж крови и лимфы по сосудам, восстанавливается нормальный обмен веществ.
Профилактика грыжи Шморля
Важно знать не только симптомы и лечение грыжи Шморля в грудном отделе позвоночника и других его зонах, но и соблюдать профилактические меры:
- не поднимать тяжести;
- минимизировать вертикальную нагрузку на позвоночник;
- контролировать массу тела.
Соблюдение канонов здорового образа жизни и лечебная гимнастика помогут предотвратить развитие данного недуга.

 На ряду с хрустом в шейном отделе могут возникнуть боли сильные боли в области шеи, они могут быть ноющими, острыми, тупыми;
На ряду с хрустом в шейном отделе могут возникнуть боли сильные боли в области шеи, они могут быть ноющими, острыми, тупыми;
